На протяжении долгого времени врачи-пульмонологи спорят: лечится астма или нет? Практически все медики сходятся в одном — заболевание неизлечимо. Однако оно хорошо поддается контролю. Благодаря систематическому приему лекарственных средств, астматик может вести полноценный образ жизни. Поэтому, задумываясь, лечится астма или нет, будьте готовы к тому, что следить за своим здоровьем придется всю жизнь.
Астма – медленно развивающееся хроническое заболевание. Даже при длительном лечении может легко произойти рецидив. Лучше всего поддается терапии аллергическая форма заболевания.
Врачи, отвечая на вопрос о том, лечится ли астма, приводят ряд факторов, из-за которых патология не поддается исцелению:
- Заболевание – это ответная реакция иммунной системы на раздражитель (резкий запах, пыльца, пыль, табачный дым).
- Недуг возникает вследствие деформации дыхательных путей.
- До сих пор не разработано лекарство для устранения причины патологии. Терапия направлена только на купирование симптомов.
Для предупреждения приступов нужно избавиться от всех раздражителей и регулярно принимать лекарства. Многие считают прием препаратов бесполезным. Но без них нельзя обойтись.
Различные факторы могут привести к развитию заболевания:
- Наследственность. Если у одного из родителей диагностируется патология, то риск ее возникновения у ребенка — около 30%. Если оба родителя носители, то около 80%.
- Курение матери в период беременности, а также излишнее употребление аллергенных продуктов могут в результате привести к появлению астмы у новорожденных.
- Возникновение пищевой аллергии у ребенка в возрасте до года.
- Аллергическая реакция на пыль, пыльцу, лекарства и продукты питания у детей постарше.
- Контакт с аллергенами, провоцирующими спазмы бронхов. К ним относятся пылевые клещи, плесень, шерсть, пух и перья.
- Вдыхание загрязненного воздуха. Повышен риск заболевания в мегаполисах. Выхлопные газы, выбросы заводов и фабрик, даже табачный дым – могут привести к иммунным сбоям в организме.
- Частые респираторные заболевания: ОРЗ, ОРВИ, бронхит.
- Физические нагрузки, вызывающее удушье.
- Психоэмоциональное напряжение ребенка (постоянный стресс, скандалы в семье, конфликты в школе).
- Возникновение удушья после приема «Аспирина».
- Возможны приступы после приема продуктов с пищевыми красителями.
Осложнения могут возникнуть на фоне заболеваний пищеварительного тракта. Лечится ли бронхиальная астма? Врачи утверждают, что да. Однако необходимо постоянно контролировать свое самочувствие.
Итак, если диагностирована бронхиальная астма, лечится или нет данный недуг? И каким образом?
Лекарственные средства, выписывающиеся астматику, вызывают быстрое привыкание. Поэтому необходима их постоянная смена. Для лечения применяются бронхолитики и ингаляционные препараты. Более эффективно использовать оба средства одновременно. Они нейтрализуют удушье и восстанавливают дыхательный процесс. Но помните, что говорят врачи, объясняя, лечится астма или нет. Чем позже начата терапия, тем меньший эффект от медикаментов. Таким образом, затягивать с недугом не следует. Иначе патология может серьезно осложниться.
Лекарственные препараты могут назначаться только после консультации с врачом. Применять бронхолитики противопоказано детям и старикам.
Врачи, объясняя, лечится астма или нет, утверждают, что без использования ингаляторов обойтись невозможно.
Ведь они обладают преимуществами, делающими их просто незаменимыми:
- Нейтрализация удушья у астматиков всех возрастов происходит за 5 сек.
- Равномерность распыления исключает возможность аллергической реакции внутри ротоглотки. Это продиктовано оперативным проникновением препарата в дыхательные пути и легкие. При этом обеспечивается равномерное распыление.
- Допускается использование для детей.
Ингаляторы считаются одним из наиболее эффективных средств в устранении симптомов астмы. Но следует обращать внимание на состав препаратов. Некоторые компоненты способны вызывать бронхиальные спазмы при длительном использовании.
Продолжая рассматривать такую патологию, как астма, лечится или нет заболевание, необходимо остановиться на еще одном важном моменте. Большинство пульмонологов одобряет использование дополнительных средств для выведения токсинов из организма. Компрессы и банки хорошо дополняют медикаментозное лечение, облегчая симптомы. Но необходимо соблюдать ряд правил при их использовании:
- Нельзя проводить процедуру до или сразу после приема медикаментов.
- Не следует применять их вслед за использованием ингалятора.
- Рекомендуется проводить процедуру не более 3 раз в неделю. Иначе можно навредить организму.
- Комбинированные компрессы помогут стабилизировать функционирование дыхательной системы.
Возникновение патологии у ребят – это ответная реакция иммунной системы на аллергены. В основном это пыль, пыльца и шерсть животных. Так как большинство медикаментов применять детям запрещено, основным средством становится ингалятор. А дополняют его банки и компрессы.
Лечится ли астма у детей? Пульмонологи рекомендуют соблюдение диеты, включающей овощи, фрукты и комплексы из витаминов и минералов. Также рекомендуется физическая активность, пребывание на курортах и санаториях для астматиков.
Следует отметить, что применение медикаментов возможно только с 14-летнего возраста. Однако при тяжелых приступах медики допускают использование некоторых лекарств. Но такие препараты назначаются в небольших дозах и под контролем врача.
Что касается лечения астмы у особ в возрасте, то основной упор делается на устранение симптомов. Поскольку у таких людей данный недуг является результатом естественного старения и ослабления организма, возрастной деформации бронхиальной области.
Большое внимание уделяется приему витаминов и укреплению иммунитета. Такая терапия способствует борьбе организма с аллергенами. Также необходимо снизить болезненность приступов. В некоторых тяжелых случаях назначают спазмолитики, полностью устраняющие боль.
У пожилых людей любой приступ удушья может стать критическим. Поэтому всегда необходимо ингалятор держать при себе.
Вещества, провоцирующие приступы удушья, не только неприятны, но еще и опасны.
Это зависит от ряда причин:
- Разнообразие. Аллергенов существует огромное множество. И их количество постоянно растет.
- Внезапное появление. Аллергия может возникнуть в период заболевания, когда ослабленный иммунитет не в силах бороться с провокатором.
- Невозможно снизить восприимчивость организма. Все из-за того, что реакция на раздражители – это естественный процесс.
Именно поэтому можно с точностью сказать, лечится ли астма полностью. К сожалению, полное исцеление от недуга невозможно.
Терапия сводится к борьбе с симптомами. Облегчить этот процесс поможет устранение таких аллергенов как дым, пыль, шерсть из окружения астматика. Приобретите очистители и увлажнители воздуха. Кроме того, необходимо ежедневно проветривать помещение, в котором находиться больной.
Для облегчения протекания заболевания и продления лечебного эффекта необходимо постоянно заботиться о своем самочувствии. Другими словами, следует помнить о профилактических мерах.
Для таких целей врачи советуют такие мероприятия:
- Взрослым и детям рекомендуются пешие прогулки, несильные физические нагрузки, пребывание на свежем воздухе, контрастный душ и легкое закаливание организма.
- От вредных привычек стоит избавиться. Особенно от курения.
- Необходимо соблюдать диету с большим содержанием фруктов и овощей. Пить чаи и отвары, рекомендуемые при простуде.
Итак, теперь вы понимаете, что полностью излечиться от бронхиальной астмы нельзя. Но не стоит пренебрегать рекомендациями врачей. Необходимо использовать, назначаемые медиками лекарства. Следует обязательно носить с собой ингалятор. Пациенту нужно придерживаться диеты, избегать контакта с аллергенами, выполнять физические упражнения.
Четко следуя всем предписаниям, можно значительно улучшить состояние, сократить количество приступов и уменьшить их тяжесть.
источник
Астма лечится или нет? Такой вопрос задают пациенты после постановки диагноза. Вылечить астму навсегда, полностью избавившись от симптомов, невозможно, но жить с заболеванием – реально. Как победить астму, сохранив полноценную жизнь – далее.
Можно ли вылечить астму? Остановимся подробнее на том, что она собой представляет. Бронхиальная астма – хроническая патология дыхательных путей, провоцирующее обструкцию бронхов. Нарушает вентиляцию легких, затрудняет отхождение мокроты, провоцирует частые обострения, сопровождаемые хрипами, чувством заложенности в грудной клетке и нехваткой кислорода.
Симптоматика при бронхиальной астме у взрослого пациента:
При ответе на вопрос лечится ли астма отметим, что в случае, когда патология имеет аллергическую природу, она проявляется сезонно. Среди факторов, провоцирующих астму – профессиональная деятельность и наследственность. Бронхиальная астма получает развитие из-за неблагоприятной экологической обстановки, или взаимодействия с химическими веществами. Возбудителями становятся некоторые продукты питания.
В группе риска люди, взаимодействующие с вредными, химическими газами, веществами и реагентами. Исключение раздражителя не поможет исцелиться , но эта мера снизит частоту обострений. Приступ вызывается аллергеном – вирусами, бактериями, пылью, шерстью и другими. Если повышается частота обострений – необходимо пересмотреть тактику базисной терапии.
На вопрос пациентов, лечится ли бронхиальная астма, врачи отвечают отрицательно – в организме происходят необратимые изменения. Как вылечится от астмы медицина не знает, но на вопрос возможно ли сделать так, чтобы она прошла на некоторое время и не мешала жить, ответ есть. Врачам важно объяснить пациентам, что бронхиальную астму можно вылечить так, чтобы самочувствие улучшилось и не мешало полноценной жизнью.
Главное – соблюдать правила базисной терапии и профилактические меры – это замедлит развитие патологии. Бронхиальная астма требует от астматиков наличия ингалятора. Когда заболевание находится в легкой фазе для лечения достаточно соблюдать диету и профилактические меры.
Астма – патология хронической формы, прогрессирует через воспалительный процесс в бронхах, вызванный неправильной реакцией иммунной системы. Этот процесс не проходит приемом лекарственных препаратов.
Рассмотрим, лечится ли бронхиальная астма у ребёнка или подростка и может ли пройти в нежном возрасте.
Бронхиальная астма у детей проявляется, если ребенок перенес инфекционное заболевание, а родители –аллергики. Врачи утверждают, что повышается вероятность заболевания у тех детей, которые переболели инфекционным заболеванием и чьи родители являются аллергиками. Детская астма чаще всего аллергической природы. Аллергическая реакция – источник воспаления, она сужает бронхиальный просвет. Среди провоцирующих факторов:
- Пыль
- Шерсть животных, пух, перья, слюни и выделения
- Растительная пыльца
- Средства бытовой химии, парфюмерии, косметики
- Грибковые споры
- Табачный дым
- Медикаменты
у ребенка младше двухлетнего возраста аллергия проявляется как реакция на пищевые продукты, если малыш попробовал их раньше положенного срока. Начало прикорма проходит постепенно, в дневное время и в малом количестве. Если возникают симптомы аллергии, нужно убрать продукт из рациона питания.
Бронхиальная астма у взрослых диагностируется легче – маленькие пациенты не могут точно описать ощущения и симптомы. Иногда астму путают с острым респираторным заболеванием или простудой. Можно ли вылечить бронхиальную астму у детей? Иногда заболевание возникает, потому, что легкие детей не до конца сформированы, а иммунная система – слаба. Если для взрослых ответ на вопрос излечима ли бронхиальная астма – отрицательный, то у ребенка она может пройти после периода полового созревания.
Детская бронхиальная астма лечится с некоторыми особенностями. Медикаменты улучшают состояние, но самое важное – найти аллерген, провоцирующий приступ и устранить взаимодействие с ним. Это делается с помощью специального теста. Среди других мер:
- Применение лекарственных средств, контролирующих воспалительный процесс в бронхах, улучшающих общее самочувствие
- Обучение ребенка навыкам самопомощи и использования ингалятора.
- Сохранение спокойствия во время приступа, четкое выполнение требуемых действий
- Отхаркивающих средств, используемых при кашле. Они способствуют образованию слизи, которой и так достаточно во время приступа
- Седативные препараты, которые уменьшают глубину вдоха. При астматическом приступе этого делать категорически нельзя
- Антибактериальные медикаменты допустимы в критических ситуациях, когда заболевание проходит вместе с инфекцией
Бронхиальная астма лечится только облегчением симптомов базисной терапией. Лечение подбирается индивидуально и учитывает следующие факторы:
Комплексная терапия проходит такими этапами:
- Терапию, устраняющую провоцирующие факторы внешней среды
- Симптоматическую терапию
- Проведение дыхательной гимнастики
- Обучение пациентов
Медикаментозную терапию применяют во время обострения патологии. Приступ купируется применением ингалятора. Главное – избавиться от фактора, провоцирующего начало приступа. Для астматиков показан гипоаллергенный быт, особое внимание уделяется спальне: в ней находятся подушки, одеяла, пледы, и другие предметы, накапливающие пыль. Медикаментозная терапия подразумевает использование:
- Бронхолитиков – препаратов короткого воздействия для быстрой остановки приступа. Бронхолтитки действуют сразу после приема, сохраняя эффект до шести часов. Препараты расслабляют бронхиальную мускулатуру и снижают вероятность возникновения бронхиального спазма;
- Противовоспалительных средств: негормональной и гормональной природы. Когда ингаляторы не оказывают эффекта, врач назначает медикаменты для перорального приема;
- Муколитических препаратов , нормализующих бронхиальную секрецию.
- Немедикаментозное лечение, основанном на использовании внутренних ресурсов организма, позволяющих справляться с патологией. Одним их низ является дыхательная гимнастика;
- С разрешения лечащего врача используются средства народной медицины, вместе с приемом медикаментозных препаратов.
Астматики состоят на учете у лечащего врача. Он разрабатывает индивидуальный план лечения, учитывающий особенности организма, результаты анализов, показания к базисной терапии и противопоказания к приему лекарств.
От бронхиальной астмы нет лекарства, обеспечивающего полное выздоровление. Терапия снижает частоту проявления астматических приступов и устраняет взаимодействие астматика с провоцирующим фактором. К профилактическим мерам относят:
источник

Дело не в эффективности препаратов/методов народной медицины, компетентности докторов или желании/терпении/финансовых возможностях пациентов. Нет, просто в организме с самого начала что-то пошло не так.
Бронхиальная астма – это заболевание дыхательной системы, которое носит хронический/воспалительный характер, сопровождаясь периодическими обострениями в виде одышки, сухого непрерывного кашля, приступов удушья.
Недуг часто считается иммунной реакцией организма на тот или иной «раздражитель»: когда последний попадает в организм, дыхательные пути внезапно сужаются, просвет в них заполняется слизью, поток воздуха максимально затрудняется.
Можно ли это исправить/вылечить и навсегда забыть об астматическом заболевании? Нет. Такой однозначный ответ готовы дать все те, кто знаком с «механизмом действия» астматического заболевания:
- Спазм мышечных тканей дыхательной системы – результат повышенной чувствительности рецепторов бронхиального дерева, которые реагируют как на бытовую/книжную пыль, пыльцу в период цветения деревьев, экскременты домашних питомцев/их шесть/чешую/перья, определенные лекарственные препараты, так и дым разного происхождения, резкий запах, смену температуры воздуха.
- Патология носит врожденный/наследственный характер, не поддается коррекции даже хирургическим путем.
- Лекарственные препараты, самые современные/дорогостоящие, могут существенно продлить периоды затишья бронхиальной астмы или снизить гиперчувствительность бронхиального дерева, но их отмена повлечет за собой прежнюю симптоматику.
Последний пункт объясняет тот порой странный факт, что астма долгие годы может о себе не напоминать и пациент порядком расслабляется, но как только он перестанет принимать лекарственные препараты, начнет контактировать с аллергеном, курить, вернется на прежнее место работы с экологически неблагоприятными условиями труда, обострение бронхиальной астмы начнется снова, с новой силой.
Этим вопросом задаются многие пациенты, уставшие пить горсти таблеток, вечно носить с собой ингалятор, «прятаться» от того или иного аллергена. Им кажется, что должен существовать какой-то волшебный метод, который избавит их от данного недуга.
Да, грамотное комплексное лечение, составленное опытным специалистом, может дать положительный результат. Под «комплексным» имеется в виду медикаментозная терапия, рецепты нетрадиционной медицины, специальная гимнастика и, обязательно, укрепление иммунитета. Именно последний пункт дает реальные шансы на избавление от бронхиальной астмы, так как защитные силы организма не допустят новых респираторных заболеваний, рецепторы дыхательной системы станут не такими чувствительными, а общее состояние больного заметно улучшиться, позволяя жить прежней жизнью.
Бронхиальная астма – не простуда, не ОРВИ, это патология организма, с которой, скорее всего, человек уже родился. И никакие чудеса современной медицины не смогут ее ликвидировать.
Устранить симптоматику? Да. Максимально продлить период «затишья»? Тоже возможно. Но при этом нельзя забывать, что отсутствие приступов даже на протяжении нескольких лет и есть тем самым затишьем, которое, при неблагоприятных для него условиях, прервется резким обострением.
Именно по этой причине своеобразным излечением от астмы справедливо считаются своевременные профилактические курсы. С их помощью заболевание может вовсе не проявиться. Во всяком случае, острая симптоматика исключена.
Не менее важен и здоровый образ жизни:
- отсутствие вредных привычек;
- качественное питание;
- занятие спортом;
- проживание в экологически чистых условиях;
- профессия, не связанная с большими промышленными предприятиями;
- эмоциональная/психологическая стабильность.
Под «домашними условиями» часто ложно понимают самостоятельное лечение народными средствами, без медицинского сопровождения, что часто грозит лишь ухудшением состояния.
Обязательны ли консультации пульмонолога? Да. Стоит ли при этом на постоянной основе находиться в стационаре? Если нет обострений, профилактическая терапия проводится именно в этих самых домашних условиях. Ведь следовать врачебным рекомендациям, принимать необходимые лекарственные препараты, вести здоровый образ можно и дома.
Специалисты не утверждают, что, соблюдая весь упомянутый алгоритм, больной навсегда избавится от бронхиальной астмы. Это практически невозможно, ведь исправить врожденную патологию даже с помощью сильнейших препаратов не получится. Остается только поддерживать состояние иммунной системы на должном уровне, следить за собственным самочувствием и слушать рекомендации опытного пульмонолога.
Дети – это, пожалуй, единственные пациенты, излечение от бронхиальной астмы у которых вполне возможно. Но и тут существует несколько нюансов.
Стоит заметить, что периоды затишья у деток могут обернуться и абсолютным излечением. В народе это называется «перерос». В медицине же «излечение» объясняется возрастными изменениями организма, вследствие которых рецепторы бронхиального дерева со временем теряют свою повышенную чувствительность, а иммунная система перестает так «бурно» реагировать на тот или иной аллерген.
Однако родителям не стоит терять бдительность с достижением более старшего возраста своим ребенком. Ведь бронхиальная астма – это часто и наследственная предрасположенность к аллергическим реакциям. И не все дети ее «перерастают».
Безусловно, родителям страшно смотреть, как их чадо задыхается ночами без видимой на то причины. Да и тщательно фильтровать рацион с годами совсем не легче.
Но и кормить кроху одними медикаментами совсем не вариант. Остается прислушаться к опытному специалисту и соблюдать несколько основных правил:
- При первых «звоночках», напоминающих бронхиальную астму, ребенка стоит обследовать и сделать тест на аллерген.
- Доктор назначит маленькому пациенту антигистаминные препараты, витаминные комплексы и, главное, эффективный ингалятор для снятия бронхоспазма.
- Организм крохи стоит постоянно укреплять: качественным питанием, регулярными прогулками на свежем воздухе, хотя бы временным проживанием у моря, спортом и дополнительными источниками витаминов.
Бронхиальная астма, хоть и считается официально неизлечимой, довольно легко поддается контролю. Главное, поддерживать здоровый образ жизни и заботиться о своей иммунной системе раньше, чем начнется очередной приступ.
источник
Каждому человеку, который имеет диагноз «бронхиальная астма» интересно знать, излечима ли такая болезнь. К сожалению, на вопрос о том, можно ли навсегда вылечить бронхиальную астму, нельзя дать положительного ответа.
До сих пор нет такого лекарства, которое помогло бы полностью избавиться от этого недуга у взрослого или ребенка.
Базисной терапией являются следующие лекарства:
- бета-2-адреномиметики продленного действия («Сальметерол», «Формотерол»);
- кромоны («Недокромил»);
- топические кортикостероиды («Беклометазон», «Будесонид», «Флутиказон»);
- метилксантины («Теофиллин»;)
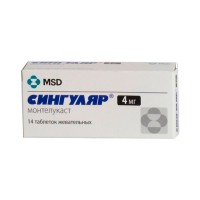
- антагонисты лейкотриеновых рецепторов («Сингуляр», «Аколат»);
- ипратропия бромид («Атровент»).
В качестве вспомогательного лечения можно пользоваться народными средствами, если нет противопоказаний. Сегодня распространен ступенчатый подход в лечении взрослых и детей. Схема первой ступени применяется для терапии легкой формы заболевания, когда в обычное время симптомов нет, а их возникновение связано с воздействием раздражителя. В таких случаях необходимость в постоянном использовании медикаментов отсутствует, можно лечиться народными средствами. Назначаются лишь средства неотложной помощи («Сальбутамол») для купирования начинающегося приступа у ребенка.
На второй ступени слабые симптомы болезни возникают часто, поэтому на постоянной основе необходимо использовать ингаляционные кортикостероиды в малых дозах. При лечении астмы у детей старшего возраста помимо этих лекарств могут быть назначены бета-2-адреномиметики пролонгированного действия терапия народными средствами. Для купирования приступов следует использоваться бета-2-адреномиметик короткого действия. Третья ступень характерна для среднетяжелого течения астмы. На этой стадии необходимо ежедневное применение ингаляционных кортикостероидов, бета-2-адреномиметиков продолжительного действия и препараты «скорой помощи».
Последняя ступень — тяжело текущая бронхиальная астма. На этом этапе лечение народными средствами неэффективно. Назначают большие дозы кортикостероидов в различных комбинациях и бета-2-адреномиметиков длительного действия. Помимо этого проводится курсовое лечение системными кортикостероидами, а также используются лекарства для купирования бронхоспазма.
Для достижения продолжительной ремиссии используются препараты сразу нескольких групп, некоторые врачи разрешают пользоваться также народными средствами. Выбор лекарств и их дозировка отличаются у детей и взрослых. Однако необходимо понимать, что некоторые препараты назначаются пожизненно, в том числе и для детей. Их регулярный прием приводит к тому, что симптомы полностью исчезают. Думая, что он излечился навсегда, человек прекращает использование лекарств, что приводит к развитию бронхообструкции и новому приступу. Об эффективности терапии говорят следующие критерии:
- отсутствие или минимальное количество слабо выраженных симптомов;
- редкое возникновение обострений;
- отсутствие необходимости в применении препаратов «экстренной помощи» или их редкое использование;
- отсутствие значительных ограничений при физической активности;
- нормальные показатели пиковой скорости выдоха или значения, приближенные к таковым;
- отсутствие выраженных побочных эффектов от использования лекарственных средств.
Стоит отметить, что применение бета-2-адреномиметиков короткого действия, предотвращающих развитие приступа, должно осуществляться не чаще 3 – 4 раз в сутки. Большая потребность в таких препаратах часто говорит о неправильно подобранной базисной терапии или о несоблюдении профилактических мероприятий.
Нередко бывали случаи, когда бронхиальную астму удавалось вылечить навсегда у ребенка. В действительности заболевание было другим, по характеру течения похожим на астму.
Например, у детей первых лет жизни на фоне инфекции дыхательных путей развивается обструкция бронхов. В таком случае речь идет о бронхите с обструктивным компонентом, и астмы у ребенка нет. Лечение это болезни во многом схоже с терапией бронхиальной астмы, поскольку при обоих состояниях имеет место бронхообструкция, однако первопричины ее развития разные. Бронхит с обструктивным, компонентом возникающий, у детей в большинстве случаев проходит навсегда.
Существуют и другие заболевания, которые необходимо отличать от бронхиальной астмы:
- псевдоастма или дисфункция голосовых связок;
- аспирация инородного тела (особенно часто возникает аспирация молока у грудных детей);
- сужение просвета бронхов, связанное с наличием доброкачественных новообразований;
- туберкулез;
- синдром цилиарной дискинезии;
- застойная сердечная недостаточность (сердечная астма).
Лечение таких болезней существенно отличается от терапии бронхиальной астмы, и от некоторых из них удается избавиться. Стоит также отметить, что некоторые формы астмы, встречающиеся довольно редко, поддаются терапии. Например, астма, вызванная гастроэзофагеальным рефлюксом, излечивается, если его устранить.
Бронхиальная астма является хроническим заболеванием, которое развивается из-за воспалительных явлений в бронхах у детей и взрослых. Такой непрерывный воспалительный процесс вызван неадекватным ответом иммунной системы на различные раздражители и атакой собственных клеток, образующих стенки бронхов. Таким образом, нет лекарства, действующего на первопричину возникновения болезни, которой является наследственность.
Основной задачей является снижение частоты обострений и увеличение периодов ремиссии. Эффективность терапии возрастает, если астма была диагностирована у ребенка. Это связано с тем, что у детей обычно имеет место аллергический тип заболевания или экзогенная бронхиальная астма, которая лучше поддается лечению. Если симптомы возникают у пожилых людей, то речь идет об эндогенной астме, протекающей довольно тяжело.
При аллергическом типе заболевания хороший результат приносит профилактика. Она заключается в минимизации контакта с аллергеном. Для этого необходимо:
- ежедневно делать влажную уборку и проветривать жилище;
- регулярно стирать постельное белье и шторы;
- убрать ковры;
- мягкие игрушки ребенка стирать в горячей воде или периодически замораживать;
- использовать специальные непроницаемые чехлы для матрасов и подушек;
- избавиться от домашних животных.
Лечение народными средствами в таком случае нужно проводить с осторожностью, так как они могут вызвать аллергические реакции, особенно у детей. Своевременное выявление болезни у детей, позволяет начать лечение на ранних сроках и добиться лучших результатов. Отсутствие терапии приводит к необратимым структурным изменениям в бронхиальной стенке, из-за которых реактивность бронхов повышается. Это приводит к ухудшению течения болезни. Поэтому при обнаружении астмы у ребенка медикаментозное лечение нужно начинать незамедлительно.
На вопрос о том, можно ли вылечить бронхиальную астму, нельзя ответь утвердительно, однако болезнь удается с успехом контролировать.
источник
Бронхиальная астма — хронический воспалительный процесс в дыхательных путях, который приводит к сужению просвета бронхов, приступам кашля, одышке, при тяжелых формах — удушью.
Бронхиальная астма у детей — болезнь тяжелая и распространенная. С каждым годом маленьких пациентов с этим диагнозом становится все больше. Первые признаки астмы у детей могут быть обнаружены на втором или третьем году жизни. У грудничков она встречается крайне редко. Астма у ребенка для многих родителей звучит как страшный приговор. Так ли это на самом деле? Можно ли полноценно жить с этим заболеванием? Какие современные методы лечения БА наиболее эффективны?
Факторов, которые могут привести к бронхиальной астме, довольно много. Какой-то из них может оказаться ведущим или единственным. Однако чаще всего срабатывает комплекс причин.
- ОРВИ. Существует две противоположных точки зрения на эту проблему. Одни врачи считают, что не частота ОРВИ провоцирует БА, а методы лечения. Детей не надо пичкать зря лекарствами, нельзя применять антибиотики при вирусных инфекциях, нужно дать возможность организму побороть болезнь своими силами. Другие доктора придерживаются мнения, что частые ОРВИ повышают риск осложнений и воспаления в нижних отделах дыхательных путей.
- Атопический дерматит. У детей с таким диагнозом есть предпосылки для развития бронхиальной астмы.
- Физические нагрузки. После того как ребенок побегал на физкультуре или поиграл в активные игры со сверстниками, может появиться одышка.
- Эмоциональные нагрузки. Для ранимых детей с заниженной самооценкой — это существенный фактор. Нередко дети начинают болеть астмой после развода родителей, переезда на новое место, что объясняется не климатом, а новой социальной обстановкой. Постоянные переживания, высокая степень тревожности и низкая стрессоустойчивость делают ребенка уязвимым к различным психосоматическим заболеваниям, к числу которых относится и астма.
- Экологическая обстановка. Дыхательная система ребенка, живущего в большом городе или возле промышленного предприятия, поражается загрязненным воздухом. Риск развития бронхиальной астмы в этом случае увеличивается.
- Климатические условия. Резкие перепады температуры, избыточная влажность или сухость воздуха, перепады атмосферного давления также негативно воздействуют на ребенка, предрасположенного к бронхиальной обструкции.
- Аллергены в быту. К ним относятся шерсть животных, пылевые клещи, тараканы, а также загрязнение воздуха бытовой химией. Спровоцировать астму также могут стиральный порошок и средства гигиены.
- Сырой воздух в помещении. Сырость в квартире приводит к размножению плесени. Плесневые грибы вредны для организма, в частности, для органов дыхания.
- Пыльца растений. Во время цветения растений наступает период обострения аллергических реакций.
- Табачный дым. Один из часто встречающихся «провокаторов». Курить в помещении, где находятся дети, категорически запрещено! К сожалению, не все заядлые курильщики осознают этот призыв.
- Лекарства. Необдуманное лечение, избыток лекарственных препаратов приводят к аллергической реакции в виде одышки. Наиболее частое предупреждение: запрещено давать лекарства, содержащие аспирин, детям с затрудненным дыханием.
- Ожирение. Статистика по ожирению детей неуклонно растет, а вместе с ней увеличивается количество больных астмой.
Наследственности при бронхиальной астме уделяют первостепенное значение. По статистике 1/3 случаев этого заболевания носит генетический характер. Врач при осмотре ребенка с подозрением на астму, обязательно спросит, есть ли это заболевание в семье (особенно у мамы), страдает ли кто-то из родственников аллергией.
Предвестниками бронхиальной астмы могут быть два важных компоненты, на которые обращает внимание врач при постановке диагноза.
- Гиперреактивность бронхов. Так называется чувствительность бронхов к различным аллергенам, которые приводят к спазмам и кашлю. У одних детей восприимчивость бронхов к внешним раздражителям выше, у других — ниже.
- Бронхиальная обструкция. Обструкция — ограничение воздушного потока в бронхах. Причиной может быть: отек слизистой; патологические изменения в тканях (опухоли); расстройства вегетативной нервной регуляции; спазмы; воспалительный процесс и патологическое увеличение вязкого секрета, который закупоривает просвет бронхов. Бронхиальная обструкция также характерна для острого бронхита, пневмонии, туберкулеза, паразитарных, грибковых поражений легких.
Понятия «бронхообструктивный синдром» и «гиперреактивность бронхов» нельзя считать диагнозом. Эти термины описывают состояние ребенка, предрасположенность к ряду заболеваний.
Каковы наиболее характерные симптомы астмы у ребенка, которые родители могут увидеть и услышать до осмотра доктора?
- Потливость, стеснение в груди.
- Затрудненный выдох.
- Свистящие звуки на выдохе.
- Чаще всего приступы случаются ночью.
- Длительный сухой кашель, не связанный с ОРВИ.
- Усиление кашля при смехе, плаче, физической нагрузке.
Лечением астмы занимается пульмонолог и аллерголог. Только врач может оценить степень бронхиальной обструкции и установить точный диагноз. Существует ли у родителей возможность контролировать степень затрудненного дыхания у ребенка? Да, существует. Для этого изобрели специальное устройство — пикфлоуметр. С его помощью можно узнать, с какой скоростью выходит воздух из легких и нуждается ли ребенок в немедленном купировании приступа. Прибор используют в начале обострения, а затем через 20 минут после приема лекарства. Это позволяет уточнить эффективность препарата. Пикфлоуметр можно приобрести в аптеке. Стоит этот прибор относительно недорого, зато оказывает незаменимую помощь в периоды обострения.
Есть четкий ряд противопоказаний, которые должны знать родители ребенка, страдающего астматическими приступами:
- горячие компрессы и ингаляции;
- антибиотики;
- седативные средства, потому что делают дыхание поверхностным;
- муколитики, потому что увеличивают объем мокроты в бронхах и усиливают кашель;
- большой объем жидкости.
Часто приходится сталкиваться с жалобами российских врачей на родителей, не проявляющих солидарности при лечении ребенка-астматика. Прежде всего, мам и пап устрашают гормональные «пшикалки» и риск привыкания к ним. За рубежом, например, разработаны специальные образовательные программы для родителей. Знание вопроса помогает избавиться от тревоги и адекватно действовать в нестандартных ситуациях. Мамы и папы должны знать:
- зачем назначается то или иное лекарство;
- что нужно предпринимать во время приступа;
- как успокоить ребенка в момент обострения;
- как научить ребенка самостоятельно распознавать начало обострения и оказывать самопомощь;
- как выявить и устранить факторы, которые провоцируют приступы.
Если нет согласия с врачом, нужно искать другого специалиста. Но все дело в том, что симптомы астмы у детей давно и хорошо изучены, и во всем мире это заболевание лечится по единому протоколу, установленному ВОЗ. Поэтому искать можно только альтернативные, нетрадиционные методы лечения.
Современное медикаментозное лечение астмы у детей включают несколько видов препаратов, которые назначают в зависимости от возраста и степени тяжести заболевания. У большинства из них — сложные и запутанные названия. Но пусть они не пугают родителей, эти препараты активно применяются для лечения детей-астматиков во всем мире.
- Препараты местного действия — стабилизаторы мембран тучных клеток. Они устраняют отек слизистых, понижают тонус гладких мышц, снижают частоту приступов, однако не купируют их, а только предупреждают. Назначаются при легких формах астмы в целях профилактики перед физическими нагрузками или при перепаде температур. Существует много коммерческих названий этих препаратов. Чаще применяется «Недокромил-натрий» в виде аэрозоля с дозатором и разрешается с двухлетнего возраста. Также используются лекарства с основным действующим веществом — кромоглициевая кислота. Лекарственные формы — порошок и раствор для ингаляций.
- Препараты местного действия — глюкокортикоидные ингаляторы. Назначаются при средней и тяжелой формах астмы. Применяются в комплексе со стабилизаторами мембран тучных клеток, включая антигистаминные препараты. Доза ингаляций назначается врачом в зависимости от возраста и тяжести болезни. Курс лечения также определяется врачом, при тяжелых формах может длиться от полугода до года. Наиболее известный препарат этого ряда — «Сальбутамол». Особенность применения ингаляторов: глубокий вдох в момент впрыскивания лекарства. Для маленьких детей используется вспомогательная насадка на аэрозоль — спейсер. Также при бронхиальной астме у ребенка врачи настоятельно рекомендуют приобрести небулайзер — устройство для лекарственных ингаляций в домашних условиях. Небулайзер используют как в профилактических целях, так и в случаях оказания неотложной помощи во время приступа.
- Бронхорасширяющие средства. Из них можно выделить препараты короткого и пролонгированного действия. К первым относятся ингаляторы для местного применения во время обострения, ко вторым — таблетки для профилактики ночных приступов.
- Противовоспалительные средства. Эти лекарства получили название «антагонисты лейкотриеновых рецепторов». Их основная задача — предотвращение воспалительного процесса в бронхах. Наиболее известный препарат «Сингуляр». Лекарственная форма — таблетки.
Этот вид лечения проводится для профилактических, реабилитационных целей или в период неустойчивой ремиссии. На стадии обострения не применяется.
- Спелеотерапия. Лечение в соляных пещерах в первую очередь рекомендовано астматикам, поскольку здесь идеальные параметры влажности и температуры воздуха, нет вредных бактерий и аллергенов. Высокая концентрация углекислого газа в пещерах стимулирует глубокое дыхание, положительно воздействует на вегетативную нервную систему. Курс спелеотерапии продолжается не менее 3 недель. Процедура может длиться от 2 до 12 часов. Спелеотерапевтические процедуры проводят в Польше, Болгарии, Грузии, Азербайджане, Германии, Словакии, Чехии и других странах.
- Климатотерапия. Детям с заболеваниями бронхов больше всего подходит мягкий морской и горный климат. Если говорить о конкретных местностях, то это: Крым, Северный Кавказ, Горный Алтай, Средняя Азия, побережья Израиля, Франции. В России много специализированных детских санаториев находится в Анапе и Геленджике. Рекомендуется пребывание в этих климатических зонах не менее 1 месяца в году. Также необходимо учитывать индивидуальные особенности ребенка и сезон при выборе курорта.
- Лечебная физкультура и массаж. Существует комплекс дыхательных и физических упражнений, которые показаны при астме. Обучить этим упражнениям может специалист по ЛФК. Это же касается и массажных процедур. Если не лениться и регулярно заниматься гимнастикой, обязательно будет положительный результат.
- Психотерапия. Обычно проводится в комплексе с медикаментозным лечением и требует длительной работы с пациентом. Чаще всего в терапию вовлечены родители и ближайшие родственники ребенка. Сегодня нет никакого сомнения (даже у врачей старой закалки), что астма — одно из ярких заболеваний психосоматической природы. Существует много толкований психологического подтекста астмы. Но всегда нужно рассматривать конкретный случай. Болезнь обусловлена эмоциональным состоянием подавленности, связана со страхом смерти. Это мощнейший защитный механизм, способ регулирования отношений с родителями, привлечения внимания, манипуляции. Доказано, что у астматика «заученные» паттерны дыхания, то есть он сознательно может вызвать у себя приступ.
- Диета. По наблюдениям врачей частые приступы астмы могут быть спровоцированы питанием. Жирная пища животного происхождения, избыток рафинированных углеводов приводят к рецидивам заболевания. Доктора настоятельно рекомендуют пересмотреть питание ребенка-астматика. Полезными будут следующие продукты:
- свежие овощи и фрукты;
- топленое сливочное масло;
- различные каши;
- оливковое масло;
- мясные блюда, приготовленные на пару (лучше использовать диетические сорта мяса — кролик, индейка);
- кисломолочные продукты.
Для большинства российских родителей бронхиальная астма у ребенка — удручающий, безнадежный диагноз. Между тем за рубежом это заболевание не относится к разряду «страшных». И врачи не боятся называть болезнь своим именем. У нас стараются смягчить диагноз: то астматический, то обструктивный бронхит, то «вы на грани астмы». Как и при диабете, с бронхиальной астмой можно быть полноценным членом общества, реализовывать себя в жизни, заниматься спортом, путешествовать. Да, диагноз накладывает ответственность: нужно учитывать риски, которые могут спровоцировать обострение, и быть готовым купировать приступы при помощи лекарственных средств.
При получении группы инвалидности нередко приходится пройти сложный и долгий путь. Потому что система нашего здравоохранения пропитана бюрократией и страдает «производственными издержками». Правда жизни такова, что на инвалидность есть лимит, то есть количество мест на каждую группу ограничено. И если какой-нибудь здоровый лоб оплатил инвалидность, ею снимут с больного человека.
Что требуется для получения инвалидности?
- Направление из поликлиники на медико-социальную экспертизу (МСЭ).
- Обходной лист с заключением узких специалистов: хирург, отоларинголог, невропатолог, окулист и другие.
- Свежие анализы крови, ЭКГ.
- История болезни.
- Обязательное пребывание в стационаре на протяжении последнего года.
- Заявление родителей, свидетельство о рождении ребенка.
На комиссиях любят задавать всякие «каверзные» вопросы: занимаетесь ли спортом, лечились ли народными методами, не принимали ли, часом, аспирин и т.д. Чем больше утвердительных ответов, тем меньше шансов получить группу. Сроки переосвидетельствования устанавливаются в зависимости от тяжести заболевания. Чаще всего повторную МСЭ нужно проходить 1 раз в два года. При отсутствии положительной динамики в лечении, частых приступах, неблагоприятных прогнозах инвалидность могут дать до 16 лет.
Различают три группы инвалидности.
- 3 группа. Легкая степень БА. Приступы бывают редко, ребенок ведет полноценный образ жизни, посещает школу и сад. Требуются дополнительные меры профилактики: улучшенные жилищные условия, оздоровление в санаториях, свежий воздух.
- 2 группа. Средняя тяжесть БА. Приступы бывают чаще, ребенка приходится госпитализировать. Возникают проблемы с эндокринной системой, кровообращением.
- 1 группа. Тяжелая степень БА. Приступы бывают ежедневно, необратимые осложнения. Такие дети должны быть под постоянным присмотром, требуют специфического ухода.
Инвалидность при астме дает ряд преимуществ: бесплатные лекарства, ежемесячное пособие, льготы на коммунальные платежи и проезд в общественном транспорте, льготное санаторно-курортное лечение. Для людей, которые находятся на грани бедности, это существенная помощь.
И, наконец, о главном: астматик — не инвалид. Нельзя взращивать в ребенке сознание «ущербности» при астме, потому что с такой самооценкой он будет идти по жизни. Наоборот, необходимо воспитывать в нем мужество, понимание того, что не болезнь владеет им, а он в силах ее преодолеть.
Излечима ли астма? В традиционной медицине чаще встречается ответ: неизлечима, зато хорошо контролируема. С осторожностью нужно относиться к различным знахарям или лжедокторам, которые применяют авторские методики. Успешность выздоровления зависит от степени тяжести заболевания, адекватного и своевременного лечения. При легких формах БА наблюдается полное прекращение приступов. Однако к понятию полное излечивание от астмы нужно относиться адекватно. Есть мнение, что выздоровление — это стойкий период ремиссии, который может быть нарушен при неблагоприятных факторах воздействия.
Симптомы бронхиальной астмы у детей могут проявляться с разной степенью. Только врач может дифференцировать стадию заболевания. В последние десятилетия усовершенствовалась схема лечения и методы диагностики, а также профилактика астмы. Эти меры облегчают состояние ребенка-астматика и позволяют ему вести образ жизни здорового человека.
источник
Бронхиальная астма — это воспалительное заболевание бронхов с хроническим течением , которое провоцируется различными аллергенами.
Родители, уделяющие достаточное внимание заботе о ребенке, состоянию его здоровья, гигиене, питанию, недоумевают, когда слышат этот диагноз от врача. Он звучит как приговор. Что делать и как нужно лечить астму у ребенка?
Для того чтобы лечение было результативным, необходимо разобраться в особенностях течения, симптомах болезни и о том, какие существуют провоцирующие факторы.
Для детской астмы характерно возникновение начальных признаков у детей до 5 лет. Но в последнее время регистрируются случаи даже у грудных младенцев. Мальчики более предрасположены к развитию заболевания.
Болезнь могут спровоцировать следующие факторы:
- при внутриутробном развитии — курение матери или работа на вредном производстве;
- отсутствие грудного вскармливания;
- наличие аллергических заболеваний — атопический дерматит, экзема;
- пищевая аллергия на белок коровьего молока, куриный белок, орехи, злаки, красные ягоды или фрукты;
- бытовые аллергены — домашняя пыль и клещи;
- частое применение антибактериальной терапии;
- плохая экология;
- недоразвитие или аномалия строения органов дыхания;
- аллергическая реакция на шерсть домашних животных, пух птиц;
- более 7-8 случаев ОРВИ в год, которые могут сопровождаться обструкцией бронхов;
- наличие аллергических заболеваний или бронхиальной астмы у ближайших родственников.
Развитию заболевания у детей до года чаще способствуют пищевые аллергены и сопутствующие дерматиты, в более позднем возрасте — поллиноз.
Для удобства диагностики симптомыразделяют по возрастным категориям.
- Проявления у детей до года: на ранних этапах родители могут обратить внимание на постоянные выделения из носа, раздражительность и плохой сон ребенка, кашель, возникающий ранним утром или ночью.
- Позже появляются более грозные симптомы: ребенок отказывается от груди либо вяло сосет, возникают приступы удушья, дыхание становится шумным, появляется посинение в области носогубного треугольника, кашель сухой.
- У детей от года до шести лет: первые проявления в виде упорного кашля во время занятия активными играми, длительное подкашливание после пролеченных ОРЗ, быстрая утомляемость, возникновение кашля при вдохе через рот или от прохладного воздуха.
- Далее возникают более явные признаки — ребенок жалуется на упадок сил, боли или ощущение сдавливания в области грудной клетки, отказывается от подвижных игр. При развитии симптомов бронхиальной обструкции появляются свистящее дыхание, сухой кашель с трудноотделяемой мокротой, затрудненный выдох и короткий вдох, мышцы грудной клетки становятся чрезмерно подвижными.
- Симптомы у детей старшего возраста: в любое время суток может возникать постоянный сухой кашель с отделением вязкой, густой мокроты. Проявляется синюшность под глазами вследствие постоянного кислородного голодания тканей. Возможно отставание в физическом развитии. Дети малоподвижны, боятся спровоцировать приступ. При его возникновении занимают вынужденную позу: садится, наклонив туловище вперед и упираясь руками в опору.
Для определения тяжести заболевания применяется таблица, в которой учитываются частота и длительность обострений, наличие ночных приступов и показатели функциональной пробы.
Эти данные необходимы для определения тактики лечения и дальнейшего прогноза.
Вылечить бронхиальную астму навсегда в настоящее время невозможно никакими лекарственными средствами. Для чего тогда вообще заниматься лечением? Цели:
- Уменьшить тяжесть заболевания.
- Снизить частоту обострений.
- Начиться снимать приступ и предотвращать его появление.
- Улучшить качество жизни ребенка.
Многие практикующие врачи заверяют, что астма у ребенка может пройти самостоятельно с наступлением полового созревания.
Не нужно пренебрегать рекомендациями по профилактике, особенно если у ребенка есть астмоподобные симптомы, указывающие на поражение бронхов (кашель, сухие свистящие хрипы, одышка или затрудненное дыхание), но диагноз еще не выставлен. Если наблюдаются сопутствующие аллергические проявления, проводят профилактическую терапию антигистаминными препаратами.
При диагнозе «бронхиальная астма» профилактика направлена на уменьшение частоты обострений и предполагает исключение провоцирующих факторов:
- Удаление бытовых аллергенов. Родителям придется следить за чистотой в доме вдвойне: ежедневно проводить влажную уборку, менять постельное белье не реже 2 раз в неделю, вместо шерстяных ковров использовать ламинат, линолеум. Зимняя одежда и белье должны быть из искусственных материалов, не содержать пуха, меха и шерсти. Мягкие игрушки заменить на резиновые, деревянные либо почаще их стирать.
- Экологические факторы. Возможно, смена места проживания решит проблему вредного воздействия окружающей среды.
- Профилактика ОРВИ. Вакцинирование ребенка, прием поливитаминов и закаливание организма помогут снизить вредное влияние на бронхи и уменьшить частоту приступов.
- Пищевая аллергия. Если она выявлена, исключить полностью из рациона продукты, содержащие определенный аллерген. Необходимо обеспечить ребенку сбалансированное питание.
Подобными мерами можно достичь длительной ремиссии (периода затихания болезни).
Включает в себя методы медикаментозной и немедикаментозной терапии. Процесс длительный, в некоторых случаях пожизненный, поэтому родителям следует запастись терпением, не верить в чудодейственные пилюли и другие средства лечения, которые могут за один раз избавить от возникшего заболевания.
Детям-астматикам постарше нужно объяснить, что это необходимость, и при строгом соблюдении всех рекомендаций они смогут жить полноценной жизнью.
Целью лечения является купирование возникшего приступа у детей и базисная терапия для того, чтобы смягчить течение патологии. Препараты принимаются перорально, в виде инъекций и ингаляционно.
Симптоматическая терапия направлена на быстрое снятие спазма в бронхах, который и вызвал приступ. Применяются лекарства, способствующие расширению бронхов (бронхолитики). Наиболее предпочтительными являются:
- адреномиметики (сальбутамол, фенотерол);
- антихолинергические препараты (ипратропия бромид);
- метилксантины, средства с теофиллином;
- комбинированные препараты — адреномиметик + антихолинергик;
- гормональные препараты в ингаляционной форме.
Группу препарата определяет врач с учетом тяжести течения, возраста, частоты приступов, показателей инструментального обследования, эффективности ранее назначенных лекарств.
Метод введения препаратов предпочтительно ингаляционный. Средство попадает непосредственно в органы дыхания и действует быстрее. Существуют специальные приспособления для доставки аэрозоля в бронхи — это небулайзер. Благодаря аппарату вещество не оседает на задней стенке глотки, а проходит дальше по воздухоносным путям. Астматику такой аппарат необходим в доме.
Еще одно устройство, облегчающее введение лекарственных препаратов от астмы, — спейсер. Он позволяет применять меньшую дозу лекарства, но увеличивает эффективность его проникновения в легкие в 2 раза.
Данные лекарственные средства оказывают лишь временный эффект и применяются в экстренных случаях. Бесконтрольное применение может привести к возникновению резистентности (устойчивости) при очередном приступе. Поэтому нужно контролировать детей старшего возраста, которые могут злоупотреблять препаратами из-за страха возникновения приступа.
Базисная терапия состоит из лекарств с противовоспалительным действием и бронхорасширяющим эффектом. К ним относятся:
- длительно действующие бронходилататоры;
- системные и ингаляционные гормональные средства;
- антилейкотриеновые препараты;
- кромоны;
- антицитокиновые средства.
Базисное лечение также подбирает врач с учетом индивидуальных особенностей ребенка. Родителям ни в коем случае нельзя отменять его или менять дозировки. В особенности это касается системного применения глюкокортикостероидов. При их отмене может возникнуть ряд серьезных побочных эффектов.
Официальных клинических исследований на тему немедикаментозных способов не проводилось, доказательной базы у этих методов нет. Но врачи отмечают, что детям, у которых удалось достичь высокого эффекта в лечении, длительной ремиссии и стойких результатов, проводили дополнительную терапию. Она включает:
- физиотерапевтические процедуры. Ультрафиолетовое облучение активизирует обмен веществ, улучшает тканевое дыхание. Иглоукалывание помогает вырабатывать гормоны, которые способствуют купированию приступа в дальнейшем;
- лечебную физкультуру, в том числе бег, плавание, активные игры. Такие занятия повышают устойчивость к нагрузкам, способствуют развитию дыхательного аппарата, восстанавливают кровообращение и улучшают насыщение тканей кислородом;
- хорошие результаты дает проведение дыхательной гимнастики. Она тренирует мышцы, ребенок учится управлять дыханием, происходит дренирование (очищение) бронхов от вязкой мокроты;
- использование природных факторов — грязевые лечебницы, минеральные воды, смена климата, соляные пещеры, высокогорная терапия на курортах. Это способствует восстановлению функции внешнего дыхания, мелкие бронхи, забитые слизью, очищаются;
- массаж, вибромассаж способствует улучшению обмена кислорода и углекислого газа в легких, уменьшается обструкция, бронхи очищаются.
Фитотерапия, ароматерапия, которые так любят некоторые родители, для детей с астмой не рекомендованы. Причина в том, что они могут вызвать аллергическую реакцию и спровоцировать новый приступ.
Любой из немедикаментозных методов можно применять только после консультации с врачом. Он оценит риски и даст рекомендации, способствующие хорошему результату.
Приступ — это остро возникшее состояние удушья, свистящего дыхания, слышимого на расстоянии и спастического кашля.
Алгоритм действия при оказании первой помощи:
- Посчитать количество дыхательных движений. Дать ребенку препарат, расширяющий бронхи, через ингаляционный баллончик, спейсер либо небулайзер. Посадить так, чтобы он мог опереться (стул, кровать) и задействовать вспомогательные мышцы для дыхания. Следить за изменением состояния в течение 20 минут. Частота дыхания должна снизиться, межреберные мышцы не должны западать, кашель — стать реже.
- Если через 20 минут эффекта нет, повторить введение препарата в той же дозировке или поменять на комбинированный препарат. Оценить состояние.
- При отсутствии улучшения ввести ингаляционный кортикостероид.
- Если приступ не удалось купировать в течение одного часа, следует немедленно отвезти ребенка в больницу.
При диагностировании астмы у ребенка родителям следует обучиться оказанию первой помощи. Это можно сделать в школах здоровья, организованных в поликлиниках.
Лечить астму успешно означает добиться контроля над ней. Оцениваются следующие признаки:
- Уменьшение частоты приступов до показателя менее 2 раз в неделю.
- Приступы и пробуждения ночью прекращаются.
- У ребенка восстанавливается физическая активность.
- Необходимость в применении препаратов снижается.
- Улучшаются результаты функциональных проб (пикфлоуметрия, спирометрия).
На основании этих показателей аллерголог уменьшает дозировку лекарственных препаратов базовой терапии, может отменить системные препараты. Астма у детей требует постоянного планового посещения врача с целью коррекции терапии, проведения инструментальных обследований и оценки изменений.
Бронхиальная астма не так страшна. Конечно, родитель, однажды увидев ребенка в состоянии приступа, пугается, пытается найти всевозможные методы, чтобы облегчить симптомы и избавиться от заболевания. Но любой врач подтвердит: болезнь поддается контролю.
Можно жить без ее проявлений целые десятилетия. Основная задача родителей — помочь ребенку адаптироваться, не заниматься самолечением и по возможности посещать школу здоровья, где они получат много дополнительной полезной информации.
источник