Одним из самых тяжелых хронических заболеваний, отравляющих жизнь миллионам людей во всем мире, является бронхиальная астма. От нее страдают и взрослые, и дети. Характеризуется астма тем, что хроническое воспаление вызывает сильную чувствительность бронхов. И при наличии провоцирующих факторов возникает их спазм, во время которого человек чувствует удушье. Приступы бронхиальной астмы очень опасны тем, что реагировать на них нужно сразу, иначе больной начинает задыхаться, и без лекарства может наступить смерть. В последние десятилетия появились новые эффективные препараты для лечения этого заболевания. Лучше всего применять ингалятор от астмы, так как он обеспечивает самое быстрое проникновение лекарства в дыхательные пути. Тем более что сейчас существует много их разновидностей, и больной может выбрать подходящий для себя. Все люди, страдающие от астмы, должны носить с собой постоянно ингалятор, чтобы в случае приступа иметь возможность быстро отреагировать.
- Воспалительный процесс в бронхах имеет хронический характер.
- Астматика часто мучает кашель и затрудненное дыхание.
Ингаляторы – это лучший способ мгновенной доставки лекарства сразу в дыхательные пути. Во время приступа астмы часто у больного нет времени ждать, когда подействует укол или таблетка. Поэтому ингаляторы используют в экстренных случаях. А в период между приступами для лечения применяются обычные средства: таблетки, сиропы или инъекции. Для профилактики приступов часто используются «Вентолин» или «Брикаил». Маленьким детям также редко делаются ингаляции, а лекарство для них применяется в виде сиропа. Все препараты от астмы можно разделить на две группы:
- бронхолитики, которые снимают спазм мускулатуры бронхов, расширяют сосуды и этим облегчают дыхание больному;
- противовоспалительные препараты используются курсами для снятия воспаления и отека в бронхах.
Кроме того, в последнее время получил распространение гормональный ингалятор при астме. Благодаря тому, что лекарственное средство подается малыми дозами и сразу в дыхательные пути, он лишен всех негативных последствий гормональных таблеток, а эффект от него выше, чем от других препаратов.
Об ингаляциях как способе лечения заболеваний дыхательных путей известно еще с древности. Люди вдыхали дым от сжигаемых целебных растений или пар от их отвара. Со временем процедура совершенствовалась: от сжигания листьев на костре до глиняного горшка со вставленной в него соломинкой. Современный же ингалятор от астмы не имеет ничего общего с такими способами, так как он должен отвечать многим требованиям. Первый прибор для этих целей появился еще в 1874 году, сейчас же существует много его разновидностей. Каждый из них имеет свои плюсы и минусы, и какой ингалятор лучше при астме для конкретного пациента, может решить только врач. Но все они предназначены для того, чтобы как можно быстрее доставить препарат в бронхи и облегчить дыхание больного. Лекарство в приборе разбивается на очень мелкие частицы, которые быстро проникают в легкие. Поэтому сейчас ингалятор от астмы – самое лучшее средство. Эффективную замену ему пока еще не придумали.
Сейчас применяется много средств для купирования приступов астмы. Различаются они по размеру, способу подачи препарата и виду лекарственного средства. Наиболее распространены карманные ингаляторы. При бронхиальной астме чаще всего используются такие:
- Порошковые ингаляторы с дозатором позволяют точно ввести необходимую дозу препарата. Ими очень просто пользоваться, но стоят они дороже других.
- Жидкостные аэрозоли — самые недорогие и распространенные ингаляторы. Недостатком их является то, что эффективны они только в том случае, если пациент сделает вдох одновременно с выбросом препарата.
Кроме того, существуют стационарные ингаляторы, которые во время приступов использовать неудобно, но они применяются для их предотвращения:
- Небулайзеры – с помощью компрессора или ультразвука разбивают лекарственное средство на очень мелкие частички, которые достигают самых отдаленных уголков дыхательных путей.
- Адаптер к обычному ингалятору также может применяться в стационарных условиях. Он называется спейсер и помогает подавать лекарство только на вдохе.
Врач после обследования пациента назначает ему лекарство, которое призвано помочь в профилактике и купировании приступов. При выборе ингалятора нужно ориентироваться именно на рекомендации доктора. Но при покупке стоит обращать внимание еще и на такие характеристики:
- ингалятор должен быть удобным в применении, лучше всего – карманный;
Список их постоянно расширяется, создаются новые препараты, они становятся более удобными и безопасными. Обычно врач назначает какой-либо препарат, который больше подойдет пациенту. Это могут быть бронхолитики или противовоспалительные средства. Они выпускаются уже в виде ингалятора или раствора для применения в небулайзере. К бронхолитикам относятся:
- адреномиметики стимулируют рецепторы бронхов и расширяют капилляры. Они обладают быстрым действием и часто используются для купирования приступа. Это «Сальбутамол», «Левалбутерол», «Тербуталин» и другие;
Противовоспалительные средства применяются в основном для лечения и профилактики приступов. Это могут быть:
- глюкокортикоиды эффективно снимают отек бронхов. Это «Флутиказон», «Бекламетазон» или «Будесонид»;
- стабилизаторы мембран тучных клеток чаще всего используются в педиатрии: «Кромолин» и «Недокромил»;
- в тех случаях, когда астма не поддается лечению другими препаратами, используется «Омализумаб», содержащий антииммуноглобуллин Е.
Ответить на этот вопрос сложно, так как подход должен быть строго индивидуальный. Только врач после полного обследования пациента может определить, какой препарат и в каком виде окажется эффективным. Лучший ингалятор при астме – это тот, который быстро купирует приступ, не вызывает побочных действий и удобен в применении. Какие же из них самые распространенные?
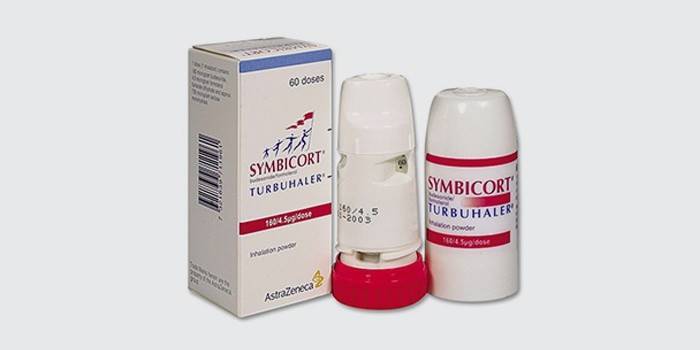
- «Симбикорт Турбухалер» содержит будесонид и формотерол. Оба эти вещества оказывают быстрый эффект, обладают противовоспалительным действием и хорошо переносятся. Этот ингалятор от астмы порошковый, со строгим дозированием препарата.
Он имеет форму баллончика, в котором препарат находится под высоким давлением и при нажатии на колпачок выбрасывается в дыхательные пути. Именно в такой форме удобнее всего использовать лекарственные средства для купирования приступов астмы. Ведь во многих случаях очень важно применить лечение уже в первые секунды. А карманный ингалятор можно всегда носить с собой – он невелик по размеру и совсем мало весит. Особенно это удобно для тех, кто редко бывает дома и ведет активный образ жизни. Пользоваться таким ингалятором довольно легко, и с ним справляются даже дети. Приступ может случиться в любой момент, поэтому очень важно, чтобы лекарство было всегда под рукой. Карманные ингаляторы бывают порошковыми и жидкостными. Какой лучше выбрать, может подсказать врач. К преимуществам такого вида ингаляторов относится также то, что препарат подается строго определенными порциями, что позволяет не допустить его передозировки.
Уже с трех лет дети могут пользоваться ингалятором. Обычно это не вызывает у ребенка отрицательных эмоций, чего нельзя сказать об инъекциях.
- снять крышку с баллончика;
- перевернуть его дном вверх;
- большой палец должен располагаться снизу, а средний или указательный – на дне баллончика;
- хорошо встряхнуть, а в некоторых видах ингаляторов нужно повернуть диск несколько раз туда-сюда;
- сделать выдох;
Через минуту можно при необходимости впрыснуть вторую дозу препарата.
источник
На сегодняшний день, для облегчения приступов, разработаны всевозможные лекарства от бронхиальной астмы, но назначить их может только врач. Так как важно разбираться во всех группах и понимать, какие препараты для лечения будут лучшим выбором для конкретного пациента. Рассмотрим основные группы лекарств и их особенности.

- своевременная профилактика болезни;
- прием симптоматических средств для быстрого устранения проявлений болезни;
- препараты от бронхиальной астмы для нормализации дыхания;
- средства, экстренно купирующие астматический приступ;
- выбор препаратов, которые при минимальном применении дают стабильный эффект и практически не имеют побочных эффектов.
Только врач может определить схему из нескольких препаратов. Комплексная терапия подразумевает использование средств различных групп, поэтому важно, чтобы подбор конкретных лекарств от бронхиальной астмы осуществлял специалист, ведь многие группы часто между собой несовместимы.
Различают 4 стадии бронхиальной астмы, каждая из которых имеет свои подходы к лечению. Принята следующая классификация:
- I стадия — это самая легкая ступень болезни, которая даже не требует длительного лечения. Больной употребляет только препараты кратковременного действия (например, аэрозоль или спрей от бронхиальной астмы) для снятия редких приступов.
- II стадия — базисная терапия подразумевает применение гормональных ингаляционных средств. Если они противопоказаны или неэффективны, назначают теофиллины и кромоны.
- III стадия — для нее характерно использование комбинаций бронхорасширяющих и гормональных средств.
- IV стадия — наиболее выраженная ступень бронхиальной астмы. При ней нужно принимать не только ингаляционные формы гормонов и бронхорасширяющих средств, но и таблетированные гормональные препараты.
Под базисными препаратами подразумевают те противоастматические средства, которые необходимо принимать больному каждый день на протяжении длительного срока. Они не только купируют возможные приступы, но и облегчают общую картину заболевания, подавляют развитие астмы.
Базисные лекарственные препараты снимают воспаление в бронхах, борются с отеками, уменьшают аллергические симптомы. К этой группе препаратов можно отнести глюкокортикоиды, антигистаминные, антилейкотриеновые препараты, бронхолитики, кромоны.
Рассмотрим эти противоастматические препараты подробнее.
К гормональным базисным средствам относят такие препараты:
- Кленил;
- Синтарис;
- Симбикорт;
- Фликсотид;
- Буденофальк;
- Сальмекорт;
- Серетид;
- Симбикорт Турбухалер;
- Альдецин и др.
Львиную долю базисных средств для лечения бронхиальной астмы составляют негормональные препараты, такие как:
Эти препараты сделаны на основе кромоновой кислоты. Широкий ряд средств включает такие лекарства:
- Кромогексал;
- Кетотифен;
- Кетопрофен;
- Кромогликат натрия;
- Недокромил;
- Кромолин;
- Интал;
- Тайлед.
Кромоновая кислота и ее аналоги блокируют воспалительный процесс, что позволяет остановить развитие астмы. Препараты тормозят образование провоспалительных тучных клеток и нормализуют размер бронхов.
Следует помнить, что кромоны противопоказаны детям до 6 лет и не используются для экстренного лечения астмы, так как их эффект проявляется со временем. При приступе бронхиальной астмы используются другие средства — аэрозоль с гормональными веществами, антигистаминные препараты.
Эти препараты борются с воспалительным процессом и снимают бронхоспазм. Представители группы:
Любое средство указанной группы используется как дополнение к основной терапии. Могут применяться лекарства и для детей.
Это самая тяжелая группа средств, которые назначают в особо тяжелых случаях, когда основная терапия не помогает. Принцип работы глюкокортикоидов заключается в блокировании воспалительных процессов в бронхах и недопущении развития приступа.
Гормоны обладают наилучшим лечебным эффектом. Но, несмотря на хороший результат после их приема, препараты имеют много побочных действий. Поэтому эффективнее принимать их только в крайнем случае, когда другие таблетки уже не действуют.
Гормоны могут применяться в качестве ингаляционных и системных средств. К системным препаратам относят таблетки Преднизолон и Дексаметазон.
Глюкокортикостероиды противопоказаны для длительного применения детям, поскольку они могут вызывать стероидных диабет, катаракту, гипертонию, язву желудка и другие патологии.
Данные средства используются для купирования приступов астмы, а также в базисном лечении. Перечень группы следующий:
- Саламол Эко Легкое Дыхание;
- Беротек Н;
- Релвар Эллипта ;
- Форадил Комби;
- Форатил;
- Допамин;
- Фенотерол.
Они вызывают расширение бронхов, чем снимают приступ астмы. Входят в состав множественных вариантов комплексной терапии.
Ингаляции являются одним из лучших подходов для лечения астмы. Лекарственные средства через баллончик или ингалятор быстро попадают непосредственно в дыхательную систему. Таким образом, при помощи ингаляторов купируется приступ астмы. Но возможно и базисное лечение таким образом. Применяются следующие препараты:
- Альвеско;
- Саламол;
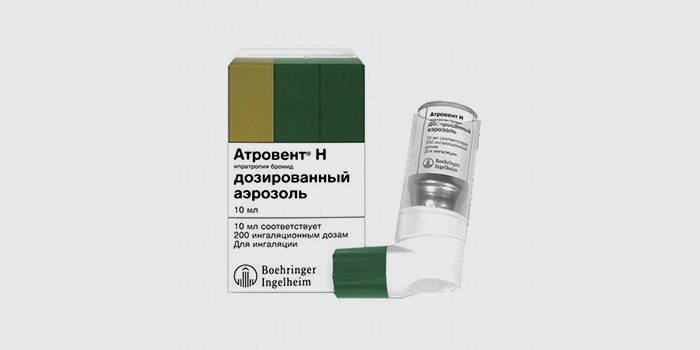
- Атровент;
- Фликсотид;
- Бекотид;
- Альвеско;
- Фликсотид и др.
Ингаляции применяются для лечения детей с астмой, возраст которых может быть меньше 3 лет. Такое средство для лечения астмы считается самым безопасным. Больным рекомендуется всегда носить с собой ингалятор от астмы или соответствующий аэрозоль, чтобы купировать возможный приступ. Кроме того, ингаляции применяются при бронхите, заболеваниях горла, поэтому для ребенка рекомендуется их иметь — это лучший профилактический способ предупреждения многих болезней.
Не стоит ожидать от базисной терапии полного излечения от астмы. У нее другие задачи:
- попытка избежания учащения приступов;
- снижение необходимости в ультракоротких препаратах;
- улучшение дыхания.
Базисные препараты необходимо применять всю жизнь и периодически корректировать их дозу. При этом все корректировки осуществляет врач. Он оценивает, насколько сократились приступы, как часто больному приходится применять короткодействующие средства, насколько выражены побочные эффекты и др.
Даже при приеме базисных средств иногда может начинаться приступ удушья. Его нужно купировать препаратами указанных ниже групп.
К симпатомиметикам короткого действия относят следующий список:
- Сальбутамол;
- Изопреналин;
- Орципреналин;
- Пирбутерол и др.
Действие препаратов заключается в немедленном расширении бронхов. Средства нужно всегда иметь при себе и принимать, чтобы оказать первую помощь при начале приступа.
- Бекарбон;
- Ипратропий;
- Белластезин;
- Атровент и др.
М-холиноблокаторы не рекомендуется применять детям, поскольку это может вызвать тяжелые сердечные патологии вплоть до смерти.
Бронхиальная астма чаще всего имеет симптомы, схожие с аллергической реакцией немедленного типа, поэтому рекомендуется параллельно принимать Дезоратадин, Левоцетиризин, Фексофенадин и другие антигистаминные средства.
Бронхиальная астма считается неизлечимой патологией. Это означает, что препараты астматику придется принимать пожизненно, иначе дыхательная функция будет сильно угнетаться, а удушье приведет к смерти. Необходимо постоянно наблюдаться у врача, не пропускать медосмотры — тогда картина болезни будет улучшаться.
Также рекомендуется соблюдать следующие советы:
- Всегда при себе носите запас лекарств на случай приступа.
- Вовремя пополняйте домашние лекарства от астмы, так как в аптеке они могут не оказаться в нужный момент.
- Знайте схему лечения, какие средства вы принимаете, и не пропускайте время приема. Чем точнее вы будете соблюдать схему, разработанную врачом, тем меньше будет приступов астмы.
- Проверяйте названия препаратов, которые вы собрались принимать, а также их дозировку.
- Соблюдайте принципы хранения препаратов.
- Если вы собрались менять схему лечения, врач должен знать об этом. Это же касается и использования различных народных методик и процедур.
- Сообщайте врачу о приеме других средств. Они могут влиять на эффективность противоастматических препаратов при одновременном приеме.
- Помните, что все лекарства имеют побочные эффекты. При их наличии необходимо немедленно прекратить прием и получить консультацию врача.
Помните, что профилактические мероприятия и базисная терапия играют куда более важную роль, чем средства для купирования приступа бронхиальной астмы. Поэтому соблюдайте все рекомендации врача и это поможет вам получить длительную ремиссию.
источник
Бронхиальная аллергическая астма – заболевание тяжелое, но приступы кашля, удушья укрощаются с помощью доступных и эффективных ингаляторов. Они же используются для лечения и профилактики этого недуга. Давайте разберемся, какие выпускаются ингаляторы от астмы, чем различаются их виды, в чем плюсы и минусы типов устройства. Узнаем, как применять аппарат правильно.
Основные типы ингаляционных устройств классифицируются по виду лекарственного наполнителя:
- Порошковые. Содержат сухой лечебный препарат.
- Аэрозольные. Наполненные лекарственной жидкостью.
Оба типа устройств подразделяются на следующие основные виды по способу подачи лекарства:
- Спейсер – распыляющая насадка-клапан на карманный аппарат, которая подает лекарство лишь на вдохе.
- Небулайзер – ультразвуковое или компрессорное мембранное устройство-распылитель, подающее лекарство малыми дозами (фракциями).
- С дозатором – баллончик, в котором жидкое лекарство находится под давлением. Этот спрей действует по принципу любого аэрозоля, а подача лечебного вещества дозируется. Минус – неудобство использования для астматиков с больными суставами пальцев и нарушениями координации.
- Адаптер – устройство, дополняющее ингалятор, чье преимущество состоит в свободной подаче максимальной дозы лекарства, отсутствии необходимости регулировать проникновение вдохом-выдохом. Минус – большой размер.
- Автоингалятор – самое удобное устройство с автоматической подачей лекарственного препарата на вдохе.
Данный тип ингаляторного аппарата обеспечивает подачу лекарства в виде сухой смеси, объем которой дозируется автоматически или регулируется самостоятельно:
- Дисковый ингаляторный аппарат автоматически подает порошок. Отличается возможностью точной регулировки количества доз лекарства.
- Турбоингалятор — карманный лечебный прибор (турбухалер), подающий порошок малыми объемами. Отличается наличием встроенного индикатора объема оставшегося лекарства.
С помощью порошковых устройств легче поддается лечению бронхиальная астма у детей. Ребенок не всегда в состоянии регулировать и координировать дыхание с моментом подачи лекарства. Порошковые спейсеры – лучшие аппараты, которые решают эту проблему наличием закрывающего клапана, который блокирует поступление препарата на выдохе. Единственный минус таких аппаратов – громоздкость.
Дозированные жидкостные аппараты содержат аэрозоль от астмы, который подается отмеренным объемом. Они привлекательны невысокой (по сравнению с порошковыми) ценой, надежностью конструкции, портативностью, возможностью использовать устройство как карманный ингалятор. Минусом такого аппарата является необходимость синхронизировать вдох с моментом выброса лечебной смеси.
Распылитель (небулайзер) – жидкостный аппарат для астматиков с тяжелой формой болезни. При распылении преобразует жидкое лекарство в дисперсную взвесь, обеспечивает глубокое проникновение препарата в бронхи. Используется при стационарном лечении. Современные портативные формы небулайзеров доступны и для домашнего применения, но подобное лечение ингалятором проводится лишь по рекомендации и с разрешения врачей.
Содержимое ингаляторов конкретного производителя – это определенные препараты, помогающие купировать приступ бронхиальной астмы либо применяющиеся для длительного лечения. Список ингаляторов постоянно меняется, некоторые препараты, например, фенамин бензедрин, снимаются с производства, выпускаются новые лекарства, которые имеют не столь ощутимые побочные эффекты.
По отдельности аппараты и лекарства не производят, заменить содержимое устройства самостоятельно невозможно, поэтому при выборе ингалятора следует обращать внимание на названия активных веществ. Средства от астмы подразделяются на противовоспалительные, которые устраняют саму причину болезни, и бронхорасширяющие препараты, снимающие приступы удушья.
Дыхательная аллергия опасна приступами удушья, купировать которые помогают бронхолитики нескольких подвидов:
- Симпатомиметики (пирбуретол, левалбутерол, сальбутамол, тербуталин). Расширяют просветы бронхов, стимулируя их рецепторы.
- Блокаторы М-холинорецепторов (атровент или ипратропий). Расслабляют бронхи.
- Метилксантины (аминофиллин, теофиллин). Блокируют определенные ферменты, расслабляют мышцы бронхов.
Как снять приступ астмы или пользоваться ингалятором при ее лечении? Чтобы не совершить ошибок, быстро купировать приступ удушья, не расходовать лекарственное средство понапрасну, необходимо запомнить правила пользования этой удобной и эффективной «палочкой-выручалочкой»:
- Прополощите рот, если в нем есть остатки еды.
- Обхватите баллончик: указательный палец сверху, большой под донышком.
- Снимите крышку.
- Встряхните баллончик.
- Выдохните.
- Обхватите мундштук губами.
- Вдохните одновременно с нажатием указательного пальца на верх баллончика.
- Выньте аппарат изо рта.
- Не дышите секунд 5-10.
- Выдохните.
- Закройте баллончик, уберите.
Лучший пример использования лечебного средства в домашних условиях – наглядная демонстрация. Посмотрите видеоролик, в котором автор подробно рассказывает и показывает, как пользоваться ингалятором «Симбикорт Турбухалер». Как открыть ингалятор и правильно вдохнуть лекарство? Обо всем этом подробно рассказывается в сюжете.
источник
Наши читатели рекомендуют!
- После снятия крышки баллончик переворачивается вверх дном и хорошенько встряхивается.
- Для удобства большой палец нужно располагать снизу конструкции, а средний/указательный – на днище баллончика.
- Ингалятор подносится ко рту, а мундштук охватывается губами только после выдоха.
- При нажатии на баллончик делается глубокий вдох, после чего дыхание задерживается на секунд, а затем делается медленный выдох.
Если есть необходимость, то вторую такую процедуру можно произвести через минуту.
- больной с любой формой недуга однозначно должен иметь с собой препарат для быстрой ликвидации приступа;
- ингаляцию можно проводить не чаще 8-ми раз в сутки.
Если удушливые приступы часто повторяются либо препарат не помогает, то срочно обратитесь к лечащему врачу;
Бронхиальная астма. ? Как пользоваться ингалятором против бронхиальной астмы. Лечебный центр
видео инструкция на русском Turbuhaler
Список лучших ингаляторов от астмы
Одним из самых тяжелых хронических заболеваний, отравляющих жизнь миллионам людей во всем мире, является бронхиальная астма. От нее страдают и взрослые, и дети. Характеризуется астма тем, что хроническое воспаление вызывает сильную чувствительность бронхов. И при наличии провоцирующих факторов возникает их спазм, во время которого человек чувствует удушье. Приступы бронхиальной астмы очень опасны тем, что реагировать на них нужно сразу, иначе больной начинает задыхаться, и без лекарства может наступить смерть.
В последние десятилетия появились новые эффективные препараты для лечения этого заболевания. Лучше всего применять ингалятор от астмы, так как он обеспечивает самое быстрое проникновение лекарства в дыхательные пути. Тем более что сейчас существует много их разновидностей, и больной может выбрать подходящий для себя. Все люди, страдающие от астмы, должны носить с собой постоянно ингалятор, чтобы в случае приступа иметь возможность быстро отреагировать.
- Воспалительный процесс в бронхах имеет хронический характер.
- Астматика часто мучает кашель и затрудненное дыхание.
Важно учитывать, что если ингаляторы, а также какие либо другие лекарства не способствуют снижению астматической симптоматики, необходимо откорректировать дальнейшую терапию с врачом, так как негативные проявления могут быть различными побочными реакциями, включая нарушений правила пользования ингалятором, которое встречается очень редко.
В этом случае подбирается другое лекарственное средство и проводится повторное обучение пациента.
СТАТЬЯ НАХОДИТСЯ В РУБРИКЕ — заболевания, астма.
На вопросы читательниц отвечает врач-пульмонолог, консультант сайта Марина Олеговна Потапова.
«Мне поставили диагноз «бронхиальная астма». Врач порекомендовал новый препарат серетид. Но я боюсь его применять, так как в нем есть гормоны. Как долго можно принимать это лекарство без перерыва? Есть ли к нему привыкание?» — Светлана Пескова, г.
— Многие до сих пор думают, что прием гормонов неизбежно приводит к лишнему весу, диабету, остеопорозу, привыканию. Все эти мифы появились несколько десятилетий назад. В те времена ингаляционных препаратов не было. Приходилось применять гормоны в таблетках или внутривенно. Это действительно приводило к серьезным побочным эффектам. Ингаляционные гормоны созданы специально для «работы» в бронхах.
Там они оказывают противовоспалительное действие.
Ведущие пульмонологи убеждены, что гормональные ингаляторы, и серетид в том числе, — самые эффективные средства для длительного лечения астмы. Они снижают частоту и тяжесть обострений. Ингаляционные гормоны действуют местно и в малых дозах, практически не попадая в кровь. Поэтому их общее влияние на организм сведено к минимуму.
Серетид — удобный современный препарат для лечения бронхиальной астмы.
Он создан по принципу «два в одном»: в его состав входят ингаляционный гормон и длительно действующий бронхорасширяющий препарат.
Гормональные и комбинированные ингаляторы не предназначены для того, чтобы снять экстренно развившийся приступ удушья. Их назначают планово. Для того чтобы они подействовали, нужно время. При лечении подобными средствами перерывов не делается.
Очень важно не бросать лечение. Если стало лучше, это не значит, что надо отказаться от лекарств и ждать следующего ухудшения. Уменьшить количество препаратов можно лишь через три месяца хорошего самочувствия.
И только по рекомендации врача. Привыкания к комбинированным ингаляторам не бывает.
«Летом меня всегда мучают приступы одышки. Врач сказал, что это бронхиальная астма и посоветовал купить пикфлоуметр. Что это за прибор, и обязательно ли он мне нужен?» — Анастасия, Татарстан
— Пикфлоуметр — современный и незаменимый прибор для диагностики астмы. Он грубо, но достоверно показывает, хороша или плоха проходимость дыхательных путей, эффективно ли лечение. С помощью этого прибора за своим самочувствием можно следить дома.
Измерения проводят стоя, дважды в день. Их делают до приема лекарств: утром, сразу после подъема, когда значения близки к минимальным, и через 10–12 часов вечером.
Измерения нужно делать три раза подряд с небольшими интервалами. Лучший показатель из трех фиксируется и наносится на график. При правильно подобранном лечении график близок к прямой линии. Чем более зигзагообразная получается линия, тем хуже.
В оценке результатов пикфлоуметрии наиболее популярна система трех зон по принципу светофора. К зеленой зоне относят показатели более 80% от нормальных величин. Рекомендации — продолжать плановое лечение. В желтой зоне показатели находятся в пределах 60–80%. В этом случае нужно усилить терапию и посетить врача.
Красная зона — когда показатели не дотягивают до 60% от нормы. Попадание в красную зону — сигнал о необходимости срочного обращения за медицинской помощью.
Очень важно, что показатели пикфлоуметрии изменяются раньше, чем ухудшается самочувствие.
Прибор помогает предупредить приступ.
Бывает и так, что человека беспокоит одышка, и он уверен, что во всем виновата астма. Но на пикфлоуметре — нормальные показатели. Значит, одышка связана с чем-то другим и не имеет никакого отношения к бронхиальной астме.
«У меня астма. Приходится пользоваться гормональным ингалятором. Но я постоянно мучаюсь из-за молочницы во рту. Отменю ингалятор — страдаю от астмы, пользуюсь — не знаю, как справиться с молочницей. Что делать?» — Лариса Петровна, г. Иваново
— Ингаляционные гормоны дей-ствительно могут провоцировать молочницу.
Чаще всего она возникает потому, что пациент неправильно делает ингаляцию, и препарат оседает во рту.
Чтобы этого не произошло, применяйте такое устройство, которое сводит к минимуму попадание препарата в рот. Это может быть активируемый вдохом ингалятор, например «Легкое дыхание», или спейсер.
Спейсер — специальная колба, куда распыляется препарат из ингалятора. Оттуда человек и вдыхает лекарство. При использовании этого устройства крупные частицы аэрозоля оседают не во рту, а на стенках колбы. А мелкие попадают в место назначения — в бронхи. Сейчас выпускают новые ингаляторы со встроенными спейсерами, к примеру Беклоджет.
После использования ингаляционных гормонов нужно прополоскать рот.
Можно дополнительно «заесть» ингаляцию — перекусить, к примеру, яблоком.
Если эти меры не помогут, обратитесь к врачу. Сейчас существует много современных противогрибковых препаратов. Они позволяют справиться с молочницей в короткие сроки.
«У моего мужа астма, а у трехлетней дочки — атопический дерматит. Можно ли что-то сделать, чтобы наш ребенок не заболел астмой? Может быть, есть прививки от астмы?» — Мария Вышегородова, г.
— У ребенка, предрасположенного к аллергии, действительно, повышен риск развития бронхиальной астмы. Чтобы ее предотвратить, нужно регулярно посещать аллерголога, принимать все назначенные препараты.
А также тщательно соблюдать диету и стараться не контактировать с аллергенами. Кроме того, нужно постоянно закаливать малыша.
Прививки от астмы не существует. Однако можно повысить иммунитет ребенка, снизить вероятность так называемых простудных заболеваний. Соответственно уменьшается и риск астмы.
Препаратов, которых готовят к встрече с инфекциями, довольно много, например бронхо-мунал, ИРС и рибомунил. Принцип их действия немного напоминает вакцинацию.
Эти лекарства содержат фрагменты убитых бактерий, которые сами уже не могут вызвать недуг.
Зато микробные частички стимулируют защитные силы организма. Препараты можно купить и в виде таблеток, и в форме аэрозолей. Принимают их по схеме под наблюдением педиатра.
«У моей мамы в июле всегда обостряется бронхиальная астма. Ей порекомендовали поехать на этот период в горы. Есть предложение провести отпуск в Альпах на высоте м. Не повредит ли ей такая высота? Чего нужно опасаться?» — О. Зайцева, г. Тула
— Если хорошо подобрано лечение, нет признаков обострения, горный воздух не противопоказан. В горах намного меньше аллергенов. Оптимальная высота для астматиков — до м.
Горы — не единственное место, куда можно поехать летом астматикам.
Полезен и сухой морской климат: Анапа, Евпатория, Кипр, Испания. Хороший эффект дает и спелеотерапия — лечение в соляных пещерах. Пещеры есть под Ужгородом, в Киргизии и Австрии.
Вашей маме следует с осторожностью отнестись к авиаперелету. Нужно обязательно взять с собой в салон самолета достаточное количество воды для питья, ингалятор и необходимые лекарства. Желательно иметь и небулайзер, работающий на аккумуляторах.
Два года назад поставили диагноз «бронхиальная астма средней тяжести». Я слышала, что при астме эффективны обливания холодной водой. Помогут ли они мне? Может, есть какие-то еще нетрадиционные методы лечения?» — Анна Корнейчук, Московская обл.
— Положительный эффект обливания холодной водой при бронхиальной астме был доказан еще в 80–х годах ХХ века. Этот метод — своеобразный способ стимуляции иммунной системы.
Прежде чем обливаться, посоветуйтесь с врачом. Методика не применяется при воспалительных заболеваниях почек, некоторых гинекологических болезнях, эпилепсии, тяжелых сердечно-сосудистых заболеваниях.
Принципиальный момент — начинать обливание нужно сразу с холодной воды.
Обязательно использовать плотный поток — не душ, а воду из таза. Начинать можно без предварительной подготовки, но состояние должно быть комфортным. Не следует обливаться, если вы замерзли или вспотели.
После правильно проведенной процедуры человек испытывает ощущение разливающегося тепла. Растираться не обязательно, достаточно просто промокнуть тело полотенцем. В первые три месяца закаливания количество применяемых лекарств уменьшать нежелательно.
Из других немедикаментозных методов наиболее популярны различные виды дыхательной гимнастики.
Наиболее простое упражнение — тренировка дыхания. Можно использовать простейшее приспособление. После достаточно глубокого вдоха делается выдох через коктейльную соломинку, опущенную в стакан с водой. Это упражнение повторяют 4–5 раз в день по 10–15 минут. Подобная методика применяется и в дыхательных тренажерах.
Применяют также иглоукалывание, гомеопатию и другие методы. Некоторым они действительно помогают. Но нужно понимать, что нетрадиционные методы не заменяют медикаментозного лечения, а дополняют его.
Особо нужно сказать о фитотерапии. Лечение травами для пациентов с аллергией на пыльцу может оказаться опасным.
«Моя летняя дочь больна астмой.
Но она мечтает заниматься легкой атлетикой. Я слышала, что дети иногда излечиваются после подросткового возраста. Как мне быть? Настраивать дочку, что спорт не для нее? Или есть надежда?» — Наталья Страхова, Новгородская обл.
— Существует немало больных бронхиальной астмой, занимающихся спортом. Среди них есть и великие спортсмены.
Главное в вашем случае — определить, вызывает ли физическая нагрузка у ребенка усиление приступов удушья.
Если не вызывает, то противопоказаний для занятий нет даже сейчас. Если же физические нагрузки учащают приступы астмы, надо скорректировать лечение.
Действительно, после наступления половой зрелости бронхиальная астма может исчезнуть. И такие случаи не редкость.
Если вам была полезна информация, поделитесь ею, пожалуйста!
Несмотря на немалый ассортимент, представленный выше, большая часть пациентов и врачей выбирают ингаляционные кортикостероидные препараты либо селективные бета-адреномиметики.
Особое место занимают такие лекарственные средства:
- Сальбутамол (Вентолин) – лекарственное средство короткого действия, которое используют для расслабления гладкой бронхиальной мускулатуры. Может применяться для профилактики приступов.
- Беродуал – является высокоэффективным препаратом, быстро купирует бронхоспазм. Активно применяется при бронхиальной астме, обструктивном бронхите, ХОЗЛ.
- Симбикорт – лекарственное средство, с комбинированным составом (будесонид, формотерол). Их действие направлено на снижение частоты приступов.
- Серетид – используют для базисной терапии болезней с обструкцией дыхательных путей.
Хорошо помогает при бронхиальной астме и ХОЗЛ (хронических обструктивных заболеваний легких), устраняет симптомы удушья.
Без ингалятора ни один астматик не сможет обойтись, поэтому важно не только понимать, как действует препарат, а уметь воспользоваться им во время приступа.
Правила применения достаточно просты, не требуют особых навыков:
- Взять баллончик в руку, положив под дно устройства большой палец, а наверх – указательный.
- Хорошенько встряхнуть лекарство, выдохнуть, обхватить губами мундштук и надавить большим пальцем на верхнюю часть, впрыснув лекарственное средство одновременно со вдохом.
- Задержать дыхание на секунд.
- Прополоскать рот, если использовался ингаляционный кортикостероид. Это снижает риск кандидоза ротовой полости.
Внимание! Если возникли вопросы относительно работы устройства (можно ли использовать при простуде, как избавиться от аллергической реакции, вызванной лекарством), обязательно нужно консультироваться с врачом.
Ингаляторы от астмы – важная составляющая жизни каждого пациента.
Если их не применять, заболевание может привести к необратимым последствиям. Ни в коем случае нельзя сочетать терапию с алкоголем.
Ингаляторы – это рецептурные лекарства, ведь только врач может указать название необходимого препарата. Многих интересует стоимость лечения. Цена в аптеке может быть разной в зависимости от действующего вещества и вида ингалятора. Часто пациенты получают эти средства бесплатно, в рамках соответствующей государственной программы.
Мысль о вредности гормональных лекарств давно и прочно сидит в сознании людей. Не только большинство пациентов, но и некоторые врачи опасаются их настолько, что даже не хотят о них ни слышать, ни читать, а значит, и не знают о последних достижениях мировой фармации, которая достигла больших успехов на фронте борьбы с побочными вредными эффектами гормональных препаратов.
Бронхиальная астма — это хроническое воспалительное заболевание дыхательных путей, и лечение его должно проводиться ежедневно, длительно, по индивидуально подобранному для каждого пациента плану.
Это лечение называется базисным, оно преследует такие цели:
- контроль над симптомами болезни;
- предупреждение обострений;
- обеспечение нормальной жизнедеятельности пациента;
- поддержание дыхательной функции максимально близко к нормальной;
- предотвращение развития необратимой бронхиальной обструкции.
Выбор препаратов, их дозы зависят в первую очередь от тяжести течения бронхиальной астмы, степени выраженности симптомов болезни.
Например, пациенту, страдающему аллергической астмой с эпизодически возникающими приступами удушья, может быть вполне достаточно такого базисного препарата, как кромогликат натрия (интал) или недокромил натрия (тайлед), наряду с устранением контакта с аллергеном и неспецифическими раздражителями. Всем пациентам с тяжелым течением бронхиальной астмы показаны глюкокортикостероиды так же, как и большинству больных, имеющих среднюю степень тяжести болезни. Глюкокортикостероидные гормоны занимают важнейшее место в терапии больных бронхиальной астмой, так как являются наиболее эффективными противовоспалительными препаратами.
Они улучшают функцию легких, снижают гиперчувствительность бронхов, уменьшают симптомы болезни, частоту и тяжесть обострений.
Наиболее эффективными в настоящее время являются ингаляционные кортикостероиды. Чем раньше начато лечение, причем в больших терапевтических дозах (— мкг) и длительным курсом (от 8 месяцев до 2 лет), тем лучшего эффекта можно ожидать. Однако, как уже отмечалось выше, дозу препарата, способ его введения, учитывая широкий спектр побочных действий, выбирает индивидуально для каждого больного врач. В течение десятилетий для лечения тяжелых форм бронхиальной астмы использовались в основном системные глюкокортикостероиды — то есть такие, которые в виде таблеток или инъекций попадают внутрь и через общий кровоток воздействуют на весь организм.
С необходимостью увеличения дозы таких гормональных препаратов вырастает и риск побочных эффектов. Основные из них следующие:
- язвообразование в желудочно-кишечном тракте;
- стероидный сахарный диабет;
- артериальная гипертензия;
- остеопороз, чреватый патологическими переломами;
- подавление системы гипоталамус — гипофиз — надпочечники с нарушением секреции многих гормонов;
- катаракта;
- истончение кожи, развитие стрий (синюшно-багровых полосок на коже), кровоподтеки и слабость мышц;
- увеличение веса и т.д.
Сегодня системные глюкокортикостероиды по-прежнему применяются в лечении бронхиальной астмы.
Возможно, в будущем ингаляционные формы полностью вытеснят их, но пока этого не произошло, врачам приходится думать, как по возможности снизить действие побочных эффектов гормональных таблеток и инъекций, без которых пациенту просто не обойтись.
В этом плане прием таблетированных (пероральных) форм предпочтительнее внутривенного, внутримышечного (парентерального) введения глюкокортикостероидов. Из пероральных преимущество отдается преднизону, преднизолону, метилпреднизолону из-за их минимального минерало-кортикоидного действия, относительно короткого периода полураспада (12—36 часов) и ограниченного действия на поперечно-полосатую мускулатуру.
Короткий период полураспада позволяет применять альтернативную схему лечения, то есть прием таблеток 1 раз в сутки утром через день.
Такая схема позволяет контролировать бронхиальную астму и сводить к минимуму системные побочные эффекты.
Однако некоторые больные с очень тяжелым течением астмы нуждаются в ежедневном и двукратном приеме пероральных кортикостероидов. Также при выраженных обострениях, тяжелых приступах бронхиальной астмы и астматических осложнениях рекомендуется применять большие дозы глюкокортикостероидов через короткие интервалы, что достигается внутривенным введением препаратов.
Противопоказаний для назначения больших доз глюкокортикостероидов (4—8 мг/кг) в течение 3—5 суток не существует, так как при астматическом статусе риск нарастающей бронхиальной обструкции выше, чем возможность лекарственных осложнений. В терапевтической практике чаще используются средние дозы — — мг — гидрокортизона в сутки с постепенным переводом больного на поддерживающие дозы в сочетании с другими противоастматическими препаратами. Побочные эффекты при курсах лечения менее 10 дней, как правило, не наблюдаются, и отменять глюкокортикостероиды можно сразу.
С появлением местных, то есть ингаляционных, глюкокортикостероидов появилась возможность поступления препарата непосредственно к месту воспаления, то есть в трахеобронхиальное дерево, что позволяет значительно снизить дозу системных глюкокортикостероидов или отменить их вообще и, соответственно, уйти от риска побочных эффектов.
Сравнительная характеристика преимуществ в приеме ингаляционных (местных) и системных глюкокортикостероидов приводится ниже:
источник
Астматический приступ – это опасное явление. Являясь острым проявлением болезни, он требует немедленного оказания помощи.
Однако при приеме таблеток, сиропов и других фармакологических средств моментального эффекта не наблюдается. Не способствуют его возникновению даже внутримышечные инъекции. Помочь в таких случаях способны только ингаляции.
Ведь они позволяют лекарствам попасть непосредственно в дыхательные пути.
Именно поэтому для снятия острого приступа астматики пользуются специальными ингаляторами. Эти устройства просты в использовании и безопасны, в связи с чем популярны у всех категорий больных.
Любой ингалятор от астмы обеспечивает быструю доставку фармакологических препаратов в бронхиальную систему. Сегодня существует много различных видов подобных устройств. Причем каждое из них обладает своими положительными и отрицательными сторонами.
Список ингаляторов от астмы представлен следующими устройствами:
1. Спейсеры. Они незаменимы в тех случаях, когда пациентом является ребенок. Дело в том, что спейсеры способствуют попаданию в бронхи лекарства независимо от дыхания больного.
2. Небулайзеры. Подобные устройства способствуют максимальному распылению лекарства на небольшом участке бронхиальной системы. Небулайзеры просты в использовании, однако лекарство может попасть в организм больного только благодаря вдоху.
Карманные. Это компактные и удобные в применении ингаляторы.
Рассмотрим перечисленные виды ингаляторов от астмы подробнее.
Этот ингалятор от астмы представляет собой дополнительное устройство, которое подключают к основному аэрозольному ингалятору. Спейсер, как правило, имеет вид трубки и призван выполнять задачу по улучшению доставки лекарственного средства непосредственно в дыхательные пути.
В этом устройстве имеется два отверстия. Одно из них предназначается для ингалятора.
Через второе происходит попадание лекарственного аэрозоля вначале в ротовую полость, а затем в бронхи больного. В конструкции спейсера предусмотрены специальные клапаны, которые могут быть выполнены из металла или из пластика. Они присоединяются к ингалятору и позволяют подать лекарственный препарат лишь на вдохе. При выдохе эти клапаны закрываются. Такая конструкция позволяет максимально экономично использовать лекарство.
Как видим, спейсер является довольно простым устройством.
Однако оно обладает целым рядом полезных качеств, а именно:
1. Благодаря применению спейсера многократно увеличивается количество частиц лекарственного препарата, попадающих в дыхательные пути. Ведь скорость струи фармакологического средства является достаточно высокой.
Из-за этого значительный объем лекарственного препарата не попадает в необходимую зону, оставаясь в ротовой полости.
2. Спейсер, не давая осесть лекарству во рту, позволяет меньше всосаться фармпрепарату в кровь.
3. Устройство позволяет не фиксировать начало вдоха пациента перед нажатием на ингалятор.
4. Спейсеры оказывают неоценимую помощь в лечении ребенка. Ведь маленьким пациентам сложно анализировать дыхательный процесс во время ингаляции. Устройство же позволяет лекарству проникнуть в бронхи независимо от дыхания ребенка.
Существуют различные виды спейсеров.
Основные отличия между ними заключаются в форме и размерах. Большинство подобных устройств…
Одним из самых тяжелых хронических заболеваний, отравляющих жизнь миллионам людей во всем мире, является бронхиальная астма. От нее страдают и взрослые, и дети. Характеризуется астма тем, что хроническое воспаление вызывает сильную чувствительность бронхов. И при наличии провоцирующих факторов возникает их спазм, во время которого человек чувствует удушье.
Приступы бронхиальной астмы очень опасны тем, что реагировать на них нужно сразу, иначе больной начинает задыхаться, и без лекарства может наступить смерть. В последние десятилетия появились новые эффективные препараты для лечения этого заболевания. Лучше всего применять ингалятор от астмы, так как он обеспечивает самое быстрое проникновение лекарства в дыхательные пути. Тем более что сейчас существует много их разновидностей, и больной может выбрать подходящий для себя. Все люди, страдающие от астмы, должны носить с собой постоянно ингалятор, чтобы в случае приступа иметь возможность быстро отреагировать.
- Воспалительный процесс в бронхах имеет хронический характер.
- Астматика часто мучает кашель и затрудненное дыхание.
- Астматический приступ может возникнуть в любой момент при контакте с аллергеном, стрессе или переохлаждении.
- Астма – это неизлечимое заболевание, поэтому принимать препараты обычно нужно постоянно.
В самых легких случаях лечение требуется только в период приступа.
Ингаляторы – это лучший способ мгновенной доставки лекарства сразу в дыхательные пути. Во время приступа астмы часто у больного нет времени ждать, когда подействует укол или таблетка.
Поэтому ингаляторы используют в экстренных случаях. А в период между приступами для лечения применяются обычные средства: таблетки, сиропы или инъекции. Для профилактики приступов часто используются «Вентолин» или «Брикаил». Маленьким детям также редко делаются ингаляции, а лекарство для них применяется в виде сиропа. Все препараты от астмы можно разделить на две группы:
- бронхолитики, которые снимают спазм мускулатуры бронхов, расширяют сосуды и этим облегчают дыхание больному;
- противовоспалительные препараты используются курсами для снятия воспаления и отека в бронхах.
Кроме того, в последнее время получил распространение гормональный ингалятор при астме.
Благодаря тому, что лекарственное средство подается малыми дозами и сразу в дыхательные пути, он лишен всех негативных последствий гормональных таблеток, а эффект от него выше, чем от других препаратов.
Об ингаляциях как способе лечения заболеваний дыхательных путей известно еще с древности.
Люди вдыхали дым от сжигаемых целебных растений или пар от их отвара. Со временем процедура совершенствовалась: от сжигания листьев на костре до глиняного горшка со вставленной в него соломинкой. Современный же ингалятор от астмы не имеет ничего общего с такими способами, так как он должен отвечать многим требованиям. Первый прибор для этих целей появился еще в 1874 году, сейчас же существует много его разновидностей. Каждый из них имеет свои…
При астме назначается ступенчатая терапия.
Она подразумевает включение в состав лечения все возрастающего количества лекарств в зависимости от тяжести заболевания. Значительная часть лекарственных веществ вводится прямо в дыхательные пути с помощью ингаляторов. О том, какие могут назначаться ингаляторы при бронхиальной астме, и пойдет речь в статье. Также приведем таблицу торговых названий и примерные цены на эти лекарства.
В лечении астмы используются два принципиально разных направления: базисная и симптоматическая терапия. Средства базисной терапии имеют противовоспалительное действие и призваны стабилизировать течение болезни. При правильном их подборе контроль над астмой позволяет избавиться от приступов или уменьшить их количество.
Если базисная терапия недостаточно эффективна, появляются приступы удушья или кашель.
В этих случаях на помощь приходят лекарства быстрого действия, расширяющие бронхи. Лечебного эффекта у них нет, но они быстро облегчают проявления приступа.
Дозированный аэрозольный ингалятор — самое простое устройство.
Для регулярного приема врач может назначить один или несколько из перечисленных ниже средств:
- ингаляционные глюкокортикоиды (ИГКС);
- кромоны;
- комбинированные средства, включающие сразу несколько компонентов.
Еще одна группа средств для базисной терапии – антагонисты лейкотриеновых рецепторов – выпускается в форме таблеток для приема внутрь.
Это основа базисной терапии.
В большинстве случаев без регулярного применения этих препаратов при астме не обойтись.
Назначается один из перечисленных ниже ИГКС:
| Международное название | Торговые названия | Дозировка вещества в одной дозе, мкг | Примерная цена, руб |
| Беклометазон | Беклазон Эко (дозированный аэрозоль – ДАИ) | 50 | 206 |
| 100 | 343 | ||
| 250 | 462 | ||
| Беклазон Эко Легкое дыхание (ДАИ, активируемый вдохом) | 100 | 636 | |
| 250 | 974 | ||
| Беклометазон | 50 | 198 | |
| 100 | 257 | ||
| 250 | 436 | ||
| Беклометазон ДС | 250 | 230 | |
| Беклометазон-Аэронатив | 50 | 165 | |
| 100 | 302 | ||
| 250 | 369 | ||
| Беклоспир | 50 | 293 | |
| 100 | 263 | ||
| 250 | 404 | ||
| Кленил | 50 | 380 | |
| 250 | 470 | ||
| Кленил УДВ | Суспензия, 400 | 880 | |
| Флутиказона пропионат | Фликсотид | 50 | 602 |
| 125 | 869 | ||
| 250 | 1236 | ||
| Будезонид | Бенакорт | Порошок, 200 | 388 |
| Раствор, 250 | 399 | ||
| Раствор, 500 | 450 | ||
| Буденит Стери-Неб | Суспензия, 250 | 767 | |
| Суспензия, 500 | 2359 | ||
| Будесонид Изихейлер | Порошок | 950 | |
| Будиэйр | 200 | 1050 | |
| Пульмикорт | Суспензия, 250 | 954 | |
| Суспензия, 500 | 1339 | ||
| Пульмикорт Турбухалер | Порошок, 100 | 808 | |
| Порошок, 200 | 803 |
В зависимости от лекарственной формы препарат вводится в виде аэрозоля, с помощью небулайзера (суспензия или раствор) или специальных приспособлений (порошок).
Эти препараты отличаются большей безопасностью, чем ИГКС.
Поэтому их нередко используют для лечения астмы у детей. Однако их основной эффект – антиаллергический, противовоспалительные свойства выражены слабее.
| Международное название | Торговое название | Дозировка вещества в одной дозе | Примерная цена, руб |
| Недокромил | Тайлед Минт | 2 мг | 2578 |
Чтобы быстро купировать возникший приступ астмы, каждый пациент с этим заболеванием должен всегда иметь с собой один из перечисленных ниже препаратов.
| Международное название | Торговые названия | Дозировка препарата в одной дозе, мкг | Примерная цена |
| Сальбутамол | Асталин | 100 | 150 |
| Вентолин | 100 | 149 | |
| Вентолин Небулы | Раствор 1 мг/мл | 289 | |
| Саламол Стери-Неб | Раствор 1 мг/мл | 200 | |
| Раствор 2 мг/мл | 350 | ||
| Саламол Эко | 100 | 230 | |
| Саламол Эко Легкое дыхание | Аэрозоль, активируемый вдохом, 100 | 350 | |
| Сальбутамол | 100 | 120 | |
| Сальбутамол АВ | 100 | 306 | |
| Сальбутамол-МХФП | 100 | 121 | |
| Сальбутамол-Тева | 100 | 137 | |
| Сальгим | Раствор 0,1%, флаконы по 2,5 мл, 5, 10 и 50 мл | 150 | |
| Порошок, 250 | 148 | ||
| Фенотерол | Беротек | Раствор 1 мг/мл | 374 |
| Беротек Н | 100 | 415 | |
| Фенотерол Натив | Раствор 1 мг/мл | 273 | |
| Формотерол | Атимос | 12 | 1489 |
| Оксис Турбухалер | Порошок, 4,5 | 863 | |
| Порошок, 9 | 1425 | ||
| Форадил | Капсулы с порошком, 12 | 571 (30 капсул) | |
| Формотерол Изихейлер | Порошок, 12 | 1505 | |
| Формотерол-Натив | Капсулы с порошком, 12 | 661 | |
| Ипратропия бромид | Атровент | Раствор 250 мкг/мл | 241 |
| Атровент Н | 20 | 369 | |
Ипратропиум…
Одним из самых распространенных и тяжело протекающих хронических заболеваний является бронхиальная астма, от которой страдают как взрослые, так и дети. Астма связана с хроническим воспалительным процессом дыхательных путей и гиперреактивностью бронхов. В результате влияния провокационных факторов возникает бронхоспазм, сопровождающийся удушьем. При возникновении приступа заболевания, реагировать необходимо незамедлительно, ведь в результате удушья может произойти летальный исход.
Лучшим прогрессивным средством считаются ингаляторы, которые способствуют наибыстрейшему попаданию лекарства в дыхательный тракт. Полки в аптеках пестрят подобными средствами, поэтому каждый астматик может подобрать и приобрести подходящий именно для него вариант. Карманный ингалятор – это возможность быстро среагировать на начавшийся приступ. Краткое содержание статьи Ингаляция – это общеизвестный метод врачевания болезней дыхательной системы. В древности люди производили ингаляцию дымом или паром, сжигая или соответственно запаривая лечебные травы. С течением времени при процедуре ингаляции стали использовать глиняный горшок с вставленной соломинкой. Современное устройство представляет собой прибор для экстренного применения, которое молниеносно доставляет лекарство в дыхательный тракт. Более прогрессивный вид ингалятора создали в 1875 году. Сейчас есть много разновидностей этого прибора и каждая обладает своими достоинствами и недостатками. Цель любого из них – быстрее доставить лекарственное средство в бронхи и сделать процесс вдоха/выдоха более свободным и непринужденным. В силу индивидуальности протекания заболевания, выбор ингалятора, как и выбор любого другого лекарственного препарата для лечения астмы, лучше доверить опытному врачу-пульмонологу. Если говорить о типах ингаляционных приборов, то их различают согласно вида лекарства-наполнителя и подразделяют на порошковые и аэрозольные. А согласно способу подачи лекарственного средства эти 2 типа делят на: Представляет собой специфическую насадку-клапан на портативный прибор, которая распыляет лекарственное средство только при вдохе.  жидкое лекарство находится под давлением. жидкое лекарство находится под давлением. Принцип действия такой же, как и у всех аэрозолей. Подача лекарства дозированная. Однако его неудобно использовать людям с нарушенной координацией или с проблемами суставов пальцев. источник |





 Врач-флеболог Центра Флебологии РАМН Игорь Крылов расскажет вам о инновационной разработке российских ученых, которая в 2017 году превзошла по своей эффективности ВСЕ ИЗВЕСТНЫЕ НЫНЕ способы лечения варикозного расширения вен. Этот препарат способен ПОЛНОСТЬЮ восстановить венозную и сосудистую систему (и не только на ногах) и обернуть вспять любую стадию заболеваний! — Узнать ⇒
Врач-флеболог Центра Флебологии РАМН Игорь Крылов расскажет вам о инновационной разработке российских ученых, которая в 2017 году превзошла по своей эффективности ВСЕ ИЗВЕСТНЫЕ НЫНЕ способы лечения варикозного расширения вен. Этот препарат способен ПОЛНОСТЬЮ восстановить венозную и сосудистую систему (и не только на ногах) и обернуть вспять любую стадию заболеваний! — Узнать ⇒ В последние 20-30 лет фармакологическая индустрия создала ряд результативных препаратов для врачевания бронхиальной астмы.
В последние 20-30 лет фармакологическая индустрия создала ряд результативных препаратов для врачевания бронхиальной астмы.