Приветствуем вас, уважаемые читатели! Сегодня мы обсудим методы диагностики бронхиальной астмы у детей.
Именно это заболевание органов дыхания чаще всего наблюдается в хронической форме у детей.
Наиболее подвержены развитию болезни малыши в возрасте до 5 лет, преимущественно мальчики.
Бронхиальной астмой называется заболевание, характеризующиеся гиперчувствительностью системы органов дыхания к различного рода аллергенам.
При вдыхании аллергена мышечные ткани вокруг легких сжимаются, образуя бронхоспазм. При частом сокращении данный вид мышц воспаляется, начинает выделять слизь, отравляя ей организм.
Болезнь, как правило, начинают диагностировать у детей от года. Заболевание в 50 процентах случаях проявляет себя в возрасте до 5 лет. У многих детей болезнь приобретает явные признаки к школьному возрасту.
Основным отличием бронхиальной астмы от обычной аллергии является то, что она сопровождается приступами.
Когда в организм ребенка-астматика проникает аллерген, происходит бронхоспазм и доступ воздуха в легкие становится затруднительным.
Данные приступы нужно предотвращать, иначе есть риск возникновения анафилактического шока.
Прежде всего, малыша стоит поместить в горизонтальное положение, поглаживать по спине и уговорить дышать очень медленно.
Если имеется ингалятор, назначенный к применению врачом, можно воспользоваться им, так как он снимает спазм.
Иногда детям сложно бывает сразу поставить верный диагноз, поэтому очень часто их лечат от обструктивного бронхита.
Существует несколько методов диагностики бронхиальной астмы у детей, одним из них является сбор анамнеза и физикальное обследование больного ребенка.
Известно, что чаще всего заболевание возникает у тех детей, страдающих атопическим дерматитом, аллергическим ринитом и конъюнктивитом. Также астма передается по наследству.
Врач может предположить у ребенка наличие данной болезни по признакам для нее характерным, то есть:
- Затрудненному дыханию.
- Болей в груди.
- Одышке.
- Кашле, проявляющемся обычно в ночные и утренние часы.
Симптомы болезни появляются при контакте с аллергеном, при эмоциональных и физических нагрузках, перепаде температур.
У детей до 5 лет диагностика бронхиальной астмы, как правило, проводится на основе осмотра и изучении истории болезни..
Детям, которым уже исполнилось 5 лет, можно проводить лабораторную или инструментальную диагностику болезни.
Помимо вышеописанного, использующегося в основном для малышей, метода существуют и другие. Одним из них является спирометрия. Ее применяют для детей от 5 лет.
Суть этого метода заключается в оценивании функционирования органов системы дыхания. Этот метод позволяет оценить состояние больного, но только на период осмотра.
Оцениваются такие показатели, как объем форсированного выдоха за первую секунду (ОФВ1) и форсированная жизненная ёмкость лёгких (ФЖЁЛ), а также их соотношение друг к другу.
Еще одним методом диагностики и последующего лечения болезни является пикфлоуметрия. Этот метод позволяет определить пиковую скорость выдоха.
Аппараты для проведения данного метода диагностики могут применяться для наблюдения за течением болезни даже дома, так как они недорогие и их легко можно приобрести в аптеке.
При пикфлоуметрии в качестве ориентировки для показателей используют специально разработанные номограммы.
Родители малыша ведут специальный дневник показателей, для того чтобы было легче следить за развитием болезни.
Дополнительным методом диагностики бронхиальной астмы у детей является выявление гиперреактивности дыхательных путей.
Некоторые дети начинают испытывать симптомы заболевания только во время физических нагрузок.
Как правило, данный способ диагностирования болезни эффективен и помогает поставить точный диагноз совместно с двумя предыдущими.
При вышеуказанном способе используется тест в виде нагрузки бегом. Также возможно проведение тестов с гистамином или метахолином, но они малоэффективны и подходят только для подростков.
Врачи-аллергологи применяют в диагностике заболевания метод аллергологической диагностики. Суть данного способа заключается во взятии и анализе кожных проб на аллергены.
Способ позволяет установить ряд аллергенов губительных для детского организма и являющимися провокаторами болезни.
Дифференциальная диагностика бронхиальной астмы заключается в том, чтобы отличить (дифференцировать) астму от других заболеваний с похожими проявлениями.
Приступы удушья характерны не только для астмы, но и для других заболеваний. Врачам необходимо выяснить действительно ли у ребенка астма или обструктивный бронхит, сердечная недостаточность.
У каждого заболевания есть свои симптомы. Благодаря им врач исключает заболевания и ставит точный диагноз.
Диагностировать заболевание у малышей достаточно сложно, и диагноз в большинстве случаев ставится на основе его клинической картины.
Очень важно перед постановкой диагноза исключить у малыша такие болезни, сопровождающиеся затрудненным дыханием и хрипами, как:
- Инородное тело в дыхательных путях.
- Туберкулез.
- Порок сердца (врожденный).
- Иммунодефицит.
- Хронический риносинусит.
Помимо вышеперечисленных болезней данными симптомами могут обладать и другие, поэтому очень важно найти грамотного, опытного и квалифицированного специалиста, способного поставить верный диагноз и назначить эффективное лечение.
Дифференциальная диагностика заболевания у детей старшего возраста необходима при:
- Нарушении в работе голосовых связок.
- Застойных пороках сердца.
- Обструктивных заболеваниях легких (например, бронхит).
- Деформации грудной клетки.
- Туберкулезе.
- Обструкции верхних путей дыхания.
Если у ребенка наблюдаются нижеперечисленные симптомы, то, скорее всего, у него не бронхиальная астма, а другая паталогия:
- Отсутствует результат после приема бронхолитиков.
- Подросток плохо прибавляет в весе.
- Диарея.
- Частая рвота.
- Трудности при проглатывании пищи.
- Деформация пальцев.
- Цианоз.
- Шумы в сердце.
- Изменения в легких.
- Анемия.
- Гипоксемия.
Любые заболевания системы органов дыхания лучше всего поддаются терапии на ранних сроках ее обнаружения.
Поэтому не стоит тянуть с обращением к врачу. Если ребенок долго кашляет, дыхание у него со свистом, кашель проявляется более 4-5 раз в год, обращайтесь за помощью к специалисту.
- Бронхиальная астма, как правило, проявляется у детей после года.
- Признаки бронхиальной астмы напоминают проявление обычной аллергической реакции.
- Диагностика и лечение бронхиальной астмы у детей проводится строго под наблюдением специалиста.
До свидания, наши дорогие читатели! Подписывайтесь на обновления нашего ресурса.
источник
Для того чтобы лечение бронхиальной астмы у детей было эффективным, очень важна правильная диагностика. Основная проблема заключается в том, что симптомы астмы имеют сходство со многими другими заболеваниями, поэтому делать выводы достаточно сложно.

Поэтому необходимо знать особенности проявления развивающейся бронхиальной астмы, чтобы врач мог провести обследование и определить точный диагноз. Кроме этого, обнаруженные признаки болезни существенно облегчают диагностический процесс.
Бронхиальная астма возникает у детей не сразу. Сначала из-за определенных свойств организма возникает чувствительность бронхов к неблагоприятным внешним воздействиям.
Дальнейшее влияние негативных факторов извне провоцирует изменения в мускулатуре бронхиальных тканей, что становится причиной частых инфекционных болезней, бронхитов и пр.
Одновременно с этим могут развиваться аллергические реакции. Данное состояние является предастматическим, и своевременное обнаружение его признаков позволяет избежать его преобразования в астму.
- приступы кашля, возникающие как реакция на переохлаждение, влажность, физическое напряжение, резкие запахи;
- одышка, при которой наблюдаются трудности с выдохом;
- хрипы в грудной клетке;
- ринит
- головная боль.
Если начать лечение в это время, можно избежать развития бронхиальной астмы. В ином случае формируется астматический синдром, при котором у ребенка проявляются:
- сильный насморк;
- чихание;
- зуд на коже и в области глаз;
- головные боли;
- усталость, снижение активности;
- одышка с выраженно затрудненными выдохами;
- приступообразный сухой кашель, возникающий независимо от того, есть ли для него причины;
- раздражительность;
- частые смены настроения, у малышей – постоянный плач.
В дальнейшем к данным проявлениям могут присоединиться боли в груди, приступы удушья и цианоз. Однако даже эти симптомы не позволяют утверждать, что ребенок является астматиком. Необходимо провести обследование, чтобы в этом убедиться.
Симптоматика бронхиальной астмы имеет сходство со многими другими заболеваниями. Среди них можно назвать:
-
заболевания дыхательной системы (пневмоторакс, бронхит, эмфизема);
- сердечно-сосудистые болезни (миокардит, аритмия, порок сердца, инфаркт);
- эпилепсия;
- кровоизлияние в мозг;
- сепсис и пр.
Поэтому прежде чем начать лечение, необходимо убедиться, что у пациента именно астма. Для этого предназначена дифференциальная диагностика бронхиальной астмы у детей и взрослых. Она подразумевает использование разнообразных диагностических процедур, направленных на сравнение особенностей разных заболеваний, чтобы исключить ошибку. Также с ее помощью можно определить тип бронхиальной астмы. В зависимости от того, какие симптомы проявляются у пациента, выбирают способы его обследования.
Этапы дифференциальной диагностики:
В начале обследования врач должен собрать анамнез. Для этого следует изучить медицинскую карту больного ребенка, а также расспросить его родителей о наличии у них определенных болезней и патологических симптомов. В результате можно обнаружить причины проявившихся неблагоприятных признаков. Эти факторы могут различаться у разных пациентов, но одна и та же причина способна вызвать целую группу заболеваний.

На современном этапе врачи могут пользоваться компьютерными программами, которые позволяют упростить их работу.
Точная постановка диагноза с их помощью невозможна, но некоторые этапы работы с их помощью можно сократить.
Когда осуществляется диагностика бронхиальной астмы у детей, необходимо использовать разные методы. Нельзя принимать решение на основе результатов лишь одной методики.
Основные способы, с помощью которых можно выявить бронхиальную астму, можно разделить на три группы:
- Физикальные.
- Лабораторные.
- Инструментальные.
Физикальные методы обследования подразумевают осмотр пациента и опрос. Заподозрить развитие бронхиальной астмы опытный специалист может даже без применения специальных исследований – на основе описанных симптомов, анамнеза и обнаруженных особенностей пациента. Во время физикального обследования врач должен прослушать грудную клетку ребенка, а также узнать от его родителей следующие детали:
- Наличие генетической предрасположенности. Если у кого-то из близких родственников имеются аллергические реакции или БА, можно предположить склонность к ней и у ребенка.
- Особенности проявляемых симптомов и условия их возникновения. В этот момент нужно узнать, имеют ли место травмирующие внешние факторы, которые провоцируют астматическую реакцию.
-
Перенесенные травмы (возникшие в период эмбрионального развития, при родах или после них).
- Наличие сопутствующих заболеваний (отклонения в работе эндокринной системы, нарушения обмена веществ).
- Особенности лечения инфекционных заболеваний и частота их возникновения. Недолеченные простуды имеют свойство вызывать дальнейшие ухудшения, одним из которых является астма.
- Расширение грудной клетки (либо его отсутствие).
- Особенности хрипов.
После физикальной диагностики врач переходит к лабораторным методам. Среди них следует назвать:
- анализ крови (можно выявить признаки воспаления, возникающего при аллергии);
- анализ мокроты (в ней удается обнаружить кристаллы, содержащиеся в мокроте астматиков).
Данные методы не всегда оказываются эффективными, поскольку патологические признаки можно выявить лишь в период обострений.
Когда больной находится в фазе затишья, лабораторное обследование не способно помочь в постановке диагноза.
Бронхиальная астма у детей чаще всего выявляется, когда используется диагностика с помощью инструментальных методов. Данная группа диагностических процедур подразумевает применение специальных приспособлений в ходе обследования. К их числу относятся:
-
Спирография. Этот метод является одним из основных при выявлении патологий дыхательных путей. В ходе его использования с помощью специального приспособления измеряются особенности дыхательной функции. При наличии БА объем форсированного выдоха уменьшен. Кроме этого, если болезнь достигла серьезной степени развития, благодаря спирографии можно обнаружить уменьшение жизненной емкости легких. Иными словами, с помощью этого метода можно не только обнаружить астму, но и предположить степень ее тяжести.
- Пикфлоуметрия. Для нее тоже требуется специальное приспособление, но его можно использовать дома, записывая показатели в дневник. Проанализировав полученные данные, которые пациент должен собирать ежедневно на протяжении нескольких недель, можно судить о наличии или отсутствии бронхиальной астмы, а также прогнозировать ее дальнейшее течение. Показатели могут отразить вероятность наступления приступа, что позволяет предупредить его возникновение.
- Пневмотахография. В ходе этой методики графически регистрируется скорость спокойного и фиксированного вдоха. Это позволяет обнаружить те участки бронхов, в которых возникают трудности с прохождением воздуха (это могут быть крупные или мелкие бронхи).
- Компьютерная томография или рентген грудной клетки. Этот метод позволяет выявить изменения в сосудистом рисунке легких, которые происходят при астме. Их используют, когда возникают сложности с постановкой правильного диагноза.
-
Бронхоскопия. Данная методика бывает полезна при подозрении на развитие опухоли в органах дыхания. Чтобы исключить эту проблему, используют бронхоскопию.
- Аллергические и провокационные пробы. Данный метод не является обязательным, но применяется при наличии в анамнезе аллергических реакций. В этом случае необходимо обнаружить все имеющиеся аллергены и раздражители, чтобы минимизировать их воздействие.
Любой из описанных диагностических методов в отдельности не дает оснований для постановки диагноза. Их необходимо использовать в сочетании друг с другом, чтобы картина болезни была наиболее точной.
источник
В современном мире отмечается тенденция увеличения числа заболеваний, связанных с иммунной системой у детей. Некоторые родители сталкиваются с легкими формами, такими как частные простудные заболевания, другим приходится бороться с аллергическими реакциями, а многим выпадают на долю более серьезные нарушения, среди которых бронхиальная астма.
Первой причиной является наследственная предрасположенность.
Но наличие астмы у одного из родителей еще не 100% гарантия развития ее у ребенка. Это говорит только о том, что малыш будет предрасположен к ее развитию. При внимательном отношении и правильных профилактических мерах: астмы можно будет избежать.
Одной из главных причин специалисты называют: постоянное воздействие факторов, которые провоцируют развитие или обострение астмы.
Если ребенок-аллергик регулярно контактирует с источником своей аллергии или аллергия пускается на самотек, или лечится неадекватно – возникает угроза развития астмы.
Ослабленная иммунная система также может стать благотворной почвой для развития заболевания.
Хроническое заболевание, связанное с воспалением дыхательных путей, которое ухудшается при воздействии раздражающих факторов, — бронхиальная астма.
Симптомы развития астмы у детей на различных стадиях развития, тяжести протекания болезни и общего здоровья заболевшего могут отличаться.
Первые признаки астмы у детей можно легко перепутать с обычным респираторным заболеванием.
Давайте обозначим главные признаки:
- Кашель. Астма начинается с обычного кашля. Характеризуется долгими, постоянными, иногда мучительными приступами непродуктивного, отрывистого, судорожного кашля. В ночное время суток, а также после физических нагрузок: приступы кашля более сильные.
- Приступ бронхиальной астмы у детей сопровождается хрипами, одышкой, удушьем. Ребенок начинает задыхаться, а из-за бронхиальной обструкции появляется свист.
Приступы – это одна из самых крайних степеней течения болезни, каждый родитель должен вовремя отслеживать предвестники их появления.
- Изменение поведения ребенка.
- Изменение в общих физических показателях: першение в горле, непрерывное чихание, усугубившийся насморк, появление зуда, крапивницы в зоне шеи и зоба.
Также приступ астмы у ребенка сопровождается посинением лица, набуханием губ.
Чтобы определить тяжесть приступа и оказать эффективную помощь, рекомендуем ознакомиться с таблицей:
Обследование ребенка при подозрении на бронхиальную астму должно начинаться с консультации у аллерголога.
Аллерголог должен назначить тесты, чтобы выявить аллергены. Также необходимо провести спирографию: исследование, которое поможет определить имеется у ребенка обструкция легких.
Также бронхиальная астма требует контроля со стороны пульмонолога и иммунолога.
К сожалению, средства, которое раз и навсегда излечит больного от астмы, не существует. Но радует и то, что имеются весьма эффективные медикаменты, благодаря которым можно снять бронхоспазмы, отеки слизистой оболочки дыхательных путей и уменьшить повышенную выработку слизи.
К их числу относятся бронхолитики и препараты, обладающие противовоспалительным, антилейкотриеновым, антигистаминным воздействием. Сейчас специалисты также выявляют разновидности заболевания астмы, при которых необходим прием курса гормонов и холиноблокаторов.
Лечение астмы у детей предусматривает постепенное увеличение дозировки. Для каждого пациента график приема, также как и препарат, разрабатывается индивидуально: в зависимости от имеющихся патологий, общего состояния здоровья, возраста.
Лекарства, направленные на снятие спазмов и отеков, спровоцированных астмой, делят на две категории:
- Симптоматические – быстродействующие средства, способные быстро нейтрализовать приступ, облегчив проявление клинических признаков астмы. Симптоматические препараты – это главный рубеж оказания первой медицинской помощи при астме.
- Базисные – медленнодействующие средства применяются для профилактики заболевания, а также в терапевтических целях. Направлены на выведение из организма больного антигенов. Также способствуют укреплению альвеолярно-капиллярных мембран и нейтрализации воспалительного процесса в дыхательных путях. В результате приема базисных препаратов можно сократить до минимума возможность возникновения приступов. Выявлены даже случаи достижения полного отсутствия приступов, т.е. излечивания.
К категории базисных средств относят:
- Ингаляторы с глюкортикостроидами – эффективный метод для лечения и профилактики астмы, отвечающий за регуляцию бронхиальной активности, укрепление мембран.
- Препараты-кромоны – средства, относящиеся к категории противоаллергического и противовоспалительного спектра действия. Кромоны прописываются при неосложненных формах астмы или ее эпизодических проявлениях.
- Препараты, содержащие моноклональные антитела, — одни из самых эффективных средств, применяемых при тяжелых аллергических астмах.
Каждый родитель должен понимать, что самопроизвольное лечение, выбор лекарств – прямая угроза жизни и здоровью их ребенка. Поэтому назначить комплекс лекарств может только квалифицированный специалист.
Детям, которые генетически предрасположены к развитию бронхиальной астмы, а также детям, которым уже диагностировано это заболевание, крайне важно проживать в благоприятных условиях.
Но профилактика астмы у детей – это не только поддержание внешнего уюта для ребенка, но и воссоздание максимально сильного защитного барьера организма, который поможет не только предупредить приступ, но и полностью побороть болезнь.
Бронхиальная астма у детей – методы профилактики:
- При отсутствии противопоказаний для матери и наличии необходимого количества молока грудное вскармливание обязательная мера профилактики на первом году жизни ребенка. Если это невозможно, необходимо покупать смеси с пометкой «Гипоаллергенно».
- Введение первого прикорма только после консультации у педиатра и аллерголога.
- Минимизация возможного контакта с продуктами аллергенами: для детей предрасположенных к астме. Полное отсутствие опасных продуктов: для астматиков.
- Все пылесборники: ковры, паласы, макулатура, портьеры, пледы, перьевые подушки – прочь из дома.
- Шерсть животных содержит сильнейшие аллергены, поэтому домашние питомцы под строгим запретом.
- Тщательная уборка с максимальной периодичность без использования бытовой химии.
- Умеренная влажность в помещения, чтобы обеспечить минимально уютную среду для развития плесени.
- Курение рядом с ребенком – табу для всех!
- Закаливающие процедуры и дыхательная гимнастика помогут сократить прогрессию заболевания и снизить частоту возникновения внезапных приступов.
- Обеспечьте ребенку максимально комфортную атмосферу в доме: не ругайтесь, не спорьте при детях. Помните, что стресс или сильное волнение могут спровоцировать приступ.
И главное, помните, что не только специалисты должны бороться за здоровье вашего ребенка… Главную ответственность за это несете вы, его родитель. Только вы, имея тесный контакт с ребенком, сможете вовремя заподозрить развитие заболевания. Своевременно начатое лечение – это уже один шаг к эффективному выздоровлению.
источник
21 век стал для всех жителей нашей планеты веком аллергии. Активное применение в промышленности различных красителей, ароматизаторов, загустителей привело к тому, что уже при рождении наши дети имеют склонность к аллергиям. Аллергическая настроенность организма (атопия) встречается довольно часто. Практически каждый первый ребенок, рожденный в 21 веке, имеет аллергическую настроенность к тому или иному веществу. Аллергические реакции принимают различную форму. Это может быть атопический дерматит, аллергический ринит, ларингит, обструктивный бронхит и бронхиальная астма. Развитие у детей бронхиальной астмы является наиболее тяжелым проявлением аллергической реакции детского организма. Бронхиальная астма проявляется в затрудненном дыхании из-за спазмированной мускулатуры бронхов.
Каковы же причины развития у детей бронхиальной астмы?
1. Наследственность. Склонность к проявлению аллергической реакции в виде спазма мускулатуры бронхов передается по наследству и если бронхиальная астма наблюдается у обоих родителей, то шанс, что у ребенка будет такое же заболевание очень велик. Помимо наличия у родителей бронхиальной астмы, к развитию заболевания может привести так же наличие у родителей других аллергических проявлений, даже если они беспокоили их только в раннем детском возрасте. Необходимо так же учитывать наличие аллергических реакций у близких родственников, так как иногда родители не помнят, что с ними было в 3-х летнем возрасте.
2. Экологическая обстановка. Наша окружающая среда постоянно изменяется, и это изменение происходит не в лучшую сторону. Количество заводов постоянно увеличивается, а зеленый массив нашей планеты уменьшается с катастрофической скоростью. В воздухе, которым мы дышим, все больше и больше находится различных веществ, продуктов деятельности фабрик и заводов. Оседая в наших легких эти вещества вызывают местную аллергическую реакцию, способствуя тем самым развитию бронхиальной астмы. Особую опасность в этом плане представляет для наших детей воздух больших городов. Смог, гарь, копоть, угарный газ, выхлопные газы автомобилей – все это оказывается в легких наших детей и поддерживает аллергическую настроенность организма.
3. Повышенное содержание аллергенов в окружающей среде. Развитие промышленности способствует все большему накоплению аллергенов в окружающей среде. Каждый производитель старается, чтобы его продукт был красивым, вкусным и при этом долго сохранял свой товарный вид. Для этого применяются красители, ароматизаторы, консерванты. Если взять с полки в магазине любой маломальский и простой продукт, и прочитать его состав, то вы всегда можете увидеть различные глютаматы и бензоаты в их составах. Все это способствует появлению аллергической настроенности организма ребенка уже с первых дней жизни и продолжает ее поддерживать на протяжении всей жизни. Не все то полезно, что красиво на витрине.
4. Курение. Сигаретный дым является одним из наиболее сильных аллергенов. Курение матери во время беременности может привести к появлению у ребенка аллергической настроенности. Очень часто родители продолжают курить и после рождения ребенка. Обычно они это делают на балконе и этим как бы «ограничивают» ребенка от действия табачного дыма. Но они не задумываются, что этот дым оседает на одежде, коже курящего человека, и некоторое время продолжает выделяться с выдыхаемым воздухом даже после прекращения курения. Ну и совершенно недопустимо курение в присутствии ребенка, тем более в закрытом помещении.
5. Постоянная аллергическая настроенность организма ребенка. Аллергические реакции наблюдаются практически у всех детей в тот или иной период жизни. Однако не каждый ребенок после этого заболевает бронхиальной астмой. Суть этого в том, что в первые 5 лет жизни организм ребенка имеет особую склонность к аллергиям. Это связано с еще несовершенными реакциями в организме ребенка. Если в этот период ребенка оградить от действия различных аллергенов (пищевых, бытовых), ребенок «перерастает» эту склонность и дальше спокойно развивается, даже в аллергенной среде. Но если в этот период еще больше подстрекать организм ребенка к выработке специальных клеток, отвечающих за аллергию (эозинофилов), у ребенка возрастает шанс заболеть бронхиальной астмой.
6. Применение парацетамола. Каждый день ученые в лабораториях по всему миру ищут наиболее безопасные и эффективные лекарственные препараты. Пока они этим занимаются, нам приходится пользоваться старыми, проверенными временем лекарствами, но это не всегда правильно. Все те же ученые в лабораториях доказали, что если ребенок хотя бы один раз за год получает парацетамол, то вероятность развития у этого ребенка в будущем бронхиальной астмы увеличивается в 10 раз. На данный момент наиболее безопасным жаропонижающим для детей является ибупрофен.
Процесс развития бронхиальной астмы у детей довольно сложен и длителен. Первоначально детей беспокоит наличие кожной аллергии в виде атопического дерматита. Это заболевание длительное время сохраняется и плохо поддается лечению, особенно если родители не придерживаются рекомендаций по поводу гипоаллергенного быта и диеты. Постепенно ребенок «перерастает» атопический дерматит, но заболевание переходит на другой уровень и начинает проявляться в виде обструктивных бронхитов.
Обструктивные бронхиты – это еще не бронхиальная астма, но если они повторяются довольно часто, то это заставляет задуматься о том, что в скором времени заболевание может привести к более серьезным последствиям.
За аллергическую реакцию в нашем организме отвечают такие клетки, как эозинофилы. Эти клетки содержат специальные вещества (гистамин и гистаминоподобные вещества), которые, оказываясь в свободном виде, вызывают проявления аллергии (спазм мускулатуры бронхов, повышенное выделение слизи). Все эти проявления являются защитными действиями организма, направленные на то, чтобы не дать распространиться аллергену по всему организму, но они проявляются в извращенной форме.
При первом попадании аллергена в организм эозинофилы как бы знакомятся с ним, на поверхности этих клеток образуются специальные рецепторы, которые распознают данный аллерген. При повторном попадании аллергена в организм эозинофилы уже знают его и начинают действовать: аллерген связывается с рецептором на поверхности эозинофилов и это вызывает дегрануляцию этих клеток (выход из гранул гистамина и гистаминоподобных веществ). Так как первичная встреча с аллергенами в наше время все чаще происходит уже внутриутробно, то склонность к развитию подобных реакций у детей наблюдается уже в первые месяцы жизни.
Скопление эозинофилов наблюдается в местах, где больше всего в организм поступает аллергенов, где они могут оказывать свои защитные свойства. Таким системами являются желудочно-кишечный тракт и дыхательные пути. При развитии аллергической реакции в желудочно-кишечном тракте будут наблюдаться диспепсические расстройства: вздутие живота, урчание, неустойчивый стул (запоры или наоборот жидкий стул). При развитии аллергической реакции в дыхательных путях наблюдается развитие бронхиальной астмы.
Клинически бронхиальная астма проявляется в затрудненном дыхании, что связано со спазмированием гладкой мускулатуры бронхов, выделении большого количества слизи и закупоркой просвета бронхов. Из-за этого ребенку тяжело сделать вдох. Такое затрудненное дыхание проявляется в виде приступов, которые проходят самостоятельно или купируются при помощи лекарственных препаратов. Частота, длительность, время появления таких приступов характеризует тяжесть заболевания.
Появление приступов могут спровоцировать различные причины. Это может быть погрешность в диете, нахождение вблизи домашних животных, шерсть которых является очень сильным аллергеном, физическая нагрузка, стресс, перемена погоды, резкие перепады температуры окружающей среды. Очень часто появление приступа бронхиальной астмы может спровоцировать в зимнее время выход из теплого подъезда на холод. Дети, у которых такое наблюдается, уже заранее зная это, применяют сальбутамол перед выходом на улицу и таким образом предупреждают развитие приступа.
Для постановки диагноза бронхиальная астма необходима консультация аллерголога. Проводят тесты на выявление аллергенов, способных поддерживать аллергическую настроенность организма, спирографию (исследование направлено на определение воздушного объема легких, скорости выдыхаемого воздуха, жизненной емкости легких и других показателей). Спирография помогает определить, есть ли обструкция в легких, на каком уровне она расположена.
Особое внимание уделяется контролируемости бронхиальной астмы. Контролируемость – это когда под влиянием применяемого лечения наблюдается уменьшение количества приступов, эти приступы ребенок может предупредить или легко купировать применением лекарственных препаратов и снижается количество ночных приступов (в идеале они должны полностью отсутствовать).
Особенностью бронхиальной астмы является то, что приступы развиваются не молниеносно, а постепенно, иногда на протяжении нескольких дней. Поэтому если предвидеть развитие приступа его можно предупредить, начав принимать большие дозы лекарств. Но как предвидеть появление приступа? Для этого не надо ходить к гадалке, а просто необходимо купить прибор, который называется пикфлоуметр. Этот прибор определяет скорость выдыхаемого воздуха.
Если начинает развиваться обструкция в легких, скорость выдыхаемого воздуха заметно снижается, так как ему есть преграда для прохождения через бронхи. Ребенок должен вести так называемый дневник, в который необходимо ежедневно заносить показания скорости выдыхаемого воздуха. При первом применении прибора необходимо определить так называемые зоны скорости выдыхаемого воздуха. Для этого в течение 1 недели ежедневно 2 раза в день снимаются показания с прибора и заносятся в дневник. Все это необходимо делать в период ремиссии.
После недельного исследования высчитывают средний показатель скорости выдыхаемого воздуха. Этот показатель будет являться нормой для данного ребенка ±10%. Это так называемый зеленый коридор. Если показатели снижаются и превышают допустимый порог более чем на 10%, но менее чем на 20%, то это желтый коридор. В этом случае необходимо ожидать, что в ближайшее время у ребенка может случиться приступ бронхиальной астмы и необходимо временно увеличить дозу лекарственных средств, применяемых в качестве поддерживающей терапии. При развитии приступа бронхиальной астмы показатели скорости выдыхаемого воздуха падают ниже 20%.
Ведение подобного дневника помогает оценить контролируемость бронхиальной астмы и предупредить развитие приступа.
Лечение бронхиальной астмы имеет 2 направления: поддерживающая терапия и купирование приступов.
Поддерживающая терапия направлена на предупреждение развития приступов и улучшения жизни ребенка. Наличие бронхиальной астмы лишает ребенка возможности нормально развиваться в социальном обществе. Если поддерживающая терапия правильно подобрана, то это ведет к тому, что заболевание становится управляемым. Количество приступов снижается, ребенок может спокойно посещать школу, не опасаясь того, что в школе у него резко случится обострение бронхиальной астмы. Все это дает ребенку возможность вести активный образ жизни и даже заниматься физической культурой.
Для поддерживающей терапии используются ингаляционные глюкокортикостероиды в малых концентрациях и В2-агонисты. Эти два вещества применяются в одном препарате. Доказано, что применение этих двух лекарственных веществ способствует усилению действия друг друга. Из-за этого стало возможным снижение доз этих препаратов, что способствует снижению побочных действий на организм ребенка при длительном лечении, чего нельзя избежать, так как лечение бронхиальной астмы продолжается годами. Подбор дозы лекарственных веществ в препарате производится опытным путем. После подбора дозы препарата ребенок находится на поддерживающей терапии длительное время. Если на протяжении шести месяцев удалось достигнуть полного купирования признаков бронхиальной астмы, дозу лекарственных веществ в препарате снижают. Если после снижения дозировки препарата происходит возвращение клинических проявлений бронхиальной астмы, то опять возвращаются к прежней дозировке. Полную отмену препарата производят только при наличии длительной (2 года и более) постоянной ремиссии. Если после отмены препарата происходит появление приступов бронхиальной астмы, опять возвращаются к приему препаратов в концентрациях, как до отмены.
Препараты для купирования приступа бронхиальной астмы применяются, если у ребенка развился приступ. Эти препараты так же используются в виде ингаляций. Чаще всего применяется для таких целей сальбутамол.
Помимо медикаментозной терапии необходимо так же придерживаться гипоаллергенной диеты. Необходимо исключить из рациона все продукты, которые могут вызвать аллергию. Сделать это намного проще, когда вы знаете на какие именно продукты у ребенка аллергия. Для этого необходимо сдать кровь на аллергены и уже в соответствии с полученными результатами проводить коррекцию питания. В квартире необходимо соблюдать гипоаллергенный быт: необходимо часто проводить влажную уборку помещения, проветривать квартиру, убрать все, что может накапливать пыль (ковры, мягкие игрушки, старые книги), подушка ребенка не должна быть перьевой, а только синтетической. Очень важно отсутствие в квартире домашних животных. При этом не имеет значение, есть ли у животных шерсть или ее нет (это касается рыбок), так как аллергия может быть не только на шерсть, но и на корм животных.
Дети с бронхиальной астмой при наличии обострений занимаются только в специальной группе по физкультуре. При длительной ремиссии дети переводятся в подготовительную. Дети находятся на диспансерном учете до достижения 18-летнего возраста.
Прогноз при бронхиальной астме благоприятный при правильном лечении и соблюдении всех рекомендаций врача. Дети довольно быстро выходят на стойкую ремиссию и не нуждаются в поддерживающего лечения.
Наиболее тяжелым состоянием при бронхиальной астме является астматический статус. Это резкое ухудшение состояния, развитие тяжелой обструкции, которая не купируется применением ингаляционных препаратов. Такое состояние может возникнуть при неправильно подобранном лечении, если ребенок не получает лекарственных препаратов, при сильном психо-эмоциональном возбуждении, большой физической нагрузке или попадании в организм одномоментно большого количества аллергена. Дети с таким состоянием должны быть немедленно доставлены в больницу для оказания медицинской помощи. Таким детям проводят инфузионную терапию (капельницы), при необходимости подключают к аппарату искусственной вентиляции легких.
источник
Диагностика бронхиальной астмы выполняется, ориентируясь на полное комплексное обследование организма пациента. От правильно проведенной диагностики зависит получение положительных результатов лечения.
Протоколы (стандарты) определения заболеваемости, а также дальнейшего лечения взрослого населения и детей учитывают различные методики: клинический осмотр, сбор анамнеза, выявление симптоматики, лабораторная диагностика.
После проведения необходимых мероприятий для каждого больного подбирается индивидуальная схема лечения, которая способствует снижению заболеваемости и облегчению состояния больного. Дифференциальная диагностика бронхиальной астмы учитывает все аспекты (анализы, симптоматику, анамнез, аллергологическое исследование и дыхательную функциональность.).
Современная диагностика при развитии бронхиальной астмы является важной задачей для врача, так как адекватное лечение способно обеспечить полный контроль над заболеванием при полной нейтрализации симптоматики у детей и взрослых. Для этого оцениваются все критерии астмы с исключением ХОБЛ и постановкой предварительного диагноза.
Протоколы диагностики проводятся в несколько этапов:
Бронхиальная астма, в зависимости от степени заболеваемости, определяется наиболее часто в детском и подростковом возрасте. Как правило, наблюдается генетическая предрасположенность к развитию астматических заболеваний. Кроме того, ее развитие возможно на фоне ХОБЛ.
Бронхиальный приступ нередко связан с воздействием определенных факторов, провоцируя характерную симптоматику (одышку, кашель, свистящее дыхание, слабость и т.д.). Приступ способен появиться внезапно. Его можно купировать при помощи ингаляционных бронхолитиков. Если после использования ингалятора приступ не снимается, необходимы дальнейшие протоколы диагностики, а также исключение ХОБЛ.
В начальной стадии заболевания профессиональная диагностика не способна определить какие-то определенные протоколы в определении бронхиальной астмы, кроме исключения ХОБЛ. Во время затяжного приступа может возникнуть симптом «бочкообразной грудной клетки», что связано с затрудненным выдохом. В результате этого возможно постепенное развитие эмфиземы, критерии и протоколы которой зависят от выраженности симптоматики и стадии заболеваемости. От результатов визуального осмотра может зависеть дальнейшее лечение.
Немаловажным способом профессиональной диагностики является перкуссия (выстукивание) и аускультация (выслушивание) легких. По мере развития приступа можно услышать свистящее дыхание и хрипы в легких. Перкуссия эффективна при длительном течении заболевания и эмфиземе.
Лабораторная диагностика предполагает назначение проведения различного вида анализов, среди которых:
- биохимический анализ крови — определяет количество эозинофилов, являющихся маркерами аллергического процесса. Кроме того, этот анализ в совокупности с аллергологической пробой, позволяет выявить конкретный аллерген, на который острее всего реагирует организм;
- общий анализ крови — позволяет выявить воспалительные процессы, ХОБЛ и интоксикацию в организме больного. Забор крови выполняется натощак;
- общий анализ мокроты — выявляет характерные астматические маркеры с характерными спиралями Куршмана и кристаллами Шарко – Лейдена. При этом определяется вязкая и густая мокрота, которая может расслаиваться двумя слоями. При микроскопическом исследовании определяются эозинофилы;
- анализ кала — способствует выявлению паразитарных инвазий, которые нередко провоцируют развитие бронхиальной астмы. Например, аскариды при своей цикличности развития способны проникнуть через легочную систему, вызывая общую интоксикацию организма, ослабление иммунной системы, повышенную аллергизацию пациента;
- аллергопроба (включая скарификационную) — критерии проведения аллергопробы позволяют уточнить наличие триггера в крови, который вызывает ответную цепь реакций в крови, приводя к бронхоспазму. При положительном ответе могут наблюдаться местные признаки воспаления (зуд, гиперемия, отек и т.д.).
Наиболее сложно диагностировать астму при наличии обструктивного бронхита (ХОБ). Этот процесс проявляется, как хроническая обструктивная болезнь легких (ХОБЛ).
Протоколы выполнения этого вида диагностики служат показателями для постановки итогового диагноза.
Профессиональная рентгенография способна выявить повышенную воздушность легочной ткани (эмфизему) и усиленный легочный рисунок за счет активного притока крови к легочной ткани. Тем не менее, следует учитывать, что иногда даже рентгенограмма не может выявить изменения. Поэтому принято считать, что методы рентгенографии глубоко неспецифичны.
Этот метод служит для определения ФВД (функций внешней дыхательной деятельности) и является достаточно эффективным. Профессиональная спирометрия способна определить ряд главных показателей дыхательной деятельности.
Диагностика спирометрии выглядит следующим образом:
- пациенту предлагается дышать через специальный прибор (спирометр), который обладает чувствительностью и фиксирует все изменения дыхания;
- анализ проведенного обследования сравнивается (врачом или пациентом) с рекомендуемыми показателями ФВД;
- на основании профессиональной сравнительной характеристики внешнего дыхания врач устанавливает предварительный диагноз (для 100% уверенности в диагнозе одной спирометрии недостаточно);
- если у больного наблюдается бронхообструктивные нарушения (исключая ХОБЛ) это может говорить о проявлении бронхиальной астмы.
Помимо этого, спирометрические данные позволяют определить тяжесть астматического приступа и эффективность проводимого лечения в том случае, когда оно использовалось.
Этот метод диагностирования относится к нововведениям для контроля и определения развития бронхиальной астмы у взрослого пациента. Мониторинговый протокол с участием пикфлоуметра обладает следующими преимуществами:
- позволяет определить обратимость бронхиальной обструкции;
- возможность оценки тяжести течения болезни;
- протоколы пикфлоуметрии позволяют спрогнозировать период, когда возникает астматический приступ, в зависимости от степени заболеваемости;
- возможность выявления профессиональной астмы;
- мониторинг эффективности проводимого лечения.
Пикфлоуметрию следует выполнять ежедневно. Это позволяет получить более точные результаты диагностики.
При помощи этого способа профессиональной диагностики определяется пиковая объемность и максимальная объемная скорость на различных уровнях, учитывая процентное соотношение ФЖЕЛ (форсированную жизненную емкость легких). Измеряют максимальную скорость на уровне в 75%, 50% и 25%.
Наиболее затруднительны протоколы определения профессиональной астмы, так как приступ могут вызвать некоторые химические соединение, присутствующие в воздухе. Для подтверждения профессиональной астмы необходимо выяснение анамнеза у взрослого пациента, а также анализ показателей внешней дыхательной деятельности. Кроме того, необходимо в обязательном порядке своевременно сдавать анализы (мокроты, мочи, крови и т.д.) и проводить необходимое лечение.
Одновременно с показателями внешнего дыхания и в зависимости от выраженности симптоматики проводятся прик-тесты (инъекционные) и скарификационная проба на выявление аллергологической этиологии. Однако следует учитывать, что клиническая картина таких обследований в некоторых случаях могут дать ложнопозитивный или ложнонегативный ответ. Именно поэтому рекомендуется проводить исследование крови на наличие специфических антител в сыворотке. В профессиональной диагностике особенно важно выяснение аллергического статуса у детей.
Диагностика бронхиальной астмы у детей нередко сопровождается большими трудностями. Это связано, прежде всего, с симптоматикой заболевания у детей, которая аналогична многим другим детским заболеваниям. Поэтому многое зависит от выяснения анамнеза со склонностью к аллергическим заболеваниям. В первую очередь необходимо опираться на повторение ночного приступа бронхиальной астмы, что подтверждает развитие заболевания.
Помимо этого, протоколы диагностики предусматривают проведение ФВД (функционального исследования внешнего дыхания) с бронходилататорами для назначения адекватной тактики лечения. Вполне естественно, что необходимо сдать анализы мокроты, крови и кала, а также провести спирометрическое тестирование и аллергообследование.
Следует отметить, что затруднительно проводить диагностику астматического приступа у лиц пожилого возраста. Это связано, прежде всего, с обилием хронических заболеваний, которые сопровождают бронхиальную астму, «стирая» ее картину. В этом случае, необходим тщательный сбор анамнеза, исследование мокроты и крови, выполнение специфических тестирований, направленных на исключение вторичных заболеваний. Прежде всего, проводится диагностика сердечной астмы, выявление ИБС, сопровождающейся симптомами недостаточности левого желудочка.
Кроме того, рекомендуется проводить функциональные методы выявления бронхиальной астмы, включающие ЭКГ, рентгенографию, пикфлоуметрию (в течение 2 недель). Только после выполнения всех диагностических мероприятий назначается симптоматическое лечение бронхиальной астмы.
источник
Проблемы со здоровьем у ребенка наносят вред не только на физиологическом, но и на эмоциональном уровне – активное познание мира и развитие замедляется из-за ряда неприятных симптомов и общего плохого самочувствия, которое на их фоне и появляется. Приступы бронхиальной астмы мучительны в любом возрасте, поэтому при возникновении такой проблемы на первый план выходит борьба с ней. Но как своевременно заподозрить развитие болезни, что именно может на нее указать — это и выясним в рамках нашей статьи.
Астма представляет собой хроническую форму воспалительного процесса дыхательных путей, что затрудняет нормальное прохождение воздуха сквозь них. У ребенка может быть диагностирована одна из трех степеней тяжести болезни: легкая, средняя и тяжелая. Несомненно, если заметить болезнь еще на этапе ее развития или на легкой стадии, то шансов быстро и без последствий от нее избавиться значительно больше, чем если начать принимать меры для запущенного процесса.
В большинстве случаев на первых этапах болезни родители редко подозревают развитие именно астмы – симптомы очень часто аналогичны простудным заболеваниям.
Прежде чем появятся основные симптоматические проявления, в состоянии ребенка можно распознать наличие предвестников, первых признаков бронхиальной астмы:
- после пробуждения наблюдается активное течение жидкой слизи водянистой консистенции из носа. Из-за этого ребенок часто трет нос и периодически чихает;
- через несколько часов после выделений из носа присоединяется сухой кашель, но он не интенсивный, а поэтому значительного дискомфорта не доставляет;
- постепенно кашель приобретает более выраженный характер, приобретая влажные «нотки» — обычно такое происходит после обеда или недолгого дневного сна.
Примерно трое суток наблюдается описанная картина, после чего присоединяются и основные симптомы астмы.
У детей до года характерными симптомами заболевания называют:
- наличие приступа кашля после сна;
- в вертикальном положении или в положении сидя кашель немного утихает;
- дыхание становится прерывистым, разбитым на мелкие вдохи и выдохи;
- перед очередным приступом кашля может быть отмечена повышенная капризность и раздражительность.
Если говорить о детях старшего возраста, то свидетельством развития бронхиальной астмы могут стать жалобы на давление в груди и сложности и глубоким вдохом, обострение кашля при попытке вдыхать воздух ртом, длительное присутствие кашля без отделения мокроты.
Родителям необходимо быть максимально внимательными – возможно, приступ кашля сопряжен с конкретными условиями (например, в непосредственной близости появляется домашнее животное или в доме появляются свежие цветы). Такая связь может помочь в определении конкретного типа болезни.
Симптомы могут разниться в зависимости от типа бронхиальной астмы. Методик, опираясь на которые производится классификация болезни, масса, мы рассмотрим самые часто диагностируемые типы:
- атопический тип болезни имеет непосредственную связь с аллергическими процессами в организме, поэтому помимо первых признаков проблемы с дыхательной системой могут проявиться другие симптомы, типичные для аллергии. Неатопический тип описывает группы причин, не связанных с аллергией;
- выделяют также астму напряжения – комплекс симптомов, которые находят свое отражение на состояния ребенка только в процессе значительной физической нагрузки. В таком случае, первый признак – это затруднение дыхания, далее могут появиться свистящее дыхание и сильный кашель;
- при кашлевом типе заболевания такой симптом как кашель является основным. Диагностируется он с трудностями и лечится также. Первое проявление – появление коротких приступов кашля, интенсивность которых постепенно нарастает;
- так называемая профессиональная астма может развиться и у ребенка. Вот только реакция будет возникать не на те раздражители, которые у взрослых находятся на работе, а на предметы в месте, где ребенок провидит наибольшее количество времени, – в своей комнате;
- один из самых частых типов болезни – ночная астма. Исходя из названия понятно, что проявляться она будет во время сна сильными приступами кашля.
Основной совет родителям – следить за температурой тела. Если при простуде она скорей всего повысится, то бронхиальная астма, несмотря на схожесть многих симптомов, не сопровождается таким проявлением.
Своевременное выявление хронического воспалительного процесса у ребенка — залог эффективной борьбы с ним. Первые подозрения на бронхиальную астму должны быть подтверждены или опровергнуты врачом в ближайшие сроки.
источник
Бронхиальная астма у детей – это хроническое аллергическое заболевание дыхательных путей, сопровождающееся воспалением и изменением реактивности бронхов, а также возникающей на этом фоне бронхиальной обструкцией. Бронхиальная астма у детей протекает с явлениями экспираторной одышки, свистящими хрипами, приступообразным кашлем, эпизодами удушья. Диагноз бронхиальной астмы у детей устанавливается с учетом аллергологического анамнеза; проведения спирометрии, пикфлоуметрии, рентгенографии органов грудной клетки, кожных аллергопроб; определения IgE, газового состава крови, исследования мокроты. Лечение бронхиальной астмы у детей предполагает элиминацию аллергенов, использование аэрозольных бронхолитиков и противовоспалительных препаратов, антигистаминных средств, проведение специфической иммунотерапии.
Бронхиальная астма у детей – хронический аллергический (инфекционно-аллергический) воспалительный процесс в бронхах, приводящий к обратимому нарушению бронхиальной проходимости. Бронхиальная астма встречается у детей разных географических регионов в 5-10% случаев. Бронхиальная астма у детей чаще развивается в дошкольном возрасте (80%); нередко первые приступы возникают уже на первом году жизни. Изучение особенностей возникновения, течения, диагностики и лечения бронхиальной астмы у детей требует междисциплинарного взаимодействия педиатрии, детской пульмонологии и аллергологии-иммунологии.
Бронхиальная астма у ребенка возникает при участии генетической предрасположенности и факторов окружающей среды. У большинства детей с бронхиальной астмой имеется отягощенная наследственность по аллергическим заболеваниям — поллинозу, атопическому дерматиту, пищевой аллергии и др.
Сенсибилизирующими факторами окружающей среды могут выступать ингаляционные и пищевые аллергены, бактериальные и вирусные инфекции, химические и лекарственные вещества. Ингаляционными аллергенами, провоцирующими бронхиальную астму у детей, чаще выступают домашняя и книжная пыль, шерсть животных, продукты жизнедеятельности домашних клещей, плесневые грибки, сухой корм для животных или рыб, пыльца цветущих деревьев и трав.
Пищевая аллергия служит причиной бронхиальной астмы у детей в 4-6% случаев. Чаще всего этому способствует ранний перевод на искусственное вскармливание, непереносимость животного белка, продуктов растительного происхождения, искусственных красителей и др. Пищевая аллергия у детей часто развивается на фоне заболеваний ЖКТ: гастрита, энтероколита, панкреатита, дисбактериоза кишечника.
Триггерами бронхиальной астмы у детей могут являться вирусы – возбудители парагриппа, гриппа, ОРВИ, а также бактериальная инфекция (стрептококк, стафилококк, пневмококк, клебсиелла, нейссерия), хламидии, микоплазмы и другие микроорганизмы, колонизирующие слизистую бронхов. У некоторых детей с бронхиальной астмой сенсибилизация может вызываться промышленными аллергенами, приемом лекарственных средств (антибиотиков, сульфаниламидов, витаминов и др.).
Факторами обострения бронхиальной астмы у детей, провоцирующими развитие бронхоспазма, могут выступать инфекции, холодный воздух, метеочувствительность, табачный дым, физические нагрузки, эмоциональный стресс.
В патогенезе бронхиальной астмы у детей выделяют: иммунологическую, иммунохимическую, патофизиологическую и условно-рефлекторную фазы. В иммунологической стадии под влиянием аллергена продуцируются антитела класса IgE, которые фиксируются на клетках-мишенях (главным образом, тучных клетках слизистой бронхов). В иммунохимическую стадию повторный контакт с аллергеном сопровождается его связыванием с IgE на поверхности клеток-мишеней. Этот процесс протекает с дегрануляцией тучных клеток, активацией эозинофилов и выделением медиаторов, обладающих вазоактивным и бронхоспастическим эффектом. В патофизиологическую стадию бронхиальной астмы у детей под влиянием медиаторов возникает отек слизистой оболочки бронхов, бронхоспазм, воспаление и гиперсекреция слизи. В дальнейшем приступы бронхиальной астмы у детей возникают по условно-рефлекторному механизму.
Течение бронхиальной астмы у детей имеет циклический характер, в котором выделяют периоды предвестников, приступов удушья, послеприступный и межприступный периоды. Во время периода предвестников у детей с бронхиальной астмой может отмечаться беспокойство, нарушение сна, головная боль, зуд кожи и глаз, заложенность носа, сухой кашель. Продолжительность периода предвестников – от нескольких минут до нескольких суток.
Собственно приступ удушья сопровождается ощущением сдавления в груди и нехватки воздуха, одышкой экспираторного типа. Дыхание становится свистящим, с участием вспомогательной мускулатуры; на расстоянии слышны хрипы. Во время приступа бронхиальной астмы ребенок испуган, принимает положение ортопноэ, не может разговаривать, ловит воздух ртом. Кожа лица становится бледной с выраженным цианозом носогубного треугольника и ушных раковин, покрывается холодным потом. Во время приступа бронхиальной астмы у детей отмечается малопродуктивный кашель с трудноотделяемой густой, вязкой мокротой.
При аускультации определяется жесткое или ослабленное дыхание с большим количеством сухих свистящих хрипов; при перкуссии — коробочный звук. Со стороны сердечно-сосудистой системы выявляется тахикардия, повышение АД, приглушение сердечных тонов. При длительности приступа бронхиальной астмы от 6 часов и более, говорят о развитии у детей астматического статуса.
Приступ бронхиальной астмы у детей завершается отхождением густой мокроты, что приводит к облегчению дыхания. Сразу после приступа ребенок ощущает сонливость, общую слабость; он заторможен и вял. Тахикардия сменяется брадикардией, повышенное АД – артериальной гипотонией.
Во время межприступных периодов дети с бронхиальной астмой могут чувствовать себя практически нормально. По тяжести клинического течения различают 3 степени бронхиальной астмы у детей (на основании частоты приступов и показателей ФВД). При легкой степени бронхиальной астмы у детей приступы удушья редкие (реже 1 раза в месяц) и быстро купируются. В межприступные периоды общее самочувствие не нарушено, показатели спирометрии соответствуют возрастной норме.
Среднетяжелая степень бронхиальной астмы у детей протекает с частотой обострений 3-4 раза в месяц; скоростные показатели спирометрии составляют 80-60% от нормы. При тяжелой степени бронхиальной астмы приступы удушья у детей возникают 3-4 раза в месяц; показатели ФВД составляют менее 60% от возрастной нормы.
При постановке диагноза бронхиальной астмы у детей учитывают данные семейного и аллергологического анамнеза, физикального, инструментального и лабораторного обследования. Диагностика бронхиальной астмы у детей требует участия различных специалистов: педиатра, детского пульмонолога, детского аллерголога-иммунолога.
В комплекс инструментального обследования входит проведение спирометрии (детям старше 5 лет), тестов с бронхолитиками и физической нагрузкой (велоэргометрией), пикфлоуметрии, рентгенографии легких и органов грудной клетки.
Лабораторные исследования при подозрении на бронхиальную астму у детей включают клинический анализ крови и мочи, общий анализ мокроты, определение общего и специфических IgE, исследование газового состава крови. Важным звеном диагностики бронхиальной астмы у детей служит постановка кожных аллергических проб.
В процессе диагностики требуется исключение других заболеваний у детей, протекающих с бронхообструкцией: инородных тел бронхов, трахео- и бронхомаляции, муковисцидоза, облитерирующего бронхиолита, обструктивного бронхита, бронхогенных кист и др.
К основным направлениям лечения бронхиальной астмы у детей относятся: выявление и элиминация аллергенов, рациональная медикаментозная терапия, направленная на снижение количества обострений и купирование приступов удушья, немедикаментозная восстановительная терапия.
При выявлении бронхиальной астмы у детей, прежде всего, необходимо исключить контакт с факторами, провоцирующими обострение заболевания. С этой целью может рекомендоваться гипоаллергенная диета, организация гипоаллергенного быта, отмена лекарственных препаратов, расставание с домашними питомцами, смена места жительства и др. Показан длительный профилактический прием антигистаминных средств. При невозможности избавиться от потенциальных аллергенов проводится специфическая иммунотерапия, предполагающая гипосенсибилизацию организма путем введении (сублингвального, перорального или парентерального) постепенно возрастающих доз причинно значимого аллергена.
Основу лекарственной терапии бронхиальной астмы у детей составляют ингаляции стабилизаторов мембран тучных клеток (недокромила, кромоглициевой кислоты), глюкокортикоидов (беклометазона, флутиказона, флунизолида, будезонида и др.), бронхолитиков (сальбутамола, фенотерола), комбинированных препаратов. Подбор схемы лечения, сочетания препаратов и дозировки осуществляет врач. Показателем эффективности терапии бронхиальной астмы у детей служит длительная ремиссия и отсутствие прогрессирования заболевания.
При развитии приступа бронхиальной астмы у детей проводятся повторные ингаляции бронхолитиков, кислородотерапия, небулайзерная терапия, парентеральное введение глюкокортикоидов.
В межприступный период детям с бронхиальной астмой назначаются курсы физиотерапии (аэроионотерапии, индуктотермии, ДМВ-терапии, магнитотерапии, электрофореза, ультрафонофореза), водолечения, массажа грудной клетки, точечного массажа, дыхательной гимнастики, спелеотерапии и др. Гомеопатическая терапия в ряде случаев позволяет предупредить рецидивы заболевания и снизить дозу гормональных препаратов. Подбор и назначение препаратов осуществляется детским гомеопатом.
Проявления бронхиальной астмы у детей могут уменьшиться, исчезнуть или усилиться после полового созревания. У 60-80% детей бронхиальная астма остается на всю жизнь. Тяжелое течение бронхиальной астмы у детей приводит к гормональной зависимости и инвалидизации. На течение и прогноз бронхиальной астмы влияют сроки начала и систематичность лечения.
Профилактика бронхиальной астмы у детей включает своевременное выявление и исключение причинно значимых аллергенов, специфическую и неспецифическую иммунопрофилактику, лечение аллергозов. Необходимо обучение родителей и детей методам регулярного контроля состояния бронхиальной проходимости при помощи пикфлоуметрии.
источник
 заболевания дыхательной системы (пневмоторакс, бронхит, эмфизема);
заболевания дыхательной системы (пневмоторакс, бронхит, эмфизема); Перенесенные травмы (возникшие в период эмбрионального развития, при родах или после них).
Перенесенные травмы (возникшие в период эмбрионального развития, при родах или после них).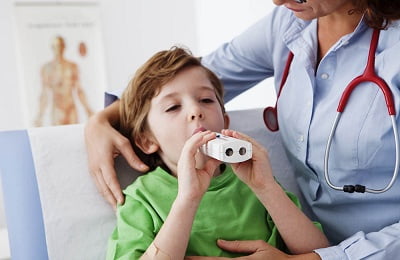 Спирография. Этот метод является одним из основных при выявлении патологий дыхательных путей. В ходе его использования с помощью специального приспособления измеряются особенности дыхательной функции. При наличии БА объем форсированного выдоха уменьшен. Кроме этого, если болезнь достигла серьезной степени развития, благодаря спирографии можно обнаружить уменьшение жизненной емкости легких. Иными словами, с помощью этого метода можно не только обнаружить астму, но и предположить степень ее тяжести.
Спирография. Этот метод является одним из основных при выявлении патологий дыхательных путей. В ходе его использования с помощью специального приспособления измеряются особенности дыхательной функции. При наличии БА объем форсированного выдоха уменьшен. Кроме этого, если болезнь достигла серьезной степени развития, благодаря спирографии можно обнаружить уменьшение жизненной емкости легких. Иными словами, с помощью этого метода можно не только обнаружить астму, но и предположить степень ее тяжести. Бронхоскопия. Данная методика бывает полезна при подозрении на развитие опухоли в органах дыхания. Чтобы исключить эту проблему, используют бронхоскопию.
Бронхоскопия. Данная методика бывает полезна при подозрении на развитие опухоли в органах дыхания. Чтобы исключить эту проблему, используют бронхоскопию.






