Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Такое чувство, как одышка, знакомо многим. При нем человек ощущает нехватку воздуха, кашель, что вызывает страх. Состояние характеризуется как нарушение ритма, частоты или глубины дыхания, являющееся сложным рефлекторным актом. В нем участвуют разные системы организма, что определяет тип одышки и ее клинические проявления.
Состояние подлежит серьезному лечению. Сегодня есть эффективные народные и медицинские средства борьбы с недугом. Чаще всего он является симптомом заболевания легких и сердца, соответственно, выделяется два основных типа – легочная и сердечная одышка.
О том, что главный орган находится в опасности, говорит одышка соответствующего характера. Она развивается из-за недостаточности левых отделов сердца. Это проявляется плохим сердечным выбросом или кровяным застоем в легких, эти два состояния могут сочетаться.
В первом случае нарушено питание мозга, во втором – газообмен, условия легочной вентиляции. При этом изменяется характер дыхания, развивается ортопноэ.
Если имеется недостаточность сердца, оно уже не может переносить нагрузку, из-за чего кровяной ток в легочных сосудах становится медленнее. Это приводит к потере легкими способности обеспечивать кровь достаточным количеством кислорода.
Любой симптом, начинающий беспокоить все сильнее, необходимо своевременно лечить. Однако самостоятельно прописывать себе лекарственные препараты нельзя. Лечение должно назначаться врачом, использование народных средств тоже рекомендуется согласовывать с ним. Важно понять, что именно сопутствует возникновению одышки сердечного типа.
Одышка может развиться из-за физического напряжения и даже употребления еды
На начальной стадии недостаточности обращения крови происходит раздражение центра дыхания, усиливается легочная вентиляция. Затем одышка начинается развиваться из-за физического напряжения и употребления еды.
Когда сердечная недостаточность развивается дальше, в кровь не поступает нужного количества кислорода, происходит снижение парциального давления О2, но повышение уровня СО2. Кровяной объем уменьшается, начинается тканевая гипоксия. Кислородное голодание при недостаточности кровообращения является очень серьезным, если заболевания достигло последних стадий.
Изменения гемодинамики и кровяного химизма приводят к рефлекторному раздражению хемо- и барорецепторов в предсердиях, полых венах и других зонах. Изменяется функциональное состояние сердца и начинается одышка. Замечено, что наиболее выражен симптом у пациентов, страдающих от митрального стеноза, что связано с повышением давления в системе легочной артерии и застойными явлениями в малом круге обращения крови.
Сердечная одышка характеризуется затрудненным вдохом. Сначала она возникает после физических нагрузок. Если нет лечения, не найдено эффективного средства устранения причины, она проявляется даже в лежачем положении. Это говорит о том, что одышка имеет сердечный характер. При этом возникают и другие симптомы:
- отек нижних конечностей, увеличивающийся в вечернее время суток;
- похолодание кожи кистей рук, стоп;
- среднепузырчатые и мелкопузырчатые хрипы в области легких, возникающие из-за их отека.
Можно выделить три формы одышки при сердечной недостаточности:
- одышка при нагрузке физического характера;
- одышка в состоянии покоя;
- острые приступы (иногда с отеком легкого).
Конечно, не у всякого пробежавшего десять этажей и испытывающего при этом трудности с дыханием, развивается сердечная недостаточность. Важно отличать физиологическую одышку от патологической. В первом случае состояние вызвано повышенной потребностью организма в кислороде. Это не опасно, не требует лечения и особых средств.
Патологическая одышка – та, которая возникает при ситуациях, ранее не вызывавших ее. Например, человек поднимается на второй этаж, но дышит также трудно и часто, как при забеге на десятый этаж. Это говорит о необходимости посещения врача и необходимости неотложного лечения. Это может быть признаком застойной фазы сердечной недостаточности.
Еще один симптом, требующий внимания, – ортопноэ (одышка, которая возникает в лежачем положении). Когда человек встает, состояние нормализуется.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В очень тяжелых случаях у пациентов с недостаточностью развивается такой вид недомогания, как пароксизмальная ночная одышка. Это состояние также называется сердечной астмой. Симптом проявляется достаточно интенсивно и быстро переходит в удушье. В основном он начинается ночью в постели и не прекращается даже в вертикальном положении. Возникает сухой кашель, который сочетается с выходом светлой пенистой мокроты, страхом, возбуждением. Появляются и другие симптомы:
- холодный, липкий пот;
- беспокойство;
- сильная резкая слабость;
- пепельно-синяя кожа.
Слабость — один из симптомов пароксизмальной ночной одышки
Кашель при сердечной недостаточности свидетельствует о том, что произошел кровяной застой в малом круге обращения крови. Это провоцирует набухание слизистой, в редких случаях жидкость пропотевает из сосудов в просвет путей дыхания, легочных альвеол. Это приводит к раздражению нервных окончаний, который отличаются чувствительностью. Так развивается кашель. Мокрота может быть прозрачной или розоватой.
В процессе диагностики важно, чтобы сердечная одышка не была перепутана с легочной. И в том, и в другом случае она проявляется по ночам, но, если она имеет легочное происхождение, ее возникновение связано со скоплением мокроты. После ее отхождения состояние нормализуется. Если сочетаются заболевания двух систем, следует отличать одышку сердечного типа от легочного. Для этого нужно проводить некоторые диагностические мероприятия.
Если не получается точно выяснить происхождение одышки, осуществляется исследование функции внешнего дыхания. Чтобы исключить или подтвердить диагноз, выполняется измерение фракции выброса в покое и при нагрузке. Для этого применяется изотопная вентрикулография и ЭхоКГ. Если обнаруживаются уменьшенные показатели, значит, имеется левожелудочковая недостаточность. Если понаблюдать за больным, можно выявить симуляцию и психогенную одышку.
Главное – вовремя обратиться за помощью к врачу, не предпринимая самостоятельных мер. Нужно наблюдать за имеющимися симптомами: время суток, в которое кашель возникает чаще всего, провоцирующие обстоятельства.
Во время лечения важно вести здоровый и спокойный образ жизни
Так как причин развития одышки много, лечение обычно комплексное. Оно основано на использовании лекарственных препаратов, соблюдении диеты, ведении не просто здорового, но и спокойного образа жизни.
Однако еще важно знать, что делать при самом приступе, какие меры принимать. Нужно сразу вызвать скорую помощь. Затем рекомендуется следовать такому алгоритму:
- открыть окно;
- удобно усадить человека, чтобы его ноги были опущены вниз;
- ограничить активность;
- снять громоздкую, теплую одежду, сковывающую движения;
- успокоить человека, при необходимости дать седативные таблетки, лучше пустырник или валерьянку;
- если имеется кашель или другие симптомы, требующие выделения мокроты, можно дать отхаркивающее лекарство.
Если имеется возможность, можно дать кислородную маску. Это все, что нужно делать, если случился приступ. Остальные меры должна принимать бригада скорой помощи. Чтобы окончательно стабилизировать пациента, врач вводит в вену специальные препараты. Зачастую дают выпить Лазикс, если человек не выпил наперстянку.
В процессе лечения очень важен покой. Это не значит, что человеку следует постоянно лежать. Ему нужно двигаться. Главное условие – выполняемая работа не должна приводить к чрезмерной усталости. Очень важны прогулки на свежем воздухе. Спать рекомендуется в правильном положении, чтобы голова находилась выше уровня тела.
Необходимо уменьшить количество употребляемой соли
Также придется принимать некоторые меры в отношении еды. Нужно употреблять как можно меньше соли. Пища должна быть низкокалорийной, так как лишние килограммы способны ухудшить самочувствие, тяжелые приступы, при которых присутствует одышка, кашель и другие симптомы будут случаться чаще.
Чтобы лечить одышку, можно использовать народные средства лечения. Хорошо помогают березовые листья. Нужно взять две ч. л. измельченного сырья и залить его одним стаканом крутого кипятка. Состав настаивают полчаса, после чего добавляют 0,5 ч. л. соды. В течение дня можно это выпить, но каждый день следует готовить свежий отвар.
Хорошим народным средством является настойка из семян горькой полыни и оливкового масла, которое можно заменить на растительное. Используемая пропорция – 1 к 4. Настаивают 12 часов. Пьют лекарство по утрам, при этом следует капать его на сахар и постепенно рассасывать. Есть много других народных рецептов, которые помогают лечить одышку сердечного характера. Но важно помнить, что их употребление следует обговаривать с врачом.
Одышка сердечного характера – важный и опасный симптом, который требует медицинского вмешательства. Своевременное лечение поможет избежать осложнений. Правильный образ жизни также поспособствует терапии и минимизирует риск развития приступов.
– оставляя комментарий, вы принимаете Пользовательское соглашение
- Аритмия
- Атеросклероз
- Варикоз
- Варикоцеле
- Вены
- Геморрой
- Гипертония
- Гипотония
- Диагностика
- Дистония
- Инсульт
- Инфаркт
- Ишемия
- Кровь
- Операции
- Сердце
- Сосуды
- Стенокардия
- Тахикардия
- Тромбоз и тромбофлебит
- Сердечный чай
- Гипертониум
- Браслет от давления
- Normalife
- Аллапинин
- Аспаркам
- Детралекс
В норме легочная ткань состоит из множества мельчайших, заполненных воздухом пузырьков – альвеол. Если помимо воздуха в альвеолах начинает скапливаться жидкость – в результате пропотевания её из кровеносной и лимфатической системы – возникает отек легких.
Механизм возникновения этого патологического состояния следующий:
- В результате застойных явлений в малом легочном круге кровообращения нарушается отток крови и лимфы и происходит повышение внутрисосудистого давления в легочных капиллярах и лимфатических сосудах.
- Кровь и лимфа скапливаются в сосудах и начинают проникать сквозь их стенки в легочные структуры альвеолы – происходит так называемый выпот жидкости.
- Проникшая в альвеолы жидкость или транссудат как бы вытесняет из них воздух и значительно уменьшает их дыхательную поверхность. Ситуация усугубляется по мере увеличения количества транссудата в легких – наблюдается эффект «внутреннего утопления», когда легкие заполняются водой и не могут полноценно функционировать.
- Транссудат очень богат белком и поэтому легко вспенивается при соприкосновении с воздухом в альвеолах. Получившаяся пена ещё больше затрудняет процесс дыхания.
- В итоге дыхание становится практически невозможным, кислород не попадает в кровь, возникает гипоксия и смерть.
Причины отека легких могут быть:
1. Кардиогенными – то есть связанными с заболеваниями сердца и сосудов: острый инфаркт, сердечные пороки, кардиосклероз, тяжелая степень гипертонии. В этом случае застой в малом круге кровообращения возникает из-за того, что сердце не справляется со своими функциями и не способно полноценно прокачивать кровь через легкие.
- Гидростатический отек возникает из-за повышения внутрикапиллярного давления в легких в результате легочной эмболии, пневмоторакса, опухолей, бронхиальной астмы, попадании в дыхательные пути инородных предметов;
- Мембраногенный отек развивается при повышении проницаемости легочных капилляров в результате респираторного дистресс-синдрома (сепсис, травма грудной клетки, пневмония), аспирационного синдрома (рвотные массы или вода попадают в легкие), ингаляционного и интоксикационного синдромов (отравление токсическими веществами, в том числе эндотоксинами).
Предвестниками отека легких у взрослого человека являются такие симптомы и признаки:
- появление одышки и удушья, которые не зависят от физической нагрузки;
- покашливание или дискомфорт за грудиной при малейшей физической нагрузке или в положении лежа;
- ортопноэ – вынужденное вертикальное положение больного, которое он принимает потому, что лежа не может полноценно дышать.
По мере нарастания отека и дисфункции все большей площади легких состояние больного быстро ухудшается и могут возникнуть сначала «синяя», а затем «серая» гипоксия:
| Симптомы | «Синяя» гипоксия | «Серая» гипоксия |
| Общее состояние | Тяжелое, сильная слабость и беспокойство. Сознание сохранено. Вынужденное вертикальное положение тела. На шее видны вздувшиеся сосуды. Могут быть тошнота и рвота, высокая температура. | Крайне тяжелое. Сознание спутанное вплоть до полной его потери. Апатия. |
| Локализация боли | За грудиной | Сильная сжимающая боль за грудиной |
| Дыхание | Затрудненное, частое (30-60 в минуту) и поверхностное | Редкое и аритмичное. Слышны хрипы в легких. |
| Кашель | Вначале сухой и мучительный, затем с обильной пеной-мокротой. Ощущение клокотания жидкости внутри. | С обильной пенистой жидкостью розоватого оттенка. |
| Состояние кожи и слизистых | Слизистые оболочки и кожа на пальцах посиневшие | Кожа землистого оттенка, покрыта холодным потом |
| Пульс | Частый, до 100 в минуту, но слабый | Слабый, практически не прощупывается |
| Мочеиспускание | Очень редкое, вплоть до полного отсутствия | Отсутствует |
| Прогноз | При своевременном оказании помощи благоприятный | Неблагоприятный |
Если отек развивается постепенно, то стадия мнимого благополучия может занимать около суток.
Иногда патология протекает в стертой форме, при которой гипоксия не сильно выражена. Чаще это случается у больных с острым инфарктом миокарда.
Тревожными симптомами, которые требуют немедленного обращения к врачу, являются:
- одышка в состоянии покоя;
- затрудненное дыхание, при этом больной жалуется на ощущение «клокотания» в груди;
- невозможность вдохнуть «полной грудью» – при попытке так сделать больной закашливается и чувствует боль;
- учащение дыхания – как компенсация его недостаточной глубины;
- чувство сжатия и дискомфорта за грудиной;
- сухой непрекращающийся кашель;
- невозможность прилечь – в горизонтальном положении больному становится хуже;
- разбитость и слабость;
- посинение губ и кончиков пальцев.
Алгоритм действий для оказания первой неотложной помощи при отеке легких состоит в выполнении следующих неотложных мероприятий:
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Вызвать скорую помощь. Нельзя игнорировать жалобы и ждать ухудшения состояния – отек легких может привести к летальному исходу практически молниеносно.
- Больного успокоить: воспользоваться валерьянкой или пустырником.
- Расстегнуть всю стесняющую дыхание одежду.
- Усадить на стул, опустить ноги вниз. Нельзя укладывать такого пациента в горизонтальное положение.
- До приезда врача можно наложить жгуты на конечности, пережимающие вены. Важно при этом не допускать исчезновения пульса на пережатой конечности. Жгуты накладываются на 15-20 минут, затем снимаются. Через некоторое время их можно опять наложить. Таким образом, сердце разгружается – ему требуется меньше усилий, чтобы качать кровь на периферию тела.
- Можно дать пациенту 1 таблетку нитроглицерина подъязычно.
- Если есть возможность – воспользоваться кислородной маской.
- Если во время кашля отделяется большое количество пены – следует воспользоваться средствами для пеногашения. В домашних условиях это может быть обычный спирт: к носу и рту больного периодически прикладывают полотенце, смоченное в водке или медицинском спирте. Отхаркивающими средствами лучше не пользоваться, если кашель уже стал влажным с обильной мокротой.
- Чтобы отек не распространялся – следует согреть спину больного: поставить горчичники.
Важно не игнорировать первые симптомы отека легких, а своевременно принимать меры по её ликвидации и профессиональному лечению в условиях стационара.
Сердечная астма – это патологическое состояние, при котором развивается острая форма левожелудочковой недостаточности по причине плохой циркуляции крови в малом круге кровообращения и отека легких. Является осложнением ряда заболеваний сердечнососудистой системы: кардиосклероза, миокардита, гипертонической болезни, инфаркта и т.д.
Перед приступом (за 2-3 дня) обычно появляются признаки сердечной астмы, получившие название предвестники. К ним относятся:
- покашливание после незначительной физической нагрузки или при смене положения тела: с вертикального в горизонтальное;
- одышка;
- неприятное чувство давления в области груди.
Сам приступ сердечной астмы случается обычно в ночное время, когда организм отдыхает, и сосуды малого круга кровообращения наполняются кровью максимально. Днем спровоцировать данное состояние может сильное психоэмоциональное возбуждение или физическое перенапряжение.
Внезапно возникшее ощущение «нехватки кислорода» и появившаяся одновременно с этим сердечная одышка и кашель заставляют человека проснуться. Он не может лежать и принимает положение, в котором легче себя чувствует: садится или встает.
Больному тяжело говорить, он дышит ртом. К вышеописанным признакам присоединяются следующие симптомы сердечной астмы:
- нарастающее чувство страха – человек боится умереть;
- околоногтевые зоны и носогубный треугольник при астме сердца становятся синюшного оттенка;
- тахикардия;
- повышается артериальное давление (преимущественно диастолическое);
- при аускультации в легких (чаще в нижних сегментах) прослушиваются мелкопузырчатые сухие хрипы.
Если при наличии перечисленных симптомов сердечной астмы лечение не начато, приступ затягивается, и состояние пациента резко ухудшается. Его шейные вены наполняются, АД падает, кожа покрывается холодным потом, и приобретает сероватый оттенок. Прощупывается нитевидный пульс.
Появление пенистой мокроты с кровью и наличие пузырчатых хрипов по всей поверхности органов дыхание говорит о переходе сердечной астмы в отек легких и о необходимости в обязательном немедленном врачебном вмешательстве.
Если у человека начался приступ сердечной астмы, первая помощь должна быть оказана незамедлительно. Во-первых, необходимо вызвать «скорую». Во-вторых – выполнить ряд последовательных мероприятий, которые облегчат состояние больного:
- Усадить человека на кровати, опустив вниз ноги.
- Открыть окно, чтобы помещение наполнилось свежим воздухом.
- Одежду, которая сдавливает участки тела (ремень, бюстгальтер и т.д.) и препятствует нормальному току крови, нужно ослабить или снять.
- С целью перераспределения крови, при приступе астмы сердца можно провести бинтование конечностей или наложить на них венозные жгуты. Это позволит дополнительно заполнить венозное русло и уменьшить нагрузку на сердце.
- Измерить АД. Если показатели давления при сердечной астме в норме или выше, пациенту дается нитроглицерин и валидол (под язык). При низком АД данную комбинацию препаратов принимать нельзя. В этом случае можно использовать лишь валидол. Через 10 минут давление измеряется еще раз, и в случае необходимости прием медикаментов при астме сердца повторяется (не более трех раз).
- Далее, после того, как больной 10-15 минут посидит, его нижние конечности рекомендуется опустить в емкость с теплой водой.
- Чтобы не допустить развитие отека легких, при приступе сердечной астмы нужно дать человеку подышать парами этилового спирта при хорошем доступе свежего воздуха. Для этого тонкий кусочек хлопчатобумажной ткани, марли или бинта смачивается в данном веществе (или водке), и накрывается им лицо больного.
- Седативные лекарственные препараты помогут справиться с излишней тревожностью и нервным перенапряжением.
Неотложная помощь при сердечной астме продолжает оказываться пациенту и во время его транспортировки в медицинское учреждение.
Если наблюдается возбуждение дыхательного центра, сопровождающееся частым дыханием, при астме сердца применяют препараты из группы наркотических анальгетиков (например, омнопон, морфин). Эти лекарства противопоказаны при острой закупорке дыхательных путей, при беременности, отеке мозга, недостаточности правожелудочковой.
В случае сильного психомоторного возбуждения вышеуказанные препараты при сердечной астме используются в комбинации с нейролептиками (галоперидолом, дроперидолом).
Медикаментозная неотложная терапия астмы сердца дополняется введением раствора пипольфена или димедрола.
Своевременно и адекватно оказанная первая помощь поможет поддержать работу сердца и легких, и избежать летального исхода.
После снятия приступа, дальнейшее лечение сердечной астмы проводится в стационарных условиях. Оно направлено на снижение возбудимости дыхательного центра и уменьшение нагрузки на малый круг кровообращения. Схема введения лекарственных препаратов подбирается индивидуально, и зависит от возраста пациента, сопутствующих патологий, тяжести патологического процесса и наличии у больного противопоказаний к приему лекарственных средств.
Лечение сердечной астмы народными средствами проводится параллельно с традиционной терапией, и только после «одобрения» лечащего врача. При удушье эффективен отвар из листьев земляники. Они (1 ст.л.) заливаются водой (500мл) и кипятятся на малом огне до тех пор, пока объем раствора не уменьшится в 2 раза. Полученное лекарство необходимо употреблять каждые 2-3 часа в дозе 1 ст.л.
источник
Клиническая картина сердечной астмы – удушье инспираторного характера, усиливающееся в положении лежа, цианоз губ, акроцианоз, тахикардия. При аускультации легких вначале (в первые 3-10 мин. от начала приступа удушья) выслушиваются сухие, а затем — влажные незвучные мелкопузырчатые хрипы в нижних отделах легких. В дальнейшем, если сохраняется приступ удушья, жидкость пропотевает из альвеол в бронхиолы мелкого и среднего калибра. В этих случаях влажные хрипы слышны на расстоянии и затем появляется пенистая мокрота изо рта, причем, нередко с прожилками крови. При аускультации выслушиваются в нижних отделах влажные незвучные мелкопузырчатые, а в средних отделах – влажные крупнопузырчатые хрипы. Это состояние называется отеком легких.
Лечение острой левожелудочковой недостаточности определяется наличием специфических гемодинамических расстройств, среди которых наиболее важными параметрами, требующими постоянного контроля являются: 1) давление заклинивания в легочных капилярах; 2) сердечный выброс; 3) системное артериальное давление. У больных с сердечной астмой и отеком легких часто выявляется сердечный индекс менее 2,5 л/мин./м2, повышенное давление заполнение левого желудочка (более 18 мм. рт. ст.), систолическое артериальное давление 100 мм. рт. ст. или более.
. Последовательность терапии острой левожелудочковой недостаточности
1. Оксигенотерапия. Используется 100% увлажненный кислород через маску (увлажнение 96о спиртовым раствором).
2. Поляризующая смесь с нитроглицерином. Этот препарат используется у всех больных инфарктом миокарда с сердечной астмой. Он показан у пациентов с нормальным и высоким артериальным давлением (при цифрах систолического артериального давления более 30-30 мм рт. ст., диастолического – 20-30 мм рт. ст. в сравнении с обычными для пациента цифрах давления). Нитроглицерин обеспечивает большую венодилатацию, чем нитропруссид натрия и позволяет уменьшить ишемию дилатацией эпикардиальных коронарных артерий. Внутривенная инфузия этого препарата должна быть начата со скоростью 5 мкг/мин и увеличиваться постепенно, пока значения систолического артериального давления не понизится на 10-15%, но не ниже 90 мм. рт. ст. Если артериальное давление не снижается, рекомендуется увеличить скорость введения этого препарата и (или) назначить ингибиторы АПФ.
Больные с более тяжелой желудочковой дисфункцией имеют более низкий сердечный выброс, высокое давление заполнения левого желудочка с систолическим давлением менее 90 мм. рт. ст. Если у больного выраженная гипотония, следует назначить внутривенно норадреналин, пока артериальное давление не поднимется по крайне мере до 80 мм.рт.ст., в последующем переходя на допамин, начиная со скорости 5-15 мкг/кг/мин. Когда давление повысится до 90 мм. рт. ст. можно к допамину добавить инфузии добутамина для уменьшения отрицательного влияние допаминовой инфузии. При нормализации артериального давления можно использовать одновременную терапию допамином и нитроглицерином (так называемая управляемая гипотензия). В последующем у пациентов с низким артериальным давлением можно использовать интрааортальную балонную контрапульсацию.
3. Применение диуретиков – фуросемид (лазикс) в дозе 40-60 мг внутривенно.
4. Сердечные гликозиды используются только по следующим показаниям:
· при наличии мерцательной аритмии;· отсутствие эффекта в течение 2-3 ч после применения нитроглицерина и диуретиков у больных с сердечной астмой и нормальным артериальным давлением;
· сердечная астма при предшествуюшей хронической сердечной недостаточности III-IV функционального класса по классификации NYHA, рефрактерной к терапии нитроглицерином, ингибиторами АПФ или диуретиками.
Несмотря на начальное описание в 1785 г. положительных инотропных свойств дигиталиса, его роль у больных инфарктом миокарда до сих пор остается спорной. Повышенние смертности при длительном приеме милринона, заставило пересмотреть эмпирическую информацию о сердечных гликозидах. Недавние рандомизированные исследования (1991-1993 гг.) продемонстрировали, что у больных с систолической дисфункцией левого желудочка, сердечные гликозиды улучшают сократительную функцию левого желудочка и имели положительный эффект на нейрогормональную систему. Digitalis Investigator Group (DIG) недавно сообщило об исследовании 7 778 больных с сердечной недостаточностью, в том числе в 70% случаев в результате ИБС, имевших синусовый ритм. Дигоксин сравнивался с плацебо в предотвращении смертности. Более 90% получали ингибиторы АПФ и (или) диуретики. Оценивалась частота повторных госпитализаций по поводу сердечной недостаточности, смертность и летальность в результате сердечно-сосудистых заболеваний. Это исследование не показало снижения общей летальности больных при лечении дигоксином, но отмечалось снижение летальности в результате хронической сердечной недостаточности и частоты повторных госпитализаций. Тенденция к повышению летальности вследствие фатальных аритмий наблюдалась только в остром периоде инфаркта миокарда при проведении терапии дигоксином. Таким образом, назначение дигоксина показано, только в тех случаях, когда у пациентов ИБС, в том числе инфарктом миокарда, наблюдаются мерцательная аритмия или сердечная недостаточность, рефрактерная к терапии ингибиторами АПФ или диуретикам. В большинстве случаев в клинической практике используется нагрузочная (насыщающая) доза дигоксина, составляющая в среднем 8-15 мкг/кг веса с назначением половины дозы сразу, а остальная – в течение 12 ч (по 25% от введенной через каждые 6 ч). Поддерживающая доза этого препарата составляет, в среднем, 0,125- 0,375 мг в день (в зависимости от функции почек и веса тела).
источник

Данное проявление обусловлено приступами удушья, одышки, а также требует незамедлительной медицинской помощи, так как даже предварительные симптомы сердечной астмы без должного лечения могут привести к смерти.
Больного, у которого развился приступ, необходимо обязательно госпитализировать в стационар, даже в том случае, если его удалось купировать до приезда бригады скорой помощи. В больнице будет установлена причина возникновения приступа и назначено лечение.
Недопустимо самолечение, лечение народными методами, а также самовольное нарушение предписаний врача, поскольку это может привести к повторным приступам, и даже летальному исходу.
В отличие от бронхиальной астмы, который развивается из-за отека органов дыхания ввиду попадания аллергена, к сердечной астме приводит острая недостаточность левого желудочка. В результате этого плазма крови проникает в легкие, вызывая отечность этих тканей, а значит, затруднение дыхания и приступ удушья.
К наиболее распространенным причинам можно отнести развитие следующих заболеваний:
- аритмия или желудочковая тахикардия;
- кардиомиопатия в различных проявлениях:
- ишемическая болезнь и другие нарушения кровотока миокарда;
- эндокардит;
- инфарктное и предынфарктное состояние;
- миокардит;
- гипертония, причем особый риск возникает при резком изменении давления;
- отделение аневризмы.
Учитывая, что большинство перечисленных заболеваний человек приобретает с возрастом, можно говорить о том, что к сердечной астме приводит нездоровый образ жизни, а именно малая подвижность, неправильное питание, ожирение, вредные привычки и другие факторы, способствующие развитию сердечных патологий.
Отличие бронхиальной астмы от сердечной астмы состоит в том, что если в первом случае причина одышки – спазм бронхов и отек их слизистых оболочек, то во втором случае одышка является следствием неэффективной работы насосной функции сердца.
Для бронхиальной астмы характерны предварительный контакт с раздражающими веществами, болезни легких, различные аллергические заболевания. Бронхиальная астма всегда является самостоятельным заболеванием, а сердечная астма – это один из признаков сердечной недостаточности.

Выраженное удушье сопровождается часто страхом смерти, а неглубокое и поверхностное дыхание провоцирует возникновение психомоторного возбуждения.
В случае сердечной астмы описание классических симптомов сводится к следующей картине:
- больные просыпаются из-за ощущения нехватки воздуха.
- положение тела часто вынужденное, пациенты сидят, держась руками за край кровати.
- кожные покровы бледные, имеют синюшней оттенок.
- дыхание поверхностное, учащенное, с затрудненным вдохом, в легких слышны сухие хрипы.
- артериальное давление в начале приступа повышается, а потом, как правило, снижается.
- протекание процесса усугубляется и психологическим состоянием человека, который от внезапного чувства удушья может впасть в панику, что еще в большей степени усложняет дыхание.
В дневное время сердечная астма обычно обостряется из-за физических или эмоциональных нагрузок, повышения артериального давления или же из-за приступа стенокардии. Приступ может спровоцировать обильная еда или питьё. Приступу предшествует ощущение стеснения в груди и изменение сердцебиения.
Опасными симптомами сердечной астмы являются:
- появление у больного отчетливых клокочущих хрипов, расслышать которые можно даже находясь на значительном расстоянии от него;
- холодный липкий пот;
- посинение лица (наиболее выраженное в области носогубного треугольника) и конечностей.
Появление таких симптомов говорит о начальной стадии отека легких – крайне опасного для жизни состояния.
Затяжной приступ сердечной астмы может осложниться отеком легких. При этом повышение давления в левом предсердии, сосудах и капиллярах более 28-30 мм рт.ст., что вызывает транссудацию жидкой части крови из сосудов в альвеолы (альвеолярный отек легких). Если гипертензия малого круга кровообращения существует длительное время на фоне ХСН, то в капиллярах возникают значительные морфологические изменения с ухудшением проникновения. В таких случаях, даже при значительной артериальной гипертензии, отек легких не развивается.
При отеке легких интенсивность удушья нарастает. Появляется клокочущее дыхание с частотой до 40 и более в минуту, изо рта и носа начинает выделяться пенистая розовая мокрота, больной возбужденный, неспокойный, сидит в постели.
Нарастает цианоз слизистых оболочек, отмечается повышенная влажность (холодный пот), набухание шейных вен. При развернутой клинической картине отека на всем протяжении легких выслушиваются разнокалиберные влажные хрипы, иногда в сочетании с сухими, которые слышны на расстоянии (симптом “кипящего самовара”). В наиболее тяжелых случаях отек легких протекает с гипотонией и другими симптомами шока.
Сердечная астма лечение требует стационарное, и начинать его нужно при возникновении первых симптомов приступа. Меры направлены на снятие нервного напряжения, облегчение работы сердца, устранение возбуждения дыхательного центра, предотвращение отека легких.
Неотложная помощь больному с сердечной астмой должна быть направлена на улучшение деятельности ослабевшего сердца и понижение возбудимости центра дыхания. Лечение нужно начинать с введения 1 мл 1% раствора морфина или 1 мл 2% пантопона для того, чтобы успокоить перевозбужденный дыхательный центр. Успокоителем последнего является пипольфен, который вводится под кожу в количестве 1 мл 2,5% раствора дополнительно к только что указанным лекарствам.
Вслед за морфином или пантопоном по назначению и под наблюдением врача можно применить сильнодействующий сердечный препарат, лучше всего строфантин в количестве 0,00025 (что составляет половину ампулы препарата); вместо строфантина можно ввести содержимое ампулы (0,0006) коргликона. Любой из этих препаратов вводится в вену (медленно!) с 10—15 мл физиологического раствора или глюкозы.
Во время оказания медицинской помощи как дома, так и в стационаре ведется постоянный контроль артериального давления пациента. Крайне осмотрительным необходимо быть с больными пожилого возраста. Также нужно брать во внимание, что организм многих может не воспринимать те или иные лекарственные препараты.
Только квалифицированные специалисты должны лечить болезнь, правильно подбирая препараты и рассчитывая дозы для устранения ее признаков и последствий.
Режим дня больного направлен на профилактику повторных приступов сердечной астмы.
- организация правильного распорядка дня с достаточным по продолжительности ночным сном (не менее 8-ми часов) и с отдыхом в дневное время
- умеренные физические нагрузки способствуют улучшению кровообращения в, а также нормализации работы дыхательного центра.
- рекомендована ходьба, велотренажер, плаванье в среднем темпе, дыхательная гимнастика ежедневно.
- ежедневные прогулки на свежем воздухе улучшают работу сердца и легких.
- исключение стрессов, ограничение значимых физических нагрузок.
- избегать переохлаждения, так как простудные заболевания могут вызвать развитие сердечной астмы.
- отказаться от курения и злоупотребления алкоголем.
- регулярно контролировать уровень артериального давления.
Медикаментозное лечение и диета назначаются врачом индивидуально в каждом конкретном случае.
Без оказания медицинской помощи прогноз может быть неблагоприятным, так как высока вероятность перехода сердечной астмы в отек легких, что может привести к летальному исходу.
При успешном купировании приступа и регулярном приеме препаратов, назначенных по поводу основного заболевания с целью уменьшения прогрессирования венозного застоя в легких, прогноз благоприятен.
источник
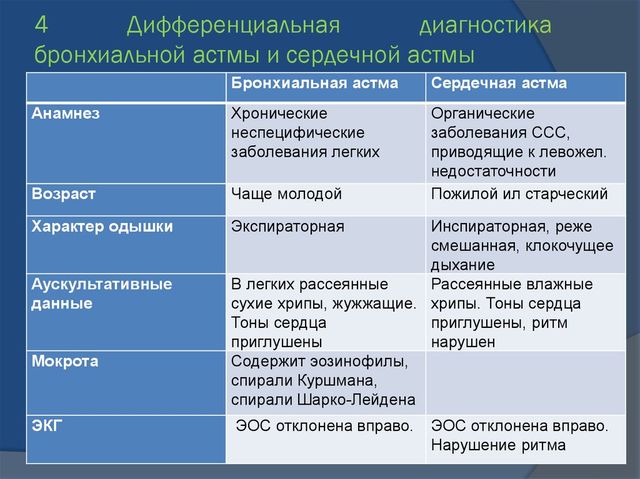
Несмотря на многие сходные проявления, сердечная астма и бронхиальная астма имеют отличительные признаки, позволяющие дифференцировать их друг от друга. Это важно для проведения правильной диагностики и назначения лечения, так как эти состояния в корне отличаются происхождением и требуют разных методов воздействия.
Оба вида проявляются приступами удушья, но вызываются они совершенно разными причинами. Сердечную форму нельзя считать самостоятельным заболеванием, так как она является следствием наличия у больного нескольких проблем с сердечно-сосудистой системой, приводящих к развитию сердечной недостаточности.
Бронхиальная астма – это отдельное заболевание, чаще всего аллергической природы, поражающее легкие и бронхи, но никак не связанное с сердечной деятельностью. В этом состоит основное отличие бронхиальной астмы от сердечной астмы. Для назначения лечения важно различать эти два состояния, так как воздействовать на них нужно различными методами и препаратами.
Грамотная диф. диагностика бронхиальной астмы и сердечной астмы помогает распознать картину заболевания и начать его лечение на самых ранних стадиях, задолго до развития осложнений.
Приступ сильного удушья, который возникает при различных кардиологических проблемах, принято называть сердечной астмой. Это состояние нужно вовремя распознавать, так как оно может сопровождать такое опасное для жизни больного заболевание, как инфаркт миокарда. Также приступ может развиться при разных типах пороков сердца, кардиосклерозе и других заболеваниях, сопровождающихся сердечной недостаточностью.
Сердечная форма астмы возникает как проявление недостаточности левого желудочка, вызванной застоем крови в малом круге кровообращения и отеком легких. Приступ развивается внезапно, начинаясь с одышки и переходя в сильный, надсадный кашель сухого типа, ощущением недостатка воздуха, страхом смерти и другими симптомами.
Больному нужна срочная помощь, добиться купирования приступа можно приемом нитроглицерина и других нитратов, а также иных препаратов по назначению врача. Так как причиной такого состояния может быть инфаркт, больному нужно вызвать скорую помощь и госпитализировать его.
Особенность бронхиальной астмы состоит в том, что это заболевание имеет воспалительную природу, поражает дыхательные пути и клеточные элементы. В основном эта болезнь имеет аллергическое или иммунологическое происхождение, сопровождается сильнейшими приступами удушья с характерными признаками.

При обследовании при подозрении на наличие такой астмы проводится бронхоальвеолярный лаваж. Это диагностический смыв нейтральным раствором легких и бронхов, исследование которого позволяет установить точную причину заболевания.
Отличие сердечной астмы от бронхиальной заключается в различной природе заболеваний и проявляется разными признаками:
-
Сердечная астма является следствием сердечной недостаточности, возникает при ишемической болезни, пороках, инфаркте миокарда, артериальной гипертензии. Развивается в основном в среднем и пожилом возрасте, сопровождается акроцианозом, то есть посинением максимально удаленных от сердца участков тела, отеками, при этом у больного холодные руки и ноги. При приступе больной предпочитает находиться в сидячем положении, ему не хватает воздуха, он издает влажные хрипы, словно внутри лопаются пузыри, у него выделяется обильная пенистая мокрота, которая указывает на ухудшение состояния. Если вовремя не принять меры, у пациента может развиться отек легких. Купировать приступ помогают нитраты, например, Нитроглицерин.
- Бронхиальная астма обычно начинается в раннем возрасте, может быть наследственным заболеванием, вызываться экологическими и профессиональными факторами. Она проявляется спазмом бронхов, при котором человек не может выдохнуть воздух. Состояние сопровождается свистящими хрипами, разлитым цианозом из-за нехватки кислорода, наличием малого количества прозрачной, стекловидной мокроты. Ее появление свидетельствует о завершении приступа. При нем больной старается находиться сидя или опираться на руки, его конечности остаются теплыми. Прием Нитроглицерина не улучшает состояния больного.Характерными отличиями при разных типах астмы является отхождение мокроты и тип удушья. При сердечной астме появление мокроты означает ухудшение состояния, а при бронхиальной – наоборот, завершение приступа с облегчением состояния больного. При сердечной форме больной никак не может вдохнуть воздух, а при бронхиальной – его выдохнуть.
Различия между заболеваниями очень важны, так как для лечения используются совершенно разные препараты и способы.
Дифференциальная диагностика сердечной и бронхиальной астмы предусматривает использование различных методов обследования. При подозрении на бронхиальное происхождение приступов применяются следующие способы обследования:
-
Спирометрия. Она позволяет оценить уровень обструкции и ее обратимости. При методике исследуется объем усиленного выдоха за секунду и форсированная жизненная емкость легких.
- Пикфлоуметрия помогает вычислить пиковую скорость выдоха, которая является на только способом диагностики, но и методом определения правильности назначенного лечения.
Кроме этих способов, больного опрашивают, узнают, имелись ли случаи заболевания в роду, осматривают, прослушивая легкие, отдают на анализ мокроту, сдают кровь, а также проводят различные аллергологические пробы.
Для выявления сердечной формы и ее дифференциации от других заболеваний со сходными признаками (астматического бронхита, стеноза гортани, уремической одышки, медиастинального синдрома, истерического припадка) применяются следующие методики:
- осмотр пациента;
- сбор анамнеза;
- ЭКГ;
- рентгенография области грудной клетки.
При сердечной астме присутствуют шумы при дыхании, но они все равно отличаются от звуков при бронхиальных проявлениях, позволяют уловить глухие тона сердца и разграничить проявления разных состояний.
После получения полноценных данных и выявления картины заболевания врач может поставить точный диагноз и начать правильное, целевое лечение. Так как сердечные приступы несут непосредственную опасность жизни пациента и могут быть проявлением инфаркта миокарда, при котором уровень выживаемости больных зависит от скорости госпитализации, человеку нужно обязательно вызывать «скорую помощь» для предотвращения ухудшения состояния.
Бронхиальная астма имеет хроническое течение и требует постоянного применения выписанных врачом препаратов, прохождения специализированного лечения для снижения частоты и тяжести приступов.
источник
Любому человеку неприятно, когда не хватает воздуха. Но симптомы сердечной астмы — это признаки, сопровождающиеся не только этим фактором. Это заболевание, при котором создается приступ одышки, ощущение удушья, которое обусловлено застоем крови в сосудах легких из-за того, что затруднен ее отток в левый сердечный желудочек. Сердечную астму сложно назвать самостоятельным заболеванием, так как часто она является осложнением после случившегося инфаркта миокарда, а также пороков сердца, атеросклеротического кардиосклероза и гипертонической болезни. Поэтому иногда к ней применяют слово синдром.
Между собой сильно связаны сердечная астма и отек легких. Дело в том, что заболевания, которые вызывают кардиогенный отек наших легких, часто становятся причиной обсуждаемого нами синдрома, который порой предвещает его. Такими заболеваниями являются: аневризма сердца, гипертонический криз, острый инфаркт миокарда, ишемия сердца, кардиосклероз и некоторый другие. Сердечная астма может возникать из-за трепетания предсердий и пароксизма мерцательной аритмии. Эти явления могут увеличивать давление внутри предсердий.
Повышение массы крови, которая наполняет сосуды, является одним из патогенетических факторов. Это может происходить во время повышенной температуры тела или беременности. В это время возрастает венозный ток крови, которая поступает к сердцу. Ее отток в левые отделы сердца из легких, наполненных кровью, затрудняется. По этой причине больным нужно избегать физических нагрузок. Спровоцировать приступ может большое количество жидкости, введенной внутривенно, и горизонтальное положение.
Признаков приступа сердечной астмы несколько. По ним можно точно определить, что нужно начинать действовать, оказывая первую медицинскую помощь.
- Ощущение нехватки воздуха. Такое чувство переходит в сильную одышку. Если в норме частота дыхания составляет 20 раз в минуту, то при этом симптоме она может достигать 60 раз. Дыхание при этом с затрудненным вдохом. Потом начинается удушье. Все это происходит внезапно и чаще всего ночью.
- Кашель. Начало приступа происходит с сухого кашля. Также он может быть с примесью крови или с выделением пенистой мокроты равномерного розового цвета, что является признаком легочного отека.
Приступ начинается с кашля
В первую очередь нужно дать сигнал в скорую помощь. Но до ее приезда должна быть оказана неотложная помощь при сердечной астме.
Человек, у которого случился приступ, должен находиться в сидячем или полусидячем положении. Стопы и голени нужно поместить в горячую воду. Если нет возможности сделать ножные ванны, можно наложить жгуты на оба бедра, проверив пульс ниже жгутов по ходу артерии. Продолжительность их применения около тридцати минут, после чего на пять минут их по очереди снимают. Можно проводить лечение астмы ингаляцией кислородом и применением медикаментов.
Морфин применяют при неотложной помощи
Первую помощь обычно оказывают внутривенным введением морфина или инъекционным введением фуросемида, который может назначаться внутрь. Если случился гипертонический криз, применяют гипотензивные средства. Больному, который страдает сердечной недостаточностью, могут помочь инъекционные сердечные глюкозиды. Если у него высокое или нормальное давление, а сделать укол невозможно, можно дать разжевать таблетку нифедипина, а также нитроглицерин. Так как приступ является серьезной угрозой для жизни человека, нужно быть готовым оказать ему первую помощь.
Если больного увезли в стационар, последующая помощь и лечение будет оказана там. Однако существует лечение сердечной астмы народными средствами. Оно подразумевает легкое поглаживание области сердца ладошками, растертыми несколькими капельками пихтового масла. Также нужно отказаться от черного крепкого чая, заменив его чаем из зверобоя продырявленного. Можно употреблять настой плодов коричневого шиповника, отвар корня солодки. Также советуется пить козье молоко.
Чтобы предупредить появление сердечной астмы, нужно вести профилактику сердечной недостаточности. Например, если человек болен митральным стенозом. то приступы астмы можно устранить хирургическим путем.
Обязательно нужно быть в курсе основного заболевания, которое нужно контролировать и лечить. Также нужно предупреждать гипертонические кризы и следить за весом. Советуется учитывать количество выделенной жидкости. Если появились отеки, особенно нижних конечностей, значит, состояние здоровья ухудшилось.
Важно внимательно относиться к своему сердцу, так как его состояние влияет на весь организм. Своевременный поход к врачу и хорошая диагностика помогут всегда быть в курсе состояния своего здоровья.
Сердечная астма и отек легких — синдром, клинически сопровождающийся приступом удушья, осложняющий течение многих заболеваний и требующий проведения неотложных мероприятий. Этот синдром возникает в результате быстрого скопления тканевой жидкости (транссудата) в интерстициальной ткани легких и альвеолах.
Выход жидкой части крови через стенку капилляров в ткань легкого связывают:
1) с повышением гидростатического давления в капиллярах легких;
2) снижением онкотического давления плазы крови; при этом некоторый избыток интерстициальной жидкости может удаляться через лимфатическую систему легких, и поэтому ее патология (при карциноматозе, различных фиброзах) также может приводить к явлениям отека легких;
3) увеличением проницаемости стенки капилляров. Первый патофизиологический процесс, обуславливающий развитие отека легких, — повышение (внезапное) гидростатического давления в сосудах малого круга кровообращения. Повышение давления в капиллярах более 30 мм рт.ст. приводит к тому, что оно сравнивается с онкотическим давлением крови, и плазма начинает активно переходить в ткань легких. Важное звено — несостоятельность левого желудочка: резкое понижение оттока крови из малого круга или повышение притока в малый круг. Определенное значение имеет и перевозбуждение дыхательного центра вследствие нарушения его кровоснабжения.
Второй патофизиологический при отеке легких — нарушение проницаемости эндотелиальных клеток альвеолярных капилляров и изменения коллоидно-осмотического давления плазмы.
Повышение альвеолярно-капиллярной проницаемости связывают с цепью реакций, начинающихся с воздействия хемотаксического фактора, приводящего к адгезии нейтрофилов к эндотелию. При этом освобождаются разнообразные протеазы, другие медиаторы; метаболиты арахидоновой кислоты, которые не только усиливают проницаемость, но и приводят к гемодинамическим изменениям, способствующим развитию отека легких. Жидкость, которая аккумулируется в интерстициальной ткани легких, содержит белок, составляя 69% от белка плазмы крови, в то время как при первом механизме количество белка не превышает 40%. Это еще раз подчеркивает роль высокой проницаемости капилляров легких при формировании респираторного синдрома взрослых.
Первоначально серозной жидкостью пропитываются перибронхиальные и периваскулярные пространства легких. Площадь соприкосновения с воздухом уменьшается — развивается интерстициальный отек легких, клинически проявляющийся сердечной астмой. Последняя представляет собой лишь определенную стадию в течении отека легких, вершиной которого является уже альвеолярная форма последнего.
В дальнейшем жидкость проникает в просвет бронхов и альвеол, причем в ней содержится не только белки крови, но форменные элементы.
Отечная жидкость в результате перемешивания в альвеолах, проходящим через них воздухом, вспенивается, увеличивается в объеме, заполняет легочные альвеолы, образуется стойкая белковая пена — возникает альвеолярный отек, что нарушает вентиляцию легких и препятствует нормальному газообмену, в результате чего быстро нарастает гипоксия.
У больных ХСН в 12% причиной внутрибольничной летальности является отек легких, при этом годовая летальность у этих же больных — 40%.
В Европейских рекомендациях выделяют основные причины, которые могут привести к развитию острой сердечной недостаточности.
— заболевания, связанные с непосредственным поражением сердца,
— фоновые заболевания или состояния, не связанные с поражением сердца.
Заболевания, связанные с непосредственным поражением сердца.
• Острый коронарный синдром — инфаркт миокарда, нестабильная стенокардия, инфаркт правого желудочка.
• Острая аритмия — желудочковая тахикардия, мерцание или трепетание предсердий, иная суправентрикулярная тахикардия.
• Клапанная регургитация — эндокардит, разрыв сухожильных хорд, усиление уже имевшейся регургитации.
Сердечная астма (кардиальная астма) — драматическое проявление ОЛЖН. В основе ее развития лежит систолическая или диастолическая дисфункция левого желудочка. Обычно отмечают резкое снижение сократительной функции миокарда (например, когда более 20% его массы выпадает из процесса сокращения при инфаркте миокарда), рост давления наполнения ЛЖ с последующим ретроградным развитием пассивной ЛГ (гидростатическое давление превышает 28 мм рт. ст. сначала в легочных венах, а потом и в артериях) и давлением заклинивания в ЛА (ДЗЛА) более 18 мм рт. ст.
Клиническая картина характеризуется развитием респираторного дистресса — появлением в ночное время (во время сна) сухого кашля. тахипноэ и пароксизмальной, нарастающей одышки или удушья вследствие того, что в положении лежа усиливается венозный возврат крови к сердцу, или в связи с острой сердечной катастрофой, возникающей у больного с ХСН. Происходит быстрое повышение нагрузки на левые отделы сердца, с которой оно не справляется. Дополнительно во время сна снижается чувствительность ЦНС, что ухудшает газообмен в легких, в положении лежа нет компенсаторного роста ЧД.
Приступ иногда быстро проходит и без лечения («благодаря открытой форточке»), но, как правило, склонен затягиваться — от десятка минут до нескольких часов. Характер приступов, тяжесть их течения и прогноз разнообразны. В одних случаях приступ КА имеет «предвестники» (в предшествующие 2-3 дня больной отмечает усиление одышки и частоты приступов сухого кашля ), а в других — нет (как при митральном стенозе).
Больной просыпается (часто в страхе), его дыхание становится частым (ЧД до 30—40 дыхательных движений в 1 мин) и поверхностным (как у «перегревшейся или загнанной собаки») из-за раздражения дыхательного центра. Пациент занимает вынужденное положение — ортопноэ (сидя, с опущенными ногами), иногда с упором на руки для включения в акт дыхания вспомогательных мышц, что снижает застой крови в малом круге кровообращения. Появляются (или усиливаются) сердцебиение (ЧСС более 120-150 уд/мин), сильное ощущение нехватки воздуха — одышка инспираторного или смешанного типа (больные «ловят воздух ртом» и говорят с трудом), надсадный кашель.
Вначале он сухой (легкое подкашливание), позже становится продуктивным, с небольшим количеством светлой мокроты, иногда с прожилками крови. АД может быть высоким, а потом резко снижаться на глазах, сигнализируя о коллапсе.
Если формируется быстрый подъем давления в малом круге кровообращения (более 50 мм рт. ст. что превышает возможности рефлекса Китаева), то начинается быстрая задержка жидкости в интерстиции. Она в него входит, а обратно вернуться не может из-за высокого венозного давления. Небольшое количество жидкости также поступает и в просвет альвеол, из-за чего возникает органическая блокада газообмена (между воздухом и капилляром оказывается не только эпителий, но и слой жидкости). Это ведет к ускоряющемуся прогрессированию одышки. которая до определенного времени фактически является компенсаторным механизмом.
Диагностика включает разнообразные методы исследования. Объективно лицо становится бледным с цианотичным оттенком, кожа покрыта каплями холодного пота (это обусловлено снижением функционирования миокарда ЛЖ и ростом симпатической стимуляции). Больной ведет себя беспокойно, иногда предъявляет жалобы на боли в сердце (если КА развилась на фоне ИМ). На вдохе отмечается втяжение межреберных промежутков и надключичных ямок — признак высокого отрицательного внутригрудного давления, необходимого для дыхания. Границы сердца чаще смещены влево.
При аускультации сердца (иногда она затруднительна из-за визинга и массы хрипов) можно выявить симптом той болезни, которая послужила причиной ОЛЖН, глухость тонов сердца, акцент 2-го тона над ЛА, ритм галопа. Пульс частый, слабого наполнения, нередко альтернирующий или нитевидный. Если нет КШ, то АД вначале повышается (как результат симпатической стимуляции), реже остается нормальным, а потом снижается.
При выслушивании легких вначале определяют проявления бронхообструктивного синдрома (из-за отека слизистой дыхательных путей) — удлиненный и шумный выдох, «жесткое» дыхание, единичные и рассеянные сухие хрипы (поэтому таких больных часто и опасно путают с пациентами, страдающими истинной БА) или кратковременную крепитацию за счет увлажнения жидкостью стенок альвеол. Позднее возникают незвучные, единичные влажные или крепитирующие хрипы (из-за появления небольшого количества жидкости в мелких бронхах, бронхиолах и альвеолах) сразу в верхних отделах легких, а затем — в задненижних отделах легких с обеих сторон.
На рентгенографии грудной клетки обычно определяются признаки венозного застоя, полнокровия; расширение корней легких; нечеткость и усиление легочного рисунка (за счет отечной инфильтрации перибронхиальной межуточной ткани), тонкие линии Керли, отражающие отечность междолевых перегородок и элементы инфильтрации.
На ЭКГ снижаются амплитуда зубцов, интервал ST, а также определяются изменения, характерные для основного заболевания.
источник

 Сердечная астма является следствием сердечной недостаточности, возникает при ишемической болезни, пороках, инфаркте миокарда, артериальной гипертензии. Развивается в основном в среднем и пожилом возрасте, сопровождается акроцианозом, то есть посинением максимально удаленных от сердца участков тела, отеками, при этом у больного холодные руки и ноги. При приступе больной предпочитает находиться в сидячем положении, ему не хватает воздуха, он издает влажные хрипы, словно внутри лопаются пузыри, у него выделяется обильная пенистая мокрота, которая указывает на ухудшение состояния. Если вовремя не принять меры, у пациента может развиться отек легких. Купировать приступ помогают нитраты, например, Нитроглицерин.
Сердечная астма является следствием сердечной недостаточности, возникает при ишемической болезни, пороках, инфаркте миокарда, артериальной гипертензии. Развивается в основном в среднем и пожилом возрасте, сопровождается акроцианозом, то есть посинением максимально удаленных от сердца участков тела, отеками, при этом у больного холодные руки и ноги. При приступе больной предпочитает находиться в сидячем положении, ему не хватает воздуха, он издает влажные хрипы, словно внутри лопаются пузыри, у него выделяется обильная пенистая мокрота, которая указывает на ухудшение состояния. Если вовремя не принять меры, у пациента может развиться отек легких. Купировать приступ помогают нитраты, например, Нитроглицерин. Спирометрия. Она позволяет оценить уровень обструкции и ее обратимости. При методике исследуется объем усиленного выдоха за секунду и форсированная жизненная емкость легких.
Спирометрия. Она позволяет оценить уровень обструкции и ее обратимости. При методике исследуется объем усиленного выдоха за секунду и форсированная жизненная емкость легких.