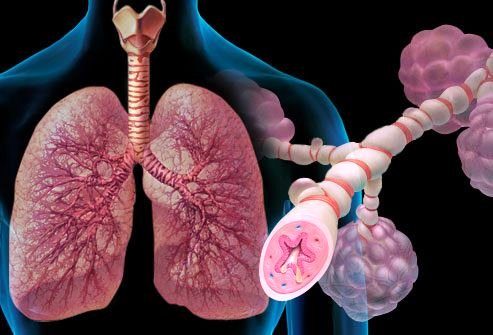
Под бронхиальной астмой подразумевается хроническое воспалительное заболевание, касательно дыхательных путей. Заболевание проявляется приступами одышки, которые сопровождаются кашлем и часто заканчиваютс приступами удушья.
Подобное происходит вследствие реагирования на различные раздражители дыхательных путей. Они сужаются и начинают вырабатывать чрезмерное количество слизи, что приводит к нарушению нормального тока воздуха при дыхании.
Существует наследственная предрасположенность к данному недугу, особо проявляющаяся в связи с инфекционными заболеваниями верхних и нижних дыхательных путей.
Заболевание встречается у людей буквально всех возрастов, но более всего, ему подвержены дети. Правда, половина из них «перерастает» болезнь. В настоящее время этим заболеванием страдает свыше 300 млн. человек и их ряды постоянно пополняются.
Мировая общественность крайне обеспокоена прогрессированием данного заболевания и постоянно разрабатывает различные программы по борьбе с заболеванием. В Великобритании, например, ежегодно выделяется на подобные программы — миллиарды фунтов стерлингов.
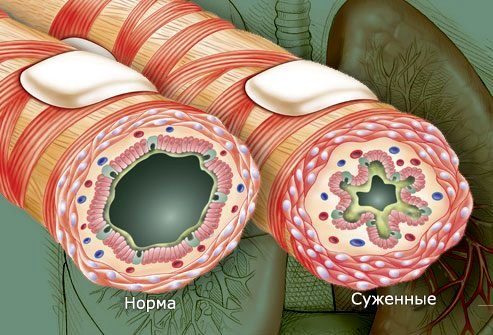
У больных бронхиальной астмой хронического течения наблюдается особая чувствительность дыхательных путей к аллергенам, табачному дыму, химическим раздражителям. Происходит под их воздействием спазм и отек бронхов, в большом количестве вырабатывается бронхиальная слизь, что делает затруднительным во время дыхания нормальное функционирование воздуха по дыхательным путям.
Выделяют в зависимости от причины приступа астмы — неаллергическую астму и с преимущественным преобладанием аллергического компонента.
То, что бронхиальная астма аллергического характера, свидетельствуют возникающие обострения при контакте с какими-либо аллергенами, например, шерсть, пыльца, некоторые продукты и домашняя пыль. Часто носит сезонный характер. Приступ, как правило, сопровождается раздражением слизистой оболочки носа, крапивницей, признаками вегетативной дистонии.
Воспаленные дыхательные пути при неаллергической астме очень чувствительны. Спазм бронхов вызывается любым раздражением, при этом происходит ограничение потока воздуха, приводящее к приступам удушья и кашлю.
Причин для возникновения приступов очень много. В этом списке: парфюмерия, бытовая химия, мыло, табачный дым, выхлопные газы. Исследователи заболевания пришли к неутешительному выводу: профессия оказывает свое губительное влияние на каждого пятого астматика.
Заболевание по видам подразделяют:
- по причине, вызывающей обострение — диагностируется атопическая бронхиальная астма, да еще и инфекционно-зависимая бронхиальная астма;
- по тяжести течения – наблюдается легкое, средней тяжести, тяжелое.
- гормонально-зависимую, когда требуется длительное, порою и регулярное примененение глюкокортикостероидных гормонов;
- аспириновую бронхиальную астму, которую связывают с особой непереносимостью аспирина и многих других противовоспалительных препаратов. Обычно сопровождается полипозом носа.
Достаточно нескольких минут, после какой-либо физической нагрузки, для проявлений бронхиальной астмы. Например, такие физические упражнения, как пробежка в зимний период года, при которой происходит вдыхание сухого холодного воздуха.
Каким образом проявляется?
Кашель – самый характерный симптом бронхиальной астмы. Может быть частым, постоянным и довольно мучительным.
Человек, при острой либо тяжелой бронхиальной астме, дышит во время приступа ртом. При этом задействованы для облегчения дыхания сквозь суженные дыхательные пути мускулатур шеи, плеч и туловища.
Следует отметить, что при суженных дыхательных путях, вдыхать намного легче, чем выдыхать. И, все, по причине того, что данная физиологическая особенность организма более природна нашему организму, к тому же, на это движение натренированы и мышцы груди.
Выдох же, производится без особых усилий и довольно пассивно. Для удаления воздуха мышцы развиты недостаточно, в связи с чем, воздух задерживается в легких и они становятся раздутыми. Это является причиной развития «голубиной груди» у молодых людей, продолжительное время страдающих астмой.
При острой бронхиальной астме, которая протекает тяжело, «свистящая» грудная клетка делается словно «немой». Причина — количество воздуха вдыхаемого и выдыхаемого настолько мало, что звуки совершенно не слышны.
Диагностику бронхиальной астмы назвать простой, никак нельзя. На приеме у врача вы должны подробно, ничего не упуская, поведать об имеющихся симптомах.
Для диагностики часто проводятся исследование функции дыхания с применением лекарственных препаратов. Наиболее популярным в последние годы является контроль показателя — «пик-флоу», максимальной скорости выдоха.
Показания самостоятельно измеряет каждое утро и вечер сам пациент, с помощью простого измерителя. Полученные цифры фиксируются в специальном дневнике. Врач, тщательно проанализировав все рзультаты, подберет для пациента эффективное лечение. Вообще, фиксирование результатом играет большую роль в диагностике бронхиальной астмы.
В семьях, в которых существует предрасположенность к аллергическим заболеваниям, профилактика бронхиальной астмы должна стоять на первом месте, причем с самого детства.
Лечение всех заболеваний хронического характера верхних и нижних дыхательных путей – должно происходить в обязательном порядке и своевременно. Также следует отказаться от курения, соблюдать определенную диету и не избегать закаливающих процедур.
Также профилактикой служит избежание контакта с раздражителями, например, нахождение в накуренных и плохо проветриваемых помещениях. Это должно быть первым и необходимым условием профилактики заболевания.
Лечение, подразумевает под собой, следующие направления:
- избегать по возможности прямого контакта с факторами, вызывающими приступ. Совместно с врачом больной должен тщательно, ничего при этом не забывая, составить перечень данных факторов;
- своевременное и обязательное лечение болезней дыхательных путей. Кроме них, необходимо учитывать и болезни органов пищеварения. Также необходимо использовать лекарственные препараты, четко прописанные врачом.
При бронхиальной астме все используемые лекарственные препараты подразделяются, на:
- средства быстрого действия, оказывающие моментальное воздействие на прекращение астматического приступа. К ним относятся ингаляционные формы, как вентолин, сальбутамол, беродуал, беротек и др.;
- профилактические средства, снижающие признаки воспаления в бронхах.
Необходимые дозировки и последовательность приема лекарств определяются исключительно врачом. Самостоятельная корректировка доз недопустима. Больные бронхиальной астмой обязаны при себе иметь препарат быстрого реагирования.
Каждый пациент не должен забывать, что использование более 4-х раз в сутки быстродействующих ингаляторов – просто недопустимо. Обратное может вызвать тяжелейший приступ удушья — астматический статус.
Если больной заметил снижение эффекта от назначенных врачом препаратов, необходимо срочно наведаться в больницу.
Методы лечения с каждым днем совершенствуются. Сегодня применяется дыхательная гимнастика, лечебное голодание, иглорефлексотерапия. Но их применение должно в обязательном порядке согласовываться с лечащим врачом.
С детства страда бронхиальной астмой и проявлялась болезнь в крайне тяжелой форме. Назначали многое — преднизолон, полькортолон в таблетках, принимала беротек, а также астмопент в аэрозолях.
О эуфедринах, теофедринах, теброфенах и др. и говорить нечего. Сейчас мое заболевание в стойкой ремиссии и мне намного лучше. Результативное лечение, благодаря которому у меня произошла стабилизация
заболевания и прекратились приступы удушья, я получила в клинике хрономедицины в Киеве. Лечилась только травами, но они подбирались индивидуально и я принимала их в точно подобранное время и в точно назначенных дозах. Прошло 7 месяцев и мое самочувствие другое, намного лучше. Спасибо врачам.
источник
К сожалению, наш сайт не совместим с вашим браузером. Пожалуйста, обновите его до любой другой версии.
К примеру Google Chrome, или можете проверить свой браузер на сервисе Яндекса.
Что происходит с каждым из этих людей? У 18-летнего внука внезапно появляются сухие хрипы и одышка, когда он приходит в гости к бабушке, имеющей кота. 30-летняя женщина очень часто во время простуды отмечает появление заложенности в груди, кашля и затруднения дыхания. Или, у 60-летнего мужчины возникает одышка при небольшой физической нагрузке, несмотря на то, что он вообще никогда не курил. Ответ очевиден, все они страдают бронхиальной астмой. Теперь мы знаем, что у каждого, кто имеет схожее с описанными примерами состояние, могут возникнуть типичные симптомы бронхиальной астмы (кашель, хрипы и одышку). К сожалению, в настоящее время, не существует какой-то одной единственной причины развития бронхиальной астмы, также как нет единственно эффективного метода лечения. Поэтому для пациента или его родственников важно понимание всех процессов, которые происходят в организме при бронхиальной астме. Такое состояние вопроса подтолкнуло нас на подготовку этой статьи.
Мифы, факты и статистика о бронхиальной астме
Прежде, чем подробно рассказать Вам о типичных симптомах, диагностике и лечении бронхиальной астмы, мы должны развеять несколько мифов об этом состоянии и расставить точки над «и», изменить ложное представление об этом заболевании. Мы решили, что лучше это сделать виде ответов «да» или «нет» на ключевые вопросы, касающиеся бронхиальной астмы.
Основные вопросы:
- Да или Нет – астма связана с психологическим состоянием или изменениями в головном мозге.
- Да или Нет – астму можно «перерасти» и при взрослении она сама исчезнет.
- Да или Нет – астма хорошо поддается лечению, поэтому не столь серьезна, как о ней говорят многие врачи, и от нее не умирают.
- Да или Нет – если кто-то из ваших родственников страдает бронхиальной астмой, то, скорее всего, вы тоже заболеете.
- Да или Нет – бронхиальной астмой можно заразиться от другого человека.
- Да или Нет – смена места жительства, например, переезд в субтропики или к морю, позволит избавиться от астмы.
- Да или Нет – пациентам с бронхиальной астмой противопоказаны тренировки.
- Да или Нет – астма лучше всего поддается лечению, если пациент строго следует разработанному вместе с врачом плану лечения, который также включает использование для быстрого купирования астматических приступов.
- Да или Нет – к препаратам, используемым при лечении бронхиальной астмы, может развиться привыкание.
- Да или Нет – пациенты, страдающие бронхиальной астмой, могут вызвать астматический статус в любое время, особенно в случае желания привлечения внимания к их персоне.
Вот ответы на эти ключевые вопросы:
- Нет – Бронхиальная астма не психическое состояние или заболевание, хотя эмоциональные переживания или стресс могут спровоцировать приступ.
- Нет – Вы не можете «перерасти» бронхиальную астму. Известно, что приблизительно у 50 % детей клинические проявления астмы в подростковом возрасте исчезают или уменьшаются. Однако, несмотря на это, приступ бронхиальной астмы может развиться в любой момент жизни и в любом возрасте.
- Нет – к сожалению, в настоящее время нет препарата или лечения, которое бы полностью позволило избавить пациента от бронхиальной астмы, но ей можно хорошо управлять при правильно подобранном лечении и соблюдении плана лечения, избегать обострений и провоцирования астматических приступов. К выполнению рекомендаций нужно относится очень ответственно и серьезно, поскольку затяжной приступ астмы может повлечь за собой экстренную госпитализацию в стационар и даже смерть.
- Да – если никто из родственников не страдает бронхиальной астмой, то вероятность развития составляет 6%, если кто-то из один родителей – 30%, если оба, то риски возрастают до 70%.
- Нет – Бронхиальная астма не является инфекционным заболеванием и не передается воздушно-капельным путем.
- Нет – смена окружающей обстановки и климата может улучшить состояние и уменьшить выраженность клинических симптомов бронхиальной астмы, но полностью вылечить пациента не возможно. Более того, по истечению определенного срока проживания в новых условиях, пациент повторно становится чувствительным к окружающим аллергенам, и симптомы бронхиальной астмы становятся более выраженными чем ранее.
- Нет – Плавание — оптимальный вид спорта для пациентов с бронхиальной астмой. Тем не менее, нужно быть внимательным при тренировках в помещениях с сухим или холодным воздухом. Это связано с тем, что холодный или сухой воздух раздражают слизистую бронхиол и являются пусковым механизмом, провоцирующим развитие приступа.
- Нет – бронхиальная астма лучше всего поддается лечению при соблюдении подобранного и специально адаптированного под конкретного пациента плана лечения.
- Нет – препараты для лечения бронхиальной астмы не вызывают привыкания.
- Нет – приступ бронхиальной астмы сложно сфальсифицировать. Лишь в редких случаях может возникнуть психическое состояние, известное сразу под несколькими названиями (спастическое диспноэ, глобус истерикус — «globus hystericus» или ощущение комка в горле), когда эмоциональный всплеск может напоминать симптомы бронхиальной астмы.
Бронхиальная астма — хроническое воспаление бронхиол (участка дыхательных путей), вызывающее отек и сужение, нарушая проходимость дыхательных путей. Результатом этого сужения является нарушение поступления в легкие с воздухом кислорода и затруднение функции дыхания и газообмена. Следует сразу сказать, что сужение это при бронхиальной астме носит обратимый характер и полностью или частично поддается медикаментозной терапии.
Рис.1 Хроническое воспаление бронхов и бронхиол при бронхиальной астме
Бронхиолы, которые находятся в состоянии хронического воспаления, становятся чрезвычайно чувствительными к некоторым аллергенам (специфические триггеры) или раздражителям (неспецифические триггеры). Состояние, при котором дыхательные пути становятся крайне чувствительными к любому раздражающему фактору, называется «гиперчувствительностью бронхов». Вероятно, что существует определенный порог чувствительности бронхов, снижение которого вызывает гиперчувствительность бронхов, и астматики или склонные к аллергии люди (без очевидных признаков бронхиальной астмы) как раз та категория людей, у которых он снижается. У таких пациентов вероятность ответной реакции на раздражающий фактор, например аллерген, табачный дым или стресс, и отека со спазмом бронхиол в несколько раз выше, чем у обычных людей. По сути, каждый человек уникален в отношении степени реактивности его бронхов к раздражающему действию факторов внешней среды, хотя конечно во многом такая реакция может зависеть от типа и дозы раздражающего фактора.
Еще в древней Греции врачи использовали слово «астма» для описания одышки или затрудненного дыхания. Они полагали, что астма появляется в результате внутреннего дисбаланса, который может быть восстановлен здоровым питанием, была получена из внутренних несоответствий, которые могли быть восстановлены здоровой диетой или сменой образа жизни.
Современное слово астма получено из греческого слова «panos», которое означает одышка. Китайские целители называли астму словом «xiao-chiran» или «хрипящее дыхание», которое связывали с неустойчивостью или нарушением жизненных сил, коротко обозначив его словом qi. Они пытались лечить бронхиальую астму «qi» с помощью трав, иглоукалывания, массажа, диеты и физических упражнений.
Индийские философы объединяли душу и дыхание в единое целое, и расценивали это как связь мысли, тела и духа, и с помощью йоги и контроля дыхания старались помочь пациентам с бронхиальной астмой.
В литературе есть упоминание, что известный израильтянин Маймонид, практиковавший еще в 12 столетии при дворе султана Египта, рекомендовал одному из королевских принцев, страдавшему бронхиальной астмой, поменьше есть, пить и спать, а также ограничить себя в сексе и избегать взаимодействия с окружающей средой. В качестве лечебного средства рекомендовал куриный бульон.
С древних греко-римских времен до середины 18-го столетия прошлого тысячелетия очень популярна была теория баланса «четырех физиологических жидкостей». Согласно этой теории, 4 физиологические жидкости – кровь, черная желчь, желтая желчь и мокрота всегда должны быть в балансе. Избыток любого из этих компонентов вызывал развитие определенного вида заболевания. При астме, которая характеризовалась появлением кашля и избыточного количества мокроты (phlegm), возникал дисбаланс мокроты и таких пациентов соответственно называли «флегматиками».
К 1800 году, после изобретения стетоскопа, врачи, описав ряд приступов удушья, объединили их из-за схожести в одну болезнь, которую затем и назвали бронхиальной астмой. Однако, пациенты по-прежнему отдавали предпочтение традиционным методам лечения, таким как кровопускание, лечение травами и табакокурение. В то время эти методы лечения использовались и при других болезненных состояниях, включая бронхиальную астму, более того, многие из них активно пропагандировались самими врачами вплоть до начала 19-го века по сути являясь абсолютно бесполезными.
И лишь в 1892, известный канадо-американский врач сэр Уильям Ослер озвучил важную роль системного воспаления в механизме развития бронхиальной астмы.
Бронхорасширяющие препараты или бронходилятаторы впервые появились в 1930-ых годах и были улучшены в 1950-ых за счет уменьшения побочных эффектов. И спустя некоторое время в клинической практике стали использовать кортикостероиды, препараты активно применяемые при лечении системного воспаления, которые в дальнейшем стали ключевой группой препаратов для лечения бронхиальной астмы.
Бронхиальная астма – одна из наиболее распространенных хронических болезней дыхательной системы у детей, в настоящее время встречающаяся у одного из 15 детей. В Северной Америке бронхиальной астмой страдает приблизительно 5 % взрослого населения, что в пересчете на цифры составляет приблизительно 1 миллион канадцев и 15 миллионов американцев.
Количество случаев новых случаев ежегодной госпитализации при обострении бронхиальной астмы увеличилось приблизительно на 30% за прошедшие 20 лет. Даже с учетом достижений фармацевтической промышленности и появлением новейших препаратов, количество связанных с осложнениями бронхиальной астмы летальных исходов, увеличилось вдвое. На США ежегодно приходится около 5 000 смертельных случаев от бронхиальной астмы, на долю Канады — 500 смертельных исходов ежегодно.
Перед тем, как приступить к изучению патогенеза бронхиальной астмы, необходимо разобраться, как устроены и функционируют нормальные бронхиолы.
Воздух при вдохе поступает в дыхательные пути через нос, где подвергается механической обработке (благодаря слизистому секрету и волосам), согревается и увлажняется, и далее поступает в нижние отделы дыхательных путей. Сухой или холодный воздух даже у здорового человека при прохождении через трахею может вызвать кашель и хрипы, что можно расценить как естественный ответ трахеи на раздражение. Минуя трахею воздух поступает в 2 крупных бронха, каждый из которых вентилирует одно из легких. Уже в легком бронхи делятся на несколько меньших по диаметру бронхиол. Вдыхаемый воздух поступает через дыхательные пути к миллионам маленьких воздушных мешочков (альвеолы), окутанных мелкими кровеносными сосудами, называемыми капиллярами. Благодаря тесной связи этих капилляров и альвеол между ними происходит газообмен, кислород (O2) поступает в капилляры и перемещается с кровью к разным органам и тканям, а углекислый газ (CO2),поступает в альвеолы и далее удаляется при каждом выдохе.
Нормальные бронхиолы способствуют беспрепятственному перемещению воздуху из внешней среды в легкие и обеспечивают тем самым постоянство уровней O2 и CO2 в крови. Наружная стенка бронхиол выстлана гладкими мышцами, которые сокращаются и расслабляются автоматически при каждом дыханием синхронизировано с выдохом и вдохом. Этот процесс позволяет входить и выходить достаточному для осуществления нормального газообмена O2 и CO2 воздуху. За сокращение и расслабление гладких мышц бронхов отвечают симпатическая и парасимпатическая нервные системы, баланс которых позволяет поддерживать нормальную проходимость дыхательных путей.
Внутренняя поверхность бронхиол выстлана слизистой оболочкой, которая содержит: (1) слизистые железы, которые выделяют необходимое количество слизи для обработки и защиты дыхательных путей; и (2) большое количество различных воспалительных клеток, таких как эозинофилы, лимфоциты, тучные клетки и макрофаги. Эти клетки расположены в слизистой специально для защиты бронхиол от микроорганизмов, аллергенов и раздражителей, которые поступают в дыхательные пути во время вдоха. В основе защитной реакции лежит механизм умеренного отека слизистой, который не дает им попасть глубже в ткань слизистой, и поглощения этих чужеродных объектов воспалительными клетками. Важно знать, что именно эти воспалительные клетки являются ключевыми «игроками» в формировании аллергической реакции, поэтому их избыточное количество в бронхиолах является основной причиной и пусковым моментом аллергического воспаления при бронхиальной астме.
При бронхиальной астме происходит выраженный спазм и сужение дыхательных путей, что препятствует нормальному перемещению воздуха в легкие и из них. Важно отметить, что в патологический процесс при астме вовлекается только бронхиолы, а альвеолы или ткань легкого остается нетронутой. Сужение бронхиол развивается из-за влияния 3-х основных патологических механизмов: воспаления, бронхоспазма и гиперреактивности бронхов.
Воспаление
Является первым и самым важным фактором сужения бронхиол. При воспалении бронхиолы становятся гиперемированными, раздраженными и отечными, в результате чего увеличивается толщина стенки бронхиол и уменьшается его пропускная способность, то есть через них проходит меньшее количество воздуха, чем раньше. Воспаление развивается в ответ на действие аллергена или раздражающего фактора, и поддерживается влиянием различных медиаторов воспаления (гистамин, лейкотриены и другие). Нормальная защитная реакция в условиях воспаления становится извращенной, и бронхиолы начинают выделять избыточное количество «липкой» слизистой мокроты. Слизь может забивать дыхательные пути меньшего диаметра и усиливать дыхательную недостаточность. Свойственные аллергии клетки крови и клетки воспаления (эозинофилы и лейкоциты) накапливаются в зоне воспаления и вызывают дополнительное повреждение тканей.
Рис.2 Патогенез бронхиальной астмы
Бронхоспазм
Во время астматического приступа происходит резкое сокращение гладких мышц бронхиол и это состояние носит название бронхоспазма. Бронхоспазм усугубляет уже существующее воспаление и еще больше нарушает проходимость дыхательных путей. Выделяющиеся из клеток воспалительные медиаторы также обладают бронхотоническим действием, усиливая спазм за счет дополнительного раздражения нервных окончаний симпатический нервной системы.
Гиперреактивность бронхов
У пациентов с бронхиальной астмой находящиеся в состоянии хронического воспаления и суженные дыхательные пути становятся чрезвычайно чувствительными к любым пусковым раздражающим факторам, таким как аллергены, химические раздражители и инфекция. Постоянное воздействие этих факторов может привести к прогрессированию воспаления и сужению бронхов.
Комбинация этих трех факторов приводит к затруднению, как вдоха, так и выдоха, в результате чего требуется определенное усилие для выдоха, что сопровождается появлением характерного «хрипящего» звука. Пациенты с бронхиальной астмой обычно интенсивно кашляют при попытке откашлять скопление вязкой слизистой мокроты. Сокращение поступления воздуха может привести к снижению количеству кислорода, поступающего в кровоток и при далеко зашедшей стадии бронхиальной астмы привести к накоплению углекислого газа в крови.
Воспаление и отек являются нормальным физиологическим ответом на повреждение ткани или инфекцию. Увеличение притока крови к поврежденному участку позволяет доставить к нему клетки воспаления и ускорить процессы заживления. Начинается процесс восстановления, после завершения которого воспаление проходит. При длительном воспалении и серьезном повреждении тканей возможно развитие рубцевания. Основная проблема при бронхиальной астме состоит в том, что воспаление никогда полностью не проходит, становится хроническим, способствуя повторению приступов бронхиальной астмы. При длительном течении бронхиальной астмы в стенках бронхов происходят органические изменения, сопровождающееся их утолщением и так называемым «ремоделированием». Если это происходит, то сужение бронхов становится необратимым и тогда бронхиальная астма плохо поддается лечению. Когда развиваются такие необратимые изменения бронхов и постоянная преграда поступления в легкие воздуха, бронхиальную астму причисляют к группе заболеваний, объединенных в одно заболевание и называемых хронической обструктивной болезнью легких или ХОБЛ. Поэтому, основными целями лечения бронхиальной астмы являются: (1) уменьшить интенсивность воспаления дыхательных путей и аллергического ответа для снижения частоты приступов бронхиальной астмы; и (2) предотвратить возможное ремоделирование дыхательных путей и прогрессирование дыхательной недостаточности.
Приступ бронхиальной астмы может быть спровоцирован или усилен разными пусковыми факторами, и не обязательно, чтобы приступ у конкретного пациента провоцировался каким-то определенным пусковым агентом (триггером). Более того, например, один и тот же провоцирующий фактор может по-разному влиять на выраженность симптомов бронхиальной астмы у двух астматиков. Обычно выраженность симптомов астмы зависит от того, насколько чувствительны легкие к их воздействию и сколько потенциальных пусковых агентов может спровоцировать астматический приступ. Большинство из этих триггеров также вызывают аллергический ринит или аллергический конъюнктивит.
Выделяют пусковые факторы 2-х категорий:
- аллергены («специфический фактор»);
- неаллергены – преимущественно раздражители («неспецифический фактор»).
Как только в бронхиолах (носу и глазах) появятся признаки воспаления после воздействия аллергена, в организме склонного к аллергии человека происходит перестройка, и при повторном поступлении аллергена у него сразу же возникнут симптомы бронхиальной астмы. И уже эти «чувствительные» бронхиолы могут отреагировать на другие раздражители, такие например как физическая нагрузка, стресс, инфекция и другие.
Ниже представлен список наиболее распространенных провоцирующих факторов:
- Аллергены
- «сезонная» пыльца растений
- пылевые клещи, шерсть домашних животных (кошек и собак) и частей насекомого
- пищевые продукты, например рыба, яйца, арахис, орехи, молоко и соя
- добавки, типа сульфитов
- связанные с работой химические агенты, например, латекс, эпоксиды и формальдегид.
Приблизительно 80% детей и 50% взрослых с бронхиальной астмой имеют другие признаки аллергии.
- респираторные вирусные инфекции или ОРВИ, например, «простуда», бронхит и синусит
- лекарственные препараты, например аспирин, другие НПВС (нестероидные противовоспалительные средства) и бета-блокаторы (препараты для лечения высокого артериального давления и других заболеваний сердца).
- табачный дым
- факторы окружающей среды, например, смог, смена погоды и дизельные пары
- факторы среды помещений, например, краска, моющие средства, дезодоранты, другие химикаты и духи
- ночное время
- ГЭРБ (гастроэзофагеальная рефлюксная болезнь)
- физические упражнения, особенно в холодном или сухом помещении
- факторы вредного производства, например, химикаты, пыль, газы и металлы
- эмоциональные факторы, например, смех, крик и т.д.
- гормональные факторы, например предменструальный синдром
Обычно врачи делят бронхиальную астму на 2 основных формы: «атопическую» или «инфекционную». Такое деление связано с преимущественными механизмами формирования каждой из форм и особенностями течения. Например, атопическая или аллергическая форма бронхиальной астмы встречается в 90% всех случаев и выявляется чаще всего у детей. Известно, что приблизительно 80% детей с бронхиальной астмой также страдает другими формами аллергии. У таких пациентов, как правило, есть семейный анамнез аллергии, среди которых наиболее распространенными являются аллергический ринит или экзема. При взрослении ребенка симптомы аллергической бронхиальной астмы могут на какое-то время исчезнуть, однако затем (что бывает в 75 % случаев) вновь появиться во взрослом возрасте.
Неаллергическая (инфекционная, стрессовая) бронхиальная астма встречается в 10 % всех случаев. Она обычно развивается у людей в возрасте старше 30 лет и не связана с воздействием аллергенов. Чаще всего болеют женщины, и большинство случаев связано уже связано с существующей инфекцией дыхательных путей и лор-органов (например, хронический бронхит, синусит, фронтит, тонзиллит). Эта форма из-за исходных структурных изменений дыхательных путей хуже поддается лечению и симптомы сохраняются в течение всего года, в отличие от атопической бронхиальной астмы, для которой свойственны сезонные обострения.
Симптомы бронхиальной астмы могут изменяться от пациента к пациенту и со временем. Очень важно, что некоторые из них могут быть еле заметными или встречаться при других респираторных заболеваниях, а иногда и при болезнях сердца. Это существенно усложняет постановку верного диагноза бронхиальной астмы. Выявление характерных симптомов бронхиальной астмы является наиболее точно поставить диагноз.
Обычно для бронхиальной астмы характерно сочетание 4 основных симптомов:
- Одышка, особенно часто возникающей при физической нагрузке или ночью
- Хрипы — свистящие или шипящие звуки, появляющиеся при выдохе
- Кашель, который обычно является хроническим и затяжным, ухудшающийся в вечернее (ночное) или утреннее время, после выполнения физических упражнений, или на холодном или сухом воздухе.
- Заложенность в груди, которая может возникнуть и без вышеуказанных симптомов
Классификация бронхиальной астмы построена в зависимости от частоты возникновения и выраженности астматических приступов, а также по степени нарушения дыхательной функции, основанной на изучении результатов функциональных дыхательных тестов.
- у 30 % пациентов бронхиальная астма бывает умеренной, преходящей (интермиттирующей) с появлением астматических приступов не 2-х раз в неделю и нормальными значениями функциональных дыхательных проб (отсутствием признаков дыхательной недостаточности)
- у 30 % пациентов выявляется постоянная (персистирующая) астма средней тяжести, когда астматические приступы возникает больше 2-х раз в неделю, а иногда и каждый день и течение астмы сопровождается нормальными или умеренно сниженными значениями функции внешнего дыхания.
- у 40 % пациентов формируется средней тяжести или тяжелая форма постоянной (персистирующей) астмы с ежедневными приступами бронхиальной астмы (иногда до нескольких раз за день) и признаками дыхательной недостаточности по результатам исследования функции внешнего дыхания.
Острый или внезапный приступ бронхиальной астмы обычно вызывается каким-то аллергеном или инфекцией верхних дыхательных путей. Выраженность этого приступа зависит от того, насколько хорошо подобрана терапия бронхиальной астмы (насколько хорошо удается справиться с явлениями воспаления бронхиол). Опасность любого астматического приступа состоит в том, что, несмотря на использование обычных средств для купирования этого приступа (например, ингаляторов, ингаляционных бронходилятаторов), их может оказать недостаточно и это потенциально опасная для пациента ситуация. В такой ситуации необходимо немедленно обратиться за помощью в ближайшую скоропомощную больницу или вызвать скорую помощь. Нужно также знать, что астматический приступ не может купироваться самостоятельно без лечения, и если пациент не будет использовать ингаляторы, симптомы удушья могут усилиться и привести к затяжному астматическому приступу, который также носит название «астматический статус».
Симптомами тяжелой формы бронхиальной астмы являются постоянный кашель и невозможность договорить предложение до конца или прогуляться без одышки. Пациенты очень часто отмечают заложенность в груди, на губах из-за недостаточности поступления кислорода с воздухом появляется синеватый оттенок (синюшность губ). Также из-за ощущения нехватки воздуха у пациента могут появиться ощущения беспокойства, волнения и нарушения концентрации. Иногда пациента с бронхиальной астмой можно отличить по характерной позе, когда ему приходится горбиться и в положении сидя хвататься руками за край кровати или дивана, что необходимо для усиления дыхательной мускулатуры (подключения группы мышц шеи и живота). Это позволяет существенно облегчить ему дыхание. Когда появляются такие симптомы бронхиальной астмы, пациенту необходима госпитализация в отделение пульмонологии и стандартные методы ингаляции уже, скорее всего, будут неэффективными. Обычно такое состояние является показанием к дополнительной кислородной поддержке с помощью специальных масок или интубационных трубок. Обычно такая терапия кислородом используется до тех пор, пока не купируется астматический приступ и не произойдет восстановления самостоятельной дыхательной функции. Обычно госпитализация в отделение интенсивной терапии является результатом выраженного не поддающегося лечению приступа бронхиальной астмы или неправильно проводимого (подобранного) лечения бронхиальной астмы. Чтобы избежать такой ситуации нужно обязательно проконсультироваться с хорошим терапевтом или пульмонологом.
Важно также помнить, что появление хрипов или кашля не очень надежный критерий астматического приступа, потому что иногда во время приступа дыхательные пути оказываются настолько закупорены слизистой мокротой, что пациент не может воздух даже вдохнуть, не говоря уже о появлении хрипов или кашля.
Действие большинства препаратов, используемых для лечения бронхиальной астмы направлено на 2 патогенетических звена: расслабление гладких мышц бронхов, для купирования бронхоспазма и восстановления их проходимости (бронходилятаторы — бронхорасширители) или снижение интенсивности воспаления и отделения мокроты (кортикостероиды). При лечении бронхиальной астмы предпочтение отдается ингаляционным формам препаратов нежели таблетированным или жидким (оральным) формам, поскольку при ингаляции препараты попадают непосредственно на слизистую бронхиолы и далее поступают к гладкой мускулатуре бронхов, снимая бронхоспазм, то есть сразу временно устраняют причину приступа. Кроме того, препараты, выпускаемые в виде ингаляторов, содержаться в аэрозолях в минимальном количество и вероятность развития побочных эффектов при их использовании минимальна, если сравнивать их с таблетками. В группу ингаляционных препаратов для лечения бронхиальной астмы входят бета 2 адреномиметики, антихолинэргетические препараты, кортикостероиды и кромолина натрий. Группа оральных препаратов включает аминофиллин, антагонисты лейкотриена, бета 2 адреномиметики и таблетированные кортикостероиды.
Рис.3 Ингаляция средства для лечения бронхиальной астмы
Исторически сложилось, что одним из первых препаратов, который был использован для купирования приступа бронхиальной астмы был адреналин (эпинефрин), поскольку впервые был отмечен его эффект бронходилятации. Он до сих пор используется для купирования тяжелых форм бронхиальной астмы. К сожалению, адреналин обладает целым рядом побочных эффектов, включая учащенное сердцебиение или тахикардию, головную боль, тошноту или рвоту, ощущение паники и другие.
В последующем были разработаны более современные препараты со сходным принципом действия, но с минимальными побочными эффектами. Их объединили в группу препаратов под общим названием бета 2 адреномиметики. Они обладают мощным бронхорасширяющим эффектом и адреномиметиками их называют из-за стимуляции бета 2 рецепторов гладких мышц стенки бронхов. Активация этих рецепторов приводит к расслаблению гладких мышц бронха и бронходилятации. Действие бронходилятаторов группы бета 2 адреномиметиков наступает через несколько минут после ингаляции и продолжается в течении приблизительно 4 часов. Вот наиболее распространенные из этих препаратов: aльбутерол (Вентолин –Ventolin, Провентил – Proventil), левальбутерол (Ксопенекс – Xopenex), метапротеренол (Алупент – Alupent), пирбутерола ацетат (Максейр – Maxair) и тербуталина сульфат (Брефейр – Brethaire). Не так давно, с производства были сняты естестенные наполнители ингаляторов – хлорофлуорокарбоны (CFC), те вещества, которые обеспечивали распыление основного лекарства. Они были заменены на новое доставляющее вещество — гидрофлуороалканы (HFA). Пациенты при его использовании обычно отмечают менее интенсивный раздражающий эффект. Эта группа препаратов относится к симптоматическим препаратам, поскольку используется при возникновении приступа. Иногда они принимаются постоянно для профилактики приступов, тогда количество и кратность принимаемого препарата зависит от выраженности симптомов бронхиальной астмы, и частота ингаляций может быть подобрана.
Для увеличения продолжительности действия и кратности приема препарата были разработаны бета-2-адреномиметики с продолжительностью действия 12 часов. Эти ингаляторы можно использовать всего 2 раза в сутки. Наиболее типичными примерами этих препаратов являются сальмотерола ксенафоат (Серевент – Serevent) и формотерол (Форадил – Foradil). Они также используются для профилактик астматических приступов и неэффективны при их купировании. Бета-2-адреномиметики также имеют ряд побочных эффектов, например, тревожность, тремор, трепетание или тахикардия и понижение уровня калия в крови. Эти препараты лучше всего сочетаются с ингаляционными кортикостероидами. (см. ниже).
Так как бета-2-адреномиметики расширяют бронхи, использование бета блокаторов при какой-то кардиологической адреномиментиков за счет выключения бета-2 рецепторов гладких мышц бронхов. Это может привести к бронхоспазму и ухудшить течение бронхиальной астмы. Поэтому пациентам с бронхиальной астмой противопоказано использование бета-блокаторов, например, таких препаратов для лечения высокого артериального давления, как пропранолол (Индерал – Inderal) и атенолол (Тенормин – Tenormin). Иногда, однако польза от их применения ниже, чем риски прогрессирования бронхиальной астмы, поэтому необходимо чтобы подбор терапии бронхиальной астмы осуществлял опытный пульмонолог.
В отличие от бета-2-адреномиметиков, антихолинергические препараты для достижения бронхолитического эффекта воздействуют на другой тип нервных окончаний и рецепторов. Использование препаратов сразу 2-х этих групп нередко позволяет добиться более выраженного бронхолитического эффекта. Наиболее типичным представителем этой группы препаратов является – ипратропиума бромид (Атровент – Atrovent). Пик действия ипратропиума возникает чуть позднее чем, у бета-2-адреномиметиков, обычно через 2 часа после ингаляции и длится в среднем около 6 часов. Однако, в последнее время появились антихолинэргические препараты более длительного действия, например, тиотропиум (Спирива – Spiriva). Когда не удается справится с бронхиальной астмой с помощью адреномиметиков, к лечению часто добавляют ингаляционные формы гормональных препаратов – кортикостероидов (кортизон). Кортикостероиды обычно улучшают легочную функцию и уменьшают явления обструкции дыхательных путей в течение более продолжительного времени. Вот примеры наиболее распространенных ингаляционных глюкокортикостероидов: беклометазона дипропионат (Бекловент –Beclovent, Квар – Qvar и Ванцерил – Vanceril), триамцинолона ацетонид (Азмакорт – Azmacort), мометазон (Астманекс – Asthmanex), будесонид (Пульмокорт – Pulmocort) и флунизолид (Аэробид – Aerobid). К сожалению, у этих препаратов есть несколько недостатков. Во-первых, очень сложно подобрать оптимальную дозировку препарата. Во-вторых, глюкокортикостероиды вызывают ряд побочных эффектов, например, охриплость и потерю голоса, грибковая инфекция ротовой полости. Но, в тоже самое время, раннее их использование может предотвратить развитие необратимых изменений бронхиол, называемых ремоделированием.
Пациентам с бронхиальной астмой очень часто рекомендую приобрести специальные устройства для выполнения ингаляций, которые носят название нибулайзеров. Их преимущество состоит в том, что лекарственный препарат в виде мелкодисперстной (ультраизмельченной) форме при вдохе через нибулайзер поступает глубоко в дыхательные пути до уровня мелких бронхов и бронхиол, а не оседает на стенках глотки или гортани, как при пользовании обычными баллончиками-ингаляторами. Если возможности покупки такого устройства у пациента нет, то избежать появления побочных эффектов глюкокортикостероидов можно обычным полосканием ротовой полости после каждой ингаляции.
Рис.4 Небулайзеры, спейсеры и ингаляторы
В настоящее время активно используются комбинированные препараты, то есть препараты где применяется 2 основных препарата для лечения бронхиальной астмы, например Advair (комбинация флутиказона и сальметерола), Симбикорт – Symbicort (комбинация будезонида и формотерола) и Дулера – Dulera (комбинация мометазона и формотерола). Симбикорт и Дулера выпускаются уже со стандартным ингалятором, куда размещается основное вещество перед ингаляцией. Эдвайер – Advair имеет собственную систему с встроенным ингалятором.
Кромогликат натрия (Интал – Intal) это препарат из группы кромонов, основным лечебным эффектом которого является ограничение выработки в слизистой медиаторов воспаления, например, гистамина, который участвует в патогенезе развития бронхиальной астмы. Кромогликат не является глюкокортикостероидом, и поэтому не связан с развитием побочных эффектов. Кромогликат натрия доказал свою хорошую эффективность при лечении бронхиальной астмы, но использование его ограничено при астматических приступах. Кромогликат особенно эффективен при бронхиальной астме, вызываемой физической нагрузкой, холодным воздухом и аллергической форме астмы, например провоцируемой шерстью животных. Кромогликат натрия может использоваться как при лечении астмы у взрослых, так и при лечении детей.
Теофиллин (Тео-Дур – Theo-Dur , Теолейр – Theolair , Унифил – Uniphyl, Тео-24 – Theo-24) и аминофиллин – примеры препаратов группы метилксантинов. Их используют и внутривенно, и принимают через рот. Перед появлением ингаляционных форм бронходилятаторов, метиксантины были очень популярными в лечении бронхиальной астмы. Кстати кофеин, являющийся компонентом кофе и различных безалкогольных напитков, также является метилксантином. Лечебный эффект теофиллина достигается за счет расслабления гладкой мускулатуры бронхов и предотвращения выработки некоторыми воспалительными клетками медиаторов воспаления, например гимтамина, участвующего в патогенезе бронхиальной астмы. Теофиллин может также действовать как умеренное мочегонное средство. Метилксантины нередко используют при трудно поддающейся лечении бронхиальной астме. Побочные эффекты метилксантинов чаще связаны с их передозировкой и включают тошноту, рвоту, нарушения ритма сердца и даже судороги. При определенных клинических состояниях, например при сердечной недостаточности или циррозе печени, для профилактики побочных эффектов рекомендуется назначение метилксантинов в сниженных дозировках. Также на содержание препарата в крови влияет комбинация с другими препаратами, например с тагаметом (Тагамет – Tagamet), блокаторами кальциевых каналов (Прокардия – Procardia), фторхинолонами (Ципро – Cipro) и аллопуринолом (Зилоприм – Zyloprim).
Кортикостероиды обычно также назначаются пациентам с тяжелой формой бронхиальной астмы, плохо поддающейся лечению. К сожалению, постоянный прием высоких доз кортикостероидов может вызвать серьезные побочные эффекты, включая остеопороз, переломы костей, сахарный диабет, высокое артериальное давление, истончение кожи и легкая ее травматизация, бессонница, эмоциональные сбои и избыточный вес.
Также в лечении бронхиальной астмы используются различные отхаркивающие препараты, принцип действия которых основан на разжижении вязкой мокроты и улучшении откашливания, за счет чего восстанавливается проходимость дыхательных путей. Один из таких препаратов, йодид калия, в настоящее время не используется из большого числа потенциально побочных эффектов, среди которых прыщи, увеличение слюнотечение, волдыри и патология щитовидной железы. Гуафенизин (Энтекс – Entex, Гумибид – Humibid) – отхаркивающий препарат, который также снижает выработку слизи и увеличивает разжижение мокроты, но быть раздражителем слизистой бронхиол у некоторых пациентов.
Пациенты с атопической бронхиальной астмой помимо использования бронхолитиков, должны особое внимание уделять профилактике взаимодействия с потенциальными аллергенами (список их обозначен в начале статьи) и раздражителями. У пациентов с бронхиальной астмой, не поддающейся лечению, можно прибегнут к аллергической иммунотерапии или «Allergy shots». Однако эффективность иммунотерапии (десенсибилизации) в профилактике приступов бронхиальной астмы пока еще окончательно не доказана. Некоторые врачи, например, сохраняют обеспокоенность рисками развития анафилактической реакции, встречающейся в 1 случае из 2 миллионов иммунизаций. Аллерген-специфическая терапия обычно приносит пользу детям, чувствительным к аллергенам пылевых клещей, пыльцы или шерсти животных.
У некоторых пациентов, страдающих бронхиальной астмой, возможно появление в крови аллергических антител — иммуноглобулина E (IgE), который может играть ключевую роль в патогенезе астматических приступов. В лечебном арсенале врачей появился новый препарат, который является антителом к иммуноглобулину (IgE) и известен под названием омализумаб (Ксолейр – Xolair). В патогенезе бронхиальной астмы иммуноглобулин Е связывается с тучными клетками и базофилами, вызывая выброс медиаторов воспалениях событий. Это препарат вводится подкожно в виде инъекции. Единственным его недостатком является высокая стоимость, хотя при отсутствии эффекта от другой медикаментозной терапии он может быть востребованным.
Пациентам с аспириновой бронхиальной астмой необходимо избегать приема аспирина или других НПВС (обычно используемых при лечении артрита). Поскольку у некоторых пациентов существует связь бронхиальной астмы с рефлюкс-эзофагитом из-за попадания во время сна желудочного секрета в дыхательные пути, подбор антисекреторной и противоязвенной терапии может уменьшить раздражения слизистой бронхов и бронхиол, и соответственно прогрессирование бронхиальной астмы. Наиболее простыми мерами борьбы с рефлюкс-эзофагитом является назначение медикаментозного лечения, похудание, подбор диеты, отказ от сигарет, кофе и алкоголь. Самыми распространенными противоязвенными препаратами являются омепразол (Прилосек – Prilosec) и ранитидин (Зантак – Zantac). Пациенты с выраженным гастроэзофагеальным рефлюксом при отсутствии эффективности от назначенного лечения, возможно будут нуждаться в оперативном лечении – укреплении сфинктера пищевода для коррекции обратного заброса желудочного сока в пищевод (операция фундопликации).
источник
Всемирная организация здравоохранения считает, что более 235 миллионов человек страдают астмой. А среди детей, сообщают эксперты ВОЗ, это самое распространенное хроническое заболевание. Что нужно знать об астме и как ее лечить, обсудили с Татьяной Неешпапа, врачом-пульмонологом 1 категории, терапевтом.
Астма может дебютировать в любом возрасте. Симптомы, как и причины ее возникновения различны. У детей первыми проявлениями могут быть затяжной кашель, в том числе ночной, или повторяющиеся бронхиты с бронхообструктивным синдромом на фоне каждой острой респираторной инфекции. У взрослых обычно болезнь проявляется эпизодами затрудненного и свистящего дыхания, одышкой и приступами удушья, которые усиливаются в ночное время и в ранние утренние часы. Также эти проблемы могут возникать при контакте с аллергенами или раздражителями.
Иногда бывает кашлевой вариант бронхиальной астмы, когда нет характерных приступов удушья, но имеется длительный кашель, который не поддается «стандартному» лечению. При этом исключены другие варианты возникновения кашля.
Астма – гетерогенное заболевание, т.е. причины её возникновения различны. Это и наследственная предрасположенность, аллергены (пылевые клещи, аллергены домашних животных, пыльца растений и другие), инфекционные агенты (преимущественно вирусные), профессиональный фактор (работа на вредном производстве), табачный дым (активное и пассивное курение). У детей чаще встречается бронхиальная астма аллергической природы, у взрослых может быть и не аллергическая форма.
В основе лечения бронхиальной астмы лежит противовоспалительная (базисная терапия), которая назначается на длительный срок. Также применяются бронхорасширяющие препараты для быстрого купирования бронхоспазма (работают как скорая помощь). Базисная терапия назначается минимум на 3 месяца. Исходя из степени тяжести заболевания, выделяют 5 ступеней лечения астмы, на каждой определен соответствующий объем противовоспалительной терапии. Тактика лечения у детей и взрослых похожа, но есть различия в объёме назначаемой терапии.
Эффективность лечения зависит от нескольких факторов. Один из главных – ответственное отношение пациента к лечению. Врач должен быть уверен, что человек следует назначенным рекомендациям, соблюдает режим терапии и не пропускает ингаляции. Бывают случаи, когда пациенты самостоятельно отменяют назначенное лечение, что приводит к плохим последствиям.
Другой немаловажный фактор отсутствие контроля астмы – неправильная техника ингаляции! Крайне важно объяснять астматику, как пользоваться тем или иным ингалятором, проверять технику применения этого устройства на каждом приёме! Если пациент применяет дозированный аэрозольный ингалятор, и у него возникают сложности с проведением процедуры, то можно дополнительно использовать спейсер. При помощи этой специальной насадки можно не синхронизировать вдох с нажатием на баллончик.
Кроме того, эффективность терапии может снижаться, если назначен недостаточный объём противовоспалительной терапии или имеются сопутствующие заболевания, которые затрудняют контроль астмы: гастроэзофагеальный рефлюкс (заброс кислоты из желудка в пищевод), неконтролируемый аллергический ринит и др.
Одним из эффективных способов контроля бронхиальной астмы является самостоятельное измерение пиковой скорости выдоха (пикфлоуметрия). Этот метод позволяет определить, что пиковая скорость выдоха снижается, и тем самым заблаговременно узнать о начинающемся обострении, быстро приступить к лечению, и при необходимости увеличить объём лекарственной терапии. Сейчас существует множество пикфлоуметров, которые удобны в использовании как для взрослых, так и для детей. Например, у прибора Philips есть цветные индикаторы, которые можно настроить с учетом персональной скорости выдоха, с этим поможет врач. Использовать его легко: сдвинуть индикатор вниз, встать, сделать максимально глубокий вдох, затем выдохнуть в прибор. Измерение следует провести три раза подряд и выбрать максимальное значение из трёх. Лучше вести дневник, куда записывать результаты для ежедневного мониторинга самочувствия. Регулярно используя пикфлоуметр, можно уменьшить вероятность возникновения обострения на самом начальном этапе, и не дать развиться более тяжёлому состоянию.
У пациента должен быть чёткий письменный план по лечению, расписанный врачом: базисная терапия, инструкция, как действовать при симптомах обострения, в каких случаях надо срочно обращаться за медицинской помощью. Пикфлоуметрия также позволяет человеку самостоятельно оценить контроль заболевания после перенесенного обострения или после изменения назначенной терапии.
Основная цель лечения бронхиальной астмы – достижение и поддержание контроля симптомов БА, чтобы человек мог жить полной жизнью и не сталкиваться с обострениями в будущем. Для этого нужно четко следовать врачебным рекомендациям и помнить о постоянном самоконтроле. Многие пациенты не знают или пренебрегают правилами контроля астмы, но если постоянно следить за своим состоянием, то и болезнь будет протекать легче. Это значит: не пренебрегать медикаментозным лечением, исключить аллергены, соблюдать правильную технику ингаляций, регулярно измерять скорость выдоха, своевременно проходить вакцинацию.
Контролируемая астма лёгкой и средней степени тяжести обычно не сильно влияет на жизнь пациента, за исключением обострений. Человек может вести привычный образ жизни, заниматься спортом. Если же заболевание не контролировать, то приступы обострения, конечно, будут повторяться, что существенно повлияет на самочувствие человека – снижается физическая активность, ухудшается психоэмоциональное состояние и т.д.
Бронхиальная астма – заболевание, при котором возникает воспаление в бронхах. Именно это воспаление – основная причина появления симптомов болезни. У детей часто возникают обострения астмы на фоне ОРВИ. Как правило, дети, которые ходят в сад, периодически болеют, и это сопряжено с риском. Однако все очень индивидуально. Бывают случаи, когда ребёнок получает базисную терапию, и при этом на фоне ОРВИ у него не возникает проблем. Ни один немедикаментозный метод не отменяет базисную терапию. В то же время лекарственные препараты не тренируют бронхи, не усиливают их очищение от скопившейся слизи (мокроты), а это важно для эффективного контроля заболевания. Очень полезна дыхательная гимнастика. Спорт должен присутствовать в жизни ребёнка с бронхиальной астмой. Физическая реабилитация улучшает сердечно-лёгочную функцию. Хорошо подходит плавание, лыжи и скандинавская ходьба. Конечно, перед тем как приступить к занятиям, необходимо обсудить план тренировок с лечащим врачом.
источник
Бронхиальная астма – это легочное заболевание, которое препятствует нормальному дыханию. Она может стать причиной тяжелых, рецидивирующих эпизодов хрипов (свистящего дыхания) и одышки, которые называются астматическими приступами.
Заболевание связано с хроническим воспалением в бронхах, через которые воздух попадает в легкие. Хотя излечить полностью астму нельзя, существуют высокоэффективные методы борьбы с ее симптомами.
Симптомы приступа бронхиальной астмы могут включать:
- Свистящее дыхание;
- Кашель, который не останавливается;
- Одышка;
- Ощущение сдавливания в груди.
В тяжелых случаях при отсутствии лечения приступ астмы может быть опасным для жизни.
Некоторые астматические приступы нуждаются в немедленном оказании медицинской помощи. Позвоните на скорую, если:
- Из-за одышки Вам тяжело говорить или ходить.
- Ваши ногти или губы имеют синий цвет.
- Использование ингаляторов для облегчения приступа не помогает.
Эти признаки свидетельствуют о том, что Ваш организм не получает достаточного количества кислорода. Неотложная медицинская помощь может открыть дыхательные пути и возобновить уровни кислорода.
Иногда бронхиальная астма имеет более легкие симптомы, которые не препятствуют ежедневной деятельности. Но они могут быть предостерегающими признаками того, что полноценный приступ астмы – неизбежен. Эти симптомы опасности включают частый кашель (особенно в ночное время), проблемы со сном, необъяснимая усталость, ощущение нехватки воздуха.
У людей, страдающих астмой, дыхательные пути хронически воспалены. Определенные триггеры могут ухудшить это воспаление и привести к сужению дыхательных путей. В то же время организм может вырабатывать избыточное количество слизи, которая забивает бронхи. Эти вместе взятые изменения ограничивают поступление воздуха в легкие. Так как в легкие попадает недостаточное количество воздуха, возникают свистящее дыхание и одышка.
Аллергены, которые могут запустить астматический приступ, включают:
- Плесень;
- Пылевые клещи;
- Тараканы;
- Пыльца из деревьев или цветов;
- Продукты питания (например, арахис, яйца, рыба).
Если пыльца является одним из триггеров приступа астмы, Вы, вероятно, заметили, что симптомы заболевания ухудшаются в определенную пору года.
Аллергия на домашних животных – еще один распространенный триггер бронхиальной астмы. Проблемой является перхоть – отмершие клетки кожи, которые собираются на одежде, мебели и стенах. Когда пациент вдыхает перхоть домашнего животного, она может вызвать приступ астмы через всего лишь 15 минут. Люди с аллергией на котов реагируют на белок, который содержится в слюне, коже и моче домашнего животного. Этот белок накапливается в воздухе или на поверхностях и может вызвать приступы астмы у 20-30% с этим заболеванием.
Загрязнение атмосферы и воздуха внутри помещений может ухудшить симптомы астмы.Сильные раздражители – смог, сигаретный дым, запах краски и даже лак для волос. Они считаются неаллергическими триггерами астмы. Они не вызывают аллергическую реакцию, но могут привести к возникновению приступа астмы, так как раздражают дыхательные пути.
Хорошоизвестно, чторегулярные занятия физическими упражнениями полезны для здоровья. Но физическая нагрузка также может запустить астматический приступ у многих людей. Иногда это называют бронхиальной астмой, вызванной физической нагрузкой. К счастью, это не значит, что Вам нужно отказаться от физических упражнений. Существуют способы контролирования астмы, так что болезнь не будет препятствовать Вам наслаждаться физической деятельностью.
Люди, страдающие астмой, могут заметить, что симптомы ухудшаются во время определенной погоды. Шансы на развитие астматического приступа повышаются, когда температура воздуха снижается. Другие триггеры включают очень влажный или очень сухой воздух.
Астма может появиться в любом возрасте, но обычно она развивается в детстве. Риск ее появления самый высокий у людей с аллергическими заболеваниями и с семейным анамнезом астмы. Если у кого-то из родителей есть это заболевание, их дети более склонны к развитию бронхиальной астмы. Пол также имеет определенную роль. Астма более распространена в детстве у мальчиков, а у женщин – в зрелом возрасте.
Некоторые виды профессиональной деятельности могут повысить Ваш риск развития астмы во взрослом возрасте. Эти виды включают работу на заводах или в других местах, где Вы постоянно подвергаетесь воздействию определенных химических веществ или промышленной пыли.
Некоторые научные исследования показали, что взрослые и подростки, которые курят, более склонны к развитию бронхиальной астмы. Есть веские доказательства для того, чтобы обвинять в этом и пассивное курение. Дети, находящиеся рядом с курящими людьми, имеют более высокий риск развития бронхиальной астмы в раннем возрасте.
Астма также чаще встречается у людей с избыточным весом или ожирением. Центры по контролю и профилактике заболеваний (США) обнаружили, что распространенность ожирения среди людей, страдающих астмой, составляет почти 39%, тогда как эти показатели среди взрослых без астмы составляли почти 27%.
Распространенность астмы неуклонно растет в течение нескольких десятилетий. Некоторые исследователи предполагают, что этот рост является результатом лучшей гигиены, которая сократила количество детских инфекционных заболеваний. Теория состоит в том, что меньшее количество инфекций может привести к более плохому развитию иммунной системы и повышению риска развития бронхиальной астмы. Другими возможными объяснениями роста распространенности болезни являются более широкое использование бытовых чистящих спреев, уменьшение применения аспирина, более низкие уровни витамина Д.
Если у Вас есть симптомы бронхиальной астмы, Ваш врач захочет проверить, насколько хорошо функционируют Ваши легкие. Легочной функциональный тест, также называемый спирометрией, – измерение количества воздуха, которое Вы можете вдохнуть и выдохнуть. Результаты помогут определить, есть ли у Вас симптомы астмы и каковатяжесть заболевания. Ваш врач также может рекомендовать аллергическое тестирование, чтобы определить некоторые триггеры Вашего заболевания.
Первым шагом в борьбе с астмой является попытка выявить и избегать триггеров Вашего заболевания. Это может значить пребывание в помещениях, если уровень смога слишком высок, использование специального постельного белья для борьбы с пылевыми клещами. Наиболее эффективный способ борьбы с аллергенами в доме – устранение их источника, которыми могут быть домашние животные, ковры, мягкая мебель. Также могут помочь регулярное вытирание пыли и использование пылесоса с HEPA-фильтром.
Если Вы не можете избегать действия некоторых аллергенов, которые вызывают у Вас приступы астмы, Ваш врач может рекомендовать проведение специфической иммунотерапии (специфической аллерговакцинации). Этот метод лечения помогает уменьшить Вашу чувствительность к конкретным триггерам и может уменьшить симптомы бронхиальной астмы. Аллерголог поможет определить, какая именно специфическая аллерговакцинация подходит Вам.
Людям, страдающим бронхиальной астмой, практически невозможно полностью и постоянно избегать воздействия триггеров. По этой причине многим людям необходимо ежедневно принимать препараты для профилактики приступов бронхиальной астмы. Наиболее распространенными средствами для борьбы с астмой являются ингаляционные кортикостероиды. Они снижают воспаление в дыхательных путях, делают бронхи менее чувствительными к раздражителям в воздухе.
Даже при использовании препаратов для длительного приема симптомы астмы иногда могут обостриться. Когда это случается, Вам необходим другой вид ингалятора, чтобы быстро облегчить астматический приступ. Бета-2 агонисты короткого действия – наиболее распространенный выбор. Эти ингаляторы для неотложной помощи быстро расслабляют мышцы вокруг суженных дыхательных путей, восстанавливая поступление воздуха в легкие. В большинстве случаев астматические приступы поддаются лечению этими препаратами, что устраняет необходимость посещения больницы.
Чтобы определить, контролируете ли Вы тяжесть своего заболевания, Ваш врач может рекомендовать Вам использовать пикфлоуметр. Вы дуете в устройство, а оно измеряет, насколько хорошо воздух выходит из легких. Изменения его показаний может предупредить Вас о том, что в ближайшее время возможен приступ бронхиальной астмы.
Большинство людей, страдающих бронхиальной астмой, могут держать свое заболевание под контролем. Важно принимать активное участие в разработке плана лечения. Поговорите с Вашим врачом, чтобы обсудить план действий при астме. Этот план определяет Ваши триггеры, список ежедневно принимаемых препаратов, намечает, что делать при астматическом приступе. Следуя этому плану (и корректируя его по мере необходимости), Вы сможете устранить большинство симптомов бронхиальной астмы.
источник