Бронхиальная астма — хронически протекающее воспалительное заболевание верхних дыхательных путей, в основе которого лежит воспаление бронхов, нарушение их проходимости.
Характерная особенность бронхиальной астмы — это признаки дыхательного дискомфорта: кашель, отдышка, хрипы и приступы удушья.
Поскольку в основе заболевания лежит воспаление бронхов (их патологическая реактивность – повышенная чувствительность), а оно может иметь аллергическую, инфекционную, неврогенную или другую природу, то и причины бронхиальной астмы различаются по этим категориям. Соответственно, классификация видов и лечение бронхиальной астмы построена по этому принципу.
Бронхиальная астма инфекционного происхождения возникает как осложнение других заболеваний органов дыхания (острого или хронического бронхита, тонзиллита, ОРВИ, пневмонии и так далее), и связана с различными инфекциями (вирусной, бактериальной, грибковой). Такой вид бронхиальной астмы часто наблюдается у людей перешагнувших тридцатилетний возраст. Заболевание протекает тяжелее, чем в случае с астмой другого происхождения. Приступы удушья длятся значительно дольше, а кашель приобретает стойкий характер. Симптомы инфекционно ассоциируемой бронхиальной астмы: субфебрильная температура, вечером – озноб, ночью – потливость (со стороны спины, шеи, затылка), постоянный кашель, хриплое жесткое дыхание. Приступы удушья плохо купируются. Симптомы такой астмы часто сочетаются с симптомами полипозно – аллергического синусита, хронического бронхита. Опасность бронхиальной астмы инфекционного происхождения заключается в том, что в этом случае гораздо быстрее происходит развитие таких заболеваний как эмфизема легких и хроническая сердечная недостаточность.
Бронхиальная астма неврогенного происхождения развивается в случае, когда факторы нервно – психического характера (неврастения, истерия, повышенная тревожность и другие невротические расстройства) вызывают и фиксируют астматические симптомы (кашель, удушье, отдышку).
Аллергическая бронхиальная астма (синоним: атопическая бронхиальная астма) имеет несколько причин для возникновения:
- Наследственность (связана с генетической предрасположенностью к повышенной выработке иммуноглобулина IgE)
- Контакты с аллергенами (пыль, пыльца растений, споры плесневых грибов, перхоть и шерсть животных, птичий пух, пищевые и лекарственные аллергены), вызывающие ту же выработку IgE.
- Отдышка
- Сухой кашель (непродуктивный, без отделения мокроты)
- Хрипы и свист при дыхании
- Затрудненный вдох
- Облегчает дыхание наклон корпуса тела вперед в сидячем положении
- Учащенное дыхание
- Тахикардия и повышение давления
- Приступы удушья
Симптомы астмы чаще всего дают о себе знать ночью, но и днем приступы астмы могут провоцировать различные факторы (триггеры), заводящие механизм бронхоспазма.
Основные триггеры бронхиальной астмы:
- Курение или сигаретный дым
- Гипервентиляция легких в результате физических нагрузок
- Резкие перепады температуры окружающей среды, провоцирующие переохлаждение
- Вредные вещества, содержащиеся в воздухе
- Запыленная атмосфера на улице или в помещении
- Распыление аэрозолей
- Лекарственные препараты (в том числе содержащие ацетилсалициловую кислоту), пищевые аллергены
- Эмоциональные нагрузки (смех, нервное напряжение, плач)
В силу такого большого количества факторов, заводящих механизм развития болезни, бронхиальная астма считается полиэтиологическим заболеванием, что требует разнообразных подходов к ее лечению и профилактике.
источник
Астма — это реакция организма или бронхиальной слизистой на внешние раздражения. Приступ астмы, который может длиться несколько часов, проявляется сильной одышкой, свистом в легких, похолоданием конечностей, потливостью, сухим кашлем с сильным откашливанием и чувством страха.
С греческого языка астма (asthma) означает удушье. Это болезнь, признаком которой являются приступы удушья из — за спазма бронхов и отека слизистой оболочки. Наиболее подвержены заболеванию дети.
Диагноз «бронхиальная астма» ставится человеку, если у него наблюдается заболевание органов грудной клетки (дыхания) воспалительного характера. В связи с отеком слизистой бронхов происходит бронхоспазм и удушье, человеку трудно дышать, особенно тяжело дается выдох. Бронхиальная астма — самый частый вид астмы. Гиперактивность бронхов является одной из главных причин болезни. К элементам воспаления относятся макрофаги, Т- лимфоциты, эозинофилы.
Неотложная помощь включает в себя доврачебные меры помощи больному. Чтобы помочь человеку с астмой нужно «запустить» дыхательные мышцы. Выполняется это в сидячем положении или стоя с опорой на руки. Слабый приступ снимается горячей ванной, горчичниками, аэрозолями.
К медикаментозным средствам можно отнести препараты: адреналин (до 0,75мл. подкожно). Он снимает спазм буквально через 5-15 минут. Если приступ не проходит, то вводят препарат повторно — 0,5-0,1мл. В некоторых случаях вводят эфедрин, атропин. Препараты снимают спазм и удушье, но могут влиять на работу сердца.
Важно, прежде всего, определить возбудителя астматического приступа. Только потом можно эффективно лечиться. Поэтому нужно сразу же обратиться к врачу. Врач, кроме прочего, пропишет и средство для ингаляции, расширяющее бронхи, которое пациент должен постоянно носить с собой.
Симптомы: внезапное затруднение дыхания на фоне бронхиальной астмы, характеризующееся отягощённым выдохом, хрипами в груди. Если не принимать никаких мер, состояние человека ухудшается, нарастает удушье, затруднён не только выдох, но и вдох.
- Ингаляция препаратами: Сальбутамол, Беротек, Атровент (1-2 вдоха).
- Во время приступа больной находится в состоянии паники, поэтому его необходимо успокоить, помочь подобрать ему оптимальный ритм дыхания и позу.
- Опустить нижние конечности больного в горячую воду или положить горчичники на икроножные мышцы.
- Врач назначает 2,4% р-р эуфиллина внутривенно.
- Адреналин 0,1% в количестве 0,3 мл.
- Если приступ не стихает спустя 1 час, вводят Дексаметазон или Преднизолон внутривенно, рекомендуется госпитализация.
Всего существуют 4 формы астмы. Наиболее частая форма — аллергическая астма — это аллергическая реакция на определенные вещества: пыль, пыльцу, кошачью шерсть, конский пот, краски, муку, лекарства, химикаты т.п. Астма на нервной почве — это типичное следствие нашей полной стрессов жизни. Бронхиальная астма проявляется при сильном секрете слизистой, который сужает бронхи и перекрывает прохождение воздуха в легкие. При сердечной астме неправильная работа сердца или сердечная слабость вызывает приступ удушья.
- инфекционная — появляется из — за воздействия инфекции, физической нагрузки.
- атопическая — возникает из — за появления аллергена из внешней среды (грибок, пыльца растений и деревьев, шерсть и мех животных, плесень, домашние клещи).
- смешанная — может возникнуть как из — за аллергена, так и при наличии факторов, приводящих к возникновению инфекционной астмы.
- лекарственная (ее также называют бронхоспастической реакцией) — появляется при лечении различными лекарственными препаратами (при аспирине, употреблении бета — блокаторов).
- сердечная астма начинается из — за острой сердечной недостаточности.
- невротическая — удушье возникает на нервной почве (при сильных эмоциях, смехе или плаче).
Бронхиальная астма имеет несколько степеней:
- эпизодическая;
- постоянная;
- легкая или средняя;
- тяжелая.
Степень заболевания основывается на следующих показателях:
- количество приступов в течение ночи на протяжении недели;
- количество приступов в течение дня, учитывается день, и неделя;
- уровень нарушения сна и жизнедеятельности;
- объем форсированного выдоха;
- объемная скорость выдоха и его пиковое значение;
- суточные колебания всех показателей.
Характерными признаками заболевания являются дыхание свистящего характера, которое зачастую можно услышать на расстоянии, сухой кашель, одышка после физической нагрузки или необоснованная отдышка, приступы удушья в любое время суток.
У всех людей приступ удушья протекает разнообразно. У одних людей они могут протекать незаметно, у других очень тяжело. Частота удушья также проявляется у всех по разному, у кого — то удушье протекает пару минут, у кого — то часами. Могут появиться такие признаки, как насморк, зуд, сдавленность в груди, беспокойство, свистящее трудное дыхание, кашель (появляется преимущественно ночью).
Астма у детей проявляется примерно также как и у взрослых. Маленькие дети могут капризничать, хрипеть, неровно дышать. Определить и подтвердить заболевание сможет только опытный врач, изучив анализы ребенка. В тяжелых случаях врач может назначить гормоны.
Происхождение удушья зависит от многих факторов:
- Прежде всего это наследственность. Если один из родителей болеет астмой, то в 20-30 % астма будет у ребенка, при болезни обоих родителей — возможность заболевания достигает 75 %. Но, болезнь можно избежать, если не избегать контакта с аллергенами.
- Работа с вредными газами, пылью, испарениями и многими другими факторами влияет на возникновение астмы.
- Неблагоприятные факторы экологии — выхлопные газы, дым, влажность воздуха — являются одной из причин заболевания.
- Аллергены бытового происхождения (пыль), шерсть домашних животных, растительные аллергены (пыльца).
- Курение, как активное, так и пассивное.
Наследственный фактор играет немаловажную роль в появлении заболевания. У трети людей больных астмой, имеются родственники- «астматики». Причины заболевания очень разнообразны, а процесс развития крайне сложен и индивидуален в каждом случае. Бронхиальная астма может развиться в любом возрасте, с одним лишь отличием:
- атопическая астма, возникшая исключительно под действием аллергена, характерна для всех возрастов, в том числе может возникать у детей;
- инфекционно – аллергическая, может развиться в результате перенесенных инфекций и на фоне их лечения.
В старческом возрасте астма довольно часто возникает в связи с возрастными изменениями: утолщение бронхиальных стенок и обрастание их соединительной тканью.
Предупреждение астмы включает в себя занятия физической культурой, плаванием. Попробуйте надувать воздушные шары, ведь при надувании увеличивается объем легких. Можете записаться на курсы дыхательной гимнастики. Гуляйте чаще на свежем воздухе.
- если Вы определили причину астмы, избегайте ее (например, не держите в доме кошку, если Вы аллергичны к ее шерсти т.п.).
- избегайте раздражающих веществ, дыма, паров.
- ограничьте или полностью исключите курение.
- употребляйте меньше молочных продуктов и сахара.
- двигательные тренировки (плавание).
источник
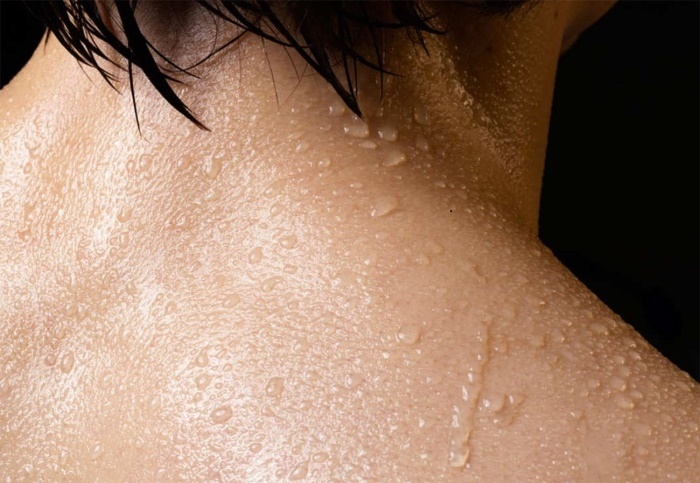
Потливость при астме считается одним из распространенных симптомов заболевания. Чтобы справиться с этой проблемой, очень важно скорректировать образ жизни и использовать лекарственные препараты для устранения основного заболевания. Для этого нужно своевременно обратиться к врачу.
Бронхиальная астма представляет собой патологию, в основе развития которой лежит воздействие аллергенов.
К раздражителям, которые повышают чувствительность дыхательных путей, относят следующее:
- Аллергены – шерсть животных, пух, домашняя пыль, клещи, грибки.
- Фармакологические раздражители – к ним относят нестероидные противовоспалительные препараты, сульфаниламиды, красители. Чаще всего провоцирующим фактором выступает аспирин.
- Внешние факторы – экологическая обстановка и климатические условия.
- Промышленные отходы – химические элементы, растительная пыль, соли тяжелых металлов, биологические ферменты.
- Инфекции.
- Физические нагрузки.
- Эмоциональные факторы.
- Курение.
- Беременность.
Данная болезнь характеризуется наличием сразу нескольких проявлений:
Важно! Во время приступа все эти признаки выражены максимально. Однако многие пациенты сталкиваются с ними и в остальное время. Приступ может возникать в любое время дня. Все зависит от действия провоцирующих факторов.
Практически все люди, которые страдают бронхиальной астмой, имеют различные нарушения в работе вегетативной составляющей нервной системы. Именно это и приводит к появлению повышенной потливости.
У пациентов с таким диагнозом избыточное потоотделение обычно преобладает со стороны спины, затылочной области и шеи. Если диагностирована инфекционно-зависимая астма, как правило, появляется ночной гипергидроз.
Устранить потливость при бронхиальной астме поможет только лечение основной патологии. Чтобы справиться с недугом, очень важно скорректировать образ жизни. Для этого врачи советуют придерживаться правил здорового питания и избегать контактов с аллергенами.
Пациентам с таким диагнозом нужно всегда иметь при себе ингалятор или медикаментозные средства, которые помогут устранить приступ удушья. Важно избегать воздействия факторов, которые способны спровоцировать новый приступ или стать причиной ухудшения состояния пациента.
Для быстрой помощи во время астматического приступа, который сопровождается повышенной потливостью, применяют такие препараты:
- ингаляционные антихолинергические вещества – в частности, ипратропия бромид;
- бета-агонисты, которые имеют короткое действие, – альбутерол, левальбутерол;
- кортикостероиды – преднизолон.
Во время астматического приступа самым эффективным средством станет ингалятор, который оказывает быстрое действие. Однако при правильном применении лекарств, оказывающих длительный эффект, не придется часто прибегать к таким мерам. Помимо этого, они помогут устранить и остальные симптомы астмы – в частности, гипергидроз.
Важно! Всегда нужно вести учет, сколько доз ингалятора применяется каждую неделю. При необходимости использовать вещество слишком часто, стоит проконсультироваться с врачом. Специалист подберет дополнительные средства для профилактики обострений.
Чтобы избежать приступов бронхиальной астмы и снизить проявления гипергидроза, необходимо внести коррективы в свой рацион. Прежде всего рекомендуется отказаться от аллергенных продуктов – цитрусовых фруктов, шоколада, морепродуктов и т.д.
Помимо этого, важно избегать блюд, провоцирующих усиление потливости. К ним относят следующее:
- пряности и специи;
- алкогольные напитки;
- кофе и другие продукты с содержанием кофеина;
- лук и чеснок.
Чтобы справиться с избыточным потоотделением, нужно изменить привычный образ жизни. Прежде всего стоит отказаться от ношения одежды из синтетики. Именно такие вещи не дают коже дышать и провоцируют повышенное потоотделение.
Лучше всего отдавать предпочтение хлопку, льну и другим натуральным тканям. При повышенной потливости нужно четко соблюдать правила личной гигиены. Очень актуально регулярно принимать прохладный душ. Также следует пользоваться антиперспирантами и дезодорантами. Они помогают частично справиться с выделением пота.
Однако основным способом борьбы с потливостью станет спокойствие. Чтобы избежать избыточного потоотделения, очень важно учиться самообладанию.
Помните! Гипергидроз довольно часто сопровождает бронхиальную астму. Чтобы справиться с данной проблемой, нужно лечить основное заболевание. Если удастся минимизировать количество приступов, повышенная потливость пройдет.
источник
- Бледность
- Боль в грудной клетке
- Влажный кашель
- Возбужденность
- Кашель с мокротой
- Колебания артериального давления
- Насморк
- Одышка
- Ощущение сдавливания груди
- Поверхностное дыхание
- Потливость
- Приступы удушья
- Расширение вен на шее
- Свистящее дыхание
- Слезотечение
- Сонливость
- Спутанность сознания
- Сухой кашель
- Хрипы в груди
- Чихание
- Шумное дыхание
Астма — хроническое заболевание, которое характеризуется кратковременными приступами удушья, обусловленное спазмами в бронхах и отёком слизистой оболочки. Определённой группы риска и возрастных ограничений эта болезнь не имеет. Но, как показывает медицинская практика, женщины болеют астмой в 2 раза чаще. По официальным данным, на сегодня в мире проживает более 300 миллионов людей, больных астмой. Первые симптомы болезни проявляются чаще всего в детском возрасте. Люди пожилого возраста переносят заболевание намного сложнее.
Точная этиология этого заболевания пока неизвестна. Но, как показывает медицинская практика, причинами развития болезни могут быть как наследственные факторы, так и внешние раздражители. Очень часто этиологические факторы из обеих групп могут действовать совокупно.
Изначально следует выделить такие возможные факторы риска:
- наследственная предрасположенность;
- наличие аллергенов;
- избыточный вес, нарушенный обмен веществ.
К основным аллергенам, которые могут стать причиной астматического приступа, можно отнести следующее:
- перхоть и шерсть домашних животных;
- пыль;
- моющие средства для уборки в доме, стиральные порошки;
- продукты питания, которые содержат сульфит и его походные;
- плесень;
- табачный дым;
- некоторые медикаменты;
- инфекционные или вирусные заболевания.
Также спровоцировать приступ астмы могут такие недуги:
- воспалительные заболевания в бронхах;
- острые инфекционные заболевания;
- частый приём аспирина;
- длительный приём медикаментозных препаратов;
- сильно ослабленная иммунная система.
На начальном этапе симптомы астмы могут выглядеть следующим образом:
- кашель — сухой или с мокротой;
- одышка;
- втягивание кожи в области рёбер во время втягивания воздуха;
- поверхностное дыхание, которое ухудшается после физической активности;
- практически постоянный сухой кашель, без видимой на то причины.
По мере развития заболевания и во время самого приступа у больного могут наблюдаться такие симптомы:
- боль в области грудной клетки;
- учащённое дыхание;
- усиленное потоотделение;
- вздутие вен на шее;
- нестабильное артериальное давление;
- хрипы и ощущение сдавленности в грудной клетке;
- сонливость или спутанное сознание.
В некоторых случаях возможна кратковременная остановка дыхания.
В медицине выделяют 2 вида астмы, которые отличаются между собой по этиологии и симптоматике:
Бронхиальная астма, в свою очередь, имеет ещё несколько подвидов:
- астма напряжения;
- кашлевая астма;
- профессиональная астма;
- ночная астма;
- аспириновая астма.
На сегодня в официальной медицине принято различать четыре стадии развития бронхиальной астмы:
- имитирующая (переменная);
- лёгкая персистирующая;
- астма средней тяжести;
- тяжёлая персистирующая астма.
Само собой разуметься, что лечение этого заболевания на начальных этапах намного эффективнее и практически не составляет угрозы жизни ребёнку или взрослому человеку. Причинами развития первоначальных стадий может стать длительный контакт с аллергеном. Как правило, при исключении контакта и приёме соответствующих препаратов, симптоматика полностью исчезает.
Что касается последней стадии развития бронхиальной астмы, то здесь уже присутствует реальная угроза человеческой жизни. Если больному не будет предоставлена своевременная медицинская помощь, то не исключение летальный исход.
- приступ возникает не чаще, чем 2 раза в неделю;
- ночные приступы не чаще одного раза в месяц;
- обострения носят непродолжительный характер.
- клиническая картина проявляется не чаще одного раза в день;
- ночные приступы беспокоят больного чаще – 3–4 раза в месяц;
- возможна бессонница;
- нестабильное артериальное давление.
- приступы недуга беспокоят больного каждый день;
- частые ночные признаки заболевания;
- болезнь может существенно сказываться на жизнедеятельности больного.
- приступы ежедневные, по несколько раз на день;
- бессонница, частые припадки удушья ночью;
- больной ведёт ограниченный образ жизни.
На последней стадии заболевания чётко диагностируется обострение болезни. Нужно немедленно обратиться за медицинской помощью.
Среди всех возможных причин развития этого заболевания у детей или у взрослых, следует особенно выделить ацетилсалициловую кислоту, в простонародье аспирин. Чувствительность к этому медикаментозному средству наблюдается у 25% всего населения. Вследствие этого может развиться подвид бронхиальной астмы — аспириновая астма. Этот подвид заболевания характеризуется ярко выраженной клинической картиной и тяжёлым состоянием больного.
Следует отметить, что спровоцировать приступ астмы или астматический кашель может не только аспирин. Такое воздействие на организм может оказать практически любой препарат с похожим химическим составом. Стадии развития заболевания такие же, как и при общей клинической картине.
При аспириновой астме наблюдаются такие симптомы:
- приступы удушья;
- воспаление слизистой оболочки носа;
- образование полипов на слизистой носа.
У ребёнка аспириновая астма диагностируется крайне редко. В основной группе риска женщины 30–40 лет. Примечательно то, что изначально болезнь может проявлять себя в виде гриппа или ОРВИ. Поэтому пациенты не обращаются своевременно за медицинской помощью, что значительно усугубляет положение.
Этот подвид бронхиальной астмы считается наиболее распространённым среди людей. Впервые симптомы патологии проявляются ещё в детском возрасте и со временем могут только усиливаться. Основные проявления патологии:
Такая астма развивается из-за переизбытка в организме гистамина, который начинает более активно вырабатываться из-за воздействия аллергенов.
Чаще всего недуг развивается вследствие длительного воздействия на организм таких аллергических веществ:
- шерсть животных;
- дым – табачный, от фейерверков и прочее;
- ароматизированные вещества;
- пыль;
- пыльца растений и прочее.
Основная тактика лечения в этом случае – это принятие антигистаминных препаратов. Их назначает врач аллерголог или иммунолог. Самостоятельно «назначать» себе препараты запрещено, так как можно только усугубить общее состояние организма.
Признаки прогрессирования этого недуга проявляются, как правило, во время интенсивной физической нагрузки. У пациента отмечается затруднённое дыхание, сильный кашель. Максимально дыхательные пути сужаются через 5–20 минут после начала выполнения определённых упражнений. Лечение такого состояния сводится к тому, что пациенту необходимо будет пользоваться ингаляторами, чтобы контролировать возникновение таких приступов.
Основным признаком недуга является сильный кашель, который продолжается длительное время. Кашлевая астма очень тяжело диагностируется и сложно поддаётся лечению. Чаще всего спровоцировать прогрессирование патологии могут физические упражнения и респираторные инфекции.
Если у пациента неоднократно развивались приступы кашля, то необходимо незамедлительно обратиться к врачу для проведения диагностики. Следует пройти тест, который поможет определить наличие недуга – тест лёгочных функций.
Возбудители этого вида астмы располагаются непосредственно на рабочем месте человека. Чаще всего человек отмечает, что обострение заболевания у него развивается в рабочие дни, а в выходные симптомы уменьшаются.
Развитие такой астмы наблюдается у людей следующих профессий:
В случае развития этого заболевания, симптомы более интенсивно проявляются ночью, во время сна. Стоит отметить, что по статистике, большее количество смертельных случаев из-за астмы происходило именно ночью. Это обусловлено множеством факторов:
- снижением работоспособности лёгких во время сна;
- горизонтальным положением тела;
- нарушением циркадианного ритма и прочее.
- сильный кашель;
- затруднённое дыхание;
- свистящее дыхание.
Сердечная астма – это приступы удушья и одышки, которые возникают у человека вследствие застоя крови в лёгочных венах. Это состояние развивается при нарушении работы левых отделов сердца. Как правило, приступы развиваются после перенесённых стрессов, повышенных физических нагрузок или же в ночное время.
- нарушение оттока крови из лёгких;
- различные патологии сердца – хроническая аневризма сердца, острый миокардит и прочее;
- повышение артериального давления;
- нарушение мозгового кровообращения;
- инфекционные заболевания – пневмония, гломерулонефрит и прочее.
Факторы, которые повышают риск развития недуга:
- употребления алкоголя в большом количестве;
- постоянное переутомление;
- лежачее положение;
- стресс;
- введение в вену большого количества растворов.
- одышка. Человеку тяжело вдохнуть. Выдох же при этом продолжительный;
- из-за венозного застоя происходит набухание шейных вен;
- кашель удушливый и мучительный. Это реакция организма человека на отёк слизистой бронхов. Сначала кашель сухой, но позже начинает выделяться мокрота. Её количество незначительное и цвет прозрачный. Позже её объем увеличивается, она становится пенистой, и изменяет цвет на бледно-розовый (из-за примеси крови);
- бледность кожи;
- страх смерти;
- повышенное возбуждение;
- цианотичный оттенок кожи в носогубном треугольнике;
- выделение обильного и холодного пота.
На территории стран СНГ астма диагностируется у 10% детей. Наиболее часто заболевание диагностируется у ребёнка в возрасте 2–5 лет. Но, как показывает медицинская практика, недуг может поразить ребёнка в любом возрасте.
Следует отметить, что бронхиальная астма полностью не лечится. В некоторых случаях, в период полового созревания, у ребёнка могут исчезнуть симптомы. Но говорить о полном выздоровлении, в этом случае, нельзя.
В целом выделяют три формы этого заболевания у детей:
- атопическая;
- инфекционная;
- смешанного типа.
Как и в случаях развития недуга у взрослых, основным этиологическим фактором выступает аллерген. Это, в свою очередь, может быть все что угодно – пыль, шерсть домашних животных, моющие средства, цветение растений и медикаментозные препараты.
Симптомы астмы у детей таковы:
- за 2–3 дня до приступа – раздражительность, плаксивость, ухудшение аппетита;
- приступ удушья (чаще всего в вечернее или ночное время);
- кашель;
- повышенное потоотделение.
Приступы астматического кашля у ребёнка могут длиться от 2 до 3 суток. В период ремиссии ребёнок не жалуется на самочувствие и ведёт нормальный образ жизни.
Основной курс лечения при бронхиальной астме у ребёнка состоит из плановой терапии. Лечение должно проходить строго под контролем врача-аллерголога.
Взрослым важно понимать, что состояние ребёнка и период ремиссии зависит напрямую от них. Следует не только своевременно давать малышу необходимые лекарства, но и исключить попадание аллергена в поле жизнедеятельности малыша.
Что касается гипоаллергенного быта, то здесь следует придерживаться таких правил:
- книги и шкафы с одеждой должны быть закрыты;
- в доме не должно быть перьевых или пуховых подушек;
- следует свести к минимуму наличие мягких игрушек у малыша;
- убрать в недосягаемое место все средства для уборки и стирки;
- тщательно проводите уборку в доме, не допускайте образования плесени;
- если в доме есть домашние животные, то их следует купать и тщательно вычёсывать.
Соблюдение таких правил в доме и рекомендаций врача поможет свести к минимуму частоту острых приступов и астматического кашля у вашего ребёнка. Малейшие признаки астмы у детей требуют немедленной медицинской помощи.
Если женщина болеет астмой, в период беременности болезнь может обостриться или наоборот — наступит длительный период ремиссии. Но, как показывает статистика, такие случаи довольно редки — всего лишь 14%.
Что касается беременности при астме, то здесь различают только две формы этого недуга:
- инфекционная;
- аллергическая, но неинфекционного характера.
В первом случае этиологическим фактором выступают инфекционные заболевания верхних дыхательных путей. Относительно второй формы, можно сказать, что причиной развития недуга стали аллергены.
Во время беременности у женщины может наблюдаться такая клиническая картина:
- дискомфорт в горле;
- насморк;
- давящая боль в грудной клетке;
- шумное, поверхностное дыхание;
- бледные кожные покровы;
- кашель с незначительными выделениями мокроты.
В некоторых случаях у беременных женщин может наблюдаться повышенное потоотделение и синюшность кожных покровов.
По окончании таких симптомов, как правило, наступает астматический приступ. Это состояние человека, при котором симптоматика только ухудшается и приступ не прекращается 2–3 суток.
Но наибольшая опасность состоит не в этом. Некоторые женщины в период беременности отказываются от приёма препаратов, полагая, что это может навредить малышу. И крупно ошибаются. Отказ от приёма необходимых препаратов несёт прямую угрозу жизнедеятельности не только маме, но и малышу. Проще говоря, он может просто задохнуться ещё в утробе матери. Лечить астму нужно всегда, даже в период беременности.
Проще всего в период беременности лечить астму и поддерживать период ремиссии при помощи специальных ингаляторов. Это не несёт угрозы жизни и развитию плода. Кроме этого, нужно придерживаться правильного образа жизни и исключить контакт с аллергенами.
При диагностике этого заболевания очень важно выяснить, возможные причины, анамнез больного как личный, так и семейный. После этого больной направляется на инструментальную диагностику.
В стандартную программу диагностики входит следующее:
- спирометрия – тест на работу лёгких;
- пикфлоуметрия – исследования на определение скорости потока воздуха;
- рентгенография грудной клетки;
- тесты на выявление аллергии – для определения причины развития недуга;
- тест на определение концентрации оксида воздуха — это позволяет диагностировать воспаление верхних дыхательных путей.
Что касается лабораторных исследований, то врач может назначить общий и биохимический анализ крови. Это нужно для оценки общего состояния больного и измерения количества белых кровяных клеток.
Основные методы диагностики:
Только на основании полученных результатов врач может поставить корректный диагноз и назначить лечение взрослому или ребёнку. Стоит отметить, что исследования нужны не только для точной постановки диагноза, но и для выявления причины развития болезни. Самовольное лечение в домашних условиях или посредством народных средств недопустимо.
Полностью это заболевание не лечится. При соблюдении правильного образа жизни и рекомендаций врача можно только продлить период ремиссии и свести к минимуму частоту приступов. Изначально следует полностью устранить причину развития этого аллергического процесса.
Медикаментозная терапия подразумевает приём препаратов двух направлений:
- для блокировки приступов — антивоспалительные средства;
- для быстрого облегчения в период самого приступа – бронходилататоры.
К первой группе можно отнести оральные стероиды. Они могут быть в виде таблеток, капсул или специальной жидкости. Ко второй группе можно отнести бета-агонисты. То есть, ингаляторы от астмы. Ингаляторы должны быть всегда под рукой у человека, который болен бронхиальной астмой. Такие ингаляторы от астмы должны применяться вместе с ингаляционными стероидами.
В целом медикаментозная терапия подразумевает приём таких препаратов:
В среднем курс приёма данных медикаментов длиться от 3 до 10 дней. Но дозировку и частоту приёма назначает только лечащий врач.
Также лечение астмы у взрослых подразумевает приём препаратов для выведения мокроты при астматическом кашле и сеансы на небулайзере.
В случае развития сердечной астмы, следует незамедлительно вызвать скорую помощь. До её приезда необходимо удобно посадить больного, спустить его ноги с кровати. Лучше всего приготовить ему ножную горячую ванну, чтобы обеспечить достаточный приток крови к ногам. На нижние конечности накладывается жгут на 15 минут. Это поможет разгрузить малый круг кровообращения.
Лечение сердечной астмы проводят только в стационарных условиях. Медикаментозная терапия включает в себя назначение следующих препаратов:
- наркотические анальгетики;
- нитраты;
- нейролептики;
- антигистаминные;
- антигипертензивные.
Помните, что любое лекарство при астме следует принимать только по рекомендации врача и в обозначенной им дозировке.
По рекомендации врача и если позволяет состояние здоровья больного, лечение может проводиться в домашних условиях. Народные средства также следует применять только по рекомендации врача. Обусловлено это тем, что большинство таких средств не проверены, у больного может быть индивидуальная непереносимость некоторых ингредиентов.
Народные средства следует рассматривать как профилактические, а не в качестве основного курса лечения. Если же было принято решение о лечении в домашних условиях народными средствами, то лучше использовать настой из имбиря. Неплохо помогают в этом случае ингаляции с парами отварного картофеля.
Стоит отметить, что лечение сердечной астмы в домашних условиях недопустимо, так как это может привести к смерти пациента. Это заболевание является чрезвычайно опасным, поэтому лечить его нужно только в стационарных условиях.
Профилактики как таковой для предотвращения астмы, нет. Но можно свести к минимуму частоту приступов. Для этого следует применять на практике такие правила:
- регулярно проводить влажную уборку помещений, без использования моющих средств с запахом;
- книжные шкафы должны быть закрыты;
- если в доме есть домашние животные, то следует проводить регулярную дезинфекцию;
- постельное белье не должно содержать пуха, перьев. Лучше заменить его на синтетическое;
- в помещении должно быть минимум ткани и штор;
- всегда под рукой должен быть ингалятор для купирования приступа;
- вовремя лечить заболевания внутренних органов инфекционной и неинфекционной природы.
Применение таких несложных правил поможет существенно снизить частоту приступов и значительно облегчить жизнедеятельность человека. Но, следует понимать, что такого образа жизни человеку нужно придерживаться всю жизнь. Полностью этот недуг вылечить невозможно.
источник
Б ронхит – это патология нижних дыхательных путей, обусловленная воспалением слизистой бронхов. Комплекс симптомов, как и тактика терапии, зависит от формы и стадии процесса. Если кашель при бронхите присутствует всегда, то повышенная потливость (гипергидроз) выражена чаще при острой форме.
Причиной болезни чаще всего является инфекционное поражение. Возбудителями бывают:
- вирусы (адено-, рино-, энтеровирус и другие);
- бактерии, в том числе их кокковые разновидности;
- грибки (например, Кандида).
В подавляющем большинстве (до 80%) причиной ухудшения здоровья становятся именно вирусы. Воздействуя на фоне ослабленного иммунитета, они помимо прочего создают благоприятную среду для активизации условных патогенов. В таких случаях воспаление приобретает смешанный характер.
Грибки вызывают бронхит очень редко. Обычно это случается, когда защитные силы организма крайне снижены, как, например, у людей с врожденными или приобретенными иммунодефицитными состояниями, а также у онкобольных после лечения цитостатиками или лучевым методом.
Если говорить о факторах, которые могут вызвать воспаление бронхов, это:
- инфекционные патологии в верхних дыхательных путях;
- длительное пребывание в условиях загрязненного воздуха;
- привычка курить табак;
- аномалии строения бронхолегочных органов.
Высокая влажность кожи характерна для любых инфекционных заболеваний , особенно в острый период. Слабость и потливость при бронхите у взрослых и детей является одним из проявлений синдрома интоксикации – присутствие патогенных микроорганизмов повышает температуру тела, а для сохранения баланса организм выделяет через кожу много жидкости.
Это нормальная реакция, которая обусловлена физиологическим состоянием. Обильный пот не только поддерживает оптимальную температуру тела, но и способствует выведению из организма токсинов – продуктов жизнедеятельности патогенов.
В процессе лечения человек принимает препараты (например, антибиотики), которые также способствуют сильному потоотделению.
Явления гипергидроза при воспалении бронхов беспокоят днем и по ночам. Больше всего потеют подмышки, спина и грудь. Чтобы не нарушался водно-солевой баланс, рекомендуется обильное, теплое питье.
Повышенная влажность тела на фоне лечения способствует выздоровлению. Если потливость после бронхита продолжает сильно беспокоить, как у ребенка, так и у взрослого это может означать, что:
- Имеются «остаточные» явления, то есть токсины из организма выведены еще не полностью. Когда общее состояние не ухудшается, а симптомы патологии (кашель, слабость и другие) становятся менее ощутимыми, можно говорить о том, что полное выздоровление не за горами.
- Патология не ушла, возможен рецидив или осложнение. Такую ситуацию легко распознать по ухудшению состояния. Когда лечение проходит под наблюдением врача, он контролирует процесс. Если нет положительной динамики, доктор корректирует терапию. Это снижает риск рецидива и осложнений. Те, кто предпочитает самолечение, подвергают себя опасности.
Можно согласиться с фактом, что гипергидроз – малоприятное состояние и причина дискомфорта. Тем не менее, обильное выделение пота при лечении бронхита – явление нормальное и даже полезное. С ним не стоит бороться, его нужно стимулировать. Чем больше влаги, тем быстрее организм освободится от токсинов.
Дабы помочь ему в этом, рекомендуется принимать теплые отвары целебных растений:
- липы и калины;
- шиповника и мяты;
- ромашки и малины.
Маленькую ложку сухого сырья из аптеки заливают стаканом кипятка. Когда чай настоится и остынет до комфортной температуры, его можно пить.
Полезные отвары получаются из смеси трав (например, малины и мяты). Если добавить немного меда и кружок лимона, эффект будет сильнее, а организм получит дополнительную витаминную поддержку.
Хорошо помогает чай из трех растений. Чтобы его приготовить, нужно взять в равных частях траву душицы, малину (свежую или сушеную; когда нет ягод, можно заваривать листья), мать-и-мачеху. Все перемешать. Залить кипятком из расчета: одна чайная ложка на 200 мл воды. Настоять 20 минут. Чай необходимо употреблять горячим, поэтому пить маленькими глотками.
Используя травы в лечении, важно понимать, что они, как и медикаменты, являются лекарственными средствами. Поэтому следует посоветоваться с врачом по воду того, что именно, в каком количестве и сколько раз в день употреблять. Особо внимательными стоит быть людям, склонным к аллергии. А диабетикам нужно проявлять осторожность, применяя мед.

Чтобы потливость при бронхите не стала причиной новых проблем, важно:
- исключить возможность переохлаждения в связи с длительным пребыванием в мокрой пижаме и на влажном постельном белье;
- следить за состоянием кожи, ведь постоянное присутствие на ней потового секрета влечет риск раздражений и воспалений.
При острой форме бронхита показан постельный режим. В этот период необходимо:
- Соблюдать гигиену. Если, в силу состояния, человек не может принимать душ и ванну, следует протирать тело специальными салфетками, пропитанными антибактериальным составом. Особого внимания требуют подмышки и область паха, так как именно в складках кожи чаще всего возникают опрелости и раздражения ;
- Следить за температурой воздуха в спальне – она не должна быть слишком высокой. Обеспечить вентиляцию и приток кислорода поможет проветривание, главное – не создавать при этом сквозняков.
- Позаботиться о комфортной одежде. Она, как и постельное белье, должна быть из натуральных, гигроскопичных материалов. По мере намокания все следует менять. С этой целью нужно иметь рядом с кроватью запасную пижаму и комплект постельных принадлежностей.
Чем быстрее уйдет болезнь, тем раньше нормализуется потоотделение. Чтобы ускорить процесс, врачи назначают:
- иммуномоделирующие препараты;
- средства для разжижения и выведения мокроты;
- специальный массаж и комплекс лечебных упражнений (это поможет вернуть общий тонус и избежать застоя слизи в бронхах);
- курс физиотерапевтических процедур.
Острый бронхит, если его не лечить вовремя и правильно, может перейти в хроническую форму. Как вариант, возможен и целый ряд осложнений, среди которых:
- пневмония и бронхиальная астма;
- легочная эмфизема и другие.
Застойные процессы в бронхах и легких способствуют развитию состояний, угрожающих жизни.
Если в процессе лечения симптомы нездоровья не уходят, а усиливаются, необходимо срочно сообщить об этом врачу. При таких болезнях, как бронхит, осложнения развиваются очень быстро, ведь инфекция распространяется по организму, поражая другие органы и системы.
Тяжелое течение патологии чревато сепсисом (заражением крови). На фоне прогрессирующей дыхательной недостаточности нередко развиваются опасные сердечно-сосудистые дисфункции, которые сами по себе могут стать причиной смерти. Вот почему нельзя игнорировать тревожные симптомы ухудшения.
Чтобы избежать беды, необходимо выполнять все предписания врача. Если предложена госпитализация, нельзя отказываться. В особых случаях это спасает жизнь. Иногда счет идет буквально на часы, а помочь человеку можно только в условиях реанимационной палаты, где есть необходимое оборудование и врачи.
Бронхит сильно ухудшает состояние и самочувствие. Симптомы болезни, в числе которых гипергидроз, приносят дискомфорт. Если какие-то из них надо непременно устранять, то с повышенной потливостью бороться не стоит. Она помогает очищать организм и способствует скорому выздоровлению. По мере улучшения состояния процесс потоотделения вернется к норме.
источник
С точки зрения индивидуального предрасположения к бронхиальной астме выделяются три ее формы: а) эссенциальная, возникающая без всяких причин, б) симптоматическая (особенно при увеличении бронхиальных узлов) и в) рефлекторная (при заболеваниях носа, бронхов, гипертрофии миндалин, а также при желудочных заболеваниях).
Комби различал астму идиопатическую и астмоидный синдром.
Современные зарубежные авторы указывают на возможность существования так называемых астмогенных точек на слизистой носа и даже в мозгу.
Чаще всего приступ начинается ночью, что может зависеть от изменения тормозящего влияния мозговой коры, изменения состава воздуха, вегетативной регуляции и т. д. Свистящее дыхание слышно на расстоянии, грудная клетка вздута,- голос сиплый. Продолжительность приступа колеблется от 30-40 минут до нескольких часов и даже дней. Постепенно наступает облегчение, лицо принимает нормальную окраску, но часто сохраняет отечность. Нередко при этом дети старшего возраста начинают откашливать мокроту, вначале прозрачную, пенистую, а затем густую; ребенок понемногу успокаивается и часто засыпает даже днем. В большинстве случаев, приступам бронхиальной астмы предшествуют катары верхних дыхательных путей, имеющие ряд особенностей. Так, ринит нередко протекает почти без катарального отделяемого и выражается приступами чиханья; иногда перед астматическим приступом наблюдается сухой кашель, напоминая трахеобронхитический, или влажный.
При повторных приступах астмы нередко удается установить их своеобразные предвестники: появляется раздражительность, снижается аппетит, а иногда наступает и ряд вегетативных расстройств (сухость во рту, гиперемия склер, потливость, повышенная жажда, нередко полиурия). Повышенная жажда и полиурия в качестве предвестников, почти как правило, наблюдаются в ночное время, так же как и сами приступы астмы. Нередко отмечаются жалобы на ухудшение сна — сон делается неглубоким, прерывистым, а дети дошкольного возраста во сне проявляют большое моторное беспокойство, разбрасываются, вскакивают и т. д. Это указывает на снижение выносливости корковых клеток, на их торможение с подавлением регуляторных функций коры и оживлением подкорковой деятельности.
В анамнезе больных бронхиальной астмой необходимо обращать внимание на тот или другой характер предвестников, если таковые имеются. Чаще всего такими предвестниками являются катаральные изменения верхних дыхательных путей — насморк, кашель. Можно предположить, что возникающее при этом раздражение рецепторов слизистых носоглотки вызывает возбуждение привычного очага с исходом в астматический приступ.
Очень редко приступ астмы можно достоверно связать с пищевыми или пыльцевыми аллергенами.
При обследовании больного во время приступа или вскоре после него обращает на себя внимание высокий коробочный звук при перкуссии грудной клетки, а у старших детей — низкое стояние границ легких, особенно в нижних участках, с обилием сухих свистящих хрипов на всем протяжении легких. Эти явления держатся 2-3 недели и лишь постепенно исчезают; у детей, страдающих повторными приступами, эмфизематозное вздутие легких остается и после приступа. Благодаря своей податливости грудная клетка легко меняет свою форму: межреберные промежутки расширяются, верхние отделы делаются более выпуклыми, а при повторных приступах грудная клетка приобретает типичную бочкообразную форму.
Однако грудная клетка у страдающих астмой может иметь самые разнообразные деформации — сдавление с боков с выбуханием верхней части, уплощение с одной стороны с резко выраженным сколиозом и т. д. Особенно большие деформации развиваются при возникновении бронхиальной астмы на 1-2-м году жизни, когда грудная клетка бывает особенно податливой. Значительные деформации грудной клетки наблюдаются при наличии в анамнезе повторных или хронических пневмоний, на фоне которых постепенно возникают приступы астмы (особенно при рахите).
Аускультативные явления при бронхиальной астме, по всей вероятности, связаны со степенью спазма дыхательных путей. Можно думать, что отсутствие хрипов во время тяжелого приступа объясняется значительным спазмом мелких бронхов и бронхиол, что ведет к отсутствию поступления воздуха в дыхательные пути. При менее тяжелом приступе обычно, как говорилось выше, выслушивается много сухих свистящих хрипов, остающихся и вне приступа и определяемых общим названием астматический бронхит.
Бронхит вообще считается спутником бронхиальной астмы; он или предшествует астматическому приступу, или является его следствием. Иногда бронхит принимает затяжное течение, не поддаваясь лекарственной терапии. Кашель, усиливаясь в ночное время, носит несколько спазматический характер, но в типичный приступ астмы не переходит. При таких формах бронхита почти всегда наблюдается эозинофилия. Часто дети, страдающие таким бронхитом, имеют симптомы экссудативного диатеза. Такой бронхит чаще имеет периодический характер и наблюдается в раннем детском возрасте, т. е. в первые 2 года жизни. Тщательно собранный анамнез обычно указывает, что с течением времени у этих детей развивается типичная бронхиальная астма.
Так называемые вторичные бронхиты — это обычное состояние легких после повторных приступов астмы. В основе их лежит, во-первых, эмфизема, сопровождающая бронхиальную астму, и во-вторых, элементы неярко-выраженной интерстициальной пневмонии, что доказывается рентгеноскопией грудной клетки.
Вздутие легких является постоянным спутником бронхиальной астмы. Это наиболее постоянная и наиболее стойкая реакция легких на приступ бронхиальной астмы. Увеличиваясь во время приступа, эмфизема остается и в межприступном периоде, давая иногда стойкие и значительные изменения как в легких, так и в реакции сердечно-сосудистой системы.
Стойкость эмфиземы нельзя объяснить только периодическими острыми вздутиями легких во время астматического приступа. Гораздо большее значение имеет набухание стенок мелких бронхов и длительное сужение просветов бронхиол, что ведет к задержке воздуха в альвеолах, их вздутию и расширению, а также к потере эластичности легочной ткани с разрывом, межальвеолярных перегородок и образованием перибронхиальных инфильтратов, возникающих в результате лимфостаза и сосудистых расстройств.
У некоторых больных каждый приступ астмы сопровождается повышением температуры до 38° и больше, что нередко связано с обострениями хронического воспалительного процесса (хронический бронхит, пневмония, холецистит и т. д.). В ряде случаев оно, несомненно, связано с нарушением центральной терморегуляции.
У детей редко отделяется более или менее значительное количество мокроты; только в подростковом возрасте можно в мокроте обнаружить (да и то в тяжелых случаях) спирали Куршмана и кристаллы Шарко-Лейдена; чаще находят эозинофильные клетки. Возможно, что редкое обнаружение спиралей Куршмана, представляющих собой по существу слепки слизи из спастически сокращенных бронхиол, связано с изменением глубины дыхания и силы кашлевых толчков при наличии краевой эмфиземы легких.
Во время приступа в крови нередко обнаруживается эозинофилия (до 15-17%), но это вовсе не обязательно; нередко она наблюдается лишь в межприступный период, а во время приступов количество зозинофилов остается нормальным. Из других изменений в крови нужно отметить уменьшение числа лейкоцитов и иногда тромбоцитов и повышение РОЭ. Эти изменения принято расценивать как проявление анафилаксии.
В громадном большинстве случаев бронхиальная астма сопровождается более или менее выраженной интерстициальной пневмонией, что, конечно, отражается как на функции внешнего дыхания, так и на газовом составе крови. Показатели внешнего дыхания, наблюдаемые в динамике своего развития, во время приступов и в межприступном периоде позволяют сделать ряд выводов: во время приступа обычно определяется дыхательная недостаточность 2-й степени с гипервентиляцией в покое и увеличением минутного объема в среднем на 45,5% и уменьшением предела дыхания на-50% и резерва на 37%. В межприступном периоде дыхательная недостаточность принимает более стертую форму, при которой предел дыхания уменьшается в среднем лишь на 27%, а минутный объем — в среднем только на 12%. Повторные определения состояния внешнего дыхания указывают, что при значительном улучшении общего состояния упомянутые показатели все же остаются измененными, что также наблюдается и при хронических интерстициальных пневмониях без астмы.
Газы крови в межприступном периоде позволяют судить о довольно стойкой гиперкапнии венозной крови, а во время приступа — и о некоторой ее артериализации при относительно нормальном содержании газов в капиллярной крови. С развитием приступа гиперкапния венозной крови увеличивается параллельно тяжести приступа в среднем до 53 об.%, а кислород — до 11,7 об.%.
Для иллюстрации сказанного приводим следующие случаи.
Слава Б., 9 лет, поступил в больницу с кашлем, приступами удушья и с болями в груди. В возрасте от 6 недель и до 2 лет у него отмечались сильные проявления экссудативного диатеза (голова была сплошь покрыта коркой). До 1 года он дважды перенес пневмонию и бронхит, сопровождавшийся приступообразным кашлем, в возрасте 5 лет болел корью. Пневмониями болел в общей сложности 18 раз по 2-3 раза в год. Первый приступ бронхиальной астмы был отмечен в 2 года. Обычно приступы возникали по ночам, в холодное время года. С 5 лет положительная реакция Пирке. Мальчик возбудим, память у него снижена, отмечается нистагм, тикообразные движения лицевой мускулатуры, верхний симптом Грефе с увеличением перешейка щитовидной, железы, акроцианоз. Кожа сухая, с неравномерной пигментацией, явления нейродермита и мышечной гипотонии. Грудная клетка имеет бочкообразную форму с увеличением сагиттального и поперечного размера. Экскурсии легких снижены, межреберья широкие. Дыхание шумное, с втяжением уступчивых мест. Тоны сердца приглушены акцентом II тона на легочной артерии.
Рентгеноскопия грудной клетки обнаруживает двустороннюю эмфизему, широкие корни легких, грубую тяжистость легочной ткани. Сердце занимает срединное положение.
В крови — стойкая эозинофилия, а при обострениях — лейкоцитоз с нейтрофилезом. Показатели газов крови говорят о стойкой гиперкапнии венозной и капиллярной крови, а также гипоксемии венозной. Но при значительном ухудшении во время астматического приступа в венозной крови имелись гипероксия и снижение величины насыщения крови кислородом до 14,72% .
Со стороны внешнего дыхания имелось увеличение легочной вентиляции на 10 % и углубление дыхания на 66,6%. Но максимальная легочная вентиляция снижена на 50%, а резерв дыхания на 71%. Жизненная емкость снижена на 7,6%. При выписке из клиники, несмотря на значительное улучшение показателей внешнего дыхания, гиперкапния венозной и капиллярной крови оставалась почти без изменений. Повторное поступление через месяц с тяжелым приступом астмы, цианозом, периодическими приступами апноэ. В этот период определялась стойкая артериализация венозной крови при гиперкапнии венозной и капиллярной.
Почти у всех детей, страдающих бронхиальной астмой, имеются признаки расстройства вегетативного отдела нервной системы — красный и белый дермографизм, потливость, положительный глазо-сердечный рефлекс (замедление пульса при давлении на глазное яблоко на 12-14 ударов в минуту, запоры). Как правило, больные раздражительны, капризны, не всегда хорошо контактируют в коллективе (это особенно выражено, если приступы астмы начались в школе, в присутствии товарищей). Вынужденные пропуски занятий при частых приступах также влияют на настроение больного, особенно при снижении успеваемости. Все эти факторы должны учитываться детским врачом при организации лечения.
Изменения со стороны сердечно-сосудистой системы наблюдались рядом авторов у взрослых. Они заключались в снижении кровяного давления во время приступа и изменении электрокардиограммы в форме синусовой аритмии.
У детей, помимо того, во время приступа бронхиальной астмы наблюдалось уменьшение сердечной тупости с ослаблением тонов. При рентгеноскопии сердце имело характер срединного и капельного. При электрокардиографическом исследовании у большинства больных С. Г. Звягинцева наблюдала отклонение изоэлектрической оси сердца. В грудных отведениях почти у всех детей зубцы S и Т изменены, Теп снижен или двухфазен, Р и S в 1-м грудном отведении снижены. Все это свидетельствует о нарушении возбуждения в мышце правого желудочка. Н. А. Тюрин, изучая сердечно-сосудистые изменения при бронхиальной астме, определил те же сдвиги. При повторных приступах могут проявляться симптомы «легочного сердца», т. е. расширение сердца, систолический шум, иногда аритмия и даже экстрасистолия. Это иногда дает врачу основание для ошибочного диагноза порока сердца в стадии нарушения компенсации, тем более что и печень бывает нередко увеличена наряду с общей пастозностью.
Формирование легочного сердца при бронхиальной астме наблюдается далеко не во всех случаях и несравненно реже, чем при бронхоэктатической болезни. Генез его сложен, и правильнее всего наблюдаемые изменения отнести к вторичной или реактивной недостаточности сердечной мышцы, возникающей в результате биохимических сдвигов, связанных с недостаточным снабжением миокарда кровью (аноксия миокарда), а также с изменением скорости кровотока и развитием эмфиземы. Вполне возможно, что повышение уровня молочной и пировиноградной кислоты в крови при астме также способствует развитию ацидоза в миокарде. Периодические раздражения вагусного аппарата также не могут не отразиться на состоянии миокарда, снижая его тонус. Наряду с этим в малом круге наступает расстройство циркуляции, в результате чего страдает правое сердце, а также печень. К этому надо присоединить изменения в составе крови, создающие для сердца повышенную работу, что в дальнейшем может привести к гипертрофии сердца. Электрокардиограмма указывает на значительные изменения миокарда правого сердца. Особенно тяжело протекает бронхиальная астма при выраженных бронхоэктазиях с сердечно-легочной декомпенсацией во время приступа.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Бронхиальная астма – это заболевание, протекающее в хронической форме, затрагивающее органы дыхания, проявляющееся в приступах удушья, сипящем дыхании, а также хроническом кашле. В данном материале будут изложены главные признаки заболевания. Кроме этого будет уделено внимание и тому, каким образом не спутать их с признаками иных недугов. Своевременная диагностика астмы необходима для начала терапии и профилактики тяжелых осложнений недуга. Нередко поставить предварительный диагноз можно, лишь изучая состояние пациента на консультации терапевта. Самые главные и характерные признаки заболевания наблюдаются в периоды приступов.
Название «бронхиальная астма» имеет в своей основе греческое слово, обозначающее осложненное дыхание или удушье. Итак, название недуга напрямую говорит об одном из главных проявлений заболевания.
Признаки этого недуга варьируются на разных фазах течения заболевания.
Фаза предастмы характеризуется хроническим насморком аллергической природы, непродуктивным кашлем, не облегчающимся при использовании противокашлевых препаратов. Подобный кашель нередко развивается после излечения от острой респираторной вирусной инфекции (ОРВИ), воспаления легких или бронхита. Во время кашля больной может испытывать проблемы с дыханием. Приступы удушья на этой фазе развития заболевания еще не наблюдаются. Кашель, а также тяжесть дыхания мучают больного в темное время суток.
Как только заболевание перетекает в следующую фазу, главным его признаком становится приступ. Далее будет детально изложено течение приступа астмы.
Течение приступа может быть различным у разных больных. При этом и факторы, сопутствующие развитию приступа различаются. Если имеет место атопическая форма заболевания, то приступ провоцируется взаимодействием с аллергеном. Если имеет место инфекционно-аллергическая форма заболевания, то приступ может быть спровоцирован эмоциональным перенапряжением на фоне недуга органов дыхания, а иногда развивается без видимых причин.
Иногда перед приступом пациент ощущает зуд тела, истечение слизи из носа или давление за грудиной. Далее признаки приступа нарастают стремительно: пациент испытывает сильное давление за грудиной, тревожность, ему тяжело дышать. При появлении подобных признаков пациент обычно старается принять сидячее положение с упором на руки. Таким образом в процесс дыхания вовлекается дополнительная мускулатура. При увеличении силы удушья дыхание начинает сопровождаться сипами и хрипами, различимыми с нескольких метров. Дышать пациенту становится очень тяжело. Причем вдох сделать проще. В период приступа грудная клетка пациента увеличена в размерах, также как и вены, идущие от головы. Продолжаться приступ может самое разное время: от пяти минут, до нескольких часов. С течением времени процесс дыхания становится более естественным. По окончании приступа развивается кашель, сопровождаемый эвакуацией малого объема густой и очень прозрачной слизи. В некоторых случаях обрывки слизи похожи на цилиндры по форме дыхательных путей.
Развитие приступов заболевания всегда зависит от того, в какой форме протекает недуг. Если наблюдается инфекционно-аллергическая форма, признаки приступа появляются и развиваются плавно. Если же астма атопической формы, признаки развиваются молниеносно, тут же после взаимодействия с аллергеном.
Астматический статус – это наиболее сложная форма течения бронхиальной астмы
Астматический статус – это самые длительные и сложные приступы. При подобном приступе существует вероятность смертельного исхода. Наиболее сложно астматический статус проходит у людей преклонного возраста и у малышей.
Астматический статус может развиться под действием самых разнообразных факторов: заболевания органов дыхания, отказа от специальных медикаментов. Течение этого приступа происходит пошагово. Сначала ухудшается дыхание пациента, препараты перестают помогать, затем дыхание ухудшается очень значительно, дыхательная мускулатура «устает». Если срочно не начать лечение, астматический статус влечет за собой коматозное состояние и иногда летальный исход. Если обычный приступ астмы протекает слишком долго, а медикаменты, используемые ранее, не помогают, можно говорить о вероятности развития астматического статуса. В таком случае нужно срочно вызывать скорую помощь и везти пациента в стационар, пациент нуждается в консультации реаниматологов.
В эти промежутки признаки заболевания могут быть почти незаметны. Главные симптомы астмы – это сухой упорный кашель, жжение в глотке, редко ринит.
Если больной страдает астмой уже многие годы, закупоривание ветвей бронхиального дерева приходит в необратимую стадию, в связи с чем одышка может наблюдаться и в период между приступами.
Если у пациента присутствует хронический кашель, а также приступы нарушения дыхания, то подобное течение может указывать не только на астму, но и на иные заболевания. Также есть вероятность того, что пациент страдает сразу несколькими заболеваниями, признаки которых создают такую непростую общую симптоматику.
При подозрении на бронхиальную астму, заболевание следует различать с воспалением легких , воспалением бронхов в хронической или острой форме, с туберкулезом, неврологическими заболеваниями, сердечной недостаточностью, а также с попаданием в горло посторонних предметов.
Далее будет изложены самые часто встречающиеся симптомы этих заболеваний в виде таблицы:
| Наименование заболевания | Признаки заболевания | Особенности заболевания |
|---|---|---|
| Бронхиальная астма | Непродуктивный кашель, приступы удушья. Выделения малого количества слизи при очень тяжелом кашле. Слизь появляется после приступа, густая, стекловидная | Недуг проходит в хронической форме, облегчается течение при употреблении лекарств, увеличивающих просвет бронхов |
| Бронхит в острой и хронической форме | Главный признак заболевания – кашель. Выделение слизи в больших объемах, нередко с примесью гноя | Заболевание в острой форме протекает быстро. А в хронической форме может протекать очень долго. Может не слишком сильно увеличиться температура тела, а также появляются признаки воспалительного процесса в анализе крови. Не наблюдается изменение дыхания |
| Пневмония | Кашель нередко мучительный, с большим количеством слизи. Увеличивается температура тела, появляется одышка, не проходящая до выздоровления | Увеличение температуры тела, боль за грудиной, симптомы интоксикации организма |
| Туберкулез | Кашель слабый и не проходящий, нарушения дыхания не наблюдается | Температура тела увеличивается на очень долгий срок (больше двадцати дней), пациент худеет и плохо ест, сильно потеет во сне |
| Попадание постороннего предмета в органы дыхания | Кашель появляется вдруг, он достаточно сильный | Все симптомы пропадают после очищения органов дыхания от попавшего в них предмета |
Автор: Пашков М.К. Координатор проекта по контенту.
источник