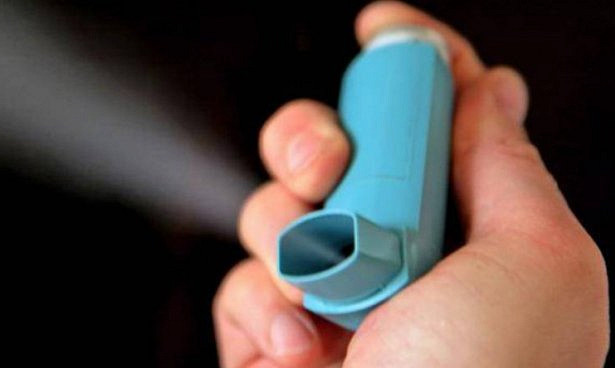
Лечение бронхиальной астмы всегда начинают с применения ингаляторов. Обусловлено это тем, что ингаляции при астме показывают высокую эффективность в борьбе с бронхоспазмами.
Препараты, используемые в ингаляторах, способствуют расширению бронхов и уменьшению отека слизистой. Благодаря этому удается избежать обострений, применив небольшие дозы лекарства.
Часто больным не объясняют правила пользованиями ингаляторами, а от этого зависит эффективность лечения. Кроме того, разнообразие методов ингаляции позволяет найти индивидуальный подход к терапии астмы.
Ингаляции при бронхиальной астме – это самый эффективный метод лечения. Главное – это способность приборов доставлять средство точно к очагу воспаления, что позволяет избежать системного влияния.
Кроме того, прямое влияние на бронхи дает возможность купировать удушье в самые короткие сроки, а также избавить от изнуряющего кашля, который довольно часто наблюдается у астматиков.
При других способах введения лекарство сначала подвергается биотрансформации в организме, некоторая часть его активных веществ нейтрализуется ферментами.
Помимо этого, распыление средства при ингаляции позволяет распределить его равномерным слоем и воздействовать на большую площадь пораженного органа.
Важное преимущество – возможность самостоятельного использования ингаляций маленькими детьми и пожилыми людьми. При правильной технике проведения манипуляции улучшение наступает после 1–2 использований.
Применение ингаляторов при бронхиальной астме – важная и необходимая часть лечения. Но всегда нужно помнить, что у каждого препарата есть свои противопоказания, и ингаляторы не исключение.
Все противопоказания или побочные эффекты связаны с воздействием активных веществ, входящих в состав используемых для процедуры лекарств.
Кроме того, есть состояния, при которых проводить ингаляцию просто запрещено. Например:
- легочные кровотечения, а также эпизоды кровохарканья, особенно если не установлена их природа;
- эмфизема легких;
- пневмоторакс;
- наличие болезней сердца и/или сосудов;
- гипертоническая болезнь разной этиологии;
- постинфарктное состояние;
- постинсультное состояние;
- повышение температуры тела – от 38,3 °С;
- индивидуальная непереносимость основного действующего вещества.
Также некоторые ингаляции не рекомендуется проводить больше 8 раз в сутки. Если интенсивность приступов астмы вынуждает часто проводить ингаляции, то нужно обратиться к доктору для коррекции базисной терапии.
- Воздушные: суть заключается в распылении вещества из баллончика при помощи сжатого воздуха. Обычно для этого используют муколитические или брохолитические средства.
- Паровые: самые доступные, т. к. для их проведения требуется только паровой небулайзер. Показаны для лечения острых респираторных инфекций трахеи и бронхов, терапии профессиональных заболеваний. Противопоказаны при полипозе слизистой оболочки дыхательных путей.
- Ультразвуковые: принцип основан на разбивании лекарственного вещества на микрочастицы. Часто для таких ингаляций используют бронхолитики. Показаны в основном для лечения астмы.
- Влажные: используется портативный ингалятор, лекарство распыляется без предварительного подогрева или иного воздействия. Используют в основном антигистаминные препараты, а также антибиотики, солевые растворы и бронхолитики.
- Тепловлажные: при проведении процедуры используются растворы, нагретые до температуры 39-43 °С. Обычно используются для улучшения мукоцилиарного клиренса. Вместо лекарства применяют минеральную воду.
- Инсуффляции: вдыхание сухих частиц лекарства, для этих средств используют специальные ингаляторы – инсуффляторы. Часто такие ингаляторы используют для лечения бронхиальной астмы в период обострения.
- Масляные: вдыхание частиц подогретого масла растительного происхождения. Минеральные масла использовать нельзя. При использовании этих ингаляций слизистая покрывается тонким слоем масла, защищающего от вредного действия факторов внешней среды. Нельзя применять людям, которые контактируют с пылью, т. к. пыль смешивается с маслом и происходит закупорка мелких бронхов.
Небулайзер преобразовывает лекарство в мелкодисперсную пыль, что позволяет в сочетании с равномерной подачей в равной степени распределить его между верхними и нижними отделами бронхов. Преимущества небулайзера:
- ингаляции можно проводить всем пациентами, вне зависимости от возрастной категории;
- при небулайзерной терапии дыхание должно быть нормальным, нет необходимости делать вдох глубже;
- возможность купировать астматический приступ за короткий промежуток времени, так как препарат сразу поступает в очаг воспаления;
- небулайзер можно использовать даже при тяжелом состоянии пациента;
- возможность использовать прибор самостоятельно;
- в емкость для лекарства можно поместить несколько средств одновременно;
- постоянная подача лекарства, пока работает компрессор.
Необходимо помнить о соблюдении чистоты прибора и его деталей: после эксплуатации небулайзера маску следует хорошо промыть асептическим раствором, а затем высушить.
Часто применяют этот прибор при бронхиальной астме во время прохождении курса лечения дома. Также рекомендуются периодические ингаляции людям, работающим в условиях повышенного загрязнения воздуха, для профилактики развития профессиональных заболеваний, к которым относится и астма.
Чтобы предотвратить нежелательные последствия ингаляций, перед использованием небулайзера стоит пройти обследование и проконсультироваться со специалистом. Самостоятельное лечение не рекомендуется.
При бронхиальной астме ингаляторы заправляются лекарством, которое назначил врач, с учетом тяжести состояния:
- легкое обострение: разовая ингаляция с применением бронходилататоров, для профилактики приступов и осложнений можно повторить процедуру через 4–5 часов;
- средней или тяжелой степени: 2-3 дозы с интервалом в 20 минут, повторение цикла – спустя 4–6 часов.
Если после небулайзерной терапии улучшения дыхания не наступило, то пациенту рекомендуется госпитализация в стационар.
Эти препараты назначают при легких приступах для облегчения дыхания. Такой эффект достигается за счет активации бета2-адренорецепторов, находящихся в стенках бронхов.
Под их воздействием актин и миозин — белки, отвечающие за сокращение мышц — не взаимодействуют друг с другом, и происходит расслабление гладких мышц бронхов.
В результате просвет дыхательных путей увеличивается, и дыхание восстанавливается. Из этой группы применяют для ингаляции такие вещества, как сальбутамол, салметерол, фенотерол и орципреналин.
Но также бронходилатирующим эффектом обладает ипратропия бромид, который блокирует мускариновые рецепторы в стенках бронхов.
Угнетение этих рецепторов препятствует проникновение ионов кальция внутрь клетки. Так как кальций вызывает сокращение мышц, его дефицит вызывает расслабление.
Для ингаляций применяют комбинированные средства, которые оказывают более выраженное действие. Например, препараты, содержащие фенотерол и ипратропия бромид, часто назначаются пульмонологами ввиду их эффективности для снятия приступов любой степени.
Для ингаляций применяются чаще всего только дексаметазон и триамциналон. Их противовоспалительный эффект обусловлен сужением мелких сосудов, при этом образование жидкости уменьшается, прекращается накопление в зоне воспаления лейкоцитов, уменьшается активность макрофагов, снижается продукция медиаторов воспаления.
Таким образом, глюкокортикостероиды снижают активность местного клеточного ответа иммунной системы, уничтожая центральное звено в патогенезе бронхиальной астмы.
Кроме того, используют лекарства, содержащие такие вещества, как флутиказон, будесонид и беклометазон. Применение этих препаратов в момент приступа астматику не поможет.
Но современные комбинации глюкокортикостероидов и бронходилататоров, применяемые в качестве базисной терапии, помогают избежать серьезных обострений и нормализовать дыхание.
Препараты этой группы предотвращают высвобождение из тучных клеток гистамина, который способствует развитию удушья и продукции мокроты.
В норме гистамин участвует в иммунных реакциях, изменяя тонус сосудов и привлекая другие иммунные клетки. Но в патогенезе астмы он является частью механизма развития аллергической реакции.
Во время приступа и при обострении заболевания эта группа препаратов не поможет, потому что гистамин уже успел выделиться. Поэтому астматики принимают эти медикаменты в профилактических целях.
На сегодняшний день только кромолин-натрий используется в терапии астмы.
Действие этих препаратов заключается в снятии отека и улучшении отхождения мокроты. Они особенно важны при астме, потому что из-за спазма и слишком вязкой консистенции секрет не выводится из бронхов.
Мукоцилиарный клиренс в бронхах при астме нарушен, и формируется вторичное воспаление. К муколитикам, применяемым посредством небулайзера, относятся ацетилцистеин.
Используется он только после консультации с врачом. Кроме того, препарат нельзя применять в моменты приступов астмы, потому что он усиливает бронхоспазмы.
Для проведения паровых ингаляций не нужен небулайзер. Для ингаляции этого вида достаточно выбрать емкость, которая хорошо держит тепло и не дает пару рассеиваться.
Паровые ингаляции нельзя проводить в период обострений и детям до 7 лет. Народная медицина предлагает много рецептов от астмы.
- С использованием листьев эвкалипта. Для этого берут 1 столовую ложку высушенных листьев и заливают 2 стаканами воды. Затем ставят на огонь, доводят до кипения и варят около 15 минут. После этого отвару необходимо настояться еще 15 минут. Рекомендуется вдыхать пар под полотенцем в течение 10–15 минут до 3 раз в сутки. Полный курс составляет 20 процедур.
- Ингаляции с аптечной ромашкой. Берут 2 столовые ложки высушенных цветков и заливают 250 мл кипятка, настаивают в термосе 2 ч. Перед применением подогреть и дышать паром под полотенцем в течение10–15 минут с частотой 1–2 раза в сутки. Курс длится до 14 дней.
- Настой мать-и-мачехи часто помогает снять спазм и способствует отхождению мокроты. Для ингаляции необходимо взять 1 столовую ложку высушенных листьев и залить 2 стаканами кипятка, затем настоять в течение 10 минут. Процедура проводится под полотенцем течение 10 минут до 2 раз в сутки на протяжении 10 дней.
Перед применением народных средств необходимо проконсультироваться с врачом, так как компоненты, входящие в их состав, могут привести к бронхоспазму, ведь многие цветы и травы являются мощными аллергенами.
Эффективность ингаляций при астме зависит от правильности ее проведения. Если это небулайзер или паровые ингаляторы, то особых сложностей нет.
Правда, стоит помнить, что при использовании глюкокортикостероидных растворов для ингаляций небулайзером при бронхиальной астме необходимо прополоскать рот после процедуры, так как возможно развитие грибковой инфекции.
Общие правила проведения ингаляций:
- дыхание должно быть ровным и спокойным;
- одежду следует выбирать свободную, чтобы не мешала дыханию;
- не допускается неправильное положение туловища;
- перерыв между ингаляцией и приемом пищи должен составлять 1 час, это же относится к физической нагрузке;
- после процедуры следует отдохнуть в течение 15-20 минут, в зимнее время — до 40 минут. В это время нельзя разговаривать, принимать пищу, курить или петь;
- при бронхиальной астме вдыхать нужно через нос, затем задерживается дыхание на 2 секунды и делается медленный выдох через нос;
- при одновременном использовании нескольких лекарств следует принимать во внимание их совместимость;
- перед манипуляцией прочистить дыхательные пути помогает дыхательная гимнастика;
- растворы готовятся непосредственно перед процедурой.
Соблюдение этих простых правил, а также простейших мер безопасности способствует большей эффективности процедуры и поможет избежать осложнений.
Несмотря на то что ингаляция считается очень простой процедурой, знание ее особенностей и правил проведения позволит добиться наилучшего результата в лечении и профилактике бронхиальной астмы.
источник

Бронхиальная астма — широко распространённый хронический недуг. Крайне трудно излечиться от данной болезни полностью. По этой причине больные вынуждены всегда принимать лекарства. Очень популярно лечение бронхиальной астмы ингаляциями.
Хорошо себя зарекомендовали ингаляции, которые делаются через небулайзер. Здесь медикамент трансформируется в небольшие частички, которые быстро и полностью проникают к бронхам. Небулайзерная терапия подходит как для лечения, так и для профилактики.
Небулайзер — особый прибор для астматиков. Он разбивает лекарство на молекулы, которые наподобие облака проникают к бронхам. При этом пищеварительный тракт не затрагивается. С помощью небулайзерной терапии удаётся добиться нужного эффекта: приступ удушья полностью снимается.
Небулайзер позволяет делать ингаляции при бронхиальной астме в условиях дома. Если потребуется, таким прибором удастся воспользоваться и при наличии иных патологий, связанных с органами дыхания. Это, к примеру, ангина, ларингит, фарингит, обычная простуда.
Небулайзер при астме зарекомендовал себя исключительно с положительной стороны. В число главных преимуществ данного устройства входят следующие:
- пресечение удушья происходит очень быстро;
- препарат рекомендуется применять в случае сложной формы астмы;
- во время ингаляции не требуется координировать дыхание;
- почти не затрагиваются другие системы и органы;
- если требуется, можно прибавить больше лекарства;
- прибор не вызывает сложностей в использовании.
Использование небулайзера в домашних условиях имеет свои особенности. Здесь крайне важно делать следующее.
- По завершении процедуры необходимо хорошо вымыть и просушить ёмкость для растворов, равно как и трубки с мундштуком.
- Ингаляционные глюкокортикостероиды для лечения бронхиальной астмы имеют очень высокую концентрацию. Поэтому после их применения следует прополоскать ротовую полость и ополоснуть лицо.
Проведение лечения таким способом, как ингаляции небулайзером, при бронхиальной астме рекомендовано в следующих случаях:
- невозможно другим способом доставить медикамент в дыхательные пути (к примеру, в детском возрасте и при немощности больного карманный прибор использовать сложно);
- работа лёгких нарушена очень сильно;
- имеется потребность в получении большой дозы медикамента, однако важно, чтобы в такой момент на организм было оказано наименьшее влияние;
- больной имеет астматический статус;
- имеется потребность в систематическом увлажнении слизистой носа и горла;
- астматические приступы продолжаются длительное время;
- по тем или иным причинам неудобно использовать иные ингаляторы.
Но в некоторых случаях такое устройство применять нельзя:
- чрезмерно пересушены слизистые;
- долгие приступы удушья;
- возраст младше семи лет;
- при потере сознания;
- не представляется возможности проверить периодичность вдохов и количество нажатий на ингалятор;
- требуется ввести в бронхи очень много лекарства.
Данный аппарат для астматиков предлагается в нескольких исполнениях.
- Ультразвуковой — жидкость превращается в аэрозоль под влиянием волны ультразвука, которую создаёт генератор.
- Компрессионный — препарат подаётся во время вдоха.
- Электронно-сетчатый — лекарство видоизменяется в аэрозоль под влиянием мембраны, которая вибрирует.
Оптимальный вариант удастся подобрать при наличии заболевания любой формы. Главное, предварительно проконсультироваться с врачем-пульмонологом.
Наверняка каждый человек, который страдает от бронхиальной астмы, желает знать, какой небулайзер лучше. Здесь важно понять, что зависит непосредственно от особенностей протекания заболевания и от того, каким лекарством дышит пациент. Поэтому прежде чем совершить покупку, нужно скрупулёзно изучить следующее:
- размер частиц препарата в аэрозольном исполнении;
- совместимость с разными лекарствами;
- возможность автономной эксплуатации;
- комплектация.
Внимание! На продолжительность ингаляции при бронхиальной астме небулайзером влияют особенности конструкции прибора. Чем изделие проще, тем меньше времени уйдёт на процедуру. В среднем данный процесс занимает от пяти минут до получаса.
Прежде всего, придаётся значение величине аэрозольных частиц. Этот момент крайне актуален, если предполагается применение ультразвукового устройства. Такое оборудование не имеет функции настройки размеров распыляемых молекул.
Доктора нередко используют специфические топические кортикостероидные препараты. В ультразвуковых установках их применять запрещено. Если в дыхательных путях есть инфекция, то такое оборудование тоже нельзя применять. Предварительно следует избавиться от инфекции. С этой целью принимаются антибиотики.
Специалисты рекомендуют покупать прибор, который позволяет получить молекулы величиной в два-шесть мкм. Они наиболее быстро попадают в верхние дыхательные пути. Более крупные или чрезмерно мелкие молекулы зачастую не проникают достаточно глубоко. В итоге не достигается требуемый эффект.
Когда устройство приобретается для ребёнка, оно обязательно должно комплектоваться респираторной маской. Она ограничит распыление состава вне обрабатываемого участка. Если болезнь протекает в сложной форме, то разумнее остановить выбор на приборе, который способен функционировать в автономном режиме.
Важно! Вне зависимости от надёжности прибора со временем его придётся заменить. Эксплуатационный срок составляет в среднем сто процедур. Чем этот показатель больше, тем в более крупную сумму обойдётся изделие.
При заболевании бронхиальной астмой терапия иногда длится долгие годы. Благо, смеси и растворы для ингаляций небулайзером предлагаются в очень широком ассортименте. Чтобы не допустить неприятных последствий, подбирать медикаменты следует с особой осторожностью. Чаще всего прописываются такие препараты:
- бронходилататоры (люголь, беродуал и другие);
- натрий хлорид в разбавленном виде;
- ИГКС (флутиказон, будесонид);
- регуляторы мембран тучных клеток;
- муколитики (флуимуцил, лазолван и другие);
- противомикробные средства (при обнаружении инфекции).
Предназначены для пресечения легкого приступа. Эффект быстрый, однако не длительный. Важно строго соблюдать инструкцию по применению.
Ингаляционные кортикостероиды при бронхиальной астме способствуют сокращению гипрерреактивности бронхов и улучшению работы лёгких. Рекомендованы в случае наличия патологии второй степени тяжести.
Признаны хорошим средством профилактики. В случае приступа малоэффективны. Могут назначаться для лечения детей.
Снимают отёк и помогают отойти мокроте. Подходят в качестве профилактической меры.
С помощью некоторых средств ингаляции разного вида при бронхиальной астме делать нельзя:
- папаверин, эуфиллин и схожие с ними продукты;
- составы, которые содержат различные масла;
- настойки трав.
Содовый состав можно применять исключительно после получения консультации у компетентного доктора. Если медикамент вскрыли более суток назад, то от его использования лучше отказаться. Разбавлять состав минералкой или кипячёной водой из-под крана запрещено. Это может привести к отёку слизистой.
Внимание! Неправильно подобранное лекарство может спровоцировать ухудшение состояние здоровья пациента.
Есть состояния, при наличии которых ингаляции делать запрещено:
- гипертония;
- очень высокая температура, причём без видимых на то причин;
- обострение (приступы случаются минимум два раза в неделю);
- в дыхательной системе развился гнойный абсцесс;
- нередко случаются кровотечения из носа или/и лёгких;
- есть болезнь, относящаяся к сердечной мышце.
Берегите себя и своих близких! Пожалуйста, обязательно поделитесь этим полезным материалом в социальных сетях, чтобы о нём узнало больше людей.
источник
Астма – тяжелое и опасное заболевание, при котором пациенту требуется как базовая, так и симптоматическая медикаментозная терапия. Ингаляторы при астме используются для купирования приступа, с их помощью также проводят и базовое лечение. Вдыхание целебных паров как метод прекращения астматического приступа применяется с древних времен. Современные ингаляторы легки в использовании, действенны и значительно облегчают жизнь человека, страдающего этим заболеванием.
Течение астмы характеризуется периодическими приступами удушья различной степени интенсивности, обусловленными бронхоспазмом и отеком дыхательных путей. При возникновении приступа астматику требуется срочная помощь, так как признаки удушья при её отсутствии нарастают, развивается дыхательная недостаточность.
Приступ характеризуется следующими признаками:
- экспираторная одышка;
- кашель с затрудненным отхождением мокроты;
- положение тела вынужденное, чаще сидя;
- кожа бледнеет, покрывается испариной;
- слышны хрипы, свист.
При затрудненном дыхании пациенту требуется немедленная помощь. Иногда у людей возникают симптомы-предвестники приступа: першение в горле, насморк, непродуктивный кашель, чувство стеснения в груди. В таких случаях можно, воспользовавшись ингалятором, предотвратить тяжелое удушье. При отсутствии своевременной и эффективной помощи затруднение дыхания может привести к тяжелым последствиям вплоть до летального исхода.
Лекарственные средства, используемые путем ингаляций при астме, показаны не всем пациентам. Противопоказаниями к их применению являются:

- гипертоническая болезнь;
- патологии сердца и сосудов;
- нарушения функционирования системы кроветворения;
- недавно перенесенный инфаркт;
- высокая температура;
- воспалительные процессы в области ротоглотки, губ;
- кровохарканье;
- непереносимость или высокая чувствительность к действующим веществам препарата.
Процедуру не следует проводить ранее, чем через 2 часа после еды, физических нагрузок. После ингаляции необходимо исключить вдыхание табачного дыма (даже пассивное).
При беременности, сахарном диабете, а также в случае необходимости применения ингалятора для лечения маленьких детей, препараты назначаются исключительно врачом с учетом всех возможных противопоказаний и ограничений.
В период между приступами больному астмой требуется лечение, направленное на устранение патогенетических факторов заболевания и снижение частоты приступов. Последние считаются крайне опасными, критическими состояниями, когда пациенту необходима срочная помощь. Времени ждать, когда на дыхательную систему подействует таблетка или инъекция, нет, тогда как с помощью ингалятора можно быстро снять спазм с бронхов. Средства для ингаляций проникают именно в очаг патологии, оказывая быстрое действие.
Ингаляторы при бронхиальной астме применяются как для основной терапии, так и для быстрого снятия приступа. Они отличаются по размерам, способу подачи лекарства, типу применяемого препарата.
Ингаляторы различаются по типу препарата. Все противоастматические лекарства делят на два типа: для купирования приступа и для основного лечения, профилактики новых приступов.
Поддерживающая терапия проводится при помощи:

- Беклометазон;
- Фликсотид;
- Бекотид;
- Ингакорт;
- Беклоджет;
- Беклазон Эко;
- Буденит;
- Пульмикорт.
Такие лекарства выпускаются в различных формах (суспензии, растворы для небулайзера, порошки).
Кромоны менее действенны, чем ИГКС, их основной эффект – устранение аллергических проявлений, воспаление с бронхов они снимают хуже. В список кромонов входят препараты под торговыми названиями Тайлед Минт и Интал. Сегодня их назначают все реже, так как ИГКС более удобны в использовании и обладают более выраженными лечебными свойствами при астме.
Для быстрого подавления приступа предназначены следующие препараты:

- Сальбутамол;
- Асталин;
- Вентолин;
- Фенотерол;
- Беротек;
- Саламол;
- Бриканил.
Это самые эффективные из бронходилататоров, относящиеся к группе бета-2-адреномиметиков короткого действия. Чаще всего такие лекарства применяются именно путем ингаляций. При таком введении они быстро влияют на проявления заболевания даже в низких дозах, при этом вероятность побочных эффектов минимальна. Ингаляция препаратами этой группы обеспечивает защиту от спазма бронхов, возникающего при физическом усилии, например, при беге.
Чтобы увеличить эффективность лечения, применяются комбинированные препараты. Хорошими средствами этой группы являются:

- Симбикорт Турбухалер;
- Фостер;
- Дуоресп Спиромакс;
- Ипрамол Стери-Неб;
- Беродуал;
- Серетид;
- Форадил Комби.
Астматический приступ могут спровоцировать: табачный дым, запыленность вдыхаемого воздуха, чрезмерное эмоциональное напряжение или физические нагрузки, переохлаждение и другие факторы. Следует по возможности избегать воздействия таких провоцирующих факторов. Кроме того, человеку с таким заболеванием необходимо все время иметь с собой лекарство для купирования симптоматики. Выходя из дома, нужно проверить наличие ингалятора. Также нужно точно знать название используемого препарата, чтобы при необходимости немедленно приобрести ингалятор в аптеке.
Ингаляции нельзя проводить слишком часто. Если используемый препарат не купирует приступы или они повторяются, следует проконсультироваться с лечащим врачом: возможно, необходимо заменить препарат или схему его применения.
Перед использованием ингалятора следует внимательно ознакомиться с инструкцией. После применения некоторых препаратов следует обязательно полоскать рот.
Ингаляторы весьма эффективны для купирования приступов астмы, правильное применение таких средств облегчает жизнь больного астмой.
источник
На занятии пациенты обучаются технике применения дозированных ингаляторов. В начале занятия одному – двум больным предлагается продемонстрировать технику пользования ингалятором. Как показывает практика, только единичные больные могли правильно продемонстрировать технику использования ингалятора. Как правило, больные делают одни и те же принципиальные ошибки: не делают предварительный выдох, не четко синхронизируют начало вдоха и нажатие на дно баллончика и т. д. После этого преподаватель рассказывает правильную технику ингаляций и сам её демонстрирует (с этой целью используется плацебо).
Важно, чтобы больные освоили правильную технику ингаляции:
- встряхнуть ингалятор;
- снять защитный колпачок;
- повернуть ингалятор вверх дном;
- сделать полный выдох через слегка сомкнутые губы;
- плотно обхватить мундштук ингалятора губами;
- начиная делать вдох, нажать на дно ингалятора и глубоко вдохнуть лекарство (при этом должно возникнуть ощущение, что лекарство не осталось во рту, а попало в бронхи);
- задержать дыхание на 10 секунд;
- сделать спокойный выдох;
- надеть на ингалятор защитный колпачок.
В настоящее время рекомендуется использовать пластиковые камеры – спейсеры, особенно тем, кто плохо синхронизирует вдох и нажатие на дно баллончика.
Правила пользования спейсером:
- удалить защитный колпачок, встряхнуть ингалятор и вставить его в спейсер;
- обхватить губами ротовой конец спейсера;
- нажать на ингалятор, чтобы лекарство попало в спейсер;
- глубоко и медленно сделать вдох;
- задержать дыхание на 10 секунд, затем выдохнуть через ротовой конец;
- повторить вдох, не нажимая на ингалятор;
- отсоединиться от спейсера;
- выждать 30 секунд, затем (при необходимости) впрыснуть вторую дозу аэрозоля и повторить все вышеперечисленные действия.
В конце занятия больных обучают проведению бронхолитического теста. Для этого предлагается тем пациентам, у кого имеется пикфлоуметр, провести трехкратное измерение ПСВ, при этом оценивая правильность выполнения маневра. Затем, при наличии сниженных показателей проводится ингаляция бронхолитического препарата (беротек или сальбутамол) с использованием спейсера. Повторное измерение ПСВ осуществляется через 15 минут и вычисляется прироста ПСВ. Если прирост скорости составил 15% и более, считается, что тест положительный, который свидетельствует о наличии у пациента бронхоспазма, что требует применения бронхорасширяющего средства. Всем пациентам рекомендуется проводить такой тест каждое утро, отмечая показатели на графике пикфлоуметрии для того, чтобы оценить степень бронхоспазма и необходимость применения бронхолитика.
- Основные группы препаратов, использующиеся в ингаляторах.
- Симптоматическая бронхолитическая терапия.
- Принципы подбора ингалятора.
- Применяемые дозы и симптомы передозировки.
ингаляторы дозированные: вентолин, беротек Н, атровент, беродуал Н;
дискхалеры: вентолин, серевент;
аэролайзер: форадил, небулайзер.
Для того чтобы слушателям были понятны механизмы действия бронхолитических препаратов, необходимо дать краткую информацию о механизмах регуляции тонуса бронхов у человека; рассказать о симпатическом и парасимпатическом отделе вегетативной нервной системы, о медиаторах адреналине и ацетилхолине и тех клинических эффектах, которые они вызывают при воздействии на бронхи и сердечно-сосудистую систему. Исходя из этих механизмов, приводятся сведения о группах бронхолитических средств, которые применяются на сегодняшний день.
Важно подчеркнуть, что при бронхиальной астме существует два вида лечения:
- симптоматическое, применяющееся главным образом для купирования приступа (симпатомиметики, холинолитики и ксантины);
- базовое – противовоспалительное (ингаляционные стероиды, антагонисты лейкотриеновых рецепторов и кромоны).
Обычно у пациентов сразу возникает множество вопросов по названиям препаратов. Надо сразу отвечать, не вдаваясь в подробности и не давая индивидуальных рекомендаций по лечению, так как это дело лечащего врача. Необходимо донести до каждого больного принципиальное отличие базисных противовоспалительных препаратов от бронходилататоров. Опыт показывает, что не весь материал, изложенный на предыдущих занятиях, одинаково хорошо усваивается всеми больными, поэтому надо чаще возвращаться к тем вопросам, которые вызвали непонимание с первого раза.
Больной должен знать, что подбирать лечение больному должен врач. Вредно пользоваться советами окружающих, т.к. существуют разные формы бронхиальной астмы и, соответственно, используется разное лечение. Однако, если трудно вовремя получить совет врача или при дефиците лекарств в аптеках, больные должны знать, какие ингаляторы являются взаимозаменяемыми.
Желательно, чтобы больные записали группы ингаляторов по механизму действия. Симпатомиметики: ФЕНОТЕРОЛ (беротек), САЛЬБУТАМОЛ (вентолин, саламол), ТЕРБУТАЛИН (бриканил).
Холинолитики: ипратропиум бромид – АТРОВЕН, ТРОВЕНТОЛ.
Комбинированный препарат: БЕРОДУАЛ, КОМБИВЕНТ.
Препараты продленного действия – САЛЬМЕТЕРОЛ (СЕРЕВЕНТ), ФОРМОТЕРОЛ (ФОРАДИЛ, ОКСИС), ТИОТРОПИЯ БРОМИД (СПИРИВА).
Понимание – какие ингаляторы являются взаимозаменяемыми – достигается путем тренинга. Эффект от применения дозированного ингалятора больной может самостоятельно оценить с помощью динамической пикфлоуметрии и бронхолитического теста.
На этом же занятии больным необходимо рассказать о бесфреоновых формах ингаляционных средств, о том, что в составе БЕРОТЕКА Н И БЕРОДУАЛА Н содержится другой носитель лекарства, который в отличие от фреона не разрушает защитный озоновый слой земли и имеет необычный запах, напоминающий алкоголь, хотя по механизму действия и эффективности не отличается от обычного беротека и беродуала. К использованию новых форм лекарств следует привыкать, так как на фреоновой основе препараты в ближайшее время выпускаться не будут.
Каждый больной использует индивидуально подобранную дозировку лекарственных препаратов. Важно подчеркнуть, что повышение кратности применения бронхорасширяющего препарата свидетельствует об обострении болезни или неадекватно подобранном лечении.
Основные побочные действия бронходилататоров:тахикардия, мышечный тремор, психомоторное возбуждение. Побочные действия больше выражены у симпатомиметиков неселективного действия: ИЗАДРИНА, АЛУПЕНТА, АСТМОПЕНТА. При проявлении таких эффектов желательно снизить дозу или поменять дозированный ингалятор.
Побочные действия атровента, связанные с его атропиноподобным действием, встречаются редко. Важно все время акцентировать внимание слушателей на соблюдении правильной техники ингаляций и наиболее частых ошибках при использовании дозированных аэрозолей:
- делают два нажатия ингалятора подряд, после этого вдыхая препарат один раз;
- не задерживают дыхание на вдохе.
Рекомендуется постоянно напоминать о том, насколько они правильно пользуются карманным ингалятором, ведь от этого зависит его эффективность.
Слушатели часто задают вопрос о том, существует ли привыкание к ингалятору и не может ли возникнуть ситуация, когда без него уже невозможно будет обойтись?
На этот вопрос следует отвечать следующим образом. Лекарства, которые находятся в ингаляторах, привыкания не вызывают. Другое дело, что течение бронхиальной астмы при неполном, неправильном лечении может быть таково, что постоянные обострения вынуждают больного прибегать к помощи ингалятора слишком часто. Частое использование ингалятора (больше 3-4 ингаляций в сутки) говорит о том, что контроль над астмой неполный, и является сигналом, что следует обратиться к врачу, чтобы пересмотреть программу лечения.
Другой частый вопрос: чем ингаляторы лучше других препаратов, например эуфиллина или теофедрина?
Эуфиллин и содержащий эуфиллин препарат теофедрин также относятся к препаратам, расширяющим бронхи, но применяются либо в виде инъекций (эуфиллин), либо таблеток (эуфиллин и теофедрин). Современные ингаляционные препараты попадают при ингаляции непосредственно в легкие. Вследствие этого:
- именно в легких создается высокая концентрация лекарства;
- они быстрее оказывают свое действие;
- концентрируясь в легких, эти препараты при правильном применении практически не оказывают влияния на другие органы.
Принятой таблетке, чтобы подействовать, надо попасть в желудок, там раствориться, всосаться, с током крови попасть в легкие – причем туда попадает только маленькая её часть, а основная масса разнесется по всему организму. Эуфиллин в инъекциях применяют для лечения приступа астмы, но эту процедуру, в отличие от ингаляции, сам больной выполнить не может.
Однако это не значит, что эти препараты в лечении бронхиальной астмы не стоит использовать. Эуфиллин в виде таблеток, особенно его пролонгированные (длительнодействующие) препараты (теопэк, теотард, ретафил и др.) успешно применяются для постоянной терапии астмы, однако при лечении острого приступа ингаляторы предпочтительнее. Ведь для того, чтобы таблетка оказала свое действие, требуется время.
На занятии демонстрируются различные формы доставки лекарственных бронхолитических препаратов. Так, препарат ВЕНТОЛИН (сальбутамол) выпускается в виде порошка. Упакованный в виде дисков, он называется ВЕНТОДИСК, вдыхается через специальное распыляющее устройство – ДИСКХАЛЕР. При использовании этого устройства необходим активный вдох, только при таком условии препарат попадет в легкие. Существует форма вентолина в таблетках, выпускаемая под названием ВОЛЬМАКС, для детей в дозе 4 мг, а для взрослых 8 мг. Применяется 2 раза в день.
Продленного действия лекарственный препарат САЛЬМЕТЕРОЛ выпускается как в виде ингалятора, так и в виде порошка – дискхалера. ФОРМОТЕРОЛ или ФОРАДИЛ — бронхолитик длительного действия, применяется в виде порошка, доставка которого осуществляется с помощью АЭРОЛАЙЗЕРА. Двукратный прием в течение суток помогает успешно контролировать бронхиальную астму.
В конце занятия пациентам рассказывается о принципах более интенсивной терапии бронхоспастического синдрома с помощью небулайзерного ингалятора, о понятии небулизации (способ превращения жидкой лекарственной формы с помощью струи воздуха или ультразвука в туманообразное состояние). Представляются жидкие лекарственные формы для небулайзерной терапии: БЕРОДУАЛ, АТРОВЕНТ, БЕРОТЕК, ВЕНТОЛИН – НЕБУЛЫ.
ЛЕЧЕНИЕ ХРОНИЧЕСКОГО ВОСПАЛЕНИЯ ПРИ БРОНХИАЛЬНОЙ АСТМЕ
- Бронхиальная астма – хроническое воспалительное заболевание.
- Базисное лечение бронхиальной астмы.
- Интал, тайлед, дитек – механизмы действия, правила приема, применяемые дозы.
- Необходимость и обоснованность глюкокортикостероидов при бронхиальной астме.
- Показания для использования таблетированных и внутривенных стероидов.
- Показания и необходимость использования ингаляционных стероидных препаратов.
Реквизит: спинхалер, интал, тайлед, турбухалеры, дискхалеры, изихейлеры; ингаляторы «легкое дыхание», активируемые вдохом, мультидиск.
Бронхиальная астма – это хроническое воспалительное заболевание бронхиального дерева. В отличие от других хронических заболеваний воспаление при бронхиальной астме аллергическое. Каждый больной, прошедший обучение, должен это четко понимать. Также как и при любом другом хроническом заболевании (сахарный диабет, гипертоническая болезнь), обязательно соблюдение определенных мероприятий практически постоянно.
Базисное лечение астмы включает использование двух групп препаратов:
- ДИНАТРИЯ КРОМОГЛИКАТ (ИНТАЛ), НЕДОКРОМИЛ НАТРИЯ (ТАЙЛЕД), ДИТЭК – комбинированный препарат динатрия кромогликата и фенотерола, а также ингибиторы лейкотриеновых рецепторов: МОНТЕЛУКАСТ И ЗАФИРЛУКАСТ.
- ингаляционные и таблетированные глюкокортикостероиды.
Натрия кромогликат – препарат, применяемый для базисного лечения бронхиальной астмы. Он обладает мембраностабилизирующим действием (стабилизирует мембраны тучных клеток). Препарат выпускается в виде капсул, содержащих порошок интала, дозированного аэрозоля, глазных капель и капсул для перорального применения. Для ингаляций используют порошковую форму с помощью устройства СПИНХАЛЕР и ингаляторы с дозированными аэрозолями. Препарат эффективен при атопической астме и астме физического усилия. Если больной не находится в состоянии стойкой ремиссии, за 15-20 минут до приема интала необходимо сделать вдох бронходилятатора. Больным необходимо объяснять, что ИНТАЛ не применяется для снятия бронхоспазма.
Дитек(фенотерола гидробромид + динатрия кромогликат) комбинированный препарат, обладающий одновременно бронхолитическим и противовоспалительным действием. Применяется как для купирования приступа удушья, так и для профилактического лечения. Используется по 2 дозы 4 раза в день.
Тайлед (недокромил натрия) – препарат близкий по своей структуре к динатрию кромогликату, но обладающий более высокой противовоспалительной активностью. Выпускается в форме аэрозоля. Применяется по 2 дозы 2 раза в сутки.
Препараты зафирлукаст (АКОЛАТ) и монтелукаст (СИНГУЛЯР) выпускаются в таблетках и применяются в зависимости от степени тяжести течения бронхиальной астмы, чаще по 1 таблетке 2 раза в день. Они не являются гормональными препаратами.
По вопросам назначения гормональных препаратов всегда возникает множество вопросов. Часто назначение глюкокортикостероидов вызывает противодействие со стороны пациентов. Наиболее частые причины, которые называютпациенты: «Если я начну применять гормоны, то
- окажусь привязанным к ним на всю жизнь и без них обходиться не смогу;
- растолстею;
- возможно развитие различных осложнений;
- не смогу оставаться нормальной женщиной, родить полноценного здорового ребенка;
- их прием скажется на моих мужских способностях».
И вытекающее из всего этого заблуждение – «Моя болезнь еще не так тяжела, и я вполне могу обходиться без гормонов». В основе подобного страха лежит незнание.
Прежде чем говорить о гормональных препаратах, необходимо рассказать больным о том, что гормоны вырабатываются в организме человека железами внутренней секреции и регулируют нормальное течение всех жизненных процессов. Избыток или недостаток разных гормонов приводит к тяжелым заболеваниям. Недостаток инсулина ведет к сахарному диабету, при избытке гормонов щитовидной железы развивается одна из форм зоба.
Из всех многочисленных видов гормонов, вырабатываемых организмом, для лечения бронхиальной астмы используется только одна группа – синтезируемые в надпочечниках КОРТИКОСТЕРОИДЫ. Глюкокортикоидные гормоны являются важнейшим средством лечения бронхиальной астмы, поскольку обладают мощным противовоспалительным действием. Здесь важно напомнить слушателям, что в основе астмы лежит воспаление. Необходимо продемонстрировать плакат и показать, что происходит с бронхами во время приступа бронхиальной астмы: сужение просвета за счет спазма, отека и образования секрета. На все компоненты воспаления гормоны оказывают влияние, поэтому их широко применяют в лечении астмы. В настоящее время рекомендуют использовать гормональные препараты уже на самых ранних стадиях заболевания, так как на поздних стадиях, несмотря на высокие дозы препаратов, не удается достичь желаемого результата. Причиной этого является гипертрофия мышц стенок бронхов на поздних стадиях течения бронхиальной астмы. Следовательно, целью лечения является предупреждение развития этих процессов путем длительного и эффективного снижения интенсивности воспаления в бронхах.
источник
Показания: приступ бронхиальной астмы.
1) снять с баллончика защитный колпачок, повернув баллончик вверх дном;
2) баллончик хорошо встрянуть;
4) баллончик с аэрозолем взять в руку и обхватить губами мундштук;
5) сделать глубокий вдох и одновременно сильно нажать на дно баллончика: в этот момент выдается доза аэрозоля;
6) задержать дыхание на несколько секунд, затем вынуть мундштук изо рта и сделать медленный выдох (если глубокий вдох в результате тяжести состояния больного невозможен, то первая доза аэрозоля распыляется в полости рта);
7) после ингаляции надеть на баллончик защитный колпачок.
Количество доз аэрозоля определяет врач. После вдыхания глюкокортикоидов больной должен прополоскать рот водой для профилактики развития кандидоза полости рта.
Оксигенотерапия (лат. «oxygenium» —кислород; греч. «therapeia» — лечение) — применение кислорода в лечебных целях.
Оксигенотерапию можно осуществлять ингаляционным и неингаляционным методами.
К неингаляционным методам относятся введение кислорода в желудочно-кишечный тракт в виде кислородных коктейлей, прием кислородных ванн; также возможно местное применение при анаэробной инфекции, трофических расстройствах.
Наиболее часто применяется ингаляционный метод введения кислорода. Использование кислорода таким методом оказывает ощутимую помощь больным с тяжёлой одышкой, особенно — с одышкой в покое.
Перед применением кислорода таким методом необходимо убедиться в проходимости дыхательных путей.
Показания: острая или хроническая дыхательная недостаточность, сопровождающаяся цианозом (синюшным оттенком кожи и слизистых оболочек), тахикардией (сердцебиением), снижением парциального давления кислорода в крови.
Для лечения применяют кислородную смесь, содержащую от 40 до 80% кислорода. При отравлении угарным газом применяют карбоген (смесь, содержащую 95% кислорода и 5% углекислого газа); при отёке лёгких кислородную смесь барботируют через пеногасители (50-96% раствор этилового спирта или 10% спиртовой раствор кремнийорганического соединения антифомсилана).
Нельзя использовать чистый кислород, так как он может угнетать дыхательный центр, вызвать ожог дыхательных путей и, кроме того, оказать токсическое действие на организм человека, проявляющееся сухостью во рту, болью в грудной клетке, судорогами, потерей сознания.
Существуют следующие ингаляционные способы подачи кислорода:
1. Подача кислорода через носовые катетеры — кислород подаётся из хранящегося в специальном помещении баллона со сжатым кислородом по системе металлических трубок, проведённых в палату (так называемая централизованная подача кислорода). Для увлажнения кислород пропускают через воду с помощью аппарата Боброва. Кислородный баллон ёмкостью в 40 л и давлением в 150 атм. окрашен в синий цвет и имеет надпись «Кислород медицинский». Больному кислород подают под давлением 2-3 атм., поэтому к баллону присоединён специальный редуктор с двумя манометрами, один из которых показывает давление в баллоне, второй — давление кислорода на выходе из редуктора, т.е. давление кислорода, подаваемого пациенту.
2. Подача кислорода через маску. При накладывании на лицо маска должна закрывать рот и нос. Маска имеет вдыхательный и выдыхательный каналы. Тубус вдыхательного канала соединён с дыхательным мешком из тонкой резины, в котором во время выдоха накапливается кислород, а при вдохе кислород активно засасывается лёгкими. Для увлажнения кислород пропускают через воду с помощью аппарата Боброва.
3. Подача кислорода через аппарат искусственной вентиляции лёгких (ИВЛ). В этом случае подачу кислорода осуществляют посредством интубационной трубки.
4. Гипербарическая оксигенация или оксигенобаротерапия (греч. «barys» — тяжёлый), — лечебно-профилактический метод насыщения организма кислородом под повышенным давлением. Сеансы гипербарической оксигенации проводят в специальных барокамерах. Барокамера представляет собой герметически закрывающееся помещение, в котором может быть создано искусственно повышенное давление воздуха (газов). Габариты барокамеры и оборудование обеспечивают возможность длительного пребывания в барокамере нескольких больных. В пульмонологии оксигенобаротерапию применяют в комплексном лечении гнойно-обструктивных заболеваний лёгких.
источник
Ингалятор от астмы: виды, названия, как действуют и как правильно применять при бронхиальной астме.
Людям, страдающим частыми приступами астмы стоит всегда иметь при себе ингалятор.
Приступ астмы – это состояние организма, при котором ощущается острая дыхательная недостаточность и необходима экстренная помощь. При астматическом приступе человек испытывает сильные спазмы дыхательных путей и удушье. Таблетки, сиропы или уколы не помогут оперативно снять приступ. Здесь справиться сможет ингалятор от астмы, который отправляет лекарственное средство непосредственно на дыхательные пути и в систему бронхов.
Перед приобретением ингалятора, необходимо проконсультироваться с врачом.
Ингаляторы пользуются большой популярностью, как у взрослых, так и у детей, они просты в использовании и безопасны.
Ингаляторы при бронхиальной астме – незаменимая вещь для страдающего таким недугом человека. Прибор обеспечивает моментальную доставку лекарств, снимающих спазмы в дыхательные пути, чем снимает приступ. На данный момент представлено огромное количество ингаляторов разных видов, которые обладают своими плюсами и минусами.
Комлект спейсера включает в себя специальные клапаны, они крепятся к корпусу прибора. Лекарства подаются только при вдохе, на момент выдоха, подача вещества блокируется. Такая система позволяет более экономно расходовать лекарства, а также очень удобны для лечения малышей, которые еще не могут самостоятельно контролировать процесс своего дыхания. При помощи спейсера лекарственное вещество попадает в дыхательные пути ребенка в независимости от его дыхания. Если говорить о недостатках такого ингалятора, то это больший размер, чем карманный ингалятор, поэтому не всегда удобно брать его с собой.
Хорошо подходит для лечения детей, как как им еще сложно контролировать дыхание.
Небулайзером называют ингалятор, который характерен наиболее эффективным распространением микстуры на внутренние органы дыхания. Равномерно распределяясь, раствор попадает в самые дальние части дыхательных путей, что дает отличный и профилактический эффект.
Размер небулайзера позволяет использовать устройство только дома.
Однако, такой ингалятор не станет спасением для астматиков с частыми приступами, так как его размер не позволит брать его с собой, чтобы применить моментально при удушающем приступе. Небулайзер отлично подходит для домашнего использования, в целях лечения, а не снятия приступа. Прибор бывает компрессорным и ультразвуковым, в этом случае, вещество распыляется посредством специальной мембраны, которая колеблясь, заставляет лекарство распыляться. Качество и скорость лечения напрямую зависит от вида небулайзера.
Единственный минус портативных небулайзеров – завышенная цена.
Дозированный жидкостный ингалятор позволяет применять разные аэрозоли. Из плюсов – доступная цена и простота использования. Если говорить о минусах, то здесь их гораздо больше. Во-первых, лекарство попадает в дыхательную систему исключительно на вдохе, а это требует определенных навыков от больного. Во-вторых, часть содержимого ингалятора остается во рту, в результате чего вещество попадает в ЖКТ, что может привести к неприятным побочным эффектам. Поэтому стоит обратиться к врачу, чтобы получить рекомендацию по дозировке.
Жидкостный ингалятор удобно брать с собой, и можно приобрести по доступной цене.
Порошковый ингалятор хорош тем, что доза лекарства в сухом виде попадает в необходимом количестве именно в дыхательные пути, не оседая в ротовой полости. Эффективность на хорошем уровне, и довольно простые правила эксплуатации. Отрицательная сторона – высокая стоимость в сравнении с другими ингаляторами.
Более эффективное лечение, но довольно высокая стоимость.
Такие ингаляторы действуют при помощи стероидных веществ широкого действия. Такие средства помогают избавиться от отечности и воспаления посредством гормонов адреналина. Данные ингаляции назначаются только врачом и только после проведения терапии более щадящими средствами. Лекарства на основе гормонов не проникают в кровь, что позволяет избежать сильного побочного действия и нарушения обмена веществ.
Гормональные ингаляции следует принимать только по рекомендации врача.
Многократные лабораторные исследования позволили определить ошибки, которые свойственны астматикам и что приводит к снижению качества лечения. Например, при использовании ингалятора, больной не может сделать этого на вдохе, в то время, как именно при этом действии вещество в гораздо большем количестве попадает в легкие. Исследования позволили разработать устройства для ингаляции, которые активизируются на вдохе. То есть ингалятор сам способен определить, когда нужно осуществить выброс лекарственного вещества.
Каждый ингалятор имеет свои лекарства и способ воздействия. Одни применяются для снятия острых приступов, другие для длительного курса терапии. Одни вещества со временем замещают другими и их перечень довольно большой. Наиболее часто врачи назначают следующие препараты:
- Фликсотид и Симбикорт;
- Бекотид;
- Сальбутамол;
- Ингакорт, Бенакорт.
Одни ингаляторы обладают противовоспалительным свойством, то есть помогают избавиться от самой причины болезни. Другие обладают бронхорасширяющим действием, то есть обладает моментальным снятием удушающего приступа.
Также и аллергическая реакция может проявляться удушающими спазмами.
Для лечения астмы применяются средства разных по действию групп:
- Симпатомиметики, такие как Тербуталин, Левалбутерол, Пирбуретол и Сальбутамол, они оказывают расширяющее воздействие на бронхи и стимулируют их.
- Блокаторы группы М-холинорецепторных. Сюда относятся Ипратропий и Атровент, которые помогают расслабить бронхи.
- Аминофиллин и Теофиллин относятся к метилксантиновой группе. Они действуют посредством блокировки ферментов, расслабляющих бронхи.
Поэтому стоит внимательно изучать состав лекарства в аэрозоле, для чего стоит тщательно ознакомиться с содержимым аэрозоля.
Для ингаляторных процедур масса средств, самые популярные из них – Сальбутамол илиСимбикорт. Они занимают лидирующие позиции, так как наиболее быстро позволяют избавиться от мучительных симптомов и можно применять не только взрослым, но и детям. Чтобы избежать побочных действий, больной должен обучиться правильному пользованию ингалятором у специалиста.
Кроме средств, перечисленных выше, существуют и другие, менее популярные, но ничуть не менее действенные:
- Атровент;
- Сульфат магния;
- Флуимуцил;
- Беротек и Берудуал;
- Лазолван и другие.
Также, иногда можно делать ингаляцию при помощи минеральной воды, например, Нарзан, или физраствора. Этот безвредный вариант чаще всего применятся для детей либо, больными, с непереносимостью лекарственных веществ.
Применение физраствора рекомендуется для детей или больным, с непереносимостью веществ в составе лекарства.
Как и любое другое лекарственное средство, ингалятор имеет ряд противопоказаний. Имеется ввиду не вид устройства, а лекарственные препараты, которые в нем используются. Итак, применение ингаляторного лечения недопустимо в следующих случаях:
- Заболевания легких, такие как пневмоторакс, эмфиземы, а также кровотечения, кашель кровью.
- Болезни сердечно-сосудистой системы.
- Сбой функционирования кроветворения.
- Гипертония.
- Людям, недавно перенесшим инфаркт или инсульт.
- Индивидуальная непереносимость препаратов в составе ингалятора.
- Не все лекарства можно использовать при диабете, беременности, а также лечить детей до двух лет. Нужно проконсультироваться с врачом, чтобы он назначил безопасное лечение.
Также ингаляцию рекомендуется проводить не раньше, чем через 2 часа после зарядки или приема пищи. После процедуры не допускается курение (пассивное в том числе). Оптимальным вариантом будет, если проводить ингаляцию и последующие полчаса под присмотром врача.
Перед тем, как начать пользоваться ингалятором, стоит внимательно изучить инструкцию и проконсультироваться с врачом, какой лучше подобрать ингалятор. Это даст возможность получить наиболее качественное лечение.
Правила использования ингаляторного устройства, которое применяют при частых приступах, выглядят следующим образом:
- Перед началом процедуры необходимо как следует прополоскать рот, чтобы избавиться от возможных остатков еды.
- Далее нужно снять защитный колпачок с аэрозоля и интенсивно встряхнуть его.
- Теперь нужно выдохнуть и плотно обхватить загубник губами.
- Необходимо вдыхать лекарственный препарат и нажимать на кнопку ингалятора одновременно.
- Мундштук вынимается изо рта и необходимо задержать дыхание секунд на десять.
- Теперь можно выдыхать воздух и плотно закрыть баллончик.
Применяя ингалятор нужно крепко держать мундштук губами.
Стоит помнить, если лекарственные вещества, которые используются в ингаляторах, не снимают симптомы и пациенты не становится легче после процедуры ингаляции, нужно обратиться к врачу. Специалист, в свою очередь, должен скорректировать лечение, произвести замену препаратов и следить за состоянием своего подопечного. Также необходимо отметить, что неправильное применение устройства может привести к побочным эффектам, которые не лучшим образом могут сказаться на здоровье человека. В такой ситуации выписывается другое лекарство, а пациент проходит повторное обучение правилам пользования ингалятором.
Необходимо ответственно относиться к своему здоровью, неумение пользоваться ингалятором может стоить не только здоровья, но и жизни.
источник