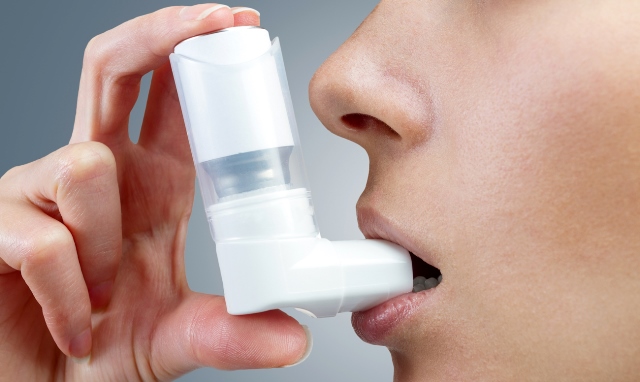
На сегодняшний день, для облегчения приступов, разработаны всевозможные лекарства от бронхиальной астмы, но назначить их может только врач. Так как важно разбираться во всех группах и понимать, какие препараты для лечения будут лучшим выбором для конкретного пациента. Рассмотрим основные группы лекарств и их особенности.

- своевременная профилактика болезни;
- прием симптоматических средств для быстрого устранения проявлений болезни;
- препараты от бронхиальной астмы для нормализации дыхания;
- средства, экстренно купирующие астматический приступ;
- выбор препаратов, которые при минимальном применении дают стабильный эффект и практически не имеют побочных эффектов.
Только врач может определить схему из нескольких препаратов. Комплексная терапия подразумевает использование средств различных групп, поэтому важно, чтобы подбор конкретных лекарств от бронхиальной астмы осуществлял специалист, ведь многие группы часто между собой несовместимы.
Различают 4 стадии бронхиальной астмы, каждая из которых имеет свои подходы к лечению. Принята следующая классификация:
- I стадия — это самая легкая ступень болезни, которая даже не требует длительного лечения. Больной употребляет только препараты кратковременного действия (например, аэрозоль или спрей от бронхиальной астмы) для снятия редких приступов.
- II стадия — базисная терапия подразумевает применение гормональных ингаляционных средств. Если они противопоказаны или неэффективны, назначают теофиллины и кромоны.
- III стадия — для нее характерно использование комбинаций бронхорасширяющих и гормональных средств.
- IV стадия — наиболее выраженная ступень бронхиальной астмы. При ней нужно принимать не только ингаляционные формы гормонов и бронхорасширяющих средств, но и таблетированные гормональные препараты.
Под базисными препаратами подразумевают те противоастматические средства, которые необходимо принимать больному каждый день на протяжении длительного срока. Они не только купируют возможные приступы, но и облегчают общую картину заболевания, подавляют развитие астмы.
Базисные лекарственные препараты снимают воспаление в бронхах, борются с отеками, уменьшают аллергические симптомы. К этой группе препаратов можно отнести глюкокортикоиды, антигистаминные, антилейкотриеновые препараты, бронхолитики, кромоны.
Рассмотрим эти противоастматические препараты подробнее.
К гормональным базисным средствам относят такие препараты:
- Кленил;
- Синтарис;
- Симбикорт;
- Фликсотид;
- Буденофальк;
- Сальмекорт;
- Серетид;
- Симбикорт Турбухалер;
- Альдецин и др.
Львиную долю базисных средств для лечения бронхиальной астмы составляют негормональные препараты, такие как:
Эти препараты сделаны на основе кромоновой кислоты. Широкий ряд средств включает такие лекарства:
- Кромогексал;
- Кетотифен;
- Кетопрофен;
- Кромогликат натрия;
- Недокромил;
- Кромолин;
- Интал;
- Тайлед.
Кромоновая кислота и ее аналоги блокируют воспалительный процесс, что позволяет остановить развитие астмы. Препараты тормозят образование провоспалительных тучных клеток и нормализуют размер бронхов.
Следует помнить, что кромоны противопоказаны детям до 6 лет и не используются для экстренного лечения астмы, так как их эффект проявляется со временем. При приступе бронхиальной астмы используются другие средства — аэрозоль с гормональными веществами, антигистаминные препараты.
Эти препараты борются с воспалительным процессом и снимают бронхоспазм. Представители группы:
Любое средство указанной группы используется как дополнение к основной терапии. Могут применяться лекарства и для детей.
Это самая тяжелая группа средств, которые назначают в особо тяжелых случаях, когда основная терапия не помогает. Принцип работы глюкокортикоидов заключается в блокировании воспалительных процессов в бронхах и недопущении развития приступа.
Гормоны обладают наилучшим лечебным эффектом. Но, несмотря на хороший результат после их приема, препараты имеют много побочных действий. Поэтому эффективнее принимать их только в крайнем случае, когда другие таблетки уже не действуют.
Гормоны могут применяться в качестве ингаляционных и системных средств. К системным препаратам относят таблетки Преднизолон и Дексаметазон.
Глюкокортикостероиды противопоказаны для длительного применения детям, поскольку они могут вызывать стероидных диабет, катаракту, гипертонию, язву желудка и другие патологии.
Данные средства используются для купирования приступов астмы, а также в базисном лечении. Перечень группы следующий:
- Саламол Эко Легкое Дыхание;
- Беротек Н;
- Релвар Эллипта ;
- Форадил Комби;
- Форатил;
- Допамин;
- Фенотерол.
Они вызывают расширение бронхов, чем снимают приступ астмы. Входят в состав множественных вариантов комплексной терапии.
Ингаляции являются одним из лучших подходов для лечения астмы. Лекарственные средства через баллончик или ингалятор быстро попадают непосредственно в дыхательную систему. Таким образом, при помощи ингаляторов купируется приступ астмы. Но возможно и базисное лечение таким образом. Применяются следующие препараты:
- Альвеско;
- Саламол;
- Атровент;
- Фликсотид;
- Бекотид;
- Альвеско;
- Фликсотид и др.
Ингаляции применяются для лечения детей с астмой, возраст которых может быть меньше 3 лет. Такое средство для лечения астмы считается самым безопасным. Больным рекомендуется всегда носить с собой ингалятор от астмы или соответствующий аэрозоль, чтобы купировать возможный приступ. Кроме того, ингаляции применяются при бронхите, заболеваниях горла, поэтому для ребенка рекомендуется их иметь — это лучший профилактический способ предупреждения многих болезней.
Не стоит ожидать от базисной терапии полного излечения от астмы. У нее другие задачи:
- попытка избежания учащения приступов;
- снижение необходимости в ультракоротких препаратах;
- улучшение дыхания.
Базисные препараты необходимо применять всю жизнь и периодически корректировать их дозу. При этом все корректировки осуществляет врач. Он оценивает, насколько сократились приступы, как часто больному приходится применять короткодействующие средства, насколько выражены побочные эффекты и др.
Даже при приеме базисных средств иногда может начинаться приступ удушья. Его нужно купировать препаратами указанных ниже групп.
К симпатомиметикам короткого действия относят следующий список:
- Сальбутамол;
- Изопреналин;
- Орципреналин;
- Пирбутерол и др.
Действие препаратов заключается в немедленном расширении бронхов. Средства нужно всегда иметь при себе и принимать, чтобы оказать первую помощь при начале приступа.
- Бекарбон;
- Ипратропий;
- Белластезин;
- Атровент и др.
М-холиноблокаторы не рекомендуется применять детям, поскольку это может вызвать тяжелые сердечные патологии вплоть до смерти.
Бронхиальная астма чаще всего имеет симптомы, схожие с аллергической реакцией немедленного типа, поэтому рекомендуется параллельно принимать Дезоратадин, Левоцетиризин, Фексофенадин и другие антигистаминные средства.
Бронхиальная астма считается неизлечимой патологией. Это означает, что препараты астматику придется принимать пожизненно, иначе дыхательная функция будет сильно угнетаться, а удушье приведет к смерти. Необходимо постоянно наблюдаться у врача, не пропускать медосмотры — тогда картина болезни будет улучшаться.
Также рекомендуется соблюдать следующие советы:
- Всегда при себе носите запас лекарств на случай приступа.
- Вовремя пополняйте домашние лекарства от астмы, так как в аптеке они могут не оказаться в нужный момент.
- Знайте схему лечения, какие средства вы принимаете, и не пропускайте время приема. Чем точнее вы будете соблюдать схему, разработанную врачом, тем меньше будет приступов астмы.
- Проверяйте названия препаратов, которые вы собрались принимать, а также их дозировку.
- Соблюдайте принципы хранения препаратов.
- Если вы собрались менять схему лечения, врач должен знать об этом. Это же касается и использования различных народных методик и процедур.
- Сообщайте врачу о приеме других средств. Они могут влиять на эффективность противоастматических препаратов при одновременном приеме.
- Помните, что все лекарства имеют побочные эффекты. При их наличии необходимо немедленно прекратить прием и получить консультацию врача.
Помните, что профилактические мероприятия и базисная терапия играют куда более важную роль, чем средства для купирования приступа бронхиальной астмы. Поэтому соблюдайте все рекомендации врача и это поможет вам получить длительную ремиссию.
источник
Бронхиальная астма – это неинфекционное заболевание верхних дыхательных путей, имеющее хронический характер течения и проявляющееся в виде приступов удушья, развивающихся из-за спазма бронхов. Лечение этой патологии должно предусматривать принципы комплексности и ступенчатости и зависит от частоты развивающихся приступов.
Для терапии заболевания используются лекарственные средства, которые можно условно подразделить на две группы: препараты неотложной помощи для купирования возникшего бронхиального спазма, и лекарства позволяющие контролировать течение заболевания и частоту обострений.
Бронхолитическая терапия при лечении астмы является симптоматической и не влияет на течение заболевания и количество обострений, но эффективно снимает симптомы приступов удушья.
Частота использования бронходилататоров колеблется от 2-3 раз в сутки до 1 раза в несколько недель (по потребности) в зависимости от тяжести патологии и является показателем эффективности базисного лечения. Для быстроты наступления необходимого эффекта данные лекарства применяются в форме ингаляций.
СПРАВКА! При выборе как и чем можно лечить заболевание у взрослых, стоит учитывать, что некоторые препараты имеют свойства, лечить одышку усиливающаяся в ночное время суток.
Для купирования бронхоспазма используются следующие группы лекарственных средств:
- Бета-2-агонисты короткого и пролонгированного действия. Терапевтический эффект соединений этой группы обусловлен взаимодействием действующего вещества с бета-2-адренорецепторами, расположенными в стенках бронхиального дерева, вследствие чего наступает расслабление гладких мышечных волокон, расширяется просвет бронхов и улучшается воздушная проводимость. Также несколько увеличивают жизненную емкость легких.
- Теофиллины. Для купирования астматического приступа применяются теофиллины быстрого действия. За счет связи с аденозиновыми рецепторами достигается расслабление гладких мышечных волокон стенок внутренних органов, в том числе бронхов, повышение тонуса дыхательной мускулатуры и расширение кровеносных сосудов в легких, что увеличивает содержание кислорода в крови. Теофиллины также предотвращают высвобождение активных белков из тучных клеток, что предотвращает дальнейший отек и спазм бронхов.
- Холинолитики. Принцип действия этих лекарств основан на связи активного вещества препарата с м-холинорецепторами, их блокаде и прекращению прохождения нервных импульсов, за счет чего снижается тонус мышечного компонента стенки бронхов, происходит ее расслабление и подавление рефлекторного сокращения. Холинолитики также положительно влияют на мукоцилиарный клиренс, что облегчает отхождение мокроты после купирования спазма.

Выпускается в ингаляционной форме и является эффективным средством для купирования острого спазма, поскольку терапевтический ответ развивается через 3-5 минут после использования.
Продолжительность действия Сальбутамола составляет 4-6 часов (бронходилататор короткого действия).
Используется для снятия приступа удушья, а также для предотвращения его развития, связанного с контактом с аллергеном или повышенной физической нагрузкой.
ВАЖНО! Противопоказан в раннем детском возрасте (младше 2 лет) и при наличии аллергических реакций на любой компонент, входящий в состав. С осторожностью назначается лицам, страдающим декомпенсированной сердечной, печеночной или почечной недостаточности, пороками сердца, феохромоцитомой и тиреотоксикозом.
Справка! Использование во время беременности и в период лактации допускается в том случае, если польза для материнского организма превышает возможный риск для ребенка.
Способ применения препарата у взрослых: по 2 ингаляционных дозы (200 мкг) до 4 раз в день. Для предотвращения развития бронхоспазма, связанного с физическими усилиями: 1-2 ингаляции за 15-20 минут до нагрузки.
Входит в список препаратов, ингаляционный бета-2-агонист короткого действия, выпускаемый немецкой фармацевтической компанией. Эффект наблюдается спустя 2-3 минуты после вдыхания и сохраняется до 6 часов. Используется для симптоматического лечения бронхиальной астмы и предупреждения развития астмы, связанной с повышенными физическими усилиями.
Важно! При превышении терапевтической дозировки или использовании чаще 4 раз в сутки влияет на миокард, замедляя частоту сердечных сокращений.
В одной ингаляционной дозе содержится 100 мкг действующего компонента фенотерола. Для купирования бронхоспазма применяется 1 доза, при медленном развитии эффекта через 5 минут возможно повторение ингаляции.
ВАЖНО! Противопоказан при кардиомиопатиях, заболеваниях, сопровождающихся нарушением сердечного ритма, декомпенсированном сахарном диабете, закрытоугольной глаукоме, угрожающем аборте, первых неделях беременности.

Заметный эффект наступает спустя 10-15 минут после использования и длится до 6 часов.
Важно! Атровент противопоказан детям в возрасте до 6 лет, в первом триместре беременности и при наличии аллергии на компоненты лекарственного средства.
Действующий компонент – ипратропия бромид, на ингаляционную дозу приходится 0,021 мг соединения. Применяется по 2 ингаляции по потребности до 6 раз в сутки.
Является производным соединением ксантина и относится к группе теофиллинов, выпускается в форме капсул. Обладает пролонгированным высвобождением, поэтому подходит для предотвращения бронхоспазма в ночное время и утренние часы.
ВАЖНО! Запрещено назначение во время беременности и в период лактации, при эпилепсии, инфаркте миокарда в остром периоде, язвенных поражениях пищеварительного тракта и в детском возрасте до 3 лет.
Поскольку бронхорасширяющее действие наступает постепенно, достигая максимума через 2-3 дня с момента начала приема средства, Теотард не используется для купирования острого бронхоспазма.
Применяется внутрь после еды по 1 капсуле (200 мг) каждые 12 часов.
Относится к лекарственным средствам группы бета-адреномиметиков, выпускается в виде аэрозоля и в таблетированной форме. Подходит как для снятия бронхоспазма при развившемся приступе и начальной стадии астматического статуса, так и для профилактики их возникновения. Необходимый эффект наступает через 10 минут после применения в виде ингаляции, через полчаса после перорального приема.
Для снятия симптомов удушья используются 1 ингаляционная доза, ингаляцию повторяют через 3-5 минут. Для профилактики применяется таблетированная форма по 1-2 таблетки (2,5-5 мг) 3 раза в сутки.
ВАЖНО! Противопоказаниями к назначению являются: первый триместр беременности, эпилепсия, декомпенсированные сердечные пороки, тиреотоксикоз, преждевременная отслойка плаценты.

- контроль частоты и длительности симптомов удушья;
- предотвращение развития астматического статуса и связанных с ним осложнений;
- подбор медикаментозных средств, обладающих минимальными побочными эффектами;
Назначение и интенсивность базисного лечения напрямую зависит от частоты развивающихся приступов бронхоспазма и их тяжести. Оно начинается с того момента, когда эпизодическая бронхиальная астма переходит в легкую персистирующую (постоянную), и в зависимости от дальнейшего течения патологии в качестве базиса может применяться как один, так и несколько препаратов одновременно.
ВАЖНО! Препараты базисной терапии для должного контроля частоты обострений необходимо принимать постоянно.
Для контроля заболевания используются:
- Глюкокортикоиды применяются в основном в игналяционных формах в аэрозоле. Положительный эффект при лечении астмы обусловлен увеличением количества бета-2-адренорецепторов на поверхности бронхиальных стенок, торможении высвобождения медиаторов из тучных клеток и снижение аллергического воспаления.При применении глюкокортикоидных гормонов снижается отечность слизистой оболочки, снижается ее секреторная способность, что облегчает прохождение кислорода в конечные отделы бронхиального дерева. При тяжелом течении заболевания или развитии астматического статуса используются внутривенные формы препаратов в минимальной терапевтической дозировке.
- Стабилизаторы мембран тучных клеток при длительном применении снижают аллергический ответ слизистой дыхательных путей на раздражающие факторы, провоцирующие приступ удушья, за счет торможение высвобождения гистамина и аллергических медиаторов.
- Антагонисты лейкотриеновых рецепторов – новая классификация препаратов, помогающая снизить потребность в симптоматической терапии, предупреждая спазм гладкомышечного компонента бронхиальной стенки путем блокады специфических рецепторов. Также оказывают противовоспалительный эффект и снижают реактивность слизистой оболочки, предотвращая ее отек и воспаление при контактах с аллергенами.
Относится к группе блокаторов лейкотриеновых рецепторов, выпускается в таблетированной форме. Контроль над заболеванием достигается за счет связи действующего вещества со специфическими рецепторами, вследствие чего предотвращается сокращение гладкой мускулатуры стенки бронхов. Также снижает выраженность воспалительных процессов и отечность слизистой оболочки, улучшает вентиляционную способность легких.
ВАЖНО! Противопоказаниями к применению являются: выраженные цирротические процессы в печени с развитием печеночной недостаточности, младший детский возраст. В период беременности используется с осторожностью.
Способ применения: по 20 мг (1 таблетка) 2 раза в сутки. При потребности дозировку увеличивают до максимальной – 80 мг в день.

При постоянном использовании заметно снижает выраженность воспалительных процессов, снижает риск развития отека слизистой оболочки бронхиального дерева при контакте с провоцирующими отдышку факторами.
Важно! Не назначается при остром приступе удушья и астматическом статусе, в раннем детском возрасте.
Применяется для контроля течения заболевания при среднетяжелой и тяжелой форме астмы, терапевтический эффект развивается через 5-7 дней от начала лечения.
Способ применения: 1-2 ингаляции (125-250 мгк) 2 раза в сутки, при достижении контроля над частотой возникновения бронхоспазма дозировка снижается до минимальной эффективной.
Ингаляционный стабилизатор мембран тучных клеток. Чем чаще лечить недуг данным препаратом то значительно снижается аллергический ответ на раздражители, провоцирующие бронхоспазм, за счет торможения высвобождения воспалительных медиаторов. Обладает противовоспалительным действием, снимает признаки отека слизистой оболочки, предотвращает развитие симптомов усиливающиеся в ночное время и ранние утренние часы.
Используемая дозировка: по 2 ингаляции от 2 до 4 раз в сутки в зависимости от тяжести заболевания.
ВАЖНО! Противопоказаниями к назначению данного лекарственного средства является первый триместр беременности и алелргические реакции на компоненты, входящие в состав лекарства.

Симбикорт назначается может для базисной терапии бронхиальной астмы среднего и тяжелого течения, может использоваться как в качестве постоянного поддерживающего лечения, так и для купирования отдышки при возникновении симптомов удушья.
ВАЖНО! Противопоказан в детском возрасте (младше 6 лет), при активной форме туберкулеза, феохромоцитоме, декомпенсированной эндокринной патологии (сахарный диабет, тиреотоксикоз), наличии аневризмы любой локализации.
При длительном применении значительно снижается частота развития бронхоспазма за счет противовоспалительного эффекта и снижения реактивности слизистой бронхиального дерева, улучшается воздушная проводимость в нижние отделы дыхательных путей, повышается уровень насыщения крови кислородом.
С осторожностью используется при ишемической болезни сердца, сердечных пороках и патологи, сопровождающихся нарушением ритма.
В начале лечения Симбикорт используют по 1–2 ингаляции 2 раза в сутки, после достижения контроля над заболеванием дозу снижают до минимальной эффективной (1 ингаляционная доза раз в день).
Комбинированное лекарственное средство, имеющее в своем составе противовоспалительный (флутиказон) и бронходилатирующий (салметерол) компоненты. При длительном применении снижается частота приступов удушья, улучшается вентиляционная функция легких, снимается воспалительная реакция в бронхиальных стенках. Препарат используется для поддерживающей базисной терапии, не рекомендуется для снятия острого приступа удушья в связи с длительностью наступления необходимого эффекта.
ВАЖНО! Не назначается при активных формах легочного туберкулеза, бактериальных и грибковых пневмониях, фибрилляции желудочков и в раннем детском возрасте.
Способ применения: по 2 ингаляции 2 раза в сутки, при достижении контроля над заболеванием дозировка снижается до минимальной эффективной (1-2 ингаляции 1 раз в день).
Ознакомьтесь визуально о том, какие препараты для лечения астмы выбрать, на видео ниже:
Бронхиальная астма – серьезное заболевание, без должного лечения приводящее к снижению качества жизни и развитию серьезных осложнений. Для достижения контроля над заболеванием и частотой развивающихся симптомов удушья необходимо следовать рекомендациям лечащего врача и строго соблюдать предписанное им лечение.
источник
Бронхиальная астма представляет собой хроническую патологию, развитие которой могут спровоцировать различные факторы, как внешние, так и внутренние. Люди, которым был диагностирован этот недуг, должны пройти комплексный курс медикаментозной терапии, которая позволит устранить сопровождающую симптоматику. Любое лекарство от бронхиальной астмы должен назначать только узкопрофильный специалист, которым была проведена комплексная диагностика и выявлена причина развития этой патологии.
Каждый специалист при терапии бронхиальной астмы использует различные медикаменты, в частности препараты нового поколения, которые не имеют слишком серьезных побочных эффектов, более эффективны и лучше переносятся больными. Для каждого пациента аллерголог в индивидуальном порядке подбирает схему лечения, которая включает не только таблетки от астмы, но и медикаменты, предназначенные для наружного применения.
Специалисты придерживаются следующих принципов при медикаментозной терапии бронхиальной астмы:
- Максимально быстрое устранение сопровождающей патологическое состояние симптоматики.
- Предупреждение развития приступов.
- Оказание помощи больному при нормализации дыхательных функций.
- Сведение к минимуму количества лекарственных средств, которые необходимо принимать для нормализации состояния.
- Своевременное проведение профилактических мероприятий, направленных на предупреждение рецидивов.
Такая группа медикаментов задействуется пациентами для ежедневного применения с целью купирования сопровождающей бронхиальную астму симптоматики, и предотвращения новых приступов. Благодаря проведению базисной терапии больные испытывают существенное облегчение.
К базисным медикаментам, которые способны купировать воспалительные процессы, устранить отечность и другие аллергические проявления, относятся:
- Ингаляторы.
- Антигистамины.
- Бронхолитики.
- Кортикостероиды.
- Антилейкотриеновые лекарства.
- Теофиллины, оказывающие продолжительное терапевтическое действие.
- Кромоны.
Такие медикаменты обладают большим количеством побочных эффектов, поэтому задействуются преимущественно при купировании острых астматических приступов. Специалисты прописывают больным в период обострения следующие лекарства:
- «Аммоний», неадсорбируемый, четвертичный.
- «Сульфат атропина».
Астматикам специалисты часто прописывают следующие лекарственные средства, в составе которых присутствуют гормоны:
- «Бекотид», «Ингакорт», «Беротек», «Сальбутамол».
- «Интал», «Альдецин», «Тайлед», «Беклазон».
- «Пульмикорт», «Будесонид».
Такие медикаменты назначаются больным, у которых на фоне бронхиальной астмы развились воспалительные процессы. Присутствующие в них компоненты способны тормозить процесс выработки тучных клеток, которые уменьшают размер бронхов и провоцируют воспаления. Их не задействуют при купировании астматических приступов, а также не применяют при лечении детей, не достигших шестилетнего возраста.
Астматикам прописываются следующие медикаменты из группы кромонов:
- «Интал».
- «Недокромил».
- «Кетопрофен».
- «Кетотифен».
- Кромгликат или Недокромил натрия.
- «Тайлед».
- «Кромгексал».
- «Кромолин».
При проведении комплексной терапии бронхиальной астмы врачи назначают больным негормональные лекарства, например таблетки:
Такие медикаменты применяются при воспалительных процессах, которые сопровождаются спазмами в бронхах. Специалисты прописывают астматикам следующие виды лекарств, в качестве дополнительной терапии (могут применяться при купировании астматических приступов у детей):
- Таблетки «Формотерола».
- Таблетки «Зафирлукаста».
- Таблетки «Сальметерола».
- Таблетки «Монтелукаста».
При проведении комплексной терапии бронхиальной астмы специалисты прописывают больным такие медикаменты крайне редко, так как они имеют много побочных эффектов. Каждое лекарство от астмы из этой группы способно оказать мощнейшее антигистаминное и противовоспалительное действие. Присутствующие в них компоненты тормозят процесс выработки мокроты, максимально снижают чувствительность к аллергенам.
В эту группу лекарств включаются:
- Инъекции и таблетки Метипреда, Дексаметазона, Целестона, Преднизолона.
- Ингаляции Пульмикорта, Беклазона, Будесонида, Альдецина.
Лекарственные средства, которые относятся к этой группе, специалисты применяют, как правило, при купировании астматических приступов, в частности удушья. Они способны снимать воспалительные процессы, а также нейтрализовывать спазмы в бронхах. Пациентам рекомендуется применение (полный список пациент может получить у лечащего врача):
Если у человека наблюдается обострение патологии, то его бронхиальные пути заполняются массами, имеющими густую консистенцию, которые препятствуют нормальным дыхательным процессам. В этом случае врачи назначают медицинские препараты, которые способны быстро и эффективно вывести мокроту:
При проведении лечения бронхиальной астмы зачастую задействуются специальные приборы, предназначенные для проведения ингаляций:
- Ингалятор – приспособление, которое имеет компактные размеры. Его носят с собой практически все астматики, так как с его помощью можно быстро купировать приступ. Перед задействованием ингалятор необходимо перевернуть вверх ногами, чтобы мундштук оказался снизу. Его пациент должен вставить в ротовую полость и после этого нажать на специальный клапан, дозировано подающий лекарственный препарат. Как только медикамент поступает в дыхательную систему больного, у него происходит купирование астматического приступа.
- Спейсер – специальная камера, которую необходимо перед применением надеть на баллон с лекарственным аэрозолем. Пациент должен изначально впрыснуть медикамент в спейсер, после чего сделать глубокий вдох. При необходимости больной может надеть на камеру маску, через которую будет вдыхать медикамент.
В настоящее время купирование астматических приступов посредством ингаляций считается наиболее эффективной методикой терапии. Это связано с тем, что сразу после вдоха все лечебные компоненты проникают непосредственно в дыхательную систему, благодаря чему оказывается лучший и более быстрый терапевтический эффект. Для астматиков крайне важна именно скорость оказания первой помощи, так как при ее отсутствии для них может все закончиться фатально.
Многие специалисты прописывают своим пациентам ингаляции, при проведении которых должны задействоваться препараты из группы глюкокоркостероидов. Такой выбор обусловлен тем, что присутствующие в медикаментах компоненты способны оказывать положительное воздействие на слизистые органов дыхательной системы, посредством «Адреналина». Чаще всего рекомендуется применение:
Лекарства из этой группы специалисты активно задействуют при купировании острых приступов бронхиальной астмы. Благодаря тому, что медикамент подается больному дозировано, в ингаляционной форме, исключается возможность передозировки. Таким способом могут проходить курс терапии и детки-астматики, которым еще не исполнилось и 3-х лет.
При лечении юных пациентов врачи должны более тщательно определять дозировку и контролировать ход терапии. Специалисты могут назначать малышам те же группы медикаментов, что и взрослым больным. Перед ними ставится задача – купировать воспаление и устранить астматическую симптоматику. Несмотря на то, что бронхиальная астма является неизлечимой патологией, посредством грамотно подобранной схемы лечения пациенты могут существенно облегчить свое состояние и перевести недуг в состояние стойкой ремиссии.
источник
Медикаментозная терапия в лечении астмы – вынужденная и необходимая мера, применяемая для сохранения и улучшения качества жизни человека. Медикаменты не могут полностью излечить человека, однако их действие значительно облегчает приступы и уменьшает частоту их проявления.
Препараты, применяемые для лечения астмы, разделяются на:
- Базисные: группа лекарственных средств, применяемая в течение жизни больного вне зависимости от частоты приступов и общего состояния человека. При соблюдении дозировки и режима приема базисные медикаменты значительно снижают частоту приступов.
- Симптоматические: необходимые для облегчения состояния во время приступов. Группа препаратов применяется в экстренных случаях и как мера профилактики для предупреждения рецидива приступов.
Вопреки ошибочному мнению прием базисных медикаментов продолжается даже при значительных улучшениях состояния больного. Внезапная отмена этой группы препаратов может привести к развитию тяжелой формы приступов.
Учитывая данные статистики, можно сказать, что каждый четвертый случай тяжелых приступов бронхиальной астмы провоцируется самопроизвольным прекращением медикаментозной терапии с участием основной группы лекарств.
Базисная категория медикаментов включает в себя несколько групп лекарственных средств, к которым относятся:
- негормональные противоаллергические средства или кромоны;
- ингаляционные глюкокортикостероидные (гормональные) средства;
- глюкокортикостероидные препараты в таблетках;
- антагонисты лейкотриенов.
Указанные лекарства применяются в комплексе для постоянного воздействия на организм человека.
Негормональные лекарственные средства являются более безвредными, чем глюкокортикостероидные аналоги, однако их действие может быть значительно слабее.
К группе кромонов относятся:
- Тайлед — активное вещество недокромил натрия;
- Интал — активное вещество кромогликат натрия.
Препараты используются при интермиттирующей и легкой форме бронхиальной астмы. Режим приема заключается в двух вдохах от 4 до 8 раз в сутки; при значительных улучшениях врач может снизить количество использований препаратов до двух вдохов 2 раза в сутки.
Интал противопоказан к использованию в случаях применения Амброксолома и Бромгексинома, в то время как Тайлед не следует принимать детям до 12 лет.
Кортикостероиды – обширная группа препаратов с противовоспалительными свойствами.
По механизму воздействия можно выделить две подгруппы медикаментов:
- Первая: категория лекарств, участвующих в регулировании процессов белков, жиров и углеводов, а также нуклеиновых кислот. Активными веществами этой подгруппы принято считать кортизол и кортикостерон.
- Вторая: категория, имеющая минеральный состав, что повышает эффективность воздействия на процессы водного и солевого баланса. Активным веществом подгруппы принято считать альдостерон.
Активные вещества кортикостероидных препаратов проникают через мембранный аппарат, после чего воздействуют на ядерные структуры клеток. Одной из наиболее важных функций медикаментов этого ряда является противовоспалительное действие, приводящее к расслаблению гладкой мускулатуры. Участвуя в образовании сурфактантов (структурных компонентов поверхности альвеол), кортикостероидные лекарства предупреждают развитие ателектаза и коллапса.
Встречаются следующие формы медикаментов:
- ингаляционные глюкокортикостероидные гормоны: крупная форма препаратов, обладающих выраженным противовоспалительным действием, приводящим к снижению частоты приступов астмы; отличаются меньшим числом побочных эффектов при использовании, чем аналоги в таблетках;
- глюкокортикостероидные гормоны в таблетках: назначаются при неэффективности ингаляционной формы препаратов.
Препараты в таблетках принимаются только в случае тяжелого состояния больного.
К группе применяемых во время бронхиальной астмы, базисным ингаляционным глюкокортикостероидным препаратам относятся:
- Будесонид;
- Пульмикорт;
- Бенакорт;
- Беклометазона дипропионат;
- Кленил;
- Насобек;
- Беклоджет;
- Альдецин;
- Бекотид;
- Беклазон Эко;
- Беклазон Эко Легкое Дыхание;
- Флутиказона пропионат;
- Фликсотид;
- Флунизолид;
- Ингакорт.
Каждый препарат имеет индивидуальный режим использования и дозировку, назначаемую лечащим врачом с учетом состояния пациента.
К применяемым глюкокортикостероидным препаратам, выпускаемым в форме таблеток, относятся:
Применение препаратов в форме таблеток не исключается продолжение терапии предшествующими базисными медикаментами в высокой дозировке.
Перед назначением сильнодействующих глюкокортикостероидов проводится обследование для выявления причины неэффективности предшествующей терапии ингаляционными формами лекарств. Если причиной низкой эффективности является несоблюдение рекомендаций врача и инструкции применения ингаляций, первостепенной задачей становится устранение нарушений ингаляционной терапии.
В отличие от других препаратов, гормоны в форме таблеток используются кратковременными курсами в период обострений для исключения развития тяжелых побочных эффектов.
Также кроме таблеток при системном лечении встречается назначение суспензий и инъекций (Гидрокортизон) препаратов.
При длительном воздействии аспирина и негормональных противовоспалительных средств (НПВП) возможно нарушение синтеза арахидоновой кислоты. Патология может иметь приобретенный или наследственный характер, однако и в том, и другом случае способна привести к появлению выраженных бронхоспазмов и аспириновой форме бронхиальной астмы.
Каждый препарат обладает рядом индивидуальных свойств, зависящих от состава медикамента, механизма воздействия и ингибируемых протеинов.
К группе относятся следующие лекарственные средства:
- Зилеутон — ингибирует синтез оксигеназ и сульфидных пептидов, предотвращает приступы спазматического характера при потреблении аспириносодержащих препаратов или вдыхании охлажденного воздуха, устраняет одышку, кашель, признаки свистящих хрипов и болей в грудной области;
- Аколат — оказывает выраженное противоотечное действие, снижая риск сужения просветов в бронхах;
- Монтекуласт — селективный блокатор рецепторов, основной функцией которого является остановка спазмов в бронхах, проявляет высокую эффективность при сочетании с глюкокортикостероидами и дилататорами;
- Аколат — препарат в таблетках, активным веществом которого является зафирлукаст, улучшает функции внешнего дыхания и общее состояние пациента;
- Сингуляр — лекарственное средство, включающее активное вещество монтелукаст для оказания антилекотриенового действия и уменьшения частоты приступов.
В большинстве случаев современного лечения антагонисты лейкотриенов применяются для улучшения состояния при аспириновой бронхиальной астме.
Кроме базисных мер лечения в случае обострения необходимо принимать лекарства для устранения сопровождающих симптомов патологии — бронходилататоры. Бронходилататоры – препараты, способствующие увеличению просветов в бронхах и облегчению состояния во время приступов.
Препараты, обладающие способностью к длительному действию при расширении просветов в бронхах, имеют название β-адреномиметики.
К группе относятся следующие лекарственные средства:
- содержащие активное вещество формотерол: Оксис, Атимос, Форадил;
- содержащие активное вещество салметерол: Серевент, Сальметер.
Препараты используются строго по инструкции.
Бета-2-адреномиметики – аэрозольные препараты, начинающие действовать против признаков удушья спустя 5 минут после применения. Препараты выпускаются в виде аэрозолей, однако для более эффективного лечения специалисты рекомендуют использовать аппарат для ингаляций – небулайзер для устранения недостатков основной методики, связанной с оседанием до 40% лекарства в носовой полости.
При бронхиальной астме используются лекарства:
- содержащие активное вещество фенотерол: Беротек, Беротек Н;
- Сальбутамол;
- Вентолин;
- содержащие активное вещество тербуталин: Бриканил, Айронил СЕДИКО.
Группа медикаментов используется при недостаточном действии базисной терапии для быстрого устранения приступов.
В случае непереносимости бета-2-агонистов возможно использование холинолитиков, примером которых является препарат Атровент. Также Атровент используется в сочетании с β2-адреномиметиком Беротеком.
Группа ксантинов – препараты от астмы, обширно применяемые с начала XX века.
Для лечения тяжелых приступов астмы при неэффективности базисных средств используются:
- Теофиллин (Теопек, Теотард, Вентакс);
- Эуфиллин;
- Теофиллина и Этилендиамина (Аминофиллин);
- Бамифиллин и Эликсофеллин.
Медикаменты, содержащие ксантины, воздействуют на мышцы, выстилающие дыхательные пути, приводя к расслаблению и остановке приступа.
Антихолинергетики – группа препаратов, способствующая расслаблению структур гладкомышечных тканей во время приступов кашля. Также медикаменты расслабляют мускулатуру кишечника и других систем органов, что позволяет их использовать при лечении множества тяжелых заболеваний.
Для лечения бронхиальной астмы используются:
- Сульфат атропина;
- Аммоний четвертичный (неадсорбируемый).
Лекарственные средства обладают рядом противопоказаний и побочных эффектов, из-за чего их назначение определяет только лечащий врач.
Для устранения застоев мокротных масс, восстановления дыхания и уменьшения выраженности одышки применяются муколитические средства:
Средства выпускаются в разных формах, в том числе и для введения инъекций.
В случае обострения бронхиальной астмы на фоне развития вирусной или бактериальной инфекции также необходимо применение противовирусных, антибактериальных и жаропонижающих средств, однако использование пенициллинов или сульфаниламидов астматикам запрещается.
Для борьбы с инфекцией больным бронхиальной астмой стоит использовать антибиотики ряда:
Прием любого дополнительного препарата должно быть своевременно обговорено с лечащим врачом.
Правильное сочетание медикаментов в период лечения бронхиальной астмы – одна из важнейших ступеней на пути к улучшению состояния. Медикаменты воздействуют на сложные биохимические процессы организма, именно поэтому к комбинированию лекарственных средств необходимо относиться очень внимательно.
Терапевтические схемы для улучшения общего состояния ступенчатым методом:
- Первая ступень: этап, на котором наблюдаются слабые приступы нерегулярного характера. На этом этапе не применятся системное лечение, но используются медикаменты базового комплекса из группы негормональных аэрозолей.
- Вторая ступень: количество приступов до нескольких в месяц, легкое течение болезни. Как правило, врач назначает использование препаратов ряда кромонов и адреномиметиков короткого действия.
- Третья ступень: течение болезни характеризуется как среднетяжелое. Комплексное и предупредительное лечение включает использование препаратов кортикостероидного ряда и дилататоров с пролонгированными свойствами.
- Четвертая ступень: из-за тяжелых проявления болезни необходимо использовать сочетание нескольких групп лекарственных средств. Медикаменты, режим приема и дозировку назначает лечащий врач.
Бронхиальная астма может изменять свое течение, именно из-за этого в период лечения требуется регулярно проходить осмотр у специалиста для выявления эффективности применяемых средств и изменений состояния. При соблюдении рекомендаций врача и инструкции по приему лекарств прогноз лечения чаще всего бывает благоприятным.
Важно помнить, что применение базисных препаратов не приводит к полному излечению от болезни. К целям основного курса лекарств относятся:
- диагнозопрофилактика частых приступов;
- улучшение внешнего дыхания;
- уменьшение необходимости использования ситуативной группы препаратов кратковременного действия.
Дозировка и список необходимых лекарств может меняться в течение жизни человека исходя из общего состояния больного и рекомендаций лечащего врача.
Во время оценки эффективности лечения, проводящейся каждые 3 месяца, выявляются изменения:
- жалоб пациента;
- частоты посещения врача;
- частоты обращений в скорую помощь;
- ежедневную активность;
- частоты применения симптоматических препаратов;
- состояния внешнего дыхания;
- выраженности побочных эффектов после применения медикаментов.
В случае недостаточной эффективности препаратов или выраженных побочных эффектов лечащий врач может назначить другие медикаменты базового курса или изменить дозировку. Также специалист выявляет соблюдаемость режима приема лекарств, так как при нарушении рекомендаций терапия может оказаться нерезультативной.
В современной медицине применяется множество различных препаратов для базисного и симптоматического лечения бронхиальной астмы.
Необходимые лекарства, их дозировка и режим использования определяет лечащий врач. Выбор препарата зависит от многих факторов, таких как стадия заболевания, частота приступов, ранее использованные лекарственные средства и общее состояние больного. Верное назначение медикаментов способно спасти жизнь человека во время тяжелых приступов и продлить периоды спокойной жизни при соблюдении инструкции и рекомендаций.
источник
Какие препараты обычно назначают при бронхиальной астме. Какой основной алгоритм сейчас для этого применяется: лечение астмы в соответствии со ступенью болезни.
Ныне все больше и больше людей страдают бронхиальной астмой. В связи с этим способы лечения и лекарственные средства, которые для этого применяют, претерпевают изменения. Какие-то препараты вовсе исчезают из стандартного перечня назначений, другие же, напротив, доказывая свою эффективность, прочно занимают место в современных лечебных схемах.
Каждому из взрослых пациентов необходимо знать, какие группы препаратов против астмы сейчас наиболее востребованы, чтобы грамотно скорректировать состав своей домашней аптечки.
Практически все группы препаратов, применяемых при бронхиальной астме, оказывают тормозящее влияние на то или иное звено целостного механизма развития болезни. Остановимся на последнем несколько подробнее.
На схеме представлены основные участники реакции бронхов при бронхиальной астме
В основе возникновения симптомов болезни лежит преходящая разнокалиберная бронхообструкция, то есть временное сужение разных отделов бронхиального дерева, которое проявляется в неодинаковой степени.
Всё начинается с того, что на слизистую оболочку бронхов воздействует агент, к которому последняя обладает повышенной чувствительностью. Этот агент вызывает и поддерживает хроническое воспаление в ней. Микрососуды слизистой оболочки переполняются кровью, в воспалительный очаг мигрируют клетки воспаления, к которым относятся следующие:
В гранулах тучной клетки находятся медиаторы воспаления
Клетки воспаления выделяют специфические вещества, которые именуются медиаторами воспаления, например, гистамин, лейкотриены. Эти вещества приводят к тому, что возникает спазм гладкомышечных клеток в стенках бронхов, что и сопровождается сужением просвета последних. Препараты, которые обычно применяют при бронхиальной астме, препятствуют этому процессу.
Сейчас в медицинском мире принята недавно разработанная концепция контроля бронхиальной астмы. Она предполагает, что лекарственные средства должны назначаться по ступени заболевания. Всего выделяют пять ступеней бронхиальной астмы. С каждой новой ступенью аптечка пациента получается наполненной больше на один препарат. Если заболевание протекает не слишком тяжело, пациенту достаточно использовать лекарственные средства по требованию, то есть лишь во время приступа.
Решающим звеном в определении ступени болезни у взрослых пациентов являются частота и степень тяжести приступов астмы.
- I ступень предполагает так называемое интермиттирующее течение болезни, иными словами, астма в таком случае именуется эпизодической. Это означает, что симптомы болезни, такие как одышку, кашель и хрипы, напоминающие свист, появляются у больного не более 1 раза в неделю. При этом приступы ночью случаются не более 2 раз в месяц. Между приступами симптомы заболевания и вовсе не беспокоят больного. Легкие, по данным спирометрии и пикфлуометрии, функционируют нормально.
- II ступень соответствует легкой персистирующей астме. Это означает, что симптомы болезни настигают пациента 1 раз в неделю или даже чаще, но не каждый день. Приступы по ночам случаются чаще, чем 2 раза в месяц. Во время обострения привычная активность пациента может быть нарушена. Данные пикфлуометрии таковы, что свидетельствуют о некотором нарастании чувствительности бронхов больного.
- III ступень соответствует персистирующей астме средней степени тяжести. Это означает, что симптомы болезни больной отмечает каждый день, обострения значительно нарушают его привычную активность и покой. Приступы по ночам случаются более 1 раза в неделю. Обычно пациент уже не может обойтись ни дня хотя бы без препаратов короткого действия.
- IV ступень соответствует тяжелой персистирующей астме. Это означает, что симптомы сопровождают больного ежедневно на протяжении всего дня. Болезнь накладывает серьезные ограничения на привычную активность пациента. По данным спирометрии обычно все показатели значительно снижены и составляют меньше, чем 60 % от должных, то есть нормальных для человека с такими же параметрами, как у конкретного больного.
- V ступень. Характеризуется крайне частыми обострениями и серьезнейшими отклонениями. Часто приступы возникают, как будто, без видимой причины, не один раз за день. Больной нуждается в активной поддерживающей терапии.
Препараты, которые обычно применяют при бронхиальной астме, имеют различные механизмы действия, степени эффективности и непосредственные показания для назначения. Рассмотрим основные средства, которыми должна быть представлена аптечка астматика.
Бронхолитики объединяют под своим названием все те средства, которые расширяют просвет бронхов, снимая бронхоспазм. К ним относят следующие препараты:
- Β-адреномиметики короткого действия.
Стимулируют рецепторы медиаторов адреналина и норадреналина. Вводятся обычно ингаляционно. Оказывают бронхорасширяющее действие. Примерами являются сальбутамол, фенотерол. - Β-адреномиметики длительного действия.
Вводятся также ингаляционно. Примерами являются формотерол, сальметерол. Применяют как базисную терапию, то есть постоянно. - Холинолитики или блокаторы М-холинорецепторов.
Холинолитики – это бронхолитики, которые мешают взаимодействию медиатора ацетилхолина с его рецепторами. Холинолитики назначаются также, чтобы уменьшить спазм мускулатуры бронхов.
Холинолитики можно представить примером ипратропия бромида (Спирива), так как это наиболее часто назначаемое средство среди последних. - Ксантины или препараты теофиллина.
Ксантины – это бронхолитики, которые являются производными вещества ксантина. - ГКС
Глюкокортикостероиды. Лекарственные средства этой группы являют собой вещества гормональной природы. Они противовоспалительные. Также оказывают противоаллергическое и противоотечное действие на слизистую оболочку бронхов. ГКС могут быть ингаляционными, то есть получаемыми пациентом через вдох. К ним относятся беклометазон, будесонид и флутиказон.
Вместе с тем, обычно при тяжелом течении заболевания, ГКС вводятся в организм больного системно. К системным ГКС относятся преднизолон, дексаметазон.
- Стабилизаторы мембран тучных клеток.
Препарат кромоглициевой кислоты
Препараты этой группы также противовоспалительные. Они оказывают влияние на тучные клетки, принимающие активное участие в воспалительных реакциях. Стабилизаторами мембран тучных клеток являются такие препараты, как кромоглициевая кислота, недокромил.
- Антагонисты лейкотриеновых рецепторов.
Лейкотриены – медиаторы воспаления, а антилейкотриеновые средства оказывают противовоспалительное действие. К препаратам этой группы относятся зафирлукаст и монтелукаст (Сингуляр).
- Моноклональные антитела к иммуноглобулину Е.
Препараты моноклональных антител относительно новые. Специфические антитела, которые связываются с иммуноглобулином Е и выводят его из аллергической реакции в том случае, если бронхиальная астма носит аллергический характер. Чтобы применять такие средства, факт аллергической природы астмы должен быть доказан, то есть подтвержден дополнительным исследованием уровня иммуноглобулина Е в крови больного.
Производятся за рубежом. В лабораторных условиях, обычно на мышах.
Муколитики, то есть отхаркивающие средства, скорее применяются не для лечения собственно заболевания, а для некоторого облегчения состояния больного в целом. Бронхи астматика продуцируют много густой стекловидной слизи, облегчение ее отделения, конечно, будет способствовать хорошему самочувствию и более свободному дыханию больного. Муколитики иллюстрируют такие препараты, как ацетилцистеин, амброксол.
На I ступени заболевания препараты необходимы больному лишь эпизодически, для остановки приступа, которые время от времени могут заканчиваться и самостоятельно. С целью купирования приступа заболевания ингаляционно применяют Β-адреномиметики короткого действия, сальбутамол или фенотерол.
На II ступени заболевания аптечка больного уже должна содержать в себе один базисный препарат. Базисные препараты принимаются постоянно. Они служат основой лечения. Обычно это противовоспалительные средства, которые благоприятно влияют на слизистую оболочку бронхов, уменьшая хроническое воспаление в ней. Базисными препаратами II ступени обычно являются ингаляционные ГКС или антилейкотриеновые средства. Также пациент продолжает применять бронхолитики короткого действия по требованию для купирования приступов болезни.
На III ступени болезни, наряду с β-блокатором короткого действия для купирования приступа, обычно применяют 2 базисных лекарства. Для достижения наилучшего эффекта для больного могут быть испробованы различные их комбинации. Одной из лучших считается комбинация низких доз ингаляционных ГКС с длительно действующими β-адреноблокаторами. Также хорошо сочетаются ингаляционные ГКС и антилейкотриеновые средства, как и на II ступени. Кроме того, могут быть назначены пролонгированные теофиллины в низких дозах, то есть теофиллины длительного действия. Такие препараты, как теопек или теотард.
Однако, эти препараты должны быть тщательно оттитрованы. Это означает, что применяют их начиная с минимальных доз, со временем доводя дозу до адекватной для конкретного пациента. Обычно теофиллины назначаются на ночь.
Важно помнить, что строжайшим противопоказанием к применению препаратов теофиллина является наличие у пациента мерцательной тахиаритмии.
Осложнения в таком случае могут быть весьма плачевны. Вплоть до остановки сердца.
На IV ступени болезни аптечка пациента должна содержать уже как минимум 3 базисных препарата. Например, это могут быть представители группы ингаляционных ГКС, группы β-блокаторов длительного действия, а также антилейкотриеновые препараты. Некоторые пациенты также принимают пролонгированные теофиллины на ночь. Для купирования приступа по-прежнему могут использоваться β-блокаторы короткого действия или холинолитики. Однако, последнее менее эффективны.
На V ступени заболевания состав аптечки астматика наиболее многочислен и разнообразен. Применяют всевозможные базисные препараты. Кроме ингаляционных ГКС, начинают использовать также и системные или пероральные ГКС, которые могут обладать массой побочных явлений. Также могут быть использованы моноклональные антитела к иммуноглобулину Е, если его повышенное содержание в крови и связь последнего с астмой доказаны.
Всякому астматику необходимо узнать, какие льготы, включая бесплатные лекарственные средства, ему могут быть предоставлены в связи с болезнью.
Конечно, льготы при бронхиальной астме связаны не только с выдачей лекарственных средств. Также существуют льготы, позволяющие получить бесплатные проезд и частичное проживание. Перечень, который составляют льготы астматика, достаточно разнообразен.
Льготы, касающиеся лечения, также включают в себя льготы по получению санаторно-курортных путевок. Пациент получает возможность бесплатно пройти ряд укрепляющих процедур, что также способствует более благоприятному течению его болезни.
Ныне медикаментозное лечение бронхиальной астмы приобрело определенную структурность. Рациональная фармакотерапия бронхиальной астмы заключается в лечении болезни в зависимости от ступени заболевания, которая определяется в процессе обследования больного. Новые стандарты такого лечения предполагают достаточно четкие алгоритмы назначения астматику различных групп препаратов. Несмотря на то, что среди взрослых пациентов нередко встречается астма IV или даже V ступени, обычно всё же удается облегчить состояние больного.
Практически все из взрослых пациентов имеют право на льготы в связи с болезнью. Состав этих льгот определяется соответствующими законами. Важно, что пациенты могут получить бесплатные препараты. Какие препараты можно получить, необходимо узнать у своего лечащего врача, ибо обычно лекарственные средства выдаются на базе лечебного учреждения.
источник


