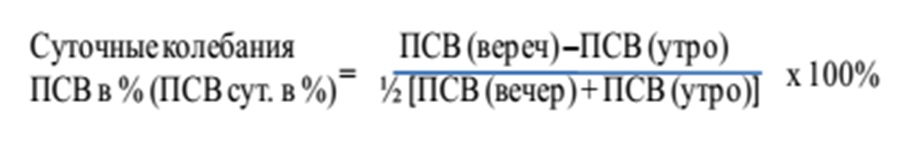Патологии дыхания приводят к тяжёлым нарушениям во всем организме. Это происходит из-за недостатка кислорода и избытка углекислого газа. Серьёзные нарушения дыхательной функции наблюдаются при хронических заболеваниях лёгких и бронхов. Кроме того, к гипоксии могут приводить и другие патологии. Среди них – ларингоспазм, увеличение миндалин 2-й и 3-й степени при тонзиллите, попадание в дыхательные пути инородного тела и т. д.
Чтобы различить заболевания между собой, проводятся различные методы исследования. Одним из них является пикфлоуметрия. Данная диагностическая процедура выполняется при подозрении на бронхиальную астму, хроническую обструктивную болезнь лёгких, эмфизему. Люди, страдающие этими патологиями, не понаслышке знают о таком приборе, как пикфлоуметр. Что это такое и как им пользоваться, должен объяснить врач. От показателей данного прибора зависит лечебная тактика.
Как известно, основным методом определения дыхательных функций является спирометрия. Тем не менее прибор, который необходим для данного исследования, довольно дорогостоящий и имеется только в поликлинике. Чтобы больные могли измерить показатели дыхания в домашних условиях, изобрели более удобное устройство – пикфлоуметр. Что это такое, знает каждый пациент, страдающий бронхиальной астмой и ХОБЛ. Ведь подобные заболевания относятся к патологиям, при которых необходим постоянный мониторинг состояния. Особенно это касается пациентов с установленным диагнозом средней и тяжёлой степени. Благодаря пикфлоуметрии можно определить стадию заболевания. Ведь степень тяжести выставляется на основе такого показателя, как пиковая скорость выдоха (ПСВ). Пикфлоуметр – это портативный прибор, имеющийся у каждого больного. С его помощью можно измерять ПСВ как во время приступов, так и в состоянии покоя. Благодаря пикфлоуметру осуществляется контроль над заболеванием. При изменениях показателей этого прибора следует обратиться к врачу с целью коррекции лечения.
Действие пикфлоуметра основано на перемещении стрелки при давлении на неё воздушным потоком. На приборе имеется шкала от 0 до 1000. С её помощью определяется, какой объём воздуха пациент может выдохнуть за 1 минуту. Таким образом, можно приблизительно вычислить жизненную ёмкость легких. К прибору присоединяется мундштук. Именно в него больной производит выдох. Помимо цифр на приборе имеются цветные отметки. Они необходимы для оценки состояния дыхательной функции.
Несмотря на то что принцип работы пикфлоуметра довольно прост, в некоторых случаях отмечаются ошибки при его использовании. Чаще это касается пациентов детского возраста, которым нужно объяснять, как именно производить выдох. Чтобы ребёнку было понятно, ему говорят дуть так, как будто гасишь свечи на торте. Независимо от возраста пациента, все больные, страдающие бронхиальной астмой, должны посещать специальные занятия, организованные в поликлинике. Благодаря им люди узнают о правильном образе жизни, видах лекарственных препаратов и показаниях к их назначению. Для чего нужен пикфлоуметр, что это такое и как его использовать, тут также объясняют. Также пациентов информируют о целевых значениях данного прибора и выраженных отклонениях от нормы.
Пикфлоуметр – это прибор для измерения скорости выдоха, который был создан в 1950-х годах профессором Райтом. Это устройство имело тот же механизм действия, что и современный аппарат, но отличалось большими размерами. В 1975 году прибор был усовершенствован. Пикфлоуметр назывался аппаратом «мини-райт», имел небольшой размер и мог использоваться дома.
В настоящее время существует несколько видов приборов, выпускаемых различными медицинскими компаниями. Тем не менее они отличаются от «мини-райта» незначительно. Довольно популярным считается пикфлоуметр Omron. Данная фирма выпускает также и другие медицинские приборы. Среди них – тонометр, фонендоскоп, ингаляторы и т. д. Пикфлоуметры Omron хорошо зарекомендовали себя на рынке благодаря удобству в использовании и хорошему качеству.
Помимо привычных приборов, механизм которых основан на давлении воздуха, данная фирма выпускает и электронные устройства. Они удобны для пациентов, которые не могут самостоятельно регулировать дыхание (дети, пожилые люди).
Не уступает по качеству пикфлоуметр «Филипс». Он немного отличается по форме (прямоугольный), а также имеет подставку. Благодаря этому прибор можно не держать в момент проведения исследования.
Данный прибор необходимо использовать следующим образом:
- Достать пикфлоуметр из упаковки.
- Убедиться, что стрелка-указатель находится на отметке «0».
- Сделать максимальный вдох полной грудью.
- Охватить губами мундштук, при этом слегка придерживая его зубами. Язык не должен касаться прибора.
- Произвести единичный выдох с максимальной силой.
- Вынуть мундштук изо рта.
- Отметить показатель ПСВ.
Подобную процедуру следует повторить 3 раза подряд. После этого показатели стоит записать в специальный дневник, который ведут пациенты, страдающие бронхиальной астмой. Отмечается среднее значение пиковой скорости выдоха. При низком значении ПСВ (менее 60 %) следует сделать ингаляцию лекарственным препаратом быстрого действия. Пикфлоуметр электронный отличается тем, что значение пиковой скорости выдоха считается автоматически и отображается на экране. Как и при использовании механического прибора, исследование необходимо повторить 3 раза и отметить среднее значение ПСВ.
Независимо от фирмы-производителя, на всех пикфлоуметрах имеются цветные отметки. Они расположены сбоку от стрелки-указателя. Благодаря им можно судить о степени бронхиальной обструкции. Если ПСВ находится в пределах зелёного цвета (80-100 %), это означает, что заболевание поддаётся лечению и контролю. Показатели данной зоны свидетельствуют о стадии ремиссии и соответствуют объему выдыхаемого воздуха, равному 320-400 мл. Если ПСВ составляет 60-80 % от нормы, то на приборе это значение находится в пределах жёлтого цвета. Подобный результат означает, что заболевание находится в стадии обострения. При этом могут наблюдаться такие клинические проявления, как кашель, одышка при ходьбе, нарушение сна. Желтая зона является как бы предупреждающей о том, что следует пересмотреть лечение. Критическими считаются показатели, находящиеся в пределах красного цвета. При этом ПСВ составляет менее 60 % от нормы. Подобный результат является поводом для срочного обращения за медицинской помощью.
Целевые показатели пикфлоуметра должны соответствовать зелёной зоне. Если объем выдыхаемого воздуха равен более 320 мл, то разброс показателей ПСВ не превышает 20 % в сутки. Такой результат наблюдается у пациентов с контролируемым течением бронхиальной астмы и хронической обструктивной болезнью легких. Показатели ПСВ соответствуют объему форсированного выдоха при проведении спирометрии. Норма обоих показателей у здоровых людей составляет 100 %. При физических нагрузках и заболеваниях дыхательных путей она может незначительно снижаться. Если у пациента установлен диагноз ХОБЛ или бронхиальная астма, то ПСВ, равная 80 %, — это норма выдоха. Пикфлоуметр регистрирует данный показатель 3 раза. Незначительные колебания суточного показателя пиковой скорости выдоха означают, что обструкция дыхательных путей выражена не сильно. При этом коррекция лечения не требуется.
При выраженных нарушениях функции дыхания показатели пикфлоуметрии ниже 80 %. То есть после произведения выдоха стрелка-указатель находится в желтой или красной зоне. Такие изменения наблюдаются только при хронических патологиях дыхательной системы. Чаще всего причиной является обструкция бронхов. В некоторых случаях снижение ПСВ может наблюдаться при рестриктивных нарушениях. Подобные изменения встречаются при тяжелых воспалительных заболеваниях легочной ткани (крупноочаговая пневмония, туберкулез). В отличие от хронических обструктивных патологий эти нарушения обратимы.
Хроническая обструкция бронхов имеет место при ХОБЛ и бронхиальной астме. Оба заболевания сопровождаются снижением ПСВ. Поэтому проведение пикфлоуметрии не всегда позволяет различить эти патологии. Тем не менее между данными заболеваниями имеется разница. При бронхиальной астме значение ПСВ чаще колеблется. Если приступы удушья отсутствуют, то значение пиковой скорости выдоха может быть нормальным. При обострении ПСВ резко снижается и восстанавливается сразу после приема бронхорасширяющих препаратов. ХОБЛ отличается прогрессирующим течением, отсутствием связи с воздействием аллергенов. После приема препаратов ПСВ изменяется не так сильно, как при астме.
Регулярное проведение пикфлоуметрии помогает предупредить развитие приступов. Для достоверности рекомендуется измерять ПСВ как минимум 2 раза в день – утром и вечером. Частота проведения исследования зависит от тяжести заболевания. Желательно использовать пикфлоуметр со сменными мундштуками. Это поможет избежать инфицирования слизистой оболочки рта.
источник
Для того чтобы выбрать правильный курс лечения, необходима постановка точного диагноза. Существуют заболевания, которые имеют специфические признаки, и определить болезнь в таком случае не составляет труда.
Бронхиальная астма не относится к их числу, поэтому, когда возникает подозрение на патологию дыхательных путей, требуется тщательное обследование пациента.
Современная диагностика астмы включает не только визуальный осмотр больного, но и некоторые инструментальные методы, позволяющие выявить природу болезни и определить стадию ее развития.
Если человек осведомлен о том, как распознают астму, и знает, к какому врачу обратиться за помощью при возникновении проблем с дыханием, часто удается избежать перехода болезни в тяжелую форму. Астмой называют хроническое заболевание дыхательной системы, в развитии которого принимают участие различные клеточные элементы.
Болезнь характеризуется обструктивным процессом в бронхах, в результате чего нарушается их проходимость. Человек начинает замечать, что дыхание становится хриплым и свистящим, появляется одышка, ощущение распирания в груди и удушающий кашель.
Симптомы астму у взрослого или ребенка нельзя оставлять без внимания. Наиболее тяжелым проявлением болезни считается астматический статус — состояние, которое может закончиться летальным исходом. Угроза жизни в этом случае обусловлена гипоксией и удушьем, возникшими на фоне отека и спазма бронхов.
Вовремя поставить диагноз при бронхиальной астме важно и потому, что качество жизни заболевшего человека ухудшается из-за приступов кашля и нехватки воздуха, и ему необходимо срочное лечение. Первым пунктом избавления от приступов кашля является посещение врача.
На сегодняшний день выделены многочисленные диагностические критерии бронхиальной астмы. Распознать бронхиальную астму на фоне иных заболеваний дыхательной системы не всегда просто, т. к. болезнь не отличается специфическими признаками, поэтому нельзя заниматься самолечением.
От постановки верного диагноза зависит, насколько эффективным будет подобранное лечение, как скоро заболевание перейдет в стадию ремиссии, и насколько затянется этот период.
Врачу, который осматривает пациента с бронхиальной астмой, диагностика, основанная на сборе анамнеза, необходима, чтобы выбрать правильный курс борьбы с заболеванием.
Пациент должен рассказать терапевту:
- какими были первые симптомы патологии дыхания, и после какой болезни они обнаружились (коклюш, корь или др.);
- с какого возраста начался удушающий кашель;
- были ли в семье случаи бронхиальной астмы или аллергии;
- с чем связано возникновение приступа (стресс, физическая нагрузка, контакт с какими-либо веществами, с животными или холодным воздухом и т. д.);
- каким образом легче справиться с удушьем (удобно ли опираться обо что-то, расслабляя в это время плечевой пояс);
- какими звуками сопровождается дыхание[М14] (при астматическом приступе хрипы дополняются свистящим дыханием);
- насколько спонтанно начинается удушье (есть ли перед этим першение в горле, насморк или кожный зуд);
- в какое время суток чаще наблюдается нехватка воздуха;
- способствует ли снятию приступа прием бронхолитических лекарств.
Опрос больного и сбор анамнеза является не самым достоверным, однако очень важным методом дифференциальной диагностики болезни.
В совокупности с результатами лабораторных исследований он дает врачу практически полную картину заболевания.
Приступ бронхиальной астмы может быть похож на бронхит — острое воспаление выстилающей бронхи слизистой оболочки. Одышка и кашель, на которые жалуется больной, могут появляться при разных заболеваниях, поэтому требуется тщательное обследование.
Если у пациента с нарушениями дыхания подозревается бронхиальная астма, диагностика должна включать врачебный осмотр. В ходе визуального осмотра больного нередко отмечается изменение формы грудной клетки.
Такое состояние обычно свидетельствует о развитии эмфиземы легких. В результате сильного расширения парного дыхательного органа грудь приобретает бочкообразную форму.
Обследование, как правило, не заканчивается на одном лишь осмотре. Опытный доктор может судить о наличии сужения бронхиального просвета, проведя простукивание и прослушивание груди пациента.
В процессе функционирования внутренние органы человека издают различные звуки, которые могут свидетельствовать о наличии той или иной патологии. Врач, знающий, как определить астму, в качестве диагностического метода использует аускультацию.
Суть ее состоит в том, что при помощи стетоскопа или фонендоскопа терапевт прослушивает грудную клетку больного, делая вывод о наличии патологии на основе звуков, сопровождающих работу легких и бронхов пациента.
Другим эффективным способом подтвердить наличие астмы является перкуссия. Эта методика представляет собой простукивание изучаемого участка тела (при подозрении на астму простукивают грудную клетку).
Оба метода имеют свои особенности, например:
- на раннем этапе прогрессирования недуга перкуссия малоэффективна, чего нельзя сказать о ситуации, когда болезнь приобрела тяжелую форму. При затяжном течении патологии бронхов может развиться эмфиземное изменение легких, и врач при перкуссии слышит звук, напоминающий удары по коробке из картона;
- в процессе аускультации опытный доктор способен определить, перешла ли болезнь в стадию ремиссии. При астме в стадии обострения по всей поверхности легких прослушиваются свистящие звуки и хрипы. В период ослабления астматических симптомов хрипы и свист выявляются лишь в области нижней границы лопаток (пациент при этом должен усиленно вдохнуть).
Для того чтобы определить природу дыхательной патологии, проводят также различные тесты на астму. К таким видам диагностики относят выявление провокатора аллергической реакции (триггера).
Проба на аллергию осуществляется посредством скарификации кожного покрова. На поврежденную кожу наносят различные аллергены и наблюдают за местной реакцией.
Диагностика бронхиальной астмы у взрослых не обходится без анализов крови. Если у астматика заболевание неосложненное, показатели обычно вписываются в границы нормы. Если заболевание быстро прогрессирует, в крови человека наблюдается резкий скачок уровня гемоглобина, отвечающего за перенос кислорода.
О недостаточности внешнего дыхания также свидетельствует увеличение количества эритроцитов. Скорость их оседания обычно не изменяется (при условии, что в организме не протекает инфекционный процесс).
При наличии симптомов, свидетельствующих о бронхиальной астме, требуется не только общий анализ крови, но и ее биохимическое исследование. Забор венозной крови осуществляется натощак, в противном случае результаты будут искажены.
Перед проведением анализа рекомендуется ограничить физическую активность, а также избегать стрессов. У заболевшего астмой в результате биохимического анализа обнаруживается большое количество веществ, образовавшихся в ответ на воздействие провоцирующих факторов.
В крови пациентов, страдающих атопической формой заболевания, увеличивается содержание E-иммуноглобулина, в то время как у астматиков со смешанной формой болезни возрастает количество белковых соединений G.
Количество иммуноглобулинов в организме человека, страдающего астматическими приступами, также может вписываться в границы нормы. Такая ситуация наблюдается, если чувствительность повышена лишь к одному аллергену.
При подозрении на нарушение проходимости бронхов может быть проведено изучение газового состава крови. Этот показатель отражает, насколько тяжело протекает болезнь.
Рост объема углекислого газа указывает на то, что болезнь находится в запущенной стадии и пациент нуждается в кислородных ингаляциях.
Анализы по бронхиальной астме предполагают не только исследование крови, но и выявление специфических включений в мокроте заболевшего. Рассматривая полученный из бронхов биоматериал, лаборант, как правило, обнаруживает слепки Куршмана (в виде спиралей), некоторое количество эозинофилов, а также кристаллические вкрапления Шарко-Лейдена.
Также в бронхиальном секрете может содержаться большое количество микробов и включения крови. Мокрота у астматика отличается от обычной не только при микроскопическом исследовании. Она имеет следующие признаки:
- двухслойную структуру;
- чрезмерную вязкость;
- густую консистенцию;
- прозрачный цвет.
Среди лабораторных методов выявления астмы присутствует и анализ кала. Процедура необходима для исключения гельминтоза, при котором увеличивается частота астматических приступов из-за отравления организма токсинами.
Инструментальные методы диагностики при бронхиальной астме незаменимы, когда требуется поставить диагноз как взрослым, так и совсем юным пациентам.
Современные диагностические методы позволяют:
- выяснить, есть ли шанс избавиться от бронхиальной обструкции;
- изучить вентиляционную способность легких и определить, насколько хорошо орган справляется с обогащением крови кислородом;
- узнать, обусловлено ли сужение просвета в бронхах контактом больного с триггерами (раздражителями).
План обследования взрослого или ребенка может включать такой способ выявления бронхиальной астмы, как провокационные тесты. К информативным пробам относят:
- проведение ингаляции с добавлением гистамина;
- тесты с физической нагрузкой;
- ингаляции сухим холодным воздухом.
Существуют пробы, которые могут быть проведены только под строгим контролем врача и в период, когда у человека отсутствуют приступы. Например, к таким исследованиям относится тест с применением метахолина — М-холиностимулятора, провоцирующего бронхоспазм у астматиков.
Еще одним методом, при помощи которого выявляют астму, является рентгенография. Исследование при помощи рентгеновских лучей требуется не в каждой ситуации.
Например, оно не будет лишним, если в ходе визуального осмотра врач подтвердил развитие эмфиземы. Посещение рентгенкабинета показано и в том случае, если приступы удушающего кашля продолжаются у человека длительное время, а подобранное лечение не приносит облегчения.
Врачу необходимо исключить наличие других патологий дыхательной системы, которые можно обнаружить, применив рентгенологические методы обследования.
На ранних этапах прогрессирования астмы рентгенография неинформативна, т. к. легкие выглядят практически так же, как и у здорового человека, поэтому врач должен назначить и другие виды исследований.
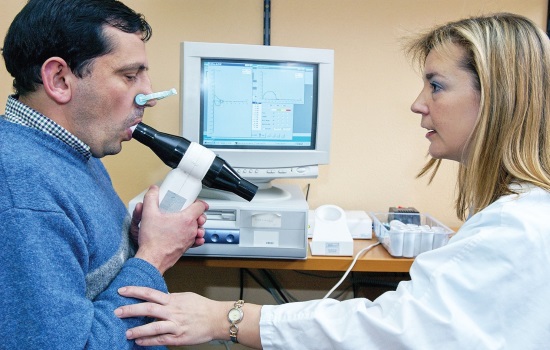
Выявить астму помогает оценка внешней функции дыхательной деятельности. На сегодняшний день спирометрия — ведущий метод определения скорости, с которой в легких перемещаются воздушные потоки. Кроме того, использование спирографа информативно и в отношении измерения общего дыхательного объема легких.
Главным критерием исследования считается ОФВ1 (секундный объем фиксированного выдоха). Полученный в ходе спирометрического исследования результат позволяет судить о степени проходимости бронхов. Здоровый человек делает более быстрый выдох в течение 1-й секунды, поэтому его показатель ОФВ1 будет выше.
Течение астмы считается легким, если в процессе спирометрии критерий ОФВ1 составляет хотя бы 80% от идеального показателя. Результат, который варьируется в пределах 60 — 80%, характерен для среднетяжелого течения недуга. Показатель, не достигающий 60%, указывает на то, что патология несет угрозу для жизни.
Еще одним методом дифференцирования астмы от иных дыхательных патологий считается пикфлоуметрия. Прибор, необходимый для исследования, называется пикфлоуметром и представляет собой небольшой аппарат, имеющий вид трубочки, на которую нанесены деления.
Каждая зона соответствует определенной стадии развития болезни. Так, если показатели астматика вписываются в границы зеленой зоны, считается, что дыхательная патология хорошо контролируется.
Результат, находящийся между красным и желтым делением, сигнализирует о наличии обострения. Заметив, что показатель находится в районе красной зоны, человек должен немедленно обратиться за медицинской помощью.
Шкала прибора не унифицирована, а критерии норм индивидуальны для каждого пациента. Для того чтобы определить свои нормальные показатели, больной должен повторить форсированный выдох несколько раз, добиваясь наилучшего результата.
Пикфлоуметр достаточно прост в обращении, что позволяет делать тест по контролю над астмой в домашних условиях. Больной может самостоятельно измерять пиковую скорость выдоха, используя аппарат в утренние и вечерние часы.
Рекомендуется записывать результаты проведенных тестов в дневник, с которым впоследствии ознакомится лечащий врач.
Для того чтобы определить общий объем дыхания на пике и максимальную объемную скорость, необходим пневмотахограф. В процессе исследования используют три тестовых процентных уровня (25, 50 и 75), опираясь на которые, специалист измеряет форсированную жизненную емкость легких.
Данная инструментальная диагностика имеет минус, который заключается в том, пневмотахография не подходит для выявления астмы, вызванной вдыханием аллергена.
Этот тип заболевания называется экзогенным и возникает у пациентов, которые вдыхают вызывающие приступ химические соединения, лишь находясь в определенных условиях (например, на работе).
Для того чтобы с точностью диагностировать бронхиальную астму, пробы необходимы как инъекционные, так и скарификационные. Зачастую результаты, полученные при проведении общего анализа крови, могут оказаться неинформативными, поэтому многие врачи рекомендуют обязательно сделать биохимический анализ.
Исследование сыворотки крови необходимо и в том случае, если требуется выявление соответствующего аллергена. Под влиянием аллергической реакции в организме меняется уровень IgE (одного из видов иммуноглобулина), о чем сообщат результаты пробы.
Для выявления специфических антител существуют специальные наборы аллергенов, на которые реагирует организм заболевшего человека. По итогу тестирования врач может точно определить первопричину астматических приступов.
При подозрении на астму аллергического происхождения делаются также кожные пробы. Такое исследование менее информативно, чем определение IgE в крови, однако является незаменимым, если врач опасается возникновения анафилактической реакции у пациента.
Заболевшему следует знать, что тест нельзя проводить при наличии таких кожных заболеваний, как экзема или атопический дерматит. Кроме того, результаты проб будут недостоверными, если заболевший принимает антигистаминные препараты.
Появление частых приступов кашля характерно для детей, т. к. именно в этом возрасте организм наиболее подвержен респираторным заболеваниям. В первую очередь врачом должна быть назначена проба, дифференцирующая астму аллергической природы.
Заметив, что у малыша стали появляться приступы кашля, родителям стоит обратить внимание, покашливает ли ребенок в ночное время.
Развитие обычного бронхита сопровождается утренним отхаркиванием накопившейся за ночь мокроты, в то время как астматические приступы сходны с коклюшем, и ребенок начинает откашливать слизь во сне. Эта информация будет полезна педиатру, который осматривает маленького пациента.
Задумываясь о том, как распознать бронхиальную астму у ребенка, родители должны понимать, что применение некоторых методов необходимо для постановки правильного диагноза.
Назначенные после этого лекарства предотвратят прогрессирование болезни. Для подтверждения или исключения астмы в детском возрасте потребуется:
- сдать кровь на анализ;
- сделать аллергологический тест (по ситуации);
- пройти обследование с использованием бронходилятаторов.
Практически в ста процентах случаев заболевание у ребенка поддается полному контролю, если сразу же был поставлен верный диагноз.
Современными препаратами и общим укреплением организма можно добиться обратимости сужения просвета в бронхах и обеспечить длительную ремиссию.
Человек с хроническим заболеванием бронхов нуждается не только в лекарственных средствах, но и в изменении образа жизни. Например, потребуется избегать контакта с аллергенами.
Следуя врачебным предписаниям, заболевший может уменьшить появление удушающих приступов до минимума.
Зная, что представляет собой астма и как определить причину ее возникновения, можно подобрать правильное лечение и добиться длительных периодов ремиссии и улучшения общего качества жизни.
источник
Диагностика бронхиальной астмы выполняется, ориентируясь на полное комплексное обследование организма пациента. От правильно проведенной диагностики зависит получение положительных результатов лечения.
Протоколы (стандарты) определения заболеваемости, а также дальнейшего лечения взрослого населения и детей учитывают различные методики: клинический осмотр, сбор анамнеза, выявление симптоматики, лабораторная диагностика.
После проведения необходимых мероприятий для каждого больного подбирается индивидуальная схема лечения, которая способствует снижению заболеваемости и облегчению состояния больного. Дифференциальная диагностика бронхиальной астмы учитывает все аспекты (анализы, симптоматику, анамнез, аллергологическое исследование и дыхательную функциональность.).
Современная диагностика при развитии бронхиальной астмы является важной задачей для врача, так как адекватное лечение способно обеспечить полный контроль над заболеванием при полной нейтрализации симптоматики у детей и взрослых. Для этого оцениваются все критерии астмы с исключением ХОБЛ и постановкой предварительного диагноза.
Протоколы диагностики проводятся в несколько этапов:
Бронхиальная астма, в зависимости от степени заболеваемости, определяется наиболее часто в детском и подростковом возрасте. Как правило, наблюдается генетическая предрасположенность к развитию астматических заболеваний. Кроме того, ее развитие возможно на фоне ХОБЛ.
Бронхиальный приступ нередко связан с воздействием определенных факторов, провоцируя характерную симптоматику (одышку, кашель, свистящее дыхание, слабость и т.д.). Приступ способен появиться внезапно. Его можно купировать при помощи ингаляционных бронхолитиков. Если после использования ингалятора приступ не снимается, необходимы дальнейшие протоколы диагностики, а также исключение ХОБЛ.
В начальной стадии заболевания профессиональная диагностика не способна определить какие-то определенные протоколы в определении бронхиальной астмы, кроме исключения ХОБЛ. Во время затяжного приступа может возникнуть симптом «бочкообразной грудной клетки», что связано с затрудненным выдохом. В результате этого возможно постепенное развитие эмфиземы, критерии и протоколы которой зависят от выраженности симптоматики и стадии заболеваемости. От результатов визуального осмотра может зависеть дальнейшее лечение.
Немаловажным способом профессиональной диагностики является перкуссия (выстукивание) и аускультация (выслушивание) легких. По мере развития приступа можно услышать свистящее дыхание и хрипы в легких. Перкуссия эффективна при длительном течении заболевания и эмфиземе.
Лабораторная диагностика предполагает назначение проведения различного вида анализов, среди которых:
- биохимический анализ крови — определяет количество эозинофилов, являющихся маркерами аллергического процесса. Кроме того, этот анализ в совокупности с аллергологической пробой, позволяет выявить конкретный аллерген, на который острее всего реагирует организм;
- общий анализ крови — позволяет выявить воспалительные процессы, ХОБЛ и интоксикацию в организме больного. Забор крови выполняется натощак;
- общий анализ мокроты — выявляет характерные астматические маркеры с характерными спиралями Куршмана и кристаллами Шарко – Лейдена. При этом определяется вязкая и густая мокрота, которая может расслаиваться двумя слоями. При микроскопическом исследовании определяются эозинофилы;
- анализ кала — способствует выявлению паразитарных инвазий, которые нередко провоцируют развитие бронхиальной астмы. Например, аскариды при своей цикличности развития способны проникнуть через легочную систему, вызывая общую интоксикацию организма, ослабление иммунной системы, повышенную аллергизацию пациента;
- аллергопроба (включая скарификационную) — критерии проведения аллергопробы позволяют уточнить наличие триггера в крови, который вызывает ответную цепь реакций в крови, приводя к бронхоспазму. При положительном ответе могут наблюдаться местные признаки воспаления (зуд, гиперемия, отек и т.д.).
Наиболее сложно диагностировать астму при наличии обструктивного бронхита (ХОБ). Этот процесс проявляется, как хроническая обструктивная болезнь легких (ХОБЛ).
Протоколы выполнения этого вида диагностики служат показателями для постановки итогового диагноза.
Профессиональная рентгенография способна выявить повышенную воздушность легочной ткани (эмфизему) и усиленный легочный рисунок за счет активного притока крови к легочной ткани. Тем не менее, следует учитывать, что иногда даже рентгенограмма не может выявить изменения. Поэтому принято считать, что методы рентгенографии глубоко неспецифичны.
Этот метод служит для определения ФВД (функций внешней дыхательной деятельности) и является достаточно эффективным. Профессиональная спирометрия способна определить ряд главных показателей дыхательной деятельности.
Диагностика спирометрии выглядит следующим образом:
- пациенту предлагается дышать через специальный прибор (спирометр), который обладает чувствительностью и фиксирует все изменения дыхания;
- анализ проведенного обследования сравнивается (врачом или пациентом) с рекомендуемыми показателями ФВД;
- на основании профессиональной сравнительной характеристики внешнего дыхания врач устанавливает предварительный диагноз (для 100% уверенности в диагнозе одной спирометрии недостаточно);
- если у больного наблюдается бронхообструктивные нарушения (исключая ХОБЛ) это может говорить о проявлении бронхиальной астмы.
Помимо этого, спирометрические данные позволяют определить тяжесть астматического приступа и эффективность проводимого лечения в том случае, когда оно использовалось.
Этот метод диагностирования относится к нововведениям для контроля и определения развития бронхиальной астмы у взрослого пациента. Мониторинговый протокол с участием пикфлоуметра обладает следующими преимуществами:
- позволяет определить обратимость бронхиальной обструкции;
- возможность оценки тяжести течения болезни;
- протоколы пикфлоуметрии позволяют спрогнозировать период, когда возникает астматический приступ, в зависимости от степени заболеваемости;
- возможность выявления профессиональной астмы;
- мониторинг эффективности проводимого лечения.
Пикфлоуметрию следует выполнять ежедневно. Это позволяет получить более точные результаты диагностики.
При помощи этого способа профессиональной диагностики определяется пиковая объемность и максимальная объемная скорость на различных уровнях, учитывая процентное соотношение ФЖЕЛ (форсированную жизненную емкость легких). Измеряют максимальную скорость на уровне в 75%, 50% и 25%.
Наиболее затруднительны протоколы определения профессиональной астмы, так как приступ могут вызвать некоторые химические соединение, присутствующие в воздухе. Для подтверждения профессиональной астмы необходимо выяснение анамнеза у взрослого пациента, а также анализ показателей внешней дыхательной деятельности. Кроме того, необходимо в обязательном порядке своевременно сдавать анализы (мокроты, мочи, крови и т.д.) и проводить необходимое лечение.
Одновременно с показателями внешнего дыхания и в зависимости от выраженности симптоматики проводятся прик-тесты (инъекционные) и скарификационная проба на выявление аллергологической этиологии. Однако следует учитывать, что клиническая картина таких обследований в некоторых случаях могут дать ложнопозитивный или ложнонегативный ответ. Именно поэтому рекомендуется проводить исследование крови на наличие специфических антител в сыворотке. В профессиональной диагностике особенно важно выяснение аллергического статуса у детей.
Диагностика бронхиальной астмы у детей нередко сопровождается большими трудностями. Это связано, прежде всего, с симптоматикой заболевания у детей, которая аналогична многим другим детским заболеваниям. Поэтому многое зависит от выяснения анамнеза со склонностью к аллергическим заболеваниям. В первую очередь необходимо опираться на повторение ночного приступа бронхиальной астмы, что подтверждает развитие заболевания.
Помимо этого, протоколы диагностики предусматривают проведение ФВД (функционального исследования внешнего дыхания) с бронходилататорами для назначения адекватной тактики лечения. Вполне естественно, что необходимо сдать анализы мокроты, крови и кала, а также провести спирометрическое тестирование и аллергообследование.
Следует отметить, что затруднительно проводить диагностику астматического приступа у лиц пожилого возраста. Это связано, прежде всего, с обилием хронических заболеваний, которые сопровождают бронхиальную астму, «стирая» ее картину. В этом случае, необходим тщательный сбор анамнеза, исследование мокроты и крови, выполнение специфических тестирований, направленных на исключение вторичных заболеваний. Прежде всего, проводится диагностика сердечной астмы, выявление ИБС, сопровождающейся симптомами недостаточности левого желудочка.
Кроме того, рекомендуется проводить функциональные методы выявления бронхиальной астмы, включающие ЭКГ, рентгенографию, пикфлоуметрию (в течение 2 недель). Только после выполнения всех диагностических мероприятий назначается симптоматическое лечение бронхиальной астмы.
источник
Пикфлоуметрия – что это такое? Алгоритм проведения процедуры, регистрация результатов (дневник и график пикфлоуметрии), таблицы норм для взрослых и детей, показатели бронхиальной астмы. Пикфлоуметрия у детей.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Пикфлоуметрия представляет собой метод функциональной диагностики, позволяющий оценивать один из параметров внешнего дыхания – пиковую скорость выдоха. То есть пикфлоуметрия позволяет определить, с какой максимальной скоростью человек может выдохнуть воздух из легких, и на основании этого оценить степень сужения бронхиальных путей на фоне обструктивного заболевания дыхательной системы (например, бронхиальной астмы, хронической обструктивной болезни легких и т.д.). Также метод позволяет оценивать эффективность проводимой терапии.
Итак, пикфлоуметрия – это метод функциональной диагностики, предназначенный для оценки проходимости бронхиальных путей, который позволяет измерять только один параметр – пиковую скорость выдоха (ПСВ).
Пиковая скорость выдоха представляет собой объем выдохнутого с силой воздуха, который прошел за 100 миллисекунд через бронхи из легких наружу. Соответственно, ПСВ отражает проходимость бронхиальных путей, и позволяет выявлять сужение (обструкцию) бронхов при различных обструктивных заболеваниях дыхательной системы (например, бронхиальной астме, хронической обструктивной болезни легких и проч.).
Однако на практике пикфлоуметрия применяется только при бронхиальной астме, а при других обструктивных заболеваниях дыхательных путей с целью оценки функции внешнего дыхания проводят спирометрию, так как это более точный и полный метод диагностики.
В настоящее время метод пикфлоуметрии применяется у пациентов с бронхиальной астмой для решения следующих задач:
- Определение степени сужения бронхиальных путей;
- Определение того, обратимо ли сужение бронхов;
- Оценка степени гиперреактивности бронхов (насколько вероятно развитие приступа астмы в ближайшее время);
- Прогнозирование эпизодов обострения бронхиальной астмы;
- Выявление профессиональной астмы;
- Оценка эффективности проводимой терапии.
Таким образом, очевидно, что пикфлоуметрия позволяет оценивать степень тяжести бронхиальной астмы, прогнозировать периоды обострения и контролировать эффективность проводимой терапии.
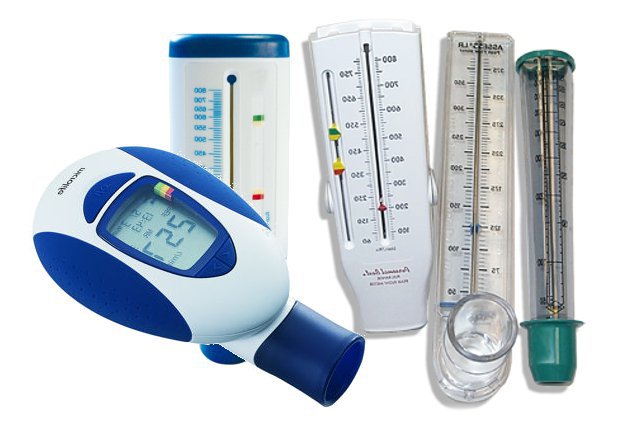
Измерение пиковой скорости выдоха (ПСВ) в ходе пикфлоуметрии осуществляется специальным компактным прибором, который называется пикфлоуметром. Первый пикфлоуметр был сконструирован доктором В.М. Райтом в 1958 году, но в тот период времени был весьма громоздким и большим прибором. Тогда доктор Райт по договоренности с фирмой «Клемент Кларк» разработал компактную модель пикфлоуметра, котором можно было пользоваться дома, на работе, в поезде и любом другом месте. Именно эта модель пикфлоуметра, которая называется «Мини-Райт», была выпущена в 1976 году, и используется до сих пор. Конечно, в пикфлоуметр «Мини-Райт» вносятся изменения, но принципиально прибор остается таким же, как в 1976 году. В настоящее время также и многие другие фирмы выпускают пикфлоуметры, которые имеют принципиально одинаковое устройство.
Так, пикфлоуметры состоят из цилиндра, насадки (загубника), указателя и шкалы (см. рисунок 1). Шкала и указатель располагаются на боку цилиндра, и именно с их помощью определяется ПСВ после проведения форсированного выдоха (на начало выполнения пробы указатель ставят на 0, потом совершают выдох и фиксируют значение шкалы, у которого остановился указатель). Насадка или загубник является той частью прибора, которую пациент берет в рот для совершения выдоха.
Рисунок 1 – Типовой пикфлоуметр.
В настоящее время выпускаются пикфлоуметры двух разновидностей:
- Стандартный пикфлоуметр (Mini-Wright Peak Flow Meter), шкала которого позволяет измерять значения пиковой скорости выдоха от 60 до 800 литров в минуту. Такой пикфлоуметр предназначен для взрослых пациентов и детей старше 7 – 10 лет.
- Миниатюрный пикфлоуметр (Low Raug Mini-Wright Peak Flow Meter), шкала которого дает возможность фиксировать значения пиковой скорости выдоха в пределах 30 – 370 литров в минуту. Прибор такого типа предназначен для детей младше 7 – 10 лет и для взрослых с сильной обструкцией бронхиальных путей.
Любой пикфлоуметр сразу готов к работе, его не нужно настраивать, подгонять или как-то иным образом подготавливать к использованию. Все приборы изготавливаются из прочных безопасных для человека материалов, не реагирующих на температуру воздуха и атмосферное давление. Любой пикфлоуметр снабжен фильтром, задерживающим мокроту, не дающим ей проникать внутрь прибора, что обеспечивает его высокую точность.
Пикфлоуметры разбираются для того, чтобы один раз в неделю их можно было мыть теплой водой с любым моющим средством (жидкость для мытья посуды, мыло и т.д.). Прибор следует обязательно мыть один раз в 1 -2 недели теплой водой в любой емкости. Под проточной водой мыть пикфлоуметр нежелательно, так как это может привести к разбалтыванию указателя и, как следствие, к неточной работе прибора. После мытья пикфлоуметр встряхивают и высушивают, после чего можно вновь использовать устройство. Помните, что нельзя пользоваться мокрым аппаратом.
Хранить прибор следует в чистом непыльном месте. Нельзя смазывать маслами или смазками пикфлоуметр, так как это нарушит его работу. Если прибор не работает, его указатель плохо ходит, то следует либо заменить детали, либо приобрести новый аппарат взамен пришедшего в негодность.
Пикфлоуметр является прибором для индивидуального использования, поэтому применять его может только один человек. А если другой человек воспользовался пикфлоуметром другого, то его следует обязательно вымыть.
Кроме того, следует знать, что разные пикфлоуметры (даже одной фирмы и конструкции) могут давать разброс значений пиковой скорости выдоха, отличающихся друг от друга до 10 %. Поэтому следует всегда использовать один и тот же пикфлоуметр, в том числе брать свой прибор на прием к врачу.
Пикфлоуметры обычно работают 3 года, после чего их нужно заменять новыми, так как прибор начинает показывать неверные результаты.

Для производства измерений необходимо встать и выполнять дыхательный маневр в положении стоя. После перехода в вертикальное положение указатель пикфлоуметра устанавливают на 0, придвинув максимально близко к загубнику. Затем делают глубокий вдох, удерживая пикфлоуметр горизонтально, берут в рот загубник, плотно охватывая его губами, и резко, сильно и с максимально возможной скоростью делают выдох прямо в прибор. Выдыхаемый воздух давит на клапан пикфлоуметра, который вызывает перемещение вдоль шкалы указателя. Когда давление воздуха прекращается, указатель останавливается напротив значения на шкале. Именно это значение и соответствует пиковой скорости выдоха в литрах в минуту.
Для получения правильных результатов измерений, удерживая прибор, следует не закрывать пальцами шкалу и отверстия.
Для получения точного результата рекомендуется сделать три попытки выдоха с минутными перерывами между ними, и зафиксировать наиболее высокое значение пиковой скорости выдоха. Именно такое наибольшее значение ПСВ фиксируют в специальную таблицу или наносят на график в дневнике.
Пикфлоуметрию могут делать взрослые любого пола и возраста, а дети – только старше 4 – 5 лет. Такое возрастное ограничение обусловлено тем, что детей младше 4 – 5 лет невозможно научить правильному выполнению выдоха для пикфлоуметрии.
Для обучения и контроля над правильным выполнением пикфлоуметрии детьми в настоящее время выпускается специальный тренажер «ветряная мельница». Такой тренажер похож на обычную игрушку с вращающимися от потока ветра деталями. Для практического применения «ветряная мельница» надевается на пикфлоуметр, и ее лопасти крутятся только тогда, когда ребенок делает правильный форсированный выдох, а не просто спокойно выдыхает воздух.
Результат пикфлоуметрии – это значение пиковой скорости выдоха, которую показал пикфлоуметр на своей шкале. Результаты пикфлоуметрии можно фиксировать тремя способами – записывать в столбик, вносить в таблицу или наносить на график. При этом указывается дата измерений, а также время проведения измерений (как правило, утро или вечер). Если человек начинает принимать какие-либо лекарства, либо отменяет прием препаратов, либо приступает к выполнению необычной для себя работы, то эти факты также отмечаются рядом с таблицей или графиком результатов пикфлоуметрии.
Результаты, записанные в столбик или внесенные в таблицу, неудобны для анализа, поэтому рекомендуется не применять таких способов регистрации результатов пикфлоуметрии.
Наиболее удобным способом регистрации результатов пикфлоуметрии является график. В таком случае на обычном тетрадном листе рисуют две перпендикулярные линии – вертикальную и горизонтальную. На вертикальной линии откладывают значения пиковой скорости выдоха, а на горизонтальной – дни и часы измерений. Далее ставят точку для каждого измерения и соединяют их ломаной линией, получая график результатов пикфлоуметрии. Пример графика измерений приведен ниже на рисунке 2.
Рисунок 2 – График значений пиковой скорости выдоха, измеренной путем пикфлоуметрии.
Нормальные значения пикфлоуметрии для взрослых людей различны, и зависят от пола, роста и возраста. Нормы пикфлоуметрии для детей зависят только от роста и возраста. Обычно такие нормы представляются в форме таблицы, которая называется номограммой. Ниже мы приведем такие номограммы для мужчин, женщин и детей.
Таблица норм пикфлоуметрии для мужчин
| Возраст Рост | 15 лет | 20 лет | 25 лет | 30 лет | 35 лет | 40 лет | 45 лет | 50 лет | 55 лет | 60 лет | 65 лет | 70 лет |
| 160 см | 518 | 568 | 598 | 612 | 613 | 606 | 592 | 578 | 565 | 555 | 544 | 534 |
| 168 см | 530 | 580 | 610 | 623 | 623 | 617 | 603 | 589 | 577 | 566 | 556 | 546 |
| 175 см | 540 | 590 | 622 | 636 | 635 | 627 | 615 | 601 | 588 | 578 | 568 | 558 |
| 183 см | 552 | 601 | 632 | 645 | 646 | 638 | 626 | 612 | 600 | 589 | 578 | 568 |
| 190 см | 562 | 612 | 643 | 656 | 656 | 649 | 673 | 623 | 611 | 599 | 589 | 579 |
Выше в таблице приведены нормальные значения пиковой скорости выдоха для мужчин, которая измеряется в ходе пикфлоуметрии. При этом нужно знать, что от приведенной в таблице цифры нужно поочередно отнять и прибавить 48, и тогда получатся минимальное и максимальное значения нормы для мужчины определенного возраста и роста.
Таблица норм пикфлоуметрии для женщин
| Возраст Рост | 15 лет | 20 лет | 25 лет | 30 лет | 35 лет | 40 лет | 45 лет | 50 лет | 55 лет | 60 лет | 65 лет | 70 лет |
| 145 см | 438 | 445 | 450 | 452 | 452 | 449 | 444 | 436 | 426 | 415 | 400 | 385 |
| 152 см | 450 | 456 | 461 | 463 | 463 | 460 | 456 | 448 | 437 | 425 | 410 | 396 |
| 160 см | 461 | 467 | 471 | 474 | 473 | 470 | 467 | 458 | 449 | 437 | 422 | 407 |
| 168 см | 471 | 478 | 482 | 485 | 484 | 482 | 478 | 470 | 460 | 448 | 434 | 418 |
| 175 см | 481 | 488 | 493 | 496 | 496 | 493 | 488 | 480 | 471 | 458 | 445 | 428 |
Выше в таблице приведены средние нормальные значений пикфлоуметрии для женщин в зависимости от их роста и возраста. Чтобы получить минимальные и максимальные значения нормы пикфлоуметрии для женщин того или иного роста и возраста, следует из среднего значения, приведенного в таблице, поочередно вычесть и прибавить 42.
Таблица норм пикфлоуметрии для детей
У детей младше 15 лет нормальные показатели пикфлоуметрии зависят только от роста. Ниже мы приводим таблицу таких детских норм пикфлоуметрии.
| Рост Возраст | 91 см | 99 см | 107 см | 114 см | 122 см | 130 см | 137 см | 145 см | 152 см | 160 см | 168 см | 175 см |
| Младше 15 лет | 100 | 120 | 140 | 170 | 210 | 250 | 285 | 325 | 360 | 400 | 440 | 480 |
В таблице выше приведены средние значения нормы пикфлоуметрии для детей разного роста. Чтобы вычислить верхнюю и нижнюю границу нормы пикфлоуметрии для детей, следует от указанного в таблице среднего значения найти 13 %. И дальше эти полученные 13 % поочередно отнять и прибавить к среднему значению из таблицы, получив нижнюю и верхнюю границы нормы.
Рассмотрим правила пользования таблицей норм пикфлоуметрии для детей на примере. Ребенок 9 лет, рост 105 см. Сначала определяем, к какому значению роста, указанному в таблице, ближе всего реальный рост ребенка. В нашем примере – это 107 см. Значит, смотрим цифру в ячейке под 107 см – 140 л/мин. Далее вычисляем 13 % от 140 – 140*0,13 = 18,2 л/мин. Теперь поочередно от 140 отнимаем и прибавляем 18,2, получаем: 140 – 18,2 = 121,8 и 140 + 18,2 = 158,2. Значит, для ребенка 9 лет ростом 105 см нижняя граница нормы пикфлоуметрии составляет 121,8 л/мин, а верхняя – 158,2 (границы нормы 121,8 – 158,2 л/мин).
Как пользоваться таблицами норм пикфлоуметрии
Чтобы пользоваться таблицей для мужчин или женщин, нужно свой возраст по правилам математики округлить до пяти. Например, если человеку 32 года, то это округляется до 30, а если 33 – то 35 лет, и т.д. А значение роста по таблице следует взять такое, которое ближе всего к реальному. После чего в ячейке на пересечении горизонтали с ростом и вертикали с возрастом посмотреть значение нормальной пиковой скорости выдоха. От этого нормального значения сначала отнимают 48 (для мужчин) или 42 (для женщин), а затем прибавляют 48 или 42, и получают верхнюю и нижнюю границы норм ПСВ для мужчины или женщины соответственно.
Рассмотрим использование таблиц на примере – мужчина, возраст 42 года, рост 186 см. Округляем возраст по правилам математики до 40 лет, а ближайший рост к 186 см в таблице – это 183 см. Значит, ищем ячейку на пересечении 183 см и 40 лет, в ней стоит число 638 л/мин. Это среднее значение нормы ПСВ. Теперь найдем минимальное и максимальное значение нормы ПСВ. Для этого из 638 поочередно вычитаем и прибавляем 48, получаем: 638 – 48 = 590 л/мин и 638 + 48 = 686 л/мин. Значит, для мужчины 42 лет с ростом 186 см минимальное значение нормы пикфлоуметрии составляет 590 л/мин, а максимальное – 686 л/мин (итоговая норма 590 – 686 л/мин). Аналогичным образом вычисляют нормы для мужчин и женщин любого возраста.
Расчет индивидуальной нормы пикфлоуметрии
Некоторые врачи и ученые считают, что следует норму для пикфлоуметрии брать не из готовых таблиц, а определять индивидуально, так как у конкретного человека в норме показатели пиковой скорости выдоха могут отличаться от характерных для популяции в среднем. Подобной индивидуальной нормой для пикфлоуметрии считается усредненный лучший показатель измерений за 2 – 3 недели, в течение которых состояние было стабильным без астматических приступов.
Для определения индивидуальной нормы пикфлоуметрии нужно на протяжении 2 – 3 недель каждый день примерно в полдень (12.00 часов) проводить измерение ПСВ и записывать результат в столбик или таблицу. Причем к полудню (то есть к моменту пикфлоуметрии) все лекарственные препараты, которые принимает человек для лечения бронхиальной астмы, должны быть выпиты. Результаты измерений считаются годными для вычисления индивидуальной нормы, если за время их получения в течение 2 – 3 недель у человека не было приступов астмы.
Далее все полученные результаты складываются и затем делятся на количество дней, в течение которых проводились измерения. Полученное число и будет индивидуальной нормой пикфлоуметрии для данного конкретного человека.
Такие индивидуальные нормы для пикфлоуметрии следует пересматривать примерно раз в полгода, а также при утяжелении или облегчении течения бронхиальной астмы.
Нужно помнить, что единичные результаты пикфлоуметрии не несут необходимых для анализа данных, поэтому они малополезны. Именно этим фактором обусловлена необходимость выполнять пикфлоуметрию ежедневно и постоянно в течение многих лет, пока пациент страдает бронхиальной астмой.
Дневник и график пикфлоуметрии
Полученные результаты измерений, проводимых утром и вечером, наносят на график, для которого используют обыкновенный тетрадный лист, бумагу-миллиметровку или вовсе распечатанную на принтере координатную сетку. И именно такой график, на котором имеются результаты измерений минимум за неделю, и анализируется. Помимо этого, ведется дневник, в который по датам записываются различные события, которые теоретически могут влиять на течение бронхиальной астмы, например, стрессы, физические нагрузки, нахождение в пыльных помещениях, прием лекарственных препаратов и т.д. Сочетанный анализ графика и происходивших событий позволяет точно устанавливать, какие действия ухудшают течение астмы у пациента, какие не влияют и т.д.
Результаты (параметры) и оценка пикфлоуметрии
Результаты пикфлоуметрии в виде графика оцениваются по нескольким параметрам:
- во-первых, врач анализирует форму графика;
- во-вторых, устанавливается наибольшее значение ПСВ;
- в-третьих, вычисляются среднесуточные колебания ПСВ (в том числе, разница между утренним и вечерним значением ПСВ);
- в-четвертых, рассчитывается среднесуточная проходимость бронхов.
В норме график пикфлоуметрии должен быть практически прямым, то есть все его точки располагаются почти на одной линии. Результаты утренних замеров ПСВ должны быть немного ниже вечерних (не более чем на 15 %). И утренние, и вечерние показатели ПСВ должны быть в пределах индивидуальной или популяционной нормы. Процентная разница между утренними и вечерними значениями ПСВ (среднесуточное колебание ПСВ), которая не должна быть более 15 %, рассчитывается по формуле:
Среднесуточная проходимость бронхов рассчитывается по формуле:
В случаях, если ПСВ по результатам пикфлоуметрии в пределах нормы, практически одинаковое в разные дни, а разница между утренними и вечерними значениями ПСВ (среднесуточное колебание) составляет не более 15 %, это свидетельствует о том, что пациент находится в состоянии стойкой ремиссии, и в ближайшие дни у него не будет приступов бронхиальной астмы.
Снижение значений ПСВ ниже нормы свидетельствует о неблагоприятных изменениях и о скором появлении приступа бронхиальной астмы. В таких случаях следует немедленно обращаться к врачу, чтобы он скорректировал лечение. При своевременной корректировке терапии удается избежать приступа обострения астмы, и график снова возвращается к нормальному, правильному виду.
Если вдруг на графике пикфлоуметрии появляется резкое снижение значений ПСВ в утренние часы (более чем на 20 % от вечерних), то это свидетельствует об ухудшении состояния пациента, высокой гиперреактивности бронхов и о том, что в ближайшие дни у него разовьется приступ бронхиальной астмы, даже если на текущий момент он чувствует себя хорошо. Такие резко сниженные в утренние часы значения ПСВ называются «утренними провалами» и считаются достоверным диагностическим признаком скорого приступа бронхиальной астмы. В случае появления хотя бы одного такого «утреннего провала» на графике следует немедленно обратиться к врачу, чтобы он скорректировал лечение. Если лечение будет подобрано успешно, то «утренние провалы» на графике исчезнут, а приступ так и не разовьется.
Резкое снижение значений пикфлоуметрии и их колебание утром и вечером отражает период приступов бронхиальной астмы. В таких случаях нужно обращаться к врачу, тщательно соблюдать все его рекомендации, выполнять пикфлоуметрию дважды в сутки и фиксировать по графику наличие или отсутствие положительной динамики. Если значения ПСВ на графике увеличиваются, становятся ближе к норме, а их разброс в утренние и вечерние часы уменьшается, то это свидетельствует о хорошо подобранной терапии и вхождении пациента в ремиссию. Если же график остается прыгающим, все значения ПСВ ниже нормы, то это говорит о неэффективности применяемой терапии и необходимости менять лечение.
Таким образом, очевидно, что пикфлоуметрия позволяет прогнозировать развитие очередного приступа бронхиальной астмы и не допускать его при условии своевременного изменения терапии. Признаками приближающегося приступа астмы является снижение ПСВ ниже нормы или появление хотя бы одного «утреннего провала». Поэтому при развитии таких признаков нужно срочно обращаться к врачу.
Кроме того, пикфлоуметрия позволяет идентифицировать факторы, провоцирующие спазм бронхов и приступы бронхиальной астмы. Для этого пикфлоуметрия делается каждые два часа, и значения ПСВ фиксируются на графике. При этом под графиком под соответствующим временем дня подписывается появление возможного провоцирующего астматический приступ фактора, например, уборка квартиры, физическая нагрузка, стресс, употребление какого-либо продукта и т.д. Значение ПСВ в области действия провоцирующего фактора будет резко снижено относительно нормы, и таким образом, можно будет точно выявить, что конкретно может приводить к приступам астмы у человека.
Также пикфлоуметрия позволяет диагностировать профессиональную астму. Для этого в течение двух недель подряд проводится пикфлоуметрия утром и вечером. И если на графике видно увеличение значений ПСВ в выходные дни, а в рабочие – снижение, то речь идет именно о профессиональной астме, обусловленной производственными вредностями.
Степень обструкции (сужения) бронхов определяет тяжесть течения бронхиальной астмы. Для определения степени бронхиальной обструкции проводится тест с Вентолином. Для этого сначала измеряется исходное значение ПСВ методом пикфлоуметрии и записывается (ПСВ 1). Затем проводится ингаляция 400 мкг Вентолина. Через 15 минут после ингаляции Вентолина снова измеряется ПСВ методом пикфлоуметрии и записывается полученное значение (ПСВ 2). Далее по формуле вычисляется степень бронхиальной обструкции в процентах:
БО = (ПСВ 2 – ПСВ 1)/ПСВ 1 * 100 %.
Если значение БО составляет более 25 %, то обструкция бронхов значительная.
Если значение БО равно 15 – 24 %, то обструкция бронхов умеренная.
Если значение БО равно 10 – 14 %, то обструкция бронхов незначительная.
Если значение БО составляет менее 10 %, то обструкция бронхов отсутствует.
Соответственно, незначительная обструкция бронхов соответствует легкому течению астмы, умеренная – средней тяжести, а значительная – тяжелому течению.

«Зеленая зона» свидетельствует о том, что терапия эффективна, приступов астмы в ближайшее время не будет, и пациенту нужно продолжать текущий вариант терапии. «Зеленой зоне» соответствуют значения ПСВ, измеренные пикфлоуметром, в пределах 80 – 100 % от самого лучшего значения ПСВ у данного конкретного пациента. Рассчитать такие значения просто: например, лучшее ПСВ у пациента составляет 450 л/мин, значит, 80 % от него составляет 0,8 * 450 = 360 л/мин. Таким образом, «зеленая зона» для пациента нашего примера – это значение ПСВ в пределах 360 – 450 л/мин.
«Желтая зона» свидетельствует о наступлении сигнала тревоги, когда следует обратиться к врачу в срочном порядке и, возможно, поменять схему лечения или увеличить дозировки принимаемых препаратов. «Желтая зона» — это значения ПСВ, лежащие в пределах 60 – 80 % от наилучшего уровня ПСВ у данного конкретного пациента. Соответственно, расчет коридора значений «желтой зоны» так же прост, как и «зеленой зоны». Например, лучшее ПСВ пациента составляет 450 л/мин. Значит, 80 % от этого значения составляет 0,8 * 450 = 360 л/мин, а 60 % — 0,6 * 450 = 270 л/мин. Таким образом, значения ПСВ, соответствующие «желтой зоне», составляет от 270 до 360 л/мин.
«Красная зона» свидетельствует о резком ухудшении состояния пациента и необходимости принимать срочные меры. Если значение ПСВ попадает в «красную зону», то следует немедленно принять лекарство для экстренной ситуации, назначенное врачом, вызвать «Скорую помощь» и госпитализироваться в стационар. К «красной зоне» относятся значения ПСВ ниже 60 % от наилучшего ПСВ у данного пациента. Соответственно, расчет «красной зоны» делается так же просто, как и двух других. Для этого просто наилучшее ПСВ умножают на 0,6 и получают значение, ниже которого и есть «красная зона». Например, лучшее ПСВ пациента составляет 450 л/мин, значит «красная зона» начинается на 60 %, которые равны 450 * 0,6 = 270 л/мин. То есть «красная зона» для такого пациента – это значения ПСВ менее 270 л/мин.
Бронхиальная астма может быть диагностирована по показателям пикфлоуметрии, так как они имеют весьма характерные значения для этого заболевания. Для этого при подозрении на астму нужно выполнить пикфлоуметрию в покое утром и вечером, пикфлоуметрию после физической нагрузки и пикфлоуметрию через 15 минут после ингаляции Вентолина. И далее, в зависимости от трех показателей, полученных при выполнении пикфлоуметрии в разных условиях, можно сделать вывод, имеется ли бронхиальная астма в конкретном случае, или же речь идет о другом заболевании.
Итак, показатели пикфлоуметрии при бронхиальной астме следующие:
- при пикфлоуметрии через 15 минут после ингаляции Вентолина ПСВ увеличивается больше, чем на 15 %, по сравнению со значением ПСВ до ингаляции;
- суточное колебание ПСВ* составляет более 10 % у пациентов, не получающих бронхолитики, и более 20 % у пациентов, принимающих бронхолитики;
- при пикфлоуметрии после физической нагрузки выявляется снижение ПСВ на 15 % и более, по сравнению с ПСВ в покое.
* — суточное колебание ПСВ вычисляют по формуле:

Единственными различиями пикфлоуметрии у детей и взрослых является то, что метод нельзя применять для малышей младше 4 лет, так как они не в состоянии освоить правильную технику выдоха в прибор, и то, что для выполнения пробы у детей используется модификация пикфлоуметра «мини» со шкалой от 30 до 370 л/мин.
Пикфлоуметрия является, можно сказать, частным случаем спирометрии. Ведь в ходе пикфлоуметрии измеряется только один параметр функции внешнего дыхания – это пиковая скорость выдоха (ПСВ). А в ходе спирометрии определяется множество параметров, отражающих функцию внешнего дыхания, одним из которых является ПСВ.
Спирометрия служит для выявления степени нарушения функции внешнего дыхания при различных заболеваниях дыхательной системы, а пикфлоуметрия нужна исключительно для контроля эффективности терапии бронхиальной астмы и прогнозирования астматических приступов. Поэтому, если человек страдает астмой, и ему необходимо прогнозировать возможное развитие приступа, чтобы предотвратить его, то вполне достаточно выполнения пикфлоуметрии. А вот если у человека имеется заболевание дыхательных органов, то для комплексной оценки функции внешнего дыхания лучше выполнить спирометрию.
Кроме того, следует знать, что спирометрия проводится на специальном оборудовании в условиях поликлиники, а пикфлоуметрия проводится на компактном приборе в любом месте, где это окажется необходимо.
Подробнее о спирометрии
В настоящее время стоимость пикфлоуметрии колеблется от 300 до 500 рублей.
Автор: Наседкина А.К. Специалист по проведению исследований медико-биологических проблем.
источник