Такой вопрос. Оба раза, когда ставили кондиционеры меня душил сильный кашель со рвотным рефлексом. Находиться дома я не могла. Казалось, что умирала. Это признаки астмы? Даже если в повседневной жизни вроде такого не происходит — нужны ингаляторы как для астматиков если сильное удушье?
Узнай мнение эксперта по твоей теме
Психолог. Специалист с сайта b17.ru
Психолог, Клинический психолог. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Консультант. Специалист с сайта b17.ru
Психолог. Специалист с сайта b17.ru
Психолог, Семейный детский психолог. Специалист с сайта b17.ru
Психолог, Личный семейный психолог. Специалист с сайта b17.ru
Врач-психотерапевт. Специалист с сайта b17.ru
Врач-психотерапевт. Специалист с сайта b17.ru
Врач-психотерапевт, Супервизор. Специалист с сайта b17.ru
Да. У меня астма и я тоже задыхаюсь от включенного кондиционера
Необязательно. У меня астма и кондиционер мне не мешает.
.Автор хрипы, свисты есть? Астма это не просто кашель, дыхание делается со свистами, со стороны слышно. Сходите к врачу, чтоб сделали спирометрию и пробу с сальбутамолом (это ингалятор такой). Если ингалятор вам помогает, дышать становится ощутимо легче, кашель проходит — значит астма.
Cпасибо за отклики! Нет, никаких хрипов. Значит, что-то другое. Именно от новых кондиционеров душил кашель — от запаха какого-то. Когда запах выветривался уже нормально было.
может у вас аллергия на что-то, может пары от какого-то вещества (может пластик что-то выделяет). Кондиционер еще воздух сушит, может тоже влияет.
кондиционеры-это могильщики людей
кондиционеры-это могильщики людей
Если Вам тяжело ВЫДЫХАТЬ — то да, астма.
нет, не астма. я ходила на стажировку одну неделю в организацию, где был кондиционер. всегда кашель начинался. астмы у меня нет и не было.
у меня астма. причем проявилась на 26 году жизни.
и советую я вам сходить в поликлинику и провериться. а не гадать и спрашивать мнения тех, кто может быть не в курсе.
Я думаю, что у вас аллергия на какой то запах от нового кондиционера, который со временем выветривается.
А может просто монтажники все сделали тяп-ляп и у вас на фреон реакция.
Вполне возможно, ведь фреон — это ядовитый газ.
При грамотном монтаже утечек быть не должно. Как сейчас ситуация, кондиционер работает, реакция на него есть?
Так и я про то. Если все сделано правильно, то никаких последствий быть не должно.
У меня похожая ситуация. У знакомых кондиционер на меня очень плохо действует. Хотя у самой дома стоит и я не обращаю на него внимания.
Странно, на меня никогда кондиционеры негативного влияния не оказывали.
Я согласна с Олегом. Есть не маленький шанс, что монтажники допустили утечку фреона. Я уже говорила, что после нормальных установщиков (вроде vasko.ru) такого не наблюдалось и плохо со здоровьем ни у кого не было.
Может Вы и правы, может дело действительно в утечке фреона.
Модератор, обращаю ваше внимание, что текст содержит:
Страница закроется автоматически
через 5 секунд
Пользователь сайта Woman.ru понимает и принимает, что он несет полную ответственность за все материалы частично или полностью опубликованные им с помощью сервиса Woman.ru.
Пользователь сайта Woman.ru гарантирует, что размещение представленных им материалов не нарушает права третьих лиц (включая, но не ограничиваясь авторскими правами), не наносит ущерба их чести и достоинству.
Пользователь сайта Woman.ru, отправляя материалы, тем самым заинтересован в их публикации на сайте и выражает свое согласие на их дальнейшее использование редакцией сайта Woman.ru.
Использование и перепечатка печатных материалов сайта woman.ru возможно только с активной ссылкой на ресурс.
Использование фотоматериалов разрешено только с письменного согласия администрации сайта.
Размещение объектов интеллектуальной собственности (фото, видео, литературные произведения, товарные знаки и т.д.)
на сайте woman.ru разрешено только лицам, имеющим все необходимые права для такого размещения.
Copyright (с) 2016-2019 ООО «Хёрст Шкулёв Паблишинг»
Сетевое издание «WOMAN.RU» (Женщина.РУ)
Свидетельство о регистрации СМИ ЭЛ №ФС77-65950, выдано Федеральной службой по надзору в сфере связи,
информационных технологий и массовых коммуникаций (Роскомнадзор) 10 июня 2016 года. 16+
Учредитель: Общество с ограниченной ответственностью «Хёрст Шкулёв Паблишинг»
источник
Появление ночного приступа бронхиальной астмы (ночной астмы) указывает на то, что заболевание недостаточно контролируется. Частотой ночных приступов определяется тяжесть бронхиальной астмы и необходимость терапевтического лечения.
Ночная симптоматика (кашель, одышка, хрипы и т.д.) являются характерными для астмы. Как правило, каждый второй астматик встречается с ночной одышкой не менее 1 раза в неделю.
Причины появления астматических симптомов в ночное время до конца неизвестны, но существует несколько предрасполагающих факторов, которые способны привести к этому. К ним можно отнести переохлаждение, гормональные сбои, нахождение в горизонтальном положении и т.д.
Наиболее часто ночной астматический синдром провоцируется следующими причинами:
1. ПОЛОЖЕНИЕ ТЕЛА. В горизонтальном положении астматика происходит накопление слизи в дыхательных путях, классифицируемое, как постназальные отеки. Кроме того, горизонтальное положение способствует усилению циркуляции крови в легочной системе и снижению объема легких, что провоцирует повышение дыхательной сопротивляемости.
2. СИНУСИТЫ (увеличение количества слизистого отделяемого). Во сне дыхательные пути значительно сужаются, что способствует уменьшению притока кислорода. Возникает резкий кашель, который приводит к дополнительному сужению дыхательного пути и постепенному усилению астмы.
3. ГОРМОНЫ. Ночная астма способна возникнуть в результате циркадных гормональных колебаний в крови. Необходимо отметить, что гормональные сбои могут наблюдаться не только у астматиков, но и у вполне здоровых пациентов. Такое нарушение провоцирует выброс адреналина, который может существенно повлиять на поддержание мышечных бронхиальных тканей во время покоя. При этом максимально расширяются дыхательные пути.
Помимо этого, адреналин препятствует выбросу гистамина, являющегося причиной появления слизи и бронхоспазма. Максимальное количество адреналина и, соответственно, предельная скорость при выдохе, наиболее низкие в 4 часа ночи. В это время гистаминовый уровень достигает своего пика. За счет понижения адреналина и повышения гистамина обостряются ночные симптомы астмы
4. РЕФЛЮКСНОЕ ГАСТРОЭЗОФАГЕАЛЬНОЕ ЗАБОЛЕВАНИЕ (ГЭРБ). При гастритах нередко встречается изжога и рефлюкс (попадание желудочной кислоты из области желудка в гортань и пищевод), что может спровоцировать бронхоспазм. Обострение рефлюкса происходит в положении лежа, а также при приеме некоторых лекарственных препаратов от астмы, что приводит к расслаблению клапана между пищеводом и желудком.
Нередко кислота, которая раздражает пищевод, приводит к активизации блуждающего нерва. Он способен спровоцировать сужение бронхиального просвета. При попадании этой кислоты в бронхиальную систему, легкие и трахею возможен ночной приступ астмы.
5. КОНДИЦИОНЕР. Некоторые специалисты утверждают, что к ночным приступам способен привести охлажденный воздух в помещении, где спит астматик. Воздушные потоки, производимые кондиционерами, способствуют пересыханию дыхательного пути, что обостряет симптомы заболевания.
6. ВНУТРЕННИЕ ТРИГГЕРЫ. Бронхиальная астма во сне не зависит от суточного времени. К примеру, пациенты, работающие по ночам способны испытывать астматические симптомы при дневном сне. Многочисленные исследования указывают на то, что ухудшение дыхания наступает через 5-6 часов после засыпания, что подтверждает влияние триггеров бронхиальной астмы.
Ночная астма характеризуется одновременным сочетанием 3 симптомов, к которым относятся:
- нарушение дыхательной функции;
- мучительный кашель;
На пике острого приступа эти симптомы выражены наиболее ярко, но у некоторых пациентов они могут появляться даже в межприступный период. Острый приступ и кашель способен появиться в течение 24 часов. Характерным признаком ночной бронхиальной астмы является сильный кашель и последующее за этим удушье.
Кроме того, симптомы выражаются в виде учащенной дыхательной деятельности, чувства тяжести в грудной клетке, повышенного потоотделения, аритмии и цианоза носогубного треугольника. Нередко кашель сопровождается хрипами, которые можно услышать на расстоянии. Впоследствии кашель может сопровождаться отхождением густой стекловидной мокроты.
Симптомы бронхиальной астмы хорошо нейтрализуются при помощи бронхолитиков экстренного воздействия.
Можно использовать любые бета-агонисты короткого действия (Беротек, Сальбутамол), но большего эффекта можно добиться при использовании комбинированного препарата, который одновременно воздействует на парасимпатические и симпатические нервные рецепторы.
Одним из таких препаратов является Беродуал-Н, максимально быстро снимающий ночные симптомы астмы. Длительность воздействия препарата достигает 6-7 часов. Это превышает время действия однокомпонентных лекарственных препаратов для снятия астмы. Такой период времени позволяет спокойно провести ночь, не испытывая характерных симптомов заболевания.
Кроме Беродуала приступ бронхиальной астмы хорошо снимается пролонгированной формой Теофиллина и β-адреностимуляторами длительного воздействия (Сальметерол, Серевент), которые рекомендуется принимать за несколько часов до сна.
Приступ бронхиальной астмы атопического характера требует использования за несколько часов до сна антигистаминных препаратов (Кларитин, Лоратадин, Супрастин, Зиртек и т.д.). Положительное действие оказывают спазмолитики (Дротаверин и Но-шра).
Кроме того, ночная астма предусматривает применение снотворных и успокаивающих средств, которые способствуют предупреждению «невроза ожидания» острого приступа. Однако целесообразность использование этих препаратов решается в индивидуальном порядке, так как пациент, в связи с заторможенностью после приема этих лекарств, не должен допустить, чтобы приступ затянулся.
В том случае, когда пациент часто просыпается по ночам, его беспокоит сильный кашель, который сопровождает бронхиальную астму, необходимо проконсультироваться со специалистом, способным определить симптомы и этиологию астмы и назначить соответствующее лечение.
Ночной бронхиальный приступ можно предупредить при помощи профилактических мероприятий, к которым относятся:
- В комнате пациента не должно присутствовать потенциально опасных аллергенов (мягкой мебели, игрушек, ковров).
- Необходимо следить за температурой в помещении, влажностью и чистотой воздуха.
- Следует осуществлять контроль полноценного носового дыхания, для чего рекомендуется за 30 минут до отхода ко сну промыть носоглотку слегка подогретым р-ром морской соли.
- Рекомендуется своевременно лечить рефлюкс.
- Последний прием пищи должен быть не позднее, чем за 2 часа до сна.
Частые случаи бронхиальной астмы в ночное время указывают на ухудшение заболевания, поэтому ночной приступ требует тщательной оценки общего состояния пациента, а также устранения всех провоцирующих причин развития болезни.
источник
Мешает ли вам спать ночная астма? Такие симптомы как сдавленность в груди, одышка, кашель и свистящее дыхание, приводят к нарушениям сна, в результате чего весь следующий день вы будете чувствовать себя разбитым и усталым. Ночная астма – серьезное заболевание, требующее точного диагноза и применения эффективных методов лечения.
Ночная астма и нарушение сна
Во время сна симптомы астмы обостряются. Многие врачи недооценивают ночную астму, однако, когда такие распространенные симптомы как кашель и проблемы с дыханием возникают ночью, они таят в себе потенциальную угрозу жизни пациента. Исследования показали, что большинство летальных исходов в результате астмы отмечается именно в ночное время. Приступы ночной астмы могут вызвать серьезные проблемы со сном, а, следовательно, недосыпание, сонливость, усталость и раздражительность в дневное время. Они также негативно влияют на качество жизни в целом и усложняют контроль над симптомами заболевания в дневное время.
Причины ночной астмы
Причины обострения симптомов астмы именно во время сна до конца не изучены. На эту тему существует множество гипотез, например, более интенсивное воздействие аллергенов в ночное время, переохлаждение дыхательных путей, горизонтальное положение тела или изменения в гормональном фоне в связи с циркадным ритмом. Даже сам процесс сна может стать причиной изменений в работе бронхов. Помимо этого, на развитие ночной астмы могут повлиять следующие факторы:
Повышенное образование слизи или синусит
Во время сна дыхательные пути сужаются, что уменьшает приток воздуха. Это становится причиной кашля, который, в свою очередь, провоцирует еще большее сужение дыхательных путей. Поскольку синусит часто сопровождает астму, постназальный затек также может спровоцировать приступ.
Внутренние провоцирующие факторы (триггеры) ночной астмы
Обострение ночной астмы происходит во время сна вне зависимости от времени суток. Например, астматики, работающие в ночную смену, могут страдать от симптомов астмы во время дневного сна. Большинство исследователей предполагает, что показатели дыхательной функции ухудшаются спустя 4-6 часов после наступления сна. Это доказывает существование внутренних триггеров данного заболевания.
Горизонтальное положение тела
Горизонтальное положение тела также может обострить симптомы ночной астмы. Здесь могут быть задействованы различные факторы, например, скопление слизи в дыхательных путях (постназальный затек), увеличение объема циркулирующей крови в легких, уменьшение объема легких, повышение сопротивления дыхательных путей.
Кондиционер
Холодный воздух от кондиционера в спальне может стать причиной переохлаждения и сухости дыхательных путей, что приводит к обострению симптомов астмы физического напряжения, а также ночной астмы.
ГЭРБ (Гастроэзофагеальная рефлюксная болезнь)
Если вы часто страдаете от изжоги, рефлюкс – обратный ток желудочной кислоты из желудка в пищевод и гортань может вызвать бронхоспазм. Рефлюкс обостряется при горизонтальном положении тела или во время приема некоторых лекарства от астмы, поскольку все это расслабляет клапан между желудком и пищеводом. Иногда желудочная кислота раздражает нижнюю часть пищевода и активирует блуждающий нерв, который посылает сигналы в бронхиолы, тем самым провоцируя бронхостеноз (сужение просвета бронха). Если желудочный сок попадет в трахею, бронхи и легкие, то реакция организма будет весьма серьезной: раздражение дыхательных путей, повышенная выработка слизи и бронхостеноз. Если лечить ГЭРБ и астму, то приступы ночной астмы возможно устранить.
Поздняя астматическая реакция
При контакте с аллергеном или другим триггером астмы обструкция дыхательных путей или обострение аллергической астмы происходит достаточно быстро, при этом острые симптомы проходят в течение часа.
Однако примерно у 50% пациентов, которые сталкиваются с внезапным обострением астмы, спустя 3-8 часов после контакта с аллергеном наступает вторая фаза бронхоспазма. Эта фаза называется поздняя астматическая реакция. Она характеризуется повышением чувствительности дыхательных путей, развитием воспалительных процессов в бронхах и более длительным периодом обструкции дыхательных путей.
Большинство исследований показали, что если контакт с аллергеном произошел вечером, а не утром, то развитие поздней астматической реакции более вероятно, а приступ астмы при этом может быть более тяжелым.
Как у пациентов, страдающих от астмы, так и у здоровых людей существуют циркадные колебания концентрации гормонов в крови. Один из таких гормонов – адреналин – оказывает существенное влияние на бронхиолы, помогая поддерживать мышечную ткань бронхов в расслабленном состоянии (таким образом, просвет дыхательных путей остается достаточно широким). Помимо этого он подавляет выделение гистамина, который является причиной образования слизи и развития бронхоспазмов. Уровень адреналина в организме и максимальная объемная скорость выдоха имеют самые низкие значения около 4 часов утра, в то время как уровень гистамина в это время, наоборот, самый высокий. Именно снижение адреналина и приводит к обострению симптомов ночной астмы во время сна.
Как лечится ночная астма?
Еще не найден способ, как полностью вылечить ночную астму. Однако ежедневное использование таких препаратов, как ингаляционные стероиды, очень эффективно для уменьшения воспалительных процессов и предотвращения появления симптомов ночной астмы.
Поскольку эти симптомы астмы могут обостриться в любой момент сна, лечение должно быть направлено на защиту организм в эти часы. Бронходилататор длительного действия в форме ингалятора достаточно эффективен для предотвращения бронхоспазма и уменьшения симптомов астмы. Если вы страдаете от ночной астмы, то оцените действие ингаляционного кортикостероида длительного действия. Если помимо астмы вы страдаете от ГЭРБ, необходимо проконсультироваться относительно медикаментов, уменьшающих образование желудочной кислоты.
Стоит также избегать контакта с потенциально опасными аллергенами, такими как пылевые клещи, шерсть животных или перья птиц, это поможет предотвратить аллергическую реакцию, обострение симптомов астмы и ночные приступы.
Кроме того, используя пикфлоуметр (пневмотахометр), следует наблюдать функцию легких в течение суток. Полученные данные позволят врачу составить план действий, который поможет избежать ночных приступов. В зависимости от типа и сложности астмы (слабые умеренные или тяжелые симптомы) врач назначает лечение, которое нормализует сон.
источник
Бронхиальная астма — заболевание хроническое и сопровождается тяжёлым астматическим состоянием с нарастанием гипоксии и удушья. Провоцируют его аллергены. К ним относятся пыльца, домашние животные, цитрусовые, древесная пыль и многое другое. В основе заболевания лежат наследственные или приобретенные дефекты бронхов.
Между приступами бронхиальной астмы, больного человека внешне нельзя отличить от здорового. Каждый приступ начинается с одышки, сильного кашля, выделения жидкости из носа. Вдох короткий и неглубокий, выдох судорожный, затруднённый. Сопровождается свистящим хрипом.
Человек во время приступа, стараясь облегчить дыхание, принимает определённую позу с фиксацией мышц плечевого пояса. Кожа на лице приобретает синюшный оттенок, на лбу выступает испарина, глаза становятся испуганными, учащается пульс. Заболевание чрезвычайно опасное, так как если отсутсвует соответствующая интенсивная терапия, то приступ может стать причиной летального исхода.
При атонической бронхиальной астме (наследственная предрасположенность) выявляется аллерген, вызывающий приступы. Им может оказаться ковёр, цветы, домашний питомец, пищевой продукт. Больного необходимо обезопасить от контакта с ним. Это может полностью защитить от приступов.
Если же присутствует аллергическая реакция на дым, запах, пыльцу растений, которые характерны для конкретной местности, то здесь помогает смена места жительства. Это другой городской район или иная климатическая зона.
В некоторых случаях между периодами обострения проводится специфическая десенсибилизация. Пациент при этом принимает медикаментозные препараты, к которым относятся бронхолитики, препараты, дающие отхаркивающий эффект, ингаляционные и антигистаминные препараты.
При обострении прописываются антибиотики. А если случай тяжёлый, то применяют средства «гравитационной хирургии». Это плазмаферез, глюкокортикоидные гормоны. Они очищают кровь от вредных иммунных комплексов, которые способствуют приступам удушья.
Распространён физиотерапевтический способ лечения. Заключается он в ингаляциях, иглорефлексотерапии и электропроцедурах. Больным также прописывают санитарно-курортное лечение.
Многие врачи склоняются к мнению, что народное лечение бронхиальной астмы нельзя игнорировать. В то же время оно должно не заменять, а дополнять медикаментозную терапию. Советов же и рекомендаций, описывающих немедикаментозные методы лечения, чрезвычайно много.
Это различные дыхательные техники, иглотерапия, прижигание полынью, электропунктура, климатотерапия, специальные физические тренировки. Нужно отметить, что перечисленные методики дают положительные результаты, но не во всех случаях. Поэтому не стоит преувеличивать их лечебную силу. А заменять ими традиционные методы лечения вообще не нужно.
Данные способы не оказывают эффективного воздействия на хроническое аллергическое воспаление. Во многих случаях они уменьшают степень выраженности спазма бронхов и вырабатывают у больного устойчивость к нарушениям проходимости бронхов. Улучшают субъективное самочувствие астматика, повышают качество его жизни, но в то же время не могут стать альтернативой общепринятым медицинским методам лечения.
Бронхиальная астма у детей впервые проявляется после нарушения рациона питания, физических и психологических травм, а также заражения вирусными инфекциями. Довольно часто приступам предшествует вторично перенесённое воспалительное заболевание горла, трахеи, бронхов, носа.
Перед приступом поведение ребёнка меняется. Он становится раздражительным, у него появляются головная боль, общая слабость, наблюдаются насморк, кожный зуд, экссудативный диатез. Сам приступ начинается обычно в ночное или вечернее время. При выявлении первых симптомов нужно сразу же обращаться к врачу.
В рацион питания нужно обязательно включать калорийные и натуральные продукты. Из напитков следует пить минеральную воду и чай. Необходимо также пить молоко, кефир, простоквашу. Есть нужно творог, свеклу, морковь, цветную и кочанную капусту, кабачки, спаржу.
Желательно употреблять в пищу варёные рыбу, нежирное мясо, но именно варёные, а не жареные. Из круп можно не ограничивать потребление гречки. Что же касается остальных круп и картофеля, то их потребление придётся сделать минимальным, из-за содержащихся в них салицилатов. Придётся также ограничить потребление макаронных и кондитерских изделий.
Следует полностью отказаться от газированных напитков, копчёных продуктов, консервов и колбасных изделий. Что касается алкоголя, то он категорически не рекомендуется. Сюда же входит и пиво. Диету в любом случае нужно согласовывать с диетологом и аллергологом.
источник
В преддверии жарких летних дней многие люди делают первые пробные запуски установленных у них дома кондиционеров. В нашей стране этот прибор получил широкое распространение лет 10-15 назад, а во всем мире их используют уже полвека. Мы привыкли считать кондиционер вполне безопасным, а иногда и жизненно необходимым средством пережить летний зной, когда как многие люди старшего поколения (а вместе с ними даже некоторые врачи) утверждают что в некоторых случаях на воздух, выдуваемый из кондиционера, возможна аллергия, а иногда даже он может провоцировать приступы бронхиальной астмы. В доказательство этой теории часто приводят рост числа случаев аллергических заболеваний дыхательных путей вместе с массовым распространением кондиционеров. Есть ли связь между кондиционером и аллергическими заболеваниями?
Вообще-то есть, но не такая, как ее представляют противники повального кондиционирования помещений. Новый кондиционер никогда не вызовет аллергии — исключение лишь составляют дешевые китайские модели, которые, по сути, собраны непонятно из чего и в процессе своей работы способны выделять небезопасные вещества, вызывающие аллергию. Однако запущенный после зимней «спячки» кондиционер нередко вызывает аллергические риниты, конъюктивиты и першение в горле у всей семьи. С чем это связано? Неужели проработавший всего один сезон охлаждающий прибор уже можно выкидывать на помойку? Конечно же нет, но некоторого ремонта он потребует.
В любом современном кондиционере внутри установлены специальные фильтры, не позволяющие проникать внутрь дома частицам пыли, выхлопных газов и других вредных веществ, в частности пыльце растений и пылевым клещам. Эти фильтры не уничтожают эти частицы, а просто задерживают их и, как следствие, накапливают. Поэтому к концу сезона фильтры просто забиты пылью, пыльцой растений и другими факторами, которые запросто могут вызвать аллергию. Кроме того, там накапливается немало бактерий, для размножения которых здесь создаются благоприятные условия. За зиму бактерии и продукты их жизнедеятельности с одной стороны «измельчают» пыль, а с другой — могут расширять поры фильтра. Все это в комплексе приводит к увеличению проницаемости фильтра и с первым включением весь этот «аллергенный коктейль» проникает в помещение. Только в этом случае возникают аллергические заболевания верхних дыхательных путей, связанные с кондиционером.
Чтобы избежать этого, необходимо просто менять фильтр после каждого сезона. В таком случае новый фильтр будет снова исправно выполнять свои функции и не допускать попадания аллергенов в помещение. Таким образом, кондиционер с исправным фильтром не только не может быть причиной аллергических заболеваний верхних дыхательных путей, но и служить средством, препятствующим их развитию. В частности, человеку, страдающему поллинозом (аллергией на пыльцу растений) в весенний период лучше проводить большую часть дня именно в помещении, которое проветривается с помощью кондиционера, который препятствует проникновению пыльцы растений.
Если фильтры необходимо менять каждый год, то примерно каждые 3-5 лет необходимо вызывать специалиста для чистки самого кондиционера изнутри. Все дело в том, что пыль оседает не только на фильтрах, но и на стенках всей воздуховодной системы, хоть и в меньшей степени. Со временем ее там может скопиться значительное количество, и она тоже может послужить причиной аллергических заболеваний верхних дыхательных путей.
В последние годы, правда, появились некоторые случаи, когда аллергия возникала и после установки нового кондиционера. Это связано с тем, что ряд производителей стали выпускать особые, ароматические фильтры — например с запахом свежести или различных эфирных масел. Иногда на компоненты таких фильтров может развиваться непереносимость и они становятся причиной аллергического заболевания. К счастью, в таких кондиционерах фильтры меняются достаточно легко самостоятельно, без привлечения специалиста, поэтому чтобы остановить аллергию нужно всего лишь заменить ароматический фильтр на нейтральный.
— Вернуться в оглавление раздела «Пульмонология.»
источник
• Сухость кожи
• Усугубление респираторных заболеваний
• Аллергия и заболевания дыхательных путей
• Увеличение веса
Кондиционеры не только помогают поддерживать температуру в комнате или во всем здании на постоянном уровне, но также улучшают качество воздуха и уменьшают количество приступов астмы и аллергии. Однако при неправильном уходе и очистке они могут нести в себе потенциальные риски для здоровья. Кондиционеры увеличивают уровень фонового шума, тем самым способствуя шумовому загрязнению среды.
Кондиционеры изменяют температуру воздуха в помещении, обеспечивая комфортные для человека условия в любое время года. Однако они также несут в себе определенные риски для здоровья, в особенности, если за ними не осуществляется правильный уход и не проводится их регулярная чистка. С другой стороны, использование кондиционеров, поддерживаемых в надлежащем состоянии, приносит определенную пользу. Рассмотрим подробнее преимущества и риски, связанные с применением кондиционеров.
Сильная жара может вызывать тепловой удар, при котором организм оказывается неспособным регулировать свою температуру. При отсутствии незамедлительной помощи, он может приводить к повреждению головного мозга и других жизненно важных органов. Кондиционеры способствуют предотвращению теплового удара, понижая температуру воздуха.
Оптимальное размещение кондиционера — в коридоре, а не в жилой комнате…
Еще одна проблема, имеющая отношение к воздействию сильной жары – это обезвоживание. Высокая температура вызывает повышенное потоотделение, которое – в случае, если потерянная жидкость не восполняется – и становится причиной обезвоживания. Кондиционеры могут сводить риск обезвоживания к минимуму, уменьшая потоотделение и предупреждая последующую потерю жидкости.
Делая летние дни выносимыми, кондиционеры помогают уменьшать вызываемые жарой утомляемость и стресс, что в значительной мере способствует повышению продуктивности. Сильная жара может оказывать неблагоприятное воздействие и на физическую, и на умственную активность. Кондиционеры повышают продуктивность, обеспечивая прохладу и комфортные условия для работы. Помимо этого, они позволяют лучше спать, и таким образом, избегать усталости и других проблем, связанных с отсутствием сна.
Кондиционеры в значительной степени содействуют улучшению качества воздуха. Они отфильтровывают пыль, пыльцу и другие экзогенные аллергены, и держат под контролем появление плесени, понижая уровень влажности. В местностях, где качество воздуха плохое, кондиционеры делают воздух в помещении более чистым и здоровым.
Кондиционеры фильтруют и дезинфицируют воздух. Они могут уменьшать количество приступов астмы и аллергии, устраняя из воздуха пыль и пыльцу, и подавляя рост плесени. Воздействие плесени – это один из основных факторов, которые могут способствовать увеличению риска появления аллергических реакций, приступов астмы и других респираторных проблем. Кроме того, применение кондиционеров позволяет держать окна закрытыми, что также содействует предупреждению проникновения в помещение пыли, бактерий и экзогенных аллергенов. Это полезно для людей, которые страдают от экзогенной аллергии.
Проведение долгих часов в помещении с работающим кондиционером может приводить к сухости и раздражению слизистых оболочек организма. Кожа также может терять в таких условиях свою естественную влагу и становиться сухой и чувствительной.
Отмечено, что резкое изменение температуры и уровня влажности способно усугублять симптомы некоторых респираторных заболеваний. Этого можно избегать, настраивая термостат на температуру, немного выше той, что требуется, и постепенно понижая ее до комфортного уровня.
Чистить кондиционер нужно регулярно…
Чрезмерное воздействие подаваемого кондиционерами холодного воздуха может вызывать синусит, насморк, боль в горле и другие симптомы, напоминающие симптомы гриппа. Некоторые кондиционеры не увлажняют воздух, что может приводить к тому, что он становится слишком сухим. Сухой воздух способен вызывать раздражение слизистой оболочки полости рта и носа.
Если не производится регулярная чистка кондиционеров, их воздушные фильтры загрязняются. В них скапливается пыль, пыльца и бактерии, которые впоследствии распространяются по помещению. Это может повышать частоту случаев респираторных заболеваний, а также создавать проблемы для людей с аллергией и астмой.
Синдром больного здания чаще наблюдается в зданиях, в которых установлены системы кондиционирования, но нет надлежащей вентиляционной системы. В таких зданиях люди часто сталкиваются с такими симптомами, как затрудненное дыхание, раздражение кожи и слизистых оболочек, головные боли и чрезмерная усталость или утомляемость. Все эти симптомы в совокупности называются «синдромом больного здания». Считается, что этот специфический синдром может быть вызван плесенью и другими вредоносными организмами, которые скапливаются в системах кондиционирования, а затем попадают в воздух.
Болезнь легионеров – это вид пневмонии, вызываемый бактериями legionella pneumophila. Одна из основных проблем, связанных с применением кондиционеров, заключается в том, что теплая вода, находящаяся в системах центрального кондиционирования (в частности в больницах и госпиталях) может служить отличной средой для размножения этих бактерий. Наиболее распространенными симптомами болезни легионеров являются кашель, боль в теле, высокая температура и озноб, утомляемость и головная боль. При отсутствии своевременного лечения болезнь легионеров может вызывать появление опасных для жизни осложнений.
Это может показаться странным, но исследование, проведенное специалистами по биостатистике из Университета штата Алабамы в Бирмингеме, показывает, что кондиционеры могут способствовать увеличению веса. Согласно исследованию, при использовании кондиционеров для поддержания температуры в доме на постоянном уровне организму человека не требуется тратить энергию и сжигать калории, чтобы приспосабливаться к изменениям температуры окружающей среды. Это, в свою очередь, может приводить к увеличению веса.
В большинстве кондиционеров используется фреон или хлористый водород-фтороуглерод, который, как известно, вызывает разрушение озонового слоя. Тем не менее, кондиционеры нового поколения выделяют меньше парниковых газов и поэтому оказывают не такое значительное воздействие на климат.
Единственным способом уменьшения рисков, связанных с применением кондиционеров, является регулярная чистка этих приборов. Грязные фильтры кондиционеров могут распространять пыль и попадающие в них микроорганизмы в воздух. Помимо фильтров, прибежищем для бактерий также могут становиться каплесборники и охлаждающие змеевики кондиционеров. Поэтому необходимо обязательно следить за чистотой этих деталей. Съемные кондиционеры чистить и поддерживать в рабочем состоянии обычно намного легче, чем дорогие системы кондиционирования. Системы кондиционирования воздуха со скрытыми вентиляционными трубами и частями, находящимися в труднодоступных местах, требуют регулярной чистки специалистами для сведения к минимуму рисков, имеющих отношение к их использованию.
источник
Может ли ночная астма нарушить сон? Ночная астма с ее симптомами, как, например, сжатие в груди, одышка, кашель и свистящее дыхание, может не дать спать совсем. Симптомы ночной астмы могут нарушить сон, не дать хорошо отдохнуть, в результате чего весь последующий день вы будете чувствовать себя усталым и вялым. Нльзя не обращать внимание на ночную астму. Это очень серьезно — и необходим точный диагноз и эффективное лечение.
Ночная астма и нарушение сна
Симптомы астмы в 100 раз серьезней, когда они обостряются во время сна. Ночное свистящее дыхание, кашель и проблемы с дыханием – распространенные симптомы, но к тому же потенциально опасные для жизни. Большинство людей недооценивает всю серьезность ночной астмы.
Исследования показали, что большинство смертельных случаев из-за астмы происходят именно ночью. Ночные приступы астмы могут вызвать серьезные проблемы со сном, а, следовательно, недосыпание, сонливость, усталость и раздражительность в дневное время. Эти проблемы могут сказаться на вашей жизни в целом и усложнить контроль над симптомами в дневное время.
Точные причины, почему симптомы астмы прогрессируют во время сна, неизвестны. Но все же существует множество гипотез, объясняющие, что может вызвать обострение болезни. К ним относиться тесный контакт с аллергенами во время сна, сильное охлаждение дыхательных путей, горизонтальное положение тела или гормональные секреции, нарушающие циркодианный ритм. Даже сам сон меняет работоспособность легких и дыхательных путей. К причинам также можно отнести:
Во время сна дыхательные пути сильно сужаются, а слизь блокирует их. Это может вызвать кашель во время сна, который может спровоцировать еще большее сжатие дыхательных путей. Увеличенные затеки из носовых пазух также могут вызвать приступ астмы в гиперчувствительных дыхательных путях. Синусит при астме очень частое явление.
Обострение астмы может случаться только во время сна, независимо от того, в какое время суток наступает сон. Например, астматики, работающие в ночную смену, могут страдать от симптомов астмы днем, когда они спят. Большинство исследователей предполагает, что показатели работоспособности легких ухудшаются через 4-6 часов после наступления сна. Это показывает, что есть внутренние возбудители, провоцирующие астму во время сна.
Горизонтальное положение тела может провоцировать обострение астмы. Причиной этого могут быть разные факторы, например, скапливание секреций в дыхательных путях (затек из носовых пазух или постназальный затек), повышенный объем циркулирующей крови в легких, уменьшение объема легких и повышенная невосприимчивость дыхательных путей.
Холодный воздух от кондиционера может стать причиной сильного переохлаждения дыхательных путей. Дыхательные пути охлаждаются и становятся более сухими, а это основная причина обострения астмы напряжения. И это также обостряет ночную астму.
Если вы часто страдаете от изжоги, кислотный рефлюкс из желудка в пищевод и гортань может вызвать рефлекс, называемый бронхоспазм. Рефлюкс обостряется, когда вы принимаете горизонтальное положение или, если принимаете определенные лекарства для лечения астмы, ослабляющие клапан между пищеводом и желудком. Иногда желудочная кислота раздражает нижнюю часть пищевода и активирует блуждающий нерв, который посылает сигналы в бронхиальные трубки, тем самым провоцируя бронхостеноз (сужение просвета бронха). Если желудочный сок будет постоянно подниматься вверх по пищеводу к гортани и несколько его капель попадет в трахею, бронхи и легкие, то реакция организма будет очень серьезной. Результатом этого может быть сильное раздражение дыхательных путей, повышенная выработка слизи и бронхостеноз. Если правильно и вовремя начать лечить ГЕРБ и астму, то можно остановить приступы ночной астмы.
После тесного контакта с аллергеном или возбудителем астмы дыхательные пути сильно сужаются или обостряется аллергическая астма. Но иногда это происходит с некоторым опозданием. Такое обострение болезни может длиться около часа. У около 50% тех, кто сталкивается с внезапным обострением астмы, происходит и вторая фаза сужения дыхательных путей через три-восемь часов после контакта с аллергеном. Эта фаза называется запоздалая реакция организма. Запоздалая реакция характеризуется увеличением чувствительности дыхательных путей, развитием воспалительных процессов в бронхах и более длительной блокировкой дыхательных путей.
Большинство исследований показали, что если контакт с аллергеном произошел вечером, а не, скажем, утром, то более вероятна запоздалая реакция организма, а приступ астмы при этом может быть очень серьезным.
Гормоны, циркулирующие в крови, обладают характерными циркодианными ритмами, которые отличаются у людей, которые страдают астмой. Эпинефрин – один из таких гормональных веществ, который имеет важное влияние на бронхи. Этот гормон помогает поддерживать мышечные ткани, окружающие дыхательные пути, в расслабленном состоянии и таким образом просвет дыхательных путей остается достаточно широким. Кроме того, эпинефрин затормаживает действие других веществ, например, гистамина, который является причиной образования слизи и бронхоспазмов. Уровень эпинефрина в организме и максимальная объемная скорость выдоха понижаются к 4 утра, а уровень гистамина, наоборот, повышается. Понижение уровня эпинефрина и приводит к обострению симптомов ночной астмы во время сна.
источник
Бронхиальная астма (БА) — хроническое воспаление дыхательных путей, которое проявляется повторяющимися и обратимыми приступами бронхоконстрикции (сужением бронхов).
Бронхиальная обструкция (бронхоспазм), в свою очередь, приводит к появлению (тяжело выдохнуть), (которые часто слышны на расстоянии), . Эти симптомы чаще всего проявляются ночью или рано утром.
В основном, развитие болезни связано с (наследственно обусловленная атопия и гиперреактивность бронхов).
Под атопией понимают склонность (предрасположенность) человека к заболеванию. Т.е. у определенных индивидуумов генетически запрограммирована избыточная выработка Ig Е (антитела, участвующие в аллергических реакциях) в ответ на действие аллергенов. Эти Ig Е запускают цепь биохимических процессов, которые и приводят к спазму бронхов и усилению продукции слизи в бронхах (мокроты).
А гиперреактивность бронхов означает, что они очень чувствительны к действию любых раздражителей (которые у обычных людей не вызывают никакой реакции) и эта чувствительность проявляется бронхоспазмом.
Для того чтобы реализовались запрограммированные генетические дефекты, необходимо воздействие , т.е. аллергенов (пыльца, пищевые продукты, лекарства, пыль и т.п.);
Помочь в формировании приступа БА могут (наличие вирусной или бактериальной инфекции; изменение климата (влажности) и температуры, стрессовые воздействия и физическая нагрузка, механические или химические раздражители (производственная пыль, дым, пары).
Т.е. для развития приступа необходимы (повышенная чувствительность бронхов и атопия) + воздействие (того, что запустит приступ): аллергены, раздражение слизистой бронхов холодным воздухом или пылью, курение, инфекции дыхательных путей, физическая нагрузка, эмоциональный стресс.
Из этого ясно, что сами по себе триггеры не могут вызвать развитие астмы, если изначально нет болезни, т.е. нет генетических факторов.
- Неинфекционные аллергены:
- Лекарства (антибиотики — чаще пенициллины и тетрациклины; НПВС; аспирин; b2 — адреноблокаторы (пропранолол);
- Бытовые аллергены (домашняя пыль, пыльца растений, шерсть животных, плесень и грибок, парфюмерные и косметические изделия, бытовая химия);
- Пищевые продукты (многие ароматизаторы, красители и консерванты; пряности, яйца, рыба, молоко, орехи, злаки, фрукты и ягоды, шоколад и какао, морепродукты).
аллергенные продукты
классификация овощей по степени аллергенности
фрукты в зависимости от степени аллергенности
Инфекции дыхательных путей.
Вирусы и бактерии нарушают защитную функцию слизистой бронхов, вызывают воспалительный процесс, что облегчает доступ аллергенов.
- Производственная пыль ( металлическая, силикатная, древесная и т.п.);
- Дым (сигаретный и производственный) и пары раздражающих веществ (кислот, щелочей);
- ГЭРБ;
В итоге, под влиянием внутренних и внешних факторов, развивается БРОНХОСПАЗМ, ГИПЕРСЕКРЕЦИЯ СЛИЗИ (мокрота) и ОТЕК СЛИЗИСТОЙ БРОНХОВ. Клинически это все проявляется приступом удушья.
Удушье возникает в ответ на действие аллергенов, при вдыхании холодного воздуха, во время физической нагрузки и т. п. Также для БА характерно наличие ночных приступов (ближе к утру).
Непосредственно перед самим приступом (за минуты или часы) могут появиться так называемые предвестники приступа, а именно:
- может появиться заложенность носа, чихание или зуд около носа;
- першение в горле, единичные покашливания или длительный, сухой кашель;
- могут чесаться глаза (раздражение, резь в глазах).
Однако периода предвестников может и не быть.
Непосредственно сам приступ начинается с внезапного удушья (тяжело выдохнуть весь воздух), чувства тяжести в грудной клетке. С одышкой также появляется изнуряющий сухой кашель. При этом, больной вынужден принять определенную позу: он сидит и упирается во что-нибудь руками (в колени или кровать). 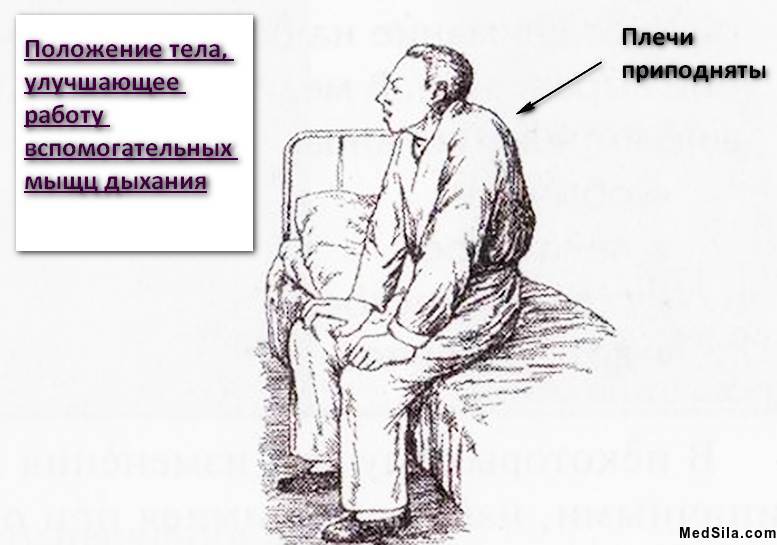
В этот период больной почти ничего не может сказать, вдох у него быстрый и резкий, а выдох медленный и трудный. Лицо может стать припухшим, багровым. При тяжелом приступе может и посинеть (особенно губы и носогубный треугольник). Человек в период приступа будет испуган и значительно напряжен.
Характерным для приступа БА будет наличие сухих свистящих хрипов, которые можно услышать невооруженным ухом (окружающие слышат свист на расстоянии). Ввиду сильного напряжения дыхательной системы, повышается артериальное давление и учащается пульс (тахикардия).
После того, как человеку станет легче дышать, у него появится вязкая мокрота (кашель станет продуктивным) .
Вне приступа люди, страдающие бронхиальной астмой, чувствуют себя вполне здоровыми и при обследовании врачи могут не найти никаких признаков, свидетельствующих о наличие заболевания. Только если болезнь прогрессирует и приступы учащаются, становятся тяжелее, тогда астма осложняется хронической легочной недостаточностью и эмфиземой легких, а вскоре подключается и сердечная недостаточность.
- : когда сами приступы кратковременные и возникают реже 1 раза за неделю. Ночные приступы повторяются не более 2 раз за месяц и общее состояние пациента вне приступа не нарушено;
- : удушье возникает чаще 1 раза за неделю, но не каждый день. Ночные приступы более 2 раз в месяц. Может нарушаться физическая активность и нормальный сон;
- : приступы удушья каждый день. Ночные эпизоды более 1 раза в неделю. Изменяются показатели дыхательной функции (функция внешнего дыхания — ФВД);
- : помимо ежедневных дневных приступов, подключаются постоянные ночные симптомы. Значительно снижается физическая активность и ФВД.
Отдельно выделяют такое состояние, как АСТМАТИЧЕСКИЙ СТАТУС. Это тяжелое, неотложное состояние, характеризующееся формированием стойкого, интенсивного и длительного бронхообструктивного синдрома, продолжающегося > 2-3 ч. Статус не купируется подобранной терапией и проявляется выраженными нарушениями ФВД и, как следствие, газового состава крови (уменьшается концентрация кислорода в крови), приводящими к формированию острой дыхательной недостаточности (большой риск смертельного исхода).
В первую очередь важен анамнез жизни. Т.е. наличие характерных для приступа бронхиальной астмы симптомов + связь этих приступов с вышеназванными внешними факторами натолкнет врача на постановку диагноза. Однако перед выставлением диагноза вам придется пройти некоторые лабораторные и инструментальные методы исследования:
- ОАК: если приступы астмы связаны с аллергической реакцией, то в общем анализе крови будут повышены эозинофилы;
- Мокрота: придется сдать мокроту, в которой лаборанты обнаружат специфические элементы, характерные для мокроты от больного бронхиальной астмой (спирали Куршмана, кристаллы Шарко-Лейдена, тельца Креолы, эозинофилы). Но актуален этот анализ только во время приступа;
- Рентген легких: только во время приступа возможно обнаружить эмфизему (повышенную воздушность легких). Вне приступа изменений не будет (постоянная эмфизема с переходом в пневмосклероз появляется только при длительном и тяжелом течении заболевания);
- ФВД (спирография): в межприступный период, как правило, все показатели в норме (за исключением тяжелого течения, когда все показатели ФВД снижены). Изменения врач обнаружит только при бронхоспазме. Поэтому врачи используют методики, которые вызывают бронхоспазм (нагрузочные тесты, тесты с гистамином). И если, после прохождения тестов, показатели ФВД снизились, значит, у пациента имеется приходящая бронхоконстрикция. После этого пациенту дают возможность использовать ингалятор, который расширяет бронхи. Затем опять определяют показатели ФВД, которые должны значительно возрасти за счет приема ингаляционных лекарств;
- Пикфлуометрия: измеряют пиковую скорость вдоха, которая помогает выявить обструкцию бронхов на ранних этапах и определяет обратимость этой обструкции. С помощью пикфлоуметра можно оценить тяжесть бронхиальной астмы и эффективность подобранного лечения;
- Пробы на аллергены (скарификационные пробы) – они определяют наличие аллергической реакции на различные аллергены.
Схема лечения зависит от степени тяжести заболевания и проводится по четырем ступеням. В лечении используют : ингаляционные и/или системные глюкокортикостероиды , ингаляционные b2-агонисты короткого и длительного действия, ингаляционные М-холиноблокаторы, эуфиллин.
Помимо базисной терапии назначается дыхательная гимнастика, массажи, постуральный дренаж, иглорефлексотерапия, спелеотерапия.
Необходимо также оградить больного от возможных аллергенов (проводить частую влажную уборку квартиры; избавиться от мягких игрушек, ковров, перьевых подушек, старых книг; отказаться от содержания животных и цветущих растений; уменьшить уровень влажности в квартире; изменить условия труда, если они связаны с высокой влажностью и запыленностью) . См. статью профилактика приступов удушья
источник

 аллергенные продукты
аллергенные продукты  классификация овощей по степени аллергенности
классификация овощей по степени аллергенности  фрукты в зависимости от степени аллергенности
фрукты в зависимости от степени аллергенности