С ердечная астма — это неотложное состояние, сопровождаемое острым нарушением процесса дыхания и газообмена по причине скопления в окололегочных тканях выпота. Самостоятельной нозологической единицей не считается. Речь о клиническом синдроме.
Симптоматика процесса нетипична, что не дает вовремя среагировать и уносит ценные дни, а то и часы при остром течении.
Явление сопровождается выраженной дыхательной недостаточностью, отеками, болями в грудной клетке. Необходима госпитализация и срочная медицинская помощь.
Перспективы смерти определяются в 20%. Риски могут быть выше при тяжелом основном диагнозе. Восстановительный период составляет от 2 недель до 2 месяцев.
В последующем пациенты с астматическим эпизодом регулярно наблюдаются у кардиолога.
Понимание требует некоторого анатомического разъяснения. Сердце — это мышечный орган, призванный перекачивать кровь по телу. По сути это крупный насос.
Он разделен на половины: левую и правую. Каждая включает в себя две камеры: предсердие и желудочек. Итого анатомических полостей четыре.
Локальная гемодинамика предполагает движение с правой стороны, от легочных структур к левому желудочку. Откуда жидкая соединительная ткань выбрасывается в аорту и движения по большому кругу, достигая отдаленных систем.
В результате кардиальных патологий того или иного рода, кровь остается в камерах. Подобное явление приводит к постепенному расслоению жидкости на фракции.
Плазма проникает сквозь ткани и остается в интерстициальной области легких (окружает бронхиальное дерево и альвеолы).
Выпот компрессирует (сжимает) дыхательные структуры, не позволяя проходить нормальному газообмену. По мере роста локального давления, усиливаются явления дыхательной недостаточности. Пик неотложного состояния — асфиксия. За ней следует смерть больного.
Тем самым, сердечная астма, иначе называемая интерстициальным отеком легких — смешанный процесс. Механизм можно представить в качестве трех компонентов:
- Нарушение сократимости миокарда. Когда кровь не выталкивается в полном объеме. То же самое возможно при нарушении работы аортального клапана.
- Ослабление оттока жидкой соединительной ткани из левого желудочка в результате органических отклонений.
- Перерастяжении камер сердца большим количеством крови.
Контролю подобное явление на поздних стадиях основных заболеваний практически не подлежит.
Факторы развития кардиальные и внесердечные. Особенно распространены среди пациентов следующие диагнозы:
- Острая и хроническая почечная недостаточность. В результате нарушения эвакуации жидкости из организма, объем циркулирующей крови увеличивается. Насколько — зависит от интенсивности течения патологического процесса. Сердце, тем более, если присутствуют кардиальные проблемы, не способно справиться с нарастающим количеством жидкой соединительной ткани. Отсюда развитие застой, образование выпота и становление астматических состояний. Пациенты без грамотного лечения подвергаются особому риску.
- Аритмии различных типов. От простой синусовой тахикардии до фибрилляции предсердий . Относительно редкая причина. Характеризуется нарушением адекватной циркуляции крови за один кардиальный цикл. Возникает застой, давление в левом желудочке растет, но выброса не происходит. Отсюда быстрое расслоение крови на фракции и пропотевание жидкой части в легочные структуры. Восстановление должно проводиться на ранних стадиях. Кардинальным образом повлиять на состояние пациента, когда аритмия достигла неконтролируемого типа, почти невозможно.
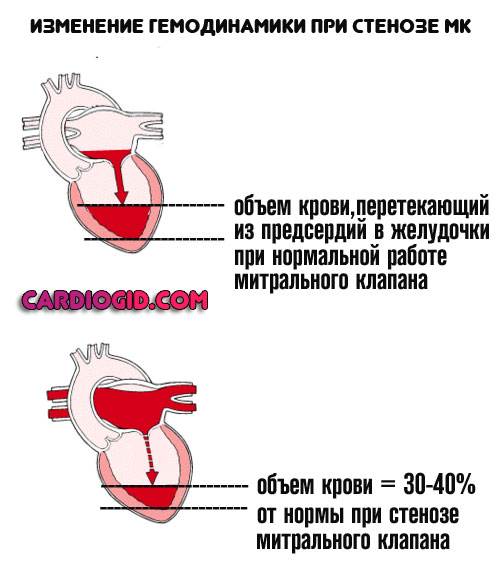
- Стеноз митрального клапана . Сужение или полное заращение просвета. В данном случае кровь застаивается в левом предсердии, поскольку не может транспортироваться в соответствующий желудочек. Помощь незамедлительная, оперативная. Шансы на успех достаточные для того, чтобы пойти на риск. Вероятность летального исхода — 15-20%, без медицинского вмешательства — порядка 70%. Не только на фоне астмы, но как итог длительного нарушения работы кардиальных структур.
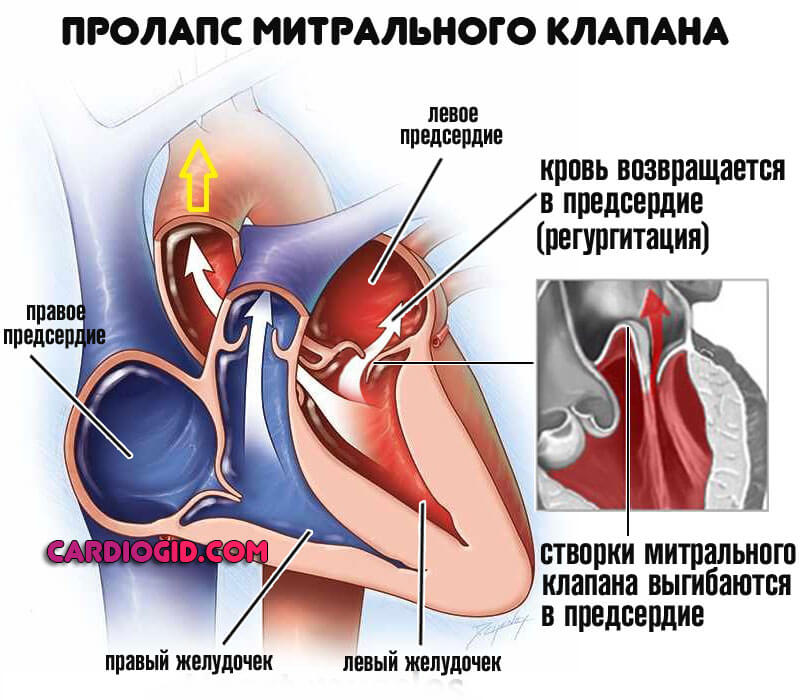
- Прочие отклонения в функционировании митрального клапана. В таком случае речь идет о пролапсе МК или иных состояниях, не исключающих нормальный отток от левого предсердия к желудочку. Механизм несколько отличен. Застой выражен, растет диастолическое давление.
- Гипертоническая болезнь. Особенно в некомпенсированной фазе. Сердечная астма — итог длительного течения патологического процесса. При этом в дело вступает группа механизмов. Гипертрофия левого желудочка по умолчанию снижает качество и силу выброса крови в аорту, возникает избыточное давление в левом желудочке, стеноз главной артерии организма приводит к невозможности адекватной гемодинамики, отсюда высокая вероятность кардиальной астмы. В какие сроки возникнет неотложное состояние — сказать не сможет даже опытный врач. Требуется длительный период наблюдения.
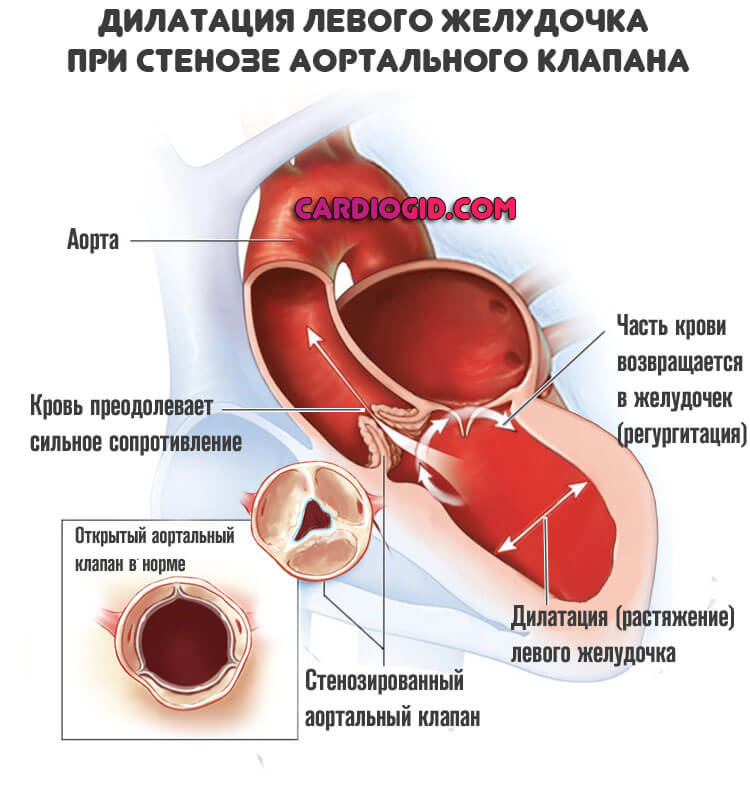
- Стеноз аортального клапана . Приобретенный порок сосудистой системы. Суть заключается в сужении просвета и невозможности выброса крови. Итогом оказывается необходимость интенсификации сердечной деятельности. Левый желудочек работает на пределе возможностей, что рано или поздно влечет слабость сократительной способности миокарда. Астма — один из вариантов. Перегрузки нередко заканчиваются инфарктом или остановкой работы сердца.
- Воспаление мышечного слоя органа. Часто инфекционного характера. Реже аутоиммунного. Процесс крайне агрессивен, особенно, если провокаторами состояния выступают стафилококки золотистого типа или иные представители пиогенной флоры. Лечение срочное, под контролем специалистов, в стационаре. Причина собственно астмы — это деструкция кардиальных структур, склерозирование тканей (заращение рубцовыми клетками). Без лечения, если наступили анатомические дефекты, вероятно ослабление сократимости миокарда.
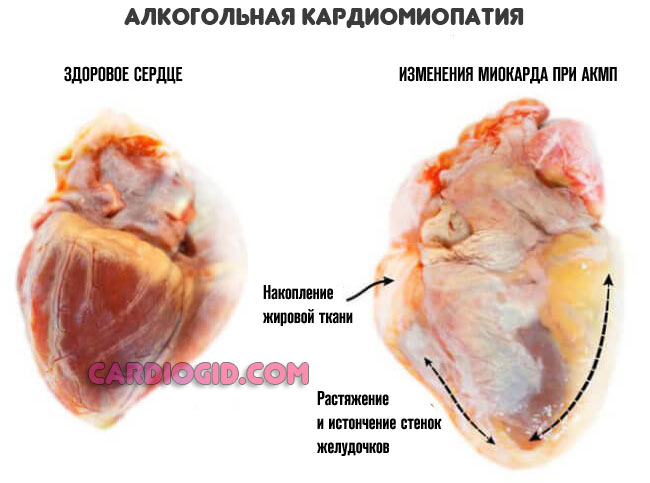
- Алкогольная кардиомиопатия . Нарушение нормальной функциональной активности мышечного слоя. Восстановлению практически не подлежит. Развивается в течение длительного срока. Одно из условий грамотной терапии — полный отказ от спиртного, то маловероятно в случае с тяжелым пациентом.
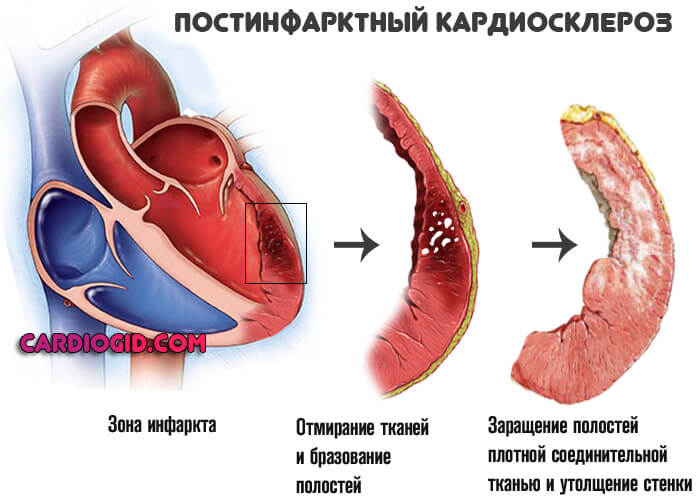
- Перенесенный инфаркт. Суть заключается в остром отмирании (некрозе) функциональной активных клеток-кардиомиоцитов и замещении последних рубцовыми структурами. Сократительная способность миокарда падает, количество выбрасываемой крови в один цикл снижается. Полное излечение невозможно, требуется пожизненная медикаментозная поддержка. Чем больше объемы поражения, тем существеннее проявления астмы. Вероятны рецидивы. Подробнее о поствинфарктном кардиосклерозе читайте в этой статье .
Это собственно этиологические причины. Они анатомически обуславливают начало процесса.
Запускается приступ астмы всегда триггерными факторами.
- Аллергическая реакция. Провоцирует иммунный ответ, усиление кардиальной деятельности. Интенсификация работы сердца заканчивается нарушением кровяного выброса. Дальше все понятно.
- Переедание. Пациенты с патологиями сердца вообще не должны обильно питаться.
- Иммобилизация на длительной основе. Сердце недополучает адекватной нагрузки и начинает работать медленнее. Сократительная способность миокарда в норме, но интенсивность кровяного выброса падает. Это временное явление. Оно сходит на нет по возвращении к нормальному образу жизни.
- Парентеральное введение препаратов в больших количествах. Увеличивает объем жидкости в организме, а значит и нагрузку на почки.
Регулируемые триггерные факторы:
- Злоупотребление солью накануне.
- Перебор с жидкостью. Больше двух литров в сутки пить не рекомендуется. Гипертоникам, сердечникам еще меньше.
- Потребление спиртного.
- Курение. Явления возникают после нескольких затяжек.
- Стрессовая ситуация.
- Избыточная физическая активность.
Осложнения развиваются не сразу. На становлении полной клинической картины уходит от нескольких часов до трех суток.
При этом даже развитый процесс не гарантирует специфических симптомов, потому пациент может находиться в благодатном неведении относительно собственно состояния, в то время как кардиальные и легочные структуры подвергаются фатальным изменениям.
Среди возможных последствий без оказания медицинской помощи:
- Остановка сердца. В результате перегрузки.
- Легочная недостаточность острого типа с асфиксией и существенным нарушением газообмена. Влечет за собой смерть почти всегда. Восстановление нормальной трофики тканей возможно только в первый момент.
- Инфаркт. Так как происходит гипоксия, коронарные сосуды обеспечивают сердце необогащенной кислородом кровью. Отсюда снижение интенсивности сердечного выброса, разрушение тканей, некроз. На фоне запущенной астмы происходят обширные по площади поражения.
- Инсульт.
- Терминальная почечная недостаточность.
При оказании помощи шансы выше.
Как было сказано, на развитие приступа требуется много времени. Острые ситуации встречаются исключительно редко, не более 5% от общего количества выявленных случаев.
- За двое суток появляются первые симптомы сердечной астмы: возникает интенсивная одышка даже в состоянии покоя. Усиливается при физической нагрузке вплоть до невозможности набрать достаточно воздуха. Появляется непродуктивный кашель. Возможны обмороки кратковременного характера.
- Развивается выраженная тахикардия, частота сердечных сокращений достигает 120-150 ударов в минуту. Возможны дополнительные аритмии по типу фибрилляции или экстрасистолии. Их характер зависит от основного кардиологического диагноза.
- Удушье — еще один характерный признак кардиальной астмы. Отличается невозможностью набрать воздух.
- Паническая атака. Сопровождается сильным страхом, ощущением надвигающейся угрозы. Длится от пары минут до нескольких часов. Купируется транквилизаторами по мере необходимости.
- Повышенно потоотделение (гипергидроз), особенно в ночное время.
- Бледность кожных покровов.
- Цианоз носогубного треугольника.
- Набухание сосудов шеи, что указывает на рост давления в венах.
- Вынужденное положение тела.
Острый период длится порядка суток, бывает больше. На ранних стадиях возможен спонтанный регресс. Летальный исход — не абсолютно вероятен.
Последующие эпизоды переносятся тяжелее. В светлые периоды ремиссий наблюдаются хронические симптомы сердечной астмы:
- Сухой кашель без видимых причин.
- Постоянная одышка. Усиливается даже при минимальной физической активности.
- Также возможны кардиальные проявления.
Действовать нужно быстро. Существует прямая угроза жизни больного.
Алгоритм неотложной помощи при сердечной астме такой:
- Вызвать скорую медицинскую помощь. Состояния слишком опасно для самостоятельного восстановления.
- Открыть окно или форточку для обеспечения нормальной вентиляции помещения. Это абсолютно необходимая мера, поскольку восстанавливается газообмен, снижается риск летальных последствий и обморока.
- Принять удобное положение тела. Наилучший вариант — положить под спину валик из подручных материалов, опустить руки и неподвижно сидеть. Ноги тоже стоит свесить.
- В случае острого нарушения дыхательной функции, требуется применение кортикостероидов. Подойдет Преднизолон в таблетках.
- Приложить к нижним конечностям теплую грелку для обеспечения периферического кровотока.
- Измерить артериальное давление и частоту сердечных сокращений.
Больше до прибытия врачей не нужно делать ничего. Может стать лишь хуже.
Первая доврачебная помощь при приступе сердечной астмы направлена на стабилизацию, а не на лечение и снятие приступа.
Острые состояния требуют быстрых мер. Потому перечень мероприятий минимален. Раннее обследование проводится под контролем кардиолога.
- Устный опрос больного, если тот находится в сознанию. Для объективизации симптоматики.
- Измерение артериального давления и ЧСС.
- Эхокардиография. Визуальная методика оценки структур.
- Электрокардиография. Функциональные нарушения подлежат выявлению.
- Рентген легких.
- Выслушивание сердечного звука (аускультация).
Объективные признаки обнаруживаются практически сразу: тахикардия, повышенное артериальное давление, глухие, неправильные тона при аускультации.
После купирования острого состояния можно заняться основательной диагностикой, для выявления процесса, составляющего суть приступов.
Могут привлекаться сторонние специалисты. Лучшим вариантом станет временная госпитализация для уточнения характера явления.
Лечение сердечной астмы проводится в две стадии. На первой устраняется приступ, затем назначается этиотропное и симптоматическое воздействие.
Снятие острого состояния осуществляют медикаментозным путем:
- Анальгетики, наркотические (при сильном болевом синдроме) и прочие (в ординарных случаях).
- Транквилизаторы. Снимают ощущение паники и тревоги. Успокаивают пациента.
- Ингаляции кислорода.
- Препараты, купирующие удушье. Эуфиллин и аналоги (так называемые ингибиторы фосфодиэстеразы).
- Кортикостероиды по мере необходимости.
- Сердечные гликозиды.
- Также антигипертензивные средства.
Первичные мероприятия проводятся бригадой скорой помощи.
В рамках этиотропного лечения устраняется основная причина развития кардиальной астмы.
Здесь существует множество вариантов. От медикаментозной поддерживающей терапии, как при инфаркте, инсульте, склеротических изменениях и прочих, до оперативных методик, на фоне течения пороков развития сердца и хронических аритмий.
Симптоматическая курация заключается в применении кортикостероидов, Эуфиллина, антигипертензивных на длительной основе или курсами. В период ремиссии для предотвращения рецидивов.
Особенно важен этот момент при невозможности радикальной помощи, гарантирующей отсутствие повторных эпизодов.
В обязательном порядке пациенту показан отказ от курения, алкоголя, наркотиков. Изменение режима питания (не переедать, не есть за 2-3 часа до сна), минимизация объемов потребления соли до 5-7 граммов сутки, грамотный питьевой режим 1.8 литра жидкости в день, не более, физическая активность в индивидуальных количествах (легкие прогулки или ЛФК, по возможности).
Летальный исход на фоне чисто сердечной астмы составляет 20% или около того.
Сопутствующие патологии кардиального профиля, бронхолегочной системы увеличивают риски в разы. Потому сказать что-либо конкретное может только ведущий пациента врач, после диагностики и некоторого периода наблюдений, если речь о хронической форме патологического процесса.
Перспективы восстановление трудоспособности также относительно неблагоприятны. Всему виной сильная одышка, которая ставит крест даже на минимальной физической активности.
При механическом характере профессиональной деятельности показана смена сферы реализации трудовых навыков.
Улучшить прогноз может радикальное лечение или хотя бы строгое следование всем рекомендациям специалиста.
Кардиальная астма представляет собой разновидность осложнения течения сердечных заболеваний. Каких именно — выясняют в процессе диагностики.
Лечение срочное, в стационаре. После стабилизации показан длительный терапевтический поддерживающий курс. По возможности проводится радикальная коррекция этиотропного фактора.
Прогнозы туманны, исход зависит от массы моментов: качество здоровья и семейного анамнеза, до развитости основного заболевания и возраста человека.
источник
Спонтанное возникновение приступа удушья у пациента, не страдающего бронхиальной астмой или обструктивными патологиями легочной системы, свидетельствует об острой левожелудочковой недостаточности. Сердечная астма прогрессирует при инфаркте миокарда, ухудшении состояния при кардиосклерозе, пороках развития и других заболеваниях, сопровождающихся недостаточностью кровообращения в малом круге.
Причины разделяются на две группы: сердечные и внесердечные.
При тяжелых изменениях работы миокарда, астма может возникать при переедании, чрезмерном употреблении жидкости и приеме пищи перед сном. Кроме того, смена положения с вертикального на горизонтальное несет усиленную нагрузку на работу левого предсердия и желудочка.
Чтобы купировать приступ астмы стоит установить этиологический фактор:
- обострение уже имеющейся левожелудочковой недостаточности;
- проявление ишемической болезни сердца (стенокардические боли, инфаркт миокарда, внезапная коронарная смерть, кардиосклероз сосудов);
- ишемия коронарных артерий в постинфарктный период (спустя 2–8 недель);
- кардиомиопатия и острый миокардит;
- пороки развития клапанов сердца, аневризма;
- стойкая артериальная гипертензия с высокими цифрами, трудно поддающимися лечению, скачки АД в результате повышения тонуса сосудистой стенки и нерегулярного приема антигипертензивных препаратов;
- мерцательная аритмия, экстрасистолии, трепетания предсердий;
- патологические образования: флотирующий тромб, пристеночные кровяные сгустки, миксома;
- поражение митрального клапана после перенесенного эндокардита;
- внесердечные патологии: воспаление легких, нефрит, гиперволемия, снижение внутригрудного давления.

Чтобы понять причинно-следственную связь левожелудочковой недостаточности и отека легких стоит рассмотреть патогенез астмы. Он слагается из трех основных звеньев:
- Увеличение объема циркулирующей крови. Вследствие увеличения притока крови в капилляры легких, усиливается давление на внутренний слой кровеносных сосудов.
- Пропотевание плазмы в альвеолы легких. Жидкая часть крови проникает через альвеолокапиллярный барьер в альвеолы (интерстициальный отек).
- Гипоксия (недостаток кислорода). Снижается площадь дыхательной поверхности альвеол.
Астма начинается в ночное время, человек просыпается от чувства нехватки воздуха, одышка неуклонно нарастает, появляется ощущение приближающейся смерти.
Характерными клиническими симптомами заболевания являются спонтанный приступ одышки и удушья. Чаще всего возникают после усиленной физической нагрузки, выполнения домашних дел с наклоном головы вниз, стрессовой ситуации.
Пациент занимает вынужденное положение стоя с наклоном туловища вперед, опирается на стол или подоконник. Дома и в условиях стационара лежачие принимают положение полусидя.
Признаки гипоксии заметны при осмотре кожных покровов: бледность, крылья носа разведены, синюшный носогубный треугольник, через время сменяется серым цветом. Проявлением недостаточности дыхания при астме служат напряжение мышц плечевого пояса, сглаженность надключичных ямок, увеличение в объеме грудной клетки, втянутость межреберных промежутков, набухшие шейные вены.
У некоторых клиника астмы ожидаема. У пациента за 2–3 дня до приступа возникают симптомы-предвестники:
- ухудшение общего самочувствия;
- повышение частоты дыхательных движений, кратковременная одышка;
- тахикардия;
- удушье в ночное и раннее утреннее время.
В среднем купирование приступа астмы происходит в промежутке от 10–15 минут до 2–3 часов. Однако если процесс затягивается и состояние становится крайне тяжелым, обязательно обращение за медицинской помощью.
Врачебный осмотр и проведение дополнительных методов диагностики помогут верифицировать диагноз «сердечная астма». При осмотре, перкуссии, пальпации и аускультации важно учесть отличительные признаки синдрома:

- ночной приступ астмы;
- трудно делать вдох и выдох;
- ингаляторы не помогают, эффективны органические нитраты (таблетка Нитроглицерина сублингвально);
- холодный липкий пот;
- отсутствие свистящих хрипов при аускультации;
- возможны мелкопузырчатые влажные хрипы;
- снижение пульса и давления;
- первые приступы астмы у мужчин и женщин регистрируются в возрасте старше 45–50 лет;
- не отягощен аллергологический анамнез, тест аллергопробы отрицателен.
Обязательны инструментальные методики диагностирования: электрокардиограмма (ЭКГ) и рентгенография органов грудной клетки (ОГК) в прямой проекции. На ЭКГ регистрируется аритмия, снижение амплитуды зубцов и интервала ST. На рентгенограмме ОГК при астме снижение прозрачности легочной ткани, признаки застоя, нечеткие очертания корней, линия Керли – линейные затемнения.
По рекомендации смежных специалистов при астме проводят дополнительные инструментальные методы:
- ЭхоКГ (эхокардиограмма) визуализирует пороки, фракционный выброс крови, функционирование миокарда;
- пикфлуометрия проводится с целью определения жизненного объема легких, объема форсированного выдоха;
- коронарография при подозрении на стенокардию и инфаркт миокарда.
Если фиксируется тяжелая форма приступа астмы с выраженной дыхательной недостаточностью и цианозом, больному вызывают карету скорой помощи. Люди, находящиеся рядом, должны оказать догоспитальную помощь.
При транзиторной одышке и предвестниках сердечной астмы взрослый человек обращается в клинику к терапевту, а затем к кардиологу. При внесердечной причине – профильный специалист.
При повторной или впервые выявленной астме у ребенка обязательна консультация педиатра, кардиолога, аллерголога для верификации диагноза и проведения дифференциальной диагностики.
Специфических лабораторных показателей при астме не наблюдается, однако можно отследить нарушения обменного, гормонального и белкового обменов именно той патологии, которая вызвала данное состояние.

- клинический анализ крови;
- общий анализ мочи;
- анализ крови на сахар и RW (реакция Вассермана);
- биохимический анализ крови;
- определение тропонинов и креатинфосфокиназы при инфаркте миокарда.
На основании проведенных методик диагностики выставляется окончательный диагноз сердечной астмы.
Алгоритм оказания догоспитальной помощи при сердечной астме:
- Открыть окно.
- Посадить больного на стул.
- Вызвать карету скорой помощи.
- Измерить пульс и давление.
- Дать Нитроглицерин сублингвально (под язык), что служит медикаментозной экстренной помощью. Через 5 минут можно дать еще таблетку, так продолжится действие нитрата.
Для облегчения состояния делают горячие ножные ванны или накладывают венозный жгут на нижние конечности. Проведение доврачебных мероприятий на этапе ожидания СМП очень важно для пациента.
При астме человек лечится в стационаре, где назначают оксигенотерапию, лекарства, рассматривают вопрос о хирургическом вмешательстве. При госпитализации неотложную помощь при сердечной астме оказывают кардиолог, реаниматолог и медсестра (ставит капельницы, парентерально вводит препараты), гигиенические мероприятия выполняет младший медицинский персонал.
Лекарственная терапия включает в себя:
- наркотические анальгетики;
- нитраты;
- сердечные гликозиды;
- вазодилататоры;
- диуретики;
- антикоагулянты;
- пеногасители;
- седативные.
Комплексное действие лекарственных средств устраняет жизнеугрожающее состояние, восстанавливает метаболизм, работу миокарда, ритм, ликвидирует легочный отек.
Вылечить астму при сердечной патологии возможно путем радикального устранения причины: операция на сердце, постановка стента или кава-фильтра. При внесердечных причинах астмы важны регулярный прием медикаментов, обследование, своевременная терапия хронических болезней и коррекция образа жизни.
Лечиться народными методами в острый период астмы противопоказано, как дополнительная терапия допускается после консультации с лечащим специалистом.
Прогноз напрямую зависит от этиологического фактора. Без надлежащей терапии — неблагоприятный.
Меры профилактики направлены на своевременное лечение заболеваний сердца, почек, легких. Важны нормализация режима труда и отдыха, отказ от вредных привычек, соблюдение диеты со сниженным содержанием поваренной соли.
К острым осложнениям астмы относится альвеолярный отек легких, он является опасным для жизни, очень тяжелым и острым болезненным состоянием, связанным со скоплением интерстициальной жидкости в легочных тканях и внутри альвеол.
Сердечная астма – симптомокомплекс с повышением кровенаполнения легких и перегрузкой малого круга кровообращения. Требует экстренного врачебного вмешательства.
источник
Сердечная астма – острая левожелудочковая недостаточность, обусловленная застоем крови в малом круге кровообращения и интерстициальным отеком легких. Приступы сердечной астмы сопровождаются ощущением острой нехватки воздуха, ортопноэ, надсадным сухим кашлем, цианозом лица, тахикардией, повышением диастолического АД, возбуждением, страхом смерти. Диагноз сердечной астмы основан на оценке клинических симптомов, данных осмотра, анамнеза, рентгенографии грудной клетки, ЭКГ. Приступ сердечной астмы купируется с помощью нитроглицерина, наркотических анальгетиков, гипотензивных и мочегонных препаратов, кровопускания, наложения венозных жгутов на конечности, кислородотерапии.
Сердечная (кардиальная) астма – клинический синдром, характеризующийся внезапными приступами инспираторной одышки, перерастающей в удушье. В кардиологии сердечная астма относится к тяжелым проявлениям острой недостаточности левых отделов сердца, осложняющей течение ряда сердечно-сосудистых и других заболеваний. При сердечной астме отмечается резкое снижение сократительной способности миокарда и застой крови в системе малого круга кровообращения, приводящие к острым нарушениям дыхания и кровообращения. Сердечная астма может предшествовать развитию альвеолярного отека легких (нередко молниеносного), часто приводящего к летальному исходу.
Сердечная астма может быть связана с непосредственным поражением сердца или развиваться на фоне некардиогенных заболеваний и состояний. Причинами сердечной астмы могут быть первичная острая или хроническая (в стадии обострения) левожелудочковая недостаточность. Сердечная астма может осложнять течение различных форм ИБС (в т.ч. острого инфаркта миокарда, нестабильной стенокардии), постинфарктного и атеросклеротического кардиосклероза, острого миокардита, послеродовой кардиомиопатии, аневризмы сердца. Пароксизмальные формы артериальной гипертензии с высокими подъемами АД и чрезмерным напряжением миокарда левого желудочка, приступы мерцательной аритмии и трепетания предсердий являются потенциально опасными в плане развития сердечной астмы.
К сердечной астме нередко приводят декомпенсированные митральные и аортальные пороки сердца (митральный стеноз, аортальная недостаточность), связанные с препятствием для оттока крови. Нарушению кровотока в левых отделах сердца может способствовать наличие крупного внутрипредсердного тромба или внутриполостной опухоли сердца — миксомы.
Развитие сердечной астмы могут вызывать инфекционные заболевания (пневмония), поражение почек (острый гломерулонефрит), острое нарушение мозгового кровообращения. К факторам, провоцирующим возникновение приступа сердечной астмы, относятся неадекватная физическая нагрузка, сильное эмоциональное напряжение, гиперволемия (при внутривенном введении большого количества жидкости или ее задержке, лихорадке, беременности), обильный прием пищи и жидкости на ночь, переход в горизонтальное положение.
Механизм развития приступа сердечной астмы связан с затруднением внутрисердечной гемодинамики в левых отделах сердца, приводящим к избыточному кровенаполнению легочных вен и капилляров и внезапному повышению гидростатического давления в малом круге кровообращения. Вследствие увеличения проницаемости стенок капилляров происходит активный выход плазмы в ткань легких (в первую очередь в периваскулярные и перибронхиальные пространства) и развитие интерстициального отека легких. Это нарушает вентиляцию легких и ухудшает нормальный газообмен между альвеолами и кровью.
Определенную роль в развитии клинических симптомов сердечной астмы играют нейрорефлекторные звенья регуляции дыхания, состояние мозгового кровообращения. Вегетативная симптоматика, сопутствующая приступу сердечной астмы, развивается при возбуждении дыхательного центра в результате нарушения его кровоснабжения или рефлекторно, в ответ на импульсы из различных очагов раздражения (например, с корня аорты).
Предвестниками приступа сердечной астмы могут быть появившиеся в предшествующие 2-3 суток одышка, стеснение в груди, покашливание при небольшой физической нагрузке или переходе в горизонтальное положение. Приступы сердечной астмы чаще наблюдаются ночью, во время сна вследствие ослабления адренергической регуляции и увеличения притока крови в систему малого круга в положении лежа. В дневное время приступ сердечной астмы обычно связан с физическим или нервно-психическим напряжением.
Обычно приступы сердечной астмы возникают внезапно, заставляя больного проснуться от ощущения острой нехватки воздуха и нарастания одышки, переходящей в удушье и сопровождающейся надсадным сухим кашлем (позднее — с небольшим отделением прозрачной мокроты). Во время приступа сердечной астмы больному трудно лежать, он принимает вынужденное вертикальное положение: встает или садится в постели, опустив вниз ноги (ортопноэ); дышит обычно через рот, с трудом говорит. Состояние больного сердечной астмой возбужденное, беспокойное, сопровождается чувством панического страха смерти. При осмотре наблюдается цианоз в области носогубного треугольника и ногтевых фаланг, тахикардия, повышение диастолического АД. При аускультации могут отмечаться сухие или скудные мелкопузырчатые хрипы, преимущественно в нижних участках легких.
Продолжительность приступа сердечной астмы может быть от нескольких минут до нескольких часов, частота и особенности проявления приступов зависят от специфики основного заболевания. При митральном стенозе приступы сердечной астмы наблюдаются редко, так как застою в капиллярах и венозном русле малого круга кровообращения препятствует рефлекторное сужение легочных артериол (рефлекс Китаева).
При развитии правожелудочковой недостаточности приступы сердечной астмы могут исчезнуть совсем. Иногда сердечную астму сопровождает рефлекторный бронхоспазм с нарушением бронхиальной проходимости, что осложняет дифференциальную диагностику заболевания с бронхиальной астмой.
При длительном и тяжелом приступе сердечной астмы появляется «серый» цианоз, холодный пот, набухание шейных вен; пульс становится нитевидным, падает давление, больной ощущает резкий упадок сил. Трансформация сердечной астмы в альвеолярный отек легких может происходить внезапно или в процессе нарастания тяжести заболевания, о чем свидетельствует появление обильной пенистой, с примесью крови мокроты, влажных мелко- и среднепузырчатых хрипов над всей поверхностью легких, тяжелого ортопноэ.
Для правильного назначения лекарственной терапии важно дифференцировать приступ сердечной астмы от приступа удушья при бронхиальной астме, остром стенозе гортани, от одышки при уремии, медиастинальном синдроме, истерическом припадке. Установить точный диагноз помогают оценка клинических проявлений сердечной астмы, данные объективного осмотра, анамнеза, рентгенографии грудной клетки, ЭКГ.
Аускультация сердца во время приступа сердечной астмы затруднена из-за наличия дыхательных шумов и хрипов, но все же позволяет выявить глухость сердечных тонов, ритм галопа, акцент II тона над легочным стволом, а также признаки основного заболевания — нарушение ритма сердца, несостоятельность клапанов сердца и аорты и др. Отмечается частый, слабого наполнения пульс, повышение, а затем снижение АД. При выслушивании легких определяются единичные или рассеянные сухие (иногда единичные влажные) хрипы.
На рентгенограмме грудной клетки при сердечной астме отмечаются признаки венозного застоя и полнокровия в малом круге, понижение прозрачности легочных полей, расширение и нерезкость корней легких, появление линий Керли, свидетельствующих об интерстициальном отеке легких. На ЭКГ во время приступа сердечной астмы наблюдается снижение амплитуды зубцов и интервала ST, могут регистрироваться аритмии, признаки коронарной недостаточности.
При сердечной астме, протекающей с рефлекторным бронхоспазмом, обилием свистящих хрипов и повышенной секрецией мокроты, для исключения бронхиальной астмы учитывают возраст первого проявления заболевания (при сердечной астме – пожилой возраст), отсутствие у больного аллергологического анамнеза, хронических воспалительных заболеваний легких и верхних дыхательных путей, наличие острой или хронической сердечно-сосудистой патологии.
Несмотря на то, что приступ сердечной астмы может купироваться самостоятельно, ввиду высокого риска развития отека легких и угрозы жизни больного необходимо экстренное оказание медицинской помощи на месте. Проводимые терапевтические мероприятия должны быть направлены на подавление нейрорефлекторного возбуждения дыхательного центра, снижение эмоционального напряжения и разгрузку малого круга кровообращения.
Чтобы облегчить течение приступа сердечной астмы, больному необходимо обеспечить максимальный покой, удобное полусидячее положение со спущенными ногами, организовать горячую ножную ванну. Показан прием нитроглицерина сублингвально с повторами каждые 5-10 мин. или нифедипина с обязательным мониторингом АД до субъективного облегчения состояния.
При сердечной астме с сильной одышкой и болевым синдромом применяются наркотические анальгетики. В случае угнетения дыхания, бронхоспазма, хронического легочного сердца, отека мозга, они могут быть заменены нейролептаналгетиком — дроперидолом.
Методом срочной разгрузки малого круга кровообращения при артериальной гипертензии и венозном застое является кровопускание (300–500 мл крови). При отсутствии противопоказаний возможно наложение на конечности жгутов, сдавливающих вены и искусственно создающих венозный застой на периферии (продолжительностью не более 30 мин. под контролем артериального пульса). При сердечной астме показаны длительные повторные ингаляции кислорода через этиловый спирт (с помощью носовых катетеров или маски, при отеке легких – ИВЛ), способствующие уменьшению отека легочной ткани.
При развитии приступа сердечной астмы проводится коррекция АД гипотензивными средствами и мочегонными препаратами (фуросемид), Практически во всех случаях сердечной астмы необходимо в/в введение растворов сердечных гликозидов — строфантина или дигоксина. Эуфиллин может быть эффективен при смешанной форме астмы сердечной и бронхиальной, при митральном стенозе за счет расширения коронарных сосудов и улучшения кровоснабжения миокарда. При сердечной астме с нарушением ритма сердечной деятельности применяется электроимпульсная терапия (дефибрилляция). После купирования приступа сердечной астмы проводится дальнейшее лечение с учетом причины заболевания.
Исход сердечной астмы в значительной степени определяется основной патологией, приводящей к развитию приступов удушья. В большинстве случаев прогноз сердечной астмы неблагоприятный; иногда комплексное лечение основного заболевания и строгое соблюдение больными ограничительного режима позволяют предупреждать повторные приступы, поддерживать относительно удовлетворительное состояние и даже работоспособность на протяжении нескольких лет.
Профилактика сердечной астмы состоит в своевременном и рациональном лечении хронической ИБС и сердечной недостаточности, артериальной гипертензии, предупреждении инфекционных заболеваний, соблюдении водно-солевого режима.
источник
Сердечная астма — это приступы удушья, возникающие в результате острой левожелудочковой недостаточности. Застой крови в малом круге кровообращения возникает, как правило, из-за слабости мышц левого желудочка. При этом жидкая часть крови — плазма — выходит за пределы кровеносных сосудов легких, пропитывая их ткань и даже мелкие бронхи, легочная ткань отекает, в результате затрудняется дыхание, появляется одышка, а в тяжелых случаях наступает удушье.
Причины Развитие сердечной астмы провоцирует недостаточность левого желудочка сердца или митральный стеноз. Глубокие органические изменения миокарда затрагивают главным образом левый желудочек сердца, ослабляют его. При этом правый желудочек сердца продолжает работать в обычном режиме. В результате повышается давление в малом круге кровообращения. Развивается легочная гипертония. Она приводит к значительному увеличению количества крови в бронхиальных венах, замедлению тока крови в легочных капиллярах, а также является причиной нарушения газообмена за счет уменьшения объема легочной вентиляции. Увеличение проницаемости стенок капилляров малого круга кровообращения также уменьшает дыхательную поверхность легких. При этом накапливаемая в полостях альвеол жидкость еще более затрудняет газообмен. Сокращение количества содержащегося в крови кислорода и увеличение содержания в ней углекислоты приводит к чрезмерному раздражению дыхательного центра в головном мозге. В результате возникает приступ удушья.
Для уменьшения массы циркулирующей крови и дегидратации легких больному придают сидячее положение с опущенными ногами, накладывают на обе нижние (иногда также на обе верхние) конечности жгуты с силой, несколько превышающей диастолическое давление (каждые 10-15 мин жгуты снимать и накладывать повторно после перерыва, следить за состоянием конечностей, так как возможно омертвление!), делают кровопускание (300-500 мл крови), вводят быстродействующие мочегонные средства — фуросемид 0,04-0,24 г. Известно, что в первой фазе действия — экстраренальной эти диуретические препараты увеличивают емкость сосудистого русла и уменьшают объем циркулирующей крови в легких за счет его перераспределения, во второй фазе (диуретической) — уменьшают объем циркулирующей крови и снижают преднагрузку.
При лечении сердечной астмы и отека легких широко применяют морфина гидрохлорид и его аналоги (фентанил), уменьшающие венозный приток к сердцу, вызывающие перераспределение крови из малого круга кровообращения в большой, периферическую вазодилатацию и небольшую артериальную гипотензию, что в целом снижает работу сердца. Благодаря седативному эффекту морфина гидрохлорид (фентанил) уменьшает потребность тканей в кислороде и соответственно снижает нагрузку на сердце. Морфина гидрохлорид применяют внутривенно по 0,005-0,01 г, а фентанил — по 0,00005-0,0001 г (1-2 мл). Для лиц пожилого и старческого возраста разовая доза морфина не должна превышать 0,005 г. Угнетение дыхания наблюдается сравнительно редко. После кратковременного вспомогательного дыхания восстанавливается и спонтанный его ритм. С осторожностью следует назначать морфина гидрохлорид больным с пониженным артериальным давлением из-за опасности развития гипотензии.
Целесообразно вводить также Дроперидол (0,0025-0,005 г внутривенно), оказывающий не только нейроплегическое, но и альфа-адренолитическое влияние. Это способствует снижению артериального давления, улучшению микроциркуляции и уменьшению работы сердца.
Особого внимания заслуживают средства, облегчающие работу сердца путем снижения преднагрузки и посленагрузки. Из них предпочтительно применять нитраты и прежде всего нитроглицерин. Простота применения нитроглицерина в таблетках, быстрое наступление его эффекта позволяют рекомендовать этот препарат в качестве средства неотложного лечения больных с сердечной астмой и отеком легких. Нитроглицерин снижает давление в легочной артерии и уменьшает венозный возврат к сердцу и эндокардиальное напряжение, а у больных острым инфарктом миокарда способствует ограничению зоны повреждения. Принятый под язык в дозе 0,00005 г препарат действует не более 20 мин. Это необходимо учитывать при повторном его приеме.
Следует иметь в виду, что у больных с «чистым» митральным стенозом IV-V степени нитроглицерин может вызвать снижение сердечного выброса и гипотензию вследствие уменьшения притока крови в левый желудочек.
Натрия нитропруссид уменьшает преднагрузку и посленагрузку за счет снижения тонуса гладких мышц вен и артерий. Препарат вводят внутривенно по 0,3-6 мкг/кг/мин. Фентоламин снижает тонус гладких мышц артерий, его вводят также внутривенно со скоростью 4-16 мкг/кг/мин.
Широко применяют при купировании отека легких и ганглиоблокаторы, которые позволяют быстро снизить артериальное давление. Среди них наиболее благоприятный и мягкий эффект дает арфонад, а более стойкий и длительный — пентамин. Препараты вводят внутривенно капельно из расчета 0,05 г на 100-200 мл изотонического раствора натрия хлорида под контролем артериального давления. Непременное условие применения периферических вазодилататоров и ганглиоблокаторов — тщательный гемодинамический контроль. Принято считать, что уровень систолического артериального давления должен снизиться на 30 % от исходного, но не ниже 12-13,3 кПа (90-100 мм рт. ст.). С учетом этих рекомендаций подбирают дозу и скорость введения препаратов. При возможности следует измерять и давление в легочной артерии, так как снижение ДДЛА ниже 2 кПа (15 мм рт. ст.) может вызвать резкое уменьшение сердечного выброса. Естественно, при лечении этими препаратами нельзя полагаться только на мониторный контроль, а необходимо оценивать общее состояние больного, степень выраженности одышки, уменьшение цианоза и застойных хрипов в легких.
Для улучшения оксигенации тканей проводят оксигенотерапию через носовые катетеры, введенные на глубину 6-8 см со скоростью подачи кислорода 6-10 л в минуту. Лучший эффект наблюдается при дыхании с положительным давлением на выдохе (на уровне 10- 20 см вод. ст.). В качестве противопенной терапии используют вдыхание через маску паров 20 % спирта, через носовой катетер — 70-95 % спирта и в виде аэрозоля 15 % спирта или паров 10 % спиртового раствора антифомсилана. При обильном ценообразовании прибегают к аспирации. Иногда приходится срочно произвести эндотрахеальную интубацию и ИВЛ под положительным давлением на выдохе.
С целью усиления сократительной способности миокарда назначают внутривенно капельно или внутривенно струйно быстродействующие сердечные гликозиды (в основном строфантин). В настоящее время большинство клиницистов считают, что сердечные гликозиды не являются средством экстренной помощи больным с отеком легких. Известно, что строфантин начинает действовать через 10-15 мин, а его максимальный эффект наступает через 60 мин. В связи с этим при выраженном альвеолярном отеке легких его применять не следует.
Больным с «чистым» митральным стенозом назначать сердечные гликозиды противопоказано в связи с левопредсердной недостаточностью, так как усиление сократительной функции правого желудочка может привести к повышению гидростатического давления в легочных капиллярах. Правда, такое представление о гемодинамическом воздействии сердечных гликозидов на разные отделы сердца кажется несколько упрощенным и разделяется не всеми исследователями.
При обширном инфаркте миокарда применение сердечных гликозидов может привести к нарушению ритма, представляющему непосредственную угрозу жизни больного; кроме того, резко возрастает вероятность дцгиталисной интоксикации. Неясно также, как гликозиды воздействуют на периинфарктную зону, хотя имеются сведения о повышенной потребности миокарда в кислороде при их назначении.
Сердечные гликозиды, несомненно, целесообразно назначать больным со скрытой сердечной недостаточностью и после ликвидации отека легких с целью профилактики его рецидивов.
Для снижения сосудистой проницаемости, подавления гистамина, участвующего в патогенезе сердечной астмы и отека легких, применяют антигистаминные препараты (димедрол, супрастин, дипразин), а также эуфиллин, особенно при наличии бронхоспастического компонента. Следует помнить, что при выраженной тахикардии и артериальной гипотензии введение эуфиллина противопоказано.
Кроме того, иногда с самого начала лечения необходимо устранить, если это возможно, причину кардиальнои астмы или отека легких. Так, если левожелудочковая недостаточность возникает вследствие гипертонического криза или на фоне повышенного артериального давления, добиваются его снижения путем применения гипотензивных средств. При отеке легких на почве «чистого» митрального стеноза иногда можно вывести больного из этого состояния только с помощью экстренной митральной комиссуротомии. При стенокардии, инфаркте миокарда назначают анальгезирующие средства и т. д.
Важным составным звеном лечебных мероприятий при кардиальнои астме и отеке легких является также коррекция нарушений ионного обмена и кислотно-основного состояния.
Если отек легких сопровождается кардиогенным шоком (например, при инфаркте миокарда), применяют в первую очередь прессорные амины в малых дозах, глюкокортикоиды и сердечные гликозиды, а затем под их прикрытием — мочегонные и антигистаминные средства. Показано также проведение вспомогательного кровообращения с внутриаортальным баллончиком.
Очередность выполнения лечебных мероприятий по борьбе с сердечной астмой и отеком легких определяется индивидуально в зависимости от их этиологии, степени нарушения гемодинамики, выраженности клинических проявлений, быстроты течения и т. д. Обычно, прежде всего, больному придают сидячее положение, накладывают жгуты на конечности, внутривенно вводят 0,005-0,01 г морфина гидрохлорида, каждые 15-20 мин дают 0,00005 г нитроглицерина под язык, налаживают дыхание кислородом под положительным давлением на выдохе или через носовые катетеры, аспирируют пену из верхних дыхательных путей. При наличии повышенного артериального давления, болевого синдрома прежде всего устраняют эти симптомы, внутривенно вводят также фуросемид или урегит. При сложных нарушениях ритма назначают антиаритмические средства, электроимнульсную терапию, электрокардиостимуляцию. Дальнейшая тактика лечения определяется основным заболеванием, эффективностью первоначальных лечебных мероприятий, особенностями процессов компенсации кровообращения в каждом конкретном случае.
источник
В медицинской практике часто используется термин «астма» для обозначения утрудненного дыхания, связанного с патологией кардиоваскулярной или респираторной системы. Следует отличать понятия бронхиальной и сердечной этиологии нарушений, у которых разные механизмы развития симптомов и терапевтический алгоритмом ведения. Сердечная астма – острое состояние, что возникает из-за расстройства оттока крови из левых отделов, и характеризуется повышением давления в сосудах малого круга кровообращения. Нарушение проницаемости капилляров легких с пропотеванием плазмы в альвеолы способствует отеку.
Сердечная астма – второе название острой недостаточности насосной функции левых камер сердца. Возникновение патологии может быть связано с заболеваниями кардиоваскулярной и других систем, основные причины представлены в таблице.
| Кардиальные (связанные со слабостью левого желудочка) | Внесердечные (появление нарушений вызвано повышенной проницаемостью сосудов) |
|---|---|
|
|
Диагноз сердечной астмы чаще всего устанавливается на догоспитальном этапе оказания неотложной помощи, что требует дифференциального подхода к лечению в зависимости от первопричины.
Патогенез развития симптоматики сердечной астмы реализуется через:
-
Снижение насосной функции сердца. Адекватный приток крови к левым камерам и отсутствие оттока способствует накоплению жидкости в сосудах легких, при повышении объема в которых увеличивается проницаемость стенки. Рост гемодинамического давления «выталкивает» плазму в межклеточное пространство (интерстиций) с дальнейшим пропотеванием в альвеолярные полости.
- Повышение проницаемости сосудистой стенки на фоне других патологий, при которых отек легких может развиваться при сохранной или минимально сниженной функции сердца.
Отеком называют патологическое скопление жидкости в тканях, которое развивается из-за нарушения лимфатического или венозного оттока.
Особенности при острой сердечной недостаточности:
- сначала развивается отечность области шеи с утрудненным дыханием;
- набухание подкожных вен (яремных) вен;
- отеки холодные, плотные с синюшным оттенком;
- увеличивается в размерах печень (гепатомегалия).
- свободная жидкость в брюшной и грудной полости, перикарде.
Развитие отеков при сердечной астме связано со снижением функции правых отделов (из-за нарушенного оттока по легочному стволу), и застоем крови в системе верхней и нижней полых венах.
Возникновение симптоматики со стороны респираторной системы вызвано снижением дыхательной поверхности легких из-за накопления жидкости в альвеолах. Основные признаки:
Разница понятий «одышки» и «удушья» заключается в степени тяжести и выраженности симптомов.

Кашель – один из самых частых признаков отека легких. Основные характеристики симптома при сердечной астме:
- постоянный (редко – в форме приступов);
- мокрота – слизистого характера в умеренных количествах, часто с примесью крови (из-за повышенного давления в грудной полости во время кашля разрываются бронхиальные артериолы);
- выделение пены (плазма крови содержит большое количество белка, который «вспенивается» при резких и быстрых потоках воздуха во время откашливания).
Появление кашля у пациентов с сердечной астмой вызвано раздражением механических рецепторов в бронхиолах и «необходимостью» освободить легкие о жидкости.
Симптомы сердечной астмы включают одышку как одно из ключевых проявлений патологии, которое характеризуется утрудненным вдохом и выдохом, увеличением частоты дыхательных движений и ощущением нехватки воздуха.
Особенности одышки сердечной этиологии:
- смешанного типа (в отличие от приступа бронхиальной астмы, когда утруднен выдох);
- прогрессирование;
- пациенты принимают вынужденное положение ортопноэ – полусидящее с опущенными нижними конечностями и опорой на плечевой пояс;
- кожные покровы бледные, холодные с липким потом.
Рентгенологическое исследование органов грудной клетки при таких симптомах характеризуется картиной «мокрых легких» с диффузным снижением прозрачности полей, смазанным сосудистым рисунком.
Симптомы со стороны сердца при острой недостаточности кровообращения чаще всего возникают вследствие кардиальной причины патологии.
-
учащенное сердцебиение (тахикардия);
- боль за грудиной, давящего характера, длительностью более 20 минут;
- ощущение перебоев в работе сердца (постоянные или пароксизмы), внезапных остановок или внеочередных сокращений;
- потеря сознания (из-за внезапного снижения артериального давления, развития кардиогенного шока).
Диагностика нарушений ритма и выбор медикаментов для купирования проводится на основании результатов электрокардиографии (ЭКГ), записанной в 12 отведениях.
Сердечная астма – показание для неотложной транспортировки пострадавшего в кардиологический стационар или отделение интенсивной терапии специализированного центра.
На доврачебном этапе необходимо:
- вызвать бригаду скорой медицинской помощи (СМП);
- обеспечить больному свободный приток кислорода (расстегнуть тесные воротники, открыть окна);
- придать полусидящее положение, опустив нижние конечности (пациентам с низким давлением – горизонтальное);
- при наличии в анамнезе ишемической болезни сердца – Нитроглицерин или Изокет под язык;
- измерить артериальное давление, при низких показателях – наложить венозные жгуты поочередно на руки и ноги. Запрещено резко снимать – из-за риска развития кардиогенного шока.
Своевременно проведенные (в течение первых 30 минут) элементарные способы оказания экстренной помощи улучшают прогноз для пациента: выживаемость повышается в 2 раза.
Использование народных средств для купирования сердечной астмы категорически запрещено.
По приезду СМП больному обеспечивают венозный доступ (катетер) и вводят обезболивающие средства (Промедол, Морфин).
Неотложная помощь при сердечной астме на этапе госпитализации подразумевает комплекс мероприятий, которые направлены на повышение насосной функции сердца и компенсации возникнувших нарушений (симптоматическая терапия).

- кислородотерапию (в зависимости от состояния больного: через маску или в режиме искусственной вентиляции легких);
- при наличии кровохарканья с розовой пенистой мокротой – использование пеногасителей (Антифомсилан) с помощью специального ингалятора;
- мочегонная терапия: Фуросемид внутривенно болюсно 40 мг (Торасемид – 20 мг);
- вазодилататоры: внутривенно Нитроглицерин – допускается при повышении систолического артериального давления более 110 мм.рт.ст;
- при наличии признаков бронхиальной обструкции: Преднизолон, Теофиллин;
- инотропная поддержка (повышение силы сердечных сокращений): Допамин через шприц-инжектор в дозе 3-5 мкг/кг/мин, Добутамин 2-20 мкг/кг/мин;
- сердечные гликозиды (при наличии на ЭКГ наджелудочковой пароксизмальной тахикардии, мерцательной аритмии) – Дигоксин.
Пациентам с острым коронарным синдромом, фибрилляцией предсердий, при искусственных клапанах, тромбозах глубоких вен рекомендована антикоагулянтная терапия. Эффективные препараты – низкомолекулярные гепарины (Эноксипарин, Фраксиарин, Дельтапарин), которые вводятся подкожно с расчетом 0,1 мл на 10 кг веса человека.
Антиаритмическая терапия назначается в зависимости от формы нарушений:
- фибрилляция желудочков – электроимпульсная терапия (до 360 Дж), внутривенно — 150-300 мг Амиодарона, 1 мг Адреналина согласно рекомендациям по реанимации;
- синусовая или суправентрикулярная тахикардия: Метопролол;
- фибрилляция предсердий: Дигоксин 0,125-0,25 мг внутривенно, Амиодарон 150 мг, обязательно антикоагулянтная терапия;
- брадикардия (сниженная частота сердцебиений): Атропин 0,25-0,5 мл, Изопреналин 2-20 мкг/кг/мин.
После купирования острого нарушения пациент находится в течение 3 суток в отделении реанимации с последующим переводом в кардиологический стационар для профилактики возможных рецидивов, срывов ритма и осложнений.
Вторичная профилактика сердечной астмы подразумевает предотвращение прогрессирования патологии и развития нежелательных последствий. Таким пациентам назначается основная (базисная) и симптоматическая медикаментозная поддержка в зависимости от первичного заболевания:
-
антиагрегантная терапия: Аспирин 75 мг/сутки – пожизненно;
- нитроглицерин 0,0005 мг – под язык при появлении приступа стенокардии;
- в случае липидного дисбаланса – Аторвастатин 20 мг/сутки;
- ингибиторы ангиотензин-превращающего фермента (пациентам с артериальной гипертензией) – Лизиноприл 10 мг/сутки;
- диуретическая терапия: Спироналоктон 50 мг/сутки;
- пациентам с фибрилляцией предсердий – непрямые антикоагулянты (Синкумар, Варфарин), доза которых подбирается индивидуально под контролем состояния свертывающей системы крови.
Больные с нарушением насосной функции сердца находятся на диспансерном учете у кардиолога, что подразумевает регулярные осмотры, лабораторные и инструментальные исследования и периодическую коррекцию доз препаратов.
Сердечная астма – острая патология, которая развивается из-за снижения систолической функции левого желудочка и характеризуется системным нарушением кровообращения. Летальность при таком заболевании составляет до 50% случаев из-за несвоевременно оказанной или неадекватной медицинской помощи. Комплексный подход к диагностике и подбору фармакологической поддержки, а также вторичная профилактика осложнений улучшаю прогноз для жизнии здоровья пациента.
Для подготовки материала использовались следующие источники информации.
источник
Сердечно-сосудистые заболевания занимают первое место по частоте встречаемости среди населения. Сердечная астма является осложнением различных заболеваний сердца и представляет собой грозное состояние, требующее немедленной госпитализации в лечебное учреждение.
Сердечная астма – внезапно возникающие сильные приступы удушья, связанные с резким снижением сократительной функции сердца и застоем крови в лёгких, обычно начинаются в ночное время. Это состояние не является отдельной болезнью, а выступает как осложнение различных заболеваний.
Сердце представляет собой полый мышечный орган, в который кровь поступает из венозных сосудов и перекачивается в артериальную систему. Оно располагается в грудной клетке, за грудиной, преимущественно слева. Стенка сердца состоит из 3 слоёв:
- эндокард – внутренняя выстилка, представлена эндотелиальными клетками;
- миокард – собственно мышечный слой, состоящий из кардиомиоцитов. Это особые клетки, которые обеспечивают безостановочную работу сердца. В предсердиях 2 мышечных слоя, а в желудочках – три, благодаря чему выталкивается кровь из полостей;
- эпикард – наружный слой, представлен серозной оболочкой.
Полость сердца представлена четырьмя камерами, из которых 2 предсердия и 2 желудочка. Левый желудочек и левое предсердие являются левым отделом сердца – в них находится артериальная кровь. А правое предсердие и правый желудочек – правый отдел с венозной кровью. Эти отделы разделены между собой перегородкой, которая между предсердиями тоньше, чем между желудочками.
В сердце имеются створчатые клапаны. Слева располагается двустворчатый (митральный) клапан между левым предсердием и левым желудочком, а справа трёхстворчатый.
Кровь из желудочков поступает в артерии: из левого в аорту, а из правого в лёгочный ствол, который затем делится на лёгочные артерии. Между желудочками и артериями также расположены клапаны – так называемые полулунные, благодаря которым обеспечивается ток крови в одном направлении.
В правое предсердие впадают полые вены – верхние и нижние, а в левое – лёгочные вены.
В организме различают 3 типа сосудов:
- артерии – сосуды, которые несут кровь от сердца;
- капилляры – самые мелкие сосуды с тонкими стенками, благодаря им происходит газообмен в тканях;
- вены – сосуды, несущие кровь к сердцу.
Эти сосуды образуют 2 круга кровообращения:
- Большой круг – начинается в левом желудочке, дальше артериальная кровь попадает в аорту и распределяется по всему организму по артериям. Затем они разделяются на капилляры, в которых кислород поступает в ткани, а углекислый газ – в кровь. Кровь становится венозной. Дальше по венозным сосудам она попадает в сердце, через верхнюю и нижнюю полую вену. На этом большой круг кровообращения заканчивается.
- Малый круг (лёгочный) – начинается в правом желудочке, затем венозная кровь идёт в лёгочные артерии, откуда в лёгочные капилляры, где получает кислород и превращается в артериальную. Далее по системе лёгочных вен впадает в левое предсердие. Так заканчивается малый круг кровообращения.
Затем из левого предсердия кровь устремляется в левый желудочек, откуда вновь начинается большой круг кровообращения.
Сердечный цикл складывается из 3 стадий:
- систола предсердий, то есть их сокращение;
- систола желудочков;
- диастола – расслабление сердечных камер.
Методика наложения венозных жгутов:
- необходимо больному постоять 10 минут, после этого накладывают жгуты на ноги и на одну руку (они могут быть изготовлены из подручных средств – колготки, повязки);
- на нижние конечности следует накладывать в 20 сантиметрах от паховой складки. Под резину нужно подложить полотенце либо одежду больного;
- на руку следует накладывать в верхней трети плеча, также с подкладкой под жгутом;
- сила натяжения должна быть такой, чтобы сохранялся пульс на артериях;
- через каждые 20 минут следует менять положение жгутов на руке и ногах по часовой стрелке;
- важно следить за состоянием кожи ниже наложенного жгута – если кожа очень бледная и синюшная, то следует ослабить натяжение.
- Оксигенотерапия – подача увлажнённого кислорода через носовой катетер.
- Наркотические анальгетики – морфин вводится для устранения болевого синдрома и одышки. Он вызывает расширение венозных сосудов и в меньшей степени расширение артерий, что ведёт к уменьшению отёка лёгких. Также морфин приводит к снижению частоты сердечных сокращений, что тоже имеет важную роль в лечении сердечной астмы.
- Вазодилататоры – группа препаратов, действие которых направлено на уменьшение застоя в лёгких.
- Нитраты – вызывают расширение венозных сосудов, при этом не влияют на сократительную функцию сердца. Применяют нитроглицерин, нитроспрей, изосорбида динитрат. Эти препараты должны приниматься под строгим контролем артериального давления, так как могут вызывать выраженное его снижение.
- Нитропруссид натрия рекомендуется использовать у больных с тяжёлой сердечной недостаточностью или при митральном пороке сердца. При инфаркте миокарда их применение нежелательно, так как возможно проявление синдрома коронарного «обкрадывания» — это такой феном, когда снижается кровоснабжение в поражённых участках, а в здоровых – увеличивается, в результате чего усугубляется некроз миокарда.
- Несиритид – препарат, вызывающий мощную дилатацию (расширение) вен и артерий и мягко увеличивающий сократительную способность сердца. Применяется при острой декомпенсации хронической сердечной недостаточности.
Препараты, улучшающие метаболизм миокарда. Сердечные гликозиды:
Противопоказаниями к применению гликозидов являются:
- выраженная брадикардия – состояние, характеризующееся снижением частоты сердечных сокращений меньше 50 ударов в минуту;
- желудочковые аритмии – пароксизмальная желудочковая тахикардия – так как может быть желудочковая асистолия (остановка сердца);
- атриовентрикулярная блокада – нарушение проведения электрических импульсов из предсердий в желудочки, приводящее к нарушению ритма сердца.
Мочегонные препараты – применяются при задержке жидкости в организме. Они оказывают одновременно сосудорасширяющее действие и уменьшают сосудистое сопротивление в лёгких. Эффект от мочегонных препаратов достигается очень быстро – 5 — 30 минут. Из этой группы применяется:
- фуросемид – его необходимо применять под контролем калия и магния, так как он вымывает их из организма;
- торасемид – самый эффективный и современный препарат, способствует меньшей потере калия, чем при применении фуросемида.
Антикоагулянты – показаны больным с инфарктом миокарда, мерцательной аритмией, и т. д. Эта группа препаратов улучшает текучесть крови и предотвращает образование повторных тромбов. Применяют:
- гепарин;
- низкомолекулярные гепарины – эноксапарин, фраксипарин, далтепарин.
Заболевания, вызывающие сердечную астму и требующие хирургического вмешательства:
- кардиогенный шок при инфаркте миокарда;
- дефект межжелудочковой перегородки после инфаркта миокарда;
- разрыв стенки левого желудочка;
- аневризма аорты или её расслоение и разрыв;
- острая митральная недостаточность;
- эндокардит – воспаление внутренней выстилки сердца;
- острая аортальная недостаточность;
- острая декомпенсация кардиомиопатии.
Механические средства поддержания миокарда:
- ВАБК – внутриаортальная баллонная контрпульсация – методика, в основе которой лежит механическое нагнетание крови в аорту с помощью специального насоса во время диастолы, что обеспечивает временное замещение функции сердца. Применяется при кардиогенном шоке.
- Средства для поддержки желудочков – это специальные насосы, применяются непродолжительное время до операций по восстановлению функции сердца.
Трансплантация сердца – хирургическая операция, суть которой состоит в замене сердца больного человека на здоровое сердце.
Показания к трансплантации возникают обычно:
- при тяжёлом остром миокардите;
- послеродовой кардиомиопатии;
- обширном инфаркте миокарда, когда существует плохой прогноз после манипуляций по восстановлению кровоснабжения.
В первую очередь, сердечную астму нужно дифференцировать от бронхиальной астмы. Приступ бронхиальной астмы характеризуется затруднённым выдохом, также наблюдаются свистящие хрипы, которые слышны даже на расстоянии. Мокрота вязкая, трудноотделяемая.
Сердечной астме предшествуют сердечно-сосудистые заболевания, а при бронхиальной астме – хронические бронхиты, повторные пневмонии.
Приступы при бронхиальной астме снимаются ингаляторами со бронхоспазмалитиками, а при сердечной астме – эффекта от них нет.
Иногда приступ сердечной астмы может проходить самостоятельно без какого-либо медицинского лечения. Но даже, несмотря на это, существует высокий риск перехода сердечной астмы в отёк лёгких. Необходима экстренная госпитализация в лечебное учреждение.
Прогноз при сердечной астме зависит от заболевания, приведшего к развитию данного синдрома. В большинстве случаев он неблагоприятный, но, в основном, своевременное лечение и соблюдение врачебных рекомендаций позволяет предупредить повторные приступы, поддерживать удовлетворительное состояние пациента.
Профилактика сердечной астмы заключается в лечении и профилактике заболеваний, приводящих к развитию данного состояния: лечение ишемической болезни сердца, хронической сердечной недостаточности, артериальной гипертонии, болезни почек.
- нормализация режима труда и отдыха;
- умеренное количество физической нагрузки – лучше всего подходит ежедневная ходьба в течение 30 мин;
- ограничение от стресса и нервного переутомления;
- отказ от курения;
- ежедневный контроль АД и пульса;
- соблюдение диеты, направленной на снижение потребления соли, а также ограничение приёма жидкости и тяжёлой пищи.
Сердечная астма – синдромокомлекс, который является начальной стадией такого грозного состояния, как отёк лёгких. Очень важно своевременное его выявление и предотвращение в самом начале.
Сердечная астма может быть осложнением множества заболеваний и состояний, что представляет собой определённые трудности в диагностике и лечении данного синдрома. В любом случае при возникновении симптомов отёка лёгких важно незамедлительное обращение и госпитализация в больницу. Дорога каждая минута.
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
источник
 Снижение насосной функции сердца. Адекватный приток крови к левым камерам и отсутствие оттока способствует накоплению жидкости в сосудах легких, при повышении объема в которых увеличивается проницаемость стенки. Рост гемодинамического давления «выталкивает» плазму в межклеточное пространство (интерстиций) с дальнейшим пропотеванием в альвеолярные полости.
Снижение насосной функции сердца. Адекватный приток крови к левым камерам и отсутствие оттока способствует накоплению жидкости в сосудах легких, при повышении объема в которых увеличивается проницаемость стенки. Рост гемодинамического давления «выталкивает» плазму в межклеточное пространство (интерстиций) с дальнейшим пропотеванием в альвеолярные полости. учащенное сердцебиение (тахикардия);
учащенное сердцебиение (тахикардия); антиагрегантная терапия: Аспирин 75 мг/сутки – пожизненно;
антиагрегантная терапия: Аспирин 75 мг/сутки – пожизненно;