Сердечно-сосудистые заболевания занимают первое место по частоте встречаемости среди населения. Сердечная астма является осложнением различных заболеваний сердца и представляет собой грозное состояние, требующее немедленной госпитализации в лечебное учреждение.
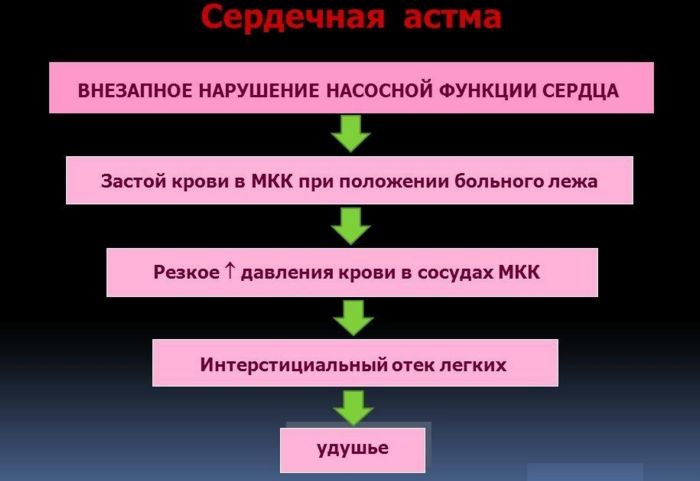
Сердечная астма – внезапно возникающие сильные приступы удушья, связанные с резким снижением сократительной функции сердца и застоем крови в лёгких, обычно начинаются в ночное время. Это состояние не является отдельной болезнью, а выступает как осложнение различных заболеваний.
Сердце представляет собой полый мышечный орган, в который кровь поступает из венозных сосудов и перекачивается в артериальную систему. Оно располагается в грудной клетке, за грудиной, преимущественно слева. Стенка сердца состоит из 3 слоёв:
- эндокард – внутренняя выстилка, представлена эндотелиальными клетками;
- миокард – собственно мышечный слой, состоящий из кардиомиоцитов. Это особые клетки, которые обеспечивают безостановочную работу сердца. В предсердиях 2 мышечных слоя, а в желудочках – три, благодаря чему выталкивается кровь из полостей;
- эпикард – наружный слой, представлен серозной оболочкой.
Полость сердца представлена четырьмя камерами, из которых 2 предсердия и 2 желудочка. Левый желудочек и левое предсердие являются левым отделом сердца – в них находится артериальная кровь. А правое предсердие и правый желудочек – правый отдел с венозной кровью. Эти отделы разделены между собой перегородкой, которая между предсердиями тоньше, чем между желудочками.
В сердце имеются створчатые клапаны. Слева располагается двустворчатый (митральный) клапан между левым предсердием и левым желудочком, а справа трёхстворчатый.
Кровь из желудочков поступает в артерии: из левого в аорту, а из правого в лёгочный ствол, который затем делится на лёгочные артерии. Между желудочками и артериями также расположены клапаны – так называемые полулунные, благодаря которым обеспечивается ток крови в одном направлении.
В правое предсердие впадают полые вены – верхние и нижние, а в левое – лёгочные вены.
В организме различают 3 типа сосудов:
- артерии – сосуды, которые несут кровь от сердца;
- капилляры – самые мелкие сосуды с тонкими стенками, благодаря им происходит газообмен в тканях;
- вены – сосуды, несущие кровь к сердцу.
Эти сосуды образуют 2 круга кровообращения:
- Большой круг – начинается в левом желудочке, дальше артериальная кровь попадает в аорту и распределяется по всему организму по артериям. Затем они разделяются на капилляры, в которых кислород поступает в ткани, а углекислый газ – в кровь. Кровь становится венозной. Дальше по венозным сосудам она попадает в сердце, через верхнюю и нижнюю полую вену. На этом большой круг кровообращения заканчивается.
- Малый круг (лёгочный) – начинается в правом желудочке, затем венозная кровь идёт в лёгочные артерии, откуда в лёгочные капилляры, где получает кислород и превращается в артериальную. Далее по системе лёгочных вен впадает в левое предсердие. Так заканчивается малый круг кровообращения.
Затем из левого предсердия кровь устремляется в левый желудочек, откуда вновь начинается большой круг кровообращения.
Сердечный цикл складывается из 3 стадий:
- систола предсердий, то есть их сокращение;
- систола желудочков;
- диастола – расслабление сердечных камер.
Методика наложения венозных жгутов:
- необходимо больному постоять 10 минут, после этого накладывают жгуты на ноги и на одну руку (они могут быть изготовлены из подручных средств – колготки, повязки);
- на нижние конечности следует накладывать в 20 сантиметрах от паховой складки. Под резину нужно подложить полотенце либо одежду больного;
- на руку следует накладывать в верхней трети плеча, также с подкладкой под жгутом;
- сила натяжения должна быть такой, чтобы сохранялся пульс на артериях;
- через каждые 20 минут следует менять положение жгутов на руке и ногах по часовой стрелке;
- важно следить за состоянием кожи ниже наложенного жгута – если кожа очень бледная и синюшная, то следует ослабить натяжение.
- Оксигенотерапия – подача увлажнённого кислорода через носовой катетер.
- Наркотические анальгетики – морфин вводится для устранения болевого синдрома и одышки. Он вызывает расширение венозных сосудов и в меньшей степени расширение артерий, что ведёт к уменьшению отёка лёгких. Также морфин приводит к снижению частоты сердечных сокращений, что тоже имеет важную роль в лечении сердечной астмы.
- Вазодилататоры – группа препаратов, действие которых направлено на уменьшение застоя в лёгких.
- Нитраты – вызывают расширение венозных сосудов, при этом не влияют на сократительную функцию сердца. Применяют нитроглицерин, нитроспрей, изосорбида динитрат. Эти препараты должны приниматься под строгим контролем артериального давления, так как могут вызывать выраженное его снижение.
- Нитропруссид натрия рекомендуется использовать у больных с тяжёлой сердечной недостаточностью или при митральном пороке сердца. При инфаркте миокарда их применение нежелательно, так как возможно проявление синдрома коронарного «обкрадывания» — это такой феном, когда снижается кровоснабжение в поражённых участках, а в здоровых – увеличивается, в результате чего усугубляется некроз миокарда.
- Несиритид – препарат, вызывающий мощную дилатацию (расширение) вен и артерий и мягко увеличивающий сократительную способность сердца. Применяется при острой декомпенсации хронической сердечной недостаточности.
Препараты, улучшающие метаболизм миокарда. Сердечные гликозиды:
Противопоказаниями к применению гликозидов являются:
- выраженная брадикардия – состояние, характеризующееся снижением частоты сердечных сокращений меньше 50 ударов в минуту;
- желудочковые аритмии – пароксизмальная желудочковая тахикардия – так как может быть желудочковая асистолия (остановка сердца);
- атриовентрикулярная блокада – нарушение проведения электрических импульсов из предсердий в желудочки, приводящее к нарушению ритма сердца.
Мочегонные препараты – применяются при задержке жидкости в организме. Они оказывают одновременно сосудорасширяющее действие и уменьшают сосудистое сопротивление в лёгких. Эффект от мочегонных препаратов достигается очень быстро – 5 — 30 минут. Из этой группы применяется:
- фуросемид – его необходимо применять под контролем калия и магния, так как он вымывает их из организма;
- торасемид – самый эффективный и современный препарат, способствует меньшей потере калия, чем при применении фуросемида.
Антикоагулянты – показаны больным с инфарктом миокарда, мерцательной аритмией, и т. д. Эта группа препаратов улучшает текучесть крови и предотвращает образование повторных тромбов. Применяют:
- гепарин;
- низкомолекулярные гепарины – эноксапарин, фраксипарин, далтепарин.
Заболевания, вызывающие сердечную астму и требующие хирургического вмешательства:
- кардиогенный шок при инфаркте миокарда;
- дефект межжелудочковой перегородки после инфаркта миокарда;
- разрыв стенки левого желудочка;
- аневризма аорты или её расслоение и разрыв;
- острая митральная недостаточность;
- эндокардит – воспаление внутренней выстилки сердца;
- острая аортальная недостаточность;
- острая декомпенсация кардиомиопатии.
Механические средства поддержания миокарда:
- ВАБК – внутриаортальная баллонная контрпульсация – методика, в основе которой лежит механическое нагнетание крови в аорту с помощью специального насоса во время диастолы, что обеспечивает временное замещение функции сердца. Применяется при кардиогенном шоке.
- Средства для поддержки желудочков – это специальные насосы, применяются непродолжительное время до операций по восстановлению функции сердца.
Трансплантация сердца – хирургическая операция, суть которой состоит в замене сердца больного человека на здоровое сердце.
Показания к трансплантации возникают обычно:
- при тяжёлом остром миокардите;
- послеродовой кардиомиопатии;
- обширном инфаркте миокарда, когда существует плохой прогноз после манипуляций по восстановлению кровоснабжения.
В первую очередь, сердечную астму нужно дифференцировать от бронхиальной астмы. Приступ бронхиальной астмы характеризуется затруднённым выдохом, также наблюдаются свистящие хрипы, которые слышны даже на расстоянии. Мокрота вязкая, трудноотделяемая.
Сердечной астме предшествуют сердечно-сосудистые заболевания, а при бронхиальной астме – хронические бронхиты, повторные пневмонии.
Приступы при бронхиальной астме снимаются ингаляторами со бронхоспазмалитиками, а при сердечной астме – эффекта от них нет.
Иногда приступ сердечной астмы может проходить самостоятельно без какого-либо медицинского лечения. Но даже, несмотря на это, существует высокий риск перехода сердечной астмы в отёк лёгких. Необходима экстренная госпитализация в лечебное учреждение.
Прогноз при сердечной астме зависит от заболевания, приведшего к развитию данного синдрома. В большинстве случаев он неблагоприятный, но, в основном, своевременное лечение и соблюдение врачебных рекомендаций позволяет предупредить повторные приступы, поддерживать удовлетворительное состояние пациента.
Профилактика сердечной астмы заключается в лечении и профилактике заболеваний, приводящих к развитию данного состояния: лечение ишемической болезни сердца, хронической сердечной недостаточности, артериальной гипертонии, болезни почек.
- нормализация режима труда и отдыха;
- умеренное количество физической нагрузки – лучше всего подходит ежедневная ходьба в течение 30 мин;
- ограничение от стресса и нервного переутомления;
- отказ от курения;
- ежедневный контроль АД и пульса;
- соблюдение диеты, направленной на снижение потребления соли, а также ограничение приёма жидкости и тяжёлой пищи.
Сердечная астма – синдромокомлекс, который является начальной стадией такого грозного состояния, как отёк лёгких. Очень важно своевременное его выявление и предотвращение в самом начале.
Сердечная астма может быть осложнением множества заболеваний и состояний, что представляет собой определённые трудности в диагностике и лечении данного синдрома. В любом случае при возникновении симптомов отёка лёгких важно незамедлительное обращение и госпитализация в больницу. Дорога каждая минута.
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
источник
Спонтанное возникновение приступа удушья у пациента, не страдающего бронхиальной астмой или обструктивными патологиями легочной системы, свидетельствует об острой левожелудочковой недостаточности. Сердечная астма прогрессирует при инфаркте миокарда, ухудшении состояния при кардиосклерозе, пороках развития и других заболеваниях, сопровождающихся недостаточностью кровообращения в малом круге.
Причины разделяются на две группы: сердечные и внесердечные.
При тяжелых изменениях работы миокарда, астма может возникать при переедании, чрезмерном употреблении жидкости и приеме пищи перед сном. Кроме того, смена положения с вертикального на горизонтальное несет усиленную нагрузку на работу левого предсердия и желудочка.
Чтобы купировать приступ астмы стоит установить этиологический фактор:
- обострение уже имеющейся левожелудочковой недостаточности;
- проявление ишемической болезни сердца (стенокардические боли, инфаркт миокарда, внезапная коронарная смерть, кардиосклероз сосудов);
- ишемия коронарных артерий в постинфарктный период (спустя 2–8 недель);
- кардиомиопатия и острый миокардит;
- пороки развития клапанов сердца, аневризма;
- стойкая артериальная гипертензия с высокими цифрами, трудно поддающимися лечению, скачки АД в результате повышения тонуса сосудистой стенки и нерегулярного приема антигипертензивных препаратов;
- мерцательная аритмия, экстрасистолии, трепетания предсердий;
- патологические образования: флотирующий тромб, пристеночные кровяные сгустки, миксома;
- поражение митрального клапана после перенесенного эндокардита;
- внесердечные патологии: воспаление легких, нефрит, гиперволемия, снижение внутригрудного давления.

Чтобы понять причинно-следственную связь левожелудочковой недостаточности и отека легких стоит рассмотреть патогенез астмы. Он слагается из трех основных звеньев:
- Увеличение объема циркулирующей крови. Вследствие увеличения притока крови в капилляры легких, усиливается давление на внутренний слой кровеносных сосудов.
- Пропотевание плазмы в альвеолы легких. Жидкая часть крови проникает через альвеолокапиллярный барьер в альвеолы (интерстициальный отек).
- Гипоксия (недостаток кислорода). Снижается площадь дыхательной поверхности альвеол.
Астма начинается в ночное время, человек просыпается от чувства нехватки воздуха, одышка неуклонно нарастает, появляется ощущение приближающейся смерти.
Характерными клиническими симптомами заболевания являются спонтанный приступ одышки и удушья. Чаще всего возникают после усиленной физической нагрузки, выполнения домашних дел с наклоном головы вниз, стрессовой ситуации.
Пациент занимает вынужденное положение стоя с наклоном туловища вперед, опирается на стол или подоконник. Дома и в условиях стационара лежачие принимают положение полусидя.
Признаки гипоксии заметны при осмотре кожных покровов: бледность, крылья носа разведены, синюшный носогубный треугольник, через время сменяется серым цветом. Проявлением недостаточности дыхания при астме служат напряжение мышц плечевого пояса, сглаженность надключичных ямок, увеличение в объеме грудной клетки, втянутость межреберных промежутков, набухшие шейные вены.
У некоторых клиника астмы ожидаема. У пациента за 2–3 дня до приступа возникают симптомы-предвестники:
- ухудшение общего самочувствия;
- повышение частоты дыхательных движений, кратковременная одышка;
- тахикардия;
- удушье в ночное и раннее утреннее время.
В среднем купирование приступа астмы происходит в промежутке от 10–15 минут до 2–3 часов. Однако если процесс затягивается и состояние становится крайне тяжелым, обязательно обращение за медицинской помощью.
Врачебный осмотр и проведение дополнительных методов диагностики помогут верифицировать диагноз «сердечная астма». При осмотре, перкуссии, пальпации и аускультации важно учесть отличительные признаки синдрома:

- ночной приступ астмы;
- трудно делать вдох и выдох;
- ингаляторы не помогают, эффективны органические нитраты (таблетка Нитроглицерина сублингвально);
- холодный липкий пот;
- отсутствие свистящих хрипов при аускультации;
- возможны мелкопузырчатые влажные хрипы;
- снижение пульса и давления;
- первые приступы астмы у мужчин и женщин регистрируются в возрасте старше 45–50 лет;
- не отягощен аллергологический анамнез, тест аллергопробы отрицателен.
Обязательны инструментальные методики диагностирования: электрокардиограмма (ЭКГ) и рентгенография органов грудной клетки (ОГК) в прямой проекции. На ЭКГ регистрируется аритмия, снижение амплитуды зубцов и интервала ST. На рентгенограмме ОГК при астме снижение прозрачности легочной ткани, признаки застоя, нечеткие очертания корней, линия Керли – линейные затемнения.
По рекомендации смежных специалистов при астме проводят дополнительные инструментальные методы:
- ЭхоКГ (эхокардиограмма) визуализирует пороки, фракционный выброс крови, функционирование миокарда;
- пикфлуометрия проводится с целью определения жизненного объема легких, объема форсированного выдоха;
- коронарография при подозрении на стенокардию и инфаркт миокарда.
Если фиксируется тяжелая форма приступа астмы с выраженной дыхательной недостаточностью и цианозом, больному вызывают карету скорой помощи. Люди, находящиеся рядом, должны оказать догоспитальную помощь.
При транзиторной одышке и предвестниках сердечной астмы взрослый человек обращается в клинику к терапевту, а затем к кардиологу. При внесердечной причине – профильный специалист.
При повторной или впервые выявленной астме у ребенка обязательна консультация педиатра, кардиолога, аллерголога для верификации диагноза и проведения дифференциальной диагностики.
Специфических лабораторных показателей при астме не наблюдается, однако можно отследить нарушения обменного, гормонального и белкового обменов именно той патологии, которая вызвала данное состояние.

- клинический анализ крови;
- общий анализ мочи;
- анализ крови на сахар и RW (реакция Вассермана);
- биохимический анализ крови;
- определение тропонинов и креатинфосфокиназы при инфаркте миокарда.
На основании проведенных методик диагностики выставляется окончательный диагноз сердечной астмы.
Алгоритм оказания догоспитальной помощи при сердечной астме:
- Открыть окно.
- Посадить больного на стул.
- Вызвать карету скорой помощи.
- Измерить пульс и давление.
- Дать Нитроглицерин сублингвально (под язык), что служит медикаментозной экстренной помощью. Через 5 минут можно дать еще таблетку, так продолжится действие нитрата.
Для облегчения состояния делают горячие ножные ванны или накладывают венозный жгут на нижние конечности. Проведение доврачебных мероприятий на этапе ожидания СМП очень важно для пациента.
При астме человек лечится в стационаре, где назначают оксигенотерапию, лекарства, рассматривают вопрос о хирургическом вмешательстве. При госпитализации неотложную помощь при сердечной астме оказывают кардиолог, реаниматолог и медсестра (ставит капельницы, парентерально вводит препараты), гигиенические мероприятия выполняет младший медицинский персонал.
Лекарственная терапия включает в себя:
- наркотические анальгетики;
- нитраты;
- сердечные гликозиды;
- вазодилататоры;
- диуретики;
- антикоагулянты;
- пеногасители;
- седативные.
Комплексное действие лекарственных средств устраняет жизнеугрожающее состояние, восстанавливает метаболизм, работу миокарда, ритм, ликвидирует легочный отек.
Вылечить астму при сердечной патологии возможно путем радикального устранения причины: операция на сердце, постановка стента или кава-фильтра. При внесердечных причинах астмы важны регулярный прием медикаментов, обследование, своевременная терапия хронических болезней и коррекция образа жизни.
Лечиться народными методами в острый период астмы противопоказано, как дополнительная терапия допускается после консультации с лечащим специалистом.
Прогноз напрямую зависит от этиологического фактора. Без надлежащей терапии — неблагоприятный.
Меры профилактики направлены на своевременное лечение заболеваний сердца, почек, легких. Важны нормализация режима труда и отдыха, отказ от вредных привычек, соблюдение диеты со сниженным содержанием поваренной соли.
К острым осложнениям астмы относится альвеолярный отек легких, он является опасным для жизни, очень тяжелым и острым болезненным состоянием, связанным со скоплением интерстициальной жидкости в легочных тканях и внутри альвеол.
Сердечная астма – симптомокомплекс с повышением кровенаполнения легких и перегрузкой малого круга кровообращения. Требует экстренного врачебного вмешательства.
источник
В группе заболеваний, связанных с нарушениями слаженной работы сердца, присутствует особая разновидность клинического синдрома – сердечная астма. Отсутствие своевременной помощи при неотложном состоянии угрожает летальным исходом, поэтому важно вовремя распознать и лечить заболевание для предотвращения приступов удушья. Сердечная астма, ее симптомы и лечение, могут иметь определенные особенности в зависимости от того, развивается ли она на фоне гипертонии, кардиосклероза или пороков сердца.
В кардиологии сердечную астму (СА) относят к группе кардиальных синдромов, сопровождающихся застоем капиллярах крови в легких из-за недостаточного снабжения органа кислородом. Патология представляет собой острый вид левожелудочковой недостаточности, обусловленной застойными явлениями в пределах малого круга кровообращения. Под влиянием дистрофических процессов либо после инфаркта мышечный орган ослабевает, уменьшаясь в размерах, а скорость и сила его сокращений падает.
- В результате сформировавшейся недостаточности левого желудочка ослабленная мышца не справляется с выталкиванием крови, поступившей из легочных вен, в большой круг кровообращения;
- Задержка крови в малом круге кровообращения приводит к откату волны обратно из камеры левого желудочка в полость левого предсердия. Кровообращение происходит по траектории малого круга (легочного).
- При особо тяжелых ситуациях в бронхах накапливается жидкость, вызывая характерные проявления сердечной астмы (одышка, кашель и др.). В итоге все органы страдают от кислородного голодания, подвергаются метаболическим нарушениям.
- При сердечной астме легочную ткань настигают более серьезные изменения, расширение и утолщение капилляров проявляются отеком прилежащих тканей. Утолщение альвеолярных стенок приводит к нарушению нормального газообмена.
- Повысившееся давление крови в малом круге провоцирует рефлекторное сокращение сосудов в альвеолах. Это защитная реакция организма, пытающегося компенсировать пропотевание кровяной сыворотки в толщу тканей легких.
Сердечная астма – это сбой функционирования левой половины сердечной камеры. Снизившаяся работоспособность миокарда оборачивается острыми нарушениями со стороны важных для жизни систем – дыхательной и кровеносной. Человек страдает от учащенного дыхания (избыток углекислого газа), приступов удушья (недостаток кровоснабжения головного мозга).
Схожесть симптомов сердечной и бронхиальной патологий часто приводит к постановке ошибочного диагноза. При обеих разновидностях заболеваний пациент страдает от похожих симптомов (одышка, удушье), а лечащему врачу необходимо дифференцировать причину одышки:
- бронхиальная астма – причина одышки в спазмах бронхов из-за отека слизистой после контакта с аллергеном, болезни легких;
- сердечная астма – причина одышки в неэффективной сократительной функции сердца, как насоса.
При наличии схожей симптоматики важно установить истинный тип патологии для выбора определенной схемы лечения методами пульмонологии либо кардиологии. Если бронхиальную астму относят к самостоятельным заболеваниям, то сердечный вариант астмы сигнализирует о сердечной недостаточности.
Деление патологической проблемы на стадии зависит от степени выраженности проявлений по ходу приступа болезни:
- на первой стадии больной сталкивается с предвестниками в виде одышки, небольшого покашливания после небольшой физической нагрузки;
- вторую стадию заболевания классифицируют как приступ, сопровождаемый нехваткой воздуха с переходом синдрома в удушье;
- для третьей стадии характерно длительное течение, сопровождаемое приступами и хрипами, что заканчивается отёком легких.
При своевременной помощи, оказанной на этапе предвестников болезни, удается быстро купировать дальнейшие проявления самого приступа, тем самым сняв угрозу жизни пациента. Резкий спад артериального давления связан с развитием коллапса и требует срочных реанимационных мероприятий, но уже в условиях стационара.
Развитие синдрома связано с нарастанием сердечной недостаточности левого желудочка на фоне патологического повышения давления в камере левого предсердия. Причины симптомов острой формы сердечной астмы чаще всего у взрослых являются следствием ряда заболеваний:
- хронической стадии аневризмы сердца, связанной с истончением и выбуханием стенки миокарда;
- проявлений ишемической патологии, свидетельствующих о поражении коронарных артерий;
- инфаркта миокарда, сигнализирующего нарушением кровообращения на участке формирования тромба;
- любой из форм сердечной недостаточности, как снижения сократительной способности сердечной мышцы;
- гипертонии;
- опухолей сердца и тромбоза;
- миокардитов.
Проявления кардиосклероза, связанного с разрастанием в миокарде рубцовых тканей, деформирующих клапаны, а также аортальные пороки, провоцирующие аномальную работу сердца, приводят к нарушению функционирования левых отделов жизненно важного органа.
Важно: К числу опасных состояний для возникновения патологических процессов относят симптомы гипертонического криза, аритмических состояний, повышающих нагрузку на левожелудочковый миокард. Длительное пребывание в лежачем положении нередко провоцирует приступ кардиальной астмы по причине затрудненного кровообращения.
Среди неспецифических заболеваний, ведущих к острой недостаточности левого желудочка, можно назвать:
- послеродовую кардиомиопатию из-за избытка жидкости во время беременности;
- лихорадочные состояния при инфекционных заболеваниях;
- перенесенную пневмонию, септициемию.
Риск возникновения приступа повышается с увеличением объемов кровообращения по причине высоких физических нагрузок, беременности, возрастания объемов жидкости, поступившей в организм. У взрослых к немедицинским факторам, которые способны вызвать появление симптомов патологии, следует отнести:
- всплески нервного напряжения при частых стрессах;
- употребление больших количеств спиртных напитков;
- переедание на ночь, обилие жидкости, поступающей с пищей и внутривенно.
На начальном этапе заболевания пациенты не сталкиваются с выраженными признаками одышки, а тем более удушья. Хотя общая сердечная недостаточность левого желудочка сердца наиболее характерна при атеросклерозе у пожилых людей, признаки спастического удушья могут настигнуть ребенка. Синдром невозможности глубокого вдоха в сочетании с пенистой мокротой и тахикардией вызывает у малыша паническую атаку.
ВАЖНО ЗНАТЬ! Больше никакой одышки, головных болей, скачков давления и других симптомов ГИПЕРТОНИИ! Узнайте метод, который наши читатели используют для лечения давления. Изучить метод.
Если причина дневного приступа у взрослых связана с высокой физическим или нервно-психическим перенапряжением, то клинические проявления сердечной астмы ночью отличаются внезапностью, пугая остротой нехватки воздуха.
- Появившаяся одышка быстро сменяется удушьем в сопровождении сухого надсадного кашля, которому может сопутствовать мокрота – отделяемая в небольшом количестве, но прозрачная.
- Невозможность дышать лежа вынуждает добиться вертикального положения – встать либо сесть с опущенными вниз ногами. Это выраженный симптом ортопноэ вместе с дыханием только через нос и невозможностью нормально говорить.
- Узнать пострадавшего от сердечной астмы можно по возбужденности и беспокойному состоянию, тахикардии, паническому страху смерти. Носогубный треугольник и фаланги пальцев становятся синюшными, повышается давление.

Если симптоматика у проживающего рядом с вами родственника соответствует нарастанию приступа левожелудочковой патологии, немедленно вызывайте кардиологическую бригаду скорой помощи. До приезда медиков пострадавшему необходима первая помощь при сердечной астме, которую вы можете оказать в домашних условиях.
- Помогите больному сесть, приняв позу с опущенными вниз ногами. Положение способствует оттоку крови от легких, понижению давления в пространстве легочной артерии.
- К ногам пострадавшего от приступа приложите теплую грелку для усиления кровотока в конечностях. Запомните – грелка не должна быть горячей.
- Человеку необходимо измерить давление. При повышенных показателях на ноги (15 см вниз от паховой зоны) необходимо наложить сдавливающие вены жгуты. За 30 минут они ослабят кровоток по легочному кругу, после чего их надо снять.
- Если у больного давление нормальное или повышенное, дайте ему таблетку «Нитроглицерина» с «Валидолом» (подъязычно). При пониженном давлении можно дать только Валидол.
Важно: Признак утяжеления состояния в результате приступа СА – выход пенной мокроты не только через рот, но и носом. Усиление влажных хрипов, слышимых на расстоянии, свидетельствует об угрозе отека легких. Для его нейтрализации больному можно вдыхать пары этилового спирта, смочив им марлевую салфетку.
На стадии клинического осмотра при обнаружении одышки необходимо установить ее причину – проявление бронхиальной или сердечной астмы, других заболеваний. При одышке, сопровождаемой учащенным дыханием на фоне кардиологических патологий, во время прослушивания по области грудной клетки обнаруживаются:
- признаки редких хрипов (влажных либо сухих) в районе нижних отделов легких либо по всему легочному пространству;
- появление глухих сердечных тонов и неритмичных сокращений сердца, указывающих на вероятность аритмии;
- может прослушиваться ряд дополнительных шумов и нехарактерных тонов, галопирующий сердечный ритм.

- Электрокардиограмма (ЭКГ) является основным методом выявления коронарной недостаточности и аритмии. Исследование помогает обнаружить перегрузку левого желудочка по смещению влево сердечной оси, высокому R-зубцу, по частичной либо полной блокаде ножки Гиса.
- Назначение рентгенографии органов грудной полости в трех проекциях отражает особенности легочного рисунка. На сердечный вариант астмы указывает усиление рисунка легочной ткани при раздутом объеме легких, но застойные явления в нижних отделах отсутствуют.
Если возникли сомнения, для подтверждения диагноза кардиологу потребуются результаты УЗИ сердца. По результатам эхокардиографии определяют наличие пороков сердца, острых либо перенесенных уже инфарктов миокарда, присутствие аневризмы левого желудочка, а также других явлений, способствующих постановке точного диагноза.
После мероприятий по оказанию доврачебной помощи в домашних условиях необходимо дождаться медиков, которые проведут квалифицированные действия по спасению жизни больного.
Алгоритм оказания неотложной помощи при острых симптомах сердечной астмы
Группы используемых препаратов
Названия лекарств и их прогнозируемый эффект
В программу неотложных мероприятий при сердечной астме также может входить процедура кровопускания, максимальный объем выпускаемой венозной крови составляет 300 мл. В случае пониженного давления манипуляция запрещена, ее можно заменить сдавливающими вены жгутами, если нет отека конечностей или тромбофлебита.
Важно: Терапию СА должно дополнять постоянное обогащение организма пострадавшего кислородом. Угнетение центра дыхания снимают введением камфоры, «Кордиамина», «Лобелина». После блокирования приступа больному показана госпитализация для продолжения лечения патологии в стационаре.
В случае сочетания у пациента двух видов астмы (сердечной и бронхиальной), для лечения бронхиальной патологии следует выбирать безопасные с кардиологической точки зрения ингаляторы. Назначение астматикам «Беродуала» при СА снижает риск осложнений со стороны сердечно-сосудистой системы благодаря удачной комбинации селективного бета-антагониста (фенотерол) с ипратропия бромидом, не влияющим на адренорецепторы.
Сердечная астма и отек легких в сопровождении угасающего пульса, как признаки последней стадии недуга, относятся к числу неутешительных прогнозов. Вероятность благоприятного прогноза взрастает при своевременном оказании квалифицированной медицинской помощи для успешного купирования приступа. Далее следует лечить основные заболевания, чтобы исключить прогресс застоя венозной крови в легких.
Если назначение медикаментозной терапии при подтвержденном диагнозе СА входит в обязанности медика, то родственникам необходимо позаботиться о правильном образе жизни пациента.
Программа жизни после перенесенного приступа сердечной астмы должна быть откорректирована с учетом снижения нагрузки на сердце. О чем следует позаботиться:
- режим дня должен предусматривать полноценную продолжительность сна;
- занятия утренней гимнастикой с умеренными физическими нагрузками;
- не стоит отказываться от ежедневных прогулок на свежем воздухе.
Нужно регулярно обследоваться у кардиолога, вовремя лечить простудные заболевания, пневмонию, но не забывать контролировать показатели артериального давления. Не менее важен отказ от вредных привычек (алкоголь, курение), эмоционального и физического перенапряжения, а также переохлаждения организма.
Главная задача режима питания для сердечника – снизить нагрузку на сердце путем контроля объемов употребляемой за сутки жидкости (до 1,5 литров) и соли (до 2-3 г). Что еще следует учесть:
- отказаться от переедания, организовать дробный прием пищи небольшими порциями;
- исключить из меню жирные и копченые продукты, мучные изделия;
- включить в рацион продукты, богатые калием и магнием, минимизировать употребление сахара.

Допускается лечение сердечной астмы дополнить применением испытанных народных средств – отваров лекарственных растений. Но только при отсутствии прямой угрозы жизни пациента после перенесенного приступа СА и в свете рекомендаций лечащего врача. Что предлагает народная медицина:
- настой из плодов шиповника – знаменитое мочегонное средство, полноценный источник витаминов;
- отвар из листьев брусники – при антиоксидантных свойствах поможет снизить нагрузку на миокард;
- больным сердечной астмой настоем из травы зверобоя продырявленного или мать-и-мачехи советуют заменить обычный чай.

Понравилась статья?
Сохраните ее!
Остались вопросы? Задавайте их в комментариях!
источник
Сердечная астма — это приступы удушья, возникающие в результате острой левожелудочковой недостаточности. Застой крови в малом круге кровообращения возникает, как правило, из-за слабости мышц левого желудочка. При этом жидкая часть крови — плазма — выходит за пределы кровеносных сосудов легких, пропитывая их ткань и даже мелкие бронхи, легочная ткань отекает, в результате затрудняется дыхание, появляется одышка, а в тяжелых случаях наступает удушье.
Причины Развитие сердечной астмы провоцирует недостаточность левого желудочка сердца или митральный стеноз. Глубокие органические изменения миокарда затрагивают главным образом левый желудочек сердца, ослабляют его. При этом правый желудочек сердца продолжает работать в обычном режиме. В результате повышается давление в малом круге кровообращения. Развивается легочная гипертония. Она приводит к значительному увеличению количества крови в бронхиальных венах, замедлению тока крови в легочных капиллярах, а также является причиной нарушения газообмена за счет уменьшения объема легочной вентиляции. Увеличение проницаемости стенок капилляров малого круга кровообращения также уменьшает дыхательную поверхность легких. При этом накапливаемая в полостях альвеол жидкость еще более затрудняет газообмен. Сокращение количества содержащегося в крови кислорода и увеличение содержания в ней углекислоты приводит к чрезмерному раздражению дыхательного центра в головном мозге. В результате возникает приступ удушья.
Для уменьшения массы циркулирующей крови и дегидратации легких больному придают сидячее положение с опущенными ногами, накладывают на обе нижние (иногда также на обе верхние) конечности жгуты с силой, несколько превышающей диастолическое давление (каждые 10-15 мин жгуты снимать и накладывать повторно после перерыва, следить за состоянием конечностей, так как возможно омертвление!), делают кровопускание (300-500 мл крови), вводят быстродействующие мочегонные средства — фуросемид 0,04-0,24 г. Известно, что в первой фазе действия — экстраренальной эти диуретические препараты увеличивают емкость сосудистого русла и уменьшают объем циркулирующей крови в легких за счет его перераспределения, во второй фазе (диуретической) — уменьшают объем циркулирующей крови и снижают преднагрузку.
При лечении сердечной астмы и отека легких широко применяют морфина гидрохлорид и его аналоги (фентанил), уменьшающие венозный приток к сердцу, вызывающие перераспределение крови из малого круга кровообращения в большой, периферическую вазодилатацию и небольшую артериальную гипотензию, что в целом снижает работу сердца. Благодаря седативному эффекту морфина гидрохлорид (фентанил) уменьшает потребность тканей в кислороде и соответственно снижает нагрузку на сердце. Морфина гидрохлорид применяют внутривенно по 0,005-0,01 г, а фентанил — по 0,00005-0,0001 г (1-2 мл). Для лиц пожилого и старческого возраста разовая доза морфина не должна превышать 0,005 г. Угнетение дыхания наблюдается сравнительно редко. После кратковременного вспомогательного дыхания восстанавливается и спонтанный его ритм. С осторожностью следует назначать морфина гидрохлорид больным с пониженным артериальным давлением из-за опасности развития гипотензии.
Целесообразно вводить также Дроперидол (0,0025-0,005 г внутривенно), оказывающий не только нейроплегическое, но и альфа-адренолитическое влияние. Это способствует снижению артериального давления, улучшению микроциркуляции и уменьшению работы сердца.
Особого внимания заслуживают средства, облегчающие работу сердца путем снижения преднагрузки и посленагрузки. Из них предпочтительно применять нитраты и прежде всего нитроглицерин. Простота применения нитроглицерина в таблетках, быстрое наступление его эффекта позволяют рекомендовать этот препарат в качестве средства неотложного лечения больных с сердечной астмой и отеком легких. Нитроглицерин снижает давление в легочной артерии и уменьшает венозный возврат к сердцу и эндокардиальное напряжение, а у больных острым инфарктом миокарда способствует ограничению зоны повреждения. Принятый под язык в дозе 0,00005 г препарат действует не более 20 мин. Это необходимо учитывать при повторном его приеме.
Следует иметь в виду, что у больных с «чистым» митральным стенозом IV-V степени нитроглицерин может вызвать снижение сердечного выброса и гипотензию вследствие уменьшения притока крови в левый желудочек.
Натрия нитропруссид уменьшает преднагрузку и посленагрузку за счет снижения тонуса гладких мышц вен и артерий. Препарат вводят внутривенно по 0,3-6 мкг/кг/мин. Фентоламин снижает тонус гладких мышц артерий, его вводят также внутривенно со скоростью 4-16 мкг/кг/мин.
Широко применяют при купировании отека легких и ганглиоблокаторы, которые позволяют быстро снизить артериальное давление. Среди них наиболее благоприятный и мягкий эффект дает арфонад, а более стойкий и длительный — пентамин. Препараты вводят внутривенно капельно из расчета 0,05 г на 100-200 мл изотонического раствора натрия хлорида под контролем артериального давления. Непременное условие применения периферических вазодилататоров и ганглиоблокаторов — тщательный гемодинамический контроль. Принято считать, что уровень систолического артериального давления должен снизиться на 30 % от исходного, но не ниже 12-13,3 кПа (90-100 мм рт. ст.). С учетом этих рекомендаций подбирают дозу и скорость введения препаратов. При возможности следует измерять и давление в легочной артерии, так как снижение ДДЛА ниже 2 кПа (15 мм рт. ст.) может вызвать резкое уменьшение сердечного выброса. Естественно, при лечении этими препаратами нельзя полагаться только на мониторный контроль, а необходимо оценивать общее состояние больного, степень выраженности одышки, уменьшение цианоза и застойных хрипов в легких.
Для улучшения оксигенации тканей проводят оксигенотерапию через носовые катетеры, введенные на глубину 6-8 см со скоростью подачи кислорода 6-10 л в минуту. Лучший эффект наблюдается при дыхании с положительным давлением на выдохе (на уровне 10- 20 см вод. ст.). В качестве противопенной терапии используют вдыхание через маску паров 20 % спирта, через носовой катетер — 70-95 % спирта и в виде аэрозоля 15 % спирта или паров 10 % спиртового раствора антифомсилана. При обильном ценообразовании прибегают к аспирации. Иногда приходится срочно произвести эндотрахеальную интубацию и ИВЛ под положительным давлением на выдохе.
С целью усиления сократительной способности миокарда назначают внутривенно капельно или внутривенно струйно быстродействующие сердечные гликозиды (в основном строфантин). В настоящее время большинство клиницистов считают, что сердечные гликозиды не являются средством экстренной помощи больным с отеком легких. Известно, что строфантин начинает действовать через 10-15 мин, а его максимальный эффект наступает через 60 мин. В связи с этим при выраженном альвеолярном отеке легких его применять не следует.
Больным с «чистым» митральным стенозом назначать сердечные гликозиды противопоказано в связи с левопредсердной недостаточностью, так как усиление сократительной функции правого желудочка может привести к повышению гидростатического давления в легочных капиллярах. Правда, такое представление о гемодинамическом воздействии сердечных гликозидов на разные отделы сердца кажется несколько упрощенным и разделяется не всеми исследователями.
При обширном инфаркте миокарда применение сердечных гликозидов может привести к нарушению ритма, представляющему непосредственную угрозу жизни больного; кроме того, резко возрастает вероятность дцгиталисной интоксикации. Неясно также, как гликозиды воздействуют на периинфарктную зону, хотя имеются сведения о повышенной потребности миокарда в кислороде при их назначении.
Сердечные гликозиды, несомненно, целесообразно назначать больным со скрытой сердечной недостаточностью и после ликвидации отека легких с целью профилактики его рецидивов.
Для снижения сосудистой проницаемости, подавления гистамина, участвующего в патогенезе сердечной астмы и отека легких, применяют антигистаминные препараты (димедрол, супрастин, дипразин), а также эуфиллин, особенно при наличии бронхоспастического компонента. Следует помнить, что при выраженной тахикардии и артериальной гипотензии введение эуфиллина противопоказано.
Кроме того, иногда с самого начала лечения необходимо устранить, если это возможно, причину кардиальнои астмы или отека легких. Так, если левожелудочковая недостаточность возникает вследствие гипертонического криза или на фоне повышенного артериального давления, добиваются его снижения путем применения гипотензивных средств. При отеке легких на почве «чистого» митрального стеноза иногда можно вывести больного из этого состояния только с помощью экстренной митральной комиссуротомии. При стенокардии, инфаркте миокарда назначают анальгезирующие средства и т. д.
Важным составным звеном лечебных мероприятий при кардиальнои астме и отеке легких является также коррекция нарушений ионного обмена и кислотно-основного состояния.
Если отек легких сопровождается кардиогенным шоком (например, при инфаркте миокарда), применяют в первую очередь прессорные амины в малых дозах, глюкокортикоиды и сердечные гликозиды, а затем под их прикрытием — мочегонные и антигистаминные средства. Показано также проведение вспомогательного кровообращения с внутриаортальным баллончиком.
Очередность выполнения лечебных мероприятий по борьбе с сердечной астмой и отеком легких определяется индивидуально в зависимости от их этиологии, степени нарушения гемодинамики, выраженности клинических проявлений, быстроты течения и т. д. Обычно, прежде всего, больному придают сидячее положение, накладывают жгуты на конечности, внутривенно вводят 0,005-0,01 г морфина гидрохлорида, каждые 15-20 мин дают 0,00005 г нитроглицерина под язык, налаживают дыхание кислородом под положительным давлением на выдохе или через носовые катетеры, аспирируют пену из верхних дыхательных путей. При наличии повышенного артериального давления, болевого синдрома прежде всего устраняют эти симптомы, внутривенно вводят также фуросемид или урегит. При сложных нарушениях ритма назначают антиаритмические средства, электроимнульсную терапию, электрокардиостимуляцию. Дальнейшая тактика лечения определяется основным заболеванием, эффективностью первоначальных лечебных мероприятий, особенностями процессов компенсации кровообращения в каждом конкретном случае.
источник