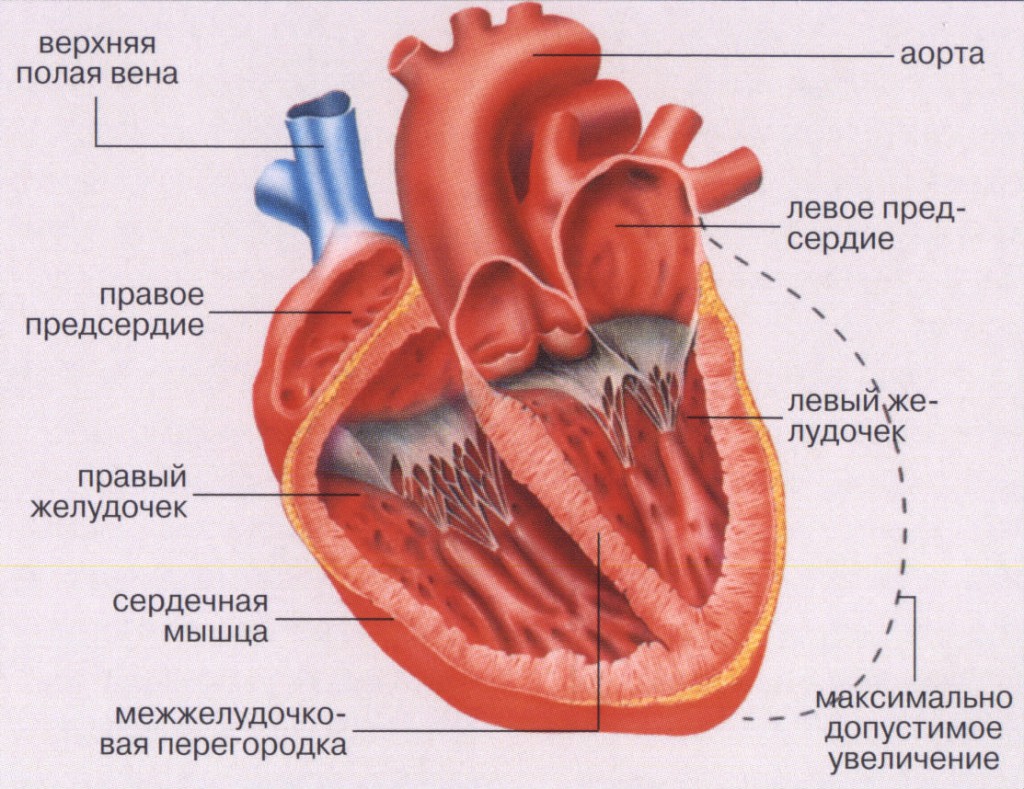
Сердечная недостаточность — это патологическое состояние, вызванное неспособностью сердца создавать нормальное давление крови в сосудах, обеспечивающее кровоснабжение органов и тканей.
Различают острую левожелудочковую недостаточность (сердечная астма и отек легких) и острую правожелудочковую недостаточность.
Сердечная астма — это проявление слабости левых отделов сердца, сопровождающейся приступом внезапной одышки, переходящей в удушье. Заболевание связано с уменьшением способности левого желудочка сердца нагнетать кровь в аорту, в результате чего возникает застой крови в легких; в крови накапливается углекислота, которая вызывает раздражение дыхательного центра головного мозга и появление одышки. Одновременно увеличивается проницаемость сосудистой стенки, и жидкая часть крови просачивается в легочные альвеолы.
Сердечная астма может возникать при ИБС, миокардитах, пороках сердца, гипертонической болезни, острых инфекциях и интоксикациях, анафилактическом шоке, утоплении, заболеваниях ЦНС, почек и т.д.
Симптомы появляются внезапно, чаще всего ночью: чувство недостатка воздуха, сильная одышка с затрудненным вдохом, кашель с пенистой мокротой, содержащей примесь крови, общая слабость, беспокойство, тахикардия. Положение больного — вынужденное сидячее. Приступ может затянуться на несколько часов.
- • обеспечить физический и психоэмоциональный покой;
- • удобно усадить больного, предоставив опору для его спины и рук;
- • вызвать скорую помощь;
- • создать приток чистого свежего воздуха;
- • под язык дать нитроглицерин в любом виде, так как он снижает давление в легочной артерии;
- • наложить венозные жгуты на плечи и бедра; через каждые 10— 15 мин жгуты снимать и после небольшого перерыва перенакла- дывать;
- • сделать горячую горчичную ванну для ног до верхней трети голени (после ослабления приступа);
- • дать мочегонное средство;
- • поставить банки на спину или круговые.
Профилактика: своевременное и полноценное лечение имеющейся сердечно-сосудистой патологии.
Отек легких — это тяжелая форма острой левожелудочковой недостаточности. Он может развиться как на фоне затянувшегося приступа сердечной астмы, так и самостоятельно. При этом происходит скопление серозной жидкости в легочной ткани и в альвеолах.
Наиболее часто заболевание возникает как осложнение острого инфаркта миокарда. Возможны и другие причины: атеросклероз, аневризма сердца, гипертоническая болезнь, пороки сердца, миокардит, а также воспаление легких, пневмоторакс, травмы грудной клетки и черепа, заболевания ЦНС, острые отравления и т.д.
Симптомы появляются чаще всего внезапно, во время сна: выраженная одышка с затруднением вдоха, ощущение недостатка воздуха, отрывистый кашель, сначала сухой, затем начинает выделяться обильная пенистая кровянистая мокрота, количество которой может превышать один литр в час; больной беспокоен, растерян, боится умереть, кожа цианотичная, покрыта холодным липким потом. Положение во время приступа — вынужденное сидячее. Возможна клиническая смерть.
- • срочно вызвать скорую помощь;
- • предоставить больному максимальный покой;
- • придать больному положение сидя с опущенными ногами или полусидя;
- • накапливающуюся во рту мокроту убирать марлевыми тампонами;
- • обеспечить приток свежего, но не холодного воздуха;
- • дать под язык нитроглицерин в любом виде, через 10— 15 мин повторить;
- • наложить венозные жгуты на плечи и бедра; через каждые 10— 15 мин жгуты снимать и после небольшого перерыва перенакла- дывать;
- • дать мочегонное средство.
источник
Отек легких представляет собой клинический синдром, вызывающий острую легочную недостаточность. В основе проявляемых симптомов (одышке, цианозе, нехватке воздуха, провоцирующей панику и страх смерти, кашле, тахикардии и др.) лежит проникновение в ткани легких внесосудистой жидкости, ведущее к нарушению газообмена, гипоксии и повышению уровня кислотности в организме (ацидозу).
Причина повышенной проницаемости капилляров и легочных альвеол и как следствие, последующего скопления жидкости в них – это большая разница между онкотическим и гидростатическим давлением в сосудах, прилегающих к легочной ткани и питающих ее. Привести к такому дисбалансу могут различные заболевания внутренних органов, вирусные инфекции, отравления и другие патологические состояния, а также негативные факторы, оказываемые на организм как извне, так и изнутри.
Первые признаки отека легких у взрослых людей не всегда проявляются молниеносно. У человека за несколько дней или накануне приступа может наблюдаться быстрая утомляемость и общая слабость, у него обычно временами бывают головокружения и головные боли.
Стрессовые ситуации вызывают учащенное поверхностное дыхание, иногда сухой кашель без ясной этиологии. Это все – продромальные симптомы отёка лёгких.
- переохлаждение;
- избыточная физическая нагрузка накануне приступа;
- стрессовые ситуации;
- резкая смена положения тела – из вертикального в горизонтальное.
В самом начале приступа пациент вынужден принять вертикальное положение из-за резкой нехватки кислорода и возникшего страха за свою жизнь. Если это тяжелый больной, то он из последних садится на край кровати, опустив ноги на пол. Тело у него наклонено вперед. Одной рукой он держится за грудь, другой – опирается на кровать или какой-нибудь предмет рядом с ней. Вид пациента говорит о внутреннем напряжении, панике и желании сделать глубокий вдох, что у него не получается. Человек, которому здоровье позволяет без затруднений двигаться, встанет на ноги и инстинктивно обопрется на подходящий предмет в помещении. Зачастую, сознание ему подсказывает, что лучше подойти к открытому окну, чтобы обеспечить себе свободный доступ кислорода.
Приступ сердечной астмы сопровождается:
- обильным выделением холодного пота;
- тахикардией;
- мучительным кашлем;
- одышкой;
- повышением артериального давления.
Если приступ сердечной астмы носит продолжительный характер, у пациента можно даже без специальных медицинских приборов услышать усиленное свистящее дыхание. Влажные хрипы при аускультации не обнаруживаются.
Отек легких можно распознать по следующим симптомам дыхательной недостаточности:
- ярко выраженная одышка;
- опухшее и одутловатое лицо;
- набухшие и сильно выступающие вены на шеи;
- влажные хрипы и клокочущее дыхание;
- выделение при кашле пены изо рта с розовым оттенком (окрашивают форменные элементы крови).
Диагностические мероприятия включают в себя осмотр врача, сбор анамнеза, а также проведение инструментальных и лабораторных исследований:
- показатели газов в крови, а именно снижение РаО2 и РаСО2 говорит о прогрессировании отека легких;
- исследование кислотно-основного состояния крови (КОС крови) помогает обнаружить кислотно-щелочной дисбаланс в организме;
- биохимический анализ крови (в т. ч. печеночные пробы, коагулограмма);
- ЭКГ (аритмии, гипертрофия левого желудочка и ишемия миокарда дают основание заподозрить у пациента отек легких, это его часто встречаемые причины);
- УЗИ миокарда при отеке легких показывает сниженную сократимость левого желудочка и увеличение конечного диастолического объема;
- рентгенография – затемнение в форме бабочки в центральных отделах легких, расширение корней легких и границ сердечной мышцы.
Для того, чтобы провести дифференциальную диагностику и определить – кардиальный или некардиальный тип отека легких в данном случае, необходимо провести катетеризацию легочной артерии.
Для лечения отека легких нужно применять нитраты (например, нитроглицерин). Они, не повышая потребность сердца в кислороде, устраняют венозный застой в легких, снижают артериальное давление.
Диуретики (фуросемид и др.) необходимы для увеличения просвета в венозных сосудах и расслабления мускулатуры сосудистых стенок. К тому же они выводят всю лишнюю жидкость из организма.
Лекарственные средства инотропной группы (дофамин) усиливают диурез, увеличивают сердечный выброс, повышают давление (необходимы при крайне пониженном давлении). Использовать препараты типа дофамина надо при правильном и точном соблюдении дозировки.
Для уменьшения пеноотделения изо рта применяются ингаляции кислорода совместно с этиловым спиртом. Для снятия и лечения бронхоспазма – стероидные гормоны (преднизолон). Если отек легких вызван инфекционным заболеванием, необходима антибиотикотерапия.
Безусловно, первое, что нужно сделать при развитии приступа сердечной астмы, это вызвать скорую помощь. Затем можно приступать к оказанию первой помощи больному. Когда начинается удушье, наилучшее лечение – это доступ кислорода. Поэтому на пациенте надо расстегнуть всю стягивающую грудную клетку и шею одежду, будь то воротник, рубашка и т. д. Надо помочь ему принять вертикальное положение тела. Если он не может стоять, надо его усадить, желательно поближе к открытому окну, и следить, чтобы он не потерял равновесия и не упал.
Далее нужно измерить артериальное давление. Если значение диастолического давления (нижнего показателя) больше 100, пациенту нужно дать 1 таблетку нитроглицерина под язык до полного рассасывания. Если диастолическое давление ниже 100, нитроглицерин принимать нельзя.
Если приступ сердечной астмы длится более 7—10 минут, следует приступать к следующему этапу лечения – наложению жгутов на конечности с целью уменьшения объема крови, которое должно прогнать сердце по организму. Они накладываются на две ноги и одну руку:
- на ноги – 10—15 см от паховой области;
Через каждые 10 минут жгуты на конечностях нужно менять поочередно. Ни в коем случае нельзя оставлять приступ сердечной астмы и отек легких без лечения, последствия этого – отсроченные тяжелые осложнения и гибель больного. Заниматься самолечением также запрещено.
Прогноз при отеке легких, развитие которого спровоцировали заболевания сердечно-сосудистой системы, крайне неблагоприятный. Смертность на фоне инфаркта миокарда составляет около 90%.
Даже если его удается купировать, развиваются серьезные осложнения: ателектаз легкого, пневмосклероз и другие.
Чтобы избежать таких последствий, при первых же признаках заболевания нужно обратиться к специалисту, провести все необходимые обследования и далее строго придерживаться назначенного лечения. Следует отказаться от всех вредных привычек, избегать стрессовых ситуаций и тяжелых физических нагрузок.
источник
Сердечная астма – заболевание с приступами одышки и удушья по причине скопления в легких венозной крови, возникающее, если имеется патология левого желудочка сердца.
Данная патология не отдельное заболевание, а одно из проявлений сердечной недостаточности. Астма является катализатором, осложняющим имеющиеся проблемы с сердечно-сосудистой системой. Нередко на фоне патологии возникает альвеолярный отек легких.
Процесс проходит в несколько этапов:
- До наступления приступа в течение 2-3 дней появляется нехватка воздуха, одышка, слабое покашливание. В целом ощущения у человека нормальные, но при физической нагрузке (подъеме по ступеням, быстрой ходьбе) его состояние ухудшается;
- Непосредственно приступ, характеризующийся недостатком воздуха, ускоренным сердцебиением, чувством паники. Подобные проявления усугубляются в горизонтальном положении, и пациент для облегчения вдоха вынужден принять сидячее или полулежачее.
- Наполнение легких жидкостью, приводящее к их отеку и затруднению дыхание – как осложнение астмы. Без оказания своевременной помощи подобное состояние приводит к летальному исходу.
При появлении приступа астмы функционирование дыхательной системы практически остается без изменения, есть дисбаланс именно в сердечной деятельности.
Для того чтобы понять, что это такое — астма, важно знать причины ее возникновения. Она способна развиться как из-за патологий сердца, так и по иным причинам:
- Инфаркт, сердечная недостаточность (сбой в функционировании левого отдела сердца), острый миокардит, порок или аневризма. Все эти проявления ухудшают сократительную деятельность сердечной мышцы, кровь застаивается в малом круге кровообращения, что вызывает нарушение дыхания.
- Сбой кровотока в легких, ухудшение выхода крови из-за имеющихся в сердце опухолей либо из-за препятствия (тромба) внутри него. Подобные причины являются механическими преградами для выхода крови.
- Повышенное артериальное давление (гипертония), провоцирующее переполнение сосудов кровью, из-за чего нарушается ее циркуляция, и как следствие возникает астма.
- Негативные отклонения в мозговом питании, которые происходят из-за внутричерепного кровоизлияния либо инсультов, что нарушает контроль дыхательного центра над легочной системой.
- Инфекционные болезни, вызывающие в организме застой жидкости – пневмония, гломерулонефрит. В результате этого у сосудов увеличивается проницаемость, образуется отек. Пневмония сопровождается нарушением деятельности легочной системы, что провоцирует сердечную астму.
Помимо основных причин возникновения болезни, существуют дополнительные факторы, способствующие приливу в легкие крови, из-за чего переполняются сосуды:
- переутомление как физическое, так и нервное;
- нахождение в лежачем положении;
- плохая выводимость жидкости в период беременности;
- злоупотребление алкоголем;
- внутривенный ввод излишней жидкости.
Если часто пить воду на ночь, повышается риск возникновения заболевания.
Приступ удушья появляется внезапно, часто в ночной период, длительностью его несколько минут или часов в зависимости от клинической картины основного заболевания. Человек просыпается из-за невозможности дышать, что сопровождается чувством паники.
Основными симптомами астмы являются:
- одышка – сложный вдох и длительный выдох, дыхание через рот;
- трудно разговаривать;
- если лежать, то положение усугубляется;
- мучительный сухой кашель, который через некоторое время сопровождается отделением небольшого объема мокроты, но не облегчает состояние;
- бледная кожа из-за спазма неглубоких сосудов;
- появление синевы на фалангах пальцев, носогубном треугольнике из-за нехватки кислорода;
- холодный пот по причине скопления в крови углекислого газа из-за нарушения обмена в легких;
- вздутие вен на шее в результате застоя крови, так как левому желудочку сложно перегнать кровь в легочные артерии, а излишек крови переполняет шейные вены.
В результате нехватки кислорода мозгу у человека появляется паническая боязнь смерти.
Развитие заболевания у детей случается из-за врожденных патологий органа. Например, внутриутробные пороки развития, генетические отклонения. Симптомы проявления заболевания схожи с признаками недуга у взрослых.
При первом осмотре не каждому доктору удается диагностировать сердечную астму, потому что ее симптомы во многом такие же, как у бронхиальной. Изначально проводится осмотр пациента, изучается оттенок кожи, фаланги на пальцах, измеряется артериальное давление, простукивается и прослушивается грудная клетка.
Кроме этого, выдается направление на прохождение:
- электрокардиограммы (ЭКГ);
- УЗИ сердца (эхокардиографии);
- доплера сердца — ультразвукового дуплексного сканирования;
- рентгенографии в трех проекциях, определяющей в легких застой жидкости.
Для того чтобы исключить ошибки, проводят дифференциальную диагностику, сравнивая астму сердечную и бронхиальную.
Уточняют время возникновения первых признаков (чаще всего они встречаются в пенсионном возрасте), убеждаются в отсутствии аллергических реакций и заболеваний дыхательной системы, определяют наличие неполадок с сердцем.
При назначении терапии необходимо удостовериться в диагнозе и выявить отличия от бронхиальной астмы:
- И при одном, и другом заболевании кровь попадает в легкие, но происхождение мокроты неодинаковое. При сердечной патологии она оказывается в легких по причине сбоев в работе левого желудочка, а при бронхиальной – из-за напряженной деятельности правого. Для того чтобы заболевания не перепутать, изучают анамнез, определяют первопричины, учитывают и возраст пациента. Бронхиальной астме предшествуют часто повторяющиеся бронхиты, воспаления легких в детстве, сердечной – отклонения в соответствующей системе у взрослых.
- Отличаются заболевания проблемами с дыханием: при сердечной астме нелегко сделать вдох, при бронхиальной – выдох.
- Локализация хрипов при рассматриваемой патологии в нижней части легких, при бронхиальной – значительно выше.
Четко уловив все отличия, можно не ошибиться в диагнозе и назначить правильное лечение.
Меры в первую очередь направлены на купирование приступа. Для избавления от одышки и нестерпимой боли назначают прием таких наркотических анальгетиков, как «Пантопон», «Морфин», и в комбинацию к ним «Атропин». В дальнейшем проводят мероприятия, стабилизирующие состояние пациента, прописывают другие препараты:
- «Пипольфен», «Супрастин», если имеется тахикардия;
- «Дроперидол» вместо наркотических обезболивающих при отеке мозга;
- внутривенно вводят «Строфантин», «Дигоксин» — сердечные гликозиды, и это происходит почти всегда при приступе;
- мочегонные лекарства («Фуросемид», «Лазикс») для нормализации давления;
- если митральный стеноз, назначают «Эуфиллин»;
- кислородная ингаляция (носовой катетер, маска), уменьшающая отечность легких.
При необходимости, наряду с медикаментозным лечением, особенно если высокое артериальное давление и застой крови, применяют кровопускание, позволяющее облегчить нагрузку на малый круг кровообращения. Объем крови должен быть максимум 500 мл.
Помогает применение жгута, наложенного на конечности на 30 минут, но должен при этом ощущаться пульс ниже повязки.
Если наблюдается сильный отек легких, применяют аппарат искусственной вентиляции. При слишком тяжелом состоянии и нарушении сердцебиения проводят терапию электроимпульсами (дефибрилляцию).
Оказав первую помощь, заболевшего на неотложке отвозят в стационар, в отделение кардиологии для дальнейшей госпитализации и избавления от патологии, спровоцировавшей приступ.
Травники предлагают народные средства, помогающие в лечении. Рекомендуют применение настоев и отваров из трав и сборов – листьев земляники, крапивы, розмарина, мать-и-мачехи, корней солодки, калгана, плодов шиповника, мумие.
Для укрепления сердечной мышцы рекомендуется есть смесь из лимона, чеснока и меда, употреблять клюкву с медом.
Напиток из травы пустырника, корней валерианы, цветков календулы помогает избавиться от чувства тревоги, страха.
Возможно применение гирудотерапии, чтобы очистить кровь и улучшить кровоток.
При признаках приступа, пока не подоспели доктора, больному нужна доврачебная помощь. Алгоритм действий включает следующие этапы:
- расположить человека наиболее для него удобно, спустив на пол ноги с кровати, чтобы уменьшить приток крови к легким;
- больному принять горячую ванночку для ног, способствующую приливу крови к ним и уменьшению ее количества в легочных артериях;
- наложение поверх одежды на ноги (ниже паховой области) на 20-30 минут жгута, в результате чего кровь задержится в нижней части, ее циркуляция в легких уменьшится.
Нужно обеспечить больному покой, не оставлять его без присмотра, не давать никакие лекарства до приезда врача.
Соблюдая алгоритм неотложной помощи, можно избежать тяжелых последствий и дождаться приезда скорой помощи в относительно удовлетворительном состоянии.
Прогнозы на излечение зависят от причины, повлиявшей на развитие сердечной астмы. Правильный диагноз, грамотная терапия и соблюдение пациентом всех предписаний врача обеспечивают благоприятный исход заболевания.
Недостаточное лечение, несоблюдение всех советов специалистов провоцируют новый приступ удушья и одышки, возникновение сердечной недостаточности. Самое опасное осложнение – отек легких.
Последствием астмы становятся и необратимые изменения в головном мозге из-за кислородного голодания, что может вызвать летальный исход.
В качестве профилактических мер при сердечных патологиях рекомендуется избегать ситуаций, увеличивающих риск возникновения заболевания:
- перенапряжения — нервного и физического;
- переохлаждения;
- несвоевременного лечения проявлений простуды, ОРВИ, пневмонии.
Специалисты советуют во время сна класть голову повыше, прогуливаться ежедневно на свежем воздухе. Полезны умеренные нагрузки на кардиотренажерах (беговая дорожка, велосипед).
Снизить нагрузку на сердце помогает и рациональное питание.
Необходимо контролировать количество выпиваемой жидкости, не пить ее на ночь. Снизить потребление соли, так как она мешает нормальному выведению лишней жидкости из организма. Нередко полезным оказывается козье молоко.
источник
Сердечная астма (интерстициальный отек) и отек легких (альвеолярный) являются клиническими проявлениями острого застоя в малом круге кровообращения. Наиболее частой причиной сердечной астмы и отека легких являются сердечно-сосудистые заболевания: ишемическая болезнь сердца (в частности, инфаркт миокарда), артериальные гипертензии различного происхождения, аортальный и митральный пороки сердца, миокардит, ТЭЛА.
Кроме того, эти осложнения встречаются при остром и хроническом нефрите, пневмонии, травме груди, поражении электрическим током, отравлении аммония хлоридом, окисью углерода, окисью азота, парами кислот и при некоторых других состояниях.
Клиническая картина сердечной астмы характеризуется появлением приступов удушья, чаще в ночное время. Больной принимает сидячее положение, дышит часто и поверхностно; выдох в отличие от приступа бронхиальной астмы не затруднен.
Во время приступа над легкими выслушиваются сухие хрипы (в нижних отделах легких могут выслушиваться и влажные). Границы сердца нередко расширены влево, тоны приглушены, выслушивается ритм галопа. АД у некоторых больных повышено.
Лечение приступа сердечной астмы имеет целью снижение возбудимости дыхательного центра и разгрузку малого круга кровообращения. Однако характер лечебных мероприятий зависит от особенностей патологического процесса, являющегося причиной сердечной астмы. Можно выделить несколько вариантов сердечной астмы, осложняющей течение начального периода инфаркта миокарда.
1. Приступ удушья, возникает одномоментно с развитием ангинозного синдрома Гиперфункция правого желудочка сочетается со снижением сократительной функции левого (в значительной мере из-за распространенной гипокинезии интактных отделов миокарда).
Приступ может быть купирован нитроглицерином (начать с сублингвального приема по 0.5 мг каждые 5 мин с дальнейшим переходом на внутривенное введение под контролем АД: систолическое АД должно поддерживаться на уровне 90-100 мм рт. ст.). При отсутствии признаков угнетения дыхательного центра (нарушение ритма дыхания) и явлений коллапса может быть использовано внутривенное введение 05-10 мл 1% раствора морфина гидрохлорида в сочетании с 0,5 мл 0,1% раствора атропина.
2. Приступ удушья, сочетается с повышением АД. При этом варианте рекомендуется введение гипотензивных препаратов, в частности ганглиоблокаторов (0,З-0,5 мл 5% раствора пентамина внутримышечно или внутривенно). Применяют также введение дроперидола (2 мл 2,5% раствора внутривенно).
3. Приступ удушья, обусловлен появлением тахиаритмии. Для купирования приступа удушья необходимы антиаритмические средства (см. раздел «Аритмия»).
4. Приступ удушья, возникает через 3-16 часов после начала ИМ, вызван поражением большого участка миокарда левого желудочка. Купирование такого приступа требует использования комплексной терапии: мочегонные препараты (60-80 мг лазикса внутривенно), нитроглицерин, морфин, при тахиаритмии — строфантин (0,25-0,5 мл 0,05% раствора на глюкозе, внутривенно).
5. «Бронхососудистый» вариант, отличается той особенностью, что при нем имеет место выраженный бронхоспастический компонент, обусловленный гиперемией бронхов (наблюдается и сочетание ИМ с хроническим бронхитом).
В клинике этого варианта сердечной астмы существенное место занимают признаки обструкции бронхов (жесткое дыхание с удлиненным выдохом, большое количество сухих свистящих хрипов).
В купировании такого приступа большое место занимают глюкокортикоиды (преднизолон), седативные препараты (седуксен или реланиум в дозе 0,3 мг/кг внутривенно струйно), антигистаминные препараты (пипольфен в дозе 0,7 мг/кг или супрастин в дозе 0,4 мг/кг внутривенно струйно).
При отсутствии противопоказаний применяют морфин или промедол. Следует иметь в виду, что сердечная астма может быть предвестником более тяжелого осложнения.
Клиническая картина отека легких: характерно удушье с клокочущим дыханием, выделением большого количества пенистой, нередко розового цвета мокротой. Больной сидит. Лицо синюшное, покрыто холодным потом. Пульс слабого наполнения, частый, АД часто понижено (но может быть и высоким). Тоны глухие, ритм галопа. Над всей поверхностью легких выслушиваются обильные разнокалиберные влажные хрипы.
Тип кровообращения может быть гипо- или гипердинамическим. Клиника и лечение отека легких имеют определенные особенности, обусловленные заболеванием, его вызвавшим. Отек легких при инфаркте миокарда может возникнуть на фоне ангинозного приступа либо протекать без болевого синдрома.
Следует создать возвышенное положение верхней половины туловища, наложить турникеты на нижние конечности (артериальный пульс должен быть сохранен), применить пеногасители (пары этилового спирта, или 2,0 мл 33% раствора его внутривенно или эндотрахеально, или антифомсилан), аспирацию пены, оксигенотерапию, искусственную вентиляцию легких — по показаниям.
При сочетании отека легких с болевым синдромом используют нейролептоанальгезию (внутривенно струйно вводят фентанил в количестве 1-2 мл 0,005% раствора, дроперидол -2-4 мл 2,5% раствора внутривенно и лазикс — 60-120 мг внутривенно). При отсутствии болевого синдрома рекомендуется нейролепсия дроперидолом (2-4 мл 25% раствора внутривенно струйно). Кроме того, применяют нитроглицерин (внутривенно или сублингвально) или нитропруссид натрия в дозе 15-300 мкг/мин.
При возникновении отека легких у больных ИМ на фоне сердечной недостаточности и гипотонии (без признаков шока) внутривенное капельное введение нитроглицерина сочетают с внутривенным капельным введением допамина в дозе 200 мг (5 мл 4% раствора) на 200 мл 5% раствора глюкозы при контроле АД (оно не должно снижаться ниже 100 мм рт. ст.); внутривенно вводят 80-120 мг лазикса.
В тех случаях, когда отек легких сочетается с кардиогенным шоком, доза допамина увеличивается, вводится преднизолон в дозе 60-90 мг, лазикс (при АД не ниже 90 мм рт. ст.).
Отек легких у больных с постинфарктным кардиосклерозом возникает нередко на фоне хронической сердечной недостаточности с явлениями застоя в большом круге кровообращения. Таким больным рекомендуется введение строфантина (внутривенно медленно 0,25 мл 0,5% раствора), дроперидола (2 мл 2,5% раствора), лазикса (60-120 мг), нитроглицерина.
В тех случаях, когда отек легких осложняет гипертонический криз, внутривенно струйно медленно при контроле АД вводят 0,5-1 мл 5% раствора пентамина, 60-120 мг лазикса, 2-4 мл 2,5% раствора дроперидола. Может быть использован нитроглицерин (под язык и внутривенно), при хронической сердечной недостаточности — внутривенно строфантин.
Отек легких — нередкое осложнение течения митрального стеноза. В патогенезе этого осложнения значительную роль играет левопредсердная (а не левожелудочковая) недостаточность. Для лечения применяют внутривенно струйно морфин гидрохлорид (1 мл 1% раствора), лазикс (120-180 мг). Сердечные гликозиды вводятся с осторожностью. При отеке легких, развившемся на фоне острой пневмонии, внутривенно вводят строфантин (0,5 мл 0,05% раствора), лазикс (120-180 мг), преднизолон (120-180 мг).
При всех видах отека легких применяется оксигенотерапия, противопенная терапия, наложение жгутов на конечности; больному придается полусидячее положение (или приподнимается головная часть кровати). При неэффективности проводимой терапии рекомендуется искусственная вентиляция легких.
После купирования отека легких на догоспитальном этапе больной должен быть госпитализирован в блок интенсивной терапии специализированной кардиологической бригадой скорой помощи (рис. 2, е). В ходе транспортировки больного в стационар все лечебные мероприятия продолжаются.
источник
Сердечная астма — это заболевание, возникшее в результате застоя крови в малом круге кровообращения и левожелудочковой недостаточности, которое характеризуется интерстициальным отеком легких.
Стоит сказать, что данный тип астмы — это не отдельное заболевание, а клинический синдром, который сопровождается различными симптомами. Без лечения астма может привести к смерти.
Причиной развития сердечной астмы могут быть различные заболевания сердца или каких-либо других внутренних органов.
Такой вид астмы часто является осложнением ишемической болезни сердца, кардиосклероза, острого воспаления сердечной мышцы (миокардит), кардиомиопатии, истончения миокарда сердечной камеры.
Привести к сердечной астме может и гипертонический криз, который дает избыточную нагрузку на сердце, тахиаритмия или аритмия.
Иногда данная патология развивается из-за аортальных или митральных декомпенсированных пороках сердца.
Сердечная астма может указывать на наличие тромбов или опухолей, препятствующих нормальному оттоку крови от сердца.
Стать причиной сердечной астмы может инфекционное заболевание (воспаление легких или почек), тяжелое нарушение мозгового кровообращения, неправильный образ жизни. К факторам риска развития данного заболевания можно отнести большую физическую нагрузку, психическое перенапряжение, введение в организм большого количества жидкости (например, введение жидкости при помощи капельницы у больных лихорадкой), долгое нахождение тела в горизонтальном положении.
Прием большого количества пищи перед сном и попытки самолечения болезней сердечно-сосудистой системы в домашних условиях при помощи трав, отваров, настоев или просто неправильно подобранных препаратов также нередко вызывают болезнь.
Патогенез сердечной астмы заключается в ухудшении внутрисердечной гемодинамики в отделах сердца, находящихся слева. Данное явление приводит к увеличению объема крови в сосудах и повышению давления в них.
В результате увеличения проницаемости стенок сосудов плазма крови начинает выходить в легочную ткань. Таким образом, у больного ухудшается вентиляция легких и нарушается обмен воздухом между кровью и альвеолами.
Отдельно стоит сказать о нейрорефлекторных звеньях дыхательной регуляции. При сердечной астме у больных происходит перевозбуждение дыхательного центра из-за нарушения его кровообращения или рефлекторно.
Помимо этого пациенты могут столкнуться с несильным покашливанием, которое обычно возникает в моменты выполнения физических нагрузок или во время нахождения в горизонтальном положении.
Наиболее часто симптомы сердечной астмы у взрослых возникают в ночное время суток. Это связано с тем, что во время сна у человека усиливается кровообращение в малом кругу. Днем приступ астмы случается после сильного эмоционального потрясения или выполнения тяжелой физической работы.
Признаки сердечной астмы всегда включают в себя сильную нехватку воздуха, которая сопровождается одышкой, переходящей в удушье. В это же время возникает и сухой назойливый кашель, который спустя некоторое время становится мокрым (выходит незначительное количество слизи).
Больному сердечной астмой тяжело лежать, поэтому он вынужден садиться или стоять. В это время он тяжело, неразборчиво говорит и дышит через рот. Во время приступа у пациентов часто присутствует паника, сильный страх смерти.
При этом у них наблюдается посинение кожных покровов в области носогубного треугольника и фаланг пальцев, а также увеличение артериального давления и ускорение сердцебиения. Если послушать грудную клетку больного можно услышать скудные хрипы в нижней части легких.
Симптомы сердечной астмы у взрослых могут длиться от нескольких минут до нескольких часов. Это зависит от основной причины, вызвавшей патологию. При затяжном течении приступа астмы кожа больного приобретает серый оттенок, вены в области шеи набухают, падает артериальное давление, человек ощущает сильную слабость.
В тяжелых случаях начинает выступать холодный пот. Если сердечная астма переходит в отек легких, у больного начинается выделение пенистой мокроты с примесью крови.
Несмотря на то, что симптомы сердечной астмы у взрослых достаточно выражены, тщательная диагностика патологии все равно необходима.
В первую очередь врач должен убедиться, что у больного именно сердечная астма, а не сужение просвета гортани, нервный припадок или сдавливание вен средостения.

Некоторую информацию сможет дать измерение артериального давления и пульса. При приступе сердечной астмы пульс имеет слабое наполнение, но при этом он достаточно частый. Артериальное давление при этом вначале сильно повышенное, а затем постепенно снижается и становится пониженным.
На рентгеновском снимке у этих больных можно увидеть сильное переполнение артерий и сосудов малого куга кровью. Легочные поля при этом становятся значительно менее прозрачными. В большинстве случаев присутствует расширение и уменьшение четкости легочных корней, образование линий Керли (признак сердечной астмы и отека легочной ткани).
ЭКГ при сердечной астме может показать уменьшение интервала ST и амплитуды зубцов. В некоторых случаях могут также наблюдаются признаки аритмии в сочетании с коронарной недостаточностью.
Если сердечная астма протекает в сочетании с бронхоспазмом, врач при постановке диагноза учитывает возраст больного. Сердечная астма обычно появляется у людей пожилого возраста.
Специалист также может поинтересоваться, страдает ли больной аллергией, хроническими воспалительными патологиями дыхательных органов и имеет ли какое либо острое или хроническое заболевание органов сердечно — сосудистой системы.

При бронхиальной астме симптомы вызваны воспалением органов дыхания и их интерстициальным отеком, в то время как причиной сердечной астмы является недостаточность в левом предсердии и желудочке.
Бронхиальная астма в отличие от сердечной имеет хроническое течение, в то время как последняя характеризуется внезапными приступами.
Еще одним отличием данных болезней является то, что сердечная астма никак не связана с аллергией, в то время как причиной бронхиальной астмы нередко является именно контакт слизистых оболочек органов дыхания с аллергенами.
При диагностике сердечной астмы врач может отметить наличие у человека клокотания в области грудной клетки, в то время как при бронхиальной форме заболевания присутствуют свистящие хрипы.
Однако самым главным отличием данных патологий является то, что сердечная астма — это не самостоятельная болезнь, а осложнение какой-то серьезной длительно протекающей патологии, в то время как бронхиальная астма — это самостоятельная болезнь, которая лечится препаратом Nucala.
Важно понимать, что сердечная астма и отек легких — это серьезная проблема, которая без лечения может привести к тяжелым последствиям. Именно поэтому о том, как помочь больному при приступе астмы должен знать каждый.
В данном случае специалисты рекомендуют придерживаться следующего алгоритма действий:
- При первых признаках приступа следует вызвать врача.
- Больному необходимо обеспечить полный покой. В доме нужно открыть окна, чтобы обеспечить доступ свежего воздуха. Любую тесную одежду нужно расстегнуть. Эти простые действия помогут предотвратить кислородное голодание сердечной мышцы.
- Больного нужно усадить на кресло. Ноги при этом должны быть опущены вниз. Это поспособствует оттоку крови от сердечной мышцы и поможет предотвратить застой венозной крови в легких. Для снижения артериального давления эффекта голени больного можно прогреть.
- При возможности больному следует дать таблетку Валидола или Нитроглицерина. Это поможет расширить кровеносные сосуды и расслабить мышцы. Однако принимать эти препараты при пониженном давлении не рекомендуется.
- Если изо рта больного идет серозный транссудит и при этом происходит его вспенивание, то его следует убрать, чтобы обеспечить нормальную проходимость кислорода.
- После того как таблетка Нитроглицерина или Валидола будет рассосана больному необходимо дать Аспирин. Данный препарат разжижает кровь и облегчает работу сердца.
- Если спустя 10 минут Нитроглицерин не окажет нужный эффект, дозу необходимо повторить. В тяжелых случаях препарат можно употреблять каждые
Это все, чем может помочь человек без медицинского образования больному с приступом кардиальной астмы.
После приезда медиков пострадавшему оказываются следующие действия:
- Производится ингаляция увлажненным воздухом, который пропускается через пеногаситель. В качестве пеногасителя наиболее часто используется спирт в сочетании с антифомсиланом. Скорость подачи воздуха при этом должна составлять не больше в минуту на протяжении первых пяти минут. После этого подается от 6 до 7 л воздуха в минуту. Это позволяет эффективно насытить легкие кислородом.
- Если у больного гипертонический криз и при этом имеется отек легких и сердечная астма выполняется кровопускание. При этом с вены сливается до 400 мл крови.
- После этого за больным некоторое время наблюдают врачи. Они меряют его давление и пульс, а все данные записывают на бумаге.
- Если больному не становится лучше, ему вводят наркотический анальгетик (Димедрол или супрастин) и дают мощные мочегонные лекарства (например, раствор натрия хлорида).
- При сильно повышенном давлении вводится ганглиоблокатор, а при учащенном сердцебиении — раствор строфантина.
После выполнения этих действий больного на носилках транспортируют в машину скорой помощи и отвозят в отделение реанимации, где в дальнейшем устанавливается причина патологии.
Лечение отека легких и сердечной астмы проводит врач-кардиолог. При этом стоит понимать, что даже самый хороший врач не сможет вылечить больного, если он не изменит свой образ жизни. Данная категория больных должны отказаться от курения, употребления алкоголя и напитков с высоким содержанием кофеина.
Они должны много времени проводить на свежем воздухе, спать достаточное количество часов, заниматься спортом. Важно отметить, что спорт при этом не должен давать большую нагрузку на организм. В этом случае идеально подойдет ходьба или езда на велосипеде. Люди с лишним весом должны избавиться от него.
Больные кардиальной астмой не должны переедать. Есть нужно по раз в сутки, но небольшими порциями. Не рекомендуется употреблять много мяса, жирные и острые блюда, шоколад, мучные изделия, а также копчености. Употребление соли лучше сократить до грамм в сутки.
Больные должны употреблять продукты с высоким содержанием калия (бананы, орехи, изюм, курага). Употребление жидкости стоит ограничить до в сутки (жидкие блюда и чай также следует учитывать).

Помимо этого в вену вводится Фуросемид и Лазикс. Данные препараты выводят жидкость из организма и тем самым способствуют уменьшению объема циркулируемой крови.
Стоит сказать, что эти средства, так же как и Нитроглицерин снижают артериальное давление, поэтому гипотоникам помимо них нужно давать лекарства для повышения тонуса сосудов (Мезатон, Допамин).
Для того чтобы наладить сердечный ритм и улучшить сократительную способность сердечной мышцы, назначается Строфантин. В комплексе с данными препаратами рекомендуется использовать также Эуфиллин — лекарство, которое расслабляет мускулатуру и тем самым улучшает отток крови.
Для устранения тревоги и страха больным могут давать нейролептики (Дроперидол), а для устранения болевых ощущений — наркотические анальгетики (производные морфина). Параллельно с этим проводится также медикаментозное лечение основного заболевания, которое вызвало данную патологию.
Как видно, для лечения сердечной астмы применяются в основном тяжелые медицинские препараты. Именно поэтому проводить лечение должен только врач. Стоит отметить, что сердечная астма не всегда требует госпитализации.
Данные меры необходимы, только если у больного было тяжелое течение приступа сердечной астмы или после устранения приступа пострадавший чувствует себя плохо. Если же сердечная астма проявила себя в легкой форме, больного не нужно госпитализировать, однако ему рекомендуется в самые короткие сроки обратиться к врачу для выяснения и устранения основного заболевания, осложнением которого стала астма.
Лечение медикаментами всегда можно дополнять средствами народной медицины. Так, для снижения нагрузки на миокард больные могут принимать отвар брусники. Для этого нужно 1 ст. л. сухих листьев брусники залить стаканом кипятка. После этого средство должно остыть. Процеженный отвар рекомендуется употреблять по 80 мл 3 раза в сутки за полчаса до еды.
В качестве мочегонного средства можно использовать чай из плодов шиповника. Помимо основного эффекта он насытит организм огромным количеством витаминов и минералов. Для этого нужно измельчить 1 ст. л. плодов растения и поместить их в термос.
После этого в термос заливается крутой кипяток. Настаивать чай следует около 8 часов, после чего его процеживают и употребляют по 150 мл 3 раза в день перед приемом пищи.
Оказать положительное влияние на сердечную мышцу, снизить артериальное давление и уменьшить количество холестерина в крови могут плоды боярышника. Для изготовления лекарства нужно 1 ст. л. сухих плодов растения залить стаканом кипятка. Дать настояться средству в течение часа. Готовый настой употребляют по 2 ст. л. 4 раза в сутки перед едой.
Если сердечная астма сопровождается тревогой и гипертонией можно употреблять отвар пустырника. Для этого нужно 1 ст. л. сухой травы залить стаканом кипятка и поставить все на слабый огонь на 20 минут. По истечении этого времени отвар должен насыться в течение часа. Готовое лекарство употребляют по 1/3 части стакана 3 раза в сутки за 15 минут до еды.
Прогноз сердечной астмы напрямую зависит от патологии, которая ее вызвала. Как правило, он неблагоприятный. Без медицинской помощи существует высокий риск внезапной смерти.
При правильном лечении основного заболевания и соблюдении всех рекомендаций врача можно предупредить приступы сердечной астмы. В некоторых случаях удается добиться улучшения состояния больного и преодоления его работоспособности на несколько лет.
Профилактика сердечной астмы заключается в своевременном лечении ишемической болезни сердца, гипертонии, инфекционно-воспалительных заболевании внутренних органов, ведении здорового образа жизни, а также соблюдении водно-солевого режима.
источник
Синдром, возникающий внезапно при левожелудочковой сердечной недостаточности, – сердечная астма. Застой крови в кровеносной системе провоцирует приступы затрудненного дыхания, переходящие в удушье.
Так как этот синдром может привести к смерти, в первые минуты приступа нужно срочно обращаться за неотложной помощью. Лечение должно быть комплексным и проводиться в рамках стационарного режима. Кардиолог проводит необходимые обследования, собирает анамнез и на основе полученных данных выбирает схему лечения.
Сердечная астма — это тяжелое состояние организма, для которого характерны резкие приступы осложненного дыхания вплоть до удушья. Случаются такие приступы чаще ночью, длятся они 3-5 минут, но бывают и более долгие, до часа. Кардиологи относят этот вид астмы к симптомам острой сердечной недостаточности на малом круге кровообращения (сердце-легкие-сердце).
По своей сути каждый приступ – это попадание жидкости в органы дыхания. Застой крови в сосудах легких становится причиной затрудненного вдоха, потери сознания, тахикардии и иных нарушений. Без принятия мер на фоне синдрома развивается масштабный альвеолярный отек легких, который приводит к смерти.
По внешним признакам различия между сердечной астмой и бронхиальной незначительны. Даже специалист на первый взгляд не сможет точно определить природу приступа. Но обычно известна первопричина – заболевание в анамнезе. Бронхиальная, как правило, начинается с аллергии и нарушений работы дыхательной системы, а сердечная – с патологий в области кровеносной системы и сердца.
Трудности при вдохе — главное отличие сердечной астмы от бронхиальной астмы, для которой характерно затруднение при выдохе.
Признаки сердечной астмы также нужно отличать от состояний нервного припадка, сужения дыхательных путей и гортани из-за отека Квинке или сдавливания вен средостения в результате травмы.
Причин возникновения синдрома много. Сердечную астму могут спровоцировать такие состояния, как:
- кардиомиопатия;
- острое воспаление сердечной мышцы;
- аневризма;
- ишемическая болезнь;
- стеноз (сужение) митрального клапана;
- истончение миокарда, инфаркт;
- аритмия, тахикардия;
- избыток крови в системе и, как следствие, – высокое артериальное давление (гипертония);
- нарушения работы левых отделов сердца
- также провоцируют приступы образования, перекрывающие ток крови – опухоли, тромбы.
Кроме непосредственно сердечных патологий, повлиять на ухудшение дыхания могут аллергические реакции, пневмония, нарушения циркуляции крови в головном и спинном мозге — инсульты (ишемический, геморрагический).
Провоцирующими факторами являются прежде всего:
- длительное нахождение в неподвижном состоянии;
- злоупотребление алкоголем;
- гестоз у беременных;
- употребление большого количества жидкости и соли, особенно в вечернее время (соль дополнительно задерживает воду, это становится причиной отека легких и нарушений работы сердца);
- постоянные стрессы, из-за которых повышается давление, возникает аритмия, сердце перестает работать в привычном ритме.
Так или иначе, во всех случаях причиной сердечной астмы становится избыточная нагрузка на сердце. Невозможность вдохнуть полной грудью может быть спровоцирована чрезмерной физической нагрузкой, стрессом либо появляется внезапно, без особых причин, на фоне серьезных проблем с кровеносной системой.
Спрогнозировать приступ заранее невозможно. Развивается он стремительно. Пациенты с заболеваниями сердца должны знать о риске кардиальной астмы, о том, что может положить начало приступу, его первые признаки и правила оказания первой помощи. Обычно приступ случается, когда человек ложится: меняется положение тела, а вместе с ним интенсивность движения крови. Кровь активнее приливает к легким и там задерживается:
- левое предсердие, которое должно принять объем крови из легких, не справляется с этой задачей;
- митральный клапан между предсердием и желудочком дает сбой, и нарушается направление тока крови;
- левый желудочек не в состоянии протолкнуть кровь в большой круг кровообращения.
Кровь остается в системе малого круга, застой в легких нарастает. Начинаются проблемы с дыханием, повышается давление. Чем серьезнее нарушения в работе сердца, тем меньше провоцирующей физической или эмоциональной нагрузки нужно, чтобы начался приступ.
Малый круг кровообращения в организме человека выглядит так: из правого желудочка кровь проходит через легкие, обогащается кислородом и возвращается в левое предсердие. Механизм развития сердечной астмы связан с неправильной работой именно левой стороны сердца. Если левое предсердие из-за спазма, слабости или по каким-то другим причинам не способно принять в себя объем крови, то происходит ее застой в легочных венах.
Дальнейший патогенез сердечной астмы — интерстициальный отек легких из-за того, что в сосудах возрастает давление, и плазма крови через капилляры попадает в легкие. Именно поэтому кардиальная астма считается жизнеугрожающим состоянием: если не помочь пациенту вовремя, последствия могут быть необратимыми, пациент задохнется из-за жидкости в легких.
Приступ при сердечной астме обычно начинается внезапно. Но предпосылками могут стать постепенно нарастающие проблемы незадолго до появления синдрома. Предвестники появляются на протяжении 2-3 дней: пациент может жаловаться на нарушения дыхания, дискомфорт в грудной клетке при перемене положения тела из вертикального в горизонтальное.
Появляется непривычная одышка даже после небольшой нагрузки или стресса. Признаки могут быть разной степени выраженности, и пациенты, не имевшие ранее серьезных проблем с сердцем, зачастую не обращают на это внимание, ссылаясь на сильную усталость или стрессы.
Сам приступ астмы начинается с внезапной нехватки воздуха. Чаще это происходит во время сна, пациент просыпается от того, что не может вдохнуть. Клинические проявления сердечной астмы:
- каждый вдох дается с трудом. Основной симптом – шумное дыхание и отсутствие ощущения наполненности легких кислородом;
- дыхание учащается, но не приносит облегчения, оставаясь поверхностным;
- кожа бледнеет из-за недостатка крови в капиллярах, вокруг губ появляется заметная синюшность, синеют кончики пальцев;
- человек принимает специфическое положение ортопноэ: садится, выпрямляет и немного наклоняет вперед верхнюю часть тела, шею изгибает. Если сесть некуда, пациент упирается руками в стол, спинку кровати, стену. Таким образом он инстинктивно снижает нагрузку на дыхательную систему, чтобы в легкие поступало больше кислорода;
- пульс учащается, сердце бьется в непривычном ритме: слишком быстро или сбивчиво (аритмия);
- вены на шее набухают из-за нарушения оттока крови из верхней части тела;
- через некоторое время (10-15 минут) появляется сухой кашель, который облегчения не приносит. Хрипы при этом влажные и хорошо слышны.
Эти симптомы сердечной астмы вызывают панику, которая усугубляет состояние. Страх появляется из-за кислородного голодания мозга, он заставляет еще больше сжиматься мышцу предсердия, попытки откашляться не дают кислороду попадать в легкие. Поэтому пациентам во время приступа нужно постараться успокоиться и не поддаваться страху.
Главное осложнение сердечной астмы при длительном застое крови в легких – это обширный отек:
- при кашле начинает отделяться мокрота в небольших количествах;
- кожные покровы приобретают сероватый оттенок, появляется обильный холодный пот из-за нарушения терморегуляции;
- состояние, которое угрожает жизни больного, сопровождается сильной аритмией, тахикардией, розовой пеной изо рта. Кожа синеет из-за длительной нехватки воздуха. Больной не может дышать.
Поэтому уже при первых признаках кардиальной астмы нужно сразу вызывать врача, чтобы не доводить до заполнения альвеол жидкостью и удушья.
При прослушивании стетоскопом врач замечает хрипы в нижней части легких, специфические шумы в сердце и чрезмерное напряжение тех мышц спины и межреберных пространств, которые в обычном состоянии в процессе дыхания не участвуют.
Чтобы подтвердить диагноз «кардиальная астма», после купирования приступа врач назначает:
Для диагностики сердечной астмы достаточно результатов этих обследований. Дополнительно можно сдать анализ крови. Если приступ произошел на почве сердечной недостаточности, то в результатах будут видны последствия серьезных нарушений в работе кровеносной системы.
Первым пунктом алгоритма действий является звонок в скорую помощь с четким, быстрым и понятным описанием симптомов состояния больного. Затем меры по оказанию неотложной помощи при сердечной астме должны быть направлены на облегчение дыхания и восстановление работы сердечной мышцы.
Исход приступа во многом зависит от тех людей, которые находятся рядом с пациентом: в тяжелом состоянии больной редко может добраться до телефона, вызвать врача, открыть окно, не говоря уже об остальных мерах. Окружающие должны действовать быстро, четко и без паники:
- Первый пункт доврачебной помощи при сердечной астме – помочь пациенту сесть. Ноги опустить на пол, под спину организовать опору (подушки, спинка стула). При таком положении воздух лучше проникает в легкие и активизируется движение крови по большому кругу кровообращения в нижние конечности.
- Освободить грудную клетку больного от стесняющей одежды.
- Приток свежего воздуха поможет больному меньше паниковать. Поэтому открытое окно будет оптимальным вариантом. Иногда под рукой может оказаться баллон с кислородом – в этом случае он будет как нельзя кстати.
- Через 10 минут поместить ноги пациента в тепло: таз с водой, грелка, одеяло. Сухое или влажное тепло усилит приток крови в нижнюю половину тела и отток из верхней.
- При высоком давлении применяются препараты с сосудорасширяющим действием.
- Если давление высокое, а препаратов под рукой нет, накладывают жгут на бедро поверх одежды в 15 см от паха. Держат такой жгут не более 30 минут. Снимают, как только давление стабилизируется. Жгут уменьшает нагрузку на верхнюю половину тела, не пропуская кровь из большого круга кровообращения в сердце и далее в малый круг. Жгут может накладывать только человек, имеющий необходимые навыки. Неправильное наложение приводит к нарушению кровообращения и иннервации конечности.
- Избежать отека легких помогает вдыхание паров этилового спирта. Его достаточно нанести на вату, ткань или марлю и держать возле лица больного.
Бригада скорой помощи обеспечивает больного кислородной маской, вводит нейролептики внутримышечно для купирования панической атаки и сильные анальгетики, чтобы устранить сердечные боли. Одним из способов снизить давление является кровопускание.
В сложных случаях добавляются препараты для снижения уровня жидкости в организме (мочегонные). Препараты из группы гликозидов помогают снять спазмы сердечной мышцы и наладить ток крови. Экстренно проводится электрокардиостимуляция для выравнивания ритма.
Сразу после приезда бригады скорой помощи и купирования приступа больной либо остается на амбулаторном лечении, либо отправляется в стационар. Решение принимается врачами совместно с пациентом. Лучше соглашаться на госпитализацию, ведь в условиях больницы все обследования проведут быстрее, чем в поликлинике. В любом случае нельзя оставлять кардиальную астму без внимания. Приступ может повториться, когда и где это произойдет, неизвестно.
Лечение сердечной астмы комплексное. Сначала проводятся необходимые анализы и обследования. Врач-кардиолог оценит состояние сердца и легких после приступа и выберет тактику лечения.
Обычно при сердечной астме показаны лекарства, которые:
- устраняют отеки, выводят лишнюю жидкость из организма;
- укрепляют сердечную мышцу;
- восстанавливают ритм сердца и нормализуют давление.
Помимо лекарственных препаратов, назначается строгая диета. Рацион должен быть разнообразным, пища приготовлена с максимальным сохранением полезных веществ, витаминов и микроэлементов. Общие правила диеты таковы:
- практически полный отказ от соли;
- пища должна быть легкой, чтобы не задерживалась в организме: супы, мелкорубленые и пюрированные продукты, тушеные и приготовленные в пароварке овощи;
- как можно меньше жиров, подвергшихся тепловой обработке. Идеальными будут блюда отварные и на пару, совсем без масла;
- каши на воде и молоке;
- легкие молочные продукты;
- отварные яйца, свежие овощи и фрукты;
- питьевой режим умеренный. Сразу после приступа лучше ограничивать употребление жидкости (не более 1,5 л в сутки). В дальнейшем можно оставить стандартную норму — 2 л в день.
Не наедаться и не напиваться перед сном. От ужина до сна должно пройти 3 часа.
В первую очередь дальнейшее лечение фокусируется на устранении причины, которая вызвала приступ астмы. Если сердечная недостаточность была вызвана более серьезным заболеванием, врач назначает специфические препараты для его лечения и продолжает наблюдение. После обследования может выясниться, что пациенту необходима операция на сердце. Не стоит отказываться от этого шанса на полноценную жизнь.
Исход приступа сердечной астмы зависит от причин ее возникновения и от того, насколько серьезно отнесется сам пациент к своему состоянию. Выполнение всех рекомендаций кардиолога и прием всех прописанных лекарств в некоторых случаях – мера достаточная для того, чтобы приступ больше не повторился. Но все же этот синдром не возникает без серьезного заболевания, которое требует постоянного контроля, смены образа жизни и привычек.
Даже при общем отличном состоянии пациента прогноз остается неблагоприятным. Считается, что приступ может начаться в любой момент. Состояние, угрожающее внезапной смертью, требует тщательного контроля и бережного отношения пациента к своему здоровью.
Пациент с любыми болезнями сердца должен знать о риске возникновения сердечной астмы и принимать меры по ее профилактике.
В первую очередь нужно следить за состоянием сердца. Регулярное наблюдение у врача-кардиолога и выполнение всех его предписаний поможет выявить нарушения на ранних этапах. Даже если внешних проявлений сердечных болезней еще не возникало, здоровые люди должны раз в три года проходить диспансеризацию и проверять работу сердечной мышцы.
Здоровый образ жизни позволит сохранить здоровье:
- регулярный восьмичасовой сон;
- прогулки пешком на большие расстояния;
- физические нагрузки в соответствии с состоянием организма;
- отказ от вредных привычек.
При внимательном отношении к своему здоровью каждый сердечник может снизить риск возникновения этого синдрома до минимума.
источник