На сегодняшний день создано немало препаратов, благодаря которым качество жизни людей, страдающих бронхиальной астмой, значительно улучшилось. Правильно подобранная лекарственная терапия позволяет контролировать заболевание, предотвращая развитие обострений и в считанные минуты справляться с приступами, если они возникают.
Людям, страдающим бронхиальной астмой, особенного среднетяжелого и тяжелого течения, стоит обзавестись пикфлоуметром. С помощью этого прибора можно самостоятельно измерять пиковую скорость выдоха утром и вечером. Эти знания помогут пациенту сориентироваться в своем состоянии и самостоятельно несколько изменять режим дозирования препаратов, которые были назначены врачом.
Установлено, что самостоятельная коррекция доз препаратов, в зависимости от самочувствия и показаний прибора, урежает частоту обострений и дает возможность пациенту со временем снизить дозу принимаемых базисных препаратов.
1. Препараты, облегчающие симптомы заболевания, снимающие приступ астмы.
Могут применяться постоянно с целью предотвращения астматического приступа или же использоваться ситуационно, по необходимости.
Эти лекарства принимаются чаще пожизненно вне зависимости от того, есть обострение, или же пациент чувствует себя хорошо. Именно благодаря постоянному приему базисных препаратов (базисный — основной, фундаментальный) достигнуты хорошие результаты в лечении бронхиальной астмы: обострения у большинства пациентов не частые, а в межприступный период качество жизни людей очень неплохое.
Часто пациенты делают ошибку, считая, что можно прекратить прием базисных препаратов, раз состояние улучшилось. К сожалению, при отмене этого лечения астма вновь дает о себе знать, причем нередко в виде тяжелых приступов. По статистике, каждый четвертый астматический статус (угрожающий жизни приступ бронхиальной астмы) вызван именно бесконтрольной отменой базисных препаратов.
1. Недокромил натрия (Тайлед) и Кромогликат натрия (Интал). Препараты этой группы назначают пациентам с интермиттирующей и легкой формами заболевания.
Интал и Тайлед принимаются в виде ингаляций по 2 вдоха 4-8 раз в сутки. При достижении длительной ремиссии иногда возможен прием препарата по 2 дозы всего 2 раза в сутки.
Из плюсов Интала: это не гормональный препарат, он активно используется у детей. Минусы: не самая высокая эффективность лекарства, а также противопоказание к использованию его одновременно с Амброксолом и Бромгексином.
Тайлед не рекомендован к приему у детей до 12 лет.
2. Ингаляционные глюкокортикостероидные гормоны. Эта группа, пожалуй, самая обширная. А все потому, что эти препараты обладают очень хорошим противовоспалительным эффектом, и при регулярном применении значительно улучшают качество жизни больных, уменьшая частоту и тяжесть обострений. При этом гормональные препараты, принимаемые в виде ингаляций, редко оказывают системное действие. Это значит, что большинство побочных эффектов (низкая устойчивость к инфекциям, размягчение костей, истончение кожи, отложение жира в области талии и лица и др.), характерные для таблетированных и внутривенных глюкокортикостероидов, у ингаляционной формы отсутствует или минимальны.
Ниже представлены наиболее популярные в России ингаляторы с препаратами данной группы.
- Будесонид (Пульмикорт, Бенакорт) – принимается по 1-2 вдоха 2 раза в сутки. В одной дозе содержится 50 мкг (Мите),либо 200 мкг препарата (форте). У детей применяется только мите-форма, по 1-2 ингаляции в сутки.
- беклометазона дипропионат (Кленил, Насобек, Беклоджет, Альдецин, Бекотид, Беклазон Эко, Беклазон Эко Легкое Дыхание) – как правило, применяется 2-4 раза в сутки (200-1000 мкг/сут.). Одна доза ингалята содержит 50, 100 или 250 мкг. У детей применяется в дозе 50/100 мкг/сут.
- флутиказона пропионат (Фликсотид) — обычно назначается по 1-2 дозы 2 раза в сутки. 1 доза содержит 50, 100 или 250 мкг препарата. У детей суточная дозировка не должна превышать 100 мкг (2 вдоха).
- флунизолид (Ингакорт) – у взрослых может применяться до 8 раз в сутки по 1 вдоху за раз (250 мкг в 1 дозе), у детей – не более 2 раз в сутки по 1 вдоху (500 мкг/сут.)
3. Глюкокортикостероидные гормоны в таблетках – такое лечение назначается при неэффективности глюкокортикоидов в виде ингаляций. Решение врача начать применение таблетированных форм гормонов говорит о том, что пациент страдает тяжелой бронхиальной астмой.
Как правило, назначается преднизолон или метилпреднизолон (Метипред) в минимальных дозировках (5 мг/сут).
Стоит отметить, что назначение данной группы препаратов не отменяет необходимости получения глюкокортикоидных гормонов в виде ингаляций, причем как правило в высоких дозах.
На приеме врач должен попытаться установить причину, по которой у данного пациента оказались малоэффективными ингаляционные гормоны. Если низкий эффект ингаляторов связан с неправильной техникой их применения или нарушением режима приема препаратов, стоит устранить эти факторы и попытаться отказаться от приема гормонов в таблетках.
Чаще все же гормоны в виде таблеток и инъекций применяются короткими курсами во время обострений заболевания. После достижения ремиссии такое лечение отменяется.
4. Антагонисты лейкотриенов на данный момент применяются преимущественно при аспириновой бронхиальной астме, хотя по последним медицинским данным, они очень эффективны и при других формах заболевания и даже могут конкурировать с ингаляционными глюкокортикостероидами (см. пункт 2).
- зафирлукаст (Аколат) – таблетированный препарат. Принимать зафирлукаст нужно по 20 мг 2 раза в сутки через два часа после приема пищи или за два часа до него. Возможен прием у детей в возрасте от 7 лет в дозировке 10 мг 2 раза в сутки.
- монтелукаст (Сингуляр) также представлен таблетками. Для взрослых рекомендована доза в 10 мг 1 раз в сутки, детям от 6 лет – по 5 мг 1 раз в сутки. Принимать лекарство следует перед сном, разжевывая таблетку.
Три основные группы препаратов, которые облегчают симптомы астмы, являются бронходилататорами: механизм их действия заключается в расширении просвета бронхов.
1. Бронходилататоры (бронхорасширители) длительного действия.
К ним относят лекарства из группы, которая названа β-адреномиметиками.
На российском рынке наиболее часто можно встретить формотерол (Оксис, Атимос, Форадил) и салметерол (Серевент, Сальметер). Эти препараты предупреждают развитие астматических приступов.
- Формотерол применяется дважды в сутки по 1 вдоху (12 мкг) и у взрослых, и у детей старше 5 лет. Тем, кто страдает астмой физического усилия, необходимо делать одну ингаляцию препарата за 15 минут до начала физической активности. Формотерол может использоваться для экстренной помощи при приступе бронхиальной астмы.
- Салметерол может применяться и у взрослых, и у детей от 4 лет. Взрослым назначается по 2 вдоха 2 раза в сутки, детям – по 1-2 вдоха 2 раза в сутки.
При астме физического усилия салметерол должен быть применен не менее, чем за полчаса до начала нагрузки, чтобы предотвратить возможный приступ.
2. Бронходилататоры короткого действия группы β2-адреномиметиков. Эти ингаляторы являются препаратами выбора при возникновении приступа удушья, поскольку начинают действовать уже спустя 4-5 минут.
При приступах предпочтительнее вдыхание аэрозоля с помощью специальных аппаратов — небулайзеров (существуют и «карманные» варианты). Преимущество использования этого устройства в том, что оно из жидкого лекарства создает «пар» с очень мелкими частичками лекарства, которые проникают сквозь спазмированные бронхи значительно лучше, чем аэрозоли дозированных ингаляторов. К тому же, до 40% дозы у «баночных» ингаляторов оседает в носовой полости, тогда как небулайзер позволяет устранить этот недостаток.
- Фенотерол (Беротек, Беротек Н) применяется в виде ингаляций у взрослых в дозировке 100 мкг по 2 вдоха 1-3 раза в сутки, у детей по 100 мкг 1 вдох 1-3 раза в сутки.
- Сальбутамол (Вентолин) для постоянного приема назначается по 1–2 ингаляции (100-200 мкг) 2–4 раза в день. Препарат может применяться для профилактики бронхоспазма, если тот возникает при контакте с холодным воздухом. Для этого нужно произвести 1 вдох ингалята за 15-20 минут перед выходом на холод.
- Тербуталин (Бриканил, Айронил СЕДИКО) применяется в качестве ингаляций, по 2 ингаляции с интервалом в минуту, 4-6 раз в сутки.
3. Бронходилататоры группы ксантинов. К этой группе относят препарат короткого действия, эуфиллин, и препарат продленного действия, теофиллин. Это лекарства «второй линии», и назначаются, когда по каким-либо причинам мал эффект или невозможен прием препаратов из предыдущих групп.
Так, иногда развивается невосприимчивость к лекарствам группы β2-адреномиметиков. В таком случае могут быть назначены ксантины:
- Эуфиллин (Аминофиллин) применяется в таблетках по 150 мг. В начале лечения применяется по ½ таблетки 3-4 раза в сутки. В дальнейшем возможно медленное увеличение дозировки препарата до 6 таблеток в сутки (разделенных на 3-4 приема).
- Теофиллин (Теопек, Теотард, Вентакс) применяется по 100-200 мг 2-4 раза в сутки. Возможен прием Теофиллина и у детей от 2 лет (по 10-40 мг 2-4 раза в сутки у детей 2-4 лет, по 40-60 мг в каждый прием у детей 5-6 лет, 50-75 мг — в возрасте до 9 лет, и по 50-100 мг 2-4 раза в сутки в 10-14 лет).
4. Комбинированные препараты, включающие в состав базисное средство и бронходилататор.
К числу таких лекарств относят ингаляторы Серетид, Серетид мультидиск, Симбикорт Турбухалер.
- Симбикорт применяется от 1 до 8 раз в сутки,
- Серетид используется два раза в сутки по 2 вдоха в каждый прием
- Серетид мультидиск ингалируется по 1 вдоху 2 раза в сутки.
5. Препараты, улучающие отхождение мокроты
При бронхиальной астме повышено образование очень клейкой, вязкой мокроты в бронхах. Особенно активно такая мокрота образуется в период обострений или приступа. Поэтому нередко назначение препаратов этой группы улучшает состояние больного: уменьшает одышку, улучшает переносимость физической нагрузки, устраняет надсадный кашель.
Доказанным эффектом при бронхиальной астме обладает:
- Амброксол (Лазолван, Амбробене, Амброгексал, Халиксол) – разжижает мокроту, улучшает ее отхождение. Может применяться в виде таблеток, сиропа, ингаляционно.
Таблетированные формы принимают по 30-60 мг (1-2 таблетки) 3 раза в сутки.
Сироп может применяться у детей и взрослых. У детей 2,5-5 лет по половине чайной ложки 3 раза в сутки, у детей 6-12 лет по чайной ложке 3 раза в сутки. Для взрослых и детей от 12 лет терапевтическая доза 2 чайные ложки 3 раза в сутки.
Раствор может применять как внутрь, так и ингалироваться с помощью небулайзера. В качестве ингаляций используется 2-3 мл раствора один раз в сутки. Амброксол может применяться в виде аэрозолей начиная с 2-летнего возраста. Для вдыхания необходимо раствор Амброксола развести физиологическим раствором в отношении 1 к 1, подогреть перед применением до температуры тела, после чего делать обычные (не глубокие) вдохи с помощью небулайзера.
Особняком стоит метод аллергенспецифической иммунотерапии, при которой производится введение аллергена в возрастающей дозе. Эффективность такого лечения может быть очень высока. Так, при аллергии к ядам насекомых (пчел, ос и других) возможно добиться отсутствия реакции при укусе в 95% случаев. Подробнее об этом способе лечения читайте в отдельной статье.
источник
Как и при других аллергических заболеваниях, различают этиотропную и симптоматическую терапию.
Этиотропная терапия. Основные аллергены попадают в организм через дыхательные пути.
Ввиду того что развитию инфекционной астмы предшествует бактериальная сенсибилизация, борьбу с инфекцией в бронхах (антибиотики) можно рассматривать как устранение аллергена. Мнения об эффективности вакцинотерапии, которая в принципе соответствует десенсибилизации, противоречивы. Это неудивительно, так как механизм инфекционной астмы многообразен. Истинной десенсибилизации можно ожидать только при редко встречающейся бактериальной сенсибилизации реагинового типа. При сенсибилизации клеточного типа терапевтический эффект достижим не всегда. Нельзя устранить с помощью вакцинотерапии неспецифического влияния бактерий. Наконец, возможности лечения ограничены большей частью необратимыми изменениями в легких.
Дозировку аутовакцины обычно определяют по числу бактерий. При применении бесклеточных вакцин стандартизацию проводят по общему содержанию белка или азота. Независимо от способа стандартизации следует установить индивидуальную дозу для оценки толерантности при постановке внутрикожной пробы. В настоящее время метод вакцинотерапии оцениваются критически. Многие авторы объясняют ее эффект неспецифическим раздражающим действием.
Симптоматическое лечение проводят в тех случаях, если невозможна этиотропная терапия. Оно показано при угрожающих жизни ситуациях (астматический статус), при отсутствии условий для исключения аллергена или для десенсибилизации, а также в случае недостаточной эффективности этих мероприятий. Хотя на переднем плане лечения астматического статуса стоит симптоматическая терапия, при установлении факта сенсибилизации необходимо исключить аллерген.
Наиболее надежным средством для быстрого снятия бронхоспазма в наше время считают эуфиллин в достаточно высокой дозе, вводимый внутривенно. Оптимальная концентрация препарата в сыворотке крови составляет 10-20 мг/л. При уровне 15 мг/л и выше могут возникать побочные явления. При инфузионном введении взрослым 5-7 мг/кг желаемая концентрация эуфиллина достигается через 15-30 мин. Для ее поддержания необходимо 0,5-0,9 мг/кг/ч. Из-за колебаний периода полураспада препарата у различных больных рекомендуют контролировать его уровень в плазме. Эуфиллин действует быстрее, чем кортикоиды. При особенно угрожающих состояниях или длительном астматическом статусе больным наряду с эуфиллином вводят большие дозы преднизолона.
Оправдан следующий инфузионный состав: 0,72 г эуфиллина, 50 мг преднизолона, 0,25 мг строфантина и 500 мл физиологического или изотонического раствора глюкозы. В первые дни его вводят 2 раза в день.
Адреналин, эфедрин и их производные обычно неэффективны. Низкие дозы не оказывают лечебного действия, а большие вызывают развитие осложнений (адреналиновый шок, аритмия, гипертония). Причинами недостаточного эффекта адреналина являются блокада бета-рецепторов, закупорка бронхов слизистыми пробками, а также ацидоз.
По данным статистики, в случаях смерти в результате астматического статуса почти регулярно находят признаки инфицирования бронхов. Поэтому при соответствующей симптоматике (повышение температуры тела, гнойная мокрота и т. п.) нельзя медлить с назначением антибиотиков.
Длительная терапия. 1. Спазмолитические средства. Симпатомиметики в первую очередь снимают бронхоспазм, но в определенной мере уменьшают отек слизистой оболочки и явления дискринии. Их широко используют при лечении бронхиальной астмы. Из-за быстрого и выраженного эффекта адреналин и подобные соединения очень популярны среди больных астмой, однако у ряда из них развивается привыкание к этим препаратам. Из побочных явлений следует упомянуть обратный эффект некоторых адренергических средств.
Производные пурина. Эуфиллин обладает выраженным бронхолитическим свойством при внутривенном введении. Кроме того, благодаря расширению сосудов в малом круге кровообращения он понижает легочную гипертонию и, возможно, оказывает стимулирующее влияние на дыхательный центр. Отчасти его эффект связывают с блокадой фосфодиэстеразы. Поэтому эуфиллин может усиливать действие симпатомиметических средств и дает положительные результаты в тех случаях, когда последние неэффективны. Особое преимущество по сравнению с симпатомиметиками заключается в том, что он абсолютно или относительно улучшает коронарное кровообращение. К сожалению, при пероральном приеме препарата не удается получить столь надежного лечебного эффекта. Считают, что имеют значение антагонизм к аденозин-рецептору, воздействие рефлекс-механизмов и мобилизация Са2+ в клетках-мишенях.
2. Кортикоиды. Длительное лечение этими препаратами показано:
— при тяжелых состояниях, резистентных к прочей терапии, и угрозе развития инвалидности;
— при кратковременных обострениях болезни (например, астме вследствие поллиноза).
Для длительного лечения в настоящее время применяют препараты местного действия. Единственным осложнением является грибковое поражение зева. При тяжелом течении астмы показано общее лечение, в ряде случаев с парентеральным введением медикаментов. Препараты пролонгированного действия (триамиинолон) из-за сложности лечебного контроля назначают лишь в исключительных случаях.
3. Кромолин-натрий. Первоначально на этот препарат возлагали большие надежды, так как он более целенаправленно, чем симпатомиметики, воздействует на аллергические реакции. Обычную дозу (20 мг) через ингалятор апплицируют 4 раза в день. Лучшие результаты получены у больных моложе 30 лет, страдающих атопической астмой в стадии нестойкой обструкции, при положительной изопреналиновой пробе и эффективности глюкокортикостероидов. Наряду с субъективным улучшением состояния у 38-86% больных уменьшалась потребность в глюкокортикостероидах и симпатомиметиках. Для лечения астматического статуса, однако, препарат не пригоден. При инфекционной астме также не получено убедительных положительных результатов. Побочные действия наблюдают крайне редко: охриплость, сухость во рту, кашель и кратковременный бронхоспазм (поэтому добавляют изопреналин). При многолетнем применении препарата эффективность его снижается.
4. Антихолинергические средства в настоящее время заменили атропин, оказывающий побочные действия. Их используют в виде ингаляций.
5. Отхаркивающие средства. Ввиду того что нарушения вентиляции в значительной мере связаны с дискринией и закупоркой бронхов слизью, целесообразно к бронхоспазмолитическим средствам добавлять отхаркивающие. Для разжижения мокроты применяют йодиды.
Выделению мокроты способствуют и детергенты. Благодаря поверхностно-активному действию они приводят к отделению вязкой слизи от стенок бронхов, что облегчает ее отхаркивание. В результате этого повышается эффективность бронхолитиков, вводимых ингаляционным путем, так как они проникают в плохо вентилируемые отделы легких. Более всего распространен Tacholiquin.
6. Иммуносупрессивные средства. Обнадеживающие результаты их применения пока не получены. Меркаптопурин в дозах, уменьшающих образование антител к микробным антигенам, не оказывает влияния на атопические кожные реакции. В двойном слепом опыте отсутствуют различия по сравнению с действием плацебо. То же самое можно сказать об азатиоприне и алкилирующих соединениях. Из экспериментальных данных известно, что продукция гомоцитотропных антител может повышаться из-за усиленного воздействия иммуносупрессивных препаратов на клетки-супрессоры. На этом основании иммуносупрессивные средства при бронхиальной астме (как и других атопических заболеваниях) не рекомендуются.
Дополнительно о терапии в статье Лечение бронхиальной астмы
источник
Если больной ранее длительно принимал мочегонные и ГКС, то необходима коррекция возможной гиповолемии и электролитных нарушений — гипокалиемии (из-за приема больших доз бета2-АГ и ГКС), гипохлоремии. При ацидозе (рН менее 7,2) вводятся щелочи (200 мл 4% раствора соды). У ряда больных в целях адекватной регидратации (восстановления потерь жидкости с потом или вследствие усиленного диуреза после введения эуфиллина) и разжижения секрета внутривенно вводят жидкости (до 3 л) под контролем ЦВД (не должно превышать 120 мм вод.ст.). Избыток жидкости не улучшает, а, наоборот, ухудшает мукоцилиарный клиренс.
Часто астматический статус бывает вызван вирусной инфекцией, поэтому рутинное назначение АБ не показано и не ускоряет выход из АС. Но при наличии четких доказательств бактериальной инфекции (приступ развился на фоне обострения бактериального ХБ или вторичной пневмонии) назначают (лучше внутривенно) АБ широкого спектра действия (амоксиклав, Цеф 3-го поколения или макролиды).
Во II стадии астматического статуса дозы ГКС увеличиваются в 2—3 раза. В некоторых случаях (при подозрении на наличие слизистых пробок, закупоривающих просвет мелких бронхов и не удаляющихся бронходилататорами, или при рефрактерном к лечению приступе) проводят терапевтический бронхиальный лаваж под контролем ИВЛ.
В III стадии необходима респираторная поддержка — интубация и перевод больного на ИВЛ, иногда с положительным перемежающим давлением (с целью удлинения выдоха, преодоления сопротивления дыхательных путей и плохой податливости раздутых легких). Все же лучше избегать положительного давления на выдохе, которое благоприятствует развитию пневмоторакса (легкие больного астмой уже максимально расширены, повышено и плевральное давление). Применяют и ингаляции 60—80% теплой смеси кислорода с гелием для снижения плотности газа. Это позволяет уменьшить сопротивление бронхов воздухотоку (его турбуленцию), облегчить работу дыхательных мышц (уменьшая их усталость) и прикрыть наиболее уязвимый период, когда еще не в полной мере проявляют свои лечебные свойства введенные ГКС. Показания к обязательному проведению ИВЛ (хотя часто трудно определить сроки его начала): рефрактерность к высокопотоковой оксигенотерапии (усиливается гипоксемия или гиперкапния), нарушение сознания, остановка дыхания, сердца или развитие тяжелых аритмий.
После купирования астматического статуса и перед выпиской из стационара необходимо наблюдение за больным, так как возможны повторные приступы (ему может стать еще хуже, чем было). ПСВ должна превышать 75%, а суточные колебания ОФВ1 (ПСВ) не должны быть больше 25%. За два дня до выписки больного необходимо перевести на прием ингаляционных ГКС (в больших дозах) и оральных ГКС на фоне бронходилатирующей терапии бета2-АГ в дозированных аэрозолях, но не в небулайзере). ГКС следует принимать постоянно, пока симптоматика и ПСВ не станут стабильными. Как правило, АС купируется у половины больных астмой быстро (в течение первых трех дней).
Прогноз при бронхиальной астме — полное выздоровление; достижение полной ремиссии или смерть во время приступа. «Фатальная» БА — особый вариант ГКС-зависимого заболевания, имеющего прогрессирующее течение на фоне адекватного лечения. С плохим прогнозом БА связано наличие ряда ФР: длительный анамнез тяжелых приступов удушья; предшествующая, в течение последнего года, госпитализация по поводу АС; прогрессивное снижение ПСВ или ее большие дневные колебания; необходимость использования оральных ГКС и (или) постоянно го лечения р2-АГ в небулайзере; мощное воздействие аэроаллергенов в определенное время года; усиление симптоматики ночью.
Цель первичной профилактики бронхиальной астме — исключить влияние ФР путем:
• устранения контакта с аллергеном, интенсивным загрязнением окружающей среды; отказа от курения беременным женщинам или курения в присутствии ребенка;
• запрещения работать химиком, фармацевтом, меховщиком и по другой специальности, связанной с длительным воздействием пыли, лицам с угрозой развития БА (например, с положительным аллергоанамнезом);
• запрещения контакта с животными (кошками, собаками, птицами, сухим кормом для рыб) этим же лицам;
• снижения уровня клеща в домашней пыли (уменьшение температуры и влажности спальни, регулярная чистка кроватей и ковров; использование «глухих» пододеяльников и подушек из неаллергенного материала и противогрибковых средств (натамицин), так как клещу домашней пыли необходим контакт для выживания). Обычно больные астмой чувствуют себя лучше в стационаре, где уровень клеща гораздо ниже.
Цель вторичной профилактики бронхиальной астме — предотвращение ее рецидивов путем:
• проведения ряда физиотерапевтических процедур (например, иглорефлексотерапии);
• лечения вне обострения на горных курортах (Нальчик, Теберда, Кисловодск) или на Южном берегу Крыма (терренкуры, горный туризм, купание в море).
источник
Базисное лечение бронхиальной астмы необходимо для подавления воспаления в дыхательных путях, снижения бронхиальной гиперреактивности, уменьшения бронхиальной обструкции.
Терапевтический курс разрабатывается конкретно под каждого больного, с учетом тяжести болезни, возраста и иных индивидуальных особенностей. Больному астмой прописываются лекарства, необходимые для устранения воспалительного процесса, локализованного в дыхательных путях.
Лечение патологии базируется на применении средств, купирующих астматические приступы, а также препаратов базисной терапии. Вторая группа лекарств призвана оказать воздействие на патогенетический механизм болезни.
Бронхиальная астма – хроническая патология, при которой наблюдается развитие воспалительного процесса в дыхательных путях. Астматики сталкиваются с сужением бронхов, вызванным влиянием внешних и внутренних факторов. Патология проявляется в виде:
- одышки;
- головных болей;
- дыхательной недостаточности;
- свистящих хрипов;
- ощущения заложенности в области грудной клетки;
- постоянного кашля.
Всего в мире насчитывается около 230 000 000 астматиков. В развитых странах применяются схожие принципы лечения патологии, позволяющие многим пациентам достичь стадии устойчивой ремиссии при соблюдении всех врачебных рекомендаций.
Астматикам показана базисная терапия, если бронхиальная астма вызывает ухудшение общего состояния больного. Главная цель при лечении заболевания заключается в том, чтобы не допустить перехода патологии в тяжелую форму, когда она выходит из-под контроля, и развиваются осложнения.
Возможные осложнения из-за активного развития болезни: пневмоторакс, эмфизема, беттолепсия, ателектаз.
Болезнь может быть различной степени тяжести – для каждой из них существует своя схема терапии. При лечении бронхиальной астмы врачи должны решить следующие терапевтические задачи:
- оценка состояния больного и воздействие на проявляющиеся симптомы;
- сведение к минимуму количества приступов (вне зависимости от их интенсивности);
- минимизация побочных эффектов от используемых для базисного лечения лекарственных препаратов;
- обучение астматика навыкам самопомощи при развитии приступов;
- контроль реакции организма пациента на использованные препараты, корректировка назначения, если требуется.
Принято выделять 5 основных ступеней развития бронхиальной астмы, в соответствии с которыми разрабатывается схема лечения:
- На начальной стадии развития патологии больному обычно назначаются бета-адреномиметики короткого действия. Это симптоматические препараты. С их помощью расширяются бронхи, благодаря чему снимается приступ.
- На второй ступени, по решению врача, может быть использовано одно или несколько лекарственных средств. Эти лекарства астматик должен принимать систематически, чтобы остановить развитие воспалительного процесса в бронхах. Обычно назначаются глюкокортикостероиды в виде ингаляций и бета-адреномиметики. Лечение начинается с минимальных доз.
- На третьей ступени в дополнение к уже назначенным лекарствам используются бета-адреномиметики продолжительного действия. Эти препараты расширяют бронхи, поэтому больному проще дышать и говорить.
- На четвертой ступени у пациентов заболевание протекает тяжело, поэтому врачи назначают системные гормональные противовоспалительные препараты. Такие лекарства хорошо справляются с астматическими приступами, но их использование приводит к появлению различных побочных эффектов: диабет, нарушения обмена веществ, синдром отмены и т. д.
Для пятой степени характерно крайне тяжелое состояние пациента. Физическая активность больного ограничена, наблюдается сильная дыхательная недостаточность. Лечение практически всегда проводится в стационаре.
Препараты для базисной терапии бронхиальной астмы должны назначаться врачом, запрещено самостоятельно подбирать себе лекарства. Основные принципы лечения бронхиальной астмы: иммунотерапия и фармакотерапия.
Независимо от возраста и тяжести текущего состояния пациента, лечение начинается с приема небольших доз лекарств. Схема лечения обычно корректируется специалистами с учетом следующих факторов:
- наличие хронических патологий легких;
- текущее состояние астматика (на фоне приема препаратов);
- интенсивность приступов удушья ночью;
- наличие характерных астматических проявлений (одышка, хрипы, кашель);
- результаты анализов;
- продолжительность, частота, выраженность дневных приступов.
При персистирующей астме легкой, средней и тяжелой степени проводится базовая и симптоматическая терапия заболевания.
Обязательно используются бета-адреномиметики (их также называют «ингаляционные 2-агонисты») и другие средства, купирующие приступы и снижающие их число.
Базисная терапия при бронхиальной астме предполагает применение ингаляционных глюкокортикостероидов, системных глюкокортикостероидов, стабилизаторов тучных клеток, лейкотриеновых антагонистов.
Эти препараты для лечения бронхиальной астмы необходимы, чтобы контролировать заболевание, не допустить ухудшения состояния больного.
Глюкокортикостероиды крайне важны для купирования приступов. Они обладают противовоспалительным действием. Использование ингаляционных глюкокортикостероидов позволяет снять обструкцию бронхов за короткий промежуток времени.
К основным плюсам таких ингаляций можно отнести:
- устранение воспалительного процесса в бронхах;
- снижение интенсивности симптоматики заболевания;
- возможность приема сравнительно малых доз препарата;
- сведение к минимуму проникновения действующих веществ лекарства в общий кровоток;
- улучшение проходимости в бронхах.
Ингаляционные глюкокортикостероиды позволяют купировать приступы, но для базисной терапии бронхиальной астмы используются системные глюкокортикостероиды в форме таблеток.
Их назначают, если состояние больного оценивается как среднетяжелое и тяжелое. Эти препараты:
- устраняют спазмы в бронхах;
- улучшают проходимость дыхательных путей;
- устраняют воспалительный процесс;
- уменьшают секрецию мокроты.
Системные глюкокортикостероиды могут быть назначены при тяжелых стадиях заболевания, при ухудшении показателей спирометрии, при отсутствии результатов лечения ингаляционными препаратами и дальнейшем развитии проявлений бронхиальной астмы.
Запрещено самостоятельное применение таких лекарственных средств без назначения врача.
Противовоспалительная терапия бронхиальной астмы включает использование стабилизаторов тучных клеток. Эти препараты назначают больным, у которых наблюдается легкая или средняя тяжесть заболевания.
Стабилизаторы тучных клеток помогают:
- предупредить и устранить аллергию;
- предотвратить возникновение спазмов в бронхах;
- уменьшить воспалительный процесс;
- снизить гиперреактивность бронхов.
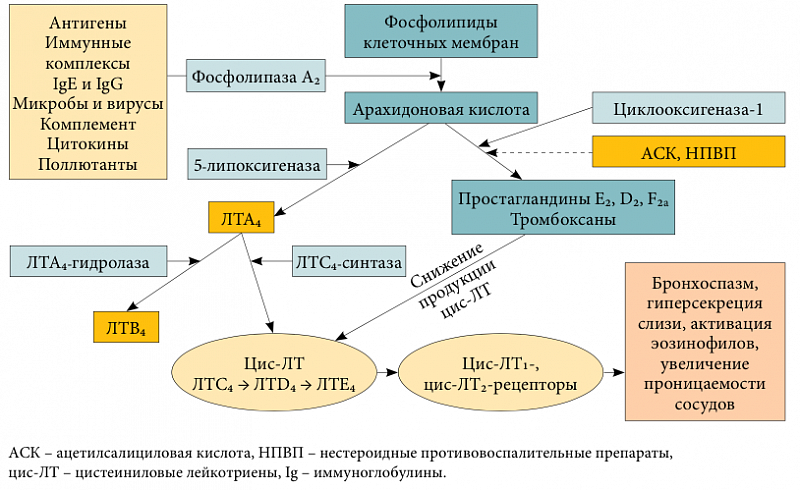
Базовая терапия бронхиальной астмы практически всегда включает в себя использование лейкотриеновых антагонистов. Их основная задача – блокирование лейкотриеновых рецепторов и угнетение активности фермента 5-липоксигеназы.
Из-за этих органических соединений происходит развитие спазмов в бронхах вследствие аллергии на различные раздражители.
Эти препараты обладает сильным противовоспалительным действием, подавляют клеточные и неклеточные компоненты воспаления в бронхах, которое вызывается воздействием антигенов. Также они оказывают следующее действие:
- устранение спазмов в бронхах;
- уменьшение образования мокроты;
- устранение инфильтрации и процесса воспаления в бронхиальных слизистых оболочках;
- увеличение проницаемости мелких сосудов в органах дыхания;
- расслабления гладких мышц в органах дыхания.
Базисная терапия при бронхиальной астме предполагает использование нескольких видов препаратов. Лечение обязательно комплексное.
Врачи, разрабатывая схему лечения, должны решить, как будут устранены у пациента проявления бронхиальной астмы. Не менее важная задача – достижение стойкой ремиссии.
Выбирая тип базисной терапии бронхиальной астмы у детей, специалисты учитывают множество факторов: возраст ребенка, давность появления первых астматических признаков, наличие иных хронических заболеваний, текущее состояние маленького пациента.
Также принимаются во внимание симптомы астмы. Они могут проявляться с разной интенсивностью. У детей, у которых диагностирована бронхиальная астма, наблюдается следующая симптоматика:
- хрипы во время дыхания;
- синюшный оттенок кожи в области носогубного треугольника (при приступе);
- ухудшение общего состояния;
- астматические приступы (при наличии внешнего раздражителя или в ночное время);
- кашель, одышка, проблемы с дыханием.
Для лечения детей используются:
- длительно действующие бронходилататоры;
- лекарственные средства с противовоспалительным эффектом.
- ингаляционные глюкокортикоиды.
Базисная терапия астмы показана всем пациентам, у которых диагностировано заболевание (за исключением больных с интермиттирующей астмой). Но некоторые больные отказываются от приема противовоспалительных средств и от любого другого традиционного лечения бронхиальной астмы, предпочитая народные средства.
Народная медицина в терапии бронхиальной астмы имеет право на существование, однако астматикам ни в коем случае нельзя отказываться от приема противовоспалительных препаратов.
Отказ от лечения и отсутствие контроля со стороны лечащего врача практически в 100% случаев приводит к ухудшению состояния пациента, усилению астматических приступов, развитию осложнений (проблемы с сердцем, головные боли и т.п.).
Поэтому между лечащим врачом и астматиком с самого начала лечения должен быть налажен прямой контакт. Важно, чтобы пациент располагал всей необходимой информацией о своем заболевании:
- Что может спровоцировать развитие астматического приступа?
- Как его можно быстро купировать?
- Какие препараты и в каких дозировках могут быть использованы?
- В каких случаях необходимо вызывать скорую помощь?
Каждый астматик должен знать ответы на эти вопросы. Если лечащий врач не провел соответствующую беседу, больной должен самостоятельно проконсультироваться со специалистом, задав ему интересующие вопросы.
Наличие прямого контакта между врачом и пациентом очень важно в случаях, когда проводится лечение маленького ребенка от бронхиальной астмы. Дети не могут сами принять решение, поэтому их родители должны располагать всей необходимой информацией о заболевании.
Лекарственные средства для лечения бронхиальной астмы, применяемые при базисной терапии, назначают врачом в зависимости от степени тяжести заболевания, частоты и выраженности симптоматики, текущего состояния больного.
Терапия в каждом случае строго индивидуальна, поэтому самолечение при развитии бронхиальной астмы, вне зависимости от ее ступени, исключено.
источник
Базисная терапия бронхиальной астмы — это основа всего лечения при этом заболевании. Бронхиальная астма характеризуется развитием хронического воспаления в бронхолегочной системе, которое вовлекает в процесс эозинофилы и тучные клетки.
В том случае, когда пациент предрасположен к негативной симптоматике, возможно развитие обструкции дыхательных путей, которая достаточно часто бывает обратимой в результате медикаментозной терапии или спонтанно. Это может сопровождаться гиперреактивностью дыхательной системы по отношению к внутренним и внешним проявлениям.
Как правило, для проведения основных терапевтических мероприятий используются препараты, которые пациенту необходимо принимать ежедневно для снятия воспалительного бронхиального процесса и расширения бронхиальных просветов.
Тактика контроля и проведение мониторинга заболевания предусматривает выполнение следующих задач, которые позволяют объективно оценить степень тяжести астмы. Наиболее важными задачами являются:
- оценка состояния бронхолегочной функциональности;
- контролирование нарастающей симптоматики;
- предотвращение возможных побочных проявлений при лечении астмы;
- снижение и предотвращение смертности от астматического приступа;
- обучение больного правилам оказания самопомощи в экстренных случаях;
- контролирование провоцирующих факторов, а также предупреждение контактов, являющихся пусковыми механизмами развития астматического приступа;
- выбор необходимой лечебной терапии во время обострения астматического приступа и в стадии ремиссии;
- кроме того, немаловажное значение отводится тщательному наблюдению за поведением пациента и его реакцией на медикаментозное лечение.
Все вышеперечисленные задачи являются основополагающими в терапии астматических заболеваний. Любая форма бронхиальной астмы, за исключением интермиттирующей легкой степени, контролируется с помощью лекарственных средств, чего невозможно добиться при остром развитии бронхоспазма и симптоматики, которая с ним связана.
Противоастматические препараты способны предотвратить воспалительные процессы в бронхах. Они эффективно борются с инфекцией с одновременным контролированием симптоматики. К ним можно отнести:
(Флутиказон, Будесонид, Беклометазон, Триамцинолон, Флунизолид и т.д.)
Терапевтическое действие этих лекарственных средств объясняется, прежде всего, возможность усиления с их помощью выработки β2-адренорецепторов, способных приостановить негативное воздействие аллергенов. Кроме того, кортикостероиды снимают воспалительный процесс и отеки слизистой бронхиальной оболочки с выработкой экссудативного секрета. Отличие этих препаратов от системных заключается в их противовоспалительном эффекте и минимальном количестве побочных проявлений. Препарат дозируется, исходя из тяжести заболевания и общего состояния пациента.
(Метилпреднизолон, Триамцинолон, Преднизолон, Бетаметазон, Дексаметазон и др.)
Эти препараты назначается перорально или инфузионно при осложненном течении заболевания в минимальной дозировке (по предусмотренной схеме), так как они обладают значительными побочными эффектами. Предпочтительно вводить эти лекарственные средства внутривенно. Системные глюкокортикостероиды назначаются при неэффективности остальных способов лечения.
(кислота Кромоглициевая, препараты Недокромил, Интал, а также сложные адреномиметики быстрого воздействия)
Эти вещества обладают специфическим свойством, предотвращающим дегрануляционные процессы тучных клеток, высвобождая гистаминовые вещества. Стабилизаторы обладают способностью к подавлению острых и пролонгированных бронхоспастических ответов на атаку аллергенов. Кроме того, эти препараты уменьшают бронхиальную активность при дыхании в холодное время года, значительно сокращая частоту и продолжительность приступа. Необходимо помнить, что лечение этими средствами должно быть кратковременным, так как они способны вызвать побочные проявления.
Такие препараты значительно снижают необходимость использования β2-адреномиметиков быстрого воздействия. Они относятся к новому поколению противоастматических и противовоспалительных препаратов, применяемых в профилактике развития бронхоспазмов.
Следует учитывать, что основной задачей терапии астмы и тактики ее лечения является контроль и подавление активности воспалительного процесса, что позволяет добиться длительной ремиссии бронхиальной астмы.
Основной целью терапии у детей с бронхиальными заболеваниями является достижение стойкой ремиссии и повышения качества жизни.
Применение базовой терапии определяется следующими критериями:
- частота бронхиальной симптоматики (менее 2 раз в течение недели);
- частота ночных приступов;
- ограничение ежедневной активности;
- необходимость в применении экстренного лечения;
- возможность обострений;
- нормализация внешней дыхательной деятельности.
Фармакотерапия является неотъемлемой частью при лечении бронхиальных заболеваний у детей. Существенного прогресса при лечении астматических заболеваний у детей достигается при использовании базисных препаратов, предназначенных для снятия воспалительного процесса в бронхолегочной системе.
Следует отметить, что противовоспалительные препараты, применяемые в рамках базисной терапии должны использоваться не только при обострении заболевания, но и во время ремиссии в качестве профилактики обострения, что доказывает необходимость длительного лечения.
Оказание неотложной помощи во время легкого астматического приступа назначаются дозирующие ингаляционные препараты (Беротек H, Сальбутамол и т.д.). Эти лекарственные средства лучше всего подходят для детей среднего и старшего возраста при неэффективности других бронхолитиков.
Для младшей возрастной группы рекомендуется применение Атровента или Беродуала. Эти аэрозоли обладают высокой степенью безопасности и могут использоваться во время ночного приступа астмы.
У детей раннего возраста рекомендуется использование дозированных ингаляторов со спейсером или небулайзера. При неэффективности подобранной дозировки лекарственного средства рекомендуется комбинировать бронхолитики с β2-агонистами, а также повысить дозу ИГКС после согласования с лечащим врачом.
В зависимости от степени тяжести астмы для детей от года может назначаться Флутиказона пропионат в ингаляциях не менее 2 раз в течение суток. При легком течении заболевания базовая терапия должна проводиться каждых 4-7 часов на протяжении 1-2 суток.
При этой степени бронхиальной астмы у детей, предпочтительно назначать комбинированные бронхоспазмолитики в аэрозолях (Беродуал). При невозможности ингаляционной терапии рекомендуется в/в введение 2,4% раствора Эуфиллина, разведенного изотоническим раствором Хлорида натрия (5 мг на 1 кг. массы тела ребенка).
Важно! Внутримышечное, ингаляционное и ректальное (свечи) введение Эуфиллина у детей при этой стадии заболевания не используется!
После оценки состояния ребенка (спустя 20 минут) принимается решение о проведении терапии стартовыми бронхоспазмолитиками через каждых 4 часа с постепенным переводом пациента на датирующиеся аэрозоли и бронхолитики пролонгированного воздействия.
Далее базисная противовоспалительная терапия у детей продолжается с использованием Ингакорта, Недокромила натрия, Беклометазона, Кромогликата натрия и Будесонида с постепенным увеличением дозировки в 2 раза в течение недели. Кроме того, рекомендуется использовать противовоспалительный бронхолитик Дитек.
При крайне тяжелой степени развития бронхиальной астмы необходима срочная госпитализация ребенка в отделение интенсивной терапии с дальнейшим проведением экстренной терапии в условиях стационара. На сегодняшний день общепринятым для лечения является «ступенчатый» подход, когда снижение или увеличение объемов терапевтического вмешательства зависит от выраженности симптоматики заболевания.
Немаловажное значение имеет непосредственный контакт с астматиком. Положительное влияние отмечено, когда помимо специфической терапии бронхиальной астмы, пациент обладает дополнительной информацией об этиологии своего заболевания, механизме ее развития и возможных осложнениях.
Для этого рекомендуется проводить небольшие беседы с пациентом, объясняя суть проводимых манипуляций и положительный эффект от их применения. Это позволяет эмоционально настроить его на позитивное отношение к лечению, что немаловажно для получения хорошего результата.
Такой подход при лечении бронхолегочных заболеваний очень важен для родителей детей, страдающих от астмы, так как малыши не могут самостоятельно принимать необходимые решения. Помочь им может только взрослый, который должен знать, как успокоить ребенка и научить его самостоятельно пользоваться ингалятором в экстренных случаях.
источник
Качество жизни людей, болеющих бронхиальной астмой – желает лучшего! Но правильно подобранная терапия поможет существенно облегчить состояние больного, снизить частоту и интенсивность обострений. Неотъемлемой частью лечения считаются препараты при бронхиальной астме, механизм действия которых поможет не только купировать астматический приступ, но и уменьшить риск его развития. В настоящий момент достигнуты большие успехи в лечении данного заболевания. Еще несколько лет тому, терапия бронхиальной астмы состояла только из купирования приступов, но сейчас благодаря базисному лечению, можно держать болезнь под контролем.
Фармакологическая промышленность предлагает достаточно большой ассортимент препаратов для лечения бронхиальной астмы, но выбор любого лекарства всегда остается за лечащим врачом. В последние несколько лет среди врачей все чаще используется ступенчатый подход к терапии бронхиальной астмы, который состоит из индивидуального назначения препаратов в зависимости от стадии болезни, интенсивности приступов. Основной целью такого лечения считается – контроль болезни при помощи определенного лекарства. Доза препаратов может увеличиваться (ступень вверх) или снижаться (ступень вниз). Медикаментозное лечение бронхиальной астмы определяется лечащим врачом индивидуально для каждого пациента, исходя из клинических признаков, частоты и тяжести приступов.
Все лекарства от бронхиальной астмы разделяют на два основных вида: препараты неотложной помощи (бронхолитики) при приступе (симптоматические) или лекарства для контроля болезни (плановая базисная терапия).
Симптоматическая терапия включает использование препаратов, позволяющих купировать приступы бронхиальной астмы: удушье, отдышка, сухой кашель, свистящие хрипы. В острый период используют препараты из группы бета-2-агонисты быстрого действия (бронхолитики), которые обладают способностью облегчать состояние больного в период приступа. Такие лекарства действуют практически сразу, выпускаются в форме карманного дозированного ингалятора, который всегда должен присутствовать при человеке: Сальбутамол, Вентолин и другие. При непереносимости препаратов бета-2-агонисты, больному могут назначаться холинолитики (Атровент), которые действуют более медленно, но также дают хорошие результаты в купировании астматического приступа.
Базисная терапия состоит из приема лекарств, механизм действие которых направлен на то, чтоб лечить бронхиальную астму, предотвращать развитие острых периодов, улучшать качество жизни человека. Базисные препараты предназначены для ежедневного приема. Их применение позволяет уменьшать отек бронхов, снимать воспалительный процесс в дыхательных путях, уменьшать чувствительность к некоторым аллергенам. К таким лекарствам относятся кортикостероидные, антигистаминные, муколитические, антилейкотриеновые лекарства. При тяжелых формах болезни, врач может назначать препараты из группы теофиллинов или кромонов (негормональные), но такие средства не назначаются детям, поскольку имеют много противопоказаний.
Лекарствами первой помощи при астме считаются бронхолитики, которые обладают способностью снимать спазм бронхов, отдышку, приступы удушья и другие симптомы.
Бронхолитики часто называют бронходилататорами, которые бывают 3-х видов:
Препараты из группы β2-агонистов разделяют на лекарства короткого и длительного действия. К первому типу относятся такие лекарства как Сальбутамол, Беротек, Фенотерол, Вентолин. К лекарствам длительного действия — Сальметерол, Формотерол.
При приступах астмы предпочтение отдается препаратам для ингаляционного введения, поскольку они позволяют быстро облегчить состояние больного, купировать острый приступ.
Холинолитики – лекарства для купирования астматических приступов. Используются в тех случаях, когда пациент плохо переносит бета-2-агонисты – Тровентол, Атровент, Атропин, Платифиллин, Беллоид, которые также выпускаются в форме дозированного аэрозоля местного действия или ампул для инъекций.
При тяжелых формах назначаются препараты первой помощи включают прием системных гормонов, которые вводят внутривенно, внутримышечно или перорально: Преднизолон, Дексаметазон и другие.
Важно понимать, что все препараты, используемые для купирования астматического приступа, не лечат болезнь, а только на время снимают ее острые симптомы.
Принцип действия базисной терапии заключается в приеме лекарств, позволяющих нейтрализовать воспалительные процессы в дыхательных путях, снизить отек в слизистой бронхов, подавить аллергические реакции.
Известно, что бронхиальная астма чаще всего имеет аллергическое происхождение, поэтому прием противоаллергических препаратов является неотъемлемой частью лечебной терапии. В основном врач назначает препараты нового поколения, которые действуют в течение 24 часов. Такие средства обладают способностью подавлять выброс гистамина, блокировать повышенную чувствительность к аллергенам: Эриус, Цитрин, Кларитин, Эдем и другие, которые выпускаются в форме таблеток для взрослых или в виде капель, сиропа для детей. Длительность приема антыгистаминов может занять от несколько дней, до нескольких недель. Доза любого средства устанавливается индивидуально для каждого пациента, в соответствии с возрастом, стадией болезни и другими особенностями организма.
Препараты из группы кортикостероидов применяются в лечении средней и тяжелой стадии бронхиальной астмы. Такие лекарства снижают обструкцию бронхов, отдышку, могут использоваться при купировании приступа. Кортикостероиды относятся к гормонам, они имеют достаточно много противопоказаний, поэтому могут назначаться только врачом. К кортикостероидным лекарствам относится Преднизолон, Гидрокортизон, Дексаметазон и другие. Выпускаются в нескольких формах: ампулы для инъекций, таблетки, раствор для ингаляций.
Данная группа лекарств предназначена для устранения бронхоспазма, который вызван воспалительными процессами в слизистой оболочке дыхательных путей. В основном такие средства предназначены для бронхиальной астмы, которая проявилась на фоне вирусного или инфекционного заболевания. Антилейкотриеновые лекарства предназначены для длительного приема, дополняют основное лечение: Зилеутон, Зафирлукаст, Монтелукаст.
Группа лекарственных средств в составе которых содержится кромоновая кислота, обладающая противоастматическим действием. Лекарства на основе данного вещества снижают выработку тучных клеток, тем самым устраняют бронхоспазм. В период обострения такие средства не используют, только в составе базисной терапии: Кетопрофен, Кетотифен, Интал и другие.
Препараты с мощным противовоспалительным действием, которые уменьшают отек слизистых бронхов, стимулирую отхождение мокроты, снимают воспаление. Выпускаются такие лекарства в разных фармакологических формах – аэрозоли, небулы для небулайзера, таблетки. Любое средство из данной группы лекарств имеет множество противопоказаний и побочных действий, поэтому может использоваться только по назначению врача: Ингакорт, Бекломент, Бекотид, Пульмикорт. Принимаются противовоспалительные средства в качестве профилактики астматических приступов и обострений в течение длительного времени.
Действие лекарств из этой группы направлено на расширение бронхов. Эффект от использования длится в течение 12 часов. Предназначаются такие лекарства для длительного использования, поскольку результат от их использования будет заметный не сразу, а спустя время: Сальтос, Спиропент, Форадил.
Базисная терапия рассчитана на длительное время. Некоторые лекарства больной вынужден принимать в течение всей жизни. В процессе приема любого средства очень важно соблюдать рекомендуемые дозы, не отменять самостоятельно препарат или не назначать себе новый без консультации врача. При правильно подобранной терапии, бронхиальную астму можно держать под контролем.
В период обострения бронхиальной астмы врачи часто назначают препараты для купирования отдельных симптомов. Основу симптоматического лечения занимают отхаркивающие препараты, прием которых позволит очистить дыхательные пути от скопившейся слизи, нормализовать дыхание, уменьшить отдышку. Чаще всего в терапии бронхиальной астмы используют препараты амброксола – Лазолван, Амбробене, Амброксол, Муколван и другие. Выпускаются такие средства в разных формах, включая раствор для ингаляций.
Обострение бронхиальной астмы часто происходит на фоне вирусных или бактериальных инфекций, поэтому не исключено что в такой период врач назначит прием противовирусных или антимикробных препаратов. Прием антибиотиков в некотором роде поможет ускорить период выздоровления, подавить жизнедеятельность патогенных микробов. Астматикам не рекомендуется использовать препараты пенициллинов или сульфаниламидов, поскольку они могут усилить симптомы болезни, усугубить состояние больного. Предпочтение отдается лекарствам из группы цефалоспоринов, макролидов, фторхинолонов. Прием любого антибиотика или противовирусного лекарства нужно согласовать с врачом.
При частых обострениях бронхиальной астмы врачи рекомендуют следить за состоянием иммунной системы, правильно питаться, вести здоровый образ жизни, а также периодически проходить обследование, вести контроль болезни. Помимо лекарств от астмы, очень важно определить причину, исключить любой этиологический фактор, который может вызвать обострение болезни.
Современные методы лечения бронхиальной астмы позволяют снижать частоту приступов, улучшать качество жизни. Конечно полностью вылечить данный недуг невозможно, но, если человек будет соблюдать все рекомендации врача, принимать все назначаемые ему лекарства, прогноз болезни улучшиться в несколько раз.
источник
Бронхиальная астма – это хроническое воспаление легочных путей. При бронхиальном спазме, вызванном аллергической реакцией, появляется одышка, свистящие хрипы, кашель и неприятное ощущение тяжести в грудной клетке.
Воспалительный процесс в бронхах вызывает скопление слизи в тканях. Из-за большого скопления мокроты формируются внутренние отеки. Когда стенки бронхов отекают, сужаются их просветы, возникает бронхиальная обструкция, в результате которой резко сбивается дыхание.
Приступы астмы у взрослых сопровождаются судорожным кашлем, хрипом, сипящей одышкой и ощущением тянущего давления в груди. При этом никаких простудных заболеваний не наблюдается.
Астма распространенное явление у детей (больше у мальчиков, из-за особенностей строения бронхиальных просветов). А вот в более зрелом возрасте, проблемы с бронхами чаще диагностируют у женщин.
Спровоцировать приступ астмы способно любое явление аллергического характера: пыль, сырость, пыльца растений, лекарства, выхлопы автомобилей, дым сигарет, запахи чистящих средств, химические пары с промышленных предприятий.
Причиной астмы могут быть внутренние нарушения: ослабление иммунной системы, болезни щитовидной железы, ангина, туберкулез, фарингит, трахеит, ОРЗ и обычные стрессы.
Помимо аллергических факторов приступ может развиться из-за несоблюдения рационального питания, лишнего веса, частого использования вредных пищевых добавок, нутритивных аллергенов или аллергенных средств по уходу за кожей. Немалое значение играет наследственность и сбои нервной системы. Если у родственников имеется заболевание, то в 30% случаев болезнь передастся по наследству ребенку (атопическая бронхиальная астма).
Основной симптом бронхиальной астмы – кратковременная нехватка воздуха в ночные часы или ранним утром. При первичном приступе не стоит рисковать, как можно скорее вызовите скорую помощь.
Признаки бронхиальной астмы:
- дыхание становится хриплым, свистящим;
- появляется тяжелая одышка (словно после бега на длинную дистанцию);
- чтобы сделать полноценный вдох грудью, приходится сильно напрягаться;
- приступы удушья возникают, как только человек ложится в постель (ортопноэ);
- кожа покрывается аллергической сыпью (крапивница).
В целом состояние здоровья ухудшается: нарушается сердцебиение (до 90 ударов в минуту, на момент приступа до 130 ударов), мучают периодические головные боли, ломит область грудной клетки (нижнюю часть).
Заболевание бывает экзогенным (вдыхание аллергенов), эндогенным (холод, стрессы, физическое перенапряжение или простудные заболевания), смешанным (когда присутствуют все факторы). Эозинофилы – подвиды гранулоцитарных лейкоцитов, делают мокроту вязкой, трудноотделяемой.
Степени бронхиальной астмы:
- интермиттирующая – дневные приступы редкие (1-2 раза в неделю), ночные 1-2 раза в 30 дней;
- лёгкая форма – один раз в 7 дней, по ночам 1-2 приступа. Наблюдаются нарушения сна, общая слабость и апатия;
- тяжёлая форма – приступы удушья каждый день, ночные за 7 суток по несколько раз.
Если при атопической форме астма передается по наследству, то рефлюкс-индуцированную астму вызывают выбросы желудочного сока в пищевод. Выбросы одновременно могут спровоцировать развитие пневмонии, бронхита или фиброза легких.
Приступы аспириновой астмы могут случиться из-за лечения нестероидными противовоспалительными препаратами или таблетками аспирина.
Иногда удушье возникает из-за сильного кашля или активной работы на улице (без перерыва 15-20 минут, особенно на морозе).
Чтобы определить функцию внешнего дыхания, используют спирометрию (можно применять после 5-летнего возраста).
При помощи специального прибора проводят форсированную емкость лёгких и пикфлоуметрию (определяют скорость выдоха). Прибором можно пользоваться в домашних условиях. Высокая вариабельность на датчике говорит о тяжело контролируемых приступах.
Чтобы определить форму заболевания, пульмонолог сверяет показатели физикального обследования и результаты пикфлоуметрического прибора. На наличие эозинофилов проверяют полученные анализы бронхиального секрета, мокроты и крови.
Одновременно проводят забор дыхательных проб с бронходилятаторами и берут пробу на определение аллергического статуса. При подозрении на гастроэзофагеальный рефлюкс больного отправляют на дополнительное обследование. Для исключения пневмонии или бронхита проводят рентгенографию.
При лёгком и среднем течении заболевания назначают курс гормональных, глюкокортикостероидных препаратов («Аколат», «Буденит», «Ингакорт», «Асманекс»). Гормоны останавливают развитие астмы, сокращают приступы ремиссии, уменьшают миграцию эозинофильных клеток в системе бронхов и снижают патологические процессы в бронхиальных просветах.
Тяжелые формы астмы, хронический бронхит или аспириновая астма, поддаются лечению антагонистами лейкотриеновых рецепторов. Лейкотриены блокируют клетки, которые стремятся проникнуть в бронхи, снимают отеки, уменьшают выработку слизистого секрета. «Монтелукаст», «Пранлукаст» сочетается с глюкокортикостероидными препаратами.
При лёгкой и интермиттирующей форме назначают кромоны «Интал», «Тайлед».
Средняя, тяжёлая и аллергическая форма лечится с помощью моноклональных антител (блокирование клеток). Лечение противопоказано детям и подросткам до 12 лет и при обострениях астмы. Назначают«Интерлейкин 13», «Бенрализумаб», «Меполизумаб».
Экзогенная форма поддается воздействию аллергенспецифической иммунотерапии. Лечение подходит для детей 5-летнего возраста и до 50-ти лет включительно. Аллергены вводят принудительно, каждый раз увеличивая дозу и вырабатывая привыкание иммунной системы к возбудителям.
Для снятия приступов и обострения назначаются бронхолитики длительного и короткого действия «Вентолин», «Бриканил», «Беротек» – короткого, а «Серевент», «Форадил» – длительного действия (при осложнениях диагностированы редкие смертельные случаи). Чтобы избежать риска, лучше выбирать препараты с содержанием формотерола.
Ксантины «Эуфиллин», «Теофиллин» используют, если под рукой нет других средств, а приступ (в ночное время) нужно быстро остановить.
Популярные средства для отхождения мокроты: «Беродуал», «Амброксол», «Гвайфенезин». Антибиотики «Тетрациклин», «Пенициллин», Эритромицин» подключают, если приступы протекают одновременно с развитием бронхита, пневмонии, трахеита.
Солевые пещеры (спелеотерапия, климатерапия). Умеренная влажность и температура воздуха в солевой пещере благоприятно влияют на дыхательную систему, разжижают мокроту, понижают кровяное давление.
Длительность одной процедуры – 1-2 часа каждый день в течение месяца. Подобный метод лечения противопоказан при гипертонии и тяжелом течении астмы.
Важно следить за питанием и на время лечения придерживаться специальной диеты. Исключите из рациона жирные продукты, рыбу (морепродукты), свинину, горох, куриные яйца, острые соусы, цитрусовые. Не рекомендуется кушать сдобу, шоколад, алкогольные напитки, клубнику, мёд, помидоры (свежие и соленые). Уменьшите потребление соли, сахара, молока, кисломолочных продуктов.
Продукты, которые рекомендуются: отварная куриная грудка, зерновые каши с добавлением сливочного масла, куриные супы на слабом бульоне, колбаса «Докторская» или сосиски (немного), фрукты, овощи, натуральный кофе, минеральная вода.
Делите пищу на маленькие порции, используйте пароварку, чтобы сохранить в продуктах максимум витаминов. Откажитесь от курения, спиртных напитков, избегайте затяжных депрессий и посещения загазованных, промышленных районов.
К народным методам лечения можно прибегать только после консультации с врачом. Методы не являются основными, и используются в целях профилактики.
Метод Батмангхелиджа
Возможно, работает эффект плацебо, но лечение водой оказывает хороший лечебный эффект. Необходимо выпивать два стакана воды за 30 минут до еды и один стакан (250 мл) после приема пищи, спустя 1,5-2 часа.
Положите под язык несколько кристалликов обычной поваренной или морской соли (для уравновешивания микроэлементов). Если не хотите держать соль под языком, ее можно растворить в воде (0,5 ч.л. на 2 л). Не следует пить напитки, которые провоцируют обезвоживание организма (кофе, алкоголь).
Овес при астме
Промойте под проточной водой 250 г овсяных зёрен. Налейте в кастрюлю 0,5 л воды и 2 л молока. После закипания добавьте в разбавленное молоко зёрна и варите отвар на медленном огне не менее 2-х часов (обязательно под закрытой крышкой).
В стакан готового овсяного отвара положите 1 ч.л. гречишного мёда и ложку сливочного масла. Размешайте средство и выпейте за один раз. Лучше всего готовить лекарство по утрам. Отвар можно хранить в холодильнике.
источник