Значение дыхания для человека переоценить невозможно. Мы можем не есть и не спать сутками, некоторое время оставаться без воды, но оставаться без воздуха человек способен лишь несколько минут. Мы дышим, не задумываясь, «как дышится». Между тем, наше дыхание зависит от множества факторов: от состояния окружающей среды, любых неблагоприятных внешних воздействий или каких-либо повреждений.
Дыхание представляет собой непрерывный биологический процесс, в результате которого происходит газообмен между организмом и внешней средой. Клетки организма нуждаются в постоянной энергии, источником которой являются продукты процессов окисления и распада органических соединений. Кислород участвует во всех этих процессах, и клетки организма постоянно нуждаются в его притоке. Из окружающего нас воздуха в организм кислород может проникнуть сквозь кожу, но лишь в небольших количествах, совершенно недостаточных для поддержания жизни. Основное его поступление в организм обеспечивает дыхательная система. С помощью дыхательной системы осуществляется также выведение углекислого газа – продукта дыхания. Транспорт газов и других необходимых организму веществ осуществляется с помощью кровеносной системы. Функция дыхательной системы сводится лишь к тому, чтобы снабжать кровь достаточным количеством кислорода и удалять из нее углекислый газ.
Дыхательная система человека состоит из тканей и органов, обеспечивающих легочную вентиляцию и легочное дыхание. В строении системы можно выделить основные элементы — воздухоносные пути и легкие, и вспомогательные — элементы костно-мышечной системы. К воздухоносным путям относятся: нос, полость носа, носоглотка, гортань, трахея, бронхи и бронхиолы. Легкие состоят из бронхиол и альвеолярных мешочков, а также из артерий, капилляров и вен легочного круга кровообращения. К элементам костно-мышечной системы, связанным с дыханием, относятся ребра, межреберные мышцы, диафрагма и вспомогательные дыхательные мышцы.
Наиболее часто встречаемыми в медицинской практике воспалительными заболеваниями дыхательной системы являются воспаление бронхов — бронхит, бронхиальная астма и воспаление легких — пневмония.
Различают острый и хронический бронхиты. Острый бронхит развивается обычно вместе с другими признаками острого воспаления верхних дыхательных путей, воспаление как бы спускается вниз от верхних дыхательных путей к бронхам. Основной признак острого бронхита — кашель; сначала сухой, затем с небольшим количеством мокроты. Врач во время осмотра определяет рассеянные сухие свистящие хрипы с обеих сторон.
Хронический бронхит — это хроническое воспалительное заболевание бронхов. Оно течет в течение месяцев и лет, периодически, то обостряется, то затихает. В настоящее время несомненным признается значение трех факторов риска хронического бронхита: курение, полютанты (повышенное содержание пыли, газов во вдыхаемом воздухе) и врожденная недостаточность особого белка альфа-1-антитрипсина. Инфекционный фактор — вирусы, бактерии является причиной обострения заболевания. Основные признаки хронического бронхита — кашель, выделение мокроты, частые простудные заболевания.
Обследование больных хроническим бронхитом включает рентгенографию грудной клетки и исследование функции дыхания с помощью современных компьютеризированных приборов. Рентгенологическое исследование необходимо, главным образом, для исключения других заболеваний дыхательной системы — воспаления легких, опухолей. При исследовании функции легких выявляются признаки бронхиальной обструкции, устанавливается степень тяжести этих нарушений.
Хронический бронхит при длительном течении закономерно приводит к развитию серьезных осложнений — эмфиземе легких, дыхательной недостаточности, своеобразному поражению сердца, бронхиальной астме.
Важнейшим условием для успешного лечения больных хроническим бронхитом является отказ от курения. Это сделать никогда не поздно, но лучше раньше, до развития осложнений хронического бронхита. Во время обострения воспалительного процесса в бронхах назначаются антибиотики и другие противомикробные средства. Назначаются также бронхорасширяющие и отхаркивающие препараты. В период затихания процесса особенно эффективно санаторно-курортное лечение, массаж, лечебная физкультура.
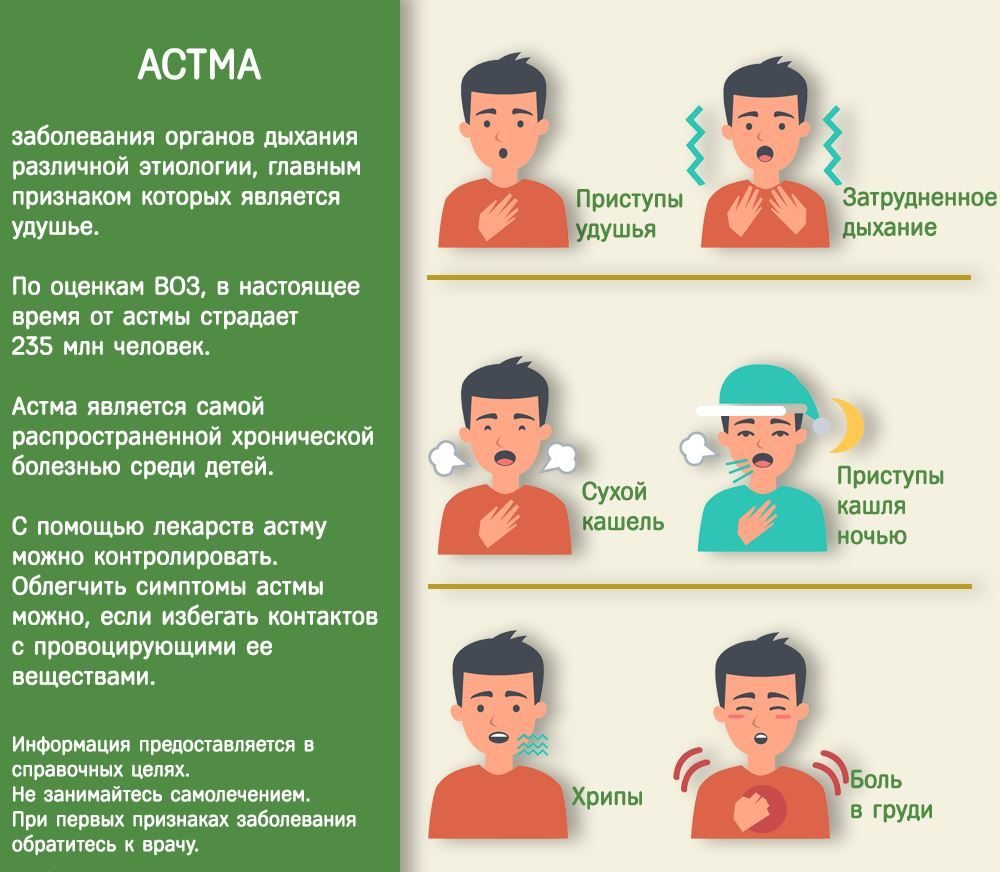
Бронхиальная астма — хроническое заболевание, проявляющееся периодически возникающими приступами выраженного затруднения дыхания (удушья). Современная наука рассматривает астму как своеобразный воспалительный процесс, который приводит к возникновению обструкции бронхов — сужению их просвета вследствие ряда механизмов:
- спазма мелких бронхов;
- отека слизистой бронхов;
- повышенного выделения жидкости железами бронхов;
- повышенной вязкости мокроты в бронхах.
Для развития астмы большое значение имеют два фактора:
Оба эти фактора обусловлены наследственными механизмами.
Приступ бронхиальной астмы имеет типичные признаки. Он начинается внезапно или с появления сухого мучительного кашля, иногда ему предшествует ощущение першения в носу, за грудиной. Быстро развивается удушье, больной делает короткий вдох и далее практически без паузы продолжительный выдох (затруднен выдох). Во время выдоха на расстоянии слышны сухие свистящие хрипы (свистящее дыхание). Врач выслушивает такие хрипы при обследовании больного. Приступ заканчивается самостоятельно или, чаще, под влиянием бронхорасширяющих средств. Исчезает удушье, дыхание становится более свободным, начинает отходить мокрота. Уменьшается число сухих хрипов в легких, постепенно они совсем исчезают.
Длительно протекающая и недостаточно леченая астма может давать серьезные осложнения. Их можно разделить на легочные и внелегочные, нередко они комбинируются. К легочным осложнениям относятся хронический бронхит, эмфизема легких, хроническая дыхательная недостаточность. Внелегочные осложнения — поражение сердца, хроническая сердечная недостаточность.
Лечение бронхиальной астмы — трудная задача, она требует активного участия больных, для которых создаются специальные «школы», где под руководством врачей и сестер пациенты обучаются правильному образу жизни, порядку применения медикаментозных средств.
По мере возможности необходимо устранить факторы риска заболевания: аллергенов, вызывающих приступы; отказаться от приема нестероидных противовоспалительных средств (аспирин, препараты для лечения боли, болезней суставов); иногда помогает смена климата, смена места работы.
Пневмония — это воспалительный процесс в легочных альвеолах, примыкающих к ним мельчайших бронхов, микрососудов. Вызывается пневмония чаще всего бактериями — пневмококками, стрептококками, стафилококками. Более редкие возбудители — легионелла, клебсиела, кишечная палочка, микоплазма. Пневмонии могут также вызываться вирусами, но и здесь вторично в воспалении принимают участие бактерии.
Пневмония чаще возникает у людей, перенесших респираторную вирусную инфекцию, курильщиков, злоупотребляющих алкоголем, пожилых и стариков, на фоне хронических заболеваний внутренних органов. Отдельно выделяют пневмонии, возникающие у тяжелых послеоперационных больных в больницах.
По распространенности процесса пневмонии бывает долевыми и сегментарными, когда очаги воспаления большие, и мелкоочаговые с множественными небольшого размера очагами воспаления. Они отличаются по выраженности признаков, тяжести течения, а также от того, какой возбудитель привел к воспалению легких. Точно установить распространенность процесса помогает рентгенологическое исследование легких.
Начало заболевания при крупноочаговой пневмонии острое. Возникает озноб, головные боли, сильная слабость, сухой кашель, боли в грудной клетке при дыхании, одышка. Значительно повышается температура и держится на высоких цифрах, если болезнь не лечить, 7-8 дней. При кашле вначале начинает выделяться мокрота с прожилками крови. Постепенно количество ее увеличивается, она приобретает характер гнойной. Врач при выслушивании легких определяет измененное бронхиальное дыхание. При исследовании крови выявляются увеличение числа лейкоцитов, ускорение СОЭ. Рентгенологически определяется массивное затенение в легких, соответствующее доле или сегменту.
Для очаговой пневмонии характерно более легкое течение. Начало заболевания может быть острым или более медленным, постепенным. Нередко больные указывают, что до появления первых признаков заболевания они перенесли ОРЗ, был кашель, кратковременное повышение температуры. Есть кашель со слизисто-гнойной мокротой, могут быть боли в грудной клетке при дыхании, одышка. При исследовании крови может быть умеренное увеличение числа лейкоцитов, ускорение СОЭ. Рентгенологически определяются большей или меньшей величины очаги затенения, но значительно меньших размеров, чем при крупноочаговой пневмонии.
При тяжёлой форме пневмонии с высокой температурой, сильным кашлем, одышкой, болями в груди необходима госпитализация. Обычно начинают лечение с инъекций пенициллина, а далее в зависимости от эффективности или неэффективности лечения, меняют антибактериальные средства. Водятся также обезболивающие средства, назначается кислород. Больные с более легкими формами воспаления легких могут лечиться дома, антибактериальные средства назначаются внутрь. Помимо антибактериальных средств хороший вспомогательный эффект, особенно на заключительных этапах лечения, оказывает массаж грудной клетки, лечебная физкультура. Лечить больных пневмонией необходимо энергично, добиваясь нормализации картины крови и, самое главное, до исчезновения рентгенологических признаков воспаления.
источник
Бронхиальная астма представляет собой хроническое заболевание, которое сопровождается обострениями и ремиссиями. Но в ряде случаев на него наслаиваются другие нарушения в дыхательной системе, например, пневмония. Почему возникает воспаление легких при астме, как протекает и чем лечится – это довольно актуальные вопросы. Они волнуют и пациентов, уже столкнувшихся ранее с подобной проблемой, и желающих от нее оградиться.
Известно, что бронхиальная астма является патологией воспалительно-аллергического происхождения. Она характеризуется обструкцией дыхательных путей, возникающей из-за отека, гиперсекреции слизи и спазма гладкой мускулатуры. Во-первых, осложнением астмы может стать эозинофильная пневмония, имеющая сходные механизмы развития. Она развивается при чрезмерной реакции клеток на внешние раздражители.
Во-вторых, само обострение часто провоцируется вирусами и бактериями, проникающими со вдыхаемым воздухом. А они, в свою очередь, могут инициировать воспаление легочной ткани. В-третьих, длительное течение астмы нередко приводит к дыхательной и сердечно-сосудистой недостаточности, что создает благоприятные условия для проникновения и развития микробов. Кроме того, нельзя исключать и другие состояния, сопутствующие основной патологии и повышающие риск пневмонии при астме:
- Сахарного диабета.
- Иммунодефицитов.
- Алиментарного истощения.
- Злоупотребления алкоголем и курением.
Указанные факторы снижают локальную реактивность бронхиального эпителия и ослабляют защитные силы организма. Поэтому возбудители могут более активно размножаться в дыхательных путях, приводя к пневмонии.
У астматиков существуют дополнительные факторы, способствующие пневмонии, поэтому воспаление легких у них развивается чаще.
Клиническая картина складывается из совокупности симптомов, характерных для обоих заболеваний. Когда бронхиальная астма обостряется, возникает типичный приступ удушья. Он сопровождается следующими признаками:
- Удлиненным выдохом.
- Свистящим дыханием.
- Кашлем с отхождением густой стекловидной мокроты.
- Дистанционными хрипами.
- Вынужденным положением (ортопноэ).
Когда на указанные симптомы наслаивается пневмония, состояние пациентов ухудшается. Воспаление легких при бронхиальной астме сопровождается локальными и системными изменениями. При бактериальном процессе кашель приобретает несколько иной характер – с выделением желто-зеленой мокроты, а крупозная пневмония придает ей «ржавый» оттенок. Наблюдаются и другие нарушения:
- Одышка смешанного характера.
- Боли в грудной клетке.
- Лихорадка.
- Интоксикация.
Это типичные признаки воспалительного процесса в легких, однако при эозинофильной пневмонии, в отличие от бактериальной, не будет болей в груди (поскольку плевра в процесс не вовлекается). Хроническое воспаление сопровождается затяжной симптоматикой, исхуданием. В легких при воспалении на фоне ослабленного дыхания определяются сухие и влажные хрипы, перкуторный звук над очагом инфильтрации притуплен.
Пневмония, осложняющая бронхиальную астму, сопровождается наслоением воспалительных симптомов на признаки обструкции.
В состоянии бронхов и легочной ткани помогут разобраться дополнительные исследования. После врачебного осмотра назначается ряд лабораторных и инструментальных процедур, уточняющих характер патологии:
Последнее исследование является ключевым в диагностике пневмонии. Эозинофильные инфильтраты выглядят как ограниченные тени неравномерной структуры, с размытыми краями. Многоочаговая пневмония сопровождается образованием рассеянных участков затемнения, расположенных в базальных отделах легких.
Инфильтрацию необходимо отличать от ателектаза, туберкулеза и синобронхопульмонального синдрома. Тени могут сохраняться достаточно долго – даже в период регресса пневмонии. Далее рентгенологическая картина характеризуется остаточными изменениями в виде усиления легочного рисунка и расширения корней.
Терапевтическая тактика определяется в индивидуальном порядке – с учетом тяжести состояния, выделенного возбудителя, степени обструкции дыхательных путей. Пациентам необходимо продолжать принимать базисные препараты от астмы:
- Бронхолитики.
- Топические кортикостероиды.
- Ингибиторы лейкотриенов.
- Кромоны.
На этом фоне следует проводить специфическую терапию пневмонии, используя антибиотики или противовирусные средства. Улучшить отхождение воспалительной мокроты помогут муколитики и отхаркивающие препараты, а иммуномодуляторы и витамины усилят сопротивляемость организма к инфекциям. При этом следует учитывать вероятные межлекарственные взаимодействия и эффекты некоторых медикаментов в отношении бронхиальной проводимости.
Пневмонию при бронхиальной астме лечат по стандартным схемам, учитывая течение основной патологии и особенности организма.
Одним из осложнений бронхиальной астмы может стать пневмония. Воспаление легких у этой категории пациентов возникает чаще, поскольку дыхательная система становится более чувствительной к микробным раздражителям. Все это требует своевременной диагностики и качественного лечения, ведь в противном случае респираторные нарушения станут намного серьезнее.
источник
Бронхит – это воспалительное заболевание, которое развивается вследствие бактериальной, вирусной, грибковой и прочей инфекции в бронхиальном дереве и сопровождается общей интоксикацией организма, кашлем с наличием мокроты и в некоторых, особо тяжелых случаях, одышкой.
Бронхиальная астма – это хроническое заболевание бронхолегочной системы, которое характеризуется наличием обратимых приступов бронхообструкции (сужение бронхов), возникающих у предрасположенных больных и связанное с действием провоцирующих факторов.
- наследственную предрасположенность;
- физические нагрузки;
- частый прием аспирина у сенсибилизированных больных;
- аллергические реакции, связанные с попаданием аллергенов в бронхи при дыхании, это может быть пыльца, домашняя пыль, химические препараты и пр.
Бронхиальная астма характеризуется приступообразным течением. Тяжесть приступа определяется по специальной классификации:
1 степень – интермиттирующая бронхиальная астма:
Приступы обратимой бронхообструкции возникают редко, около 1 раза в неделю, обострения непродолжительные, обычно не нарушают обычный режим (сон, работа, физическая активность) дня. Симптомы (одышка, мокрота, кашель, хрипы) непродолжительны. Ночные приступы астмы не беспокоят. ОФВ1 (объем форсированного выдоха за 1 секунду) при выполнении спирометрии (метод измерения скоростных потоков воздуха, который попадает и выделяется из легких) – 80% от нормы.
2 ступень – персистирующая бронхиальная астма легкой степени тяжести:
Приступы бронхиальной астмы возникают 1 раз в неделю, но реже 1-го раза в сутки, обострения заболевания непродолжительны, но влияют на трудовую активность, аппетит и сон. Таким больным необходим больничный лист на 3–7 дней. Симптомы заболевания (кашель, мокрота, хрипы) сохраняются после приступа в течение суток. Ночная бронхообструкция возникает около 2-х раз в месяц. ОФВ1 – 80% от нормы.
3 ступень – персистирующая бронхиальная астма средней степени тяжести:
Приступы обратимой бронхообструкции возникают практически каждый день, обострения заболевания продолжительные и резко нарушают трудовую деятельность и режим дня. Таким пациентам необходим больничный лист с продолжительностью не менее 10-ти – 15-ти суток. Симптомы бронхиальной астмы (кашель, мокрота, хрипы, одышка и пр.) сохраняются в течение недели. Ночные приступы случаются чаще 1-го раза в неделю. ОФВ1 – 60 – 80% от нормы.
4 ступень – персистирующая бронхиальная астма тяжелой степени тяжести:
Приступы бронхообструкции ежедневные, обострения заболевания длительны, симптомы (кашель, хрипы, мокрота и пр.) присутствуют постоянно. Такие больные нуждаются в постоянном уходе. Ночные приступы беспокоят 2–3 раза в неделю. ОФВ1 – 60% от нормы.
В зависимости от тяжести приступов бронхиальной астмы назначается лечение бронхита, который часто может возникнуть на фоне сниженного иммунитета при основном заболевании и тем самым ухудшить общее состояние больного.
Лечение заболеваний сводится к таким целям, как:
- Предотвратить бронхообструкцию, возникающую при приступе бронхиальной астмы.
- Уменьшить степень одышки.
- Перевести сухой кашель во влажный.
- Назначить этиотропное лечение для бронхита, чтобы воздействовать на причину заболевания.
К бета-2-агонистам короткого действия относят Сальбутамол (Вентолин), Фенотерол (Беротек, Беротек-Н), Гексопреналин (Гинипрал, Ипрадол), препараты обладают ярко выраженным, но непродолжительным расслабляющим бронхи эффектом, за счет воздействия на клетки гладкомышечной ткани в стенках бронхиального дерева. Лечить бронхит данной группой препаратов нужно непосредственно во время приступа бронхиальной астмы, после нормализации состояния и устранения приступа удушья его не используют. Назначается по 1 дозе (100-200 мг) однократно.
К М-холиноблокаторам короткого действия относят Ипратропия бромид (Атровент, Иправент), Беродуал. Препараты обладают бронхолитическим действием, за счет блокирования ацетилхолина в гладкомышечных клетках, и тем самым расслабляя стенки бронхов. Для лечения бронхита при астме необходимо вдохнуть 2 дозы аэрозоля (40 мкг) однократно.
- Муколитики, для того чтобы выделилась мокрота. Назначают Амброксол по 30 мг 3 раза в сутки на протяжении 10 дней.
- Антибактериальные препараты – защищенные пенициллины, обладают широким спектром действия, который оказывает бактерицидный и бактериостатический эффект (Аугментин) по 1000 мг 2 раза в сутки. Лечение данным препаратом осуществляется на протяжении 7-ми дней.
Терапия при легкой персистирующей форме:
- Бета-2-агонисты короткого действия обладают способностью быстро устранить бронхоспазм, путем расслабления гладкомышечной мускулатуры бронхов. Лечебный эффект происходит на первой минуте приема таких препаратов в виде аэрозоля. Действие сохраняется около 30 минут – 1,5 часа. Сальбутамол (Алопрол, Саламол, Сальбен, Вентолин), Фенотерол (Беротек, Партусистен), Гексопреналин (Гинипрал, Ипрадол) назначаются, чтобы лечить приступ удушья при астме по 2 вдоха (200 мкг – 2 дозы) 1–2 раза в сутки. Лечение осуществляется только при наличии сильной одышки.
- М-холиноблокаторы короткого или длительного действия.
К М-холиноблокаторам короткого действия относят Ипратропия бромид (Антровент-Н, Ипратропиум-натив), Беродуал, которые эффективно, но на короткий период времени расширяют бронхи и нормализуют процессы оксигенации организма. Назначаются по 1–2 вдоха до 6-ти раз в сутки. Лечение данной группой препаратов происходит на протяжении недели.
К М-холиноблокаторам длительного действия относят Тиотропия бромид (Спирива, Респимат), которые обладают бронхорасширяющим действием, но, в отличие от препаратов короткого действия, расширяют бронхи постепенно, но эффект удерживают на протяжении суток. Данная лекарственная группа больше подходит для лечения, нежели для купирования приступа. Назначается по 1 капсуле 2 раза в сутки. Лечить бронхит такими препаратами при бронхиальной астме необходимо 3–5 дней и только после купирования приступа.
- Муколитики: амброксол (Флавамед, Аброл) по 30 мг 3 раза в сутки или Ацетилцистеин по 400 мг 2 раза в сутки в течение 10 дней. Мокрота при таком лечении появляется на 3–4 день приема.
- Антибактериальные препараты – фторхинолоны 2-го поколения (Офлоксацин, Ципрофлоксацин) оказывают бактерицидный эффект в отношении грамотрицательной флоры, что зачастую является причиной возникновения бронхита при астме данной степени. Лечение назначается на 7–10 дней в дозе 200 мг 2 раза в сутки.
Терапия при средней персистирующей форме:
- Бета-2-агонисты короткого и длительного действия.
К бета-2-агонистам короткого действия относят Сальбутамол (Сальгим, Сальтос, Стамло), Фенотерол (Фенотерола-натив, Беротек-Н), Гексопреналин (Гинипрал, Ипрадол) и используются для купирования приступа удушья, степень которого может усугубляться наличием бронхита. Назначается по 200 мкг (2 вдоха) до 6-ти раз в день. Лечение занимает около 7–10 дней.
К бета-2-агонистам длительного действия относят Кленбутерол, Сальметерол (Серевент), Формотерол (Атимос, Форадил). Препараты расширяют бронхи. Эффект длится на протяжении 12-ти часов. Лечить бронхит при астме данной группой препаратов следует в дозе 12 мкг (1 вдох) 2 раза в сутки. Лечение осуществляют на протяжении 7–10 дней.
- М-холиноблокаторы длительного действия — Тиотропия бромид (Спирива) при лечении бронхита используются по 1 капсуле 2 раза в сутки. Длительность приема 10 дней.
- Метилксантины – Теофиллин (Вентакс, Эуфилонг, Теотард), Аминофиллин (Эуфиллин) – препараты, которые быстро и эффективно воздействуют на стенку бронхиального дерева, и устраняют спазм. При данной степени бронхиальной астмы могут назначаться в виде таблеток или внутримышечных инъекций. Лечение бронхита осуществляют 5–10 дней.
- Муколитики: Амброксол по 75 мг 1–2 раза в сутки или Ацетилцистеин по 800 мг 1 раз в сутки до появления мокроты, затем дозу можно уменьшить.
- Антибактериальные препараты из группы макролидов (Кларитромицин, Азитромицин), обладающие бактерицидным действием в отношении внутриклеточных паразитов, которые часто являются причиной возникновения бронхита при средней степени астмы. Назначаются по 500 мг 1 раз в сутки на протяжении 3–7 дней.
Терапия при тяжелой персистирующей форме:
- Бета-2-агонисты короткого и длительного действия.
К бета-2-агонистам короткого действия относят Сальбутамол (Саламол, Волмакс, Вентолин, Цибутол), Фенотерол (Беротек, Партусистен), Гексопреналин (Гинипрал, Ипрадол) назначаются по 2 дозы (2 вдоха) 6 раз в сутки. Лечить бронхит при астме данной степени тяжести такими препаратами необходимо не менее 10-ти дней.
К бета-2-агонистам длительного действия относят Кленбутерол, Сальметерол (Серевент), Формотерол (Оксис, Формотерол-натив). Лечение назначается по 24 мкг (2 дозы) 2 раза в сутки длительно.
- М-холиноблокаторы длительного действия — Тиотропия бромид (Спирива) принимаются постоянно, а на фоне бронхита дозировка и кратность приема может быть увеличена.
- Метилксантины – Теофиллин (Теостат, Тэопек, Диффумал), Аминофиллин (Эуфиллин) назначаются только в виде внутривенных инъекций на протяжении первых 3-х – 5-ти дней.
- Муколитики: Лазолван 1,0 внутримышечно 10 дней.
- Антибактериальые препарты – респираторные фторхинолоны (Лефлок, Локсоф) – антибиотики резерва, назначаются в исключительно тяжелых случаях заболевания по 500 мг 1 раз в сутки или внутривенно капельно 1 раз в сутки.
Физиотерапевтическое, народное лечение или лечение ингаляциями, аромамаслами и даже дыхательная гимнастика могут спровоцировать приступ бронхиальной астмы, так что лучшее лечение такого заболевания, как бронхит, который протекает на фоне астмы, лечить только медикаментозными средствами.
В данной статье предложено только рекомендованное лечение в качестве ознакомления. При возникновении комбинации таких заболеваний следует обратиться к вашему лечащему врачу, который индивидуально подберет нужные препараты и определит дозировку и кратность приема.
источник
Острый бронхит, бронхиальная астма, острое воспаление легких и плевры. Причины, признаки, доврачебная помощь и уход за больными
Острый бронхит это воспалительный процесс в бронхах или бронхиолах, характеризующийся острым течением и диффузным обратимым поражением преимущественно слизистой оболочки. Бронхит по частоте занимает первое место среди заболеваний органов дыхания. Бронхитами страдают преимущественно дети и лица пожилого возраста. Мужчины болеют чаще, чем женщины, что обусловлено большим контактом с профессиональными вредностями и курением.
По течению болезни различают острые и хронические бронхиты.
Этиология. В возникновении острого бронхита большое значение придается вирусной (вирусы гриппа, парагриппа, аденовирусы) и бактериальной инфекции (пневмококки, стрептококки, золотой стафилококк, гемолитический стрептококк).
Способствующими факторами могут быть также физические воздействия (вдыхание чрезмерно горячего воздуха, сильное охлаждение), химические повреждающие факторы (вдыхание паров щелочей и кислот, ядовитых газов), пылевые частицы, вдыхаемые в массовом количестве; органическая пыль (пыльца растений и др.), обладающее аллергическим действием. Предрасполагающим фактором нередко бывают курение, неумеренное употребление алкоголя, высокая влажность атмосферного воздуха, влияние резких колебаний температуры, ослабление организма впоследствии хронических заболеваний. Одним из дополнительных факторов, способствующих возникновению острого бронхита, является сенсибилизация (повышенная чувствительность) организма бактериальными аллергенами.
Клиническая картина. Клиническая картина острого бронхита включает симптомы общей интоксикации и симптомы поражения бронхов.
К явлениям общей интоксикации относятся общая слабость, недомогание, боль в мышцах спины и конечностей, ломота, небольшой озноб.
Болезнь, как правило, начинается остро. Иногда ей предшествуют симптомы острого респираторного заболевания: насморк, охриплость, першение в горле. Нередко отмечаются чувство стеснения в груди, саднения за грудной, сухой болезненный кашель. Кашель может быть грубым, звучным, нередко и «лающий»; появляется в виде приступов, мучительных для больного. Во время приступов кашля может с трудом выделяться незначительное количество вязкой стекловидно-слизистой мокроты. Появляется боль в грудной клетке, за грудиной. Может возникнуть одышка Температура тела часто несколько дней повышается до субфебрильной и даже до 38°-40°С, но чаще бывает нормальной.
По мере уменьшения раздражения верхних дыхательных путей появляется в большом количестве мокрота, изменяется и характер: она становиться менее вязкой и легко откашливается; мокрота часто приобретает слизисто-гнойный характер. Большое количество мокроты указывает на распространенность процесса и глубину поражения. Болевые ощущения в горле и трахее уменьшаются. Появление мокроты сопровождается улучшением общего состояния больного.
При исследовании легких перкуторный звук обычно не изменен, при аускультации выслушиваются жесткое дыхание и различные хрипы. Не выявляются изменения и при рентгенологическом исследовании
Продолжительность болезни от нескольких дней до 2-3 недель.
Прогноз при обычном течении благоприятный.
Лечение и уход. При высокой температуре больные нуждаются в постоянном режиме в течение 5-7 дней. В состоянии покоя часто уменьшается одышка и кашель. В случае вирусной этиологии их следует изолировать в отдельной комнате, выделить им отдельную посуду и предметы ухода Воздух в комнате должен быть свежий и частый, поэтому нужно чаще проветривать помещение. На весь период болезни категорически запрещается курение табака.
Питание больных должно быть легкоусвояемым, достаточно калорийным и витаминизированным, в первую очередь витаминами С и А с самого начала болезни рекомендуется обильное питье горячего чая с лимоном и медом, подогретых щелочных минеральных вод (боржоми), горячего молока со щепоткой питьевой соды. Весьма желательно при этом применять лекарственные формы из растений, обладающих противовоспалительным действием (мать-и-мачеха, календула, шалфей, ромашка), спазматическим (цветки липы, солодка), усиливающих секрецию бронхиальных желез (подорожник, чабрец, душица сосновые почки), стимулирующих иммунную систему (шиповник, солодка). Отвары, настои из этих растений широко употребляются в виде витаминного, грудного и потогонного чая.
При сухом мучительном кашле в первые дни заболевание можно применять противокашлевые наркотические (кодеин, дионин) и ненаркотические (либексин). Если воспалительный процесс локализуется главным образом в трахеи, то кашель можно уменьшить щелочными или паровыми ингаляциями.
Противокашлевые препараты отменяют при усилении отделения мокроты и скопление её в дыхательных путях. В этот период назначают отхаркивающие средства (настой термопсиса калия йодид, мукалтин или бромгексин и др.). При необходимости назначают жаропонижающие средства (ацетилсалициловая кислота анальгин), сульфаниламиды (сульфадиметоксин, этазол, бисептол и т.д.), антибиотики (оксацилин, амгащилин и др.).
Всем больным с острым бронхитом показана безаппаратная физиотерапия (особенно при болезненных ощущениях за грудиной); горчичники перцовый пластырь, парафиновые аппликации на область грудины и межлопаточные пространства; круговые банки, согревающие спиртовые компрессы, горчичные ножные ванны
В период выздоровления всем больным рекомендуется дыхательная гимнастика и лечебная физкультура
Профилактика острого бронхита предусматривает мероприятия по закаливанию организма (утренняя гимнастика на свежем воздухе, мытье ног холодной и теплой водой, кратковременный холодный душ), предупреждении острых респираторных инфекций, своевременном и настойчивом лечении заболеваний верхних дыхательных путей. Необходимо удаление полипов, лечение искривления носовой перегородки для лучшего дыхания. Важное профилактическое значение имеют охрана воздушной среды производственных помещений от пыли, паров кислот, токсических газов и др., соблюдение гигиенических правил на рабочем месте и дома, борьба с курением табака и злоупотреблении алкоголя, регулярное занятие физкультурой и спортом.
Бронхиальная астма (БА) – это хроническое заболевание органов дыхания (преимущественно бронхов) проявляющееся периодически повторяющимися приступами удушья с затрудненным выдохом, раздражающимся в результате нарушения бронхиальной проходимости, в основе которой лежат бронхоспазма, отек слизистой оболочки бронхов и повышенное образование слизи.
Заболеваемость БА составляет около 1 % всего взрослого населения, а в наиболее развитых странах 7-8 %.
Этиология. Бронхиальная астма – полиэтиологическая (многопричинная) болезнь. Основную роль в ее возникновении играют аллергены – вещества, вызывающие аллергические реакции. Они могут быть инфекционной и неинфекционной природы:
1) бытовые аллергены домашняя пыль, перо подушек. Очень активным компонентом аллергена из домашней пыли является дерматофагоидные клещи. Они обитают в постельном белье: подушках, матрацах, одеяле. Самым активным периодом размножения клеща является октябрь-ноябрь и март-апрель, что совпадает с периодом обострения бронхиальной астмы. К бытовым аллергенам относятся, и аллергены книжной и библиотечной пыли;
2) аллергены растительного и животного происхождения: пыльца деревьев и трав, скошенное сено и т.д., шерсть животных (особенно кошек и собак), сухие остатки насекомых и членистоногих, особенно дафнии – речного рачка, который прилепляется в высушенном виде для корма аквариумных рыб;
3) отдельные продукты, употребляемые в пищу: яйца, клубника, шоколад, рыба, крабы, мясо и др.;
4) лекарственные вещества: антибиотики, витамины, вакцины, сыворотки;
5) продукты химического производства, используемые чаще всего в производстве пенопластов, искусственных волокон, различных синтетических клеев, порошков и т.д.
Бронхиальная астма, причиной возникновения которой служат неинфекционные аллергены, называется атонической.
К инфекционным аллергенам относятся различные бактерии, вирусы, грибы. Они вызывают БД, называемую инфекционно-аллергической,
В происхождении БА большое значение имеет наследственная предрасположенность.
В возникновении повторных приступов бронхиальной астмы может играть роль нервно-рефлекторный механизм. Известны случаи, когда у больных, имеющих аллергию к запаху розы, приступ удушья начинается только при виде искусственной розы. Вызывать повторные приступы могут отрицательные эмоции, напряженная работа, климатические факторы.
Клиническая картина. Основным проявлением болезни является приступ удушья, который начинается, как правило, внезапно, чаще ночью, ему предшествует заложенность в носу, стеснения в груди, сопровождается приступом надсадного кашля. Больной мучительно ощущает недостаток воздуха Дыхание замедленно 8-12 раз в минуту, становится шумным, сопровождается свистящими хрипениями, слышными на расстоянии. Для облегчения дыхания больной принимает вынужденное положение – сидячее или стоячее, опираясь руками о край кровати, стула, напрягая дыхательные мышцы, грудная клетка выглядит расширенной, застывшей в положении вдоха, т.к. выдох затруднен (экспираторная одышка), В конце приступа дыхание становиться спокойнее, появляется кашель с мокротой, приступ прекращается. Продолжительность приступа – от нескольких минут до нескольких часов и даже дней. Во время приступа температура тела остается нормой, в редких случаях она может подниматься, но не выше 38º С. С прекращением приступа температура падает до нормы.
При осмотре во время приступа заметно, что грудная клетка расширена и как бы застыла на высоте вдоха. Надгрудные подключичные ямки не наблюдаются. При перкуссии под легочными полями отмечается коробочный звук, экскурсия края легких ограничена. При аускультации в фазе выдоха обнаруживается большое количество сухих свистящих хрипов.
При исследовании мокроты больного во время приступа находят эозинофилы, спирали Куршмана кристаллы Шарко-Лейдена (продукты распада эозинофилов). В первый период болезни после приступа все обнаруженные при объективном исследовании симптомы исчезают. В последующем с развитием заболевания и учащением приступов могут возникать нарушения сердечной деятельности и эмфиземе легких.
Во время приступа нужно принять срочные меры для облегчения дыхания: придать больному возвышенное положение, подложить несколько подушек под спину, или приподнять головной конец функциональной кровати, обеспечить приток в помещение свежего воздуха и освободить больного от стесняющей одежды.
Дня снятия приступа удушья применяют средства, снимающие спазм гладкой мускулатуры бронхов. Их назначают в таблетках, аэрозолях или инъекциях. С этой целью подкожно можно ввести 0,1 % раствора адреналина – 0,5-1 мл, 5 % эфедрина – 1 мл, 0,1 % раствор атропина – 1 мл. Адреналин действует быстро, но кратковременно. Эфедрин действует медленнее, но более продолжительно. Атропин понижает возбудимость блуждающего нерва. Для получения быстрого и длительного эффекта их вводят вместе.
Хорошее действие при снятии приступа удушьяоказывает эуфиллин при внутривенном введении 5-10 мл 2,4 % раствора Эффект наступает быстро и продолжается 9-10 ч.
При лечении продолжительных приступов применяют десенсибилизирутощие средства в виде стероидных гормонов (преднизалон, гидрокортизон и др.).
Для снятия приступов удушья рекомендуется эфедрин в таблетках по 0,025г 3 раза в день или в инъекциях 5 % раствора по 1 мл 1-2 раза в день. С этой же целью с помощью карманных ингаляторов могут применяться ингаляции изадрина, алупента и др.
Во время приступа рекомендуется также отвлекающее средство – банки, горчичники, горячие ручные и ножные ванны.
В межприступный период лечение предусматривает: 1) выяснение и устранение факторов, вызывающих приступ болезни; 2) десенсибилизирующую терапию, заключающуюся в приеме кальция хлорида 10 % раствора по столовой ложке 3 раза в день в течение нескольких недель, натрия бромида % раствора по столовой ложке 3 раза в день, димедрола по 0,03 г или фенкарола по 0,025 г в таблетках 3 раза в день; 3) ультрафиолетовое облучение или другие средства физического воздействия, ослабляющие повышенную чувствительность организма.
Эффективными немедикаментозными методами симптоматического лечения больных с бронхиальной астмой является дыхательная гимнастика, массаж грудной клетки, постуральный (позиционный) дренаж, иглорефлексотерапия.
Профилактика. С профилактической целью чрезвычайно важно установить аллергены, вызывающие приступы астмы, и устранить контакт с ними. Профилактика БА сводится к предупреждению инфекционных респираторных заболеваний, борьбе с бесконтрольным приемом лекарственных веществ, охране окружающей среды от загрязнений, исключению других неблагоприятных факторов, способствующих аллергической перестройке организма.
Не нашли то, что искали? Воспользуйтесь поиском:
источник
Сходство между астмой и бронхитом достаточно велико, из-за чего эти болезни часто путают. Однако первая патология значительно тяжелее, чем вторая. Поэтому необходимо знать, чем отличается астма от бронхита.
Нужно понимать, что существует несколько видов бронхита, и некоторые из них относятся к предастматическим состояниям. У них похожие на астму симптомы, и лечение тоже строится по общим принципам. Тем не менее это не одно и то же заболевание. Поэтому следует выяснить, в чем разница между БА и астматическим бронхитом.
Бронхит и астма относятся к заболеваниям дыхательных путей. При хроническом течении бронхита их симптоматика приобретает схожие черты, особенно если бронхит сопровождается обструкцией (нарушением проходимости бронхов). Астма – хроническое заболевание, бронхит тоже может протекать в хронической форме.
При отсутствии лечения бронхит может стать причиной астмы. Но различия между обструктивным бронхитом и астмой все же существуют, и их необходимо знать, чтобы не пропустить момент перехода одной болезни в другую.
Критериев, по которым отличают эти заболевания, несколько. Один из них — этиологические различия. Это различие в причинах, вызывающих бронхиальную астму и бронхит.
Поэтому стоит рассмотреть, чем отличается бронхит от бронхиальной астмы по провоцирующим факторам.
Из заболеваний, которые сопровождаются обструкцией, можно назвать:
- Хронический бронхит. Он представляет собой осложненную форму острого заболевания. Первопричиной является инфекционный процесс, вызванный бактериями, грибком или вирусом. При неправильном лечении или его отсутствии нарушения приобретают постоянный характер, что и ведет к переходу в хроническую форму. Также эти нарушения могут быть вызваны воздействием химических веществ, патологически влияющих на дыхательные пути.
- Бронхиальная астма. Эта болезнь имеет неинфекционное происхождение. Она связана с повышенной чувствительностью бронхов. При этой патологии в бронхах всегда присутствует воспалительный процесс, который обостряется при воздействии провоцирующих факторов. В зависимости от первопричины выделяют аллергический, неаллергический и смешанный тип болезни.
- Обструктивный бронхит. Патология имеет инфекционное происхождение. Основной особенностью является воспаление бронхов и их обструкция. Такое заболевание бывает острым и хроническим.
- Астматический бронхит. Он возникает при наличии в организме склонности к аллергическим реакциям. Если в бронхах дополнительно развивается инфекционный процесс с хроническим течением, может развиться такой тип патологии. Дальнейшее обострение болезни может стать причиной возникновения астмы.
Согласно сказанному, бронхит и астма различаются механизмом возникновения. Первое заболевание провоцирует инфекция, во втором случае этот фактор не относится к числу провоцирующих. Тем не менее у БА есть значительное сходство с бронхитом.
При отсутствии медицинских знаний трудно понять, какое заболевание вызвало симптоматику: бронхиальная астма или обструктивный бронхит. В некоторых случаях обструкция возникает даже при ОРВИ. Это возможно при слабом организме, именно поэтому она часто наблюдается у детей.
У этих болезней есть схожие симптомы, что и создает путаницу. К ним относятся:
- одышка (наблюдается на выдохе);
- навязчивый кашель, усиливающийся в ночное время;
- увеличение вен на шее;
- цианоз;
- необходимость использовать вспомогательные группы мышц при дыхании;
- раздувание ноздрей при вдохах;
- усиление патологической симптоматики после вирусных заболеваний органов дыхания, физической активности, в стрессовых ситуациях, при контакте с аллергенами.
Все эти симптомы характерны для обоих заболеваний. Поэтому знание их необходимо не для того, чтобы понять, как отличить бронхит от астмы, а чтобы вовремя обратиться к специалисту для постановки правильного диагноза.
Чтобы разобраться, как отличить астму от бронхита, необходимо подробно рассмотреть проявления обеих патологий. Самостоятельно ставить диагноз и начинать лечение не следует, но знание симптомов позволит заметить нарушения, характерные для более опасного заболевания.
Поскольку болезнь встречается в нескольких формах, то стоит рассмотреть признаки, присущие для каждой из них.
Острый бронхит больше всего отличается от бронхиальной астмы. Особенностью этого заболевания является отсутствие тенденции к рецидивам. Оно развивается вследствие инфекционного процесса, затрагивающего бронхи. При правильном лечении болезнь проходит без осложнений. Она характеризуется сильным кашлем, повышением температуры, одышкой, выделением мокроты.
При бронхите хронического типа болезнь приобретает рецидивирующий характер. Обострения наблюдаются два или три раза в год при воздействии неблагоприятных факторов. Эту патологию характеризуют следующие симптомы:
- Кашель с обилием мокроты, в которой могут присутствовать примеси гноя. Тенденция к усилению симптома в вечернее и ночное время отсутствует.
- Повышение температуры.
- Одышка разной степени тяжести.
Тяжелых приступов, которые сопровождаются удушьем, при этом заболевании не наблюдается. Также отсутствует астматический статус.
При обструктивной форме патологии больные жалуются на сухой кашель (изредка он бывает влажным). Мокрота почти не выделяется. Во время приступов пациент старается прокашляться, но облегчения не наступает. В груди слышны хрипы, которые распознаются без фонендоскопа.
Вдохи удлиненные, воздух проникает в дыхательные пути с присвистом. Поскольку возникает обструкция обычно при воздействии провоцирующих факторов, то пациенты могут замечать усиление симптоматики в конкретных обстоятельствах (под воздействием холода, при вдыхании веществ с резким запахом и пр.). Приступы удушья для такого заболевания не характерны.
Признаки астматической разновидности бронхита очень похожи на проявления астмы, поэтому ее и называют предастмой. Такая форма заболевания характеризуется следующими симптомами:
- затруднения во время дыхания;
- шумные и резкие вдохи;
- выдох сопровождается одышкой;
- хрипы;
- гипертермия;
- сухой кашель.
Когда приступ завершается, выделяется мокрота, что вызывает облегчение. Астматический статус при этой болезни не наблюдается. Если астматический бронхит имеет аллергическую природу, то его обострения отмечаются после контакта с раздражителями.
Бронхиальная астма является серьезным и опасным заболеванием дыхательных путей. При ее наличии необходимо внимательно следить за своим самочувствием, поскольку обострение может привести к летальному исходу. В связи с этим необходимо вовремя обнаружить это заболевание. Поэтому нужно знать, чем астма отличается от бронхита.
Чтобы определить, как отличить астму от бронхита, необходимо изучить ее симптомы. Основной особенностью болезни является механизм развития патологических проявлений. Бронхиальная обструкция при бронхиальной астме обусловлена повышенной чувствительностью бронхов к определенным воздействиям.
Они могут быть как внутренними, так и внешними. БА не вызвана инфекциями и вирусами. Воспалительный процесс возникает под влиянием раздражения, которое провоцируют аллергены, неблагоприятные погодные условия и т.д. Именно из-за этого присутствует разница в симптоматике.
К проявлениям заболевания относятся:
- Удушье, вызванное бронхоспазмом. Это явление возникает из-за воздействия провоцирующих факторов.
- Сухой кашель. Этому симптому присущ систематический характер. Реакция может усиливаться при взаимодействии с раздражителями.
- Хрипы. Они слышны при вдохах. При обострениях хрипы можно услышать без фонендоскопа.
- Затрудненное дыхание. При этом возникает ощущение тяжести в груди, кашель и хрипы, но температура тела больного не повышается.
- Учащение случаев ОРВИ.
- Астматический статус. Степень тяжести состояния может колебаться в зависимости от интенсивности воздействия аллергена.
Болезнь характеризуется частыми обострениями, которые либо сопровождают инфекционные заболевания органов дыхания, либо возникают сами по себе. Иногда они носят сезонный характер. Это возможно при аллергическом типе патологии. В этом случае бронхиальную астму могут сопровождать другие аллергические проявления (ринит, конъюнктивит, обильное слезотечение и т.д.).
На начальном этапе болезни признаки отличаются малой выраженностью, из-за чего пациенты не обращаются к врачу.
У двух рассматриваемых болезней есть много общего, из-за чего отличить бронхит от астмы не всегда могут даже специалисты. Поэтому необходимо использование разных диагностических процедур.
- Анализ крови, общий и биохимический. По результатам можно установить наличие аллергической реакции. Также на БА указывает повышенное содержание эозинофилов. Количество иммуноглобулинов в крови увеличивается. На обструктивный бронхит указывает лейкоцитоз и повышение СОЭ.
- Анализ мокроты. При БА мокрота содержит множество эозинофилов. На бронхит указывает присутствие в мокроте слизи и гноя, также в ней обнаруживаются нейтрофилы.
- Рентгенография. Ее применяют для выявления патологических изменений в бронхах и легких и анализа их особенностей. Этот метод считается дополнительным из-за малой информативности на начальном этапе болезни.
- Спирометрия. Это исследование позволяет изучить функцию внешнего дыхания. Для обоих заболеваний характерно снижение показателей, но в каждом случае они разные.
- Аллергические пробы. Их проводят при подозрении на аллергическую природу БА.
Одно из основных отличий бронхиальной астмы заключается в отсутствии возможности вылечиться полностью. Эту болезнь можно только контролировать. Бронхит любого типа (кроме астматического) поддается лечению.
Поскольку даже специалисты выявляют отличия бронхиальной астмы от бронхита при помощи диагностических процедур, самостоятельно делать выводы о собственном состоянии недопустимо. Неправильные действия провоцируют развитие осложнений.
Рассматривая такие патологии, как бронхит и бронхиальная астма, необходимо выяснить, в чем заключается разница между лечением этих заболеваний. Поскольку это разные болезни, для борьбы с ними предусмотрен разный терапевтический подход. Также особенности лечения зависят от формы патологии и особенностей организма.
Основу лечения бронхита и астмы составляет устранение вызывающих их причин. В первом случае необходима борьба с инфекцией. Для этого используются антибактериальные и противовирусные средства. При обострении астмы очень важно ограничить контакт больного с раздражителем. Если этого не сделать, приступы будут повторяться, как только пройдет действие лекарств.
Остальные меры в обоих случаях подразумевают смягчение симптоматики. Бронхит требует использования муколитических препаратов, с помощью которых происходит разжижение и выведение мокроты. При повышенной температуре больному назначают жаропонижающие средства. Иногда могут понадобиться препараты, способствующие расширению сосудов. Если пациент страдает от обструктивной разновидности болезни, в дополнение к перечисленным лекарствам следует принимать бронхорасширяющие средства.
Во время астматического приступа возникает спазм бронхов, из-за которого появляются все симптомы. Поэтому одной из основных групп препаратов являются бронхолитики. Они помогают устранить бронхоспазм, а вместе с ним кашель и затруднения в процессе дыхания.
Поскольку эта болезнь сопровождается воспалением бронхов, то необходимо использовать противовоспалительные средства. Полностью избавиться от воспалительного процесса не удастся, но лекарства помогут ослабить их проявления и снизить вероятность повторного приступа.
Еще одной частью лечения является иммунотерапия. БА обусловлена повышенной чувствительностью организма к определенным раздражителям. Укрепление иммунитета позволяет уменьшить эту чувствительность и ослабить реакции. Пациенту назначают иммуномодулирующие средства и витаминные комплексы.
Также ему рекомендуют улучшенное питание, посильные физические нагрузки и закаливающие процедуры. Лечение астматического бронхита аналогично терапии при бронхиальной астме, поскольку эти болезни очень похожи. При склонности организма к аллергии дополнительно используют антигистаминные препараты.
Дозировки лекарств в каждом случае врач определит индивидуально. Изменять их без его назначения нельзя, равно как и использовать другие лекарственные средства.
Лечение бронхита при астме подразумевает применение всех указанных мер.
Чтобы понять, может ли бронхит перейти в астму, нужно проанализировать сходство между этими болезнями. В обоих случаях наблюдается воспалительный процесс в бронхах, только при первом заболевании он носит эпизодический характер, а во втором — постоянный. При неправильном лечении воспаление сохраняется в течение длительного времени, что становится благоприятным фактором для развития осложнений. Одним из них является БА.
Хронический бронхит нередко переходит в астму еще и потому, что из-за частого приема сильных антибиотиков ослабевает иммунная система пациента. Это ведет к повышению чувствительности организма к внешним раздражителям. Ситуация может осложняться неправильным образом жизни больного, например, вредными привычками.
Рассматриваемые заболевания принадлежат к одной группе патологий и обладают похожими симптомами. Основное отличие бронхита от бронхиальной астмы заключается в том, что первую болезнь можно излечить при правильном подходе.
Поэтому при первых проявлениях необходимо обратиться к специалисту, чтобы он поставил дифференциальный диагноз и назначил необходимые препараты. Самолечение запрещено.
источник
Симптоматика бронхита и воспаления легких во многом схожа, а вот причина развития заболеваний может отличаться. Во многих случаях обычный, хронический или обструктивный бронхит переходит в пневмонию, поэтому очень важно вовремя распознать и лечить заболевание. Нередко бронхит и пневмония имеют общие признаки. Независимо от интенсивности клинических проявлений, обращение к доктору обязательно, это позволит предупредить развитие опасных последствий.
При проникновении инфекционных агентов в нижний отдел дыхательной системы развивается воспаление бронхов или легких. Основное отличие бронхита от пневмонии – очаг патологических изменений. Причиной воспаления альвеол является инфекция, а вот бронхи чаще поражаются респираторными вирусами.
Если развивается бронхиальный недуг, вирусные частицы внедряются в слизистые оболочки бронхов. Следствием являются отек слизистых, нарушение свободного прохождения воздуха. Острый бронхит проявляется сухим непродуктивным кашлем, свистящими хрипами. Если правильное и своевременное лечение отсутствует, присоединяется бактериальная микрофлора, состояние ухудшается, воспаление начинает опускаться в ткани легких — бронхит переходит в пневмонию.
Во время приступов кашля возникает слизистая или слизисто-гнойная мокрота. Это первый признак того, что развивается опасный недуг. Основной зоной патологического процесса являются альвеолы, которые отвечают за полноценное поглощение кислорода и выведение углекислого газа. Взрослый и ребенок страдают одинаково – газообмен нарушается, начинается кислородное голодание. Когда воспалительный очаг распространяется на большие участки тканей легких, появляются симптомы интоксикации – слабость, гипертермия.
У детей есть особенность строения органов респираторного тракта – слизистая бронхов склонна к стремительному развитию отека. Эта особенность способствует быстрому распространению болезнетворных микроорганизмов на нижние отделы дыхательной системы. Дети намного чаще, чем взрослые, страдают от развития бронхопневмонии, которая сочетает в себе проявления обоих болезней.
Прежде чем назначить антибиотик и другие препараты, врач направит больного на проведение дифференциальной диагностики, чтобы установить правильный диагноз. Это важное условие для назначения правильного лечения.
Причины воспаления слизистых оболочек бронхиального дерева:
- влияние вирусных агентов, которые передаются воздушно-капельным путем;
- воздействие внешних раздражителей – перепады температурных условий, влажности;
- химические раздражители;
- воздействие аллергенов.
Основные признаки, которые позволяют определить наличие бронхита и отличить его от пневмонии:

- сухой, надсадный кашель, когда скапливается большое количество слизи, отмечается переход во влажный;
- болезненные ощущения в грудине, которые возникают вследствие сильного напряжения мускулатуры;
- субфебрильная температура, слабость в период обострения;
- покраснение горла, налет, покашливание, боли, сиплость голоса;
- больной ребенок страдает признаками обструктивного синдрома. Чем младше дети, тем сложнее развитие болезни и симптоматика более выражена.
Причины пневмонии: инфекционные агенты, вирусные частицы, паразитарные инвазии, грибковые поражения на фоне аутоиммунных заболеваний. Специфическая симптоматика:
- болезненность в грудине при глубоком вдохе – это различие двух заболеваний;
- повышенная бледность эпидермиса, которая спровоцирована кислородным голоданием – тоже основное проявление воспаления альвеол;
- пациент сильно кашляет, отделяется содержимое гнойного характера, нередко присутствует кровь, кашель надсадный, приступообразный – это позволяет врачам легко различить болезнь;
- симптоматика всесторонней интоксикации внутренних органов – внезапный подъем температурных показателей, сильная слабость, отсутствие аппетита;
- определение пневмонии у ребенка – жаропонижающее средство неэффективно.
Легкий тип бронхита возможно лечить дома, при более сложном течении заболевания пациент подлежит госпитализации. При пневмонии домашний режим лечения оказывается неэффективным, поскольку требуется внутримышечное и внутривенное введение препаратов.
Только врач должен разбираться в том, какое именно заболевание развивается у больного. Своими силами установить заключение сложно. Никакие народные средства методы не должны быть приоритетными, только медикаментозные средства, подобранные доктором. При осмотре специалист определяет различия в клинической картине патологий. Первичная диагностика дополняется аускультацией легких – доктор прослушивает шумы в легких. Бронхит проявляется сухими хрипами со свистом, которые возникают во время перемещения воздушных масс сквозь отекшие и сжатые ткани бронхов. При глубоком вдохе либо после приступа кашля локализация хрипов может меняться.
При пневмонии хрипы отличаются – они схожи со скрипением снега. При определении у ребенка одновременно прослушивается и свист, и влажный хрип. При появлении сомнений, врач назначает лабораторный анализ мокроты для определения возбудителя и рентген грудной клетки.
Снимок при пневмонии показывает один или несколько участков сужения просвета легких, при бронхите такого признака нет. Дополнительно назначается лабораторное исследование кровяной жидкости, чтобы определить интенсивность воспалительного процесса в органах дыхательной системы. Лечиться самостоятельно не рекомендуется, лучше вызвать врача на дом, установить диагноз. При пневмонии больной подлежит госпитализации, поскольку лечение сложное, пациент может быть заразным, также требуются строгий лежачий режим и капельное введение лекарств.
Терапия бронхита проводится по следующему алгоритму:
- Назначается лекарство, которое непосредственно воздействует на возбудителя, нейтрализует его: противовирусное, антибактериальное, антигрибковое средства.
- Симптоматическая терапия с помощью жаропонижающих препаратов, муколитиков (Амбролитин, Амбробене, Муколван, Лазолван), противокашлевых средств, бронхолитиков.
- Ингаляции с помощью муколитиков, противокашлевых средств, Боржоми (для разжижения мокроты и увлажнения слизистых).
- Лечебная физкультура, массаж, которые направлены на отделение слизи.
Терапия воспаления легких предполагает:
- Госпитализацию.
- Постельный режим.
- Сбалансированное питание, соблюдение питьевого режима.
- Проветривание и кварцевание помещения.
- Прием антибактериальных медикаментов (Азитромицин, Пенициллин).
- При влажном кашле используются препараты для разжижения мокроты и облегчения выведения отделяемого.
- Устраняют одышку с помощью лекарств, расширяющих просвет бронхов.
- Прием жаропонижающих препаратов симптоматический.
- Прием иммуностимуляторов и витаминотерапия.
Профилактика респираторных заболеваний предполагает соблюдение определенных правил:
- сбалансированное питание;
- умеренные физические нагрузки;
- отказ от курения и употребления алкогольных напитков (они отрицательно сказываются на состоянии иммунной системы);
- своевременное обращение к доктору;
- закаливание организма.
Основными отличиями воспаления легких от бронхита являются: температура тела, общее состояние пациента, возбудитель и локализация очага воспаления. Определить эти отличия может только врач после полного обследования.
источник