Бронхиальная астма (от греч. Asthma — тяжелое дыхание) — хроническое воспалительное заболевание дыхательных путей, в котором играют роль многие клетки и клеточные элементы.
Хроническое воспаление вызывает сопутствующее повышение гиперреактивности (гипервентиляции) дыхательных путей, приводящее к повторяющимся эпизодам свистящих хрипов, одышки, чувства стеснения в груди и кашля, особенно ночью и в утренние часы. Эти эпизоды обычно связаны с распространенной, но изменяющейся по своей выраженности бронхиальной обструкцией, которая часто является обратимой либо спонтанной, возникшей под влиянием лечения. Иными словами легкие при гипервентиляции становятся более уязвимы для аллергенов и аллергических реакций. Бронхиальная астма представляет собой серьезную проблему для здравоохранения во всех странах мира. Более того, в некоторых странах мира, таких как Великобритания, бронхиальная астма является национальным бедствием.
Несмотря на значительный прогресс в терапии за последнее десятилетие, заболеваемость астмой и аллергическими заболеваниями возросла, в особенности — среди молодого населения. Причины этого явления частично объясняются такими факторами, как загрязнение окружающей среды, увеличение длительности воздействия и спектра аллергенов, а также изменение качества питания, особенно в крупных техногенных мегаполисах.
Выделяются две основные формы бронхиальной астмы:
- Неинфекционно-аллергическая (атопическая)
- Инфекционно-аллергическая
Самой частой причиной атопической бронхиальной астмы у взрослых является аллергия к микроскопическим клещам домашней пыли (Dermatophagoides-farinae и pteronyssinus). Реже встречается астма в виде проявлений поллиноза (аллергии к пыльце растений) ветроопыляемых. В этом случае аллергенами выступают березы, злаковые травы, полынь. Кроме этого, споры грибов плесени (Alternaria и Cladosporium), подобно пыльце, провоцируют астматические приступы в весенне-летний период. Слюна, перхоть и шерсть животных (лошади, кошки, собаки, хомяка, морской свинки и пр.) также относятся к сильным аллергенам — эпидермальным. Учитывая гиперреактивность бронхов при бронхиальной астме, у многих больных приступы возникают на неспецифические раздражители (ирританты): запахи духов, красок, лаков, выхлопных газов и т.п.; вдыхание холодного воздуха; смех, учащенное и глубокое дыхание; физическая нагрузка; эмоциональные факторы и т.д.
Частые респираторные вирусные инфекции (ОРВИ или ОРЗ) также могут вызывать обострение астмы.
- Не используйте перовые подушки и одеяла, волосяные матрацы. Подушки должны быть из синтепона или других синтетических волокон. Стирайте постельное белье, подушки, одеяла и покрывала при температуре не ниже 60°С, при более низкой температуре добавляйте акарицидные средства. Постельное белье следует стирать 1 раз в неделю; противоаллергенные чехлы, подушки, одеяла — раз в 3-6 месяцев
- Не держите в комнате ковры и ковровые покрытия
- Храните рабочие документы и книги в застекленных книжных полках, раз в 6 месяцев очищайте системный блок вашего ПК от пыли
- Не разбрасывайте одежду по комнате. Храните её в закрытом стенном шкафу
- Не держите домашних животных, птиц, аквариумных рыбок
- Не храните вещи под кроватью, постарайтесь не захламлять комнаты
- Используйте жалюзи вместо занавесок. Если используете занавески, стирайте их не реже 1 раза в месяц. Не используйте драпирующие занавеси
- Ежедневно проводите влажную уборку комнаты. При уборке используйте респиратор «лепесток» или современные респираторы c HEPA-фильтром
- Следите за влажностью воздуха в квартире. Оптимальной для здоровья астматиков является влажность в пределах 40-50%
- Тщательную уборку с пылесосом проводите не реже 1 раза в неделю. Не желательно нахождение больного в комнате после уборки в течение 1 часа. Используйте пылесос с нера-фильтром или аквафильтром
- Не курите!
- Используйте противоаллергенные воздухоочистители с фильтром S- или HEPA H12- класса. Не используйте электрические вентиляторы!
При инфекционно-аллергической астме к элиминационным мероприятиям относится своевременное лечение очагов хронической инфекции (ЛОР-органов, хронического бронхита. и других). Показаны вакцинация против гриппа, основных возбудителей респираторных бактериальных инфекций, профилактические курсы иммунокоррегирующей терапии.
Также при бронхиальной астме проводится лекарственная терапия. Препараты, применяемые для купирования приступов бронхоспазма — вентолин (сальбутамол) и беротек (форматерол) — можно применять не более 3-4 раз в сутки. Для профилактики бронхоспазма применяются препараты базисной противовоспалительной терапии, объем которой зависит от тяжести течения бронхиальной астмы и определяется врачом-аллергологом. Данная терапия проводится под контролем исследования функции внешнего дыхания (ФВД) в условиях аллергологического кабинета. К современным препаратам базисной терапии относятся препараты комбинированного действия (серетид, симбикорт и др.).
Изолированная медикаментозная терапия при сохраняющейся экспозиции причинного фактора может быть недостаточно эффективной. Поэтому лечение атопической бронхиальной астмы начинается с элиминации (удаления) аллергенов, контакт с которыми может быть прекращен (например, сухой корм для рыб, эпидермальные аллергены и др.). Прекращение контакта с домашней пылью, пыльцой, к сожалению, возможно только на время (выход из дома, смена климатической зоны и т.д.), однако возможно ограничить контакт с ними.
Для этого в первую очередь необходимо провести кожные пробы с аллергенами — результат оценивается врачом-аллергологом через 15-20 минут или проверить кровь на наличие специфических антител к аллергенам. Рекомендации по созданию гипоаллергенного быта, лечению и профилактике болезни каждому пациенту дает врач.
При астме легкой и средней тяжести, а так же при «аспириновой» форме астмы с успехом применяется препарат антилейкотриеновой терапии — сингуляр.
В специализированных аллергокабинетах при атопической форме бронхиальной астмы проводится аллерген-специфическая иммунотерапия (АСИТ) — метод лечения, который влияет на патогенез развития заболевания. Метод заключается в том, что подкожно и практически безболезненно в область плеча вводится причинный аллерген в микроскопических (почти гомеопатических!) дозах с целью постепенного «привыкания» организма к аллергену.
Лечение проводится именно теми аллергенами, прекратить контакт с которыми полностью невозможно: компонентами домашней пыли, пыльцой растений и др.. После проведения 2-3 курсов АСИТ отмечается длительная ремиссия аллергического заболевания, предупреждается расширение спектра аллергенов и утяжеление заболевания, уменьшается потребность в противоаллергических лекарственных препаратах.
источник
| Услуга | Цена, руб. |
|---|---|
| Лечение бронхиальной астмы лазером | 100 |
| Лечение бронхиальной астмы | 5950 |
| Бронхиальная астма. Стероидорезистентность | 3000 |
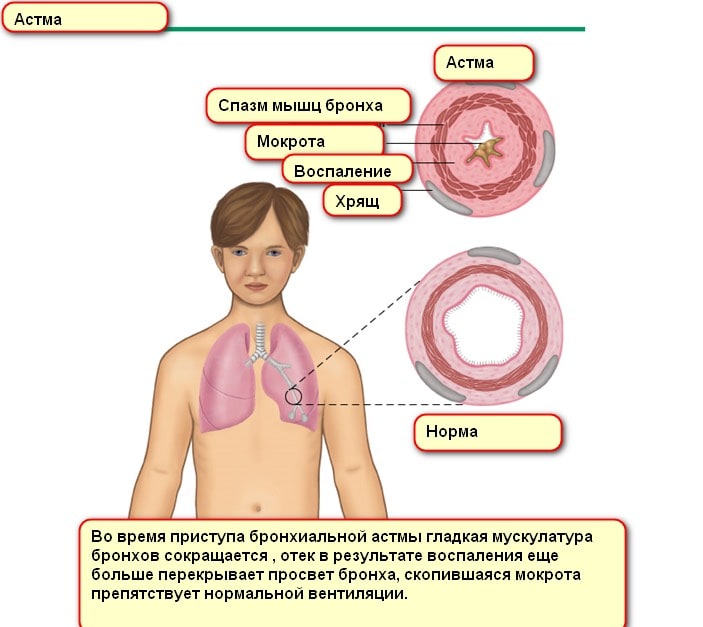
Бронхиальная астма — хроническое заболевание, при котором происходит поражение респираторной системы воспалительного характера. Длительно текущее воспаление приводит к повышению чувствительности бронхов на аллергены, вследствие чего после их воздействия развивается немедленная реакция в виде бронхоспазма. В основе развития заболевания лежит гиперфункция бронхиальных желез, из-за чего вырабатывается большое количество вязкого секрета. Он заполняет бронхи, препятствуя их нормальной функции. Обструкция обусловлена отечностью дыхательных путей, постепенным замещением мышечной ткани соединительной, спазмом мускулатуры.
Большинство пациентов знают, какие аллергены провоцируют ухудшение состояния, поэтому стараются их избегать или предупреждают бронхоспазм путем предварительного введения лекарственных средств. Симптоматически астма проявляется приступами удушья, которые делятся на три периода (предвестники, разгар, регресс). Первый период включает частое чиханье, слизистые носовые выделения. Уже на этом этапе рационально принимать определенные медикаменты.
Второй период характеризуется появлением затрудненного дыхания, вдох укорачивается, выдох становится удлиненным, шумным. Пациенту сложнее выдохнуть, отмечается так называемая экспираторная одышка. Дыхание свистящее, беспокоит кашель с вязкой мокротой, которую сложно откашлять. Дыхание становится аритмичным. Облегчение дыхания наблюдается в положении сидя, опершись на руки, по бокам от коленей. Другими словами, необходимо найти место опоры. Лицо «опухает», вены на шее набухают. После приступа отходит мокрота, хрипы практически не слышны, дыхание облегчается.
Диагностикой занимается пульмонолог. Проанализировав клинические симптомы, особенности их развития, врач проводит объективный осмотр, при котором аускультативно выявляет свистящие хрипы. Перкуторно отмечается повышенная воздушность над поверхностью легких.
Далее назначается дополнительное обследование, в которое входит:
- спирометрия, пикфлуометрия;
- бронхоскопия;
- электрокардиография;
- рентгенография.
Лабораторно выявляется повышенный уровень эозинофилов, при микроскопическом анализе мокроты обнаруживаются кристаллы Шарко-Лейдена, также присутствуют спирали Куршмана. В период активного инфекционного воспаления в крови обнаруживается большое количество нейрофилов.
Основные этапы лечения В лечебную тактику входит устранение провоцирующего фактора, предупреждение приступов. С этой целью назначаются бронхолитические средства в виде бета-адреноблокаторов в виде аэрозоля. Они помогают устранить бронхоспазм, улучшить отхождение мокроты. Также применяются м-холинолитики. Дополнительно назначаются ксантиновые производные, гормональные препараты, которые уменьшают выраженность аллергической реакции. Для уменьшения вязкости мокроты, активации ее отхождения используются муколитики.
Учитывая стадию заболевания, тяжесть удушья, частоту приступов, астма осложняется эмфиземой, присоединением кардиальной, респираторной недостаточностью. Неправильное использование лекарственных средств, например, бронхолитиков, гормональных препаратов, приводит к обострению болезни или развитию астматического статуса. Для последнего характерны повторяющиеся друг за другом приступы удушья, которые не удается купировать. В таком случае повышается риск летального исхода.
источник
Доктор мед. Урте Зоммерверк
Проф. Доктор мед. Эрдоган Кунтер
Проф. Доктор мед. Хьюго Альберт Катус
Проф. Доктор мед. Николаус Маркс
Проф. Доктор мед. Штефан Франтц
Проф. Доктор мед. Пауль Кристиан Шульце
Проф. Доктор мед. Штефан Цойцем
Проф. Доктор мед. Штефан Бальдус
Проф. Доктор мед. Мальте Кельм
Проф. Доктор мед. Юрген Бер
Проф. Доктор мед. Н. Сутторп
Проф. Доктор мед. Клаус Франц Фогельмайер
Проф. Доктор мед. Патрик Михль
Проф. Доктор мед. Карл-Людвиг Лаугвитц
Проф. Доктор мед. Георг Никениг
Проф. Доктор мед. Дирк Кошель
Бронхиальная астма представляет собой воспаление бронхов – дыхательных путей, ответственных за транспортировку воздуха от трахеи к легким. Это заболевания считается хроническим, так как оно может продолжаться в течение нескольких лет, чередуя приступы и периоды ремиссии. Во время периодов обострения у пациента возникают проблемы с полноценным дыханием, так как он или она испытывает одышку. Это проявление может сопровождаться чувством стеснения в груди, кашлем и свистящими звуками. Согласно данным CDC (Центр по контролю и профилактике заболеваний), почти 25 миллионов американского населения сейчас страдают от бронхиальной астмы, поэтому данная болезнь одна из самых распространенных патологий дыхательных путей. 6.8 миллионов из этих 25 – это дети, так как болезнь может проявляться в детстве. Бронхиальную астму могут вызывать различные инфекции, аллергии или какие-либо респираторные болезни, как, например, синусит. В большинстве случаев не полностью вылеченные инфекции среднего уха — это те, которые способствуют развитию бронхиальной астмы.
Бронхиальная астма развивается, когда бронхи становятся гиперчувствительными при борьбе с другим воспалением или аллергией. В результате развивается ограничение свободного воздушного потока, и человек ощущает стеснение в груди.
Чаще всего стеснение и одышка ощущаются ночью, поэтому люди с бронхиальной астмой могут просыпаться несколько раз в течение ночи. Бронхиальная астма, которая проявляется только ночью, имеет специфическое название ночной астмы. В некоторых случаях бронхиальная астма может проявляться только при физической нагрузке, когда пульс человека ускоряется, и ему необходимо дышать быстрее, чтобы получить достаточное количество воздуха в легкие. В других случаях человек может почувствовать обострение бронхиальной астмы только из-за изменений погоды, курения и воздействия определенных аллергенов, которые раздражают бронхи. Такими аллергенами могут быть пыль, пыльца или другие элементы. Иногда, некоторые стрессовые ситуации или гнев могут спровоцировать новые вспышки бронхиальной астмы.
- Стеснений в груди
- Одышка
- Чихание
- Кашель
- Свистящее дыхание
- Частые просыпания ночью
- Во время общего осмотра врач прослушивает легкие пациента, чтобы определить, есть ли свистящие или какие-либо другие необычные звуки. Кроме того, врач будет расспрашивать о симптомах и перенесенных инфекциях, которые могли бы вызвать развитие бронхиальной астмы. Знание того, что человек имеет аллергию, также жизненно важно в этом случае.
- Спирометрия — это общий анализ функции легких, который определяет способность человека дышать без каких-либо ограничений. Он выполняется с помощью специального устройства, которое человек вдыхает и выдыхает. Этого теста обычно достаточно, чтобы определить, есть ли у человека бронхиальная астма и его стадию.
- Рентген грудной клетки используется главным образом для того, чтобы определить другие легочные инфекции, которые могли бы повлиять на легкие каким-либо образом.
- Консервативного лечения обычно достаточно для того, чтобы избавиться от приступов астмы и предупредить их возникновение в будущем. Человеку назначают специальные ингаляторы для лечения астмы, которые доставляют стероиды в легкие, тем самым открывая дыхательные пути и нормализуя дыхательную функцию. Специальные препараты также предписаны для снижения риска рецидива в максимально возможной степени. Человеку также необходимо вести здоровый образ жизни, бросить курить, если он курит и избегать определенных аллергенов, которые могут спровоцировать новые приступы бронхиальной астмы. В целом, эта болезнь лечится очень хорошо, и человек может вести нормальный образ жизни после курса лечения.
источник
Лечение аллергической астмы – главная задача после диагностирования данного состояния. Оно проявляется примерно у 6% населения. Лечение в каждом случае назначается индивидуально и зависит от общего состояния пациента, его возраста и особенностей аллергических реакций. Чтобы не навредить своему здоровью, не стоит заниматься самолечением. Рекомендуется обратиться за консультацией к специалисту. В клинике «САНМЕДЭКСПЕРТ» опытные доктора назначат эффективное лечение, согласно мировым стандартам с доказательной базой, и проведут комплексную диагностику с использованием современного оборудования.
Главной причиной данного заболевания считается аллергическая реакция, которая развивается в дыхательной системе человека. Реакция может появиться на любое вещество, но чаще всего аллергия возникает из-за ингаляционного контакта с раздражителями. В качестве потенциальных аллергенов могут выступать следующие:
- шерсть животного;
- парфюмерия;
- табачный дым;
- продукты питания;
- красители и другие вредные вещества;
- пыль;
- лекарства;
- пыльца;
- металлы;
- бытовая химия.
Также этот тип астмы может развиваться из-за длительного контакта с агрессивными раздражителями. Например, заболевание может появиться, если человек долгое время находился в прокуренном помещении или в здании, где все стены пропитаны запахом плесени. Особенно велика его вероятность, если в геноме человека имеются определенные гены, которые переводят работу иммунной системы из нормального состояния в аллергогенное.
Аллергическая астма у ребенка может появиться при регулярном вдыхании табачного дыма, если родители курят дома в присутствии малыша. Это одна из частых причин.
Провоцирующими факторами развития заболевания можно назвать следующие:
- проживание вне экологически чистых районов;
- длительное лечение антибиотиками;
- работа с химической промышленностью;
- частое употребление в пищу консервов, красителей и продуктов быстрого приготовления.
Одним из главных симптомов заболевания являются приступы удушью. Болезнь имеет выраженную симптоматику, но, даже не смотря на это, многие люди путают ее с бронхитом и другими заболеваниями, связанными с поражением дыхательных путей.
Симптомами аллергической астмы являются:
- одышка, причем затрудняется выдох из-за спазма бронхов;
- учащенное дыхание;
- удушье;
- поверхностное дыхание;
- насморк в периоды обострения;
- нервозность;
- свисты и хрипы, исходящие из легких;
- сухой кашель;
- сгустки слизи, выделяющиеся с кашлем.
- контакт с животными;
- длительное нахождение в пыльном помещении;
- уборка пыльных помещений;
- работа с цветами и растениями;
- курение, в т.ч. и пассивное.
Первичная диагностика базируется на результатах осмотра. Но чтобы подобрать наиболее эффективную терапию, специалисты клиники «САНМЕДЭКСПЕРТ» проводят комплексную диагностику с применением современных методик:
- анализ мокроты;
- обследование спирометром (позволяет оценить, насколько нарушено дыхание);
- аллергический тест – кожные пробы, определение иммуноглобулинов класса Е к различным веществам.
Лечением заболевания должен заниматься врач, имеющий соответствующую специализацию и который учитывает индивидуальные особенности организма больного. При этом каждый пациент должен знать, как вести себя во время приступов. В первую очередь необходимо обеспечить приток свежего воздуха и принять противоаллергическое лекарство, которое должно находиться в аптечке (ингалятор, расширяющий бронхи).
Аллергия и астма неразрывно связаны между собой общностью патогенетических механизмов. Одно заболевание может провоцировать другое, и наоборот. Поэтому такие пациенты нуждаются в квалифицированной помощи, учитывающей современные возможности медицины.
источник
Пока у больного есть дыхание, есть и надежда на исцеление (Цицерон)
Прием пульмонолога. Диагностика. ФВД.
Бронхиальная астма – это хроническое заболевание, проявляющееся как повторяющиеся приступы удушья, спровоцированные повышенной реакцией организма на какой-то из стимулов или их комбинацию.
За более, чем тридцатилетнюю медицинскую практику наши врачи сумели накопить большой опыт в лечении этого тяжелого заболевания. В его лечении мы используем самые современные технологии. Благодаря этому, а также заботливому отношению к каждому пациенту, мы успешно помогаем справиться таким тяжелым недугом, как бронхиальная астма.
- Стоимость приема терапевта, аллерголога-иммунолога, пульмонолога — 1800 рублей.
- Стоимость приема терапевта, аллерголога-иммунолога, пульмонолога по социальной карте — 1250 рублей.
- Диагностика функции внешнего дыхания — 1200 рублей.
- Наследственная предрасположенность;
- Факторы риска, связанные с профессиональной деятельностью;
- Неблагоприятные экологические факторы;
- Неправильное питание и злоупотребление некоторыми продуктами питания;
- Злоупотребление алкоголем;
- Частое использование моющих средств, содержащих агрессивные химические вещества;
- Различные микроорганизмы;
- Острый и хронический стресс.
- Практически все факторы прямо указывают на то, что бронхиальная астма — это аллергическое заболевание, ведь в каждом конкретном случае она является ответной болезненной реакцией на какие-либо аллергены, выявление которых не всегда представляется возможным.
- Свисты в легких и прерывистое дыхание;
- Частые приступы ночного кашля;
- В случае контакта с аллергеном — заложенность в груди и невозможность сделать полный вдох;
- Внезапно возникающая заложенность носа;
- Частые либо постоянные выделения из носа водянистой слизи;
- Кожный зуд без какой-либо явной причины.
При этих симптомах бронхиальной астмы необходимо немедленно обратиться к врачу.
Для человека нет большего счастья, чем свободно дышать полной грудью, но понимают это только те люди, которые больны бронхиальной астмой. Они хорошо знают, что это такое, сидеть, наклонившись вперед приподняв плечи и делать короткий вздох, после которого немедленно следует болезненный выдох. Легкие издают при этом зловещие хрипы, дыхание затруднено и носит неестественный характер, когда мускулатура брюшного пресса, грудной клетки и даже плечевого пояса вынуждена включаться в этот процесс. При этом возникает боль в районе диафрагмы, больного часто одолевают приступы удушья, перемежающиеся мучительным кашлем с выделением мокрот и сильным насморком. К тому же во время приступов часто наблюдается стремительное развитие крапивницы, которая только добавляет человеку мучений. Такова бронхиальная астма.
Лечение бронхиальной астмы обязательно должно быть комплексным и занимает продолжительный период времени. При лечении бронхиальной астмы применяют препараты базисной терапии. При этом пациенты сами контролируют астму. Вместе с ними применяются симптоматические препараты, ингаляторы, которые воздействуют на гладкую мускулатуру бронхов и снимают приступы удушья. Существует большое количество противоастматических препаратов, но их действие неодинаково. И при передозировке некоторых препаратов может оказать кардиотоксическое воздействие, поэтому самолечением бронхиальной астмы заниматься опасно.
Лечение бронхиальной астмы методом гемопунктуры уменьшает интенсивность проявления приступов спазма мышц бронхов, воспаления легких и выработки слизи. За счет чего это происходит. Существуют многочисленные доказательства роли лимфоцитов как в развитии, так и в супрессии имунноглобулина Е ответа, и важности баланса лимфоцитов для иммунного ответа. При лечении методом гемопунктуры оба эти показателя нормализуются. Вторым фактором, способствующим достижению клинического эффекта, является десенсибилизирующая роль препарата аутокрови, который вводится в возрастающей дозировке. Механизм такого действия точно не известен, однако показано, что активность супрессорных лимфоцитов возрастает, тогда как содержание специфического иммунноглобулина Е снижается.
источник
В медицинском центре «СитиКлиник» проводится лечение бронхиальной астмы. Опытные специалисты помогут справиться с серьезным заболеванием, которое приводит к ряду ограничений и не позволяет в полной мере наслаждаться жизнью.
Бронхиальная астма — это серьезное заболевание, препятствующее нормальному дыханию. Воспаление, отек и образование мокроты сужают дыхательные пути, которые ведут к легким. Данное заболевание начинается, как правило, в раннем возрасте. При правильном лечении бронхиальной астмы около 50% детей избавляются от болезни к взрослому возрасту.
Причинами возникновения бронхиальной астмы может стать гиперчувствительность к раздражителям. Также астма может быть связана с наследственной предрасположенностью, факторами окружающей среды. Приступ астмы может быть вызван аллергенами, вирусными и бактериальными инфекциями, раздражителями в окружающей среде, лекарственными препаратами, стрессами, интенсивной физической нагрузкой.
- Преимущественно аллергическая. Такая форма астмы возникает при воздействии аллергена (цитрусов, шоколада, орехов и др.), пыли, пыльцы растений, шерсти животных. Также выделяют атопическую астму. Она возникает еще в раннем детстве и имеет склонность к повышенной чувствительности даже к бытовым факторам (стиральным порошкам, чистящим средствам и др.).
- Неаллергическая. Такая форма астмы возникает под действием факторов неаллергической природы (гормональные изменения и др.).
- Смешанная. Такая форма астмы сочетает признаки двух вышеуказанных форм.
- Интермиттирующего течения легкой степени. Такая астма характеризуется редкими приступами кашля и одышки. В ночное время они не проявляются. При этом функции внешнего дыхания имеют нормальные показатели.
- Постоянная легкой степени. Такая астма характеризуется нечастыми приступами одышки и кашля (несколько раз в неделю). Возможны ухудшения состояния в ночное время. Во время исследования отмечаются небольшие нарушения функции внешнего дыхания.
- Средней тяжести. Такая бронхиальная астма характеризуется достаточно частыми приступами (1 раз в несколько дней). Обострения заболевания нарушают работоспособность. Ночные приступы могут происходить несколько раз в неделю. Во время исследования отмечаются нарушения функции внешнего дыхания.
- Тяжелой степени. При такой форме астмы приступы постоянны. Работоспособность пациента сильно ограничена. Отмечаются существенные нарушения внешнего дыхания.
- Контролируемая. Такая форма астмы характеризуется отсутствуем дневных симптомов (приступов — меньше 2-х в неделю, ночных нет). Ограничения по физической активности отсутствуют. Нет обострений в течение года. Пациент может не пользоваться препаратами-бронхолитиками или применять их менее 2 раз в неделю.
- Частично-контролируемая. Такая форма астмы характеризуется ночной симптоматикой, ограничением активности. Препараты для снятия приступов используются пациентом более 2-х раз в неделю, имеются обострения в течение года.
- Неконтролируемая. Характеризуется наличием 3-х и более признаков частично-контролируемого заболевания.
Симптоматика заболевания у разных людей может быть различной. Как правило, первые симптомы больные испытывают в раннем возрасте до 10 лет. Бронхиальная астма может иметь различную степень тяжести и частоту обострений. Симптомами могут быть затрудненное дыхание, свистящее дыхание, кашель, одышка, стеснения в груди, приступы удушья.
Если во время кашля было отмечено свистящее дыхание или дыхание становится затрудненным, следует незамедлительно обратиться к врачу, который поставит диагноз и назначит эффективное лечение бронхиальной астмы. Если такой диагноз уже поставлен, но необходимость в ингаляторе возросла, следует обратиться к своему лечащему врачу.
Если симптомы нарастают или не проходят в течение 24-48 часов, может потребоваться экстренная помощь либо госпитализация.
Прежде чем начать лечение, врач всегда проводит тщательную диагностику. Она позволяет точно поставить диагноз, учесть состояние пациента, наличие сопутствующих заболеваний и иные важные факторы.
Диагностика в начале лечения – не единственное обследование. Различные анализы пациент должен сдавать и в ходе терапии. Это позволит врачу корректировать программу лечения при бронхиальной астме.
Что входит в первичное обследование?
- Анализ жалоб пациента и анамнеза.
- Общий осмотр. Он позволяет оценить состояние кожных покровов пациента (обнаружить аллергические высыпания), легких (хрипы, жесткое дыхание).
- Проведение аллергических проб.
- Анализ крови на иммуноглобулины.
- Анализ мокроты.
- Рентгенография грудной клетки.
- Пикфлоуметрия. Данная методика оценивает пиковую скорость выдоха.
- Спирометрия. Данный метод позволяет определить объем легких, скорость выдоха.
- Проба с бронходилятатором. Методика применяется для оценки обратимости сужения бронха.
- Провокационный тест. Методика используется для того, чтобы спровоцировать астму. Это позволяет врачу оценить особенности приступа, его тяжесть.
- Бодиплетизмография. Эта методика дает возможности для оценки функции внешнего дыхания.
- Анализ крови на газовый состав.
- Исключение контакта с аллергенами.
- Адекватная физическая нагрузка (плавание, ходьба и др.).
- Дыхательная гимнастика.
Все препараты, применяемые при лечении пациентов с бронхиальной астмой, делятся на 2 группы.
- «Скорая помощь». Данные средства быстро расширяют бронхи. Выпускаются такие препараты в виде ингаляторов.
- Базисные средства. Такие препараты позволяют проводить лечение любой степени бронхиальной астмы. В перечень включены гормональные средства.
Особого внимания заслуживают и дополнительные препараты. Они оказывают общеукрепляющее воздействие, снижают риски обострений. Лечение любой степени бронхиальной астмы с такими средствами является более эффективным.
Несвоевременное обращение к врачу может вызвать такие осложнения, как:
- пневмоторакс,
- острая дыхательная недостаточность,
- эмфизематозные нарушения легких.
Все эти осложнения очень опасны. Они могут привести к смерти пациента с астмой. Именно поэтому все процессы лечения важно доверить опытному профессионалу -только он не допустит обострений.
- Применение современных методик. Для лечения пациентов с астмой наши врачи применяют уникальные средства и назначают инновационные, но уже зарекомендовавшие себя препараты.
- Наличие всего необходимого для диагностики при астме и лечения.
- Оптимальная стоимость. За лечение бронхиальной астмы вы не будете переплачивать.
- Возможности для консультаций со смежными специалистами. Наблюдать вас будет не только врач-аллерголог высшей категории, но и другие профессионалы клиники.
Записаться на прием к специалисту, узнать цены в нашем медицинском центре можно по телефону (495) 420-11-00, а также в режиме он-лайн на нашем сайте. Мы работаем ежедневно с 7.30 до 20.00.
источник
Цены: от 24 до 32 000 / усл.
Цены: от 1499 до 15 000 / усл.
Цены: от 300 до 480 000 / усл.
Цены: от 1199 до 2000 / усл.
Кандидат медицинских наук
Образование: аспирантура (2008 г.) и ординатура (2005 г.) на кафедре госпитальной терапии №1, МГМСУ им. А.И. Евдокимова; Кабардино-Балкарский государственный университет, специальность – лечебное дело (2003 г.).
Профессиональная переподготовка: «Хирургия» (2017 г.), «Пульмонология» (2015 г.), «Кардиология» (2013 г.).
Сертификаты: «Кардиология», РУДН (2018 г.); «Терапия», РУДН (2017 г.), МГМСУ им. А.И. Евдокимова (2012 г.).
Повышение квалификации: «Клиническая электрокардиография», «Эхокардиография», МГМСУ им. А.И. Евдокимова (2004 г.); «Инфекционные болезни, актуальные вопросы диагностики, профилактики и лечения вирусных гепатитов», на базе ИКБ №1 г. Москвы (2006 г.).
Тема диссертации: «Особенности состояния сердечно-сосудистой системы, вегетативного и психоэмоционального статуса у больных с синдромом раздраженного кишечника» (2008 г.).
Медицинский опыт – более 15 лет.
Кандидат медицинских наук (2005 г.).
Образование: аспирантура по гигиене, Федеральный научный центр гигиены им. Ф.Ф. Эрисмана (2005 г.); ординатура по педиатрии (2001 г.); Российский государственный медицинский университет, специальность – педиатрия (1999 г.).
Профессиональная переподготовка по аллергологии и иммунологии, ГНЦ Институт иммунологии (2009 г.).
Сертификат: Аллергология и иммунология, ГНЦ Институт иммунологии (2014 г.).
Сертификационные курсы: Педиатрия, РМАПО (2005, 2010 гг.).
Участник научного симпозиума X Съезда педиатров России (2005 г.), II Всемирного конгресса по иммунопатологии и аллергологии (2004 г.), научно-практических и клинических конференций клиники ФНЦГ им. Ф.Ф. Эрисмана.
Член Ассоциации детских аллергологов и иммунологов.
Медицинский опыт – 18 лет.
Специализируется на оказании всесторонней амбулаторной помощи при острых и хронических заболеваниях бронхолёгочной системы, в том числе при атопической бронхиальной астме, затяжном и хроническом бронхите. Проводит дифференциальную диагностику заболеваний, сопровождающихся сухим и влажным кашлем, экспираторной и инспираторной одышкой. В профессиональной компетенции врача находится диагностика и лечение всех типов аллергических реакций и заболеваний, вызванных нарушением иммунного ответа организма.
Специализируется на диагностике и лечении: бронхиальной астмы и других поражений системы органов дыхания аллергического характера, пищевой, медикаментозной, холодовой и инсектной аллергии, поствакцинальных осложнений. Оказывает лечебно-диагностическую помощь при синдроме хронической усталости, хронических вирусных, бактериальных и грибковых инфекциях, возникших вследствие различных иммунодефицитных состояний.
Образование: интернатура, специальность – терапия, (1999 г.); ММА им. И.М. Сеченова (1998 г.).
Курсы повышения квалификации: клиническая иммунология и аллергология (1998-2000 гг.); аллергология и клиническая иммунология, ММА им. И.М. Сеченова (сертификат, 2006 г.); аллергология и иммунология, Первый МГМУ им. И.М. Сеченова (2011 г.).
Стажировка на кафедре клинической аллергологии и иммунологии ФППОВ Первого МГМУ им. И.М. Сеченова (2011 г.).
Медицинский опыт – 19 лет.
Кандидат медицинских наук (2002 г.).
Образование: аспирантура на кафедре факультетской педиатрии; клиническая ординатура по педиатрии; Сибирский государственный медицинский университет.
Профессиональная переподготовка по аллергологии и иммунологии, СибГМУ (2006 г.).
Автор более семидесяти публикаций, четырех учебно-методических пособий.
Имеет патент на изобретение.
Медицинский опыт – 19 лет.
Врач-терапевт высшей категории, консультирует пациентов с болезнями органов дыхания (в том числе простудными), пищеварения и с сердечно-сосудистой патологией. Применяя современные методики диагностики и лечения, активно занимается первичной и вторичной профилактикой заболеваний. В комплексе использует этиотропную терапию, направленную на ликвидацию причины заболевания, патогенетическую терапию, сконцентрированную на механизмах развития патологических проявлений, а также симптоматическую терапию, которая устраняет или облегчает симптомы. Владеет методиками функционального исследования в кардиологии, пульмонологии и гастроэнтерологии (ЭКГ, холтеровское мониторирование ЭКГ, суточное мониторирование артериального давления, дыхательный тест на хеликобактер, исследование функции внешнего дыхания).
Врач второй квалификационной категории. Кандидат медицинских наук (2017 г.).
Образование: аспирантура (2015 г.) и интернатура (2004 г.) по терапии; Тверской государственный медицинский университет, специальность – лечебное дело (2003 г.).
Профессиональная переподготовка по пульмонологии, ГВКГ им. Н.Н. Бурденко (2005 г.).
Профессиональная переподготовка по специальности «Аллергология-иммунология», Институт повышения квалификации ФМБА России (2005 г.).
Тема диссертации: «Особенности коморбидного течения хронической обструктивной болезни легких и артериальной гипертензии».
14 публикаций в медицинских рецензируемых изданиях.
Медицинский опыт – более 10 лет.
Грамотный терапевт, пульмонолог. С отличием окончила мединститут. Имеет большой опыт лечения пациентов с внебольничными пневмониями. Кандидатскую диссертацию посвятила изучению особенностей течения и поиску эффективных путей лечения данной патологии у лиц старческого возраста.
Образование: аспирантура, специальность – внутренние болезни; ординатура по кардиологии (2014 г.); РНИМУ им. Н.И. Пирогова, специальность – лечебное дело (с отличием 2012 г.).
Сертификаты: терапия (2013 г.); кардиология (2014 г.).
Медицинский опыт – 3 года.
Педиатр и детский аллерголог-иммунолог, владеет всеми современными методиками проведения аллергопроб и методами функциональной диагностики при заболеваниях дыхательных путей. Ведёт приём детей с заболеваниями органов дыхания в том числе и аллергической природы (бронхиальная астма, аллергические риниты и др.). Имеет опыт преподавания в России и за рубежом, проводит онлайн-консультации.
Врач высшей квалификационной категории. Кандидат медицинских наук.
Образование: очная аспирантура (1999 г.); клиническая ординатура (1998 г.); Волгоградская медицинская академия, специальность – педиатрия (1996 г.).
Первичная специализация по аллергологии и иммунологии (2008 г.).
Сертификаты: аллергология и иммунология, ФМБА (2014 г.); педиатрия, ФГБУ МНИИ педиатрии и детской хирургии (2012 г.).
Повышение квалификации: Аллергология и иммунология; Клиническая фармакология и качественная клиническая практика (GCP); Интенсивная терапия в педиатрии; Актуальные вопросы пульмонологии (2001 г.); Клиническая фармакология и фармокотерапия в практике врача-педиатра (2002 г.); Современные методы исследования в педиатрии. Основные заболевания детского возраста (2007 г.); Избранные вопросы педиатрии (2007 г.); Sublingual Immunotherapy: Indication and Patient Management (2012 г.); ЭВН, контроль качества медицинской помощи (2013 г.).
Стажировки: Pediatric Pulmonoloy/Asthma, Австрия (2001 г.); Health-Related Quality of Life Assesment in Asthma and COPD, Швеция (2002 г.); Sublingual immunotherapy/Attended Stallergens Lectures (2013 г.); передовой детский медицинский центр Шнайдер (Израиль, 2016 г.).
Участник мероприятий: конгрессы Европейского респираторного общества (2002-2004 гг.); конгресс «Человек и Лекарство».
Автор более 10 статей в ведущих отечественных медицинских журналах, посвященных проблемам детской аллергологии и бронхиальной астмы.
Член Европейского Респираторного Общества (ERS) и Американской ассоциации педиатров.
Медицинский опыт – 20 лет.
источник
Адрес клиники: Россия, Москва, ул. Нижняя Красносельская, д. 15/17
Адрес клиники: Россия, Москва, Каширское ш., д. 56, к. 1
Метро: Каширская / Кантемировская
Адрес клиники: Россия, Москва, ул. Героев Панфиловцев, д. 1
Метро: Планерная / Сходненская
Адрес клиники: Россия, Москва, пр. Андропова, д. 13, к. 32
Адрес клиники: Россия, Москва, ул. Сергия Радонежского, д. 5/2, стр. 1
Адрес клиники: Россия, Москва, Молодогвардейская ул., д. 8, к. 1
Адрес клиники: Россия, Москва, Фестивальная ул., д. 4
Метро: Площадь Ильича / Римская / Каширская / Университет / Речной вокзал / Полежаевская / Сходненская / Серпуховская
Адрес клиники: Россия, Москва, Каширское ш., д. 56
Метро: Площадь Ильича / Римская / Каширская / Университет / Речной вокзал / Полежаевская / Сходненская / Серпуховская
Адрес клиники: Россия, Москва, Большая Серпуховская ул., д. 30
Метро: Площадь Ильича / Римская / Каширская / Университет / Речной вокзал / Полежаевская / Сходненская / Серпуховская
Адрес клиники: Россия, Москва, ул. Сергия Радонежского, д. 5/2, стр. 1
Метро: Площадь Ильича / Римская / Каширская / Университет / Речной вокзал / Полежаевская / Сходненская / Серпуховская
Адрес клиники: Россия, Москва, Хорошевское ш., д. 80
Метро: Площадь Ильича / Римская / Каширская / Университет / Речной вокзал / Полежаевская / Сходненская / Серпуховская
Адрес клиники: Россия, Москва, ул. Героев Панфиловцев, д. 1
Метро: Площадь Ильича / Римская / Каширская / Университет / Речной вокзал / Полежаевская / Сходненская / Серпуховская
Адрес клиники: Россия, Москва, Университетский пр., д. 4
Метро: Площадь Ильича / Римская / Каширская / Университет / Речной вокзал / Полежаевская / Сходненская / Серпуховская
Адрес клиники: Россия, Москва, Госпитальная пл., д. 2, стр. 1
Метро: Площадь Ильича / Римская / Каширская / Университет / Речной вокзал / Полежаевская / Сходненская / Серпуховская
Адрес клиники: Россия, Москва, Первомайская ул., д. 42
Метро: Площадь Ильича / Римская / Каширская / Университет / Речной вокзал / Полежаевская / Сходненская / Серпуховская
Адрес клиники: Россия, Москва, ул. Гришина, д. 2, к.1
Метро: Кунцевская / Речной вокзал / Проспект мира
Адрес клиники: Россия, Москва, пр. Мира, д. 36, стр.1
Метро: Кунцевская / Речной вокзал / Проспект мира
Адрес клиники: Россия, Москва, ул. Гарибальди, д. 15
Метро: Кунцевская / Речной вокзал / Проспект мира
Адрес клиники: Россия, Москва, Молодогвардейская ул., д. 2, к. 1
Метро: Кунцевская / Речной вокзал / Проспект мира
Адрес клиники: Россия, Москва, Ленинградское ш., д. 92А
Метро: Кунцевская / Речной вокзал / Проспект мира
Адрес клиники: Россия, Москва, ул. Берзарина, д. 17, корп. 2
Метро: Петровско-Разумовская / Текстильщики / Водный стадион / Речной вокзал / Митино / Молодежная / ВДНХ / Октябрьское поле / Аннино
Адрес клиники: Россия, Москва, ул. Фестивальная, д. 47
Метро: Петровско-Разумовская / Текстильщики / Водный стадион / Речной вокзал / Митино / Молодежная / ВДНХ / Октябрьское поле / Аннино
Адрес клиники: Россия, Москва, Хорошевское ш., д. 62
Метро: Петровско-Разумовская / Текстильщики / Водный стадион / Речной вокзал / Митино / Молодежная / ВДНХ / Октябрьское поле / Аннино
Адрес клиники: Россия, Москва, ул. Героев Панфиловцев, д. 8, к. 1
Метро: Петровско-Разумовская / Текстильщики / Водный стадион / Речной вокзал / Митино / Молодежная / ВДНХ / Октябрьское поле / Аннино
Адрес клиники: Россия, Москва, Пятницкое ш., д. 41
Метро: Петровско-Разумовская / Текстильщики / Водный стадион / Речной вокзал / Митино / Молодежная / ВДНХ / Октябрьское поле / Аннино
Адрес клиники: Россия, Москва, ул. Ярцевская, д. 34, к. 1
Метро: Петровско-Разумовская / Текстильщики / Водный стадион / Речной вокзал / Митино / Молодежная / ВДНХ / Октябрьское поле / Аннино
Адрес клиники: Россия, Москва, Ярославское ш., д. 144
Метро: Петровско-Разумовская / Текстильщики / Водный стадион / Речной вокзал / Митино / Молодежная / ВДНХ / Октябрьское поле / Аннино
Адрес клиники: Россия, Москва, ул. Грайвороновская, д.16, к.1
Метро: Петровско-Разумовская / Текстильщики / Водный стадион / Речной вокзал / Митино / Молодежная / ВДНХ / Октябрьское поле / Аннино
Адрес клиники: Россия, Москва, Варшавское ш., д. 158, к. 2
Метро: Петровско-Разумовская / Текстильщики / Водный стадион / Речной вокзал / Митино / Молодежная / ВДНХ / Октябрьское поле / Аннино
источник
Это хроническое воспалительное заболевание легких, основу которого составляет бронхиальная обструкция, обусловленная сложным каскадом специфических и неспецифических реакций.
По данным ВОЗ на всей земле от 6 до 10% людей страдают бронхиальной астмой. Процент в разных странах разнится и связан, прежде всего, с экологией, пищей и климатом. Рост заболеваемости в восьмидесятых годах двадцатого века связывают с резким ухудшением экологической ситуации в мире, ростом промышленности.
Причины развития астмы достаточно разнообразны и делятся на внешние и внутренние.
- Домашняя пыль. Многокомпонентность обычной пыли является причиной возникновения аллергической реакции, при попадании ее в бронхи и легкие.
- Экология. С ростом промышленности, увеличением транспортной нагрузки растет и концентрация вредных газов в воздухе, которые также являются мощными аллергенами, кроме того оказывают токсическое действие на легкие и организм в целом. Влажный климат является провоцирующим фактором к развитию любого заболевания верхних и нижних дыхательных путей
- Использование бытовой химии. Вдыхание соединений веществ, используемых в быту, могут провоцировать развитие аллергических реакций.
- Профессиональные вредности. Любые профессии, связанные с производством и работой с химическими веществами, в условиях сильной запыленности, имеют высокий риск заболевания.
- Курение. Смолы сигаретного дыма и никотин, повреждая слизистую оболочку альвеол и легких, вызывают хронический воспалительный процесс, который потенцирует развитие астмы.
- Инфекции, воспалительные заболевания легких могут вызывать обструктивный синдром.
- Медикаменты. Научно обоснованный механизм развития «аспириновой» астмы, поставил нестероидные противовоспалительные препараты в разряд скомпрометированных по развитию бронхообструкции.
- Стрессы, неправильное питание, злоупотребление алкоголем оказывают иммуносупрессирующее действие, приводят к развитию пищевых аллергических реакций.
- Генетическая предрасположенность. Около 35 % пациентов, страдающих бронхиальной астмой, имеют отягощенный семейный анамнез.
- Неврологические, эндокринные, иммунологические заболевания могут оказаться предиктором тяжелого течения заболевания.
На фоне неадекватной аллергической реакции и воспаления бронхов и альвеол развивается выраженный отек с выпотом большого количества слизи, которая как клапан не позволяет воздуху выйти из легких. Дополнительно рефлекторно появляется спазм гладкой мускулатуры бронхов. Если вдох в таких условиях более или менее возможен, то выдох крайне затруднен, сопровождается свистом, хрипами.
Бронхи астматиков лишаются мерцательного эпителия, просвет сужен даже в фазе ремиссии, что создает благоприятный фон для развития рецидивов.
Важной особенностью течения бронхиальной астмы является проявление симптомов ночью и рано утром. Спровоцировать приступ может что угодно: стресс, вдыхание пыли, духов, обычная простуда.
- одышка после физической нагрузки или в покое;
- кашель, сухой или с мокротой, заложенность в груди;
- сложность с выдохом, поверхностное частое дыхание;
- свистящие хрипы при дыхании;
- ортопноэ – вынужденное положение тела, когда больной сидит, оперев локти на стол, подняв плечи;
- головокружение, слабость, недомогание;
- тахикардия — учащенное сердцебиение.
При длительно текущих, рецидивирующих приступах могут развиваться эмфизема легких, кардиомегалия, акроцианоз.
Постановка диагноза основана на сборе жалоб, анамнеза, осмотре и аускультации, дополнительно для подтверждения диагноза используют объективные методы диагностики:
- спирометрия, а так же проведение дыхательных проб с применением бронходилятаторов;
- микроскопия мокроты, посев мокроты;
- проведение кожных роб, определение наличия иммуноглобулинов класса Е, определение специфических иммуноглобулинов;
- рентгенография грудной клетки;
- компьютерная томография.
Задачей врача является установление истинной причины астмы, от чего зависит прогноз и подбор эффективного лечения.
Выбор тактики лечения всегда строго индивидуальный. В отделении терапии клиники «Интермед» целостный подход к терапии бронхиальной астмы обеспечивает снижение частоты и интенсивности рецидивов, способствует полному излечению.
- Базисная терапия, включает в себя назначение: глюкокортикоидных препаратов, моноклональные антитела, кромоны, агонисты лейкотриеновых рецепторов.
- Симптоматическая терапия подразумевает назначение бронходилятаторов: бета два-адреномиметики, ксантины.
- АСИТ-аллергенспецифическая иммунотерапия – применяется при астме аллергической этиологии, когда через равные промежутки времени вводится минимальная доза аллергена по схеме, что тормозит аллергическую реакцию.
- Муколитики – отхаркивающие — разжижают и выводят мокроту
- Антибиотики – используются при наличии инфекционного агента
- Биорезонансная терапия – синхронизирует и настраивает электромагнитное поле пациента, запуская процесс выздоровления, так же используется для снятия стрессового фактора развития бронхоспазма.
- Рефлексотерапия – используется как вспомогательный метод для купирования приступа.
- Физиотерапия – оказывает многокомпонентное действие на патологию, ускоряя выздоровление.
Разносторонний взгляд на лечение позволяет специалистам клиники «Интермед» вот уже много лет успешно лечить бронхиальную астму.
Записаться на прием к врачу, а также получить дополнительную информацию можно по телефону +7 (495) 150-88-84 или заполнив форму на сайте.
источник
Врач-пульмонолог, сомнолог, кандидат медицинских наук, Главный врач медицинского центра «ИнтеграМедсервис»
Кандидат медицинских наук, врач-пульмонолог высшей категории, врач функциональной диагностики,заведующая отделением пульмонологии ИнтеграМедСервис, экс-сотрудник ФГУ НИИ пульмонологии ФМБА России.
Бронхиальная астма противоречивое, неоднозначное и «капризное» хроническое заболевания легких. Эта болезнь рекордсмен по легендам, заблуждениям, мифам, альтернативным подходам к лечению и шарлатанству. В этой статье постараемся понятно рассказать об этом заболевании.
Бронхиальная астма подробно описана и известна давно. Но, несмотря на это по сей день остается загадочным заболеванием. До конца не ясна природа этой болезни. Термин астма дословно означает удушье. Удушье считалось главным, обязательным признаком болезни. Лабораторным доказательством болезни считалась эозинофилия крови и мокроты и аллергия. Но с развитием молекулярной биологии и генетики стало очевидным, что это не так.
Современное определение бронхиальной астмы — хроническое воспалительное заболевание нижних дыхательных путей, в развитии которого играют роль большое количество клеток и клеточных элементов. Принято считать, что это воспаление приводит к развитию гиперреактивности бронхов, а следствие этой гиперреактивности — удушье, кашель и одышка. Распространенность бронхиальной астмы увеличивается ежегодно.
По информации ВОЗ астмой страдает около 300 млн. человек, затрагивая все возрастные и гендерные группы. За два последних десятилетия в мире произошло двух-кратное увеличение больных бронхиальной астмой. В России с 1998 по 2002 распространенность заболевания увеличилась на 28,2 %. Распространенность болезни в нашей стране составляет 6,9% среди взрослых и 10% среди детей. В РФ бронхиальной астмой болеет 7 миллионов человек.
Заболел бронхиальной астмой- я скоро умру?
Что касается смертности, то бронхиальная астма редко является причиной смерти. В Канаде, Австралия, некоторых Европейских странах отмечен рост смертности от астмы. А в Англии отмечено снижение этого показателя . Бронхиальная астма не прогрессирующая болезнь, в отличие от ХОБЛ. Болезнь ни во что не перерождается.
«О самом главном». Бронхиальная астма: почему она обостряется весной? Послушать выступление Кулешова А.В. на радио Россия.
Бронхиальная астма это мульти-факториальное заболевание. Установлено, что фактором развития болезни является семейный анамнез аллергии (атопии). Наличие аллергии в семье увеличивает в 5 раз риск развития аллергического ринита и бронхиальной астмы! Аллергены домашнего клеща, эпидермиса животных, пыльцы растений, таракана, грибов Alternaria считаются наиболее распространенными факторами риска.
Инфекция так же играет спорную роль в развитии болезни. Описаны случаи, указывающие на прямую связь между рецидивирующей в детстве респираторной инфекцией и снижением риска развития бронхиальной астмы. Но при этом известно, что вирусная инфекция часто провоцирует обострение БА. Вероятно, и те и другие наблюдения верны. Инфекция играет роль пускового агента, проявляется на разных этапах жизни человека и влияет на стадии заболевания.
Ухудшающаяся экологическая обстановка – бронхиальная астма экологозавиимое заболевание. Уровень промышленного загрязнения и распространенность болезни тесно и напрямую взаимосвязаны. К примеру, распространенность БА среди городских жителей (дети, взрослые) в 1,6-1,8 раза выше, чем в сельской местности.
Прочие факторы – это малый или избыточный вес при рождении, курение матери во время беременности, наличие животных в доме, ожирение, избыточное потребление соли.
Симптомы бронхиальной астмы различны и индивидуальны. Нет характерного симптома, который однозначно указывал на то, что человек болеет астмой. Для большинства людней заболевший астмой – задыхающийся человек, постоянно кашляющий и свистящий на все лады. Однако это не обязательно так. На приеме некоторые пациенты жалуются на затрудненный выдох, кто то на сложности с вдохом. Некоторые предъявляют жалобы на кашель ночью, утром, при физической нагрузке,а некоторых удушье не беспокоит.
Такой диапазон степени выраженности жалоб и размытости симптомов, характерен для бронхиальной астмы. Астма в период между обострениями может никак себя не проявлять. В этот «спокойный» промежуток времени пациенты совершают ошибку — прекращают лечение. В результате у пациента случается обострение астмы.
Для бронхиальной астмы не обязательны:
- 1. Общие симптомы в виде слабости, плохого самочувствия. Эти жалобы характерны при затяжном приступе астмы и отсутствии эффекта от ее лечения. Причем степень тяжести заболевания может столь же быстро уменьшиться при правильном назначенном лечении, как и возник приступ.
- 2. Приписываемая бронхиальной астме синюшность рук (акроцианоз) и кожных покровов, губ – возникают при тяжелом, затяжном приступе и не характерны для заболевания. Это больше свидетельствует в пользу неправильной терапии или диагноза.
- 3. Учащенное сердцебиение – частый спутник при обострении астмы. Оно следствие чрезмерного использования при приступе астмы сальбутамола, и учащенного дыхания при приступе. Тахикардия ухудшает самочувствие при приступе,усиливая панику.
- 4. Часто бронхиальной астме приписывают симптомы ХОБЛ — «часовые стекла», «барабанные палочки», проявления эмфиземы. Это связано с неадекватным пониманием некоторыми врачами сути этих заболеваний. От этого и путаница.
- 5. Сердечно сосудистая система от наличия бронхиальной астмы не страдает. Скорее можно говорить о медикаментозном влиянии лекарств на сердечно сосудистую систему.
Я не задыхаюсь, а только кашляю. А доктор говорит, что у меня астма! Разве это возможно?
При кашлевом варианте бронхиальной астмы (а встречается и такой) у пациента нет удушья. Мало того показатели ФВД фиксируют нормальные или слегка сниженные показатели вентиляции. Кашель у пациентов с кашлевым вариантом астмы беспокоит ночью и утром, возникает при быстрой ходьбе или при занятиях спортом. Такой вопрос часто звучит на приеме в клинике. Даже имея специальную подготовку в тонкостях диагностики бронхиальной астмы, врачи сталкиваются с диагностической дилеммой — астма или нет? При тщательном опросе пациента, анализа детства и родственных связей, характере жалоб диагноз астмы становиться вероятным. Но это не вся диагностика астмы!
Главным функциональным тестом для диагностики бронхо — обструктивного синдрома принято считать спирометрию, или функцию внешнего дыхания, или ФВД. Спирометрия показывает, как функционируют легкие, сужены или нет дыхательные пути (бронхиальная обструкция), изменены ли дыхательные объемы. Тест безболезненный и бескровный. Проводиться в 2 этапа. На первом этапе из трех попыток дыхательного маневра (форсированного выдоха), выбирается больший показатель. Затем врач предлагает вдохнуть бронхо — расширяющий препарат (Сальбутамол) и через 15-20 минут, повторяется этап номер один. Продолжительность процедуры 20-25 мину. Полученный результат расшифровывает сам лечащий врач.
Задача теста
1. Выявить обструкцию
2. Выяснить обратимость обструкции.
Иными словами смогли ли бронхи расшириться при действии бронхо — расширяющего препарата. Наличие обратимой обструкции – диагностический критерий астмы.
Несмотря на простоту теста, выполнение дыхательного маневра требует четкости. Как показывает опыт из 10 сделанных ФВД в других поликлиниках и медицинских центрах, только два будут соответствовать критериям качества. Чтобы избежать ошибок при диагностике астмы, в нашей в клинике лечения астмы и аллергии, врачи пульмонологи сами исполняют этот тест. Сложнее становится задача, если спирометрия нормальная, а положительной реакции на препарат нет. В этом случае рекомендуем провести бронхопровакационный тест. Это ФВД наоборот. Это экспертное исследование подтверждает или опровергает диагноз астмы. Бронхопровакационный тест незаменим при диагностике кашлевого варианта бронхиальной астмы и астмы физического усилия.
Мы предлагаем прием врачей, специализирующихся на лечении астмы, экспертного уровня в Москве
Если Вы подозреваете у себя или близких астму, запишитесь на прием:
Тек же у Вас есть возможность обойтись без телефона и записаться онлайн через сайт. Позже, наш диспетчер свяжется с Вами для уточнения деталей приема.
Учитывая вариабельность симптомов, функциональных показателей, разнообразие причин развития бронхиальной астмы для контроля требуется классификация.
Классификация бронхиальная астма ( по рекомендациям GINA 2016) по степени тяжести:
Ступень 1: Интермиттирующая бронхиальная астма
- Проявления заболевания реже 1 раза в неделю – пациент жалобы не предъявляет. Обострения не продолжительные или отсутствуют. Ночью астма или не беспокоит, либо ночные симптомы возникают не более 2 раз в месяц.
- Показатели ОФВ1 или ПСВ ≥ 80% от должного. Пациенты с таким вариантом течения редко посещают пульмонолога. Заболевание не влияет на качество жизни.
Ступень 2: Легкая персистирующая бронхиальная астма
- Пациент ощущает проявления заболевания более 1 раза в неделю, но реже 1 раза в день – в этом случае снижена физическая активность, изредка нарушен сон. Пациент отмечает затрудненное дыхание ночью, чаще двух раз в месяц Пациент обеспокоен появившимися регулярными симптомами.
- ОФВ1 или ПСВ ≥ 80% от должного. Астма мешает полноценно жить.
Ступень 3: Бронхиальная астма средней тяжести, персистирующая. Удушье, кашель беспокоят ежедневно. Нарушен сон, обычная физическая активность дается с трудом.
- Ночь становится трудным временем суток, несколько раз в неделю ночные проявления болезни сильно беспокоят. Потребность в бронхорасширяющих препаратах Сальбутамол, Беродуал ежедневная.
- ОФВ1 или ПСВ 60—80% от должного. Такого пациента «слышно» везде – он хрипит, свисты в грудной клетке. Взгляд обеспокоенный, постоянно не хватает воздуха. Пациенты сильно раздражительны в этом состоянии. Качество жизни их не устраивает.
Ступень 4: Тяжелая персистирующая бронхиальная астма. Тяжелое состояние — дыхательные нарушения и симптомы носят выраженный, ежедневный характер. Обострения сменяют друг друга. Ночные симптомы ежедневные. Значительное снижение физической активности
ОФВ1 или ПСВ ≤ 60% от должного. Это опасное состояние. Требуются действия со стороны медицинского персонала, для купирования симптомов и принятия решения о госпитализации в стационар.
По этой классификации степень тяжести избирается из самого тяжелого проявления симптома или показателя ФВД. Причем достаточно одного симптома или показателя. Но из-за переменчивости проявлений астмы степень тяжести так же становиться величиной непостоянной. Тяжесть БА – не статичная характеристика.
Аллергическая БА: «классика» для нее характерно начало в раннем детстве, как правило, присутствует ряд аллергических сопутствующих заболеваний. Характерен наследственный фактор аллергии. В основе патогенеза лежит эозинофильное воспаление. Ответ на терапию ИГКС хороший.
Неаллергическая БА: аллергия не причина развития этого варианта астмы. Воспаление реализуется за счет смешанного, нейтрофильного, эозинофильного звеньев. Ответ на терапию ИГКС иногда отсутствует либо неполный.
БА с поздним дебютом: такой вариант чаще встречается у женщин, развивается во взрослом состоянии. При этом типе астмы — аллергия так же не характерна. ИГКС применяют в дозах более 1000 мкг .
БА с фиксированной обструкцией дыхательных путей: пациенты, страдающие этим типом астмы, болеют астмой давно. И под воздействием длительного воспаления стенка бронхов видоизменяется на столько, что обструкция становиться постоянной..
БА у больных с ожирением: пациенты с ожирением и БА страдают от выраженных респираторных симптомов, не связанных с эозинофильным воспалением. Определение фенотипов болезни позволяет подойти к лечению персонифицировано и индивидуально.
ГЭРБ индуцированная – гастроэзофагеальный рефлюкс актуальная проблема затяжного кашля у пациентов и ГЭРБ способен спровоцировать развитие бронхиальной астмы. Причиной тому вдыхание аэрозоля кислотного содержимого из пищевода.
Аспирин зависимая астма — причиной воспаления в бронхах в этой ситуации является аспирин или иные НПВС. Обычно аспириновая форма характеризуется т.н. аспириновой триадой – астма, полипы полости носа и реакция на салицилаты. Кашлевой вариант бронхиальной астмы- с введением в диагностику бронхопровакационного теста стало возможным выявить этот тип болезни. Вместо приступов удушья присутствует спастический кашель с акцентом в ночные или утренние часы.
Астма физического усилия – приступы затрудненного дыхания возникают исключительно при физических нагрузках. При ней же отмечается вариабельность показателей вентиляции. Иногда слышны свисты и хрипы.
Профессиональная астма – исключительно факторы производственной среды провоцируют эту форму астмы. Иные факторы, вне рабочего места, недолжны при этой форме быть, причиной заболевания.
Ночная астма – спорный вариант. Но описаны исключительно ночные приступы нехватки воздуха. Очень часто коррелирует с СОАС.
Мульти факториальному заболеванию – многоуровневое лечение! Успешный контроль над бронхиальной астмой возможен в комплексе мероприятий:
- Медикаментозное лечение — правильно назначенная базисная (основная) терапия и терапия обострений
- Профилактика внешних и внутренних факторов обострений — антиаллергический режим, диета, контроль над хроническими заболеваниями
- Реабилитация — Обучение пациентов, специальные тренинги для пациентов
Задачи терапии бронхиальной астмы:
- 1. Обеспечение и сохранение контроля над симптомами бронхиальной астмы, продолжительное время
- 2. Снижение рисков и профилактика будущих обострений заболевания.
Для решения задач применяется ступенчатая терапия.
Главный принцип ступенчатой терапии – это увеличение объема терапии при отсутствии должного контроля над астмой (при ее обострении) и соответственное уменьшение этого объема при достижении стабилизации состояния, стихания симптомов болезни. Ступени содержат информацию о вариантах лечения, отличающихся по своей эффективности. Ступень и объем терапии выбираются лечащим врачом и зависят от степени выраженности симптомов астмы у пациента. Применение ступенчатой терапии позволяет, при ее правильном применении, оценить эффективность выбранной схемы лечения. Например, если не удается стабилизовать обострение астмы, необходимо проверить технику использования ингаляторов. Проверить выполняет ли пациент назначения и рекомендации. Возможно, внимания не было уделено сопутствующим болезням? И оценив эти факторы, принимается решение об изменении объема лечения.
Снижение объема терапии, например кратности или дозировки ингаляторов, так же требует осторожности. Тяжесть заболевания обязательно учитывается при изменении терапии. Пациенты часто ошибаются отменяя прием препаратов на ранних этапах стабилизации астмы.
Лекарства для лечения разделены на две группы:
Симптоматические
1. Скоропомощные, быстродействующие лекарства (Вентолин, Сальбутамол). Беродуал). Эти препараты быстро за 5 — 15 минут облегчают состояние пациента, снимают приступ удушья. Эти лекарства выпускаются в форме карманных ингаляторов или суспензий для ингаляций через небулайзер. Почти у каждого пациента с астматической болезнью в кармане лежит ингалятор, для быстрой помощи при приступе. Большинство пациентов нуждается в этих ингаляторах 1 или 2 раза в неделю — или намного реже. Но когда симптомы бронхиальной астмы носят выраженный и тяжелый характер, потребность применения ингаляторов быстрого действия увеличивается. При этом возможна их передозировка и ухудшение общего самочувствия. Препараты базисной терапии
2. Для базисной терапии астмы используют комбинации противовоспалительных лекарств — ИГКС ( ингаляционные глюкокортикостероиды – Будесонид, Мометазон, Беклазон ) и бронхорасширяющих средств длительного действия (Форадил, Формотерол, Сальметерол). Цель этой группы лекарств — предотвратить обострение симптомов астмы и контроль над заболеванием. Противовоспалительный эффект достигается действием кортикостероидных гормонов на медиаторы воспаления — эозинофилы, цитокины и прочие клетки воспаления.
Карманные дозированные ингаляторы — средства доставки лекарственных средств в бронхи. Они специально разработаны для вдыхания лекарственного препарата в виде аэрозоля или пудры.
Небулайзеры — это ингаляторы, но стационарные — они средство доставки препаратов в виде суспензий или растворов в бронхи. Применяется при обострении бронхиальной астмы, особенно тяжелом течение.
Для успешного лечения важно, принимать все лекарства, которые доктор предписывает. Пациенты должны научиться правильному использованию ингаляторов. Вам, возможно, придется принимать лекарства несколько раз день и при этом отсутствие симптомов не повод самостоятельно вводить коррекции в схему терапии. Наши специалисты уделяют особое внимание правильности использования ингаляторов. Ведь модификаций препаратов для ингаляционной терапии очень много, а мы знаем особенности использования всех препаратов. Пациенту может показаться, что рекомендованный препарат не работает, но это не означает, что он не помогает. При возникновении таких сомнений обратитесь к пульмонологу. Важно знать, что неправильное лечение БА, приводит к изменениям в легких. Некорректный прием лекарств может привести Вас на больничную койку.
(анти-лейкотриеновые средства- Монтелукаст и Зафирлукаст). Эти препараты менее эффективны, чем ИГКС, для контроля астмы. Препарат эффективен при атопической форме бронхиальной астмы, а так же пациентов с аспириновой формой астмы и астмой физического усилия. Эти препараты подавляют сужение бронхов в ответ на ингаляцию лейкотриенов, уменьшают астматическую реакцию на холод и физические усилия.
Кромоны — кромогликат натрия («Интал») и недокромил («Тайлед»). Эффективность и безопасность современных ингаляционных стероидов, производство новых антилейкотриеновых препаратов привели к вытеснению кромогликата и недокромила из арсенала пульмонологов.
Терапия гуманизированными антителами к IgE — Омализумаб. Это моноклональное антитело, которое может связать циркулирующий в крови пациента IgE, оказав выраженное опосредованное влияние на аллергены, снижая воспаление в бронхах. Этот препарат наиболее полезен при тяжелых формах астмы, с эозинофильным воспалением, с неэффективным ответом на терапию ИГКС. Эффективность применения около 30%.
Метотрексат и препараты золота – оказывают кортикостероид щадящий эффект при лечении астмы. Однако применение ограничено побочными реакциями.
Теофиллины – применяются с середины прошлого века для лечения астмы. Их большое преимущество – это их дешевизна. Поэтому препарат охотно применяется в странах с низким экономическим уровнем. Однако у теофиллина выявлены новые свойства, которые изучаются. И мы увидим возрождение этой группы лекарств.
Специфическая иммунотерапия (СИТ или АСИТ). Применяется при доказанной связи между астмой и аллергеном (аллергенами). Одномоментно и опасный способ лечения астмы, но и единственный способ терапии астмы способный дать многолетнюю ремиссию в 70% случаев, при полном трехгодичном цикле лечения. Эффект достигается за счет снижение иммунного ответа на постепенно и периодически повышающиеся дозы вводимого аллергена в организм человека. Получается нечто похожее на прививку от аллергии. У метода много противопоказаний и ограничений.
Реабилитация пациентов с бронхиальной астмой
Складывается из чёткого соблюдения плана медикаментозного лечения пациентом, обучение контролю над своим состоянием, симптомами астмы. В разработанный индивидуальный план вписывается рекомендации по правильному поведению при обострении болезни. Физические упражнения и тренажеры помогаю сохранить дыхательную мускулатуру в тренированном состоянии, обеспечивая толерантность к физическим нагрузкам, улучшают сердечно-легочную функцию. Регулярные занятия физкультурой сократят тяжесть обострений.
Профилактика пациентов с бронхиальной астмой
У пациентов астматиков существует представление о том, что если избегать факторов провоцирующих приступы, то медикаментозное лечение не нужно или хотя бы сократить объем лекарственной поддержки. Доказательств на сей счет недостаточно. Но, тем не менее, можно с уверенностью предложить в качестве профилактических мер следующее:
- не отменять самостоятельно, назначенную терапию
- элиминация факторов риска развития бронхиальной астмы. Это тот случай, когда сказать проще, чем сделать. Например — экологическое состояние окружающей среды не подвластно пациенту. Сожалению иногда факторы вызывающие обострение астмы, встречаются только на работе. Тогда перед пациентом встает сложный вопрос выбора между астмой и зарабатыванием денег.
- очистители воздуха в квартире, правильный антиаллергенный режим в период цветения растений
- исключение курения табака.
- климат в квартире и на работе — наличие и отсутствие в помещения превышающих доз формальдегида, фенолов и т.п.
- санация очагов хронической инфекции у пациента. Например хронические инфекции носа, гортани, глотки или органов ЖКТ.
Соляные пещеры или галотерапия безопасный метод профилактики заболеваний верхних и нижних дыхательных путей и психоэмоциональной разгрузки организма. Рассматривать эту методику как лечение астмы не стоит. При прохождении курортного лечения , соляные пещеры полезны.
Пациент, болеющий астмой должен регулярно кушать! Нет рекомендаций, подтвержденных клиническими исследованиями о необходимости диеты. Международные исследования доказали, что инициировать астму может избыток потребления соли и фактором риска является ожирение. Если употреблять в пищу меньше соли и следить за калориями, проблем не возникнет. Диета при астме применяется при наличии аллергии на продукты питания. Тут рекомендация одна — исключите эти продукты из рациона и аллергической реакции на них не будет. Так же при наличии ГЭРБ и астмы необходимо соблюдать режим питания, прописанный врачом для профилактики ГЭРБ.
Прогноз течения бронхиальной астмы благоприятный. По нашим наблюдениям 70% пациентов» боится «астму, но игнорирует обструктивный бронхит. И это заблуждение т.к. прогноз ХОБЛ трагичней и опасней. Если соблюдать рекомендации врачей астма не будет менять ваш привычный ритм жизни. Бронхиальная астма ожирения, бронхиальная астма с фиксированной нагрузкой, атопическая астма или астма курильщика трудные варианты для лечения. Назначенная терапия не приносит облегчения дыхания и самочувствия. В 10% случаев не обойтись без стационарное лечение , вплоть до отделения реанимации.
В чем отличие отделения пульмонологии «ИтеграМедсервис» от других клиник и отделений в лечении бронхиальной астмы?
Это мульти дисциплинарный подход к проблеме бронхиальной астмы у каждого конкретного пациента. Ведь астма мульти-факториальная болезнь. К болезни нельзя подходить, просто назначив аэрозольный ингалятор. Владеем всеми способами терапии бронхиальной астмы. Астма школа и реабилитация Н.Н Мещеряковой, популярна в Москве. При выборе схемы лечения врачи оценивают возможные нежелательные эффекты применяемых лекарств и честно обговаривают это с пациентами.
Ежегодно обновляем информацию о новых препаратах на конгрессе по проблемам органов дыхания и на Европейском конгрессе по респираторным заболеваниям.
Позвоните нам и запишитесь на прием:
Тек же у Вас есть возможность обойтись без телефона и записаться онлайн через сайт. Позже, наш диспетчер свяжется с Вами для уточнения деталей приема.
Нажимая на кнопку «ЗАПИСАТЬСЯ НА ПРИЕМ», Вы даете свое согласие на обработку ваших персональных данных!
Политика конфиденциальности
источник