Однако следует помнить, что при затянувшемся приступе сердечной астмы, вследствие присоединения застойного бронхита, она может приобретать некоторые черты бронхиальной астмы (экспираторный характер одышки, сухие свистящие хрипы).
Опросите больного с эмфиземой легких и выявите жалобы: одышка, которая постепенно упорно прогрессирует и носит обычно экспираторный характер.
Соберите анамнез:часто встречающаяся так называемая вторичная эмфизема легких развивается на фоне хронического обструктивного бронхита, бронхиальной астмы. В этих случаях эмфизема диффузная. В происхождении довольно редкой первичной эмфиземы легких ведущее значение отводится генетическим факторам и, в частности, дефициту 1-анти-трипсина, который при определенных условиях может привести к избыточному действию ферментов, в.
Бронхиальную астму делят на инфекционно-аллергическую и атоническую. Причиной развития инфекционно-аллергической формы являются воспалительные заболевания носоглотки, бронхов и легких. Атоническая форма возникает при повышенной чувствительности к аллергенам внешней среды.
Приступы бронхиальной астмы могут быть вызваны самыми разными причинами как экзогенного, так и эндогенного характера. В основе приступа бронхиальной астмы лежит спазм гладкой мускулатуры бронха. Присоединяющийся отек слизистой оболочки и накопление вязкого секрета нарушают легочную вентиляцию, при этом выдох как пассивный акт значительно затруднен.
Сердечная астма — это острая недостаточность работы левого желудочка, которая характеризуется застойными процессами малого круга кровообращения.
Заболевание очень часто сопровождается отеками в легких. Астматические сердечные приступы способны сопровождаться острой недостаточностью кислорода, мучительным непродуктивным кашлем, учащением пульса, посинением носогубного треугольника, подъемом АД, повышенной возбудимостью и страхом перед смертью.
Важно отметить, что астма, как самостоятельное заболевание, не угрожает жизни пациента, однако в случае развития острого приступа, когда не оказана своевременная доврачебная помощь, способен развиться отек легких. Эти осложнения являются достаточно серьезными и способны привести к смерти пациента.
Острая сердечная недостаточность способна появиться в результате любого кардиологического заболевания.
Особенно часто ее вызывают.
АСТМА СЕРДЕЧНАЯ — приступ удушья, развивающийся в результате острой левожелудочковой недостаточности сердца. Сердечная астма, как правило, осложняет течение гипертонической болезни, атеросклеротического кардиосклероза, инфаркта миокарда, митрального и аортального порока сердца; может встречаться и при сифилитическом поражении сердечно-сосудистой системы, миокардите, остром и хроническом нефрите. В сложном патогенезе сердечной астмы важнейшую роль играют острая слабость левого желудочка либо механическое препятствие оттоку крови на уровне левого предсердножелудочкового отверстия при сохранной сократительной функции правого желудочка, продолжающего энергично нагнетать кровь в легочную артерию. Важными патогенетическими факторами являются рефлекторный спазм бронхов, выпотевание в просвет бронхов серозной жидкости (при наличии застоя), а также острое нарушение кровоснабжения центральной нервной системы и раздражение дыхательного центра. Различное сочетание всех.
Сердечная астма — это приступы удушья, возникающие в результате острой левожелудочковой недостаточности. Застой крови в малом круге кровообращения возникает, как правило, из-за слабости мышц левого желудочка. При этом жидкая часть крови — плазма — выходит за пределы кровеносных сосудов легких, пропитывая их ткань и даже мелкие бронхи, легочная ткань отекает, в результате затрудняется дыхание, появляется одышка, а в тяжелых случаях наступает удушье.
Сердечная астма и отек легких — синдром острой левожелудочковой недостаточности, проявляющийся приступами удушья, развивающимися из-за острого застоя в малом круге кровообращения.
Возникает чаще при наличии органических изменений сердечно-сосудистой системы, ведущих к ослаблению сократительной способности левого желудочка (гипертоническая болезнь, острый инфаркт миокарда, кардиосклероз, стеноз левого венозного отверстия, аортальные пороки сердца, диффузный гломерулонефрит и т.д.).
Сердечная астма — это медицинская характеристика заболевания, являющегося следствием застойной сердечной недостаточности. Данное заболевание имитирует обычную астму, проявляясь аналогичными симптомами. Некоторые исследования показывают, что треть от общего количества больных с сердечной астмой приходится на долю пожилых пациентов, имеющих проблемы с сердцем или больных сердечной недостаточностью. Сердечную астму также называют пароксизмальной ночной одышкой.
В зависимости от степени выраженности симптомов сердечная астма может быть классифицирована как состояние, требующее неотложной медицинской помощи. В особенности это относится к накоплению жидкости в легких, отеку легких, а также скоплению жидкости внутри и вокруг дыхательных путей.
Различие между истинной астмой и сердечной астмой особенно важно, поскольку некоторые методы.
Сердце является одним из важнейших органов тела человека. Оно отвечает за подачу крови к тканям. Без этого процесса организм погибнет из-за недостатка кислорода и питательных веществ. Одним из тяжелейших расстройств сердца является сердечная астма. Что это такое можно объяснить следующим образом: происходит застой крови в малом круге кровообращения, из-за чего к легким не поступают нужные вещества.
Из-а скопления крови в капиллярах дыхательных органов, происходит их отек, как следствие, невозможность нормальной работы, человек ощущает приступы удушения. В такой ситуации необходима скорая помощь, находящихся рядом людей и, конечно, медиков.
Как правило, одышка вызывается потому, что человек перетрудился в течение дня физически или психологически. Приступ одышки может случится в любое время суток, но чаще ночью. Поскольку в лежачей позе жидкость застаивается в капиллярах дыхательных путей. Поэтому, больной ощущает сдавливание грудной клетки и.
Сердечная астма – это тяжелое состояние, для которого характерны приступы удушья продолжительностью от нескольких минут до нескольких суток. Оно не является самостоятельным заболеванием, а развивается вследствие острой сердечной недостаточности левого желудочка, вызванной другими заболеваниями. Чаще всего возникает при врожденном или приобретенном пороке сердца. инфаркте миокарда. кардиосклерозе. гипертонической болезни, остром коронарном синдроме и прочих заболеваниях связанных с сердечной недостаточностью. В редких случаях причиной сердечной астмы могут стать острое нарушение мозгового кровообращения или инфекционные заболевания почек. Как правило, встречается у пациентов старше 60 лет, но не исключено развитие приступов и у более молодых больных.
Развитие сердечной астмы провоцирует недостаточность левого желудочка сердца или митральный стеноз. Глубокие органические изменения миокарда затрагивают главным образом левый.
Сердечная (кардиальная) астма – тяжёлый клинический синдром, представляющий собой появление внезапных приступов удушья. Главная причина приступа сердечной астмы заключается в нарушении функционирования левой половины сердца (острая левожелудочковая недостаточность), возникающего чаще всего на фоне протекания заболеваний системы кровообращения.
Сердечная астма характеризуется снижением работоспособности миокарда и, как следствие, застойными состояниями в малом круге кровообращения. Последние становятся причиной острых нарушений в дыхательной и кровеносных системах. К группе риска относятся лица старше 60, однако не исключено появление приступов в молодом возрасте, так как в последнее время наблюдается тенденция к увеличению случаев заболеваний сердечно-сосудистой системы среди молодёжи.
Определяющие причины при данном синдроме – острая левожелудочковая недостаточность, митральный стеноз (сужение митрального клапана), аортальная.
Сердечная астма – это не самостоятельное заболевание, а осложнение гипертонической болезни, инфаркта миокарда, пороков сердца, миокардита, кардиосклероза. Сердечная астма проявляется, как приступ одышки и удушья, он обусловлен острым застоем крови в сосудах лёгких из-за левожелудочковой недостаточности.
источник
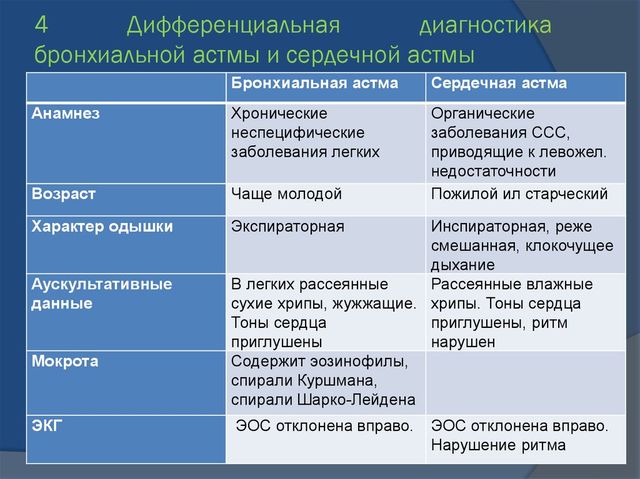
| Признаки | Бронхиальная астма | Сердечная астма |
| Анамнез | Хронические неспецифические заболевания легких, повторные пневмонии, аллергия | Заболевания сердечно-сосудистой системы, приводящие к левожелудочковой сердечной недостаточности |
| Характер одышки | Экспираторная | Смешанная |
| Вынужденное положение | Сидя или стоя с фиксированным плечевым поясом | Ортопноэ |
| Цианоз | Диффузный | Периферический |
| Тип грудной клетки | Эмфизематозная | Не изменена |
| Перкуссия легких | Коробочный | Притупление в нижних отделах легких |
| Аускультация легких | Ослабленное везикулярное дыхание Сухие свистящие хрипы | Ослабленное везикулярное дыхание Влажные мелкопузырчатые не звонкие хрипы |
| Перкуссия сердца | Абсолютная тупость сердца отсутствует или уменьшена Границы относительной сердечной тупости достоверно определить не удается | Абсолютная тупость сердца не изменена или увеличена Левая граница относительной сердечной тупости смещена кнаружи |
| Аускультация сердца | Тоны сердца ослаблены, ритмичны | Тоны сердца ослаблены, тахикардия, часто ритм галопа аритмии |
| Мокрота | Слизистая, скудная, вязкая, стекловидная, содержит эозинофилы, спирали Куршмана, кристаллы Шарко-Лейдена, выделяется в конце приступа | Серозная, розовая, пенистая, жидкая (при альвеолярном отеке легкого), может содержать сидерофаги («клетки сердечных пороков») |
| ЭКГ | Отклонение электрической оси сердца вправо нагрузка на правое предсердие | Отклонение электрической оси влево, гипертрофия левого желудочка, признаки ишемии миокарда, аритмии |
Однако следует помнить, что при затянувшемся приступе сердечной астмы, вследствие присоединения застойного бронхита, она может приобретать некоторые черты бронхиальной астмы (экспираторный характер одышки, сухие свистящие хрипы).
Отличие бронхиальной астмы от хронического обструктивного бронхита
| Признаки | Бронхиальная астма | Хронический обструктивный бронхит |
| Характерна | Не характерна | |
| Кашель | Преимущественно приступообразный | Постоянный, разной интенсивности |
| Одышка | Приступы экспираторной одышки | Постоянная без резких колебаний выраженности |
| Суточные изменения ОФВI | Более 1 5% должных величин | Менее 10% должных величин |
| Обратимость брон- | Характерна | Не характерна |
| Эозинофилия мокроты и крови | Характерна | Не характера |
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Сдача сессии и защита диплома — страшная бессонница, которая потом кажется страшным сном. 8507 — 

195.133.146.119 © studopedia.ru Не является автором материалов, которые размещены. Но предоставляет возможность бесплатного использования. Есть нарушение авторского права? Напишите нам | Обратная связь.
Отключите adBlock!
и обновите страницу (F5)
очень нужно
источник
Симптомы таких болезней как сердечная и бронхиальная астма критически похожи и определиться с диагнозом трудно даже опытному врачу. Однако отличить приступ этих недугов – важнейшая задача, потому что эти разные болезни нуждаются в применении различных препаратов. Особенно это касается неотложной помощи.
Для ликвидации приступов БА категорически запрещено использовать наркотические анальгетики. Равносильным этому является использование адренергических медикаментов при приступе сердечной астмы (далее СА). Эти средства купируют приступ бронхиальной астмы, но не приносят абсолютно никакого результата при приступе сердечной. Чем быстрее врач определит отличие этих недугов и поставит правильный диагноз, тем успешнее будет лечение.
Краткое содержание статьи
Это болезнь не относится к самостоятельным, а лишь является последствием нарушений в работе сердца и сердечно-сосудистой системы в целом.
Среди причин можно выделить 8 основных заболеваний:
- Желудочковая тахикардия.
- Обширный инфаркт и прединфарктное состояние.
- Отрыв аневризмы.
- Ишемия и прочие нарушения кровотока миокарда.
- Гипертония с наличием кризов.
- Миокардит.
- Кардиомиопатия.
- Эндокардит.
Кроме дисфункций сердечно-сосудистой системы и сердца, в медицинской практике есть пациенты, у которых СА возникала в таких случаях:
- болезни почек;
- нерегулярные нагрузки на организм;
- инфицирование тяжелыми недугами (к примеру – пневмония);
- употребление наркотических и психотропных веществ;
- бронхиальная астма на запущенном этапе;
- нарушение психологического и эмоционального баланса;
- прединсультное состояние.
ВАЖНО! Если человек страдает ожирением и постоянными запорами, то он однозначно попадает в зону риска этого заболевания. Кроме того, беременные или родившие ребенка женщины в возрасте после 45 лет тоже могут приобрести СА.
Определить первопричину возникновения приступов сердечной астмы может исключительно специалист. Ведь возникать и проявляться этот недуг может абсолютно по-разному.
Если у больного выявлены нарушения в работе сердечно-сосудистой системы или обнаружены прочие серьезные заболевания, то особое внимание стоит уделить приступам сухого кашля. Ведь они присущи не только бронхиальной астме. Кроме того, нужно уделить внимание биохимическим процессам организма: их нарушения тоже сигнализируют о сердечной астме.
Приступ СА сопровождается тахикардией, слабым наполнением пульса и повышенным или пониженным давлением (см. базовый недуг). Причины сердечной недостаточности можно просмотреть при исследовании электрокардиограммы. Отличить сердечную астму от бронхиальной не составит труда в том случае, когда она проявляется типичными сигналами. Если приступы сопровождаются бронхоспазмом, то это затрудняет и запутывает отличие. Во избежание этого следует рассказать врачу о хронических недугах, аллергиях и патологиях легких.
Чтобы не допустить серьезных осложнений, нужно знать базовую симптоматику недуга, особенно если известно о сердечной недостаточности:
- Усиленное биение сердца с ощущением сдавливания в области груди.
- Нехватка кислорода и удушье.
- Одышка, психологическая неадекватность и учащенные вдохи ртом – все это присуще страху смерти.
- Облегчение состояния при принятии положения стоя или сидя.
- Обострение известных сердечных болезней.
Самыми распространенными причинами возникновения этого недуга являются инфекции дыхательных путей и вдыхание или употребление аллергенов. Среди аллергенов лидирующее место занимают:
- пыль бытовая;
- клещи пылевые;
- растительная пыльца;
- шерсть домашних питомцев;
- бытовая химия;
- пищевые продукты (шоколад, орехи и др.).
Наличие аллергенов или инфекций отягощают течение бронхиальной астмы, делают выход затрудненным, свистящим и хрипящим. В этом состоит одно из отличий бронхиального недуга от сердечного, ведь при приступе сердечной астмы пациент может свободно вдохнуть.
ВАЖНО! Это заболевание характерно для более молодого возраста, что обусловлено перенесением бронхитов, пневмоний и прочих серьезных болезней в детстве.
| Признаки | Бронхиальная астма | Сердечная астма |
|---|---|---|
| Анамнез | Хронические неспецифические заболевания легких, повторные пневмонии, аллергия | Болезни сердечно-сосудистой системы, приводящие к левожелудочковой сердечной недостаточности |
| Характер одышки | Экспираторная (затруднен выдох) | Смешанная |
| Вынужденное положение | Сидя или стоя с фиксированным плечевым поясом | Ортопноэ (вынужден сидеть) |
| Цианоз | Диффузный | Периферический |
| Тип грудной клетки | Эмфизематозная | Не изменена |
| Перкуссия легких (простукивание) | Коробочный звук | Притупление звука в нижних отделах легких |
| Аускультация легких (выслушивание) | Ослабленное везикулярное дыхание. Сухие свистящие хрипы | Ослабленное везикулярное дыхание. Влажные мелкопузырчатые не звонкие хрипы |
| Перкуссия сердца | Абсолютная тупость сердца отсутствует или уменьшена. Границы относительной сердечной тупости достоверно определить не удается | Абсолютная тупость сердца не изменена или увеличена. Левая граница относительной сердечной тупости смещена кнаружи |
| Аускультация сердца | Тоны сердца ослаблены, ритмичны | Тоны сердца ослаблены, тахикардия, часто ритм галопа аритмии |
| Мокрота | Слизистая, скудная, вязкая, стекловидная, содержит эозинофилы, спирали Куршмана, кристаллы Шарко-Лейдена, выделяется в конце приступа | Серозная, розовая, пенистая, жидкая (при альвеолярном отеке легкого), может содержать сидерофаги (“клетки сердечных пороков”) |
| ЭКГ | Отклонение электрической оси сердца вправо нагрузка на правое предсердие | Отклонение электрической оси влево, гипертрофия левого желудочка, признаки ишемии миокарда, аритмии |
♦ Приступы бронхиальной и сердечной астмы сопровождаются попаданием плазмы крови в легкие. Однако происхождение мокроты абсолютно разное: при приступе бронхиальной астмы мокрота попадает в легкие из-за сверхусилий работы правого желудочка сердца, а при сердечной – из-за недостаточного функционирования левого желудочка сердца.
Эти факты осложняют симптоматику заболеваний, однако болезни все равно нужно как можно раньше отличить друг от друга. Главные факторы для отличия недугов можно найти в анамнезе. Основное отличие заболеваний состоит в их первопричинах и возрастном цензе. Для бронхиальной – это бронхиты и воспаления легких в детском возрасте, а для сердечной – недуги сердечно-сосудистой системы в более зрелом возрасте.
♦ Второе отличие – это разный характер дыхания. В отличии от бронхиальной, где трудно выдохнуть, при СА наоборот трудно вдохнуть.
♦ Третье отличие заключается в различной локации хрипов при прослушивании. Влажные хрипы в нижних отделах легких присущи сердечному заболеванию, в то время как для приступов второго характерны сухие хрипы на выходе.
Только правильное отслеживание симптоматики и диагностирование болезни позволит избежать осложнений в течении недуга, а следовательно жизнь и здоровье больного будут в безопасности.
Честно говоря я не знала, что астма бывает бронхиальной и сердечной. Прочитав статью я так поняла, что их легко перепутать, а неуместное лечение может привести к летальному последствию. Тут говорится, что сердечная астма может проявляться при запущенном виде бронхиальной астмы. Задается вопрос, а как назначают терапию в данном обстоятельстве? Что нужно излечить первостепенно? Еще меня интересует одно, какое из этих заболеваний может передаватья генетически или формироваться еще в зародыше?
источник
Хронические неспецифические заболевания легких, повторные пневмонии, аллергия
Заболевания сердечно-сосудистой системы, приводящие к левожелудочковой сердечной недостаточности
Сидя или стоя с фиксированным плечевым поясом
Притупление в нижних отделах легких
Ослабленное везикулярное дыхание
Ослабленное везикулярное дыхание
Влажные мелкопузырчатые не звонкие хрипы
Абсолютная тупость сердца отсутствует или уменьшена
Границы относительной сердечной тупости достоверно определить не удается
Абсолютная тупость сердца не изменена или увеличена
Левая граница относительной сердечной тупости смещена кнаружи
Тоны сердца ослаблены, ритмичны
Тоны сердца ослаблены, тахикардия, часто ритм галопа аритмии
Слизистая, скудная, вязкая, стекловидная, содержит эозинофилы, спирали Куршмана, кристаллы Шарко-Лейдена, выделяется в конце приступа
Серозная, розовая, пенистая, жидкая (при альвеолярном отеке легкого), может содержать сидерофаги (“клетки сердечных пороков”)
Отклонение электрической оси сердца вправо нагрузка на правое предсердие
Отклонение электрической оси влево, гипертрофия левого желудочка, признаки ишемии миокарда, аритмии
Однако следует помнить, что при затянувшемся приступе сердечной астмы, вследствие присоединения застойного бронхита, она может приобретать некоторые черты бронхиальной астмы (экспираторный характер одышки, сухие свистящие хрипы).
Хронический обструктивный бронхит
Постоянный, разной интенсивности
Приступы экспираторной одышки
Постоянная без резких колебаний выраженности
Обратимость бронхиальной обструкции
Эозинофилия мокроты и крови
Опросите больного с эмфиземой легких и выявите жалобы: одышка, которая постепенно упорно прогрессирует и носит обычно экспираторный характер.
Соберите анамнез:часто встречающаяся так называемая вторичная эмфизема легких развивается на фоне хронического обструктивного бронхита, бронхиальной астмы. В этих случаях эмфизема диффузная. В происхождении довольно редкой первичной эмфиземы легких ведущее значение отводится генетическим факторам и, в частности, дефициту1-анти-трипсина, который при определенных условиях может привести к избыточному действию ферментов, в том числе эластазы (основным источником которой являются нейтрофилы). Это ведет к разрушению межальвеолярных перегородок и слиянию отдельных альвеол в более крупные эмфизематозные полости. Следует выяснить экзогенные факторы, способствующие развитию эмфиземы легких: курение, поллютанты окружающей среды, профессиональной вредности, повторяющиеся респираторные инфекционные заболевания. Среди поллютантов наибольшая доля отводится диоксидам серы и азота, а также озону и черному дыму. В анамнезе следует отразить год возникновения одышки, периоды ухудшения состояния, присоединения легочной и легочно-сердечной недостаточности, лечение и его результаты, причину настоящей госпитализации.
Выявите симптомы эмфиземы легких при общем осмотре: для больных эмфиземой легких характерноснижение массы тела, что связано с напряженной работой респираторных мышц, которая направлена на преодоление высокого сопротивления терминального отдела дыхательных путей.
Больные эмфиземой легких в начальных стадиях заболевания принимают вынужденное положениена животе с опущенными вниз головой и плечевым поясом, что приносит им облегчение, т.к. в таком положении достигается повышение внутрибрюшного давления, поднятие вверх диафрагмы и улучшение ее функции. Однако при выраженной эмфиземе легких и утомлении дыхательных мышц горизонтальное положение вызывает чрезмерно напряженную работу диафрагмы, поэтому они вынуждены спать в сидячем положении.
Температура телау больных эмфиземой легких нормальная или субнормальная (колебание в пределах 35,0 0 С-36,5 0 С), что объясняется замедлением периферического кровотока в венозной системе. Она редко повышается более, чем на 1 0 С у больных диффузной медленно прогрессирующей эмфиземой легких, даже при присоединении инфекции.
Цвет кожных покрововпри эмфиземе легких скорее розовый, чем синюшный. Мало выраженный цианоз обусловлен длительным сохранением газового состава крови, только в далеко зашедших случаях появляется цианоз, который обусловлен развитием гиперкании. При этом у больных можно выявить «вересковый язык» (голубой оттенок языка), который является клиническим показателем гиперкании при эмфиземе легких.
Проведите исследование органов дыхания:
Осмотр грудной клетки:для эмфиземы легких характернабочкообразная грудная клетка, объем которой увеличен как за счет увеличения межреберного промежутка, так и в связи с увеличением переднезаднего размера (расстояния между позвоночником и грудиной). Такая грудная клетка как бы постоянно находится в фазе глубокого вдоха. Ребра приближаются к горизонтальному положению, подвижность их ограничена, межреберные промежутки расширены и даже выбухают. Эпигастральный угол увеличивается и становится тупым, надключичные области расширяются, сглаживаются, иногда имеют подушкообразное выбухание. Плечевой пояс приподнимается, создавая впечатление укороченной шеи, наблюдается дискоординация дыхательных движений, появление признаков парадоксального дыхания (ребра на вдохе могут парадоксально втягиваться, что связано с тягой низко стоящей уплощенной диафрагмы).
Иногда наблюдается кифоз. Во время выдоха повышается внутригрудное давление, вследствие чегонабухают шейные вены, иногда выявляются расширенные вены в нижней части грудной клетки. В случае присоединения правожелудочковой сердечной недостаточности набухание вен не исчезает и на вдохе.
Одышка при эмфиземе легких имеет экспираторный характер, при этом одышка напоминаетпыхтение. Больные при небольшой физической нагрузке и даже в покое осуществляют выдох при сомкнутых губах, надувая щеки («пыхтят»). При этом повышается давление в бронхиальном дереве, что уменьшает экспираторный коллапс мелких бесхрящевых бронхов (обусловленный нарушением эластических свойств легочной ткани и возрастанием внутригрудного давления) и способствует увеличению объема вентиляции.
Пальпация грудной клетки. Она становится ригидной. Голосовое дрожание не изменено или ослаблено, что объясняется повышением воздушности легочной ткани, из-за чего она хуже проводит звуковые колебания на поверхность грудной клетки.
Перкуссия. При сравнительной перкуссии выявляется коробочный звук. При топографической перкуссии отмечается увеличение высоты стояния верхушек и расширение полей Кренига. Нижние границы легких опущены. Наблюдается резкое ограничение подвижности нижнего легочного края. Характерно уменьшение сердечной и печеночной тупости. Все изменения обусловлены повышением воздушности и увеличением объема легочной ткани при эмфиземе легких.
Аускультация. При эмфиземе легких выслушивается ослабленное везикулярное дыхание, в тяжелых случаях — резко ослабленное. Появление хрипов не характерно для эмфиземы легких. Лишь при проведении кашлевой пробы или на высоте форсированного выдоха может появляться скудное количество сухих свистящих хрипов.
Бронхофонияне изменена или ослаблена.
Выявите симптомы эмфиземы легких у больного при исследовании сердечно-сосудистой системы. При осмотре верхушечный и сердечный толчок не определяются. При пальпации — верхушечный толчок ослаблен, ограничен или не пальпируется. При перкуссии границы относительной тупости сердца определяются с трудом, а абсолютной — не определяются. При аускультации сердца — ослабление тонов, акцент II тона над легочной артерией, брадикардия, которая обусловлена ваготонией, выявляемой при эмфиземе легких уже в начальные периоды болезни, и только при присоединении правожелудочковой сердечной недостаточности возникает тахикардия.
Проведите исследование печени.Размеры абсолютной тупости печени при эмфиземе легких уменьшены в связи с повышением воздушности легких и увеличением их объема. Из-за низкого стояния диафрагмы печень может быть опущена и пальпируется на несколько сантиметров ниже реберной дуги, хотя размеры ее не изменены. Только при развитии правожелудочковой сердечной недостаточности наблюдается истинное увеличение печени, край ее при пальпации закруглен, болезненный, при надавливании на нее увеличивается набухание шейных вен (симптом Плеша).
Выявите симптомы эмфиземы легких у больного при рентгенологическом исследовании грудной клетки: отмечается повышение прозрачности легочных полей, низкое стояние купола диафрагмы, ограничение подвижности диафрагмы, расширение межреберных промежутков, ослабление легочного рисунка на периферии. Сердце, как правило, не увеличивается, а вследствие низкого стояния диафрагмы оно принимает каплевидную форму («капельное сердце»).
Оцените функцию внешнего дыхания: при эмфиземе легких наблюдается стойкое снижение скоростных показателей (ОФВ1, тест Тиффно), обструкция носит стойкий необратимый характер, отмечается увеличение общей емкости легких и остаточного объема, снижение ЖЕЛ и МВЛ, диффузионной способности легких.
источник
Несмотря на многие сходные проявления, сердечная астма и бронхиальная астма имеют отличительные признаки, позволяющие дифференцировать их друг от друга. Это важно для проведения правильной диагностики и назначения лечения, так как эти состояния в корне отличаются происхождением и требуют разных методов воздействия.
Оба вида проявляются приступами удушья, но вызываются они совершенно разными причинами. Сердечную форму нельзя считать самостоятельным заболеванием, так как она является следствием наличия у больного нескольких проблем с сердечно-сосудистой системой, приводящих к развитию сердечной недостаточности.
Бронхиальная астма – это отдельное заболевание, чаще всего аллергической природы, поражающее легкие и бронхи, но никак не связанное с сердечной деятельностью. В этом состоит основное отличие бронхиальной астмы от сердечной астмы. Для назначения лечения важно различать эти два состояния, так как воздействовать на них нужно различными методами и препаратами.
Грамотная диф. диагностика бронхиальной астмы и сердечной астмы помогает распознать картину заболевания и начать его лечение на самых ранних стадиях, задолго до развития осложнений.
Приступ сильного удушья, который возникает при различных кардиологических проблемах, принято называть сердечной астмой. Это состояние нужно вовремя распознавать, так как оно может сопровождать такое опасное для жизни больного заболевание, как инфаркт миокарда. Также приступ может развиться при разных типах пороков сердца, кардиосклерозе и других заболеваниях, сопровождающихся сердечной недостаточностью.
Сердечная форма астмы возникает как проявление недостаточности левого желудочка, вызванной застоем крови в малом круге кровообращения и отеком легких. Приступ развивается внезапно, начинаясь с одышки и переходя в сильный, надсадный кашель сухого типа, ощущением недостатка воздуха, страхом смерти и другими симптомами.
Больному нужна срочная помощь, добиться купирования приступа можно приемом нитроглицерина и других нитратов, а также иных препаратов по назначению врача. Так как причиной такого состояния может быть инфаркт, больному нужно вызвать скорую помощь и госпитализировать его.
Особенность бронхиальной астмы состоит в том, что это заболевание имеет воспалительную природу, поражает дыхательные пути и клеточные элементы. В основном эта болезнь имеет аллергическое или иммунологическое происхождение, сопровождается сильнейшими приступами удушья с характерными признаками.

При обследовании при подозрении на наличие такой астмы проводится бронхоальвеолярный лаваж. Это диагностический смыв нейтральным раствором легких и бронхов, исследование которого позволяет установить точную причину заболевания.
Отличие сердечной астмы от бронхиальной заключается в различной природе заболеваний и проявляется разными признаками:
-
Сердечная астма является следствием сердечной недостаточности, возникает при ишемической болезни, пороках, инфаркте миокарда, артериальной гипертензии. Развивается в основном в среднем и пожилом возрасте, сопровождается акроцианозом, то есть посинением максимально удаленных от сердца участков тела, отеками, при этом у больного холодные руки и ноги. При приступе больной предпочитает находиться в сидячем положении, ему не хватает воздуха, он издает влажные хрипы, словно внутри лопаются пузыри, у него выделяется обильная пенистая мокрота, которая указывает на ухудшение состояния. Если вовремя не принять меры, у пациента может развиться отек легких. Купировать приступ помогают нитраты, например, Нитроглицерин.
- Бронхиальная астма обычно начинается в раннем возрасте, может быть наследственным заболеванием, вызываться экологическими и профессиональными факторами. Она проявляется спазмом бронхов, при котором человек не может выдохнуть воздух. Состояние сопровождается свистящими хрипами, разлитым цианозом из-за нехватки кислорода, наличием малого количества прозрачной, стекловидной мокроты. Ее появление свидетельствует о завершении приступа. При нем больной старается находиться сидя или опираться на руки, его конечности остаются теплыми. Прием Нитроглицерина не улучшает состояния больного.Характерными отличиями при разных типах астмы является отхождение мокроты и тип удушья. При сердечной астме появление мокроты означает ухудшение состояния, а при бронхиальной – наоборот, завершение приступа с облегчением состояния больного. При сердечной форме больной никак не может вдохнуть воздух, а при бронхиальной – его выдохнуть.
Различия между заболеваниями очень важны, так как для лечения используются совершенно разные препараты и способы.
Дифференциальная диагностика сердечной и бронхиальной астмы предусматривает использование различных методов обследования. При подозрении на бронхиальное происхождение приступов применяются следующие способы обследования:
-
Спирометрия. Она позволяет оценить уровень обструкции и ее обратимости. При методике исследуется объем усиленного выдоха за секунду и форсированная жизненная емкость легких.
- Пикфлоуметрия помогает вычислить пиковую скорость выдоха, которая является на только способом диагностики, но и методом определения правильности назначенного лечения.
Кроме этих способов, больного опрашивают, узнают, имелись ли случаи заболевания в роду, осматривают, прослушивая легкие, отдают на анализ мокроту, сдают кровь, а также проводят различные аллергологические пробы.
Для выявления сердечной формы и ее дифференциации от других заболеваний со сходными признаками (астматического бронхита, стеноза гортани, уремической одышки, медиастинального синдрома, истерического припадка) применяются следующие методики:
- осмотр пациента;
- сбор анамнеза;
- ЭКГ;
- рентгенография области грудной клетки.
При сердечной астме присутствуют шумы при дыхании, но они все равно отличаются от звуков при бронхиальных проявлениях, позволяют уловить глухие тона сердца и разграничить проявления разных состояний.
После получения полноценных данных и выявления картины заболевания врач может поставить точный диагноз и начать правильное, целевое лечение. Так как сердечные приступы несут непосредственную опасность жизни пациента и могут быть проявлением инфаркта миокарда, при котором уровень выживаемости больных зависит от скорости госпитализации, человеку нужно обязательно вызывать «скорую помощь» для предотвращения ухудшения состояния.
Бронхиальная астма имеет хроническое течение и требует постоянного применения выписанных врачом препаратов, прохождения специализированного лечения для снижения частоты и тяжести приступов.
источник
Каково отличие сердечной астмы от бронхиальной астмы? Такой вопрос часто задают пациенты. Симптомы сердечной и бронхиальной астмы могут быть настолько схожи друг с другом, что специалисты с большим затруднением могут диагностировать то или иное заболевание. Хотя отличить один приступ от другого является очень важным моментом. Дело в том, что каждое заболевание требует к себе особого внимания и определенного лечения. Что касается бронхиальной, то ее ни в коем случае нельзя лечить с помощью наркотических препаратов, которые для сердечной являются очень важными и просто необходимыми.
Если же врачи оказывают помощь при бронхиальной форме, то в основном они действуют с помощью адренергических препаратов, которые являются совершенно бесполезными, когда излечивается кардиальная.
Сердечная форма не является самостоятельным заболеванием. Она является некоторым осложнением при гипертонических заболеваниях, после инфаркта миокарда, при пороках сердца и некоторых иных серьезных сердечных заболеваний. Сердечная форма проявляется всевозможными приступами одышки, а также удушья. Причин данного заболевания очень много. К ним относятся:
- значительная одышка, имеющая приступообразный характер, при этом сопровождается шумным и удлиненным вдохом;
- в случае физической перегрузки или в процессе некоторого нервного истощения приступы могут случаться в течение всего дня;
- в редких случаях от переедания;
- появляется необъяснимое беспокойство и чувство страха и многое другое.

Если же случай тяжелый, и приступ сердечной астмы ярковыражен, то в таком случае помните, что приступы могут посещать человека несколько раз в сутки. Снять или снизить эти приступы можно только благодаря специально предназначенным терапевтическим мерам, а главное, чтобы они происходили в комплексе. Если же сердечная форма находится уже в крайне тяжелом случае, то у больного можно наблюдать изменение цвета лица до синеватого, у него очень резко падает давление и наступает угроза летального исхода. Еще одной весомой причиной смерти при сердечной астме могут быть отеки легких. Такие отеки способны развиваться как одно из осложнений данного приступа.
Бронхиальная астма является достаточно серьезным заболеванием, которое способно спровоцировать затрудненное дыхание у больного. Дело в том, что всевозможные воспаления, отечность и некоторое образование мокроты способны значительно сузить дыхательные пути человека, которые проходят напрямую к легким.
Данное заболевание обычно начинается с раннего возраста. Если лечение будет своевременным и правильным, то 50 процентов детей до их взросления смогут избавиться от этого неприятного недуга. Такая астма способна возникнуть из-за своей гиперчувствительности к всевозможным раздражителям.

Причин, по которым может возникнуть астма очень много.
- аллергическая реакция;
- попадание в организм человека вирусной и бактериальной инфекции;
- всевозможные раздражители бронхов, находящиеся в окружающей среде;
- различные лекарственные препараты;
- усиленные физические нагрузки;
- всевозможные нервные стрессы и перенапряжения и некоторые иные, сопутствующие данному заболеванию, факторы.
Бронхиальная астма является достаточно распространенным заболеванием, а ее симптоматика у каждого человека может значительно отличаться.
Чаще всего первую симптоматику больные испытывают еще в раннем возрасте. Исходя из статистики, можно с полной уверенностью сказать, что примерно половиной всех пациентов являются дети до десяти лет, а около трети пациентов — люди до сорока лет.
Но тем не менее не нужно забывать о том, что данный недуг может охватить любую возрастную категорию. Стоит помнить, что такое заболевание способно иметь различную степень тяжести и частоту обострений. Симптоматика данного заболевания может быть абсолютно разнообразной.

Кроме этого, больному нужно обращаться за помощью к своему лечащему врачу в том случае, когда заболевание уже диагностировано и ему приходится пользоваться ингаляциями намного чаще, нежели было назначено.
В том случае, если вся вышеперечисленная симптоматика не покидает больного спустя 24, максимум 48 часов, то в этой ситуации необходимо провести экстренную медицинскую помощь и неотложную госпитализацию.
Большинство людей считают, что сердечная и бронхиальная астма являются одним и тем же заболеванием. Этому, в принципе, есть логическое объяснение, так как такая симптоматика, как одышка и удушье могут быть характерны для двух видов заболевания одновременно. Но все же это два абсолютно разных между собой заболевания. Так каковы же отличия между этими двумя болезнями?
При бронхиальной астме одышка является некоторым воспалительным результатом, кроме этого она является результатом отечности дыхательных путей человека, а вот при сердечной астме та же одышка сигнализирует о том, что в левом желудочке и предсердии некоторая недостаточность.
Несколько нарушенный в человеческих легких газообмен способен привести к тому, что всевозможные ткани и органы получают недостаточное количество кислорода, в то время как углекислый газ не способен выйти из крови человека.

Но самым существенным отличием является то, что сердечная астма в отличие от бронхиальной, не является самостоятельным заболеванием, которое способно возникнуть и существовать самостоятельно. Данное заболевание выступает некоторым осложнением иных, более серьезных заболеваний.
Диагностика и окончательный итог.
Подводя итог всему вышеперечисленному, выделим основные различия между двумя существующими видами астмы.
- В то время, когда специалист устанавливает диагноз, очень важным является фактор определения основного заболевания, которое и стало главной причиной приступа удушья. Если речь пойдет о каких-либо заболеваниях сердца, то и астма будет сердечная. При определении некоторых легочных заболеваний — бронхиальная астма.
- Что касается дыхания, то при сердечной астме вдох человека будет несколько затруднительным, более того в процессе вдоха будут слышны некоторые клокотания в области грудной клетки. При бронхиальной же астме вдох будет несколько затруднительным, но вместо клокотания будут слышны сухие свистящие хрипы.
Что бы ни случилось, и какую бы симптоматику вы не заметили, не откладывайте поход к специалисту. Будьте здоровы!
источник
| Признак | Бронхиальная астма | Сердечная астма |
| Основное заболевание | Хроническое легочное | Сердечно-сосудистое |
| Начало приступа | Внезапное | Постепенное |
| Характер одышки | Затруднен выдох | Затруднен вдох, иногда вдох и выдох |
| Аускультативные | Много сухих свистящих хри- | Влажные хрипы в нижних от- |
| данные | пов над всей поверхностью легких, выдох удлинен | делах легких, иногда по всему легкому (при отеке легких) |
| Перкуторный звук | Коробочный | Легочный |
| Мокрота | Почти не выделяется, густая, вязкая | Много слизистой или пенистой |
| Эозинофилия в мокроте | Часто резко выражена | Отсутствует или незначительна |
Бронхиальная астма может впервые появиться во время беременности. Мы наблюдали подобных больных, у некоторых из них матери страдали бронхиальной астмой. Приступы удушья у одних женщин развивались в начале беременности, у других — во второй половине ее. Возникновению астмы у беременных способствует измененная реактивность организма, в частности чувствительность к эндогенному простагландину F2α, вызывающему бронхоспазм у астматиков. По-видимому, связь первой атаки бронхиальной астмы с геста-ционным процессом обусловлена совокупностью анатомических, гормональных, метаболических и иммунных факторов. Астма, возникшая в начале беременности, подобно раннему токсикозу, может исчезнуть к концу первой ее половины. В этих случаях прогноз для матери и плода обычно вполне благоприятный. Но в редких случаях бронхиальная астма, развившаяся во время беременности, принимает тяжелое течение и настолько ухудшает состояние больных, что возникает вопрос о прерывании беременности.
Во время беременности в дыхательной системе происходит ряд изменений, влияющих на течение астмы. В процессе беременности расширяется просвет бронхов и улучшается их проходимость, что наиболее выражено во второй половине беременности (Демидов В.Н. и соавт., 1986). Таким образом, можно предположить, что характерное для беременности повышение бронхиальной проходимости и снижение сопротивления в дыхательных путях должно улучшить течение бронхиальной астмы. Другим фактором, благоприятно влияющим на течение заболевания, является увеличение концентрации свободного
кортизола, а также циклического АМФ. Действительно, по клиническим наблюдениям, улучшение в течении бронхиальной астмы чаще наступает во второй половине беременности, когда в крови женщин в большом количестве циркулируют глюкокортикоиды фето-плацентарного происхождения. Так как при физиологическом течении беременности наблюдается повышение тонуса симпатической нервной системы (активация β-рецепторов бронхов), то влияние парасимпатической системы, преобладающее при бронхиальной астме, должно ослабевать. Способствует улучшению течения заболевания также уменьшение интенсивности иммунного ответа.
К ухудшению состояния пациенток с бронхиальной астмой может приводить физиологическая гипервентиляция, наблюдающаяся у беременных, причины которой недостаточно ясны. Считают, что повышение концентрации прогестерона снижает чувствительность дыхательного центра к углекислоте, что вызывает повышение его активности. Ряд исследователей полагает, что имеющаяся гиперэстрогения, усиливает вненадпочеч-никовую глюкокортикоидную недостаточность, которая в свою очередь способствует развитию адренергического дисбаланса, повышая гиперреактивность бронхиального дерева (Адо А.Д., Федосеев Г.Б., 1984).
Во время беременности происходит угнетение клеточного иммунитета. Этому способствуют повышенная концентрация кортикостероидов в крови и появление с началом беременности белков, «ассоциированных с беременностью», которые являются мощными супрессорами. Угнетение иммунитета может быть вызвано острой инфекцией дыхательных путей. Ухудшению течения бронхиальной астмы во время беременности способствуют увеличение продукции аденозина, активация Т-супрессо-ров, которые хронизируют инфекционные заболевания, возможное провоцирование иммунных процессов антигенами плода, уменьшение невосприимчивости беременных к вирусным заболеваниям.
Таким образом, поскольку бронхиальная астма является гетерогенным заболеванием, во время беременности она может протекать по-разному.
В отличие от других болезней, в основе патогенеза которых лежит иммунологический конфликт (коллагенозы, гломерулонефрит и др.), при бронхиальной астме отсутствует закономерность, согласно которой течение болезни во время беременности улучшается. Учитывая увеличение при беременности уровня кортизола, преднизолона и гистаминазы в плазме крови, у большинства больных бронхиальной астмой можно было бы ожидать некоторого клинического улучшения. R.J.White et al., (1989) отмечали тенденцию к улучшению течения астмы в после-
днем триместре беременности и ухудшение после родов. Однако наши наблюдения не подтверждают этого предположения. J.Moore-Gillon (1994) также указывает на ухудшение течения бронхиальной астмы в последнюю декаду перед родами или несколько раньше. Возможно, это объясняется тем, что у больных бронхиальной астмой выявлено снижение содержания прогестерона, резкое увеличение продукции эстрогенов и угнетение образования андрогенов. По нашим данным, во время беременности у 20% больных сохраняется ремиссия и у 10% наступает улучшение; у большинства женщин (70%) заболевание течет тяжелее, причем преобладают среднетяжелые и тяжелые формы обострения с ежедневными неоднократными приступами удушья, периодическими астматическими состояниями, нестойким эффектом лечения. Л.Г.Молчанова с соавт. (1996) диагностировали обострение астмы у 42,3% женщин.
Течение астмы ухудшается обычно уже в I триместре, сопровождаясь нарушением функции внешнего дыхания: уменьшением форсированного выдоха в первую секунду, теста Тефно, показателя скорости движения воздуха, что отражает нарушение бронхиальной проходимости. Если ухудшение или улучшение состояния возникло при предыдущей беременности, то его можно ожидать и при последующих. Вообще же в настоящее время отсутствуют критерии, которые позволили бы прогнозировать состояние больной бронхиальной астмой во время беременности, что очень затрудняет решение вопроса о допустимости продолжения последней.
Приступы бронхиальной астмы в родах редки, особенно при профилактическом применении в этот период глюкокортикоидных препаратов (преднизолон, гидрокортизон) или бронхолитических средств (эуфиллин, эфедрин). Мы приступов удушья в родах у больных не наблюдали.
По нашим данным, через 1-6 лет после родов течение бронхиальной астмы улучшилось у 25% женщин, это были больные с легкой формой заболевания. У 50% женщин состояние не изменилось, у 25% — ухудшилось, они вынуждены были постоянно принимать преднизолон, причем дозу пришлось увеличить.
Влияние бронхиальной астмы на течение беременности и состояние плода у большинства женщин неблагоприятное.
По нашим данным (Шехтман М.М. и соавт., 1985, 1987), у больных бронхиальной астмой чаще, чем у здоровых женщин, развиваются ранний токсикоз (у 37%) и гестоз (у 43%), угрожающее прерывание беременности (у 26%), аномалии родовой деятельности (у 19,4%), быстрые и стремительные роды, следствием чего является высокий родовой травматизм (у 23,5%), могут родиться недоношенные и маловесные дети;
астма бывает причиной антенатальной гибели плода, хотя и сравнительно редко (перинатальная смертность 42‰). Л.Г.Молчанова и соавт. (1996) отмечают еще большую частоту осложнений беременности: гес-тоз — у 20-27%, угроза прерывания беременности — у 84,4%, преждевременные роды — у 19,2%, хроническая гипоксия плода — у 29,5%, рождение детей в асфиксии — у 40% женщин, страдавших астмой тяжелого течения. D.Steenius-Aarniata et al. (1988) обращают внимание на бесперспективность лечения при сочетании гестоза или гестационной гипертен-зии с астмой. Е.А.Пальчик, И.А.Сидоренко (1998) отмечают у беременных с тяжелой формой бронхиальной атсмы высокий процент самопроизвольных выкидышей, преждевременных родов (14,2%), осложненного течения родов (14,4%) и операций кесарева сечения (9,9%).
Как и при многих других экстрагенитальных заболеваниях, акушерские осложнения возникают значительно чаще при тяжелом течении болезни. Случаи антенатальной и неонатальной гибели плода относятся исключительно к тяжелому течению бронхиальной астмы и неадекватному лечению астматических состояний, поскольку тяжелые приступы гипоксии, испытываемые женщиной, приводят к критической гипоксемии плода. По нашим данным, 33% детей родились в состоянии асфиксии, независимо от тяжести течения бронхиальной астмы. Возможность рождения маловесных детей и начала родовой деятельности раньше 37 нед. при тяжелом течении астмы отмечают D.Steenius-Aarniata et al. (1988), J.T.Doucette et al (1993).
Неблагоприятное влияние бронхиальной астмы на развитие плода объясняется рядом факторов: 1) тяжелые приступы удушья усугубляют гипоксию плода; 2) бронхиальной астме тяжелого течения свойственны недостаточная секреция кортизола, нарушение обмена кальция, снижение уровня циклического АМФ, а как следствие этого -появление ранних и поздних токсикозов, выкидышей, преждевременных родов, рождение маловесных детей, увеличенная перинатальная смертность; 3) частое внутриутробное инфицирование, о чем свидетельствует увеличение IgM. Неудивительно, что 50% детей отстают в физическом и умственном развитии, страдают аллергическими заболеваниями, лекарственной непереносимостью.
Многие исследователи отмечают повышенную частоту неудовлетворительных исходов для ребенка, родившегося у женщины, больной бронхиальной астмой. Бронхиальная астма развивается у 5% детей в первый год жизни, у 58% она может появиться в последующие годы. Риск увеличивается до 72%, если оба родителя страдают этим заболеванием. 28% детей, матери которых болели тяжелой формой
бронхиальной астмы, умерли постнатально, 35% родились с низкой массой тела, 12,5% — с неврологической патологией, которая проявилась в годовалом возрасте. Н.И.Парвизи (1986), Л.Г.Молчанова (1996) отмечают большую частоту заболеваний верхних дыхательных путей у новорожденных первого года жизни (16,9 — 67%). Нами прослежено состояние детей от 1 года до 6 лет. У половины женщин дети, хотя и родились с нормальными ростом и массой тела, перенесли серьезные заболевания или имеют различные патологические изменения: отставание в умственном и физическом развитии, постепенное прогрессирование гипотрофии, идиосинкразию к пищевым продуктам, аллергические реакции на многие антибиотики, первичный туберкулезный комплекс, лимфорети-кулосаркому кишечника и др. Весьма вероятно, что указанные дефекты в здоровье детей не связаны непосредственно с бронхиальной астмой у матерей и лечением. Однако не случайно, что все эти дети родились у женщин с тяжелым и средней тяжести течением бронхиальной астмы, которых приходилось длительно лечить на протяжении беременности, в том числе и глюкокортикоидами. Лекарственная терапия могла вызвать ал-лергизацию не только матери, но и плода. Возможно, большее значение, чем лечение, имели частые приступы удушья, ведущие к длительным периодам гипоксии, неблагоприятно сказавшиеся на развитии плода.
В раннем послеродовом периоде, если женщина принимала большие дозы метилксантинов или р-симпатомиметиков, у нее возможно кровотечение. Послеродовой период у больных бронхиальной астмой сопровождается повышенной гнойно-септической заболеваемостью женской половой сферы и у 15% родильниц — обострением основного заболевания (обычно через две недели после родов, когда снижается уровень кортикостероидов и других гормонов и медиаторов).
Беременные, больные бронхиальной астмой, должны находиться на диспансерном учете у терапевта женской консультации. Требуется устранение факторов риска обострения болезни. Важное значение имеет исключение из диеты продуктов с высокими аллергенными свойствами (цитрусовые, яйца, орехи) и неспецифических пищевых раздражителей (перец, горчица, острые и соленые блюда). В ряде случаев больной необходимо сменить работу, если по условиям производства имеются вредности, играющие роль аллергенов (химикаты, антибиотики и др.).
Каждое «простудное» заболевание является показанием для лечения антибиотиками, физиотерапевтическими процедурами (ингаляции и проч.), отхаркивающими средствами, профилактического назначения бронхолитических препаратов или увеличения их дозы. При обострении астмы в любом сроке беременности показана госпитализация, лучше в
терапевтический стационар, а при явлениях угрожающего прерывания беременности и за две недели до срока родов — в родильный дом для подготовки к родам. Учитывая неблагоприятное влияние бронхиальной астмы на плод, полезно профилактическое лечение хронической плацентарной недостаточности.
Каждой больной помимо клинического анализа крови, позволяющего выявить эозинофилию, желательно произвести исследование функции внешнего дыхания, кислотно-щелочного состояния крови, мокроты и иммуноглобулинов сыворотки крови.
Необходимо систематическое наблюдение за состоянием плода, включающее помимо аускультации сердцебиения плода ультразвуковое сканирование, ЭКГ и ФКГ плода, кардиомониторное исследование, динамическое определение эстриола в крови матери с целью ранней диагностики страдания плода.
Бронхиальная астма не является противопоказанием для беременности, даже ее гормонозависимая форма, так как поддается медика-ментозно-гормональной терапии. Только при повторяющихся астматических состояниях и явлениях легочно-сердечной недостаточности может возникнуть вопрос об аборте в ранние сроки беременности или досрочном родоразрешении. Следует отметить, что в этих случаях опасно пользоваться простагландином F2α, так как он может усугубить тяжесть состояния больной.
Больные бронхиальной астмой рожают обычно per vias naturales при доношенной беременности, так как приступы удушья в родах не трудно предотвратить. Частые приступы удушья и астматические состояния, неэффективность проводимого лечения, появление симптомов легочно-сердечной недостаточности служат показанием для досрочного родоразрешения в 37-38 нед. беременности. В этих случаях с целью стимуляции созревания сурфактантной системы легких плода, беременным женщинам в течение 3-5 дней, предшествующих родам, необходимо назначить преднизолон по 30 мг в сутки. Для подготовки родовых путей к родам в течение 3-5 дней создается витаминно-глюкозо-кальциевый фон с введением фоликуллина или синестрола. При затянувшихся первом и втором периодах родов необходим тщательный контроль (желательно мониторный) за состоянием плода, при ухудшении его состояния накладывают акушерские щипцы. Тяжелая дыхательная и легочно-сердечная недостаточность служат показанием для оперативного родоразрешения путем кесарева сечения. Лучшим вариантом наркоза в этом случае является фторотановый, т.к. он обладает бронходилатирующим действием. У 6,5% больных во время операции развивается бронхоспазм.
Склонность к бронхоспазму во время операции у данной больной не может быть предсказана, поэтому необходимо очистить воздухоносные пути от секрета бронхов. Седативные препараты во время операции применяются только в исключительных случаях, т. к. они угнетают дыхательный центр и тормозят кашлевой рефлекс (Пальчик Е.А., Сидоренко И.А.,1998).
При лечении бронхиальной астмы у беременных следует иметь в виду, что все используемые для этой цели препараты проходят через плаценту и могут причинить вред плоду, а поскольку часто плод находится в состоянии гипоксии, следует вводить минимальное количество лекарств и одновременно назначать средства, улучшающие микроциркуляцию: теоникол, сигетин, курантил. Если астма течет благополучно, не нужно вообще прибегать к лекарственной терапии. При легком обострении заболевания можно ограничиться постуральным дренажом, горчичниками, банками, ингаляциями физиологического раствора. Вместе с тем следует иметь в виду, что гораздо большую опасность для плода представляет тяжелая и неконтролируемая астма, чем лекарственная терапия, используемая для ее лечения (Moore-Gillon J., 1994).
Очень важно удаление аллергена; это достигается влажной уборкой помещения, исключением из пищи продуктов, вызывающих идиосинкразию, лечение антибиотиками при инфекционно-аллерги-ческой астме, хирургическое лечение синуситов (операции на придаточных пазухах носа), за исключением тонзиллэктомии, поскольку она может вызвать обострение астмы.
Этиотропное лечение бронхиальной астмы — десенсибилизация сывороткой к найденным аллергенам — проводится в течение ряда лет и во время беременности практического значения не имеет. Кроме того, десенсибилизация может вызвать прерывание беременности.
Некоторые лекарства абсолютно противопоказаны больным бронхиальной астмой: α-адреномиметики, пилокарпин, β-адреноблокаторы, морфины (подавляют дыхательный центр), препараты раувольфии (вызывают вазомоторный ринит). Транквилизаторы, седативные препараты применяют только в исключительных случаях, т. к. они тормозят кашлевой рефлекс. Предпочтение нужно отдавать психотерапии, препаратам валерианы. Только при остром стрессе можно рекомендовать больным короткие курсы диазепама, тазепама, седуксена. При бессоннице допустимо на ночь принять таблетку эуноктина, радедорма; барбитуровые снотворные (бромурал, люминал) противопоказаны, они снижают уровень глюкокортикоидов в крови, ускоряя их метаболизм.
Базисное лечение бронхиальной астмы включает бронхорасширя-ющие средства (симпатомиметики, ксантиновые производные) и противовоспалительные: интал и глюкокортикоиды.
Группа препаратов β-сштатомиметиков наиболее широко применяется при бронхиальной астме. Препараты этой группы вызывают избирательную β-адренергическую стимуляцию, что в свою очередь ведет к стимуляции фермента аденилатциклазы и повышению уровня циклического АМФ в клетке. В результате этого происходит бронходилатация. Одновременно они стимулируют β-адренорецепторы миокарда, вызывая тахикардию, повышенную потребность миокарда в кислороде. Это так называемые неселективные β-симпатомиметики. К ним относятся изадрин, эус-пиран, новодрин. Они выпускаются в виде аэрозолей, вводимых с помощью ингалятора, и в таблетках по 0,005 г под язык. Селективные β2-сим-патомиметики не оказывают влияния на миокард, но вызывают расслабление бронхов, снижение выброса гистамина, парасимпатической иннервации на уровне холинергических ганглиев, стимуляцию выброса факторов релаксации бронхов из клеток эпителия, активацию мукоцилиарного клиренса (Белоусов Ю.Б., 1996). Это сальбутамол (вентолин), бриканил, сальметерол, фенотерол (беротек), орципреналина сульфат (алупент, аст-мопент). Они также выпускаются в таблетках и в аэрозолях для ингаляций. При ингаляционном применении симпатомиметики действуют быстрее и сильнее, поэтому при приступе удушья делают 1-2 вдоха из ингалятора. Но они могут применяться и как профилактические средства: вдыхают аэрозоли 3-4 раза в сутки, но не более 2 вдохов 6 раз. Для профилактического лечения удобнее таблетированные формы препаратов. В случаях тяжелой бронхообструкции, обусловленной закупоркой бронхов большим количеством секрета, ингаляционно введенный препарат не достигнет цели, полезнее принять таблетку.
Фенотерол (беротек) вдыхают из ингалятора 1-2 раза для предупреждения или купирования приступа, в таблетках он не производится. Дитек — комбинированный аэрозоль, содержащий беротек и интал. Для профилактики бронхоспазма вдыхают 2 дозы 4 раза в день, при приступе — можно еще 1-2 дозы. Пролонгированный препарат сальметерол (аэрозоль) назначают 2 раза в день, у беременных с осторожностью. Пролонгированный препарат сальтос (в таблетках по 0,006 г) действует 12 ч и особенно эффективен для предотвращения ночной астмы. Пролонгированные препараты предназначены не для купирования приступов, а для длительной терапии с целью предупреждения приступов удушья и обострений заболевания, поскольку эффект наступает не быстро.
К симпатомиметикам относится адреналин. 0,1-0,5 мг его способны купировать приступ удушья, но он может вызвать спазм периферических сосудов у женщины и плода, ухудшить маточно-пла-центарный кровоток.
Эфедрин не противопоказан во время беременности, но он малоэффективен.
Осложнения лечения β-симпатомиметиками проявляются в виде парадоксальной реакциии (усиление бронхоспазма), влияния на центральную нервную систему (тремор рук, головная боль) и для неселективных β-симпатомиметиков — в кардиотоксическом эффекте: сердцебиения, аритмии. Большие дозы способны вызвать маточное кровотечение в результате расширения сосудов; при ингаляционном приеме это действие выражено значительно слабее, чем при оральном (Moore-Gillon J., 1994). Наилучшее время для приема β-симпатомиметиков -после еды (замедляется всасывание лекарства и уменьшается побочный эффект). Препараты этой группы противопоказаны при кардиоми-опатии, с осторожностью их следует применять при сахарном диабете, т.к. может повыситься содержание сахара и инсулина в крови.
Назначая β-симпатомиметики следует учесть, что они нашли широкое применение в акушерстве в качестве токолитиков для лечения невынашивания беременности. Дополнительным благоприятным эффектом этих препаратов может быть профилактика дистресс-синдрома у новорожденных. Оральные β-симпатомиметики не способствуют перенашиванию беременности или развитию слабости родовых сил. Однако симпатомиметики, назначаемые в таблетках, теряют часть своей β2-избирательности, поэтому лучше пользоваться ингаляторами.
Метилксантшы являются блокаторами аденозиновых рецепторов бронхов. При этом устраняется бронхосуживающее действие аденозина и тормозящее действие на высвобождение норадреналина из перисинап-тических окончаний симпатических нервов. Аденозин расслабляет диафрагму и дыхательные мышцы, т. е. делает невозможным или по крайней мере затрудненным вдох и выдох. При тяжелых приступах удушья внутривенно вводят 10 мл 2,4% раствора эуфиллина в 10 мл 40% раствора глюкозы струйно медленно или капельно или 10-15 мл эуфиллина с 1 мл эфедрина в 200-300 мл 5% раствора глюкозы. В качестве профилактического средства эуфиллин применяют по 0,15 г в таблетках 3-4 раза в день. Действующим началом эуфиллина является теофиллин, которого в эуфиллине 80%. Мы широко пользуемся эуфиллином в лечении астмы у беременных и наблюдаем хороший эффект (Шехтман М.М., Коридзе Р.С., 1989). В последнее время все большее распространение получают ксантины пролонгированного действия — производные теофиллина. Таким препаратом является теопек (содержит 0,3 г теофил-лина). Теопек необходимо запивать водой в количестве не менее 250 мл. Первые 2 дня назначают по 1/2 таблетки 2 раза в день, затем — по
1 таблетке 2 раза в сутки. Препараты теофиллина улучшают маточно-плацентарное кровообращение и могут применяться для профилактики дистресс-синдрома у новорожденных. Эти препараты увеличивают почечный и коронарный кровоток, снижают давление в легочной артерии. Применяют также микстуру из эуфиллина (3 г), алтейного сиропа (40 г), 12% этилового спирта (360 г), по 1 столовой ложке на прием.
Пероральный прием эуфиллина может вызвать раздражение желудка, тошноту, боли в эпигастрии. Эти явления выражены меньше, если эуфиллин сочетать с эфедрином: эуфиллин 0,15 г, эфедрин 0,025 г, папаверин 0,02 г в капсулах. Бронхолитический эффект при этом увеличивается. Вливание эуфиллина в вену у некоторых больных сопровождается тахикардией, падением артериального давления, шумом в ушах, головокружением. Эти явления можно исключить, если вводить препарат медленно, капельно.
Интал (кромолин-натрий), задитен — препараты, действующие на мембрану тучных клеток, предупреждающие их дегрануляцию. Интал предупреждает выделение тучными клетками медиаторов бронхоспазма, воспаления (гистамина, медленно действующей субстанции), тормозит выделение нейропептидов из чувствительных нервных окончаний бронхов. Кромолин-натрий применяется после 3 мес. беременности при атонической форме заболевания. При тяжелом течении болезни и астматическом состоянии этот препарат не показан. Интал применяется только для профилактики бронхоспазма, но не для лечения приступов астмы, это может привести к усилению бронхоспазма. Инталом успешно лечатся астма физического усилия и аспириновая астма. Применение интала, задитена может уменьшить стероидозависимость организма больной. Улучшение состояния при их приеме наступает спустя несколько дней, для достижения желаемого эффекта требуется несколько недель. Если через 1 месяц лечения инталом эффекта не будет, ею следует отменить, т. к. приступы удушья могут усилиться, интал станет действовать как аллерген. Принимают интал в виде ингаляций порошка с помощью специального ингалятора спинхалера 1-2 капсулы 4 раза в день. Перед вдыханием интала полезно проингалировать дыхательные пути 1-2 раза β-адреномиметиком. Не стоит пользоваться инталом при бронхите, поскольку он не достигает мелких бронхов. Задитен (кетотифен) принимают в таблетках по 0,001 г 2 раза в день в течение 2-3 месяцев.
При астме физического усилия применяют кроме интала и β-сим-патомиметиков лечение антагонистами кальция (нифедипин); у этих больных применение метилксантинов неэффективно.
Среди беременных женщин все чаще встречаются больные тяжелой формой бронхиальной астмы, вынужденные получать гормонотерапию.
Обычно они негативно относятся к приему глюкокортикоидов. Однако во время беременности опасность, связанная с введением глюкокортикоидов, меньше, чем опасность развития гипоксемии. Исходя из ведущей роли воспаления в патогенезе бронхиальной астмы, лечение противовоспалительными средствами, наиболее эффективными из которых являются глюкокортикоиды, уменьшает сосудистую проницаемость, предотвращает отек бронхиальной стенки, снижает выход эффекторных клеток воспаления в бронхоальвеолярное пространство и блокирует выработку медиаторов воспаления из эфферентных клеток (Чучалин А.П., 1994).
Начальная доза должна быть достаточной, чтобы за короткий период (1-2 дня) купировать обострение астмы. Обычно эта доза составляет 20-40 мг преднизолона в течение 3-4 дней. В дальнейшем нужно придерживаться тактики постепенного снижения дозы до 10-15 мг за 10-15 дней. Необходимо постепенно перевести женщину на интермиттирую-щую (через день однократно утром) форму приема. Последние два дня к таблеткам преднизолона добавляют бекотид (бекламид) — глюкокорти-коид, оказывающий местное действие на дыхательные пути. Ингаляцию аэрозоля бекотида производят по 2 вдоха 4 раза в день. Перед этим необходимо очистить воздухоносные пути от секрета бронхов и предварительно проингалировать аэрозольными β-адреномиметиками. Препарат безвреден. Он не купирует приступ удушья, является профилактическим средством. Бекотид не устраняет глюкокортикоидную недостаточность, но позволяет снизить дозу кортикостероидов. Ингаляционное введение кортикостероидов быстро создает высокую концентрацию лекарственного средства непосредственно в трахеобронхиальном дереве и позволяет избежать развития системных побочных проявлений. Такое применение препаратов у пациентов с зависимостью от системных кортикостероидов снижает потребность в постоянном их приеме. О.А.Суточникова (1997) считает, что ингаляционные кортикостероиды являются в настоящее время наиболее эффективными противовоспалительными препаратами для лечения бронхиальной астмы. При обострениях астмы, не дожидаясь развития тяжелых приступов, дозу пероральных глюкокортикоидов следует увеличить. Осложнениями лечения глюкокортикоидами могут быть сахарный диабет, остеопороз, кандидамикоз, язвенная болезнь желудка и кишечника. Для плода указанные дозы не опасны.
Этимизол стимулирует дыхательный центр, обладает бронхолити-ческим, противовоспалительным действием, повышает уровень глюкокортикоидов в крови. Назначают по 50-100 мг 3-4 раза в день после еды в течение 20-30 дней. Этимизол, интал и электрофорез никотиновой кислоты позволяют снизить дозу глюкокортикоидов (Фомина Л.С., Малярчук В.В., 1985).
Холинолитики — средства, блокирующие М-холинореактивные структуры и тем самым уменьшающие бронхосуживающее действие вагуса. Атропин вводят подкожно по 0,1-0,5 мл 0,1% раствора при приступе удушья. Платифиллин назначают по 0,002-0,003 г 3 раза в день в порошках или для купирования приступа бронхиальной астмы 1 мл 0,2% раствора подкожно. Атровент — производное атропина, но с менее выраженным влиянием на другие органы (сердце, кишечник, слюные железы), с чем связана его лучшая переносимость. Назначают по 2 вдоха аэрозоля 3-4 раза в день. Беродуал содержит атровент и беротек (фенотерол). Применяется для подавления острых приступов удушья и для лечения хронической бронхиальной обструкции: 1-2 дозы аэрозоля 3-4 раза в день. При введении антихолинергических препаратов эффект наступает позднее, чем при использовании симпа-томиметиков (через 30-90 мин., тогда как при использовании симпато-миметиков через несколько минут). Рекомендуется комбинировать препараты, что потенцирует положительный эффект.
Спазмолитики папаверин, но-шпа оказывают умеренное бронхо-литическое действие и могут использоваться для подавления легких приступов удушья.
Солутан в каплях часто бывает эффективен при лечении бронхиальной астмы. Однако он содержат иод, противопоказанный беременным женщинам, поэтому систематически для профилактики приступов его применять не рекомендуется.
При инфекционно-аллергической бронхиальной астме особенно уязвим мукоцилиарный комплекс, поэтому нужно улучшать дренажную функцию бронхов. Важны регулярные занятия дыхательной гимнастикой, туалет полости носа и слизистой оболочки рта. Отхаркивающие средства служат в качестве разжижающих и способствующих выведению содержимого бронхов; они увлажняют слизистую, обладают муко-литическими и фибринолитическими свойствами, стимулируют откашливание. Для этой цели могут служить 1) ингаляции воды (водопроводной или морской), физиологического раствора, раствора соды, подогретые до 37°С ; 2) трипсин, химотрипсин, дезоксирибонуклеаза, вводимые вместе с аэрозолями р-адреномиметиков; химотрипсин может вызвать бронхоспазм, поэтому при status asthmaticus не применяется; 3) бромгек-син (бисольвон) по 1-2 таблетки (8 мг) 3-4 раза в день, мукосольвин (в виде ингаляций по 2-5 мл 20% раствора 3-4 раза в день в течение 15-20 мин.), увеличивающие мукоцилиарный клиренс; 4) амброксол по 30 мг 3 раза в день. 3% раствор иодида калия, солутан (содержащий иод) беременным противопоказаны. Могут применяться отхаркивающая мик-
стура с алтейным корнем, терпингидрат. Микстура с термопсисом или ипекакуаной неэффективна, т. к. они увеличивают отделение слизи.
Полезно питье лекарственных сборов, например, из травы багульника 200 г, травы душицы 100 г, листьев крапивы 50 г, березовых почек 50 г. Измельчить, смешать, 2 столовые ложки сбора залить 500 мл кипятка, 10 мин. кипятить, затем настаивать 30 мин. Пить по 1/2 стакана 3 раза в день. Другой сбор: листья подорожника 200 г, листья зверобоя 200 г, цветки липы 200 г. Измельчить, смешать, 2 столовых ложки сбора залить 500 мл кипятка, настаивать 5-6 ч. Пить по 1/2 стакана 3 раза в день перед едой в теплом виде.
Антигистаминные препараты (димедрол, пипольфен, супрастин и др.) показаны только при легких формах атопической астмы; при ин-фекционно-аллергической форме астмы они вредны, т. к. способствуют сгущению секрета бронхиальных желез.
Лечение антибиотиками больных бронхиальной астмой требует соблюдения определенных условий. Обострение астмы не всегда связано с обострением инфекции дыхательных путей, поэтому прежде всего нужно убедиться в наличии инфекции. Выбирая антибиотик, следует избегать препаратов пенициллинового ряда, поскольку они чаще других вызывают аллергические реакции, предпочтя им антибиотики широкого спектра действия и еще лучше ориентируясь на результаты посева мокроты на чувствительность к антибиотикам. Не нужно комбинировать антибиотики разных групп: в случае появления аллергии невозможно установить, какой препарат ее вызвал. Острые инфекции следует лечить антибиотиками 7-8 дней, обострение хронической инфекции — 2-3 недели. Необходим контроль за проводимым лечением: при появлении признаков аллергии нужно отменить препарат. Профилактическое применение ан-тигистаминных средств не предупреждает сенсибилизации и аллергии.
В лечении бронхиальной астмы у беременных возможно использование физических методов: лечебная физкультура, комплекс гимнастических упражнений, облегчающий откашливание, плавание, ин-дуктотермия области надпочечников, иглорефлексотерапия.
Достаточного опыта лечения бронхиальной астмы гемосорбцией, плазмаферезом при беременности нет, хотя эти методы все увереннее внедряются в акушерскую практику (Кулаков В.И. и соавт., 1998).
В родах не следует прекращать лечение бронхиальной астмы. Женщине дают увлажненный кислород, продолжается терапия β-сим-патомиметиками или метилксантинами.
Лечение приступа бронхиальной астмы. При легком приступе удушья назначают горячее питье, горчичники или банки. Если перечисленные средства не помогают, применяют β-адреномиметики (сальбутамол,
бриканил, беротек, беродуал, дитек, изадрин) в ингаляционной форме (1-2 вдоха), подкожно вводят 5% раствор эфедрина 1 мл или 0,05% раствор алупента 1 мл. Адреналин и атропин быстро купируют приступ, но беременным их применения лучше избегать. Если через 15-30 мин. приступ не купируется, водят в вену 10 мл 2,4% раствора эуфиллина. При отсутствии эффекта в течение 1-2 ч приступают к лечению корти-костероидами: вводят внутривенно 100 мг гидрокортизона или перо-рально 30 мг преднизолона. Иногда через 2-3 ч приходится вводить их повторно. Можно повторить и назначение β-адреномиметиков. При сердечной недостаточности добавляют строфантин или коргликон в вену. Одновременно больной дают кислород.
Оксигенотерапию в сочетании с симпатомиметиками назначают при гипоксемии или тенденции к гипоксемии. Используют 100% кислород. Существует мнение, что у больных бронхиальной астмой оксиге-нотерапия является безопасной процедурой, т.к. у них, в отличие от больных хроническим бронхитом и эмфиземой, не происходит задержки углекислого газа при неконтролируемом количестве кислорода.
Антибиотики при приступе бронхиальной астмы не назначают, т.к. нет доказательств, что бактериальная инфекция является причиной удушья. Все седативные средства в этой ситуации противопоказаны.
Лечение астмоидного состояния должно производиться обязательно в стационаре в отделении реанимации и интенсивной терапии. Задачами лечения являются разблокирование β-рецепторов, устранение механической обструкции бронхов, коррекция гипоксемии, гиперкапнии и кислотно-щелочного состояния, коррекция дегидратации.
При I стадии status asthmaticus нужно немедленно отменить прием симпатомиметиков, т. к. накопление их метаболитов усиливает блок β-адренорецепторов с нарастанием бронхоспазма и отека слизистой оболочки. Вводят увлажненный кислород. Проводят ингаляции теплого физиологического раствора, дают обильное теплое питье. Для коррекции метаболического ацидоза вводят в вену 200 мл 2% раствора бикарбоната натрия. Если эффект лечения положительный, переходят на то лечение, которое было до астматического состояния.
При отсутствии эффекта капельно вводят смесь, содержащую 10-20 мл 2,4% раствора эуфиллина, 1 мл 5% раствора эфедрина и от 300 мл до 1 л 5% раствора глюкозы, 1-1,5 л полиглюкина; при необходимости добавляют коргликон или строфантин. Большой объем жидкости необходим для борьбы с обезвоживанием и для разжижения мокроты, поэтому количество глюкозы, 0,9% раствора натрия хлорида, полиглюкина доводят до 2 л. Поскольку при астматическом состоянии обычно возникает ги-
покалиемия, во вводимую жидкость добавляют соли калия. Инфузию бикарбоната натрия продолжают до нормализации кислотно-щелочного состояния. При недостаточном эффекте внутримышечно и внутривенно вводят 60-80 мг преднизолона (кроме того дают внутрь 20-30 мг) и повторяют через каждые 3 ч до купирования астматического статуса, постепенно увеличивая интервалы между инъекциями. Отменяют преднизолон через 7-8 дней. Капельное вливание можно повторить через 8-12 ч. В интервале вводят 100 мл плазмы или 50 мл 20% раствора альбумина, способствующих связыванию всех медиаторов бронхиальной астмы. Подкожно вводят 2-4 мл кордиамина для возбуждения дыхательного центра. Постоянно через носовой катетер применяют кислород, периодически в смеси с закисью азота.
При II стадии status asthmaticus проводится та же терапия, но доза преднизолона увеличивается; в сутки больная может получить 1000 мг и более. Если в течение 1-1,5 ч состояние не улучшается, сохраняется аускультативная картина «немого» легкого, приступают (с помощью анестезиолога) к искусственной вентиляции легких с активным разжижением и отсасыванием мокроты. К искусственной вентиляции легких приступают только тогда, когда все другие методы оказались неэффективными, поскольку смертность в этом случае высока. Используется и вдыхание гелий-кислородной смеси. При выраженной сердечной недостаточности предпочтительнее диуретики, а не сердечные гликозиды.
источник


 Сердечная астма является следствием сердечной недостаточности, возникает при ишемической болезни, пороках, инфаркте миокарда, артериальной гипертензии. Развивается в основном в среднем и пожилом возрасте, сопровождается акроцианозом, то есть посинением максимально удаленных от сердца участков тела, отеками, при этом у больного холодные руки и ноги. При приступе больной предпочитает находиться в сидячем положении, ему не хватает воздуха, он издает влажные хрипы, словно внутри лопаются пузыри, у него выделяется обильная пенистая мокрота, которая указывает на ухудшение состояния. Если вовремя не принять меры, у пациента может развиться отек легких. Купировать приступ помогают нитраты, например, Нитроглицерин.
Сердечная астма является следствием сердечной недостаточности, возникает при ишемической болезни, пороках, инфаркте миокарда, артериальной гипертензии. Развивается в основном в среднем и пожилом возрасте, сопровождается акроцианозом, то есть посинением максимально удаленных от сердца участков тела, отеками, при этом у больного холодные руки и ноги. При приступе больной предпочитает находиться в сидячем положении, ему не хватает воздуха, он издает влажные хрипы, словно внутри лопаются пузыри, у него выделяется обильная пенистая мокрота, которая указывает на ухудшение состояния. Если вовремя не принять меры, у пациента может развиться отек легких. Купировать приступ помогают нитраты, например, Нитроглицерин. Спирометрия. Она позволяет оценить уровень обструкции и ее обратимости. При методике исследуется объем усиленного выдоха за секунду и форсированная жизненная емкость легких.
Спирометрия. Она позволяет оценить уровень обструкции и ее обратимости. При методике исследуется объем усиленного выдоха за секунду и форсированная жизненная емкость легких.