Атопические заболевания (бронхиальная астма, аллергический ринит, крапивница, отек Квинке): этиология, патогенез и клинические проявления
Особенности атопических болезней и синдромов:
-у людей с атопиями ↑ уровень IgE
-сильно ↓ содержание IgA (защитные антитела)
-50% атопий – семейные заболевания
-характерно наличие «входных ворот»(кожа и слизистые)
Аллергены – пыльца растений, эфирные масла, пыль, пищевые продукты, лекарственные вещества. Антитела – IgE.
Реакция образования комплекса а-а развивается по I типу в коже и слизистых, при этом АТ фиксируются на тучных кл.
Бронхиальная астма —это хроническое заболевание легких, характеризующееся приступообразными нарушениями бронхиальной проходимости, клиническим выражением которых являются приступы экспираторного (с затруднением выдоха) удушья. Бронхиальной астмой страдает около 3 % населения земного шара. Принято различать атопическую (неинфекционно-аллергическую) бронхиальную астму и инфекционно- аллергическую. Атопическая бронхиальная астмаобусловлена аллергенами неинфекционной природы (домашняя пыль, пыльца растений, перхоть животных, различные химические соединения и др.). Инфекционно- аллергическая бронхиальная астматесно связана с хроническими воспалительными респираторными заболеваниями (бронхит, пневмония и др.). Аллергизацию организма вызывает микрофлора дыхательных путей (вирусы, бактерии, грибы и др.).
Бронхиальная астма характеризуется сложным патогенезом, включающим иммунологические и неиммунологические механизмы. Значительная роль в развитии заболевания отводится аллергической предрасположенности. Существенную роль в патогенезе бронхиальной астмы играют иммунологические повреждения (I — IV типов), причем эти повреждения встречаются в различной комбинации. В формировании обструкции бронхов важное значение имеют дисгормональные сдвиги. Поскольку в регуляции бронхиального тонуса участвует симпатическая и парасимпатическая иннервация, дисбаланс функционального состояния этих отделов вегетативной нервной системы играет большую роль в патогенезе бронхиальной астмы. Основным звеном патогенеза заболевания, по общему мнению, являются повышенная чувствительность и реактивность бронхов.
Лечение отдельных форм бронхиальной астмы имеет свои особенности. Среди разнообразных методов лечения этого заболевания можно выделить методы, направленные на устранение причины заболевания (этиологическое лечение) и его проявлений (патогенетическое лечение).
Крапивница – аллергическое заболевание, характеризующе-еся быстрым и распространенным высыпанием на коже зудящих волдырей. Крапивница может быть и неаллергического генеза (псевдоаллергия), если освобождение медиаторов, вызывающих повы-шение сосудистой проницаемости, не связано с иммунологическими механизмами (например, под действием опиатов, анальгетиков, рентгеноконтрастных средств). Среди аллергических заболеваний крапивница занимает второе место после бронхиальной астмы.
В основе патогенеза крапивницы лежат повышение проницаемости сосудов микроциркуляторного русла и острое развитие отека окружающей ткани под влиянием медиаторов, освобождающихся из тучных клеток и базофилов. Главное место в развитии аллергической крапивницы занимает реагиновый механизм, однако крапивница. может развиваться по второму типу иммунного повреждения (при переливании крови) и иммунокомплексному (при введении пенициллина, антитоксических сывороток).
Заболевание начинается остро с зудящих эритематозных высыпаний волдырного типа на различных участках тела (на лице, руках, туловище, ягодицах). Возможны высыпания на слизистых оболочках. Острая крапивница может сопровождаться лихорадкой, головной болью, общим недомоганием. В случае стойкого характера высыпаний (более 5 — 6 нед.) или их рецидивирования крапивница переходит в хроническую фазу, которая характеризуется волнооб-разным течением. Дифференциально-диагностическим критерием аллергической формы крапивницы, отличающим ее от псевдоаллергической, являются кожные пробы, элиминационная проба и действие антигистаминных препаратов (их высокая эффективность при аллергической форме).
Лечение крапивницы определяется причиной и патогене-тическими механизмами заболевания. Наиболее эффективными являются элиминация из организма больного аллергенов (проводится в условиях стационара) и проведение специфической гипосенси-билизации (в фазе ремиссии). В острый период назначаются антигистаминные препараты (димедрол, пипольфен, супрастин, диазолин). Для купирования отека гортани, угрожающего асфиксией, показаны кортикостероиды (под контролем врача), а в тяжелых случаях — наложение трахеостомы. При крапивнице, осложняющейся анафи-лактическим шоком, вводят адреналин, мезатон, кортикостероиды. При хронической крапивнице важное значение имеют санация хронических очагов инфекции, лечение заболеваний печени, нормализация функции желудочно-кишечного тракта.
Отек Квинке(ангионевротический отек) — четко ограниченный отек кожи и подкожной клетчатки с преимущественной локализацией в области лица, слизистых оболочек полости рта, конечностей, гениталий. Отек Квинке является одной из форм крапивницы и, как последняя, аллергическим и псевдоаллергическим. Он может быть обусловлен лекарственными препаратами, пищевыми, пыльцевыми аллергенами, химическими веществами, ядом насекомых. Патогенез отека Квинке аналогичен крапивнице.
Отек Квинке развивается спустя несколько минут после контакта с аллергеном в виде большого, бледного, плотного, незудящего инфильтрата. Локальные поражения чаще наблюдаются в местах с рыхлой клетчаткой и могут сопровождаться тошнотой, рвотой, головной болью, диареей. Особую опасность представляет отек Квинке с локализацией в области гортани, поскольку, затрудняя дыхание, он может привести к гибели больного при явлениях асфиксии. При локализации отека на лице процесс может распространяться на серозные мозговые оболочки с появлением менингеальных симптомов (головная боль, рвота, судороги).
В лечении аллергического отека Квинке эффективны антигистаминные, глюкокортикостероидные препараты, хлорид кальция. При лечении псевдоаллергического отека Квинке антигистаминные и кортикостероидные препараты малоэффективны. Хороший эффект дает переливание нативной плазмы, компенсирующее дефект ингибитора первого компонента комплемента. При отеке гортани (угроза асфиксии) больным необходима незамедлительная интенсивная терапия, вплоть до трахеостомы (срочная госпитализация в ЛОР-отделение). Прогноз отеков Квинке аллергического характера в основном благоприятный.
Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ — конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Общие условия выбора системы дренажа: Система дренажа выбирается в зависимости от характера защищаемого.
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.
Папиллярные узоры пальцев рук — маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
источник
Крапивница — заболевание, характеризующееся быстрым появлением на коже более или менее распространенных зудящих высыпаний, как правило, волдырей. Они возникают вследствие ограниченного острого воспалительного отека сосочкового слоя дермы.
Общим патогенетическим звеном всех видов крапивницы является повышение проницаемости сосудов микроциркуляторного русла и быстрое развитие отека. Медиаторы, вызывающие повышение сосудистой проницаемости, могут быть в каждом случае различными, но практически все они относятся к медиаторам разных типов аллергических реакций. Аналогичные медиаторы участвуют и в развитии псевдоаллергических реакций. В связи с этим можно выделить две патогенетические формы крапивницы — аллергическую и псевдоаллергическую. Аллергическую крапивницу вызывают аллергены; она имеет иммунный механизм, главным образом реагиновый. Псевдоаллергической является крапивница, медиаторы которой образуются без участия иммунного механизма. При псевдоаллергической крапивнице действующими факторами служат лекарственные препараты (антибиотики, рентгеноконтрастные вещества и др.), сыворотки, гамма-глобулины, бактериальные полисахариды, пищевые продукты и содержащиеся в них ксенобиотики, физические факторы (холод, солнечная радиация и др.). Ведущим патогенетическим звеном развития этой формы крапивницы являются заболевания органов пищеварения и, в первую очередь, нарушения функций гепатобилиарной системы.
КЛИНИЧЕСКАЯ КАРТИНА По течению различают острую, хроническую.
Острая крапивница характеризуется мономорфной сыпью, первичный элемент которой — волдырь (urtica). Заболевание начинается внезапно с сильного зуда кожи различных участков тела, иногда всей его поверхности. Может сопровождаться недомоганием, головной болью, нередко подъемом температуры тела до 38—39°. Вскоре на зудящих участках появляются гиперемированные высыпания, выступающие над поверхностью кожи. По мере нарастания отека капилляры сдавливаются и волдырь бледнеет. При значительной экссудации в центре отека возможно образование пузырька с отслойкой эпидермиса. Экссудат может приобретать геморрагический характер за счет выхода из сосудистого русла форменных элементов крови. В дальнейшем в результате распада эритроцитов образуются пигментные пятна, которые не следует путать с пигментной крапивницей (мастоцитозом). Элементы сыпи могут иметь различную величину — от мелких (величиной с булавочную головку) до гигантских. Они располагаются отдельно или сливаются, образуя фигуры причудливых очертаний с фестончатыми краями. В процессе обратного развития элементы сыпи могут приобретать кольцевидную форму. Длительность острого периода крапивницы — от нескольких часов до нескольких суток, после чего говорят о подострой ее форме. Если общая продолжительность крапивницы превышает 5—6 нед., то заболевание переходит в хроническую форму. Крапивница может рецидивировать.
Хроническая рецидивирующая крапивница характеризуется волнообразным течением, иногда на протяжении очень длительного времени (до 20—30 лет) с периодами ремиссий. Довольно часто она сопровождается отеком Квинке. Эта форма крапивницы сопровождается особенно мучительным зудом. Больные расчесывают кожу до крови. В результате инфицирования расчесов появляются гнойнички и другие элементы.
Бронхиа́льная а́стма — хроническое воспалительное заболевание дыхательных путей с участием разнообразных клеточных элементов. Ключевым звеном является бронхиальная обструкция (сужение просвета бронхов), обусловленная специфическими иммунологическими (сенсибилизация и аллергия) или неспецифическими механизмами, проявляющаяся повторяющимися эпизодами свистящих хрипов, одышки, чувства заложенности в груди и кашля. Бронхиальная обструкция обратима частично или полностью, спонтанно или под влиянием лечения.
Факторы развития заболевания
Существует целый ряд факторов риска, способствующих возникновению и развитию бронхиальной астмы у определённых лиц.
Наследственность. Генетическому фактору уделяется большое внимание. Часто в клинической практике встречаются случаи астмы у детей, матери которых больны астмой; или случаи в нескольких поколениях одной и той же семьи. Существует термин атопическая бронхиальная астма — аллергическая (экзогенная) бронхиальная астма, имеющая наследственный характер. Профессиональные факторы. Влияние биологической и минеральной пыли, вредных газов и испарений на возникновение респираторных заболеваний. С течением времени неспецифическая гиперреактивность бронхов у лиц с профессиональной астмой не исчезает, даже при уменьшении контакта с вредным профессиональным фактором.
Экологические факторы: воздействие ряда неблагоприятных факторов (выхлопные газы, дым, повышенная влажность, вредные испарения).
Питание. Лица, употребляющие продукты растительного происхождения, соки, богатые витаминами, клетчаткой, антиоксидантами, имеют незначительную тенденцию к более благоприятному течению бронхиальной астмы, в то время как употребление продуктов животного происхождения, богатых жирами, белками и рафинированными легкоусвояемыми углеводами, связано с тяжёлым течением заболевания и частыми обострениями.
Моющие средства. Моющие средства для пола и чистящие аэрозоли содержат вещества, провоцирующие астму у взрослых
МО. Долгое время существовало представление о существовании астмы инфекционно-аллергической природы.
Ключевое звено бронхиальной астмы любого генеза — повышенная реактивность бронхиального дерева. Она обусловлена нарушением вегетативной регуляции тонуса гладких мышц и действием медиаторов воспаления и приводит к периодической обратимой обструкции бронхов, которая проявляется повышением сопротивления дыхательных путей, перерастяжением лёгких, гипоксемией, вызванной очаговой гиповентиляцией и несоответствием между вентиляцией и перфузией лёгких, гипервентиляцией.
Основными симптомами бронхиальной астмы являются эпизоды одышки, свистящие хрипы, кашель и заложенность в грудной клетке. Существенное значение имеет появление симптомов после контакта с аллергеном, сезонная вариабельность симптомов и наличие родственников с бронхиальной астмой или другими атопическими заболеваниями. При сочетании с ринитом симптомы астмы могут либо появляться только в определённое время года, либо присутствовать постоянно с сезонными ухудшениями.
Отек Квинке — это острая, опасная для жизни аллергическая реакция, проявляющаяся внезапным появлением обширного отека кожи, подкожной клетчатки, фасций, мышц. Такое состояние может развиться в любом возрасте. Около 10% людей хотя бы раз в жизни перенесли подобное состояние.
В основе отека Квинке лежит аллергическая реакция немедленного типа. Отечность тканей связана с повышенной сосудистой проницаемостью, вызванной высвобождением медиаторов (гистамина, простагландинов, лейкотриенов, цитокинов и др.) из сенсибилизированных тучных клеток, базофилов при их контакте с аллергеном. В качестве такого аллергена могут выступать пищевые продукты (арахис, шоколад, молоко, экзотические фрукты и др.), вдыхаемые пыльцевые или пылевые аллергены, а также лекарственные препараты. Кроме того, причиной отека Квинке может стать воздействие различных физических факторов, таких как холод, яркий солнечный свет и др.
Отек Квинке, как правило, наблюдается в областях с рыхлой клетчаткой — губы, веки, щеки, слизистые оболочки полости рта, мошонки. Он имеет плотный (поверхность кожи не продавливается при нажатии на нее) характер в связи с высоким содержанием белка в отечной жидкости.
Продержавшись от нескольких часов до 2-3 суток, отек затем бесследно проходит. Особенно опасным является отек Квинке в области гортани (возникает в 30% случаев отека Квинке). При этом сначала отмечается охриплость голоса, «лающий» кашель, затем нарастает затруднение дыхания с одышкой. Цвет лица приобретает синюшный оттенок, затем резко бледнеет. При отсутствии рациональной терапии больные могут погибнуть от удушья.
Как правило, заболевание развивается в ответ на введение определенных лекарственных средств или антисывороток (к примеру, введенных после укуса змеи или для защиты от столбняка). Данное заболевание по механизму напоминает аллергию. Организм ошибочно принимает белки антисыворотки или лекарственных препаратов как аллергены и запускает иммунный ответ для борьбы с ними. В наши дни самой распространенной причиной сывороточной болезни является применение пенициллиновых антибиотиков. Развивается заболевание через 7-10 дней после первого влияния вещества. Иногда для появления симптомов должно пройти до 3 недель. При повторном влиянии одного и того же вещества сывороточная болезнь развивается значительно быстрее (за 1-4 дня). Очень небольшое количество антисыворотки или лекарственного препарата может вызвать сильный иммунный ответ только в редчайших случаях.
Первыми признаками сывороточной болезни являются покраснение и зуд в месте инъекции. К ключевым симптомам относят:
источник
Хроническое неинфекционное заболевание дыхательных путей, часто возникающее и обостряющееся на фоне аллергических реакций, стрессовых ситуаций, общего переутомления организма – астма. Главный признак болезни – патологическое воспаление органов дыхания.
Распространенный тип заболевания – повышенная чувствительность бронхов к внешним раздражителям. Типичные признаки бронхиальной астмы у взрослого – спазматические реакции на резкие запахи. В результате стенки бронхов отекают и утолщаются, сужается дыхательный просвет. Через него в диафрагму поступает мало воздуха, из-за чего человек ощущает удушье.
Симптомы бронхиальной астмы у взрослых:
- Кашель. Может быть продолжительным и постоянным. Усиливается в ночные часы и при контакте с неспецифическими ирритантами (газ, дым, резкие запахи, холодный воздух).
- Затруднения при разговоре и дыхании. Последнее может быть столь ограничено, что человек не может сделать глубокий вдох, но при этом продолжительный выдох удается без проблем.
- Свистящие хрипы. Заметны даже на расстоянии и при попытке сделать короткий вдох.
- Эпизоды одышки в сочетании с удушьем после физической нагрузки (бронхиальная астма физического усилия).
- При сочетании с ринитом может наблюдаться отечность слизистой носа, чихание.
Этот опасный синдром не является самостоятельной болезнью, а представляет собой обострение сердечнососудистых нарушений, характеризующихся недостаточностью левого желудочка сердца. Проявляется в ночное время. Типичный симптом, с которого может начинаться приступ, – резкая нехватка кислорода и чувство тревоги. Главное в это время – не начинать паниковать, потому что отсутствие контроля над организмом, дыханием и сердцебиением может привести к летальному исходу.
Симптомы сердечной астмы у взрослых:
- Одышка, ощущение давления и боль в груди, возникающие за несколько суток до приступа (аура приступа).
- Чрезмерное возбуждение, неспособность сохранять спокойное лежачее состояние.
- Затрудненное дыхание, сухой кашель и проблемы с голосом. Чуть позже может наблюдаться выделение стекловидной мокроты.
- Тахикардия – учащение сердцебиения, увеличение давления, посинение (цианоз) губ, лица и фаланг пальцев.
- Страх смерти. При затяжных приступах возможны панические состояния.
Одна из распространенных форм, проявляющаяся как реакция на аллергены – для каждого человека ими могут выступать разные вещества и продукты –которые при попадании в дыхательные пути человека вызывают удушье, аллергические высыпания на коже (крапивница, зуд и др.). Нередко наблюдается сезонная вариабельность симптомов – реакция на вещества, которые ранее не становились раздражителями.
Существуют элементы, на которые реагируют все больные, но при этом аллергических реакций не наблюдается. К ним относятся дым (табачный, печной, от костра), духи, дезодоранты, ароматизаторы воздуха, пыль. Симптомы аллергической астмы у взрослых схожи с типичными признаками бронхиальной формы заболевания, поэтому выявить их просто. Это кашель, затрудненное дыхание, боли в груди, легочные хрипы и свисты, сонливость.
На симптомы астмы у взрослых следует обращать пристальное внимание, потому что начинаться болезнь может практически незаметно, но в периоды обострения становится опасной для здоровья и жизни. В целом признаки сильно зависят от стадии заболевания – чем она тяжелее, тем явственнее проявляется симптоматика. Для этого необходимо знать, как начинается бронхиальная астма у взрослых.
Первые симптомы часто ошибочно принимают за простуду: заложенность в грудной клетке, кашель, чихание. Поэтому заболевание не всегда удается распознать на ранней стадии. Но при отсутствии лечения состояние пациента начинает ухудшаться, появляются приступы удушья, а это уже повод для экстренного обращения к врачу. Итак, первые симптомы астмы:
- Аллергические реакции. Развиваются еще у ребенка до того, как появляется само заболевание.
- Частые простуды, наблюдаемые не только зимой, но и летом. Это может означать, что уже развивается кашлевой вариант астмы.
- Ослабленное дыхание, прерывистая речь, болевые ощущения в грудной клетке.
Если начало болезни может протекать бессимптомно, то астматические приступы распознавать легко. Основной симптом приступа астмы у взрослых – удушье. При этом грудная клетка у человека приобретает цилиндрическую форму, а сам он принимает вынужденное положение сидя (положение ортопноэ) при котором сохраняются дыхательные функции. Менее распространены болевые ощущения в районе левой грудины, но могут появляться при сердечной недостаточности.
Клинические проявления можно перепутать с симптомами других заболеваний, так как проявляется астма у взрослых по-разному: при первых подозрениях следует обратиться к пульмонологу. На основании собранного анамнеза, осмотра пациента и лабораторных исследований он сможет диагностировать астму у взрослого. Для этого применяются аппаратные методы – пикфлоуметрия и спирометрия, анализ крови на наличие эозинофилов.
Достоверно определить астму в домашних условиях сложно, но заподозрить ее можно по регулярным приступам. В этом случае очень важно своевременно обратиться к специалисту Ранняя диагностика позволит подобрать эффективное лечение и назначить профилактику, хотя полностью избавиться от недуга затруднительно, свести его проявления к минимуму вполне возможно.
Скачать из Windows Phone Store
- Медицинские центры Популярные услуги
- Гинеколог
- Аллерголог
- Вакцинация
- Гастроэнтеролог
- Гирудотерапевт
- Гомеопат
- Дерматолог
- Диетолог
- Дневной стационар
- Кардиолог
- Медицинские осмотры
- Невролог
- Нетрадиционная медицина
- Стоматологии
- Зуботехнические лаборатории Популярные услуги
- Детская стоматология
- Имплантация
- Ортодонтия
- Отбеливание
- Протезирование
- Рентген зубов
- Хирургическая стоматология
- Ультразвуковая диагностика (УЗИ)
- Лабораторная диагностика (анализы)
- Эндоскопическая диагностика (зонд и др.)
- Функциональная диагностика Лучевая диагностика:
- Рентген
- МРТ
- КТ
- Салоны красоты
- Барбершопы, мужские парикмахерские
- Солярии
- SPA-салоны
- Бани и сауны Популярные услуги
- Косметология
- Лечение волос и кожи головы
- Маникюр
- Массаж
- Наращивание ногтей
- Парикмахерские услуги
- Педикюр
- Пирсинг и тату
- Эпиляция и депиляция
- Фитнес-центры
- Центры коррекции фигуры
- Бассейны
- Спорткомплексы
- Спортивные школы и секции Популярные услуги
- Тренажерные залы
- Школы танцев
- Йога
- Аквааэробика
Бронхиальная астма — тяжелое заболевание, поэтому для назначения правильного лечения важно вовремя отличить его первые признаки от симптомов других заболеваний дыхательной системы. Этот недуг обычно развивается в раннем возрасте, хотя встречаются и взрослые его формы. При правильной терапии около 50% детей с возрастом избавляются от астмы.
Причины возникновения астмы
Бронхиальная астма (БА) — хроническое воспалительное заболевание дыхательных путей, ключевым звеном развития которого является сужение (обструкция) просвета бронхов, проявляющееся повторяющимися эпизодами кашля, свистящих хрипов, одышки, чувством сдавления в груди. Распространенность этого недуга в мире составляет от 4 до 10%. Бронхиальная обструкция может быть обратима: полностью или частично, под воздействием лечения либо спонтанно.
Общим механизмом возникновения различных видов астмы является реактивность и гиперчувствительность бронхов к раздражителям. Астма может быть связана как с наследственной предрасположенностью, так и с факторами окружающей среды, т.е. ее развитие могут спровоцировать аллергены либо частые инфекции верхних дыхательных путей.
Появление симптомов бронхиальной астмы связано с воспалением, сильным сужением и блокированием слизью дыхательных путей. К традиционным проявлениям этого недуга относятся:
•нехватка воздуха и одышка;
•кашель, часто возникающий по ночам;
•ощущение сдавленности, тяжесть и боль в груди.
Симптомы БА могут у одного человека быть разными в разное время. Возможно появление этих признаков не одновременно либо различная степень их обострения: от легкой до очень серьезной, требующей немедленной госпитализации.
Обострение симптомов называется приступом бронхиальной астмы. У одних пациентов они случаются достаточно редко, у других — почти ежедневно. Не редки случаи, когда приступ возникает только после перенесенного вирусного заболевания или во время физических нагрузок.
Первые признаки бронхиальной астмы
Очень важно распознать признаки БА на самом раннем этапе развития заболевания и начать его правильное лечение: это позволит остановить дальнейшее прогрессирование недуга и держать его под контролем. Ранние предупреждающие признаки появляются до традиционных симптомов приступа бронхиальной астмы, но они бывают настолько незначительными, что их порой тяжело заметить. Если же вы научитесь вовремя распознавать эти тревожные сигналы, то сможете остановить приступ БА и не допустить ухудшения.
Итак, в каких случаях можно заподозрить бронхиальную астму?
•Когда у кровных родственников встречаются аллергические заболевания.
•Если самочувствие ухудшается преимущественно в теплое время года, или же проявление болезни беспокоит в любой сезон, но в том числе и летом.
•«Летние» насморк, кашель и хрипы в грудной клетке ослабевают в дождливую погоду и усиливаются в ветреные солнечные дни.
•Уборка квартиры или пребывание на природе сопровождаются покашливанием, насморком, стеснением в груди, зудом глаз, сухостью, першением и болью в горле.
•Возможны зудящие высыпания на коже, образование красных пятен или отеки губ, носа, век.
•Повышенная усталость, слабость после физических нагрузок.
•В ряде случаев проявления астмы исчезают при смене места жительства (отдых, командировка, служба в армии и т.д.), т.е. при отсутствии контакта с определенным аллергеном исчезают и проявления болезни, а при возвращении на прежнее место жительства симптоматика возобновляется.
Резюмируя вышесказанное, традиционное развитие бронхиальной астмы можно свести к трем основным стадиям:
1.До появления легочных симптомов возникают разнообразные аллергические реакции. Зуд, насморк, покашливание появляются в сезон цветения растений, во время уборки дома и т.д.
2.Вторым признаком являются частые простуды, бронхиты, респираторно-вирусные инфекции и т.д. Это состояние уже считается предастмой.
3.И собственно астматический приступ — следующая стадия развития БА.
Как распознать признаки бронхиальной астмы у ребенка?
На сегодняшний день это тяжелое заболевание поражает каждого десятого ребенка, причем во всем мире наблюдается стойкая тенденция к еще большему распространению бронхиальной астмы. Более 60% детей с БА имеют родственников с аллергическими заболеваниями, но, как правило, для формирования этого недуга необходимо сочетание отягощенной наследственности и неблагоприятных факторов окружающей среды.
Уловить первые признаки надвигающейся болезни у ребенка очень непросто, ведь малыши так часто простывают, да и в современном мире экологическая обстановка давно перестала быть «здоровой», а значит, и аллергические реакции все более уверенно входят в нашу жизнь.
Дети старшего возраста обычно жалуются на чувство сжатия в груди, на нехватку воздуха; малыши становятся плаксивыми, беспокойными, у них нарушается сон. Основными симптомами являются хронический сухой кашель, ночной или проявляющийся в утренние часы насморк, заложенность носа, зудящие высыпания на коже. Может наблюдаться одышка, сопровождающаяся шумным свистящим дыханием; продолжительность выдоха иногда в два раза превышает время вдоха.
Если вы замечаете за собой или за своим ребенком склонность к заболеваниям с подобными проявлениями, обратитесь за консультацией к аллергологу или пульмонологу (в зависимости от характера симптомов). Не повторяйте горький опыт огромного количества людей, думавших, что первый приступ удушья не повлечет последующие, — не откладывайте визит к врачу.
К сожалению, практически всегда пропускаются первые признаки бронхиальной астмы, ведь большинство простуд мы лечим дома, к врачам обращаемся, когда слишком поздно, а иногда и врачи пропускают их, так было и с моим племянником, просто простуда, а ночью приступ удушья, вот тогда и поставили этот диагноз – бронхиальная астма.
Бронхиальная астма (БА) представляет собой хроническую патологию дыхательных путей, которая сопровождается удушьем или астматическим приступом.
Для пациентов с БА характерна повышенная реактивность бронхов в ответ на действие различных триггеров (пусковых факторов), которые у обычных людей не вызывают такой реакции.
Чтобы вовремя отличить болезнь от другой патологии дыхательной системы важно знать, как выглядят первые признаки астмы у взрослого или ребенка, чтобы подобрать адекватное лечение.
Не существует единой доказанной причины, которая может вызвать развитие БА. Выделяют внутренние и внешние факторы, которые могут послужить пусковым фактором для развития патологии.
К самым распространенным экзогенным (внешним) причинам относят:
- повышение аллергизации населения;
- неграмотное применение лекарственных препаратов, сывороток, вакцин;
- особенности климата отдельных географических областей (повышенная сырость, влажность, разнообразие цветущих растений);
- широкое использование химикатов в быту и на производстве;
- загрязнение воздушного пространства;
- применение химии в животноводстве и сельском хозяйстве.
Среди эндогенных (внутренних) факторов основная роль принадлежит:
- перенесенным инфекционно-воспалительным заболеваниям дыхательной системы (бронхит, пневмония и др.);
- наследственной предрасположенности;
- сбоям в работе иммунной и гормональной системы;
- нервно-психическим расстройствам и стрессам.
У некоторых пациентов на фоне бронхиальной астмы может развиться тяжелый, устойчивый к обычному лечению, бронхообтурационный синдром, который называется астматический статус.
Самыми частыми причинами, которые провоцируют это состояние становятся:
- вирусные заболевания;
- острые и обострение хронических инфекционных болезней дыхательных путей;
- резкая отмена или необоснованное уменьшение дозы гормонов;
- передозировка снотворных и противоаллергических средств;
- использование нестероидных противовоспалительных препаратов (Аспирина, Ибуфена и др.). В этом случае может развиться так называемая «аспириновая» астма, которая отличается тяжелым течением и устойчивостью к лечению;
- применение некоторых антибиотиков, муколитиков и других лекарственных препаратов.
Триггером (пусковым фактором астматического приступа и обострения БА) могут стать не только болезни и лекарственные препараты, но и различные аллергены (пыль, пыльца, шерсть и др.), а также резкая смена температуры, запахи или химические вещества.
Клиническая картина БА весьма разнообразна и у отдельного пациента может проявляться разными симптомами.
Остановимся на основных первых признаках болезни:
- ощущение стеснения в груди и затрудненное дыхание. В начале болезни эти приступы могут быть совсем короткими около минуты, в дальнейшем они растягиваются на часы и даже сутки переходя в полноценный приступ удушья. Эти ощущения беспокоят обычно в ночное время;
- появление одышки при повышенной физической активности;
- постоянный насморк и прозрачные выделения из носа. Такой аллергический ринит очень часто сочетается с БА.
- повышенная утомляемость, возникновение слабости после привычных физических нагрузок;
- сухой, лающий кашель, чувство жжения и першения в глотке;
- ухудшение самочувствия при влажной погоде и в теплое время года;
- появление различных проявлений аллергии (сыпь, зуд кожи, отеки);
- частые воспалительные состояния дыхательных путей. Если пациент регулярно сталкивается с инфекционными болезнями дыхательных путей, то такое состояние считают предастмой.
Задуматься о возможности развития этой патологии, следует и тем пациентам, у которых в семейном анамнезе зарегистрированы случаи БА.
У большей половины пациентов с этой болезнью есть родственники с такой же проблемой.
Сложнее заметить первые признаки астмы у детей поскольку они не всегда могут правильно сформировать определение своим ощущениям.
Кроме этого, родители склонны недооценивать всю серьезность приступов нехватки воздуха у ребенка.
Малыш не может пожаловаться на приступ одышки или удушье, но внимательный родитель может заметить, как ребенок стал капризным, беспокойным и раздражительным.
У него может появиться длительный насморк и заложенность носа. По ночам малыша беспокоит сухой раздражающий кашель, который мешает ему спать.
У некоторых детей болезнь начинается с аллергических проявлений на коже по типу диатеза (покраснения, сыпь, отеки).
Дети постарше могут рассказать о чувстве нехватки воздуха и приступах одышки.
Главное не списать это на волнение или перенапряжение у подростков в период учебы, а обратиться к специалисту.
Кашлевая форма астмы чаще всего встречается у детей и подростков.
При таком варианте единственный симптом, который беспокоит пациента, — это сухой, раздражающий кашель.
Мокрота скудная, иногда в ней присутствуют слепки бронхов и завитки слизи (спирали Куршмана).
Другие симптомы астмы, как правило, отсутствуют.
Такой хронический кашель может беспокоить пациента в течение нескольких месяцев. Он усиливается по ночам и при контакте с причинно-значимыми аллергенами (животные, цветы, запахи и др.).
Впоследствии кашлевая форма переходит к классическую астму с приступами удушья и одышки или наступает излечение под действием адекватной терапии.
Острый приступ БА возникает внезапно и быстро приводит к ухудшению состояния пациента.
Для него характерны следующие признаки:
- учащенное дыхание;
- кашель с трудноотделяемой мокротой;
- затруднения при дыхании;
- боли в грудной клетке;
- вынужденная поза пациента (он сидит и упирается руками в стену, чтобы облегчить дыхание);
- кожа бледнеет и принимает характерный синюшный оттенок;
- хрипы в легких.
Самый распространенный вариант астмы.
Ее причиной становятся разнообразные аллергены (плесень, клещи, бытовая химия и др.).
При встрече с аллергеном в дыхательных путях пациента начинается аллергическая реакция, которая проявляется:
Аллергическая форма астмы может быть вызвана:
- различными запахами;
- перепадами температуры;
- другими причинами.
При тяжелом течение развивается анафилактическая реакция, которая может привести к летальному исходу.
Почему появляется аллергия на яблоки? Переходите по ссылке.
У ряда пациентов единственным пусковым фактором астмы становится физическая нагрузка.
Симптомы болезни развиваются сразу после нагрузки или реже во время нее.
Иногда пациентов беспокоит сухой кашель, который самостоятельно исчезает чрез полчаса.
Обычно приступ вызывает бег или быстрая ходьба.
Ингаляции бета-агонистов снимают симптомы этого варианта астмы или предупреждают их.
Сердечная астма – это не совсем астма в классическом понимании этого слова.
Под этим термином подразумевают острую сердечную недостаточность левого желудочка.
Свое название сердечная астма получила из-за того, что ведущими симптомами этой патологии являются затруднение дыхания и приступ удушья.
Причиной такого состояния становятся различные болезни сердечно-сосудистой системы (артериальная гипертензия, аритмия, аневризма и др.).
Нарушение кровообращения приводит к рефлекторному спазму бронхов, что может вызвать сложности в дифференциальной диагностике между бронхиальной астмой и этой патологией.
При всех формах выделяют несколько вариантов течения БА:
- легкая эпизодическая. Для нее характерно:
- приступы удушья короткие и возникают не чаще двух раз в неделю;
- симптомы по ночам появляются реже 2 раз за месяц;
- в периоде между приступами самочувствие пациента не страдает;
- параметры функции внешнего дыхания снижены незначительно;
- применение ингалятора в период обострения возвращает показатели функции внешнего дыхания к обычным значениям.
- легкая персистирующая. Ее признаки:
- приступы повторяются два и больше раз за неделю, но не ежедневно;
- страдает общее состояние пациента в период обострения;
- симптомы БА повторяются чаще 2 раз в месяц.
- среднетяжелое течение. Проявляется:
- симптомы возникают ежедневно;
- принимать препараты для лечения нужно каждый день;
- ночные симптомы каждую неделю;
- показатели внешнего дыхания снижены;
- нарушено общее состояние пациента.
- тяжелое течение. Его характеристика:
- стойкие симптомы с постоянными обострениями;
- ограничены физические возможности пациента;
- показатели внешнего дыхания сильно снижены.
Клиническая картина и проявления БА у детей имеют ряд особенностей в связи с особенностями организма ребенка.
Для детей нехарактерно внезапное начало болезни. Обычно ей предшествует длительный насморк и заложенность носа.
Чем младше ребёнок, тем быстрее у него развивается одышка и признаки кислородного голодания.
У большинства детей БА начинается с сухого раздражающего кашля, который может сопровождаться выделением вязкой мокроты.
Родители обращают внимание на такой кашель, когда он длится дольше нескольких недель и начинают обращаться к докторам.
У маленьких детей при вирусно-бактериальных пневмониях может наблюдаться астматический синдром, который после выздоровления исчезает бесследно.
Пусковым фактором астмы у детей часто становятся инфекции верхних дыхательных путей, поэтому следует уделять пристальное внимание лечению этой патологии.
У малышей острые приступы БА чаще, чем у взрослых, приводят к летальному исходу из-за незрелости иммунной системы.
Особенностью БА у детей является то, что при должном лечении она может бесследно исчезнуть после периода полового созревания.
Достоверный диагноз БА можно выставить только путем исключения других заболеваний, сопровождающихся бронхоспастическим синдромом.
Для диагностики заболевания применяют следующие исследования:
- спирометрия. Определяет степень обструкции бронхов;
- пиклофлоуметрия. Динамический мониторинг за пиковой скоростью выдоха;
- рентген и КТ легких для исключения инфекции и другой патологии дыхательных путей;
- анализы крови и исследование мокроты;
- аллергологические пробы.
В диагностике важную роль играет тщательно собранный анамнез, который позволяет установить аллергическую природу астмы и ее связь с причинным аллергеном или перенесенной инфекцией.
Программа лечения пациента с БА проводится по нескольким направлениям:
- исключение факторов, которые провоцируют приступы или контроль за ними;
- подбор индивидуальной схемы лечения;
- разработка плана терапии при остром приступе или неотложном состоянии;
- диспансерное наблюдение за пациентом.
Основные препараты, которые используют для лечения БА:
- стабилизаторы мембран тучных клеток (Интал Плюс,Кетотифен и др.). Применяют для ингаляций в начале лечения;
- ингаляционные глюкокортикостероиды (Флутиказон, Беклазон и др.);
- системные глюкокортикостероиды (Метилпреднизолон, Тровентол и др.). Используют таблетки, вводят внутривенно, внутримышечно или с помощью дозированного аэрозоля;
- метилксантины короткого и пролонгированного действия (Теофиллин, Эуфиллин, Теотард и др.);
- антагонисты лейкотриеновых рецепторов (Монтелукаст, Зафирлукаст и др.);
- бронходилятаторы короткого и длительного действия (Сальбутамол, Сальметерол и др.);
- антихолинергические препараты (Беродуал, Атровент);
- препараты с комбинированным действием (Теофедрин, Солутан).
Все лекарственные средства и их дозировки подбираются индивидуально с учетом степени тяжести и клинического течения болезни.
Дополнительно назначают вспомогательные медикаментозные и немедикаментозные способы лечения.
Бронхиальная астма — серьезное заболевание. Ее развитие обусловлено рядом врожденных и приобретенных факторов.
Бывает ли аллергия на сперму? Ответ тут.
Что делать при аллергии на сахар? Нажимайте перейти.
Если вовремя распознать первые признаки болезни, можно перевести ее в состояние длительной ремиссии, а у детей и вовсе добиться полного излечения.
26 февраля . Институт аллергологии и клинческой иммунологии совместно с Министерством Здравоохранения проводят программу » Москва без аллергии«. В рамках которой препарат Гистанол Нео доступен всего за 149 рублей , всем жителям города и области!
источник
Астме подвержены как мужчины, так и женщины, в возрасте от 5 до 50 лет.
Заболевание проявляется резким приступом удушья со скудными выделениями мокроты. Обострение болезни происходит на фоне раздражителей (аллергенов).
Причины, провоцирующие начальные стадии заболевания, могут быть разные.
- Пыль;
- Перьевые подушки;
- Частицы слюны и шерсти домашних питомцев;
- Грибки плесени.
Существуют факторы, которые могут спровоцировать приступ:
- Слишком резкие запахи;
- Дым;
- Простудные заболевания.
Иногда уже страдающий от аллергии организм может получить рецидив болезни от пищевого продукта, который по своему строению похож на привычный аллерген.
Проявление атопической астмы чаще всего возникает в период появления в воздухе раздражителей, весной или летом.
Все начинается с появления признаков удушья и может сопровождаться:
- Сыпью на коже;
- Зудом;
- Отечностью в конечностях.
Атопическая бронхиальная астма может быть разных видов:
Аллергию провоцирует какое-либо растение в период цветения с начала апреля по конец сентября.
Наиболее распространена аллергия на цветение орешника, и во время употребления ореховых плодов возникает аллергическая реакция.
Непереносимость семян подсолнечника может проявляться после употребления продуктов, содержащих эти семена: подсолнечное масло или халва. При аллергии на злаковые культуры заболевание возникает вследствие употребления хлебобулочных продуктов.
Такой вид заболевания обычно протекает в более легкой форме в отличие от других.
Этот вид аллергии проявляется после общения с домашними животными. Шерсть и слюна питомцев способны спровоцировать острый приступ удушья и кашель.
Болезнь не слишком распространенная, и встречается у тех людей, кто много времени проводит в общении с животными.
Часто у людей, страдающих эпидеральным видом астмы, наблюдается непереносимость морепродуктов.
Такую аллергию способны вызвать пищевые продукты. Реакция организма проявляется в зуде, крапивнице и отеках конечностей.
Такая реакция закладывается в раннем детстве и зависит от меню, которое получает ребенок в процессе кормления.
К наиболее опасным продуктам относятся:
- Орехи;
- Цитрусовые;
- Шоколад;
- Хлебные продукты;
- Молоко;
- Растительное масло.
Наиболее распространенный вид аллергии, вызванный попаданием частиц пыли в дыхательные пути. Наибольшее обострение происходит в период зимнего отопления.
В первые годы болезни, при выходе из дома, наблюдается улучшение и кажется, что болезнь отступает, но после возвращения в привычное помещение, симптомы возвращаются, и характеризуются повышением температуры, кашлем и интоксикацией организма.
Организм при таком заболевании не переносит грибки, которые в весенний сезон наиболее приносят неудобства, потому что активно размножаются. В зимнее время наступает ремиссия, которая завершается с наступлением оттепели.
Атопическая бронхиальная астма разделяется на несколько стадий.
- Первая стадия (легкая, интермиттирующая) с кашлем и общими признаками заболевания реже одного раза в неделю и пиковой активностью не чаще трех раз в месяц.
- Вторая (легкая персистирующая астма). Проявления заболевания беспокоят с частотой более одного раза в неделю, но реже одного раза в сутки. У больного нарушается дыхание и здоровый сон по ночам.
- Третья стадия нарушает спокойную жизнедеятельность и здоровый сон. Приступы преследуют на протяжении всего дня. Врачи назначают таким пациентам медикаментозное лечение.
- Четвертая степень (тяжелая) бронхиальной астмы. Приступы беспокоят по 4-5 раз в день. Двигательная активность затрудняется, а ночной сон перебивают повторяющиеся приступы удушья.
- Наиболее тяжелой формой болезни является развитие астматического статуса с непрекращающимися приступами и тяжелым дыханием.
Для благополучного лечения нужно верно выявить симптомы заболевания. К основным признакам, указывающим на атопическую бронхиальную астму, относят:
- Одышку. Затруднение дыхания, проявляющееся во время физической нагрузки.
- кашель. Наличие сухого кашля указывает на наличие заболевания. В конце приступа кашля наблюдаются светлые выделения мокроты.
- Затруднения при вдохе. Трудности вдоха могут сопровождаться посторонними звуками (скрипом или свистом).
- Появление аллергической реакции на раздражители, привычные для окружающих. К таким раздражителям относятся: резкий запах духов, дым от табачных изделий или ароматической палочки.
- Приступы удушья. Наиболее опасный симптом, проявляющийся на запущенных стадиях болезни. Затруднение дыхания особенно проявляется в ночное время.
Симптомы наиболее остро проявляются в период обострения недуга, а в остальное время действие на организм ослабевает.
Постановка точного диагноза производится аллергологом-иммунологом и пульмонологом.
Если симптомы протекают в легкой фазе, можно посетить участкового терапевта, но все же лучше обратиться к специалисту узкой направленности, чтобы подобрать грамотное лечение.
Первым этапом выявления заболевания будет назначение анализа на определение аллергена, наиболее распространенного бытового: шерсти животного и пыли.
Врач обязательно назначит общий анализ крови и мочи, который позволит определить, сколько в крови эозинофилов и гистаминов.
Бронхиальную астму следует отличать от ХОЗЛ, опухоли легких, сепсиса, эпилепсии и других заболеваний. Отличительным признаком астмы является наличие эозинофилов в крови и мокроте.
При обструкции бронхов опухолью или инородным телом отсутствуют хрипы в легких. Пульмонологу необходимо также дифференцировать бронхиальную и сердечную астмы.
Атопическая бронхиальная астма поддается лечению с помощью медикаментозных препаратов. Лечащий врач назначает дозировку препарата в зависимости от стадии заболевания.
Обычно после первого приема препаратов астма переходит в ремиссию, но лекарства принимают раз в три месяца, чтобы негативные последствия не повторились снова.
Если во время приема препаратов, самочувствие пациента улучшилось, врач может назначить уменьшение дозировки.
При лечении применяют бронходилататоры. Эти препараты снимают признаки удушья в серьезных стадиях заболевания. Препараты выпускают в жидкой форме и в форме, дозированной в аэрозолях.
Ингаляционные глюкокортикостероиды используют в малых, средних и больших дозах, в зависимости от течения заболевания. Этими препаратами снимают воспаление, и осуществляют лечение астмы. Выпускают в виде небулайзеров для ингаляций, и в ингаляционных аэрозолях.
При запущенных стадиях атопической астмы используют плазмаферез и гемосорбцию.
При отсутствии обострений проводят физиопроцедуры.
Меры профилактического характера помогут сократить число приступов и улучшить состояние больного, но не решить проблему полностью.
Пусковой механизм заболевания индивидуален, поэтому первичных мер для профилактики не существует, но есть общие рекомендации. Одна из самых основных – устранение аллергенов от больного.
Для предотвращения приступов нужно соблюдать следующие правила:
- Регулярная замена подушек и спальных принадлежностей не реже 1 раза в год;
- Влажная уборка в помещении (один раз в сутки);
- Отказ от содержания домашних питомцев;
- Ежедневные прогулки по улице, но не в период цветения растений;
- Спортивные нагрузки на свежем воздухе в умеренных количествах;
- Обработка помещения против грибков;
- Полный отказ от употребления табачных изделий и алкоголя.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!

В первую очередь симптомы аллергии затрагивают кожные покровы и слизистые оболочки организма. Далее иммунный процесс, лежащий в основе аллергии, поражает внутренние органы. Необходимо отметить, что симптомы аллергии также зависят от вида аллергической реакции. Если речь идет о первом виде аллергической реакции, которая протекает по типу анафилактического шока, то признаки этой аллергии также затрагивают дыхательную и сердечно-сосудистую систему.
Признаками аллергии являются:
- высыпания на коже и отек;
- кашель;
- насморк;
- поражение кожных покровов;
- поражение конъюнктивы глаз.
Признаки аллергии на коже являются самими ранними и самими очевидными. Даже незначительная аллергическая реакция приводит к покраснению кожных покровов. Как правило, аллергическая реакция на коже проявляется в виде различных высыпаний. Чаще всего встречается крапивница, но также может присутствовать и полиморфная (разнообразная) сыпь. Место высыпаний зависит от вида раздражителя и от пути попадания аллергенов в организм. Если это бытовой аллерген и путь передачи контактный, то высыпания часто локализуются на руках, то есть в месте контакта. Например, если это аллергия на порошок или моющее средство, то высыпания будут покрывать запястья рук. У маленьких детей высыпания чаще всего локализуются на щеках.
Аллергическая сыпь сопровождается зудом и жжением, и поэтому пациент постоянно расчесывает пораженные места. Вследствие этого могут возникать эрозии в местах поражения. Постепенно появляется полиморфная сыпь, представленная неоднородными морфологическими элементами.
Кашель также является одним из проявлений аллергической реакции. При этом дыхательные признаки при аллергии затрагивают как верхние, так и нижние дыхательные пути. Поэтому кашель может быть следствием бронхита, трахеита или трахеобронхита. Кашель при аллергии всегда сухой и не изменяет своего характера на всем протяжении заболевания.
Причиной кашля является спазм (сужение) гладкой мускулатуры, входящей в состав бронхов. В результате этого бронхи сокращаются, что клинически выражается в кашле. Часто кашель сопровождается ощущением удушья, чувством нехватки воздуха, что напоминает картину бронхиальной астмы. При этом кашлевой синдром при аллергии не отличается от такого при бронхиальной астме.
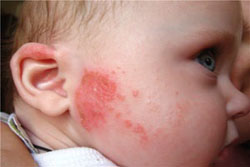
К основным видам аллергии у детей относятся:
- пищевая аллергия;
- медикаментозная аллергия;
- респираторная аллергия;
- кожная аллергия.
В отдельную группу можно отнести аллергию у грудничков (детей первого года жизни).
В более, чем 20 процентах случаев у детей обнаруживается пищевая аллергия. Она представляет собой повышенную чувствительность детского организма к различным продуктам питания. Степень выраженности аллергической реакции зависит от множества факторов.
К факторам, которые влияют на степень выраженности пищевой аллергии, относятся:
- наследственная предрасположенность к аллергиям;
- длительность грудного вскармливания;
- раннее введение искусственного питания;
- пищевой продукт;
- особенности желудочно-кишечного тракта.
Пищевая аллергия зачастую обнаруживается у детей, чьи родители также страдают этой патологией. Во многих случаях у таких детей симптомы аллергии проявляются особенно выражено. Другим предрасполагающим фактором развития пищевой аллергии является ранний отказ от грудного вскармливания и введение искусственного питания. Чем раньше в рацион ребенка вводят новые продукты, тем больше шанс развития аллергических реакций на эти продукты. Степень выраженности аллергии будет зависеть от количества и частоты потребления определенного продукта.
Развитию пищевой аллергии также способствуют особенности желудочно-кишечного тракта детского организма. Слизистая желудка и кишечника ребенка характеризуется повышенной проницаемостью, по сравнению с взрослым. Ее местный иммунитет снижен. Пищевые аллергены легче проходят желудочно-кишечный барьер и попадают в кровь в большом количестве. В дополнение к этому у детей часто нарушается нормальная микрофлора кишечника, что также стимулирует развитие различных пищевых аллергий.
Пищевую аллергию могут вызвать практически любые продукты питания. Однако некоторые из них становятся причиной аллергии чаще, чем другие, так как обладают более высокой степенью аллергизирующей активности.
Продукты питания, которые вызывают пищевую аллергию у детей, в зависимости от степени их аллергизирующей активности
|
|
Наиболее агрессивным аллергеном для детей становится коровье молоко. В более, чем 90 процентах случаев пищевых аллергий молоко является главной их причиной. На втором месте по частоте появления пищевой аллергии располагается мясо рыбы. А у примерно 87 процентов детей обнаруживается аллергия на яйца.
Сейчас все чаще причиной аллергических реакций у детей становится не сама пища, а ее добавки – ароматизаторы, красители и консервирующие вещества.
Симптомы пищевой аллергии могут быть различными.
Основными проявлениями пищевой аллергии у детей являются:
- кожные изменения;
- желудочно-кишечные симптомы;
- отечные губы;
- отек языка;
- общее недомогание;
- сонливость;
- одышка.
Первые признаки пищевой аллергии у детей – это отек губ и языка с их покраснением. Но иногда этот симптом может отсутствовать или быть слабовыраженным. Достаточно легко выявляются кожные изменения в виде покраснения кожных покровов лица и груди. Появляются различные высыпания, сопровождающиеся зудом. К этому присоединяются нарушения желудочно-кишечного тракта – запоры и диареи, метеоризм, рвота. Иногда появляются абдоминальные боли. У некоторых детей пищевые аллергические реакции могут быть настолько выраженными, что развивается анафилаксия. Анафилаксия сопровождается нарушением дыхания из-за выраженного отека языка и горла. Ребенок начинает задыхаться и теряет сознание. Его артериальное давление падает, бледнеет кожа. При таких симптомах необходимо обратится за срочной медицинской помощью.
У детей часто диагностируется медикаментозная аллергия, вызванная применением различных лекарственных препаратов. При первичном попадании лекарственного препарата в организм ребенка происходит сенсибилизация к этому препарату. Медикаментозная аллергия может развиться через 7 – 10 дней, при повторном употреблении данного лекарства.
Существует ряд лекарственных средств, которые чаще всего становятся причиной медикаментозной аллергии у детей.
Лекарственные препараты, которые вызывают медикаментозную аллергию у детей
|
Некоторые медикаменты содержат примеси белка в различной дозировке, поэтому для организма они выступают в качестве антигенов. К таким препаратам относятся вакцины, сыворотки и некоторые антибиотики. Лекарственные средства, не содержащие белковых молекул, также способны превратиться в антигены. Это может произойти во время метаболизма (трансформации) лекарства в организме с образованием новых веществ, которые способны соединятся с белками крови и тканей. Чаще всего это происходит у детей с различными ферментными патологиями печени. В ответ на проникновение или образование в детском организме антигена развивается иммунная реакция с формированием антител и сенсибилизированных клеток крови.
Медикаментозная аллергия не обладает специфическими клиническими признаками для какого-либо лекарственного препарата. Она может проявляться в виде различных симптомов, указывающих на поражение отдельных органов или систем организма.
Основными проявлениями медикаментозной аллергии являются:
- поражение слизистых оболочек ротовой полости и губ;
- кожные поражения;
- нарушения желудочно-кишечного тракта;
- нарушения нервной системы.
Поражение слизистых оболочек ротовой полости и губ
Одним из признаков медикаментозной аллергии у детей является поражение слизистой ротовой полости и губ. Особенно часто это наблюдается при применении пероральных (употребляющихся через рот) препаратов – таблеток, сиропов и микстур. Слизистые оболочки краснеют и становятся отечными. Иногда на их поверхности появляются небольшие изъязвления. Клиническая картина схожа со стоматитом (воспалением ротовой полости), гингивитом (воспалением десен), глосситом (воспалением языка).
Кожные поражения
Чаще всего медикаментозная аллергия у детей проявляется в виде различных кожных поражений. Форма и характер кожных высыпаний не являются специфичными.
К основным характеристикам кожных поражений при медикаментозной аллергии у детей относятся:
- сыпь;
- покраснение кожи;
- отечность;
- жжение;
- зуд;
- ощущение напряжения;
- легкое покалывание;
- иногда болезненность.
Иногда эти симптомы настолько выражены, что беспокоят ребенка и лишают его сна.
Нарушения желудочно-кишечного тракта
Медикаментозная аллергия у детей часто сопровождается различными нарушениями пищеварительной системы. Причиной этого становится развитие воспалительного процесса в слизистых оболочках желудка и кишечника. У ребенка определяются признаки гастрита (воспаления слизистой желудка) и энтерита (воспаления слизистой кишечника).
К симптомам медикаментозной аллергии, указывающим на поражение желудочно-кишечного тракта, относятся:
- тошнота;
- рвота;
- болевые ощущения в животе;
- диарея;
- вздутие живота;
- реже запоры.
Нарушения нервной системы
Из-за постоянного дискомфорта и кожного зуда, а также пищевых расстройств при медикаментозной аллергии у ребенка появляются нарушения центральной нервной системы.
Основными симптомами нарушения нервной системы при медикаментозной аллергии у детей являются:
- нарушение сна;
- раздражительность;
- пассивность;
- постоянная смена настроения;
- депрессия.
Также при медикаментозной аллергии у детей могут наблюдаться симптомы поражения печени, почек, дыхательной и сердечно-сосудистой системы. Однако они бывают достаточно редко.
В настоящее время у детей очень часто встречается респираторная аллергия. В качестве аллергенов выступают мелкие частицы различной природы, находящиеся во вдыхаемом воздухе.
К основным аллергенам, которые обуславливают возникновение респираторной аллергии, относятся:
- пыльца цветов;
- шерсть и перхоть животных;
- частички перьев птиц;
- частицы птичьего помета;
- библиотечная пыль;
- клещ-дерматофагоидес (пылевой клещ);
- корм для аквариумных рыбок, содержащий мелких рачков;
- споры грибков;
- дым;
- пары различных химических веществ;
- отшелушенные клетки кожи человека и волосы.
При респираторной аллергии поражается слизистая оболочка дыхательных путей (носовой полости, глотки, бронхов и альвеол). Аллергическая реакция проявляется в виде отека и воспаления стенок дыхательных путей с секрецией (выделением) слизи. При обильном выделении густой и вязкой слизи затрудняется дыхание. Существует несколько форм респираторной аллергии в зависимости от пораженного участка дыхательной системы.
Формами респираторной аллергии у детей являются:
- аллергический ринит;
- аллергический ларингит;
- астматический бронхит;
- аллергический альвеолит.
Аллергический ринит
Аллергический ринит у детей встречается примерно в 5 – 10 процентах случаев и представлен двумя формами заболеваний – поллинозом и сенной лихорадкой. Поллиноз – это аллергический ринит, который имеет сезонный характер. Его также называют сенной лихорадкой. Его симптомы появляются в период цветения деревьев и различных растений. Наибольшей аллергизирующей активностью обладает пыльца злаковых трав и деревьев. Другим видом аллергического ринита является идиопатический аллергический ринит. В отличие от поллиноза он не имеет четкого сезонного характера и чаще всего аллергеном выступает бытовая пыль. Его симптоматика менее выражена, но может сохраняться очень долгое время – от нескольких месяцев до нескольких лет.
Симптомами аллергического ринита у детей являются:
- заложенность носа;
- слизистые выделения из носа, обычно прозрачные;
- покраснение крыльев носа и кожи носогубного треугольника;
- постоянный зуд в носу;
- чихание;
- покраснение глаз;
- слезотечение;
- отечность век;
- дыхание через рот;
- иногда повышение температуры.
Аллергический ларингит
Респираторная аллергия у детей может проявляться в виде аллергического ларингита. Наиболее частой причиной этого типа аллергии являются промышленные выбросы и пары химических веществ. У детей отекает слизистая оболочка гортани, что приводит к суживанию ее просвета. Первым симптомом аллергического ларингита является тихий, сиплый голос, который может постепенно пропасть. У ребенка появляется кашель и затрудняется дыхание. Вздох становится шумным. При дыхании можно заметить выраженное втяжение межреберных промежутков и яремной ямки (углубления под грудиной). У маленьких детей слизистая оболочка гортани достаточно рыхлая и ее просвет невелик. В связи с этим отек гортани становится настолько выраженным, что может привести к дыхательной недостаточности и удушью.
Астматический бронхит
Сенсибилизация детского организма к респираторным аллергенам часто проявляется в виде астматического бронхита. В 13 – 15 процентах случаев аллергический бронхит переходит в бронхиальную астму. В отличие от астмы при астматическом бронхите отсутствуют внезапные приступы удушья. Он развивается постепенно. Отек слизистой бронхов и сужение их просвета проявляется в виде свистящих хрипов, которые иногда слышны даже на расстоянии. Затрудненное дыхание может сопровождаться периодическим кашлем с выделением слизистой мокроты.
Аллергический альвеолит
Аллергический альвеолит является самой тяжелой формой респираторной аллергии у детей и встречается достаточно редко. Аллергическая реакция протекает на уровне альвеол легких, куда могут проникнуть только мельчайшие частицы аллергена.
Основными аллергенами, вызывающими аллергический альвеолит у детей, являются:
- частицы птичьего помета, особенно попугаев и голубей;
- споры грибков;
- хлопковая пыль;
- книжная пыль.
Аллергический альвеолит характеризуется уплотнением пораженных участков легких с резким ограничением дыхательной функции. Жизненный объем легких резко уменьшается. У ребенка может повыситься температура тела, появляется кашель и одышка. При кашле выделяется большое количество мокроты.
Одной из самых часто встречаемых видов детской аллергии является кожная аллергия. Она развивается в результате непосредственного контакта кожи с аллергеном либо попадания аллергена в организм через носоглотку.
Основными аллергенами, которые вызывают кожную аллергию, являются:
- частицы порошков и кондиционеров, которые остаются на постиранных вещах;
- бытовые химические вещества (мыло, порошок, средства для мытья посуды и раковин);
- крема и масла личной гигиены;
- слюна и жало насекомых (комара, пчелы, осы, клеща);
- шерсть животных;
- растения;
- металлы, входящие в контакт с кожей – кольца, браслеты, серьги, мебель;
- пищевые продукты (цитрусовые, клубника, томаты, яйца);
- лекарственные средства (антибиотики, местные анестетики).
Аллергия у ребенка, которая появляется после прямого контакта кожи с раздражающим агентом, называется контактной аллергией или контактным дерматитом. Изменения кожных покровов являются локализованными и затрагивают только само место контакта. Они появляются спустя 12 – 24 часа после воздействия аллергена. Кожная аллергия, которая развивается после попадания раздражающего вещества с пищей, называется токсидермией. Кожные изменения при этом появляются постепенно на различных участках тела в течение 3 – 4 дней. Характер кожных поражений в обоих случаях имеет ряд схожих симптомов.
Симптомами кожной аллергии у детей являются:
- покраснение кожи;
- зуд и жжение;
- кожная сыпь;
- отек;
- припухлость;
- возможны волдыри и язвы.
Первыми из симптомов кожной аллергии появляются покраснение кожи и зуд. Из-за сильного зуда и жжения ребенок постоянно расчесывает пораженные места. Постепенно появляется различного рода сыпь, представленная однородными или неоднородными морфологическими элементами.
К морфологическим элементам кожной сыпи при детских аллергиях относятся:
- пятно;
- папула (небольшой узелок, возвышающийся над кожей);
- везикула (небольшой пузырек);
- эрозия (небольшой дефект кожи в виде углубления);
- корка;
- чешуйка.
Все эти элементы могут присутствовать как самостоятельно, так и в комбинации. Кожная сыпь постепенно разрастается и часто морфологические элементы сливаются между собой. При тяжелых случаях развития болезни пузырьки и волдыри вскрываются, образуя мокнущие раны. Когда аллергическая реакция стихает, воспаленная кожа покрывается корочками и чешуйками, которые постепенно слущиваются.
Одной из наиболее часто встречаемых типов кожных аллергий у детей является крапивница. Она проявляется в виде красных пятен и волдырей, которые имеют тенденцию к слиянию. Кожная сыпь напоминает ожог от крапивы. Часто крапивница сопровождает пищевую и медикаментозную аллергию.

Основными аллергенами, которые вызывают аллергию у детей грудного возраста, являются:
- продукты питания;
- домашняя пыль;
- обычный стиральный порошок;
- детская косметика;
- постельное белье и одежда из ненатуральных тканей;
- косметика матери.
Рано введенные в рацион грудничка продукты питания становятся потенциальными аллергенами. Аллергические реакции развиваются очень быстро – спустя несколько часов после приема пищи. Повышенная сенсибилизация детского организма на некоторые пищевые продукты зависит и от рациона кормящей мамы. Аллергены могут попасть в организм грудничка через молоко матери, когда она употребляет в пищу большое количество продуктов с высокой степенью аллергизирующей активности.
Особенно часто аллергия у грудничков встречается на искусственные смеси.
Главной причиной появления аллергии у грудничка на большинство искусственных смесей является коровье молоко, которое входит в их состав. Даже небольшое количество белка из коровьего молока выступает в качестве мощного аллергена. В основном аллергия на искусственное питание проявляется нарушениями пищеварения и эмоциональной лабильностью.
К основным симптомам аллергии грудничка на искусственное питание относятся:
- срыгивание;
- рвота;
- понос или запор;
- вздутие живота;
- постоянный плач;
- беспокойство ребенка;
- возбуждение.
Помимо нарушений работы пищеварительной системы аллергия у грудничков сопровождается кожными высыпаниями. На туловище появляются папулы и везикулы ярко-красного цвета. Часто большая часть кожных покровов покрыта крапивницей. На бровях и голове образуются множество чешуек, и кожа сильно шелушится. На щеках и в зоне носогубного треугольника отмечается диатез – выраженное шелушение кожи с сильным зудом. Ребенок постоянно потеет, даже при невыраженном перегревании. На поверхности ягодиц и в складках формируются опрелости, которые тяжело проходят без специальных гигиенических процедур. В тяжелых случаях присоединяется аллергический ринит и ларингит, по причине которых затрудняется дыхание.

Самыми частыми видами пищевой аллергии являются:
- аллергия на коровье молоко;
- аллергия на козье молоко;
- аллергия на яйца;
- аллергия на шоколад.
Аллергия на молоко коров – это часто диагностируемый вид пищевой аллергии. Некоторые люди путают это заболевание с непереносимостью молока. На самом деле это два различных заболевания. Непереносимость провоцирует отсутствие специфического фермента (лактазы), который отвечает за переваривание лактозы (молочного сахара). Аллергия же развивается по причине повышенной восприимчивости организма к одному из протеинов, входящих в состав молока.
Причины
Молоко содержит более 20 белков, которые могут стать причиной неадекватной реакции организма. Самой высокой аллергенной активностью обладают 4 белка.
Наиболее сильными аллергенами коровьего молока являются:
- Казеин. Является основным белком и составляет порядка 80 процентов всех протеинов, присутствующих в молоке. Казеин представлен в составе молока всех млекопитающих животных. Поэтому если у человека в качестве аллергена определен казеин, аллергические реакции будут развиваться не только при употреблении коровьего, но и козьего, овечьего, кобыльего молока. Также при повышенной чувствительности к казеину аллергические реакции провоцируют кисломолочные продукты. Этот белок стабилен к нагреванию, поэтому кипяченое молоко также инициирует аллергию.
- Бета-лактоглобулин. Как и казеин, входит в состав молока не только коровы, но и остальных млекопитающих. Аллергенные свойства этого белка сохраняются при термической обработке, но значительно снижаются в составе кисломолочных продуктов. Поэтому пациенты, у которых определена чувствительность к бета-лактоглобулину, могут употреблять в пищу кефир, йогурт, творог.
- Альфа-лактальбумин. Является специфичным белком и присутствует в составе только коровьего молока. Поэтому людям с чувствительностью к этому аллергену можно употреблять в пищу молоко других животных. После кипячения (не менее 20 минут) этот белок утрачивает свои аллергенные свойства и не провоцирует неадекватных реакций. В составе кисломолочных продуктов альфа-лактальбумин представлен незначительно. При восприимчивости к этому белку могут возникать перекрестные реакции на говяжье мясо и субпродукты.
- Липопротеины. В сравнении с другими белками, липопротеины провоцируют аллергию достаточно редко. Вероятность аллергической реакции определяет жирность молочного или кисломолочного продукта – чем процент жирности больше, тем выше вероятность появления неадекватного ответа со стороны иммунной системы. Чаще всего у людей с повышенной чувствительностью к этому белку аллергическая реакция развивается при употреблении сливочного масла.
Как правило, человек обладает повышенной восприимчивостью не к одному, а к нескольким белкам.
Чаще всего повышенной восприимчивостью к молоку страдают маленькие дети в возрасте от года до 3 лет. У взрослых данное расстройство встречается гораздо реже. Среди факторов, которые способствуют формированию у ребенка чувствительности к молочным белкам, наиболее значимыми являются наследственная предрасположенность, раннее отлучение от груди, избыток молочных продуктов в рационе беременной женщины.
Симптомы
В большинстве случаев у пациентов с повышенной чувствительностью к молоку наблюдается немедленная реакция, которая развивается спустя несколько минут (максимум 1 – 2 часа) после употребления аллергена. Проявляется ответ иммунной системы чаще всего кожными поражениями (сыпь, зуд, покраснение) и расстройством пищеварительного тракта (диарея, рвота, повышенное газообразование).
Иногда у людей, страдающих аллергией на молоко, развивается замедленная реакция, которая проявляется спустя 2 – 3 дня после употребления аллергена. Такие случаи значительно затрудняют диагностику заболевания.
Аллергия на яйца является распространенной формой повышенной восприимчивости организма к продуктам питания. Дети сталкиваются с этой проблемой значительно чаще, чем взрослые. При этом если аллергия развивается в младенчестве, то к 5 годам она, как правило, самостоятельно проходит. Если же чувствительность к яйцам формируется в зрелом возрасте, то сохраняется на продолжительное время или на всю жизнь.
Причины
Неадекватную реакцию организма на употребление яиц провоцируют белки, которые входят в их состав.
Аллергенами в составе яиц являются:
- Овальбумин. Является основным аллергеном в составе яйца, так как составляет порядка 50 процентов всех протеинов, присутствующих в белке. Аллергенность овальбумина значительно снижается при термической обработке. Овальбумин входит в состав вакцин против гриппа, краснухи, кори, желтой лихорадки. Поэтому при восприимчивости к этому белку необходимо применять альтернативные препараты для вакцинирования без овальбумина.
- Овомукоид. Также относится к числу наиболее значимых аллергенов, несмотря на то, что его доля в общем протеиновом составе не превышает 11 процентов. Этот белок не утрачивает своих аллергенных свойств при термической обработке. Также овомукоид на протяжении длительного времени не выводится из кишечника, поэтому реакции на него отличаются своей продолжительностью.
- Кональбумин. Аллергия на этот белок встречается значительно реже, чем на овальбумин и овомукоид. При чувствительности к кональбумину возможны перекрестные реакции на перья птиц.
- Лизоцим. Крайне редко провоцирует аллергические реакции. Если это происходит, то проявления аллергии слабые и самостоятельно проходят в скором времени.
- Вителлин. Единственный аллерген, который присутствует в составе куриного желтка. При высоких температурах утрачивает свои аллергенные свойства.
Все аллергены, присутствующие в куриных яйцах представлены в гусиных и утиных яйцах. Поэтому если организм неадекватно реагирует на куриные яйца, в большинстве случаев аллергия развивается и на другие виды яиц. Это замечание в меньшей степени касается перепелиных яиц. Существует предположение о том, что овомукоид в перепелиных яйцах не обладает аллергенной способностью, а, наоборот, помогает бороться с аллергией. Научных доказательств этой версии нет, но аллергические реакции при употреблении перепелиных яиц развиваются значительно реже.
При чувствительности к белкам (кроме вителлина) могут развиваться перекрестные реакции на мясо и субпродукты птиц.
Симптомы
Симптомы повышенной чувствительности к яйцам в большинстве случаев появляются сразу после их употребления. Интенсивность симптоматики зависит от того, какой именно белок вызывает сенсибилизацию организма. Наиболее интенсивные и продолжительные реакции развиваются при аллергии на овальбумин и овомукоид. Как правило, аллергия на этот пищевой продукт проявляется сыпью на коже, расположенной в хаотичном порядке, отеками слизистой рта, расстройством желудка.
Аллергия на шоколад – распространенная форма повышенной чувствительности организма на продукты питания. Встречается этот вид расстройства как среди детей, так и среди взрослых.
Причины аллергии на шоколадную продукцию
Шоколад представляет собой продукт с большим количеством компонентов, среди которых основным ингредиентом является какао. При этом какао редко выступает в качестве аллергена, а причиной неадекватной реакции чаще всего являются различные дополнительные компоненты.
Аллергенами в составе шоколада являются:
- Сухое молоко. Восприимчивость к этому продукту может быть следствием гиперчувствительности к молочному белку, который является одним из самых сильных провокаторов аллергии. Также существует отдельный вид аллергии, который затрагивает конкретно сухое молоко. В таком случае фактором, который инициирует аллергические реакции, являются соединения, формирующиеся при взаимодействии видоизмененных белков и жиров смеси с воздухом. Чаще всего аллергия именно на сухое молоко встречается у маленьких детей.
- Соевый лецитин (Е322). Лецитин – это соевый белок, и аллергия на этот элемент встречается достаточно часто. Чаще всего негативные реакции от употребления соевого белка наблюдаются у детей в возрасте от 2 до 3. Впоследствии этот тип аллергии проходит. Определить, что причиной аллергической реакции является именно этот аллерген можно, если аналогичные последствия развиваются после употребления вареной колбасы, сосисок, замороженных мясных полуфабрикатов, так как Е322 часто используется в производстве этих продуктов.
- Никель. Шоколад является одним из основных пищевых источников этого элемента. Аллергией на никель редко страдают дети, которым меньше 6 лет. После 12 лет дети сталкиваются с этим видом расстройства так же часто, как и взрослые. В достаточных количествах никель присутствует в бобах и сое, что нужно учитывать тем, чей организм отличается повышенной чувствительностью к никелю.
- Хитин. Это вещество входит в состав панцирей многих насекомых и является распространенным и сильным аллергеном. Какао-бобы очень любят тараканы и часто насекомых при производстве перемалывают вместе с зернами. Таким образом, хитин попадает в готовый шоколад. Тем, у кого в анамнезе присутствуют аллергические реакции на хитин, необходимо учитывать, что это вещество входит в состав многих фармакологических препаратов (аспирина, индометацина, папаверина).
- Орехи. Среди всех орехов наиболее часто негативную реакцию вызывает арахис, который является одной из самых популярных начинок для шоколада. Также в роли аллергена могут выступать грецкие орехи, кешью, фундук. Чаще всего повышенной чувствительностью к орехам страдают дети. Среди всего детского населения этим расстройством страдает порядка 22 процентов, в то время как среди взрослых аллергия на орехи диагностируется только в 5 процентах случаев.
- Пищевые добавки. В эту группу входят различные красители, консерванты, загустители, усилители вкуса как органического, так и неорганического происхождения. К числу наиболее сильных аллергенов такого типа, которые находятся в шоколаде, можно отнести бензойную кислоту (Е210, используется в качестве консерванта в шоколаде с начинкой), сульфат натрия (Е 221, продлевает срок годности продукта), октилгаллат (Е311, применяется для предотвращения окисления жиров).
Симптомы
Симптоматика аллергии на шоколад может быть различной. У маленьких детей аллергию может спровоцировать даже маленький кусочек шоколадной плитки, особенно если продукт содержит орехи. У взрослых, как правило, негативные реакции развиваются после употребления большего количества шоколада.
Если аллергию спровоцировал соевый или молочный белок, то основные симптомы аллергии проявляются со стороны органов пищеварительной системы (понос, колики, вздутие живота). Если провокатором выступают другие элементы, то чаще всего развиваются отеки (на лице, губах, языке), поражения кожи (крапивница, сыпь). Когда аллергию провоцируют орехи, к этим симптомам добавляется выраженное покраснение отдельных участков кожных покровов.
Аллергия на красные фрукты и овощи является разновидностью пищевой аллергии. Симптоматика при этом обладает рядом особенностей. Так, отмечено что у людей, болеющих поллинозом (аллергией на пыльцу), аномальная чувствительность к растительным продуктам появляется значительно чаще, а ее проявления являются более выраженными. В отличие от пищевой аллергии на продукты животного происхождения при употреблении овощей или фруктов у пациентов редко развиваются реакции в виде проблем с желудочно-кишечным трактом (рвоты, диареи, кишечных колик).
К признакам аллергии на красное относятся:
- покалывание и отечность языка;
- жжение, зуд, онемение десен, неба и губ;
- покраснение кожи в области рта, на шее;
- заложенность носа, чихание;
- конъюнктивит.
Чаще всего симптомы не являются продолжительными и самостоятельно проходят. Иногда к основным признакам может присоединяться бронхообструктивный синдром, который проявляется проблемами с дыханием, одышкой, кашлем.
Главными триггерами (пусковыми механизмами) аллергии на красные продукты являются красящие пигменты и белки, которые входят в их состав. Иногда аллергия на растительные продукты красного цвета не имеет какого-либо отношения к пигментам или белкам. Причиной могут быть химикаты, которые используются при выращивании, хранении и транспортировке овощей и фруктов. Также спровоцировать ответ иммунной системы могут другие вещества (пыльца, пыль), нечаянно попавшие на поверхность или мякоть продуктов.
Самыми распространенными продуктами-аллергенами красного цвета являются:
- помидоры;
- клубника;
- яблоки.
Аллергия на яблоки диагностируется достаточно редко. Причиной неадекватной реакции могут быть белки, которые входят в состав фруктов. Наиболее аллергенным является белок mal d1. Также спровоцировать аллергию могут пигменты, входящие в состав яблочной кожуры (ликопин, бета-каротин). Содержание того или иного аллергена во многом зависит от сорта яблок. Поэтому нередко встречается повышенная чувствительность не ко всем яблокам, а к конкретному сорту.
Максимальной аллергизирующей способностью обладают зрелые фрукты, а наименее опасны для аллергиков яблоки в запеченном виде, потому что подавляющее количество аллергенов разрушается при воздействии высоких температур. При аллергии на яблоки могут развиваться перекрестные реакции на другие виды фруктов, пыльцы, овощей.
Продуктами, на которые может реагировать организм при аллергии на яблоки, являются:
- груша;
- персик;
- абрикос;
- айва;
- слива;
- морковь;
- сельдерей;
- пыльца (березы, ольхи, яблони).
Аспирин или ацетилсалициловая кислота относится к группе нестероидных противовоспалительных средств, которые широко используются в медицине. Согласно последним статистическим данным аспирин является причиной бронхиальной астмы более чем в 10 процентах случаев. Аллергические реакции в виде крапивницы или отека Квинке встречаются в 1 – 2 процентах случаев. Причем эти данные касаются здоровых людей, то есть без факторов риска. Если генетически человек подвержен аллергической реакции, то эти цифры возрастают в 2 – 3 раза.
Причиной развития бронхиальной астмы при систематическом употреблении аспирина является сложный механизм медикамента. Так, ацетилсалициловая кислота блокирует циклооксигеназный путь метаболизма арахидоновой кислоты. Арахидоновая кислота – это полиненасыщенная жирная кислота, которая входит в состав клеток. Она может метаболизироваться (распадаться) до простагландинов или лейкотриенов. Аспирин блокирует циклооксигеназный путь метаболизма, который приводит к образованию простагландинов. В результате этого метаболизм арахидоновой кислоты идет только по липоксигеназному пути с избыточным формированием лейкотриенов. Лейкотриены являются медиаторами аллергической реакции, а основным их эффектом является бронхоспазм. Бронхоспазм – это главный механизм, лежащий в основе развития бронхиальной астмы.
источник
