На сегодняшний день, для облегчения приступов, разработаны всевозможные лекарства от бронхиальной астмы, но назначить их может только врач. Так как важно разбираться во всех группах и понимать, какие препараты для лечения будут лучшим выбором для конкретного пациента. Рассмотрим основные группы лекарств и их особенности.

- своевременная профилактика болезни;
- прием симптоматических средств для быстрого устранения проявлений болезни;
- препараты от бронхиальной астмы для нормализации дыхания;
- средства, экстренно купирующие астматический приступ;
- выбор препаратов, которые при минимальном применении дают стабильный эффект и практически не имеют побочных эффектов.
Только врач может определить схему из нескольких препаратов. Комплексная терапия подразумевает использование средств различных групп, поэтому важно, чтобы подбор конкретных лекарств от бронхиальной астмы осуществлял специалист, ведь многие группы часто между собой несовместимы.
Различают 4 стадии бронхиальной астмы, каждая из которых имеет свои подходы к лечению. Принята следующая классификация:
- I стадия — это самая легкая ступень болезни, которая даже не требует длительного лечения. Больной употребляет только препараты кратковременного действия (например, аэрозоль или спрей от бронхиальной астмы) для снятия редких приступов.
- II стадия — базисная терапия подразумевает применение гормональных ингаляционных средств. Если они противопоказаны или неэффективны, назначают теофиллины и кромоны.
- III стадия — для нее характерно использование комбинаций бронхорасширяющих и гормональных средств.
- IV стадия — наиболее выраженная ступень бронхиальной астмы. При ней нужно принимать не только ингаляционные формы гормонов и бронхорасширяющих средств, но и таблетированные гормональные препараты.
Под базисными препаратами подразумевают те противоастматические средства, которые необходимо принимать больному каждый день на протяжении длительного срока. Они не только купируют возможные приступы, но и облегчают общую картину заболевания, подавляют развитие астмы.
Базисные лекарственные препараты снимают воспаление в бронхах, борются с отеками, уменьшают аллергические симптомы. К этой группе препаратов можно отнести глюкокортикоиды, антигистаминные, антилейкотриеновые препараты, бронхолитики, кромоны.
Рассмотрим эти противоастматические препараты подробнее.
К гормональным базисным средствам относят такие препараты:
- Кленил;
- Синтарис;
- Симбикорт;
- Фликсотид;
- Буденофальк;
- Сальмекорт;
- Серетид;
- Симбикорт Турбухалер;
- Альдецин и др.
Львиную долю базисных средств для лечения бронхиальной астмы составляют негормональные препараты, такие как:
Эти препараты сделаны на основе кромоновой кислоты. Широкий ряд средств включает такие лекарства:
- Кромогексал;
- Кетотифен;
- Кетопрофен;
- Кромогликат натрия;
- Недокромил;
- Кромолин;
- Интал;
- Тайлед.
Кромоновая кислота и ее аналоги блокируют воспалительный процесс, что позволяет остановить развитие астмы. Препараты тормозят образование провоспалительных тучных клеток и нормализуют размер бронхов.
Следует помнить, что кромоны противопоказаны детям до 6 лет и не используются для экстренного лечения астмы, так как их эффект проявляется со временем. При приступе бронхиальной астмы используются другие средства — аэрозоль с гормональными веществами, антигистаминные препараты.
Эти препараты борются с воспалительным процессом и снимают бронхоспазм. Представители группы:
Любое средство указанной группы используется как дополнение к основной терапии. Могут применяться лекарства и для детей.
Это самая тяжелая группа средств, которые назначают в особо тяжелых случаях, когда основная терапия не помогает. Принцип работы глюкокортикоидов заключается в блокировании воспалительных процессов в бронхах и недопущении развития приступа.
Гормоны обладают наилучшим лечебным эффектом. Но, несмотря на хороший результат после их приема, препараты имеют много побочных действий. Поэтому эффективнее принимать их только в крайнем случае, когда другие таблетки уже не действуют.
Гормоны могут применяться в качестве ингаляционных и системных средств. К системным препаратам относят таблетки Преднизолон и Дексаметазон.
Глюкокортикостероиды противопоказаны для длительного применения детям, поскольку они могут вызывать стероидных диабет, катаракту, гипертонию, язву желудка и другие патологии.
Данные средства используются для купирования приступов астмы, а также в базисном лечении. Перечень группы следующий:
- Саламол Эко Легкое Дыхание;
- Беротек Н;
- Релвар Эллипта ;
- Форадил Комби;
- Форатил;
- Допамин;
- Фенотерол.
Они вызывают расширение бронхов, чем снимают приступ астмы. Входят в состав множественных вариантов комплексной терапии.
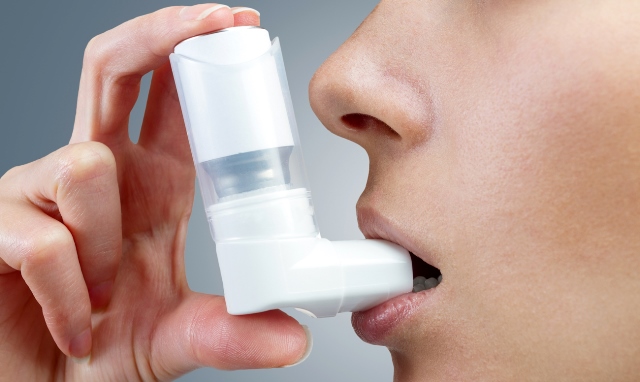
Ингаляции являются одним из лучших подходов для лечения астмы. Лекарственные средства через баллончик или ингалятор быстро попадают непосредственно в дыхательную систему. Таким образом, при помощи ингаляторов купируется приступ астмы. Но возможно и базисное лечение таким образом. Применяются следующие препараты:
- Альвеско;
- Саламол;
- Атровент;
- Фликсотид;
- Бекотид;
- Альвеско;
- Фликсотид и др.
Ингаляции применяются для лечения детей с астмой, возраст которых может быть меньше 3 лет. Такое средство для лечения астмы считается самым безопасным. Больным рекомендуется всегда носить с собой ингалятор от астмы или соответствующий аэрозоль, чтобы купировать возможный приступ. Кроме того, ингаляции применяются при бронхите, заболеваниях горла, поэтому для ребенка рекомендуется их иметь — это лучший профилактический способ предупреждения многих болезней.
Не стоит ожидать от базисной терапии полного излечения от астмы. У нее другие задачи:
- попытка избежания учащения приступов;
- снижение необходимости в ультракоротких препаратах;
- улучшение дыхания.
Базисные препараты необходимо применять всю жизнь и периодически корректировать их дозу. При этом все корректировки осуществляет врач. Он оценивает, насколько сократились приступы, как часто больному приходится применять короткодействующие средства, насколько выражены побочные эффекты и др.
Даже при приеме базисных средств иногда может начинаться приступ удушья. Его нужно купировать препаратами указанных ниже групп.
К симпатомиметикам короткого действия относят следующий список:
- Сальбутамол;
- Изопреналин;
- Орципреналин;
- Пирбутерол и др.
Действие препаратов заключается в немедленном расширении бронхов. Средства нужно всегда иметь при себе и принимать, чтобы оказать первую помощь при начале приступа.
- Бекарбон;
- Ипратропий;
- Белластезин;
- Атровент и др.
М-холиноблокаторы не рекомендуется применять детям, поскольку это может вызвать тяжелые сердечные патологии вплоть до смерти.
Бронхиальная астма чаще всего имеет симптомы, схожие с аллергической реакцией немедленного типа, поэтому рекомендуется параллельно принимать Дезоратадин, Левоцетиризин, Фексофенадин и другие антигистаминные средства.
Бронхиальная астма считается неизлечимой патологией. Это означает, что препараты астматику придется принимать пожизненно, иначе дыхательная функция будет сильно угнетаться, а удушье приведет к смерти. Необходимо постоянно наблюдаться у врача, не пропускать медосмотры — тогда картина болезни будет улучшаться.
Также рекомендуется соблюдать следующие советы:
- Всегда при себе носите запас лекарств на случай приступа.
- Вовремя пополняйте домашние лекарства от астмы, так как в аптеке они могут не оказаться в нужный момент.
- Знайте схему лечения, какие средства вы принимаете, и не пропускайте время приема. Чем точнее вы будете соблюдать схему, разработанную врачом, тем меньше будет приступов астмы.
- Проверяйте названия препаратов, которые вы собрались принимать, а также их дозировку.
- Соблюдайте принципы хранения препаратов.
- Если вы собрались менять схему лечения, врач должен знать об этом. Это же касается и использования различных народных методик и процедур.
- Сообщайте врачу о приеме других средств. Они могут влиять на эффективность противоастматических препаратов при одновременном приеме.
- Помните, что все лекарства имеют побочные эффекты. При их наличии необходимо немедленно прекратить прием и получить консультацию врача.
Помните, что профилактические мероприятия и базисная терапия играют куда более важную роль, чем средства для купирования приступа бронхиальной астмы. Поэтому соблюдайте все рекомендации врача и это поможет вам получить длительную ремиссию.
источник
Препараты при бронхиальной астме предназначены для снижения проявления симптомов заболевания, для улучшения общего состояния пациента. Сейчас существует множество лекарственных средств, борющихся с этой патологией, однако же, ни одно из них не может полностью избавить от нее.
Что такое бронхиальная астма
Это заболевание, чаще всего врожденное, характеризующееся как хронический воспалительный процесс бронхов и трахеи. Оно может развиваться под воздействием аллергена, появляться из-за проникновения инфекции в респираторный тракт. Также причиной его возникновения может стать психосоматическая реакция на тяжелое жизненное обстоятельство.
Причины возникновения патологии
Механизм появления приступа
Под влиянием вышеописанных факторов в респираторном тракте начинают происходить следующие процессы:
- Сначала возникает спазм в бронхах и трахее, они начинают отекать.
- Увеличивается выработка слизи.
- Дыхательные каналы сужаются.
Все это приводит в итоге к одышке, к невозможности нормально дышать.
Признаки болезни
При легкой форме признаки астмы следующие:
- свистящее дыхание;
- повышенное потоотделение;
- сухой кашель;
- безболезненное стеснение в грудной клетке;
- панические атаки;
- затруднение выдоха.
Обострение симптомов обычно происходит в утренние и ночные часы.
При отсутствии терапии бронхиальная астма из легкой формы может перейти тяжелую. При ней дыхание практически перестает прослушиваться, так как по респираторному тракту проходит слишком малое количество воздуха. У пациента возникает одышка. Из-за нее ему становится трудно договаривать фразы. Появляется синюшность. Характерный цвет приобретают пальцы рук и ног, губы и язык. Это происходит из-за нехватки кислорода в легких. Если срочно не принять меры по снятию этих симптомов, то больной может впасть в обморочное состояние или кому, а затем и вовсе умереть.
К каким врачам обращаться при появлении симптомов
- Для начала было бы хорошо обратиться к терапевту. Если признаки астматического синдрома появились у ребенка, то его надо отвести к педиатру.
- Пульмонолог, собрав первичные данные, отправит больного на исследования, которые либо подтвердят, либо опровергнут причины патологии.
- Если они будут связаны с нарушением в гормональной системе, то понадобится посещение эндокринолога.
- Если астма возникает на фоне аллергической реакции, то потребуется консультация аллерголога. Он проведет тесты, результаты которых покажут, что именно выступает раздражителем.
- При обнаружении бронхита понадобиться посетить и отоларинголога. Он определит, с чем связано возникновение отечности дыхательных путей.
- В том случае если астма протекает без удушья, то необходимо будет посетить гастроэнтеролога.
- Если же болезнь приводит к осложнениям, касающимся функционирования сердечной мышцы, то потребуется консультация кардиолога.
Принципы лечения бронхиальной астмы
Решение о том, какие и когда лекарства от астмы принимать больному, какие меры принимать для того, чтобы лечение было эффективно, чтобы симптомы патологии меньше его беспокоили в повседневной жизни, может принять только врач. Он ориентируется при этом и на возраст пациента, и на особенности протекания болезни, и на то, как тот реагирует на таблетки и ингаляторы. Также он обращает внимание на то, какие еще есть хронические болезни у пациента.
Терапевтические мероприятия
Бороться с астмой помогут следующие действия:
- профилактика патологии;
- меры по снижению ее симптомов;
- предупреждение возникновения приступа;
- помощь в нормализации функций дыхания;
- снятие астматических признаков тяжелой формы;
- выбор лекарств, которые подойдут конкретному пациенту;
- совместимость таблеток, не приносящих ущерб здоровью больного.
Формы лекарственных средств
Препараты для лечения бронхиальной астмы могут использоваться в виде аэрозолей, подаваемых при помощи ингалятора, в форме таблеток или капсул. Первая группа медикаментов считается самой эффективной при лечении патологии. Главный их действующий компонент доставляется к бронхам и трахеям в считаные секунды. По этой причине при использовании аэрозолей риск возникновения побочных эффектов минимален. К тому же именно с помощью ингаляций устраняются симптомы астматических приступов. Вторая группа лекарств используется при продолжительном систематическом лечении. Есть еще и третий вид препаратов. Это суспензии и сиропы. Они применяются при терапии астмы у малышей.
Назначение препаратов
Фармацевтические средства направлены на:
- Профилактику воспаления и предупреждение хронических признаков, таких как удушье и кашель.
- Снятие симптомов бронхиальных приступов при их возникновении.
Препараты для лечения астмы
Лекарственные препараты при астме назначают в зависимости от степени тяжести ее течения:
- 1 степень. Используются эффективные медикаменты короткого действия. Их назначение – купирование нечастых приступов.
- 2 степень. При лечении применяются ингаляционные гормоны. Если результата после их приема не наблюдается, то добавляются теофиллины или кромоны.
- 3 степень. Используются комбинации препаратов из гормонов, а также бронхорасширяющие средства длительного действия.
- 4 степень. Применяются как таблетированные, так и ингаляционные формы гормонов. Лечение предполагает прием теофиллина, бронхорасширяющих препаратов длительного действия, а также глюкортикостероидов.
Степень тяжести бронхиальной астмы определяется в зависимости от того, как часто у больного возникают симптомы в ночное и дневное время суток в продолжение дня и недели. Также значение имеет и частота использования бронхорасширяющих средств короткого действия.
Терапия базисными лекарствами
Эффективными средствами при бронхите считаются кортикостероиды, антигистаминны, бронхолитики, антилейкотриеновые препараты, ингаляторы. Иногда также используются кромоны и теофеллины длительного действия. Такие лекарства применяют астматики ежедневно. С помощью них предупреждаются и купируются приступы. Они снижают отечность дыхательных путей, нейтрализуют воспаление в бронхиальной системе, ослабляют симптоматику аллергической реакции.
Кортикостероиды
Они разделяются на 2 группы в зависимости от их влияния на метаболизм:
- Регулируют обмен нуклеиновых кислот, а также белковых, углеводных, а также жировых элементов. Главные действующие компоненты – кортикостерон и кортизол.
- Минеральные составы нормализуют солевое и водное равновесие с основным действующим веществом альдостероном.
Препараты ингаляционного использования
- Беклометазон. Это средство является самым эффективным в этой группе. Детям рекомендуется использовать его через карманный ингалятор (спейсер). При таком приеме, лекарство не сможет попасть с систему пищеварения. В день детям требуется применять 50-100 мкг. Взрослым же назначается другая дозировка. Они должны применять по 100 мкг медикамента 3-4 раза в сутки.
- Буседонин. Эффект появляется спустя неделю после начала его использования. Детям назначается не более 200 мкг в сутки. Взрослым же надо применить 400-1600 мкг в первые 2 суток, затем использовать по 200-400 мкг дважды в день. Если возникнет астматический приступ, то дозировку лучше будет увеличить втрое.
- Инкагорт. Сокращает синтез экссудата, нормализует реакцию больного на дилататоры. Дозировка препарата и для детей и для взрослых одинаковая. Надо его вспрыскивать дважды в сутки.
Системные кортикостероиды
Астму можно лечить и при помощи этих лекарственных средств.
- Гидрокортизон. Не дает увеличиваться в размерах соединительной ткани, уменьшает проницаемость стенок капилляра, ускоряет распад белковых элементов. При приступе бронхиальной астмы лекарственный препарат вводится внутривенно. При легкой и средней – внутримышечно. Детям дозировка препарата подбирается в зависимости от их возраста и веса тела. Взрослыми же используется сначала 100-500 мг каждые 2-6 часов до нормализации состояния больного.
- Преднизолон. Замедляет скорость образования нуклеиновых кислот, а также препятствует пролиферации. Состав прописывают детям в количестве 1-2 мг на кг их веса. Таблетки надо разделиться на 4-6 приемов. Взрослым в день в целях профилактики надо использовать 50 мг препарата, 20-30 мг – в остром состоянии.
- Дексаметазон. Купирует экстренные аллергические состояния, воздействует на углеводный, а также белковый метаболизм. При астматических приступах требуется применять 2-3 мг препарата. После того как он пройдет, дозировку следует уменьшить вдвое.
Обратите внимание! Кортикостероиды нельзя употреблять при диабете, язвенной болезни, предрасположенности к тромбоэмболии.
Ингаляционные негормональные препараты
Назначаются в качестве дополнительных медикаментов к гормональным препаратам при средней тяжести заболевания.
- Форадил. Применяется при лечении обструкционного синдрома. Медикамент расширяет просветы, тем самым облегчая процесс дыхания, снимает отек респираторного тракта. Также он не дает развиваться воспалению. Способ применения: малышам, начиная с 5 лет, следует использовать 6-12 мкг препарата дважды в сутки. Дозировка для взрослых же составляет 12-24 мкг также 2 раза в день. Этот бронходилататор предназначен для продолжительного использования.
- Оксис. Снимает спазм. Форматерол, содержащийся в нем, попав в дыхательные каналы, положительно воздействует на гладкую мускулатуру бронхов. Применяется препарат, как при лечении бронхиальной астмы, так и в целях ее профилактики. Употреблять его надо по 4-9 мкг в утреннее время и затем столько же в вечернее. В некоторых случаях возможно увеличения его объема до 18 мкг.
- Сингуляр. Купирует спазм. Регулирует вязкость мокроты. Уменьшает проницаемость стенок сосудов. Детям надо принимать 4 мг препарата в сутки, а взрослым 10 мг надо употреблять единовременно, запивая его при этом водой.
- Серевент. Не дает развиваться аллергической реакции. Способ применения: для детей суточная доза должна составлять не более100 мкг. Для взрослых дозировка такая же разницей лишь в том, что употребить лекарство надо в 2 подхода, то есть утром- 50 мкг и вечером – 50 мкг.
Антилейкотриены
В группу этих лекарств от бронхиальной астмы входят:
- Зипеутон. Устраняет кашель, болевые ощущения в грудной клетке, одышку, свистящие хрипы. Противопоказания: детский возраст до 12 лет. Взрослым же его рекомендуется применять 600 мг 4 раза в день.
- Аколат. Предотвращает стеноз бронхиальных просветов во время астматических приступов. Также это лекарство воздействует на ткани. Они снимает их отек. Начинать употреблять его можно с 7 лет по 10-20 мг 2 раза в день.
- Монтекуласт. Он приводит в норму уровень выделения секрета, снимает воспаление и отек. В течение короткого времени улучшает функции дыхания. Употреблять его надо 1 раз в сутки. Дозировка составляет 5-10 мг.
Эта группа препаратов направлена устранение воспаления и профилактики развития аллергии. Они предназначаются для регулярного использования. От кортикостероидов отличаются тем, что имеют короткую длительность воздействия. Побочные реакции могут возникнуть, но крайне редко.
В этот список входят такие эффективные медикаменты, как:
Адреномиметики.
Купируют приступы и предупреждают астматический статус тогда, когда базисное лечение не помогает. Сюда можно отнести такие медикаменты, как:
Список лекарств, применяемых для экстренной помощи
Астматику и его близким следует знать, какие медикаментозные средства могут потребоваться при возникновении сильного приступа. От этого ведь может зависеть жизнь больного. Ниже дан перечень эффективных препаратов, которым можно воспользоваться во время приступа.
- Симпатомиметики:
- Тербуталин;
- Сальбутамол;
- Левалбутерол;
- Пирбутерол.
- Антигистаминные средства:
- Лоратадин;
- Цетиризин;
- Дифенгидрамин;
- Терфенадин.
- Блокаторы М-холинорецепторов:
- Аминофиллин;
- Ипратропий;
- Атровент;
- Теофиллин.
Бронхиальная астма – это неизлечимое заболевание, однако же, при выполнении своевременной профилактики и правильной терапии оно может не доставлять особых неудобств человеку, имеющего его.
Читайте также: «Лечение бронхиальной астмы народными средствами» https://medlegkie.ru/rekomendatsii-pri-bronhite/narodnye-sredstva-i-lekarstva-pri-lechenii-bronhialnoj-astmy.htmlисточник
Бронхиальная астма представляет собой хроническую патологию, развитие которой могут спровоцировать различные факторы, как внешние, так и внутренние. Люди, которым был диагностирован этот недуг, должны пройти комплексный курс медикаментозной терапии, которая позволит устранить сопровождающую симптоматику. Любое лекарство от бронхиальной астмы должен назначать только узкопрофильный специалист, которым была проведена комплексная диагностика и выявлена причина развития этой патологии.
Каждый специалист при терапии бронхиальной астмы использует различные медикаменты, в частности препараты нового поколения, которые не имеют слишком серьезных побочных эффектов, более эффективны и лучше переносятся больными. Для каждого пациента аллерголог в индивидуальном порядке подбирает схему лечения, которая включает не только таблетки от астмы, но и медикаменты, предназначенные для наружного применения.
Специалисты придерживаются следующих принципов при медикаментозной терапии бронхиальной астмы:
- Максимально быстрое устранение сопровождающей патологическое состояние симптоматики.
- Предупреждение развития приступов.
- Оказание помощи больному при нормализации дыхательных функций.
- Сведение к минимуму количества лекарственных средств, которые необходимо принимать для нормализации состояния.
- Своевременное проведение профилактических мероприятий, направленных на предупреждение рецидивов.
Такая группа медикаментов задействуется пациентами для ежедневного применения с целью купирования сопровождающей бронхиальную астму симптоматики, и предотвращения новых приступов. Благодаря проведению базисной терапии больные испытывают существенное облегчение.
К базисным медикаментам, которые способны купировать воспалительные процессы, устранить отечность и другие аллергические проявления, относятся:
- Ингаляторы.
- Антигистамины.
- Бронхолитики.
- Кортикостероиды.
- Антилейкотриеновые лекарства.
- Теофиллины, оказывающие продолжительное терапевтическое действие.
- Кромоны.
Такие медикаменты обладают большим количеством побочных эффектов, поэтому задействуются преимущественно при купировании острых астматических приступов. Специалисты прописывают больным в период обострения следующие лекарства:
- «Аммоний», неадсорбируемый, четвертичный.
- «Сульфат атропина».
Астматикам специалисты часто прописывают следующие лекарственные средства, в составе которых присутствуют гормоны:
- «Бекотид», «Ингакорт», «Беротек», «Сальбутамол».
- «Интал», «Альдецин», «Тайлед», «Беклазон».
- «Пульмикорт», «Будесонид».
Такие медикаменты назначаются больным, у которых на фоне бронхиальной астмы развились воспалительные процессы. Присутствующие в них компоненты способны тормозить процесс выработки тучных клеток, которые уменьшают размер бронхов и провоцируют воспаления. Их не задействуют при купировании астматических приступов, а также не применяют при лечении детей, не достигших шестилетнего возраста.
Астматикам прописываются следующие медикаменты из группы кромонов:
- «Интал».
- «Недокромил».
- «Кетопрофен».
- «Кетотифен».
- Кромгликат или Недокромил натрия.
- «Тайлед».
- «Кромгексал».
- «Кромолин».
При проведении комплексной терапии бронхиальной астмы врачи назначают больным негормональные лекарства, например таблетки:
Такие медикаменты применяются при воспалительных процессах, которые сопровождаются спазмами в бронхах. Специалисты прописывают астматикам следующие виды лекарств, в качестве дополнительной терапии (могут применяться при купировании астматических приступов у детей):
- Таблетки «Формотерола».
- Таблетки «Зафирлукаста».
- Таблетки «Сальметерола».
- Таблетки «Монтелукаста».
При проведении комплексной терапии бронхиальной астмы специалисты прописывают больным такие медикаменты крайне редко, так как они имеют много побочных эффектов. Каждое лекарство от астмы из этой группы способно оказать мощнейшее антигистаминное и противовоспалительное действие. Присутствующие в них компоненты тормозят процесс выработки мокроты, максимально снижают чувствительность к аллергенам.
В эту группу лекарств включаются:
- Инъекции и таблетки Метипреда, Дексаметазона, Целестона, Преднизолона.
- Ингаляции Пульмикорта, Беклазона, Будесонида, Альдецина.
Лекарственные средства, которые относятся к этой группе, специалисты применяют, как правило, при купировании астматических приступов, в частности удушья. Они способны снимать воспалительные процессы, а также нейтрализовывать спазмы в бронхах. Пациентам рекомендуется применение (полный список пациент может получить у лечащего врача):
Если у человека наблюдается обострение патологии, то его бронхиальные пути заполняются массами, имеющими густую консистенцию, которые препятствуют нормальным дыхательным процессам. В этом случае врачи назначают медицинские препараты, которые способны быстро и эффективно вывести мокроту:
При проведении лечения бронхиальной астмы зачастую задействуются специальные приборы, предназначенные для проведения ингаляций:
- Ингалятор – приспособление, которое имеет компактные размеры. Его носят с собой практически все астматики, так как с его помощью можно быстро купировать приступ. Перед задействованием ингалятор необходимо перевернуть вверх ногами, чтобы мундштук оказался снизу. Его пациент должен вставить в ротовую полость и после этого нажать на специальный клапан, дозировано подающий лекарственный препарат. Как только медикамент поступает в дыхательную систему больного, у него происходит купирование астматического приступа.
- Спейсер – специальная камера, которую необходимо перед применением надеть на баллон с лекарственным аэрозолем. Пациент должен изначально впрыснуть медикамент в спейсер, после чего сделать глубокий вдох. При необходимости больной может надеть на камеру маску, через которую будет вдыхать медикамент.
В настоящее время купирование астматических приступов посредством ингаляций считается наиболее эффективной методикой терапии. Это связано с тем, что сразу после вдоха все лечебные компоненты проникают непосредственно в дыхательную систему, благодаря чему оказывается лучший и более быстрый терапевтический эффект. Для астматиков крайне важна именно скорость оказания первой помощи, так как при ее отсутствии для них может все закончиться фатально.
Многие специалисты прописывают своим пациентам ингаляции, при проведении которых должны задействоваться препараты из группы глюкокоркостероидов. Такой выбор обусловлен тем, что присутствующие в медикаментах компоненты способны оказывать положительное воздействие на слизистые органов дыхательной системы, посредством «Адреналина». Чаще всего рекомендуется применение:
Лекарства из этой группы специалисты активно задействуют при купировании острых приступов бронхиальной астмы. Благодаря тому, что медикамент подается больному дозировано, в ингаляционной форме, исключается возможность передозировки. Таким способом могут проходить курс терапии и детки-астматики, которым еще не исполнилось и 3-х лет.
При лечении юных пациентов врачи должны более тщательно определять дозировку и контролировать ход терапии. Специалисты могут назначать малышам те же группы медикаментов, что и взрослым больным. Перед ними ставится задача – купировать воспаление и устранить астматическую симптоматику. Несмотря на то, что бронхиальная астма является неизлечимой патологией, посредством грамотно подобранной схемы лечения пациенты могут существенно облегчить свое состояние и перевести недуг в состояние стойкой ремиссии.
источник
Бронхиальная астма не излечима до сих пор, но вполне поддается коррекции в большинстве случаев с помощью медикаментозной терапии. Целью медикаментозной помощи является обеспечение возможности человека к нормальной полноценной жизни.
Необходимо понимать, что лечение бронхиальной астмы является пошаговым процессом с постоянной корректировкой используемых методов лечения. Только правильная комбинация подобранных средств для лечения бронхиальной астмы позволит достигнуть положительного результата с минимальным количеством побочных эффектов.
Профилактические мероприятия при бронхиальной астме играют очень важную роль, поскольку они могут помочь снизить количество приступов, добиться длительной ремиссии заболевания и улучшить качество жизни.
В медицине выделяют первичную, вторичную и третичную профилактику бронхиальной астмы.
Представляет собой комплекс мероприятий, которые направлены на предотвращение развития заболевания. Эти мероприятий касаются абсолютно каждого человека независимо пола или возраста.
В первую очередь они касаются:
— маленьких детей и взрослых, склонных к аллергическим заболеваниям (атопический дерматит, крапивница и прочее),
— людей, страдающих хроническими воспалительными заболеваниями дыхательных путей,
-людей, имеющие наследственную предрасположенность к бронхиальной астме,
-людей, работающих во вредных условиях,
-если отмечается бронхообструкция при простудных заболеваниях.
Проводимые для этого мероприятия:
-исключите дома потенциальные источники пыли в виде ковров, мягких игрушек, большого количества мелких украшений,
-организуйте себе правильное питание, исключите в своем дневном рационе потенциальные аллергены,
-соблюдайте все необходимые гигиенические мероприятия,
-постарайтесь исключить контакт с домашними животными, а если таковые имеются, то тщательно следите за их гигиеной,
-не используйте дезодоранты, духи одеколоны и всякий другой парфюм,
-своевременно обращайтесь к врачу, не занимайтесь самолечением даже простого ОРВИ,
-устранение профессиональных вредностей, особенно во время беременности,
-грудное вскармливание ребенка,
-занятия физическими нагрузками закаляют наш организм!
Направлена на людей, страдающих аллергическими заболеваниями, или же уже имеют предастму, члены семей которых страдают бронхиальной астмой.
Целью вторичной профилактики бронхиальной астмы является уменьшение вероятности развития симптомов заболевания.
Меры, направленные на профилактику развития бронхиальной астмы:
-профилактика и своевременное лечение хронических воспалительных заболеваний дыхательных путей,
-занятие лечебной физической культурой, закаливание, дыхательная гимнастика,
-прием противоаллергических препаратов при необходимости.
Направлена на людей, которые уже страдают бронхиальной астмой, и ее целью является уменьшение силы и количества приступов удушья и симптомов заболевания. Принимаемые для этого мероприятия:
-проведение влажной уборки в жилых помещениях не реже 2-х раз в неделю,
-избегание контакта с домашними животными,
-стирка постельного белья не реже 1 раза в неделю при температуре 60С,
-подушки и одеяла лучше использовать из синтетических материалов, а не из пуха, шерсти или пера,
-применение специальных противопылевых чехлов на мебель,
-рекомендуется убрать из помещений ковры, пледы, мягкие игрушки и комнатные растения,
-регулярно проводить чистку мягкой мебели.
-лекарственные средства для лечения бронхиальной астмы. Необходимы для купирования приступов и облегчения жалоб, причем пациент должен четко знать, как правильно применять лекарство, чтобы оно подействовало в полной мере.
-избегать контакта с возможными аллергенами, провоцирующими приступ бронхиальной астмы,
-здоровый образ жизни, обучение пациента правильному поведению во время приступа бронхиальной астмы,
-постоянный врачебный контроль в зависимости от степени тяжести заболевания.
Лечение заболевания должно стремиться к достижению по возможности стойкой ремиссии заболевания и предотвращению воспалительных процессов в дыхательных путях и иметь следующие цели:
-снизить количество приступов бронхиальной астмы,
-нормальный ночной сон (без приступов кашля и приступов одышки),
-по возможности, минимальный прием медикаментов (прежде всего, никаких дополнительных препаратов, кроме быстро эффективных бета-2 симпатомиметиков),
-нормализация легочной функции и наилучших показателей Peak Flow,
-поддержание работоспособности на прежнем уровне и нормализация повседневной жизни,
-возможность принимать участие в спортивной деятельности или других физических нагрузках,
-нормальной физическое, психической и умственное развитие у детей.
Занимают основное место в эффективном купировании приступов и симптомов заболевания.
Все препараты делят на 2 большие группы-базисные (с которыми пациенты контролируют бронхиальную астму) и симптоматические (направлены на купирование приступов бронхиальной астмы).
Если не принимать базисную терапию, то постепенно потребность в препаратах для купирования приступов бронхиальной астмы увеличиться. Все они могут применяться в виде ингаляций, таблеток и внутривенных инъекций.
1.Кромоны-применяются только в случае легкого течения бронхиальной астмы и не эффективны при купировании приступа бронхиальной астмы, основное действующее вещество-кромоглициевая кислота. К ним относятся недокромил натрия (Тайлед) и кромогликат натрия (Интал). Они эффективны против непрямых стимулов, сужающих бронхи, например, дым, физическое напряжение или аллерген. Кромоны являются препаратами короткого действия и не оказывают мгновенного эффекта, а лишь спустя 2 недели после начала приема препарата. Считается, что они стабилизируют тучные клетки, которые играют решающую роль в аллергических реакциях.
Интал назначают взрослым и детям сперва по 2 ингаляции 4 раза в сутки с постепенным переходом на поддерживающую дозу 1 ингаляция 4 раза в сутки. В тяжелых случаях доза может быть увеличена по 2 ингаляции 6-8 раз в сутки. Интал выпускается в виде порошка для ингаляций или раствора для ингаляций, для которых существуют специальные ингаляторы. Порошок для ингаляций назначают по 1 капсуле 4 раза в сутки: 1 капсулу на ночь, 1 утром и 2 в промежутке с интервалом 3-6 часов. Раствор для ингаляций назначают по 1 ампуле 4 раза в сутки.
Тайлед применяется стартово по 2 ингаляции 2-4 раза в сутки, а по достижении положительного результата дозировку снижают до 2 ингаляций 2 раза в сутки. Если положительного эффекта не удается достичь, то дозировку увеличивают до 2 ингаляций 4 раза в сутки. Максимальный прием препарата-до 8 раз в сутки. Можно дополнительно применять препарат перед физическими нагрузками, контактом с аллергеном и прочее в качестве профилактики приступа бронхиальной астмы.
Если пациент использует дополнительно препараты, расширяющие бронхи, то их прием должен осуществляться до ингаляций кромонов.
2.Ингаляционные глюкокортикостероиды-являются основной группой препаратов, применяемой для лечения бронхиальной астмы любой степени тяжести. Они обладают противовоспалительным действием и подавляют повышенный ответ бронхов на раздражающий фактор, оказывают противоаллергическое действие и уменьшают образование слизи. В отличие от кромонов, они не действуют мгновенно, их эффект развивается достаточно длительно и держится в течение суток. К примеру, при приеме таблеток положительный эффект развивается примерно через 90 минут, при внутривенном введении-через 30 минут и постепенно нарастает в течение 6-12 часов, полное действие проявляется при регулярном приеме в течение нескольких дней или недель. Поэтому они и входят в состав базисной терапии, поскольку их цель-не допустить воспалительного процесса в бронхах в ответ на провоцирующий фактор, а не купирование острого приступа бронхиальной астмы. Однако при развитии астматического статуса их прием необходим как можно раньше желательно в виде инъекций или же таблеток, поскольку в комбинации с другими препаратами оказывают положительный эффект. На сегодняшний день это лучшие препараты, которые помогают контролировать заболевание и снижают частоту приступов бронхиальной астмы.
Применяемые ингаляционные глюкокортикостероиды:
-будесонид (Бенакорт, Пульмикорт): назначается взрослым со старта по 400-1600 мкг/сутки в 2-4 приема, затем по 200-400 мкг 2 раза в сутки, в период обострений дозу увеличивают до 1600 мкг/сутки. Детям назначают по 50-200 мкг/сутки в 2 приема, максимальная доза-400 мкг/сутки.
-бекламетазона дипропионат (Бекотид, Беклоджет): при применении лекарства, содержащего 50 или 100 мкг вещества в одной дозе, взрослым назначают в дозе 100 мкг 3-4 раза в сутки или по 200 мкг 2 раза в сутки, в тяжелых случаях суточная доза может быть увеличена до 600-800 мкг. Детям назначают в дозе 50-100 мкг 2 раза в сутки. При применении лекарственной формы с содержанием вещества 250 мкг в одной дозе, взрослым назначают по 500 мкг 2 раза в день или 250 мкг 4 раза в день. В тяжелых случаях доза может быть увеличена до 1500-2000 мкг в сутки.
-флутиказон пропионат (Фликсотид): взрослым в зависимости от тяжести заболевания назначают по 100-1000 мкг 2 раза в сутки, начиная с минимальной дозы и постепенно ее увеличивая при необходимости. Детям старше 4-х лет назначают 50-100 мкг препарата 2 раза в сутки, при необходимости дозу можно увеличить до 200 мкг. Максимальная суточная доза для взрослых-2000 мкг, для детей старше 4-х лет-400 мкг.
-флунизолид (Ингакорт): взрослым и детям старше 6 лет назначают по 1 мг/сутки (2 вдоха) в 2 приема, максимальная суточная доза составляет 2 мг-4 ингаляции в 2 приема.
-триамцинолона ацетонид: взрослым и детям старше 12 лет назначают по 200 мкг 2-4 раза в день с постепенным снижением дозы до минимально эффективной. В тяжелых случаях суточная доза может быть увеличена до 1600 мкг. Детям 6-12 лет назначают в дозе 100 мкг 2-4 раза в сутки, максимально-1200 мкг/сутки.
На данный момент существуют и широко применимы комбинации ингаляционных глюкокортикостероидов с препаратами, расширяющие бронхи (бета-2-адреномиметики). Они позволяют купировать приступ бронхиальной астмы, одновременно оказывая противовоспалительное действие. Основные 2 формы комбинации препаратов:
1.сальмотерол/флутиказон (Серетид 25/50, 25/125, 25/250, Серетид Мультидиск 50/100, 50/250, 50/500 и Тевакомб 25/50, 25/125, 25/250):
-дозировка препарата Серетид назначается врачом в зависимости от степени тяжести. Необходимо знать, что минимальная дозировка 25/50 не подходит для лечения тяжелой формы бронхиальной астмы. В зависимости от степени тяжести заболевания рекомендованную врачом дозировку препарата назначают взрослым и детям старше 12 лет по 2 дозы 2 раза в сутки. Детям старше 4 лет назначают по 1 дозе препарата 2 раза в сутки в комбинации 25/50. Не рекомендуется прием Серетида для лечения легкой формы бронхиальной астмы, а также тяжелой формы, если не установлена эффективная доза ингаляционных глюкокортикостероидов в монотерапии.
-Серетид Мультидиск применяется в рекомендованной дозе у взрослых и детей старше 1 лет по 1 ингаляции 2 раза в сутки, у детей старше 4-х лет по 1 ингаляции 2 раза в сутки в комбинации 50/100.
-Тевакомб взрослым и детям старше 12 лет назначают по 2 вдоха 2 раза в день в рекомендованной дозировке. Детям 4-12 лет назначают по 2 вдоха 2 раза в день в комбинации 25/50.
2.формотерол/будесонид (Симбикорт Турбухалер 4,5/80 и 4,5/160, Форадил Комби 12/200 и 12/400):
-Симбикорт Турбухалер не применятся в начале лечения бронхиальной астмы. Дозу препарата подбирают индивидуально, постепенно снижая до минимально эффективной, при которой симптомы бронхиальной астмы исчезают. Взрослым и детям старше 6 лет назначают по 1-2 ингаляции 2 раза в сутки в рекомендованной дозе, детям до 6 лет назначают 1-2 ингаляции в сутки в дозировке 4,5/80. При необходимости кратность ингаляций может быть увеличена до 8 раз в сутки.
-Форадил Комби: регулярная поддерживающая доза формотерола для взрослых и детей старше 6 лет составляет 12-24 мкг 2 раза в сутки (1-2 капсулы препарата), максимально рекомендованная суточная доза-48 мкг. При необходимости можно дополнительно применить 12-24 мкг препарата для облегчения симптомов бронхиальной астмы. Капсулы будесонида назначаются для взрослых пациентов и детей старше 6 лет в поддерживающей дозе 400-800 мкг в 2 приема, в легких случаях лечение начинают с минимальной дозы 200 мкг в сутки. Если необходима дозировка будесонида менее 200 мкг, то препарат не назначается, поскольку 1 капсула препарата содержит 200 мкг будесонида. Детям младше 6 лет доза формотерола для регулярной поддерживающей терапии составляет 12 мкг 2 раза в сутки, максимальная суточная доза-24 мкг. Будесонид со старта назначается в дозировке 200 мкг 2 раза в сутки с постепенным снижением до поддерживающей дозы 100-200 мкг 2 раза в сутки. При необходимости дозу можно увеличить максимально до 800 мкг в сутки. Препарат Форадил Комби применяется ингаляционно только с помощью специального устройства-Аэролайзера.
3.Системные глюкокортикостероиды-применяются внутривенно или в виде таблеток небольшими дозами короткими или длительными курсами при неэффективности ингаляционных глюкокортикостероидов, в тяжелых случаях используют инъекционно большие дозировки (пульс-терапия). В таких случаях бронхиальная астма оценивается как тяжелая и называется стероидозависимой. Системные стероиды назначаются с высоких дозировок с постепенным ее снижением раз в 3-4 недели на фоне приема максимальных доз ингаляционных глюкокортикоидов во избежание осложнений с последующей их отменой. Осложнения, которые могут возникнуть при длительном приеме системных глюкокортикостероидов:
-мышечная слабость, мышечная дистрофия,
-истончение и растяжение кожи с образованием стрий (так называемые растяжки), облысение,
-повышенный риск тромботических осложнений,
-язвенная болезнь желудка и 12-перстной кишки,
-нарушение менструального цикла у женщин и снижение либидо у мужчин, повышенное оволосение у женщин,
-повышенная возбудимость центральной нервной системы, бессонница, эйфория, депрессия, психозы,
-нарушение функции гипоталамуса, гипофиза и надпочечников.
Применяемые системные глюкокортикостероиды:
-преднизолон: в качестве вводной дозы применяют 20-30 мг в сутки (4-6 таблеток) с постепенным снижением до поддерживающей дозы 5-10 мг в сутки (1-2 таблетки). Доза для детей составляет 1-2 мг на кг массы тела в сутки за 4-6 приема. При внутривенном введении используют дозу 30-45 мг медленно струйно или капельно, после стихания острого состояния переходят на прием таблетированных форм преднизолона.
-метилпреднизолон: стартуют с дозы 12-40 мг в сутки с постепенным переходом до поддерживающей дозировки 4-12 мг в сутки.
-гидрокортизон: применяется внутривенно струйно или капельно, в зависимости от тяжести состояния лечение начинают с дозировки 100-500 мг, дозу повторяют каждые 2-4-6 часов до стабилизации состояния, затем переходят на таблетированную форму с поддерживающей дозой 25 мг. При приеме таблеток начальная доза препарата составляет 20-240 мг в сутки в зависимости от степени тяжести, после достижения эффекта переходят на минимально эффективную поддерживающую дозу.
Перечисленные выше препараты обладают меньшей выраженностью побочных эффектов, в отличие от других кортикостероидов (например, дексаметазон или триамцинолон).
4.Антагонисты лейкотриеновых рецепторов-быстро и эффективно расслабляют бронхи, снижая их базальный тонус, вызванный цистениловыми лейкотриенами. В ходе проделанных исследований выяснилось, что цистениловые лейкотриены способны вызывать спазм бронхов в 10 тысяч раз сильнее, чем гистамин. Поэтому они широко применяются в лечении аспириновой бронхиальной астмы, в механизме развития которой лежат лейкотриены. С их помощью можно также лечить детей с бронхиальной астмой легкой и средней степени тяжести. Также проведенные исследования показали, что антилейкотриеновые препараты также эффективны, как и ингаляционные глюкокортикостероиды, и возможно могут применяться при невозможности лечения последними или отказе пациента. К применяемым препаратам относят:
-монтелукаст (Сингуляр): взрослым и детям старше 15 лет доза составляет 10 мг в сутки (1 таблетка 10мг). Применяют вечером после еды, запивая небольшим количеством воды. Детям 2-5 лет 1 таблетка Сингуляр 4 мг в сутки, детям 6-14 лет-1 таблетка Сингуляр 5 мг в сутки.
-зафирлукаст (Аколат): взрослым и детям старше 12 лет назначают по 20 мг 2 раза в сутки, максимальная суточная доза-80 мг в 2 приема.
Несмотря на научные данные, антилейкотриеновые препараты все же остаются не полностью изученными и поэтому уступают глюкокортикостероидным препаратам.
5.Моноклональные антитела-на сегодняшний день являются активно исследуемыми. Они тормозят действие медиаторов воспаления, оказывая тем самым противовоспалительное и противоаллергическое действие. Применяется при сильном аллергенном компоненте бронхиальной астмы. На данный момент представителем этой группы препаратов является Омализумаб (Ксолар), который воздействует на IgE, препятствует выходу веществ, запускающих аллергическую реакцию. Препарат вводится только подкожно по 150-375 мг раз в 2-4 недели в область дельтовидной мышцы плеча или наружную поверхность бедра.
1.Бета-2-адреномиметики короткого действия-быстро и эффективно в течение нескольких секунд и минут снимают спазм бронхов. Применяются преимущественно ингаляционно, поскольку именно такой способ более эффективен и оказывает меньше всего побочных эффектов. Они начинают действовать практически сразу, сохраняя свой эффект от 30 минут и до нескольких часов. К наиболее известным препаратам относятся:
-сальбутамол (Саламол Стери-Неб, Вентолин): ингаляционно с целью купирования приступа бронхиальной астмы взрослым назначают по 0,1-0,2 мг (1-2 вдоха) однократно, детям по 0,1 мг (1 вдох) однократно. Для профилактики приступов бронхиальной астмы взрослым назначают по 0,2 мг 3-4 раза в сутки, детям-0,1 мг 3-4 раза в сутки, перед занятиями физическими упражнениями применяют сальбутамол в тех же дозировках.
-фенотерол (Беротек): для купирования приступа бронхиальной астмы взрослым и детям старше 6 лет назначают 0,2 мг однократно (1 вдох при дозировке 0,2 мг в 1 дозе или 2 вдоха при дозировке 0,1 мг в 1 дозе). При неэффективности можно повторить еще раз ингаляцию через 5 минут. Повторный прием рекомендован через 6 часов. С профилактической целью назначают взрослым 0,2 мг (1 вдох) 3 раза в день, детям старше 6 лет-2 раза в день. При концентрации препарата 0,1 мг в одной дозе назначают по 1-2 вдоха 3-4 раза в день.
-тербуталин (Бриканил): ингаляционно назначают по 0,25-0,5 мг (1-2 вдоха), интервал между вдохами-3 минуты. Максимально за раз можно принять 0,75 мг, максимальная суточная доза-3 мг. Также он может применяться в таблетках: с целью профилактики бронхоспазма назначают по 2,5-5 мг 3 раза в сутки. Возможно подкожное введение для купирования приступа бронхиальной астмы в дозировке 0,25 мг до 3 раз в сутки.
2.Бета-2-адреномиметики длительного действия-так же, как и группа короткого действия, способны быстро и эффективно убирать спазм бронхов, купируя приступ бронхиальной астмы, но их эффект длится гораздо дольше примерно около 12 часов. Наиболее известные представители данной группы препаратов:
-сальметерол (Серевент): взрослым пациентам назначают по 2 ингаляции 2 раза в день, в тяжелых случаях можно увеличить до 4 ингаляций 2 раза в сутки. Детям до 4-х лет препарат не назначают в связи с недостаточной изученностью у данной группы пациентов, детям старше 4-х лет назначают по 2 ингаляции 2 раза в день. Самостоятельно менять дозу или отменять препарат нельзя.
-формотерол (Форадил, Оксис): для купирования приступа бронхиальной астмы рекомендуют произвести однократный вдох (12 мкг), при необходимости через минуту делают повторный вдох. Максимально за сутки можно сделать 8 вдохов (96 мкг). Для профилактики приступов бронхиальной астмы назначают по 12 мкг (1 вдох) 2 раза в день, в тяжелых случаях-по 24 мкг (2 вдоха) 2 раза в день.
-индакатерол (Онбрез бризхайлер): рекомендуемая доза 150 мкг 1 раз в сутки, в тяжелых случаях назначают по 300 мкг 1 раз в сутки, максимальная суточная доза-300 мкг.
В результате проведенных ранее исследований отмечалось небольшое, но в то же время значимое увеличение смертности от легочных осложнений в группе сальметерола, в то время как в группе формотерола такие явления не наблюдались.
3.Метилксантины-применялись еще до появления бета-2-адреномиметиков. В настоящее время они используются в дополнение к ингаляционным или системным глюкокортикостероидам, при развитии астматического статуса, реже как вариант монотерапии. Они способны эффективно расширять бронхи, сосуды, увеличивая тем самым кровоснабжение органов и тканей, увеличивают почечный кровоток, повышая объем мочи (диуретическое действие). К метилксантинам относятся эуфиллин, применяемый для быстрого снятия приступа бронхиальной астмы, и теофиллин, обладающий длительным действием:
-эуфиллин: для купирования приступа бронхиальной астмы вводится внутривенно медленно в течение 6-10 минут в разведении 10-20 мл 0,9% NaCl взрослым 0,12-0,24г (5-10 мл 2,4% раствора) или же внутривенно капельно в 100-200 мл 0,9% NaCl. Такой способ применяют до 3-х раз в сутки не более 14 дней. Для профилактики используют таблетки эуфиллина по 0,15г 3 раза в день после еды. Детям назначают из расчета 7-10мг/кг в сутки за 4 приема.
-теофиллин (Теопэк, Теотард): обладает длительным действием, применяется в виде таблеток по 0,1-0,2г 2-4 раза в день для взрослых. Детям 2-4 лет назначают по 0,01-0,04г за прием, 5-6 лет-0,04-0,06г, 7-9 лет-0,05-0,075г, 10-14 лет-0,05-0,1г. Максимально за раз можно принять 0,4г, за сутки-1,2г. Детям до 2-х лет препарат не назначается.
Дополнительно может быть рекомендован прием отхаркивающих препаратов (АЦЦ, амброксол и прочее), которые делают мокроту более жидкой и способствуют ее лучшему отхождению. При необходимости, в случае обострения бронхита или развитии пневмонии, назначают антибиотики, перед этим рекомендуют сделать посев мокроты на микрофлору.
Европейские врачи рекомендуют поэтапную схему лечения бронхиальной астмы, которая предусматривает, в зависимости от степени тяжести заболевания, разные медикаменты как вариант монотерапии или их комбинации.
Ступень 1 (прерывистая, интермиттирующая бронхиальная астма): продолжительный прием лекарств не требуется. Но необходимо помнить, что даже при таком течении заболевания возможно резкое ухудшение состояния.
Ступень 2 (персистирующая, постоянная бронхиальная астма легкой степени): рекомендуются низкодозируемые ингаляционные глюкокортикостероиды (Будесонид, Бекламетазон, Флутиказон, Мометазон, Циклесонид), возможен прием антагонистов лейкотриеновых рецепторов (Монтелукаст). Кромоны необходимо принимать во внимание только в особых случаях лечения детей и молодых людей.
Ступень 3 (персистирующая, постоянная бронхиальная астма средней степени тяжести): применяют или ингаляционные глюкокортикостероиды в средней дозировке как монотерапия, или ингаляционные глюкокортикостероиды в низкой дозировке в комбинации с бета-2-адреномиметиками длительного действия (Сальметерол или Формотерол). Альтернативно могут к ингаляционным глюкокортикостероидам в низкой дозировке назначаться Монтелукаст или Теофиллин.
Ступень 4 (персистирующая, постоянная бронхиальная астма тяжелой степени тяжести): применяют ингаляционные глюкокортикостероиды в высоких дозировках в комбинации с бета-2-адреномиметиками длительного действия. В обоснованных случаях последние могут быть заменены на Монтелукаст и/или Теофиллин.
Ступень 5 (персистирующая, постоянная бронхиальная астма очень тяжелой степени тяжести): дополнительно к ступени 4 назначают системные глюкокортикостероиды (преднизолон) или, в случае с аллергической формой бронхиальной астмы, Омализумаб (Ксолар).
При всех степенях тяжести бета-2-адреномиметики короткого действия могут вдыхаться по требованию. Степень тяжести заболевания повышается, если:
-не смотря на проводимое лечение жалобы сохраняются,
-требуется прием препаратов чаще 3-4 раз в сутки,
-легочная функция вопреки лечению ограничена.
Постепенное уменьшение приема препаратов происходит в том случае, если удалось достигнуть оптимального астматического контроля за 3 месяца лечения и поддерживать его на должном уровне.
Существуют также немедикаментозные методы лечения бронхиальной астмы, которые носят скорее вспомогательный характер:
-лечебная физическая культура, лечебный массаж, которые стимулируют расслабление бронхов и улучшают отток слизи, снижают отечность слизистой оболочки. Все мероприятия проводят вне острого приступа и по мере стихания воспалительного процесса.
-специальная дыхательная гимнастика (метод Бутейко или метод Papworth), которые исключают повышенную или пониженную вентиляцию легких, что предотвращает негативное влияние повышенного или пониженного CO2 на организм человека.
-спелеотерапия и галотерапия-основан на пребывании пациента в специальном микроклимате с повышенным содержанием солей, например, естественные карстовые пещеры, соляные копи, гроты, искусственно созданные соляные рудники. Повышенная концентрация соли во вдыхаемом воздухе уменьшает отечность слизистой оболочки бронхов, что способствует лучшему отхождению слизи. Применяется вне фазы обострения и для лечения бронхиальной астмы легкой и средней степени тяжести.
источник
Препараты при бронхиальной астме — обзор основных групп медикаментов для эффективного лечения болезни
Среди хронических заболеваний дыхательной системы часто диагностируется бронхиальная астма. Она значительно ухудшает качество жизни больного, а при отсутствии адекватного лечения может привести к осложнениям и даже летальному исходу. Особенность астмы в том, что ее нельзя вылечить полностью. Больной на протяжении всей жизни должен использовать определенные группы препаратов, которые назначает врач. Лекарства помогают приостановить болезнь и обеспечить человеку возможность вести свою обычную жизнь.
Современные препараты для лечения бронхиальной астмы имеют разные механизмы действия и непосредственные показания к применению. Поскольку заболевание полностью неизлечимо, пациенту приходится постоянно соблюдать правильный образ жизни и рекомендации врача. Только так удается снизить количество приступов астмы. Главное направление лечения болезни – прекращение контакта с аллергеном. Дополнительно лечение должно решать следующие задачи:
- снижение симптоматики астмы;
- предотвращение приступов при обострении заболевания;
- нормализация дыхательной функции;
- прием минимального количества лекарств без ущерба для здоровья пациента.
Правильный образ жизни предполагает отказ от курения и снижение массы тела. Для устранения аллергического фактора пациенту могут порекомендовать сменить место работы или климатическую зону, увлажнять воздух в спальном помещении и пр. Больной должен постоянно следить за своим самочувствием, делать дыхательную гимнастику. Лечащий врач объясняет пациенту правила пользования ингалятором.
Не обойтись при лечении бронхиальной астмы и без медикаментов. Врач выбирает лекарства в зависимости от тяжести течения болезни. Все используемые препараты делятся на 2 основные группы:
- Базисные. Сюда относятся антигистаминные средства, ингаляторы, бронхолитики, кортикостероиды, антилейкотриены. В редких случаях применяются кромоны и теофиллины.
- Средства для экстренной помощи. Эти лекарства нужны для купирования приступов астмы. Их эффект проявляется сразу после использования. За счет бронхорасширяющего действия такие препараты облегчают самочувствие больного. С этой целью применяют Сальбутамол, Атровент, Беродуал, Беротек. Бронхорасширяющие средства являются частью не только базисной, но и экстренной терапии.
Схема базисной терапии и определенные лекарства назначаются с учетом тяжести протекания бронхиальной астмы. Всего этих степеней выделяется четыре:
- Первая. Не требует базисной терапии. Эпизодические приступы купируются при помощи бронхорасширителей – Сальбутамола, Фенотерола. Дополнительно используют стабилизаторы мембранных клеток.
- Вторая. Эта степень тяжести бронхиальной астмы лечится посредством ингаляционных гормонов. Если они не приносят результата, то назначаются теофиллины и кромоны. Лечение обязательно включает один базисный препарат, который принимают постоянно. Им может выступать антилейкотриен или ингаляционный глюкокортикостероид.
- Третья. На этой стадии болезни применяют комбинацию гормональных и бронхорасширяющих лекарств. Используют уже 2 базисных медикамента и Β-адреномиметики для купирования приступов.
- Четвертая. Эта самая тяжелая стадия астмы, при которой назначают теофиллин в сочетании с глюкокортикостероидами и бронхорасширяющими средствами. Препараты используются в таблетированной и ингаляционной формах. Аптечка астматика составляет уже 3 базисных лекарства, например, антилейкотриен, ингаляционный глюкокортикостероид и бета-адреномиметики пролонгированного действия.
В целом, все лекарства при астме делятся на те, что используются регулярно, и применяемые для снятия острых приступов заболевания. К последним относятся:
- Симпатомиметики. Сюда относятся Сальбутамол, Тербуталин, Левалбутерол, Пирбутерол. Эти лекарства показаны для оказания неотложной помощи при удушье.
- Блокаторы М-холинорецепторов (холинолитики). Блокируют выработку особых ферментов, способствуют расслаблению бронхиальных мышц. Таким свойством обладают Теофиллин, Атровент, Аминофиллин.
Самым эффективным методом лечения астмы являются ингаляторы. Они снимают острые приступы за счет того, что лекарственное вещество мгновенно попадает в дыхательную систему. Примеры ингаляторов:
Базисные препараты при бронхиальной астме представлены более широким спектром лекарственных групп. Все они необходимы для облегчения симптоматики заболевания. С этой целью применяют:
- бронхолитики;
- гормональные и негормональные средства;
- кромоны;
- антилейкотриены;
- антихолинергетики;
- бета-адреномиметики;
- отхаркивающие препараты (муколитики);
- стабилизаторы мембран тучных клеток;
- противоаллергические лекарства;
- антибактериальные препараты.
Данная группа препаратов по их основному действию еще называется бронхорасширителями. Их используют как в ингаляционной, так и в таблетированной форме. Основной эффект всех бронхолитиков – расширение просвета бронхов, за счет чего снимается приступ удушья. Бронхорасширители делятся на 3 основные группы:
- бета-адреномиметики (Сальбутамол, Фенотерол) – стимулируют рецепторы медиаторов адреналина и норадреналина, вводятся ингаляционно;
- холинолитики (блокаторы М-холинорецепторов) – не дают медиатору ацетилхолина взаимодействовать с его рецепторами;
- ксантины (препараты теофиллина) – угнетают фосфодиэстеразу, уменьшая сократительную способность гладкой мускулатуры.
Бронхорасширяющие препараты при астме нельзя применять слишком часто, поскольку чувствительность дыхательной системы к ним уменьшается. В результате препарат может не подействовать, что повышает риск смерти от удушья. Примеры бронхорасширяющих лекарств:
- Сальбутамол. Суточная доза таблеток составляет 0,3–0,6 мг, разделенные на 3–4 приема. Этот препарат при бронхиальной астме используют в виде спрея: вводят по 0,1–0,2 мг взрослым и 0,1 мг – детям. Противопоказания: ишемическая болезнь сердца, тахикардия, миокардит, тиреотоксикоз, глаукома, эпилептические припадки, беременность, сахарный диабет. При соблюдении дозировки побочные эффекты не развиваются. Цена: аэрозоль – 100 рублей, таблетки – 120 р.
- Спирива (ипратропия бромида). Суточная доза – 5 мкг (2 ингаляции). Противопоказано лекарство в возрасте до 18 лет, во время первого триместра беременности. Из побочных эффектов возможны крапивница, сыпь, сухость во рту, дисфагия, дисфония, зуд, кашель, кашель, головокружение, бронхоспазм, раздражение глотки. Цена 30 капсул 18 мкг – 2500 р.
- Теофиллин. Начальная суточная дозировка – 400 мг. При хорошей переносимости ее увеличивают на 25 %. К противопоказаниям медикамента относят эпилепсию, тяжелые тахиаритмии, геморрагический инсульт, кровотечения ЖКТ, гастрит, кровоизлияние в сетчатку глаза, возраст менее 12 лет. Побочные действия многочисленны, поэтому их стоит уточнить в подробной инструкции к Теофиллину. Цена 50 таблеток 100 мг – 70 р.
Это противовоспалительные препараты для лечения астмы. Их действие – влияние на тучные клетки, специализированные клетки иммунной системы человека. Они принимают участие в развитии аллергической реакции, что и лежит в основе бронхиальной астмы. Стабилизаторы мембран тучных клеток препятствуют входу в них кальция. Это происходит за счет блокирования открытия кальциевых каналов. Такой эффект на организм производят следующие препараты:
- Недокромил. Применяется с 2-летнего возраста. Начальная дозировка – 2 ингаляции 2–4 раза в день. Для профилактики – та же доза, но дважды за сутки. Дополнительно допускается проводить 2 ингаляции перед контактом с аллергеном. Максимальная доза – 16 мг (8 ингаляций). Противопоказания: первый триместр беременности, возраст менее 2 лет. Из побочных реакций возможны кашель, тошнота, рвота, диспепсия, боль в животе, бронхоспазм, неприятный вкус. Цена – 1300 р.
- Кромоглициевая кислота. Вдыхание содержимого капсулы (порошка для ингаляций) при помощи спинхалера – 1 капсула (20 мг) 4 раза в день: утром, на ночь, 2 раза днем через 3–6 часов. Раствор для ингаляций – 20 мг 4 раза за сутки. Возможные побочные действия: головокружение, головная боль, сухость во рту, кашель, охриплость. Противопоказания: лактация, беременность, возраст до 2 лет. Стоимость 20 мг – 398 р.
Данная группа препаратов при бронхиальной астме основана на гормональных веществах. Они оказывают сильное противовоспалительное действие, снимая аллергическую отечность слизистой бронхов. Глюкокортикостероиды представлены ингаляционными препаратами (Будесонид, Беклометазон, Флутиказон) и таблетками (Дексаметазон, Преднизолон). Хорошими отзывами пользуются такие средства:
- Беклометазон. Дозировка для взрослых – 100 мкг 3–4 раза за сутки, для детей – 50–100 мкг дважды на протяжении дня (для формы выпуска, где 1 доза содержит 50–100 мкг беклометазона). При интраназальном применении – в каждый носовой ход по 50 мкг 2–4 раза ежесуточно. Противопоказан Беклометазон в возрасте до 6 лет, при остром бронхоспазме, неастматическом бронхите. Среди негативных реакций могут отмечаться кашель, чихание, першение в горле, охриплость, аллергия. Стоимость флакона 200 мкг – 300–400 р.
- Преднизолон. Поскольку этот препарат гормональный, он имеет множество противопоказаний и побочных действий. Их стоит уточнить в подробной инструкции к Преднизолону перед началом лечения.
источник







