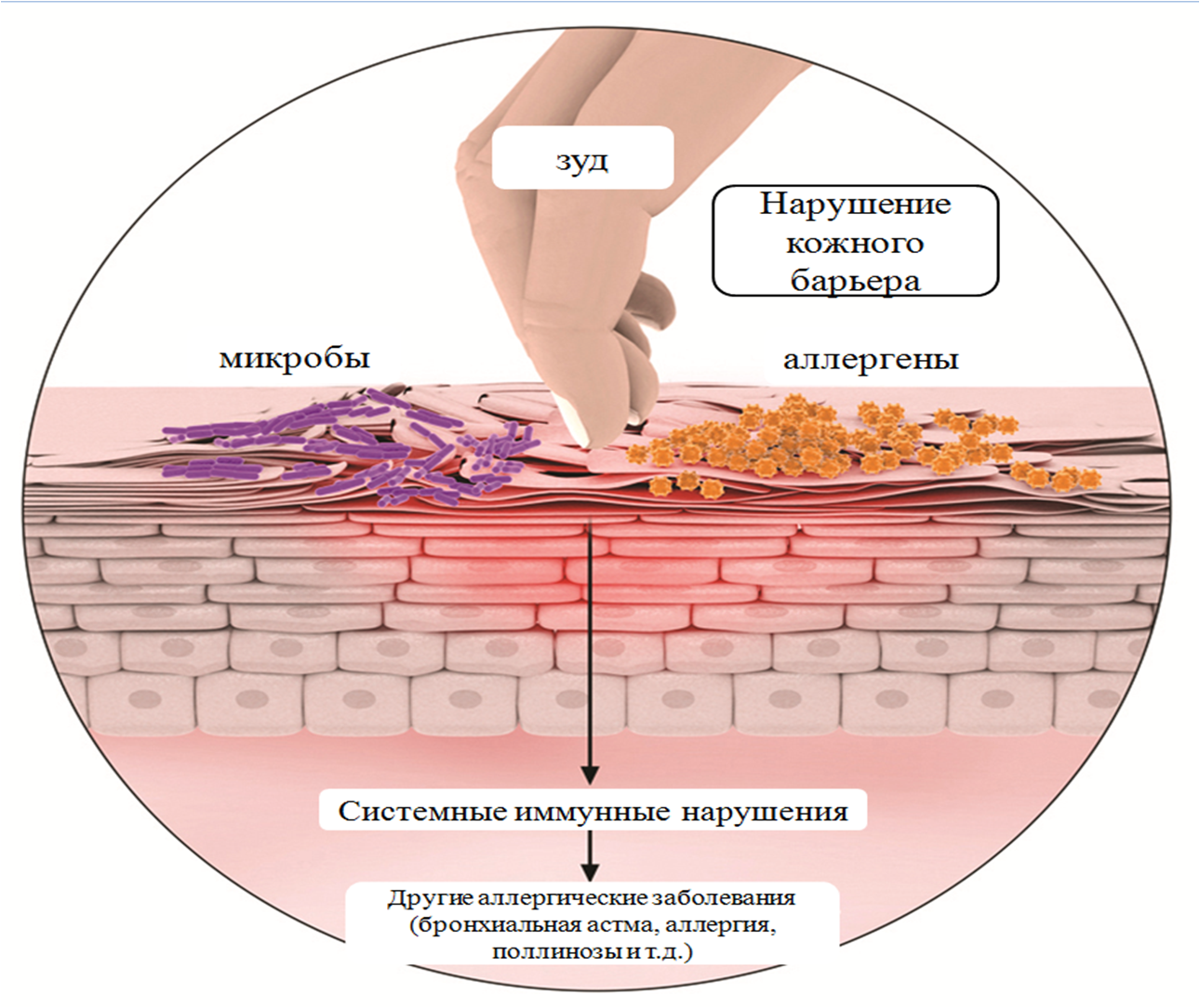
Атопическая бронхиальная астма — разновидность хронического поражения системы дыхания. Заболевание развивается под влиянием негативных факторов. В этом случае слизистые оболочки становятся чрезмерно чувствительными к влиянию аллергенов. Атопическая астма, которую часто также называют аллергической астмой, является недугом, который крайне важно лечить вовремя, иначе могут возникнуть необратимые последствия. Устранить заболевание полностью не удастся. Однако если медикаменты будут подобраны правильно, то можно добиться стойкой ремиссии.
Атопическая (неинфекционно-аллергическая) бронхиальная астма — это реакция человеческого организма на конкретный аллерген. Такая патология способна причинить значительный вред и новорожденному, и пожилому человеку.
Если иммунная система функционирует надлежащим образом, то атопическая астма организму не страшна. Как только начинают происходить отклонения, то иммуноглобулин вырабатывается в значительном объёме. По этой причине происходит уничтожение в том числе полезных бактерий. Может случиться так, что количество этого вещества повысится в крови. По этой причине выработается гистамин, что поспособствует повышению рефлекса на влияние аллергенов. В результате возникает сильная одышка.
Атопическая бронхиальная астма у любых по возрасту детей первоначально является скрытой. Родители ошибочно полагают, что у ребёнка бронхит. Даже у новорождённого могут обнаружить эту коварную патологию. Поэтому крайне важно обратиться к компетентному специалисту, который сможет своевременно поставить точный диагноз.
Атопическая форма лёгкой, средней и тяжёлой бронхиальной астмы диагностируется посредством специальных анализов. Когда патология протекает скрыто, то применяются бронхорасширяющие препараты. Они позволяют определить объём выдыхаемого воздуха до и после приёма медикаментов. Выявление значительной разницы дает основание полагать, что в организме есть бронхоспазм. В подобной ситуации отмечаются несущественные хрипы, разные шумы и свист.
Теперь вы знаете, что такое атопическая бронхиальная астма. Осталось понять, из-за чего она может возникнуть, какие симптомы при этом проявляются и как происходит лечение.
У детей атопическая астма чаще всего появляется вследствие систематических простуд, у взрослых — из-за различных бытовых аллергенов. В число основных причин входят следующие:
- злоупотребление и бесконтрольный прием лекарств, предназначенных для лечения простуды;
- чрезмерное количество слизи в системе дыхания;
- плесень и грибок в жилище;
- неблагоприятные экологические факторы.
Часто такое заболевание возникает из-за регулярного контакта с прохладным воздухом и вследствие приёма некоторых лекарств. Есть люди, подверженные этой патологии:
- активные и пассивные курильщики;
- проживающие в регионе, в котором постоянно отмечается высокая влажность воздуха и низкие температуры;
- проживающие в крупных городах, где функционирует очень много предприятий.
Важно! Пищевая аллергия крайне редко приводит к развитию данного недуга. Разная по происхождению пыль и прочие летучие вещества — главная причина.
Сильный кашель — основной симптом атопической бронхиальной астмы. Обычно он усиливается в связи с увеличением количества пыли в комнате и определяется эффектом элиминации — сокращением приступов при выходе из помещения и их появлением в момент возвращения. Больной может начать чувствовать себя плохо во время поглаживания животного. Некоторым людям становится хуже при цветении деревьев, трав, цветов и в период размножения грибов. В подобных случаях человек начинает чувствовать себя легче только тогда, когда выпадает снег.
У детей начальные проявления атопической астмы характеризуются как предастма и проявляются на 2-3 году жизни. Типичная симптоматика наблюдается в 3-5 лет. Нередко приступ происходит внезапно или сразу же после приёма лекарств. В период между приступами клинические проявления недуга крайне незначительны. У маленьких пациентов также наблюдается сухой кашель, першение в горле, жжение в носу, жидкие выделения из носа, чихание.
В сложных случаях симптоматика данной формы аллергии такова:
- неодинаковые по интенсивности приступы кашля;
- асфиксия;
- мучительная одышка, боли при которой усиливаются даже в случае незначительных движений.
При этом пациент очень сильно возбужден, его всё раздражает. Чтобы облегчить состояние, важно занять положение полусидя либо сидя. Иногда может отмечаться резистентность к противоастматическим препаратам.
Крайне высока угроза для жизни. Если у пациента имеются тяжёлые функциональные изменения (к примеру, артериальная гипотония, гиповолемия, гипоксемия и пр.), то могут возникнуть серьёзные аритмия, асфиксия, нарушение кровообращения и даже остановка дыхания.
Также больной может столкнуться с лёгочными осложнениями, такими как:
- дыхательная недостаточность;
- ателектаз;
- бактерии в дыхательной системе;
- эмфизема;
- пневмоторакс.
Подходящие медикаменты назначает пульмонолог. В каждом конкретном случае требуется персональный подход. Длительность терапии напрямую зависит от степени недуга. Лечение атопической формы астмы должно проводиться под строгим контролем доктора. Специалист выявляет:
- характер астмы,
- симптоматику,
- очаг воспаления,
- периодичность обострений.
Лечение атопической (неинфекционно-аллергической) бронхиальной астмы предусматривает употребление ингаляционных и гормональных средств. В целях ликвидации воспаления назначаются такие лекарства, как беродуал, пульмикорт, ингакорт и пр. Когда болезнь проходит в тяжёлой форме, прописываются дополнительные медикаменты. Лечение должно происходить комплексно. В подавляющем большинстве случаев оно пожизненное.
При ухудшении состояния во время приступа бронхиальной астмы крайне важно соблюдать такие условия:
- расстегнуть воротник;
- проветрить комнату;
- не допускать контакта с вероятными раздражителями;
- при наступлении сильной асфиксии незамедлительно вызвать скорую помощь;
- принять бронхорасширяющие средства (доктор должен заранее назначить дозу).
Внимание! Если данный недуг диагностирован у беременной женщины, то ей следует незамедлительно отказаться от сигарет и спиртных напитков. Категорически запрещено употреблять вероятные аллергены. Если не соблюдать эти рекомендации, то пострадают и женщина, и плод.
Пациент должен знать, что современные медицинские препараты наносят организму меньший вред. Но лекарства старого поколения признаны более инвазивными. Крайне редко происходит так, что больному требуется ввести адреналин при возникновении приступа.
Обязательно поделитесь этой статьей в соцсетях, и тогда ещё больше людей узнает об особенностях атопической бронхиальной астмы.
источник
Задание 2. ПРОВЕРКА И ВОССТАНОВЛЕНИЕ ИСХОДНОГО УРОВНЯ ЗНАНИЙ.. (Бронхиальная астма,БА. Методичка). 1365
Для того чтобы овладеть умениями и навыками, приведенными выше, Вы должны воспроизвести и при необходимости восстановить Ваши знания, касающиеся данной темы.
В процессе самоподготовки обратите внимание на следующие контрольные вопросы:
1. Дайте определение бронхиальной астмы.
2. Назовите факторы, предрасполагающие к развитию бронхиальной астмы.
3. Какие формы бронхиальной астмы вы знаете?
4. Укажите основные патогенетические фазы развития бронхоспазма при бронхиальной астме.
5. Опишите клиническую симптоматику приступа удушья при бронхиальной астме.
6. Назовите необходимые лабораторно-инструментальные методы диагностики бронхиальной астмы.
7. Перечислите группы лекарственных средств, применяющихся для купирования приступов бронхиальной астмы.
8. Укажите методы лечения бронхиальной астмы в межприступный период.
9. Укажите мероприятия, направленные на предупреждение развития бронхиальной астмы.
Соответствуют ли Ваши знания необходимым требованиям, Вы можете проверить по следующим контрольным тестовым заданиям:
Выберете один или несколько вариантов ответов.
1.В основе приступа бронхиальной астмы лежат следующие механизмы бронхиальной обструкции:
1. Отек слизистой оболочки бронхов
4. экспираторное заклинивание дыхательных путей
5. обтурация бронхов мокротой
6. ремоделирование бронхов
7. трахеобронхиальная дискинезия
2.Пациент Ч., 36 лет, жалуется на одышку, особенно выраженную при ходьбе и физической нагрузке, постоянный кашель (сухой, иногда с небольшим количеством слизистой мокроты), боли в груди. Исследование ФВД: ЧД 19 в минуту, ЖЕЛ 92% от должной величины, ФЖЕЛ 2,6 л, коэффициент Тиффно (ФЖЕЛ\ЖЕЛ,%) 62%. Выявленные изменения характерны для:
1. Рестриктивного типа вентиляционной недостаточности
2. Обструктивного типа вентиляционной недостаточности
3.Диагноз хронического бронхита может быть поставлен больному при наличии следующих признаков:
1. Больной откашливает мокроту в течение 3 мес в году.
2. Больной откашливает мокроту в течение 3 мес подряд в течение последних 2 лет.
3. Дважды в год возникает острый бронхит в течение последних 3лет.
4. Беспокоит кашель с мокротой в течение 4 мес в году.
5. Беспокоит кашель с мокротой после перенесенной пневмонии в течение 8 нед.
4.Выберите утверждение, наиболее точно соответствующее современным представлениям о сущности бронхиальной астмы:
1. Бронхиальная астма – хроническое воспалительное заболевание дыхательных путей.
2. Симптомы бронхиальной астмы прежде всего обусловлены гиперреактивностью бронхов им обратимой бронхиальной обструкцией .
3.Характерным признаком бронхиальной астмы является прогрессирующая необратимая обструкция в результате фиброза и перестройки стенки бронхов.
5. Среди перечисленных утверждений правильного нет.
5.Для выявления гиперреактивности бронхов могут быть использованы следующие методы:
1. Ингаляционные пробы с метахолином, гистамином или холодным воздухом.
2. Ингаляционные пробы с ß2-симпатомиметиками.
3. Определение концентрации окиси азота в выдыхаемом воздухе.
4. Перфузионная сцинтиграфия легких Хе133.
6.Основу долгосрочного лечения персистирующей бронхиальной астмы составляют:
1. Ингаляционные симпатомиметики короткого действия.
2. Ингаляционные симпатомиметики длительного действия.
3. Ингаляционные кортикостероиды.
4. Пероральные кортикостероиды.
5. Блокаторы H1-рецепторов гистамина
7.Больной 67 лет страдает бронхиальной астмой среднетяжелого течения и желудочковой экстрасистолией на фоне постинфарктного кардиосклероза. Какой из указанных аэрозолей является для него средством выбора при купировании приступов экспираторного удушья?
2. Беродуал (фенотерол+ипратропиум).
8.Астматическим статусом называется:
1. Комплекс признаков, выявляемых при физикальном обследовании больного бронхиальной астмой в фазе обострения.
2. Тяжелый затяжной приступ бронхиальной астмы, не купирующийся бронхорасширяющими препаратами и сопровождающийся острой дыхательной недостаточностью, гипоксемией и гиперкапнией.
3. Серия следующих один за другим приступов бронхиальной астмы.
9.Для аспириновой астмы характерны:
2. легкое течение бронхиальной астмы
3. тяжелое течение бронхиальной астмы
4. непереносимость желтого красителя тартразина
5. сенсибилизация к домашней пыли
10.Сенсибилизацию к домашней пыли у больного бронхиальной астмой можно предполагать
1. при ночных приступах бронхиальной асмты
2. при улучшении состояния во время отъезда в отпуск
11.У молодой женщины с атопической бронхиальной астмой приступы возникают в весеннее время в период цветения злаков. Сенсибилизация к злакам доказана при аллергологическом обследовании. В качестве монотерапии в опасный период ей можно рекомендовать:
12.Для лечения «астмы физического усилия» целесообразно применять
Ответы к тестовым заданиям по теме: «Бронхиальная астма»
Если тесты и целевые вопросы вызовут у Вас затруднения, обратитесь к рекомендуемой литературе:
1. Авдеев С.Н. Комбинированные ингаляционные препараты – новый подход к лечению бронхиальной астмы / РМЖ, том 9, №21, 2001г
2. Авдеева С.Н., Чучалин А.Г. Симпатомиметики при тяжелом обострении бронхиальной астмы /РМЖ, том 8, №4, 2000г, с. 166
3. Дзгоев Л.Б., Савлаева Ф.Л. Путь к изжитию бронхиальной астмы, спортивным достижениям и счастливому долголетию.-М.: Изд.дом «Бюджет», 2007.-144 с.
4. Клиническая фармакология под ред. Кукеса В.Р., 1984, 2000г.
5. Княжеская Н.П. Аспириновая бронхиальная астма и антагонисты лейкотриенов /РМЖ, том 8, №4, 2000г.
6. Косарев В.В., Лотков В.С., Куклин А.С. Ингаляционные глюкокортикоиды в терапии бронхиальной астмы /Терапевтический архив, №8, 2000г, с. 59
8. Лечение болезней легких / В. А. Остапенко, В. А. Ахмедов, Е. Е. Баженов, Н. Е. Волковская.- М.: МИА, 2005.- 384 с.
9. Лечение и профилактика бронхиальной астмы: практическое руководство / Русский Медицинский Журнал. — 2004. — Т. 3. — № 10. — С. 619 -677.
10. Петоровский Ф.И. Бета-2-агонисты короткого действия. Влияние на течение бронхиальной астмы и показатели смертности /Пульмонология, №4, vol 11, 2001г
11. Пульмонология: Национальное руководство/ Под ред. А.Г. Чучалина.-М.: ГЭТАР-Медиа, 2009.- 960 с.
12. Цкаева А. Ю., Климова Л. П., Кодоева А.
13. Черняев А.Л., Самсонова М.В. Патологическая анатомия хронического обструктивного бронхита и бронхиальной астмы: сходства и различия /Consilium medicum , том 3, №3, 2001г, с. 108./
14. Чучалин А.Г. Тяжелые формы бронхиальной астмы /Терапевтический архив, 2001г, №3, с. 5-9
15. Чучалин А.Г., Калманова Е.Н., Айсанов З.Р. Применение фиксированных комбинаций ингаляционных кортикостероидов и длительно действующих бета-2-агонистов в лечение бронхиальной астмы /Пульмонология,№1, 2000г, с.10.
Ответы на контрольные вопросы по теме «Бронхиальная астма»
1. Бронхиальная астма – самостоятельное, хроническое персистирующее воспалительное поражение мелких и мельчайших бронхов с участием многих клеток, но, особенно тучных клеток и эозинофилов, обязательным патогенетическим механизмом которого является сенсибилизация, а основным клиническим признаком – приступ удушья вследствие бронхоспазма, гиперсекреции и отека слизистой оболочки бронхов.
2. Воспалительные заболевания органов дыхания: аллергизация населения в связи с урбанизацией, загрязнением воздушной среды, внедрением химии в сельское хозяйство, быт, использованием сывороток вакцин и т.д., наследственная предрасположенность; климатические и природные особенности.
3. По Федосееву Г.Б., иммунологическая и неиммунологическая /в диагноз не включают/.
4. I фаза – иммунологическая – происходит выработка антител – иммуноглобулинов Е и наступает состояние сенсибилизации
II фаза – патохимическая – адсорбция иммуноглобулинов Е на тучных клетках, высвобождение гистамина и других медиаторов (брадикинин, лейкотриены С, Д, В, простагландины и т.д.) за счет активации тканевых и сывороточных протеаз.
III фаза – патофизиологических изменений – возникает спазм гладкой мускулатуры бронхов, развивается отек слизистой оболочки бронхиального дерева и гиперсекреция его желез, что приводит к появлению приступов удушья.
5. Мучительный сухой кашель, затрудненный и удлиненный выдох, одышка с участием вспомогательной дыхательной мускулатуры, сопровождающаяся свистящими хрипами, слышными на расстоянии. Цианоз. Грудная клетка ригидна, фиксирована в состоянии вдоха, верхние отделы ее западают, нижние максимально расширены. Перкуторно – коробочный звук. Границы легких опущены, подвижность краев ограничена. Дыхание ослаблено, множество свистящих и жужжащих сухих хрипов. Тоны сердца почти не слышны, тахикардия, акцент 11 т. на легочной артерии. АД – повышено.Клиническое исследование крови /эозинофилия/. Рентгенологическое исследование органов грудной клетки, ЭКГ, клиническое и бактериологическое исследование мокроты / лейкоциты, эозинофилы, спирали Куршмана, кристаллы Шарко-Лейдена/. Исследование функции внешнего дыхания /спирография, пневмотахометрия, пикфлоуметрия, оксигемометрия/, иммунологические и аллергологические методы исследования.
6. Симпатомиметики, дериваты теофиллина, глюкокортикоидные гормоны.
7. Противовоспалительная терапия (стабилизаторы мембран тучных клеток, глюкокортикоиды), пролонгированные формы симпатомиметиков и препаратов теофиллина, холинолитики при преимущественно вагусном механизме бронхообструктивного синдрома, специфическая гипосенсибилизация, нормализация функции центральной и вегетативной нервной системы, улучшение респираторной и эвакуационной функции бронхов.
8. Активное выявление и диспансеризация лиц с малыми эквивалентами астмы: приступообразный характер кашля, одышки или затрудненного дыхания, особенно при контакте с аллергенами, поллютантами и ирритантами; эозинофилия крови. Полноценное эффективное лечение острых, затянутых и хронических пневмоний. Лиц с семейным аллергологическим анамнезом трудоустраивать, исключая профессиональные вредности, ограждать от многочисленных вакцинаций, введения гетерогенных сывороток.
БРОНХИАЛЬНАЯ АСТМА (БА) (Шифр МКБ-10 J 45.0)
источник
В медицинской науке термин «атопия» появился в середине прошлого века в связи с очередным этапом развития генетики и ее изучения на молекулярном уровне. Изучая гены как элемент наследственной информации, ученые выяснили, что по наследству передаются некоторые заболевания или предрасположенность к ним.
К таковым относится способность организма синтезировать иммуноглобулин Е при воздействии определенных аллергенов внешней среды. Иммуноглобулин Е является аллергическим антителом, который вызывает атопические заболевания. Патогенез кроется в нарушении ответной реакции иммунной системы на определенный аллерген. Вместо того чтобы бороться с воздействием аллергена, иммунная система человека с наследственной способностью к вырабатыванию антител начинает негативно воздействовать на сам организм.
Аллергическая, или атопическая астма – результат такой аутоиммунной реакции, заложенной в генотипе заболевшего человека. Кроме атопической бронхиальной астмы описанная наследственная аутоиммунная патология вызывает аллергический дерматит и ринит – так называемую атопическую триаду.
Аллергическая, или атопическая астма – результат такой аутоиммунной реакции, заложенной в генотипе заболевшего человека. Кроме атопической бронхиальной астмы описанная наследственная аутоиммунная патология вызывает аллергический дерматит и ринит – так называемую атопическую триаду.
Аллергическая бронхиальная астма может проявляться еще в самом раннем возрасте – у детей 2-3-х лет. Коварство проявления атопической астмы у детей заключается в идентичности симптоматики с клинической картиной обструктивного бронхита. В связи с этим родителям часто болеющих детей необходимо знать механизм возникновения и симптомы заболевания, иметь представление о том, как проходит течение в зависимости от стадии развития. Это поможет вовремя обратиться к врачу – пульмонологу или аллергологу-иммунологу. Особенно внимательно следует следить за здоровьем ребенка, если у кого-то из родителей была диагностирована эта патология.
Чаще всего передача наследственности идет по материнской линии, а заболевание в 70% случаев проявляется в первые 20 лет жизни человека с наследственной патологией при взаимодействии с аллергеном. Если кто-либо из членов семьи страдает атопическими заболеваниями, есть смысл посетить аллерголога, чтобы провести диагностику и профилактическое лечение.
Отделения иммунологии и аллергологии сети клиник НИАРМЕДИК имеют положительный опыт диагностики и лечения патологии, которое опасно серьезными осложнениями:
- астматический статус – особенно тяжелый приступ с 17-процентной летальностью;
- гипоксемия – недостаток кислорода в крови;
- гиперкапния – избыток углекислоты в крови;
- гиповолемия – снижение количества циркулирующей крови;
- артериальная гипотония;
- декомпенсированная форма респираторного ацидоза;
- асфиксия;
- аритмия;
- сердечная недостаточность;
- остановка кровообращения;
- эмфизема;
- пневмоторакс;
- кома.
Квалификация наших специалистов и оснащение сети самым современным оборудованием позволяет предотвратить эти осложнения и добиться стойкого лечебного эффекта при своевременном обращении за медицинской помощью.
Высокоточное выявление антигенов, вызывающих аллергические реакции, позволяют назначить эффективное лечение, включающее применение медикаментозных препаратов, физиотерапию, гигиенические мероприятия.
Аллерголог-иммунолог (взрослый), Аллерголог-иммунолог (детский), Педиатр, Диспансеризация
Приём по адресу: 
Аллерголог-иммунолог (взрослый), Аллерголог-иммунолог (детский)
Приём по адресу: 
Аллерголог-иммунолог (взрослый), Аллерголог-иммунолог (детский), Педиатр, Диспансеризация
Приём по адресу: 
Приём по адресу: 
Аллерголог-иммунолог (взрослый), Аллерголог-иммунолог (детский)
Приём по адресу: 
Аллерголог-иммунолог (взрослый), Аллерголог-иммунолог (детский), Терапевт, Терапевт (ПНД)
Приём по адресу: 
Аллерголог-иммунолог (взрослый), Аллерголог-иммунолог (детский), Маммолог, Онколог
Приём по адресу: 
Аллерголог-иммунолог (взрослый), Терапевт
Приём по адресу: 
Приём по адресу: 
При попадании в организм определенного аллергена начинается усиленная выработка иммуноглобулина Е, что приводит к повышению синтеза гистамина – медиатора аллергических реакций анафилактического (немедленного) типа, ускоряющего развитие аутоиммунного процесса.
Иммунная система, действующая в этой ситуации уже против организма, вызывает сокращение мышц, расположенных вокруг дыхательных путей, преграждая доступ аллергену. Возникает бронхообструктивный синдром со спазмом гладкой мускулатуры, воспалением слизистой бронхов и появлением обильной вязкой слизи. Секрет преграждает поступление воздуха в дыхательный тракт и временно ухудшает вентиляцию легких.
В основе атопической бронхиальной астмы лежит наследственность, но запустить механизм могут различные аллергены, которые принято делить на следующие группы:
- бытовые – аутоиммунный процесс запускают антигены домашней пыли;
- грибковые –антигенами являются споры грибов Candida, Aspergillus, Hormodendrum, Cladosporium, Alternaria, Penicilinum;
- нутритивные – белковые продукты питания (яйца, молоко, орехи), шоколад, красные ягоды и фрукты, цитрусовые, лекарственные препараты;
- пыльцевые – пыльца различных цветов, трав и деревьев;
- эпидермальные – антигенами выступают шерсть и чешуйки кожи животных, в том числе – домашних питомцев;
- комбинированные.
Первые симптомы атопической патологии в раннем возрасте могут проявляться в виде сенной лихорадки с ринитом и конъюнктивитом, кожным диатезом. Поллиноз в 2-3 года является предастмой, а типичные симптомы клинической картины появляются годам к 4-5-ти.
Основной симптом, по которому можно заподозрить атопический характер бронхиальной астмы, – внезапный, быстро развивающийся приступ удушья спастического (спазматического) типа. Обструктивное удушье может развиваться на фоне нормального самочувствия и на фоне поллинозной симптоматики – чихание, заложенность носа и выделения из него, жжение в горле, приступообразный сухой кашель.
Но симптоматика может значительно разниться в зависимости от вида аллергена, который вызвал аутоиммунную реакцию.
Для бытовой формы атопической бронхиальной астмы характерна симптоматика, схожая с инфекционным заболеванием – мокрый кашель, повышенная температура, общая интоксикация. На начальном этапе развития можно заметить исчезновение симптомов при выходе из помещения на свежий воздух и обострение заболевания с началом отопительного сезона.
При грибковой и пыльцевой форме наблюдаются сезонные обострения. Приступу пыльцевой атопической астмы предшествует развитие симптоматики аллергического ринита и конъюнктивит.
Нутритивные антигены могут не вызывать приступ удушья, в таких случаях болезнь проявляется под видом бронхита, риносинусопатии, крапивницы, дерматита. Типичной симптоматике может предшествовать предастматическое состояние: приступ удушья развивается на фоне заложенности носа, сухого кашля, чувства стесненности в груди, отека слизистой.
При пыльцевой форме, приступ может вызвать не только пыльца растений, но и употребление в пищу орехов, злаков, семечек, ягод и фруктов, пыльца которых является для больного антигеном.
Эпидермальная форма часто наблюдается у людей, связанных с уходом за животными или работе с ними профессионально.
Мы разработали для Вас специальные годовые программы наблюдения за здоровьем.
Услуги каждого пакета ориентированы на поддержание здоровья и профилактику болезней.
Годовые медицинские программы для детей
Детские годовые программы НИАРМЕДИК созданы для того, чтобы помочь родителям вырастить здорового ребенка! Программы разработаны для детей разного возраста и гарантируют качественную медицинскую помощь без очереди.
Годовые медицинские программы для взрослых
Взрослые годовые программы «С заботой о себе» разработаны для тех, кто ответственно подходит к своему здоровью. Программы включают: консультации терапевта, а также самых востребованных врачей-специалистов.
Программа ведения беременности
Сеть клиник НИАРМЕДИК предлагает будущей маме программу ведения беременности «Жду тебя, малыш!». Программа разработана с учетом передовых международных стандартов здравоохранения.
Для четырех степеней атопической бронхиальной астмы характерна разная степень тяжести протекания:
- Интермиттирующее (прерывающееся) легкое протекание, при котором ночные приступы отсутствуют или бывают не чаще 2-х раз в месяц, повторяемость днем – реже одного раза в неделю;
- Персистирующая легкая степень: течение характеризуется возрастанием количества дневных приступов от нескольких в неделю до ежесуточных, ночных – до еженедельных;
- Средняя степень тяжести: нарастание количества дневных приступов до ежедневных, ночные приступы повторяются чаще одного раза в течение недели;
- Тяжелая степень с постоянной симптоматикой и ежедневными многократными обострениями.
При 3-й степени развития болезнь оказывает серьезное негативное воздействие на жизнедеятельность, нарушает сон, наносит ощутимый вред здоровью, мешает трудовой деятельности.
Четвертая степень заболевания представляет серьезную опасность для жизни и здоровья больного.
На первой консультации у врача аллерголога-иммунолога и/или пульмонолога в любой из клиник НИРМЕДИК первоначальный диагноз будет поставлен на основе физикального осмотра и сбора анамнеза в беседе с пациентом.
Оценив общие состояние, сезонность приступов и их характер, врач назначит консультацию смежных специалистов и порекомендует проведение аппаратного и лабораторного обследования. Аппаратное обследование проводится для дифференциации астмы от других заболеваний (обструктивного бронхита, эмфиземы легких и др.) и может включать ультразвуковое исследование, компьютерную томографию, рентген, бронхоскопию.
Лабораторные исследования включают следующие мероприятия:
- диагностические аллергопробы – скарификационные кожные и/или провокационные ингаляционные (под контролем медиков);
- общий клинический и иммунологический анализ крови;
- анализ мокроты;
- бактериологический анализ промывных вод бронхов;
- бронхоальвеолярный лаваж.
Лечение назначается в зависимости от выявленного аллергена. При возможности рекомендуются меры для устранения или снижения интенсивности воздействия. Строгая диетотерапия при нутритивной форме атопической бронхиальной астмы, постоянная влажная уборка, удаление ковров, пуховых постельных принадлежностей – при бытовой, смена места работы или отказ от домашних питомцев – при эпидермальной, борьба с плесенью – при грибковой разновидности патологии.
На третьей и четвертой стадиях болезни не обойтись без медикаментозной терапии. Специалисты сети клиник НИАРМЕДИК используют самые современные методики, разрабатывая индивидуальный план лечения для каждого пациента в точном соответствии с действующими клиническими протоколами. В терапии атопической бронхиальной астмы применяются эффективные десенсибилизирующие и противовоспалительные препараты, бронхолитики короткого действия или пролонгированные бронходилататоры в зависимости от тяжести протекания болезни.
Своевременное обращение в клинику сети НИАРМЕДИК по месту жительства обеспечит точную диагностику и адекватное этиопатогенетическое лечение с благоприятным прогнозом. Записывайтесь на консультацию через сайт или звоните по многоканальному телефону.
источник
Атопическая форма бронхиальной астмы диагностируется в 5–15% случаев от общего числа пациентов с этим заболеванием. По данным статистики, она регистрируется у 4–8% населения. Патология развивается вследствие воздействия на организм человека аллергенов неинфекционной природы. В последние годы заболеваемость атопической астмой увеличилась, что связывают с ростом аллергизации населения.
Атопическая бронхиальная астма является бронхообструктивным патологическим состоянием с хроническим течением. В роли аллергена может выступать пыльца растений, шерсть животных, корм для рыб, перья птиц, клещи, споры грибов, пыль (бытовая, древесная), а также пищевые аллергены, наиболее выраженный сенсибилизирующий потенциал из которых имеют клубника, цитрусовые, шоколад.
Клинические признаки атопической астмы нередко впервые проявляются у детей до 10 лет. У мальчиков заболевание возникает чаще, чем у девочек.
Среди основных причин возникновения атопической формы болезни выделяют генетическую предрасположенность. Так, по данным статистики, примерно в 40% случаев заболевание выявляется также у одного или обоих родителей и/или других близких родственников пациента. Склонность к астме в 5 раз чаще передается по материнской линии.
Заболевание развивается по причине повышенной чувствительности бронхов к внешним неинфекционным аллергенам, которые попадают в организм человека вместе с вдыхаемым воздухом и/или продуктами питания. Риск развития заболевания повышается при воздействии на организм неблагоприятных факторов внешней среды, продолжительном применении лекарственных средств, частых инфекционных болезнях, сниженном иммунитете.
В первые годы болезни периоды без приступов могут быть продолжительными, но с прогрессированием патологического процесса период ремиссии укорачивается.
Атопическая форма астмы классифицируется в зависимости от типа аллергена. Пылевая (бытовая) астма является наиболее распространенной. Проявляться болезнь может как круглогодично, так и в определенное время года (например, с началом отопительного сезона, с началом цветения определенных растений и т. д.). Сезонность грибковой формы атопической астмы зависит от времени спорообразования грибка, служащего аллергеном. Пыльцевая форма заболевания развивается в периоды года, когда в воздухе увеличивается количество пыльцы растений. Данный вид болезни также может проявляться круглогодично в случае употребления пациентом в пищу некоторых продуктов питания, родственных определенному виду пыльцы. Эпидермальную форму атопической астмы вызывают шерсть и частицы кожи животных. Чаще всего домашними животными, которые распространяют аллергены, являются коты, возможно по той простой причине, что они наиболее популярны в качестве домашних питомцев.
Примерно в половине случаев атопическая астма возникает на фоне респираторных заболеваний. Развитию астмы у детей раннего возраста способствуют наличие у матери токсикоза во время беременности, раннее введение в рацион искусственных смесей.
Обострениям атопической астмы способствуют курение, острые респираторные вирусные инфекции, вдыхание дыма, паров бытовой химии, отходов промышленных предприятий, резкий перепад температур. Провоцировать развитие приступа могут интенсивные физические нагрузки, эмоциональные потрясения.
На начальном этапе заболевания у пациента нередко развивается пищевая сенсибилизация, после этого кожная и дыхательная. У детей первые проявления заболевания (сезонный аллергический риноконъюнктивит) обычно возникают в возрасте 2-3 лет. Типичные для астмы симптомы в большинстве случаев манифестируют в 3-5-летнем возрасте.
Заболевание развивается по причине повышенной чувствительности бронхов к внешним неинфекционным аллергенам, которые попадают в организм человека вместе с вдыхаемым воздухом и/или продуктами питания.
Приступы удушья часто возникают спонтанно на фоне хорошего самочувствия пациента, нередко проявляются в ночное время. Удушье либо проходит самостоятельно, или же купируется при помощи лекарственных средств. Приступ может заканчиваться кашлем, при котором выделяется небольшое количество прозрачной мокроты. Удушью могут предшествовать чихание, заложенность носа, выделения из носовой полости, сухой кашель, дискомфорт в горле, крапивница. У детей может отмечаться свистящее дыхание. Между приступами заболевание обычно протекает малосимптомно. При бытовой форме атопической астмы, которая возникает с началом отопительного сезона, приступы обычно появляются в жилом помещении и прекращаются при выходе из дома. В некоторых случаях реакция возникает через 4–12 часов после контакта с аллергеном. Приступ может длиться до двух дней даже при использовании пациентом бронхолитических лекарственных средств.
В первые годы болезни периоды без приступов могут быть продолжительными, но с прогрессированием патологического процесса, частом контакте с аллергеном и/или в отсутствие правильно подобранного лечения период ремиссии укорачивается, приступы становятся чаще, возрастает риск развития осложнений.
В зависимости от частоты приступов и их интенсивности выделяют 4 стадии (степени тяжести) заболевания:
- Легкая интермиттирующая стадия – приступы развиваются 1 раз в 1-2 недели, ночное удушье – 1-2 раза в месяц.
- Легкая персистирующая стадия – удушье возникает не чаще 1 раза в день, ночные приступы отмечаются чаще 2 раз в месяц.
- Средняя стадия – приступы могут наблюдаться ежедневно, им сопутствуют нарушения сна, снижение физической активности.
- Тяжелая стадия – приступы возникают 3 раза в день и чаще.
Риск развития заболевания повышается при воздействии на организм неблагоприятных факторов внешней среды, продолжительном применении лекарственных средств, частых инфекционных болезнях, сниженном иммунитете.
Атопическая астма у женщин во время беременности может протекать по-разному. У некоторых пациенток состояние усугубляется, у части больных, напротив, улучшается самочувствие, а некоторые женщины не наблюдают никаких изменений в течении болезни. Наибольшую опасность для формирующегося плода представляет развитие гипоксии.
Если больной длительно контактирует с аллергеном, у него может развиться астматический статус, который может продолжаться несколько суток. Он характеризуется тяжелыми приступами удушья, возбужденным состоянием, цианозом кожных покровов. Человек принимает вынужденные позы, одышка усиливается при любых его движениях. При тяжелых приступах существует риск летального исхода.
Хронический воспалительный процесс в стенке бронхов поддерживается даже в период ремиссии. Атопическая форма бронхиальной астмы может осложняться возникновением бактериальных инфекций дыхательных путей, эмфиземы легких, пневмоторакса, легочного сердца, дыхательной и/или сердечной недостаточности.
Для постановки диагноза используются данные, полученные в ходе объективного осмотра, сбора жалоб и анамнеза. Особое внимание акцентируется на наличии в анамнезе дерматитов, пищевой и/или лекарственной аллергии, экземы, экссудативного диатеза. Прибегают к проведению аллергологических проб, иммунологического теста, бронхоальвеолярного лаважа. По результатам последнего у пациентов могут выявляться изменения в клеточном составе мокроты (наличие спиралей Куршмана, кристаллов Шарко – Лейдена, а также эозинофилии). Для определения потенциальных аллергенов проводятся кожные пробы. С целью диагностики пищевой сенсибилизации пациенту рекомендуется ведение пищевого дневника, дифференциально-диагностическое голодание, провокационные тесты с продуктами питания.
Если больной длительно контактирует с аллергеном, у него может развиться астматический статус, который может продолжаться несколько суток.
Дифференциальная диагностика атопической астмы проводится с другими формами заболевания, обструктивным бронхитом.
Главное, что требуется для эффективного лечения атопической бронхиальной астмы, это исключение или сведение к минимуму контактов с аллергеном. При необходимости пациенту рекомендуется смена места работы, устранение из жилого помещения домашних животных, которые могут распространять аллергены, антимикотическая обработка дома, устранение пуховых одеял и перьевых подушек, ежедневная влажная уборка помещений. Показана гипоаллергенная диета.
Лечением атопической формы астмы занимаются пульмонологи, аллергологи, иммунологи. Назначается медикаментозная терапия, которая подбирается в зависимости от стадии заболевания, которая включает противовоспалительные, бронхолитические, десенсибилизирующие лекарственные средства, иммуномодуляторы. Подбор антибиотиков при необходимости их использования осуществляется исключительно под контролем врача, так как данные препараты также могут служить аллергенами. Чтобы улучшить проходимость бронхов, назначаются отхаркивающие препараты.
При легкой форме болезни достаточно симптоматической терапии – применения бронхолитических средств короткого действия перорально или ингаляционно.
При развитии астматического статуса проводят регидратационную терапию, оксигенотерапию, искусственную вентиляцию легких. Могут понадобиться плазмаферез, гемосорбция.
Хороший терапевтический эффект оказывает физиотерапия, санаторно-курортное лечение, лечебная физкультура, посещение соляных шахт.
Прогноз заболевания во многом зависит от своевременности начала терапии, и в целом благоприятный. Хуже поддается лечению атопическая астма, вызванная несколькими аллергенами.
Атопическая форма бронхиальной астмы может осложняться возникновением бактериальных инфекций дыхательных путей, эмфиземы легких, пневмоторакса, легочного сердца, дыхательной и/или сердечной недостаточности.
Для предотвращения возникновения осложнений беременной женщине с данным заболеванием важно выполнять все предписания врача. Пациенткам с атопической формой бронхиальной астмы рекомендуется обратиться к квалифицированному специалисту еще на этапе планирования зачатия, что уменьшит риск развития осложнений во время беременности.
Предлагаем к просмотру видеоролик по теме статьи.
источник
Представляет собой хроническое неинфекционно-аллергическое заболевание дыхательной системы, которое развивается под влиянием экзогенных аллергенов на фоне генетической предрасположенности к возникновению атопии.
Атопическая бронхиальная астма – это полиэтиологическое заболевание, формирующееся при соединении некоторых экзогенных и эндогенных факторов. Основное значение в развитии недуга отводится генетической предрасположенности к аллергическим реакциям, обусловленных повышенной выработкой IgE и гиперреактивностью бронхов.
Примерно у 40% лиц с данной патологией заболевание определяется как семейное, при этом предрасположенность к атопии в пять раз чаще передается по линии матери. Предрасположенность к развитию аллергических реакций у таких больных примерно в 4 раза выше, чем у лиц с благоприятным семейным анамнезом. Наличие у пациента гаплотипа А10 В27 и группы крови 0 (I) значительно повышает вероятность развития бронхиальной астмы атопического типа.
Основными экзогенными агентами, которые отвечают за реализацию наследственной предрасположенности к данному типу бронхиальной астмы, являются вещества животной или растительной этиологии, а также пищевые и бытовые аллергены. Самыми аллергенными считаются библиотечная и домашняя пыль, продукты жизнедеятельности и шерсть животных, перья домашних птиц, корм для рыбок, растительная пыльца и некоторые пищевые продукты. В зависимости от причин, которые вызвали заболевание, различают пылевую, сезонную, грибковую, пищевую и эпидермальную бронхиальную астму.
В начале развития заболевания доминировать может только один патогенетический фактор, но по мере прогрессирования недуга могут присоединяться и другие.
Вероятность развития обострения заболевания значительно повышается при респираторных вирусных инфекциях, курении, выраженных температурных колебаниях, воздействии химических веществ или лекарственных средств.
Появление ранней сенсибилизации у ребенка может быть вызвано токсикозом беременной, ранним введении искусственных смесей и иммунизацией.
У детей ранние респираторные симптомы аллергии, представляют собой предастменное состояние, которое может возникать на втором либо третьем году жизни. Классические астматические признаки развиваются у детей в возрасте после трех лет.
Основными симптомами атопической бронхиальной астмы являются внезапные приступы обструктивного удушья, которые быстро нарастают на фоне нормального самочувствия. Перед возникновением приступа у ребенка может возникать заложенность и зуд слизистой носа, чихание, ринорея, першение в горле, сухой кашель.
Приступ купируется спонтанно или после использования медикаментозных средств, завершаясь отхождением скудной вязкой мокроты слизистого характера. В межприступный период клинические симптомы заболевания обычно практически не выражены.
При обострении у больного отмечается развитие астматического статуса, который чередуется с приступами удушья, которые сопровождаются развитием отдышки, которая усиливается при физических нагрузках.
При диагностировании атопической бронхиальной астмы больному назначается сбор анамнеза, в том числе и аллергологического, перкуторного и аускультативного обследования легких, аллергопробы, клинических и иммунологических исследований крови, анализа мокроты и промывных вод бронхов и рентгенологических исследований легких.
Важным условием лечения атопической бронхиальной астмы является устранение или ограничение контакта с экзоаллергенами.
Для облегчения состояния больным назначается десенсибилизирующие и противовоспалительное лечение. Для купирования острых приступов удушья применяются бронходилататоры. В лечении бронхиальной астме предпочтение отдается ингаляционным формам стероидов, применяемым в виде дозированных аэрозольных ингаляторов или небулайзерной терапии. Для улучшения проходимости бронхов показаны отхаркивающие средства.
Профилактика данного варианта астмы заключается в устранении либо сведении контакта больного с аллергеном к минимуму.
источник

Атопическая бронхиальная астма относится к группе аутоиммунных заболеваний.
Атопической формой бронхиальной астмы признается реакция организма на определенный аллерген, проявляющийся в признаках удушья.
Этот недуг не относят к инфекционным, поскольку в его основе лежит не вирусная инфекция, а аллерген, вызывающий атопический вид бронхиальной астмы.
Заболевание вышеуказанного вида наносит вред как молодому, так и пожилому организму. Это одна из разновидностей астмы, где сразу происходит совместное развитие аллергии с выраженным астматическим компонентом.
На страже здоровья человеческого организма стоит иммунная система, которая вырабатывает вещества, защищающие своего хозяина от нежелательных микроорганизмов и бактерий.
Если происходят нарушения в этой системе, тогда иммуноглобулин вырабатывается в таких количествах, что начинает убивать и полезные бактерии в организме человека.
Если его концентрация повышается в кровяной системе, тогда происходит следующее: идет выработка гистамина, что ведет к увеличению реакции на воздействие аллергенов, а затем — к астме.

Когда начинает работать иммунная система, происходит сокращение в мышцах вокруг области дыхательных путей, нагрузка на них резко увеличивается.
Это явление называется бронхоспазм. Мышцы начинают воспаляться и выделяют слизь, похожую на сгустки. Впоследствии слизистые выделения могут закрывать проход для потока воздуха.
Проявление бронхиальной астмы может являться последствием вдыхания дыма от сигарет (активного или пассивного курения), чрезмерной физической нагрузки, а также температурных перепадов.
Во многих видах случаев у детей возникает неатопический вид астмы. После того, как ребёнок повзрослел, это заболевание постепенно может пройти.
Вышеуказанный вид астмы развивается из-за чрезмерной психологической нагрузки или при нарушении фона в гормонах у прекрасного пола, а также от приема Аспирина или иных факторов. Бронхиальная астма отличается от ринита и крапивницы: первую нельзя вылечить ингаляционными методами.
Кроме этих двух видов астмы существует смешанный тип бронхиальной астмы. В нем есть сочетание одинаковых признаков в двух видах. Если функция дыхания и удушья не нарушена, тогда это атипичный и кашлевой тип.
В отличие от иных видов вышеупомянутого заболевания, атопическая бронхиальная астма начинается с ринита и резкого першения в горле. При этом больной испытывает зудящие ощущения на коже и расстройства желудка.
Патогенез атопического вида бронхиальной астмы весьма сложен и построен на реакции иммунных и неимунных механизмов.
К ним относят:
- тучные клетки,
- наличие базофилов,
- клетки, относящиеся к эпителию,
- эндотелия.
Как аллергическое заболевание может принести дискомфорт и нарушить уровень жизни?
Эта форма сопровождается аллергическими реакциями первого типа, то есть анафилактическими.
После попадания аллергена в область организма, внутри развивается бронхообструктивный синдром. Эта реакция происходит уже после первых двух часов взаимодействия аллергена и организма человека, что приводит к астме.
На поздних стадиях выявляются изменения в стенке бронхов. После длительной ремиссии астма всё равно может возобновиться.
Специалисты на протяжении многих десятилетий изучали проявления аллергической астмы и занимались поиском причин ее возникновения.
В основе рассматриваемого заболевания большую роль играет индивидуальный ответ организма человека на взаимодействующие с ним раздражители.
Важно! При наличии аллергической предрасположенности к тому или иному виду аллергена, организм будет отвечать атопической бронхиальной астмой всякий раз, после очередного взаимодействия с аллергеном.
Наследственный фактор имеет одно из основных значений в причине появления заболевания. Если родители испытывали проблемы с реакцией организма на раздражитель, тогда велика вероятность, что ребенок будет испытывать те же проблемы, что и взрослые.
Основными факторами, способными провоцировать развитие атопической бронхиальной астмы, являются:
- Раздражители эпидермального вида: корм для рыб, перья птиц и шерсть домашних животных.
- Лекарственные препараты: в их число включают таблетки Аспирина и средства, относящиеся к антибиотикам.
- Скопления пыли в доме и на рабочем месте также приводят к астме.
- Плесень и иные виды грибков.
- Аллергены, находящиеся в доме: книжная пыль, подушки, мягкие игрушки.
Часто развитие атопического вида астмы, провоцируют внешние факторы, к которым относят:
- условия, связанные с климатом: перемена температур,
- усиленные нагрузки на организм: бег и аэробика,
- загрязнения, связанные с окружающей средой: выхлопы от машин,
- вирусные недуги, которые принято относить к респираторным заболеваниям,
- дым, исходящий от сигарет.

Люди, столкнувшиеся с тяжелыми проявлениями атопического вида бронхиальной астмы, не знают что это такое, но желают предотвратить ее дальнейшее развитие.
Развивается атопическая астма так: стабильное состояние может сменяться резким удушьем. Астматический вид приступа способен приводить к зуду в носу, его заложенности, жидким выделениям из носа, чиханию, неприятным ощущениям в горле и суховатому кашлю. Обычно такие симптомы убираются спонтанно или лекарственными препаратами.
Чтобы предотвратить тяжелые последствия атопической астмы, нужно сразу обнаружить их раздражающие факторы. Бронхиальная атопическая астма, не связанная с аллергической, имеет тяжелое развитие вне всякого раздражителя.
Неаллергическая и аллергическая астма имеют некоторые одинаковые симптомы:
- сильная отдышка при атопическом поражении,
- непрекращающийся кашель,
- сильное давление в груди, что указывает на наличие атопического бронхиального поражения,
- возникает паника при нестабильном дыхании.
Когда переменное дыхание уже вызывает удушье (что связано с мокротой, собирающейся в бронхах) и этим она закрывает проход воздуху, что свидетельствует о бронхиальной астме.
Существуют множество других видов бронхиальной астмы: бронхиальное поражение без нарушения дыхательной функции, кашлевой тип бронхиального недуга и атипичная форма бронхиального воздействия.
Наиболее частыми формами проявления атопического вида бронхиального недуга является пыльцевой и грибковый виды атопической бронхиальной аллергии.
Пыльцевая непереносимость проявляется на цветение, а грибковая — на плесень и иные виды грибов, что вызывает атопическую реакцию.
Если имеются подозрения на атопический вариант бронхиальной астмы, тогда нельзя затягивать поход к лечащему специалисту.
Важно записаться на прием к пульмонологу или аллергологу, который проведет ряд диагностических мероприятий при атопическом варианте бронхиального поражения организма.
Бронхиальный вид астмы в легкой форме легко поддаётся терапевтическому лечению. Его можно вылечить, если специалист назначит грамотную терапию.
При заболевании у детей проявление атопического бронхиального недуга начинаются после первого года жизни. Вероятность возникновения атопического вида бронхиального недуга будет выше, если родители имели подобный диагноз, или он сам перенес некоторые виды аллергии.
Важно! Если у пациента за год было белее четырех бронхитов, тогда этот факт является серьезным показателем для записи к аллергологу.
Специалист в области медицины, занимающийся выявлением астмы, сначала должен выявить наличие атопической астмы и того, какой именно аллерген повлиял на появление атопической бронхиальной астмы.
Для этого пациенту вводят определенный раздражитель и наблюдают за реакцией его организма. Если ничего противоестественного не начнется, тогда этот вид исключают, при появлении симптомов атопической бронхиальной астмы диагноз подтверждается.

Подобные проверки проводят только опытные специалисты и без наличия острого течения заболевания. Обычно это делают при персистирующем прохождении недуга.
Проявление атопического и бронхиального поражения происходит следующим образом: кашель с мокротой сменяется мешающим жить удушьем.
При проведении диагностических мероприятий по выявлению атопической бронхиальной астмы, идет оценка целого анамнеза: аллергопробы, берут кровь, чтобы провести клиническое исследование.
При этой болезни назначается специальная диета противовоспалительного характера, а также десенсибилизирущая терапия. Врач выписывает средства бронхолитического и отхаркивающего действия.
Для диагностирования атопического вида бронхиальной астмы, необходимо подключить следующие методы исследования:
- ингаляционные виды проб с действующим антигеном,
- распознавание уровня иммуноглобулина,
- кожные пробы,
- сбор по аллергическому анамнезу.
Сложно выявить аллергическую реакцию на пыль. Поскольку в ней могут содержаться различные агенты: грибки, перья птиц или шерсть животных, вызывающие атопическую бронхиальную астму.
Одной из сложных считается аллергия на пищевые продукты, поскольку выявить конкретную пищу, способную вызвать атопическую аллергию, крайне сложно.
Для этого, аллерголог рекомендует вести дневник, куда следует записывать весь рацион питания за прошедший день и симптомы, сопутствующие съеденному продукту.
Если начать терапию вовремя, тогда можно полностью избавиться от атопического бронхиального недуга и предотвратить его дальнейшие проявления.
При запущенном течении, если астма является аллергической, лечение поможет избавить от подобного недуга, а запуск болезни на самотек приводит к развитию астматического статуса.
Важно! Поскольку атопическая астма аллергического характера — непредсказуемое явление, применять народные методы воздействия на нее крайне нежелательно.
Рекомендуется делать упор на физические упражнения и регулярные занятия спортом при атопической бронхиальном виде недуга.
Если астмой атопического бронхиального типа заболел ребенок, тогда врачи выписывают такие медикаментозные препараты как:
- Тайлед,
- Интал,
- Кромогексал.

При терапевтических мероприятиях для взрослых принимают аналогичные средства против атопического бронхиального поражения:
- Тайлед и Интал, при правильном использовании, купируют заболевание и устраняют основные симптомы, связанные с ним. Людям старшего возраста эти средства приносят меньший эффект, чем в молодом возрасте.
- Если терапия атопического вида бронхиальной аллергии не дала нужного эффекта, тогда применяют глюкокостероиды ингаляторного типа. К ним относят Будесонид и Флюнизолид.
- Применение бронхолитиков или как их еще называют – ингаляторов — оправдано, но только в острый период атопического воздействия. Они не способны вылечить человека, поскольку их задача – устранение атопических симптомов.
Лечение бронхиальной аллергии должно быть под контролем лечащего врача. Без него терапия способна привести к серьезным последствиям.
Мер, направленных на профилактические мероприятия против атопической астмы нет, но есть общие рекомендации, способные оградить организм человека от проникновения аллергенов.
Профилактика приступов должна строиться на соблюдении таких правил:
- Устранение причин бронхиальной аллергии в доме: протирание пыли с книжных полок, удаление из жилого помещения животных и ежедневная влажная уборка.
- Если есть бронхиальная реакция на грибки в доме, тогда необходимо обработать поверхность чердаков фунгицидами.
- Если имеется аллергия, выражающаяся в бронхиальной астме на пищевые продукты, необходимо выяснить, на какую пищу она вызвана, и принять меры по ее ограничению в ежедневном питании.
- Рекомендуется избавиться от курения.
- Гимнастика по методике Стрельниковой и Бутейко направлена на очищение бронхов.
Атопическая бронхиальная астма опасна тем, что неизвестно, до какой степени будет проявляться реакция организма при контакте с аллергеном. Поэтому нужно начать своевременное лечение и устранить все возможные аллергические агенты из дома.
источник
Бронхиальная астма – хроническое заболевание респираторной системы. Этиология недуга включает в себя следующее факторы:
- наследственность;
- экология;
- профессия;
- аллергия;
- питание и избыточный вес.
Атопическая астма вызвана реакцией организма на аллергены, часто носит сезонный характер.
Методы диагностирования и терапии зависит от происхождения болезни. Обычно процесс диагностики включает анализы крови и исследование мокроты. Для лечения выписывают антигистаминные препараты и бронхолитики.
Атопия – это генетическая предрасположенность к аллергическим реакциям. Астма – воспаления дыхательных путей, которое носит хронический характер. Следовательно, атопическая форма астмы – это болезнь дыхательных путей, связанная с хронической или сезонной аллергией.
Симптоматика выражается во внезапной нехватке воздуха. Проявляется приступами, первыми признаками могут стать заложенность носа, ринит, кашель, чихание, зуд кожных покровов.
Для постановки точного диагноза необходимо сдать специальные пробы и анализы.
Развитие атопической астмы связано с иммунными процессами в организме человека. Иммунологическим механизмом атопической бронхиальной астмы является сенсибилизация, то есть развитие повышенной чувствительности к аллергенам.
Человек становится особенно восприимчив к некоторым веществам. При повторном попадании их в организм возникают аллергические реакции, вследствие которых развивается атопическая астма.
Это происходит из-за выброса в организме медиаторов воспаления – гистамина, цитокинов и лейкотриенов. Повышенная чувствительность бронхов к аллергену приводит к обструкции. При этом происходит их сужение, сокращение гладкомышечных волокон и выделение вязкого секрета. В связи с этим уменьшается вентиляция легких из-за ограниченного прохождения воздушного потока.
Таким образом, патогенез атопической бронхиальной астмы обусловлен:
- Проникновением в организм антигена.
- Синтезом иммуноглобулинов E и G4 и их закреплением на наружной поверхности клетки.
- Выделением медиаторов воспаления (цитокинов, лейкотриенов, хемокинов и др.)
- Развитием ранней и поздней астматической реакции.
Для неатопической бронхиальной астмы механизм развития немного другой. Сначала появляются нарушения в работе механизма защиты слизистой органов дыхания. После этого организм подвергается воздействию инфекции. В ответ он выделяет медиаторы воспаления.
Далее активируются ферменты и происходят изменения в работе нервных рецепторов. Заканчивается процесс нарушениями в работе вегетативной нервной системы. Таким образом, болезнь связана с функциональными нарушениями, а не действием аллергенов.
Так, бронхиальная астма имеет различные механизмы развития и патогенез. Но проявляет себя одинаково – приступами удушья.
В зависимости от вида аллергена, атопическую астму делят на несколько типов.
Грибковая – это астма, возбудителями которой являются различные виды грибков. Это могут быть грибы рода Candida, Aspergillums, Hormodendrum, Cladosporium, Alternaria и Penicilinum. В первых двух случаях болезнь обостряется с сентября по март, во вторых трех — с июля по сентябрь, а в последнем — круглогодично.
Количество грибков за счет размножения в дневное время суток увеличивается к вечеру. Именно в это время и ночью наблюдаются обострения. Ослабление болезни возможно в холодный период, но с наступлением тепла резко начинается обострение. Это также связано с увеличением численности колоний микроорганизмов.
Главное место развития грибка в доме – ванная комната. Необходимо обязательно следить за уровнем влажности в ней и сразу бороться с первыми признаками плесени.
Нутритивная астма является реакцией на различные пищевые продукты. Сопровождается обычно крапивницей, отеком слизистых, сухим кашлем, зудом в горле и ушах.
Чаще всего аллергия, приводящая к пищевой астме, возникает на следующие продукты:
Обычно приступ развивается в одно мгновение. Человек ощущает сильное затруднение дыхания. Но бывают ситуации, когда проходит более 4 часов до первых симптомов аллергии. Степень тяжести тоже разнится: от заложенности носа до удушья.
Особое внимание стоит уделить консервированной продукции. Дело в том, что консервы содержат большое количество салицилатов — химических веществ, которые в большом количестве могут вызвать аллергическую реакцию и стать причиной анафилактического шока. Салицилаты содержатся и в лекарствах. Они усугубляют пищевую аллергию, осложняя течение болезни лекарственной аллергией.
Астма пыльцевая – заболевание, вызванное пыльцой растений. Наиболее легкая форма астмы, которая предшествует слезотечение и ринит. Чаще всего бывает сезонной, но возможен и круглогодичный вариант болезни.
Приступы купируются с помощью антигистаминных лекарств быстрее, чем при других типах. Но это не значит, что при лечении болезни нужно ограничиться только этим. Обязательно необходимо посетить врача. Обычно в таких случаях применяются бронхорасширяющие препараты. Они, в свою очередь, действуют на специфические рецепторы дыхательных путей.
Болезнь обостряется с апреля по сентябрь, как раз в период цветения растений. Чувствительность организма повышена к пыльце березы, тополя, ольхи, амброзии и другой растительности. Круглогодично такая реакция может проявляться на орешник или подсолнух. В этом случае не рекомендуется употребление в пищу орехов и растительного масла.
Эпидермальная – астма, обостряющаяся при контакте с животными. В данном случае аллергическая реакция проявляется на их шерсть, частицы эпидермиса и слюну. Приступ начинается с чихания, заложенности носа, кашля и переходит в удушье. Может наблюдаться небольшое повышение температуры тела.
Такой тип болезни встречается реже других, примерно в 5-7 % случаев. Чаще ему подвержены люди, профессия которых связана с животными. Это могут быть животноводы, дрессировщики, работники приютов.
Дома такая аллергия встречается на котов, собак, хомяков, кроликов и попугаев. Примечательно, что птицы занимают второе место в этом списке после кошек. Астмой, спровоцированной птичьим пухом, страдают многие люди.
Главный фактор, способствующий развитию болезни, – наследственность. Если у человека в семье есть люди, страдающие атопической астмой, то, скорее всего, ему передастся аллергия на те же аллергены.
Особенно это касается пыльцевой, то есть сезонной, бронхиальной астмы. Аллергическая реакция на пыльцу, как правило, передается в каждом поколении. Но стоит заметить, что чаще по женской линии. В этом заключается главное отличие от эндогенной, то есть неатопической астмы.
Что касается, внешних причин, то такими могут стать экология, плесневый грибок в квартире, наличие аллергена в пище и в быту, прием лекарств без назначения врача. Приступы удушья могут спровоцировать:
- употребление сладкого, цитрусовых, орехов, молока и других аллергенных продуктов;
- лекарственные препараты;
- шерсть домашних любимцев;
- бытовая пыль;
- сигаретный дым;
- воздух, насыщенный газами промышленных производств;
- перепад температур и высокая влажность.
Поэтому у людей, проживающих в зоне холодного климата с высокой влажностью или в местности, застроенной заводами, риск возникновения атопической формы астмы в два раза выше, чем у других.
Легкое персистирующие течение – степень, при которой заболевание выражено слабо. Применение постоянной терапии не обязательно. Приступы удушья происходят около одного-двух раз в неделю. Они кратковременны, проходят самостоятельно, ухудшают качество жизни и требуют обращения к специалистам.
Средняя тяжесть – характерны ежедневные приступы и нарушение сна. Их необходимо купировать бронхолитиками – бронхорасширяющими препаратами, назначенными врачом.
Тяжелая форма заболевания характеризуется ежедневными приступами по несколько раз за день и ночь. Нормальная активная жизнь при такой форме становится невозможной. Течение болезни в таком случае должно быть под строгим контролем медиков.
Типичной особенностью атопической бронхиальной астмы является астматический статус — состояние, при котором происходит длительное удушье вплоть до потеря сознания. В таком случае при отсутствии быстрой и квалифицированной медицинской помощи возможен летальный исход.
Симптомы атопической бронхиальной астмы следующие:
- свист в груди;
- ощущение хрипов;
- чихание;
- зуд в горле;
- сухой кашель;
- одышка;
- боль и давящее чувство в груди;
- удушье;
- страх, возможна паническая атака.
Болезнь может проявляться в различных сочетаниях перечисленных симптомов.
Атопической астмой могут болеть и дети. Это связано с высокой вероятность передачи болезни от родителей. Часто заболевание у малышей путают с бронхитом.
Но опытные специалисты могут поставить правильный диагноз. Ребенку необходима консультация педиатра и врача-аллерголога. В начале болезни прослеживаются: затрудненное дыхание, кашель, шумы в грудной клетке.
Обычно атопическую бронхиальную астму диагностируют в возрасте 6-10 лет. Но есть случаи, когда заболеванию подвержены совсем маленькие дети. Тогда болезнь проявляется после года жизни. Если диагноз уже поставлен, то под рукой всегда должны быть препараты, купирующие приступы.
Комната ребенка регулярно должна проветриваться, как минимум несколько раз в день. В экстренных ситуациях, когда приступ не проходит с помощью бронхолитиков за 5 минут, обязательно вызывать скорую помощь.
Диагностикой бронхиальной астмы занимается терапевт. При подозрении на атопическую форму болезни следует незамедлительно записаться к аллергологу и пульмонологу. После этого врач, который занимается выявлением болезни, начинает выяснять, какой именно аллерген мог способствовать появлению атопической бронхиальной астмы.
Для этого он вводит инъекцию аллергена и наблюдает за развитием реакций организма, если симптомы астмы возникают, тогда подтверждается диагноз. Также для диагностирования болезни врачи используют такие виды лабораторных исследований:
- ингаляции с выявленными антигенами;
- кожные пробы;
- определение уровня иммуноглобулина.
Терапия при атопической астме зависит от степени ее тяжести. Легкая форма заболевания лечится бронхолитиками короткого действия непосредственно при приступах.
Способ применения может быть пероральным или ингаляционным. В случае тяжелого течения болезни на постоянной основе используются противовоспалительные препараты. Кроме того, проводится гормональное лечение кортикостероидами.
При астматическом статусе назначают оксигенотерапию, в крайних ситуациях применяется искусственная вентиляция легких, сильнодействующие анальгетики и введение в бронхи специального раствора для очистки от слизи.
Чтобы уменьшить в плазме количество иммунных клеток, чувствительных к воспалению, можно применять плазмаферез. Также для понижения уровня антигенов в крови применяют гемосорбцию. При заболевании показаны иммунокоррекция, лечебная физкультура и санитарно-курортное лечение.
Во время приступа экстренная помощь должна быть такой:
- попытаться убрать все возможные источники аллергической реакции;
- вызвать скорую помощь;
- обеспечить больному доступ к свежему воздуху;
- освободить верхнюю часть туловища от сдавливающей одежды;
- воспользоваться бронхорасширяющим препаратом, уточнив дозировку заранее.
Пациенту с таким недугом необходимо поддерживать здоровый образ жизни и заниматься спортом. Это поможет увеличить максимальный объем легких. В доме астматика должна постоянно проводиться влажная уборка, устраняющая бытовую пыль и шерсть животных.
В случае пищевой аллергии необходимо выбрать нужную диету и соблюдать ограничения в питании. Пациенту настоятельно рекомендуется отказаться от курения и выбирать экологически чистые места для жизни.
Четких инструкций по профилактике атопической бронхиальной астмы нет. В случае если болезнь никак не проявлялась, специалисты могут дать такие рекомендации: вести здоровый образ жизни, полностью отказаться от курения, регулярно убираться дома, своевременно лечить простудные заболевания и больше проводить времени на свежем воздухе.
Для больных астмой и для людей, находящихся в группе риска, меры профилактики будут гораздо строже:
- употреблять в пищу только гипоаллергенные продукты;
- отказаться от парфюмерии, освежителей воздуха и косметики;
- убрать все цветущие растения;
- осторожно относиться к резкой перемене климата;
- избегать чрезмерных физических нагрузок[М54] .
Все это поможет избежать атопической астмы.
источник