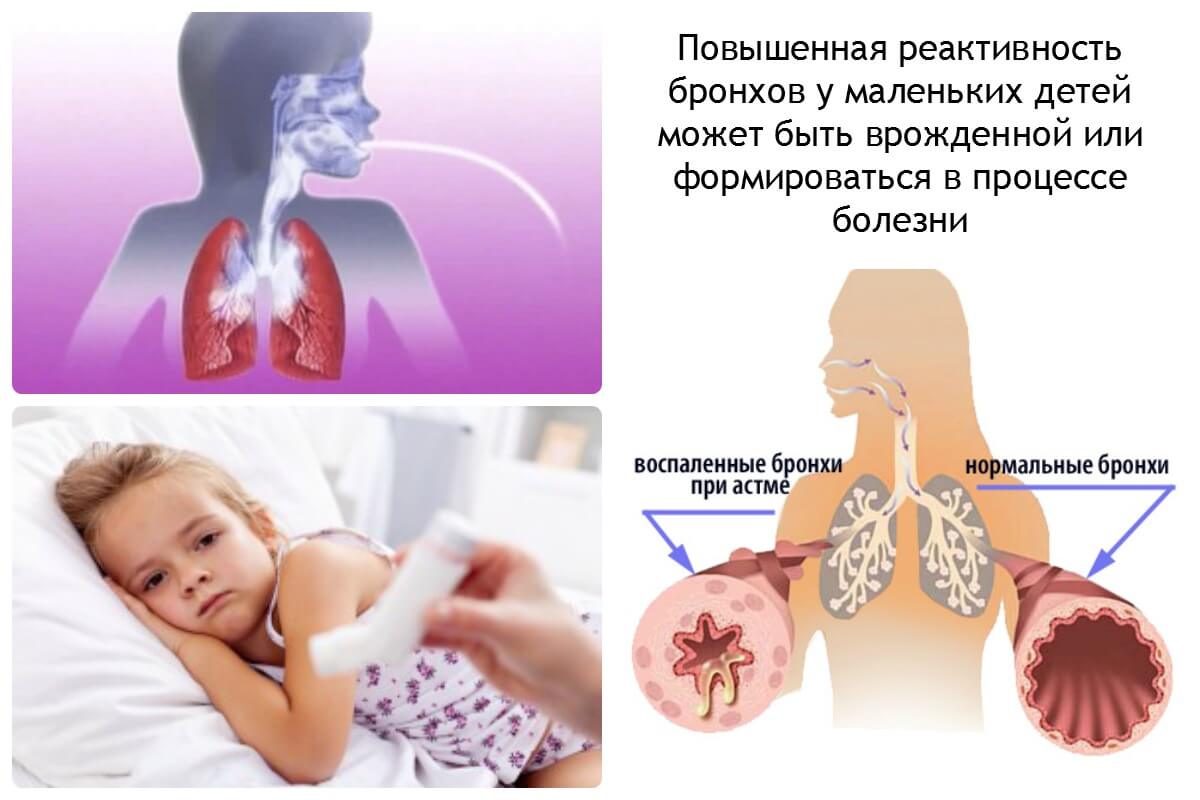
Такой диагноз ставится, когда под влиянием самых разных причин сужается просвет бронхов. По данным последних исследований, от этого недуга сейчас страдают около 5% детей. У детей приступы обычно возникают из-за избыточной реакции организма на вирусную инфекцию и аллергены.
При ОРВИ у грудных детей слизистая бронхов воспаляется и утолщается, из-за обилия слизи и без того тонкие бронхи сужаются, и малыш испытывает трудности при дыхании. Воздух из легких начинает выходить с хрипом и свистом. Подобное может повторяться один-два раза, но, когда ребенок повзрослеет и диаметр бронхов увеличится, он эту обструкцию перерастет. Подобные эпизоды останутся в прошлом.
У ребенка-аллергика астма развивается по такому же пути, только по мере взросления приступы бронхоспазма не уходят, а, наоборот, начинаются на фоне любой инфекции и в ответ на контакт с аллергеном.
Если у грудничка из-за пищевой аллергии, обычно на коровье молоко, на коже появляются красные пятна, речь идет об атопическом дерматите. Через один-два года пищевая аллергия проходит, но появляется реакция на пыль и пыльцу – аллергический ринит. Такой поворот событий может привести к приступам бронхоспазма, не связанным с ОРВИ. Иногда картина настолько типичная, что диагноз «бронхиальная астма» ставится даже грудничку.
Здесь большое значение имеет наследственность. Если оба родителя – аллергики, вероятность того, что ребенок унаследует аллергию и она может развиться в бронхиальную астму, возрастает. Важно также, как протекала беременность, был ли после рождения младенец на искусственной вентиляции легких, на каком сроке беременности он родился, была ли у малыша внутриутробная пневмония.
Родителям следует насторожиться, если ребенок часто болеет и у него без симптомов ОРВИ несколько раз повторяются эпизоды частого, шумного дыхания. В этом случае надо обратиться к педиатру, который при необходимости направит малыша на консультацию к аллергологу. Бывает, что с возрастом астма уходит, но ждать, что малыш ее перерастет, нельзя. Недуг должен находиться под медицинским контролем.
Доктор подробно расспросит родителей о наследственных заболеваниях, узнает, есть ли в семье аллергики и астматики, когда и как часто бывают приступы затрудненного дыхания у ребенка. Обязательно послушает легкие малыша при помощи фонендоскопа. Но спазм мелких бронхов таким образом зафиксировать не удастся. Потому детям старше 5 лет исследуют функцию внешнего дыхания. Ребенок трижды изо всех сил дышит в специальный аппарат. Затем ему дают вдохнуть бронхорасширяющее средство. Если показатели значительно улучшились, значит, есть скрытый бронхоспазм и можно подозревать астму. Чтобы определить виновника приступов, назначается исследование крови на аллергены или делаются кожные пробы. Обычно рекомендуется показать малыша лор-врачу. Осмотр у этого специалиста также поможет определить, что виновато – аллергены или вирусы.
Приступ астмы начинается с навязчивого сухого кашля. Ребенок жалуется на ощущение сдавленности в груди, его дыхание становится частым и шумным, часто сопровождается свистом. Появляется одышка. Малыш не может лежать и принимает вынужденную позу: садится, опираясь ладонями о край стула или кровати. Благодаря этому межреберные промежутки расширяются, объем легких увеличивается и астматику становится немного легче, но ненадолго.
Справиться с этими симптомами поможет препарат первой помощи, расширяющий бронхи. Его вдыхают в течение 5–7 минут через ингалятор-небулайзер. Прибор переводит лекарство из жидкого состояния в туман, и оно доходит до самых нижних отделов дыхательных путей – мелких бронхов.
Когда даже гормоны оказываются бессильными, ингаляции приходится делать чаще трех раз в день, надо вызывать скорую помощь. Врач введет лекарство уже внутривенно. В очень тяжелых случаях может потребоваться госпитализация.
Часто кажется, что приступ начинается неожиданно. Ничего подобного! У него всегда есть предвестники. Обзаведитесь пикфлуометром – прибором, с помощью которого можно определить объем выдоха. В течение трех месяцев утром и вечером трижды выдыхая в трубочку и выбирая лучший показатель, можно понять, какие значения характерны для вашего случая. Если они уменьшаются, обратитесь к врачу, чтобы понять причину. Поводом для визита к аллергологу является и большой разрыв между утренними и вечерними показателями. Чтобы исправить ситуацию, доктор назначит терапию – бронхорасширяющие препараты и при необходимости гормоны. Есть и комбинированные лекарства «2 в 1». Эффект длится 12 часов. Обычно приступ удается предупредить и заблокировать на дальних подступах. Дозы и периодичность приема постепенно могут уменьшаться. Сегодня очень часто ремиссия длится годами, и к помощи лекарств можно прибегать достаточно редко.
Более того, сегодняшний уровень развития аллергологии позволяет контролировать даже очень тяжелые формы бронхиальной астмы.
Снижается и частота обострений. Препараты имеют минимум побочных эффектов. Доза зависит от веса и возраста ребенка. Вводят такие лекарства всего лишь один-два раза в месяц. Гормональную терапию это не отменяет, но дозы гормонов постепенно уменьшаются.
Виновниками приступов астмы могут стать самые разные аллергены: домашняя пыль, пыльца растений, шерсть и эпителиальные клетки, которые находятся в моче или слюне животных, сухой корм для рыб, загрязняющие воздух вещества. Потому чем аскетичнее домашняя обстановка, тем лучше для астматика. Избавьтесь от ковров и тяжелых портьер, держите книги на закрытых полках, регулярно делайте влажную уборку. Обзаведитесь увлажнителями и очистителями воздуха в квартире.
Если среди аллергенов числится пыльца растений, примерно за две недели до начала цветения назначаются противоастматические препараты. Они бывают антигистаминными или антилейкотриеновыми (гистамины и лейкотриены участвуют в аллергической реакции). Таким образом можно предотвратить спазм бронхов. Современные лекарства пьют раз в день. Они не вызывают сонливости. Предупредить аллергический насморк помогают антигистаминные спреи, а конъюнктивит – глазные капли. Рекомендовать их должен только доктор, он же должен их и отменять. Обычно курс продолжается до тех пор, пока не закончится цветение.
источник
Передается ли астма по наследству? Этот вопрос интересует родителей, страдающих от этого заболевания на протяжении многих лет. Опасность возникновения бронхиальной астмы у малыша заставляет серьезно задуматься некоторые семейные пары.
Для ответа на этот вопрос следует знать причины развития астмы, пути передачи и профилактические меры для предупреждения астматических заболеваний.
Многочисленные исследования ученых выявили, что бронхиальная астма является наследственным заболеванием, однако ее огромное отличие от других форм заключается тем, что соблюдая определенные правила, возможно, ее предупреждение. Поэтому будущим родителям необходимо выяснить анамнез заболевания со стороны матери и отца, а также определить возможную аллергическую предрасположенность, так как очень часто аллергия провоцирует развитие бронхиальной астмы.
Причинами развития заболевания являются несколько совокупных факторов, то есть бронхиальная астма, по сути, мультифакторное заболевание.С каждым годом обнаруживаются множество новых причин возникновения бронхиальной астмы, однако наиболее вероятными факторами развития являются:
- как правило, заболевание может быть вызвано аллергенами (грибок, пыльца цветущих растений, насекомые и т.д.);
- острые и хронические инфекции;
- профессиональная деятельность, связанная с вредными веществами;
- никотиновая зависимость;
- неблагоприятная экология;
- неправильное питание.
- избыточная масса тела;
- длительное заболевание бронхитом;
- отягощенная наследственность;
- пол больного (наиболее тяжело протекает заболевание, когда оно передается по женской линии).
Однако не следует поддаваться панике при наследственной предрасположенности пациента. Для этого необходимо более подробно узнать о том, что такое генетическая предрасположенность.
В этом случае генетика обусловлена особенностями строения и повышенной чувствительности бронхов, а также реакцией иммунной и эндокринной системы на воздействие раздражителя. В нормальном состоянии человек обладает гладкой дыхательной мускулатурой, которая сокращается при раздражении, отвечая защитной реакцией в виде кашля. Он способствует избавлению от слизи из бронхов.
Существует определенное количество пациентов, которые обладают повышенной чувствительностью мускулатуры, выражаясь удушливым кашлем даже на незначительное раздражение (запах табака, духи и т.д.). Кроме того, могут передаваться по наследству иммунные реакции, провоцирующие аллергические приступы. Сочетание всех этих факторов, в свою очередь, приводит к развитию бронхиальной астмы.
Важно учитывать, что огромное значение имеет питание грудного ребенка. Малыши, которые находятся на искусственном вскармливании, намного чаще болеют бронхиальной астмой, чем дети, получающие грудное молоко. Взрослые пациенты тоже должны придерживаться диеты, предусматривающей повышенное содержание свежих фруктов и овощей, в которых присутствует большое количество клетчатки, способствующей хорошей работе пищеварительного тракта.
На ранней стадии заболевания достаточно выяснения причины развития бронхиальной астмы и максимально оградить пациента от возможных провокаторов симптоматики (нормализовать питание, сменить обстановку и т.д.). Однако при нарастании удушья необходимо срочное обращение за медицинской помощью.
- В последнее время медикаментозная терапия чаще всего использует ингаляционные методы лечения, когда лекарственное средство при помощи ингаляции проникает в легкие. Кроме того, достаточно распространено назначение противовоспалительных препаратов (Тайлед, Интал и т.д.) в ингаляционной форме;
- эти лекарственные средства называются ингаляционными адреномиметиками и направлены на нейтрализацию острого астматического приступа, сопровождающегося удушьем. Чаще всего такая методика используется при лечении детей, оказывая на них минимальное отрицательное воздействие;
- хорошую эффективность показали небулайзеры при использовании для лечения пациентов любого возраста. Эти аппараты предназначены для превращения лекарственной жидкости в пар при нагревании, который вдыхает пациент для снятия астматического приступа;
- лекарственные средства для небулайзеров абсолютно безопасны и, в отличие от остальных препаратов для лечения бронхиальной астмы, не оказывают побочного эффекта.
Одновременно с ингаляционными способами лечения активно используется иглотерапия, баротерапия и соляные комнаты.
Профилактические мероприятия по предотвращению наследственного возникновения бронхиальной астмы у детей, начинаются еще во время беременности будущей матери. Женщина должна придерживаться строгой диеты, избегая продуктов высокой аллергенности.
- Необходимо избавиться от вредных привычек и, особенно от курения в любой форме (пассивного и активного), так как даже вдыхание никотинового дыма может отрицательно сказаться на внутриутробном состоянии малыша. Доказано, что курение во время беременности в 90% случаев способно спровоцировать аллергическую симптоматику у новорожденного ребенка, что напрямую ведет к бронхиальной астме.
- Основной профилактической мерой от наследственной передачи заболевания ребенку является грудное вскармливание, особенно в первых 12 месяцев. В этот период времени происходит формирование иммунной системы ребенка и материнское молоко выполняет защитную функцию в организме малыша. Кроме того, необходимо своевременное проведение влажной уборки и проветриваний в помещении, где большую часть времени находится ребенок.
- В том случае, когда родители страдают бронхиальной астмой, важно защитить ребенка, убрав из комнаты все предметы, на которых может оседать пыль (ковры, мягкую мебель и т.д.). Кроме того, следует избегать возможных контактов с домашними животными, чтобы не спровоцировать аллергическую реакцию. Если есть опасение, что может возникнуть бронхиальная астма рекомендуется закалять ребенка по мере взросления.
- Благотворно влияет морской и лесной воздух, поэтому рекомендуется больше времени проводить на свежем воздухе и заниматься водными процедурами. Это позволит предотвратить возможного наследственного развития заболевания и связанных с этим тяжелых осложнений.
Несмотря на то, что бронхиальная астма представляет серьезную угрозу для современного общества, ученые утверждают, что это заболевание не способно передаваться наследственным путем. Передаваться может только предрасположенность к нему. При выполнении всех необходимых мероприятий существует возможность минимального риска астматических заболеваний.
источник
Передается ли действительно бронхиальная астма по наследству? Это довольно весомый вопрос, возникающий у родителей, которые долгое время страдают от симптомов заболевания и упорно занимаются их лечением. Ведь согласно медицинским исследованиям возникновение бронхиальной астмы напрямую связано с наследственностью. Однако в отличие от других наследственных патологий при соблюдении определенных правил жизни симптомы астмы можно предупредить.
С этой целью будущим родителям нужно точно определиться с причинами развития заболевания у матери и отца, а также определиться имеет ли место аллергическая предрасположенность, ведь именно из-за аллергии чаще всего развивается бронхиальная астма.
Краткое содержание статьи
Причиной возникновения заболевания является не наследственность, а совокупность факторов, что говорит о мультифакторности заболевания. С течением времени медицина выявляет новые причины провоцирующие возникновение бронхиальной астмы. Самыми распространенными факторами развития являются экзогенные и эндогенные.
К экзогенным или внешним факторам относят:
- присутствие триггеров (пыльца, грибковая плесень, пыль, пищевые продукты и прочее);
- наличие вирусов и бактерий;
- предрасположенность к патологии из-за работы с вредоносными веществами;
- плохая экология и курение;
- неправильное питание.
Эндогенными или внутренними факторами являются:
- избыточный вес;
- частое заболевание бронхитом;
- отягощенная генетическая предрасположенность;
- гендерный признак индивида (большая тяжесть заболевания характерна для способа его передачи по женской линии).
ВАЖНО! Если заболевание передается по женской линии, то можно ожидать, что его симптомы, течение и лечение будет намного тяжелей, чем у болезни, передавшейся по мужской линии.
Если мать или отец страдают от бронхиальной астмы, то наследственная предрасположенность к недугу становится высокой. Однако паниковать нет смысла, а необходимо детально изучить вопрос генетического фактора.
Немало времени у ученых заняло проведение высоко опытных анализов, чтобы определить основополагающую причину возникновения заболевания. Современной медициной доказано, что в запуске механизма развития симптомов и бронхиальной астмы как патологии в целом участвует множество причин, а также генов различных типов. Соответственно, выработка организмом высоких норм специфических соединений, которые способствуют развитию аллергии, имеет генетическую обусловленность. Также согласно наследственности передается высокая клеточная и тканевая возбудимость тракта дыхательной системы, что однозначно влечет развитие бронхиальной астмы. Кроме того, у многих больных астмой наблюдается нарушение механизма ответа иммунной системы либо формирование специфических веществ, которые являются причинами воспалительных процессов.
Исследования ряда семей, способствовали определению ряда хромосомных пластов, которые берут участие в образовании склонности к болезни. Однако стремление выявить отдельные гены-провокаторы бронхиальной астмы не прекращается из-за неоднозначных результатов медицинских исследований.
Кроме генов, которые определяют линию развития болезни, есть гены, которые способны ответить на вопрос, какое лечение будет актуальным при астме и сколько времени уйдет на устранение ее симптоматики. Изучение подобных генов позволяет подробнее изучить развитие заболевания и причины таких разных реакций индивида на терапию.
Последние исследования ведущего медицинского института в Башкирии выявили, что бронхиальная астма в основном передается по материнской линии. Однако мужскому полу ребенка присущ больший риск развития заболевания. Особенно это касается мальчиков до 15 лет. В этом возрастном промежутке они болеют астмой в 2 раза чаще девочек этого же возраста.
ВАЖНО! Чем ребенок становиться старше, тем менее заметны симптомы патологии и возрастные различия. У взрослых же людей заболевание чаще встречается у женщин.
Первое на что стоит обратить внимание, так это то, что у бронхиальной астмы нет отдельного кодирующего гена. А это говорит о том, что все исследования последних десятилетий, утверждающие, что патология передается по наследству, однозначно не актуальны. Так ребенок, родивший у матери и отца астматиков, может и не приобрести данный недуг.
Если у женщины во время вынашивания плода наблюдается бронхиальная астма с легким течением, то ребенок будет вне опасности, его развитие будет в пределах нормы, родится он в срок, а риск патологии будет не высоким.
Однако при тяжелом течении болезни не исключены роды до положенного срока или недобор новорожденным нужного веса. Клиническими случаями также определено, что у недоношенных младенцев дыхательный тракт защищен в меньшей степени, а значит, опасность развития бронхиальной патологии становится выше. Исполнение советов врача относительно первого года жизни ребенка (грудного вскармливания, введения прикорма, режима дня и прочее), а также максимальное устранение бытовых триггеров болезни помогут избежать ее возникновения.
Кроме того, во врачебной практике есть случаи, когда симптомы недуга у новорожденного являются лишь способом привлечения внимания родителей. В этом случае необходима дополнительная консультация психотерапевта.
При бронхиальной астме, как и при любой болезни, лучше осуществлять профилактику, нежели заниматься лечением запущенного недуга. Важным аспектом является устранение воздействия рисковых причин, ведь уменьшить влияние врожденных и внутренних факторов нет возможности.
Важным залогом предотвращения заболевания у ребенка является отказ беременной женщины от курения. Эта пагубная привычка не должна возобновляться и после рождения малыша, ведь вторая важная профилактическая мера – это грудное вскармливание.
Профилактические меры относительно бронхиальной патологии можно разделить на 3 группы:
- Устранение влияния бытовых аллергенов.
- Снижение воздействия внешних провокаторов.
- Минимизация влияния прочих факторов.
К первой группе мер можно отнести:
- регулярное проведение в доме влажной уборки и проветривание помещений;
- устранение тараканов и грибковой плесени;
- отказ родителей от курения;
- периодическая замена комплектующих у системы кондиционирования.
Ко второй группе способов профилактики можно отнести:
- недопущение проникновения растительной пыльцы в дом в период цветения растений;
- избежание физической перегрузки в прохладную пору года или при плохой экологии в регионе проживания;
- соблюдение меню, в котором нет аллергенных продуктов;
- осторожное использование медикаментов (аспирина и нестероидных противовоспалительных средств);
- своевременная противогриппозная вакцинация.
К третьей группе мер относят:
- своевременное лечение сопутствующих недугов;
- соблюдение норм веса;
- минимизация сильных эмоциональных проявлений.
ВАЖНО! Бронхиальная астма довольно распространенная патология в силу того, что очень часто человек не может избежать ее развития, потому что имеет наследственную предрасположенность к данной болезни.
Ведущие специалисты утверждают, что заболевание однозначно не передается наследственным путем. Передается только предрасположенность к нему, а это значит, что при соблюдении профилактических указаний и врачебных рекомендаций можно свести риск появления астмы к минимуму.
источник
Еще недавно считалось: вероятность, что у ребенка разовьется бронхиальная астма , составляет 50%, если болеет мама, и 70%, когда астматики оба родителя. Но специалисты Московского областного НИИ акушерства и гинекологии выяснили: даже с самой плохой наследственностью астмы можно избежать почти в 100% случаев. Главное – пока иммунитет ребенка не окреп, оберегать его от контакта с аллергенами и простуд.
Особенно внимательными родителям надо быть в критические периоды развития малыша в первый, третий, шестой и двенадцатый месяцы.
ПЯТЬ ЭТАПОВ
Первые дни. Иммунитет младенца желательно проверить еще в роддоме, а после выписки сразу поставить его на учет к иммунологу-аллергологу. Тот назначит специальные анализы. До года надо сделать такое исследование дважды – для контроля.
В комнате новорожденного не должно быть пыли или сырости, ковров, перьевых подушек, домашних животных, аквариума и растений, то есть любых возможных аллергенов. Держите поменьше мягких игрушек или стирайте их чаще.
Первый месяц. В это время мама может столкнуться с проблемой: из-за сниженного иммунитета у младенца активнее развиваются патогенные бактерии кишечника, а не полезные. Первый признак недомогания – колики. Если им не придавать значения – мол, все младенцы в это время много плачут – со временем на продукты жизнедеятельности вредных микроорганизмов начнет реагировать кожа. Лучше сделать бактериологический анализ кала и избавиться от патогенных микробов.
И постарайтесь кормить малыша грудным молоком хотя бы до 4–6 месяцев!
У каждого второго малыша, предрасположенного к астме, симптомы болезни появляются к 3 годам, а до 80% таких детей получают диагноз к школьному возрасту.
Третий месяц. Прививки тоже способны аллергизировать организм малыша, поэтому к ним надо готовиться: 3 дня – до и 3 дня – после давать ребенку антигистаминные препараты (их надо выбрать вместе с педиатром!). Будьте особенно внимательны с АКДС – вакциной против дифтерии, коклюша и столбняка. В первый год эту прививку делают 4 раза. Если младенец плохо себя чувствует, отложите вакцинацию до выздоровления.
Полгода . «Где мой суп?» – всем своим видом вопрошает малыш, и мама спешит накормить его всевозможными вкусностями. Не торопитесь! Любая аллергическая реакция увеличивает риск возникновения бронхиальной астмы на 20%. Аллергенами могут стать коровье молоко, рыба и морепродукты, мед, цитрусовые, шоколад, орехи, яйца, курица и даже помидоры. Поэтому вводите прикорм очень медленно, буквально по крошкам, и записывайте в специальный дневник, что и сколько нового вы дали малышу и как он отреагировал.
Кстати, аллергическая реакция – это не обязательно красные пятна и шелушение на коже. Ею может стать аллергический насморк, изменение стула и даже колебания настроения. Если реакция возникла, идите с дневником прикорма к аллергологу. Возможно, малышу придется сдать кровь на пищевые и бытовые аллергены. Узнав «врага» в лицо, безжалостно исключите его из жизни ребенка, чтобы дать иммунной системе окрепнуть.
Год. Примерно к этому времени большинство мам прекращают кормить грудью – и часто на малыша тут же впервые нападает простуда. Отнеситесь к ее лечению очень серьезно: недолеченные ОРЗ у детей с наследственной склонностью к астме нередко переходят в бронхиты, и позже такие дети попадают в категорию часто болеющих.
РАБОТА НАД ОШИБКАМИ
Вот типичные ошибки, которые допускают мамы, страдающие астмой.
Ошибка первая . Не готовятся к беременности или неправильно ведут себя во время нее.
Как правильно. При бронхиальной астме выше вероятность выкидыша, преждевременных родов, осложнений, поэтому к беременности надо обязательно готовиться, и начать с консультации пульмонолога. Он постарается укрепить легкие к будущей нагрузке, выпишет противоастматические средства. Тогда, возможно, не понадобится принимать их во время самой беременности либо дозировка будет меньше. Глюкокортикостероиды, снимающие воспаление в бронхах, лучше принимать через ингалятор, чтобы не навредить плоду, но отказываться от их приема нельзя.
До беременности надо избавиться от инфекций: хламидий, уреоплазмоза. И берегите себя от простуд!
Ошибка вторая. Вместо аллергенного коровьего молока ребенка переводят на козье или соевое.
Как правильно. На самом деле каждый пятый малыш с аллергией на коровье молоко не переносит и козье. Лучше заменить молоко специальной гипоаллергенной молочной смесью на основе гидролизированного белка. Соя тоже может стать аллергеном, и многие производители детского питания, зная об этом, отказались от ее добавления в овощные и мясные пюре. Внимательно читайте аннотации на баночках.
Мальчики болеют бронхиальной астмой почти вдвое чаще девочек.
Ошибка третья. Считают, что инфекции тренируют иммунитет, который со временем окрепнет и будет легче справляться с болезнями.
Как правильно . Для здорового ребенка это верно, но иммунная система потенциального астматика может не выдержать частых простуд. Нарушение иммунитета легко заподозрить, если малыш болеет чаще 4–6 раз в год, а каждое ОРВИ (особенно на фоне аллергии) тянется долго и заканчивается приемом антибиотиков. Надо обязательно обратиться к иммунологу и сделать анализы слюны, выделений из носа, а также исследование крови на иммунный статус. Они покажут, почему малыш так часто простужается.
Коррекция иммунитета, которую назначит врач (таблетки, свечи, капли или уколы), займет несколько месяцев; могут потребоваться и повторные курсы. Бассейн и дыхательная гимнастика очень полезны.
источник
Многих родителей, страдающих заболеваниями дыхательных путей, волнует вопрос о генетической предрасположенности детей к этим болезням. Многие не знают точно, передается астма по наследству или нет. Генетики предполагают, что есть высокая вероятность заболеть, если родитель страдает от хронического воспаления дыхательных путей.
Радует то, что с симптомами заболевания реально бороться. Но нужно быть осторожным, чтобы, например, обычная аллергия не переросла в астму. Если в семье есть аллергик или астматик, родителям стоит быть настороже и заботиться о здоровье своих детей.
Астма считается мультифакторным заболеванием. Это значит, что в ее развитии принимает участие много внешних и внутренних факторов. И в этом случае наследственность отходит на второй план.
Можно даже говорить о том, что астма по наследству не передается. По мере развития медицинской науки выявляются новые источники, которые влияют на развитие болезни. Среди них стоит выделить две основные группы:
- Внешние факторы прямого воздействия.
- Физиологическое состояние организма.
Первая группа — экзогенные факторы. К ним можно отнести провокаторы аллергической реакции. Это:
- плесневые грибы, различные продукты, пыльца растений, шерсть животных;
- бактерии и вирусы;
- вредная работа на опасных производствах, частый контакт с раздражающими веществами;
- экологическая ситуация;
- курение сигарет;
- инфекционные заболевания;
- неправильное питание.
Вторая группа — эндогенные факторы:
- ожирение разной степени тяжести;
- бронхит, который возникает чаще, чем несколько раз в год;
- наличие определенных заболеваний у матери или отца;
- гендерность. Если передача заболевания происходит на генетическом уровне, то чаще всего от матери.
Следует уточнить, что передача предрасположенности к астме со стороны женщин провоцирует более тяжелое течение заболевания. Если ген передал мужчина, то симптомы будут не такими яркими, а сама астма протекает намного легче.
Конечно, если родители страдают бронхиальной астмой, то велик риск ее появления у наследников. Но это не на 100%, потому как генетику спрогнозировать невозможно. Стоит отметить, что на развитие заболеваний дыхательных путей влияет излишняя гигиена.
Часто это происходит, пока ребенок маленький. Медики утверждают, что если мыть руки много раз в день, особенно антибактериальным мылом, нарушится естественная микрофлора. Иммунитету будет просто не с чем бороться. Для его хорошей работы нужны и болезнетворные бактерии, чтобы он активизировался.
При избыточной гигиене иммунитет начнет реагировать на любые поступающие в организм вещества и даст реакцию в виде аллергии. Многим известно, что те дети, которым дают больше самостоятельности, меньше подвержены бронхиальным заболеваниям.
Напротив, если соблюдать все меры предосторожности, постоянно мыть руки, то можно заболеть. Все хорошо в меру, о гигиене стоит беспокоиться, но растить ребенка в стерильных условиях неправильно.
Стоит сразу отметить, что сама астма не передается по наследству. А вот предрасположенность к ней переходит. Если родитель беспокоится, передается ли бронхиальная астма от родителей по наследству, то можно сказать, что на заболевание влияет не только генный фактор. Чтобы у ребенка проявились астматические симптомы, должно сойтись несколько условий:
- предрасположенность на генном уровне;
- наличие экзогенных факторов, которые оказывают воздействие на развитие бронхиальной астмы.
Чтобы понять, как гены родителей влияют на появление заболевания у детей, генетики постоянно проводят исследования, а также ведут статистический учет.
Несколько статистических данных:
- В 10% случаев дети абсолютно здоровых родителей, без признаков бронхиальной астмы, могут ею заболеть.
- Когда от недуга страдает мать или отец, болезнь может развиться в 20% случаев. Вероятность в 35% наблюдается, когда болеют оба родителя.
- Ситуация осложняется, если у родителей наблюдаются аллергические проявления, и к тому же один из них астматик. Целых 42% говорят о том, что ребенок может унаследовать болезнь.
- Когда от астмы страдают оба родителя, то в 75 случаях из 100 у детей может возникнуть астма. Болезнь заявляет о себе до семилетия ребенка.
Ученые нашли, какие гены отвечают за предрасположенность к развитию бронхиальной астмы. Их более 50. Находятся они в пятой и одиннадцатой хромосоме. Задача этих генов — вырабатывать специфические антитела.
Заболевание сложно выявить :
- Бронхиальная астма может развиться в разном возрасте. Больше вероятность того, что она проявится у детей до семи лет. Возникает также у взрослых, которые не реагировали на проявления аллергии, и она переросла в астму. Можно заболеть и в пожилом возрасте, если есть предрасположенность.
- Заболевание возникает на фоне внутренних факторов. Это может быть инфекционное заболевание, простуда, наличие лишнего веса, применение лекарственных препаратов.
- Так как реакции больных индивидуальны, то классифицировать признаки можно только приблизительно. Приступы у больных разных возрастных групп проходят по-разному, реакция организма на применяемые лекарственные препараты тоже отличается .
Стоит отметить, что проявления астматической болезни при наследственной предрасположенности можно предупредить. Для этого нужно соблюдать осторожность еще при внутриутробном развитии ребенка, а после его рождения принимать профилактические меры.
Беременность – это очень ответственное время. Каждая стадия важна для развития будущего ребенка. Например, во время эмбрионального развития закладываются зачатки будущего иммунитета.
Возможность бороться с различного рода вирусами, микробами, находится в прямой зависимости от того, какие гены в этом участвовали. Так как ДНК ребенка содержит гены отца и матери, то и проблемы он унаследует в равной степени.
Астма по наследству может передаться, если даже один из родителей болел. Эти гены уже будут в ДНК. Развитие заболевания зависит от того, сколько генов, перешедших от носителя, займут место в генной структуре эмбриона. Соответственно, чем больше количество, тем больше предрасположенность.
Родителям, конечно же, хочется знать, унаследовал ли новорожденный предрасположенность к астме. Если она есть, то у ребенка может возникнуть приступ удушья. Его появление могут спровоцировать следующие факторы:
- перевод с грудного молока на сухую смесь;
- начало прикорма;
- пыль в помещении;
- шерсть;
- цветочная пыльца.
Бывает, что астма никак не проявляет себя, вплоть до преклонного возраста человека. Это говорит о том, что хоть у него и была высокая вероятность заболеть, но при этом иммунитет был очень высоким. Поэтому болезнь долгое время себя никак не проявляла. Со временем защитная функция иммунитета ослабевает, и человек сталкивается с первым приступом астмы.
Обобщая, можно сказать, что, как и отец, мать может передать предрасположенность к заболеванию дыхательных путей. Но при этом развитие болезни можно приостановить, если соблюдать профилактические меры.
Будущие родители часто задают себе вопрос, может ли астма передаться по наследству от отца. Медициной установлено, что если болезнь идет по женской линии, то протекать у ребенка астма будет сложнее.
Генетики доказали, что отец также может передать предрасположенность к бронхиальной астме. Поэтому с определенной долей вероятности можно утверждать, что если будущий отец болен, то и ребенок попадает в группу риска. Примерно в 10% случаев виноват в развитии болезни отец.
Особенности проявления заболевания таковы:
- дети мужского пола болеют чаще, но симптомы бронхиальной астмы у них не сильно выражены;
- девочки могут болеть не так часто, но при этом астма будет тяжело протекать.
Если предрасположенность к бронхиальной астме передается со стороны матери, то автоматически повышается риск развития осложнений. Основные симптомы при этом состоянии:
- частые приступы нехватки воздуха;
- непрекращающийся кашель;
- повышенное выделение пота;
- нехватка кислорода.
Что характерно, если папа болеет астмой, то велика вероятность, что и ребенок заболеет. А вот уже родившегося ребенка заразить отец не может. Когда у отца бронхиальная астма, а у матери она отсутствует, такое сочетание порождает высокую степень сопротивляемости.
Врачами установлено, что передается предрасположенность к возникновению астмы, а не само заболевание. Поэтому, астма – это результат воздействия наследственных и внешних факторов.
Когда болеет один из родителей, то риск передачи генов заболевания ребенку очень велик. Хоть на возникновение бронхиальной астмы и влияет наследственность, но болезнь поддается корректировке, если принимать меры профилактики.
Самое первое, что могут сделать родители ребенка, — это расспросить ближайших родственников о наличии аллергических проявлений. Между бронхиальной астмой и обычной аллергией есть прямая связь. Из-за реакции на пыльцу у отца начинается насморк.
В будущем у его ребенка может появиться экзема. Если не заниматься ее лечением, то велика вероятность развития бронхиальной астмы на фоне кожной болезни. Вот так простая аллергическая реакция на цветочную пыль запускает генетический механизм развития болезни дыхательных путей.
Астма не всегда проявляется в детском возрасте. Можно спокойно прожить более половины жизни, а потом столкнуться с этим недугом. Объясняется это тем, что у человека был высокий иммунитет, а внешние факторы не имели на него влияния.
Некоторые матери подвержены приступам бронхиальной астмы во время беременности. Если они быстро проходят и их можно купировать, то опасности для ребенка нет. С ним все будет в порядке, родится он в срок, с низким риском развития патологий.
Но не всегда астма протекает легко. Если приступы тяжелые, то это состояние скажется на ребенке. Возникает большой риск преждевременных родов, ребенок может родиться с недостаточным весом . Врачи предупреждают о том, что за такими детьми нужно следить внимательнее. Вследствие того что дыхательные пути не защищены в должной степени, риск развития болезней более высокий.
Развитие астматических проявлений реально избежать, если:
- кормить ребенка грудью хотя бы один год;
- правильно вводить прикорм;
- соблюдать режим сна и питания;
- исключить внешние факторы, провоцирующие болезнь (бытовая пыль, пыльца, шерсть).
Для того чтобы болезнь не получила развития, следует принимать профилактические меры. Это гораздо легче, чем лечить бронхиальную астму. Для родителей важно заняться устранением экзогенных причин, ведь на эндогенные повлиять никак нельзя.
Если женщина раньше курила, то в период беременности сигареты должны исчезнуть из ее жизни. Курение — это один из усугубляющих факторов, который влияет на развитие заболевания дыхательных путей. Родив ребенка, к вредной привычке возвращаться не нужно, потому что предстоит грудное вскармливание.
От него нельзя отказываться ни в коем случае. С молоком матери ребенок получает антитела, способствующие развитию иммунитета . К тому же грудное вскармливание является хорошей профилактической мерой.
Нельзя недооценивать влияние на развитие болезни внешних факторов, потому что, хоть передается астма на генном уровне, но провоцируют ее развитие экзогенные факторы.
Условно существует три вида факторов:
- бытовые аллергены;
- воздействие окружающей среды;
- прочие факторы.
Для устранения провокаторов первого вида должны соблюдаться следующие рекомендации:
- В течение дня несколько раз следует проветривать комнаты, делать влажную уборку.
- Вытравить насекомых, в первую очередь тараканов.
- Побороть плесень.
- Родителям нужно отказаться от сигарет.
- Своевременно менять и чистить фильтры в кондиционерах.
- Не допускать контакт с цветочной пыльцой.
- Избегать физического переутомления в холодное время года.
- С осторожностью применять лекарственные препараты, содержащие аспирин.
- Проходить ежегодную вакцинацию от гриппа.
- Вовремя лечить сопутствующие болезни.
- Следить за весом.
- Избегать стрессов.
Если бронхиальная астма уже проявилась, задача родителей — следить за интенсивностью приступов. Нельзя допускать, чтобы острые приступы были частым явлением. Когда предрасположенность к заболеванию передается от мамы, приступы удушья случаются чаще. Чтобы снизить их проявление, следует соблюдать правила профилактики:
- В идеале вся семья должна придерживаться принципов правильного питания. На примере родителей ребенок должен видеть, что отсутствие вредных привычек – это норма.
- Нужно регулярно заниматься физическими упражнениями, а также освоить дыхательную гимнастику.
- Лекарственные препараты принимать только по рекомендации врача. Самолечение может негативно сказаться на состоянии больного.
- Не стоит приобретать продукты, в которых содержаться консерванты.
- Инфекции усугубляют протекание болезни, поэтому их надо быстро лечить.
- Каждые полгода или год следует проходить медосмотр.
- По возможности отказаться от домашних животных.
- После вирусного заболевания следует оградить ребенка от общения с другими детьми и взрослыми. Это временная мера, пока не восстановится иммунитет.
- Полезно закаляться с помощью холодной воды. Эта процедура благотворно влияет на иммунитет.
- Нужно исключить из рациона ребенка копчености, газировку, цитрусы, чересчур острые блюда.
Бронхиальная астма – это болезнь дыхательных путей, которая передается по наследству. Точнее сказать, передается предрасположенность к ней.
Ученые выявили гены, которые за это отвечают. Если носителем гена является женщина, то у ребенка бронхиальная астма может протекать довольно тяжело. У девочек зафиксированы более острые приступы, а у мальчиков они происходят чаще.
Если оба родителя являются астматиками, то им нужно очень пристально следить за развитием своего ребенка. У него болезнь может проявиться до семи лет.
Чтобы облегчить жизнь ребенка, родителям следует принимать профилактические меры. Гораздо легче предупредить развитие заболевания, чем лечить его.
источник
Сегодня при пробуждении это было одной из первых мыслей — написать об этом. 1. Астма — как она появилась. В возрасте 2.5 лет мой малыш начал посещать садик и посыпались как из рога изобилия все болезни — из вируса в вирус, от кашля в сопли, и так длилось месяцами. Наверное, так бывает у многих. В один момент врач прописала антибиотики, но почему-то не сказала о том, что после них надо обязательно восстановить микрофлору желудка, чтобы не подорвать окончательно здоровье. Не.
У ребенка с 11 месяцев (сейчас 2 и 4) рецедивирующий обструктивный бронхит. 2 врача уже с уверенностью обозначили диагноз — бронхиальная астма. При этом болеем мы летом и осенью, обструкции появляются, когда ребенок заболевает. Зимой и весной ребенок не болеет. Были у лучших пульмонологов Москвы. Проверили все возможные инфекции, нашли рефлюкс в ЖКТ. Но он, видимо не существенный, тк клинических проявлений нет. Все сводится к тому, что астма из-за аллергии и видимо не только пищевой. Сдавали панели разные на 80.
Девочки, всем доброго вечера! Расскажите, кто чем спасался от астмы во время беременности.У меня неделю назад начался трахеит, ну и как всем Б.мне назначили только один сироп проспан,хотя я терапевта предупреждала,что при таком состоянии я обычно принимаю антибиотики (знаю,что сейчас нельзя) ,и просила более адекватного лечения. В итоге результат не заставил себя ждать. Обострилась астма,да очень сильно, что даже сил нет ребёнка покормить,отдышка сильная,грудная клетка безумно болит. Пульмонолог назначила Симбикорт доза 80/4,5 (детская) не о чем. Не помогает. Делала ингаляции.
Болеем в общем с начала ноября, дочке 3,3 года, то орви, то аденоиды 3 степени, то потом кашель неподходящий месяц, потом дня три вроде все прошло, ни кашля ничего, и тут вдруг по ночам исключительно начались приступы сухого кашля, пошли сразу к пульмонологу и та-это астма так начинается, типа нам недалеко до неё, потом дней пять по ночам так покашляла и все перешло во влажный очень хорошо откашливающийся кашель и днем и ночью, и вот уже дня три такой. Теперь.
Вопрос к мамам с детками,которым поставлен такой диагноз. Бронхиальную астму с аллергическим компонентом нам поставили в январе.Назначили лечение,беродуал плюс пульмикорт,затем монтелукаст на 3 месяца. И всё бы ничего,лечение вроде помогает и приступов удушья нет.НО!Как только я отменяю ему пульмикорт(постепенно,снижаю дозировку)начинается всё снова,ну две недели максисмум здоровым ходит и ОРВИ,с приступами сухого кашля,особенно по ночам. Вот теперь что,всегда на пульмикорте сидеть будем?Или может лечение не правильное. Кто лечился им,что можете сказать?
сынульке 2,2 , поставили бронхиальную астму 4 месяца назад.не переносит молоко яйца тыкву сахар морковь. а молочная каша каждое утро в саду,да другие блюда не все можно . а у него одышка начинается при попадании аллергена в организм. девочки,у кого детки молоко не переносят, как вы живете? на работу ходите?существуют ли сады гиппоаллергннные .
Всем привет! У нас такая проблема. Иногда сын (2.5) при беге качинает кашлять.обычно не сильно и не долго. Чвть покашляет и дальше бежать.
У дочки сыпь на лице и покраснение попы (в местах соприкосновения с калом и мочей) на пшеницу, манку, картофельный крахмал. От винограда, дыни — закладывает нос и начинается сухой кашель, напоминающий бронхит. У папы аллергия (бронхиальная астма в легкой форме) у бабушки со стороны отца — поллиноз. Ребенку всего годик, аллергия с начала прикорма (с 6 мес) — ринит, кашель, сыпь. Ввели в год картофель — атопический дерматит на попе, от винограда кашель и ринит от пшеницы, то есть печенье.
Нам 5 .все это время у сына после бега начинается кашель.думала норма,пересыхант в горле .но прочитав в инете про то ,что это признак астмы -реву. Неужели?кто сталкивался?
ДД. Всем привет!Ситуация такая, ребенок здоров, активен, поведение хорошее) Лезут 2 верхних моляра, (слюноотделение повешенное), периодически кашляет. А именно ночью (один, реже два раза за всю ночь) но бывает что довольно сильно, и если вдруг начинает истерить, слезы ручьем, орет, и может опять таки закашляться. Все бы ничего но это уже довольно долго продолжается. У мужа уже проскакивают мысли — вдруг астма? =( Что посоветуете? Я так понимаю нужно идти к аллергологу? Т.к. были у педиатра с этим вопросом пару.
Здравствуйте девочки!Очень нужна ваша помощь у меня сезонная аллергия и на ее фоне астма,которая начинается в начале мая.В связи с этим вынуждена принимать лекарства не совместимые с гв.Моей дочке сейчас 6.5 месяцев мы кушаем все фрукты и овощи пьем соки и кампотики,едим кашки,но есть проблема-ночные кормления они до 5 раз за ночь бывают и обязательно нужна грудь перед сном.Как мне плавно завершить гв к маю не травмируя дочку она очень зависима именно от сосания самой груди(соску сосет под настроение)И чем.
неделю назад у дочки появился кашель влажный .2 дня кашель обычный на 3 начался сильный кашель ночью кашлела так сильно что начала блевать. ((( это были выходные. в понедельник мы с дочкой пошли к врачу ее послушали посмотрели горло не много красное. выписали пить бромгексин тату верде в горлышко. + ко всему этому у нее аллергия . в пятницу пошли на повторный прием кашель был такой же но менее мокрый еще и понос начался от этого бромгексина. отменили начали пить.
ДД, кто в теме, расскажите пожалуйста, как и при каких обстоятельствах вам официально поставили диагноз «бронхиальная астма?» Дело в том, что у моего сына неоднократно были аллергические проявления, когда он жаловался, что у него будто все внутри чешется, а затем он начинал подкашливать и посвистывать, но всякий раз я давала антигистамин и пока неотложка до нас ехала, то все проходило. Врачи только констатировали жесткое дыхание и не более. До 5 лет бронхиты были, но чаще болел лакунарными ангинами ( это.
Девочки, очень нужен совет. Месяц назад вся семья слегла из-за энтеровируса, у нас с дочерью после него было осложнение в виде кашель. Дочь изредка подкашливает и идет на поправку, а вот меня мучает кашель, при чем какой-то странный: при пробуждении и иногда в течении дня нчинает саднить в горле и позывы к кашлю, при кашле начинаю задыхаться, как будто дыхание перекрывает полностью и пытаюсь вздохнуть, получается только мелкими вдохами и очень хрипло, а затем происходит, пардон, сильная отрыжка воздухом. И.
У мужа аллергия и астма. Заметили, как ложится спать начинает задыхаться (аллергия на любую пыль, бельевых клещей). Что я только не делала, поменяли одеяло, подушки, регулярно их на улицу выношу сил нет каждый день убираться. все вылизываю, а он все равно задыхается. Если выпьет на ночь таблеточку-все отлично, но так же не может всю жизнь продолжаться? В общем, пришла к выводу -дело либо в диване либо в подушке/одеяле. Склоняюсь больше к дивану. Так вот какой диван посоветует и белье? Кожзам или кожу.
Столетиями кормящие матери использовали пажитник для увеличения количества своего молока. Хотя не существует научных исследований, доказывающих эффективность пажитника, считается, что он содержит предшественники гормонов, которые усиливают выработку молока. Некоторые исследователи думают, что он усиливает лактацию, поскольку грудь представляет собой видоизмененную потовую железу, а известно, что пажитник усиливает потоотделение. В США пажитник фигурирует как растительное лекарственное средство, которое «в целом считается безопасным». Однако, как и у любого лекарства и травы, у него есть побочные эффекты, которые могут проявиться у некоторых женщин.
Девочки вопрос к мамочкам ,которые решили категорически бросить детский сад из-за замкнутой цепочки болезней ребёнка.как вы приняли это решение? Похоже мне нужен пинок от кого то.я часто месяцами сижу с ним дома,и все со здоровьем хорошо у ребенка,потом я устаю с ним сидеть дома и вывожу его в сад-через 3 дня он снова болен.У нас астма-любое переохлаждение заканчивается абструкцией и отдышкой и сильными препаратами.но посидев дома месяца 2-3 начинаю грузиться,что ему не хватает общения.и он вроде от меня устает 24.
Короче говоря, выяснилось, что наши бронхиты связаны (отчасти так точно) с употреблением киндер шоколада и киндер сюрпризов. У Анютки ни разу не было явных признаков аллергии ( кожных высыпаний, слезоточивости и аллергического насморка) Не было диатеза в грудничковом периоде ( я если честно даже до конца не знаю что это такое). Тут мне повезло, хвала небесам, ттт, не сглазить. Но зато я отдувалась, леча вечные бронхиты ( раньше и месяца не проходило,как начинался новый бронхит) и иногда пневмонии. Естественно, сдавалась.
Совсем уже замучилась, и пожаловаться некому, никто меня не понимает Жуткая пищевая аллергия, на оооочень многие продукты. А я же беременная, мне нужно хорошо питаться, у меня вообще паника! Начиналось все так: Последний год была аллергия на декоративную косметику, но не ярко выраженная. А в январе началась пищевая, и, такое ощущение, что на все подряд. На Новый год переболела простудой (а может и гриппом), терапевт назначала антибиотики (спиромицин), при беременности их принимать можно. И я вот думаю, что после этого.
Девочки, может кто сталкивался. Ситуация такая, заболели орви.
источник
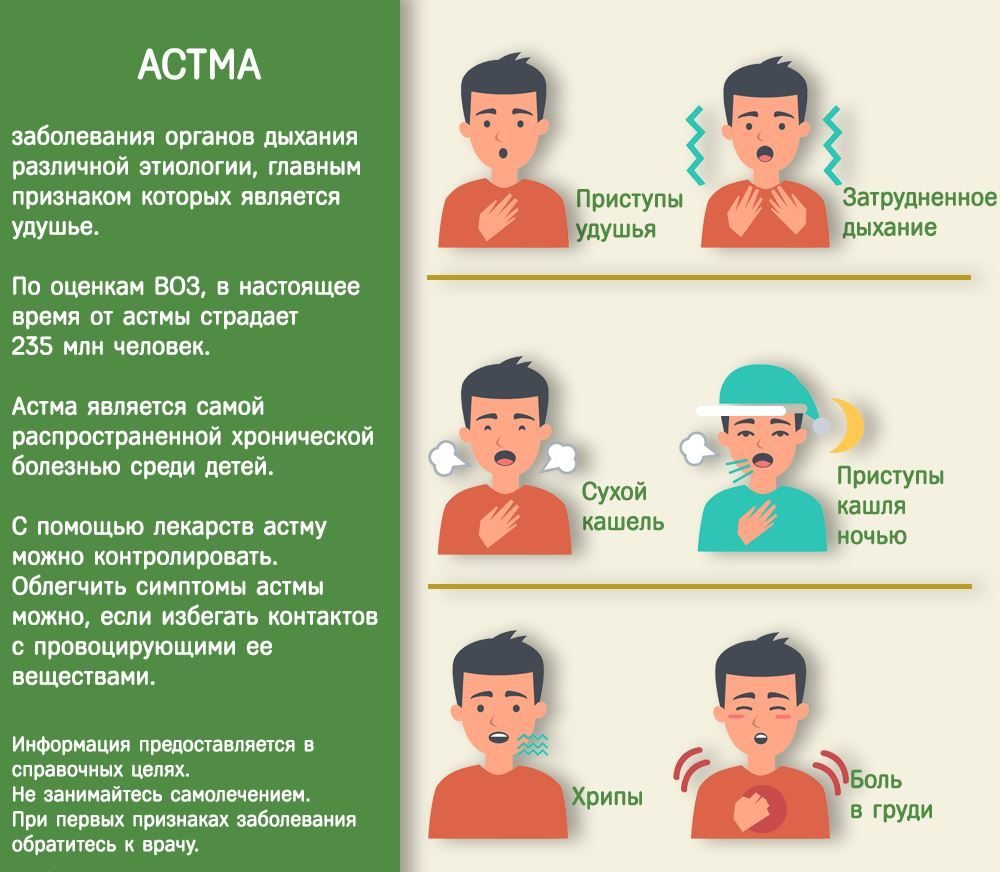
Вполне возможно, ваш «хронический бронхит», аллергия или частые простуды — это и есть астма. Просто еще не диагностированная. Вообще в мире, по данным ВОЗ, астмой страдает 235 миллионов человек. То есть примерно 5% населения земного шара.
Отечественная система здравоохранения (особенно в «бесплатной» своей части) до сих пор работает так, чтобы не портить статистику. И поэтому официальный диагноз «бронхиальная астма» получают примерно двое из десяти действительно болеющих. Пока вы однажды не упадете с приступом удушья, участковый терапевт будет лечить вас от бронхита. Почему-то многие врачи свято убеждены: если нет удушья, значит, нет и астмы.
Антон Родионов, к.м.н, доцент кафедры факультетской терапии №1 Первого МГМУ им. Сеченова, автор книги «Лекарства: как выбрать нужный и безопасный препарат» объясняет, почему бессмысленно лечиться «от бронхита» по 6 месяцев в году.
Как заподозрить астму у себя
Многие полагают, что бронхиальная астма — это болезнь, которая обязательно проявляется приступами удушья. Это очень досадное заблуждение. Самый частый симптом астмы — это хронический сухой или малопродуктивный кашель, который возникает чаще ночью или после контакта с аллергеном.
Давайте перечислим признаки, которые встречаются у пациентов с бронхиальной астмой. Чем больше таких признаков, тем выше вероятность, что у вас именно астма, а не что-нибудь еще:
- У вас отягощенная наследственность — кто-то из родных аллергик или страдает астмой.
- У вас аллергия — все равно на что и все равно в какой форме (кожная сыпь от апельсинов или насморк от книг).
- У всех кашель при простуде проходит за неделю, а вы после каждого ОРВИ кашляете месяц и больше, причем ни антибиотики, ни отхаркивающие препараты не помогают.
- Вы просыпаетесь по ночам из-за сухого кашля или просто из-за того, что душно.
- Физическая нагрузка или выход на мороз вызывают приступы кашля или затруднение дыхания. Возможно, речь идет о холодовой астме или астме физического усилия.
Если вы узнали себя по этому описанию, обратитесь к врачу для обследования. Для обследования, а не просто «послушать»!
Признаны два метода диагностики: спирометрия (исследование функции внешнего дыхания) и выявление маркеров аллергии — эозинофилов — в мокроте. Но и эти исследования интерпретировать не так уж просто.
Если сделать спирометрию в момент обострения, то прибор покажет сужение бронхов (бронхиальную обструкцию), затем надо вдохнуть бронхорасширяющий препарат через ингалятор и повторить исследование через 20-30 минут. Если проходимость бронхов увеличилась, значит, можно ставить диагноз астмы.
Спирометрия без бронхорасширяющих препаратов большого смысла не имеет. Как, собственно, и измерение вне приступа или обострения болезни. Если у вас, например, ухудшения возникают по ночам, а днем вам дышится хорошо, то спирометрия ничего не покажет. Надо бы повторить исследование в другой ситуации, провести «провокационную пробу» (в России ее практически не делают) или ориентироваться на другие критерии.
Выявление в мокроте эозинофилов — это очень важный диагностический критерий. Но если нет мокроты, то и анализ невозможен.
Тогда остается еще один хороший аргумент для постановки диагноза — пробное лечение бронхорасширяющим препаратом. Врач может порекомендовать пациенту ингаляции бронходилататоров (сальбутамол, фенотерол) в момент затруднения дыхания или приступа кашля. Если помогает, то диагноз астмы становится весьма вероятным.
Астма физического усилия — особая ситуация. Тут диагноз просто подтверждается: делается эргоспирометрия — оценка функции внешнего дыхания (ФВД) под физической нагрузкой.
источник
Итак, в первых двух частях (https://www.stranamam.ru/article/3475576/) мы с вами выясняли причины и механизмы развития астмы, как она проявляется, и как определяется ее тяжесть, необходимо обсудить вопросы лечения астмы, как помогать малышу, что делать и не делать.
Как же родители помогают при приступах.
Приступ возник у ребенка впервые, родителям необходимо не рисковать и вызвать скорую помощь, медики помогут быстро и эффективно, страх, истерика и паника мамочек и отцов не лучшая помощь ребенку. Пока медики будут ехать к вам на помощь, срочно раскрывайте окна и обеспечивайте ребенку приток свежего воздуха, необходимо взять себя в руки и всеми силами успокаивать не друг друга, а ребенка. Разговаривайте с ним спокойно, подбодрите, нужно мелкими порциями давать ребенку пить, каждые десять минут по паре ложек воды, это разжижает мокроту и помогает им проще откашливать.
Даже если ребенка при кашле вырвало, это не повод прекращать его поить водой, это будет полезным для облегчения приступов. Можно давать не только водичку, но и компотик из яблок и сухофруктов, свежий некрепкий чаек, минеральную воду, выпустив газ вилкой. Это важно для того, чтоб проводить профилактику обезвоживания, так как малыш очень часто дышит и теряет много жидкости, а кроме того – питье разжижает вязкую мокроту.
Чтобы своевременно замечать начало приступов, необходимо научиться считать частоту дыхательных движений, для этого необходимо знать нормальное количеством дыханий – вне приступных периодов подсчитайте, сколько раз в минуту во сне дышит ребенок, либо в спокойном состоянии сосчитайте количество дыханий за пятнадцать секунд, и умножайте результаты на четыре. Тогда это будет основной или базовой частотой дыхательных движений. Если вам сложно делать это визуально, можно сделать все гораздо проще – положите ребенку руку на грудь, сколько раз она поднимется – это и будет количество вдохов малыша за минуту. Зачем это нужно? По увеличению частоты дыхания и его тяжести можно оценивать степень тяжести приступов, помогает ли ребенку терапия, и нет ли утяжеления приступов. Во время приступа по частоте дыхания отслеживают, как помогают лекарства, и проходит ли приступ. По мере формирования влажного кашля и снижения его частоты, урежения дыхания и его углубления, считается, что приступы идут на убыль.
Чтобы точнее знать, как определяются частота дыхания нормы, привожу нормальное количество дыхательных движений в разные возрастные периоды:
— новорожденные дышат около 40-60 раз в минуту,
— до годика дети дышат от 35 до 50 раз в минуту,
— дети с года до трех лет дети дышат от 30 до 35 раз,
— с четырех до семи лет они дышат от 24 до 30 раз,
— после семи лет они дышат от 16 до 24 раз.
Для опытных астматиков.
Многие из родителей, чьи дети страдают от астмы давно, знают и другие способы определения, насколько тяжелый приступ случился, и насколько будет выражена обструкция в бронхах, этот метод является определением пиковой или максимальной скорости на выдохе при помощи специального прибора, друга астматика – это пикфлуометр. Это очень небольшая трубочка-прибор, он имеет вид прямоугольника или цилиндра с особой шкалой, на ней есть подвижная стрелка, которая указывает пиковую или максимальную скорость выдоха.
Она тем меньше, чем сильнее обструкция бронхов. В прибор необходимо дуть как можно сильнее, как сможет. И прибор может показать по степени уменьшения пиковой скорости выдоха в сравнении с нормальным у ребенка, степень тяжести приступа астмы по международным классификациям. При приступах из-за сужения бронхов пиковая скорость выдоха снижается. Важно контролировать пиковую скорость выдоха во время обострений и по нему корректируется лечение и наблюдается динамика. Но до примерно пяти лет пикфлуометрия детям недоступна – они не могут правильно дышать в прибор.
Если приступы уже не первые, аллергологи обычно уже назначили детям препараты базовой терапии и препараты для снятия приступов. Тогда при возникновении приступа необходимо применить все назначенные лекарства. Нельзя отказываться от обычных методов вспомогательной терапии – это питье воды, определение частоты дыхания и наблюдения за динамикой приступа. Если за пару часов ребенку не становится легче, стоит позвонить врачу для консультации или отправиться в стационар.
Немедленно необходим вызов скорой и госпитализация в больницу при резком усилении одышки, появлении бледности, цианоза, резкого возникновения слабости или ее усилении, при чрезмерном возбуждении ребенка. Особенно опасным будет появление подобной симптоматики у малышей первых трех лет жизни, у них приступы могут развиваться очень быстро, сильно утяжеляются и могут нарушать работу легких, сердечнососудистой системы и головного мозга.
Запрещено ставить во время приступа ребенку горчичников, нельзя делать растираний кожи с различного рода веществами – водкой, спиртом, уксусом или одеколоном. Запрещено давать ребенку мед или травяные настойки и чай, они могут сработать как аллергены и триггеры – усилить приступы.
Что делать после того, как приступ прошел?
По окончании приступа дети могут чувствовать себя по-разному, многие малыши чувствуют себя как обычно, играют, занимаются обычными делами, и ничем не выдают приступа накануне, а некоторым необходим еще период реабилитации. У них может сохраняться кашель с мокротой, при сильных эмоциях или нагрузках, беге или криках кашель может резко усиливаться. После приступа стоило бы немного ограничивать активность ребенка – меньше бегать, играть в активные игры, сильно не переживать и не нервничать.
Если у ребенка нет лихорадки, можно прогуляться с ним в парке, вдалеке от других детей, но не должно быть на улице сильного ветра, мороза или жары. Если же малыш аллергик с выявлением аллергии на пыльцу, тогда ему лучше посидеть дома в периоды астмы и цветения трав и цветов. С ним можно погулять только после дождя, когда пыльцу прибивает к земле и концентрация аллергенов снижается.
После того, как приступы прошли, необходимо помогать малышу откашливаться при помощи дренажного массажа – нужно постукивать ребром ладони или кулаком по области грудной клетки, за счет вибрации происходит облегчение отхождения мокроты, и бронхи легче очищаются. Полезно делать специальный лечебный массаж, которому маму обучает аллерголог в поликлинике или в больнице, его проводят курсами, дважды в год даже без обострений проводят курсы специального массажа и общеукрепляющего лечения.
Успех в борьбе с бронхиальной астмой у детей будут зависеть от многих факторов, особенно многое тут будет зависеть от его мамы и папы, так как астма это даже не болезнь, это своеобразный образ жизни, правильное ведение астмы может приводить к течению почти без обострений. Тогда можно полноценно жить и вести обычный образ жизни. Родителям важно знать и о диагностике астмы – что и как проводят доктора.
Как диагностируют бронхиальную астму ребенку?
Всегда важно максимально точно устанавливать диагноз или с точностью снять это заболевание, поэтому, зачастую для точного обследования и диагностики ребенка кладут в специальный диагностический центр или отделение аллергологии, если же нет таких возможностей, можно проводить амбулаторное исследование – это будет долго и только под контролем аллерголога. Очень важно и участие родителей в диагностических мероприятиях – детальный расспрос родителей малыша могут очень много дать сведений для опытного врача. Они сообщают до половины необходимой для постановки диагноза информации.
Врач подробно расспросит о течении беременности, и не нужно говорить, что все было хорошо, важно детально рассказать о беременности и всех ее осложнениях. На проявления астмы у ребенка могут влиять токсикозы, осложнения, болезни при беременности, соблюдение диеты. Немалую информацию дает период родов и гипоксия малыша, его первые семь дней жизни. Многие из детей, получавших в этот период антибиотики, могут стать в последствие астматиками. Врач расспросит и о прививках с реакциями на них, о приеме медикаментов.
Важно будет определить и тип питания ребенка, грудничок ли это или ребенок на искусственном питании. К сожалению, статистически доказано, что среди детей на смесях астматиков достоверно больше. Это обусловлено аллергией на белок коровьего молока. Кроме этого, важным является выявление аллергии на продукты прикорма, лекарства или шерсть животных, бытовую химию и прочие вещества. А параллельно с этим врач расспросит вас о вашей семье, нет ли среди вас аллергиков, астматиков и людей с проблемами иммунной системы.
Теперь необходимо будет собрать анамнез заболевания – врач изучит карточку ребенка, все его болезни и их течение. Врач будет вас расспрашивать вас о каждом эпизоде болезней дыхательной системы, протекают ли они с приступами, что помогает из лекарств, есть ли лихорадка и одышка. Врачу будет интересно, отмечается ли сезонное обострение болезни, что могло спровоцировать обострения, на что мог реагировать ребенок – прогулки в парке по сорным травам, общение с животными, физические нагрузки, эмоции.
Отметьте врачу, чем вы купировали приступы, какие эффекты были от медикаментов, применялись ли противоаллергические средства, это поможет в определении и уточнении диагноза. Необходимо сделать себе ксерокопии всех обследований и карточки из диагностического центра и поликлиники, чтоб у всех врачей была полная история болезни вашего малыша. Если вы ранее сдавали какие-либо анализы и думаете, что они пригодятся, возьмите их на приемы к врачу. Заранее запишите на листке всю информацию, что вы хотели бы сообщить врачу, и что бы хотели у него спросить.
источник