
Специалисты отмечают основные виды, при которых и возникает астматическое состояние. К ним относится:
-
Бронхиальная астма. У пациента хронически поражаются слизистые бронхов, развивается гиперчувствительность при вдыхании аллергенов-веществ. Чаще всего возникает приступ удушья. Отличается от бронхита тем, что на происхождение приступа не влияет инфекция. Развитие болезни определяется генетической предрасположенностью. При бронхиальной астме затруднён вдох или выдох.
- Лекарственный вид. Болезнь развивается в виде побочного действия на принимаемые препараты. Лекарство, воздействуя на бронхи, приводит к аллергической реакции и спазму бронхов.
- Сердечный вид возникает в процессе отёка лёгочной ткани. Это говорит о сердечной недостаточности. При этом снижается сократительная функция миокарда и повышается давление в лёгких.
Точной причины установить не удаётся. Специалисты провели исследования и доказали огромное влияние внешней среды и генетических факторов. Причинами астматического приступа, симптомов, приводящих к риску возникновения болезни, определяют следующие показатели:
-
Наличие в доме животных, пыли, плесени.
- Приём препаратов, которые вызывают спазм бронхов.
- Нахождение рядом с курильщиками.
- Экология.
- Вирусная инфекция.
- Долгое нахождение в грязной комнате.
- Эмоциональные перегрузки.
- Погодные условия.
- Наследственность.
Появление одного или нескольких факторов должно насторожить. При возникновении удушья следует обязательно обратитьтся за медицинской помощью.
Различают несколько разновидностей астмы: сердечную, бронхиальную или лекарственную. При возникновении астматического приступа следует обратить внимание на симптомы, они укажут на характер проявления болезни в дальнейшем. В зависимости от типа отличаются признаки проявления заболевания, самые распространённые — кашель и затрудненное дыхание.
Аллергическая астма отличается свистом, болью в груди. Чаще всего они проявляются при контакте с аллергенами. Сердечный вид отличается тем, что признаки возникают во сне. Становится трудно дышать, в положении лежа. Для облегчения состояния нужно принять полусидячую позу. Когда возникает приступ астмы, симптомы проявляются в виде отёков и затруднённого дыхания. Сильные физические нагрузки приводят к тому, что кожа вокруг губ становится синей, начинается одышка, увеличивается живот.
Предвестники бронхиальной астмы:
- Сильный сухой кашель.
- Появляется одышка с выделением обильной мокроты.
- Грудная клетка сдавливается, в ней ощущается тяжесть.
- Повышается температура.
Особенностью является резкое начало и окончание приступа. Иногда приступ может длиться всю ночь. Важно вовремя распознать болезнь и обратиться к специалисту, чтобы получить полноценное лечение.
Главный признак любого вида астмы — приступ, поэтому близкие люди должны знать, как его распознать и что необходимо делать в первые минуты после его начала. Отмечают, что пациент ставит ноги на ширине плеч, упирается о край стула или кровати. Пытается быстро вдохнуть и медленно выдохнуть. При этом налицо свисты, бывает синюшный оттенок кожи.
Важно придерживаться такого алгоритма действий:
-
Обязательно использовать ингалятор.
- Избавить от аллергена, который вызывает приступ.
- Открыть окна или вывести человека на свежий воздух.
- Посадить на стул, чтобы лучше отходила мокрота.
- Расстегнуть одежду, чтобы она не сдавливала грудную клетку.
Разрешается дать успокоительное в виде валерианы или корвалола. Не получится быстро справиться с приступом при отсутствии в аптечке аэрозоля с бронхорасширяющиями свойствами. Следует обязательно обратиться к врачу. Если состояние тяжёлое, рекомендуется не затягивать и вызвать скорую помощь.
Так как полное излечение пациента невозможно, на протяжении всей жизни необходимо придерживаться правил и рекомендаций специалистов. Своевременное лечение позволяет проводить профилактику рецидивов, предотвращать приступы.
Врач назначит:
- Противовоспалительные средства.
- Антигистаминные препараты.
- Бронхолитики для улучшения воздушной проходимости.
Рекомендуют несколько раз в неделю делать дыхательную гимнастику, чтобы избавиться от острого воспаления бронхов. Можно воспользоваться народной медициной, но только с разрешения врачей.
Если не заниматься лечением, то возникают осложнения:
- Пневмония.
- Дыхательная недостаточность.
- Эмфизема.
- Хронический бронхит.
- Гипотония.
- Инфаркт.
- Аритмия.

Чтобы предотвратить обострение, нужно регулярно проводить влажную уборку в помещении проживания. Необходимо избавиться от аллергенов, вовремя обращаться к врачу, если возникает респираторное заболевание. Не рекомендуется заводить домашних животных, если выявлена аллергическая реакция на шерсть. Лекарственные препараты принимать строго по назначению врача.
Лечение больных бронхиальной астмой — это обязательный процесс, который необходимо проводить на протяжении всей жизни. При соблюдении всех правил прогноз благоприятный независимо от стадии болезни.
источник
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Медики подразделяют причины приступов удушья на три группы. Это удушье, возникшее в результате:
- заболевания горла, бронхов, легких, сердца и т.д;
- аллергии (анафилактический шок, отек легких, гортани и т.д.);
- травматическое удушье (наличие инородного тела в дыхательных путях, асфиксия новорожденных).
Иногда удушье бывает кратковременным. Провоцировать такие приступы может сильная физическая нагрузка, сильный поток холодного воздуха, курение и т.д. Обычно такие приступы проходят самостоятельно, не вызывая в дальнейшем рецидива. Самые распространенные заболевания, вызывающие приступы удушья:
- бронхиальная астма, имеющая инфекционную или аллергическую форму;
- сердечная астма;
- обструкция бронхов;
- пневмоторакс;
- инфаркт миокарда;
- доброкачественные и злокачественные опухоли дыхательных путей;
- болезни психического характера.
Причиной удушья может быть отравление ядохимикатами, передозировка наркотиками и вдыхание химических паров, вредных для организма.

Приступ удушья при бронхиальной астме вызывает обструкция (непроходимость респираторного тракта) дыхательной системы организма. Нарушение может провоцировать:
- сильный отек или воспаление слизистой оболочки бронхов;
- резкий спазм гладких мышц горла;
- тромбоэмболия мелких бронхов вязким секретом, что вызывает легочную недостаточность и кислородное голодание.
Появление нежелательных, сдавливающих ощущений, а также внезапные выделения из носа являются сигналом приближения приступа.
При бронхиальной астме приступ удушья возникает внезапно и протекает достаточно беспокойно. Появляется одышка, хрипы, сопровождаемые свистом, сухой кашель, лицо покрывается холодным потом, в некоторых случаях бывает повышение температуры. Дыхание становиться тяжелым, особенно при выдохе.
Тяжелое затрудненное дыхание наступает параллельно с мучительным чувством тяжести в области грудной клетки, которая в период приступа находится в состоянии вдоха (инспирации). Диафрагма грудной клетки расположена низко, дыхание совершается за счет межреберных мышц. Сильно напряжены мышцы брюшного пресса, грудные, грудино-ключичные мышцы. Чтобы вытолкнуть воздух из груди больной часто ищет удобное для него положение, опирается на спинку стула, стену, стол и т.д., наклоняется, присаживается. В этом случае он инстинктивно задействует посторонние мышцы, которые помогают облегчить дыхание. Самое удобное положение – сесть на стул лицом к спинке, то есть «верхом». Чтобы сильнее упереться в спинку стула, под грудь нужно положить подушку.
Кризисное состояние больного при бронхиальной астме с приступами удушья, может сопровождаться тяжелыми осложнениями бронхов, сердца и даже стать причиной развития комы. Поэтому, во время тяжелого приступа следует обязательно вызывать скорую помощь. Возможно, потребуется госпитализация.

Причиной одышки является сужение гладких мышц бронхов, вследствие чего уменьшается просвет дыхательных путей, а скопившаяся мокрота в бронхах значительно затрудняет дыхательный процесс.
Приступ удушья при бронхите тесно связан с одышкой, которая присутствует у больных практически на всех этапах заболевания. Особенно опасна одышка при затрудненном вдохе и выдохе, ощущается острая нехватка воздуха, появляется приступ удушья.
Согласно медицинской статистике приступы удушья возникают при хронической форме бронхита, в периоде обострения заболевания и ремиссии, а также при гнойном бронхите, когда в процессе заболевания происходит закупорка бронхов гнойными массами. Одышка с приступами удушья может возникать в любое время суток, но чаще всего начинается утром, и только после длительного кашля и отхаркивания мокроты приступ снижается.
Хронический бронхит с приступами удушья – заболевание всех курильщиков, при котором осложнения начинаются с легкого кашля, после чего происходит отек бронхов, сужение и спазм сосудов.
У детей одышка с приступами удушья наблюдается намного чаще, чем у взрослых. В результате скопления незначительного количества мокроты у ребенка практически сразу происходит нарушение дыхания. Такие симптомы наблюдаются при обструктивном бронхите, бронхоспазме и бронхообструкции. Чем меньше возраст ребенка, тем опаснее одышка, которая может вызвать приступ удушья.

Сердечные приступы удушья вызывают гипостаз (застой) крови в правом желудочке и левом предсердии, в результате чего нарушается циркуляция потока крови в организме. Более того, застой крови оказывает давление на альвеолы легких, появляется тяжесть в груди, одышка, учащается сердцебиение, вследствие чего возникает приступ удушья. Такое состояние в медицине называют «сердечная астма» – результат острой сердечной недостаточности, хотя самостоятельного диагноза с таким названием не существует.
Состояние сердечной недостаточности может возникать из-за нарушения кровообращения, вызванного повышенными физическими нагрузками, увеличением объема циркулирующей крови, во время беременности.
Клиническая картина во время приступа удушья при сердечной недостаточности похожа на приступ бронхиальной астмы. Хотя причины возникновения болезни разные, но характерное отличие можно определить лишь по выделенной мокроте. Поставить правильный диагноз может только электрокардиограмма, на которой будут отражены изменения, характерные для сердечной недостаточности.
Появление приступа удушья при сердечной недостаточности может быть в результате:
- заболеваний, таких как стенокардия, инфаркт миокарда, пороки сердца, кардиосклероз и др.;
- повышенного артериального давления;
- эмоционального перенапряжения;
- физической нагрузки;
- чрезмерного употребления пищи и жидкости.
Чаще всего приступы удушья возникают ночью. Человек просыпается от ощущения удушья. Он истерически начинает «хватать» воздух ртом, лицо при этом приобретает синеватый оттенок и покрывается холодным потом. Дыхание становится жестким, клокочущим. Прослушиваются легкие хрипы, крепитация звуков (специфические хрустящие звуки). Больной не может откашляться. Приступ сухого кашля сопровождается пенистой мокротой розоватого оттенка. Это может быть сигналом образования отека в легких, что является достаточно грозным симптомом. Артериальное давление может меняться в большую и меньшую сторону, что в свою очередь усложняет течение приступа удушья.
Приступ удушья при сердечной недостаточности может продолжаться от нескольких минут до нескольких часов, особенно если он вызван инфарктом миокарда.
Прогноз состояния больного зависит от тяжести приступа и основного заболевания, а также от оказанной первой помощи. Часто состояние удушья приводит к летальному исходу.

Симптомы ларингита начинают себя проявлять ненавязчивым першением, ощущением сухости, покалыванием в горле, сухим кашлем и внезапной потерей голоса, иногда возникают приступы удушья. Наблюдается отек голосовых связок и горла.
Ларингит – это воспалительный процесс в гортани, который провоцируется напряжением голосовых связок, химическими или физическими раздражителями или инфекцией. Ларингит бывает острый и хронический. Острый ларингит является последствием заболеваний, таких как скарлатина, грипп, коклюш, ОРВИ и т.д. При хроническом ларингите происходит воспаление слизистой оболочки горла, мышц гортани и подслизистой ткани. Хронический ларингит возникает в результате частых острых ларингитов.

Приступ удушья при вегето-сосудистой дистонии (ВСД) являются одним из симптомов заболевания, возникающие вследствие нарушений сердечно-сосудистой системы, эмоционального напряжения, панической атаки, и т.д. Вегето-сосудистая дистония (ВСД) не является нозологической формой заболевания, но совместно с другими факторами она способствует развитию патологических состояний. Так, например, при ВСД у больных наблюдаются учащенное дыхание, одышка, которые заканчиваются приступом удушья.
Это связано с нарушениями работы дыхательной системы и сердца. Приступы удушья при ВСД возникают во время или после:
- стрессовых ситуаций;
- эмоциональных перегрузок;
- тяжелых физических нагрузок.
Приступ удушья при ВСД начинается с внезапной одышки, иногда ощущается ком в горле и резкий спазм. Появляется ощущение нехватки воздуха, после чего становится тяжело дышать. В некоторой степени приступ удушья при ВСД сходен с состоянием больного при бронхиальной астме. Далее у больного учащается сердцебиение, появляется головокружение, чувство тревоги, возникает паника, что может вызвать обморок. Больной стремиться выйти на свежий воздух или открыть окно.
При обследовании бронхи и легкие оказываются в норме.

Появляться приступи удушья при раке легких могут на любой стадии заболевания. Основными симптомами являются:
- сухой кашель, иногда сопровождающийся свистом;
- внезапная одышка при ходьбе, во время разговора;
- кровохарканье;
- сильная боль в груди.
В процессе развития опухоли возникает ателектаз легкого. Основной причиной удушья при раке легких является недостаточное количество воздуха в легких из-за поражения легочной ткани раковыми клетками, в результате чего происходит инфильтрация легкого опухолевым инфильтратом (накопление в тканях легкого клеточного детрита с примесью крови и лимфы). У больного начинается одышка, прогрессирующая приступ удушья. Такое состояние для больного мучительное, его невозможно облегчить. В результате может быть летальный исход.

Трахеит характеризуется приступами мучительного кашля, который активизируется ночью или под утро. Типичной особенностью заболевания является отхождение мокроты при кашле, во время которого ощущается сильная боль в грудной клетке. Причиной внезапного кашля может быть глубокий вдох свежего воздуха, смех или плач, одышка и т.д. Заболевание возникает из-за инфекционного (бактериальная или вирусная этиология) или аллергического воспаления слизистой оболочки трахеи. В большинстве случаев болезнь имеет длительный цикл лечения с последующими обострениями, переходящими в хроническую форму заболевания.

Все виды цитрусовых полезны для организма. В некоторых случаях эти душистые и ароматные плоды могут вызвать негативные последствия, такие как проявление пищевой аллергии.
Обычно симптомы аллергии на цитрусовые проявляются сразу после употребления плодов в пищу. Иногда цитрусовые вызывают приступы удушья, анафилактический шок и ангионевротический отёк (отек Квинке). Аллергический отек слизистой оболочки может вызвать резкий лающий кашель, тяжелое затрудненное дыхание, приступ удушья. Параллельно может быть рвота и резкая боль в животе. В таких случаях необходимо немедленно доставить больного в медицинское учреждение для оказания экстренной помощи.
В некоторых случаях причиной аллергии становятся химические консерванты, которыми обрабатывают плоды для лучшего их хранения.
Когда человек плачет, он вдыхает больше воздуха, который попадает через дыхательные пути в легкие. Происходит спазм мышечных тканей, окружающих дыхательные пути. Просвет в бронхах становится меньше, человеку становится тяжело дышать, происходит приступ удушья чаще всего экспираторного характера.

Удушье – это предельная степень одышки, тягостное чувство острого недостатка кислорода. Бывает, что приступ настигает человека ночью, когда он спит.
источник
Бронхиальная астма (БА) — хроническое воспаление дыхательных путей, которое проявляется повторяющимися и обратимыми приступами бронхоконстрикции (сужением бронхов).
Бронхиальная обструкция (бронхоспазм), в свою очередь, приводит к появлению (тяжело выдохнуть), (которые часто слышны на расстоянии), . Эти симптомы чаще всего проявляются ночью или рано утром.
В основном, развитие болезни связано с (наследственно обусловленная атопия и гиперреактивность бронхов).
Под атопией понимают склонность (предрасположенность) человека к заболеванию. Т.е. у определенных индивидуумов генетически запрограммирована избыточная выработка Ig Е (антитела, участвующие в аллергических реакциях) в ответ на действие аллергенов. Эти Ig Е запускают цепь биохимических процессов, которые и приводят к спазму бронхов и усилению продукции слизи в бронхах (мокроты).
А гиперреактивность бронхов означает, что они очень чувствительны к действию любых раздражителей (которые у обычных людей не вызывают никакой реакции) и эта чувствительность проявляется бронхоспазмом.
Для того чтобы реализовались запрограммированные генетические дефекты, необходимо воздействие , т.е. аллергенов (пыльца, пищевые продукты, лекарства, пыль и т.п.);
Помочь в формировании приступа БА могут (наличие вирусной или бактериальной инфекции; изменение климата (влажности) и температуры, стрессовые воздействия и физическая нагрузка, механические или химические раздражители (производственная пыль, дым, пары).
Т.е. для развития приступа необходимы (повышенная чувствительность бронхов и атопия) + воздействие (того, что запустит приступ): аллергены, раздражение слизистой бронхов холодным воздухом или пылью, курение, инфекции дыхательных путей, физическая нагрузка, эмоциональный стресс.
Из этого ясно, что сами по себе триггеры не могут вызвать развитие астмы, если изначально нет болезни, т.е. нет генетических факторов.
- Неинфекционные аллергены:
- Лекарства (антибиотики — чаще пенициллины и тетрациклины; НПВС; аспирин; b2 — адреноблокаторы (пропранолол);
- Бытовые аллергены (домашняя пыль, пыльца растений, шерсть животных, плесень и грибок, парфюмерные и косметические изделия, бытовая химия);
- Пищевые продукты (многие ароматизаторы, красители и консерванты; пряности, яйца, рыба, молоко, орехи, злаки, фрукты и ягоды, шоколад и какао, морепродукты).
аллергенные продукты
классификация овощей по степени аллергенности
фрукты в зависимости от степени аллергенности
Инфекции дыхательных путей.
Вирусы и бактерии нарушают защитную функцию слизистой бронхов, вызывают воспалительный процесс, что облегчает доступ аллергенов.
- Производственная пыль ( металлическая, силикатная, древесная и т.п.);
- Дым (сигаретный и производственный) и пары раздражающих веществ (кислот, щелочей);
- ГЭРБ;
В итоге, под влиянием внутренних и внешних факторов, развивается БРОНХОСПАЗМ, ГИПЕРСЕКРЕЦИЯ СЛИЗИ (мокрота) и ОТЕК СЛИЗИСТОЙ БРОНХОВ. Клинически это все проявляется приступом удушья.
Удушье возникает в ответ на действие аллергенов, при вдыхании холодного воздуха, во время физической нагрузки и т. п. Также для БА характерно наличие ночных приступов (ближе к утру).
Непосредственно перед самим приступом (за минуты или часы) могут появиться так называемые предвестники приступа, а именно:
- может появиться заложенность носа, чихание или зуд около носа;
- першение в горле, единичные покашливания или длительный, сухой кашель;
- могут чесаться глаза (раздражение, резь в глазах).
Однако периода предвестников может и не быть.
Непосредственно сам приступ начинается с внезапного удушья (тяжело выдохнуть весь воздух), чувства тяжести в грудной клетке. С одышкой также появляется изнуряющий сухой кашель. При этом, больной вынужден принять определенную позу: он сидит и упирается во что-нибудь руками (в колени или кровать). 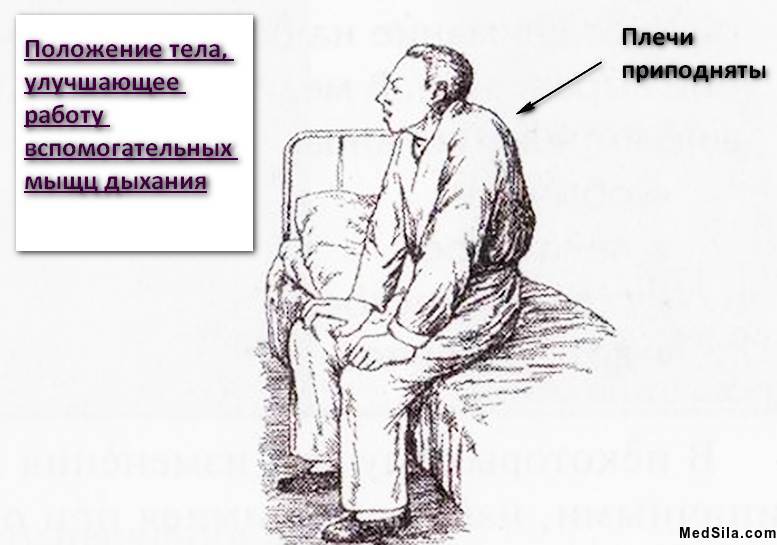
В этот период больной почти ничего не может сказать, вдох у него быстрый и резкий, а выдох медленный и трудный. Лицо может стать припухшим, багровым. При тяжелом приступе может и посинеть (особенно губы и носогубный треугольник). Человек в период приступа будет испуган и значительно напряжен.
Характерным для приступа БА будет наличие сухих свистящих хрипов, которые можно услышать невооруженным ухом (окружающие слышат свист на расстоянии). Ввиду сильного напряжения дыхательной системы, повышается артериальное давление и учащается пульс (тахикардия).
После того, как человеку станет легче дышать, у него появится вязкая мокрота (кашель станет продуктивным) .
Вне приступа люди, страдающие бронхиальной астмой, чувствуют себя вполне здоровыми и при обследовании врачи могут не найти никаких признаков, свидетельствующих о наличие заболевания. Только если болезнь прогрессирует и приступы учащаются, становятся тяжелее, тогда астма осложняется хронической легочной недостаточностью и эмфиземой легких, а вскоре подключается и сердечная недостаточность.
- : когда сами приступы кратковременные и возникают реже 1 раза за неделю. Ночные приступы повторяются не более 2 раз за месяц и общее состояние пациента вне приступа не нарушено;
- : удушье возникает чаще 1 раза за неделю, но не каждый день. Ночные приступы более 2 раз в месяц. Может нарушаться физическая активность и нормальный сон;
- : приступы удушья каждый день. Ночные эпизоды более 1 раза в неделю. Изменяются показатели дыхательной функции (функция внешнего дыхания — ФВД);
- : помимо ежедневных дневных приступов, подключаются постоянные ночные симптомы. Значительно снижается физическая активность и ФВД.
Отдельно выделяют такое состояние, как АСТМАТИЧЕСКИЙ СТАТУС. Это тяжелое, неотложное состояние, характеризующееся формированием стойкого, интенсивного и длительного бронхообструктивного синдрома, продолжающегося > 2-3 ч. Статус не купируется подобранной терапией и проявляется выраженными нарушениями ФВД и, как следствие, газового состава крови (уменьшается концентрация кислорода в крови), приводящими к формированию острой дыхательной недостаточности (большой риск смертельного исхода).
В первую очередь важен анамнез жизни. Т.е. наличие характерных для приступа бронхиальной астмы симптомов + связь этих приступов с вышеназванными внешними факторами натолкнет врача на постановку диагноза. Однако перед выставлением диагноза вам придется пройти некоторые лабораторные и инструментальные методы исследования:
- ОАК: если приступы астмы связаны с аллергической реакцией, то в общем анализе крови будут повышены эозинофилы;
- Мокрота: придется сдать мокроту, в которой лаборанты обнаружат специфические элементы, характерные для мокроты от больного бронхиальной астмой (спирали Куршмана, кристаллы Шарко-Лейдена, тельца Креолы, эозинофилы). Но актуален этот анализ только во время приступа;
- Рентген легких: только во время приступа возможно обнаружить эмфизему (повышенную воздушность легких). Вне приступа изменений не будет (постоянная эмфизема с переходом в пневмосклероз появляется только при длительном и тяжелом течении заболевания);
- ФВД (спирография): в межприступный период, как правило, все показатели в норме (за исключением тяжелого течения, когда все показатели ФВД снижены). Изменения врач обнаружит только при бронхоспазме. Поэтому врачи используют методики, которые вызывают бронхоспазм (нагрузочные тесты, тесты с гистамином). И если, после прохождения тестов, показатели ФВД снизились, значит, у пациента имеется приходящая бронхоконстрикция. После этого пациенту дают возможность использовать ингалятор, который расширяет бронхи. Затем опять определяют показатели ФВД, которые должны значительно возрасти за счет приема ингаляционных лекарств;
- Пикфлуометрия: измеряют пиковую скорость вдоха, которая помогает выявить обструкцию бронхов на ранних этапах и определяет обратимость этой обструкции. С помощью пикфлоуметра можно оценить тяжесть бронхиальной астмы и эффективность подобранного лечения;
- Пробы на аллергены (скарификационные пробы) – они определяют наличие аллергической реакции на различные аллергены.
Схема лечения зависит от степени тяжести заболевания и проводится по четырем ступеням. В лечении используют : ингаляционные и/или системные глюкокортикостероиды , ингаляционные b2-агонисты короткого и длительного действия, ингаляционные М-холиноблокаторы, эуфиллин.
Помимо базисной терапии назначается дыхательная гимнастика, массажи, постуральный дренаж, иглорефлексотерапия, спелеотерапия.
Необходимо также оградить больного от возможных аллергенов (проводить частую влажную уборку квартиры; избавиться от мягких игрушек, ковров, перьевых подушек, старых книг; отказаться от содержания животных и цветущих растений; уменьшить уровень влажности в квартире; изменить условия труда, если они связаны с высокой влажностью и запыленностью) . См. статью профилактика приступов удушья
источник
Бронхиальная астма – это хроническое заболевание нижних дыхательных путей, которое проявляется приступами удушья, учащенным дыханием и частым приступообразным кашлем. Приступ удушья при бронхиальной астме – не самое приятное явление. Сама по себе асфиксия обычно возникает неожиданно, хотя многие утверждают, что есть некоторые факторы, которые свидетельствуют о начале приступа.
Исследования, проведенные в последние несколько лет, доказывают, что бронхиальная астма появляется вследствие вовремя не излеченных воспалительных процессов в бронхах. В последнее время диагноз бронхиальная астма все чаще ставится не только взрослым, но и детям.
Чаще всего бронхиальная астма поражает людей в хорошо населенных и развитых городах. Это напрямую связано с загрязненным воздухом и наличием в нем аллергенов. В некоторых случаях это заболевание передается по наследству.
Кроме того, развитие заболевания может спровоцировать сильная аллергия на цветочную пыльцу или другие раздражители. К этому заболеванию приводят также следующие причины:
- плохая экология;
- неправильное питание;
- курение;
- запущенные заболевания легких (ОРВИ и бронхиты);
- стресс;
- отсутствие физических упражнений в жизни человека;
- увеличение контакта человечества с различными синтетическими материалами, которые опасны для здоровья.
Считается, что некоторые факторы могут спровоцировать удушье, поэтому больным рекомендуют избегать попадания в потенциально опасные ситуации.
В некоторых случаях к приступу приводит:
- вдыхание аллергена (к примеру, пыль, пот домашнего животного, цветочная пыльца);
- длительное нахождение на холодном воздухе (либо резкое изменение температуры, переход из слишком холодного в теплое помещение);
- никотиновый дым;
- острые респираторные инфекции;
- слишком резкие ароматы (духи, лаки для волос и ногтей, строительные краски, дезинфекционные средства);
- чрезвычайно интенсивная физическая нагрузка, непривычная для организма;
- иногда асфиксия проявляется в стрессовых ситуациях.
Обычно человек с бронхиальной астмой знает об этих опасностях и старается их избегать. Далее в статье можно узнать, что необходимо делать, чтобы приступы проявлялись не так часто.
Чаще всего, ему может предшествовать:
- частое чихание;
- выделения из носа;
- першение в горле;
- головная боль;
- сильный частый кашель, который сопровождается асфиксией.
Клиника при приступе удушья следующая: человеку кажется, будто ему не хватает воздуха, гладкая мускулатура бронхов сокращается, приступ сопровождается нарушением дыхания, влажными хрипами, иногда выделением пены изо рта, сухим или мокрым кашлем, задыханием, чувством стеснения в груди. Также сильно учащается дыхание и сердцебиение. Симптомом астмы может быть и одышка.
Ниже мы остановимся на двух случаях: что делать если приступ у вас или у детей.
Итак, что может сделать взрослый при начале удушья. Прежде всего, важно понимать, что если тяжелое состояние длится более получаса, важно вовремя вызвать врача. Далее рассмотрим механизм действий, которые позволят купировать внезапно начавшийся приступ.
Первая помощь взрослому: обеспечить как можно более полный доступ к воздуху, то есть расстегнуть воротник, или снять верхнюю одежду, которая может мешать дыханию. Кроме того, следует принять наиболее удобную физиологическую позу: полусидя, упереться руками в поверхность, которая будет удобной, и стараться глубоко вдыхать.
Главное – дышать равномерно и не паниковать. Локти при этом должны быть разведены в разные стороны. Также поможет открывание окна в помещении, больному необходимо обеспечить постоянный доступ к свежему воздуху.
Не очень сильные приступы, если они не сильно выражены, можно купировать, приложив к стопам больного горчичники.
Слабое проявление заболевания купируется массажем, который направлен на стимулирование дыхательной системы и помогает восстановить дыхание. Для этого достаточно аккуратно растирать спину и грудную клетку больного для облегчения состояния.
При приступе астмы у ребенка алгоритм действий несколько иной. Это связано с тем, что у детей заболевание проявляется иначе, чем у взрослых.
В чем заключается неотложная помощь при приступе у детей:
- прежде всего, необходимо успокоить ребенка, дать ему понять, что вы рядом и поможете;
- постараться стабилизировать дыхание ребенка, дыша вместе с ним, делайте глубокие и медленные вдохи и выдохи;
- откройте окно для притока свежего воздуха;
- если вы знаете, что именно спровоцировало приступ, избавьтесь от этого аллергена;
- если у вашего ребенка есть ингалятор с лекарственным препаратом, следует им воспользоваться;
- обязательно нужно вызвать врача, если астматический приступ продолжается более, чем 40 минут.
Помните, что во время приступа нужно действовать спокойно и уверенно. Очень часто, видя, что родитель или взрослый спокоен, ребенок начинает успокаиваться, тем самым помогая себе стабилизировать свое состояние.
Конечно, традиционная медицина намного лучше поможет остановить приступ, но бывает так, что под рукой нет ингалятора или медикаментов.
Как только человек начинает задыхаться, можно попробовать один из ниже перечисленных способов:
- Компресс из лука: две средние луковицы сильно измельчить, кашицу, которая получилась, равномерно распределить между лопаток, накрыть пищевой пленкой, а сверху теплым фланелевым платком. Время воздействий компресса – 2 часа.
- Хорошо помогает избавиться от одышки ингаляция картофельным паром. Необходимо отварить картофель в мундире, растолочь и вдыхать пар, накрывшись полотенцем. Как только состояние стабилизируется, очень важно лечь в постель, укрыться одеялом и спокойно полежать некоторое время.
- Для временного улучшения состояния больному можно дать подышать нашатырным спиртом.
Всякий человек, болеющий бронхиальной астмой, знает, насколько это заболевание неприятно. Эпизоды удушья могут быть частыми и очень изматывающими, мешать нормальной жизни, работе и отдыху. Для того, чтобы уменьшить количество неприятных инцидентов, следует принимать профилактические меры. Соблюдение определенных правил позволяет сократить количество приступов кашля вплоть до полного их исчезновения.
Какие основные меры профилактики нужно принимать:
- Прогулки по хвойным лесам. Именно этот тип деревьев содержит фитонциды, которые положительно влияют на легкие и бронхи человека. Регулярные прогулки в лесу могут существенно улучшить ваше состояние.
- Правильное и сбалансированное питание. В рационе должны преобладать продукты, которые не вызывают аллергии. Специалисты рекомендуют употреблять в пищу рыбу, сухофрукты, кефир, ряженку и простоквашу, различные крупы, овощи и фрукты, а также фруктовые соки и компоты. Очень часто отвар шиповника укрепляет здоровье. Напротив, необходимо отказаться от белого хлеба, колбас, сосисок, твердого сыра, так как эти продукты могут вызвать приступ, который сопровождается нарушением вдоха.
- Умеренные физические нагрузки. Именно физкультура помогает бронхам правильно работать. Поэтому небольшие нагрузки будут особенно полезными. Небольшой зарядки по утрам должно быть достаточно.
- Отказ от курения. Если вы употребляете никотин, вы тем самым помогаете болезни прогрессировать. Отказ от этой пагубной привычки благотворно скажется на здоровье.
- Человеку с таким заболеванием очень полезно вести дневник приступов, в который нужно заносить всю информацию: когда случился приступ, что его спровоцировало, как долго он длился, когда наступило улучшение. Ведение дневника помогает лучше понять природу болезни.
- Старайтесь избегать переохлаждения, поскольку оно может определенные заболевания дыхательных путей (бронхит, ОРВИ), что в свою очередь, может привести к более частому появлению приступов.
- Особенно полезной при болезни может быть гимнастика легких. Наряду с физической нагрузкой специалисты рекомендуют время от времени надувать воздушные шарики. Этот нехитрый прием позволяет увеличить объем легких.
- Кроме того, очень полезным является контрастный душ. Он не только будет укреплять иммунитет, помогая реже простужаться, но и укрепляет дыхательные пути, снижая частоту проявлений заболевания.
Помните, что самое главное – полная осведомленность о своей болезни. И, конечно же, наблюдение врача и предупреждение приступов.
Лечение травами в некоторых случаях позволяет снизить частоту приступов и добиться значительного улучшения состояния больного. Ниже мы рассмотрим некоторые рецепты народной медицины, которые расскажут, как избавиться от приступов.
Травы, которые применяются в медицине, обладают противоаллергическими, отхаркивающими и антигистаминными свойствами:
- Отвар крапивы. Крапива широко известна своими отхаркивающими и общеукрепляющими свойствами. 15г этого растения заливается 200мл горячей воды, настаивается и принимается как чай дважды в день.
- Отвар душицы (мать-и-мачеха). Это растение очень ценится в народной медицине как такое, что помогает снимать спазмы и облегчает откашливание. Две чайные ложки мелко порезанной травы необходимо залить 150 мл кипящей воды. Дать настояться полчаса. Принимать по 50мл натощак трижды в сутки.
- Не менее полезным может быть овес. Именно отвар этого растения позволяет уменьшить частоту приступов, облегчить откашливание, и укрепить организм. Требуется взять овес, измельчить в кофемолке. Далее 15г этого порошка заливают крутым кипятком, настаивают на протяжении двух часов, и принимают два раза в сутки.
- Очень хорошо помогает бороться с астмой следующая смесь трав: 25г багульника и 15г травы крапивы необходимо мелко нарезать, залить 2л кипятка и настаивать 24 часа. Принимать его следует довольно часто, до 6 раз в день по 100мл. Считается, что эта смесь помогает полностью вылечить астму на начальной стадии заболевания.
- Еще одним помощником при снятии приступов может быть отвар луковой шелухи. Небольшое количество залить водой, довести до кипения и проварить на слабом огне 7 минут. Принимается вместо чая два раза в день.
- Имбирь известен своими мощными противовоспалительными, общеукрепляющими и противокашлевыми свойствами. Настой из корня имбиря очень хорошо помогает в профилактике приступов. Готовится он очень просто: 500г корня имбиря, мелко натертого, залить 1 л спирта, поместить в темное место на 14 дней, время от времени встряхивать для лучшего приготовления. После этого его стоит тщательно процедить и принимать по 1ч ложке на ½ стакана воды дважды в сутки.
- Отвар чабреца – поистине волшебное средство. Это растение с незапамятных времен используют в народной медицине для помощи при респираторных болезнях, которые сопровождаются нарушением вдоха. 15г мелко порубленного чабреца необходимо залить стаканом кипятка, отварить 15 минут и принимать только теплым. Отваром можно заменить чай и принимать с утра и вечером. Положительное действие будет видно уже через неделю после начала курса.
- При очень сильном кашле, который может спровоцировать приступ, можно принимать сок черной репы с медом. Такое сочетание очень благотворно влияет на бронхи. Принимать строго по чайной ложке трижды в день.
- Сок алоэ давно известен своими мощными целительными свойствами. Его использование поможет наладить работу дыхательной системы. С пятилетнего растения срезают листья, выдавливают сок, процеживают, разбавляют чистой водой (в соотношении 1:3), по вкусу добавляют мед и принимают по чайной ложке утром.
Важно помнить, что использование отваров лечебных трав может быть только вспомогательным методом при лечении этого неприятного заболевания. Очень важно не запускать болезнь, регулярно посещать врача, принимать необходимые лекарства и стараться правильно питаться и больше гулять.
Соблюдение этих правил позволяет больному с бронхиальной астмой жить более полноценной жизнью без приступов.
Автор публикации: Ирина Ананченко
источник
Бронхиальная астма представляет собой болезнь органов дыхания аллергического характера, от которой страдает около 10% населения нашей планеты. И если у детей этот недуг при своевременном лечении можно победить, то у взрослых он нередко носит хронический характер, чем серьезно отравляет жизнь, так как в некоторых ситуациях может возникнуть удушье при бронхиальной астме. С этим можно справиться, если знать, как действовать и иметь при себе необходимые медикаменты.
В первую очередь важно знать, что именно может спровоцировать приступ, чтобы максимально обезопасить себя от раздражающих факторов. К ним относятся:
- Сильный стресс. Оберегайте себя от излишних переживаний по любому поводу. Если в жизни произошло что-то серьезное, обсудите со своим врачом эту проблему, он пропишет успокаивающий препарат.
-
Пыль и шерсть. Соблюдайте чистоту дома, проводите регулярную влажную уборку, избавьте дом от ковров и других «пылесборников», не заводите пушистых животных. При вынужденном нахождении в аллергенных условиях примите антигистаминный препарат.
- Запах духов и бытовой химии. Лучше их избегать.
- Высокая физическая нагрузка. Тут опять же совет один – не перенапрягайтесь физически. Но при этом не забывайте про регулярную легкую нагрузку.
- Недавно перенесенное вирусное заболевание. Поддерживайте иммунитет, чтобы избежать таких недугов.
- Некоторая пища. Шоколад, яйца, молоко, лук, рыба и др. Даже просто запах готовящейся рыбы может быть опасен. Больной обычно уже сам со временем понимает, что ему нельзя есть тот или иной продукт во избежание проблем.
- Высокая влажность воздуха.
- Резкие перепады температуры.
- Аспирин. Он противопоказан астматикам, так как может вызвать сильнейший приступ заболевания.
Астматик со стажем уже знает, по каким признакам можно понять, что с ним скоро случится приступ. Обычно в такой период они замечают зуд кожи, чувство сдавленности в груди, насморк аллергического характера. Но нередки случаи, когда приступ удушья происходит внезапно.
- Кашель с отхождением небольшого количества прозрачной мокроты.
- Затруднение выдоха.
- Короткий вдох и долгий выдох со свистом.
- Болезненные ощущения в нижней части грудной клетки.
- Учащенное дыхание.
- Желание сидеть или стоять, держась руками об опору.
-
Громкие хрипы в груди, слышные другим людям.
- Бывают также головная боль, раздраженность, усталость, беспокойство, зуд кожи, учащенное сердцебиение, першение в горле.
При не оказанной вовремя помощи симптомы усугубляются.
Обычно приступ случается ночью. Больной пытается привстать с постели, чтобы, ему было легче сделать вдох. В некоторых случаях бежит и распахивает окно, пытаясь поймать свежий воздух и подключая вспомогательную мускулатуру груди и плечевого пояса. При этом он опирается руками о подоконник или стол. Важно оперативно провести ряд мероприятий первой помощи:
- Открыть окно, позволить больному принять полусидящее положение, освободить его от стесняющей одежды, теплого одеяла.
- Дать больному прописанный врачом стероидный препарат, который должен быть всегда при нем. Он производится в форме ингалятора. Важно соблюдать правила при его использовании. Между впрыскиваниями должно пройти не менее 20 секунд. Такие аэрозоли помогают расширить бронхи, вывести мокроту. Как только больной прокашляется, ему станет лучше.
-
Прием антигистаминного препарата (тавегил, супрастин) также может оказаться эффективным.
- Поставить горчичники или банки на спину в область легких.
- При кровянистом отхаркивании срочно вызвать «скорую», больного уложить на живот, чтобы его голова была ниже уровня ног.
Что делать, если у вас начался приступ удушья, а вы живете один или в данный момент никого не оказалось рядом? Здесь важно знать порядок действий:
- В первую очередь все зависит от вашей способности успокаиваться, поэтому постарайтесь не нервничать. Приведите в норму дыхание, полностью выдыхая воздух из легких и внушая себе, что все хорошо и ничего страшного не происходит.
- Откройте окно – так вы наполните помещение свежим воздухом, который сейчас крайне необходим.
- Примите противоаллергический препарат.
-
Воспользуйтесь ингалятором, который вы должны носить с собой всегда. Это бронхорасширяющее средство быстрого действия, прописанное вашим лечащим врачом в качестве препарата для избавления от приступов удушья. Сделайте две ингаляции. Если должного эффекта нет в течение нескольких минут, повторите ингаляции. В третий раз использовать средство смысла нет, так как пользы от этого уже не будет, а вы получите побочные эффекты в виде головокружения, учащенного сердцебиения, головной боли, слабости.
- Помимо ингаляционных препаратов нередко используют эуфиллин в виде инъекций. Попадая в кровь, он быстро купирует приступ удушья. Именно его применяют врачи «скорой помощи». Таблетка такого препарата в данном случае неуместна, так как подействует она только через полчаса, а для задыхающегося человека это слишком долго.
- Также при неэффективности ингаляций вы можете принять таблетку преднизолона, если решили не вызывать скорую. Если же вызвали, вполне вероятно, что врач осуществит внутримышечную инъекцию этого препарата.
Некоторые средства, приготовленные самостоятельно, также вполне могут облегчить приступ удушья при астме.
- Следует развести пару чайных ложек соды в только что закипевшей воде (один стакан), добавить несколько капель йода и подышать над этой смесью. Эту же воду следует отпить в количестве нескольких глотков, но после того, как она слегка остынет. Если такой метод не помог сразу, значит, он вам не подходит, нужно пробовать что-то другое.
-
Сделайте горячие ванночки для рук и ног. А затем поставьте горчичники в область груди. Такие процедуры облегчат дыхание больного.
- Можно сделать массаж банками на спине в области легких. Для этого потребуется силиконовая банка, кожу следует смазать вазелином или другим средством для лучшего скольжения. Если нет силиконовой банки, можно воспользоваться обычной стеклянной для прогреваний.
В качестве профилактики рекомендуется:
-
Регулярно совершать пешие прогулки на свежем воздухе.
- Пить много воды – не менее 1,5 литров в сутки.
- Делать зарядку по утрам.
- Плавать.
- Проводить отпуск на море.
- Заниматься йогой. На таких занятиях учат правильно дышать, что весьма полезно для астматиков. К тому же есть некоторые асаны, помогающие купировать приступ удушья. Некоторые специалисты даже утверждают, что йога способна навсегда излечить человека от астмы.
Важно, чтобы все необходимые лекарства для оказания первой помощи всегда были под рукой у астматика, а кто-то из членов семьи знал правила оказания первой помощи при приступах удушья и дозировку лекарств. Пусть избавиться от этого недуга практически невозможно, но можно себя обезопасить от печальных последствий выполняя все предписания врача и ведя здоровый образ жизни.
источник
Бронхиальная астма – это хроническое неинфекционное заболевание дыхательных путей воспалительного характера. Приступ бронхиальной астмы часто развивается после предвестников и характеризуется коротким резким вдохом и шумным длительным выдохом. Обычно он сопровождается кашлем с вязкой мокротой и громкими свистящими хрипами. Методы диагностики включают оценку данных спирометрии, пикфлоуметрии, аллергопроб, клинических и иммунологических анализов крови. В лечении используются аэрозольные бета-адреномиметики, м-холинолитики, АСИТ, при тяжелых формах заболевания применяются глюкокортикостероиды.
За последние два десятка лет заболеваемость бронхиальной астмой (БА) выросла, и на сегодняшний день в мире около 300 миллионов астматиков. Это одно из самых распространенных хронических заболеваний, которому подверженные все люди, вне зависимости от пола и возраста. Смертность среди больных бронхиальной астмой достаточно высока. Тот факт, что в последние двадцать лет заболеваемость бронхиальной астмой у детей постоянно растет, делает бронхиальную астму не просто болезнью, а социальной проблемой, на борьбу с которой направляется максимум сил. Несмотря на сложность, бронхиальная астма хорошо поддается лечению, благодаря которому можно добиться стойкой и длительной ремиссии. Постоянный контроль над своим состоянием позволяет пациентам полностью предотвратить наступление приступов удушья, снизить или исключить прием препаратов для купирования приступов, а так же вести активный образ жизни. Это помогает поддержать функции легких и полностью исключить риск осложнений.
Наиболее опасными провоцирующими факторами для развития бронхиальной астмы являются экзогенные аллергены, лабораторные тесты на которые подтверждают высокий уровень чувствительности у больных БА и у лиц, которые входят в группу риска. Самыми распространенными аллергенами являются бытовые аллергены – это домашняя и книжная пыль, корм для аквариумных рыбок и перхоть животных, аллергены растительного происхождения и пищевые аллергены, которые еще называют нутритивными. У 20-40% больных бронхиальной астмой выявляется сходная реакция на лекарственные препараты, а у 2% болезнь получена вследствие работы на вредном производстве или же, например, в парфюмерных магазинах.
Инфекционные факторы тоже являются важным звеном в этиопатогенезе бронхиальной астмы, так как микроорганизмы, продукты их жизнедеятельности могут выступать в качестве аллергенов, вызывая сенсибилизацию организма. Кроме того, постоянный контакт с инфекцией поддерживает воспалительный процесс бронхиального дерева в активной фазе, что повышает чувствительность организма к экзогенным аллергенам. Так называемые гаптенные аллергены, то есть аллергены небелковой структуры, попадая в организм человека и связываясь его белками так же провоцируют аллергические приступы и увеличивают вероятность возникновения БА. Такие факторы, как переохлаждение, отягощенная наследственность и стрессовые состояния тоже занимают одно из важных мест в этиологии бронхиальной астмы.
Хронические воспалительные процессы в органах дыхания ведут к их гиперактивности, в результате которой при контакте с аллергенами или раздражителями, мгновенно развивается обструкция бронхов, что ограничивает скорость потока воздуха и вызывает удушье. Приступы удушья наблюдаются с разной периодичностью, но даже в стадии ремиссии воспалительный процесс в дыхательных путях сохраняется. В основе нарушения проходимости потока воздуха, при бронхиальной астме лежат следующие компоненты: обструкция дыхательных путей из-за спазмов гладкой мускулатуры бронхов или вследствие отека их слизистой оболочки; закупорка бронхов секретом подслизистых желез дыхательных путей из-за их гиперфункции; замещение мышечной ткани бронхов на соединительную при длительном течении заболевания, из-за чего возникают склеротические изменения в стенке бронхов.
В основе изменений бронхов лежит сенсибилизация организма, когда при аллергических реакциях немедленного типа, протекающих в виде анафилаксий, вырабатываются антитела, а при повторной встрече с аллергеном происходит мгновенное высвобождение гистамина, что и приводит к отеку слизистой бронхов и к гиперсекреции желез. Иммунокомплексные аллергические реакции и реакции замедленной чувствительности протекают аналогично, но с менее выраженными симптомами. Повышенное количество ионов кальция в крови человека в последнее время тоже рассматривается как предрасполагающий фактор, так как избыток кальция может провоцировать спазмы, в том числе и спазмы мускулатуры бронхов.
При патологоанатомическом исследовании умерших во время приступа удушья отмечается полная или частичная закупорка бронхов вязкой густой слизью и эмфизематозное расширение легких из-за затрудненного выдоха. Микроскопия тканей чаще всего имеет сходную картину – это утолщенный мышечный слой, гипертрофированные бронхиальные железы, инфильтративные стенки бронхов с десквамацией эпителия.
БА подразделяется по этиологии, тяжести течения, уровню контроля и другим параметрам. По происхождению выделяют аллергическую (в т. ч. профессиональную БА), неаллергическую (в т. ч. аспириновую БА), неуточненную, смешанную бронхиальную астму. По степени тяжести различают следующие формы БА:
- Интермиттирующая (эпизодическая). Симптомы возникают реже одного раза в неделю, обострения редкие и короткие.
- Персистирующая (постоянного течения). Делится на 3 степени:
- легкая — симптомы возникают от 1 раза в неделю до 1 раза в месяц
- средняя — частота приступов ежедневная
- тяжелая — симптомы сохраняются практически постоянно.
В течении астмы выделяют обострения и ремиссию (нестабильную или стабильную). По возможности контроля над пристпуами БА может быть контролируемой, частично контролируемой и неконтролируемой. Полный диагноз пациента с бронхиальной астмой включает в себя все вышеперечисленные характеристики. Например, «Бронхиальная астма неаллергического происхождения, интермиттирующая, контролируемая, в стадии стабильной ремиссии».
Приступ удушья при бронхиальной астме делится на три периода: период предвестников, период разгара и период обратного развития. Период предвестников наиболее выражен у пациентов с инфекционно-аллергической природой БА, он проявляется вазомоторными реакциями со стороны органов носоглотки (обильные водянистые выделения, непрекращающееся чихание). Второй период (он может начаться внезапно) характеризуется ощущением стесненности в грудной клетке, которое не позволяет дышать свободно. Вдох становится резким и коротким, а выдох наоборот продолжительным и шумным. Дыхание сопровождается громкими свистящими хрипами, появляется кашель с вязкой, трудно отхаркиваемой мокротой, что делает дыхание аритмичным.
Во время приступа положение пациента вынужденное, обычно он старается принять сидячее положение с наклоненным вперед корпусом, и найти точку опоры или опирается локтями в колени. Лицо становится одутловатым, а во время выдоха шейные вены набухают. В зависимости от тяжести приступа можно наблюдать участие мышц, которые помогают преодолеть сопротивление на выдохе. В периоде обратного развития начинается постепенное отхождение мокроты, количество хрипов уменьшается, и приступ удушья постепенно угасает.
Проявления, при которых можно заподозрить наличие бронхиальной астмы.
- высокотональные свистящие хрипы при выдохе, особенно у детей.
- повторяющиеся эпизоды свистящих хрипов, затрудненного дыхания, чувства стеснения в грудной клетке и кашель, усиливающийся в ночной время.
- сезонность ухудшений самочувствия со стороны органов дыхания
- наличие экземы, аллергических заболеваний в анамнезе.
- ухудшение или возникновение симптоматики при контакте с аллергенами, приеме препаратов, при контакте с дымом, при резких изменениях температуры окружающей среды, ОРЗ, физических нагрузках и эмоциональных напряжениях.
- частые простудные заболевания «спускающиеся» в нижние отделы дыхательных путей.
- улучшение состояние после приема антигистаминных и противоастматических препаратов.
В зависимости от тяжести и интенсивности приступов удушья бронхиальная астма может осложняться эмфиземой легких и последующим присоединением вторичной сердечно-легочной недостаточности. Передозировка бета-адреностимуляторов или быстрое снижение дозировки глюкокортикостероидов, а так же контакт с массивной дозой аллергена могут привести к возникновению астматического статуса, когда приступы удушья идут один за другим и их практически невозможно купировать. Астматический статус может закончиться летальным исходом.
Диагноз обычно ставится клиницистом-пульмонологом на основании жалоб и наличия характерной симптоматики. Все остальные методы исследования направлены на установление степени тяжести и этиологии заболевания. При перкуссии звук ясный коробочный из-за гипервоздушности легких, подвижность легких резко ограничена, а их границы смещены вниз. При аускультации над легкими прослушивается везикулярное дыхание, ослабленное с удлиненным выдохом и с большим количеством сухих свистящих хрипов. Из-за увеличения легких в объеме, точка абсолютной тупости сердца уменьшается, тоны сердца приглушенные с акцентом второго тона над легочной артерией. Из инструментальных исследований проводится:
- Спирометрия. Спирография помогает оценить степень обструкции бронхов, выяснить вариабельность и обратимость обструкции, а так же подтвердить диагноз. При БА форсированный выдох после ингаляции бронхолитиком за 1 секунду увеличивается на 12% (200мл) и более. Но для получения более точной информации спирометрию следует проводить несколько раз.
- Пикфлоуметрия. Измерение пиковой активности выдоха (ПСВ) позволяет проводить мониторинг состояния пациента, сравнивая показатели с полученными ранее. Увеличение ПСВ после ингаляции бронхолитика на 20% и более от ПСВ до ингаляции четко свидетельствует о наличии бронхиальной астмы.
Дополнительная диагностика включает в себя проведение тестов с аллергенами, ЭКГ, бронхоскопию и рентгенографию легких. Лабораторные исследования крови имеют большое значение в подтверждении аллергической природы бронхиальной астмы, а так же для мониторинга эффективности лечения.
- Анализа крови. Изменения в ОАК — эозинофилия и незначительное повышение СОЭ — определяются только в период обострения. Оценка газового состава крови необходима во время приступа для оценки тяжести ДН. Биохимический анализ крови не является основным методом диагностики, так как изменения носят общий характер и подобные исследования назначаются для мониторинга состояния пациента в период обострения.
- Общий анализ мокроты. При микроскопии в мокроте можно обнаружить большое количество эозинофилов, кристаллы Шарко-Лейдена (блестящие прозрачные кристаллы, образующиеся после разрушения эозинофилов и имеющие форму ромбов или октаэдров), спирали Куршмана (образуются из-за мелких спастических сокращений бронхов и выглядят как слепки прозрачной слизи в форме спиралей). Нейтральные лейкоциты можно обнаружить у пациентов с инфекционно-зависимой бронхиальной астмой в стадии активного воспалительного процесса. Так же отмечено выделение телец Креола во время приступа – это округлые образования, состоящие из эпителиальных клеток.
- Исследование иммунного статуса. При бронхиальной астме количество и активность Т-супрессоров резко снижается, а количество иммуноглобулинов в крови увеличивается. Использование тестов для определения количества иммуноглобулинов Е важно в том случае, если нет возможности провести аллергологические тесты.
Поскольку бронхиальная астма является хроническим заболеванием вне зависимости от частоты приступов, то основополагающим моментом в терапии является исключение контакта с возможными аллергенами, соблюдение элиминационных диет и рациональное трудоустройство. Если же удается выявить аллерген, то специфическая гипосенсибилизирующая терапия помогает снизить реакцию организма на него.
Для купирования приступов удушья применяют бета-адреномиметики в форме аэрозоля, для того чтобы быстро увеличить просвет бронхов и улучшить отток мокроты. Это фенотерола гидробромид, сальбутамол, орципреналин. Доза в каждом случае подбирается индивидуально. Так же хорошо купируют приступы препараты группы м-холинолитиков – аэрозоли ипратропия бромида и его комбинации с фенотеролом.
Ксантиновые производные пользуются среди больных бронхиальной астмой большой популярностью. Они назначаются для предотвращения приступов удушья в виде таблетированных форм пролонгированного действия. В последние несколько лет препараты, которые препятствуют дегрануляции тучных клеток, дают положительный эффект при лечении бронхиальной астмы. Это кетотифен, кромогликат натрия и антагонисты ионов кальция.
При лечении тяжелых форм БА подключают гормональную терапию, в глюкокортикостероидах нуждается почти четверть пациентов, 15-20 мг Преднизолона принимают в утренние часы вместе с антацидными препаратами, которые защищают слизистую желудка. В условиях стационара гормональные препараты могут быть назначены в виде инъекций. Особенность лечения бронхиальной астмы в том, что нужно использовать лекарственные препараты в минимальной эффективной дозе и добиваться еще большего снижения дозировок. Для лучшего отхождения мокроты показаны отхаркивающие и муколитические препараты.
Течение бронхиальной астмы состоит из череды обострений и ремиссий, при своевременном выявлении можно добиться устойчивой и длительной ремиссии, прогноз же зависит в большей степени от того, насколько внимательно пациент относится к своему здоровью и соблюдает предписания врача. Большое значение имеет профилактика бронхиальной астмы, которая заключается в санации очагов хронической инфекции, борьбе с курением, а так же в минимизации контактов с аллергенами. Это особенно важно для людей, которые входят в группу риска или имеют отягощенную наследственность.
источник
 Бронхиальная астма. У пациента хронически поражаются слизистые бронхов, развивается гиперчувствительность при вдыхании аллергенов-веществ. Чаще всего возникает приступ удушья. Отличается от бронхита тем, что на происхождение приступа не влияет инфекция. Развитие болезни определяется генетической предрасположенностью. При бронхиальной астме затруднён вдох или выдох.
Бронхиальная астма. У пациента хронически поражаются слизистые бронхов, развивается гиперчувствительность при вдыхании аллергенов-веществ. Чаще всего возникает приступ удушья. Отличается от бронхита тем, что на происхождение приступа не влияет инфекция. Развитие болезни определяется генетической предрасположенностью. При бронхиальной астме затруднён вдох или выдох. Наличие в доме животных, пыли, плесени.
Наличие в доме животных, пыли, плесени. Обязательно использовать ингалятор.
Обязательно использовать ингалятор. аллергенные продукты
аллергенные продукты  классификация овощей по степени аллергенности
классификация овощей по степени аллергенности  фрукты в зависимости от степени аллергенности
фрукты в зависимости от степени аллергенности Пыль и шерсть. Соблюдайте чистоту дома, проводите регулярную влажную уборку, избавьте дом от ковров и других «пылесборников», не заводите пушистых животных. При вынужденном нахождении в аллергенных условиях примите антигистаминный препарат.
Пыль и шерсть. Соблюдайте чистоту дома, проводите регулярную влажную уборку, избавьте дом от ковров и других «пылесборников», не заводите пушистых животных. При вынужденном нахождении в аллергенных условиях примите антигистаминный препарат. Громкие хрипы в груди, слышные другим людям.
Громкие хрипы в груди, слышные другим людям. Прием антигистаминного препарата (тавегил, супрастин) также может оказаться эффективным.
Прием антигистаминного препарата (тавегил, супрастин) также может оказаться эффективным. Воспользуйтесь ингалятором, который вы должны носить с собой всегда. Это бронхорасширяющее средство быстрого действия, прописанное вашим лечащим врачом в качестве препарата для избавления от приступов удушья. Сделайте две ингаляции. Если должного эффекта нет в течение нескольких минут, повторите ингаляции. В третий раз использовать средство смысла нет, так как пользы от этого уже не будет, а вы получите побочные эффекты в виде головокружения, учащенного сердцебиения, головной боли, слабости.
Воспользуйтесь ингалятором, который вы должны носить с собой всегда. Это бронхорасширяющее средство быстрого действия, прописанное вашим лечащим врачом в качестве препарата для избавления от приступов удушья. Сделайте две ингаляции. Если должного эффекта нет в течение нескольких минут, повторите ингаляции. В третий раз использовать средство смысла нет, так как пользы от этого уже не будет, а вы получите побочные эффекты в виде головокружения, учащенного сердцебиения, головной боли, слабости. Сделайте горячие ванночки для рук и ног. А затем поставьте горчичники в область груди. Такие процедуры облегчат дыхание больного.
Сделайте горячие ванночки для рук и ног. А затем поставьте горчичники в область груди. Такие процедуры облегчат дыхание больного. Регулярно совершать пешие прогулки на свежем воздухе.
Регулярно совершать пешие прогулки на свежем воздухе.