Большинство из нас считает ветряную оспу (ветрянку) безобидной детской инфекцией. И не без основательно. Значительное количество случаев ветрянки у маленьких детей протекает легко, без осложнений. Тогда возникает вопрос: необходима ли прививка против этой инфекции?
Действительно ли ветрянка является банальной детской инфекцией, которой обязательно переболеешь и забудешь об этом?
Действительно, переболеешь «обязательно», но вот забыть об этом удается не всегда. Ветряную оспу вызывает вирус, относящийся к группе вирусов герпеса. Он достаточно легко передается воздушно-капельным путем от больного человека здоровому при разговоре, контактным путем (при тесном контакте). Возможности вируса вызывать заболевание очень высоки: из 100 человек контактных с больным ветрянкой заболеет 85-99 человек. Поэтому ветряная оспа является одним из самых распространенных заболеваний и большинство из нас перенесли ее в детском возрасте.
Чаще заболевание возникает в детском возрасте и протекает не очень тяжело: повышается температура, появляются недомогание и зудящие высыпания на коже в виде пузырьков. Как правило, эта сыпь проходит не оставляя никаких следов на коже.
Но часть случаев ветряной оспы протекает с осложнениями. Из 100 заболевших в 5-6 случаях регистрируются осложнения в виде:
- Суперинфекции кожи и мягких тканей (малыши расчесывают элементы сыпи, в них попадают бактерии и вызывают воспалительный процесс, который при благоприятном исходе заканчивается образованием рубчиков на коже);
- Пневмонии (воспаления легких);
- Острого среднего отита (воспаления уха);
- Поражения нервной системы (менингита или менингоэнцефалита — воспаления головного мозга).
В ряде случае существует риск возникновения летальных исходов. До внедрения вакцинации ежегодно в США регистрировалось до 100 смертельных исходов (половина из них — среди практически здоровых детей), во Франции, Германии, Испании — 10-25 смертей в результате ветряной оспы.
У кого риск этих осложнений выше?
Чем больше возраст заболевшего, тем больше риск возникновения осложнений после ветряной оспы. Благодаря менее скученному проживанию снижается количество контактов между детьми. Многим из них удается избежать заражения в детстве и сохранить восприимчивость к инфекции. В связи с этим в последнее время возникает проблема «повзросления» ветряной оспы. Серьезный риск возникновения осложнений существует и у совсем маленьких детей. Таким образом, «возраст риска тяжелого течения ветрянки» — до года и старше 15 лет.
Риск возникновения тяжелого течения ветряной оспы и возникновения осложнений существует у больных с иммунодефицитными состояниями, включая пациентов с острыми и хроническими лейкозами, лимфомами, миеломной болезнью, ВИЧ-инфекцией, у пациентов, получающих системную терапию глюкокортикостероидами и иммунодепрессантами, а также лучевую терапию, пациентов с планируемой трансплантацией органов и клеток. Несколько выше тяжесть течения заболевания у пациентов с хроническими аллергическими, аутоиммунными, метаболическими заболеваниями — сахарным диабетом, хронической почечной недостаточностью, коллагенозами, бронхиальной астмой, атопическим дерматитом, онкологическими заболеваниями.
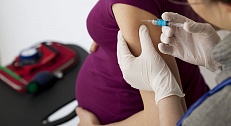
К группе риска относятся беременные женщины. С одной стороны, заболевание у беременной женщины протекает тяжело. С другой стороны, оно не безопасно для ее будущего ребенка. Если заболевание возникло на 13-20 неделе беременности, то есть риск выкидыша или рождения малыша с синдромом врожденной ветряной оспы (множественные уродства). Если заболевание возникло за 14 недель до родов и позже, то у малыша может развиться неонатальная ветряная оспа, при которой риск смертельного исхода достаточно высок.
Так может быть мамам надо стараться, чтобы ребенок переболел в детстве: не избегать контактов с больным ветряной оспой, а наоборот — ходить в гости к заболевшему в надежде на заражение?
Ни в коем случае. Вирус, вызывающий ветряную оспу во многих случаях после перенесенной ветрянки (даже если она протекала в легкой форме) не удаляется полностью из организма, а перемещается по нервным волокнам в спинной мозг и на какое-то время «засыпает» там. В последствии, у таких людей, переболевших в детстве «безобидной» ветрянкой, после переохлаждения, воздействия стрессового и других факторов, вирус «просыпается» и вызывает опоясывающий лишай. Это мучительное заболевание, при котором по ходу нервов, расположенных на одной стороне тела возникают высыпания и интенсивный болевой синдром. Такая клиническая картина может возникать несколько раз в год. Существуют определенные трудности при лечении опоясывающего лишая.
Какова ситуация по заболеваемости ветряной оспой в г.ЯНАО?
Уровень заболеваемости ветряной оспой в последние годы остается высоким. За 2011 год было зарегистрировано 5627 случаев ветряной оспы, из них у детей до 14 лет 5182. Наибольшее количество случаев наблюдается в крупных городах, таких как г. Ноябрьск (1987 случаев, из них у детей до 14 лет 1840), г. Новый Уренгой (1524 сл.), и в Пуровском районе (514 случаев). Заболеваемость по сравнению с 2010 годом увеличилась на 1145 случая или на 25,5 %.
Как давно в других странах используются вакцины против ветряной оспы?
Опыт использования вакцин для предупреждения ветряной оспы насчитывает более 30 лет. Такие вакцины начали создаваться еще в 70-е годы прошлого столетия. Первая вакцина была зарегистрирована в 1986г. и начала использоваться в Японии. В последующем (с 1995 года) вакцины против ветряной оспы были созданы и начали активно применяться в США и других странах.
В настоящее время в ряде стран мира проводится вакцинация против ветряной оспы среди лиц, относящихся к контингентам риска (Австрия, Бельгия, Финляндия, Польша и др.). Такая тактика иммунизации не позволяет существенно снизить заболеваемость ветряной оспой в целом, но обеспечивает индивидуальную защиту наиболее уязвимых контингентов.
В настоящее время прививки детям против ветряной оспы включены в календарь прививок ряда стран Евросоюза, включая Германию, Великобританию, Италию, Испанию, Францию. Вакцина против ветряной оспы «Варилрикс» зарегистрирована в ряде стран СНГ и Балтии — в Украине, Казахстане, Азербайджане, Узбекистане, Эстонии, Латвии, Литве.
В США прививка от ветрянки проводится с 1995 г. Вакцинация детей групп риска среди подростков и взрослых доказала высокую клиническую и экономическую эффективность — с 1999 г. в США отмечается резкое снижение заболеваемости и смертности от этого заболевания.
Вакцина против ветряной оспы Окавакс введена в календарь прививок Японии, стран Южной Америки, Канады, Австралии, Южной Кореи, Тайваня и других стран Тихого океана. По результатам проспективного наблюдения длительность поствакцинального иммунитета составляет от 6 до 11 лет, в ряде случаев — до 20 лет.
Какие вакцины против ветряной оспы используются в настоящее время и как их применяют?
Имеющиеся в настоящее время в мире вакцины для предупреждения ветряной оспы содержат одинаковый живой вакцинный вариант вируса. В нашей стране зарегистрированы и используются в практике вакцины «Варилрикс» (страна-производитель Бельгия) и «Окавакс» (страна-производитель Япония).
В нашем календаре профилактических прививок вакцинация против ветряной оспы пока не предусмотрена. Поэтому прививки против этого заболевания можно получить на платной основе. В перспективе планируется включение этой позиции в плановые прививки или прививки, проводимые по эпидемическим показаниям.
источник
Ни для кого не секрет что основное проявление ветрянки – это высыпания на коже. Но среди сыпных детских инфекций ветрянка не единственная. Поэтому обо всем по порядку.
Высыпания при ветрянке появляются почти одновременно с повышением
температуры тела. Первые элементы сыпи можно обнаружить на волосистой части голоВы, но вскоре они появляются на лице, туловище и конечностях. При этом вначале каждый элемент сыпи имеет вид мелкой папулы (элемент без содержимого), которая в течение нескольких часов превращается в пузырёк с напряженными блестящими стенками. Большинство их окружено узкой ярко-розовой каемкой и имеет «пупковидное» вдавление в центре. Через 2-3 дня пузырьки подсыхают и на их месте образуются корочки, которые отпадают через 2-3 недели. При ветрянке на одной части тела можно встретить элементы сыпи во всех трех проявлениях, а каждая новая волна высыпаний сопровождается температурной свечкой. Новые элементы на коже появляются в течение 5 дней и беспокоят сильным зудом. Высыпания иногда можно обнаружить и на слизистых оболочках: во рту, или на гениталиях. Но ладони и подошвы всегда остаются чистыми.
Теперь о заразности. Вирус ветряной оспы – один из семейства герпес-вирусов, — распространяется воздушно-капельным путем, может проникать через коридоры в соседние комнаты и даже с одного этажа на другой, недаром назван ветряным. Инкубационный период (во время которого происходит активное размножение вируса в организме, но клинически это никак не проявляется) может длится от 10 до 21 дня. С последнего для инкубационного периода до 5-го дня высыпаний больной ветрянкой заразен для окружающих. Максимум заболеваемости приходится на осенне-зимний период. Болеют в основном дети из организованных коллективов.
И неужели все страдания зря? – Нет, после перенесенной ветряной оспы человек в качестве бонуса получает пожизненный иммунитет. Но встречаются случаи повторного заболевания ветрянкой у детей или опоясывающим герпесом у взрослых (также обусловлен вирусом ветряной оспы) на фоне значительного снижения иммунитета.
Случается ли бессимптомное течение? Отсутствие температуры?
Бессимптомное течение и отсутствие температуры встречается, но очень редко. Бывает, что температура повышается, но очень умеренно, например до 37-37,5°С. Как же в таком случае узнать, была ветрянка, или же все обошлось только подозрениями? – В этом случае единственный достоверный способ – это анализ крови на наличие антител к вирусу ветряной оспы (Varicella Zoster) с определением их авидности.
Можно ли мыться в острый период ветряной оспы? Как обрабатывать гениталии, на которых имеются высыпания?
Мытье в период высыпаний приведет к более быстрому их распространению по всей поверхности тела, поэтому следует воздержаться от водных процедур до 5 дня высыпаний включительно. А с 6 дня можно аккуратно принимать душ.
Как правильно лечить ветрянку?
Лечение ветрянки симптоматическое, т. е. направлено на снижение негативного воздействия симптомов заболевания:
-На весь период заболевания следует принимать больше жидкости для уменьшения интоксикации.
-При повышении температуры выше 38,5°С целесообразно снизить ее препаратом на основе Парацетамола или Ибупрофена. При высокой температуре тела, именно при ветряной оспе, нельзя давать в качестве жаропонижающего средства аспирин (ацетилсалициловую кислоту) — высока вероятность осложнений со стороны печени. Сочетание ветрянки и аспирина очень нежелательно для печени.
-Для уменьшения зуда могут помочь антигистаминные препараты: у детей раннего возраста разрешены Фенистил и Зодак. В более старшем можно принимать Супрастин, Кларитин и др.
В самых тяжелых случаях в лечении назначают противовирусные препараты (Ацикловир), но в связи с выраженным токсическим влиянием на печень применение их самостоятельно запрещено.
Чем эффективнее всего обрабатывать высыпания? Что делать, чтобы предотвратить выбаливание, т. е. оспины?
Обрабатывать высыпания принято для снижения зуда, профилактики нагноения элементов сыпи и ускорения их подсыхания. Обычно принято обрабатывать высыпания анилиновыми красителями – зеленкой или фукорцином. Существуют и более современные, не красящие кожу средства, например Каламин лосьон, ПоксКлин и др.
Выбаливание, то есть дефект кожи, появляется при нарушении целостности пузырька. Чаще всего это случается когда дети начинают расчесывать их. Для предотвращения этого детям нужно покороче подстричь ногти, стараться их чем-нибудь отвлечь; маленьким детям полезно одевать рукавички, а с большими важно договориться, рассказать про последствия расчесывания, т. к. уследить за ними бывает сложно. А для снижения зуда дать антигистаминный препарат. Желательно также избегать перегрева: чем больше ребёнок будет потеть — тем сильнее будет зуд.
Правда ли, что ветрянкой лучше переболеть в детстве?
Действительно правда, т. к. во взрослом возрасте эта детская инфекция переносится гораздо тяжелее. Я сама переболела ветряной оспой уже во время учебы в медицинском институте. Никому не пожелаю тех испытаний, которые сопровождали обычную детскую инфекцию.
Есть ли какие-то особенности течения ветряной оспы у аллергиков, астматиков?
Ветряная оспа, как и любое инфекционное заболевание, может провоцировать обострение аллергической патологии у предрасположенных детей. Поэтому на время заболевания важно исключать факторы, которые могут усугубить течение аллергической патологии: соблюдать диету, гипоаллергенный быт, принимать базисную терапию, если она была назначена лечащим врачом. И не забывать, что любое обострение должно контролироваться врачом-аллергологом.
Какова профилактика ветрянки, и нужно ли ею заниматься?
В нашей стране в национальный календарь прививок не включена иммунизация от ветряной оспы, хотя такая вакцина существует и в центрах вакцинации ее можно ввести. Напряженность иммунитета после перенесенного заболевания выше, чем вакцинального. Но заболевание, к сожалению, может протекать с осложнениями – ветряночным энцефалитом, пневмонией, или гнойным поражением кожи. Регистрируются они в основном у ослабленных детей. Поэтому говорить о нецелесообразности вакцинации не стоит.
Для профилактики распространения инфекции больных изолируют дома до 5-го дня со времени появления последнего свежего элемента сыпи. Дети, не болевшие ветрянкой, подлежат разобщению и наблюдению с 11 до 21 дня с момента контакта.
И еще. Дорогие мамы! Любое высыпание у ребенка, сопровождающееся повышением температуры тела, подлежит осмотру врачом-педиатром. Но не торопитесь обрабатывать зеленкой все пятна, точки, пузырьки и другие элементы, которые могут появляться на коже у ребенка. Не каждая сыпь является ветрянкой, а причины высыпаний очень многообразны. Закрашенные элементы сыпи очень усложняют ее диагностику для врача-педиатра. Оставите появившиеся элементы, или хотя бы часть из них, необработанными, даже если вы на 100% уверены, что кроме ветрянки за ними ничего не может скрываться. Несколько часов не сыграют никакой роли, а точный диагноз может помочь вовремя начать правильное лечение.
С любовью и пожеланиями здоровья, врач-педиатр Чумак Надежда Михайловна
Содержание: Болезнь аллергию принято обозначать одним словом, но она имеет много разновидностей, симптомы которых очень схожи с другими заболеваниями. Поэтому не все люди имеют представление о том, как отличить аллергию от других болезней. Ведь от того, насколько будет своевременно поставлен диагноз и назначено своевременное лечение, зависит не только состояние пациента, но исход аллергии в целом.
В зимний период шансы у детей заразится ветряной оспой резко растут. Осложняется в холода и лечение этого вирусного заболевания. Родителям очень важно знать, как на ранних стадиях обнаружить болезнь и как правильно лечить покрытого язвочками ребенка. Что такое ветрянка? Восприимчивость к ветряной оспе особенно высока у детей в возрасте до 5 лет.
Среди самых распространенных детских заболеваний почетное место занимает ветрянка. Болеют ею, как правило, один раз в жизни, после чего у человека вырабатывается стойкий иммунитет к вирусу, причем в детском возрасте болезнь протекает значительно легче, чем во взрослом. Так что родителям, заметившим у своего ребенка первые признаки ветрянки, не стоит волноваться, .
Ветряная оспа – это детская болезнь, которая может представлять риск для плода, если мать во время беременности переболеет этим заболеванием. Более 90% беременных женщин имеют иммунитет к ветряной оспе, потому что они переболели ей до беременности, или потому что получили прививку от данного заболевания.
Третьякова Дарья Александровна В жизни каждого родителя, рано или поздно наступает момент, когда, вдруг, на теле любимого ребенка, обнаруживаются какие-то прыщи. Это сыпь. Сыпь — это любые изменения на коже. Она встречается при очень многих заболеваниях и состояниях, некоторые из них весьма опасны.
Как и большинство вирусных инфекций, ветрянка начинается с ухудшения общего состояния ребенка. Симптомы ветрянки у ребенка Основные симптомы ветрянки (ветряной оспы): малыш становится вялым, часто отказывается от пищи, у него повышается температура тела, появляется головная боль.
Большинство людей думает о ветрянке как обычная безопасная болезнь детства. Однако, дети с ветрянкой обычно имеют высокую лихорадку, чувствуют себя больными для несколько дней, и развивают сыпь. Сыпь включает крошечные, ясные пузыри это начало на груди(сундуке), назад или животе.
Если вы счастливая семейная пара и у вас есть ребенок, постарайтесь особо не ограждать его от возможного заражения ветрянкой. Напомним, что эта болезнь относится к числу разовых, поэтому лучше всего переболеть ею в детстве. И хотя находятся некторые индивиды, которые подтвержденно умудрялись болеть два раза в течении жизни, такие случаи крайне редки.
Ветрянка в абсолютном большинстве случаев (90%) — болезнь детская. Взрослые болеют ветрянкой значительно реже детей. И у беременных женщин ветрянка встречается не чаще, и протекает не тяжелее, чем у небеременных. По статистике, заболеваемость беременных женщин ветрянкой обычно не превышает 0,5—.
Ветряная оспа, или просто ветрянка, относится к разряду так называемых детских инфекций. Однако некоторые люди, не переболевшие ветрянкой в детстве, могут и во взрослом возрасте заразиться ею. Чаще всего ветряная оспа проходит без осложнений, но больные испытывают нешуточные страдания от кожного зуда.
Какие симптомы у ветрянки? а какие у аллергии. заболела. не могу понять что со мной? врачи сказали аллергия. но я уж и на деете сижу. и лекарства пью не помагает ( что это. ВЕТРЯНКА – это одно из самых распространенных заболеваний, встречающихся у детей. Болеют ветрянкой только один раз, после этого у человека вырабатывается пожизненный иммунитет, причем, у детей данное заболевание протекает намного легче, чем у взрослых людей.
Первые признаки ветрянки у детей чаще всего возникают за два-три дня до развития типичной клинической картины заболевания. В этом случае состояние ребенка больше всего напоминает начало острого респираторного вирусного заболевания дыхательных путей. Часто родители могут наблюдать изменения в настроении ребенка, снижение аппетита, нарушения сна, капризность и раздражительность.
Лекарственная аллергия Аллергия может возникать и от применения лекарств. Аллергенами способны выступать любые медикаменты, однако, наиболее часто повышенную чувствительность вызывают антибиотики, витамины, успокаивающие препараты и препараты, содержащие салициловую кислоту.
Ветрянкой заболели почти треть нашего класса. Первой заболела отличница Ира, дней через десять — ее подружка, девочки сидели за одной партой. И началось! Один, второй, трети и — причем заразились именно «домашние» дети, которые не ходили в сад и детскими болезнями, соответственно, переболеть не успели.
Многие из нас познакомились с этой инфекцией еще в нежном возрасте. Она считается довольно легкой и безобидной. Но чем старше становится ребенок, тем тяжелее ее переносит. У подростков нередко наблюдается высокая температура, иногда с кровоизлияниями во внутренние органы в тех местах, где имеются обильные высыпания.
Виновник ветрянки — герповирус варицелла-зостер. Он является близким «родственником» заразы, вызывающей лихорадку на тубах, а также герпеса, передающеюся половым путем. Возбудитель очень летуч и коварен, но, покинув организм хозяина, живет недолго. Поэтому заразиться через итрушки, книжки, посулу им невозможно. Зато ею можно подхватить, например, пройдя мимо квартиры, теле есть больной. Скрытый период длится от 10 дней до трех недель, но заразным для других ребенок становится за день-два до появления сыпи, в первую неделю болезни.
У маленького пациента ухудшается самочувствие, наблюдается слабость, повышается (хотя не у всех и не всегда!) температура. Но терзаться в сомнениях долго не приходится. Через пару дней все ясно: на лице, за ушами, на теле появляются розовые пят на, а затем и пузырьки с прозрачным водянистым содержимым. Сыпь может поселиться на слизистых оболочках рта, носа и даже на роговице глаз.
Как правило, жизнь пузырьков коротка: через день-два они лопаются, высыхают и покрываются корочкой. Но болезнь продолжает наступление. На смену «выбывшим бойцам» приходят новые: примерно неделю «атаки» высыпаний будут повторяться. Ну и, наконец, еще дней десять об инфекции напоминают заживающие корочки на месте бывших «прыщиков».
Нет специальных лекарств от ветрянки! Главное — обрабатывать пузырьки, чтобы они не нагноились и, стало быть, подсыхали побыстрее. Мы привыкли использовать зеленку, сетуя, ч то постельное белье и пижамы потом неизбежно придется выбросить: ведь отстирать их невозможно. Для обработки высыпаний можно использовать и другие средства, тем более что зарубежные врачи от зеленки давно отказались. Прижигайте пузырьки 1-2 % раствором марганцовки или 0,05 % раствором риванола. Самые современные средства — специальные лосьоны, например, каламиновый и другие.
Процедуру повторяют дважды в день. Очень важна правильная обработка старайтесь по снайперски прицельно прижечь именно пузырек, не затронув здоровую ткань. Если высыпания на теле обширны, можно делать ванны с марганцовкой. При высыпаниях на слизистой оболочке рта помогают полоскания слабым раствором фурацилина и другим и антисептиками.
Серьезный вопрос как уменьшить зуд? Он-то и доставляет ребенку больше всего мучений. Посоветуйтесь с врачом: успокоить «чес» помогут анти-гистаминыме препараты. Можно использовать травяные настои из череды, шалфея и корней лопуха, если, конечно, нет на них аллергии. Этими же настоями хорошо полоскать рот и горло.
В первые дни болезни при высокой температуре и ознобе используют жаропонижающие средства. Но в принципе, если ребенок не сильно страдает от высокой температуры, лекарства не нужны. Через пару дней она спадет и без вашей помощи. И никогда не давайте ребенку аспирин — при ветрянке (как и при других заболеваниях с симптомом лихорадки) он может спровоцировать синдром Рея, вызывающий токсические поражения печени и головного мозга. И еще важный момент: следите, чтобы ребенок меньше потел — пот усиливает зуд. 11оэто-му чаще меняйте постельное белье, пижаму.
Во время болезни желательно все-таки примерно неделю провести в постели. Уговорите ребенка отказаться от сладостей, газировки, кетчупа, чипсов и прочих «вредностей». Пусть ест больше фруктов, готовьте ему морсы, компоты, настой шиповника, давайте чан с лимоном. Других ограничений в диете, в принципе, нет.
У детей, страдающих аллергией, высыпания при ветрянке бывают особенно обильными и зудящими
Ветрянка редко дает осложнения, это правда. Но, тем не менее, сбрасывать со счетов риск нельзя. Например, очень неприятная штука — гнойные поражения кожи, возникающие из-за того, что при расчесывании в ранки попадает зараза. При гнойном дерматите врач назначает антибиотики, иначе инфекция может перейти в хроническое заболевание кожи. Но самое опасное осложнение — встряночный энцефалит, поражающий головной мозг. Его признаки — повышенно температуры до 39-40 °С, сильная головная боль, рвота. В такой ситуации нужна экстренная госпитализация!
Другие осложнения менее драматичны. Но родители должны знать: если у ребенка появились обильные высыпания на слизистой рта или вдруг начался сильный кашель, нужно обязательно срочно вызывать врача. Это означает развитие, например, пневмонии. Опасность удастся обойти, если вовремя назначить антибактериальные препараты.
После ветрянки иммунитет сохраняется на всю жизнь. Однако есть одно неприятное обстоятельство. Как и любой герпесный вирус, возбудитель инфекции не покидает хозяина, а мирно засыпает в нервных узлах. И в пожилом возрасте у некоторых людей, переболевших в детство ветрянкой, он может вызвать другое неприятное заболевание — опоясывающий лишай. А ого последствия иногда бывают тяжелыми — парезы, параличи, герпесные поражения глаз.
За рубежом для защиты от болезни давно используют вакцинацию. И хотя инфекция считается относительно легкой, российские медики также в ближайшее время собираются вакцинацию против ветрянки внести в Национальный календарь прививок. Во-первых, у нас заболеваемость ею растет. Что и понятно — у современных детей иммунитет не очень крепкий. Во-вторых, сдвинулись возрастные рамки — нередко болеют старшеклассники.
А еще ветрянка очень опасна для будущих мам. Вирус, попав 15 организм беременной, если у нее нет защитных антител, может привести к выкидышу, тяжелым врожденным заболеваниям ребенка (риск составляет 25 %).
Кстати, вакцина может быть использована и для экстренной профилактики инфекции. Если прививку сделать не позже третьего дня после контакта с больным, в 90 % случаев удается предотвратить болезнь. Есть ли противопоказания к процедуре? Они те же, что и при большинстве вакцинаций — острые заболевания и непереносимость компонентов.
источник
Геморрагическая форма ветряной оспы у детей и ее исходы по материалам собственных наблюдений, возможности профилактики
Описаны два случая геморрагической формы ветряной оспы у детей, один из которых закончился летальным исходом. Проанализированы трудности диагностики и лечения данной агрессивной формы ветряной оспы, возможности профилактики.
Are described two cases of the hemorrhagic form of the chickenpox in the children, one of which ended with lethal outcome. The difficulties of diagnostics and treating this aggressive form of the chickenpox, opportunity of preventive maintenance are analyzed.
Представлены два клинических наблюдения агрессивного течения геморрагической формы ветряной оспы: первый — у мальчика 8 лет закончился летальным исходом в первые сутки от момента поступления в стационар; второй — у ребенка в возрасте 5 мес с благоприятным исходом. Подобные формы ветряной оспы являются редко встречающимися в современных условиях, в подавляющем большинстве случаев заканчиваются неблагоприятно, мало описаны в доступной литературе и поэтому представляют интерес для практических врачей. Важным аспектом является профилактика заболевания.
Ребенок Р., 8 лет, доставлен в стационар 21.06.11 г. с диагнозом «Ветряная оспа, геморрагическая форма». Заболел 16.06.11 г., появились ветряночные высыпания на коже и слизистых оболочках ротовой полости на фоне нормальной температуры. Родители к врачам не обращались, проводили лечение тавегилом, анафероном, туширование элементов сыпи раствором бриллиантовой зелени. 21.06.11 г. ночью появились боли в костях, головная боль, геморрагическая сыпь, температуру тела не измеряли, скорую помощь не вызывали. Утром был сделан вызов участкового педиатра, осмотр ребенка произведен в 13 часов. В 14 ч 05 мин машиной скорой помощи, минуя приемный покой, больной госпитализирован в отделение реанимации и интенсивной терапии (ОРИТ).
Анамнез жизни. Ребенок из двойни, первым ветряной оспой заболел брат, заболевание протекало в среднетяжелой форме без осложнений. Больной Р. с 3 лет болен бронхиальной астмой, получал гормональную терапию, в том числе через рот.
Состояние при поступлении расценено как крайне тяжелое. Уровень сознания — неглубокий сопор. Возможен контакт, но ребенок не вполне ориентирован, временами не адекватен. На осмотр реагировал беспокойством. Менингеальных, очаговых симптомов не было. Имелись кровоизлияния в склеры. Зрачки одинакового размера. Фотореакция живая, содружественная. Реакция на тактильные, болевые раздражители адекватная. Челюсть удерживал. Кожные покровы бледно-розовые, обильно «затушированы» бриллиантовой зеленью, акроцианоз. Слизистые оболочки бледно-розовые, суховатые. На губах геморрагические корочки. Из носовых ходов сукровица. Имелись отчетливые признаки ротоносоглоточного стеноза. Носовое и ротовое дыхание затруднено, храпящее. Осмотр полости рта и зева затруднен из-за выраженной болезненности и обильных гнойных налетов, афт и геморрагий. Язык густо покрыт гнойно-серым налетом. Тургор тканей снижен. Отеков нет. Сыпь обильная, полиморфная: папулы, везикулы, корочки. Элементы сыпи обильно пропитаны геморрагическим содержимым. Tемпература тела 38,6 °С. Дыхание спонтанное, проводилось с обеих сторон симметрично. Одышка в покое — частота дыхательных движений (ЧДД) 28–32 в мин, содержание кислорода в крови (SpO2) — 92% при дыхании атмосферного воздуха. Назначен увлажненный кислород через маску, фракционная концентрация кислорода во вдыхаемой газовой смеси (FiO2) — 40–50%. Тоны сердца глухие, аритмичные, тахикардия 186 уд./мин. Наполнение пульса снижено. АД 105/55 мм рт. ст., центральное венозное давление (ЦВД) — 2–4 см вод. ст. — снижено. В течение периода до 18 ч 30 мин удавалось удерживать оксигенацию до 96% на кислородной маске, но затем оксигенация снизилась до 90–88%. Усилились признаки гипоксемии в виде неадекватности поведения, возбудимости. Седатирован. С 19 ч переведен на искусственную вентиляцию легких (ИВЛ). Установлен желудочный зонд, по которому отходило застойное отделяемое с примесью измененной крови. Живот мягкий, не вздут, не напряжен. Перистальтика кишечника выслушивалась, ослаблена. Диурез сохранен, снижен 0,6 мл/кг/час. Моча мутная, с примесью крови.
Общий анализ крови — эритроциты 4,2×10 12 /л, гемоглобин 128 г/л. Тромбоциты — 71×10 9 /л. Лейкоциты 21,8×10 9 /л, п-10, с-65, л-21, м-4, СОЭ — 5 мм/ч. Глюкоза крови — 6,8 ммоль/л (норма 3,3–5,5). Биохимический анализ крови (общий белок 33,6 г/л при норме 65–85, мочевина 11,5 ммоль/л при норме 2,3–8,3, креатинин — 92,6 мкмоль/л при норме 44–88). Исследование гемостаза (протромбиновый индекс — 43% — гипокоагуляция). Общий анализ мочи — удельный вес 1027, белок 0,046‰, лейкоциты 2–3 в п/зр.
Заключение: тяжесть ребенка обусловлена основным заболеванием, дыхательной недостаточностью 2–3 степени, недостаточностью кровообращения 2а степени, церебральной недостаточностью, нарушением гемостаза в виде гипокоагуляции.
Проводилась инфузионная терапия — реополиглюкин, волювен, солевые растворы, свежезамороженная плазма, альбумин, с гемостатической целью использовались Викасол, Этамзилат, Контрикал. С противовирусной целью внутривенно назначен Ацикловир, антибактериальная терапия — Тиенам.
В динамике, несмотря на проводимую терапию в течение 18 часов, состояние ухудшалось до крайне тяжелого с переходом в критическое. Нарастали признаки синдрома полиорганной недостаточности (СПОН) — отек-набухание головного мозга (ОНГМ), недостаточность кровообращения (НК), дыхательная недостаточность (ДН), острая почечная недостаточность (ОПН). Помимо перечисленной терапии, в стадии артериальной гипотензии проводилась инотропная поддержка дофамином, адреналином.
22.06.11 г. в 8 ч 30 мин ЧДД составила 24 в мин (ИВЛ), частота сердечных сокращений (ЧСС) 188 уд./мин, артериальное давление (АД) 85/45–70/35 мм рт. ст., температура тела — 38,0 °С. ЦВД — 6–8 мм рт. ст. Уровень сознания: кома с оценкой по Глазго не более 3–4 баллов. На осмотр реагировал очень слабыми движениями. Зрачки одинакового размера. Фотореакция была вялая или отсутствовала. Челюсть не удерживал. Кожные покровы и видимые слизистые умеренно влажные, бледно-розовые. Дистальные отделы конечностей холодные, ногтевые ложа бледно-розовые. На склерах кровоизлияния. Кровотечение из носоротоглотки. Сыпь обильная. Тургор мягких тканей снижен. Синхронизация с аппаратом ИВЛ удовлетворительная. SpO2 — не более 80–85%. Дыхание жесткое, проводилось симметрично с обеих сторон. Перкуторный звук ясный легочный, частично коробочный. Тоны сердца глухие, ритмичные. ЧСС 188 уд./мин. Наполнение пульса снижено значительно. Живот мягкий, был не вздут, не напряжен. Перистальтические шумы не выслушивались. Стула не было. За период наблюдения по назогастральному зонду отошло около 150 мл застойного, геморрагического отделяемого. Диурез снижен до 0,5 мл/кг/час (олигоанурия). Моча мутная, с примесью крови.
В 7 ч 30 мин — развитие брадикардии и асистолии. Проведенные реанимационные мероприятия успеха не имели. В 8 ч 30 мин зафиксирована биологическая смерть.
Патологоанатомический диагноз. «Ветряная оспа, атипичная геморрагическая форма: распространенная геморрагически-везикулезная сыпь на коже, очаги поверхностных некрозов и геморрагий в слизистой оболочке ротовой полости, гортани, осложненных вторичным инфицированием, множественные эрозии в трахее, слизистой желудка. Осложнения: отек легких, серозно-гнойная микст-пневмония. Геморрагический синдром, множественные кровоизлияния в паренхиме внутренних органов, микронекрозы в легких, печени, селезенке. Отек головного мозга. Венозное полнокровие и выраженные дистрофические изменения паренхиматозных органов».
Причиной смерти ребенка явилось редко встречающееся злокачественное течение геморрагической формы ветряной оспы. Геморрагический синдром привел к синдрому полиорганной недостаточности. Произошло нарушение кровоснабжения органов, повышение сосудистой проницаемости с выходом в интерстициальное пространство белков. В такой ситуации отсутствовало потребление кислорода тканями, осуществлялась только доставка кислорода — развилась циркуляторная и гемическая гипоксия. Основной задачей в лечении было восстановление кровообращения с помощью инфузионной терапии и инотропной поддержки. Гормонозависимая бронхиальная астма сыграла существенную роль в развитии такой клинической формы болезни. Ребенок заболел 16.06.11 г., и только к 6-му дню болезни произошло резкое ухудшение состояния с нарушением гемостаза. В случаях развития геморрагической формы в начальном периоде высыпания — папулы, а затем везикулы пропитываются геморрагическим содержимым. Возникают кровотечения из носа, желудочно-кишечного тракта, кровохарканье, гематурия и кровоизлияния во все внутренние органы и головной мозг, при этом, как правило, наступает летальный исход.
.jpg)
Анамнез жизни. Ребенок относится к категории часто болеющих детей. От первой нежеланной беременности, родился недоношенным с массой 1730 г, ростом 42 см. В анамнезе матери угроза выкидыша, хронический пиелонефрит, хроническая внутриматочная инфекция. Ребенок находился на ИВЛ одни сутки в роддоме, с последующим лечением в детской больнице (1,5 месяца), и далее переведен в дом ребенка. С рождения выявлены врожденные пороки сердца (дефект межжелудочковой перегородки, открытое овальное окно, НК 0 степени). С 1.07.11 г. по 20.07.11 г. получал лечение в стационаре по поводу левосторонней пневмонии. С 26.07.11 г. по 25.08.11 г. повторно госпитализирован с диагнозом: двусторонняя пневмония. С 29.08.11 г. по 9.09.11 г. перенес острый простой бронхит.
При поступлении в инфекционное отделение на 4-е сутки от начала высыпаний состояние было тяжелое, обусловлено инфекционным токсикозом, гипертермией (температура тела — 39,4 °С), ЧСС — 138 ударов в минуту, ЧДД — 38 в минуту, вес — 5 кг. Находился в сознании, но был вялый, адинамичный. Была выражена распространенность кожного поражения: обильная пятнисто-папуловезикулезная сыпь на туловище, конечностях, включая ладони и подошвы, на лице, волосистой части головы. Энантемы не наблюдалось. Учитывая преморбидный фон, выраженность синдрома экзантемы, с момента поступления был назначен ацикловир 60 мг/кг/сут. 27.09.11 г. отмечено нарастание токсикоза, сыпь приобрела геморрагический характер, ребенок переведен в отделение реанимации и интенсивной терапии.
Отмечали — ЧДД 36 в мин, ЧСС — 142 уд./мин, АД 85–90/50 мм рт. ст., температуру тела — 36,6 °С, ЦВД — 6–8 мм рт. ст. Состояние ребенка было крайне тяжелым. Уровень сознания — глубокий сопор. На осмотр реагировал двигательным беспокойством. Очаговой неврологической и менингеальной симптоматики не отмечалось. Большой родничок на уровне костей черепа напряжен. Тонико-клонические судороги — купированы оксибатом натрия. Зрачки одинакового размера. Фотореакция вялая, содружественная. Челюсть не удерживал. Кожные покровы и видимые слизистые бледно-сероватые, обильно покрыты полиморфной сыпью с геморрагическим содержимым, геморрагические некрозы. Имелись свежие элементы везикулезной сыпи диаметром 2–3 мм на голове, шее, поверхности грудной клетки. На брюшной стенке, спине элементы буллезные 3–5 см, пропитаны кровью, с вторичным инфицированием. Слизистые оболочки яркие, пестрые, саливация нормальная. Дистальные отделы конечностей холодные, ногтевые ложа синюшные. Склеры обычной окраски. Отечность тканей головы, больше слева. Тургор мягких тканей снижен. SpO2 — 96%. Переведен на ИВЛ. Дыхание жесткое, проводилось симметрично с обеих сторон. Перкуторный звук ясный легочный, коробочный. Тоны сердца приглушены, ритмичные. Наполнение пульса снижено. Живот мягкий, не вздут, болезненный инфильтрат на передней брюшной стенке. Тошноты, рвоты, срыгивания нет. Перистальтические шумы не выслушивались. Стула не было. Анурия — 0,45 мл/кг/час. Моча мутная, с примесью крови.
Тяжесть состояния ребенка была обусловлена: основным заболеванием, развитием полиорганной недостаточности (НК 2а степени, ОПН, ДН, синдром диссеминированного внутрисосудистого свертывания, ОНГМ).
Общий анализ крови — эритроциты 5,2×10 12 /л, гемоглобин 141 г/л, цветовой показатель 0,81. Тромбоциты — 61×10 9 /л. Лейкоциты 12,4×10 9 /л, п-7, с-14, л-71, м-8, СОЭ — 19 мм/ч. Глюкоза крови — 5,8 ммоль/л (норма 3,3–5,5). Биохимический анализ крови: общий белок 64,6 г/л при норме 65–85, мочевина 14,5 ммоль/л при норме 2,3–8,3, креатинин — 92,6 мкмоль/л при норме 44–88, калий — 6,2 ммоль/л при норме до 5,5. Исследование гемостаза (протромбиновый индекс — 43% — гипокоагуляция). Общий анализ мочи — удельный вес 1002, белок 0,036‰, лейкоциты 3–4 в п/зр. В крови на 50-й день болезни, наряду с иммуноглобулинами класса G (IgG) к вирусу Varicella Zoster (VZV), были выявлены в высоком уровне антитела класса IgG к гликопротеину E вируса ветряной оспы (анти-gE-IgG). Гликопротеин Е (gE) VZV является главным трансмембранным вирусным белком в инфицированных клетках. Экспонируемый на поверхности клетки, он имеет высокую копийность и экспрессируется только в литической фазе инфекции. Все это обуславливает возможность использования анти-gE-IgG для диагностики острой фазы ветряной оспы или недавно перенесенной инфекции. Анти-gE-IgG начинают выявлять на 10–20 день после начала заболевания, и длительность их циркуляции составляет 2–3 месяца.
С целью проведения инфузионной терапии назначена одногруппная свежезамороженная плазма, солевые растворы. Проведен терапевтический плазмообмен с удалением 2 объемов циркулирующей плазмы, начата процедура гемодиафильтрации на аппарате Prismaflex продолжительностью 70 часов.
В динамике состояние ребенка постепенно улучшилось. Восстановилось сознание. На осмотр реагировал двигательным беспокойством. Лихорадил субфебрильно. Зрачки одинакового размера. Фотореакция живая, содружественная. Челюсть удерживал. Кожные покровы и видимые слизистые были обильно покрыты полиморфной сыпью с инфицированными некрозами подкожной клетчатки, обильное гноетечение с пораженных поверхностей кожи. Дистальные отделы конечностей теплые, ногтевые ложа розовые. Склеры обычной окраски. SpO2 — 96%. Продолжена ИВЛ. Тоны сердца приглушены, ритмичные, ЧСС 126 уд./мин. Наполнение пульса не снижено. Живот мягкий, не вздут, имелся инфильтрат передней брюшной стенки, явно болезненный. Тошноты, рвоты, срыгивания не было. Начато кормление через зонд. Перистальтические шумы выслушивались. Диурез восстановился до 1,6 мл/кг/час. Моча мутная, с примесью фибрина.
На фоне проведения противовирусной терапии ацикловиром, плазмообмена и гемодиафильтрации произошла нормализация основных показателей гомеостаза, купировался геморрагический синдром, и на первый план с четвертых суток от момента пребывания в ОРИТ вышли проявления вторичного инфицирования кожи и подкожной клетчатки на месте вскрывшихся пузырей. Отмечались множественные инфицированные некрозы кожи и подкожной клетчатки (целлюлит), обильное гноетечение. Проводилась хирургическая обработка пораженных поверхностей с наложением гипертонических и мазевых антибактериальных повязок, комбинированная многоэтапная антибактериальная терапия (амписид, меронем, ванкомицин, цефтриаксон). Эпителизация завершилась на 5-й неделе от начала заболевания. Этап реабилитации осуществлялся в соматическом профильном отделении, протекал гладко без присоединения интеркуррентных заболеваний.
Противовирусное лечение, методы сорбционной эфферентной терапии (плазмообмен, купирующий геморрагический синдром, и гемодиафильтрация, нормализующая гомеостаз) сыграли решающую роль в предотвращении фатального исхода у данного ребенка. Неблагоприятный преморбидный фон, документированный внутриутробной инфекцией, недоношенностью, бронхолегочной дисплазией отражали наличие вторичного иммунодефицита, который способствовал развитию агрессивного варианта течения ветряной оспы. Имея возможность проследить все этапы развития геморрагической формы, мы наблюдали появление геморрагического синдрома на 5-е сутки от начала болезни, его выраженность вплоть до развития синдрома полиорганной недостаточности. В дальнейшем, по мере купирования синдрома полиорганной недостаточности, происходило изменение везикулезных элементов с формированием булл, глубоких некрозов, гнойно-фибринозных наложений, инфильтрации и абсцедирования подкожной клетчатки с развитием целлюлита.
В настоящее время развитие агрессивных форм ветряной оспы можно профилактировать с помощью вакцинации. Впервые живая вакцина против ветряной оспы была создана в 1974 г. путем последовательных пассажей на клеточных культурах из вируса штамма «Ока» в Японии. Иммунизированные живой вакциной лица приобретают длительный иммунитет против ветряной оспы и опоясывающего герпеса. В нашей стране вакцина против ветряной оспы создана и находится на стадии изучения, рекомендаций к массовому использованию пока нет [1].
Окавакс — первая зарегистрированная в мире живая аттенуированная вакцина против ветряной оспы с 35-летним опытом применения, имеющая хороший профиль безопасности и переносимости, производится в Японии. Вакцина Окавакс зарегистрирована в России в 2009 г. и может быть использована для профилактики ветряной оспы как у здоровых детей, так и в группе пациентов высокого риска возможной тяжелой формы заболевания. В соглашении восточноевропейской группы экспертов России, Беларуси, Казахстана, Украины прописаны рекомендации по вакцинопрофилактике ветряной оспы [2]:
- вакцинация рекомендована группам повышенного риска осложненного течения заболевания (ВИЧ-инфицированным, пациентам с онкогематологической патологией, пациентам, проходящим терапию цитостатиками и глюкокортикостероидами);
- лицам, не болевшим ветряной оспой, находящимся в окружении пациентов повышенного риска тяжелых проявлений заболевания;
- лицам, находящимся в окружении беременной, восприимчивой к вирусу ветряной оспы. Желательна плановая вакцинация женщин, не болевших ветряной оспой, до наступления беременности;
- лицам с целью постэкспозиционной профилактики ветряной оспы — в первые 3 дня от момента контакта с больным.
В последние годы в России рассматриваются подходы к универсальной массовой вакцинации против ветряной оспы. Последняя осуществляется в Германии, Канаде, США, Австралии и ряде других государств уже более 8–15 лет. Благодаря созданию клеточного иммунитета, она создает длительную защиту, что подтверждено 20-летними наблюдениями. Клиническими исследованиями установлена высокая иммуногенность и эффективность в защите от тяжелых форм ветряной оспы. Вакцина Окавакс вводится однократно всем лицам старше 12 месяцев. После однократной инъекции вакцины сероконверсия отмечается у 98,7% здоровых детей, у пациентов с сопутствующими заболеваниями, в том числе принимающих глюкокортикостероиды, иммунный ответ почти так же высок (92–94%).
- Учайкин В. Ф., Шамшева О. В. Руководство по клинической вакцинологии. М.: «ГЭОТАР-Медиа», 2006. 590 с.
- Баранов А. А., Балашов Д. Н., Горелов А. В. и др. Предотвращение ветряной оспы средствами специфической профилактики в Беларуси, Казахстане, России и Украине // Педиатрическая фармакология. 2008, т. 5, № 3. с. 6–14.
Е. И. Краснова*, доктор медицинских наук, профессор
О. В. Гайнц**
Н. И. Гаврилова*, кандидат медицинских наук, доцент
И. В. Куимова*, доктор медицинских наук, профессор
А. В. Васюнин*, доктор медицинских наук, профессор
*ГОУ ВПО Новосибирский государственный медицинский университет Минздравсоцразвития России,
**МБУЗ Детская городская клиническая больница № 3, Новосибирск
источник
Ветрянка (ветряная оспа) — это вирусное инфекционное заболевание, которое проявляется лихорадкой и зудящей пузырьковой сыпью. Ветрянка очень заразна для людей, которые не болели ей ранее и не были вакцинированы против нее.
В США до введения обязательной вакцинации против ветряной оспы почти все люди болели ветряной оспой до достижения совершеннолетия.
Новое исследование наглядно показывает, как заболеваемость в.
Ежегодно около 4 миллионов человек заболевали ветрянкой, из которых около 10 000 ежегодно были госпитализированы, а 100-150 человек умирали от этой инфекции. В 1995 году в США была разработана вакцина против ветряной оспы, которая резко изменила эпидемиологическую картину. В настоящее время CDC рекомендует введение двух доз вакцины против ветрянки для детей, подростков и взрослых, не болевших ветряной оспой. Две дозы вакцины предотвращают 98% случаев заболевания ветрянкой. В Российской Федерации плановая вакцинация против ветряной оспы до сих пор не введена за исключением нескольких регионов.
Большинство людей переносят ветряную оспу довольно легко и безо всяких осложнений. Однако, существует риск развития тяжёлых форм и осложнений. Вакцина против ветряной оспы является безопасным и эффективным способом тх предотвращения и снижения вероятности развития заболевания.
Фебрильными судорогами называют судороги, возникающие у дете.
Сыпь при ветрянке проходит три этапа развития:
1. Розовые или красные пятна и шишечки (папулы), которые появляются толчкообразно, на каждой новой волне лихорадки, по 2-6 «толчков» в сутки, в течение 3-6 дней.
Каждый новый толчок сыпи начинается с пятен и папул, в это время сыпь от более ранних толчков уже переходит в стадию пузырьков, мокнутия или корочек. Наличие одновременно всех видов сыпи — очень характерный признак ветрянки, который называется полиморфизмом сыпи. Человек становится заразным за 48 (по некоторым данным, за 72) часов до появления сыпи и остается заразным до тех пор, пока каждый элемент сыпи не покроется корочкой.
Болезнь, как правило, течет легко у детей. В тяжелых случаях сыпь может распространиться на кожу всего тела, а также на горло, глаза, слизистые оболочки мочеиспускательного канала, ануса и влагалища.
Если Вы подозреваете, что Вы или Ваш ребенок заболели ветрянкой — обратитесь к врачу. Врач сможет поставить диагноз просто осмотрев Вас, изучив элементы сыпи и сопутствующие симптомы. Ваш врач может также назначить лекарства, чтобы уменьшить тяжесть ветряной оспы и снизить риск осложнений, если это будет необходимо. Заранее позвоните педиатру и предупредите, что подозреваете ветрянку — врач примет Вас в отдельной комнате, без ожидания в очереди, чтобы избежать риска заражения других пациентов.
Кроме того, не забудьте сообщить врачу о наличии любого из этих осложнений:
- Сыпь распространилась на один или оба глаза.
- Кожа вокруг некоторых элементов сыпи стала очень красной, горячей или болезненной, что указывает на присоединение вторичной бактериальной инфекции кожи.
- Сыпь сопровождается головокружением, дезориентацией, учащенным сердцебиением, одышкой, тремором (дрожанием рук), потерей мышечной координации, нарастающим кашлем, рвотой, затруднением при наклоне головы вперед или лихорадкой выше 39,4 С.
- наличие любого иммунодефицита в анамнезе, или возраст моложе 6 месяцев.
Вирус ветряной оспы чрезвычайно заразен, и он может быстро распространяться по воздуху. Вирус передается от человека к человеку при прямом контакте с сыпью или в виде капель, рассеянных в воздухе при кашле или чихании.
Ваш риск заболеть ветрянкой выше, если Вы:
- Не болели ветрянкой ранее
- Не были вакцинированы против ветрянки
- Работаете в школе, детском саду, или в любом другом месте, где бывает скопление детей
- Проживаете с детьми
Большинство людей либо уже были вакцинированы против ветрянки, либо переболели ветрянкой, поэтому имеют иммунитет к этому вирусу.
Обычно ветрянка — это легкая болезнь. Однако иногда она течет очень тяжело и приводит к осложнениям, особенно у людей из групп высокого риска. Осложнения включают в себя:
- Бактериальные инфекции кожи, мягких тканей, костей, суставов или крови (сепсис)
- Пневмонию
- Воспаление головного мозга (энцефалит)
- Синдром инфекционно-токсического шока
- Синдром Рейе (при приеме аспирина на фоне заболевания ветряной оспой)
Следующие люди находятся в группе высокого риска развития осложнений:
- Новорожденные и младенцы, матери которых не имеют иммунитета к ветряной оспе
- Лица старше 14 лет
- Беременные женщины, которые не болели ветрянкой ранее
- Люди, чья иммунная система подавлена приемом лекарств (таких как химиотерапия), или другим заболеванием, таким как рак или ВИЧ/СПИД
- Люди, которые принимают стероиды для лечения другого заболевания, например дети с бронхиальной астмой
- Люди, принимающие лекарства, подавляющие иммунную систему (например, после трансплантации органа)
Информация для пациентов. Типы герпесной инфекции. Вирусы .
Особый вид осложнений от ветрянки может возникать у беременных женщин. Ветрянка на ранних сроках беременности может привести к различным проблемам у новорожденного, в том числе низкому весу при рождении и врожденным дефектам развития плода, таким как аномалии конечностей. Особенно большая угроза для ребенка происходит, когда мать заболевает ветрянкой за неделю до родов. В этой ситуации возникает высокий риск инфекции, опасной для жизни новорожденного (синдром врожденной ветряной оспы).
Если Вы беременны и были в контакте с больным ветряной оспой, обязательно поговорите с врачом о рисках для Вас и Вашего будущего ребенка.
Цели вакцинопрофилактики на этапе планирования беременности .
В свою очередь, опоясывающий лишай может осложниться постгерпетической невралгией — то есть длительными болями высокой интенсивности, которые могут резко ухудшать качество жизни пациента.
В развитых странах мира для профилактики опоясывающего герпеса у лиц старше 60 лет рекомендуется вакцина Zostavax. К сожалению, на данный момент этот препарат не зарегистрирован в России.
В большинстве случаев, врачу достаточно взглянуть на элементы сыпи и собрать анамнез у пациента, чтобы правильно поставить диагноз ветряной оспы.
В случае сомнений в диагнозе, ветряная оспа может быть подтверждена лабораторными тестами, в том числе иммуноферментным анализом крови, или вирусологическим исследованием содержимого пузырьков.
Краснуха, также называемая коревой краснухой, трехдневной ко.
Если вы находитесь в группе высокого риска развития осложнений
Если вы или ваш ребенок попадаете в группу высокого риска, ваш врач может назначить противовирусный препарат, такой как ацикловир, или внутривенный иммуноглобулин. Эти препараты могут уменьшить тяжесть заболевания, особенно если будут введены в первые 24 часа болезни. Другие противовирусные препараты, такие как валацикловир (Valtrex) и фамцикловир (Famvir), также могут уменьшить тяжесть заболевания, но они одобрены для использования только у взрослых людей. В большинстве случаев врач может рекомендовать введение вакцины против ветрянки сразу после контакта пациента с вирусом (экстренная постконтактная иммунизация). Это может предотвратить заболевание или уменьшить его тяжесть.
Ни взрослому, ни ребенку, заболевшему ветряной оспой, нельзя давать препараты на основе аспирина — эта комбинация крайне опасна развитием синдрома Рея (Рейе).
Если осложнения все же возникли, ваш врач назначит соответствующее лечение. Лечение инфекций кожи и пневмонии может потребовать антибиотиков. Лечение энцефалита, как правило, проводится с использованием антивирусных препаратов. Некоторым пациентам может потребоваться госпитализация.
Чтобы облегчить симптомы при неосложненных случаях ветряной оспы, Вы можете следовать простым советам:
1) Не чешите элементы сыпи
Царапины от расчесов могут привести к образованию рубцов, они медленнее заживают и на них чаще возникает вторичная инфекция. Если ваш ребенок не может удержаться от расчесов:
- Надевайте ему перчатки на руки, особенно в ночное время
- Коротко подстригите ногти
- Давайте ему препараты, снимающие зуд (фенистил внутрь, поксклин , каламин наружно)
2) Принимайте ежедневную прохладную ванну с добавлением соды или коллоидной овсяной муки или обычный прохладный душ
3) Соблюдайте щадящую диету (пюрированная пища, не горячая, не острая), если ветряночные язвочки поразили Ваш рот
Вакцина против ветряной оспы (ветрянки) была введена в широк.
Вакцина против ветряной оспы противопоказана:
- Беременным женщинам
- Людям с ослабленным иммунитетом, например: с ВИЧ-инфекцией, или принимающим препараты, подавляющие иммунитет
- Людям с аллергией на желатин или антибиотик неомицин
Поговорите с Вашим врачом, если Вы не уверены, показана ли Вам вакцинация. Если Вы планируете беременность, заблаговременно обсудите с врачом необходимость этой и других прививок перед зачатием ребенка.
источник
Пневмония — это достаточно опасное заболевание дыхательной системы, которое заключается в поражении воспалительным процессом нижних респираторных путей и паренхимы легких. Может быть вызвано большим количеством инфекционных возбудителей (бактерии, вирусы, простейшие, грибы, атипичные возбудители – внутриклеточные паразиты).
Кроме того, некоторые виды воспаления легких могут быть неинфекционной этиологии – это инфаркт-пневмония, которая возникает из-за попадания в легкие тромба из легочной артерии, а также аспирационная пневмония — она связана с попаданием в нижние респираторные пути пищевых масс вследствие нарушения безусловного рефлекса и незакрытия надгортанником дыхательных путей. В этой статье пойдет речь о тех клинических случаях, когда пневмонии ветряной оспой вызываются. Сама по себе ветряная оспа (народное название – «ветрянка») представляет собой острое инфекционное заболевание, которое вызывается одним из вирусов герпеса.
Если рассматривать именно те случаи (или же когда хотя бы есть подозрение на таковой), когда ветряная оспа с пневмонией связана, то в обязательном порядке необходимо устанавливать этиологию возбудителя – это является краеугольным случаем в определении тактики ведения и лечении.
Не менее важно провести дифференциальную диагностику между первичной пневмонией (то есть таким воспалением легких, когда вирус герпеса, приведший к развитию ветряной оспы, является первопричинным этиологическим фактором) и вторичной пневмонией (возникающая из–за манифестации воспалительного процесса в легких, вызванного бактериальным возбудителем, на фоне ослабленного иммунитета вирусом герпеса). Второй вариант вообще не будет называться герпетической пневмонией, так как вирус является только способствующим развитию клиники фактором, но никак не этиологическим компонентом.
Самое главное значение в постановке диагноза «ветряночная пневмония» имеет сбор анамнеза болезни и анамнеза жизни (то есть, краткие истории о том, как протекало заболевание, с чем связывает больной его возникновение, данные об эпидемиологическом окружении, проведенной вакцинации, перенесенных заболеваниях). Сама по себе ветряная оспа проявляется примерно через две недели после контакта с больным человеком (то есть, должен быть характерный эпидемиологический анамнез). Кроме того, из анамнеза жизни можно будет узнать о том, что этот человек ранее никогда не болел ветряной оспой и привит от нее не был. Основные клинические симптомы, указывающие на то, что это действительно ветряная оспа:
- Повышение температуры тела до фебрильных значений – свыше 38 градусов по Цельсию.
- Проявления астено-вегетативного синдрома, заключающегося в выраженной общей слабости, головокружении, отсутствии аппетита.
- Возможна боль в горле, головная боль.
- Высыпания на коже и слизистой оболочке (экзантема и энантема). Самый главный, патогномоничный симптом. В самом начале проявляются маленькие участки гиперемии диаметром три-четыре мм, через некоторое время (около трех-четырех часов) на этих местах возникают папулы, после этого, примерно через аналогичный промежуток времени, они превращаются в везикулы (пузырьки, заполненные содержимым кровавого цвета). Затем эти элементы вскрываются, остаются язвочки, покрывающиеся коричневыми корочками. Полная элиминация экзантемных элементов наступает через две-три недели.
Очень важно помнить особенности высыпаний при ветряной оспе:
- Она отличается полиморфностью – эта особенность объясняется тем, что вышеперечисленные элементы «эволюционируют» не одномоментно, а из-за этого можно отметить у больного присутствие всех видов высыпаний (даже на одном участке кожи).
- Элементы сыпи вызывают очень сильный зуд
- Вместе с высыпаниями на коже, появляются высыпания на слизистых.
Следует отметить, что вышеописанная клиника (с интенсивным катаральным, интоксикационным, астено-вегетативным синдромом) характерна в большей мере для взрослых. Также и все осложнения, которые возникают в результате ветряночной оспы (менингиты, энцефалиты, та же пневмония) как правило, имеют место только у лиц старше четырнадцати — пятнадцати лет.
К группам риска (лицам, вероятность заболевания которых намного выше, чем у остальных) в первую очередь относятся:
- Беременные на любом сроке, но самая большая вероятность – второй и третий триместр беременности (естественно, подвержены этому заболеванию только те, которые не были предварительно привиты и ранее не болели ветрянкой).
- Подростки и взрослые.
- Курильщики
- Больные хроническим обструктивным заболеванием легких.
- Лица, у которых имеет место иммунодефицит первичного или вторичного генеза.
В случае развития первичной (ветряночной) пневмонии, типичные проявления воспаления легких возникают, начиная с второго-третьего дня от манифестации проявлений ветряной оспы, описанных выше. Учитывая то, что вирус герпеса, вызывающий ветрянку, оказывает угнетающее действие на иммунитет, симптоматика пневмонии в этом случае будет иметь очень выраженный характер, возможно даже молниеносное (торпидное течение).
Характерная симптоматика именно первичной ветряночной пневмонии характеризуется следующими проявлениями:
- Выраженной дыхательной недостаточностью, определяемой повышением частоты дыхательных движений выше восемнадцати в минуту, а также падением значения сатурации ниже 95%.
- Периферическим, а в последующем и центральным цианозом – это проявление является следствием дыхательной недостаточности и недостаточного снабжения тканей организма кислородом.
- Кровохарканием. Крайне неблагоприятный симптом, который уже указывает на интерстициальный характер заболевания, заключается симптом в вазодилятации, которая приводит к попаданию крови в альвеолы.
Из всего вышесказанного можно сделать вывод о том, что пневмония, ассоциированная с ветряной оспой, имеет много схожих проявлений с воспалением легких при гриппе (первичного характера). Прогноз для выздоровления также очень неблагоприятный, единственно, чем пневмония при ветрянке не так опасна, так это то, что против вируса герпеса есть этиологическое лечение, эффективность которого уже доказана и проверена на практике.
В данном вопросе самое главное – это установить правильно причину возникновения воспаления легких. Убедиться в том, что действительно вирус ветряной оспы является первопричиной заболевания, провести дифференциальную диагностику с вторичной пневмонией, при которой этиологическим фактором являются бактерии. Этот момент важен по той причине, что в зависимости от определения природы возбудителя будет назначено этиотропное лечение. В данном случае ошибка и промедление (даже пусть и в один-два дня) с адекватной терапией может стоить человеку жизни.
Главный критерий, который позволит отличить первичную пневмонию при ветряной оспе от вторичной – это сроки присоединения клинической симптоматики воспаления легких к проявлениям ветряной оспы. При первичном заболевании, как было уже отмечено выше, проявления дыхательной недостаточности и цианоз манифестируют на второй-третий день заболевания; в том случае, если же признаки пневмонии проявились спустя неделю другую, с момента проявления ветряной оспы, то соответственно и вирус герпеса тут будет ни причем – воспаление легких будет вторичным (носит бактериальный характер). Также, в большинстве случаев, первичная пневмония будет иметь намного более тяжелое течение, чем вторичная.
Как бы там ни было, для обоих видов пневмонии, так или иначе связанных с герпетической инфекцией, есть один общий момент в тактике ведения – необходима госпитализация в ургентном порядке и никак иначе. Собственно, как и при любом осложнении, вызванном ветряной оспой.
Больной должен находиться в стационаре отделения реанимации и интенсивной терапии, под круглосуточным медицинским наблюдением, вне зависимости от того, первичная или вторичная ветряночная пневмония у него развилась, сколько ему лет. Никто не будет спорить о том, что при осложнениях ветряной оспы показана госпитализация, причем очень важно – госпитализировать необходимо только в стационар узкоспециализированной инфекционной больницы ввиду высокой контагиозности вируса герпеса.
Естественно, при госпитализации уже будут проведены дополнительные методы диагностики, которые позволят уточнить природу возбудителя (тот же посев мокроты, измерение титра антител иммуноглобулинов класса М и G к вирусу простого герпеса), однако, они будут иметь лишь ретроспективное значение (то есть просто будут подтверждать диагноз, не более того). Кроме того, эти анализы позволят внести важные данные в медицинскую документацию больного – документальное подтверждение перенесенных воспалительных инфекционных заболеваний, после которых формируется стойкий гуморальный иммунитет. Однако, это все будет актуально при том условии, что человека удастся таки спасти.
Пневмония при ветряной оспе.
Вот поэтому, определяющими факторами в постановке диагноза и определении лечения, и будет изучение анамнеза, и оценка клинических (физикальных) данных больного. Как и при любом воспалении легких, показано проведение рентгенограммы (обзорной) грудной клетки, так как это обследование помогает выявить распространенность патологического процесса (его локализацию). Общеклинические анализы (общий анализ крови и общий анализ мочи) также показаны – в них при первичной герпетической пневмонии будет отмечаться, скорее всего, лейкопения с относительным лимфоцитозом, незначительным повышением СОЭ. Если же возникает вторичная, бактериальная пневмония, то в анализах будут отмечаться классические воспалительные изменения.
После поступления больного в стационар отделения реанимации и интенсивной терапии первым делом начинают симптоматическое лечение (то есть, грубо говоря, купируют симптомы, которые ставят под вопрос жизнь больного). В первую очередь, это дыхательная недостаточность.
Производят подсчет дыхательных движений и измеряют величину сатурации. В том случае, если значение этого показателя будет составлять менее 95%, то тогда возможна будет подача кислорода через маску, если же сатурация составит менее 90% — необходимо будет переведение больного на аппарат искусственной вентиляции легких. Также необходимо будет визуально оценить мокроту – при наличии в ней сгустков крови обязательно нужным будет введение кровоостанавливающих препаратов (транексам или аминокапроновая кислота).
Инфузионная терапия показана при высокой лихорадке (выраженном синдроме интоксикации), однако, она должна проводится только при уверенности в том, что нет вазодилатации и внутренних кровотечений, так как при этом состоянии категорически противопоказано повышение объема циркулирующей крови.
Кроме того, необходимо назначение антигистаминной и жаропонижающей терапии. В качестве десенсибилизирующих препаратов рекомендовано использование тавегила или супрастина по 2 мл внутривенно струйно. Жаропонижающая терапия проводится нестероидными противовоспалительными препаратами (ксефокам, олфен), при их необходимости используется литическая смесь (анальгин, димедрол, папаверин в соотношении для взрослых 1:1:1).
Этиологическая терапия заключается в инфузиях герпевира – химически активного нуклеозида, способного уничтожать вирусы герпеса. Для лечения ветряночной пневмонии назначается из расчета 5 мг/кг массы тела три раза в сутки. Если же речь идет о больном с иммунодефицитом, то дозировка тогда повышается до 10 мг/кг массы тела больного.
Это дозировки для взрослых. Детям идет расчет герпевира на единицу площади поверхности тела; расчет производится в дозировке 250 мг/м кв., опять же – при иммунодефиците дозировка возрастает до 250-500 мг/м кв. Ребенку до трех месяцев, болеющему пневмонией при ветряной оспе назначается препарат из расчета 20 мг/кг массы тела 3 раза в день.
Рекомендовано использование противокашлевых препаратов (тот же лазолван), но только в инфузионной форме – человек, находясь в тяжелейшем состоянии, вряд ли будет пить таблетки.
В том случае, если же речь идет о вторичной пневмонии, ассоциированной с ветряной оспой, то ее следует лечить точно также, как и обычную внегоспитальную пневмонию. Правда антибиотики должны быть посильнее (сразу можно начинать с респираторных фторхинолонов, цефалоспоринов 3-4 поколений, карбапенемов).
Согласно современной классификации воспаления легких, пневмония, ассоциированная с ветряной оспой, относится к внебольничным случаям воспаления легких (достоверных данных за массовые случаи заболевания пневмонией в стационарах нет – скорее всего, причиной этого явления становится то, что поражение легких вирусу герпеса не свойственно). Локализация и распространенность патологического процесса может быть любая (долевая, сегментарная, крупозная, двусторонняя). Вторичные пневмонии, ассоциированные с ветряной оспой, не отличаются особо тяжелым течением.
Логично, что в данном вопросе самым главным будет профилактика ветряной оспы. Учитывая тот факт, что вирус простого герпеса обладает чрезвычайно сильной контагиозностью и вирулентностью, пытаться избежать контакта с этим возбудителем неразумно. Так как герпес-вирусная инфекция протекает намного легче в детском периоде (у детей ветряночная пневмония регистрируется крайне редко), то ничего страшного в том, что ребенок заразится ветряной оспой нет. Основная масса заболеваний у лиц до 12 лет протекает вообще без медикаментозного лечения.
Если уж так получилось, что человек до подросткового возраста не переболел ветрянкой, то ему лучше сделать прививку от этого заболевания. Ветряная оспа у взрослых протекает очень тяжело и пневмония – это далеко не самое тяжелое осложнение, которое может возникнуть.
Так что вовремя проведенная вакцинация может если не спасти человеку жизнь, то многократно облегчить течение заболевания.
В том случае, если взрослый человек отмечает у себя проявления ветряной оспы, то ему сразу же лучше обратиться в стационар за помощью – во избежание возникновения каких-либо осложнений. Лечиться тоже лучше в стационаре, хотя бы первые десять дней.
источник
.jpg)
.jpg)
.jpg)