Бешенство у лис чрезвычайно распространено. Это связано с особенностями их образа жизни. Довольно часто эти животные становятся виновниками заражения человека. Даже если люди заражаются этой смертельной болезнью от кошки или собаки, то первичным источником инфекции нередко является лисица. Ведь домашние питомцы часто получают вирус при столкновении с дикими животными. Каждому человеку нужно знать о проявлениях этой болезни у лисиц. Особенно это необходимо тем людям, которые много времени проводят в лесу, занимаясь охотой или сбором грибов. Кроме этого, больные лисицы нередко наведываются в населенные пункты и могут близко подходить к человеку.
Бешенство — это одно из самых опасных и смертельных заболеваний, которым страдают животные и люди. Патологию вызывает вирус (Rabies virus), который поражает центральную нервную систему. Он вызывает необратимые изменения в головном мозге, которые всегда приводят к летальному исходу.
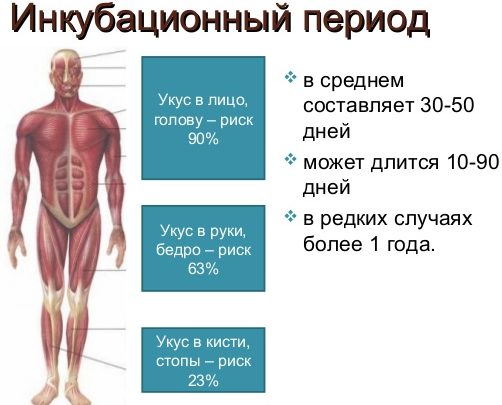
Важно помнить, что инкубационный период при этой болезни может быть довольно длительным. Он составляет от 10 дней до 3 месяцев. Симптоматику болезни у человека можно подразделить на несколько стадий:
- Продромальный период. Часто заболевание начинается с боли в области укуса, даже если рана уже зажила. Затем возникает общее недомогание, небольшое повышение температуры, тревожность, бессонница.
- Стадия разгара. У человека возникает сильная боязнь воды, света и резких звуков. Появляются судороги, которые усиливаются от любых раздражителей. Отмечаются психические расстройства: бред, галлюцинации, иногда повышенная агрессия. Наблюдается усиленное отделение слюны.
- Период параличей. У больного парализует мышцы век, скул и ног. Могут отмечаться извращения вкуса, когда человек употребляет в пищу несъедобные предметы. На этой стадии заболевание заканчивается смертью из-за паралича дыхания.
Современная медицина не располагает препаратами от бешенства. Спасти жизнь человеку может только прививка, но она эффективна лишь в первые 10 дней после укуса. На стадии появления первых признаков бешенства помочь больному уже невозможно.
Бешенство у лис встречается довольно часто. Это связано со способом питания животных. Лисицы употребляют в пищу мелких грызунов, которые нередко являются носителями вируса бешенства. Заражение происходит алиментарным путем, через желудок. Люди никогда не инфицируются таким способом. Однако для животных такой путь передачи вируса вполне возможен.
Кроме этого, мелкий грызун может укусить лисицу, защищаясь от нее. В этом случае вирус передается самым распространенным способом — через слюну. Иногда лисы подвергаются нападению более крупных хищников и инфицируются при укусе. Ведь обнаружить лисью норку очень легко, а звери под воздействием вируса становятся агрессивными.
Как передается бешенство от лисы к человеку? Инфицирование возможно только при контакте слюны больного животного с кровью. Чаще всего это происходит при укусе. Заражение возможно также при попадании слюны на кожу с мелкими ранками и при оцарапывании. Других способов инфицирования не существует.
Лисы могут быть и косвенными виновниками заболевания человека бешенством. Больные звери часто нападают на бродячих собак и кошек, которые впоследствии заражают людей. Атаке бешеной лисицы может подвергнуться и охотничий пес. В этом случае хозяин рискует заразиться от своего питомца. Поэтому очень важно вовремя прививать собак от этой опасной болезни.
Высокая заболеваемость бешенством у лис отмечается в следующие периоды:
- С февраля по апрель. В этот период всегда происходит большая вспышка заболевания. Это связано с тем, что весной у лисиц происходит гон. Между самцами часто возникают драки. Животные наносят друг другу укусы и передают вирус.
- В декабре. Зимой популяция лис увеличивается за счет молодых особей. Это приводит к небольшой вспышке бешенства.
После таких периодов заболеваемость несколько снижается, так как многие лисицы погибают от бешенства. Но это не исключает возможности заражения. Опасность получить вирус от лисицы существует в любой сезон.
Как определить бешенство у лисы по внешнему виду? Сделать это довольно сложно. Облик больного животного может не иметь никаких явных особенностей, и на первый взгляд кажется, что лисица здорова. Однако можно заметить некоторые внешние признаки бешенства у лисы:
- Обильное слюнотечение с выделением пены и вывалившийся язык. Эти симптомы отмечаются в стадии разгара заболевания и нередко сопровождаются агрессией зверя.
- Шаткость походки. Из-за поражения мозга у больного животного нарушается координация движений.
- Косоглазие, мутный взгляд, припухшая мордочка. Эти признаки трудно заметить, так как к больному животному лучше не приближаться.
- Истощение. Этот признак не является специфичным для бешенства. Лисица может исхудать и по другим причинам.
В дальнейшем из-за развивающегося паралича у животного отказывают конечности. Однако в таком состоянии зверь уже не может вести активный образ жизни и нападать на человека. Это заключительная стадия бешенства у лис. Фото больного животного можно увидеть ниже.
Гораздо проще определить заболевание по поведению лисицы. Патология сильно сказывается на психике и повадках зверя.
Как проявляется бешенство у лисы? Прежде всего животное теряет инстинкт самосохранения. Оно перестает опасаться человека. Здоровая лисица никогда не приближается к людям и к их жилью. Животное, больное бешенством, свободно подходит к человеку. Нередко заразившиеся лисицы заходят в населенные пункты. Такое поведение не характерно для здоровых зверей.
При буйной форме бешенства животное становится агрессивным. Лисица лает охрипшим голосом. В этом состоянии звери часто нападают на людей и на животных.
Однако не менее опасно, и когда заболевание протекает в тихой форме. В этом случае животное выглядит спокойным и несколько вялым. Оно может подойти к человеку, не подавая никаких признаков агрессии, и укусить.
Неестественная ласковость является одним из симптомов бешенства у лис, протекающего в тихой форме. Животное подходит к человеку и начинает лизать ему руки. За этим может последовать внезапный укус. Следует помнить, что лисица — это дикий зверь, и ласковое поведение является нехарактерным для такого животного.
Бешенство у лис — это коварное заболевание. Ведь животное становится заразным еще во время инкубационного периода, когда никаких признаков патологии не наблюдается. Поэтому при любом укусе лисицы необходимо как можно скорее сделать прививку от бешенства.
Что делать, если вам пришлось столкнуться с больным животным? Необходимо вести себя крайне осторожно, чтобы не спровоцировать нападение и укус лисицы:
- Нужно сразу же остановиться и не делать резких движений.
- Нельзя поворачиваться спиной к животному и убегать. Иначе лисица отправится в погоню и нападет сзади.
- Нельзя улыбаться зверю. Когда человек обнажает зубы, животные принимают это за оскал.
- Не следует показывать животному, что вы испугались.
- Нужно медленно уходить от лисицы спиной назад.
- Если лисица проявляет агрессию и собирается напасть, то нужно защищать область горла.
- Если есть возможность, то нужно спрятаться от зверя в каком-либо помещении или залезть на дерево.
- Если лисице удалось сбить вас с ног, то нужно лечь на живот и не двигаться. Необходимо прикрывать руками шею, а лицо — локтями. Укусы в эти участки тела наиболее опасны.
При укусе лисицы необходимо срочно обработать поврежденное место. Рану нужно промыть водой с мылом или раствором перекиси водорода. Затем нужно смазать место укуса йодом и забинтовать. Такие же меры необходимы, если укуса не было, но слюна животного попала вам на кожу.
Далее нужно немедленно обратиться в ближайший травмпункт и пройти курс вакцинации от бешенства. Врачи считают, что начинать делать прививки лучше всего в первые трое суток после укуса. Курс профилактики состоит из шести уколов. Ни в коем случае не пропускайте сроки очередного введения вакцины и не употребляйте алкоголь во время прививок. Это поможет вам спастись от смертельно опасного заболевания.
источник
Бешенство (рабиес, водобоязнь, гидрофобия) – острое инфекционное заболевание, которое возникает после укуса заражённого животного, и протекает с тяжёлым поражением нервной системы и практически всегда заканчивающееся смертельным исходом.
К моменту появления симптомов бешенство почти всегда является смертельным
Бешенство — смертельная, но предупреждаемая зоонозная болезнь. Оно встречается больше чем в 150 странах и территориях. Согласно оценке Всемирной организации здравоохранения (ВОЗ), ежегодно из-за бешенства умирают десятки тысяч человек (по последним данным около 55 000).
Особенно демографически опасным является тот факт, что 4 из 10 человек, укушенных собаками с подозрением на бешенство, – это дети в возрасте до 15 лет.
Каждые 10 минут на планете умирает один человек от этого инфекционного заболевания.
Случаи бешенства фиксируются на всех континентах, кроме Антарктиды. При этом первые места по заболеваемости составляет Азия и Африка.
До 80-х годов XIX века человечество не имело надёжной защиты от бешенства. Только в 1880 году Луи Пастеру удалось получить вирус с нивелированными патогенными и сохранёнными иммуногенными (которые поддерживают иммунитет) свойствами. На основании этого вируса была создана антирабическая вакцина, которая впервые использовалась в 1885 году.
Благодаря первому применению этого препарата, была спасена жизнь мальчику, у которого на 14 участках тела наблюдались укусы бешеной собаки. Именно с того момента и начала свою работу первая в мире антирабическая станция, которая позднее была переименована в Институт Пастера. Несколько позднее утвердился новый метод постконтактной профилактики – антирабическая вакцина и антирабическая сыворотка.
Ежегодно в мире более 15 млн человек получают постконтактную профилактику для предупреждения развития заболевания. Благодаря правильному поведению человека и предпринятии всех необходимых медицинских мер после укуса, около 327 тысяч человек предотвращают это заболевание ежегодно. Но часто это заболевание затрагивает людей, живущих в отдаленных сельских районах. Несмотря на то, что существуют эффективные вакцины и иммуноглобулины против бешенства, люди часто не обращаются даже после укусов животных, не до конца понимая серьёзность и смертельную опасность проблемы.
Возбудитель бешенства – вирус Neuroiyctes rabid, поражающий нейроны спинного и головного мозга. Он склонен к размножению в тканях мозга.
Существует два варианта вируса бешенства – уличный (дикий), который циркулирует в природе среди диких животных и вызывает заболевание, и фиксированный, который не имеет патогенных свойств, но при этом способен поддерживать иммунитет и используется для создания антирабических вакцин.
Источником инфекции являются дикие и домашние животные, которые принадлежат к классу млекопитающих
Различают природные центры бешенства, которые формируют дикие животные (волки, лисы, барсуки, ежи, шакалы, скунсы, крысы и другие) и антропургические, которые поддерживают коты, собаки, сельскохозяйственные животные. За последнее время в европейских странах статистически установлено примерное соотношение источников инфекции при бешенстве: волки, лисы – около 41%, коты – 22%, собаки – 15%, сельскохозяйственные животные – 20%, другие – около 2%.
По данным ВОЗ во всем мире, собаки – это главная причина развития болезни, приблизительно 99% человеческих смертей, являются вызванными укусами этих животных. Стоит отметить, что наиболее опасными являются бродячие животные, особенно те, для которых укус – это инстинктивная реакция в их обыденной жизни (например, собаки).
Заражение человека происходит тогда, когда слюна инфицированного животного попадает на поврежденную кожу или слизистую оболочку. Очень редко фиксируются случаи заражения после снятия кожи с бешеных лис.
Восприятие к бешенству общее, но заболевание зависит от локализации укуса, их количества, количества вируса, который попал в организм. При отсутствии проведения профилактических мероприятий после укуса (вакцинация, иммуноглобулин), при попадании вируса на конъюнктиву заболевание развивается с вероятностью – 100 %, при укусах лица – 99 %, кистей – 63 %, проксимальные отделы конечностей – 23 %. Таким образом, заболевает только 15-30 % укушенных людей.
Но стоит отметить, что если человек был подвержен инфицированию (в организм попало достаточное количество вируса для заражения) и не были проведены профилактические меры, каждый заболевший умирает.
После того, как вирус бешенства внедрился через повреждённую кожу, он распространяется периневральным путём к центральной нервной системе, далее достигает спинного и головного мозга, а обратно по нервным стволам центробежно направляется на периферию, таким образом он поражет практически всю нервную систему. Таким же периневральным путём вирус попадает в слюнные железы, выделяясь со слюной больного.
То, что вирус бешенства действительно распространения по нервным путям, подтверждается опытами с перевязкой нервных стволов. В результате такого эксперимента было установлено, что это предупреждает развитие болезни. По нервным стволам вирус бешенства распространяется со скоростью около 3 мм/час.
Таким образом, основной причиной развития клинических симптомов у людей является не обращение либо позднее обращение за медицинской помощью. Если пострадавший человек вовремя обращается в лечебное учреждение, то ему проводится прививка антирабической вакциной, которая впоследствии предупреждает заболевание и спасает жизнь.
Инкубационный период бешенства (время от попадания вируса в организм до появления симптомов болезни) является достаточно долгим – в среднем от 1 до 3 месяцев (хотя может длиться и до года). Первые симптомы заболевания возникают довольно поздно, когда в спинном и головном мозге уже произошли разрушительные процессы (отёк, кровоизлияние, деградация нервных клеток), что делает лечение практически невозможным.
Клиническая картина бешенства имеет три стадии
Стадия 1 – предвестники. В стадии предвестников (первая стадия) могут возникать воспалительные изменения в месте укуса: рубец припухает, краснеет, болит. Боль может распространяться по ходу нервов. У больных возникает ощущение страха, тоски, нарушение сна, неохотный контакт с окружающими людьми, желание побыть в одиночестве.
Стадия 2 – возбуждение. Через несколько дней наступает стадия возбуждения (вторая стадия). У больного человека возникает жажда, но при попытке попить воды, возникают болезненные судороги мышц горла и гортани. Впоследствии даже вид или звук воды провоцируют эти жалобы (возникает типичная гидрофобия). Также возникают спазм и судороги дыхательных мышц, что приводит к ухудшению дыхания. Вдох утруднён, сопровождается свистом или храпом. Больные часто говорят, что им «нехватает воздуха», ухудшается глотание.
Со временем спазмы затягиваются (могут достигать 2 минут) и возникают не только от воды, но и при движении воздуха (аэрофобия), сильного звука (акустикофобия), яркого света (фотофобия). Больные часто бредят, могут становиться агрессивными, рвать на себе одежду, куда-то бежать от нехватки воздуха. Температура тела достигает до 41⁰С. Из-за долгих остановок дыхания или остановки сердца в этой стадии может наступить смерть.
Стадия 3 – паралич и смерть. В паралитической стадии (третья стадия) человек успокаивается («зловещее успокоение»). Резко ослабляется чувствительная и двигательная функции. С нижних конечностей начинаются параличи. Больные лежат неподвижно, покрыты каплями пота, с расширенными зрачками. Температура тела достигает 42⁰С. Больные умирают от паралича сердца или дыхательного центра.
Диагноз ставится на основании анамнеза больного (например, укус собаки) или соответствующих жалоб. Специфическая диагностика заключается в исследовании отпечатков роговицы и биоптата кожи затылка с помощью ИФА. Также провидится ПЦР со слюной больного.
При появлении признаков недомогания у человека, укушенного животным, необходимо немедленно обратиться за медицинской помощью. При бешенстве показана немедленная госпитализация больного с целью облегчения страданий. Для облегчения изнурительного состояния больного проводится симптоматическое лечение.
Некоторых больных вводят в искусственную кому с применением антирабического иммуноглобулина, интерферонов, рибавирина (Протокол Милуоки).
Всемирно известны два случая выздоровления при бешенстве. В 2005 году в США Джине Гис не была проведена вакцинация и лечение было начато уже после появления клинических симптомов. Больную ввели в искусственную кому, после чего ей назначили препараты, которые стимулируют активность иммунной системы. Этот метод основывался на гипотезе о том, что вирус поражает спинной и головной мозг не необратимо, а вызывает временное нарушение функций центральной нервной системы, и, таким образом, если большинство функций мозга «выключить», то организм за определенное время выработает достаточное количество специфических антител, которые и смогут уничтожить вирус. После недели пребывания в коме и дальнейшего лечения пациентка была выписана.
Тем не менее, все последующие попытки использовать тот же метод на других пациентах не привели к успеху. Среди медиков до сих пор не прекращаются дискуссии о том, почему выздоровела Джина Гис. Некоторые указывают на то, что она могла быть заражена сильно ослабленной формой вируса или имела очень сильный иммунный ответ.
Ещё один случай, когда подросток из бразильского штата Пернамбуко, заразился бешенством в результате укуса летучей мыши. Мальчику не была проведена вакцинация и вскоре у ребёнка появились симптомы поражения нервной системы, характерные для бешенства. Он был госпитализирован в Университетскую больницу Освальдо Круза (Oswaldo Cruz University Hospital) в Есифа, столице штата Пернамбуко. Для лечения мальчика врачи использовали комбинацию противовирусных препаратов, седативных средств и инъекционных анестетиков. Но так, как вирус клаcсического бешенства выявлен не был, возникают сомнения – не было ли заболевание вызвано другими лиссавирусами, для которых характерно спонтанное выздоровление.
Поэтому прогноз при бешенстве всегда неблагоприятный.
Предэкспозиционная профилактика проводится людям, которые имеют высокий риск заражения бешенством. К этой группе относятся охотники, егеря, лесники, ветеринары, работники скотобоен, персонал лабораторий, где проводятся работы с вирусом бешенства, все лица, проживающие в эндемических зонах, и те, кто их посещает.
Постэкспозиционная профилактика (постконтактная профилактика) заключается в немедленном предпринятии определенных мер после укуса, после контакта, который несёт в себе опасность инфицирования бешенством.
Комплекс всех этих мероприятий – это единственное, что может предотвратить болезнь и неблагоприятный исход!
Постконтактная профилактика включает в себя:
- местную обработку и промывание раны водой с мылом как можно быстрее после укуса,
- прививку антирабической вакциной,
- антирабический глобулин при наличии показаний.
При выполнении всех трех пунктов постконтактной профилактики развитие бешенства предупреждается у 100% случаев.
По данным ВОЗ, современные вакцины хорошо переносятся и считаются безопасными. В результате множества лабораторных исследований, которые производились на животных и при клинической оценке у людей была доказана их эффективность и иммуногенность.
Для проведение предэкспозиционной и постэкспозиционной профилактики применяются антирабическая очищенная инактивированная вакцина «Рабипур» (Индия), антирабическая культуральная концентрированная очищенная инактивированная вакцина КОКАВ (Россия).
Что делать, если укусила собака, кошка или другое домашнее, уличное или дикое животное с подозрением на бешенство?
Существует три категории контакта с животными, в зависимости от которых и проводится постконтактная профилактика:
К первой категории относится прикосновение к животным, облизывание ими кожных покровов или просто кормление животных.
- Профилактика не требуется
Вторая категория включает случаи укуса животными открытых кожных покровов человека, небольшие царапины и ссадины без кровотечения.
- Необходима незамедлительная вакцинация
К третьей категории принадлежат как множественные, так и одиночные трансдермальные укусы и царапины, облизывание животными поврежденных участков кожи, попадание слюны животных на слизистые человека, укусы летучих мышей.
- Необходима немедленная вакцинация и введение антирабического иммуноглобулина
Также следует помнить, что если установленные контакты категорий 2 и 3, в течении 15 минут или как можно раньше, необходимо тщательно промыть раны и царапины на месте укусов большим количеством воды с мылом / другим моющим средством.
Что касается постконтактной профилактики вакциной, то одна доза вводится в дельтовидную мышцу или переднебоковую область бедра (для детей до двух лет) на 0, 3, 7, 14, 28 и 90-й дни.
В последнее время, ВОЗ разработала стратегию, которая направленна на ликвидацию смертностей от бешенства к 2030 году. Кроме особого внимания к постконтактной профилактике этого заболевания, она включает мероприятия по вакцинированию собак, с целью снижения заражения вирусом бешенства.
Вакцинация — самое эффективное медицинское вмешательство, когда либо изобретённое человеком
источник
Бешенство является острым инфекционным заболеванием человека и животных, при котором поражается центральная нервная система. Его причиной являются вирусы, обладающие тропностью к тканям нервной системы, куда после укуса больного животного они продвигаются со скоростью 3 мм в час. После репликации и накопления в тканях центральной нервной системы вирусы по нейрогенным путям распространяются в другие органы, чаще всего в слюнные железы.
Частота развития заболевания зависит от места и тяжести поражения при укусе. В 90% случаев болезнь развивается при укусах в шею и лицо, в 63% — в кисти рук, в 23% — в плечо. Признаки и симптомы бешенства на всех стадиях развития заболевания высокоспецифичны. Эффективных методик лечения заболевания не существует. Болезнь, как правило, заканчивается смертельным исходом. Своевременная прививка от бешенства — самая эффективная профилактика заболевания. Антирабическую вакцину впервые в 1885 году получил французский микробиолог Луи Пастер. А в 1892 году Виктор Бабеш и в 1903 году А. Негри описали специфические включения в нейронах головного мозга погибших от бешенства животных (тельца Бабеша — Негри).
Рис. 1. На фото вирусы бешенства.
Фильтрующийся вирус бешенства является представителем рода Lyssavirus (от греческого lyssa, что значит бешенство, бес) семейства Rhabdoviridae.
Вирус бешенства обладает тропностью к нервной ткани.
- Вирусы бешенства чувствительны к нагреванию. Они быстро инактивируются при воздействии на них растворов щелочей, йода, детергентов (поверхностно-активных синтетических веществ), дезинфицирующих средств (лизол, хлорамин, карболовая и хлористоводородная кислоты).
- Вирусы чувствительны к ультрафиолетовому облучению, быстро погибают при высушивании, в течение 2-х минут погибают при кипячении.
- При низких температурах и заморозке вирусы бешенства сохраняются длительное время. До 4-х месяцев сохраняются в трупах животных.
Вирусы передаются человеку при укусах со слюной или через поврежденные кожные покровы, куда попала слюна больного животного. Поражение центральной нервной системы неизбежно приводит к смерти больного. О наличии вирусов в центральной нервной системе говорит обнаружение «телец Бабеша-Негри» в ганглиозных клетках.
Рис. 2. На фото вирусы бешенства, по внешнему виду напоминающие пулю. Один их конец закруглен, второй плоский. Синтез вирусных частиц происходит в цитоплазме нейронов.
Рис. 3. На фото вирус бешенства. Вирион окружен двойной оболочкой. На внешней оболочке вирусных частиц расположены шипы (выступы) с шишковатыми вздутиями на концах. Внутри вирионов расположен внутренний компонент, представляющий собой нитевидные образования. На фото отчетливо видны поперечные полосы, представляющие собой нуклеопротеид.
В 1892 году В. Бабешом и в 1903 году А. Негри были описаны специфические включения в цитоплазме нейронов головного мозга животных, которые погибли от бешенства. Они получили название телец Бабеша — Негри. Крупные нейроны аммонова рога, пирамидальные клетки больших полушарий, клетки Пуркинье мозжечка, нейроны зрительного бугра, клетки продолговатого мозга и ганглии спинного мозга — участки нервной системы, где чаще всего встречаются тельца Бабеша-Негри.
Цитоплазматические включения являются строго специфичными для заболевания бешенством
Тельца Бабеша-Негри определяются в нейронах головного мозга собак, погибших от бешенства, в 90 — 95% случаев, у человека — в 70% случаев.
По мнению ряда исследователей тельца Бабеша-Негри представляют собой:
- места, где происходит репликация вирионов,
- места, где происходит продукция и накопление специфического антигена возбудителя бешенства,
- внутренняя зернистость телец Бабеша-Негри представляет собой вирусные частицы, соединенные с клеточными элементами.
Рис. 4. На фото нервные клетки с цитоплазматическими включениями. Тельца Бабеша-Негри имеют разную форму — округлую, овальную, сферическую, амебовидную и веретенообразную.
Рис. 5. На фото тельца Бабеша-Негри. Внутренняя зернистость включений представляет собой вирусные частицы, соединенные с клеточными элементами.
Рис. 6. На фото тельца Бабеша-Негри в свете обычного микроскопа. Они окружены светлым ободком.
Репликация вирусных частиц при бешенстве всегда сопровождается процессом формирования специфических включений — телец Бабеша-Негри.
Бешенство — типичное зоонозное заболевание. Его эпидемиология связана с распространением заболевания среди животных. В России существует три типа очагов бешенства:
- Природные очаги заболевания зарегистрированы в Поволжье, западных и центральных районах, где источником заболевания в 35 — 72% являются красные лисицы. Вирусы передаются так же волками, барсуками и енотовидными собаками.
- Природные очаги в заполярье (арктические очаги), где вирусы циркулируют среди песцов.
- В городах («городские очаги») вирусы циркулируют среди собак, от которых передаются при укусах кошкам и сельскохозяйственным животным.
Собаки являются виновниками бешенства в 60% случаев, лисицы — в 24%, кошки — в 10%, волки — в 3%, собаки, шакалы, скунсы, барсуки, летучие мыши, койоты, рыси и енотовидные собаки — в 3% случаев.
Рис. 7. В Поволжье, западных и центральных районах России источником заболевания в 35 — 72% являются красные лисицы.
В организм человека и животного вирусы бешенства проникают при укусах больными животными. Для человека особо опасными являются укусы в голову, шею и кисти рук. При укусах в голову и шею заболевание протекает с коротким инкубационным периодом и особенно бурно. Вирусы бешенства могут проникнуть в организм человека при ослюнении в случае, когда на коже есть порезы, трещины или царапины, а так же через слизистые оболочки.
Рис. 8. В организм человека и животных вирусы бешенства проникают при укусах больных животных.
Передача вирусов бешенства от человека к человеку регистрируется крайне редко
Первичная репродукция вирусов происходит в мышечной ткани в зоне входных ворот. Далее вирусы достигают окончаний периферических нервов и начинают продвигаться по их осевым цилиндрам и периневральным пространствам. Примерная скорость продвижения вирусов составляет 3 мм в час.
Репродукция вирусов бешенства происходит в нейронах головного мозга области аммонова рога, клеток Пуркинье мозжечка, в нейронах продолговатого мозга. Доказано, что ядра черепно-мозговых нервов и симпатические ганглии так же являются местами размножения и накопления вирусов. Далее вирусы разносятся по всему организму и попадают в слюнные железы.
В нервной ткани при гистологическом исследовании обнаруживаются геморрагии. Ядра нервных клеток набухают и распадаются. В цитоплазме нейронов обнаруживаются тельца Бабеша-Негри. Организм на внедрение вирусов отвечает образованием антител, которые стараются нейтрализовать инфекционные агенты.
Инкубационный период при заболевании длится от 30 дней до 3-х месяцев. В некоторых случаях он может составлять 10 — 12 дней, и даже от 100 дней до 1-го года. При укусах в область шеи и лица инкубационный период короткий и составляет в среднем от 10-и до 14-и дней. При укусах в конечности — 1,5 месяцев и более.
Состояние больного в инкубационный период остается удовлетворительным.
Первые симптомы бешенства связаны с местом укуса, где появляется зуд и ноющие боли. У больного повышается температура тела до субфебрильных цифр, беспокоит головная боль и недомогание, пропадает аппетит. Появляется светобоязнь, повышенная чувствительность к слуховым раздражителям и страшные сновидения. Далее устанавливается бессонница. Страх, тревога и чувство тоски постоянно сопровождают больного. Усиливается потливость, появляется тошнота и рвота.
«Пароксизм бешенства» — первый признак заболевания всегда развивается внезапно. Его причиной является какое-либо раздражение. Чаще всего это дуновение воздуха, возникающее при открывании дверей и ходьбе (аэрофобия), попытка сделать глоток воды (гидрофобия), яркий свет и громкий разговор, прикосновения, кашель и др. Чуть позже приступ вызывает вид самой воды.
Приступ начинается со вздрагивания всего тела. Больной вытягивает дрожащие руки вперед, а голову и туловище отклоняет назад. Вдох затруднен, выдох поверхностный. Глаза выпучены. Лицо цианотично. На лице выражение страха и страдания. Больной начинает метаться по палате, рвать белье и просить о помощи, часто икать. Возбуждение продолжается несколько секунд. Приступы бешенства сменяются состоянием астении, близким к прострации. Часто отмечаются психические расстройства в виде делирия, зрительных и слуховых галлюцинаций устрашающего характера, бредом и речевой бессвязностью.
Слюна густая и вязкая, в большом количестве скапливается во рту. Через несколько дней слюна становится жидкой. Ее огромное количество отплевывается больным, далее она начинает стекать со рта по подбородку. В это время больной еще может проглатывать мелкие кусочки пищи. Стадия возбуждения длится от 4 до 7 дней. Смерть больного в стадии возбуждения наступает от паралича сосудодвигательного и дыхательного центров. Часто стадия возбуждения переходит в паралитическую стадию.
Рис. 9. На фото больные в стадии возбуждения. «Пароксизм бешенства» — первый признак бешенства.
Если смерть больного не наступила в стадии возбуждения, развивается паралитическая стадия, которая характеризуется развитием параличей и парезов вначале верхних, а потом и нижних конечностей. В ряде случаев отмечаются восходящие параличи Ландри.
Слюнотечение продолжается. Больной неподвижен. Его состояние несколько улучшается. Появляется аппетит. «Успокоение» длиться 1 — 3 дня. Заостренные черты лица и потеря веса — симптомы обезвоживания больного в этот период. Постепенно нарастает тахикардия, начинает падать артериальное давление. Стадия параличей быстро заканчивается смертью больного.
Рис. 10. На фото больные бешенством. Гидрофобия — один из основных симптомов заболевания. На фото видно, как приступ бешенства вызывает вид самой воды
«Тихое» бешенство развивается в случае, когда отсутствует фаза возбуждения. При данной форме заболевания развиваются параличи разной распространенности (чаще восходящие параличи Ландри). Аэро- и гидрофобия выражены слабо или отсутствуют.
Смерть больного наступает от паралича сосудодвигательного или дыхательного центров. «Тихое» бешенство чаще встречается при укусах вампиров (Южная Америка).
Рис. 11. На фото летучие мыши (вампиры) — основные источники вирусов «тихого» бешенства на американском континенте.
Существует несколько вариантов течения заболевания: бульбарная, церебро-маниакальная, мозжечковая и паралитическая. Общими для всех них являются симптомы спазма глотательной мускулатуры и возбуждения.
Вирусы бешенства накапливаются в слюнных железах, из которых выделяются со слюной за неделю до появления первых симптомов и признаков заболевания, в период продрома (инкубационный период) и в период заболевания. Все животные погибают от бешенства в течение 8 — 10 дней. Исключение составляет желтый (лисицевидный) мангуст, который является носителем вируса в течение нескольких лет. При этом клиническая картина заболевания у него отсутствует. У летучих мышей заболевание может приобретать хроническое бессимптомное течение. Собаки и кошки живут рядом с человеком, из-за чего бешенство животных приобретает большое эпидемиологическое значение.
Рис. 12. В городах («городские очаги») вирусы бешенства циркулируют среди собак и кошек.
Заражение собак происходит при укусах бешеных собак, волков и кошек. Период инкубации составляет 2 — 8 дней. Бешенство у собак начинается с необычного, беспокойного поведения животного. Они отказываются от пищи и пожирают несъедобные предметы. Лай у собаки становится сиплым и воющим. Животное не пьет воду. Глотает с трудом. Изо рта выделяется обильная слюна. Очень быстро наступает возбуждение. Животное мечется, пытается кусать других животных и человека. Далее развиваются параличи и наступает смерть животного. Если период возбуждения не наступил («тихое бешенство»), то животное умирает значительно быстрее.
Выявит ранние симптомы и признаки бешенства у собаки ветеринарный врач. Больное животное убивается, а его мозг направляется на гистологическое исследование.
Рис. 13. Заражение собак происходит при укусах бешеных собак, волков и кошек.
Рис. 14. Обильное слюнотечение — основной признак бешенства у собак.
При появлении у кошек или собак, которые самостоятельно гуляют на улице, царапин или укусов необходимо незамедлительно обратиться к врачу ветеринару.
Рис. 15. На фото видны цитоплазматические включения (тельца Бабеша-Негри) при бешенстве у животных.
Заражение кошек происходит при укусах больных кошек, собак, ежей и грызунов. Первые признаки и симптомы бешенства у кошек появляются после окончания инкубационного периода. За этот период вирусы проникают в клетки центральной нервной системы, где размножаются и далее распространяются по всему организму, накапливаясь в большом количестве в слюнных железах. Латентный период у взрослых особей составляет 10 дней — 6 недель, (в среднем — 2 — 3 недели). Инкубационный период у котят составляет до 7 дней. При слюнотечении вирусы бешенства в большом количестве выделяются во внешнюю среду.
Рис. 16. Заражение кошек происходит при укусах бешеных кошек, собак, ежей и грызунов.
Кошки становятся заразными до появления первых признаков и симптомов бешенства.
Буйная форма заболевания у кошек длится 3 — 12 дней.
В период продрома животное становится вялым, отказывается от пищи. Иногда кошки становятся излишне ласковыми. Далее регистрируется пугливость, беспокойство и нервозность. Животное озирается по сторонам, беспричинно кусается и грызет (даже съедает) несъедобные предметы. Его беспокоит укушенное место, где развивается воспаление. Далее появляются рвота и понос. Приступы агрессии вызываются громким звуком или ярким светом.
Рис. 17. В период продрома при бешенстве кошки часто становятся излишне ласковыми.
Через 3-е суток наступает маниакальная стадия заболевания. Она длится от 3-х до 5-и дней. Спазм глоточной мускулатуры — основной симптом бешенства у кошки в этот период. Начинается обильное слюнотечение. Животное не может пить воду, бросается на людей, старается укусить голову или шею. Агрессия сменяется депрессией.
Рис. 18. На фото кошка, больная бешенством. Обильное слюнотечение — основной симптом заболевания.
Рис. 19. На фото маниакальная стадия заболевания.
Депрессивная фаза длится 2-е суток. У животного прекращается двигательная активность. Оно прячется в темных углах помещения. Появляются признаки прогрессирующего паралича: пропадает голос, отвисает челюсть, вываливается язык, слюна выделяется обильно, появляется косоглазие, роговица глаз становится мутной. Начинается паралич конечностей — сначала задних, а потом передних. Гибель животного наступает от паралича дыхательных мышц и сердца.
Рис. 20. Депрессивная фаза заболевания у кошек.
Атипичная форма заболевания у кошек встречается редко. Рвота и понос с кровью приводят к быстрому обезвоживанию животного. Данная форма бешенства тяжело диагностируется. Его длительность может достигать 6-и месяцев. Заболевание заканчивается гибелью животного.
Вакцинация — единственный надежный метод профилактики бешенства у животного.
Рис. 21. Домашние животные, которые покусами человека или другие животные, незамедлительно доставляются в ветеринарную клинику, где подлежат осмотру и карантированию в течение 10-и дней.
Рис. 22. Основные методы лабораторной диагностики бешенства.
Вирусоскопия, серологические и биологический метод — основные методы диагностики заболевания. Исследованию подлежат мозг умерших от бешенства людей и животных, слюна и ткань слюнных желез.
Рис. 23. На фото вирусы бешенства под микроскопом. По внешнему виду они напоминают пулю.
Непрямой метод флюоресцирующих антител является наиболее точным и быстрым при диагностике бешенства. Его результативность достигает 100%. При получении положительных результатов применение других методик диагностики не требуется.
Рис. 24. На фото в мазках биологического материала, обработанных антирабическим иммуноглобулином, меченным ФИТЦ, наблюдаются антигены вируса, имеющие вид зеленых гранул. У разных животных и человека они имеют разную форму и величину.
Рис. 25. На фото гистопрепарат ткани мозга. Видны цитоплазматические включения — тельца Бабеша-Негри. Внутренняя зернистость включений представляет собой вирусные частицы, соединенные с клеточными элементами.
Цитоплазматические включения тельца Бабеша-Негри являются строго специфичными для заболевания бешенством.
Для диагностики бешенства используется биопроба на мышах. Наличие вирусов у них подтверждается непрямым методом флюоресцирующих антител или обнаружением телец Бабеша-Негри при гистологическом исследовании. Для определения развития поствакцинального иммунитета используются серологические методы исследования.
Прогноз при бешенстве неблагоприятный. Заболевание всегда заканчивается смертью человека и животного.
- Только холоднокровные животные обладают естественным иммунитетом к бешенству.
- Прививочный иммунитет основан на выработке антител к вирусам, вызывающих заболевание.
- По мнению многих исследователей при бешенстве большую роль играет не только гуморальный иммунитет (выработка антител), но и тканевой иммунитет и выработка привитым организмом ингибиторов вирусов — интерферонов.
Проведение пассивной иммунизации антирабическим гамма-глобулином — самый эффективный метод лечения и профилактики бешенства.
На сегодняшний день эффективных методов лечения заболевания не существует. Применяется только симптоматическое лечение:
- с целью профилактики рефлекторных судорог проводится защита больного от всевозможных внешних раздражителей — сквозняков, яркого освещения, громких разговоров, шума;
- борьба с повышенной возбудимостью (введение хлоралгидрата в клизме, морфина);
- нормализация водно-электролитного баланса.
Если у человека, которого укусило животное, появились признаки недомогания, ему необходимо незамедлительно обратиться в медицинское учреждение.
Сходные с заболеванием бешенством признаки имеют:
- ботулизм (бульбарная форма),
- полиомиелит (паралитическая стадия),
- вирусный энцефалит,
- приступы истерии у больных, укушенных здоровым животным,
- отравления стрихнином,
- отравление атропином,
- алкогольный делирий.
Бешенство — смертельно опасное заболевание. Незамедлительное обращение за медицинской помощью после укуса животного убережет от заболевания. Необходимо помнить, что заболевание может иметь атипичное течение («тихое бешенство»). Бездействие в данном случае приводит к параличам и смерти больного.
Все о профилактике бешенства, вакцине и вакцинации читай в статье
источник
Симптомы бешенства у человека после укуса зараженной собаки, проявляются не сразу, что затрудняет раннюю диагностику. Патология инфекции является смертельно опасной, поэтому только профилактическая вакцинация позволяет снизить риск заражения и летального исхода.
Учитывая, что больное животное имеет характерные признаки бешенства, описание имевшихся у него симптомов позволяет поставить диагноз пострадавшему человеку еще до появления у него выраженной симптоматики.
Любая домашняя собака, непривитая от бешенства, может быть заражена болезнью. Источником распространения такого заболевания, как бешенство, могут выступать многие животные. Нередко домашние и уличные псы заражаются после контакта с:
- лисицами;
- кабанами;
- скунсами;
- енотами;
- волками;
- летучими мышами и так далее.
При этом заболевании возрастает, тем самым заставляя больное животное вести себя неадекватно. Больное животное может нападать на различные несъедобные предметы, проявлять чрезмерную агрессивность. Оно не боится громких криков и боли.
Домашняя собака, сталкиваясь с диким носителем опасного вируса, защищая свою территорию, часто вступает с ним в схватку. Бешеное животное, нанося раны, заносит в них свою слюну, которая содержит вирус. Заразными являются кровь, выделения и мясо больного животного. Даже если открытых ран нет, в организм собаки может проникнуть вирус со слюной, при попадении на слизистые оболочки рта или глаз.
Примерно за 2 дня до того, как появляются явные неврологические симптомы, вирус начинает выделяться со слюной и фекалиями больных животных. В этот период они крайне опасны для окружающих.
Укус бешеной собаки редко бывает единичным. В большинстве случаев животное невозможно отогнать, а оно нападает снова и снова. Даже если на повреждения кожного покрова попадает небольшое количество слюны и была проведена обработка раны, это не гарантирует, что пострадавший не заболеет. Первые признаки бешенства у человека не появляются раньше чем через 10-15 дней после укуса.
Степень риска заболеть бешенством после укуса зависит от возраста человека, характера повреждения кожи, расположения укусов и количества, попавшего в организм вируса. У одних людей заболевание не развивается, а у других всего за месяц возникают все проявления бешенства, и в самые короткие сроки возможна остановка дыхания и нарушение работы других органов из-за поражения ЦНС.
Заражение при укусах собак, страдающих бешенством, протекает в несколько стадий. Сначала вирус попадает в организм человека со слюной инфицированного животного. При глубоких ранах он сразу проникает в кровоток. После этого начинается инкубационный период, который может длиться от 2 недель до 6 месяцев. В редких случаях первые симптомы появляются в течение одного года.
После завершения инкубационного периода болезнь протекает в 3 стадии. Каждая из них характеризуется набором острых симптомов. На первой стадии появления заболевания нарастают признаки поражения ЦНС, так как вирус стремительно размножается и распространяется по нервным путям. Эта стадия занимает от 1 до 3 дней. В этот период развития патологии больного могут беспокоить:
- боль в месте укуса, даже если кожа полностью зажила;
- раздражительность;
- головные боли;
- усталость;
- рвота;
- стремительное снижение веса;
- лихорадка;
- мышечные боли;
- повышение температуры тела;
- беспокойный сон.
Вторая стадия бешенства длится от 3 до 5 дней. В этот период развития болезни состояние пациента стремительно ухудшается. Появляются следующие признаки воспалительного поражения тканей центральной и периферической нервной системы:
- спазмы при виде воды и пищи;
- водобоязнь;
- светобоязнь;
- судороги от резких звуков;
- приступы паники;
- повышенная агрессивность;
- галлюцинации;
- бред.
В этот период развития патологии больной является потенциально опасным как для себя, так и для окружающих. Он может кидаться в драки и кусаться, биться головой и другими частями тела о различные поверхности. При переходе патологии в третью фазу развития человек, страдающий бешенством, успокаивается. У него появляются стремительно прогрессирующие параличи мышц. После этого возникает расстройство сердцебиения и дыхания. Это заболевание даже при направленном лечении приводит к летальному исходу. Средняя продолжительность жизни людей, больных бешенством, составляет 12 дней.
Учитывая, что после появления первых симптомов бешенства лечение невозможно, необходимо сразу после укусов такими животными принимать меры для недопущения развития патологии.
В первую очередь рану следует промыть проточной водой с мылом. Кожа вокруг раны обрабатывается спиртом или зеленкой. Если кровотечение не сильное и не угрожает жизни пострадавшего, останавливать его не стоит, поскольку оно способствует вымыванию зараженной слюны из раны. После этого следует незамедлительно обратиться в травмпункт, потому что только врач может назначить правильное лечение при укусе бешеной собаки.
Если человека покусал пес, собаку стараются отловить живой. Наблюдение за такими животными в течение 10 дней позволяет точно определить наличие у них бешенства. Если в этот период не появляются характерные для заболевания признаки, то причина нападения может крыться в естественной агрессивности.
Часто с бешеными животными сталкиваются дети от 5 до 14 лет, которые не знают признаков болезни и не могут быстро сориентироваться и покинуть потенциально опасное место. Детям до 5 лет реже приходится сталкиваться с больными собаками.
В случае укуса ребенка проводится тщательное промывание раны и ее обработка асептическими растворами. Животное, если у него нет явных признаков бешенства, по возможности изолируют. Детей после укусов собак обязательно нужно доставлять в травмпункт для профессиональной обработки раны.
Нередко при сильных повреждениях проводится не только внешняя обработка раны иммуноглобулином, но и накладываются швы. Для снижения риска заражения бешенством детям, как и взрослым, может быть показана вакцинация от бешенства и столбняка.
Терапия укуса собаки должна проводиться под контролем врача, так как в содержимом слюны собаки может присутствовать не только вирус бешенства, но и другая не менее опасная патогенная микрофлора. В травмпункте врач обработает рану специальной антирабической жидкостью, то есть иммуноглобулином. Это позволит снизить риск распространения инфекции и развития бешенства у человека.
При необходимости наложения швов поврежденное место тщательно обрабатывается антибактериальной мазью. В последнюю очередь накладывается нетугая стерильная повязка. В схему лечения могут вводиться антибиотики общего спектра действия для недопущения инфицирования раны. В дальнейшем пациенту необходимо приходить в больницу на перевязку и обработку пораженной области.
Если нет точных данных, что животное являлось здоровым, в целях профилактики может быть назначен курс антирабического прививания. Наиболее часто для недопущения развития бешенства у людей используются следующие вакцины:
- Инактивированные БПЛ.
- Инактивированные фенолом.
- Веро Cell.
- Abhyarab.
- Diploied.
- Очищенная Chic Enbryo.
Достаточно 6-7 инъекций. Первый укол выполняется в первые часы после заражения. Следующая инъекция выполняется спустя 3 дня после укуса. После этого больной должен прийти на прием к врачу через неделю. Следующий укол проводится через 14 дней. Последние 2 укола выполняются спустя 30 дней, а затем через 3 месяца после укуса.
Несмотря на то, что уколы после укуса собаки не являются обязательными и проводятся по желанию пострадавшего, отказываться от них не стоит. После перехода заболевания в активную фазу и появления ярких симптомов бешенства исправить ситуацию уже невозможно.
Больного помещают в стационар и дают препараты, позволяющие купировать острую симптоматику, но это лишь паллиативное лечение, то есть его проведение не позволяет улучшить общее состояние пациента и добиться выздоровления.
При подобных травмах велика вероятность повреждения крупных сосудов и развития массивного кровотечения, в том числе внутреннего.
Кроме того, у любой собаки на слизистой оболочке рта обитает множество бактерий, которые не являются опасными для животного, но при попадании в открытые раны у человека они могут спровоцировать быстрое развитие сепсиса или некротического поражения тканей.
Учитывая, что часто переносчиками возбудителя бешенства выступают бездомные собаки, которые в поисках пищи могут сталкиваться с дикими животными, в первую очередь, усилия должны быть направлены на их отлов и помещение в специальные приемники. Уменьшение числа бездомных собак снижает риск распространения инфекций.
Собаки, которые постоянно контактируют с человеком, редко нападают на него, но исключить это нельзя. Особенно опасны животные после полового созревания. Собаки инстинктивно отстаивают свою территорию, что может привести даже к нападению на собственного хозяина.
В рамках профилактики кастрация животных, которых в дальнейшем не планируется использовать в племенной работе, необходима. С раннего возраста домашнюю собаку следует приучать держаться своего двора, если речь идет о частном доме. При выгуле нужно отводить животное на специально обустроенную для этого территорию. Для снижения риска укусов не стоит:
- разнимать дерущихся собак;
- подходить к животным во время приема пищи;
- будить спящую собаку;
- отнимать щенков у кормящей суки.
Кастрация и стерилизация являются эффективной мерой профилактики увеличения численности бездомных животных. В целях профилактики укусов следует избегать мест скопления бродячих животных. Желательно носить с собой специальный отпугиватель, электрошокер или газовый баллончик, которые можно применить, если собака все же решила напасть.
Прививка от бешенства является лучшим средством профилактики этого заболевания. Она позволяет создать у животного иммунитет. Если оно столкнется с вирусом в будущем, риск заражения и распространения инфекции будет минимален.
Вакцинацию следует проводить ежегодно. Первое введение препарата проводят щенкам до смены первых зубов, то есть до 3 месяцев. Примерно за 10 дней до прививки собака должна быть осмотрена ветеринаром и признана здоровой. Кроме того, в этот период нужно провести противопаразитарное лечение.
источник
Бешенство (рабиес) — это острое, вирусное инфекционное заболевание, общая для человека и животных, если вовремя не принять меры, заканчивается одним, летальным исходом.
Вирус вызывающий заболевание называется Rabies virus. Попадает через слюну зараженного животного (собаки, лисы, кошки, мыши), в основном через укус или открытую ранку.
Во внешней среде при различных температурах, вирус ведет себя по разному, при нагреве до температуре 60 градусов, вирус погибает за 15 минут, при этом к низким температурам вирус устойчив.
Вирус плохо переносит: лучи солнца, ультрафиолет, многие дезинфицирующие средства, этиловый спирт, при этом устойчив к такому токсичному веществу как фенол.
Бешенство вызывает специфический энцефалит (воспаление в мозгу). Вирус заражает мозг и в конечном итоге приводит к смерти.
После укуса бешеного животного вирус размножается в мышцах и подкожной клетчатке.
В большинстве случаев во время инкубационного периода (обычно от одного до трех месяцев) вирус остается близко к месту воздействия. Затем вирус перемещается через периферические нервы в мозг, а оттуда почти во все части тела.
Любое млекопитающее может распространять бешенство. Чаще всего передается через слюну летучих мышей, собак, лисиц, енотов и скунсов.
В России бродячие собаки являются наиболее вероятным животным для передачи бешенства. Вирус также был обнаружен у коров, кошек, хорьков и лошадей.
Местный отдел здравоохранения, как правило, постоянно отслеживает и имеет информацию о том, какие животные в той или иной местности были обнаружены с вирусом бешенства.
Инкубационный период бешенства, может быть, как коротким и проявиться уже через неделю (7 дней), так и затяжным, проявляясь спустя несколько месяцев (от 1 до 3 месяцев).
Все зависит от места куда вас покусало животное, если укусы возле шеи или лица, вирус в течении 7 дней может поразить нервные клетки головного мозга, что вызовет смерть.
С укусами возле ног вирус проявит себя в течение нескольких месяцев (были случаи когда вирус у люди не проявлялся больше полугода). У детей рабиес проявляется быстрее чем у взрослого человека.
Любая деятельность, приводящая к контакту с возможными бешеными животными, например, путешествия в местах, где чаще всего встречается вирус (Африка и Юго-Восточная Азия), в деревнях и лесах, а также вблизи летучих мышей, все это увеличивает риск заражения бешенством.
Первые симптомы бешенства у человека могут появиться быстро, в течение 1 недели после заражения.
Первые признаки бешенства у человека очень обобщены и включают в себя слабость, высокую температуру, лихорадку и головные боли . Без истории потенциального контакта с бешеным животным эти симптомы не вызывали бы подозрения на бешенство, поскольку они очень похожи на общие признаки гриппа или другого вирусного заболевания.
Болезнь может принимать две формы:
- При паралитическом бешенстве (примерно в 20% случаев) мышцы пациента медленно становятся парализованными (обычно начиная с места укуса). Это менее распространенная форма и заканчивается комой и смертью.
- При яростном бешенстве (около 80% случаев) у пациента проявляются классические симптомы бешенства, такие как:
- паника, тревога и путаница (пациент часто чрезмерно активен);
- энцефалит, вызывающий галлюцинации, путаницу и кому;
- слюнотечение;
- гидрофобия (страх воды);
- затруднение глотания.
Болезнь почти всегда смертельна. Как только проявляются клинические признаки бешенства у человека, он умирает (смотрите фото последствий выше).
У животных бешенство диагностируется путем обнаружения вируса Рабиес в любой пораженной части мозга.
Животное подвергают эвтаназии. Исследования подозреваемого животного поможет избежать обширной диагностики человека, который с ним контактировал.
У людей, бешенство диагностируется путем взятия на анализы слюны, образцов крови, спинной жидкости и образцов кожи. Могут потребоваться несколько тестов. Исследования проводятся для обнаружения белков на поверхности вируса, обнаружении генетического материала вируса или проявления антител (иммунного ответа) на вирус.
Лечение проводиться в случаи, если врач подозревает, что человек контактировал с потенциально бешеным животным.
Если животное является домашним или фермерским, у которого нет симптомов, его можно взять под наблюдение на 10 дней. Дикие животные, которые могут быть пойманными, подвергаются эвтаназии и проверяются на наличие вируса.
Если животное не удалось найти или поймать, лучше сразу проконсультироваться у врача.
Общий путь для определения постконтактной профилактики (защитная терапия) против бешенства требует следующих представленных человеком информации врачу:
- Укус: Был ли человек укушен, если да, место укуса? (Укусы лица, руки несут самый высокий риск заражения, при лечении рассматриваются все виды укусов).
- Инцидент, связанный с укусом: слюна коснулась открытой раны или слизистой оболочки?
- Риск заражения животных: в большинстве своем зарегистрированных случаев заражения бешенством от полностью вакцинированных домашних собак или кошек нет. Если вы были покусанными своим питомцем, важно определить, был ли укус спровоцирован или беспричинным. Спровоцированный укус включает любые обстоятельства, при которых человек прикасался, угрожал, пугал, кормил или иным образом контактировал с животным до момента укуса. Если провоцирующих действий не было, укус считается неспровоцированным (беспричинным), и это увеличивает вероятность того, что у питомца бешенство.
- Летучие мыши. Любой контакт с летучей мышью, который приводит к потенциальной царапине, укусу или попадания на слизистую оболочку слюны, необходимо проверить.
Поскольку бешенство является смертельным заболеванием, нужно действовать сразу, и не ждать пока появится дополнительная информация.
В первую очередь проводиться серия инъекций. Первый – антирабический гамма-глобулин, который помогает предотвратить заражение человека вирусом рабиес.
Затем следуют еще четыре инъекции в течение следующих двух недель. И все это против бешенства, помогая организму бороться с вирусом.
После введения инъекции организм начнет выработку антител, которые встретится с вирусом и, если вакцинация была проведена своевременно, приведут к полному уничтожению в организме вируса бешенства.
Прогнозы не радуют. Люди, заболевшие бешенством в обязательные порядки, погибнут, это практический единственная в мире инфекция со 100% летальностью. Поэтому нужно немедленно принимать меры!
Предотвратить бешенство можно, если хорошо ухаживать за домашними животными и присматривать за ними на улице.
Вакцинируйте домашних животных и держите их подальше от диких животных. Сами тоже ни в коем случаи не подходите к диким животным.
Если вы любите летучих мышей, держите их вне дома, и держитесь подальше от зон с летучими мышами (в основном это темные места, пещеры, чердаки и крыши домов).
источник