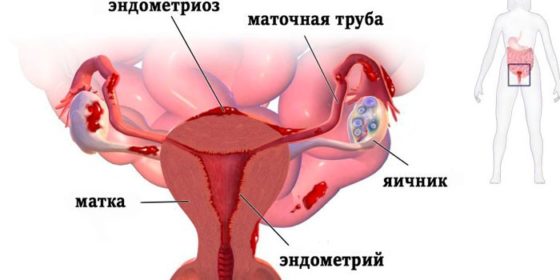
Матка – это полый орган, который представлен тремя слоями: внутренний, выстилающий ее полость – это эндометрий или слизистая оболочка, средний, самый толстый – миометрий или мышечный слой и наружный – это брюшина, окутывающая матку или серозная оболочка. Эндометрий в свою очередь делится на 2 слоя: функциональный, отторгающийся во время менструального кровотечения и базальный (ростковый), который дает начало новому росту функционального слоя.
Эндометриоз матки, или аденомиоз представляет собой гормонально-зависимое заболевание, которое характеризуется распространением включений, очень похожих по структуре на клетки эндометрия, за пределы слизистой оболочки матки. Соответственно, что все ежемесячные изменения, присущие функциональному слою эндометрия, будут происходить и в эндометриоидных гетеротопиях (очагах), что обуславливает клиническую картину, симптомы эндометриоза матки. Лечение данного заболевания может быть как консервативным, так и хирургическим.
Распространенность эндометриоза составляет 40 – 70%, такой широкий диапазон объясняется бессимптомным течением заболевания, поэтому аденомиоз выявляется случайно при обращении женщины к врачу с другими проблемами, как правило, по поводу бесплодия (см. все причины бесплодия и методы лечения).
Выделяют 3 формы эндометриоза матки:
- диффузный аденомиоз — разрастание эндометриоидных гетеротопий по всей поверхности слизистой матки с образованием полостей в миометрии;
- узловой аденомиоз — разрастание эндометриоидных очагов локально с образованием узлов, которые не имеют капсулы;
- очаговый эндометриоз — поражаются только отдельные участки маточной стенки.
По глубине вовлечения в патологический процесс стенки матки выделяют четыре степени:
- 1 степень – прорастание эндометриоидных очагов на небольшую глубину, не далее мышечного слоя;
- 2 степень – вовлечение в процесс половины толщи миометрия;
- 3 степень – заболевание распространяется на всю мышечную стенку;
- 4 степень – в процесс вовлекаются соседние органы и брюшина, которая их покрывает, при этом в матке образуются ходы-свищи с выходом в малый таз.
Точных причин возникновения эндометриоза не установлено. Существуют несколько теорий развития данного заболевания, но каждая в отдельности не объясняет полностью механизм заболевания, а лишь дополняет другие:
- Имплантационная теория. Заброс клеток эндометрия в другие органы во время менструации, операций и прочего, где они приживаются и образуют очаги эндометриоза.
- Теория эмбрионального происхождения. Эндометриоидные очаги возникают из остатков зародышевого материала, из которого формируются половые органы.
- Метапластическая теория. Очаги эндометриоза образуются из мезотелия брюшины, подвергшегося метаплазии.
Предрасполагающие факторы аденомиоза матки:
- травматические повреждения матки — аборты (осложнения), диагностические выскабливания, введение внутриматочной спирали, ручное отделение последа, операции на матке;
- генетическая предрасположенность;
- проблемы с менструальным циклом — раннее или позднее менархе;
- поздние роды, позднее начало половой жизни;
- длительная инсоляция;
- стрессы, физическая нагрузка;
- воспалительные и гормональные заболевания органов половой сферы;
- эндокринная патология — заболевания щитовидной железы, сахарный диабет, аутоиммунные процессы, ожирение;
- аллергические реакции, ослабление иммунитета;
- неблагоприятная экология;
- гиподинамия;
- низкий достаток;
- стеноз цервикального канала (затрудненная эвакуация крови во время менструации способствует ее ретроградному забросу в маточные трубы и брюшную полость).
Примерно у половины женщин с эндометриозом матки, симптомы заболевания отсутствуют. Аденомиоз при бессимптомном протекании является случайной находкой на УЗИ органов малого таза. Но это касается только тех больных, у которых эндометриоз матки 1 степени.
Патогномичным признаком аденомиоза является нарушение менструального цикла. Характерны мажущие выделения за 2 – 3 дня до менструации и в течение нескольких дней после нее. Возможны метроррагии (ациклические кровотечения), которые, как правило, возникают в середине менструального цикла. Иногда маточное кровотечение может быть настолько выраженным, что врачу приходится в экстренном порядке проводить хирургическое вмешательство, вплоть до удаления матки.
Менструации при эндометриозе становятся обильными, со сгустками, что приводит к развитию хронической постгеморрагической анемии:
- бледность кожных покровов и слизистых,
- низкое артериальное давление,
- ломкость ногтей,
- одышка,
- слабость, сонливость
- головокружение,
- частые ОРВИ и прочее.
Также при эндометриозе отмечается укорочение менструального цикла. У около 50% больных развивается выраженный предменструальный синдром.
Кроме того, симптомом эндометриоза является альгоменорея или дисменорея. Менструации становятся очень болезненными, боль имеет приступообразный характер.
Боли появляются перед менструациями, усиливаются во время них и сохраняется еще несколько дней после окончания менструального кровотечения.
Болевой синдром связан с инфильтрацией тканей матки жидкостью, скоплением крови в эндометриоидных очагах, а также спаечной болезнью малого таза, которая неизбежно сопутствует эндометриозу.
Локализация боли зависит от расположения эндометриоидных гетеротопий. Например, при вовлечении в патологический процесс угла матки боль будет возникать в соответствующей паховой области, при поражении перешейка боль иррадиируют в прямую кишку, в поясницу и во влагалище (см. болезненные месячные — причины). Также при аденомиозе возникает боль во время полового акта (диспареуния).
Эндометриоз матки обуславливает развитие бесплодия, что связано с двумя факторами.
- Во-первых, имплантация яйцеклетки и вынашивание плода становится невозможным в измененной матке
- Во-вторых, спаечный процесс в малом тазу препятствует проникновению яйцеклетки в маточную трубу.
Диагностика аденомиоза начинается с тщательного сбора анамнеза и жалоб, затем проводится гинекологическое обследование, во время которого определяется увеличенная (до 6 – 8 недель) матка, особенно накануне менструации, шарообразной формы. Подвижность ее может быть ограничена спайками малого таза. При узловой форме аденомиоза определяются отдельные узлы, матка имеет неровную, бугристую поверхность. К дополнительным методам относятся:
Эхо-признаки аденомиоза: увеличение переднезаднего размера, появление в мышечном слое зоны повышенной эхогенности, наличие анэхогенных включений диаметром 2 – 6 мм или полостей с жидкостью, в которых содержатся мелкие примеси. Для узловой формы аденомиоза характерно наличие 2 – 6 мм диаметром включений в форме круга или овала и нечеткие контуры узла. Очаговая форма аденомиоза характеризуется обнаружением мешотчатых образований размерами 2 – 15 мм.
Главным гистероскопическим признаком заболевания считается обнаружение отверстий эндометриоидных ходов в виде бордовых точек, тогда как слизистая оболочка матки сохраняет бледно-розовый цвет. К дополнительным признакам диффузного аденомиоза относятся расширенная полость матки и «зубчатый» контур базального слоя слизистой.
Метросальпингографию проводят в первую фазу менструального цикла сразу после окончания менструации. На рентгенограмме заметно, что контрастное вещество расположено за границами очертаний полости матки, а размеры ее увеличены.
Позволяет диагностировать аденомиоз в 90% случаев, но используется редко из-за дороговизны исследования.
Увеличение показателей ракового белка-125 (СА-125) и плацентарного белка-14 (РР-14) в крови косвенно свидетельствует об эндометриозе. Следует отметить, что повышение СА-125 наблюдается не только при эндометриозе, но и при злокачественных опухолях яичников, фибромиоме матки, воспалительных заболеваниях и при беременности малого срока. У пациенток, страдающих аденомиозом, повышенное содержание СА-125 наблюдается на протяжении всей второй фазы менструального цикла и во время месячных.
- Кольпоскопия — осмотр шейки матки специальным прибором.
Лечение эндометриоза может быть как консервативным, так и оперативным. При консервативной терапии назначаются гормональные и негормональные препараты. Консервативная терапия должна быть комплексной, и включать в себя кроме назначения гормональных препаратов специальную диету с высоким содержанием калорий и ограничением пряностей, соли и перца, прогулки на свежем воздухе, лечебную физкультуру, ограничение физических и умственных нагрузок. Подбор метода лечения в каждом случае индивидуальный и зависит от многих факторов (возраста больной, желания сохранить детородную функцию, степень тяжести заболевания, наличие/отсутствие сопутствующей патологии и прочего). Кроме того, при таком забоелвании показаны следующие препараты:
- успокоительные препараты,
- проводится коррекция иммунитета,
- купирование болевого синдрома (см. противовоспалительные свечи при эндометриозе)
- назначаются препараты для нормализации функций печени и поджелудочной железы.
Оральные эстроген-гестагенные контрацептивы, подавляют выделение гонадотропин-рилизинг фактора и синтез ФСГ и ЛГ, тормозят продукцию гормонов в яичниках и пролиферативные процессы в эндометрии. Под их влиянием останавливаются процессы в эндометрии и эндометриоидных разрастаниях, связанных со сменой фаз менструального цикла, а при длительном использовании происходит инволюция эндометрия, в результате чего склерозируются и зарастают эндометриоидные очаги. Оральные контрацептивы назначаются в непрерывном режиме сроком на 6 – 12 месяцев.
Прогестагены обладают антиэстрогенным и антипрогестероновым действиями за счет связывания их в клетках-мишенях с эстрогеновыми и прогестероновыми рецепторами. Дюфастон, норколут, премолют рекомендуется принимать по 5 – 10 мг с 5 по 25 день менструального цикла или с 16 по 25 день, продолжительность лечения составляет 6 – 12 месяцев. Медроксипрогестерона ацетат назначается по 30 – 50 мг в сутки перорально или по 150 мг каждые 2 недели внутримышечно.
Гестринон – новое производное 19-нортестостерона обладает антиэстрогенным, антиандрогенным и прогестиномиметическим эффектами и вызывает атрофию железистого эндометрия. Назначается по 2,5 – 5,0 мг дважды в неделю. К атрофическим изменениям эндометрия и искусственной менопаузе приводит и назначение мифепристона (доза 100 – 200 мг/сут) в течение полугода.
Тамоксифен блокирует эстрогеновые рецепторы в тканях-мишенях и подавляет выработку простагландинов (источник болей). Курс лечения составляет 6 месяцев в дозе 10 мг дважды в день.
Даназол блокирует выброс гонадотропинов (ФСГ и ЛГ), тормозит секрецию половых гормонов в яичниках. Назначается в дозировке 200 мг 2 раза в неделю с постепенным увеличением дозы до 800 мг/сут до наступления аменореи. На фоне лечения даназолом купируется болевой синдром, исчезают мажущие кровянистые выделения и боли во время полового акта.
- Агонисты гонадотропин-рилизинг гормона
Использование синтетических агонистов гонадотропин-рилизинг гормона (золадекс, бусерилин, нафарелин) вызывает развитие медикаментозной аменореи. Например, золадекс вводится подкожно в переднюю стенку живота в дозировке 3,6 мг один раз в 4 недели. Курс лечения составляет 6 месяцев.
- аденомиоз в сочетании с гиперплазией эндометрия;
- узловая форма аденомиоза;
- сочетание эндометриоза матки с миомой;
- эндометриоз 3 и 4 степени;
- наличие эндометриоидных кист яичников или распространенный позадишеечный эндометриоз;
- отсутствие лечебного эффекта от гормонального лечения, продолжающееся 3 и более месяцев;
- противопоказания к назначению гормональных препаратов (тромбоэмболии, выраженное варикозное расширение вен нижних конечностей, тромбофлебиты, заболевания печени, мигрень, склонность к депрессиям, эндокринные нарушения, артериальная гипертензия и прочее).
Перед оперативным лечением эндометриоза матки больным показан прием даназола или прогестагенов в течение 1 – 2 месяцев (с целью уменьшения эндометриоидных гетеротопий, местного воспаления и спаек в малом тазу). После хирургического вмешательства проводится реабилитация (электрофорез йода и цинка, ультразвук, радоновые воды в виде ванн, влагалищных спринцеваний или микроклизм). В нашей статье можно узнать о лечении эндометриоза боровой маткой.
Эндометриоз матки — это рецидивирующее хроническое заболевание. Рецидивы после консервативной терапии или органосохраняющих операций в течение года возникают в 20% случаев, после 5 лет развития болезни число рецидивов увеличивается до 75%. При комбинированном лечении (консервативном и проведении оперативного органосохраняющего вмешательства) наблюдается более продолжительный эффект, но обострения все равно неизбежны. Наиболее оптимистичный прогноз аденомиоза у женщин в период пременопаузы, так как активность заболевания затихает с физиологическим угасанием функции яичников (см. гормональные и негормональные препараты при климаксе).
Эндометриоз тела матки является 2 причиной бесплодия у женщин, после хронических сальпингитов, сальпингоофоритов. К тому же часть хронически рецидивирующих воспалительных процессов в яичниках могут также быть вызваны внутренним эндометриозом, а не инфекционными заболеваниями. Поэтому становится очевидной связь бесплодия и эндометриоза у женщин детородного возраста, что подтверждается в каждом 2-3 случае бесплодия.
Поскольку механизмы появления бесплодия при эндометриозе у разных пациенток различны, соответственно, и тактика терапии и прогноз будут отличаться. У женщин с внутренним эндометриозом причины бесплодия могут быть следующими:
- Спаечный процесс в малом тазу, нарушающий транспортную функцию и двигательную активность фаллопиевых труб
- Бесплодие при эндометриозе матки вызвано патологическими изменениями гормонального фона, в следствии которого не происходит созревание яйцеклетки и ее выход из фолликула.
- Воспалительные процессы в мышечном слое матки могут провоцировать повышенную сократительную активность миометрия и приводить к самопроизвольному прерыванию беременности на ранних сроках.
- При аутоиммунных процессах в организме женщины возможно снижение активности сперматозоидов в полости матки, или невозможность имплантации оплодотворенной яйцеклетки.
- Боли при половом акте на фоне эндометриоза, спаечного процесса — затрудняют полноценную регулярную половую жизнь.
Обычно бесплодие при этой патологии вызвано одновременно несколькими причинами. Восстановление способности женщины к зачатию и вынашиванию ребенка должно заключаться в комплексном лечении. Очень важно, чтобы длительность заболевания не превышала 3 года, тогда шансы на успешную беременность повышаются.
Какова вероятность у женщины с эндометриозом родить здорового ребенка? Современная медицина сегодня располагает достаточно обширным материалом в области наблюдений за протеканием беременности, родов и периода после рождения ребенка у женщин с этим заболеванием. И основные факты этих исследований указывают на следующее:
- При наличии эндометриоза у беременной женщины достаточно высок риск угрозы прерывания беременности, особенно на малых сроках. Современные методы терапии проводятся по стандартным схемам и способны стабилизировать состояние женщины и плода.
- Очень важно вовремя проводить диагностику и адекватное лечение эндометриоза, поскольку с возрастом повышается риск развития стойкого бесплодия (по различным сведениям в 40-80% случаев).
- Аборты или выкидыш способствуют обострению эндометриоза, ухудшая прогноз и ускоряя развитие патологического процесса. Женщинам следует стремится по возможности сохранить возникшую беременность на фоне аденомиоза. В случае же самопроизвольного или искусственного прерывания беременности пациентка нуждается в комплексном противорецидивном лечении — антиоксиданты, иммуномодуляторы, гормональные препараты и пр.
- В большинстве случаев роды у женщин с аденомиозом проходят без осложнений, однако в последовом периоде высок риск маточных кровотечений или рецидива эндометриоза матки.
источник
Установлено, что 30-40% больных эндометриозом страдают бесплодием. С другой стороны у 6-25% бесплодных женщин выявляют эндометриоз. Риск бесплодия заметно выше при наружном, чем при внутреннем генитальном эндометриозе.
В.П. Баскаков с соавт. (1998) выделил следующие основные факторы, влияющие на репродуктивную функцию больных эндометриозом:
нарушение в гипоталамо-гипофизарно-яичниковой системе, приводящее к ановляции и/или недостаточности желтого тела;
синдром лютеинизации неовулировавшего фолликула;
повышение количества макрофагов в перитонеальной жидкости с усилением фагоцитоза сперматозоидов;
снижение и дискоординация сократительной активности маточных труб при сохраненной их проходимости;
задержка секреторной трансформации эндометрия;
нарушение цитоплазматического связывания прогестерона и усиление действия андрогенов на эндометрий, ухудшающее условия для нидации эмбриона;
иммунные нарушения с развитием аутоспермоиммунизации;
спаечный процесс в малом тазу и непроходимость маточных труб.
Следует заметить, что часть факторов, могут быть способствующими возникновению и развитию эндометриоза. К ним отнесятся: нарушение в гипоталамо-гипофизарно-яичниковой системе, приводящее к ановуляции и/или недостаточности желтого тела, синдром лютеинизации неовулировавшего фолликула, гиперпролактинемия и т.д. Повышение активности макрофагов приводит к пролиферации клеток эндометрия, попавших на брюшину.
Таким образом, бесплодие при эндометриозе не во всех случаях рассматривается как следствие этого заболевания. Оно может быть обусловлено сопутствующими и предшествующими эндометриозу патологическими состояниями репродуктивной и иммунной систем. Значит эндометриоз рассматривается не как непосредственная причина бесплодия, а как маркёр того, что данная женщина относится к группе высокого риска по нему.
Анамнез (типичные жалобы на боли во время менструации, постоянное боль ноющего характера внизу живота и в пояснице, нарушение менструального цикла по типу полименореи, семейный, сексуальный, длительное и безуспешное лечение «воспаления»)
При бимануальном исследовании: увеличение матки, неровная поверхность, плотная консистенция, болезненность при исследовании.
Гистеросальпингография с водорастворимым контрастом проводится на 5-7 день менструального цикла – наличие законтурных теней.
КТ и МРТ для определения границ поражения.
Эндометриоидные кисты: плотная капсула, размеры 10-12 см, гипоэхогенное содержимое с наличием мелкодисперсной взвеси.
Эндометриоз матки: в миометрии — участки повышенной эхогенности, неравномерность и зазубренность границ в мио- и эндометрии, округлые анэхогенные включениядо 5 мм в диаметре, при узловых формах – жидкостные полости до 30 мм в диаметре.
Кольпоскопия – для диагностики эндометриоза шейки матки.
Гистероскопия – идентифицируют эндометриоидные ходы, грубый рельеф стенок в виде хребтов и крипт. Гистероскопическая классификация степени распространенности эндометриоза (В.Г. Брусенко, 1977)
I стадия — рельеф стенок не изменен, эндометриоидные ходы в виде глазков темно-синего цвета кровоточащие. Стенки матки при выскабливании обычной плотности;
II – рельеф стенок матки неровный, имеет вид продольных или поперечных хребтов или разволокненной мышечной ткани, просматриваются эндометриоидные ходы. Стенки матки ригидные, полость матки плохо растяжима, при выскабливании стенки матки плотнее чем обычные;
III – на внутренней поверхности матки определяются выбухания различной велечины без четких контуров. На поверхности выбуханий иногра видны открытые или закрытые эндометриоидные ходы. При выскабливании неровная поверхность, ребристость, стенки матки плотные, характерен хруст.
источник
Одна из самых распространённых патологий женской половой сферы – эндометриоз. Он приносит своей обладательнице массу неприятных ощущений и нередко сопровождается бесплодием. Это состояние поправимо: важно вовремя поставить верный диагноз и начать лечение.
Жалобы женщины во многом определяются степенью выраженности и объемом поражений органов, насколько активным и длительным был процесс, и насколько женщина сама воспринимает болевые сигналы. Они возникают перед менструацией и в первые ее дни, если поражены половые органы, боль будет проявляться внизу живота, месячные болезненны.
Вне зависимости оттого, где локализуется эндометрий, он подвергается таким же изменениям, как и эндометрий внутри матки. Изменения с течением болезни проявляются в виде ежемесячных кровотечений. Подобные проявления там, где их быть не должно, могут вызвать нездоровое увеличение размера органа или его объёма, боль, а также бесплодие.
Предлагаем посмотреть видео о том, что такое эндометриоз:
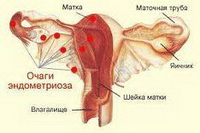
Эндометриоз, в зависимости от места расположения его очагов, бывает генитальным и экстрагенитальным.
-
Генитальный поражает органы в пределах половой системы (яичники, маточные трубы и пр.).
- Экстрагенитальный – другие органы (например, кишечник или почки).
В свою очередь, генитальный эндометриоз может быть:
- внутренним (поражающим мышечный слой матки);
- наружным (локализующимся в яичниках, яйцеводах, в редких случаях – во влагалище).
До сих пор доподлинно не известно, чем именно вызвано заболевание. Мнения учёных на этот счёт расходятся. Но некоторые предположительные причины развития эндометриоза принято считать наиболее вероятными:
- Наследственный фактор. По одной из версий, наличие заболевания говорит о нарушениях в генетическом коде женщины.
- Изменения гормонального фона. Эндометриоидная ткань имеет рецепторы, чувствительные к воздействию гормонов, её очаги могут разрастаться под воздействием эстрогенов. Это вполне возможная причина развития эндометриоза в мышечном слое матки, но эта версия не объясняет, в результате чего эндометрий может оказаться в теле других органов, например, в мочевом пузыре.
- Хирургическое вмешательство. Любые хирургические операции, производимые на половых органах женщины (аборты, прижигание эрозии, выскабливания и пр.), могут оказаться фактором, предрасполагающим к развитию заболевания.
- «Обратная» (ретроградная) менструация – процесс, при котором небольшое количество менструальных выделений может забрасываться в маточные трубы, а через них – и в брюшную полость. Такое явление часто наблюдается и у здоровых женщин, но их иммунитет не позволяет эндометрию «прижиться» и развиваться в неположенном месте.
- Иммунологические расстройства. Этот вариант вытекает из предыдущего. Ослабленный иммунитет не способствует разрушению клеток эндометрия в области, где их быть не должно, и из них формируются очаги эндометриоза.
- Метаплазия эндометрия. Согласно этой версии, эндометриоидные клетки, оказавшиеся за пределами внутренней оболочки матки, могут трансформироваться в клетки другой ткани. Но причины самой метаплазии на данный момент остаются невыясненными.
- Экологический фактор. Влияние окружающей среды и экологии на здоровье женщины.
- Затяжные менструации. При эндометриозе менструации могут длиться дольше, чем 8 дней, что превышает норму показателей длительности этого процесса.
-
Выделения тёмного цвета. Характерно также наличие кровяных сгустков.
- Сбой цикла. Хотя нарушение сроков менструального цикла может свидетельствовать и о ряде других заболеваний мочеполовой системы, это является одним из основных симптомов эндометриоза. При этом характер выделений зачастую меняется: они становятся обильнее, чем обычно. Перед началом менструации могут наблюдаться коричневые мажущие выделения, они же могут долго проявляться после её окончания.
- Эндокринные нарушения провоцируют гормональные расстройства, что может привести к появлению нехарактерных для овуляции кровянистых выделений в середине цикла.
- Болезненность менструаций (альгодисменорея). В очагах эндометриоза скапливается кровь, к тому же это заболевание часто приводит к появлению спаек – всё это приводит к сильной боли в нижней части живота, которая может отдавать в поясницу, ноги, прямую кишку.
- Самопроизвольные выкидыши. Изменения в органах половой системы на фоне заболевания могут стать причиной невынашивания беременности.
- Бесплодие. Разрастание эндометрия препятствует прикреплению плодного яйца в полсти матки, наличие спаечного процесса – частого явления при эндометриозе – также приводит к бесплодию.
- Ациклические боли внизу живота. Болевые ощущения могут появляться в любое время, вне зависимости от дня цикла. Также боль определённой интенсивности может присутствовать постоянно.
- Неприятные и болевые ощущения во время полового акта. Могут проявляться и при физических нагрузках.
- Коричневые выделения после полового контакта. Характерны для эндометриоза шейки матки.
Предлагаем посмотреть видео о симптомах эндометриоза:
Существует множество различных факторов, провоцирующих развитие бесплодия на фоне эндометриоза:
-
Эндокринные или иммунологические нарушения отрицательно сказываются на процессах оплодотворения и имплантации оплодотворённой яйцеклетки в матку.
- Наличие спаек в маточных трубах затрудняют выход яйцеклетки в полость матки.
- Воспалительные процессы на фоне эндометриоза препятствуют наступлению беременности.
- Развитие эндометриоидных очагов приводит к увеличению числа простагландинов, что, в свою очередь, обуславливает нарушения транспортной функции маточных труб.
- Ановуляция. Исследования показывают, что у большей части женщин, страдающих эндометриозом, отсутствует овуляция.
- Сократительная активность миометрия матки при заболевании повышается, что провоцирует выкидыши на ранних сроках.
- Риск бесплодия. Чем дольше болезнь прогрессирует без своевременного лечения, тем выше риск возможного бесплодия.
- Сбор анамнеза. Во время проведения опроса врач выясняет, имеет ли место наличие этого заболевания у кого-то из близких родственниц пациентки.
- Интравагинальное УЗИ органов малого таза. Позволяет специалисту увидеть возможные эндометриоидные очаги.
- Гистероскопия. Осмотр поверхности матки с помощью гистероскопа.
- Гистеросальпинография – рентгенологический метод диагностики, при котором в матку и фаллопиевы трубы вводятся контрастные вещества.
- Эндоскопические методы – микрохирургические операции, позволяющие одновременно не только диагностировать эндометриоз, но и иссечь его очаги.
- Анализ крови. Проводится на предмет наличия в крови маркера эндометриоза – СА-125.
Диагностика бесплодия при эндометриозе опирается:
 На информацию, полученную от пациентки. Последняя может обратиться с жалобой на безрезультатные попытки забеременеть, в таком случае, если у женщины диагностируется эндометриоз, можно говорить о вероятности бесплодия на его фоне.
На информацию, полученную от пациентки. Последняя может обратиться с жалобой на безрезультатные попытки забеременеть, в таком случае, если у женщины диагностируется эндометриоз, можно говорить о вероятности бесплодия на его фоне. К аналогичному выводу специалисты приходят, если пациентка ведёт регулярную половую жизнь без использования контрацептивов более года, но беременность за это время не наступила, а исследования показали паталогическое распространение клеток эндометрия.
Предлагаем посмотреть видео о диагностике эндометриоза:
Лечение предусматривает 3 направления: медикаментозное, хирургическое и комбинированное.
- Медикаментозное лечение проводится на первой и второй стадиях заболевания, пациентке назначаются гормональные препараты в виде таблеток или инъекций.
Мнение по поводу эффективности такого лечения спорное: кому-то оно может помочь, а для кого-то окажется бесполезным. Случается, что положительное воздействие медикаментов оказывается временным, и после прекращения их приёма симптомы болезни возвращаются. Однако всё зависит от конкретного случая.
При лечении бесплодия на фоне эндометриоза рассматриваются те варианты лечения, которые нанесут наименьший вред репродуктивной системе женщины и которые направлены на подготовку органов к зачатию и вынашиванию ребёнка.
Предлагаем посмотреть видео о лечении эндометриоза:

Пока не планируется беременность, пациенткам с этим недугом рекомендуют периодически проходить гормональную терапию.
При борьбе с бесплодием при эндометриозе всё зависит от степени запущенности болезни и состояния женщины. В среднем, наступление беременности после удачного лечения возможно уже через 6-14 месяцев. Если же естественная фертильность (способность к зачатию) утрачена, пациентке могут посоветовать ЭКО.
Интересен ещё и тот факт, что гормоны, вырабатывающиеся во время беременности, угнетают эндометриоз, что способствует неполной ремиссии заболевания, в редких случаях – абсолютному выздоровлению.
Эндометриоз – диагноз неутешительный, однако совсем не приговор. Современные методы диагностики помогают вовремя выявить заболевание, а своевременное лечение способно минимизировать его негативное воздействие на репродуктивную систему женщины, дав ей возможность стать матерью. Главное – контроль за состоянием своего здоровья и ответственное отношение к нему.
источник
В настоящее время эндометриоз и бесплодие рассматривают как один из сложных вопросов в этом заболевании. Около 30% пациенток, обращающихся за услугой экстракорпорального оплодотворения (ЭКО), имеют эндометриоз.
Сомнений в том, что эндометриоз может быть причиной бесплодия у специалистов – нет. Трудность состоит в том, чтобы понять механизм развития бесплодия при эндометриозе, ведь у одних женщин развивается эта проблема, у других – нет.
Из-за сложности и загадочности болезни, выделяют следующие возможные причины бесплодия при эндометриозе:
- Анатомические нарушения органов – увеличивается объем матки и поверхность эндометрия.
- Образуются спайки в маточных трубах.
- Происходит нарушение процесса овуляции в яичниках – фолликулярная жидкость имеет патологические особенности: вырабатывается большое количество макрофагов, простагландинов и других противовоспалительных клеток. По этой причине возникают проблемы с образованием яйцеклетки, удлиняется фолликулиновая фаза и др.
- Измененный состав перитонеальной жидкости также оказывает негативное влияние на процесс зачатия. Она замедляет движение сперматозоидов (большое количество их гибнет), препятствует встречи яйцеклетки и сперматозоида и др.
- На ранних этапах развития эмбриона могут происходить различные его нарушения на клеточном уровне из-за эндометриоза, в результате которых он гибнет.
- Эмбрион не может имплантироваться в стенки матки.
- Кроме этого из-за сильных болей во время половых отношений, нарушается полноценная интимная жизнь.
При анализе пациенток с бесплодием были обнаружены следующие закономерности:
- Только в 15% случаев обнаруживалась непроходимость маточных труб.
- В 40% случаев диагностировали спаечный процесс в малом тазу, нарушения в строении яичников и матки.
- Не наблюдалась овуляция только в 3-4% случаев.
- У более чем 97% пациенток наблюдался повышенный уровень простагландинов в крови и в эндометриоидной ткани, который влияет на функционирование маточных труб и матки.
В зависимости от вида эндометриоза выделяют первичное и вторичное бесплодие. Первичное бесплодие наиболее характерно для наружного генитального эндометриоза, вторичное – для внутреннего (имеет другое название аденомиоз).
Некоторые женщины узнают о том, что у них эндометриоз еще до того, как их стала беспокоить проблема бесплодия. Другие же обращаются к специалистам с проблемой бесплодия, а затем в процессе обследования обнаруживается наличие эндометриоза.
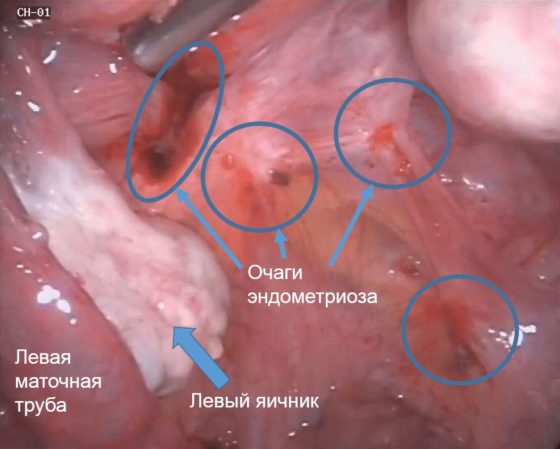
Как правило, обнаружить проблему помогает лапароскопия – с помощью видеокамеры, установленной на лапароскоп, можно увидеть очаги наружного эндометриоза.
Для обнаружения аденомиоза матки используют внутривлагалищную ультразвуковую диагностику (УЗИ).
Новыми методами диагностики являются:
- Магнитно-резонансная томография (МРТ) обладает высокой диагностической точностью, примерно в 92%.
- Компьютерная томография (КТ) точность составляет 87%.
- КТ-ПЭТ (позитронно-эмиссионная томография) – новый метод, который позволяет выявить малейшие метастазы в клетках.
Если женщине проводят лапароскопию с целью уточнения причины бесплодия, то, как правило, ее предупреждают о том, что в случае обнаружения очагов наружного эндометриоза во время диагностики, они будут удалены. Таким образом, применяется комплексное лечение бесплодия при наружном генитальном эндометриозе, которое включает в себя:
- Диагностику и удаление очагов с помощью лазера, низких или высоких температур (крио или термодеструкции), а также оперативного разделения спаек, при этом необходимо максимально сохранить способность яичников к производству яйцеклетки.
- Прием гормональных препаратов, которые обладают антигонадотропным действием. В этом случае подходит даназол, но в последнее время его употребляют крайне редко из-за большого количества побочных эффектов. Препарат вводит пациентку в состояние искусственного климакса, со всеми характерными симптомами.
- Постоянное наблюдение за успешностью лечения.
Терапия эндометриоза определяется тем, насколько он доставляет беспокойство своей пациентке (страдает ли она от обильных менструаций, сильных болей и т.д.) и тем, насколько быстро удается реализовать зачатие.
Простое медикаментозное лечение без хирургического вмешательства считается малоэффективным.
Хирургическое лечение с удалением очагов при начальной степени эндометриоза с максимальным сохранением яичников позволяет достичь больших результатов в преодолении бесплодия.
Эндометриозные кисты яичников более 3 см являются показанием для их удаления, потому что существует мнение об отрицательном воздействии кист на процесс овуляции и оплодотворения.
Лечение эндометриоза, без преследования цели успешного зачатия, начинается в первую очередь с применения оральных контрацептивов или прогестагенов. Возможно, что добившись регресса очагов с помощью данных препаратов, пациентка сможет забеременеть, однако, как правило, применения этих препаратов мало для успешного зачатия.
На начальных стадиях заболевания и при вовремя начатом лечении ожидаемая частота наступления зачатия составляет от 20 до 50%, с каждым годом вероятность снижается на 4%.
Часть женщин не хочет жить в ожидании зачатия, и соглашается на проведение внутриматочной инсеминации, во время которой в матку женщины вводится сперма мужа, заранее отобранная для этой цели. В таком случае шансы на наступление беременности значительно увеличиваются.
Пациентке рекомендуется воспользоваться вспомогательными репродуктивными технологиями (ВРТ), если оперативное лечение не помогло, при следующих условиях:
- Она старше 35 лет.
- Наружная форма эндометриоза сочетается с непроходимостью маточных труб (яйцеклетка не может попасть в матку, т.к. их просвет закрыт).
- Все возможные методы лечения не решили данную проблему.
- Нарушены характеристики спермы мужа (снижена концентрация в единице объема и ее подвижность).
К основным методам ВРТ относят процедуру ЭКО (может быть ЭКО с донорской яйцеклеткой) и внутриматочную инсеминацию спермой мужа (ВМИ).
Перед ЭКО пациентке назначают прием агонистов гонадотропин-рилизинг гормона (аГнРГ) в течение 3-6 месяцев, однако из-за большого количества побочных эффектов по причине сильного дефицита эстрогенов, необходимо совместно принимать возвратную терапию.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что такое эндометриоз?
Стенка матки состоит из нескольких слоев: снаружи она покрыта брюшиной – тонкой слизистой оболочкой, далее следует мышечный – самый толстый слой матки, внутренняя полость матки выстилается слизистым, его еще называют функциональным слоем – эндометрием. В норме эндометрий расположен лишь в пределах внутреннего слоя матки. В случае, же его расположения вне функционального слоя матки развивается такое заболевание как эндометриоз. Из предыдущей статьи «Физиология женской репродуктивной системы» мы знаем, что эндометрий очень чувствителен к гормональному статусу женщины. Потому обострения и ремиссии эндометриоза зависят от циклических гормональных изменений в организме женщины. Ведь эктопиравонный эндометрий, как и нормально расположенный, увеличивается в объеме в ответ на эстрогенную и прогестероновую стимуляцию и отторгается при снижении уровня эстрогена и прогестерона.
В настоящее время определенной причины развития этого сложного заболевания нет. Но известно, что такие явления как: аутоиммунные нарушения, ревматизм, частые хирургические вмешательства на органах малого таза, аборты – являются факторами, повышающими вероятность развития эндометриоза.
Механизм развития бесплодия при эндометриозе, как полагают, связан с нарушением нормального процесса овуляции (синдром неовулироваввшего фолликула), что, в свою очередь, исключает вероятность наступления беременности. Нет яйцеклетки – нет беременности.
Выделены наиболее часто встречаемые признаки, характеризующие наружный генитальный эндометриоз у женщин с бесплодием:
• возникновение болевого синдрома в период месячных
• усиление болей с течением времени
• первичное бесплодие (отсутствие в прошлом беременности)
• отсутствие эффекта от противовоспалительного лечения.
Сочетание двух и трёх признаков заболевания максимально повышает вероятность прогноза.
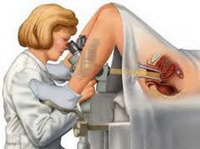
Гистероскопия (осмотр полости матки с помощью специального оптического прибора) информативна в диагностике аденомиоза.
Характерные признаки аденомиоза:
• неровность контуров эндометрия.
• бугристая поверхность в виде «хребтов», крипт, ячеистой структуры, не выравнивающейся после удаления функционального слоя эндометрия.
• «точки» или щели, напоминающие соты, из которых поступает кровь.
Гистеросальпингография (ГСГ) – рентгеноконтрастный метод исследования половых путей женщины. Показана для диагностики аденомиоза. На гистерограмме можно определить законтурные тени различной длины, ширины и формы.
Всё вышесказанное крайне важно для планирования подхода к лечению и оценки необходимости хирургического вмешательства, а так же его объёма. Данный метод доказал свою высокую эффективность для динамического наблюдения за состоянием пациентки при проведении консервативной терапии.
Данный метод позволяет со 100% достоверностью выявить эндометриоз внутренних половых органов. Так же данный метод позволяет произвести пункцию пораженных участков (для последующего микроскопического изучения), а так же проведение малоинвазивной хирургии, направленной на удаление очагов эндометриоза.
При стойком болевом синдроме, симптомах поражения других органов малого таза и брюшной полости, при отсутствии эффекта от проводимого лечения показана консультация специалистов: уролога, гастроэнтеролога, психиатра.
• Удаление очагов эндометриоза.
• Избавление от болевых ощущений.
• Восстановление репродуктивной функции, профилактика рецидивов.
При распространённых формах эндометриоза и высоком риске рецидивирования современная методика лечения больных состоит в комбинации хирургического метода и гормональной терапии. Хирургическое лечение проводят в условиях стационара, медикаментозную терапию можно применять в женской консультации.
Медикаментозные методы лечения
Выбор лекарственных средств и методика их применения зависят от возраста больной, локализации и степени распространения эндометриоза, переносимости лекарственных средств, наличия сопутствующей гинекологической патологии и прочих хронических заболеваний.
• Оральные контрацептивны применяют как самостоятельный метод лечения (особенно у девушек и молодых женщин) и как дополнительный метод в комплексной терапии для предоперационной подготовки и постоперационного противорецидивного лечения. Применяют низкодозированные препараты последнего поколения (Марвелон, Силест, Фемоден, Регулон, Ярина, Жани). Имеются данные о большой клинической эффективности препарата Жанин содержащего диеногест.
Применяют гормональные препараты по индивидуальной схеме на протяжении от 6 до 12 месяцев.
• Аналоги Гн-РГ — препараты выбора при лечении эндометриоза (Бусерелин, Трипторелин). Длительность лечения ими составляет 3-6 месяцев.
При появлении выраженных побочных явлений, связанных с развитием снижающего уровень эстрогенов эффекта: «приливы» жара, повышенная потливость, сердцебиение, нервозность, урогенитальные расстройства и др. показана заместительная гормональная терапия.
Показания к хирургическому лечению
• Выраженный болевой синдром, не купирующийся обезболивающими средствами.
• Разрыв эндометриоидной кисты.
• Плановое хирургическое лечение.
• Бесплодие вызванное эндометриозом.
В чем заключается хирургическое вмешательство при эндометриозе?
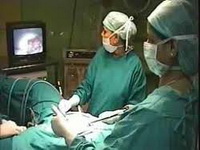
В случае поверхностных очагов при эндометриозе шейки матки возможно их удаление с применением лазера.
Существует так же радиоволновой способ хирургического лечения эндометриоза – он используется при глубоком расположении очагов эктопии.
У пациенток с распространёнными формами эндометриоза перед хирургическим вмешательством рекомендовано проводить курс медикаментозного (гормонального) лечения в течение 3 месяцев с целью уменьшения кровоснабжения и размера эктопий.
Эффект хирургического лечения зависит не только от объёма выполняемой операции и выбранного доступа (лапароскопия, лапаротомия, влагалищный доступ), но и от медикаментозной терапии и реабилитационных мероприятий в послеоперационном периоде, особенно при необходимости восстановления репродуктивной способности.

• Физиотерапия, направленная на улучшение кровотока и метаболизма клеток, усиление фагоцитоза и ферментативной активности иммунных клеток, стимуляция восстановления поврежденных тканей.
• Поддержка нормобиоценоза влагалища (нормального бактериального состава влагалища).
• Иммуномодуляция – повышение защитных свойств организма.
• Восстановление двухфазного менструального цикла после окончания медикаментозного лечения.
Успех оперативного вмешательства с целью восстановления репродуктивной функции зависит от распространённости эндометриоза: эффективность лечения при первой стадии заболевания составляет 60%, при распространенном эндометриозе — 30%. Рецидивы заболевания после в течение 5 лет после хирургического лечения выявляют у 19% больных.
При проведении гормональной терапии 70-90% женщин отмечают исчезновение болевого синдрома и уменьшение интенсивности менструальноподобных кровотечений, частота рецидивов эндометриоза через год после курса терапии составляет 15-60%, частота наступления беременности колеблется от 20 до 70% в зависимости от группы препаратов.
Автор: Ткач И.С. врач, хирург офтальмолог
источник
Сегодня эндометриоз причисляется к наиболее распространенным заболеваниям женской половой сферы, вызывающих бесплодие. Он диагностируется примерно у 7% женщин, способных зачать и выносить ребенка. Часто среди бесплодных пациенток это заболевание может диагностироваться у каждой второй – четвертой. Эндометриоз и бесплодие, таким образом, тесно связаны между собой.
Эндометриоз матки – это гинекологическая патология, проявляющаяся в виде патологии клеток эндометрия, прорастание этой ткани в другие органы, нарушение функции матки, и в ряде случаев вызывающая бесплодие. Патологический процесс может охватывать ткань легкого, кишечник, мочевой пузырь. Измененные участки подвергаются всем трансформациям, происходящим в организме на протяжении менструального цикла. Болезнь характерна для женщин репродуктивного возраста. Наиболее часто встречается генитальная форма заболевания, что может приводить к бесплодию.
К наиболее распространенным причинам развития болезни относят такие факторы.
- Нарушения гормонального уровня. По мнению врачей, причина возникновения этого явления кроется в увеличении выработки эстрогенов. Вследствие гормонального дисбаланса у женщины нарушаются структуры слоя эндометрия.
- Ретроградная менструация. При этом состоянии менструальная ткань с яйцеклеткой вместо того, чтобы выйти через влагалище наружу, распространяется в маточную трубу. Затем она проникает в тазовую полость и начинает прорастать на внутренних органах. Маточная труба при этом воспаляется, ее ткань утолщается. Изолированное ее поражение встречается очень редко.
- Воспалительные заболевания матки.
- Пороки развития в яичниках, маточных трубах.
- Наличие воспалительных очагов на брюшине в результате распространения эндометриоидной ткани по сосудам.
- Неблагоприятная генетическая расположенность. При ее наличии в следующем поколении может отмечаться крайне неблагоприятное течение заболевания.
- Метаплазия, то есть стойкое превращение дифференцированных клеток одного типа такими же клетками другого типа.
- Нарушение работы иммунной системы.
- Неблагоприятная экологическая обстановка. Влияние загрязненного воздуха, воды, пищи при условии наличия в организме эндометриозных кист позволяет болезни прогрессировать далее, что в ряде случаев может являться причиной развития патологического разрастания слизистой матки.
Значительно повышают вероятность возникновения болезни такие факторы:
- воспалительные явления в области малого таза;
- опухолевые образования в матке;
- хирургические вмешательства, аборты, оперативные способы лечения эрозий шейки матки;
- роды с осложнениями;
- анемия;
- курение;
- злоупотребление алкоголем.
Эндометриоз может иметь разнообразную симптоматику: от практически бессимптомного протекания до развития характерных симптомов «острого живота». Наиболее распространенные симптомы болезни такие:
- болезненность внизу живота, области малого таза, пояснице разной интенсивности;
- усиление болей во время менструации;
- нарушение менструального цикла (у женщины появляются мажущие кровянистые выделения за несколько дней до и после месячных);
- увеличение продолжительности месячных;
- появление кровянистых выделений в межменструальный период;
- развитие бесплодия.
Если у женщины появились описанные симптомы, лечение эндометриоза и бесплодия должно осуществляться только после комплекса обследований. Диагностика бесплодия при эндометриозе является важнейшей мерой для определения репродуктивного здоровья женщины и оценки ее шансов стать матерью.
При диагностике проводятся такие обследования.
- Анализ на маркер СА-125. При рассматриваемом заболевании его уровень повышается.
- Влагалищное обследование. При этом виде диагностики обнаруживаются изменения эндометрия, бугристая поверхность увеличенной матки.
- УЗИ органов, находящихся в области малого таза. С его помощью можно увидеть эндометриоидные кисты яичников, наличие измененной ткани во внематочной области и предположить наличие разных форм аденомиоза.
- Кольпоскопия определяет локализацию, степень поражения матки. Врач обнаруживает кисты, участки эндометриозной ткани, которые визуализируются как объекты с измененным цветом, в зависимости от фазы цикла или как кровоточащие линейные зоны. После менструации из этих очагов может выделяться кровь.
- Магнито-резонансная томография позволяет обнаружить кисты яичника, поражения близлежащих органов.
- Лапароскопия позволяет детально осмотреть брюшину, яичники, маточные трубы. На сегодня она является лучшим способом диагностики эндометриоза.
В значительном количестве случаев рассматриваемое заболевание способствует развитию бесплодия, так как патологически разросшийся внутренний слой матки может препятствовать нормальному выходу яйцеклетки. Это заболевание способствует выработке в больших количествах половых гормонов. В ряде случаев они способствуют появлению спаек.
Несмотря на нарушение нормального функционирования женской половой системы, забеременеть при эндометриозе возможно.
Причины бесплодия при эндометриозе состоят в том, что патологически увеличенная ткань яичников отрицательно влияет на работу яичников. Иногда она делает невозможным прикрепление плодного яйца к слизистой.
При тяжелом течении эндометриоза возникает спаечный процесс в органах малого таза. Из-за этого развивается непроходимость маточных труб, или трубное бесплодие. Из-за формирования эндометриозных кист яичники могут плотно прикрепляться к матке, что нарушает процесс образования яйцеклеток. Любые нарушения анатомии органов, расположенных в малом тазу, вызывают бесплодие.
Своевременное лечение эндометриоза повышает шансы на наступление беременности. Сегодняшние терапевтические методы эффективно устраняют воспалительные очаги и убирают спайки. Вероятность излечения бесплодия составляет более 50%.
Если эндометриоз поражает стенку матки, то по мере ее увеличения может случиться разрыв органа. Чтобы обнаружить опасность как можно раньше, женщине на протяжении всей беременности измеряют толщину стенки матки с помощью ультразвука. Во избежание потери ребенка на поздних сроках пациентке могут сделать кесарево сечение.
Выделение крови указывает на развитие патологического процесса во время беременности и служит показанием для проведения соответствующей терапии.
Если оплодотворение прошло успешно, это не означает, что можно расслабляться. У женщины существует высокая вероятность самопроизвольного прекращения беременности.
Иногда в организме женщины может случаться гормональный сбой. Из-за нарушения баланса гормонов в нем вырабатывается чрезмерное количество эстрогенов. При эндометриозе у женщин случается критическое уменьшение выработки прогестерона. При этом матка начинает сокращаться, что и приводит к выкидышу. Наибольшая угроза выкидыша бывает в первом триместре. По мере роста плаценты вероятность самопроизвольного аборта значительно снижается.
Целями лечения бесплодия являются удаление эндометриозных очагов, устранение болезненных ощущений, восстановление фертильности и недопущение рецидивов. Методы лечения заболевания выбираются в зависимости от стадии болезни, состоянии здоровья женщины.
Для угнетения гипоталамо-гипофизарных расстройств, если бесплодие связано с этим, назначают препараты половых гормонов. Это лечение является временным, и оно не может избавить пациентку от очагов заболевания. При наличии болевых ощущений выбор лекарственных средств зависит от возраста пациентки, выраженности нарушений менструального ритма, степени распространения патологических очагов, сопутствующих гинекологических и других хронических патологий.
Прием гормональных контрацептивов уместен как дополнительный метод комплексной терапии и для профилактики рецидивов. Наилучшие результаты можно получить после курса приема:
- Марвелона;
- Силеста;
- Регулона;
- Фемодена;
- Ярины и других средств.
Лекарствами выбора при медикаментозном лечении эндометриоза являются препараты Бусерелин, Трипторелин. Продолжительность приема составляет от 3 до 6 мес.
Показаниями для хирургического вмешательства являются:
- выраженные боли;
- разрыв кисты;
- назначение плановой операции по удалению маточных труб;
- бесплодие, спровоцированное эндометриозом.
При оперативном лечении бесплодия может осуществляться лапароскопия, лапаротомия, влагалищный доступ. Выбор метода лечения зависит от степени распространения и локализации патологических очагов. Иногда при наличии поверхностного поражения шейки матки возможно их удаление с помощью лазерного луча. При патологической менструации гистероскопия – осмотр полости матки делается обязательно, чтобы исключить развитие злокачественного процесса.
При глубоком расположении патологических очагов возможно удаление эндометриоза с помощью радиоволнового способа. Если диагностированы обширные формы заболевания, то перед операцией проводится медикаментозное лечение.
Различные методы терапии бесплодия при эндометриозе необходимы, потому что только в этом случае женщина сможет родить здорового ребенка. В качестве медикаментозного лечения прописываются оральные контрацептивы, содержащие необходимые для лечения гормоны.
При неэффективности гормональной терапии проводится хирургическая операция или решается вопрос о применении вспомогательных репродуктивных технологий.
При значительном снижении жизнеспособности яйцеклеток применяется экстракорпоральное оплодотворение. Женщинам, достигшим или перешагнувшим 40-летний рубеж, рекомендуется проведение интрацитоплазматической инъекции сперматозоида. При нормальной проходимости маточных труб применяется внутриматочная инсеминация.
Хотя эндометриоз в большинстве случаев осложняется бесплодием, женщине не стоит отчаиваться. Своевременное и эффективное лечение заболевания способствует излечению и рождению здорового малыша. Методы ЭКО значительно повышают шансы женщины стать матерью.
источник

 Генитальный поражает органы в пределах половой системы (яичники, маточные трубы и пр.).
Генитальный поражает органы в пределах половой системы (яичники, маточные трубы и пр.). Выделения тёмного цвета. Характерно также наличие кровяных сгустков.
Выделения тёмного цвета. Характерно также наличие кровяных сгустков. Эндокринные или иммунологические нарушения отрицательно сказываются на процессах оплодотворения и имплантации оплодотворённой яйцеклетки в матку.
Эндокринные или иммунологические нарушения отрицательно сказываются на процессах оплодотворения и имплантации оплодотворённой яйцеклетки в матку.