Несовместимость партнеров примерно в 30% случаев является причиной бесплодия пары, желающей завести ребенка. И сегодня многие интересуются вопросами о том, почему возникает подобная проблема и существуют ли эффективные методы ее лечения. Ведь от бесплодия страдают тысячи людей, и с каждым годом их количество увеличивается.
Но иногда зачатие не происходит у пары, где оба партнера совершенно здоровы. В таких случаях врачи, как правило, ставят не слишком утешительный диагноз — несовместимость партнеров. Это значит, что, несмотря на нормальную работу организма, есть какой-то фактор, который мешает процессу оплодотворения. Подобная проблема может возникать под воздействием разных факторов. В большинстве случаев несовместимость поддается коррекции, но изредка подобный диагноз может быть окончательным.
В некоторых случаях причиной бесплодия является несовместимость партнеров по группе крови. И здесь большое значение имеет не сама группа, а резус-фактор. Сразу же стоит отметить, что резус-фактор представляет собой белковое соединение, которое расположено на поверхности мембраны эритроцитов. Если у человека присутствует антиген, то резус-фактор положительный (Rh+), если же он отсутствует, то отрицательный (Rh-).
Конечно же, в идеальном варианте резус-факторы крови у обоих супругов должны быть одинаковыми. Но такое встречается не всегда. Согласно статистике, у 85% женщин планеты положительный резус-фактор — они вне опасности. А вот если у партнерши в крови этот белок отсутствует, то стоит быть повнимательнее к здоровью.
Подобная несовместимость партнеров при зачатии вовсе не значит, что беременность невозможна. Но риск ее прерывания гораздо выше. Согласно статистике, первая беременность считается сравнительно безопасной, зато вторая может повлечь за собой серьезные последствия как для плода, так и для матери.
К счастью, данное состояние можно контролировать с помощью специальной терапии. В частности, каждый месяц нужно проводить специальные тесты на уровень антител в крови матери. А непосредственно за три дня до родов женщине вводят специальный препарат (антирезусный иммуноглобулин), который препятствует образованию антител. Ведь роды сопряжены с забросом крови плода в организм матери, что может усилить активность иммунной системы и привести к осложнениям.
Это и есть несовместимость микрофлоры партнеров. Симптомы ее, как правило, видны — после каждого полового контакта без использования презервативов у мужичины или женщины появляются зуд и жжение в области наружных половых органов, а иногда и нехарактерные выделения. Довольно часто развивается молочница.
Стоит отметить, что подобная несовместимость лишь изредка (в 2-3%) становится причиной бесплодия.
Многие пациенты спрашивают о том, проводится ли тест на совместимость партнеров. Пройти его можно в любой поликлинике — это обычный мазок из влагалища или уретры с последующим бактериологическим посевом. Данная методика позволяет определить разновидность возбудителя и оценить его чувствительность к тем или иным препаратам. Как правило, для избавления от подобной неприятности требуется лишь курс приема подходящих антибактериальных средств. Терапию должны проходить оба партнера. После этого необходимо повторно сдать анализы.
Более того, иногда мужской организм вырабатывает антитела к собственным половым клеткам. В любом случае сперматозоиды гибнут, так и не оплодотворив яйцеклетку.
Конечно же, даже с такой проблемой женщинам иногда удается забеременеть. Но чаще всего беременность протекает неблагоприятно — иммунные клетки повреждают зародыш еще на ранних стадиях развития. Высока вероятность сильного токсикоза, самопроизвольного прерывания беременности, а также задержки в развитии плода. В любом случае во время планирования зачатия тестирование на наличие антиспермальных антител рекомендуют всем парам, желающим завести ребенка.
В некоторых случаях подобная активность иммунной системы может быть связана с психическим состоянием женщины, например ее страхом беременности или скрытым нежеланием заводить ребенка. Некоторые исследования показали, что на выработку подобных антител могут влиять даже феромоны. В ряде случаев бесплодие связано с гормональными сбоями или некоторыми заболеваниями. В любой ситуации понадобятся специальные тестирования и дополнительные исследования.
Таким образом можно оценить количество живых и мертвых сперматозоидов, а также изучить их подвижность. В данном случае также измеряют рН влагалищной среды, степень кристаллизации и консистенцию слизи.
Иногда парам рекомендуют тест на генетическую совместимость. Ведь некоторые партнеры, даже если они абсолютно здоровы, могут быть носителями потенциально опасных генов. Данное исследование позволяет определить возможные генетические заболевания будущего малыша, а также степень риска их развития.
источник
Часто появившиеся признаки несовместимости партнеров при зачатии становятся причиной скандалов в семье и разводов. Но не надо торопиться и искать новую любовь. Усыновление также можно отложить, как крайний вариант.
С проблемой можно бороться и обрести совместное родительское счастье. Это потребует времени и усилий, но результат того стоит.
О возможной генетической или любой другой несовместимости супругов врачи утверждают не сразу. Прежде чем будет поставлен такой диагноз должно пройти не менее года безуспешных попыток зачать и выносить ребенка.
Но и в этом случае вначале партнеры должны пройти обследование и определить причину проблемы.
- Бесплодие пары. Причин болезни много. Чтобы ее исключить необходимо пройти комплексное обследование и удостовериться, что оба партнера здоровы.
- Нежелание. Нередки случаи, когда один из партнеров втайне применяет противозачаточные препараты. В этом случае медицина бессильна.
- Стрессы. Часто достаточно матери сменить нервную и напряженную работу на более спокойную, чтобы исчезли все проблемы с “несовместимостью”.
Если оказывается, что оба партнера страстно желают ребенка, не болеют и ведут здоровый образ жизни, то тогда назначается анализ на совместимость.
В зависимости от конкретных причин, по которым прерывается беременность, подбирается соответствующий набор анализов и назначается лечение.
Она также часто называется иммунологической. Это своего рода аллергическая реакция организма женщины на семенную жидкость мужчины. В этом случае возникает несовместимость партнеров при зачатии. Когда сперма попадает во влагалище, иммунные клетки опознают ее, как опасное вещество и атакуют.
Как результат, все сперматозоиды погибают еще до того, как достигают яйцеклетки.
Считается, что причиной такого явления может быть ослабленность организма женщины болезнями или частые аборты, хирургические операции на половых органах. Также некоторые гинекологи считают, что риск такого развития событий повышается из-за беспорядочных половых связей. Обычно организм негативно реагирует лишь на определенного мужчину, что не мешает забеременеть от другого.
Чтобы выявить проблему выполняются тесты на совместимость пары, включающие аллергопробы.
Затем назначается лечение, разделенное на 2 этапа:
- Прием иммуностимуляторов и антигистаминных препаратов, в том числе стероидных, для ослабления атипичной реакции организма.
- Использование презервативов минимум за месяц до выбранной даты зачатия. Это снижает нагрузку на местный иммунитет половых органов женщины и позволяет им быстрее вернуться в норму.
Если медикаментозное лечение оказывается неэффективным, чтобы преодолеть иммунологическую несовместимость назначается процедура искусственного оплодотворения. В большинстве случаев это гарантирует успешное зачатие.
Проблема в чем-то похожа на биологическую несовместимость. В этом случае организм женщины пытается уничтожить не сперматозоиды, а уже сформировавшийся плод. Причина заключается в резус-факторе. Он может быть положительным и отрицательным.
В первом случае на эритроцитах в крови человека находятся специфические белки (антиген D), а во втором их нет.
Если у матери резус-фактор отрицательный, а у отца, и в дальнейшем у ребенка, — положительный, иммунные тела женщины пытаются уничтожить кровяные тельца плода. Они считают белки инфекцией, от которой необходимо избавиться. Из-за этого развивается гемолитическая болезнь новорожденных.
Но есть несколько положительных моментов:
- Обычно резус-конфликт развивается только во вторую беременность. При первом вынашивании ребенка иммунная система женщины не успевает выработать соответствующие вещества для “атаки”. Но если до этого были переливания или другие контакты с резус-положительной кровью, конфликт может проявиться при первой беременности.
- Негативные последствия развиваются только к концу беременности или уже при родах, когда увеличивается проницаемость плаценты и смешивается кровь ребенка и матери. Это дает достаточно времени, чтобы выявить и нейтрализовать опасность.
- Чтобы проверить, есть ли риск на развитие гемолитической болезни, достаточно сдавать стандартные анализы на антитела в женской консультации. Также легко проконтролировать совместимость крови для зачатия заранее, узнав резус-фактор обоих партнеров.
Если резус-конфликт был обнаружен во время беременности, на 28 неделе назначается иммунизации. Женщине вкалывается анти-D гамма-глобулин, разрушающий резус-положительные эритроциты в ее крови до того, как на них отреагирует иммунитет.
Аналогичная процедура повторяется на 3 сутки после родов. Но препарат вкалывается уже ребенку. Другой вариант решения проблемы — ЭКО. Выбирая среди оплодотворенных яйцеклеток, лаборант может использовать только резус-отрицательные.
Конфликт никогда не возникает, если у матери положительный резус-фактор, или у отца — отрицательный. При этом не надо переживать насчет того, какие группы крови несовместимы для последующей беременности. Такой проблемы просто не существует.
Это редкая проблема, для понимания сути которой надо немного углубиться в генетику.
У человека есть HLA-гены. Эти белки находятся на поверхности всех клеток. Больше всего их на лейкоцитах, которые контролируют, чтобы в организме не проявлялись мутации. Если это происходит, пораженные ткани уничтожаются.
Когда HLA-белок не срабатывает должным образом, развиваются онкологические и другие опухолевые заболевания.
Обычно у каждого человека уникальный набор таких генов. В таком случае при зачатии организм женщины, реагируя на мужские HLA, воспринимает плод “чужеродным” и не направляет иммунные тела для его уничтожения.
Если же гены оказываются идентичными, организм воспринимает зародыш, как опухоль. Из-за этого происходит выкидыш на ранних сроках.
Чтобы предотвратить проблему, нужна консультация генетика при планировании беременности. Специалист определит степень идентичности генов и предложит варианты решения проблемы.
Чаще всего рекомендуется сменить партнера, но есть возможность и сохранить отношения, пройдя сложную процедуру лечения:
- Проводится HLA-типирование супругов и сдается ряд других анализов для определения совместимости.
- Назначается курс иммуноглобулинов, ослабляющих реакцию организма на плод.
- Рекомендуется ЛИТ. Современная, достаточно редкая методика по переливанию иммунных тел мужчины матери.
Иногда проблема решается через искусственное оплодотворение ЭКО или ИКСИ. Но в большинстве случаев, так или иначе, требуется несколько попыток, много времени и финансовых затрат для получения результатов, ведь для терапии многим пациенткам приходится уезжать за границу.
При этом сохраняется риск, что лечение не поможет, лишь навредив здоровью женщины из-за вмешательства в работу иммунной системы.
Есть ряд противников проведения генетических анализов на совместимость партнеров и соответствующих методов лечения даже среди медицинских сотрудников.
Нередки случаи, когда пациенты с генетической несовместимостью, успешно становились родителями естественным путем. Иногда для этого им пришлось пройти через череду выкидышей. Но данная ситуация мало отличается от историй женщин, решившихся на лечение.
Перед принятием решения о методах борьбы с генетической несовместимостью лучше проконсультироваться у нескольких высококвалифицированных специалистов. Только основываясь на исчерпывающей информации можно предпринимать следующие шаги для обретения родительского счастья.
Несовместимость супружеской пары бывает сложно перенести. Но если есть твердое желание стать вместе с любимым партнером счастливыми родителями, преодолеть можно практически любые трудности.
Современная медицина дает такую возможность. Главное, приложить все усилия и запастись терпением, чтобы пройдя через череду неудачных попыток, увидеть, как растет любимый малыш.
источник
Бесплодие не всегда зависит только от здоровья мужчины или женщины. В 10% случаев причиной брака без детей становится несовместимость при зачатии между партнерами. Признаки этой проблемы проявляются у разных людей по-своему, многое зависит от вида несовместимости.
Несмотря на отсутствие проблем с репродуктивным здоровьем у обоих супругов и ведении регулярной половой жизни без применения средств контрацепции, беременность в такой паре или не наступает, или отторгается в виде самопроизвольного выкидыша на раннем сроке гестации. Столкнувшись с такой проблемой, партнеры должны сообща обратиться к врачу и пройти необходимое обследование. Современная медицина достаточно развита, поэтому у пары есть высокие шансы справиться с этой патологией.
Рассмотрим ее основные виды.
Этот вид патологии встречается у 10% бесплодных пар. При иммунологической несовместимости организм женщины воспринимает половые клетки мужчины как чужеродные агенты, продуцируя к ним антитела. Едва попав в половые пути женщины, сперматозоиды гибнут. Иммунологическая несовместимость напоминает аллергическую реакцию организма.
- слабая иммунная система одного или обоих партнеров (хронические вялотекущие инфекции, аборты и гинекологические операции в прошлом, вредные привычки и пр.);
- аллергия у мужчины на собственную семенную жидкость, на фоне чего половые клетки гибнут;
- беспорядочная половая жизнь одного или обоих партнеров в прошлом;
- использование презервативов как метода контрацепции длительный промежуток времени.
Реже у женщин обнаруживается аллергическая реакция на семенную жидкость конкретного мужчины. Современные тесты позволяют установить иммунологическую несовместимость.
В некоторых случаях несовместимость супругов при зачатии возникает из-за резус-фактора. Резус-фактор — это соединение белковых фракций, расположенное на мембране эритроцитов. Он бывает положительным при наличии антигена и отрицательным — при его отсутствии. Проблем с зачатием и рождением здорового ребенка не возникает у супругов, которые имеют одинаковый резус-фактор или положительный резус у женщины.
Если женщина имеет отрицательный резус, а мужчина — положительный, первая беременность в паре будет протекать нормально (при условии, что в прошлом женщина не рожала и не делала абортов). Если супруги решатся на вторую беременность, то у них могут появиться проблемы. Организм женщины начнет отвергать эмбрион, воспринимая его за чужеродное тело. В итоге возникнет выкидыш. Подробнее о резус-конфликте при беременности →
Определить наличие в паре резус-конфликта несложно: достаточно сдать соответствующий анализ крови обоим супругам. При резус-несовместимости в родах женщине вводится специфический иммуноглобулин, подавляющий агрессивность иммунной системы. Реже проводится переливание крови. Несовместимость партнеров при зачатии по резус-фактору — не приговор. В настоящее время медицина умеет бороться с этой проблемой.
Этот вид супружеской несовместимости встречается в 2% случаев. В этом случае микрофлора партнера воспринимается организмом за чужеродную. Оказавшись в микрофлоре влагалища, половые клетки мужчины гибнут.
Чтобы определить этот редкий вид несовместимости, у обоих супругов берутся мазки на бактериологический посев. В ходе исследования выявляется возбудитель и подтверждается диагноз несовместимости по микрофлоре партнеров.
В каждой человеческой клетке находится лейкоцитарный антиген, защищающий ее от опасных агентов. Если супруги имеют похожий набор хромосом, женский организм реагирует на беременность как на инородный объект. На этом фоне иммунная система начинает синтез антител. Возможность родить здорового ребенка существует только при различных наборах хромосом.
Для выявления генетической несовместимости нужно сдать соответствующий анализ крови в любой генетической лаборатории. Проблему можно решить с помощью ЭКО или ИКСИ с участием генетиков.
Согласно статистике, 30% случаев бесплодия связаны с репродуктивным здоровьем женщины, 30% — со здоровьем мужчины, 10% приходится на бесплодие невыясненного генеза (идиопатическое) и 20% случаев основаны на несовместимости партнеров.
Признаки несовместимости при зачатии выглядят следующим образом:
- беременность не наступает больше года при условии регулярной половой жизни без контрацепции;
- оба партнера относительно здоровы либо имеют патологии, не способные оказать воздействие на процесс зачатия;
- неоднократные выкидыши на раннем сроке, при этом женщина может даже не знать об этом, если беременность прерывается каждый раз достаточно рано по типу менструации;
- замершие беременности либо рождение ребенка с генетическими отклонениями у относительно здоровых супругов.
Терапия зависит от типа несовместимости.
Проводится следующими средствами и методами:
- антигистаминные препараты;
- иммуностимуляторы;
- кортикостероиды за 7 дней до овуляции;
- использование презервативов до предполагаемого зачатия (способствует уменьшению агрессивной реакции женского организма на семенную жидкость мужчины);
- внутриматочная инсеминация, ЭКО, ИКСИ.
Решение о способе оплодотворения и дальнейшем ведении беременности принимает врач. Специалист подбирает комплексное лечение, которое поможет устранить конкретные проблемы. Супругам нужно тщательно соблюдать рекомендации врача и внимательно прислушиваться к своему организму.
Проводится с обязательным участием врача-генетика. Стоит отметить, что полная генетическая несовместимость встречается очень редко. Но даже такой случай не считается безнадежным. После проведения полного комплекса необходимых обследований и анализов подбираются процедуры, с помощью которых можно будет зачать, а затем благополучно выносить и родить ребенка.
Первая беременность у женщины с отрицательным резусом, по статистике, будет протекать безопасно. Проблемы появляются с последующими беременностями. Но эту ситуацию вполне можно держать под контролем. Например, ежемесячно проводить анализ крови будущей матери на уровень антител.
За 3 суток до родов в кровь женщины с отрицательным резусом вводится антирезусный иммуноглобулин, угнетающий синтез антител. Это обязательная процедура, необходимая для профилактики осложнений при последующей беременности.
Встречается достаточно редко, но становится причиной различных проблем в жизни партнеров. Запускать проблему не стоит — при подозрении на неблагополучие нужно проконсультироваться с врачом. Воспалительные реакции и кандидоз как частые спутники несовместимости по микрофлоре могут стать причиной более серьезных патологий.
Партнеры должны сдать мазок из уретры для мужчины и из влагалища для женщины. Исследование полученного биологического материала позволяет выделить возбудителя и оценить его чувствительность к лекарственным препаратам. Обычно в этом случае достаточно пройти курс антибактериальной терапии обоим партнерам.
В лабораторной диагностике существует немало исследований, которые могут определить совместимость партнеров. К примеру, при появлении подозрения на иммунологическую несовместимость проводится тест на совместимость зачатия.
Выглядит это исследование следующим образом: спустя 6 часов после полового акта, женщина сдает на анализ слизь из шейки матки. Специалист оценивает реакцию ее организма на семенную жидкость партнера под микроскопом. Ему нужно определить соотношение погибших и живых сперматозоидов, выяснить их активность. Также измеряется консистенция и рН слизи, степень кристаллизации.
Также существуют тесты на генетическую совместимость. Даже абсолютно здоровые внешне люди в действительности могут являться носителями опасных хромосом. Определить причину генетической несовместимости и возможные генетические патологии у будущего ребенка можно с помощью такого исследования.
Лечение несовместимости при зачатии в настоящее время не является невыполнимой задачей. Главное — своевременно обратиться к врачу-репродуктологу, пройти необходимые диагностические обследования и соответствующее лечение.
Автор: Ольга Рогожкина, врач,
специально для Mama66.ru
источник
Не всегда трудности с продолжением рода возникают из-за болезней мужской или женской репродуктивной системы. По статистике, у каждой 10 бесплодной пары проблемы вызваны несовместимостью партнёров при зачатии. Встречается это при первичном и вторичном бесплодии.
Причины бесплодия распределяются в равных соотношениях между обоими супругами: 30% связаны с женщинами, 30% — с мужчинами, последняя треть приходится на обоюдную неспособность к зачатию (20%) и необъяснимые случаи (10%).
Если в течение года регулярных половых сношений без предохранения от наступления беременности всеми известными способами зачатие не произошло, это повод обратиться за консультацией к врачу.
У 10 из 100 бесплодных пар лабораторные исследования выявляют несовместимость партнёров при зачатии. Невозможность сохранить беременность, когда тело матери отторгает плод на ранних сроках тоже сигнал о том, что требуется проверка пары на совместимость. Кроме этого, появление на свет детей с пороками развития или мертворождение у относительно здоровых людей не должно игнорироваться родителями.
Существует несколько типов несовместимости, мешающих зачатию и вынашиванию детей.
Это, проще говоря, аллергическая реакция на мужскую сперму. Женский организм воспринимает семенную жидкость, как инородное вторжение, и стремится уничтожить, вырабатывая антитела. Провоцирующие причины:
- слабый иммунитет одного либо обоих партнёров, вызванный неправильным образом жизни, вялотекущей формой хронических заболеваний или ранее перенесёнными гинекологическими операциями;
- беспорядочные половые связи в недавнем прошлом;
- постоянное предохранение презервативами со смазкой до начала попыток зачатия. Лубриканты токсичны для мужской спермы и нарушают функции цервикальной слизи.
Иногда сперматозоиды погибают из-за антител в мужском организме, вырабатываемых при аллергии на собственную сперму. Или женское тело отторгает семенную жидкость — конкретного партнёра или всех представителей сильного пола. 
Соединение белковых фракций, расположенных на мембране эритроцитов, называется резус-фактором. В зависимости от наличия или отсутствия антигенов, бывает положительным или отрицательным.
У пар с положительным резусом у обоих партнёров или отрицательным только у мужчины сложности с зачатием не возникают (при отсутствии иных проблем с фертильностью).
Женщины с отрицательным резусом могут родить ребёнка от партнёра с положительным резусом, и первая беременность обычно протекает без осложнений. Но во время повторных попыток выносить дитя тело матери нередко отторгает плод в результате резус-конфликта с малышом, унаследовавшим от отца наличие антигена. Первенец в процессе родов попаданием своей крови в кровоток матери провоцирует выработку антител к чужеродному антигену, но это количество неопасно для жизни. С последующими детьми затруднение с зачатием и вероятность выкидыша возрастают. 
В репродуктивной системе имеется своя микрофлора, населённая полезными бактериями. Но в слизистой мочеполовых органов присутствуют условно патогенные микроорганизмы. Для собственного организма эти микробы не опасны, поскольку иммунная система человека строго контролирует их количество. Однако безвредные для одного партнёра, они несут опасность другому. Так, после незащищённого контакта часто развивается кандидоз (молочница), о чём свидетельствует раздражение и зуд половых органов. До 3% пар не могут зачать ребёнка из-за конфликта микрофлоры, когда полезные бактерии погибают под влиянием чужих микробов. Оплодотворение и вынашивание становится недостижимой мечтой.
В человеческих клетках присутствует лейкоцитарный антиген (NLA), выступающий защитой от чужеродных агентов. Похожий набор хромосом у обоих родителей вызывает отторжение эмбриона женским телом, воспринимающим его как недоразвитую или раковую собственную клетку (иммунная система синтезирует антитела). Здоровое потомство рождается только у пар с разными наборами родительских хромосом. 
С возникшими сомнениями в совместимости для зачатия или рождения детей обращаются к врачам, специализирующимся на этой проблеме. Медики назначают ряд исследований, выявляющих причину неудач пары в репродуктивной сфере:
- Иммунологическую несовместимость определяют по анализу слизи в шейке матки, взятому не раньше 6 и не позже 12 часов после полового контакта. Количество мёртвых и живых сперматозоидов позволяет сделать выводы о реакции на сперму. Нормой считается хотя бы половина подвижных гамет из общего числа. Наличие малого количества жизнеспособных сперматозоидов свидетельствует об иммунном конфликте (при условии нормальной спермограммы семенной жидкости, взятой предварительно).
- Генетическая совместимость изучается на основе тестирования венозной крови обоих партнёров. Результаты расшифровываются генетиком и известны спустя 2 недели после взятия анализа. Совпадение минимум по 3 пунктам даёт основание считать пару генетически подходящей, 1–2 общих пункта в заключении генетика вызывают сомнения в партнёрской совместимости.
- Исследовать микрофлору помогает бактериологический посев (сокр. бакпосев). Проводится анализ в исключительно стерильных условиях. Взятую из влагалища слизь помещают в среду, комфортную для роста бактерий. Через 5 дней становится очевидным присутствие или отсутствие в микрофлоре условно-патогенных возбудителей.
- Определение группы крови и резуса не занимает много времени. Натощак пациенту делают забор крови из вены, на пластиковую тарелку в лаборатории наносят 8 меток (по количеству групп и резусов), возле которых ставят пробирки с эталонным анализатором. Та, в которой из них произойдёт реакция с каплей крови пациента, покажет группу и резус исследуемого материала:
- I группа (О) – содержание в плазме агглютининов альфа и бета;
- II группа (А) – содержание в плазме агглютинина бета;
- III группа (В) – содержание в плазме агглютинина альфа;
- IV группа (АВ) – агглютининов нет.
В лабораторной диагностике существует немало исследований, которые могут определить совместимость партнёров
Мои близкие друзья в браке 12 лет, знакомы и того больше. Оба успешны в профессии и не имеют проблем в материальном плане. Их жизнь омрачает лишь отсутствие детей. За плечами — огромное количество бесплодных попыток стать родителями, литры сданного на анализы материала и ничего не выявившие обследования. По всем показателям Саша и Катя абсолютно здоровы. Но детей нет. Зато есть знакомые и даже родственники, при каждой встрече интересующиеся, когда уже на крестины позовут.
Отчаяние — чувство, знакомое всем, кто сталкивается с непреодолимыми препятствиями. Показаний для ЭКО у них нет, да и личные убеждения не позволяют пойти против природы. Саша смирился и с удовольствием нянчит племянников и детвору друзей. Но Катя — боец! «Если вам кажется, что у меня опустились руки — вы ошибаетесь. Я наклонилась за монтировкой» — это про мою подругу.
Недавно прибежала, глазки сияют, улыбка до ушей. Оказывается, год назад они обратились в областной центр репродуктологии, куда лет 5 не соглашался ехать муж. Он хотел и хочет малыша, но устал в очередной раз слышать: «Мы не видим у вас проблем». Маленький городок вроде нашего (всего 16 тысяч жителей) – плохая перспектива для профессионального роста врача, и узких специалистов можно на пальцах пересчитать. Вот и гинеколог-андролог-репродуктолог в одном лице за все эти годы ни разу не направил их сдать тесты на совместимость. Да, в XXI веке бывает и такое.
Так вот, в краевой клинике им пообещали помочь. И помогли. Определили причину и назначили лечение. Радость женщины, в 36 лет увидевшей заветные полоски, бесконечна. Впереди 5 месяцев ожидания встречи с малышом, риски первого триместра позади, осложнений нет, но Катюша на особом контроле лечащего врача. А Саша учится пеленать свою кровинушку. Всё будет хорошо. Теперь точно. Главное, не опускать руки.
При иммунологической несовместимости, ещё называемой биологической:
- назначается курс иммуностимуляторов, повышающих естественную защиту организма. Все препараты имеют разный механизм действия, без консультации врача не обойтись. При наступлении беременности приём немедленно прекращают, чтобы ребёнок, унаследовавший половину генов отца, не отторгался телом матери;
- за неделю до овуляции рекомендуется приём кортикостероидов. Гормон, синтезируемый надпочечниками, снижает восприимчивость человеческого тела к инфекциям, воспалительным процессам и даже стрессовым ситуациям. Кортикостероиды применяются для профилактики отторжения плода телом матери. Обязательна консультация врача при выборе препарата;
- для предотвращения аллергических реакций используются антигистаминные препараты, купирующие приступы аллергии. Дозировка и частота применения корректируются лечащим врачом.
Если медикаментозная терапия не помогает, прибегают к искусственному оплодотворению, чаще всего ЭКО или ИКСИ, при которых в матку помещается уже готовый эмбрион. Реже назначается внутриматочная инсеминация. 
При генетической несовместимости важно знать, что абсолютное несовпадение показателей встречается крайне редко. В остальных случаях после расшифровки врачом-генетиком результатов тестов пары, проводится комплексная корректировка совместимости. Разработаны методики, позволяющие сделать зачатие и вынашивание беременности возможным для пациентов. Но универсальных решений не будет, каждое лечение назначается индивидуально.
При резус-конфликте первородящую мать с момента обращения ставят на особый учёт в женской консультации. Уровень антител в крови проверяют ежемесячно. Осложнений во время первой беременности из-за резусов обычно не наблюдается. А при второй и последующих с целью снижения риска для мамы и малыша за 3 суток до родоразрешения в кровь женщины вводят дозу иммуноглобулина. Это обязательно для угнетения выработки антител. 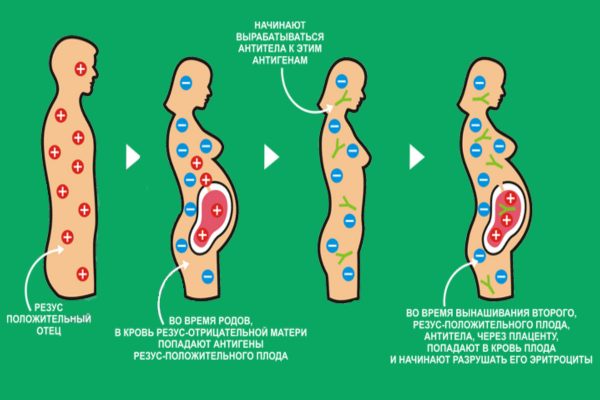
При воспалительных процессах микрофлоры назначают лечение для нейтрализации возбудителей. Причиной несовместимости бактериальный конфликт практически не выступает, но запущенные воспаления и кандидоз негативно сказываются на общем состоянии организма. Поэтому при малейшем подозрении на неполадки в микрофлоре консультируются у врача. Советы и рекомендации по антибактериальной терапии выполняют оба партнёра.
Любое лечение должно проводиться по назначению и под строгим контролем врача. Не стоит пренебрегать мнением доктора, при возникших сомнениях обращайтесь только к официальной медицине. При своевременном обследовании и выполнении терапевтических назначений результат с большей вероятностью будет положительным. Львиная доля несовместимостей партнёров поддаётся коррекции.
источник
Так бывает: живут люди в браке не один год, а детей нет. Оба здоровы, с сексом полный порядок, но беременность не наступает или у женщины то и дело случаются выкидыши. А проблема кроется в несовместимости супругов, которая мешает зачатию; это понятие многолико, не мешает разобраться в деталях и оценить шансы на исправление ситуации.
Невозможность для мужчины и женщины зачать ребёнка при здоровых репродуктивных органах и регулярной половой жизни без контрацептивов медики объясняют несовместимостью партнёров. Такая ситуация встречается нередко и иногда ломает семьи.
По статистике до 30 процентов случаев бесплодия объясняют нарушениями репродуктивной функции женщины, такой же процент связывают с мужской «несостоятельностью»; причины каждого десятого бесплодия остаются для врачей тайной. На долю несовместимости партнёров приходится 20–25 процентов случаев.
Бесплодие или невынашивание, причиной которых может оказаться несовместимость, констатируют, когда:
- пара пытается зачать ребёнка, но женщина не беременеет больше года; при этом супруги здоровы или имеют болезни, не влияющие на зачатие;
- у женщины случилось несколько выкидышей на ранних сроках — правда, на первых неделях беременности это сложно определить, поскольку эмбрион слишком мал, чтобы его отторжение прошло замеченным; женщина принимает выкидыш за обычную менструацию;
- несколько раз врачи диагностировали замершую беременность — когда плод погибал в утробе.
В ряде случаев дело даже доходит до родов, но малыш появляется на свет с тяжёлыми генетическими аномалиями (синдром Дауна, синдром Эдвардса и другие).
Основа каждого вида несовместимости — патологическая реакция женского организма на перемены, связанные с зачатием и вынашиванием плода.
В неудачах при попытке зачать малыша виноваты:
- резус-конфликт;
- иммунологические факторы;
- противоречивые микрофлоры супругов;
- генетические несоответствия.
Белок крови, который прикрепляется к поверхности красных кровяных телец — эритроцитов — называется резус-фактором. Однако не в каждом организме такой элемент присутствует. Белок есть — значит, резус положительный; нет белка — резус-фактор отрицательный.
Резус-конфликт после зачатия может возникнуть только в случае, когда у будущей мамы кровь с отрицательным резусом, а у будущего папы — с положительным. Но и это не приговор, поскольку:
- в половине случаев малыш унаследует отрицательный резус-фактор от матери — а значит, никакого конфликта не будет;
- даже когда у ребёнка отцовская резус-положительная кровь, при первой беременности конфликт происходит редко (если женщина прежде не делала аборты, у неё не случались выкидыши).
Механизм такой: положительная кровь малыша незнакома материнскому организму, тот принимает резус-фактор за «агрессора» и начинает вырабатывать антитела для собственной защиты. Однако во время первой беременности иммунитет не успевает выработать антитела, потому что при нормально текущей беременности отрицательная кровь плода не попадает в материнский организм. Только при родах кровь матери и ребёнка смешивается.
Так что во время второй беременности материнские антитела наготове и, если у эмбриона снова резус-положительная кровь, они атакуют «врага». Антитела разрушают эритроциты малыша, из-за чего тот нередко гибнет. 
Когда у женщины положительный резус, а у ребёнка отрицательный (унаследовал от отца), «кровная вражда» исключена; белок резус-фактор материнскому организму знаком, а то, что он отсутствует в крови плода, иммунитет переносит спокойно.
Части резус-отрицательных мам при резус-конфликте в организме удаётся доносить ребёнка до родов — под пристальным контролем врачей. Но не исключено, что малыш погибнет при родах или получит осложнения в виде анемии, желтухи, отёков. Чтобы снизить угрозы необратимых последствий, будущей маме:
- начиная с 28-й недели вводят антирезусный иммуноглобулин;
- делают переливание крови.
Чтобы резус-конфликт не перечеркнул планы родителей на рождение второго ребёнка, после рождения первого маме делают инъекцию иммуноглобулина (в течение трёх суток); это препарат-обманщик, который имитирует борьбу с «агрессорами», успокаивая иммунную систему. При повторной беременности та уже не «возбудится», распознав резус-фактор.
Кстати, резус-конфликт — один из видов такой несовместимости. Рассмотрим другой.
Случается, женский организм принимает за чужеродные объекты сперматозоиды; в результате усиливается выработка антител, которые уничтожают мужские половые клетки до оплодотворения. Причём у одних женщин такое происходит с каждым партнёром, а у других — только с конкретным. Почему — медицина объяснить затрудняется.
В сперме тоже иногда содержатся антитела, которые убивают половые клетки — такая своеобразная аллергическая реакция мужского организма на собственную семенную жидкость. Даже если часть сперматозоидов выживет и доберётся до яйцеклетки, высока вероятность того, что беременность прервётся.
Факторы, провоцирующие иммунологическое бесплодие:
- слабый иммунитет у партнёров или у одного из них; вызывается запущенными инфекциями, вредными привычками, у женщины к тому же — неоднократными абортами;
- множество случайных связей в прошлом у одного или у обоих партнёров;
- длительное применение в интимной жизни презервативов — те портят семенную жидкость;
- нервное напряжение, которое ощущает женщина, приводит к повышенной активности лимфоцитов — иммунных клеток;
- гормональный дисбаланс в женском организме.
Когда несмотря на препятствия зачатие всё-таки происходит, агрессивный иммунитет не успокаивается, пока не уничтожит эмбрион. Способствует подобному исходу и сильнейший токсикоз, сопровождающий негативную реакцию организма. 
В устранении иммунологических проблем с зачатием поможет опытный врач (правда, лечение результативно не в каждом случае). Назначают:
- иммуностимуляторы — препараты для повышения защитных свойств организма; какие именно применять, подскажет доктор, но как только женщина выяснит, что беременна, от лекарств требуется отказаться, иначе окрепший иммунитет «восстанет» против эмбриона;
- антигистаминные лекарства — для борьбы с аллергией;
- кортикостероиды (за неделю до овуляции); гормоны надпочечников повышают сопротивляемость организма инфекциям и воспалениям.
Вплоть до предполагаемого зачатия супругам нужно использовать презервативы.
Если терапия не помогла, врачи советуют прибегнуть к ЭКО или внутриматочной инсеминации — введении в матку семенной жидкости мужа.
Микрофлора у каждого человека индивидуальна; в репродуктивных органах обитают и полезные, и условно патогенные бактерии, однако организму-хозяину микробы в норме не вредят. А вот чужеродные объекты (сперматозоиды) микрофлора женских половых путей иногда пытается отторгнуть. Кстати, причиной такой несовместимости может оказаться половая инфекция у одного из супругов. 
Симптомы несоответствия микрофлор у женщины после полового акта:
- дискомфорт во влагалище;
- необычные влагалищные выделения.
Часто появляются кандидоз и мочеполовые воспаления. После диагностики врач выбирает антибиотики для каждого партнёра; как правило, терапия даёт результат.
Такой вид бесплодия встречается редко — только у двух процентов тщетно пытающихся зачать ребёнка пар.
Так называют конфликт на уровне хромосом; вызывается схожестью лейкоцитарных антигенов (HLA) — белков, которые крепятся к оболочкам клеток.
Когда антигены у супругов разные, материнский организм при имплантации эмбриона действует двояко: вырабатывает антитела против отцовских антигенов, присутствующих в зародыше, но одновременно снабжает малютку антигенами, защищающими его от атаки антител.
Когда мужской лейкоцитарный антиген похож на тот, что у партнёрши, ситуация меняется. Организм женщины воспринимает эмбрион как собственную «испорченную» клетку, что-то вроде злокачественного образования, которое требуется уничтожить. Неравная борьба быстро завершается гибелью эмбриона: выкидышем, замершей беременностью. Как правило, всё происходит в течение четырёх суток после зачатия.
Если зародыш всё-таки выживает, высоки риски рождения малыша с тяжёлыми хромосомными аномалиями.
Полная генетическая несовместимость встречается крайне редко — в основном когда супруги приходятся друг другу близкими родственниками и у них идентичные наборы хромосом. Тут медицина пока бессильна. При частичной несовместимости супругам рекомендуют:
- иммуноцитотерапию перед зачатием — введение женщине в кровь лимфоцитов супруга; вырабатываемые в ответ на это антитела в будущем защитят эмбрион;
- медикаменты, которые при введении в вену помогают женскому иммунитету правильно реагировать на схожий антиген;
- зачатие с помощью ЭКО.
Чтобы выявить такого рода бесплодие, паре требуется пройти обследование; в каждой ситуации сдаются определённые анализы, которые назначает, как правило, врач-репродуктолог. Кроме того, женщина посещает гинеколога, а мужчина — уролога. 
Если доктора подозревают, что конфликт иммунологический, пациентам рекомендуют так называемый посткоитальный тест: в лаборатории изучают биоматериал в виде слизи, взятый из шейки матки после полового акта. В норме число погибших и выживших сперматозоидов должно быть равным; если мёртвых больше, налицо иммунное противоречие. 
Условия сдачи анализа:
- за три дня до контрольного соития избегать половых контактов;
- за 9–12 часов до сдачи биоматериала на исследование происходит половой акт (и никаких стимуляторов типа Виагры, иначе результат теста исказится);
- перед «процедурой» женщине нельзя подмываться или спринцеваться;
- чтобы семенной жидкости в шейке сохранилось достаточно, после контакта женщине лучше оставаться в горизонтальном положении примерно полчаса.
Такой тест пройти непросто. Моя добрая знакомая, страстно желавшая ребёнка от нового супруга, никак не могла забеременеть (дело катилось к сорока). В числе прочих анализов ей назначили и посткоитальный. «Ты попробуй сделай это по разнарядке, — жаловалась мне приятельница, — мы и так, и сяк — ничего не получается. В итоге уже смотреть друг на друга не можем». Что вы думаете — с трудом добытую и сданную наконец пробу в лаборатории забраковали; на новые «мучения» сил уже не хватило, поэтому сексом занимались исключительно по вдохновению, без подготовки и предосторожностей, а родить женщина решила с помощью ЭКО. Несколько отторжений, одна внематочная — и наконец свершилось; теперь подруга — счастливая мама второй дочери и до конца жизни будет помнить, как трудно та ей досталась.
Для подтверждения резус-конфликта оба супруга сдают кровь на определение группы и резус-фактора (если до сих пор этого не сделали). Врач выписывает направление; кровь сдают из локтевой вены, натощак. 
Биоматериал изучают в иммунологической лаборатории. Этапы:
- В исследуемую кровь добавляют специальный раствор.
- Смесь центрифугируют; компоненты крови выпадают в осадок.
- Добавляют физраствор, потом взбалтывают: если появляются белые хлопья, кровь резус-положительная, если в пробирке однородная розовая жидкость — резус-отрицательная.
Микрофлору исследуют с помощью бактериологического посева (бакпосева); из влагалища берут слизь, которую помещают в благоприятную для размножения микробов среду. Спустя 5 суток выясняется, имеются или нет условно патогенные микроорганизмы.
Тестирование у генетиков заключается в изучении венозной крови партнёров; лаборант сравнивает выделенные из каждого образца ДНК, это называется HLA-типирование. Совпадение по трём и более антигенам HLA — фактор бесплодия. Расшифровывать результаты должен опытный генетик.
Медицина шаг за шагом поднимается по ступеням, прежде казавшимся непреодолимыми; вот и бесплодие научились лечить, и даже частичная генетическая несовместимость супругов не приговор. Нашли способы обходить угрозу резус-конфликта, бороться с препятствиями со стороны иммунитета. Главное для пар, у которых диагностировали бесплодие, – не ставить крест на надежде и понимать, что их проблема решаема.
источник
Принято считать, что бесплодие (не важно, мужское или женское) – это последствия какого-либо заболевания, травмы или радикального хирургического лечения, которое делает процессы зачатия и вынашивания беременности невозможными. И это абсолютная правда. Однако бывают случаи, когда в семье оба супруга здоровы, по крайней мере не имеют соматических заболеваний, препятствующих зачатию, но беременность все равно не наступает. Так может быть, дело в несовместимости партнеров? Но существует ли такая несовместимость на самом деле или это просто «удобный» термин, которым называют бесплодие, когда не могут установить его истинную причину? Мы поговорили об этом с врачом-репродуктологом, акушером-гинекологом международного клинического центра репродуктологии PERSONA Анастасией Николаевной РЫБИНОЙ.
Врач-репродуктолог, акушер-гинеколог международного клинического центра репродуктологии PERSONA Анастасия Николаевна РЫБИНА
– Анастасия Николаевна, действительно ли существует такое понятие, как несовместимость партнеров? И на каком уровне проявляется эта несовместимость – на генетическом или психоэмоциональном?
– Несовместимость партнеров действительно существует. Причем она может быть и иммунологической, и генетической, и психологической. Но если быть объективной, то в репродуктологии мы не используем такой термин, как несовместимость, мы говорим о факторах бесплодия – иммунологическом, генетическом или психологическом. Встречаются они не так часто, как другие причины мужского и женского бесплодия, но все же имеют место быть.
– Давайте подробнее остановимся на каждом факторе. Что такое иммунологическое бесплодие?
– Бывают случаи, когда по отдельности и мужчина и женщина здоровы – у мужчины прекрасная спермограмма, у женщины тоже все в порядке с репродуктивной функцией, но беременность тем не менее не наступает. Тогда в первую очередь нужно исключить иммунологический фактор.
В цервикальном канале (точнее, в слизи, которая выделяется в шейке матки в момент созревания фолликула и овуляции) появляются антитела, которые обездвиживают сперматозоиды. В норме эта слизь, наоборот, должна активировать сперматозоиды, помогать им продвигаться к яйцеклетке и оплодотворять ее. А при наличии иммунологического фактора бесплодия антитела, находящиеся в цервикальной слизи, воспринимают клетки партнера как чужеродные и блокируют их действие. Это то, что касается женской части.
У мужчин также могут возникнуть антитела к собственным сперматозоидам. Но это уже аутоиммунное состояние, когда организм борется со своими собственными клетками. Чаще всего оно возникает при каких-либо воспалительных и инфекционных заболеваниях, когда нарушаются барьеры и иммунокомпетентные клетки появляются, например, в яичках. Хотя в норме их там быть не должно. Иммунные клетки в принципе не слышали о существовании мужских половых желез, потому что яички – это так называемые забарьерные органы, о которых иммунная система и не знает. А тут, конечно, увидев сперматозоиды в первый раз, иммунокомпетентные клетки сильно удивились и стали вырабатывать защитные антитела, которые могут оказаться как в крови, так и в сперме.
– А если говорить про женское иммунологическое бесплодие, что может способствовать выработке антител?
– По сути, то же самое, т. е. аутоиммунные и инфекционные заболевания, которые провоцируют неправильную реакцию иммунитета. Это вовсе не обязательно должны быть инфекции, передаваемые половым путем, привести к таким последствиям может и банальное воспаление.
– Играет ли роль наследственность?
– Я не думаю, что здесь виновата наследственность. Ведь эта женщина или этот мужчина каким-то образом появились на свет у своих родителей. Мне кажется, это болезнь цивилизации. Наш образ жизни, экология, стрессы вызывают извращенную реакцию иммунной системы. И все.
– Сложно диагностировать иммунологическое бесплодие?
– Определить его можно только в лабораторных условиях и только при наличии специального оборудования. Для этого существует ряд исследований. В первую очередь мы проводим пробу Шуварского, или посткоитальный тест (проводится после полового акта). Суть этого метода – определить, как влияет на активность сперматозоидов среда женщины. Если есть иммунологический фактор, мы увидим, что во влагалище, там, где сперматозоиды не соприкасаются со слизью, они подвижные, а попадая в цервикальный канал, они становятся неактивными. Другими словами, в шейку матки-то они попали, но там же и остались и в полость матки уже не пройдут.
Если есть подозрение на мужской фактор, мы проводим MAR-тест – это метод исследования спермограммы, при котором с помощью специального окрашивания выявляются антитела. Если больше 50% процентов подвижных сперматозоидов покрыты антителами, то, скорее всего, будут большие проблемы с зачатием. Андрологи говорят, что проблемы могут быть даже при 20%.
К сожалению, эти методы не дают 100%-ной точности обследования, обычно мы даем на них 60–65% достоверности. Потому что и при цервикальном факторе, и при положительном MAR-тесте возможна самостоятельная беременность. Я уверена, что в практике каждого репродуктолога наверняка есть пары со 100%-ным MAR-тестом, которым удалось забеременеть без помощи вспомогательных репродуктивных технологий. Хотя при положительном MAR-тесте иногда не просто ЭКО, а ИКСИ (инъекцию сперматозоида в цитоплазму яйцеклетки – прим. ред.) приходится делать и каждую яйцеклетку отдельно оплодотворять сперматозоидом.
– Получается, что иногда какому-то самому хитрому и активному сперматозоиду все же удается обмануть «злые» антитела, пробраться к яйцеклетке и оплодотворить ее?
– Нет. Просто антитела по-разному могут покрывать сперматозоиды. Считается, что если они покроют головку сперматозоида, то будут очень сильно влиять на процесс оплодотворения, а если прикрепились где-то на хвосте или на теле, то это уже так сильно не влияет. Потому что мужские клетки должны подойти к яйцеклетке головкой, и не один сперматозоид, а 100–150 тысяч активно-подвижных. Все вместе они окружают яйцеклетку, выделяют свои ферменты, и только потом одному будет позволено ее оплодотворить. А не так, что один самый умный побежал и оплодотворил, а яйцеклетка сидит и ждет его. Нет, конечно.
– А нельзя ли провести мужчине какое-то лечение, чтобы подавить действие антител?
– Иммунологи говорят, что если антитела появились, то это уже не изменится. Может быть такое, что раньше их не было, а позже они появились, количество их может изменяться, но то, что антитела исчезнут совсем, – это крайне маловероятно. Потому что есть клетки иммунной памяти, которые поддерживают процесс выработки антител, и какое-то их количество все равно будет присутствовать.
– Как долго готовятся анализы на определение антител и в каких лабораториях их можно сдать?
– В нашей клинике проба Шуварского делается за 20 минут. За это время мы смотрим активные сперматозоиды. Набираем материал, помещаем его под покровное стекло, и лаборант сразу же считает, сколько в нем сперматозоидов, смотрит, подвижные они или неподвижные. MAR-тест готовится дольше – в течение дня, т. е. на следующий день мы уже готовы отдать результат.
Что касается второй части вопроса, пробу Шуварского можно сдать во многих лабораториях, тут требуется только соответствующая компетенция лаборанта, а вот MAR-тест – это достаточно дорогостоящая процедура, требующая дорогостоящего оснащения, и в обычных лабораториях его не делают. MAR-тест можно сдать только в лабораториях ЭКО.
– Какие способы лечения или ВРТ применяются при иммунологическом бесплодии?
– Если речь идет о женском факторе, целесообразно провести инсеминацию. По сути, это тоже естественное зачатие, только сперму мы вводим напрямую в полость матки через тонкий катетер, благодаря чему сперматозоиды не соприкасаются со слизью в цервикальном канале и не вступают во взаимодействие с антителами. Они сразу попадают в матку и, как говорится, идут и делают свое дело.
Перед инсеминацией сперма дополнительно обрабатывается. Все те процессы, которые должны произойти со сперматозоидами в цервикальной слизи, мы производим искусственно у себя в лаборатории за счет специальной обработки. Все лишнее убирается, остаются только активно подвижные сперматозоиды, и качество спермы улучшается в 1,5–2 раза.
Раньше сперму просто вводили в матку, и не было этой финальной активации сперматозоидов, которую они должны пройти в шейке. Сейчас метод инсеминации усовершенствовали, и все процессы, которые должны происходить, максимально приближены к естественным условиям. Мое мнение, что шеечный фактор – самый благодарный в плане инсеминации. Вообще, если проблема в женщине, беременность наступает быстрее. Достаточно буквально 1–2 процедур.
Что касается мужского фактора, то здесь, как я уже говорила ранее, применяется метод ЭКО либо ЭКО + ИКСИ. С мужчинами дело обстоит сложнее. Хотя в моей практике были случаи, 2–3 пары, у которых был 100%-ный MAR-тест. Мы с огромным трудом сделали ЭКО, получили беременность, родились дети, а через полгода эти пары забеременели самостоятельно. У мужчин это состояние вообще очень нестабильное. Хотя иммунологи и утверждают, что если антитела появились, то это навсегда.
– Как часто встречается иммунологическое бесплодие в Вашей практике?
– По литературным данным, иммунологический фактор занимает не более 10% от всех видов бесплодия. В моей практике примерно так же. Чаще всего встречается именно цервикальный фактор, т. е. женский. Причем приходят даже те пары, у которых ранее уже были совместные беременности.
– Анастасия Николаевна, а бывает ли несовместимость по группе крови или резус-фактору? В Интернете на этот счет довольно противоречивая информация.
– Нет. Такого не существует. У супругов могут быть разные группы крови, и при этом не будет никаких проблем с зачатием. Например, в моей семье четыре человека – я, муж, две дочери, – и у всех нас разные группы крови.
Резус-фактор партнеров тоже не влияет на наступление беременности, но он может повлиять на ее вынашивание. Это правда. Если произойдет резус-конфликт материнской крови и крови плода, это может спровоцировать отягощенное течение беременности, угрозу выкидыша, маточного кровотечения и пр. Могут появиться антитела, и если их количество будет увеличиваться, то у плода начнут разрушаться эритроциты, разовьется анемия и ребенок может погибнуть внутриутробно, если его состояние не компенсируют или не родоразрешат раньше.
Но на самом деле эта проблема живет только на постсоветском пространстве, во всем мире она уже давно решена. Уже несколько лет производится специальный антирезус-иммуноглобулин, который как прививка вводится беременной женщине на 28-й неделе беременности и после родов, и проблема исчезает. Но даже после перенесенного резус-конфликта беременности у женщин, как правило, наступают очень даже удачно, т. е. проблем бесплодия при резус-конфликте нет.
– В самом начале нашей беседы Вы упомянули о генетическом факторе бесплодия. Расскажите, пожалуйста, о нем подробнее.
– Генетический фактор бесплодия может присутствовать как у мужчины, так и у женщины. Если у пары никогда раньше не было беременности или была, но всегда заканчивалась невынашиванием и гибелью плода, то пара обязательно сдает генетический анализ на кариотип. Это исследование проводится только один раз в жизни, потому что его результаты не меняются.
У женщин, в принципе, все просто, потому что у нас только две одинаковые Х-хромосомы. Если в кариотипе все нормально, то никаких других аномалий здесь быть не может. А вот у мужчин разные хромосомы, Х и Y. И если в кариотипе все нормально, но присутствуют изменения в спермограмме, мы обязательно смотрим, нет ли изменений в Y-хромосоме. При этом обязательна консультация не только генетика, но и андролога, поскольку дальнейшие исследования назначает именно он.
– А какие изменения могут произойти с Y-хромосомой? Можете привести примеры?
– Например, в Y-хромосоме бывает отсутствие маленьких участков. Это называется микроделеция. То есть произошла мутация, в ходе которой один или несколько участков в хромосоме отсутствует, как раз те, которые отвечают за сперматогенез. Бывают более благоприятные и менее благоприятные микроделеции. Последние могут полностью уничтожить процесс сперматогенеза. Сперматозоиды у мужчины будут отсутствовать вообще, и получить их будет фактически невозможно. Но есть формы микроделеции, при которых показатели спермы просто снижены, и мы можем использовать ее для ЭКО.
Бывают хромосомные перестановки в кариотипе. Или транслокации, когда участок одной хромосомы переносится и встраивается в другую. Причем они могут встречаться как у мужчин, так и у женщин. И это вовсе не обязательно будут люди с какими-то внешними пороками развития. Это абсолютно обычные люди, здоровые. Если бы они не пришли к нам и не прошли обследование, то никогда не узнали бы о том, что у них есть какие-то изменения.
Люди с такими генетическими аномалиями могут давать живое здоровое потомство. При этом 25% потомства у них будет абсолютно здоровым, даже не носителем. Еще 25% будут носителем, а в 50% случаев дети будут иметь какие-то измененные кариотипы, которые в будущем могут приводить к бесплодию. Но родители могут даже не догадываться об этом, рожать детей, и это не будет никак проявляться внешне. Такие случаи встречаются редко, но тем не менее бывают.
– Ну и наконец, психологическое бесплодие. Как этот фактор тоже может стать причиной несовместимости партнеров?
– Давайте все-таки называть это не несовместимостью, а психологическим фактором бесплодия. И иммунологический, и психологический факторы по большей части относятся к идиопатическому виду бесплодия, когда мы не можем определить явную причину их возникновения.
Вообще, психологическое бесплодие – это отдельная большая тема, но, если говорить о ней вкратце, это трудности с зачатием на подсознательном уровне. И в своей работе мы уделяем психологическому фактору очень большое внимание.
У нас в клинике обязательно работает психолог. Если мы видим, что есть какие-то психологические проблемы в семье, недопонимание, мы всегда сначала уступаем место психологу. Потому что пока с головой дело не нормализуется, можно сколько угодно стараться, наше дело будет маленькое.
Получить и вызвать овуляцию – это, так скажем, дело техники, но ведь всеми процессами в организме так или иначе управляет головной мозг. И если в голове сидит что-то, что мешает женщине забеременеть, что-то, чего сама женщина, может быть, и не осознает, то нужно сначала это «что-то» достать из глубин подсознания и проработать. Поэтому в репродуктологии работа психолога нужна и очень важна.
– Анастасия Николаевна, спасибо Вам большое за интересное и очень содержательное интервью!
источник

 В лабораторной диагностике существует немало исследований, которые могут определить совместимость партнёров
В лабораторной диагностике существует немало исследований, которые могут определить совместимость партнёров