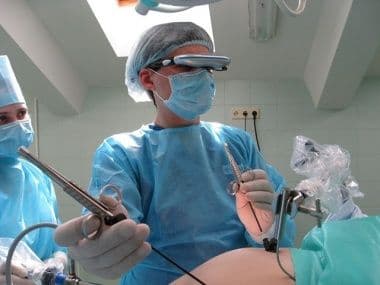
Лапароскопия — это хирургическая процедура, которая позволяет врачам осматривать внутренние части человеческого тела. Когда лапароскопия проводится для выяснения причин бесплодия, врачи оценивают состояние структур репродуктивной системы женщины, то есть яичников, фаллопиевых труб и матки.
Лапароскопия помогает диагностировать ряд медицинских состояний, способных затрагивать фертильность, то есть способность женщины рожать детей. К числу таких состояний относится следующее:
Лапароскопия также может прийти в помощь при необъяснимом бесплодии, то есть в таких ситуациях, когда другие диагностические процедуры не выявляют никаких патологий, но при этом женщина не может зачать ребёнка.
Путём тщательного осмотра органов репродуктивной системы врачам удаётся обнаружить проблемы, которые не позволяют добиться беременности. При этом такие проблемы часто остаются невыявленными после проведения иных диагностических процедур.
Лапароскопия — несложная процедура, которая проводится, когда пациент находится без сознания. Она может выполняться в больнице, хирургическом центре, а в некоторых случаях даже в кабинете врача.
Перед началом лапароскопии пациенты подвергаются общей анестезии, поэтому в течение всей операции они не просыпаются и не чувствуют боли.
Во время лапароскопии, проводимой для диагностики бесплодия, хирург совершает следующие действия:
- вводит в брюшную полость иглу;
- закачивает в брюшную полость газ, позволяющий лучше рассмотреть необходимые структуры;
- удаляет иглу и через маленький разрез вводит камеру вместе с инструментом, который называется лапароскоп;
- выполняет второй разрез и вводит небольшой инструмент, называемый зондом.
При помощи камеры врач осматривает анатомические структуры, размещённые в брюшной полости. Зонд применяется для того, чтобы отодвигать или приподнимать органы.
В зависимости от выявленных дефектов, врач может совершить следующие шаги:
- ввести краску через фаллопиевы трубы, чтобы оценить их проходимость (через заблокированные фаллопиевы трубы не смогут проходить сперматозоиды);
- попытаться открыть заблокированные фаллопиевы трубы;
- удалить рубцовые ткани или спайки;
- подкорректировать анатомические отклонения.
Хирург может сделать в брюшной полости третий разрез и ввести туда инструмент для выполнения дополнительных процедур.
После совершения всех необходимых манипуляций врач извлекает медицинские инструменты и зашивает место разреза.
В течение нескольких часов после лапароскопии персонал больницы ведёт наблюдение за пациенткой. Это позволяет лечащему врачу убедиться в отсутствии осложнений и увидеть, насколько хорошо протекает восстановительный процесс.
Перед операцией женщине следует найти человека, который отвезёт её из больницы домой и обеспечит уход на протяжении ближайших 24 часов.
После лапароскопии многие женщины сталкиваются с некоторой болью и дискомфортом, однако эти симптомы обычно проявляются в минимальной степени.

Также могут наблюдаться болевые ощущения в животе, поскольку введённый газ начинает рассеиваться. Для полного исчезновения симптомов обычно требуется несколько дней. Ходьба по комнате и мятный чай позволяют ускорить процесс восстановления.
Как правило, при выписке из больницы врачи предоставляют пациенткам все необходимые сведения о реабилитации. В частности, они рассказывают о методах ослабления побочных эффектов операции, возможных симптомах и ситуациях, при которых необходимо срочно обращаться в больницу.
В редких случаях после лапароскопии возникают серьёзные осложнения. Женщинам, которые перенесли такую процедуру, следует срочно искать медицинскую помощь при возникновении следующих проблем:
- лихорадки;
- сильных влагалищных кровотечений;
- сильной боли;
- боли, которая обостряется со временем;
- предобморочном состоянии;
- признаков инфекции в месте выполнения разреза (к таким признакам относятся покраснение, отёчность или выделения);
- серьёзных трудностях при посещении туалета.
Лапароскопия считается минимально инвазивной операцией. Поэтому по сравнению с другими хирургическими процедурами она обладает следующими преимуществами:
- меньшая степень повреждения тканей ;
- более эстетичный вид в месте разреза после заживления (остаются менее заметные рубцы);
- меньший риск развития инфекции;
- более быстрое заживление;
- у хирурга имеется возможность корректировать обнаруженные в ходе операции проблемы.
Кроме того, следует отметить, что если во время операции устраняются отклонения, шансы женщины на успешное зачатие сразу же возрастают.
Лапароскопия требует от хирурга особых навыков, поэтому нередко при данной операции врачи сталкиваются с трудностями. Например, удаление одной неглубокой миомы среднего размера — процедура, которая выполняется достаточно просто как при лапароскопии, так и при традиционной операции. Однако если у женщины имеется несколько крупных и мелких миом, причём некоторые из них погружены в более глубокие слои матки, то удалять их лучше при помощи традиционной операции. Хороший врач сумеет определить, какая хирургическая процедура лучше подойдёт пациентке.
Две наиболее частые проблемы из числа тех, которые обнаруживаются при лапароскопии — это спайки и эндометриоз. Влияние обеих патологий на фертильность врачам часто удаётся преодолевать при помощи экстракорпорального оплодотворения (ЭКО). Поскольку ЭКО представляет собой менее инвазивную процедуру по сравнению с лапароскопией и при этом обеспечивает высокий показатель успеха в лечении бесплодия, некоторые женщины предпочитают отказываться от лапароскопии и сразу дают своё согласие на ЭКО.
Даже если пациентка имеет тяжёлые рубцевания, которые не поддаются лечению, это не повлияет на её способность забеременеть при помощи экстракорпорального оплодотворения.
Как и при любых других хирургических процедурах, пациенткам, которые планируют подвергнуться лапароскопии, следует учитывать риски. К числу рисков, связанных с лапароскопией, относится следующее:
- внутренние кровотечения;
- инфекции;
- непреднамеренные повреждения внутренних органов или кровеносных сосудов (в таких случаях пациенткам требуются дальнейшие операции);
- медленное заживление тканей в месте выполнения разрезов;
- формирование спаек;
- аллергические реакции;
- тромбообразование;
- повреждение нервов;
- смерть (фиксируется примерно в трёх случаях на 100 тыс. операций).
Некоторое время назад лапароскопия была стандартным инструментом диагностики необъяснимого бесплодия. Однако стремительное развитие вспомогательных репродуктивных технологий, таких как экстракорпоральное оплодотворение, привело к тому, что современные врачи часто рекомендуют эти технологии, даже не прибегая к помощи лапароскопии.
Тем не менее врач может порекомендовать лапароскопию, если он считает, что данная процедура способна оказать помощь.
В любом случае женщинам следует предварительно обсуждать с врачом как саму процедуру, так и её возможные риски.
Во многих случаях при помощи лапароскопии врачам удаётся выявлять причины бесплодия, а иногда во время операции они даже устраняют обнаруженные проблемы. К таким проблемам относятся рубцевания тканей, эндометриальные импланты, кисты и миомы.
Кроме того, хирургам зачастую удаётся устранить непроходимость фаллопиевых труб. Если они обнаруживают внематочную беременность, то помогают женщинам от неё избавиться и восстанавливают повреждённые ткани. Иногда в таких случаях возникает необходимость в полном удалении фаллопиевой трубы.
После процедуры врачи обсуждают с пациентками результаты и дают рекомендации относительно следующих шагов.
Если женщина решила попробовать экстракорпоральное оплодотворение или другие методы лечения бесплодия, то врач, скорее всего, порекомендует ей подождать несколько недель, чтобы дать организму время на восстановление после лапароскопии.
источник
Сегодня на повестке дня стоит серьезный вопрос — лапароскопия при бесплодии.
Столкнувшись с необходимостью проведения операции, у женщин возникает множество вопросов — больно ли ее делать, какие последствия ожидают и поможет ли хирургическое вмешательство приблизиться к заветной цели — стать мамой.
Лапароскопия при бесплодии — одна из современных хирургических методик, позволяющая введением через микроскопические разрезы оптических приборов, осматривать состояние внутренних органов (в случае бесплодия, это относится к репродуктивной системе).
В каких же ситуациях показано это малоинвазивное оперативное вмешательство и что на самом деле может эта процедура.
Данную манипуляцию можно смело назвать многофункциональной, так как она позволяет не только обнаружить проблему, но и исправить ее на месте. Какие же типы вмешательства могут быть использованы при нарушениях детородных функций.
Диагностическая лапароскопия при бесплодии. Многие пары не способны приобрести статус родителей. Чтобы выяснить, что же в женском организме не дает случиться зачатию, назначают лапароскопию в качестве диагностики (исследование помогает врачам оспорить или подтвердить ту или иную патологию).
Оперативная лапароскопия. Этот тип вмешательства показан, когда специалист уже выяснил, почему женщина не может забеременеть. При помощи лапароскопии патологические состояния могут быть успешно устранены.
Контрольная лапароскопия. Проводят, чтобы удостовериться в результативности проведенных ранее операций. Кому-то это может показаться излишним, но не парам, которые дни считают до заветных двух полосок на тесте.
Лапароскопия при бесплодии, хотя мера и вынужденная, но дающая шанс на последующее естественное зачатие. А значит, мало какая из женщин добровольно откажется от такой возможности.
Для успешного выполнения операцию проводят в определенный в период — во время овуляции, за 2-3 суток до менструации или же сразу после окончания менструального кровотечения. Обычно врач определяет дату вмешательства. А чтобы повысить результативность, пациентке следует подготовиться должным образом.
В цикл проведения лапароскопии используется барьерная контрацепция (презерватив), отказ от противозачаточных таблеток (позволит избежать проникновения болезнетворной микрофлоры и исключит гормональные изменения).
Сдача анализов: общие анализы мочи и крови, на сахар, сифилис, ВИЧ, гепатит В и С (обязательно ультразвуковое исследование, рентгеновское исследование грудной клетки, сдача мазка на выявление влагалищной флоры).
Врачи предупреждают, что действительны всего полторы недели. Получив результаты, специалист выясняет, нет ли противопоказаний и дает «добро».
Еще один участник подготовки — анестезиолог. Он должен побеседовать с пациенткой, рассказать о процедуре и возможных последствиях (его задача — приободрить и морально подготовить).
Кроме того, для проведения наркоза необходимо согласие пациентки в письменной форме. Если после всего вышеперечисленного, женщина не отказывается от процедуры и уже имеет направление, начинается этап непосредственной подготовки.
За неделю до процедуры рекомендована специальная диета: из меню убирается пища, негативно отражающаяся на работе органов желудочно-кишечного тракта. Список выдает врач, придется отказаться придется от черного хлеба, овощей, фруктов, бобовых.
Если женщина принимает определенные медикаментозные средства, то на некоторое время терапию придется прервать — когда это лучше сделать опять же определяет специалист.
Лапароскопию проводят после очистки организма, значит, пациентке необходимо накануне кушать только до обеда, а после только пить жидкости, но и то до 22-00.
В некоторых случаях назначают слабительные препараты или очистительные клизмы, после 22-00 часов питье и употребление пищи отменяется до послеоперационного периода. Если женщина прошла все подготовительные моменты, то можно приступать к процедуре.
Рассмотрим аспект, важный для сомневающихся — стоит ли делать лапароскопию при бесплодии, уделять время на предварительные процедуры, на какой результат надеяться.
Список заболеваний и патологических состояний, приводящих к бесплодию, с которыми можно распрощаться в результате лапароскопического оперативного вмешательства, внушителен. Среди распространенных проблем репродуктивной системы отмечаем следующие.
Спаечные уплотнения. По простому — спайки. Это разрастание соединительной ткани, возникающее из -за воспалений или операций. Чаще всего образуется в области маточных труб, нарушая деятельность органов и не давая сперматозоидам проникнуть к яйцеклетке. Процент вероятности зачатия после такой процедуры возрастает максимум на 4-5%.
Эндометриоз. При патологии слизистая матки разрастается, выходя за ее пределы (это одна из самых частых причин женского бесплодия). При дальнейшем развитии образуются спайки. Лапароскопию считают наиболее эффективным методом диагностирования и лечения эндометриоза.
Миома матки. Под таким названием прячется доброкачественная опухоль, которая чаще всего является результатом гормональных нарушений. На начальной стадии болезнь себя не проявляет, поэтому женщина не догадывается о ее существовании. Впоследствии миома вызывает нарушения менструального цикла и овуляции, риски бесплодия возрастают.
Врачи считают лапароскопию предпочтительным способом выявления и удаления образований, особенно для женщин, еще не познавших радость материнства (хотя у лапароскопического вмешательства при миомах есть ряд противопоказаний).
Непроходимость фаллопиевых труб. Трудно недооценивать важность этой части женского организма в процессе оплодотворения.
Ведь именно по маточным трубам двигается та заветная яйцеклеточка, готовая к оплодотворению. Встречая преграду, она не попадает в матку и беременность не наступает. При данной патологии лапароскопию для лечения обычно назначают пациенткам до 35 лет, но только в том случае, если диагностирована частичная непроходимость.
Также лапароскопия позволяет избавиться от плодного яйца, образовавшегося в маточных трубах (внематочная беременность) и сделать это «ювелирно», не повредив сами трубы.
Бесплодие неясного генеза. Встречаются ситуации, когда причины, по которым женщина не может забеременеть, так и не выясняются. Тогда в карточке стоит диагноз — идиопатическое бесплодие или бесплодие неясного генеза.
После лапароскопии, практически в 50% случаев, удается выяснить, что вызвало невозможность зачатия.
Эффективность процедуры зависит от различных факторов, но, даже если есть все показания к ее проведению, существует ряд случаев, когда врач ее назначать не будет.
Иногда женщине и не приходится ломать голову над тем, стоит ли делать лапароскопию при бесплодии, так как имеются какие-либо противопоказания.
Абсолютных запретов не так много, но все же они есть:
- тяжелая форма спаечного заболевания;
- болезни сердечно-сосудистой системы в стадии прогрессирования (это же относится и к дыхательной системе);
- состояние шока, коматоза;
- крайнее истощение организма;
- нарушения свертываемости крови;
- грыжевые образования в брюшине или диафрагме.
Кроме того, врач может отказать в проведении процедуры, учитывая относительные противопоказания:
- ожирение 3-4 степени;
- рак шейки матки;
- наличие крови в брюшной полости;
- злокачественных образований в яичниках;
- доброкачественные образования внушительных размеров в половых органах.
Если операция была назначена планово, то ее могут отложить, если женщина в этот момент: заболевает инфекционным недугом, выявляются отклонения в анализах, возникает обострение бронхиальной астмы, происходят частые скачки артериального давления.
Стоимость лапароскопии обычно достаточно высока, но точно ответить на этот вопрос могут в выбранном лечебном учреждении.
Она зависит от многих факторов:
- цели проведения операции (лечения или диагностики);
- необходимости использования дополнительных медикаментозных средств;
- категории специалиста, выполняющего операцию (естественно, чем она выше, тем дороже обойдется оперативное вмешательство);
- престижность клиники и другое.
Диагностика при непроходимости фаллопиевых труб стоит 20000 — 30000 рублей. А осмотр половых органов с последующим устранением нарушений обойдется минимум в 50000 рублей.
Если встает вопрос — делать лапароскопию при бесплодии или нет, свой выбор она делает самостоятельно, посоветовавшись с родными и прислушавшись к мнению специалиста. Но, беря во внимание тот факт, что иногда она является единственным способом избавления от бесплодия, несложно предугадать ответ.
Предлагаю видео основных этапов проведения лапароскопии (особо впечатлительным смотреть не рекомендую).
Сегодня вы узнали о том, что лапароскопия при бесплодии — современная и эффективная хирургическая операция, позволяющая установить причину патологии.
Вы узнали о видах лапароскопии, показаниях к назначению и проведению. Теперь вы знаете приблизительную стоимость проведения операции, а также все нюансы подготовки к ней.
Предлагаю обсудить и дополнить эту, несомненно, полезную статью. Меня интересует мнение каждого, стоит ли продолжать печатать подобные материалы и сделать это традицией. Жду реакции. Разной!
источник
Лапароскопия – это исследование брюшной полости при помощи оптических инструментов, в данном случае лапароскопа, при создании пневмоперитонеума. Изображение брюшной полости передается на монитор и позволяет визуализировать всем участникам оперативного вмешательства при минимальном инвазивном воздействии.
Очень широкое применение приобрела лапароскопия при диагностике различных проблем женской репродуктивной системы:
- Бесплодие неясной этиологии, при условии, что все остальные диагностические методы не дали желаемого эффекта, диагностическая лапароскопия при бесплодии неясного генеза. Отзывы в 95% случаев только положительные;
- Лапароскопия яичников при бесплодии;
- При применении гормональной схемы в лечении бесплодия и отсутствии эффекта от проводимой терапии;
- Оперативные вмешательства на придатках матки;
- При выставлении диагноза эндометриоза для подтверждения диагноза;
- При синдроме хронической тазовой боли для выяснения этиологического фактора;
- При лейомиоме тела матки, диагностики типа миоматозных узлов. Их размеров, сдавлении соседних органов новообразованиями;
- При лапароскопической стерилизации, оперативных вмешательствах при эктопической беременности как альтернатива травматичной полостной операции лапаротомии для проведения пластических операций на маточных трубах;
- При остром животе, перекруте опухоли яичника, нарушении питания миоматозного узла;
Лапароскопия: лечение бесплодия – это довольно точный и информативный метод в диагностике этиологического фактора в диагнозе бесплодия. Темой «лапароскопия при бесплодии» форум любого сайта о репродуктивном здоровье просто переполнен. Большой процент эффективности отмечают и практикующие врачи.
Желательно проведение диагностической лапароскопии в среднем на 14 день после начала менструации. Существуют специфические мероприятия для подготовки к данной процедуре:
- С целью контрацепции следует применять презервативы;
- Следует отказаться от приема комбинированных оральных контрацептивов, так как они изменяют гормональный фон, свойственный женщине;
Перед проведение оперативного вмешательства необходимо наличие следующих обследований:
- Клинически анализ крови не более двухнедельной давности;
- Коагулограмма – анализ на свертывающую способность крови;
- Биохимический анализ крови;
- Анализ крои на RW, анализ крови на ВИЧ-инфекцию, маркеры гепатитов В, С;
- Анализ крови на групповую и резус принадлежность;
- мазок влагалищных выделений на флору;
- бактериологическое исследование влагалищных выделений;
- ультразвуковое исследование органов малого таза;
- электрокардиография;
- Флюорографическое исследование органов грудной клетки;
- Обязательное консультирование с этими анализами у врача-терапевта.
«Свежесть» анализов так же очень важна для проведения манипуляции. Как максимум 14 дней перед операцией. Терапевт на основании этих данных делает заключении о разрешении или отказе от операции.
Получите полный список анализов с указанием срока действия каждого. Полезная информация должна хранится у Вас на почте.
Лапароскопия нуждается в подготовительных мероприятиях, которых должны придерживаться женщины:
- Диетотерапия, которая исключает употребление бобовых, мучных изделий, фруктов в том числе;
- Исключение применения лекарственных препаратов за исключением препаратов жизненно необходимой линии. Если женщина продолжает прием некоторых лекарственных средств, об этом обязательно необходимо сообщить лечащему врачу;
- Ограничении в питании за 24 часа до оперативного вмешательства. Последний прием пищи в 15:00 вдень на кануне операции, употреблении жидкости возможно о 22:00. В некоторых ситуациях обосновано назначение очистительной клизмы.
Лапароскопия позволяет выяснить причину бесплодия невыясненной этиологии, когда, казалось бы, надежды нет. Только положительные отзывы имеет диагностическая лапароскопия при бесплодии. Отзывы 2017 года практически в 90% случаев отмечают отсутствие осложнений после этой операции. Это объясняется малой агрессивностью, минимальной инвазивностью.
Ход оперативного вмешательства.
- Прокол передней брюшной стенки и обеспечение пневмоперитонеума;
- введение оптического инструментария;
- введение манипуляторов;
- визуализация органов репродуктивной системы и выяснение этиологического фактора бесплодия если таковой имеется и видим глазу;
Операция проходит под анестезией. Лапароскопия при бесплодии: видео доступно для просмотра.
Однократная оперативная манипуляция может решить целую цепь гинекологических вопросов с минимальными осложнениями и кратким временем реабилитации после операции.
Противопоказания к оперативному вмешательству
- Ожирение 3-4 степени при превышении индекса массы тела 25. Это влечет за собой трудности в доступе к брюшной полости и проведением самой операции. Существуют дополнительные риски при таком сопутствующем заболевании.
- Возраст женщины более 40 лет.
- Сердечно-сосудистая патология такая, как сердечная недостаточность, тяжелые врожденные или приобретенные пороки сердца.
При предварительном диагнозе бесплодие неясной этиологии, для лапароскопии выставлены некоторые цели, вопросы, ответы на которые должна дать эта операция:
- Наличие спаечного процесса в брюшной полости. Такие тяжи мешают физиологическому функционированию репродуктивной системы женщины. При смещении органов относительно друг друга может быть невозможен механизм оплодотворения яйцеклетки сперматозоидом;
- Присутствие эндометриоидных очагов. Данная нозология способствует образованию того самого спаечного процесса;
- Кисты яичника различного генеза;
- Лейомиомы тела матки.
источник
Правильный диагноз определяет основу терапии. Бесплодие с неустановленным фактором подразумевает максимально полное обследование. Один из способов выяснить причину — сделать диагностическую лапароскопию, которая, согласно медицинской статистике, на 80 % позволяет установить диагноз.
Диагностическая лапароскопия при бесплодии неясного генеза — малоинвазивное хирургическое вмешательство, которое позволяет осмотреть брюшную и тазовую полость, выполнить во время процедуры необходимые манипуляции, которые направлены на нормализацию репродуктивной функции женщины.
Диагностическая операция выполняется в условиях стационара, для обезболивания применяется наркоз. В брюшную полость через миниразарез вводят лапароскоп, еще 2 дополнительных разреза выполняют над лобковой костью. Через них вводят специальные инструменты, необходимые для работы хирурга: при подозрении на опухоль можно взять кусочек ткани с измененного участка (биопсия) с последующим гистологическим исследованием, удалить кисты, очаги эндометриоза, рассечь тазовые спайки или избавиться от рубцовой ткани. Оптика увеличивает патологическое образование в несколько раз, что позволяет с точностью до миллиметра иссечь его.
Для лучшей визуализации подается углекислый газ, именно из-за него после процедуры может ощущаться тяжесть или незначительная боль в области таза и даже плечей. Состояние нормализуется в течение 1-2 суток.
Лапароскопическое исследование с хирургией обычно занимает час или два. После извлечения инструментов разрезы закрываются швами. Время восстановления 24-48 часов, и женщина может вернуться к своей обычной деятельности, без каких-либо особых ограничений.
Диагностическая лапароскопия при бесплодии неясного генеза выполняется каждой женщине, если проблему удается скорректировать, то у многих из них наступает беременность.
Все хирургические действия выполняются одноэтапно, если визуально патология не обнаруживается, рассматривается вопрос о других способах лечения бесплодия.
После проведения диагностической лапароскопии не требуется длительный восстановительный период, а осложнения встречаются реже, чем при открытых полостных операциях.
Лапароскопия при бесплодии, согласно действующим приказам, включена в перечень обязательных обследований перед выполнением экстракорпорального оплодотворения.
Диагностическая и оперативная лапароскопия при бесплодии используется как для установления диагноза, так и для лечения, и рекомендована для следующих ситуаций:
• Кисты яичника, обнаруженные при ультразвуковом исследовании, при отсутствии эффекта от консервативной терапии.
Кисты образовываются в яичниках по множествам причин, которые носят функциональный или органический характер. И если за новообразованиями функционального генеза можно наблюдать, то киста органического происхождения подразумевает хирургическую тактику из-за высокого риска озлокачествления. Выделяют дермоидные кисты, фолликулярные, тератомы и овариальный эндометриоз.
Спайки — небольшие нитеобразные образования, которые при локализации в трубах способствуют их слипанию. Это не позволяет проникнуть сперматозоидам в трубу и оплодотворить яйцеклетку. Спайки в брюшной полости могут также нарушать функцию репродуктивных органов, за счет их смещения или фиксации. Через некоторое время после «продувания» есть большая вероятность, что спайки в трубах появятся вновь.
Перед планируемым ЭКО пораженные спаечным процессом придатки убирают, в противном случае значителен риск развития внематочной беременности.
• Выполнение диагностической биопсии.
Биопсия — стандарт для верификации диагноза, позволяет отличить доброкачественное новообразование от злокачественного.
На фоне сбоя в работе гормональной системы в матке начинает развиваться доброкачественная опухоль. В начале клинических проявлений нет, но миома больших размеров препятствует овуляции, имплантации, провоцирует выкидыши.
Эндометриозные очаги, которые располагаются вне матки, провоцируют спаечный процесс.
Измененный в результате болезни эндометрий (внутренняя слизистая) препятствует имплантации эмбриона к стенке матки.
Кисты яичников, полипы — верные спутники эндометриоза.
• Опухолевая патология
• Нарушения менструального цикла.
• Проведение дифференциальной диагностики между опухолью матки и кишечника.
• Подозрение на аномалии строения органов женской репродуктивной системы.
• Динамическое наблюдение после проведенной терапии.
В экстренной хирургии подозрение на эктопическую беременность, перекрут ножки кисты яичника, апоплексия — также служат показаниями для выполнения лапароскопии, но уже в экстренном порядке.
Лапароскопия яичников при бесплодии может быть полезна при синдроме хронической тазовой боли, воспалительном процессе, не поддающемся консервативной терапии, поликистозе яичников. Ранее выполнялась лапаротомия, при которой не всегда было возможно установить диагноз. На коже оставался значительный послеоперационный рубец.
Как и любая хирургическая процедура, лапароскопия сопряжена с рисками. У одной или двух женщин из 100 развивается одно из осложнений:
• инфекция мочевого пузыря;
• раздражение кожи вокруг проколов.
Другие менее распространенные, но потенциальные осложнения, включают:
• спаечный процесс;
• гематому брюшной стенки;
• генерализованную инфекцию.
• повреждение органов или кровеносных сосудов, обнаруженных в брюшной полости (может потребоваться дополнительная операция);
• аллергическая реакция;
• повреждение нерва;
• задержка мочи;
• образование тромбов;
• осложнения общей анестезии;
• летальный исход (менее 3 случаев на 100,000).
Во время диагностической лапароскопии при бесплодии оцениваются не только патологические очаги, но и форма, размеры, цвет репродуктивных органов. Для определения проходимости маточных труб через матку вводится контраст.
Использование эндоскопического оборудования в гинекологии позволяет выполнить гистероскопию — малоиназивный способ исследования для осмотра полости матки с помощью специального прибора — гистероскопа.
В зависимости класса от оптики, можно увеличить картинку в 20 раз. Современная эндоскопия располагает гистероскопическими тубусами с оптическим увеличением в 150 раз, что позволяет увидеть патологические изменения клеток, подозрительных на злокачественное перерождение.
Лапароскопия и гистероскоппия при бесплодии неясного генеза при наличии показаний могут проводиться одновременно.
Основное отличие: гистероскоп вводится в полость матки трансвагинально (через влагалище), а лапароскоп — через брюшную полость.
Во время гистероскопии обращают внимание на слизистую матки:
• цвет;
• толщину;
• форму и рельеф стенок;
• состояние устьев маточных труб;
• наличие/отсутствие патологических образований;
• соответствие гистероскопической картины срокам менструального цикла.
Так же, как и при лапароскопии есть возможность выполнения хирургических манипуляций:
• удаление вросшей спирали;
• забор материла для исследования (биопсия);
• удаление полипов и пр.
Оптимальный срок для выполнения гистероскопии с 6 по 9 день после очередной менструации. В этот период осмотр слизистой оболочки матки наиболее информативен. При отсутствии месячных или в период менопаузы, постменопаузы исследование можно выполнять в любой день.
Специалисты рекомендуют использовать контрацептивы после проведения гистероскопии с объемными вмешательствами в течение 6 месяцев.
После операции у некоторых женщин поднимается температура до субфебрильных цифр, повышение температурной реакции выше 38 — 39 С свидетельствует о присоединении воспалительного процесса. Для профилактики воспаления после проведения гистероскопии назначают антибиотики широкого спектра действия и нестероидные противовоспалительные средства.
В норме выделения после гистероскопии изначально кровянистые мажущиеся, а спустя 48-72 часа — коричневатые и в небольшом количестве. Более обильные выделения отмечают при проведенном во время гистероскопии выскабливании. Длительность их не превышает 14 дней.
Консультация в экстренном порядке необходима, если у женщины в течение часа намокают 2 прокладки с максимальной степенью впитываемости.
Появление выделений с неприятным запахом, слизисто-гнойного характера, повышение температуры — признаки острого эндометрита. В тяжелых случаях требуется госпитализация.
К привычной жизни женщина возвращается уже через 1-2 суток.
Для того чтобы предотвратить осложнения, необходимо придерживаться правил:
1. Не пользоваться тампонами, а только гигиеническими прокладками. В первые сутки нужно считать количество используемых абсорбирующих материалов, эта информация полезна для врача.
2. Не посещать бани, сауны, бассейны.
3. Отказаться от купания в водоемах.
4. Не поднимать тяжести.
5. Не заниматься сексом в течение 2 недель, если лапароскопия была диагностическая, после хирургического лечения — до полного восстановления, как правило — 8 недель.
6. Соблюдать все назначения.
• общий анализ крови и мочи;
• тесты на гепатит В и С, ВИЧ и сифилис КСР методом;
• время свертывания крови;
• кровь на сахар.
Перед любой гинекологической операцией необходимо выполнить микроскопию влагалищного отделяемомго, так как острое воспаление — кольпит – перед гистероскопией должно быть снято с помощью антибактериальных препаратов системного и местного действия.
Бактериальный посев покажет, есть ли патогенная микрофлора и в каком количестве, от этого зависит необходимость проведения предоперационной антибактериальной терапии.
Инструментальные обследования: УЗИ, по показаниям МРТ.
Общепрофильные: Флюорография (может быть заменена рентгенографией органов грудной клетки и ЭКГ.
Как к любому оперативному вмешательству, есть ситуации, при которых лапароскопическое исследование/лечение не проводят:
• декомпенсированная почечная, печеночная, сердечная недостаточность;
• лихорадка любого генеза;
• острый воспалительный процесс, в том числе, и в женских половых органах;
• новообразование размерами, превышающими 10 см;
• выраженная степень ожирения;
• нарушение свертывающей системы крови;
• состояние после перенесенных оперативных вмешательств на органах брюшной полости и малого таза в анамнезе.
Беременность после лапароскопии наступает не в 100% случаев, это зависит от изначальных причин и эффективности проведенного вмешательства.
При разделении спаек в фалопиевых трубах сексом без предохранения можно заниматься уже в первый цикл, наиболее благоприятный период для зачатия — первые 3 месяца, дальше спаечный процесс вернется вновь.
При удалении одной трубы рекомендовано воздержаться от беременности не менее 3 месяцев, рекомендация аналогична и после удаления фибромиомы, очагов эндометриоза.
Увеличить шанс забеременеть в этом случае поможет гормонотерапия.
При полипэктомии — удалении полипов — необходимо учитывать, что через полгода полипы могут образоваться вновь, и тогда потребуется повторная гистероскопия.
Согласно статистике, беременность наступает в течение первого года после процедуры.
Запишитесь на приём к врачу в вашем городе
источник
Столкнувшись с бесплодием, многие люди не могут выяснить причины, почему длительное время не наступает беременность. Они остаются неясными даже после осмотра обоих партнеров. Лапароскопия – это современный метод выявления и устранения патологий внутренних половых органов. Ее проводят с лечебной и диагностической целю. Но поскольку это малоинвазивная операция, у женщин все еще остаются сомнения в целесообразности и безопасности ее выполнения.
Невозможность иметь детей может носить как первичный характер, когда ранее женщина не была беременной, и вторичный, если после родов пациентка не может зачать снова в результате травмы, аборта, воспалительных заболеваний. Нередко бывает, что точно поставить диагноз затруднительно. В этом случае врачи констатируют бесплодие неясного генеза.
Международный алгоритм диагностики включает обязательное эндоскопическое обследование при лечении бесплодия – лапароскопию. Данная малоинвазивная операция позволяет решить многие проблемы женского здоровья, такие как:
- спайки,
- кисты и новообразования,
- непроходимость маточных труб,
- эндометриоз,
- полипы.
Все это может стать причиной первичного и вторичного бесплодия.
Но когда зачать не получается уже несколько лет, а видимых причин этому нет, то именно лапароскопия помогает выяснить природу бесплодия, понять степень поражения и выяснить перспективы. У более чем 80% пациенток с ее помощью выясняется причина бесплодия неясного генеза. Лапароскопия является обязательным этапом при ЭКО.
А здесь подробнее о проведении лапароскопии на раннем сроке беременности.
Данное малоинвазивное исследование может проводиться в качестве самостоятельной диагностической или лечебной операции, или идти совместно с влагалищными вмешательствами и гистероскопией.
После операции женщине не нужно длительное время на восстановление и реабилитацию, также нет риска травмы органов, способной ухудшить состояние. Но назначается лапароскопия только тогда, когда все консервативные методы испробованы.
Для этой цели используются специальные оптические приборы. Главным плюсом метода является то, что если во время диагностического обследования были выявлены патологии, их сразу устраняют. Повторная операция не нужна. А также она дает понять, нужно ли вторичное и дальнейшее лечение, принесет ли оно успех.
Лапароскопия выявляет даже незначительные изменения анатомии половых органов. Во время процедуры врачи видят увеличенную картину в мельчайших деталях на мониторе, что позволяет исправить патологию с ювелирной точностью. При обычной полостной операции такие уверенность и безопасность невозможны.
Данный вид лапароскопии является вторым этапом при лечении бесплодия. После того как причины определены, их нужно устранить. Обычные консервативные методы, медикаментозные или полостная операция в ряде случаев не дадут результата, а даже могут привести к большим осложнениям. Проводят ее под общим наркозом. Оперативная лапароскопия помогает решить следующие причины бесплодия:
- Спайки в органах малого таза. Это тонкие нитеподобные образования, которые мешают нормальному функционированию органов. Спайки чаще всего встречаются в трубах и препятствуют передвижению яйцеклетки в полость матки. Также эти образования могут смещать органы и не позволять им свободно скользить. В результате их работа нарушается.
- Эндометриоз. Клетки эндометрия вне полости матки приводят к образованию спаек. Помимо этого пораженный эндометрий не в состоянии участвовать в имплантации яйцеклетки. Также часто эндометриоз сопровождается кистами яичников, полипами в полости матки. Устраняется эта патология на начальном этапе с помощью лапароскопии.
- Кисты. Образование в яичниках возникает по разным причинам. Оно может носить функциональный характер или органический. Последний необходимо удалять как можно быстрее, так как не исключен злокачественный процесс в кисте, а это вполне может угрожать жизни пациентки.
- Доброкачественная опухоль – миома матки. Зачастую вначале своего развития она никак не дает о себе знать, поэтому ее обнаружить представляется возможным только лапароскопией. Возникает преимущественно из-за нарушений гормонального фона. Очевидными симптомы становятся только тогда, когда миома разрослась и теперь нарушает цикл, препятствует овуляции и вынашиванию, а значит, уменьшает шансы на зачатие.
- Непроходимость маточных труб. Наступление беременности напрямую зависит от их здорового функционирования. При нарушениях в работе сперматозоиды не могут попасть к женской половой клетке, а оплодотворенная яйцеклетка не сможет проникнуть в полость матки. Поэтому очень важно не травмировать трубы.
Таким образом, лапароскопия повышает шансы на самостоятельное зачатие, а также улучшает здоровье женщины, уменьшает риски беременности после ЭКО.
Данный вид малоинвазивной операции проводится довольно редко. Контрольная лапароскопия необходима только для определения последствий после лечения. Назначают в крайне тяжелых случаях, когда другие виды диагностики не могут дать достоверного ответа.
Несмотря на то, что лапароскопия – это малоинвазивная операция, она требует определенного подготовительного этапа. В течение месяца перед операцией недопустим прием гормональных контрацептивов. Как правило, лапароскопия назначается через день-два после начала менструации.
Перед проведением пациентка должна сдать следующие анализы:
- крови (общий и биохимический);
- коагулограмму;
- анализы на сифилис, ВИЧ, гепатиты В и С;
- выяснить группу крови и резус фактор;
- мазок из влагалища на микрофлору;
- бактериологический посев из цервикального канала;
- ультразвуковое исследование органов тазового дна;
- электрокардиограмму;
- флюорографию.
Тщательной подготовки требует очищение организма и желудочно-кишечного тракта, которое включает следующие мероприятия:
- Пациентка должна сообщить обо всех лекарствах, которые принимает, и прекратить их пить за семь дней до операции.
- Из питания в течение недели до лапароскопии нужно исключить хлебобулочные изделия, фрукты, бобовые, сладости, молоко, крахмалистые овощи.
Ограничения в питании перед операцией
- В течение пяти дней начать прием активированного угля по две таблетки утром, днем и вечером. Его можно заменить на Мезим, Панкреатин, Фестал.
- Вечером за день по операции проводится клизма и еще одна утром перед вмешательством.
- За сутки на обед нельзя есть тяжелую и твердую пищу, только жидкую. А на ужин можно только пить. В день самой операции нельзя ни есть, ни пить.
- Непосредственно перед лапароскопией пациентка должна принять душ, сбрить волосы ниже пупка и в паховой области.
- Для тех, кто очень сильно переживает из-за операции, врачи могут назначить прием растительных успокаивающих препаратов вроде пустырника, валерианы.
Пить и курить перед операцией запрещено
В редких случаях требуется консультация психотерапевта перед лапароскопией. Кроме того, накануне лапароскопии пациентка беседует с анестезиологом. Женщина заполняет специальную анкету о состоянии здоровья, в которой указывает, есть ли у нее аллергия на определенные лекарственные препараты, состояние ее сердечно-сосудистой системы, занимается ли спортом, если ли вредные привычки. Анестезиолог обязательно должен знать о перенесенных ранее операциях.
Если есть какие-либо вопросы, то это самое подходящее время спросить. В конце пациентка подписывает согласие на операцию и анестезию. По результатам беседы врач рассчитывает дозу и время наркоза.
Операция проходит под общей анестезией. Поверхность кожи живота обрабатывается антисептическим препаратом. Всего пациентке делают три прокола.
- Первый – в области пупка, таким образом в брюшную полость запускается углекислый газ. Живот приподнимается, что дает доступ для осмотра внутренних органов.
- Второй прокол, через который вводится лапароскоп. Он представляет собой металлическую трубку с камерой на конце. Врач видит все, что происходит внутри, на специальном мониторе.
- Третий прокол нужен для специального прибора-манипулятора. С его помощью врач отодвигает органы или удаляет образования. Так что вскрытие брюшной полости не требуется. Иногда выполняется четвертый прокол для выполнения более сложных манипуляций.
Смотрите на видео о лапароскопии в лечении бесплодия:
После операции не остается шрамов и рубцов, потому что все надрезы очень маленькие. Они зашиваются и заклеиваются специальным пластырем, который снимается через 5 — 7 дней. Кроме того, при лапароскопии отсутствует риск заражения или инфицирования, так как все инструменты стерильны. Нет риска что-то забыть в брюшной полости, вероятность воспалительного процесса минимальная.
Одно из преимуществ лапароскопии заключается в том, что, в отличие от полостной операции, не требуется долгий и болезненный период реабилитации. Пациентка должна соблюдать пастельный режим в течение двух-трех дней. Также после операции не назначается специальная диета, а обезболивающие препараты прописывают реже.
Медперсонал следит за температурой пациентки, характером выделений. В зависимости от показаний и результатов операции прописываются антибактериальные, противовоспалительные лекарства. После выписки пациентке даются подробные рекомендации о дальнейшем процессе восстановления и лечения.
Принимать душ, как правило, уже можно через день-два. Но половые контакты разрешаются только через неделю или позже – зависит от объема вмешательства. Для ускоренного восстановления часто рекомендуется посещение бассейна через 3 — 4 недели. Таким образом, вернуться к обычной жизни пациентка уже может через пару месяцев, при этом первое время не будет обременительным, сложным и болезненным, как при обычных полостных операциях.
Смотрите на видео о том, как правильно восстанавливаться после лапароскопии:
Многих женщин волнует вопрос, возможно ли после лапароскопии зачать ребенка, и как скоро это случится. Все зависит от того, какие были показания к операции и результаты после. С одной стороны, требуется время на восстановление, а с другой – в некоторых случая беременность возможна только в конкретный момент после лапароскопии. Основные ориентиры следующие:
- Если у женщины проводилось разделение спаек в фаллопиевых трубах, то врачи рекомендуют начать попытки самостоятельного зачатия уже сразу в следующем менструальном цикле. Самыми благоприятными для этого являются первые 3 месяца. Дело в том, что спайки могут образоваться вновь.
- Если была удалена одна из маточных труб, то начинать попытки забеременеть стоит не раньше, чем через месяц-два. Но более конкретные рекомендации может дать только врач, проводивший операцию.
- Лапароскопия яичников – довольно сложная операция. Чаще всего она проводится для удаления различных новообразований вроде кист, миом и эндометриоза. Сами яичники восстанавливаются в течение нескольких дней. Но делать попытки забеременеть нужно крайне осторожно. При этом требуется постоянное наблюдение гинеколога. Зачатие вполне возможно в течение первых нескольких месяцев.
- После удаления эндометриоза и миомы матки тоже важно не сразу начинать попытки забеременеть. Организму требуется пара месяцев для восстановления. Часто назначается дополнительное гормональное лечение.
Кроме того не стоит забывать, что лапароскопия – это самый безопасный метод лечения внематочной беременности. Он помогает сохранить трубы, если вовремя удалось ее определить. Но в данном случае перед попытками зачатия нужно пройти полное медицинское обследование и дождаться рекомендаций лечащего врача, чтобы избежать повторного эпизода.
А здесь подробнее о поликистозе и планировании беременности.
Лапароскопия – это наиболее современный и эффективный способ борьбы с бесплодием. У более 80% женщин есть шанс стать мамой уже в течение первого года после вмешательства. Приступать к попыткам забеременеть можно через месяц-полтора. Наибольшее количество шансов именно в первые несколько месяцев и далее в течение года после операции. Примерно 20% пациенток удается зачать ребенка сразу после лапароскопии. Более 30% женщин могут забеременеть уже через полгода.
Гистероскопия и лапароскопия относятся к эндоскопическим методам исследования и лечения. . Часто гистероскопия проводится при бесплодии.
Лапароскопия предполагает выполнение надрезов размером до 2 см . Иногда обследование на бесплодие показывает, что причины проблем только в мужчине.
Народные методы для зачатия. Все о бесплодии. . Методика проведения лапароскопии при беременности.
Трубно-перитонеальное бесплодие: способы диагностики и лечения. . Лапароскопия – получение снимков органов брюшной полости с помощью.
источник


Лапароскоп – это трубка, сделанная из металла, что в диаметре около десяти миллиметров, которая транслирует изображение внутренних органов на экран, и становятся видны все патологии. Ведь именно благодаря лапароскопу, можно увеличить картинку в десять раз, и в данном случае возможно не только лишь обнаружить патологию, но и избавиться от нее, не затронув внутренних органов.
- Контрольная. Данная операцию производят во второй раз, после уже имевшегося оперативного вмешательства, для того, чтобы удостовериться в эффективности раннее проделанной процедуры.
- Оперативная. Данный вид захватывает многие гинекологические операции, и лечит такие болезни, как эндометриоз, кисты, бесплодие, миома матки, внематочную беременность.
- Диагностическая. Это вид лапароскопии, при котором осматривают органы, при помощи манипулятора запасного. Ведь именно диагностический вид лапароскопии способен либо подтвердить, либо опровергнуть предполагаемые заболевания.
Существуют следующие противопоказания при применении лапароскопии, такие как: инфаркт миокарда, ожирение третьей и четвертой степени, спайки в органах брюшной полости, злокачественная опухоль яичников, рак шейки матки, большое количество крови в брюшной полости.
- Эндометриоз – это распространение ткани матки за ее границами, что является ненормальным. И самый сложный вид эндометриоза – это именно брюшной, что располагается по всей его полости. И из-за эндометриоза возможно возникновение спаек в придатках матки.
- Миома матки диагностируется у женщин, у которых нарушена выработка гормонов. Это доброкачественная опухоль, которая нарушает менструальный цикл женщины и проходит, как правило, бессимптомно.
- Спайки в малом тазу – это так называемые небольшие «ниточки», которые появляются как следствие воспалений и операций. Именно маточные трубы наиболее подвержены образованию спаек. Существует четыре вида спаек, которые всегда ведут к тому, что нарушается взаимосвязь между фибриями трубы и яичниками.
- Киста яичников – это «нарост» снаружи либо внутри яичника. Так, функциональные кисты устраняются сами, с органическими, что приводит к разрыву яичника, необходимо обращать быстро и оперативным путем.
- Проходимость маточных труб – это когда сужается ее просвет, и сперматозоиду все труднее попасть в яйцеклетку, а яйцеклетке все труднее по фаллопиевым трубам попасть в матку. И зачастую это причина бесплодия.
Перед операцией сдают такие анализы как: биохимия крови, общий анализ крови, кровь на сахар, ВИЧ, анализы на группу крови и резус фактор, гепатит, анализ мочи и ЭКГ, рентген грудной клетки, УЗИ, мазок.
За семь дней до операции врачи советуют придерживаться диеты, что должна изъять продукты, которые будут нарушать работу кишечника.
Еще нужно прекратить принятие медикаментов. И непосредственно перед операцией нужно провести процедуру очищения кишечника, чтобы врач без особого труда мог увидеть все необходимые органы.
На первом этапе операции врач совершает диагностику заболевания, а во время лечебного, или второго этапа врач удаляет или устраняет все возможные патологии. Благодаря интубационной анестезии, пациент ничего не чувствует.
После лапароскопии возможна боль в груди, причиной которой является углекислый газ, что надувает живот и сжимает диафрагму, еще возможна боль в горле, через которую дышит пациент.
И в послеоперационный период строгой диеты у пациента нет, и на протяжении нескольких недель не разрешено принимать ванную, чтобы не разошлись швы. Умеренными физическими нагрузками рекомендуют заниматься, а вот сексом лишь после трех недель.
Из негативных последствий что могут возникнуть после операции может быть – грыжи, нарушение внутренних органов, повреждение сосудов брюшной полости, подкожная эмфизема, пневмоторакс и др.
источник
Обследование при бесплодии включает как лабораторные, так и инструментальные методы диагностики. Зачастую для определения причины требуется проведение хирургического вмешательства. Лапароскопия при бесплодии является высокоинформативной тактикой, позволяющей выявить обширный спаечный процесс, эндометриоз и другие препятствующие зачатию патологии.
Лапароскопия и бесплодие – два взаимосвязанных понятия, которые нередко встречаются в медицинской литературе. О бесплодии говорят при отсутствии беременности после года половой жизни без предохранения.
Сложности с зачатием встречаются у каждой десятой женщины. Выделяют первичное бесплодие при отсутствии беременностей и родов в анамнезе. Если бесплодие имеет вторичный характер, патология развивается у представительниц, у которых ранее была беременность.
Лапароскопия как хирургическая методика имеет многолетнюю историю. Первые вмешательства преследовали диагностическую цель. Метод начали применять в качестве лечения после его усовершенствования. Современная гинекология относит лапароскопию к ведущей тактике, применяемой для диагностики и устранения различных патологий органов репродуктивной системы.
Лапароскопия представляет собой вмешательство лечебно-диагностического характера, в процессе которого в области передней брюшной стенки врач выполняет несколько проколов с целью последующего введения инструментов, оснащенных видеокамерой.
Называют следующие положительные стороны диагностического метода:
- незначительная болезненность по сравнению с лапаротомией, при которой производится традиционный разрез на животе;
- непродолжительный послеоперационный период, позволяющий пациентке выписываться из стационара на следующий день после вмешательства;
- быстрое восстановление функций организма физиологического характера, что обычно наблюдается в течение двух суток;
- благоприятный косметический эффект, проявляющийся в отсутствии грубых послеоперационных рубцов;
- значительное снижение риска развития послеоперационной грыжи;
- минимальная кровопотеря в ходе вмешательства;
- органосохраняющая направленность.
Лапароскопия применяется при различных патологиях органов женской репродуктивной системы. Диагностическая методика является полноценным хирургическим вмешательством, которое проводится только при наличии строгих показаний:
- уточнение проходимости фаллопиевых труб;
- подозрение на обширный спаечный процесс;
- выявление и прижигание очагов эндометриоза;
- определение новообразований матки;
- проведение биопсии;
- подозрение на внематочный характер беременности;
- дифференциальная диагностика.
Лапароскопия рекомендуется в рамках комплексного обследования при бесплодии, особенно неясного генеза. Однако использовать диагностическую тактику следует исключительно при отсутствии результативности других способов исследования.
Лапароскопия при бесплодии может иметь различные показания. В зависимости от цели проведения выделяют несколько вариантов хирургического вмешательства: диагностическое, оперативное и контрольное.
Обследование проводится для уточнения диагноза и показано, если другие исследования не помогли выявить причину бесплодия. Иногда в процессе диагностики требуется проведение лечения.
Выполняется после постановки точного диагноза и направлена на устранение факторов, которые привели к развитию бесплодия. В процессе лапароскопии нередко прижигаются эндометриоидные очаги и удаляются новообразования.
Вмешательство имеет строго установленные показания. Лапароскопия контрольного характера используется для оценки результативности проведенной ранее операции.
Диагностическая лапароскопия требует предоперационной подготовки, которая включает предварительное обследование. Диагностика необходима для определения показаний к вмешательству. Она позволяет выявить возможные противопоказания к проведению лапароскопии.
Обследование перед диагностической операцией подразумевает выполнение лабораторных и инструментальных видов исследований:
- анализы крови для определения резус-фактора и группы крови, ВИЧ, сифилиса, гепатитов;
- общий и биохимический анализы крови;
- общий анализ мочи;
- коагулограмма;
- мазок на флору;
- ЭКГ.
Подготовка организма к хирургическому вмешательству включает:
- выполнение упражнений;
- прием активированного угля для предупреждения вздутия живота после операции;
- применение успокоительных средств;
- использование диеты с исключением газообразующих продуктов и напитков.
Подготовительный этап также подразумевает премедикацию, в рамках которой женщине назначаются седативные, снотворные, антигистаминные, обезболивающие и антихолинергические препараты.
Пациентки нередко интересуются у своего врача, на какой день цикла делают лапароскопию маточных труб при бесплодии. Диагностическая процедура осуществляется в любой день цикла, исключая период менструации.
Пациентка располагается на операционном столе. Врач-анестезиолог осуществляет введение наркотических веществ для анестезии.
Диагностическое вмешательство проводится с соблюдением условий антисептики и включает несколько этапов:
- Выполнение маленьких разрезов на брюшной стенке для помещения инструментария.
- Раздувание полости посредством углекислого газа для оптимальной визуализации и осуществления необходимых манипуляций.
- Введение лапароскопа в виде гибкого зонда с осветительной системой и видеокамерой.
- Осмотр внутренних половых органов.
- Извлечение лапароскопического оборудования.
Для проведения диагностической лапароскопии требуется применение анестезии, которая может быть как внутривенной, так и ингаляционной. Выбор конкретного способа обезболивания зависит от объема операции и индивидуальных особенностей пациентки.
При внутривенном наркозе женщине вводятся наркотические препараты (Фентанил, Гексенал) без вовлечения дыхательных путей. Среди преимуществ обезболивания выделяют простоту применения и быстрое наступление эффекта.
Ингаляционная анестезия подразумевает введение газообразных или летучих средств (Изофлюран, Галотан) посредством дыхательных путей:
- Эндотрахеальная. В трахею вводится специальная трубка для введения в бронхи наркотических веществ, что позволяет контролировать их дозу.
- Масочная. Анестезия рекомендуется при непродолжительных операциях, анатомических особенностях трахеи, глотки и гортани.
С целью предотвращения тромбообразования после диагностической операции рекомендуется ношение компрессионного белья. Вставать и ходить разрешается через несколько часов.
После вмешательства может наблюдаться тошнота, ощущение вздутия в животе, дискомфорт в грудной клетке. В послеоперационном периоде необходимо соблюдать щадящую диету, включающую:
- употребление достаточного количества воды, фруктов и овощей, каш, орехов, содержащих клетчатку;
- приготовление пищи методом тушения, запекания, варки, в том числе на пару;
- исключение соленых, острых, копченых и маринованных блюд и продуктов, овощей, вызывающих чрезмерное газообразование.
В первые дни принимаемая пища должна быть в перетертом виде. Полезны бульоны, соки, компоты, кисели. От кофе, крепкого чая и алкогольных напитков следует отказаться.
Гистероскопия – это диагностическая методика, подразумевающая введение в маточную полость гистероскопа с видеокамерой для оценки состояния органа и удаления образований, проведения биопсии. Лапароскопия и гистероскопия при бесплодии применяются с диагностической или лечебной целью. Это самостоятельные диагностические процедуры, единовременное проведение которых назначается в следующих случаях:
- трубно-перитонеальный фактор бесплодия;
- спаечный процесс;
- СПКЯ.
Совместное проведение диагностических процедур повышает их результативность.
Лечение бесплодия с помощью лапароскопии повышает шансы на успешное зачатие. В процессе манипуляции уточняются и ликвидируются причины, препятствующие наступлению беременности. При выявлении очагов эндометриоза происходит их прижигание. Если бесплодие спровоцировано наличием спаек, в процессе диагностической процедуры осуществляется их разделение. Лапароскопия также позволяет удалить некоторые виды новообразований, например, полипы и миому.
Гинекологи подчеркивают, что некоторые патологии являются хроническими. Именно поэтому планировать беременность необходимо в течение 6‒12 месяцев после вмешательства. В противном случае эффект от проведения операции утрачивается вследствие прогрессирования основных заболеваний.
Лапароскопия в гинекологии при бесплодии может применяться не всегда. Специалисты называют следующие патологические состояния и заболевания, которые являются противопоказанием к этому виду хирургического вмешательства:
- тяжелые болезни сердца и сосудов;
- нарушения свертываемости крови;
- печеночная, почечная недостаточность в острой фазе прогрессирования;
- геморрагический шок;
- кома;
- истощение организма (кахексия);
- диафрагмальная грыжа;
- злокачественная опухоль яичников или шейки матки.
Относительные противопоказания включают:
- бронхиальную астму;
- ОРВИ и герпетическую инфекцию при остром течении;
- гипертонию;
- критические дни;
- третью или четвертую степень ожирения.
Лапароскопия при бесплодии имеет особое диагностическое значение. Это щадящая манипуляция, реабилитационный период которой отличается непродолжительностью. Процедура позволяет выявить и лечить патологии, препятствующие наступлению беременности.
источник