Гормональное бесплодие – это невозможность зачать ребенка по причине неправильной выработки гормонов, отвечающих за реализацию репродуктивной функции. У женщин это состояние связано с ановуляцией, у мужчин зачастую идет вместе с эректильной дисфункцией.
Не исключена сочетанная форма бесплодия, когда нарушения выявляются у обоих партнеров. Своевременное обнаружение и коррекция гормональных отклонений существенно повышает шансы на зачатие ребенка в такой паре.
| Гормон | Влияние на репродуктивную систему |
|---|---|
| Фолликулостимулирующий гормон (ФСГ) | У женщин: стимулирует развитие фолликулов, влияет на синтез эстрадиола и тестостерона. У мужчин: усиливает выработку тестостерона, воздействовать на созревание сперматозоидов и потенцию |
| Лютеинизирующий гормон (ЛГ) | У женщин: запускает овуляцию, инициирует образование желтого тела и продуцирование прогестерона, способствует выработке эстрадиола и андрогенов. У мужчин: влияет на синтез тестостерона и сперматогенез |
| Пролактин | У женщин: снижает уровень эстрогена, препятствует овуляции, обеспечивает выработку молока в молочных железах. У мужчин: уменьшает синтез тестостерона |
| Эстрадиол | У женщин: регулирует менструальный цикл и наступление овуляции, оказывает феминизирующее влияние на организм. У мужчин: воздействует на обмен веществ |
| Прогестерон | У женщин: готовит матку к имплантации, влияет на запуск менструации. Во время беременности обеспечивает вынашивание плода: снижает тонус матки, тормозит иммунную реакцию. У мужчин: влияет на обмен веществ |
| Тестостерон | У женщин: воздействует на синтез эстрогенов. У мужчин: регулирует сперматогенез и влияет на половое поведение |
| ДГЭАС | Влияет на выработку эстрогенов и андрогенов |
| Антимюллеров гормон (АМГ) | Маркер овариального резерва у женщин и качества спермы у мужчин |
| Гормоны щитовидной железы (ТТГ, T4, T3) | Влияют на функционирование половых желез и выработку гормонов |
Гормональное бесплодие связано с недостаточной или избыточной выработкой определенных гормонов, влияющих на функционирование половых желез.
Причины женского бесплодия
Недостаточность гипоталамо-гипофизарной системы:
- поражение гипофиза или гипоталамуса;
- гиперпролактинемия;
- дефицит лютеиновой фазы.
- дисгенезия гонад;
- синдром поликистозных яичников;
- синдром резистентных яичников;
- синдром истощения яичников;
- гиперандрогения яичникового генеза;
- ятрогенные повреждения гонад.
- врожденная недостаточность коры надпочечников;
- заболевания щитовидной железы.
Причины мужского бесплодия
- Поражение гипоталамо-гипофизарной системы.
- Поражение яичек.
- Нарушение работы щитовидной железы и надпочечников.
Общие причины
Непосредственным поражающим фактором у мужчин и женщин может быть одно из следующих состояний:
- генетические аномалии;
- травмы костей черепа и половых органов;
- опухоли;
- инфекционное поражение;
- метаболические нарушения;
- тяжелые соматические заболевания;
- лучевое облучение;
- прием лекарственных препаратов.
Ведущим признаком гормонального бесплодия у женщин является ановуляция. Фолликулы не созревают в яичниках, овуляция не случается, зачатие ребенка становится невозможным. При хронической ановуляции бесплодие зачастую является смешанным и связано не только с гормональными нарушениями, но и иными факторами.
Дисбаланс гормонов ведет к патологии тонуса маточных труб, влияет на состояние эндометрия и шеечной слизи и создает дополнительные препятствия для зачатия ребенка.
Гормональное бесплодие у мужчин нередко сочетается с изменением полового поведения, снижем либидо и эректильной дисфункцией. Не исключено совмещение с иными формами бесплодия.
И у мужчин, и у женщин возможно бессимптомное течение патологии. Единственной жалобой в этом случае становится невозможность зачать ребенка за год и более регулярной половой жизни без использования средств контрацепции.
Многие формы гормонального бесплодия сочетаются с нарушением развития половых органов и вторичных половых признаков. Уточнить диагноз помогает общие исследование, специальный осмотр гинеколога/андролога и УЗИ.
Для выявления причины патологии определяют гормональный профиль:
- ФСГ и ЛГ;
- пролактин;
- тестостерон;
- ДГЭАС;
- антимюллеров гормон;
- гормоны щитовидной железы: ТТГ, Т3, Т4.
Женщинам дополнительно назначается:
Правила сдачи гормона у женщин:
- При регулярном менструальном цикле прогестерон сдается на 21-23-й день цикла, остальные гормоны – на 2-3-й день цикла.
- При нерегулярном цикле день для сдачи прогестерона высчитывается индивидуально.
- При аменорее анализы можно сдавать в любой день цикла.
Мужчины сдают анализы в любой удобный день.
Диагностика гормонального бесплодия проводится одновременно с поиском иных причин такого состояния. Нередко выявляются сочетанные формы бесплодия и у мужчин, и у женщин.
Терапия включает несколько этапов:
- Устранение причины гормонального дисбаланса: подбор лекарственных препаратов, хирургическое лечение.
- Коррекция сопутствующих эндокринных нарушений (в том числе нормализация массы тела).
- Создание оптимальных условий для зачатия ребенка.
У женщин главной целью терапии является восстановление менструального цикла и овуляции. Назначаются гормональные средства на основе эстрогенов и гестагенов курсом на несколько месяцев. Далее проводится контроль созревания фолликулов.
При отсутствии эффекта показана медикаментозная стимуляция овуляции. Если в течение года добиться зачатия ребенка не удается, проводится диагностическая лапароскопия. Зачастую бесплодие обусловлено сочетанием эндокринных и трубно-перитонеальных факторов. Возможно проведение ЭКО.
У мужчин основной целью терапии является восстановление нормального сперматогенеза. Назначаются гормональные препараты с учетом выявленной причины бесплодия и уровня собственных гормонов. По показаниям проводится хирургическая коррекция. Если бесплодие не поддается терапии, показано ЭКО + ИКСИ или ЭКО со спермой донора.
источник
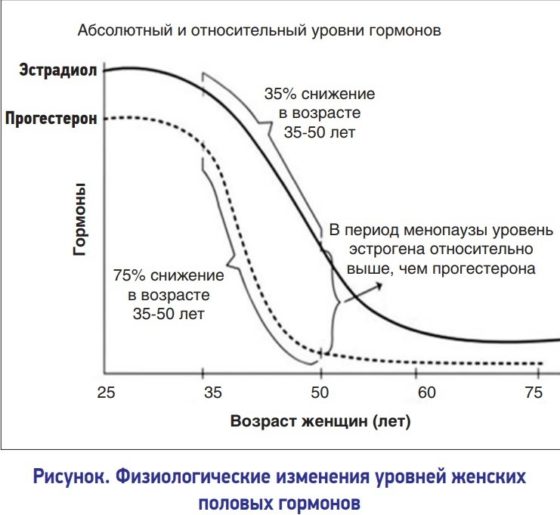
Проблема бесплодия становится особенно актуальной в современном мире. Множество негативных факторов влияет на репродуктивную систему человека. Еще во время внутриутробного развития половые органы плода подвергаются патологическим воздействиям через кровь матери (табачный дым, прием лекарственных препаратов, несбалансированная диета, инфекции). Далее отрицательное влияние среды только усиливается. Во всем мире растет число так называемых «бесплодных браков». Всемирная организация здравоохранения называет так брак, где в течение года регулярной половой жизни без контрацепции беременность у женщины не наступает. Одной из главных причин бесплодия является гормональный фактор. Так у женщин эндокринные нарушения являются причиной бесплодия в 35-40% всех случаев, а у мужчин – в 8-12%.
Ановуляция и соответственно бесплодие может быть при регулярном менструальном цикле, но чаще наблюдаются нарушение цикла в виде длительного отсутствия менструации. Базальная температура тела в течение месяца остается монотонно низкой. При ультразвуковом исследовании доминантных фолликулов и желтого тела не находят. При гормональном обследовании у женщины выявляют чаще всего нормальные уровни гормонов гипофиза: ФСГ (фолликулостимулирующего) и ЛГ (лютеинезирующего). Пика ЛГ в середине цикла не бывает. В зависимости от того, какое заболевание привело к развитию ановуляции, могут быть выявлены нарушения со стороны других гормонов. При гипотиреозе обнаруживают высокий уровень тиреотропного гормона (ТТГ) и снижение тиреоидных гормонов (Т4 и Т3). При гиперпролактинемии выявляется повышение пролактина в крови. Гипогонадотропный гипогонадизм характеризуют низкие уровни ФСГ, ЛГ, эстрадиола.
Диагностику гормональных причин бесплодия проводят совместно гинеколог и эндокринолог. Особое внимание уделяется наиболее часто встречающейся патологии – синдрому поликистозных яичников, гипотиреозу, гиперпролактинемии. Гормональное обследование назначается несколько раз в течение менструального цикла. Ультразвуковая диагностика также рекомендуется минимум два раза. Могут понадобиться УЗИ щитовидной железы, надпочечников, компьютерная или магнитно-резонансная томография гипофиза.
При гипотиреозе проводится лечение тиреоидными гормонами (чаще Л-тироксин). Если причиной бесплодия стала пролактинома – подбирается консервативная терапия (в настоящее время чаще всего каберголин) или оперативный метод лечения. В том случае, если гормональное бесплодие является следствием адреногенитального синдрома, назначают глюкокортикостероиды. Недостаточность желтого тела корректируется назначением препаратов прогестерона. Лечение синдрома поликистозных яичников начинают с изменения образа жизни, диетотерапии, нормализации массы тела. Достаточно часто назначается метформин для преодоления инсулинорезистентности.
В целом, лечение эндокринных форм бесплодия основывается на восстановлении овуляции. Проводится стимуляция овуляции с применением гормональных препаратов (после установления проходимости маточных труб). Стимуляция овуляции бывает прямая и непрямая.
Непрямая стимуляция овуляции возможна двумя способами. Во-первых, назначают комбинированные оральные контрацептивы 3-4 цикла подряд с последующей их отменой. После прекращения приема препарата повышается уровень собственных гонадотропных гормонов (ФСГ и ЛГ), так как развивается так называемый «ребаунд-эффект». На этом фоне вероятность овуляции и беременности повышается. Во-вторых, возможно применение кломифена. Этот препарат блокирует рецепторы эстрогенов, что вызывает повышение уровня ФСГ и ЛГ. Отсутствие чувствительности к препарату является показанием к проведению прямой стимуляции овуляции.
Для прямой стимуляции овуляции используют препараты гонадотропных гормонов. К ним относятся лекарства из мочи женщин в менопаузе (менотропины), из мочи беременных женщин, генно-инженерные гонадотропины.
В том случае если лечение этими методами гормонального бесплодия оказывается неэффективным рассматривается вопрос об экстрокорпоральном оплодотворении.
источник
Наши современницы все чаще отодвигают сроки первой беременности, предпочитая вначале сделать карьеру. И к тому моменту, когда они наконец-то решают родить (после тридцати лет), в организме накапливается большой негативный «багаж» и будущих мам ждут разные неприятные сюрпризы. Догадываясь об этом, они задаются вопросами: а смогу ли я вообще забеременеть, выносить ребенка, в порядке ли у меня гормональный фон? Кандидат медицинских наук гинеколог-эндокринолог ассоциации «Здоровое поколение» Наталья Александровна НАЗАРОВА считает, что ответить на большинство вопросов можно без дорогостоящих обследований, и предлагает своеобразный тест. Он также поможет понять, нужна ли лично вам специальная терапия при подготовке к беременности.
Наши современницы все чаще отодвигают сроки первой беременности, предпочитая вначале сделать карьеру. И к тому моменту, когда они наконец-то решают родить (после тридцати лет), в организме накапливается большой негативный «багаж» и будущих мам ждут разные неприятные сюрпризы. Догадываясь об этом, они задаются вопросами: а смогу ли я вообще забеременеть, выносить ребенка, в порядке ли у меня гормональный фон? Кандидат медицинских наук гинеколог-эндокринолог ассоциации «Здоровое поколение» Наталья Александровна НАЗАРОВА считает, что ответить на большинство вопросов можно без дорогостоящих обследований, и предлагает своеобразный тест. Он также поможет понять, нужна ли лично вам специальная терапия при подготовке к беременности.
Первое, на что стоит обратить внимание, — это ваше психологическое состояние. Объясню почему. Центральная нервная система напрямую воздействует на эндокринную, которая в свою очередь отвечает за выработку специальных стимулирующих гормонов ЛГ и ФСГ. Вот от них-то и зависит созревание яичников. Что представляют из себя последние? Эдакое сборище фолликул, Каждой женщине природа дает их Когда они начинают работать, происходит половое созревание, а когда заканчивают, наступает менопауза. Именно в этот промежуток времени женщина может забеременеть. Так вот, поскольку весь процесс запускает нервная система, нельзя не учитывать психологическое состояние женщины. А оно, увы, зачастую выглядит не лучшим образом. Ведь современная женщина много работает (порой и руководит), часами проводит у компьютера. Добавьте к этому различные стрессы. А с возрастанием нагрузки на нервную систему растет риск гормональных нарушений. И, прежде всего, страдает репродуктивная функция — процесс созревания фолликул, то есть самой подготовки к беременности. Так уж устроен женский организм: в случае каких-либо неполадок первое, что дает сбой, — яичники. Заметьте, нечто похожее происходит в природе. При неблагоприятных внешних условиях (к примеру, нехватке пищи) самки многих животных либо не беременеют, либо рожают малочисленное потомство. Иначе они не выживут.
Если женщина решила забеременеть, по крайней мере за полгода до зачатия следует максимально снизить психологическую нагрузку на организм. Меньше работать, больше отдыхать. Важно хорошо высыпаться (восемь часов в сутки). Без полноценного сна не могут нормально функционировать яичники. И если вы страдаете бессонницей, это сигнал нарушения их работы. Можно принимать успокоительные настои: пить на ночь валерьянку, боярышник.
Если считаете, что ритм вашей жизни слишком активен, замедлите его. А вот резко начинать заниматься спортом, худеть не надо. Тем самым вы создаете стрессовую ситуацию для организма, и он отреагирует блокадой яичников. Но это не значит, что нужно забыть о ежедневной зарядке. Хорошо выполнять различные дыхательные упражнения.
Легко определить, есть или нет у женщины гормональные нарушения, по менструации. Нормальный цикл не короче 20 и не длиннее 35 дней. При этом важна регулярность: колебания между длительностью циклов допускаются в пределах двух-трех дней (все, что больше, считается задержкой). Продолжительность менструации — от двух до семи дней. К сожалению, практика показывает, что многие плохо ориентируются в собственном организме. Болезненные менструации, задержки воспринимают как абсолютно нормальное явление. Это не так! Вообще менструация не должна означать для женщины недельное выпадение из жизни, когда из-за плохого самочувствия она не может ни работать, ни полноценно отдыхать. Упадок сил, головокружения, резкое повышение или понижение артериального давления, отечность, вздутие живота в это время почти однозначно говорят о гормональных нарушениях. А если задержки случаются часто, вам точно не обойтись без консультации гинеколога. Принято выделять в менструальном цикле две фазы. Во время первой фазы менструального цикла яичники вырабатывают женские половые гормоны (эстрогены), растет и созревает фолликул, который содержит в себе яйцеклетку. Это может сопровождаться незначительными болями в низу живота, небольшими кровянистыми выделениями. Во второй фазе происходит разрыв фолликула, яйцеклетка готова к оплодотворению. Вырабатывается уже другой гормон — прогестерон, вызывающий изменения в матке и способствующий возникновению и развитию беременности. В это время увеличивается количество влагалищной слизи.
И все-таки, что, если женщина сомневается, нормальный или нет у нее цикл? Померяйте базальную температуру: утром, не вставая с постели, поместите градусник в задний проход на три минуты. Ни один врач не скажет точно, какая должна быть температура: все индивидуально, зависит от работы кишечника, от того, в какое время происходит измерение. Главное, чтобы перед менструацией температура снижалась, а в середине цикла, на момент овуляции, повышалась в общей сложности не менее, чем на пять градусов (приблизительно 37’С — 37,2’С), и держалась на таком уровне примерно десять дней.
Если у вас все происходит именно так, значит, менструальный цикл в полном порядке. В случае, если температура не повышается, знайте: ваш менструальный цикл на данное время к зачатию не приспособлен. Еще один момент. Раз в год у женщины может быть ановуляторный цикл (без созревания яйцеклетки). Организм позволяет себе отдохнуть в течение месяца. Поэтому, если померили температуру и выяснили, что она не поднимается, это еще не означает, что вы бесплодны. Проведите тест в следующем месяце. Бейте тревогу только после того, как убедитесь, что изменений температуры нет несколько циклов.
Гормональные проблемы на лицо
Проблемы с гормонами всегда отражаются на внешности. Обратите внимание на свой вес. Когда Вы начали полнеть или худеть, было ли это связано с заболеваниями, стрессами? Имейте в виду, что избыточная жировая ткань, так же как дефицит массы тела, снижает функцию яичников. Рассмотрите свою кожу. Повышенная сальность, угревая сыпь, скорее всего, указывают на избыточное выделение мужских половых гормонов при дисфункции яичников. О6 этом же говорит чрезмерное оволосенение. Как ни странно, растяжки на коже у нерожавших женщин — очевидный признак гормональных нарушений. Молочные железы называют мишенью для половых гормонов. Грудь должна быть нормально развита, не иметь никаких уплотнений. В период менструации из сосков ничего не должно выделяться. Грудь в это время может набухать, быть чувствительной, но не болеть. Чрезмерное нагрубание и болезненность — признаки недостатка прогестерона.
Прогестерон не зря называют гормоном материнства. Обычно именно из-за его нехватки женщина либо вовсе не может забеременеть, либо ее оплодотворенная клетка не удерживается в матке больше, чем на два-три дня. Причем проблемы с этим гормоном могут никак не сказаться на менструальном цикле: он будет нормальным. Порой единственное, что говорит о недостатке прогестерона, — отсутствие изменений базальной температуры. Поднять уровень прогестерона можно с помощью витаминотерапии. Основную роль здесь играет витамин Б. Он не стимулирует выработку прогестерона, но улучшает его восприятие организмом. Конечно, можно употреблять больше продуктов, содержащих витамин Е, но его требуется не менее 400 мг в сутки. Так что купите в аптеке «токоферол ацетат» и начинайте его пить на день менструального цикла в течение 10 — 14 дней. Проследите за тем, чтобы питание было белковым, больше ешьте мяса, злаков, рыбы, сои. Отсутствие или недостаток в организме белка существенно влияют на выработку гормонов. Мало его — мало и прогестерона.
Женщине, готовящейся забеременеть, нужна дозированная физическая нагрузка. Упражнения лучше выполнять на свежем воздухе. Вообще нужно стараться как можно больше времени проводить на улице, а лучше — в лесу или парке. Ежедневные прогулки способствуют нормализации эндокринной системы, точно так же, как и контрастные ножные ванны. Избавиться от проблем с гормонами поможет массаж воротниковой зоны — растирание, разминание, постукивание (не затрагивая позвоночник и без насилия), — который стимулирует функцию яичников.
После тридцати лет у женщины заметно снижается функциональная активность яичников. Не исключено, что без искусственного повышения (с применением лекарств) уровня прогестерона женщина уже не забеременеет. Потому не нужно бояться обращаться к врачу. Вероятно, вам достаточно будет пройти курс физиотерапии, сероводородных ванн или электрофореза. Но назначить все это может лишь доктор. Остается пожелать вам удачи и напомнить, что самое благоприятное время для зачатия — три дня до и три после овуляции.
источник
Эндокринное бесплодие обнаруживают у каждой третьей женщины, испытывающей проблемы с зачатием. Это собирательное понятие, оно означает нарушения, кульминацией которых становится отсутствие овуляции. Начинать лечение эндокринного бесплодия можно только после дифференциального обследования. Врачу нужно установить причину ановуляторных циклов. Не все формы патологии поддаются коррекции. Если традиционная медицина не помогает, женщине рекомендует вспомогательные репродуктивные технологии.
Гормональное бесплодие проявляется отсутствием беременности при условии регулярной половой жизни без использования контрацептивов. Определить, что проблема имеет именно гормональное происхождение, помогают дополнительные признаки.
Обычно у женщины нарушается менструальный цикл, что сопровождается полным отсутствием менструации или различными нарушениями: затяжными, нестабильными циклами, кровянистыми мажущими выделениями, обильной кровопотерей.
Секреторное бесплодие, сопровождающееся регулярными месячными, обнаружить довольно сложно. Женщина ведет привычный образ жизни, не подозревая о том, что у нее ежемесячная ановуляция на фоне гормональных нарушений. Выделения в данном случае являются менструальноподобным кровотечением, а не настоящей менструацией.
Признаки бесплодия у женщин выражаются в агрессивном течении предменструального синдрома. У девушек незадолго до очередного кровотечения происходит нагрубание молочных желез, из которых может выделяться белесая жидкость, присутствуют выраженные перепады настроения. Изменение тела по мужскому типу, оволосение, алопеция, угревая сыпь, половой инфантилизм тоже косвенно свидетельствуют об эндокринном бесплодии.
В группу риска входят женщины:
- в возрасте от 25;
- после искусственного прерывания беременности;
- увлекающиеся приемом трав;
- принимающие гормональные средства без назначения врача;
- начавшие раннюю половую жизнь;
- с опухолями половых желез;
- злоупотребляющие алкоголем и наркотиками;
- занимающиеся профессиональным спортом.
Самостоятельно определить гормональные причины бесплодия невозможно. Чтобы выявить проблему, необходимо обратиться к гинекологу. На первом этапе обследования врач задает вопросы о регулярности менструальных циклов, жалобах, перенесенных заболеваниях, наследственных нарушениях и беременностях.
Эта информация нужна, чтобы сориентироваться, какие необходимы обследования. Также во время первого визита выполняется бимануальный осмотр, позволяющий оценить размеры и расположение половых органов, осмотреть шейку матки и взять мазки для определения интимной микрофлоры.
В диагностике эндокринного бесплодия у женщин используются лабораторные, аппаратные и инструментальные методики. После опроса и осмотра специалист назначает УЗИ. Сканирование показывает состояние матки и яичников, дает возможность оценить овариальный резерв и состояние функционального слоя детородного органа.
Анализ на женские гормоны при бесплодии сдается после УЗИ. Важно, чтобы забор крови выполнялся в определенный день цикла, который при нерегулярных кровотечениях помогает установить сканирование. Функции яичников и наличие овуляции позволяют определить: эстрадиол, прогестерон, ФСГ, ЛГ, пролактин, тестостерон, ДГЭАС и гормоны щитовидной железы.
Если выявить причину женского бесплодия не удалось, то пациентке рекомендуется рентген черепа, МРТ, КТ, биопсия функционального слоя матки и лапароскопия.
Спровоцировать секреторное бесплодие могут различные нарушения в работе систем организма: нервной, эндокринной, иммунной, гипоталамо-гипофизарной. Причинами отсутствия беременности становятся сбои в работе желез внутренней секреции. Нарушения эндокринного генеза могут быть комплексными. При нарушениях функции одного органа происходит нарушение в другом, в результате чего теряется взаимосвязь и развивается разбалансировка гормонального фона.
Взаимосвязь гипоталамуса и гипофиза регулирует работу большинства эндокринных желез. Она не управляет только надпочечниками (мозговой частью) и поджелудочной железой.
Изменение работы гипоталамо-гипофизарной системы происходит при опухолевых процессах или в результате травмы. Дисфункции предшествует увеличение показателей пролактина, снижающего ФСГ (гормон роста фолликулов) и ЛГ (стимулятора овуляции). В результате у женщины формируется стойкое гормональное бесплодие, сопровождающееся нарушением менструального цикла или абсолютным отсутствием кровотечений (аменореей).
Причиной эндокринного бесплодия у женщины становится нарушение функции половых желез. Патология сопровождается снижением количественных показателей эстрадиола, который необходим для роста эндометрия и созревания яйцеклетки. Естественное угнетение функции половых желез происходит с наступлением менопаузы. В остальных случаях говорят о патологическом угасании, которое классифицируется:
- резистентные яичники – железы содержат фолликулы, но не реагирует на выработку гормонов;
- истощенные яичники – железы имеют сниженный овариальный резерв, причиной которого становятся внутренние заболевания или хирургические вмешательства.
Гормональное бесплодие у женщин нередко бывает спровоцировано синдромом поликистозных яичников. Заболевание сопровождается патологическими изменениями в строении половых желез, формированием плотной капсулы, снижением чувствительности к инсулину. Зачастую женщины с СПКЯ имеют длинный менструальный цикл и не подозревают о своем заболевании. У некоторых развивается ожирение, оволосение тела.
Следует отличать СПКЯ от мультифолликулярных яичников, при которых овуляция все же происходит и беременность не исключена.
Причиной эндокринной формы бесплодия может стать избыточная выработка пролактина – гормона, необходимого для лактации. Избыток данного вещества подавляет секрецию половых гормонов. В результате у женщины тормозятся естественные ежемесячные изменения и формируется бесплодие. Повышение количественных показателей пролактина отмечается у 2-3 женщин из 10.
Мужчины также могут страдать гиперпролактинемией, приводящей к эндокринным нарушениям.
Андрогены – это гормоны, которые в большом количестве присутствуют в мужском организме. У женщины также имеются данные вещества, но в меньшей концентрации. Они обеспечивают половое созревание и поддерживают работу половых желез.
При гиперандрогении возникает избыток гормонов, что приводит к подавлению секреции эстрадиола и прогестерона. Первичная форма патологии обусловлена генетической предрасположенностью. При вторичной андрогены продуцируются надпочечниками из-за формирования опухолей. Заболевание сопровождается нарушением овуляторной функции и изменением женского тела по мужскому типу.
Эндокринный фактор бесплодия провоцируют изменения массы тела. При резком похудении или наборе подкожно-жировой клетчатки возникает разбалансировка гормонального фона. Если индекс массы тела укладывается в нормальные показатели, то со временем секреторная активность желез восстанавливается самостоятельно.
Дефицит массы тела вызывает снижение показателей половых гормонов, как и ожирение. Шанс на беременность при чрезмерной худобе в два раза ниже, чем при избытке подкожно-жировой клетчатки. Поэтому женщинам, стремящимся к идеальному телу, следует вовремя остановиться.
В организме человека все железы взаимосвязаны, поэтому заболевания щитовидки могут сказаться на работе репродуктивных органов. Для коррекции гормонального фона важно знать, в какую сторону отклоняются показатели гормонов. При диагностике в эндокринологии и исследовании функции щитовидной железы может обнаружиться гипотиреоз (недостаток гормонов) или гипертиреоз (избыток). Эти состояния приводят к изменению работы яичников, повышению секреции пролактина. Часто кульминацией патологии становится отсутствие беременности или привычное невынашивание.
Лечение эндокринного бесплодия комплексное и длительное. Методики подбираются индивидуально в соответствии с причиной, спровоцировавшей проблему.
Если причиной неудачи становится снижение активности половых желез, то рекомендуется стимуляция гормонами. Эта методика эффективна и обычно приводит к беременности, если нет других преград для зачатия. При повышенной секреции мужских гормонов или пролактина назначается заместительная терапия, подавляющая их концентрацию в организме женщины.
Хирургические методики лечения эндокринного бесплодия приветствуются, если отсутствие беременности вызвано синдромом поликистозных яичников или опухолевыми процессами. В дальнейшем назначаются лечебно-профилактические препараты и гормональные средства.
Диетотерапия способствует решению проблемы гормонального нарушения, вызванного избытком или недостатком подкожно-жировой клетчатки. Во время изменения массы тела у женщин может отмечаться менструальноподобная реакция, вызванная перепадами количественных показателей гормонов.
Нетрадиционные методики коррекции эндокринного фактора обычно не приносят результата. Они могут стать вспомогательным средством, но только по рекомендации врача.
Если принятые меры не принесли результата, то стоит задуматься от методах ЭКО. Возможности современной репродуктивной медицины позволяют подобрать протокол индивидуально, что повышает шансы на успех.
Вероятность успешного лечения эндокринного бесплодия высока. Не менее восьми женщин из десяти успешно беременеют в первый год после проведенной терапии. Легче всего поддается коррекции нарушение работы яичников, гиперадрогения и гиперпролактинемия. Труднее избавиться от бесплодия, вызванного дисфункцией гипоталамо-гипофизарной системы.
Женщина, забеременевшая после лечения эндокринных форм бесплодия, нуждается в постоянном наблюдении. Изменение гормонального фона могут произойти в любой момент. Поэтому при угрозе прерывания беременности или высокой вероятности преждевременных родов пациентке требуется госпитализация с непрерывным мониторингом за работой эндокринного аппарата и самочувствием будущего ребенка. У пациенток с такими заболеваниями в анамнезе чаще возникает необходимость использования стимуляторов в силу слабой родовой деятельности.
источник
Бесплодие для многих – это страшный диагноз. Но не все знают, что он бывает относительным. Причины бесплодия разные: хронические воспалительные заболевания репродуктивных органов, врожденные или приобретенные патологии. Привести к бесплодию может нарушение гормонального фона, причем не только у женщин. Такая форма патологии самая распространенная. При недостатке или избытке гормонов при бесплодии у женщин заболевание можно вылечить. Главное, не заниматься этим самостоятельно, чтобы еще больше не усугубить ситуацию.
Чтобы врач мог поставить правильный диагноз, он обязан взять анализ на гормоны при бесплодии. Тут нужно учитывать возраст пациентки, время года, время дня, а также день менструального цикла, какая пища употреблялась накануне, каким было эмоциональное состояние женщины.
Процесс регуляции репродуктивной функции у девушек непростой. Он обеспечивается тремя органами: гипоталамусом, гипофизом и яичниками, причем они должны слаженно взаимодействовать между собой. Именно они отвечают за возможность женщины нормально забеременеть, выносить малыша и родить его.
Врач обязан сделать не только женский гормональный профиль при бесплодии. Важна роль партнера девушки. Необходимо знать, какие гормоны сдают мужчины при бесплодии, ведь причина невозможности зачатия может заключаться не только в женщине. У них тоже может меняться фон при некоторых заболеваниях репродуктивной системы.
Важно также знать, в какой день сдавать гормоны при бесплодии лучше всего. Итак, женщине придется сдать такие анализы:
- эстроген;
- прогестерон;
- лютеинизирующий гормон и ФСГ;
- ХГЧ;
- пролактин;
- тестостерон.
Все они вырабатываются и у мужчин, и у женщин, только в разных концентрациях.
Один гормон отвечает за процесс созревания сперматозоидов и мужскую силу, другой стимулирует лактацию, обеспечивает нормальное развитие беременности. Все гормоны должны содержаться в организме в пределах нормы. Например, тестостерон отвечает за процесс созревания сперматозоидов и мужскую силу, но его избыток нарушает эти функции организма.
Эстрогены – это гормоны, отвечающие за зачатие и сохранность беременности. Важную роль тут играет эстрадиол. Он подготавливает эндометрий матки к беременности. Его продуцируют яичники и надпочечники. Больше всего эстрадиол секретируется созревающим фолликулом.
Через сутки после достижения его максимальной концентрации у женщины происходит овуляция. После выхода яйцеклетки количество этого гормона значительно снижается. Этот гормон должен находиться в балансе с тестостероном. Внизу представлена таблица с возрастными нормами эстрадиола.
На сдачу анализа не влияет день менструального цикла – эстрадиол секретируется все время. Еще одним гормоном, отвечающим за нормальное течение беременности, поддержание оптимальной циркуляции крови в матке, обеспечение притока грудного молока, является эстриол.
Если важно, какие анализы сдаются в определенные периоды менструального цикла, то исследование уровня прогестерона проводится на 20-й день. В норме этот гормон подготавливает эндометрий к креплению оплодотворенной яйцеклетки. Внизу представлена таблица норм прогестерона в зависимости от фазы цикла, возраста.
Сдача анализов на прогестерон является важным периодом во время беременности, ведь он обеспечивает ее сохранение и нормальное развитие. Если у женщины в недостаточном количестве вырабатывается прогестерон, бесплодие ей гарантировано.
ЛГ (лютеинизирующий гормон) вырабатывается разорвавшимся фолликулом, желтым телом яичника. Его количество строго зависит от дня менструального цикла. Максимальное содержание ЛГ в крови наблюдается за сутки до овуляции. Если зачатие произошло, то во время беременности концентрация ЛГ постепенно уменьшается. Его концентрацию определяют на 3-8 или 19-21 день менструального цикла.
Представленный гормон отвечает за образование желтого тела. Он касается ФСГ, то он контролирует созревание фолликулов, обновление эндометрия в матке, влияет выработку эстрогенов. Сдавать кровь на анализ требуется на 19-20-й день цикла.
Гонадотропин хорионический свидетельствует о наступлении беременности. В первые 12 недель его уровень стремительно увеличивается. Ежедневно он удваивается по отношению к предыдущему количеству. Благодаря этому гормону происходит развитие зародыша. Он же контролирует выработку всех остальных веществ в организме, без которых нормальное развитие беременности невозможно. В начале 2-го триместра необходимая гормональная активность обеспечивается плацентой, поэтому уровень ХГЧ снижается.
Пролактин не только участвует в процессе овуляции, но и отвечает за выработку грудного молока после родов. Его уровень меняется в течение суток. Самая высокая его концентрация во время сна. Чтобы определить его уровень, необходимо сдавать кровь на 3-5-й день после начала менструального кровотечения.
Мужским половым гормоном в женском организме является тестостерон. Он вырабатывается надпочечниками и яичниками. Если он находится в балансе с эстрогенами, то с беременностью проблем быть не должно.
Анализы на гормоны при бесплодии помогут быстрее разобраться с причинами проблем с зачатием. Причем сдавать их нужно не только женщинам, но и мужчинам. Их результаты могут быть нормальными или показывать повышенный (пониженный) уровень. Важно знать не только анализы на какие гормоны необходимые при бесплодии, но и что значит отклонение от нормы.
Анализ может показать повышенный или пониженный уровень эстрогенов. Это провоцирует не только нарушение менструального цикла, что не позволяет женщине забеременеть. Именно они берут участие в подготовке матки к имплантации плодного яйца. А еще у женщины развиваются патологии репродуктивных органов: опухоли, фибромы, миомы.
При критическом снижении уровня эстрогенов уже после зачатия случаются преждевременные роды или же существует угроза естественного прерывания беременности. У женщины снижается половое влечение, менструации становятся нерегулярными.
Снижение уровня во время беременности свидетельствует о развитии синдрома Дауна у малыша, наличие инфекции во внутриутробном пространстве. Желтое тело в яичнике при этом недостаточно развивается.
Прогестерон является главным половым гормоном в женском организме, поэтому его недостаток негативно влияет на возможность зачатия. Клетка не может закрепиться в матке, так как эндометрий не подготовлен. У женщины начинается менструальное кровотечение.
Причиной неправильной овуляции часто становится новообразование гипофиза (злокачественное или доброкачественное), синдром истощения яичников, поликистоз, эндометриоз, хроническая недостаточная функциональность репродуктивных органов. При этом отмечается повышение уровня ЛГ. Спровоцировать его могут нерациональные диеты, слишком большая физическая нагрузка. Если не созревают яйцеклетки, овуляция у женщины не происходит, и забеременеть не получится.
Если количество пролактина резко понижается, то у женщины отсутствует овуляция, а без нее невозможно наступление беременности. Повышенное его количество тоже приводит к проблемам с зачатием. У пациентки наблюдаются выделения из молочных желез, не связанные с беременностью. У нее может повышаться вес, развивается вторичная аменорея. Также изменение уровня пролактина способствует появлению остеопороза, мастопатии.
Ненормально измененный уровень ХГЧ негативным образом воздействует на способность женщины вынашивания беременности. Данный гормон блокирует менструальный цикл, активизирует синтез других веществ, необходимых для нормального вынашивания ребенка. При отсутствии беременности провоцировать повышение уровня ХГЧ может опухоль, внематочная локализация плодного яйца.
Если у женщин его количество в крови превысит нормальное значение, то овуляция не случится. Тело женщины начнет меняться по мужскому типу. Чрезмерное количество представленного гормона угнетает функцию эстрогенов. Если наблюдается низкая концентрация тестостерона у мужчины, то у него будет диагностировано половое бессилие.
У беременной при повышенном уровне гормона происходит самопроизвольный выкидыш в первом триместре. При значительном увеличении количества тестостерона у мужчины он становится раздражительным и очень агрессивным.
Правильно проведенная диагностика очень важна для коррекции и лечения гормонального нарушения. Перед исследованием нельзя употреблять пищу и воду, начиная с предыдущего вечера.
С целью терапии бесплодия, вызванного нарушением гормонов, применяются соответствующие медикаментозные препараты. Если средства выбраны правильно, а дозировка соблюдалась, то положительного эффекта можно достичь, спустя несколько месяцев. Назначать лекарства вправе лишь специалист, исходя из результатов исследований на бесплодие.
В период терапии пациентка обязана обращать внимание на свое общее самочувствие, настроение, изменения в массе тела. Препараты употребляются еще до той поры, когда наступит беременность. Однако после зачатия они не всегда отменяются. От них может зависеть сохранность и правильность развития беременности.
Она предназначается для активизации работы желез внутренней секреции, которые вырабатывают необходимые половые гормоны. Время терапии строго ограничивается. Также возможно ведение лечения бесплодия курсами, между которыми присутствуют перерывы.
Стимулирующая терапия предназначена для восстановления функциональности яичников или нормализации работы гипоталамуса. Женщине могут быть назначены препараты на основе таких веществ:
- гонадотропных гормонов;
- пролактина;
- эстрогенов.
Самостоятельно использовать гормональные препараты или менять их дозировку нельзя. Это еще больше нарушит хрупкий баланс.
Она нужна, если у женщины выявлено бесплодие, при котором выработка необходимых гормонов затормаживается. Такая терапия чаще всего назначается на всю жизнь. Препараты для лечения содержат синтетический или натуральный гормон.
Чтобы наладить менструальный цикл и иметь возможность забеременеть, женщине назначаются такие средства:
- Фолликулин;
- Синэстрол;
- Эстрадиол-Дипропионат.
Заместительная терапия гормонами при лечении бесплодия проводится минимум 3-5 циклов подряд. Гормональную терапию назначают очень осторожно, чтобы не спровоцировать еще больший дисбаланс. Дозировка рассчитывается так, чтобы излишка веществ в организме не было.
источник
Молодые семейные пары не спешат обзавестись детьми, стараясь сначала обеспечить семью всем необходимым, найти высоко оплачиваемую работу и просто «пожить для себя». При этом они забывают о том, что всему свое время. Женская репродуктивная система, от которой напрямую зависит, станет ли женщина матерью, — тонкая и уязвимая структура. Воспаления, инфекции, ослабление иммунитета, патологии, гормональные сбои приводят к расстройству детородных функций, и как следствие к неспособности забеременеть.
Одной из самых главных причин бесплодия является гормональный сбой. Поэтому в случае возникновения проблем с зачатием женщине и мужчине необходимо пройти обследование с целью изучения гормонального фона. Рассмотрим подробнее, какие анализы на гормоны при бесплодии нужно сдавать.
Гормональный сбой — один из решающих факторов, мешающих супругам стать родителям. Для выяснения причин дисфункции гормонов, влияющих на репродуктивную способность организма, специалисты отправляют потенциальных родителей на обследование. Главным звеном является сдача анализа крови на гормоны, по результатам которого назначают лечение гормоносодержащими препаратами.
За регуляцию женской детородной функции отвечает цепочка гипоталамус — гипофиз — яичники. Именно они вырабатывают гормоны, от которых зависит, сможет женщина забеременеть или нет. Кроме того, на гормональный фон влияют возраст, половая принадлежность и даже время года/суток. Все эти факторы необходимо учитывать при обследовании гормонального фона. Добавить к ним можно еще фазу менструального цикла, употребляемую пищу и эмоциональное состояние, которые также способны изменить уровень тех или иных гормонов.
Часто женщина не может забеременеть из-за проблем с мужской половой системой. Бесплодие у мужчин – к сожалению, тоже не редкость.
Поэтому они также должны обследовать уровень гормонов.
На какие гормоны сдать анализы при бесплодии, решают специалисты. Однако выявлен перечень биологических активных веществ, позволяющих выявить источник неспособности зачать ребенка.
У женщин контролирует завершающую фазу формирования фолликулов, функционирование желтого тела, секрецию эстрогенов и овуляцию. Содержание ЛГ меняется в разные фазы цикла менструации. Самая высокая концентрация приходится на овуляторную фазу. Поэтому исследование на ЛГ представительницы слабого пола должны проходить строго в определенные периоды менструации: на 3–8 или 19–21 день.
В мужском организме ЛГ контролирует производство глобулина, увеличивает пропускаемость семенных канальцев для тестостерона, отвечающего за зрелость сперматозоидов. Представители мужского пола могут пройти исследование уровня ЛГ в любое время.
Контролирует дозревание фолликулов, усиливает секрецию эстрогенов, обновляет маточный эндометрий. Женщинам рекомендуется проводить исследование на ФСГ на 19-20 день цикла.
ФСГ у представителей сильного пола активизирует сперматогенез, ускоряет рост семявыводящих канальцев, повышая тестостерон, обеспечивающий созревание сперматозоидов и повышающий фертильность.
Для специалистов важно соотношение ЛГ и ФСГ. Нормой у девочек до наступления критических дней является 1, через год регулярных менструаций — 1-1,5, через два года постоянного ежемесячного менструального кровотечения и до климактерического периода – 1,5–2.
Как и выше обозначенные гормоны, участвует в овуляции, влияя на созревание фолликулов. Способен подавлять функционирование ФСГ. Уровень пролактина меняется в течение 24 часов: во сне повышается, резко снижается при пробуждении, слегка увеличиваясь к обеду.
Избыток пролактина — одна из распространенных причин бесплодия.
Для точного определения уровня гормона необходимо сдать кровь на анализ в 1-2 фазу цикла, т.е. на 3-5 день критических дней. Для мужчин нет принципиальных различий во времени обследования. Основные требования для исследования: за день исключить тяжелые нагрузки и сексуальную близость, ситуации стресса, употребление алкоголя, не принимать лекарства.
Один из самых активных женских половых гормонов, главной функцией которого является подготовка организма к оплодотворению. Воздействует на выработку ЛГ, ФСГ. Отличается пульсирующим ритмом секреции: уровень зависит от времени дня и фазы женского цикла.
Правильная работа эстрадиола зависит от гармоничного соотношения с тестостероном.
Большинство врачей склоняются к мнению, что для определения концентрации эстрадиола неважно, в какие дни сдавать гормоны при бесплодии. Однако некоторые рекомендуют проводить исследование на 4-6 или 20-21 день менструального цикла. И то, и другое верно. Поэтому ваша задача: прислушаться к совету лечащего врача и обследоваться в обозначенное им время.
Оказывает огромное влияние на репродуктивную функцию. При норме прогестерона у женщин происходит овуляция, вследствие которой возможно наступление беременности. При его недостатке зачатие просто невозможно.
Кровь на прогестерон берется из локтевой вены на 22-23 день цикла.
У мужчин прогестерон, секретируясь в яичках, является главным ускорителем выработки тестостерона и кортизола. Повышение уровня гормона может становится одним из основных факторов мужского бесплодия. Для мужчин нет принципиальной разницы, когда проходить обследование на прогестерон.
Содержание этого мужского полового гормона одинаково важно для обоих партнеров. Отвечает за синтез белков, участвует в формировании вторичных половых признаков, контролирует процесс полового созревания и улучшает настроение.
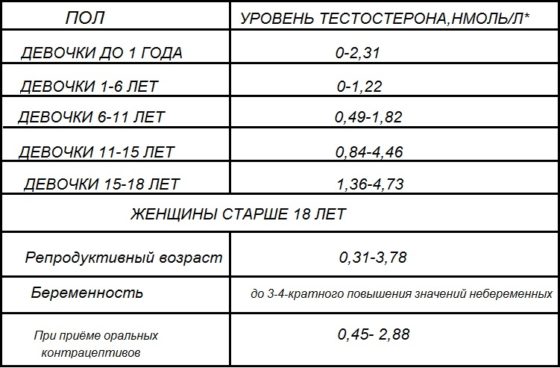
Недостаток тестостерона у мужчин считается признаком плохой фертильности и некачественной спермы. Избыток гормона у женщин говорит о проблемах с овуляцией.
Сдать кровь пациент может в удобное для него время.
Мужской гормон, формирующий половые клетки у женщин и мужчин. Основная часть произволится в коре надпочечников, малая доля (5%) ДЭА-сульфата продуцируется в яичках и яичниках.
Он не зависит от внешних и внутренних процессов, поэтому обследование можно проводить в течение дня.
Это гормоны, напрямую влияющие на бесплодие, так как их недостаточный уровень не обеспечивает формирование активных сперматозоидов и женских половых клеток. При выяснении причин бесплодия, надо проконтролировать уровень следующих биологически активных веществ:
- Тироксин (Т4) контролирует насыщение кислородом организма. Наблюдается относительное постоянство уровня данного гормона. Изменение концентрации ведет к неправильному функционированию щитовидной железы.
- Трийодтиронин (Т3) — предшественник тироксина, продуцируемый в клетках железы. Регулирует энергетический обмен. Недостаток/избыток Т3 приводит к развитию патологических процессов, следствием которых является невозможность зачатия.
- Тиреотропин (ТТГ) стимулирует выработку Т3 и Т4. Отвечает за метаболические процессы.
Дисфункция щитовидной железы влияет на работу жизненно важных органов, в том числе на продуцирование половых клеток.
Соматотропин, или гормон роста при бесплодии контролируется, если длительное время женщина не беременеет, даже после применения препаратов стимуляции яйцеклетки, а также при самопроизвольном абортировании. Поддерживает нужное количество эстрогена, благодаря чему созревает яйцеклетка и увеличивается частота овуляции.
На какие гормоны сдавать при бесплодии анализы, принимает решение ваш лечащий врач. После полного обследования гормонального фона, специалисты смогут получить полную картину состояния здоровья пациента. Не расстраивайтесь, если будет выявлен недостаток/избыток какого-либо гормона. Врач назначит лекарства, содержащие необходимые гормоны, нормализующие репродуктивную функцию.
Анализы на гормоны, влияющие на ваше бесплодие, требуют основательной подготовки и соблюдения определенных правил:
- Сдавать строго на голодный желудок, нежелательно употреблять даже питьевую воду. Желательно с утра, не позднее 11 часов.
- За сутки (лучше более) исключить употребление спиртосодержащих напитков, отказаться от половых контактов и курения, ограничить физические и эмоциональные нагрузки.
- Прекратить прием каких-либо медикаментозных препаратов. В случае гормональной терапии проконсультируйтесь с врачом.
- Следите за психическим состоянием. Проходить обследование необходимо в состоянии покоя.
- Строго следуйте врачебным рекомендациям. Помните, что некоторые обследования требуют определенных дней менструации.
- Анализы на гормоны при мужском бесплодии проводятся в любое время, удобное для пациента.
При соблюдении рекомендаций врача, правильно подобранном лечении, сбалансированном питании и ведении здорового образа жизни проблема бесплодия будет решена положительно.
источник
Изменения гормонального фона в организме женщины во время беременности благоприятствуют имплантации зародыша и вынашиванию плода. Некоторые гормоны способны подавлять иммунитет. Это нужно, чтобы организм не запустил реакцию отторжения в отношении ребенка, чей генетический материал на 50% отличается от материнского.
Также они способствуют росту хориона и плаценты, усилению маточного кровообращения, подготовке молочных желез к лактации. Все репродуктивные процессы регулируются гормонами, начиная от зачатия, и заканчивая родами. Поэтому при изменении уровня этих биологически-активных веществ возникают проблемы с фертильностью.
Частой причиной бесплодия у пар бывает гормональный дисбаланс. Он может возникать как у женщины, так и у мужчины. У женщин гормоны при бесплодии могут нарушать фертильность по разнообразным причинам. Дисгормональные процессы приводят к:
- нарушению созревания ооцита в фолликулах;
- ановуляции – нарушению процесса выхода яйцеклетки из граафова пузырька и попадания ее в маточную трубу;
- изменениям свойств эндометрия – гипер-, гипо- и аплазии, развитию эндометриоза.
Дисбаланс фракции соматических гормонов, оказывающих влияние на репродуктивную функцию, может вызывать:
- Повышение уровня тестостерона и андрогенов, что оказывает влияние на овуляторную функцию яичников при повышенном уровне кортизола (или его предшественника – АКТГ).
- Низкий уровень кортизола может привести к самопроизвольному аборту в результате иммунной реакции на плод, сходной с реакцией отторжения трансплантата (активация Т-клеточного иммунитета.
- Изменения тиреоидных гормонов (Т3, Т4) приводит к нарушениям менструального цикла, а при наступлении беременности может спровоцировать пороки развития у плода.
В свою очередь, изменения эндокринного фона могут наблюдаться и у мужчин:
- Низкий уровень тестостерона может приводить к нарушению полового влечения, снижению количества сперматозоидов, их степени зрелости, когнитивным расстройствам, апатии, депрессивным состояниям.
- Гипертестостеронэмия может свидетельствовать о новообразовании яичек или надпочечников. Бесплодие в данном случае рассматривается как побочный эффект опухолевого роста, при котором ткань, продуцирующая сперматозоиды, замещается опухолевой.
- ЛГ и ФСГ. При высоком титре их снижается секреция тестостерона.
- Пролактин. По статистике гиперпролактинэмия наблюдается у 30% бесплодных мужчин. Она вызывает эректильную дисфункцию, болезненность при эякуляции, гинекомастию, уменьшается количество и степень зрелости спермиев.
- Т3 и Т4. Гипофункцию щитовидной железы рассматривают как причину эректильной дисфункции. А тиреотоксикоз (в том числе при аутоиммунном поражении железы) – как причину первичной инфертильности мужчин.
Определение уровня гормонов проводят по определенным показаниям, когда данные анамнеза могут указывать на наличие нарушений фертильности одного или обоих партнеров, сложностей при вынашивании ребенка, отсутствие беременности в течение года попыток зачатия.
В группы риска входят пары, у которых:
- возраст от 35 лет;
- нарушения менструального цикла (нерегулярность, слишком большая или маленькая его продолжительность);
- есть косвенные признаки гиперандрогенемии у женщины: увеличение массы тела, склонность к угревым высыпаниям, гирсутизм;
- наличие в анамнезе беременностей, завершившихся неблагополучно: замиранием плода, выкидышем, самопроизвольным абортом.
Рассмотрим отдельные гормоны, влияющие на фертильность мужчин и женщин. Поговорим о том, почему их уровень может быт повышенным или пониженным, и к чему это в итоге приводит.
Продуцируется под воздействием рилизинг-факторов гипоталамуса в аденогипофизе. Под действием ЛГ происходит овуляция. Дозревание ооцита и выход его из граафова пузырька характеризуется резким скачком уровня ЛГ. Он отвечает за достаточную секрецию женских стероидных гормонов: эстрогенов и их производного – прогестерона.
В мужском организме ЛГ увеличивает проницаемость тестостерона в области семенных канатиков, оказывает влияние на созревание спермиев.
Во время анализа оценивают соотношение ЛГ к ФСГ. Нормы ЛГ:
- Через год после менархе – 1-1,5 мЕд/л;
- Спустя два года с момента менархе до менопаузы – 1,5-2 мЕд/л.
Для мужчин сдать кровь на ЛГ можно в любой день. Женщинам следует сдавать кровь с 3 по 8 или с 19 по 21 день менструального цикла. Забор крови следует обязательно проводить натощак.
У женщин отвечает за рост эндометрия в полости матки (по 1 мм каждый день до наступления овуляции) и рост ооцита в фолликулах, а также наступление овуляции. У мужчин ФСГ способствует повышению уровня тестостерона, созреванию гамет.
- в первой (фолликулярной) фазе цикла: 2,8-11,3 мЕД/л;
- в период овуляции: 5,8-21 мЕД/л;
- в третьей (лютеиновой) фазе: 1,2-9 мЕД/л.
Норма ФСГ у мужчин – 1,37-13,58 мЕД/л.
Продуцируется передней долей гипофиза (аденогипофизом). Пролактин отвечает за процесс овуляции в организме женщины. Повышение его уровня может спровоцировать снижение секреции ФСГ. Нормальные значения у женщин:
- в ФСГ-фазе: 4,5-33 нг/мл;
- в фазу овуляции: 49-63 нг/мл;
- в ЛГ-фазе: 4,9-40 НГ/мл.
Нормы пролактина у мужчин находятся в пределах от 17 до 27 нг/мл.
Вырабатывается под влиянием ФСГ, ЛГ, пролактина в яичниках. Эстрадиол стимулирует утолщение эндометрия и подготовку его к имплантации, увеличение количества сосудов в толще эндометрия. Нормы для женщин:
- в фолликулярной (первой) фазе цикла: 18,9-246,7 пг/мл;
- в период овуляции: 22,4-256 пг/мл;
- в лютеиновой (третьей) фазе: 35,5-580,7 пг/мл.
Нормы эстрадиола у мужчин: 11,6-41,2 пг/мл.
Основной гормон беременности, продуцируемый в яичниках и надпочечниках. Он синергичен по механизму действия с эстрогенами, поскольку также усиливает рост эндометрия. При наступлении беременности в период имплантации прогестерон обеспечивает разрастание децидуальной ткани в зоне прикрепления зародыша за счет сенсибилизации эндометрия.
Он провоцирует повышение уровня кортизола для подавления иммунных реакций организма матери на эмбрион. В норме его количество у женщин составляет:
- в фолликуляной фазе: 0,3-1,0 нмоль/л;
- в лютеиновой фазе: 3,8-50,6 нмоль/л.
Забор крови для анализа у женщин следует проводить с 20 по 23 день овариального цикла.
В норме уровень прогестерона у мужчин – 0,35-0,64 нмоль/л.
Оказывает влияние на процессы созревания гамет в мужском и женском организме. У мужчин влияет на половое влечение и потенцию. Норма:
- для женщин – 0,45-3,75 нмоль/л;
- для мужчин – 5,76-28,14 нмоль/л.
Женщинам следует сдавать кровь на 6-7 день менструального цикла. Перед сдачей анализов следует исключить алкоголь, физические нагрузки и табакокурение минимум на 12 часов, поскольку данный гормон чувствителен к внешним воздействиям.
Продуцируется в кортикальном веществе надпочечников. Нехватка данного гормона у женщин приводит к нарушению функции яичников. В норме:
- У женщин – 80-560 мкг/дл;
- для мужчин – 35-430 мкг/дл.
Это йодсодержащие гормоны щитовидной железы. Они принимают активное участие в процессах метаболизма. Достаточный уровень тиреоидных гормонов препятствует развитию гипоксии плода, а также снижает риск развития анемии у матери во время беременности. Нормальный уровень ТТГ у женщин – 71-142 нмоль/л, для мужчин – 59-135 нмоль/л.
Основной гормон стресса. Кортизол вырабатывается в кортикальном веществе надпочечников. Его биологические эффекты направлены на активацию организма в стрессовых ситуациях, а также регуляцию углеводного обмена в печени (запасание гликогена). Наибольшая концентрация кортизола в организме наблюдается в 7 часов утра, поскольку данное вещество регулирует биоритмы и помогает организму «проснуться».
Кортизол является мощным противовоспалительным агентом. Во время беременности его уровень повышается в несколько раз, что и дает иммуносупрессивный эффект.
Нормы кортизола для женщин и мужчин совпадают – от 138 до 635 нмоль/л. Перед сдачей крови на кортизол необходимо исключить физические нагрузки, а также вредные привычки.
Метаболиты мужских половых гормонов. По ним доктор может определить состояние надпочечников.
- норма для женщин – 22-60 мкмоль/л;
- норма для мужчин – 23-80 мкмоль/л.
В данном случае производится забор мочи. Для этого необходимо собирать ее на протяжении суток. Также существует ограничение по рациону питания: за 3 дня до проведения исследования следует исключить яркие, красящие продукты, а за день – физические нагрузки, курение, алкоголь.
Сегодня гормональные причины бесплодия успешно излечиваются. При дефиците гормонов назначается заместительная терапия. При их избытке используются препараты, подавляющие выработку гормонов в железах внутренней секреции. В большинстве случаев беременности удается достичь при помощи консервативной терапии в течение нескольких месяцев.
источник