Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Что такое эндометриоз?
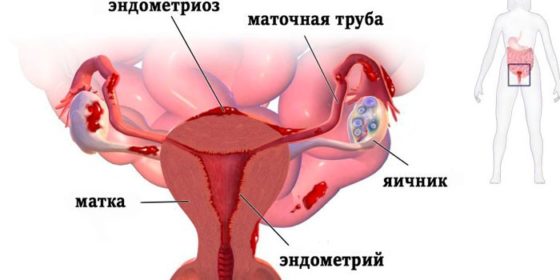
Стенка матки состоит из нескольких слоев: снаружи она покрыта брюшиной – тонкой слизистой оболочкой, далее следует мышечный – самый толстый слой матки, внутренняя полость матки выстилается слизистым, его еще называют функциональным слоем – эндометрием. В норме эндометрий расположен лишь в пределах внутреннего слоя матки. В случае, же его расположения вне функционального слоя матки развивается такое заболевание как эндометриоз. Из предыдущей статьи «Физиология женской репродуктивной системы» мы знаем, что эндометрий очень чувствителен к гормональному статусу женщины. Потому обострения и ремиссии эндометриоза зависят от циклических гормональных изменений в организме женщины. Ведь эктопиравонный эндометрий, как и нормально расположенный, увеличивается в объеме в ответ на эстрогенную и прогестероновую стимуляцию и отторгается при снижении уровня эстрогена и прогестерона.
В настоящее время определенной причины развития этого сложного заболевания нет. Но известно, что такие явления как: аутоиммунные нарушения, ревматизм, частые хирургические вмешательства на органах малого таза, аборты – являются факторами, повышающими вероятность развития эндометриоза.
Механизм развития бесплодия при эндометриозе, как полагают, связан с нарушением нормального процесса овуляции (синдром неовулироваввшего фолликула), что, в свою очередь, исключает вероятность наступления беременности. Нет яйцеклетки – нет беременности.
Выделены наиболее часто встречаемые признаки, характеризующие наружный генитальный эндометриоз у женщин с бесплодием:
• возникновение болевого синдрома в период месячных
• усиление болей с течением времени
• первичное бесплодие (отсутствие в прошлом беременности)
• отсутствие эффекта от противовоспалительного лечения.
Сочетание двух и трёх признаков заболевания максимально повышает вероятность прогноза.
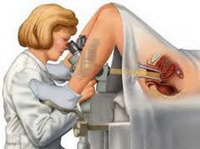
Гистероскопия (осмотр полости матки с помощью специального оптического прибора) информативна в диагностике аденомиоза.
Характерные признаки аденомиоза:
• неровность контуров эндометрия.
• бугристая поверхность в виде «хребтов», крипт, ячеистой структуры, не выравнивающейся после удаления функционального слоя эндометрия.
• «точки» или щели, напоминающие соты, из которых поступает кровь.
Гистеросальпингография (ГСГ) – рентгеноконтрастный метод исследования половых путей женщины. Показана для диагностики аденомиоза. На гистерограмме можно определить законтурные тени различной длины, ширины и формы.
Всё вышесказанное крайне важно для планирования подхода к лечению и оценки необходимости хирургического вмешательства, а так же его объёма. Данный метод доказал свою высокую эффективность для динамического наблюдения за состоянием пациентки при проведении консервативной терапии.
Данный метод позволяет со 100% достоверностью выявить эндометриоз внутренних половых органов. Так же данный метод позволяет произвести пункцию пораженных участков (для последующего микроскопического изучения), а так же проведение малоинвазивной хирургии, направленной на удаление очагов эндометриоза.
При стойком болевом синдроме, симптомах поражения других органов малого таза и брюшной полости, при отсутствии эффекта от проводимого лечения показана консультация специалистов: уролога, гастроэнтеролога, психиатра.
• Удаление очагов эндометриоза.
• Избавление от болевых ощущений.
• Восстановление репродуктивной функции, профилактика рецидивов.
При распространённых формах эндометриоза и высоком риске рецидивирования современная методика лечения больных состоит в комбинации хирургического метода и гормональной терапии. Хирургическое лечение проводят в условиях стационара, медикаментозную терапию можно применять в женской консультации.
Медикаментозные методы лечения
Выбор лекарственных средств и методика их применения зависят от возраста больной, локализации и степени распространения эндометриоза, переносимости лекарственных средств, наличия сопутствующей гинекологической патологии и прочих хронических заболеваний.
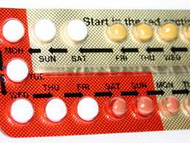
• Оральные контрацептивны применяют как самостоятельный метод лечения (особенно у девушек и молодых женщин) и как дополнительный метод в комплексной терапии для предоперационной подготовки и постоперационного противорецидивного лечения. Применяют низкодозированные препараты последнего поколения (Марвелон, Силест, Фемоден, Регулон, Ярина, Жани). Имеются данные о большой клинической эффективности препарата Жанин содержащего диеногест.
Применяют гормональные препараты по индивидуальной схеме на протяжении от 6 до 12 месяцев.
• Аналоги Гн-РГ — препараты выбора при лечении эндометриоза (Бусерелин, Трипторелин). Длительность лечения ими составляет 3-6 месяцев.
При появлении выраженных побочных явлений, связанных с развитием снижающего уровень эстрогенов эффекта: «приливы» жара, повышенная потливость, сердцебиение, нервозность, урогенитальные расстройства и др. показана заместительная гормональная терапия.
Показания к хирургическому лечению
• Выраженный болевой синдром, не купирующийся обезболивающими средствами.
• Разрыв эндометриоидной кисты.
• Плановое хирургическое лечение.
• Бесплодие вызванное эндометриозом.
В чем заключается хирургическое вмешательство при эндометриозе?
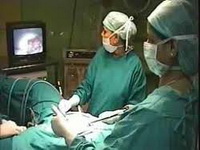
В случае поверхностных очагов при эндометриозе шейки матки возможно их удаление с применением лазера.
Существует так же радиоволновой способ хирургического лечения эндометриоза – он используется при глубоком расположении очагов эктопии.
У пациенток с распространёнными формами эндометриоза перед хирургическим вмешательством рекомендовано проводить курс медикаментозного (гормонального) лечения в течение 3 месяцев с целью уменьшения кровоснабжения и размера эктопий.
Эффект хирургического лечения зависит не только от объёма выполняемой операции и выбранного доступа (лапароскопия, лапаротомия, влагалищный доступ), но и от медикаментозной терапии и реабилитационных мероприятий в послеоперационном периоде, особенно при необходимости восстановления репродуктивной способности.

• Физиотерапия, направленная на улучшение кровотока и метаболизма клеток, усиление фагоцитоза и ферментативной активности иммунных клеток, стимуляция восстановления поврежденных тканей.
• Поддержка нормобиоценоза влагалища (нормального бактериального состава влагалища).
• Иммуномодуляция – повышение защитных свойств организма.
• Восстановление двухфазного менструального цикла после окончания медикаментозного лечения.
Успех оперативного вмешательства с целью восстановления репродуктивной функции зависит от распространённости эндометриоза: эффективность лечения при первой стадии заболевания составляет 60%, при распространенном эндометриозе — 30%. Рецидивы заболевания после в течение 5 лет после хирургического лечения выявляют у 19% больных.
При проведении гормональной терапии 70-90% женщин отмечают исчезновение болевого синдрома и уменьшение интенсивности менструальноподобных кровотечений, частота рецидивов эндометриоза через год после курса терапии составляет 15-60%, частота наступления беременности колеблется от 20 до 70% в зависимости от группы препаратов.
Автор: Ткач И.С. врач, хирург офтальмолог
источник
Сегодня эндометриоз причисляется к наиболее распространенным заболеваниям женской половой сферы, вызывающих бесплодие. Он диагностируется примерно у 7% женщин, способных зачать и выносить ребенка. Часто среди бесплодных пациенток это заболевание может диагностироваться у каждой второй – четвертой. Эндометриоз и бесплодие, таким образом, тесно связаны между собой.
Эндометриоз матки – это гинекологическая патология, проявляющаяся в виде патологии клеток эндометрия, прорастание этой ткани в другие органы, нарушение функции матки, и в ряде случаев вызывающая бесплодие. Патологический процесс может охватывать ткань легкого, кишечник, мочевой пузырь. Измененные участки подвергаются всем трансформациям, происходящим в организме на протяжении менструального цикла. Болезнь характерна для женщин репродуктивного возраста. Наиболее часто встречается генитальная форма заболевания, что может приводить к бесплодию.
К наиболее распространенным причинам развития болезни относят такие факторы.
- Нарушения гормонального уровня. По мнению врачей, причина возникновения этого явления кроется в увеличении выработки эстрогенов. Вследствие гормонального дисбаланса у женщины нарушаются структуры слоя эндометрия.
- Ретроградная менструация. При этом состоянии менструальная ткань с яйцеклеткой вместо того, чтобы выйти через влагалище наружу, распространяется в маточную трубу. Затем она проникает в тазовую полость и начинает прорастать на внутренних органах. Маточная труба при этом воспаляется, ее ткань утолщается. Изолированное ее поражение встречается очень редко.
- Воспалительные заболевания матки.
- Пороки развития в яичниках, маточных трубах.
- Наличие воспалительных очагов на брюшине в результате распространения эндометриоидной ткани по сосудам.
- Неблагоприятная генетическая расположенность. При ее наличии в следующем поколении может отмечаться крайне неблагоприятное течение заболевания.
- Метаплазия, то есть стойкое превращение дифференцированных клеток одного типа такими же клетками другого типа.
- Нарушение работы иммунной системы.
- Неблагоприятная экологическая обстановка. Влияние загрязненного воздуха, воды, пищи при условии наличия в организме эндометриозных кист позволяет болезни прогрессировать далее, что в ряде случаев может являться причиной развития патологического разрастания слизистой матки.
Значительно повышают вероятность возникновения болезни такие факторы:
- воспалительные явления в области малого таза;
- опухолевые образования в матке;
- хирургические вмешательства, аборты, оперативные способы лечения эрозий шейки матки;
- роды с осложнениями;
- анемия;
- курение;
- злоупотребление алкоголем.
Эндометриоз может иметь разнообразную симптоматику: от практически бессимптомного протекания до развития характерных симптомов «острого живота». Наиболее распространенные симптомы болезни такие:
- болезненность внизу живота, области малого таза, пояснице разной интенсивности;
- усиление болей во время менструации;
- нарушение менструального цикла (у женщины появляются мажущие кровянистые выделения за несколько дней до и после месячных);
- увеличение продолжительности месячных;
- появление кровянистых выделений в межменструальный период;
- развитие бесплодия.
Если у женщины появились описанные симптомы, лечение эндометриоза и бесплодия должно осуществляться только после комплекса обследований. Диагностика бесплодия при эндометриозе является важнейшей мерой для определения репродуктивного здоровья женщины и оценки ее шансов стать матерью.
При диагностике проводятся такие обследования.
- Анализ на маркер СА-125. При рассматриваемом заболевании его уровень повышается.
- Влагалищное обследование. При этом виде диагностики обнаруживаются изменения эндометрия, бугристая поверхность увеличенной матки.
- УЗИ органов, находящихся в области малого таза. С его помощью можно увидеть эндометриоидные кисты яичников, наличие измененной ткани во внематочной области и предположить наличие разных форм аденомиоза.
- Кольпоскопия определяет локализацию, степень поражения матки. Врач обнаруживает кисты, участки эндометриозной ткани, которые визуализируются как объекты с измененным цветом, в зависимости от фазы цикла или как кровоточащие линейные зоны. После менструации из этих очагов может выделяться кровь.
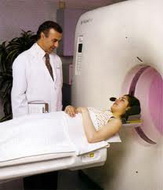
- Магнито-резонансная томография позволяет обнаружить кисты яичника, поражения близлежащих органов.
- Лапароскопия позволяет детально осмотреть брюшину, яичники, маточные трубы. На сегодня она является лучшим способом диагностики эндометриоза.
В значительном количестве случаев рассматриваемое заболевание способствует развитию бесплодия, так как патологически разросшийся внутренний слой матки может препятствовать нормальному выходу яйцеклетки. Это заболевание способствует выработке в больших количествах половых гормонов. В ряде случаев они способствуют появлению спаек.
Несмотря на нарушение нормального функционирования женской половой системы, забеременеть при эндометриозе возможно.
Причины бесплодия при эндометриозе состоят в том, что патологически увеличенная ткань яичников отрицательно влияет на работу яичников. Иногда она делает невозможным прикрепление плодного яйца к слизистой.
При тяжелом течении эндометриоза возникает спаечный процесс в органах малого таза. Из-за этого развивается непроходимость маточных труб, или трубное бесплодие. Из-за формирования эндометриозных кист яичники могут плотно прикрепляться к матке, что нарушает процесс образования яйцеклеток. Любые нарушения анатомии органов, расположенных в малом тазу, вызывают бесплодие.
Своевременное лечение эндометриоза повышает шансы на наступление беременности. Сегодняшние терапевтические методы эффективно устраняют воспалительные очаги и убирают спайки. Вероятность излечения бесплодия составляет более 50%.
Если эндометриоз поражает стенку матки, то по мере ее увеличения может случиться разрыв органа. Чтобы обнаружить опасность как можно раньше, женщине на протяжении всей беременности измеряют толщину стенки матки с помощью ультразвука. Во избежание потери ребенка на поздних сроках пациентке могут сделать кесарево сечение.
Выделение крови указывает на развитие патологического процесса во время беременности и служит показанием для проведения соответствующей терапии.
Если оплодотворение прошло успешно, это не означает, что можно расслабляться. У женщины существует высокая вероятность самопроизвольного прекращения беременности.
Иногда в организме женщины может случаться гормональный сбой. Из-за нарушения баланса гормонов в нем вырабатывается чрезмерное количество эстрогенов. При эндометриозе у женщин случается критическое уменьшение выработки прогестерона. При этом матка начинает сокращаться, что и приводит к выкидышу. Наибольшая угроза выкидыша бывает в первом триместре. По мере роста плаценты вероятность самопроизвольного аборта значительно снижается.
Целями лечения бесплодия являются удаление эндометриозных очагов, устранение болезненных ощущений, восстановление фертильности и недопущение рецидивов. Методы лечения заболевания выбираются в зависимости от стадии болезни, состоянии здоровья женщины.
Для угнетения гипоталамо-гипофизарных расстройств, если бесплодие связано с этим, назначают препараты половых гормонов. Это лечение является временным, и оно не может избавить пациентку от очагов заболевания. При наличии болевых ощущений выбор лекарственных средств зависит от возраста пациентки, выраженности нарушений менструального ритма, степени распространения патологических очагов, сопутствующих гинекологических и других хронических патологий.
Прием гормональных контрацептивов уместен как дополнительный метод комплексной терапии и для профилактики рецидивов. Наилучшие результаты можно получить после курса приема:
- Марвелона;
- Силеста;
- Регулона;
- Фемодена;
- Ярины и других средств.
Лекарствами выбора при медикаментозном лечении эндометриоза являются препараты Бусерелин, Трипторелин. Продолжительность приема составляет от 3 до 6 мес.
Показаниями для хирургического вмешательства являются:
- выраженные боли;
- разрыв кисты;
- назначение плановой операции по удалению маточных труб;
- бесплодие, спровоцированное эндометриозом.
При оперативном лечении бесплодия может осуществляться лапароскопия, лапаротомия, влагалищный доступ. Выбор метода лечения зависит от степени распространения и локализации патологических очагов. Иногда при наличии поверхностного поражения шейки матки возможно их удаление с помощью лазерного луча. При патологической менструации гистероскопия – осмотр полости матки делается обязательно, чтобы исключить развитие злокачественного процесса.
При глубоком расположении патологических очагов возможно удаление эндометриоза с помощью радиоволнового способа. Если диагностированы обширные формы заболевания, то перед операцией проводится медикаментозное лечение.
Различные методы терапии бесплодия при эндометриозе необходимы, потому что только в этом случае женщина сможет родить здорового ребенка. В качестве медикаментозного лечения прописываются оральные контрацептивы, содержащие необходимые для лечения гормоны.
При неэффективности гормональной терапии проводится хирургическая операция или решается вопрос о применении вспомогательных репродуктивных технологий.
При значительном снижении жизнеспособности яйцеклеток применяется экстракорпоральное оплодотворение. Женщинам, достигшим или перешагнувшим 40-летний рубеж, рекомендуется проведение интрацитоплазматической инъекции сперматозоида. При нормальной проходимости маточных труб применяется внутриматочная инсеминация.
Хотя эндометриоз в большинстве случаев осложняется бесплодием, женщине не стоит отчаиваться. Своевременное и эффективное лечение заболевания способствует излечению и рождению здорового малыша. Методы ЭКО значительно повышают шансы женщины стать матерью.
источник
В настоящее время эндометриоз признают одним из наиболее распространённых гинекологических заболеваний, связанным с бесплодием. Среди фертильных женщин эндометриоз диагностируют примерно у 6–7%, тогда как среди пациенток, страдающих бесплодием, его частота может достигать 20–48%.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ БЕСПЛОДИЯ ПРИ ЭНДОМЕТРИОЗЕ
К вероятным причинам инфертильности при эндометриозе можно отнести следующие:
- трубное бесплодие: органическое — при нарушении анатомии маточных труб, вызванном эндометриозным процессом; функциональное — изза воздействий на маточные трубы медиаторов воспаления и цитокинов, образующихся в очагах эндометриоидных гетеротопий, а также на фоне гормонального дисбаланса (постоянной относительной гиперэстрогении в сочетании с прогестероновой недостаточностью во 2й фазе цикла), сопровождающего эндометриоз;
- перитонеальное бесплодие — на фоне эндометриоза возникает при спаечном процессе в малом тазу под влиянием тех же причин (локальное воспаление в области эндометриоидных гетеротопий), что и органическое трубное бесплодие;
- эндокринное бесплодие (ановуляция, НЛФ, синдром лютеинизации неовулировавшего фолликула на фоне неадекватное функционирования оси «гипоталамус–гипофиз–яичники») — обусловливается сопровождающим эндометриоз дисбалансом женских половых стероидов (абсолютным или относительным повышением эстрогенов) и потенцированием образования пролактина, нарушающих гонадотропиновую регуляцию функции яичников;
- иммунные реакции, вызывающие угнетение процесса имплантации бластоцисты в эндометрий или поражение сперматозоидов активированными макрофагами.
Кроме того, бесплодию при эндометриозе в определённой степени способствует и нарушение половой функции изза выраженной диспареунии, затрудняющей регулярную половую жизнь и/или обеспечение полноценного полового акта.
У пациенток с эндометриозом при наступлении у них беременности отмечают тенденцию к повышению частоты выкидышей на ранних сроках. Нельзя исключить, что это может быть связано с активацией сократительной функции миометрия, индуцируемой простагландинами F2α, поскольку данные простагландины усиленно образуются в очагах воспаления в зоне эндометриоидных гетеротопий. Кроме того, поскольку эндометриозу достаточно часто сопутствует НЛФ (см. ниже), это также увеличивает риск ранних репродуктивных потерь и частоту вторичного бесплодия.
Наиболее очевидная причина бесплодия при эндометриозе маточных труб — прорастание гетеротопий в их просвет. При этом наблюдают диффузное утолщение стенок труб и сужение их просвета до полной окклюзии, также возникает деструкция ампулярного и истмикоампулярного отделов, что создаёт непреодолимое препятствие для прохождения мужских гамет на уровне маточных труб. Следует, однако, отметить, что изолированное поражение эндометриозом маточных труб встречают крайне редко и поэтому основной причиной анатомической непроходимости маточных труб оказывается их облитерация на фоне спаечного процесса в малом тазу. Спайки и сращения при перитонеальном бесплодии могут и не сопровождаться окклюзией маточных труб, обусловливая инфертильность другими причинами.
Полагают, что при перитонеальном бесплодии периовариальные спайки могут затруднять разрыв стенок преовуляторного фолликула и/или препятствовать пассажу яйцеклетки из яичника в ампулярный отдел маточной трубы.
Развитие связанного с ТПБ спаечного процесса при эндометриозе провоцирует воспалительная реакция брюшины, вызванная периодическими менструальноподобными кровоизлияниями в эндометриоидные гетеротопии и накоплением в тканях серозногеморрагического экссудата, способствующего отложению больших масс фибрина. При этом фибринолиз оказывается ослабленным изза наблюдаемого в условиях гипоксии торможения образования активатора плазминогена и снижения продукции плазмина. Постоянная гипоксия изза нарушений микроциркуляции, вызванной микротромбообразованием на фоне избыточного отложения фибрина, поддерживает угнетённое состояние фибринолитической системы и тем самым способствует дальнейшему накоплению фибрина и прогрессированию спаечного процесса, обусловливающего ТПБ.
В ряде случаев трубная непроходимость при эндометриозе может носить чисто функциональный характер. Известно, что физиологическая активность (характер тонуса и направленность мышечных сокращений) маточных труб коррелирует с циклической секрецией половых стероидов. В норме тонус и возбудимость труб в фолликулиновой фазе цикла резко повышены, тогда как в лютеиновую фазу они снижаются и при этом регистрируют проперистальтическую волну сокращения, продвигающую яйцеклетку от ампулы трубы к матке. Согласно наблюдениям разных исследователей, у каждой второй пациентки с эндометриозом и анатомически проходимыми трубами регистрируют дискоординированную сократительную деятельность труб. Причиной этого может быть нарушение баланса половых стероидов, заключающееся в типичной для эндометриоза абсолютной или относительной базальной гиперэстрогении, а также пиковых выбросах эстрадиола в лютеиновой фазе и дисбаланс в образовании простагландинов, оказывающих на маточные трубы как спастическое (F2α), так и расслабляющее воздействие (Е).
При эндометриозе относительно высокая базальная концентрация эстрадиола может быть связана с тем, что эндометриоидные имплантаты обладают (в отличие от нормального эндометрия) возросшей ароматазной активностью, недостаточно контролируемой ФСГзависимыми механизмами. Ароматаза — фермент, способствующий образованию эстрогенов из андрогенов — в основном эстрона из андростендиона и, в меньшей степени, эстрадиола из тестостерона. В норме активность ароматазы контролируют несколько механизмов, из которых в приложении к яичникам важнейшим служит регуляция, осуществляемая ФСГ. Поэтому у здоровых женщин репродуктивного возраста на фоне относительно низкого уровня ФСГ в ранней фоллиновой фазе цикла отмечают и относительно низкую концентрацию эстрадиола, обусловленную снижением ароматазной активности в яичниках.
У больных эндометриозом в ранней фолликулиновой фазе, несмотря на такие же, как у здоровых лиц, значения ФСГ, базальный уровень эстрадиола оказывается более высоким изза повышенной активности ароматазы в эндометриоидных имплантатах. Высокий уровень ароматазной активности в очагах эндометриоза может поддерживаться стимулирующим влиянием на этот фермент простагландинов Е, усиленно образующихся под влиянием некоторых цитокинов (ИЛ1β, фактор некроза опухолейα), интенсивно синтезирующихся в зоне воспаления в очагах эндометриоза. В свою очередь, локальное возрастание эстрадиола и эстрона, обусловливаемое повышенной ароматазной активностью, также способствует усиленному образованию простагландинов Е. Это обеспечивает самоподдержание процесса усиленной продукции эстрогенов в очагах эндометриоза и фактически делает его независимым от циклических колебаний ФСГ, служащих в норме основным активатором ароматазной активности в яичниках. И чем более обширна площадь и выраженней глубина эндометриозных поражений, тем в большей степени проявляют себя описываемые процессы.
Произошедшее в последние годы выяснение патологической значимости отклонений (повышения) активности ароматазы и вызываемой этим ферментом абсолютной и/или относительной гиперэстрогении у больных с эндометриозом обусловило обоснование использования ингибиторов ароматазы (анастрозол, летрозол) в качестве антиэстрогенных средств для терапии как самого эндометриоза, так и для восстановления естественной фертильности при этом заболевании. В России такие препараты ещё не получили распространения в клинической практике для лечения именно эндометриоза, хотя они уже достаточно долго используются как антиэстрогенные средства при терапии эстрогензависимых опухолей (анастрозол, летрозол).
Дисбаланс половых гормонов, вызывающих функциональное трубное бесплодие, может быть следствием нарушения уровня и секреции гонадотропинов. При эндометриозе разных локализаций можно наблюдать недостаточные пиковые подъёмы ЛГ, а также беспорядочные выбросы ЛГ и ФСГ в лютеиновую фазу, сопровождаемые нарушением нормальной динамики образования гормонов яичников с преобладанием продукции эстрогенов.
Помимо гиперэстрогении и дисбаланса гонадотропинов другой предпосылкой для дискоординированной деятельности маточных труб при эндометриозе служит нарушение продукции и соотношения между простагландинами Е и F2α, которое характеризуется относительным возрастанием спастических эффектов простагландинов F2α. Причиной этого становится сам воспалительный процесс, в условиях которого наблюдают усиление метаболизма арахидоновой кислоты и активацию образования простагландинов всех классов в постоянно меняющихся соотношениях, не соответствующих их нормативным значениях в физиологических условиях.
В некоторых случаях (по разным данным, от 3,5 до 37%) бесплодие при эндометриозе имеет явно ановуляторное происхождение или связано с НЛФ, что подтверждается при оценке овуляторной функции и/или измерении уровня прогестерона во 2й фазе цикла. Одной из вероятных причиной этого может становиться базальная гиперэстрогения, спровоцированная повышенной ароматазной активностью в эндометриоидных тканях. Относительно высокий уровень эстрогенов в 1й фазе цикла по принципу обратной связи обусловливает либо торможение продукции ФСГ (замедляется созревание фолликулов), либо способствует тенденции к преждевременному пику ЛГ (следствием этого становится лютеинизация неовулировавшего фолликула), либо сопровождается хаотичными колебаниями ФСГ и ЛГ (подобный дисбаланс гонадотропинов во 2й фазе цикла ведёт к НЛФ, характеризующейся задержкой трансформации эндометрия из пролиферативной фазы в секреторную на фоне относительной прогестероновой недостаточности).
Повышенный уровень эстрогенов при эндометриозе может провоцировать и гиперпролактинемию, наблюдаемую у отдельных больных. Связь гиперэстрогении с гиперпролактинемией находит подтверждение в экспериментальных наблюдениях, позволивших установить, что эстрогены способны усиливать секрецию пролактина, не только стимулируя пролактофоры в гипофизе, но и блокируя секрецию дофамина и его агонистов. В свою очередь, возникающая на фоне эндометриоза гиперпролактинемия может оказывать следующие эффекты.
- Под влиянием избытка пролактина тормозится влияние гонадотропинов на стероидогенез в яичниках за счёт конкурентного связывания пролактина с рецепторами к ФСГ и ЛГ. При эндометриозе в этом случае в большей степени будет ослабляться продукция прогестерона, так как уровень эстрогенов остаётся достаточно высоким за счёт их продолжающегося активного образования в эндометриоидных гетеротопиях под влиянием ароматазы. Данный механизм служит очевидной предпосылкой для НЛФ.
- Повышение уровня пролактина тормозит гонадотропинсекретирующую функцию гипофиза, блокируя спонтанный пик секреции ЛГ. Последствием таких изменений становится хроническая ановуляция.
- Избыток пролактина снижает чувствительность гипоталамуса к эстрогенам, что приводит к нарушению цирхорального ритма секреции гипоталамического ГнРГ, т.е. к гипоталамогипофизарной дисфункции, последствием которой может быть как хроническая ановуляция, так и НЛФ. В дополнение к описанным вероятным механизмам инфертильности при эндометриозе некоторые исследователи добавляют ещё и иммунную теорию. Согласно иммунологической концепции бесплодия при эндометриозе, на фоне этого заболевания можно отметить следующие иммунопатологические процессы.
- Продукты тканевой деградации, образующиеся при циклической трансформации эндометрия, не выводятся полностью из организма (в норме их выведение обеспечивает отторжение слизистой оболочки во время менструации), а фагоцитируются и резорбцируются тканевыми макрофагами, окружающими очаги эндометриоза. Это способствует индукции аутоиммунных реакций против тканей эндометрия, содержащих такие макрофаги. Последствием воздействия аутоантител может стать повреждение рецепторного аппарата эндометрия, обеспечивающего нидацию оплодотворённой яйцеклетки.
- В условиях воспаления локально образующиеся биологически активные вещества и цитокины активируют перитонеальные макрофаги, которые препятствуют реализации функции сперматозоидов за счёт их фагоцитоза и/или инактивации цитотоксическими медиаторами.
Современный подход к лечению бесплодия при наружном генитальном эндометриозе состоит в первоначальной попытке восстановления естественной фертильности с использованием средств (хирургических и/или гормональных), применяемых для лечения собственно самого эндометриоза и его осложнений (анемии, болевого синдрома). При этом также предусматривают устранение сопутствующей патологии, сопровождающей эндометриоз (например, овуляторных нарушений, перитонеальных спаек и др.). При сохраняющемся в течение 1–2 лет бесплодии на фоне такой терапии рекомендуют переходить к лечению с использованием ЭКО. Инфертильным пациенткам старше 38 лет процедуру ЭКО следует назначать сразу же, причём независимо от формы и тяжести эндометриозного процесса. Как безальтернативный метод преодоления бесплодия ЭКО исходно рекомендуют инфертильным пациенткам с аденомиозом, ретроцервикальным эндометриозом и перитонеальным эндометриозом IV степени (см. ниже).
При хирургическом лечении перитонеального эндометриоза выбор метода и доступа к гетеротопическим очагам зависит от локализации и распространённости патологического процесса. В основном для оперативных вмешательств используют лапароскопию, но при тяжёлых формах эндометриоза применяют и лапаротомический доступ.
При выявлении во время лапароскопической операции наружного генитального (перитонеального) эндометриоза I–II степени достаточно интраоперационной диатермогоагуляции очагов эндометриоза без последующей гормональной терапии. При наружном генитальном эндометриозе III степени после хирургической коррекции (лапароскопическим или лапаротомическим доступом) показано применение гормональной терапии на протяжении не более 3 мес и у пациенток не старше 38 лет. Гормональную терапию проводят агонистами ГнРГ или даназолом. Препараты агонистов ГнРГ используют в количестве не более 3 инъекций. Даназол назначают в дозе 40 мг/сут в непрерывном режиме не более 3 мес.
После выполненного хирургического лечения перитонеального эндометриоза возможно восстановление естественной фертильности в течение 1–2 лет. В этом периоде целесообразно проведение контролируемой индукции овуляции для повышения частоты овуляторных циклов. В случае отсутствия беременности в указанные сроки необходимо направить пациентку на программу ЭКО.
Диагностируемый при лапароскопии наружный генитальный эндометриоз IV степени служит показанием к безальтернативному использованию ЭКО, т.е. при такой выраженности эндометриозного процесса результаты хирургического лечения (его влияние на естественную фертильность) не прослеживают.
При наличии у пациентки с бесплодием эндометриоидных (шоколадных) кист яичников выполняют экономные операции, ставящие задачей удаление кистозных образований с минимальным повреждением здоровых тканей яичников. В настоящее время ведётся дискуссия о необходимости резекции яичников при небольших эндометриоидных кистах, поскольку такие операции малоэффективны для восстановления естественной фертильности и при этом неизбежно оказывают негативное влияние на фолликулярный резерв яичников. Последнее может стать существенной помехой для последующего успешного использования ЭКО, назначаемого пациенткам с эндометриозом после безуспешной попытки восстановления естественной фертильности.
При сочетании у больных бесплодием наружного (перитонеального) и внутреннего эндометриоза тактика ведения пациенток для достижения спонтанной беременности такова же, как и при наличии у них только наружного генитального эндометриоза. При неэффективности такого лечения пациенток направляют на ЭКО. При бесплодии, связанном только с аденомиозом, больным изначально рекомендуют ЭКО, поскольку при внутреннем эндометриозе восстановление естественной фертильности с помощью гормонального или эндохирургического лечения представляется бесперспективным.
Аналогичным образом ЭКО как безальтернативный способ преодоления бесплодия изначально рекомендуют и инфертильным пациенткам с ретроцервикальным эндометриозом. Лечение собственно самого ретроцервикального эндометриоза, ставящее задачей устранение болевого синдрома и нарушения функций смежных органов, представляется достаточно длительным и сложным и при этом фактически не влияющим на вероятность восстановления естественной фертильности. Поэтому гормональное и/или хирургическое лечение клинических проявлений ретроцервикального эндометриоза целесообразно начинать лишь после применения ЭКО.
При эндометриозе шейки матки при эктоцервикальном расположении гетеротопий лечение заключается в аппликации на них раствора солковагина©, электро или радиокоагуляции, лазерной вапоризации или криодеструкции поражённых участков. При эндоцервикальном эндометриозе можно применять радиокоагуляцию или лазерную вапоризацию очагов, конизацию шейки матки.
источник
В настоящее время эндометриоз и бесплодие рассматривают как один из сложных вопросов в этом заболевании. Около 30% пациенток, обращающихся за услугой экстракорпорального оплодотворения (ЭКО), имеют эндометриоз.
Сомнений в том, что эндометриоз может быть причиной бесплодия у специалистов – нет. Трудность состоит в том, чтобы понять механизм развития бесплодия при эндометриозе, ведь у одних женщин развивается эта проблема, у других – нет.
Из-за сложности и загадочности болезни, выделяют следующие возможные причины бесплодия при эндометриозе:
- Анатомические нарушения органов – увеличивается объем матки и поверхность эндометрия.
- Образуются спайки в маточных трубах.
- Происходит нарушение процесса овуляции в яичниках – фолликулярная жидкость имеет патологические особенности: вырабатывается большое количество макрофагов, простагландинов и других противовоспалительных клеток. По этой причине возникают проблемы с образованием яйцеклетки, удлиняется фолликулиновая фаза и др.
- Измененный состав перитонеальной жидкости также оказывает негативное влияние на процесс зачатия. Она замедляет движение сперматозоидов (большое количество их гибнет), препятствует встречи яйцеклетки и сперматозоида и др.
- На ранних этапах развития эмбриона могут происходить различные его нарушения на клеточном уровне из-за эндометриоза, в результате которых он гибнет.
- Эмбрион не может имплантироваться в стенки матки.
- Кроме этого из-за сильных болей во время половых отношений, нарушается полноценная интимная жизнь.
При анализе пациенток с бесплодием были обнаружены следующие закономерности:
- Только в 15% случаев обнаруживалась непроходимость маточных труб.
- В 40% случаев диагностировали спаечный процесс в малом тазу, нарушения в строении яичников и матки.
- Не наблюдалась овуляция только в 3-4% случаев.
- У более чем 97% пациенток наблюдался повышенный уровень простагландинов в крови и в эндометриоидной ткани, который влияет на функционирование маточных труб и матки.
В зависимости от вида эндометриоза выделяют первичное и вторичное бесплодие. Первичное бесплодие наиболее характерно для наружного генитального эндометриоза, вторичное – для внутреннего (имеет другое название аденомиоз).
Некоторые женщины узнают о том, что у них эндометриоз еще до того, как их стала беспокоить проблема бесплодия. Другие же обращаются к специалистам с проблемой бесплодия, а затем в процессе обследования обнаруживается наличие эндометриоза.
Как правило, обнаружить проблему помогает лапароскопия – с помощью видеокамеры, установленной на лапароскоп, можно увидеть очаги наружного эндометриоза.
Для обнаружения аденомиоза матки используют внутривлагалищную ультразвуковую диагностику (УЗИ).
Новыми методами диагностики являются:
- Магнитно-резонансная томография (МРТ) обладает высокой диагностической точностью, примерно в 92%.
- Компьютерная томография (КТ) точность составляет 87%.
- КТ-ПЭТ (позитронно-эмиссионная томография) – новый метод, который позволяет выявить малейшие метастазы в клетках.
Если женщине проводят лапароскопию с целью уточнения причины бесплодия, то, как правило, ее предупреждают о том, что в случае обнаружения очагов наружного эндометриоза во время диагностики, они будут удалены. Таким образом, применяется комплексное лечение бесплодия при наружном генитальном эндометриозе, которое включает в себя:
- Диагностику и удаление очагов с помощью лазера, низких или высоких температур (крио или термодеструкции), а также оперативного разделения спаек, при этом необходимо максимально сохранить способность яичников к производству яйцеклетки.
- Прием гормональных препаратов, которые обладают антигонадотропным действием. В этом случае подходит даназол, но в последнее время его употребляют крайне редко из-за большого количества побочных эффектов. Препарат вводит пациентку в состояние искусственного климакса, со всеми характерными симптомами.
- Постоянное наблюдение за успешностью лечения.
Терапия эндометриоза определяется тем, насколько он доставляет беспокойство своей пациентке (страдает ли она от обильных менструаций, сильных болей и т.д.) и тем, насколько быстро удается реализовать зачатие.
Простое медикаментозное лечение без хирургического вмешательства считается малоэффективным.
Хирургическое лечение с удалением очагов при начальной степени эндометриоза с максимальным сохранением яичников позволяет достичь больших результатов в преодолении бесплодия.
Эндометриозные кисты яичников более 3 см являются показанием для их удаления, потому что существует мнение об отрицательном воздействии кист на процесс овуляции и оплодотворения.
Лечение эндометриоза, без преследования цели успешного зачатия, начинается в первую очередь с применения оральных контрацептивов или прогестагенов. Возможно, что добившись регресса очагов с помощью данных препаратов, пациентка сможет забеременеть, однако, как правило, применения этих препаратов мало для успешного зачатия.
На начальных стадиях заболевания и при вовремя начатом лечении ожидаемая частота наступления зачатия составляет от 20 до 50%, с каждым годом вероятность снижается на 4%.
Часть женщин не хочет жить в ожидании зачатия, и соглашается на проведение внутриматочной инсеминации, во время которой в матку женщины вводится сперма мужа, заранее отобранная для этой цели. В таком случае шансы на наступление беременности значительно увеличиваются.
Пациентке рекомендуется воспользоваться вспомогательными репродуктивными технологиями (ВРТ), если оперативное лечение не помогло, при следующих условиях:
- Она старше 35 лет.
- Наружная форма эндометриоза сочетается с непроходимостью маточных труб (яйцеклетка не может попасть в матку, т.к. их просвет закрыт).
- Все возможные методы лечения не решили данную проблему.
- Нарушены характеристики спермы мужа (снижена концентрация в единице объема и ее подвижность).
К основным методам ВРТ относят процедуру ЭКО (может быть ЭКО с донорской яйцеклеткой) и внутриматочную инсеминацию спермой мужа (ВМИ).
Перед ЭКО пациентке назначают прием агонистов гонадотропин-рилизинг гормона (аГнРГ) в течение 3-6 месяцев, однако из-за большого количества побочных эффектов по причине сильного дефицита эстрогенов, необходимо совместно принимать возвратную терапию.
источник
Бесплодие – наверно самый печальный диагноз для любой женщины, планирующей беременность. Невозможность завести собственного ребенка может подкосить даже самых сильных. Само по себе бесплодие не является заболеванием, так называют отсутствие беременности у женщины в течение года при активной половой жизни.
Всемирная Организация Здравоохранения (ВОЗ) выявила неутешительную статистику, по которой ясно, что около 8-10 % супружеских пар сталкиваются с проблемой бесплодия. Однако стоит понимать, что бесплодие подразделяется на несколько видов, оно может быть абсолютным или относительным (временным) на фоне каких-либо заболеваний. При относительном бесплодии стоит сосредоточиться на избавлении от первопричины, тогда беременность станет возможна. Понятие бесплодие относится именно к паре, поэтому проблема может быть как у женщины, так и у мужчины 1 .
Одной из самых часто встречающихся причин бесплодия является эндометриоз (разрастание ткани эндометрия), который обнаруживается у 7 % всех женщин. В группе женщин с бесплодием эндометриоз присутствует у каждой третьей женщины. Между бесплодием и эндометриозом существует тесная связь, которая порой может прятаться за другими заболеваниями репродуктивной системы женщины 1 .
Диагноз «эндометриоз» означает, что внутренний слой стенки матки (эндометрий) начал разрастаться и вышел за отведенное природой место. Эндометрий может врастать в саму матку или поражать всю репродуктивную систему женщины. Существует два основных типа развития – внутренний и наружный тип. В редких случаях эндометрий может начать расти не в половой системе, а, например, в брюшной полости 2 .
Эндометриоз достаточно загадочное заболевание, и не все врачи схожи во мнении из-за каких конкретно причин оно возникает. Самой вероятной причиной является сбой в гормональной системе женщины. Изменение в выработке определенных гормонов провоцирует рост эндометрия. Другие причины являются более редкими, и их можно расценивать, как факторы, способствующии развитию эндометриоза 2 :
- стресс;
- высокая физическая нагрузка;
- заболевания матки;
- хирургические вмешательства;
- инфекции и воспалительные процессы;
- ослабленная иммунная система;
- застой крови в матке;
- генетическая предрасположенность;
- аборты;
- заболевания внутренних органов, особенно печени;
- метаболический синдром и ожирение.
Логично, что разрастание эндометрия не ведет ни к чему хорошему. Поражаются внутренние и внешние органы половой системы, проявляется множество осложнений. Ввиду того, что основной причиной является нарушенный гормональный фон, начинает сбиваться нормальный менструальный цикл и процесс овуляции, что уже само по себе ведет к проблемам зачатия. Однако забеременеть все еще возможно, и зафиксировано множество случаев беременности при диагностированном эндометриозе 2 .
Чаще всего врачи говорят про абсолютное бесплодие, когда эндометриоз поражает яичники и маточные трубы. Подобный вид эндометриоза классифицируется как перитонеальный вид. Увеличенная ткань эндометрия в яичниках отрицательно влияет на функциональность органа, оплодотворенной яйцеклетке тяжело продвигаться по маточной трубе и еще тяжелей прикрепиться к стенке матки в дальнейшем. Также в маточных трубах из-за разросшейся ткани возможно образование спаек, что ведет к полной непроходимости. Нередко эндометриоз может вызывать развитие эндометриоидной кисты в яичнике, что опять ведет к бесплодию. Список достаточно обширный, стоит знать, что любое нарушение в работе репродуктивной системы может привести к бесплодию 3 .
Когда врач ставит диагноз бесплодие или возникают подозрения на бесплодие, первым делом, женщину проверяют на наличие эндометриоза. При его выявлении и своевременном лечении шансы забеременеть значительно возрастают. Главное — не упустить момент и помнить, что эндометриоз может вызвать абсолютное бесплодие.
источник
Что такое эндометриоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Лубнин Д. М., гинеколога со стажем в 19 лет.
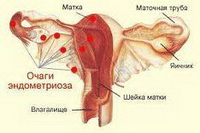
Эндометриоз — хроническое заболевание женской репродуктивной системы, характеризующееся прорастанием ткани слизистой оболочки полости матки — эндометрия — за ее пределы. Эндометриоз проявляется хроническим болевым синдромом и бесплодием. Наиболее часто эндометриоидная ткань, структурно несколько отличающаяся от ткани обычного эндометрия, располагается на брюшине малого таза, яичниках, маточных трубах и связках матки. [1] Может наблюдаться поражение смежных органов: толстой кишки, мочевого пузыря, мочеточников. Также эндометриоидные очаги обнаруживаются на шейке матки, влагалище и наружных половых органах. Эндометриоз может проникать за пределы репродуктивной системы женщины — в легкие, почки, камеру глаза, а также обнаруживаться в послеоперационных рубцах на передней брюшной стенке и пупке. Отдельно выделяют эндометриоз матки — аденомиоз. При этом эндометриоидная ткань “прорастает” в мышцу матки, способствуя образованию в ней “ходов”, “очагов” и “узлов”.
Причины развития эндометриоза до сих пор неизвестны. Если верить первой из трех существующих теорий, ткань эндометрия во время менструации через маточные трубы попадает в брюшную полость и там имплантируется на брюшине, покрывающей внутренние органы. [3]
Вторая теория предполагает превращение эпителия в эндометриоидную ткань, [4] третья предполагает, что частицы эндометрия могут попадать в различные органы и ткани через кровеносную или лимфатическую системы.
Есть данные о роли наследственности в развитии эндометриоза, [5] это заболевание чаще встречается у женщин, родственники которых также страдали от эндометриоза.
Факторы риска развития эндометриоза:
- Малое количество родов, поздние первые роды;
- Раннее начало менструаций;
- Короткий период между менструациями, длинный период менструаций;
- Низкий вес;
- Злоупотребление алкоголем;
- Аномалии матки, затрудняющие отток менструальной крови.
Эндометриоз встречается только во время репродуктивного периода женщины, описаны лишь единичные случаи заболевания до начала месячных и после менопаузы. При беременности и в лактационный период проявления эндометриоза временно прекращаются. [7]
Эндометриоз встречается у 5-6% женщин в общей популяции и у более чем 50% женщин, страдающих бесплодием.
Самым частым симптомом заболевания является боль, причем в 70% случаев она связана с менструацией. В 25% случаев протекание заболевания проходит бессимптомно. Обычно наблюдаются боли ноющего, дергающего, режущего характера, которые локализуются внизу живота, нижних отделах спины, крестце, иррадирующие в ногу, прямую кишку. Наиболее часто они наблюдаются до и во время менструации, но могут продолжаться в течение всего цикла. Основные жалобы пациенток — болезненные ощущения во время половой жизни, при мочеиспускании и дефекации. [2] Кроме того, проявлением эндометриоза могут быть мажущие кровянистые выделениями за несколько дней до менструации и после нее. Аденомиоз характеризуется очень болезненными и обильными менструациями.
Экстрагенитальные формы эндометриоза могут проявляться по-разному: например, очаги в легких могут вызвать кровохарканье, в камере глаза — кровавые слезы, в почке или мочевом пузыре — кровь в моче. Наличие эндометриоза в коже проявляется образованием инфильтратов или пузырьков синюшного цвета, которые часто проявляются локальной болезненностью. Все проявления экстрагенитального эндометриоза, как правило, наблюдаются во время менструации, а в остальное время могут быть бессимптомными.
Кроме описанных выше проявлений есть и другие симптомы: повышенная утомляемость, запоры, диарея, вздутие живота и тошнота, особенно во время менструации.
Стадия заболевания не влияет на выраженность болевого синдрома. Так, может быть очень интенсивная боль при минимальной распространенности эндометриоза и наоборот — при множественном поражении не быть никаких симптомов.
Очаги эндометриоза представляют из себя небольшие образования различного цвета: черные, темно-синие, красные, белые, желтые и бесцветные, состоящие из ткани, которая похожа на ткань нормальной слизистой оболочки матки и у которой также имеется реакция на колебания гормонов во время менструального цикла в виде “миниатюрных менструаций”. В результате в месте расположения эндометриоидных очагов возникает воспаление с последующим формированием рубцовой ткани. Еще одним проявлением такого воспаления являются спайки, возникающие в брюшной полости, нарушающие расположение внутренних органов, стягивая их между собой. Отдельно выделяются “инфильтративные формы” эндометриоза, при которых наблюдается прорастание эндометриоидной ткани в соседние органы (толстую кишку, мочевой пузырь, мочеточники, задний свод влагалища — ретроцервикальный эндометриоз).
При аденомиозе (эндометриозе матки) ткань эндометрия прорастает в подлежащий мышечный слой матки, образуя в ткани ходы, очаги и узлы. Мышечная ткань гипертрофируется, а сама матка при этом может увеличиваться в размере.
Проявлением эндометриоза яичника является образование “эндометриоидных” кист — округлых образований, выстланных изнутри эндометриоидной тканью. Происходящие в ней миниатюрные менструации приводят к тому, что в кисте накапливаются менструальные выделения, которые и обуславливают ее рост. Сконцентрированные менструальные выделения напоминают шоколад, поэтому такие кисты еще называют “шоколадными”. Размер эндометриоидных кист может достигать 10 сантиметров и более, но, как правило, они диагностируются при меньших размерах.
Существуют следующие формы эндометриоза: [14]
- Наружный генитальный эндометриоз (эндометриодные очаги располагаются на брюшине малого таза: трубах, яичниках, связках матки);
- Эндометриоидная киста яичника (разновидность наружного генитального эндометриоза);
- Ретроцервикальный эндометриоз (разновидность наружного генитального эндометриоза) инфильтративный вариант, при котором эндометриоидная ткань располагается за маткой и может прорастать в задний свод влагалища и кишку;
- Аденомиоз — эндометриоз матки;
- Экстрагенитальный эндометриоз — это очень редкая форма эндометриоза, при которой очаги эндометриоза обнаруживаются в легких, почках, камере глаза, послеоперационных рубцах, пупке, на коже промежности.
Для наружного генитального эндометриоза разработана хирургическая классификация по степени распространенности патологического процесса в малом тазу и выраженности спаечного процесса. Выделяют 4 стадии от минимального поражения до крайне выраженного.
Аденомиоз матки также разделяют на три стадии: 1 стадия — прорастание одной трети стенки матки, 2-я — половина стенки; 3-я — полное прорастание стенки матки вплоть до серозной оболочки. [13]
Наиболее частое и существенное осложнение эндометриоза — бесплодие, которое встречается в среднем у 50% пациенток с этим заболеванием. [10] К бесплодию могут приводить два фактора. Во-первых, в результате образования спаек возможно повреждение маточных труб, нарушающее их проходимость. Вторым механизмом, препятствующим зачатию, могут быть развивающиеся нарушения в иммунной системе брюшной полости, что приводит к повреждению сперматозоидов и яйцеклетки. Эти механизмы до конца не изучены. Важно помнить, что половина пациенток с эндометриозом, несмотря на наличие этого заболевания, спокойно беременеют без какого-либо лечения.
Осложнением аденомиоза является железодефицитная анемия, которая развивается в результате обильных менструальных кровопотерь. Влияет ли аденомиоз на возможность наступления беременности, до конца неизвестно. Репродуктологи отмечают, что наличие аденомиоза может снижать шансы на наступление беременности в циклах ЭКО.
Инфильтративные формы эндометриоза могут повреждать кишечник и мочеточники, приводя к нарушению функции этих органов.
Заподозрить наличие эндометриоза можно уже по жалобам пациентки, то есть на основании расспроса о характере и локализации болей и их связи с менструальным циклом. Во время осмотра на кресле можно выявить точки локальной болезненности: при ретроцервикальном эндометриозе в заднем своде влагалища пальпируются болезненные “шипики” — характерный признак этой формы заболевания. При наличии аденомиоза матка может быть увеличена в размере, иметь характерную шаровидную форму. Крупные эндометриоидные кисты проявят себя увеличением придатков матки.
При осмотре шейки и наружных половых органов можно обнаружить характерные “темно синие глазки”, указывающие на присутствие эндометриоидных очагов.
УЗИ позволяет выявить аденомиоз и эндометриоидные кисты яичника. УЗИ-диагностика этих заболеваний, как правило, не вызывает трудностей, так как существуют специфические эхографические признаки. Наружный генитальный эндометриоз при УЗИ выявить невозможно, за исключением инфильтративных форм (ретроцервикальный эндометриоз), а также кожных локализаций.
Возможности МРТ требуются не так часто, в основном для подтверждения наличия аденомиоза матки и чтобы выявить инфильтративные формы эндометриоза.
Специфических маркеров для диагностики эндометриоза не существует. Известно, что онкомаркер СА125 может быть повышен при эндометриозе, особенно при аденомиозе, но этот маркер не специфический, его повышение возможно и при множестве других патологических состояний, поэтому им не пользуются для диагностики эндометриоза. [6]
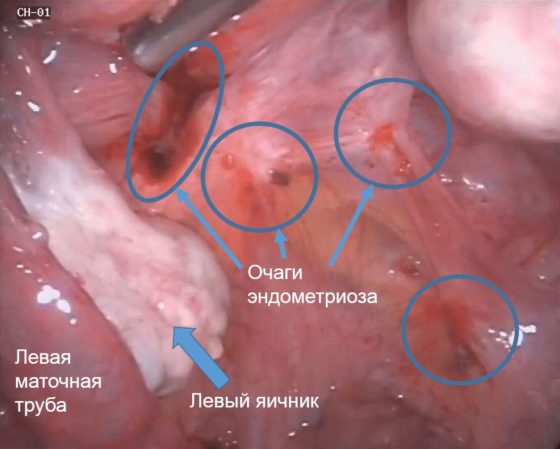
Как правило, эндометриоз диагностируют с помощью лапароскопии. Введение в брюшную полость специальной камеры позволяет под увеличением увидеть очаги эндометриоза и оценить его распространенность. [8] Для подтверждения диагноза из очагов берут биопсию, так как визуального подтверждения не всегда бывает достаточно. [1]
Гистероскопия (осмотр полости матки с использованием миниатюрной камеры) позволяет выявить наличие в стенках “эндометриоидных ходов”, подтверждающих наличие аденомиоза, но этот метод в целом не очень информативный и необходимый, так как наличие аденомиоза легко выявляется при УЗИ, кроме того, гистероскопия не позволяет оценить степень распространенности патологического процесса, а УЗИ — позволяет.
Полностью вылечить эндометриоз сегодня невозможно. Это заболевание самостоятельно прекращается после наступления менопаузы. Во время репродуктивного периода возможно ликвидировать симптомы, убрать проявления заболевания (очаги, кисты, инфильтративную ткань), но добиться полного излечения пока невозможно.
Основные задачи лечениия эндометриоза:
- Избавление пациентки от болевого синдрома
- Устранение проявлений заболевания, если они влияют на работу внутренних органов (яичников, кишечника, мочевого пузыря, маточных труб)
- Решение проблемы бесплодия, если предполагается, что его причиной является эндометриоз
- Прекращение обильных болезненных менструаций (при аденомиозе)
- Обеспечение профилактики прогрессирования заболевания, рецидивов заболевания после проведенного лечения
Лечение отдельных форм эндометриоза
Наружный генитальный эндометриоз. Основное проявление этой формы эндометриоза — боли и бесплодие. Болевой синдром можно купировать даже простым назначением контрацептивов в пролонгированном режиме, то есть без перерывов на менструацию. Если такого лечения оказывается недостаточно, возможно проведение курса терапии препаратами, создающими в организме женщины искусственную менопаузу (агонисты ГнРГ — золадекс, диферелин, бусерелин), длительность такого курса обычно составляет не более 6 месяцев. После окончания этого курса назначается препарат, содержащий специальный модифицированный гормон — гестаген (Визанна), который принимается в непрерывном режиме, обеспечивая отсутствие рецидива заболевания. Увы, но препарат приходится принимать или до плановой беременности, или до менопаузы, так как без подобной поддерживающей терапии проявления эндометриоза довольно быстро возвращаются.
При неэффективности медикаментозного лечения проводят лапароскопическую деструкцию очагов эндометриоза, после которой назначается описанная выше схема лечения, так как только хирургического устранения эндометриоза недостаточно — у заболевания повышенный риск рецидива.
Хирургическое лечение эндометриоза следует ставить на первое место, если пациентка изначально обращается с проблемой бесплодия. Лапароскопия позволяет не только подтвердить диагноз, но и удалить очаги, разделить спайки и по возможности восстановить проходимость маточных труб (если будет выявлено их повреждение). [9]
Эндометриоидные кисты яичника. Эндометриоидные кисты яичника удаляют только лапароскопическим доступом, медикаментозное лечение в отношении этой формы заболевания неэффективно. Удалению подлежат не все кисты, а только кисты, размер которых более 3-4 см. Кисты меньшего размера не влияют на работу яичника, а их рост можно сдерживать приемом контрацептивов или препаратом Визанна. [15] Наличие таких кист не влияет на возможность беременности и вынашивания, они не растут во время беременности.
Важно помнить, что хирургическое удаление эндометриоидных кист является наиболее частой причиной снижения овариального резерва яичников, проще говоря, времени их работы. Это связано с неизбежным повреждением здоровой части яичника во время удаления кисты. Поэтому удаление маленьких, неопасных кист наносит больше вреда женщине, чем пользы. Нередки случаи, когда после удаления эндометриоидных кист женщина сталкивается с преждевременным прекращением работы яичников, особенно это трагично, если пациентка имеет планы на беременность.
После удаления эндометриоидных кист также назначается противорецидивное лечение — препарат Визанна или гормональные контрацептивы в непрерывном режиме. [15] [16]
Инфильтративные формы эндометриоза. Удаляются только хирургическим путем, нередко с привлечением хирургов других специальностей (абдоминальных хирургов, урологов), особенно если имеет место прорастание эндометриоидной ткани в смежные органы. Как и во всех случаях хирургического лечения эндометриоза, после операции назначается медикаментозная терапия (Визанна, КОК) до менопаузы. [15] [16]
Аденомиоз. Хирургическое лечение аденомиоза практически не применяется, так как из матки крайне затруднительно вырезать измененную ткань, не имеющую четких границ с неизмененной мышцей.
Медикаментозное лечение аденомиоза заключается в создании искусственной менопаузы препаратами группы ГнРГ (Золадекс, Бусерелин, Диферелин и т.д.) [11] в течение 6 месяцев и далее, введение внутриматочной гормон-содержащей спирали “Мирена”, которая устанавливается на пять с половиной лет или назначении препарата Визанна — длительно, вплоть до менопаузы. [15] Основной задачей такого лечения является прекращение обильных и болезненных менструаций, вылечить аденомиоз подобным способом невозможно.
Достаточно эффективным методом лечения аденомиоза является эмболизация маточных артерий. [12] Суть методики заключается в следующем: посредством пункции бедренной артерии в сосудистое русло вводят специальный катетер, который под контролем рентгена проводится сначала в левую, потом в правую маточную артерии. При установке катетера в маточной артерии по нему вводят взвесь из специальных шариков, которые забивают просвет патологически разросшихся сосудов. В результате эндометриоидная ткань погибает, матка уменьшается в размере до нормальной величины, прекращаются обильные и болезненные менструации. Эффективность эмболизации маточных артерий при лечении аденомиоза достигает 82%. [12] После проведения ЭМА, в отличии от других методов лечения, в дальнейшем не требуется принимать никаких дополнительных препаратов. В настоящий момент эмболизацию маточных артерий можно считать самым эффективным методом лечения аденомиоза и отдавать ему предпочтение в первую очередь.
Эндометриоз, увы, неизлечимое заболевание, которое прекращается только после наступления менопаузы. У части пациентов эндометриоз протекает бессимптомно, к примеру, его просто обнаруживают во время лапароскопии или во время УЗИ. В таких случаях прогноз благоприятный. В остальных случаях лечение в основном симптоматическое и длительное, основная задача — довести пациентку до менопаузы.
Специфической профилактики эндометриоза не существует, однако известно, что длительный прием гормональных контрацептивов может снизить вероятность развития этого заболевания. [16]
источник