Диагноз «бесплодие» ставится людям, которые на протяжении одного года не могут забеременеть при условии регулярной незащищенной половой жизни.
Только около 15% пар обращаются за квалифицированной помощью по причине невозможности забеременеть долгое время. Малая половина этих людей сталкиваются с проблемой «бесплодие», которую побороть с помощью терапии невозможно. Бесплодие других бездетных пар заключается именно в «мужском факторе», что можно обнаружить, сдав эякулят на исследование.
У мужчины способность к оплодотворению может снижаться из-за негативного влияния таких факторов:
- дефекты развития мочеполовых органов, в независимости от того, врожденные они или приобретенные;
- инфекционные заболевания органов мочеполовой системы;
- развитие варикоцеле с повышением температуры в мошонке;
- заболевания со стороны эндокринной системы;
- болезни генетического характера;
- снижение иммунитета.
Часто случаются такие ситуации, при которых не выявлены причины мужского бесплодия. У таких пациентов ранее не возникали проблемы со способностью к оплодотворению, при этом небыли замечены изменения при физикальном осмотре. Что касается лабораторных анализов, результаты также не дали особого результата. Несмотря на это в образце эякулята обнаруживается незначительное количество сперматозоидов, они малоподвижные и могут иметь дефекты в своем морфологическом строении.
В частых случаях такие изменения обнаруживаются одновременно, и это состояние по-другому называется ОАТ-синдромом.
Причина идиопатического бесплодия у мужчин заключается в наличии гормональных нарушений, которые в свою очередь возникают из-за неблагоприятной атмосферы окружающей среды. К неблагоприятным факторам также стоит отнести присутствие свободных радикалов в кислороде и определенные генетические отклонения.
Мужское бесплодие подразделяется на три формы, оно может быть:
- обтурационным;
- секреторным;
- идиопатическим.
При первой форме недуга обнаруживаются препятствия, которые мешают сперматозоидам выходить из яичек в мочеиспускательный канал, как это и должно в норме происходить.
Вторая форма бесплодия характеризуется другой картиной. Яички не могут вырабатывать достаточное количество качественных сперматозоидов. Секреторное бесплодие в свою очередь может иметь иммунологической формы, при которой организм вырабатывает антитела, не дающие возможности оплодотворить яйцеклетку.
Многих пациентов интересует вопрос, по какой причине они не могут иметь детей, и каким будет лечение мужского бесплодия перед планированием семьи? Они также интересуются, какой метод ВРТ подойдет в конкретном случае, когда зачать ребенка естественным путем невозможно? На все вопросы о мужском факторе бесплодия сможет ответить опытный уролог-андролог. Как правило, консультация проводится после изучения им проблемы и получения результатов пройденного обследования. Назначается только эффективная медикаментозная терапия, с помощью которой восстанавливается качество сперматозоидов, что необходимо для зачатия естественным путем. Кроме этого стимуляция сперматогенеза необходима мужчине в процессе подготовки к ЭКО.
Если мужчине поставлен диагноз «азооспермия», то силы андролога будут направлены на выявление причин, которые вызвали такое состояние. Также врач назначает биопсию для поиска сперматозоидов и проводит подготовку к этой процедуре.
Если у мужчины диагностирована ретроградная эякуляция или эректильная дисфункция, то врач сразу пытается устранить проблему консервативным способом. Правильно назначенное лечение дает хорошие результаты, в частности это касается восстановления половой функции и нормализации физиологической эякуляции.
Существует два варианта устранения такой проблемы, как мужское бесплодие:
- эмпирический способ, при котором не выявляются причины постановки диагноза, его выбирают, если планируется сделать ЭКО или ИКСИ, и при этом есть возможность получить хотя бы одного здорового сперматозоида;
- патогенетический способ, который предусматривает поиск причины развития бесплодия. Только после этого врач назначает эффективное лечение.
- Первое, что нужно сделать, так это сходить на консультацию и пройти осмотр у уролога-андролога.
- Врач оценивает данные спермограммы и тестов, обращая внимание на качество спермы. С помощью такого исследования также исключается иммунное бесплодие. Только после этого предпринимаются дальнейшие действия.
- УЗИ области мошонки с допплерометрией. В ходе процедуры обследуются яички и придатки. Кроме этого оценивается кровоснабжение органов. Ультразвуковое исследование часто назначается с целью исключения хирургической, физиологической и воспалительной патологии.
- С помощью ТРУЗИ осматривают предстательную железу и семенные пузырьки. Такое исследование считается очень детальным, так как появляется возможность рассмотреть структуры органа и исключить возможные острые или хронические заболевания.
Иногда для постановки максимально точного диагноза или по причине присутствия жалоб со стороны пациента врач может назначить дополнительное обследование:
- сдача крови на выявления концентрации гормонов, которые влияют на сперматогенез и половое влечение. Такие анализы нужно сдавать только утром натощак;
- если имеется патология спермы или какие-то другие показания, то врачом андрологом назначается генетический анализ;
- ПЦР-анализ на выявление урогенитальных инфекций, в основном это касается инфекций, которые передаются вследствие незащищенного полового контакта. Как правило, такие инфекции негативно влияют на качество спермы и вынашивание беременности;
- детальное описание ситуации можно, получив результаты посева спермы. Это исследование обычно назначают при повышенном содержании лейкоцитов или же при обнаружении бактерий в составе спермы;
- ЭМИС предлагается сделать пациенту с целью детального изучения и обнаружения видоизмененных ультраструктур сперматозоидов;
- биохимия эякулята проводится для изучения состава семенной плазмы. Также появляется возможность проконтролировать работу предстательной железы, придатков яичек и семенных пузырьков;
- изучение морфологического строение по четким параметрам Крюгера. Этот метод исследования считается более углубленным, при этом проводится как обычная спермограмма.
В результате сдачи спермограммы и правильной расшифровки ответов можно получить 50% информации о состоянии половой функции мужчины.
После сдачи спермограммы при необходимости назначаются другие диагностические методы для обнаружения причины бесплодия. Стандартный алгоритм обследования включает в себя не только прохождение спермограммы, то и сдачу MAR-теста, поскольку расхождения в результатах все-таки могут быть.
Если возникает необходимость более углубленно провести исследование и уточнить качество сперматозоидов, то предлагаются такие методы, как морфология по Крюгеру или ЭМИС. По результатам таких исследований врач подбирает эффективную схему лечения.
Обращаясь в хорошую клинику, результат исследования можно получить даже через час. Если в нем будет указано, что у пациента выявлена патоспермия, то он сможет сразу получить консультацию у опытного уролога-андролога.
ЭМИС – это также метод диагностики, с помощью которого можно определить не только анатомические, но и генетические причины мужского бесплодия. Также можно подтвердить или исключить риск передачи такого диагноза по наследству. Так как открывается возможность делать прогнозы на оплодотворение яйцеклетки и развитие эмбриона, этот метод диагностики часто используется для выявления причин неуспешных попыток ЭКО.
ЭМИС рекомендовано делать, если:
- причину бесплодия у мужчин не удается выяснить, при этом параметры, указанные в спермограмме, находятся в пределах нормы;
- супружеская пара ранее сталкивалась с произвольным прерыванием беременности на раннем сроке ее развития, конечно, это касается выкидышей и замершей беременности;
- супружеская пара планирует зачать ребенка с помощью ВРТ, например, ЭКО;
- у мужчины диагностируется патозооспермия любой степени.
Этот метод исследования является бессмысленным при таком диагнозе, как азооспермия.
Итак, рассматривая сперматозоиды под микроскопом, можно увидеть такие его составляющие:
- ядерная шапочка – имеет в своем составе специальные ферменты, с помощью которых легко растворяется оболочка яйцеклетки. Если этот компонент будет отсутствовать, то оплодотворение не произойдет;
- ядро головки содержит в себе генетический материал, который называется хроматин. Когда сперматозоид созревает, хроматин, состоящий из ДНК, уплотняется. Это явление заложено природой и необходимо для успешной передачи генетической информации яйцеклетке. Если в сперме находится много незрелых сперматозоидов, то оплодотворение вряд ли состоится;
- центриоль – это базальное тельце соединительного отдела жгутика. При оплодотворении яйцеклетки оно переносится вместе с ядром сперматозоида. Без этого элемента не происходит процесс деления яйцеклетки. Если имеется какой-либо дефект центриоли, то эмбрион не сможет развиться;
- за счёт митохондрий жгутик сперматозоида получает энергию, которая обеспечивает его активное движение. Если имеются врожденные дефекты состава митохондрий, то оплодотворение естественным путем может не состояться. В таких ситуациях предпочтение отдается вспомогательным репродуктивным методам;
- жгутик сперматозоида способен двигаться за счет фибриллярных структур, имеющих сложное строение. Если в этих структурах имеются определенные нарушения, то сперматозоид будет неподвижным.
В независимости от терапии, мужчина может остаться бесплодным в таких случаях:
- при длительном бесплодии без прохождения обследования и лечения;
- если диагностируется первичное или вторичное бесплодие;
- при плохих показателях спермограммы;
- если партнерше более 35-ти лет, при этом у нее уже имеются проблемы с зачатием ребенка.
источник
Бесплодной называется семейная пара, которая на протяжении года и больше не беременеет. При этом сексуальная жизнь у них регулярна. Принято считать, что причина этому – проблемы со здоровьем у женщины, но, обследование мужчины при бесплодии в семье должно также проводиться в обязательном порядке. У половины пар, не имеющих потомков, виной служит нарушение репродуктивной функции именно у представителей сильного пола.
Постановка диагноза быстро, а главное – правильно, даёт больше шансов избавиться от проблемы и вернуть пациента к полноценной жизни. Первый осмотр на мужское бесплодие проводится урологом либо же андрологом, включает обследование наружных половых органов, простаты, уретры. Этот этап обязателен для диагностики, его цель:
- исключение либо же выявление заболеваний;
- аномалий развития полового члена;
- мошонки (варикоцеле, фимоз, крипторхизм);
- предстательной железы (простатит, опухоль);
- уретрального канала (гипоспадия).
После осмотра доктор решает, какие нужно сдавать мужчине анализы и пройти инструментальные методы обследования. Диагностика болезни обязательно проводится специалистами разного профиля, так как зачастую причина бесплодия мужчины кроется не только в аномалиях развития и патологических процессах половой системы. Недуг могут спровоцировать различные факторы, которые требуют отдельного обследования:
- психологические проблемы;
- иммунологические нарушения;
- гормональные сбои;
- неправильный образ жизни;
- приём лекарственных препаратов.
Ещё один этап обследования при мужском бесплодии – сбор анамнеза жизни пациента. Во время беседы доктор узнаёт, какие патологии развития организма мужчины, операции, инфекционные, венерические заболевания были ранее, образ жизни, вредные привычки.
На приёме у специалиста требуется быть предельно откровенным. Часто причиной несвоевременной и неправильной постановки диагноза является укрывание пациентом подробностей личной жизни, особенно это касается присутствия венерических заболеваний в анамнезе. Чтобы максимально быстро помочь пациенту в обследовании на бесплодие, врачу нужно выяснить не только причину, но и что послужило толчком к развитию этой патологии.
Диагностика бесплодия – процесс длительный и кропотливый. Мужчине, страдающему нарушениями репродуктивной функции, придётся пройти целый ряд лабораторных исследований для выявления фактора бесплодия, куда входит диагностика крови и мочи, секрета предстательной железы, спермы, уретральных мазков на наличие заболеваний, передающихся половым путём.
Помимо того, что нужно сдать анализы на бесплодие, мужчине назначаются ещё и инструментальные методы обследований. К ним относится УЗИ половых органов и желёз эндокринной системы, биопсия яичек, вазография, генитография. Результаты анализов помогут врачу правильно поставить диагноз, назначить корректное лечение.
Первое, что нужно сделать в диагностике – оценить работу всех внутренних органов мужчины. Для этого является обязательным исследование крови и мочи.
Общий развёрнутый анализ крови расскажет о наличии либо отсутствии воспалительных процессов в организме, гематологических, сосудистых заболеваний. Посредством же биохимического исследования проводится оценка функциональности внутренних органов, в частности работа пищеварительной и мочевыводящей систем.
Чтобы результаты обследования мужчины на бесплодие были наиболее информативными, забор крови проводится натощак, за несколько дней до сдачи из рациона исключают жирную, жаренную, копчёную пищу, спиртные напитки.
Исследование мочи также необходимо для диагностики бесплодия. Общий анализ позволяет оценить работу мочевыводящей системы, которая у сильной стати напрямую связана с половой, выявить воспалительные процессы в ней. По урине можно также определить наличие гормональных сбоев, сахарного диабета.
Дабы результаты анализов мужчины были наиболее достоверными, нужно сдавать утреннюю мочу, предварительно проведя туалет половых органов.
Основным критерием при постановке диагноза служит оценка состояния и качества мужского семя. С помощью этого обследования определяется количество сперматозоидов, их подвижность, строение, агглютинация, вязкость, объем, кислотность, наличие антиспермальных антител в эякуляте, лейкоцитов и эритроцитов.
На качество спермы могут повлиять:
- генетические заболевания мужчины;
- токсины (алкоголь, никотин, медикаменты);
- воспалительные процессы половых органов;
- варикоцеле;
- гормональный сбой.
Чтобы данный анализ дал как можно больше информации, к нему нужно тщательно подготовиться. На протяжении трёх-четырёх суток до обследования пациенту не рекомендуется:
- половой контакт, мастурбация;
- перегрев органов мошонки (посещение бань, саун);
- спиртное;
- никотин;
- приём лекарственных препаратов.
Немаловажным является и то, насколько правильно будет собран эякулят на обследование. Забор спермы нужно проводить, придерживаясь такого плана:
- помочиться, это поспособствует очищению уретры;
- тщательно вымыть руки;
- провести процедуру мастурбации;
- собрать сперму в сухую стерильную баночку;
- отправить препарат в клинику в течение часа.
Некоторые лаборатории принимают эякулят на обследование в презервативе. Этого категорически нельзя делать, лубрикаты, находящиеся в нем, убивают сперматозоиды, дают ложные результаты анализа.
Ещё одним методом диагностики бесплодия у мужчин является анализ секрета, который вырабатывается в яичках и предстательной железе. Данное лабораторное исследование выявляет у мужчины такие заболевания, как простатит и рак, которые могут препятствовать нормальному функционированию мочеполовой системы и привести к бесплодию.
Чтобы получить секрет, врач уролог через прямую кишку проводит массаж простаты. Цель диагностики – выявление бактерий, вирусов, атипичных клеток, различной патогенной микрофлоры.
Как и спермограмма, исследование требует тщательной подготовки: на протяжении нескольких дней до сдачи исключение из рациона вредной пищи, никотина, воздержание от полового контакта, избежание перегрева.
В диагностике бесплодия мужчине не обойтись без обследования гормонального фона. Сперматозоиды вырабатываются яичками под действием тестостерона. У мужчин, страдающих ожирением, злоупотребляющих алкоголем, курящих, уровни тестостерона снижаются, вместо него главенствующую роль занимают женские гормоны, в частности – эстроген. Вследствие этого образование мужских половых клеток, их способность оплодотворить яйцеклетку значительно уменьшается. Эти моменты выясняются во время гормонального обследования.
Причиной бесплодия у представителей сильного пола служат также заболевания щитовидной железы, это может быть зоб, гипотиреоз, новообразования.
Дабы оценить работу желез у мужчин, то, как они продуцируют гормоны, эндокринолог направляет пациента сдать кровь из вены. Забор материала проводится натощак, специальной подготовки не требует. При обнаружении отклонений от нормы врач назначит УЗИ органов эндокринной системы.
Половые инфекции у мужчин, молочница в том числе, встречаются довольно часто, поэтому их диагностика обязательна при бесплодии.
Для выявления заболеваний, передающихся половым путем, чаще всего используют цитологическое исследование материала из уретрального канала, но наиболее информативным является метод полимеразной цепной реакции. Этот способ позволяет обнаружить ДНК возбудителя в мазках.
Выделяют несколько групп болезнетворных вирусов, которые могут привести к бесплодию, и на которые следует обратить внимание при обследовании. К ним относят разновидности герпеса и папиллома вирус человека. Если возбудитель попал в организм, полностью излечиться от него невозможно. При снижении общего иммунитета он активизируется, вызывая различные заболевания. Лечатся эти недуги только симптоматически, специфической терапии не существует.
Не меньше вреда для мужского здоровья приносят заболевания, вызванные бактериями. Среди них выделяют:
При ранней диагностике бактериальная инфекция, в отличие от вирусной, вылечивается полностью, делается это при помощи антибиотиков. Сама по себе она не страшна для организма, опасны осложнения, возникшие вследствие перенесенного заболевания, в том числе и бесплодие. Для выявления патологии на ранней стадии обязательно нужно проходить профилактические осмотры у врача.
Перед сдачей соскоба на урогенитальные инфекции рекомендуется провести так званую стимуляцию, то есть вызвать обострение заболевания. Для этого накануне мужчине рекомендуется употребить большое количество жирной, соленой пищи, алкоголь. Практикуется также медикаментозная провокация, но она проводится исключительно под врачебным контролем.
Получив результаты всех лабораторных и инструментальных исследований, доктор сможет точно сказать, нарушение работы какой системы привело к снижению репродуктивной функции.
Бывают случаи, когда, несмотря на то, что диагностика не показала отклонений со стороны внутренних органов, пациент все равно изъявляет жалобы на проблемы в интимной жизни. В таких случаях рекомендуется консультация психотерапевта.
Одной из причин, вызывающих проблемы в сексе у супругов, служит импотенция. Возникновению этого недуга способствуют физические и психологические факторы. К первой группе относят нарушения работы органов и систем, ожирение, злоупотребление алкоголем. Вторая включает проблемы психоэмоционального характера, в частности стресс, депрессия, именно ими занимается психотерапевт.
Первоначальная задача врача – выявление причины ухудшения душевного состояния. Факторов, провоцирующих это масса, крыться они могут еще в далеком детстве. После выяснения всех подробностей, доктор сможет поставить диагноз, дать рекомендации, расписать медикаментозную терапию.
Сколько стоит анализ на бесплодие у мужчин, – вопрос, интересующий абсолютно всех, кто столкнулся с этой проблемой. Однозначный ответ не сможет дать даже самый опытный специалист, все сугубо индивидуально. Сумма диагностики напрямую зависит от того, какой нужно сдать анализ, какие дополнительные обследования пройти, каких узких специалистов посетить.
Представителями сильного пола должна активно проводиться профилактика этого заболевания:
- настроить правильный ритм половой жизни;
- заниматься спортом;
- избавиться от вредных привычек;
- питаться правильно и сбалансировано;
- вести активный образ жизни;
- проходить профилактические осмотры у врача.
Придерживаясь этих правил, мужчина как можно дольше не будет задаваться вопросом «Какие анализы сдают при бесплодии».
Только комплексный подход позволит вернуть полноценную сексуальную жизнь, уверенность в себе, возможность иметь потомков.
источник
В каких случаях мужчинам, желающим стать папами, показано гормональное обследование? Уровень каких гормонов определяет мужскую фертильность? Алексей ЧЕПУРИН, уролог-адролог Центров семейной медицины «Здравица», рассказывает о том как, когда, а главное — зачем мужчинам сдавать анализы на гормоны.
В случаях, когда пара более 12 месяцев не может зачать малыша, врачи рекомендуют супругам пройти обследования. Чаще за медицинской помощью обращаются женщины, однако важно понимать – даже наличие выявленной патологии у жены не исключает возможности проблем у мужа, а значит, обследование обязательно должны пройти оба супруга.
Первый анализ, который сдает мужчина, давно мечтающий об отцовстве, — спермограмма, определяющая количество и качество сперматозоидов. В случае неудовлетворительных результатов первой спермограммы обычно назначают еще один проверочный анализ. Если повторно сданный анализ вновь покажет сниженное количество сперматозоидов – это причина для проверки гормонального статуса мужчины.
Когда в двух повторно сданных спермограммах нет или очень мало сперматозоидов, необходимо начинать комплексное обследование, в состав которого входит и исследование гормонов.
Основную роль играют мужские половые гормоны – андрогены. Андрогены образуются главным образом в яичках (95-98%) , гораздо меньшая часть (3-5%) – в надпочечниках.
К гормональным причинам, приводящим к снижению уровня общего тестостерона, и, соответственно, нарушениям сперматогенеза, могут относиться заболевания/поражения:
Головного мозга (гипоталамуса, гипофиза) – так называемый вторичный гипогонадизм, при котором наблюдаются очень низкие уровни ФСГ, ЛГ и общего тестостерона.
Яичек – первичный или тестикулярный гипогонадизм, при котором уровни ФСГ и ЛГ очень высокие, а уровень тестостерона низкий или близкий к нормальным значениям.
Таким образом, в состав гормонального анализа обязательно войдут тестостерон, ФСГ И ЛГ (и некоторые другие гормоны, о которых подробнее будет рассказано ниже). Разберемся подробнее с каждым из этих показателей.
Самый главный мужской половой гормон (андроген) – тестостерон. Он отвечает за формирование облика мужчины: способствует развитию полового члена и мошонки, участвует в процессе образования сперматозоидов. Рост волос на теле по мужскому типу и низкий голос – тоже подарок мужчинам от тестостерона. Еще этот гормон повышает плотность костей, сжигает жиры и увеличивает мышечную массу, ускоряя синтез белка, из которого состоят мышцы. В зоне «ответственности» тестостерона — стимуляция выработки инсулина, регулировка секреции сальных желез.
Также тестостерон известен тем, что усиливает половое влечение и стимулирует агрессивное поведение.
При высоком уровне тестостерона не редкость:
Недостаток тестостерона (гипогонадизм) может стать причиной снижения фертильности.
Возможные симптомы низкого уровня тестостерона:
ожирение в области живота,
Сочетание этих симптомов и сложностей с зачатием – повод для обращения к врачу и проверки уровня тестостерона.
Главный из андрогенов – тестостерон. Один из его эффектов – это поддержание нормального производства и созревания сперматозоидов – сперматогенез. Тестостерон в крови находится в нескольких формах: свободный тестостерон, связанный с альбумином (белком крови) тестостерон, и тестостерон, связанный с ГсПГ (глобулин связывающий половой стероид или секс-связывающий стероид). Связанный с ГсПГ тестостерон неактивен; свободный тестостерон и тестостерон, связанный с альбумином – активные, их называют биоактивными формами тестостерона. Совокупность всех трех форм тестостерона называется общим тестостероном. Норма уровня общего тестостерона у мужчин составляет 12-33 нМоль/мл. Снижение уровня общего тестостерона ниже 12 нМоль/л приводит к состоянию, которое называется гипогонадизм.
Фолликулостимулирующий гормон (ФСГ) и лютеинизирующий гормоны играют одинаково важные роли и в женской и в мужской репродуктивной системе. У женщин эти гормоны регулируют менструальный цикл, отвечают за созревание фолликулов и запуск овуляции.
У мужчины ФСГ и ЛГ «командуют» такими важными процессами, как синтез тестостерона и сперматогенез.
В яичках у мужчин есть два вида клеток: клетки Сертоли и клетки Лейдига. В клетках Лейдига происходит синтез мужских половых гормонов, в клетках Сертоли – сперматозоидов. Эти процессы регулируются гормонами гипофиза, расположенного в головном мозге: фолликулостимулирующим гормоном (ФСГ) и лютеинизирующим гормоном (ЛГ).
ФСГ – это основной регулятор сперматогенеза, уровень его в крови показывает, сохранена ли функция яичек производить нормальные сперматозоиды.
ЛГ – это основной и единственный стимулятор производства и секреции тестостерона в клетках Лейдига яичек.
Важно понимать, что мужском (как и в женском) организме все гормоны связаны между собой, поэтому существенное изменение гормонального статуса, сбои в работе некоторых органов могут оказывать существенное влияние на ключевые для мужской фертильности показатели.
Существует также ряд заболеваний, приводящих к снижению уровня общего тестостерона за счет изменения уровня других гормонов.
Гормон гипофиза пролактин воздействует вместе с ЛГ на клетки Лейдига и участвует в процессе сперматогенеза. При повышении его уровня в крови – так называемом синдроме гиперпролактинемии – происходит подавление выработки тестостерона и, соответственно, сперматогенеза.
Другой гормон гипофиза – тиреотропный гормон ТТГ – в норме активатор синтеза пролактина. При некоторых заболеваниях щитовидной железы может повышаться уровень пролактина, и как следствие, снижаться уровень общего тестостерона.
Гормон эстрадиол, который синтезируется в яичках и в жировой ткани, участвует в регуляции синтеза ФСГ и ЛГ, и в норме также необходим для нормального созревания сперматозоидов. Повышение уровня эстрадиола в крови – гиперэстрогенемия, приводит к снижению синтеза ФСГ и ЛГ. Гиперэстрогенемия возможна при заболеваних яичек и при ожирении.
ГсПГ – это белок глобулин, который образуется в печени, и при некоторых заболеваниях и состояниях, сопровождающися поражением печени, может происходить снижение уровня ГсПГ, и, соответственно, уровня общего тестостерона. Происходит это также при сахарном диабете второго типа и при ожирении.
Кроме того при ожирении происходит снижение чувствительности клеток к тестостерону, а также снижается синтез ЛГ в гипофизе. В жировой ткани содержится фермент ароматаза, за счет которой тестостерон превращается в эстрадиол, и, как следствие, уровень общего тестостерона снижается.
Итак, для того чтобы получить достоверную картину о мужском гормональном статусе при подозрении на бесплодие необходимо проверить не только уровень андрогенов, но и целого ряда других гормонов.
В состав стандартного гормонального исследования при подозрении на бесплодие входит определение уровня следующих гормонов:
- общий тестостерон (при необходимости можно рассчитать и свободный),
- ФСГ,
- ЛГ,
- пролактин,
- эстрадиол,
- ТТГ,
- ГсПГ.
Уровень гормонов утром достигает максимальных значений, а к вечеру начинает снижаться, кроме того на результаты анализов могут влиять стрессы, недосып и переутомление. Поэтому при сдаче анализов на мужские половые гормоны важно соблюдать определенные правила.
- Все гормоны надо сдавать натощак, в промежуток между 7 и 11 часами утра, когда их уровень в крови самый высокий.
- Желательно накануне избегать физических и эмоциональных переутомлений, это тоже может повлиять на уровень гормонов в крови.
- В идеале, при обнаружении изменений уровня того или иного гормона, исследование желательно повторить.
Важная информация? Поделись ею в социальных сетячх, кому-то обязательно пригодится!
источник

Главное, что нужно знать: бесплодна пара, а не конкретно женщина или мужчина, поэтому обследование нужно проходить обоим. Обращаться лучше в специальную клинику по лечению бесплодия или в государственные центры репродукции человека, которые есть в крупных городах.
На первый приём нужно приходить вместе, взяв с собой все предыдущие анализы, данные УЗИ и так далее. Сначала проводится опрос (сбор данных о здоровье обоих супругов, перенесенных заболеваниях, оперативных вмешательствах), а затем физический осмотр мужчины и женщины.
Сбор анамнеза и осмотр позволяет правильно определить тактику обследования. Инвазивные и сложные обследования, например, лапароскопия, гистероскопия, обычно проводятся после других исследований.
Также существуют алгоритмы обследования при бесплодии, которые позволяют как можно быстрее найти причину отсутствия беременности и приступить к лечению.
Обследование мужчины включает опрос с упором на системные заболевания и воздействия, тазовые или паховые операции и физический осмотр. Некоторые патологии можно определить или заподозрить уже при осмотре, например, варикоцеле (расширение вен яичка) или крипторхизм (неопущение яичек в мошонку).
Затем мужчина должен сдать анализ спермы (спермограмму) и если она в норме, то на этом обследование мужчины заканчивается. При отклонениях в спермограмме, даже незначительных, рекомендуется сдать анализ ещё раз, лучше всего через два-три месяца.
Если спермограмма не идеальная, нужна консультация андролога — врача, который занимается вопросами мужского репродуктивного здоровья. Андролог назначает дальнейшее обследование.
При низкой концентрации сперматозоидов рекомендуется анализ на тестостерон и ФСГ (фолликулостимулирующий гормон) и в зависимости от результатов нужно определить тактику дальнейшего обследования.
Если определяется высокий уровень ФСГ и низкий или нормальный уровень тестостерона — предлагается генетическое консультирование, анализ на микроделеции (выпадение определённых участков) Y хромосомы.
Например, уменьшенное количество сперматозоидов и нормальный объём спермы наблюдается при синдроме Клайфельтера — генетическом заболевании, при котором наблюдаются гормональные нарушения и бесплодие.
При пониженном ФСГ и тестостероне можно подозревать заболевания гипофиза (отдела промежуточного мозга), поэтому рекомендуется проверить уровень пролактина и сделать МРТ. Если обнаруживается патология, в основном назначается лекарственная терапия.
При нормальных уровнях гормонов и нормальном размере яичек рекомендуется биопсия яичка. Биопсия яичка — это забор ткани для дальнейшей диагностики бесплодия, а также для получения сперматозоидов для ЭКО.
Если результат спермограммы — низкий объём спермы, то рекомендуется постэякуляторный анализ мочи (анализ мочи после семяизвержения). При некоторых заболеваниях часть спермы после эякуляции попадает в мочевой пузырь.
При нарушении эякуляции и низком объёме спермы также могут быть рекомендованы УЗИ органов малого таза, мошонки и щитовидной железы.
Мужской фактор бесплодия лечится с помощью медикаментов и хирургически, например, при варикоцеле или непроходимости семявыводящих протоков. Иногда используются такие методы как промывка и сгущение спермы. Отказ от вредных привычек часто улучшает качество спермы.
Для улучшения качества спермы также назначаются такие добавки как цинк, витамин Е, L-карнитин (природное вещество, участвует в обмене веществ).
Обследование женщины на бесплодие начинается с опроса: история менструаций, контрацепция, предыдущие беременности, их исход (роды, аборты, выкидыши), использование лекарств, профессиональное облучение, вредные привычки, операции на репродуктивных органах и инфекции органов малого таза.
Затем проводится физический осмотр с оценкой телосложения, подсчётом индекса массы тела, а также осмотр молочных желез и гинекологический осмотр. На основании этих данных доктор назначает дополнительное обследование и лабораторные тесты.
Примерный алгоритм обследования при женском бесплодии включает следующие исследования.
1. Оценка овуляции. Базальная температура тела не считается надёжным признаком овуляции и не рекомендуется для оценки овуляции при бесплодии.
У женщин с регулярным циклом овуляция обычно происходит, но для её подтверждения проводят анализ крови на прогестерон на 21 день цикла (при 28 дневном цикле). Если цикл нерегулярный или больше (меньше) 28 дней, то анализ проводится за 7 дней до предполагаемой менструации.
Фолликулометрия (УЗИ репродуктивных органов на протяжении цикла) считается слишком дорогостоящим и занимающим много времени методом и считается нецелесообразном для рутинной оценки овуляции.
При отсутствии овуляции нужно провести дополнительное обследование: анализы крови на ФСГ (обычно на третий день цикла), экстрадиол, пролактин, ТТГ (гормон щитовидной железы). Такие причины бесплодия как гиперпролактинемия (повышенное содержание пролактина, подавляющего овуляцию) и нарушения работы щитовидной железы хорошо поддаются коррекции, что позволяет восстановить фертильность женщины.
Иногда нарушения овуляции происходят вследствие низкой массы тела и чрезмерных физических нагрузок или, наоборот, лишнего веса. Таким женщинам рекомендуется достичь нормальной массы тела, изменить образ жизни, чтобы добиться восстановления овуляторных циклов. Также могут применяться препараты для индукции овуляции.
Если по результатам анализов подозревается овуляторная недостаточность, то дополнительно могут проводится: тест на кломид (измерение ФСГ до и после стимуляции овуляции), подсчёт антральных фолликулов (размером 2-8 мм) с помощью УЗИ, анализ уровня антимюллерового гормона. Женщины с овуляторной недостаточностью могут забеременеть только с донорством яйцеклеток и оплодотворением в пробирке.
2. Оценка проходимости труб и состояния матки.
Оценка матки и труб проводится после подтверждения факта овуляции с помощью: гистеросальпингографии, гистероскопии, лапароскопии. Иногда перед выбором метода оценки маточных труб проводится анализ на антитела к хламидиям — простой тест для прогнозирования наличия заболеваний труб.
Гистеросальпингография — это минимально инвазивное вмешательство для скрининга структурных аномалий матки и проходимости труб. Если нет явных факторов закупорки труб, то применяется гистеросальпингография — рентгеновское исследование, при котором в матку вводится контрастное вещество и делаются рентгеновские снимки.
Женщинам с факторами риска закупорки труб (эндометриоз, внематочная беременность, инфекции органов малого таза) рекомендуется гистероскопия или лапароскопия, так как эти исследования более чувствительны и позволяют одновременно лечить некоторые патологии.
Гистероскопия — малоинвазивная операция, при которой специальный прибор вводится в полость матки и проводится осмотр, а при необходимости и устранение спаек, удаление миомы или полипов, рассечение маточной перегородки. При подозрении на патологию, хронический эндометрит или неоплазию, проводится биопсия эндометрия (взятие кусочка внутренней выстилки матки для анализа).
Лапароскопия — хирургический метод, при котором осматривается наружная часть матки и фаллопиевы трубы, одновременно можно провести лечение, а именно, устранение очагов эндометриоза, иссечение спаек, реконструкцию (пластику) маточных труб и так далее.
Лапароскопия является инвазивным вмешательством и может тоже приводить к образованию спаек. Прежде чем назначить инвазивный метод обследования, доктор должен взвесить все «за» и «против».
3. Оценка шеечного фактора бесплодия.
Для оценки шеечного фактора бесплодия обычно применяют посткоитальный тест, который позволяет определить, как ведут себя сперматозоиды в слизи шейки матки. Если слизь очень вязкая, то сперматозоидам трудно проникнуть через неё в шейку матки. Если среда слишком кислая, то сперматозоиды теряют свою активность.
Посткоитальный тест проводится примерно на 14 день менструального цикла (может позже или раньше в зависимости от длины цикла) и заключается в том, что через 8-12 часов после полового акта без применения средств предохранения врач берёт на анализ шеечную слизь у женщины специальной пипеткой. Затем специалист оценивает консистенцию, РН слизи и количество сперматозоидов в ней.
Шеечный фактор редко является единственной причиной бесплодия. Кроме того, оценка цервикальной слизи не отличается большой точностью. Сейчас считается, что посткоитальный тест обладает слабой прогностической ценностью в диагностике бесплодия.
Не помогают в лечении бесплодия такие анализы как: тест на ТОРЧ инфекции, гистологическое исследование эндометрия. Анализы на антиспермальные тела также не имеют особой ценности в диагностике бесплодия.
Если у женщины проходимые трубы, нет нарушений овуляции, нет заболеваний и аномалий матки, а у мужчины хорошая спермограмма, то обычно говорят о необъяснимом бесплодии. Такой паре может быть рекомендована индукция овуляции с внутриматочной инсеминизацией (сперматозоиды вводятся непосредственно в матку в нужный день цикла) в течение 3-4 циклов.
Если беременность всё равно не наступает, рассматривается вопрос применения экстракорпорального оплодотворения. Если при нарушениях овуляции консервативные методы лечения не дают эффекта, также решается вопрос применения вспомогательных репродуктивных технологий.
Известно, что при бесплодии время работает против нас, то есть возраст является одним из основных факторов ухудшения фертильности. Поэтому, если семейная пара регулярно живёт половой жизнью, не предохраняется и беременность не наступает в течение одного года, то нужно обращаться к специалистам.
Более раннее обследование при бесплодии нужно пройти, если женщина старше 35 лет, у неё аменорея (отсутствие овуляции) или олигоменорея (редкие менструации) или есть факторы повреждения маточных труб (внематочная беременность, инфекции и операции органов малого таза).
источник
Каждая семейная пара рано или поздно задумывается о продолжении рода. Активная половая жизнь без использования контрацепции, как правило, заканчивается наступлением беременности. Но иногда, зачатие так и не происходит, даже спустя год-два. В таком случае семейной паре рекомендуют пройти обследование. Если раньше в отсутствии детей обвиняли женщину, то сегодня 40% случаев приходится на мужское бесплодие.
Методы диагностики позволяют определить, что стало причиной мужского бесплодия и назначить эффективную терапию.
Основные причины развития бесплодия у мужчин:
- врожденные патологии;
- простатит;
- генетические нарушения;
- венерические и инфекционные заболевания;
- патологии половых органов;
- ожирение;
- водянка семенного канала и яичка;
- сахарный диабет;
- травмы тазовых и половых органов;
- осложнение после операции на паховую грыжу;
- гипертония;
- вредные привычки;
- воздействие вредных веществ.
Важно! Бесплодие отражается на качестве семенной жидкости, количестве и подвижности спермиев.
Обследованием мужского репродуктивного здоровья занимается врач-андролог.
Как правило, обследование мужского здоровья начинается с консультации андролога, который собирает анамнез, выясняет жалобы и проводит осмотр пациента. На этом этапе, диагностируют возможные нарушения, оценивают функциональное и анатомическое состояние органов репродуктивной системы. Определяется первичность или вторичность бесплодия.
У мужчин, не имеющих детей, определяют первичное бесплодие.
Вторичное бесплодие диагностируют у мужчин, которые уже имеют детей. Оно развивается в течение жизни вследствие некоторых причин.
Дальнейшую схему обследования выстраивают в зависимости от полученных результатов. Назначают дополнительные процедуры и анализы.
В основном обследование проводят по следующей схеме:
- Спермограмма. Позволяет оценить качество спермы. Дальнейшая диагностика зависит от результатов этого анализа. Чтобы получить достоверные данные, мужчина за три дня до сдачи должен воздержаться от похода в баню, интимной жизни и употребления алкоголя. Забор материала осуществляют в медицинском учреждении путем мастурбации.
- МАR-тест. Подтверждает или исключает иммунологическое бесплодие у мужчины. Забор спермы осуществляют тем же способом, как и для спермограммы.
- УЗИ и допплерометрия органов мошонки. Обследование придатков и яичек, кровоснабжение этих органов позволяет подтвердить или исключить хирургические, физиологические или воспалительные патологии.
- ТРУЗИ предстательной железы и семенных пузырьков. С помощью этого обследования исследуется структура простаты, что позволяет исключить или подтвердить наличие хронического или острого воспаления.
Уточнить диагноз позволяют дополнительные исследования, которые проводят по следующей схеме:
- гормональный фон. Берут анализ крови на гормоны, отвечающие за протекание сперматогенеза и мужское либидо. Анализ сдают натощак. Забор крови осуществляют в период с 9 до 10 часов утра;
- генетическое обследование. Назначает врач при обнаружении патоспермии;
- ПЦР-диагностика ЗППП. Исключает или подтверждает наличие инфекции, передающейся половым путем, которые оказывают влияние на процесс зачатия. Перед сдачей анализа запрещено мочиться на протяжении двух часов. Мазок берут из уретры;
- секрет простаты. Анализ позволяет исключить или подтвердить воспаление простаты. Перед исследованием необходимо воздержаться от половых актов на протяжении трех дней;
- биохимия эякулята. Анализ направлен на изучение семенной плазмы. Результат показывает работу семенных пузырьков, придатков яичек и предстательной железы;
- ROS. Установление уровня свободных радикалов. Гиперпродукция активных форм кислорода (свободные радикалы, озон, перекись водорода) является одной из причин фертильности ROS, что снижает подвижность сперматозоидов и уменьшает их способности к оплодотворению. В результате этого происходит повреждение их мембраны. Более того, повреждаются ДНК хромосомы, что приводит к развитию апоптоза сперматозоидов;
- электро-микроскопический метод изучения спермиев. Полное изучение сперматозоидов, которое позволяет обнаружить патологию внутренней структуры и содержимого семенной плазмы;
- акросомальная реакция. Химическая реакция, которая возникает на головке сперматозоида в момент соприкосновения с яйцеклеткой, позволяет ему проникнуть в нее. Подобная реакция происходит только у здоровых спермиев;
- посев спермы. Назначают при повешенном уровне лейкоцитов или обнаружении бактерий;
- изучение морфологии по Крюгеру. Обычно выполняется вместе со спермограммой. Однако иногда требуется развернутый анализ спермограммы, который включает в себя анализ спермы, МАR-тест и морфологию по Крюгеру;
- HLA. Назначают, если женщина не может выносить ребенка. Исследование определяет антигены совместимости тканей супругов. Для анализа сдают венозную кровь;
- определение онкомаркеров. Исследование назначают при подозрении на онкологические заболевания;
- проба Курцрока-Миллера. Посткоитальный тест, который позволяет выявить иммунологический конфликт в паре на уровне шейки матки;
- ПСА. Исследование назначают всем мужчинам после 45 лет;
- проба Шуварского. Тест на совместимость партнеров. Определяют количество жизнеспособных спермиев в шейке матки после некоторого времени после соития;
- биопсия яичек. Назначают при азооспермии. Позволяет поставить точный диагноз и скорректировать метод терапии бесплодия у мужчины;
- лабораторные исследования. Назначаются по показаниям. Посев мочи, анализы крови и мочи, биохимическое исследование крови.
Важно! Каждый метод диагностики причины бесплодия имеет серьезные показания для исследования и проводится только опытными специалистами.
Большинство случаев бесплодия у мужчин успешно поддается лечению. Главное – пройти комплексное обследование и начать лечение.
Радевич Игорь Тадеушевич, врач сексопатолог-андролог 1 категории
6,395 просмотров всего, 2 просмотров сегодня
источник
Бесплодие является не только личной, но и социальной проблемой.
Замечено, что женщины чаще начинают волноваться по поводу потомства, а мужчины избегают обследования, несмотря на то, что упущенное время играет не на пользу. Необходимо пройти полноценное обследование, поскольку диагностический алгоритм обследования мужчины с подозрением на бесплодие давно отработан и клиники обеспечивают обследование на высоком уровне. Своевременное обследование и лечение по поводу бесплодия во многих случаях заканчивается долгожданной беременностью.
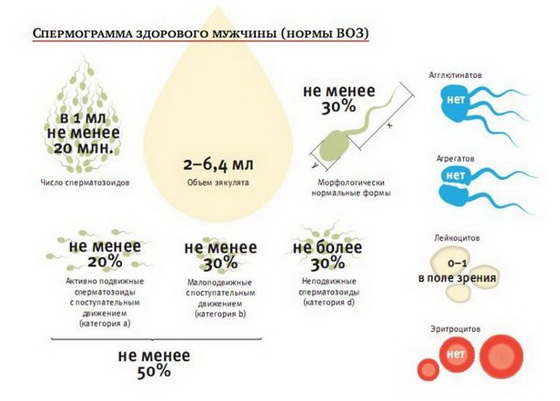
Первый этап обследования проводится всем пациентам, обратившимся в клинику по поводу бесплодного брака. Прежде всего, оцениваются данные анамнеза: перенесенные урогенитальные заболевания и фертильность в других браках. На этом этапе обследования анализы на бесплодие у мужчин включают спермограмму и определение иммунологического фактора бесплодия. Анализы (спермы) на бесплодие дают качественную и количественную характеристику сперматозоидов. Нормальные показания спермограммы — в одном миллилитре спермы должно быть 20 миллионов сперматозоидов, 50% из них должны быть активно подвижными и 5 миллионов сперматозоидов не должны иметь патологии строения. Такая сперма считается способной к оплодотворению.
Для получения достоверных результатов анализов на бесплодие у мужчин эякулят должен сдаваться после воздержания в течение 48-72 часов. При выявлении патологии со стороны сперматозоидов и подозрении на мужское бесплодие анализы спермы должны быть продублированы через 2 недели. Необходимо знать, что в течение этого времени недопустим прием алкоголя и применение препаратов. Сперма очень подвержена влияниям, даже субфебрильная лихорадка, которая была несколько месяцев назад, может вызвать изменения в эякуляте, даже азооспермию.
Мужское бесплодие (азооспермия) это состояние, при котором в сперме отсутствуют сперматозоиды. Причиной этого является нарушение проходимости семявыносящих протоков или отсутствие образования сперматозоидов. Причиной мужского бесплодия (азооспермия) могут быть генетические заболевания, гормональные нарушения, лучевая нагрузка, двустороннее варикоцеле, опухолевые процессы в яичках.
Для исключения иммунологического мужского бесплодия проводятся анализы на наличие антиспермальных антител в эякуляте и в крови — MAR-тест и ИФА. Положительные результаты тестов говорят о наличии иммунного фактора бесплодия.
На данном этапе обследования можно диагностировать клинические проявления варикоцеле, а также определить обструктивную азооспермию.
На втором этапе обследования мужского бесплодия проводятся анализы: определение гормонального статуса, УЗИ органов мошонки и определение возбудителей урогенитальных инфекций: хламидии, микоплазмы, трихомонады, вирусы. Также врач решает о необходимости генетических исследований и биопсии яичек.
Гормональные исследования проводят при выраженных изменениях спермы и азооспермии. Определяются уровни тестостерона, ФСГ, ЛГ. При ультразвуковом исследовании можно определить изменения в яичках, придатках, предстательной железе. Проводится также цветное доплеровское исследование, при котором выявляется субклинические формы варикоцеле.
Возбудители урогенитальных инфекций, в частности вирусы и хламидии, поражают сперматозоиды и приводят к их иммобилизации. Поэтому эти анализы при диагностике мужского бесплодия имеют большое значение.
Генетические исследования при диагностике мужского бесплодия (анализ кариотипирование) назначают при азооспермии и выраженной патоспермии. Установлено, что 10% случаев патоспермий и необструктивной азооспермии связано с выпадением локусов в Y-хромосоме.
При необструктивной азооспермии проводятся дополнительные анализы на бесплодие — исследование центрифугированного эякулята, так как после центрифугирования возможно обнаружение единичных сперматозоидов. Это исследование показано для проведения дифференциальной диагностики обструктивной и секреторной азооспермии. Исследование посторгазменной мочи проводится при подозрении на ретроградную эякуляцию. Во многих клиниках биопсия яичка проводится как метод получения генетического материала для последующего использования в цикле ЭКО-ИКСИ.
В бесплодном браке обязательно обследуются оба супруга. Женщина осматривается гинекологом, берутся стандартные мазки. Анализ на бесплодие у женщин обязательно включает обследование на наиболее часто встречающиеся инфекции: микоплазмоз, хламидиоз, трихомониаз, герпетическую и цитомегаловирусную инфекцию.
В обязательном порядке проводится ультразвуковое исследование, которое позволяет выявить новообразования матки, яичников, патологию эндометрия, состояние фолликулов и наличие овуляции. Гормональное обследование — это очень важный анализ на бесплодие у женщин. При сохраненном ритме менструаций гормональные исследования проводятся на 2-5 день цикла. Исследуется уровень пролактина, тестостерона, кортизола и тиреоидных гормонов. При нарушенном ритме менструаций кроме этого определяется уровень гонадотропинов (ФСГ, ЛГ), андрогенов (Т, 17-ОП, ДГЭА-С) и эстрадиола.
Из дополнительных обследований проводится гистеросальпингография, которая позволяет оценить состояние маточных труб, выявить наличие спаечного процесса пороки развития матки. Иммунологическое обследование показано во всех случаях бесплодия. С этой целью проводят биологические пробы (посткоитальный тест, тест контакт) и определяют атиспермальные антитела.
Обследования по поводу мужского и женского бесплодия можно провести в медицинской клинике «Центр ЭКО». Здесь также проводится лечение бесплодия по разным программам вспомогательных репродуктивных технологий.
источник
Итак, свершилось! Вы нашли свою вторую половинку! Вьете семейное гнездышко, в котором вот-вот появятся ваши детки. Потом еще «вот-вот», потом еще. И закрадывается мысль, что «вот-вот» слишком затянулось, а следом за ней в голову приходит пугающее слово «бесплодие».

Для начала давайте разберемся: что считать бесплодием?
Супружеское бесплодие — это отсутствие беременности в течение года при регулярной половой жизни с частотой не менее двух раз за цикл. Однако, в современном мире, с его стрессами и ритмом, врачи часто рекомендуют не переживать по поводу отсутствия беременности до двух лет семейной жизни.
Если же вашему браку больше двух лет, а попытки забеременеть не имеют успеха, тут уже придется брать вопрос деторождения под собственный строгий контроль. И начинать нужно, конечно же, с обследования собственного репродуктивного здоровья. Проходить обследование необходимо как жене, так и мужу, бывает, что в супружеских парах обнаруживается сразу несколько причин бесплодия, причем у обоих партнеров одновременно, следовательно, и лечение нужно проходить вместе.
К сожалению, полное обследование – мероприятие весьма затратное и в денежном и во временном отношении. Поэтому советуем Вам внимательно ознакомиться с этой статьей, чтобы составить свой личный план обследования и максимально сэкономить свои силы, время и деньги.
Очевидно, что главный признак бесплодия – это отсутствие беременности в супружеской паре, при условии регулярной (не реже двух раз за цикл, один из которых, приходится на середину цикла) интимной жизни в течение года. После года безуспешных попыток пора подходить к вопросам материнства осознанно и настойчиво.
Внимательно прочитайте симптомы, при которых затягивать с обращением к специалисту-репродуктологу не стоит:
— Нерегулярный менструальный цикл, когда сложно предсказать наступление следующих месячных;
— Менструальный цикл часто короче, чем 24-25 дней;
— Менструальный цикл часто длиннее, чем 35 дней;
— Скудные или чрезмерно обильные болезненные менструации;
— Появление в середине менструального цикла кровянистых выделений;
— Наличие избыточного роста волос на теле, жирной, проблемной кожи наряду с нарушением цикла;
— Патологические выделения из половых путей с неприятным запахом, зудом. Выделения могут иметь слизисто-гнойный характер, содержать свежую или измененную кровь;
— Частое обострение цистита;
— Выделение молока из груди;
— Слабоположительные тесты на беременность и последующее наступление менструации, наличие в анамнезе выкидышей, замерших беременностей.
Основной фактор риска бесплодия – это, конечно, возраст женщины. Для одной и той же женщины возможность зачать ребенка в 20, 30 и 40 лет принципиально разная, а после сорока шанс забеременеть без помощи специалистов примерно равен шансу крупного выигрыша в лотерею. Поэтому, если Вы уже отметили свое тридцатилетие, а стать мамой пока не получается, не выжидайте, обращайтесь к специалисту! На нашем сайте есть статья на эту тему.

— если Вы обнаружили у себя какие-то из перечисленных симптомов бесплодия
— если Вы безуспешно пытаетесь забеременеть более двух лет
Советуем не откладывать в долгий ящик визит к репродуктологу, вполне возможно, что в Вашей ситуации не обойтись без консультации специалиста.
Если Вы еще молоды и Вашей регулярной супружеской жизни еще меньше двух лет советуем разобраться с календарем зачатия и, самое главное, не переживать, что Ваша беременность пока не наступила.
Но, если Вы все таки тревожитесь по поводу бесплодия или у Вас есть смутное ощущение, что что-то не так, значит переходите к следующей части нашей статьи.
Итак, Вы решили посетить репродуктолога, чтобы исключить (или решить) проблемы, приводящие к бесплодию. Конечно, можно без предварительных раздумий записаться в клинику, сходить на прием и выйти из кабинета с пухлой пачкой направлений на все возможные анализы и осмотры, а сдав все это идти на прием еще и еще раз.
Мы, все таки, рекомендуем осознанно подойти к вопросам планирования и подготовиться к посещению врачей настолько, чтобы каждый ваш визит в клинику был максимально плодотворным.
Для начала нужно иметь представление о физиологии зачатия. Дни благоприятные для наступления беременности приходятся на середину женского менструального цикла (с 10 по 15 день). В эти дни в женском организме происходят гормональные изменения (называемые специалистами «овуляция») и от того, насколько своевременно, достаточно и слаженно будут вырабатываться нужные гормоны, напрямую зависит возможность наступления беременности. Поэтому хорошо бы выяснить есть ли овуляция у Вас. Можно по старинке строить графики базальной температуры и ловить тот самый момент кратковременного небольшого (примерно на 0,5 градусов) повышения температуры. Но, это крайне не надежный и муторный способ, который больше подходит для того, чтобы чем-то занять себя в ожидании положительных тестов, чем для серьезной диагностики.
Мы же советуем более современный метод определения дня овуляции – специальных тестов на овуляцию, например таких:
В инструкции к этим тестами все достаточно подробно расписано.
Советуем перед посещением врача два-три цикла проводить эти тесты, естественно совмещая их проведение с активным планированием, может так случиться, что посещение репродуктолога Вам и не понадобится и долгожданная беременность наступит. Если же нет, то обязательно сообщите о результатах Ваших тестов на овуляцию на первой консультации.
Теперь подробно поговорим об анализах, с результатами которых, Ваша первая консультация станет более плодотворной:
| Название анализа | Кому сдавать | Когда и где сдавать | О чем говорят результаты |
| Анализы на ИППП (инфекции передающиеся половым путем) | Обоим супругам не зависимо от возраста (особенно тем, кого беспокоят патологические выделения из половых путей) | Советуем сдавать в специализированных лабораториях, скорее всего там будет самый полный спектр исследований. В женских консультациях редко можно сдать все необходимые анализы на все титры. Сдавать в любой день кроме дней месячных. | При обнаружении инфекций в активной форме врачом будет назначено лечение (скорее всего антибактериальное).При обнаружении инфекций в скрытой форме женщине будут назначены дополнительные исследования для исключения хронических воспалительных процессов. |
| Гомоцистеин | Женщинам после 30 лет и/или имеющим в анамнезе выкидыши, замерзшие беременности, слабоположительные тесты на беременность | Натощак в любой день цикла | При повышении более 8ед показана консультация гемостазиолога с назначением дополнительных анализов. По современным представлениям при показателе свыше 18 беременность практически исключена. К счастью это поддается коррекции. |
| Гормональные исследования | |||
| ФСГ (фолликулостимулирующий гормон), ЛГ (лютенизирующий гормоном) | Женщинам | На 2-7 день цикла натощак | Для этих гормонов важно их соотношению между собой, при серьезных повышениях показателей стоит рассматривать помощь ВРТ (вспомогательных репродуктивных технологий) |
| Эстрадиол | Женщинам | В любой день цикла натощак | При больших отклонениях показателей от нормы потребуется гормональная коррекция. |
| Прогестерон | Женщинам | На 19-21 день цикла натощак | При недостатке прогестерона наступление беременности невозможно. К счастью эта проблема легко решается гормональной терапией. |
| Пролактин | Женщинам | В любой день цикла строго натощак | Повышение пролактина является частой причиной бесплодия. Поддается коррекции |