В случае, когда в женском организме есть нарушения функции или строения маточных труб, врачи говорят о трубно-перитонеальном факторе бесплодия. Причин возникновения очень много. Если вовремя обратиться к врачу и начать лечение, шансы на зачатие здорового ребенка есть у большинства бесплодных пар.
Трубно-перитонеальный фактор бесплодия диагностируется у 40% пар, столкнувшихся с проблемой зачатия.

Трубно-перитонеальный фактор у женщины встречается часто, причиной тому перенесенные или не долеченные инфекционные заболевания. Они возникают в органах, расположенных близ маточных труб.
Существует несколько форм бесплодия: трубное и перитонеальное. Часто эти понятия подменяют. В первом случае, когда трубы непроходимы, женщина не всегда будет испытывать трудности с зачатием. Часто маточная труба имеет сильное воспаление, что, в свою очередь, вызывает непроходимость. Перитонеальный фактор означает, что между репродуктивными органами присутствуют спайки.

Частой причиной бесплодия являются внутриматочные манипуляции. Негативно сказывается искусственное прерывание беременности, выскабливания полости матки, гидротубации маточных труб. Воспаления маточных труб и яичников также провоцируют развитие патологии.
Чтобы диагностировать заболевание осуществляют лабораторные и инструментальные исследования:
- гистеросальпингографию;
- гидросальпингоскопию;
- кимографическую гидротубацию;
- фаллоскопию;
- лапароскопию.

Также определяют, есть ли пороки развития матки, полипы эндометрия, внутриматочные синехии.
Результат процедуры позволит оценить наличие или признаки спаечного процесса. Когда фиксируют внутриматочную патологию, назначают гистероскопию. При обнаружении спаек проводят лапароскопию.
Кимографическая гидротубация — метод, в ходе которого врач определяет проходимость маточных труб путем введения в просвет лекарственных средств, как правило, новокаина, гидрокортизона и пр.

Когда у врача имеются основания полагать, что причиной женского бесплодия являются наличие опухолей, назначает Эхо ГСС (эхографию).
Манипуляция позволяет избежать операции, если проводить ее в разные фазы цикла, чтобы понаблюдать кисты в динамике.
Чтобы картина была ясной, гинеколог выполняет ультразвуковое исследование. С помощью УЗИ можно определить маточные патологии: наличие синехий, миом, эндометрита.
Если женщина проходит обследование с целью определить причину трубно-перитонеального бесплодия необходимо начать с анализов на инфекционные заболевания, поскольку именно они являются частой причиной патологии. В лабораторных условиях необходимо провести исследования матки и придатков, также на обследование направляется и половой партнер пациентки. Зачастую в этом вопросе необходима консультация гинеколога, эндокринолога и репродуктолога.

При наличии нарушений, долгожданная «встреча» не происходит. Женщине ставят бесплодие трубного генеза. При наличии спаек в органах малого таза недуг называют перитонеальным. Бывают случаи, когда эти два диагноза сочетаются.
К причинам, провоцирующим патологию, относят:
- гормональные сбои;
- стрессы;
- заболевания органов малого таза;
- оперативные вмешательства в органы малого таза;
- наличие инфекций;
- эндометриоз.
Лечение предполагает прием медикаментов, гинеколог прописывает спазмолитики, противовоспалительные препараты. Выбор таблеток зависит от причины бесплодия.

Если воспаление хроническое, гинеколог назначает еще и таблетки, положительно влияющие на иммунитет. В этом случае физиотерапия окажет благоприятное действие.
При эндометриозе назначают гормональные препараты. Если эндометрий расположен неправильно, врачи делают лапароскопию, чтобы удалить очаги. Перитонеальная патология лечится исключительно оперативным путем. Метод подбирается индивидуально.

Возможно, стоит прибегнуть к суррогатному материнству или экстракорпоральному оплодотворению (ЭКО). ЭКО является весьма эффективным способом преодоления недуга.
Проведенное обследование позволит женщине стать матерью. Согласно статистике более 35% женщин после проведенного курса лечения благополучно беременеют и рожают здоровых детей.
Эта патология встречается крайне часто. Диагностировать можно различными методами. Вылечить бесплодие можно как медикаментами, так и оперативным путем. Стоит помнить, что трубно-перитонеальное бесплодие является осложнением других патологий.
источник
Примерно у 60% женщин из тех, у кого выявлено бесплодие, наблюдаются проблемы с нарушением проходимости фаллопиевых труб или же с их строением, а также с появлением в области яичников спаек. Подобное явление называется трубный фактор бесплодия. Любая из перечисленных патологий может оказывать влияние на репродуктивную систему, причем нередко эти факторы связаны между собой, развиваясь одновременно. Именно из-за этого в 30% случаев диагностируется так называемое трубно-перитонеальное бесплодие, или сокращенно ТПБ.
Трубно-перитонеальное бесплодие представляет собой сочетание трубного бесплодия с бесплодием перитонеальным. В такой его форме нарушение строения труб или их проходимости одновременно сочетается со спаечным процессом, поражающим область яичников.
Если при таком течении патологического процесса поражена только одна труба, то вероятность зачатия сокращается вдвое, если же поражены оба яичника — диагностируется бесплодие. Соответственно, после оплодотворения у яйцеклетки не получится осуществлять перемещение по трубам, что исключит возможность ее попадания в матку.
Бесплодие в такой форме выявляется у пациенток достаточно часто, однако восстановительной терапии, к сожалению, поддается очень слабо. Даже после оперативного лечения могут вновь образовываться спаечные процессы. В качестве вспомогательных методик для наступления беременности в таком случае предлагаются ИКСИ, внутриматочная инсеменация и ЭКО.
Комбинации патологических процессов при ТПБ сопутствуют свои осложнения, в частности это хроническая боль, отмечаемая в области таза, а также внематочная беременность, которая происходит при закреплении оплодотворенной яйцеклетки вне пределов маточной полости. Как итог, у женщины может развиться кровотечение, что может даже привести к летальному исходу.
Бесплодие трубного генеза может быть функциональным или органическим.
При функциональном трубном бесплодии в маточной трубе отсутствуют нарушения в ее строении. Проходимость в норме, однако, нарушению подлежит способность к сократительным движениям. Данное нарушение может проявляться в следующих вариантах:
- гипертонус — сокращения трубы происходят слишком быстро;
- гипотонус — можно определить состояние органа, как «вялость», сокращения происходят слабо;
- дискоординация — сокращения разных частей трубок происходят по-разному, то есть в собственном ритме.
Что касается органической формы трубного бесплодия, то здесь нарушение проходимости труб выявляется с наружной стороны, что может происходить из-за спаек или наличия опухолевого процесса в другом органе, а также с внутренней стороны.
Последний вариант обуславливается воспалительным процессом, при котором отечность создает перекрытие просвета канала, либо же происходит накопление в трубе жидкости (ставится диагноз гидросальпинкс). Органическая форма бесплодия развивается в такой, например, ситуации, как частичное или полное удаление трубы, а также при рубцевании на фоне хирургического вмешательства.
Бесплодие в этом случае развивается всегда из-за развития в малом тазу спаечного процесса, что может произойти вследствие микробного воспаления или воспаления асептического, то есть воспаления, развившегося в стерильных условиях.
“Бесплодие здесь может быть первичным или вторичным. Первичное бесплодие заключается в таком состоянии, при котором изначально не наступает беременность. Если же речь идет о вторичном бесплодии, то оно заключается в том, что пациентка, вне зависимости от исхода беременности (роды, аборт, выкидыш), уже ее имела прежде.”
Наталья Зубковская, врач гинеколог
Если речь идет о таком диагнозе, как бесплодие вторичное трубно-перитонеальное (или о брюшинном бесплодии), то подразумевается, что беременности у женщины уже были, однако с какого-то времени развилось нарушение, при котором оплодотворение яйцеклетки естественным образом стало невозможным. Причиной тому может быть наличие спаечного процесса в рассматриваемой области или проблемы с придатками.
Классификация бесплодия может быть также дополнена следующим разделением:
- относительное бесплодие — допускается возможность наступления беременности;
- абсолютное бесплодие — наступление беременности естественным образом является невозможным (что может обуславливаться, например, абсолютной непроходимостью одновременно обеих труб).
Как мы уже выяснили, трубно-перитонеальное бесплодие по своей сути является комбинированной патологией. Трубное бесплодие исключает возможность зачатия по причине функциональных или анатомических нарушений, при которых возникает проблема проходимости маточных труб.
Перитонеальное или брюшинное бесплодие исключает возможность оплодотворения по причине наличия сращения в малом тазу.
Обозначим следующие причины, при которых нарушается функционирование маточных труб:
- воспалительные заболевания половых органов (например, наличие острых или хронических воспалительных заболеваний органов, таких как аднексит и сальпингоофорит (здесь речь идет о воспалении придатков), сальпингит (воспаление маточных труб), оофорит (воспаление яичников) и пр.);
- наличие генитальных инфекций (герпес, уреаплазма, хламидиоз, микоплазма, гонорея или трихомониаз);
- нарушения строения маточной трубы;
- травма или воспалительный процесс, развившийся на фоне аборта или родов;
- операционное вмешательство в среде внутренних половых органов, например, удаление миомы, кисты и пр.;
- переизбыток гормонов стресса за счет повышенной их секреции из-за пребывания пациентки в состоянии постоянного (хронического) стресса;
- дефицит женских гормонов, переизбыток выработки мужских гормонов.
Диагностируется перитонеальная форма бесплодия при образовании на придатках спаек. Причина их появления — перенесение операций, а также заболеваний инфекционного характера, при которых поражению подлежат органы малого таза.
В достаточно частых случаях эндометриоз становится причиной наличия спаечного процесса, в особенности, если разрастание слизистой матки происходит на брюшине. Выделим признаки и факторы, которые могут указывать на трубный фактор бесплодия:
- болевые ощущения при половом контакте;
- наличие в анамнезе пациентки (то есть, в ее истории болезни) аднексита в острой или хронической форме;
- выявление в придатках жидкости, что определяется в ходе диагностики УЗИ;
- перенесение операций в среде органов малого таза;
- внематочная беременность;
- боли внизу живота, напоминающие схватки, отмечаемые с той стороны, где находится спайка, либо же с обеих сторон;
- аборт.
Установка внутриматочных средств контрацепции также значительно повышает риск формирования спаек и повреждения маточных труб.
Так, действия, осуществляемые при установке маточных спиралей, могут проводиться без принятия во внимание наличие противопоказаний в случае с конкретной пациенткой. Халатное отношение к необходимости антисептической обработки в ходе процедуры также способствует усугублению картины.
Предположить актуальность диагноза трубно-перитонеального бесплодия можно также у пациенток с наличием эндокринных нарушений, у которых спустя год после прохождения курса терапии не произошло зачатия.
В целом же можно добавить, что перечисленные причины и факторы носят косвенный характер, потому определить причину, спровоцировавшую бесплодие, основываясь лишь на внешних признаках, по сути, не представляется возможным.
Только врач может определить основные признаки бесплодия, равно как и сделать соответствующие выводы по ситуации с конкретной пациенткой, и делается всё это на основании результатов комплексного обследования. Рассмотрение трубно-перитонеального фактора бесплодия за счет его диагностики сводится к следующим действиям:
- анализ жалоб пациентки (например, наличие болевых ощущений, характер их проявления, имеются ли проблемы, связанные с зачатием, выявление симптомов, определяющих бездетность для лечения бесплодия в дальнейшем);
- изучение анамнеза (истории заболеваний, перенесенных пациенткой, в частности это половые инфекции, гинекологические заболевания, оперативные вмешательства в половой сфере, количество беременностей, в том числе выкидыши, аборты);
- изучение особенностей менструального цикла (возраст начала менструации, длительность и регулярность менструации, дата последней менструации);
- проведение комплексного гинекологического осмотра (включая двуручное влагалищное исследование, позволяющее определить особенности развития половых органов, их размеры, общее состояние маточных связок и яичников, степень их подвижности, присутствие/отсутствие болевых ощущений);
- бактериологический посев – взятие из влагалища биоматериала для последующего исследования, которое заключается в его помещении в специальную среду и дает возможность получить информацию относительно возбудителя, спровоцировавшего воспалительный процесс, а также определяет чувствительность в отношении антибиотиков;
- ПЦР диагностика (данный метод диагностики позволяет выявить наличие у пациентки возбудителей воспаления в среде мочеполовых органов и половых инфекций за счет применения методики полимеразной цепной реакции);
- диагностика уровня гормонов (тестостерон, пролактин, ФСГ и ЛГ)
- фаллоскопия (использование волоконной оптики для исследования полости придатков);
- гистеросальпингография с применением УЗИ или аппарата для рентгена, в ходе исследования определяется состояние маточных труб на предмет их проходимости за счет использования контраста, что позволяет поставить диагноз трубное бесплодие;
- кимографическая пертрубация (исследуются придатки на предмет их двигательной активности, для чего в них вводится углекислый газ или воздух);
- гидросальпингоскопия (УЗИ-исследование, при котором придатки заполняются водой, выступающей в роли контраста);
- лапароскопия (диагностический метод введения в брюшную полость трубки с камерой, включающий в себя возможность рассечения спаек, устранение эндометриоидных очагов).
- для выявления наличия у пациентки половых инфекций берется мазок, результаты которого будут получены в ходе последующей микроскопии;
В ходе диагностики состояния маточных труб в зависимости от локализации и характера выраженности спаек для них назначают конкретную степень, определяющую распространение спаечного процесса:
- I степень — минимальные, бессосудистые, плоскостные спайки, для труб характерна проходимость, сохранена складчатость их слизистой;
- II степень – отмечается тонкость спаек, они не имеют сосудов либо они являются мало васкуляризованными, яичник не имеет спаек более чем на 50% своей поверхности, также допускается окклюзия в дистальном отделе маточной трубы, сохранена складчатость их слизистой и фимбриальный отдел;
- III степень — характеризуется плотностью васкуляризованных спаек, поражено более 50% поверхности яичника, отмечается окклюзия в дистальном отделе, разрушена складчатость эндосальпинкса;
- IV степень — характеризуется плотностью васкуляризованных спаек, обилие спаек не позволяет рассмотреть поверхность пораженного ими яичника, маточная труба имеет вид гидросальпинкса (или сактосальпинкса), разрушена складчатость слизистой труб.
Соответствие спаечного процесса критериям, определенным для I и II степеней, в качестве единственного трубный фактор бесплодия не рассматривается, то есть такой диагноз, как трубное бесплодие здесь маловероятен.
Потому требуется провести дополнительное обследование, направленное на возможное выявление нейроэндокринных нарушений, что, в свою очередь, потребует гормональной коррекции. Дополнительно потребуется провести исследование спермограммы партнера (супруга) пациентки на предмет патозооспермии. За счет поэтапной реабилитации в итоге диагностируется беременность порядка в 55% случаев.
При актуальности спаечного процесса, соответствующего III и IV степени, бесплодность, или трубное бесплодие, определяется на основании воздействия ряда следующих факторов:
- предоперационная подготовка, заключающаяся в санации имеющихся очагов инфекции наряду с лечением эндотоксикоза;
- объем произведенного оперативного вмешательства, степень сохранности фимбриальных отделов труб и их эпителия, необходимость проведения реконструктивно-пластических оперативных вмешательств;
- послеоперационный период и его особенности.
Поэтапная реабилитация пациенток позволяет в 10-20% случаев добиться наступления спонтанной беременности. Трубный фактор бесплодия в этом случае определяет невысокие шансы на зачатие, выявление выраженных патологий в малом тазу указывает на необходимость в мерах, которые включает в себя экстракорпоральное оплодотворение (ЭКО), что позволит достичь желанной беременности.
источник
Лечение бесплодия – глобальная проблема медицины. По статистике 2-5% женщин репродуктивного возраста не могут забеременеть и выносить первенца. У 3-6% диагностируется вторичный тип бесплодия. Лечения, которое подходило бы каждой пациентке, не существует. Но безвыходных ситуаций нет. Для любой женщины можно найти эффективный способ.
Диагноз бесплодие ставится партнерам через один год активной половой жизни без использования контрацептивов.
Причины бесплодия сходу не определит даже самый опытный гинеколог. Инфертильность бывает спровоцирована сразу несколькими факторами, которые усиливают отрицательное действие друг друга.
Выделяют женские и мужские формы бесплодия. Мужская инфертильность все чаще обнаруживается при совместном обследовании молодых пар. Иногда проблемы находят сразу у мужчины и женщины. Если вовремя определить, что препятствует беременности (у одного из партнеров или у обоих), то устранить проблему будет легче.
ВОЗ приводит статистику бесплодия:
- порядка 5% супружеских пар не могут зачать ребенка из-за иммунологического конфликта, генетических и эндокринных нарушений;
- во всем мире живет не менее 50 млн. партнеров, которые испытывают трудности с зачатием ребенка;
- у 20 млн. супругов не получается зачать первенца;
- больше всего бесплодных пар в Молдавии;
- реже всего трудности с зачатием бывают в Южной Америке.
Методика лечения зависит от вида бесплодия у женщины – маточное, эндокринное, трубно-перитонеальное, неустановленного происхождения. Для выбора правильной лечебной тактики пациентку необходимо обследовать. Основными причинами женского бесплодия считаются:
- патологии анатомического строения органов репродукции, сформированные в период внутриутробного развития или приобретенные в процессе жизни;
- патофизиологические процессы, сопровождающиеся изменениями работы эндокринного аппарата, формированием антител;
- генетические нарушения;
- инфекционно-воспалительные заболевания;
- психосоматические состояния;
- возрастные изменения.
Диагноз ставится женщинам, имеющим врожденные аномалии детородного органа. Отсутствие матки определяется у одной новорожденной девочки из 5000 младенцев. Патология редкая, но достаточно серьезная. Ее причинами становятся вирусные заболевания женщины в период вынашивания, генетические нарушения, прием запрещенных лекарственных средств.
Нарушение фертильности бывает у девушек с двурогой маткой, если есть перегородка в полости детородного органа. Такие проблемы обычно выявляются еще в подростковом или детском возрасте, а не становятся неожиданной новостью при планировании беременности.
Бесплодие трубно-перитонеального генеза встречается у молодых женщин наиболее часто. Каждая третья пациентка, обращающаяся к гинекологу с проблемой отсутствия детей, слышит об этой форме. Трубно-перитонеальная форма характеризуется нарушением проходимости фаллопиевых труб.
В норме по ним проходит оплодотворенная яйцеклетка для дальнейшей имплантации в слизистую матки. Изнутри полые каналы выстланы ресничками, которые продвигают клетки. Если внутренние или внешние факторы вызывают изменения в этой области, то формируется трубное бесплодие. Непроходимость фаллопиевых каналов бывает полной и частичной. При последней присутствует риск внематочной беременности.
Основные причины трубно-перитонеального бесплодия заключаются в инфекционно-воспалительных процессах, абортах, инструментальных вмешательствах в матку, а также развиваются после операций на брюшной полости. Может возникнуть трубное бесплодие после выкидыша и даже после родов. Ни одна женщина не застрахована от патологии. Вероятность проблем после аборта возрастает в разы, поэтому специалисты настоятельно не рекомендуют прерывать первую беременность.
Эндокринное бесплодие у женщин тоже встречается довольно часто. Взаимосвязь гипоталамо-гипофизарной системы обеспечивает стабильность гормонального фона, регулярность менструального цикла, своевременную овуляцию и стабильную работу железы внутренней секреции – желтого тела. При разбалансировке вырабатываемых веществ наступает гормональное бесплодие у женщин.
Отсутствие беременности обусловлено следующими эндокринными факторами:
- работа гипофиза и гипоталамуса нарушается из-за опухолей головного мозга или в результате травм;
- мужские гормоны при бесплодии преобладают над женскими, вызывая поликистоз, эндометриоз и другие заболевания;
- снижается функция щитовидной железы;
- дефицит эстрогенов сопровождается изменением слизистой матки, что вызывает со временем абсолютное бесплодие (крайнюю степень гипоплазии матки);
- нарушается липидный обмен, что вызывает ожирение – причину бесплодия.
После медикаментозного аборта, хирургического выскабливания, сложных родов может развиться дисфункция желез, активность которых необходима для выработки гормонов. Аутоиммунный тип бесплодия нередко сочетается с эндокринными патологиями, препятствующими наступлению беременности.
При иммунологическом бесплодии у женщины формируются антитела, которые противостоят мужским сперматозоидам. В норме гаметы покрыты защитной оболочкой, а слизистая половых путей женщины не позволяет им контактировать с иммунной системой. Если при определенных обстоятельствах защитная система обнаруживает сперматозоиды, то признает их чужеродным объектом. Каждая клетка человека содержит 46 хромосом. В сперматозоидах и яйцеклетке их всего 23, что приводит иммунную систему в ступор. В ответ на нападение соматических клеток начинается выработка антител.
Чаще всего женское бесплодие иммунологической формы сопровождается формированием АСАТ – антиспермальных антител. Реже вырабатываются АОА – антиовариальные антитела. Чтобы обнаружить патологию, проводят пробу Шуварского.
Психологическое бесплодие нередко встречается у женщин, вступивших в брак в недавнем времени. Новоиспеченные жены хотят скорее исполнить свой «долг» и оправдать природные инстинкты, родив первенца. Зацикливаясь на менструальном цикле, планировании беременности и мыслях о счастливом будущем, они загоняют себя в тупик. Таким способом формируются психологические причины бесплодия. Усугубляет состояние женщины нервоз, присутствующий ежедневно в ее жизни.
Стрессом называется реакция организма, возникающая в ответ на различного рода раздражители. Нервное напряжение оказывает серьезное влияние на гормональный фон. Поэтому у женщин, переживающих ежедневный стресс, нередко возникают проблемы с менструальным циклом. Под влиянием негативных факторов истощается защита организма. Чтобы побороть психогенную форму бесплодия, необходимо:
- изучить психосоматику и поменять отношение к происходящей ситуации;
- рассмотреть возможные духовные причины бесплодия, обратиться со своей проблемой к Господу;
- получить консультацию психолога.
Идиопатическое бесплодие врачи называют также бесплодием неясного генеза. Это отсутствие детей у здоровой пары. Медицина исходно не разделяет партнеров на бесплодную женщину или инфертильного мужчину, а говорит о том, что у них бесплодный брак.
Если оба партнера здоровы, то врачи не могут точно сказать, почему женщина не может забеременеть. Подходящие методики лечения найти сложно.
Идиопатическая форма чаще встречается у возрастных партнеров. Как показывает статистика, большинство супругов с таким диагнозом ведут неправильный образ жизни и имеют вредные привычки. Существует два эффективных способа лечения «бесплодия без причины»:
- эмпирическая терапия и ожидание;
- вспомогательные репродуктивные технологии.
Выделяют две степени бесплодия у женщин:
- первичное – если в анамнезе нет беременностей и родов;
- вторичное –ранее у женщины были роды или удачное зачатие.
Первичное бесплодие у женщин бывает абсолютным или относительным. Вторичное, как правило, относительное, и в редких случаях – абсолютное.
Говоря об относительном бесплодии, подразумевают временные факторы, с которыми можно справиться. Абсолютное характеризуется полной невозможностью естественного зачатия.
Диагностика бесплодия у женщин начинается с обращения к гинекологу, бимануального исследования и сбора анамнеза. Для выбора дальнейшей тактики важно получить данные о семейных и наследственных заболеваниях, особенно тех, которые передаются по женской линии.
Учитываются жалобы пациентки, оценивается характер менструации, продолжительность циклов, наличие абортов и родов в прошлом. Гинеколог узнает, с какого возраста идут месячные, как долго не получается зачать ребенка, были ли раньше болезни репродуктивных органов.
Диагностика включает лабораторные, аппаратные и инструментальные методики обследования:
- мазок из влагалища на степень чистоты и инфекционно-воспалительные заболевания;
- кровь на гормоны (ФСГ, ЛГ, эстрадиол, прогестерон, тестостерон, андростендион, АМГ, пролактин, ТТГ, Т3, Т4);
- анализ мочи с определением 17-КС и ДГЭА – оценивает функциональность надпочечников;
- УЗ-сканирование органов малого таза (с фолликулометрией);
- иммунограмма – поиск АСАТ и АОА во влагалищной слизи и плазме крови;
- рентгеновское исследование маточных труб на проходимость;
- снимок турецкого седла – с целью исключения опухолевых образований;
- генетические анализы – обнаруживают или исключают «поломку» генов;
- кольпоскопия – исследование шейки матки при многократном увеличении;
- гистероскопия – оценка состояния функционального слоя матки;
- лапароскопия – эндоскопическая операция, позволяющая детально оценить состояние органов малого таза.
Симптомы бесплодия присутствуют не у всех женщин. Большинство пациенток не испытывают других проблем со здоровьем, помимо отсутствия беременности. У 70% при бесплодии идут месячные со стабильной регулярностью. Признаки в виде аменореи, хронических тазовых болей, ожирения и явной разбалансировки гормонального фона встречаются у незначительной части пациенток.
Бесплодие лечится достаточно успешно. Первое, что необходимо сделать – обратиться к врачу. Этот шаг, как правило, самый сложный. Особенно тяжело женщинам уговорить своего мужчину признать, что их брак бесплоден и без посторонней помощи с проблемой не справиться.
Вероятность наступления беременности после бесплодия зависит от причины. Дифференциальная диагностика позволяет точно определить, что вызвало проблему, и назначить подходящий тип лечения. Современная медицина использует:
- медикаментозный способ: традиционные лекарства, биологические добавки, витаминные комплексы;
- хирургический способ: если более простые методики оказались неэффективными, назначается оперативное лечение;
- физиотерапевтический способ чаще применяется в качестве дополнительной методики к основному типу лечения или после него;
- ВРТ – вспомогательные репродуктивные технологии (ЭКО, ИКСИ, суррогатное материнство) рекомендуются пациенткам при неэффективности медикаментозного и хирургического метода, а также при отсутствии шансов на естественное зачатие;
- нетрадиционная медицина – обычно применяется женщинами самостоятельно, врачи не назначают народные средства из-за их недоказанной эффективности.
Нет универсальной таблетки от бесплодия. Все медикаменты подбираются в соответствии с причинами патологии. Если в процессе диагностики обнаруживаются инфекционно-воспалительные процессы или венерические заболевания, то назначается противомикробное лечение с использованием препаратов широкого спектра действия.
В дополнение используются противопротозойные лекарства, противовоспалительные свечи и таблетки, медикаменты с протеолитической активностью. Важно не прерывать курс на середине, иначе медикаментозная терапия окажется бесполезной и придется начинать все с начала. По прошествии 2-3 недель сдается повторный анализ, позволяющий убедиться в эффективности лечения. Планировать беременность можно только после выздоровления.
Эндокринное бесплодие чаще всего лечится гормональными средствами. Как правило, женщины сталкиваются с отсутствием овуляции. При обнаружении гормонозависимых заболеваний назначается их коррекция.
- При нарушении процесса созревания фолликула рекомендуется Кломид, Серофен, Клостилбегит. Препараты принимаются строго в индивидуальной дозировке под контролем фолликулометрии.
- Недостаточность второй фазы цикла регулируется приемом препаратов на основе прогестерона: Дюфастон, Утрожестан, Ипрожин, Прогестерон в инъекциях.
- Гипоплазия эндометрия предусматривает использование медикаментов для наращивания функционального слоя: Дивигель, Гормель, Прогинова.
- Увеличение показателей пролактина, препятствующее беременности, корректируются при помощи средств: Бромкриптин и Достинекс.
Эндокринное бесплодие у женщин иногда поддается простой схеме. Гинеколог назначает пациентке прием оральных контрацептивов на срок от 3 до 9 месяцев. В этот период половые железы входят в состояние «медикаментозного сна», не вырабатывая гормоны и не производя яйцеклетки. После отмены ОК яичники начинают усиленно работать, производя яйцеклетки. Эффект отмены (ребаунд-эффект) сохраняется в течение 1-3 месяцев.
К хирургическому методу лечения прибегают при опухолях, эндометриозе, а также при трубно-перитонеальном бесплодии. Предпочтительным методом коррекции является лапароскопическая операция. Манипуляция выполняется под общим наркозом и предполагает контроль эндоскопическим прибором. В брюшной полости пациентки осуществляют от 2 до 4 проколов, через которые вводят миниатюрные инструменты. При помощи лапароскопии можно удалить кисту яичника, устранить поликистоз, миому матки (имеющую субсерозную форму), прижечь очаги эндометриоза, выполнить пластику маточных труб.
В большинстве случаев хирургический метод лечения назначается при спайках. Если патология вовлекает фаллопиевы трубы, то эффективность терапии снижается до 40%. В остальных случаях лапароскопия помогает, и беременность наступает уже в первые полгода.
Альтернативой лапароскопии считается лапаротомия – полосная операция, имеющая больше негативных последствий. В последнее время она выполняется редко и только по экстренным показаниям: внутрибрюшное кровотечение, злокачественная опухоль в малом тазу, апоплексия яичника или кисты.
При трубно-перитонеальном бесплодии, если хирургическое лечение не принесло ожидаемого результата, рекомендуется обратиться в клинику ЭКО. Вспомогательные репродуктивные технологии применяются, если шансы на естественное зачатие малы. Методов ЭКО много, поэтому перед вступлением в протокол партнеры проходят детальное обследование. И репродуктолог подбирает оптимальный вариант.
При женском бесплодии трубного происхождения осуществляется стимуляция овуляции в коротком или длинном протоколе, полученные клетки оплодотворяются в пробирке. Через несколько дней готовые эмбрионы подсаживаются в полость матки.
Если отсутствие беременности обусловлено возрастными изменениями или абсолютное бесплодие вызвано отсутствием яичников у женщины, то вспомогательные репродуктивные технологии используют донорскую яйцеклетку. Если бесплодным оказывается мужчина, нужна донорская сперма.
Если у женщины обнаружены АСАТ – антиспермальные антитела – тоже применяются ВРТ. Альтернативой ЭКО в данном случае становится внутриматочная инсеминация: сперматозоиды вводят непосредственно в полость детородного органа, минуя защитный иммунный барьер шейки матки.
Показаниями для использования вспомогательных репродуктивных технологий разного профиля являются:
- отсутствие или непроходимость маточных труб,
- истощение яичников;
- отсутствие беременности в течение 3-6 месяцев после хирургического лечения эндометриоза;
- отсутствие матки;
- плохие результаты при медикаментозном лечении эндокринного бесплодия.
Физиотерапия при бесплодии назначается почти всем женщинам. Методика считается вспомогательной и отлично сочетается с медикаментозными и хирургическими способами. Физиолечение включает в себя разные манипуляции:
- магнитотерапия – обеспечивает правильную циркуляцию крови в области органов малого таза без одновременного повышения кровяного давления;
- импульсные токи (электрофорез) – способствуют снятию спазмов, обеспечивают питание клеток, оказывают обезболивающее действие;
- ультразвук – усиливает поступление тепла к малому тазу, способствует размягчению спаек, стабилизирует работу половых желез, чем благоприятно влияет на гормональный фон;
- фототерапия – оказывает противовоспалительное действие, ускоряет процессы регенерации, стимулирует пролиферацию эндометрия;
- бальнеотерапия – используются природные ресурсы – родон, лечебные грязи;
- вибромассаж – предупреждает формирование спаечного процесса и оказывает противовоспалительное действие (актуален при лечении бесплодия после аборта и венерических заболеваний).
Психологическое бесплодие – сложное состояние, с которым самостоятельно справиться не получится. Эмоциональная стабильность и здоровье внутренних органов неразрывно взаимосвязаны. Психосоматика бесплодия связана с негативным эмоциональным состоянием, а это неизбежно сказывается на состоянии всего организма. Женщины, которые не могут иметь детей, не знают, как жить дальше. Они зацикливаются на своей проблеме, возникает замкнутый круг. Чтобы вырваться из этого пространства, необходима психотерапия.
Проблемы бесплодного брака обсуждаются ведущими психологами. Часто женщины не желают предавать огласке свою патологию и не обращаются к специалистам напрямую. Можно начать с электронных курсов и самостоятельного чтения книг на эту тему. В них доступно рассказывается, как смириться с бесплодием. По статистике, 9 женщин из 10 после улучшения эмоционального состояния смогли зачать ребенка.
Как справиться с психологическим фактором бесплодия:
- избавиться от постоянного ожидания беременности;
- не прокручивать в голове неудачи в лечении, которые были в прошлом;
- восстановить внутреннюю гармонию и осознать взаимосвязь между эмоциями и телом.
Иногда психотерапию дополняют медикаментозные средства. Все успокоительные препараты и транквилизаторы должны применяться только по назначению врача в индивидуальной суточной дозировке.
Нетрадиционные методы лечения бесплодия включают фитотерапию, диетотерапию, иглоукалывание, гирудотерапию, прием гомеопатических средств и БАДов.
Рецепты от бесплодия составляли травники. Современные женщины тоже пользуются этими методиками, надеясь на чудо. Врачи скептически относятся к народным методам, так как они не имеют доказанной эффективности. Предполагается, что если современные способы не помогли вылечить бесплодие, то нестандартные схемы точно не помогут. Нетрадиционная медицина предлагает фитолечение с использованием: крапивы, боровой матки, красной щетки, шалфея, спорыша.
Гомеопатию при бесплодии иногда назначают врачи. Хороший результат методика показывает при неустановленной причине отсутствия беременности. Считается, что биологические добавки и вытяжки имеют эффект плацебо. Среди популярных гомеопатических средств можно выделить: Фоллицилинум, Медорринум, Овариум.
Иглоукалывание при бесплодии рекомендуется, когда все меры приняты, супруги здоровы, а зачатие не наступает. Методика включает иглотерапию, иглорефлексотерапию, акупунктуру. Суть лечения состоит в том, что человеческое тело представляет собой объект, который имеет определенные меридианы с циркулирующей по ним энергией. Иногда транспортировка нарушается, наступает бесплодие. С помощью иглоукалывания можно восстановить пути циркуляции и устранить проблему с зачатием.
Профилактика бесплодия сводится к предотвращению патологических состояний, способных спровоцировать заболевания репродуктивной сферы у женщины. Гинекологи дают следующие рекомендации:
- проводить плановую вакцинацию детей от болезней, способных спровоцировать воспаление органов малого таза – корь, дифтерия, скарлатина;
- исключить раннюю половую жизнь;
- использовать качественное нижнее белье, отказаться от ношения стрингов, провоцирующих инфицирование влагалища кишечной палочкой;
- использовать надежные средства контрацепции во избежание абортов;
- обращаться за медицинской помощью при нарушениях менструального цикла или болезненных ощущениях в нижней части живота;
- проходить ежегодную диспансеризацию у гинеколога;
- исключить вредные привычки, придерживаться правильного питания.
Медицина доказывает, что женское бесплодие лечится. Первой задачей в сложной борьбе становится точное определение причины проблемы и правильный диагноз.
источник
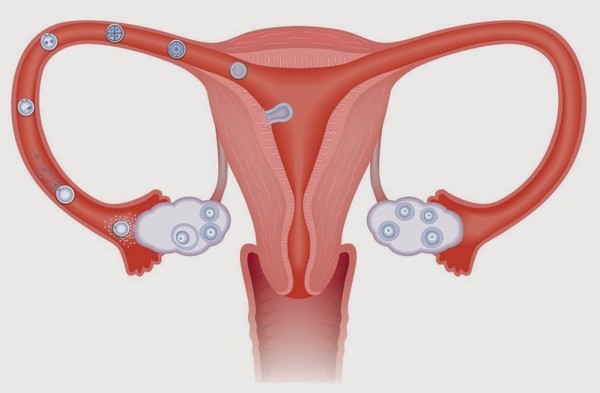
Трубное бесплодие у женщин — бесплодие, обусловленное анатомо-функциональными нарушениями маточных труб вследствие заболеваний, травм, рубцов, врожденных пороков развития или других факторов, которые препятствуют движению оплодотворенной или неоплодотворенной яйцеклетки в матку через фаллопиевы трубы.

Трубно-перитонеальное бесплодие у женщин занимает ведущее место в структуре бесплодного брака и является самой трудной патологией при восстановлении репродуктивной функции. Частота трубно-перитонеальных форм бесплодия колеблется от 35 до 60%. При этом преобладает трубный фактор (35–40%), а перитонеальная форма бесплодия встречается в 9,2–34% случаев.

Основные жалобы у пациенток — отсутствие беременности при регулярной половой жизни без предохранения. При выраженном спаечном процессе в малом тазу, эндометриозе и хроническом воспалительном процессе могут быть жалобы на периодические боли внизу живота, дисменорею, нарушение функции кишечника, диспареунию.
Принято выделять 2 основные формы трубно-перитонеального бесплодия:
- нарушение функции маточных труб — нарушение сократительной активности маточных труб: гипертонус, гипотонус, дискоординация;
- органические поражения маточных труб — непроходимость, спайки, стерилизация и др.

- УЗИ органов малого таза позволяет обнаружить гидросальпинксы больших размеров.
- Гистеросальпингография позволяет выявить патологию полости матки (полипы эндометрия, гиперплазию эндометрия, внутриматочные синехии, пороки развития, субмукозная миома), охарактеризовать состояние эндосальпинкса (складчатость, гидросальпинксы, спайки, в том числе в ампулярном отделе), предположить наличие перитубарных спаек и характер их распространения. При отсутствии гидросальпинксов больших размеров достоверность результатов составляет 60–80%.
- Лапароскопия дает точную оценку состояния органов малого таза, состояния и проходимости маточных труб, степени распространения спаечного процесса в малом тазу, позволяет выявить патологию органов малого таза (наружный генитальный эндометриоз).

Лечение начинают после исключения воспалительного процесса специфической этиологии — туберкулеза гениталий.
Первый этап: коррекция патологических изменений органов малого таза во время оперативной лапароскопии и гистероскопии.
Второй этап: раннее восстановительное лечение — с 1–2-х суток после эндоскопической операции. Продолжительность лечения составляет 3–10 дней. Применяют медикаментозные и немедикаментозные методы лечения.
- Антибактериальная терапия (начинают с интраоперационного введения антибиотиков широкого спектра действия). Периоперационная антибактериальная профилактика заключается во введении одной терапевтической дозы антибиотиков широкого спектра действия внутривенно во время операции и в раннем послеоперационном периоде. Профилактика антибиотиками снижает риск послеоперационных инфекционных осложнений в среднем на 10–30%. Выбор антибиотиков зависит от объема оперативного вмешательства и риска развития послеоперационных инфекционных осложнений. Неблагоприятное влияние на исход оперативного вмешательства оказывают:
- наличие хронических очагов инфекции (эрозия шейки матки, хронический эндометрит и сальпингоофорит; инфекции, передающиеся половым путем);
- длительное и травматичное вмешательство, большая кровопотеря.
Необходимость продолжения антибактериальной терапии зависит от факторов, перечисленных выше, а также от клинической картины и показателей лабораторных методов исследования.
- Инфузионная терапия (используют растворы коллоидов и кристаллоидов).
- Физиотерапия.
- Эфферентные методы лечения — плазмаферез, эндоваскулярное лазерное облучение крови, озонотерапия крови.
Третий этап. Отсроченное восстановительное лечение: по показаниям проводят немедикаментозную и гормональную терапию.
Четвертый этап: у пациенток со спаечным процессом в малом тазу III–IV степени по классификации Hulka проводится контрольная гистеросальпингография. При подтверждении проходимости маточных труб пациенткам разрешают половую жизнь без предохранения на фоне ультразвукового мониторинга фолликулогенеза.
Пятый этап: при отсутствии положительного эффекта от проведенного лечения и сохраняющемся нарушении проходимости маточных труб, выявлении ановуляции рекомендуют применять индукторы овуляции или методы вспомогательной репродукции.
Если в результате проведенного поэтапного лечения беременность не наступила в течение 1 года наблюдения у пациенток с I–II степенью спаечного процесса и в течение 6 мес у пациенток с III–IV степенью спаечного процесса, им нужно рекомендовать методы вспомогательной репродукции.
источник
Трубно-перитонеальное бесплодие – это невозможность зачать ребенка вследствие нарушения проходимости маточных труб, когда образованная в яичнике яйцеклетка не может попасть в полость матки, где должна встретиться со сперматозоидом. Этот вид бесплодия встречается очень часто, в основном, по вине воспалительных заболеваний, развивающихся в маточных трубах и прилегающих к ним органах. О наличии патологии свидетельствует появление периодических болей внизу живота, частые случаи появления желтых, зеленоватых или творожистых выделений. В группу риска входят женщины, в анамнезе которых были аборты или операции на органах малого таза.
Трубно-перитонеальное женское бесплодие не диагностируется «обычным» УЗИ: для его выявления нужны более сложные методы. Лечить это состояние тем сложнее, чем дольше оно существует. Если проходимость фаллопиевых труб восстановить невозможно, зачать ребенка можно только с помощью ЭКО или других вспомогательных репродуктивных технологий.
Несколько раз в год (у молодых женщин – каждый месяц) в яичниках созревает яйцеклетка. Став полностью готовой для оплодотворения, она разрывает свою оболочку и выходит наружу, оказываясь на брюшине (это тонкая пленка-оболочка, выстилающая полость живота и таза изнутри). Маточные трубы оканчиваются воронкообразным расширением, на котором растут «ворсинки», фимбрии. Эти фимбрии выполняют особые движения, которые должны «присосать» яйцеклетку в отверстие маточной трубы.
Далее труба должна сокращаться (подобно тому, как это делает кишечник для проведения пищи), чтобы яйцеклетка дошла до того места, где фаллопиева труба впадает в матку. Именно в этом месте женская клетка должна встретить «носителя» мужской информации и, если между ними не возникнет химического или иммунологического конфликта (когда одна клетка посчитает другую «недругом»), произойдет оплодотворение.
Если один из механизмов нарушается, забеременеть становится проблематично:
p, blockquote 8,0,0,0,0 —>
- трубное бесплодие – состояние, когда нарушения коснулись канала маточной трубы;
- перитонеального (то есть брюшинного) характера возникает, когда между яичником и входом в трубу разрастается соединительная ткань, которая мешает яйцеклетке зайти в трубную полость.
Трубно-перитонеальное бесплодие становятся причиной отсутствия зачатия у 35-60% семейных пар, ведущих регулярную половую жизнь без использования контрацептивов.
Функциональное трубное бесплодие
Здесь нарушения строения маточной трубы нет, она вполне проходима, но нарушается ее способность к сокращению. Происходить это может по одному из трех типов:
p, blockquote 14,0,0,0,0 —>
- гипертонуса: «напряженная» труба сокращается сильно быстро;
- дискоординации, когда разные части «трубки» сокращаются в собственном ритме;
- гипотонуса: орган «вялый», сокращается слабо.
Трубное бесплодие по органическому типу
В данном случае проходимость маточных труб нарушается снаружи (спайками, опухолью из другого органа), изнутри — при воспалительном процессе, когда отек перекрывает просвет канала или в трубе скапливается жидкость (гидросальпинкс). Данный тип бесплодия может возникать, если во время какой-то операции фаллопиева труба была частично или полностью удалена, или вследствие хирургического вмешательства в ней развился рубец.
Всегда развивается вследствие наличия спаечного процесса в малом тазу, что является ответом на микробное или асептическое (произошедшее в стерильных условиях) воспаление. Оно никак не подразделяется.
Также бесплодие классифицируется на первичное и вторичное. Под первым термином обозначаются состояния, когда женщина изначально не может забеременеть. Когда говорят, что невозможность зачатия имеет вторичный характер, значит, что до этого у данной пациентки беременности уже были (они могли заканчиваться родами, выкидышами или намеренным прерыванием). Когда говорят «Бесплодие вторичное трубно-перитонеального генеза», это означает, что у женщины были беременности, но потом возможность оплодотворения яйцеклетки естественным способом пропала, вследствие проблем с придатками или спаечной болезни в этой области.
Еще одна классификация предполагает разделение бесплодия на:
p, blockquote 20,0,0,0,0 —>
- Относительное: беременность может развиться.
- Абсолютное: зачатие естественным путем невозможно (например, при полной непроходимости придатков сразу с 2-х сторон).
Основные причины трубного бесплодия – это:
p, blockquote 23,0,0,0,0 —>
- Микробное воспаление, начинающееся обычно с влагалища, куда инфекция чаще всего попадает половым путем. Это процессы, вызываемые уреаплазмами, хламидиями, вирусом простого герпеса, микоплазмами, гонококками, трихомонадами и другими.
- Операции на репродуктивных органах: удаление апоплектированного («лопнувшего») яичника, поврежденной в результате трубной беременности, миомы, кисты любых размеров, в том числе дермоидной или эндометриоидной. Причины трубного бесплодия могут крыться и в операциях на почках или кишечнике.
- Послеродовые травматические или воспалительные осложнения.
Нарушение двигательной активности труб обусловлено изменением в уровне гормонов и тех веществ, с помощью которых происходит управление трубной перистальтикой. Основные причины дискоординации движений придатков – это хронический стресс, повышенный уровень мужских гормонов, нарушение работы надпочечников, отек в результате их самостоятельного или послеоперационного воспаления.
Перитонеальный фактор бесплодия обусловлен развитием воспалительных болезней матки или придатков, операций, проводимых на них, а также эндометриоза, особенно той его формы, когда слизистая оболочка матки начинает развиваться на брюшине.
Заподозрить бесплодие именно трубно-перитонеального характера можно, если:
p, blockquote 27,0,0,0,0 —>
- у женщины была одна или несколько операций на нижних отделах живота или на половых органах, когда разрезы делались на стенке живота;
- пациентка перенесла один или несколько абортов;
- выполнялись исследования проходимости маточных труб;
- имеются обильные менструации;
- периодически болит внизу живота;
- имеются боли при половых контактах;
- болезненные месячные;
- на УЗИ хоть раз определяли наличие жидкости в маточных придатках;
- хоть 1 раз ставился диагноз аднексита (сальпингоофорита) или стоит диагноз «Хронический аднексит».
Само по себе бесплодие никакими особыми, кроме невозможности забеременеть при частой половой жизни без предохранения, симптомами не проявляется.
Подтвердить наличие и установить причины перитонеального бесплодия можно с помощью инструментально-лабораторных исследований:
p, blockquote 30,0,0,0,0 —>
- Гистеросальпингография: рентген с заполнением матки и маточных труб контрастом.
- Гидросальпингоскопия: УЗИ с заполнением придатков водой, которая является для ультразвука контрастом.
- Кимографическая пертубация – исследование двигательной активности придатков после введения в них воздуха или углекислого газа.
- Фаллоскопия – осмотр полости придатков с помощью волоконной оптики.
- С диагностической целью функционального трубного бесплодия нужно узнать уровни гормонов ЛГ, ФСГ, пролактина, тестостерона.
- Лапароскопия – метод, когда в брюшную полость вводится трубка с камерой на конце. Это метод, которым проводится не только диагностика, но и рассечение спаек или удаление эндометриоидных очагов, становящихся причиной трубно-перитонеальных проблем с зачатием.
Для определения причин невозможности зачатия берутся мазки из полости матки на уровень воспаления и определение инфекции методом ПЦР.
Лечение трубного бесплодия функционального характера проводится медикаментозно: противовоспалительными препаратами, спазмолитиками, адаптогенами. Также применяются психотерапевтические методы, гинекологический массаж, гидротерапия, ультразвук, бальнеотерапия.
Если проблема неудачного зачатия вызвала поражение трубы, и заключалась она в остром или обострившемся на данный момент бактериальном воспалении придатков, назначаются антибактериальные препараты.
Когда причина в хроническом воспалении, проводится терапия с применением не только антибиотиков, но и лекарств, повышающих иммунитет. Также привлекаются методы физиотерапии, направленные на рассасывание отека и скопления жидкости.
Терапия эндометриоза осуществляется курсом гормональных препаратов, после которых обычно проводится лапароскопическое удаление очагов неправильно расположенного эндометрия.
Лечение перитонеального бесплодия проводится оперативно: на передней брюшной стенке выполняется 2 разреза, через 1 сначала в брюшную полость нагнетается стерильный воздух, затем туда вводится аппарат с камерой. Второй разрез служит для введения в него микроинструментов, которые будут рассекать спайки и прижигать их.
Если проходимость фаллопиевых труб нарушена в результате любой из причин, также нужно хирургическое лечение. Метод подбирается в зависимости от ситуации. Так, могут быть проведены:
p, blockquote 39,0,0,0,0 —>
- сальпинголизис – рассечение спаек;
- фимбриопластика – восстановление только входа в фаллопиеву трубу;
- сальпингостомия – создание нового отверстия в заращенном отделе;
- сальпинго-сальпингоанастомоз – удаление части трубы с последующим их повторным соединением после восстановления проходимости резецированного участка;
- имплантация придатков в матку, если нет проходимости в трубном интерстициальном отделе.
После любой из операций может понадобиться курс из нескольких гидротубаций («расширения» маточных труб жидкостью). Если после операции за полгода-год беременность не наступает, есть смысл начинать готовиться к ЭКО, так как, чем больше пройдет времени, тем меньше ее вероятность.
Лечение народными средствами при данной патологии неэффективно.
p, blockquote 41,0,0,0,0 —> p, blockquote 42,0,0,0,1 —>
источник
В случае, когда в женском организме есть нарушения функции или строения маточных труб, врачи говорят о трубно-перитонеальном факторе бесплодия.
Причин возникновения очень много. Если вовремя обратиться к врачу и начать лечение, шансы на зачатие здорового ребенка есть у большинства бесплодных пар.
Трубно-перитонеальный фактор бесплодия диагностируется у 40% пар, столкнувшихся с проблемой зачатия.
Трубно-перитонеальный фактор у женщины встречается часто, причиной тому перенесенные или не долеченные инфекционные заболевания. Они возникают в органах, расположенных близ маточных труб.
Существует несколько форм бесплодия: трубное и перитонеальное. Часто эти понятия подменяют. В первом случае, когда трубы непроходимы, женщина не всегда будет испытывать трудности с зачатием. Часто маточная труба имеет сильное воспаление, что, в свою очередь, вызывает непроходимость. Перитонеальный фактор означает, что между репродуктивными органами присутствуют спайки.

Частой причиной бесплодия являются внутриматочные манипуляции. Негативно сказывается искусственное прерывание беременности, выскабливания полости матки, гидротубации маточных труб. Воспаления маточных труб и яичников также провоцируют развитие патологии.
Чтобы диагностировать заболевание осуществляют лабораторные и инструментальные исследования:
- гистеросальпингографию;
- гидросальпингоскопию;
- кимографическую гидротубацию;
- фаллоскопию;
- лапароскопию.
Также определяют, есть ли пороки развития матки, полипы эндометрия, внутриматочные синехии.
Результат процедуры позволит оценить наличие или признаки спаечного процесса. Когда фиксируют внутриматочную патологию, назначают гистероскопию. При обнаружении спаек проводят лапароскопию.
Кимографическая гидротубация — метод, в ходе которого врач определяет проходимость маточных труб путем введения в просвет лекарственных средств, как правило, новокаина, гидрокортизона и пр.
Когда у врача имеются основания полагать, что причиной женского бесплодия являются наличие опухолей, назначает Эхо ГСС (эхографию).
Манипуляция позволяет избежать операции, если проводить ее в разные фазы цикла, чтобы понаблюдать кисты в динамике.
Чтобы картина была ясной, гинеколог выполняет ультразвуковое исследование. С помощью УЗИ можно определить маточные патологии: наличие синехий, миом, эндометрита.
Если женщина проходит обследование с целью определить причину трубно-перитонеального бесплодия необходимо начать с анализов на инфекционные заболевания, поскольку именно они являются частой причиной патологии.
В лабораторных условиях необходимо провести исследования матки и придатков, также на обследование направляется и половой партнер пациентки.
Зачастую в этом вопросе необходима консультация гинеколога, эндокринолога и репродуктолога.
При наличии нарушений, долгожданная «встреча» не происходит. Женщине ставят бесплодие трубного генеза. При наличии спаек в органах малого таза недуг называют перитонеальным. Бывают случаи, когда эти два диагноза сочетаются.
К причинам, провоцирующим патологию, относят:
- гормональные сбои;
- стрессы;
- заболевания органов малого таза;
- оперативные вмешательства в органы малого таза;
- наличие инфекций;
- эндометриоз.
Лечение предполагает прием медикаментов, гинеколог прописывает спазмолитики, противовоспалительные препараты. Выбор таблеток зависит от причины бесплодия.
Если воспаление хроническое, гинеколог назначает еще и таблетки, положительно влияющие на иммунитет. В этом случае физиотерапия окажет благоприятное действие.
При эндометриозе назначают гормональные препараты. Если эндометрий расположен неправильно, врачи делают лапароскопию, чтобы удалить очаги. Перитонеальная патология лечится исключительно оперативным путем. Метод подбирается индивидуально.

Возможно, стоит прибегнуть к суррогатному материнству или экстракорпоральному оплодотворению (ЭКО). ЭКО является весьма эффективным способом преодоления недуга.
Проведенное обследование позволит женщине стать матерью. Согласно статистике более 35% женщин после проведенного курса лечения благополучно беременеют и рожают здоровых детей.
Эта патология встречается крайне часто. Диагностировать можно различными методами. Вылечить бесплодие можно как медикаментами, так и оперативным путем. Стоит помнить, что трубно-перитонеальное бесплодие является осложнением других патологий.
Трубно-перитонеальное бесплодие – это патология, связанная с нарушением проходимости фаллопиевых труб в женском организме, вследствие которой зачатие становится невозможным.
Частая причина этого – воспалительные процессы в органах малого таза. Для выявления данного заболевания требуется проведение сложных диагностических процедур.
Отсутствие беременности при регулярной половой жизни в течение длительного времени вызывает тревогу, поскольку причинами этого могут быть различные болезни органов репродуктивной системы.
Когда женщине ставят диагноз трубно-перитонеальное бесплодие, то возникают вполне естественные вопросы, что это такое, как лечить и возможно ли зачатие после терапевтического курса.
На самом деле все зависит от индивидуальности каждого конкретного случая. Фаллопиевы трубы в женском организме выполняют транспортные функции, с их помощью яйцеклетка проникает в полость матки, где и происходит ее встреча со сперматозоидом.
Если по каким-то причинам этот процесс становится невозможным, то можно говорить о трубно-перитонеальном факторе бесплодия.
В медицине понятия «трубное бесплодие» и перитонеальное бесплодие» имеют существенные различия.
- Первый вариант патологии связан с непроходимостью органов, а второй – со спаечными явлениями в органах малого таза.
- В большинстве случаев наблюдается сочетание данных процессов.
- Так что же это такое – трубный фактор бесплодия, и по каким причинам он возникает?
- Патология органического происхождения развивается вследствие механической закупорки или передавливания фаллопиевых труб.
- В итоге естественные процессы в организме нарушаются, исключается возможность оплодотворения.
Это происходит по следующим причинам:
- Воспалительные заболевания инфекционного характера, например, гонорея, герпес и т.д. Маточные трубы при подобных процессах отекают, повреждается их слизистая оболочка, ослабляются сократительные способности, стенки слипаются между собой.
- Любые операции на органы малого таза и брюшной полости провоцируют развитие спаечного процесса, в том числе аборты, выскабливания, удаление полипов или миом и др.
- Воспаления в послеродовом периоде.
- Эндометриоз — серьезная патология, препятствующая зачатию и сопровождаемая активным образованием спаек. Чем запущеннее заболевание, тем сложнее и длительнее лечебный курс и тем менее вероятно наступление беременности.
- Врожденные аномалии строения органов.
Еще одна распространенная причина бесплодия – это сбои перистальтики маточных труб, то есть нарушаются их способности к сокращению и продвижению яйцеклеток.
Это может быть обусловлено гипертонусом или чрезмерным напряжением трубки, либо, наоборот, вялостью и гипотонусом, а также дискоординацией, дисбалансом.
Основные причины подобных явлений:
- Частые стрессы.
- Гормональные нарушения.
- Воспалительные процессы.
- Хирургические вмешательства.
Женское бесплодие трубного происхождения может стать причиной внематочной беременности или прикрепления оплодотворенной яйцеклетки за пределами детородного органа, в результате которой возникает внутреннее кровотечение, не исключен летальный исход.

- Сбор анамнеза.
- Лапароскопическое исследование, которое предполагает проведение малотравматичной хирургической процедуры, в ходе которой осуществляется не только диагностика, но и ликвидация спаечных образований, очагов эндометриоза и др.
- Оценка проходимости фаллопиевых труб при помощи введения специального раствора в полость матки и дальнейшего контроля на ультразвуковом аппарате. Название такой процедуры – гистеросальпингография.
- Рентгенографическое исследование.
- Изучение двигательной активности маточных труб методом введения углекислого газа.
- Полный осмотр в гинекологическом кресле.
- Анализ крови на гормоны.
Также необходимо проведение лабораторного исследования мазков, чтобы определить наличие воспалений, инфекций.
- Существует несколько вариантов терапии рассматриваемой патологии.
- Обычно используется медикаментозный метод, либо хирургические процедуры, в том числе экстракорпоральное оплодотворение.
- Лекарственная терапия подразумевает применение противовоспалительных препаратов, антибиотиков, гормональных средств, иммуностимуляторов, ферментов и др. В некоторых случаях показаны физиотерапевтические процедуры.
Лечение трубного бесплодия очень часто осуществляется при помощи хирургических методик, дающих более эффективные результаты по сравнению с консервативной терапией. Например, лапароскопия или микрохирургические операции.
Вид лапароскопии зависит от того, какова причина бесплодия, и в процессе оперативного вмешательства происходит удаление спаек, а также устранение других патологических явлений.
Устранение непроходимости труб при помощи лапароскопии
- А при помощи микрохирургических операций освобождаются трубные ворсинки, предотвращается их полное сращивание, устраняются перегибы маточных труб и их искривления, а также спаечные процессы.
- В некоторых случаях поврежденный участок фаллопиевой трубки удаляется, а ее концы соединяются между собой, таким образом, орган восстанавливается.
- После таких манипуляций очень высока вероятность того, что в маточных трубах снова начнется процесс образования спаек, который опять приведет к их непроходимости и к невозможности зачатия.
- При неэффективности данных лечебных методик единственным выходом из ситуации становится процедура экстракорпорального оплодотворения, при помощи которой у многих семейных пар появляется шанс стать родителями.
Лечение трубно-перитонеального бесплодия методом ЭКО проводится при абсолютной невозможности естественного наступления беременности, то есть когда маточные трубы попросту не функционируют.
Оплодотворение при проблемах с непроходимостью труб с помощью метода ЭКО
Оплодотворение происходит в пробирке, а эмбрион подсаживается женщине в матку.
При условии правильного выполнения всех этапов данной процедуры можно ожидать положительных результатов.
Бесплодие во многих случаях излечимо, в особенности при своевременном обращении к врачам.
Отсутствие патологической симптоматики затрудняет диагностику, поэтому при планировании ребенка желательно проходить профилактические осмотры.
Ребенок – это огромнейшее счастье для каждой состоявшейся любящей семьи. Но некоторые пары сталкиваются с проблемой невозможности зачать ребенка. Бесплодие – диагноз, который получают около 30% женщин и почти столько же мужчин.
Существуют различные виды этого заболевания в зависимости от генезиса (происхождения) и места нарушения. Самыми часто встречаемыми являются: трубно-перитонеальное бесплодие, идиопатическое и эндокринное бесплодие.
Как протекают эти заболевания, какая диагностическая процедура каждой, а также можно ли их вылечить? Эти вопросы волнуют многих. Еще одним интересным моментом является боровая матка при бесплодии.
Что это за растение и как оно лечит заболевания женской репродуктивной системы?
Это заболевание составляют два фактора: перитонеальное и трубное бесплодие.
Первое является аномальным спаечным процессом в области органов малого таза, а второе – нарушение в анатомическом строении, а вследствие и функциональности маточных труб.
Чаще всего эти факторы «идут в комплекте», поэтому их объединили в одно заболевание. Реже встречается отдельно трубное бесплодие, которые немного легче вылечить.
Диагноз «трубно-перитонеальное бесплодие» имеют около 35% всех женщин, неспособных забеременеть. Врачи с конца 20 века детально изучали эту проблему и смогли назвать возможные причины его появления.
- Расстройство гормонального фона (нарушение в синтезе женских и мужских гормонов, а также стероидов).
- Частые стрессы, нарушающие работу симпатической нервной системы.
- Сильный воспалительный процесс, вызванный вирусной, грибковой или бактериальной инфекцией.
- Осложнение после перенесенной болезни.
- Накопление активных веществ (простагландинов, интерферонов, антител и других).
Ниже детально рассмотрены особенности трубного и перитонеального бесплодия, потому что каждое из них имеет свои нюансы, а также дополнительные причины проявления.
Это отклонение появляется вследствие отсутствия, врожденной патологии, приобретенной дисфункции маточных труб, или из-за нарушения их функционального тонуса (гиперсократимость или гипосократимость). При всех видах (кроме полного отсутствия) нарушается структура этих органов, они уже не могут нормально выполнять свою функцию.
Трубное бесплодие имеет свои причины:
- осложнения после операций на органах брюшной полости или малого таза;
- воспалительные процессы половой системы;
- наружный эндометриоз;
- эмоциональная неустойчивость и частые стрессы;
- слабый иммунитет;
- нарушение синтеза простагландинов и антител;
- осложнения после беременности и родов;
- вирусные инфекции репродуктивной системы;
- инфекционные заболевания (различные виды ЗППП: хламидиоз, гонорея, микоплазменная инфекция, герпес и другие);
- уреаплазма;
- недолеченные грибковые инфекции.
В 90% случаев этого заболевания виноваты именно ЗППП (заболевания передающиеся половым путем). Каждое из них по-своему нарушает структуру и функциональность маточных труб. Например, гонорея – бактериальное заболевание сопровождается развитием процессов слипания клеток, поэтому развиваются небольшие спайки на стенках этих органов.
Если же говорить про микоплазменные инфекции, то они адсорбируются на поверхности клеток маточных труб, разрушают их ворсинки и верхний слой эпителия, поэтому они не могут нормально сокращаться и продвигать яйцеклетку.
Еще одна причина этого вида стерильности у женщин – уреаплазма. Этот микроб передается тоже половым путем от мужчин, у которых сперматозоиды заражены им. Они проникают в половые органы девушки, выходят из сперматозоида, убивая его, и нарушают поверхностную структуру маточных труб.
Этот спаечный процесс возникает у 40% стерильных женщин. Главную роль в нем играет шеечный фактор бесплодия, то есть в 90% случаев спайка происходит в районе шейки матки и ее придатков.
Из-за этого появляется преграда для сперматозоидов и яйцеклетки, а постоянный воспалительный процесс ухудшает структуру эндометрии матки.
Также перитонеальная стерильность нарушает синтез гормонов, особенно лютеина, из-за этого нарушается менструальный цикл.
Чаще всего спайки возникают из-за перенесенных инфекционных заболеваний или неудачных операционных вмешательств, наружного эндометриоза. Из-за последнего фактора чаще всего в одной из фаз менструального цикла с поверхности матки не вышелушиваются ворсинки, а это еще больше препятствует беременности, потому что эндометрий не может закрепить яйцеклетку для дальнейшего ее роста и развития.
При подозрении на трубно перитонеальное бесплодие пациентка должна обратиться к специалисту для дальнейшей диагностики и лечения. Обязательным является определение причины заболевания. Если ею является какая-либо инфекция, то устанавливается возбудитель, а потом проводится полное лечение организма.
Лапароскопия при бесплодии тоже является обязательной. Эта диагностическая процедура позволяет при помощи специального прибора – лапароскопа и манипулятора – увидеть изображение внутренних половых органов. Благодаря этому устанавливается картина поражения, мест нахождение спаек. После этих процедур может назначаться лекарственное или операционное лечение.
Идиопатическое бесплодие (или бесплодие неясного генеза) – заболевание, при котором у женщин или мужчин наблюдается стерильность, хотя результаты обследований и анализов находятся в норме. Различают первичный и вторичный вид заболевания. Первый характеризуется невозможностью забеременеть более года, а второй – неспособностью больше забеременеть после рождения ребенка.
Поставить диагноз – идиопатическое бесплодие можно, только если у женщин:
- в норме показатели гормонального фона;
- нормально протекает менструальный цикл;
- присутствует регулярная овуляция;
- нет спаек в маточных трубах и придатках;
- нет патологий матки или наружного эндометриоза;
- маточные трубы проходимы;
- отсутствуют генетические заболевания;
- нет аллергии на сперму, организм не вырабатывает антиспермальные антитела.
Дабы постановить бесплодие неясного генеза у мужчин, нужно чтобы:
- были в норме показатели гормонального фона;
- не обнаружилось генетических заболеваний;
- отсутствовали заболевания репродуктивной системы;
- не было антител к собственным сперматозоидам;
- показатели спермограммы (качественного анализа спермы).
Только если присутствуют все факторы, можно говорить про этот вид стерильности.
- Чаще всего бесплодие неясного генеза появляется вследствие нефизиологических факторов, а психологических.
- Например, если женщина или ее партнер неуверены в себе, боятся появления ребенка, находятся в постоянном стрессе.
- В таких случаях поможет только семейный психотерапевт, потому что проблема «сидит» именно в голове у пациента, а если сломать этот эмоциональный барьер, то заболевание пройдет.
- Редко бывает так, что бесплодие неясного генеза протекает из-за инфекционных заболеваний, которые не были выявлены при сдаче анализов. Если есть подозрение на этот фактор, то необходимо сдать анализы и пройти курс лечения.
- Если же ни одна из этих двух причин не подходит, то также существует ультразвуковая диагностика, углубленное гормональное обследование и скрининг маточных труб. Эти методы тоже часто используются, если не удается установить причину стерильности. В любом случае не стоит затягивать, если беременность не наступает более полутора лет, потому что болезнь может усугубляться.
Эндокринное бесплодие – стерильность женщин или мужчин из-за нарушений в гормональном фоне.
У представителей сильного пола заболевание сказывается на качестве спермы, на количестве живых и здоровых сперматозоидов в ней.
Эндокринное бесплодие у девушек включает в себя неспособность забеременеть из-за проблем с менструальным циклом и овуляцией, потому что оба этих процесса проходят под действием многих гормонов.
От этого вида стерильности страдает 1 из трех женщин, которые не могут забеременеть, а также каждый четвертый мужчина, неспособный оплодотворить яйцеклетку партнерши. Но есть и хорошая новость – при полном качественном лечении нарушений гормонального фона в 80-85% случаях наступает беременность.
Эндокринное бесплодие может развиваться из-за:
- нарушения в работе половых желез (яичников или яичек);
- дисбаланса стероидных гормонов (из-за дисфункции коры надпочечников);
- заболеваний щитовидной железы;
- нарушений в секреторной функции гипоталамуса и гипофиза;
- превышение нормы гормонов противоположного пола в крови (для женщин – андрогенов, для мужчин – эстрогенов);
- врожденные заболевания яичек или яичников.
Гормональное лечение проводится в зависимости от качественных показателей в анализах. Если же курс терапии не дает положительных результатов, то эндокринное бесплодие может устраняться путем ЭКО.
При этом проводится ударная гормональная терапия, а после нее оплодотворение. За состоянием беременной постоянно должны следить врачи, брать анализы на гормоны регулярно.
Часто этот метод позволяет парам обрести малыша даже с таким диагнозом.
Лечить эндокринное бесплодие самостоятельно – строго не рекомендуется, потому что только после анализов можно назначить препараты, правильную их дозировку.
Боровая матка при бесплодии используется очень давно. Это лекарственное растение помогает в лечении и профилактике многих женских заболеваний, особенно воспалительных и спаечных процессов маточных труб. Такой эффект достигается благодаря наличию фитогормонов и витаминов, которые способны наладить не только гормональный фон, но и снизить аллергический ответ организма.
Боровая матка при бесплодии используется в виде отваров, чаев. Готовят их либо из сушеного растения, либо из сбора трав на его основе, в который часто добавляют шалфей, ромашку, подорожник, кипрей и другие растения.
Но несмотря на позитивный эффект боровой матки, перед лечением этой травой стоит проконсультироваться с гинекологом, а также проверить гормоны, потому что полностью здоровым женщинам подобная терапия может принести вред.
Бесплодие – неприятный диагноз, имеющий множество различных причин. Не затягивайте с диагностикой, особенно если беременность не наступает более полутора лет, ведь сегодня существует возможность эффективно вылечить многие заболевания и иметь здоровую и крепкую семью, а главное – любимого малыша.
Многие смутно представляют, как именно протекает процесс оплодотворения. Про слияние сперматозоида с яйцеклеткой, в принципе, знают многие, но про важную роль фаллопиевых труб единицы. Рассмотрим трубно перитонеальное бесплодие: симптоматику, возникновение, лечение.

Возникает из-за изменений, вызванных различными причинами, которые влияют на фаллопиеву трубку и ее связь с яичником, что приводит к отсутствию возможности переноса яйцеклетки, сперматозоидов или эмбрионов. Беременность в этом случае возможна эктопическая (внематочная), когда развитие оплодотворенной яйцеклетки происходит в фаллопиевой трубке, а не в матке.
Женское бесплодие трубного происхождения код по МКБ 10 N97.1.
- Трубное бесплодие: изменения коснулись канала одной или двух фаллопиевых труб или произошло их удаление после внематочной беременности;
- перитонеальное (брюшинное): между яичником и входом в трубу разрастается соединительная ткань, сдавливающая органы, тем самым мешая яйцеклетке зайти в трубную полость. Иногда спайки прижимают или сдавливают трубы, из-за чего те прекращают функционировать.
- Трубочно-перитонеальное: совокупность двух факторов.
Выявить этот тип можно только после жалоб пациентки на невозможность забеременеть. Иногда возможны периодические болевые ощущения нижней части живота.
- Первичное: женщина никогда не беременела.
- Вторичное: беременности были вне зависимости от исхода (выкидыш, аборт, замерзшая, роды).
Диагноз «Бесплодие вторичное трубно-перитонеального генеза» ставится в случае, если у пациентки были беременности, но потом из-за различных причин оплодотворение естественным путем не возможно.
Еще одна классификация предполагает разделение бесплодия на:
- Относительное: зачатие может произойти после проведенного лечения.
- Абсолютное: естественное зачатие невозможно (при отсутствии двух маточных труб или их полной непроходимости).
- Дефицит женских половых гормонов в организме женщины.
- Предыдущая операция в брюшной полости (например, аппендицит) или на половых органах.
- Врожденная аномалия.
- Эндометриоз.
- Миома матки.
- Хроническое воспаление яичников и фаллопиевых труб.
- Чрезмерное производство адреналина, которое возникает из-за длительного нервного напряжения или частых стрессовых ситуаций.
- Внутриматочная контрацепция.
- Аборт.
- Наличие полипов в слизистой оболочке маточной трубки.
- Осложнения после родов.
- Послеоперационные осложнения.
- ЗППП.
Как вы можете видеть, существует большое количество причин для развития болезни.
- Специалистам иногда сложно определить точную причину развития трубно-перитонеального бесплодия, ведь болезнь трудно выявить.
- Чтобы точно определить диагноз, врач должен принять во внимание информацию обо всех вышеуказанных причинах заболевания и убедиться в одной или нескольких причинах, приводящих к отсутствию зачатия.
Выявить трубное бесплодие на основании УЗИ или гинекологического осмотра невозможно. - Поэтому необходимо сделать гистеросальпингографию: рентгеновский снимок фаллопиевых труб и матки с введением специального препарата. При необходимости проводится лапароскопия.
- Превентивные меры включают своевременное выявление и полное лечение заболеваний половых органов инфекционного и воспалительного характера. Про вред болезней, передающихся половым путем, говорится постоянно. Поэтому необходимо использовать презервативы для защиты от инфекций.
- Рекомендовано исключить случайные сексуальные отношения. Постарайтесь планировать свою беременность, не допускайте ее искусственного прерывания. Будьте грамотными в сексуальных отношениях, придерживайтесь правил интимной гигиены.
- Посещайте гинеколога не только по мере необходимости, но и для профилактики два раза в год.
- Консервативное лечение: физиотерапия, антибиотики широкого спектра, восстановление иммунной системы.
- Хирургия: диагностическая и хирургическая лапароскопия.
Преимущество принадлежит хирургическому вмешательству, поскольку терапевтический эффект после операции намного выше.
Для восстановления фертильности могут быть предложены реконструтивно-пластические лапароскопические операции на платной или бесплатной основе:
- Сальпинголизис: рассечение сращений и спаек вокруг фаллопиевой трубы.
- Сальпингостомия: восстановление проходимости в трубу при массивных сращениях, спайках и при непроходимости.
- Фимбриолизис и фимбриопластик: освобождение дистального участка маточной трубы или ее пластическая реконструкция.
- Сальпинго-сальпингоанастомоз: сложная операция, проводится при проходимости в ампулярном и интерстициальном отделах. Рассекаются спайки и удаляется часть пораженной трубы, после этого трубку соединяют вновь.
- Перемещение трубы: при непроходимости интрамурального отдела рекомендован перенос трубы в подходящий участок матки.
При аднексите врачи рекомендуют использовать травяные настои и отвары только в сочетании с назначенным лечением и после согласования.
- Боровая матка: уникальное растение, обладающее противовоспалительным свойствами. Применяется в виде отваров, курс лечения около месяца. Продается в аптеках, стоит не дорого.
- Ромашка: универсальное растение, рекомендуемое в виде отваров, спринцевания и тампонов на ночь. Обладает противовоспалительным и противомикробным действием.
- Шалфей считается отличным средством, но использование требует особой осторожности из-за большого количества противопоказаний.
Трубный фактор женского бесплодия рекомендовано лечить только медикаментозными способами, но народные методы укрепляют организм.
Бывают моменты, когда все необходимые меры по восстановлению проходимости труб не приносят желаемого результата. В таких случаях врачи рекомендуют метод ЭКО —искусственное осеменение. Сперматозоид и яйцеклетка оплодотворяются в пробирке, полученный эмбрион помещается непосредственно в матку для имплантации.
Фаллопиевы трубы при этом методе в процессе оплодотворения не участвуют.
Многие прибегают к этому методу для достижения заветной цели — рождения ребенка. Не нужно беспокоиться о том, что без участия фаллопиевых труб в оплодотворении вы не сможете выносить ребенка.
Многие репродуктологи советуют перед процедурой удалить воспаленные и поврежденный трубы, чтобы повысить шанс успеха и избежать риска внематочной беременности.
В современной медицине репродуктивная технология хорошо развита. Самое главное своевременно обратиться к специалисту и придерживаться точного выполнения всех его инструкций и рекомендаций. Это приблизит вас к заветной мечте, и вы скоро услышите долгожданное слово «мама».
Трубно-перитонеальное бесплодие – это невозможность зачать ребенка вследствие нарушения проходимости маточных труб, когда образованная в яичнике яйцеклетка не может попасть в полость матки, где должна встретиться со сперматозоидом.
Этот вид бесплодия встречается очень часто, в основном, по вине воспалительных заболеваний, развивающихся в маточных трубах и прилегающих к ним органах. О наличии патологии свидетельствует появление периодических болей внизу живота, частые случаи появления желтых, зеленоватых или творожистых выделений.
В группу риска входят женщины, в анамнезе которых были аборты или операции на органах малого таза.
Трубно-перитонеальное женское бесплодие не диагностируется «обычным» УЗИ: для его выявления нужны более сложные методы. Лечить это состояние тем сложнее, чем дольше оно существует. Если проходимость фаллопиевых труб восстановить невозможно, зачать ребенка можно только с помощью ЭКО или других вспомогательных репродуктивных технологий.
Несколько раз в год (у молодых женщин – каждый месяц) в яичниках созревает яйцеклетка. Став полностью готовой для оплодотворения, она разрывает свою оболочку и выходит наружу, оказываясь на брюшине (это тонкая пленка-оболочка, выстилающая полость живота и таза изнутри). Маточные трубы оканчиваются воронкообразным расширением, на котором растут «ворсинки», фимбрии. Эти фимбрии выполняют особые движения, которые должны «присосать» яйцеклетку в отверстие маточной трубы.
Далее труба должна сокращаться (подобно тому, как это делает кишечник для проведения пищи), чтобы яйцеклетка дошла до того места, где фаллопиева труба впадает в матку.
Именно в этом месте женская клетка должна встретить «носителя» мужской информации и, если между ними не возникнет химического или иммунологического конфликта (когда одна клетка посчитает другую «недругом»), произойдет оплодотворение.
Если один из механизмов нарушается, забеременеть становится проблематично:
- трубное бесплодие – состояние, когда нарушения коснулись канала маточной трубы;
- перитонеального (то есть брюшинного) характера возникает, когда между яичником и входом в трубу разрастается соединительная ткань, которая мешает яйцеклетке зайти в трубную полость.
Непроходимость маточных труб
Трубно-перитонеальное бесплодие становятся причиной отсутствия зачатия у 35-60% семейных пар, ведущих регулярную половую жизнь без использования контрацептивов.
Функциональное трубное бесплодие
Здесь нарушения строения маточной трубы нет, она вполне проходима, но нарушается ее способность к сокращению. Происходить это может по одному из трех типов:
- гипертонуса: «напряженная» труба сокращается сильно быстро;
- дискоординации, когда разные части «трубки» сокращаются в собственном ритме;
- гипотонуса: орган «вялый», сокращается слабо.
Трубное бесплодие по органическому типу
В данном случае проходимость маточных труб нарушается снаружи (спайками, опухолью из другого органа), изнутри — при воспалительном процессе, когда отек перекрывает просвет канала или в трубе скапливается жидкость (гидросальпинкс). Данный тип бесплодия может возникать, если во время какой-то операции фаллопиева труба была частично или полностью удалена, или вследствие хирургического вмешательства в ней развился рубец.
Очень часто причиной того, что женщина не может забеременеть, является так называемое трубно-перитонеальное бесплодие. Основной его причиной считается нарушение строения маточных труб или нарушение их функций. Перитонеальным оно называется в связи с возникновением спаечного процесса в половых органах. Причиной бесплодия также может быть один из вышеперечисленных факторов: трубный или перитонеальный. Но чаще всего оно бывает трубно-перитонеальным.
Пациентки в основном жалуются на невозможность зачать ребенка при регулярной половой жизни без предохранения. Возможны периодические болевые ощущения внизу живота или в области спаечного процесса. Также возможна беременность, только внематочная — это когда развитие оплодотворенной яйцеклетки происходит в маточной трубе, а не в матке.
Причины данного вида бесплодия очень разнообразны. К ним относятся:
- Дефицит женских половых гормонов в организме женщины.
- Ранее перенесённые операции в брюшной полости (например, аппендицит) или на половых органах.
- Эндометриоз.
- Миома матки.
- Хроническое воспаление яичников и маточных труб.
- Избыточная выработка адреналина, которая возникает вследствие длительного нервного напряжения или частых стрессовых ситуаций.
- Внутриматочная контрацепция.
- Аборты.
- Наличие полипов в слизистой оболочке маточной трубы.
- Осложнения после родов.
- Послеоперационные осложнения.
- Повреждение половых органов хламидиями хронического характера.
Как видите, причин данного заболевания предостаточно. Специалистам иногда трудно определить причину трубно-перитонеального бесплодия, так как заболевание сложно диагностировать. Для того чтобы с точностью определить диагноз, врач должен учитывать информацию обо всех вышеперечисленных причинах заболевания и удостовериться в одной или нескольких из причин, вызывающих такого вида бесплодие.
Кроме того, врач может назначить вам такие дополнительные исследования: анализ крови, УЗИ на предмет проходимости маточных труб или рентген маточных труб, лапароскопию и УЗИ органов малого таза.
К профилактическим мерам данного заболевания относится своевременное обнаружение и полноценное лечение заболеваний инфекционного и воспалительного характера в половых органах. Также нужно использовать барьерные методы контрацепции (презерватив) для того, чтобы защититься от инфекций, передаваемых половым путем.
Следует исключить случайные половые связи. Старайтесь планировать свою беременность, не допускайте искусственное прерывание беременности. Будьте грамотны в половых связях, придерживайтесь правил интимной гигиены. Посещайте гинеколога не только при надобности, а с целью профилактики не менее двух раз в год.
После того как вы прошли все исследования на предмет непроходимости маточных труб, и диагноз подтвердился, лечащий врач назначает лечебную терапию, которая в себя включает:
- Консервативное лечение: физиотерапию и противовоспалительную терапию.
- Оперативное вмешательство: лапароскопия диагностического и оперативного характера.
В сегодняшней медицине преимущество, все-таки, принадлежит хирургическому вмешательству, так как терапевтический эффект после проведения операции значительно выше.
Бывают случаи, когда все проведенные необходимые меры по восстановлению проходимости труб не приносят желаемого результата. В таких случаях медики советуют метод ЭКО — искусственное оплодотворение. В процессе ЭКО оплодотворенная яйцеклетка помещается прямо в матку, маточные трубы в процессе оплодотворения не принимают участия.
Многие прибегают к такому методу для достижения заветной цели — рождения ребенка. Вам не стоит волноваться из-за того, что без участия маточных труб в оплодотворении вы не сможете полноценно выносить малыша.
В современной медицине репродуктивные технологии хорошо развиты. Самое главное — вовремя обратиться к специалисту и придерживаться точного выполнения всех его указаний и рекомендаций.
Примерно у половины женщин, обратившихся за профессиональной помощью в лечении бесплодия, диагностируется трубно-перитонеальный фактор ненаступления беременности. Под этим термином понимают нарушение проходимости маточных труб или образованием механических препятствий на пути яйцеклетки к матке.
Примерно у половины женщин, обратившихся за профессиональной помощью в лечении бесплодия, диагностируется трубно-перитонеальный фактор ненаступления беременности. Под этим термином понимают нарушение проходимости маточных труб или образованием механических препятствий на пути яйцеклетки к матке.
Если у женщины диагностирована данная форма бесплодия, яйцеклетка или не может быть оплодотворена, так как не доходит до места встречи со сперматозоидом. Если рассматривать этот вид женского бесплодия подробнее, можно разделить его на трубный и перитонеальный факторы. При этом первый считается более распространенным.
В организме здоровой женщины каждый месяц созревает яйцеклетка, которая в определенный момент менструального цикла выходит из яичника и попадает в маточную трубу. Далее, за счет перистальтики трубы и наличия ворсинок на ее внутренней поверхности, яйцеклетка продвигается в сторону матки, где для оплодотворения она должна встретиться со сперматозоидом.
Если по какой-либо причине яйцеклетка не может достичь маточной полости, говорят о трубно-перитонеальном бесплодии. При этом каждая форма имеет свои особенности:
- В случае трубного фактора говорят о нарушении проходимости или перистальтики самой фаллопиевой трубы.
- В случае перитонеального фактора речь идет о механическом препятствии на участке между яичником и входом в маточную трубу (на брюшине).
Следует отметить, что трубный фактор бесплодия может быть связан как с нарушением перистальтики трубы, так и с наличием механического препятствия на пути половой клетки.
Чаще всего препятствием на пути движения яйцеклетки становится соединительная ткань, которая образуется в придатках в результате воспалительного процесса, механической травмы тканей или развития эндометриоидных процессов. Каждая из этих причин имеет свои особенности:
- Воспалительные заболевания органов малого таза. В 75% случаев говорят об инфекционном процессе, который влечет за собой воспаление органов малого таза. Под инфекционным процессом чаще всего понимают заболевания, передающиеся половым путем, такие как хламидиоз, микоплазмоз, уреаплазмоз и т.д. Возбудители этих инфекций вызывают воспалительный процесс, сопровождающийся набуханием слизистых оболочек маточных труб и брюшины с последующим нарушением их целостности. Это вызывает образование спаек, состоящих из соединительной ткани, которые и формируют препятствие на пути яйцеклетки.
- Операции на репродуктивных органах. Любые хирургические вмешательства внутриматочного характера могут привести к образованию грубой рубцовой ткани и развитию спаечного процесса в малом тазу. Чаще всего речь идет о таких операциях, как искусственные аборты, диагностические выскабливания эндометрия, использование внутриматочных контрацептивов. Также причиной образования рубцов и спаек могут стать хирургические операции в области малого таза, в частности проведенная ранее аппендэктомия, миоэктомия, операция на яичниках и т.д.
- Эндометриоз. Эндометриозом называют патологическое разрастание внутреннего слоя, выстилающего матку, и его выход за пределы маточной полости. В некоторых случаях участки разросшегося эндометрия выступают препятствием для нормального прохождения яйцеклетки через фаллопиевы трубы.
- Гормональные нарушения. Изменения нормального соотношения женских половых гормонов может привести к ухудшению перистальтики маточных труб, что вызывает функциональное трубное бесплодие.
Довольно часто женщина не догадывается о развитии у нее трубного или перитонеального бесплодия до того момента, пока не возникают затруднения с зачатием ребенка при регулярной сексуальной жизни. Симптоматику таких патологических процессов нельзя назвать характерной и ярко-выраженной, однако многие представительницы прекрасного пола отмечают следующие признаки:
- периодические боли внизу живота;
- обильные и болезненные менструации;
- боли и дискомфорт в процессе полового акта.
Важно понимать, что группу риска составляют женщины, которые в прошлом пережили аборты, диагностические выскабливания, операции на нижних отделах живота или на половых органах, а также имеют в анамнезе диагноз аднексит (сальпингоофорит).
Методика лечения трубно-перитонеального бесплодия зависит от причины его развития. Если речь идет о нарушении перистальтики, специалист назначит лекарственные средства, действие которых направлено на усиление функциональной активности труб.
Если в процессе диагностики были выявлены спайки, участки эндометриоза и рубцовые образования, лечение проводится оперативным путем, чаще всего с использованием лапароскопических методик.
В тех случаях, когда причиной бесплодия выступают гормональные нарушения, терапия носит соответствующий характер.
Учитывая тот факт, что главной причиной развития у женщины трубно-перитонеального бесплодия является воспалительный процесс, особенное внимание уделяется устранению данного этиологического фактора.
Если причина кроется в остром инфекционном процессе, назначаются антибактериальные препараты и противовоспалительные средства. Лечения последствий воспаления в малом тазу требует приема активных комплексных препаратов, обладающих антиоксидантным действием.
Одним из таких препаратов является Синергин, который демонстрирует следующие эффекты:
- Уменьшение проницаемости капилляров и их укрепление, что способствует снятию воспаления и отечности тканей.
- Нормализация иммунитета благодаря антиоксидантному действию компонентов препарата.
И самое главное – не стоит отчаиваться, услышав диагноз «трубно-перитонеальное бесплодие».
Помните, что медицина не стоит на одном месте, и те проблемы, которые могли стать непреодолимым препятствием для зачатия еще двадцать лет назад, сегодня успешно решаются и не обязательно дорогостоящими способами. Не стесняйтесь обращаться к врачам, если долгожданная беременность не наступает в течение одного года.
источник