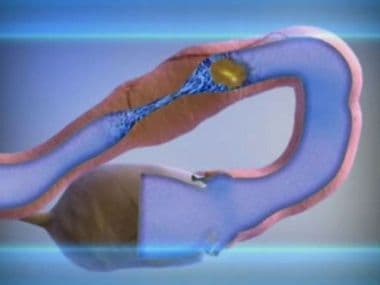
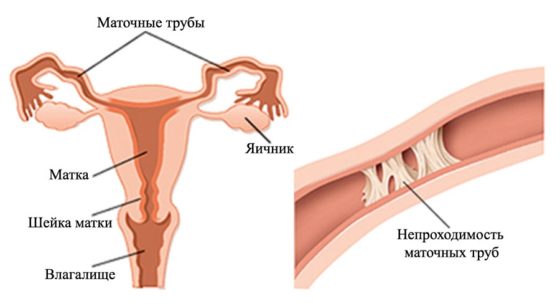
Далеко не всегда желание забеременеть осуществляется безо всяких проблем. Диагноз «трубное бесплодие» имеют около 30% женщин, которые не могут зачать ребенка. Это осложнение, как правило, появляется в результате непроходимости маточных труб. Однако, известно не мало случаев, когда после лечения трубного бесплодия у женщин появляется шанс стать матерью.
Женская бесплодность – это невозможность женщины детородного возраста произвести потомство. Существует две степени бесплодия:
- 1 степень — беременность не наступала ни разу;
- 2 степень бесплодия — беременности были в анамнезе.
Различают также абсолютное и относительное бесплодие: первое вызывается необратимыми аномалиями развития женской половой системы, второе поддается корректировке в ходе лечения. Трубное бесплодие считается относительным.
Бесплодие трубного генеза возникает из-за появления в маточных трубах спаек или жидкости, которые не дают созревшей яйцеклетки пройти в матку и мешают встрече со сперматозоидом, а соответственно, и самому зачатию.
Различают частичную и полную непроходимость труб. В случае если непроходима только одна из двух маточных труб или просвет не полностью перекрыт, то наступление беременности возможно.
При диагнозе «неполная непроходимость» возможность забеременеть все же существует, однако женщинам с таким диагнозам гинекологи, как правило, прописывают специальные препараты для стимуляции овуляции.
Известны случаи, когда непроходимость маточных труб вызывается врожденными патологиями развития матки, труб и придатков. Кроме того, существует немало причин, которые могут спровоцировать трубное бесплодие у изначально здоровой женщины. На первом месте среди причин находятся воспалительные заболевания женской половой системы. Перенесенные в анамнезе половые инфекции, наличие миомы, оперативные вмешательства, аборты, образование спаек в органах малого таза. Эндометриоз – еще одна из наиболее частых причин трубного бесплодия.
Встречаются случаи, когда данное заболевание не связано с вышеперечисленными факторами, а вызывается нарушениями гормонального фона или процесса метаболизма в организме.
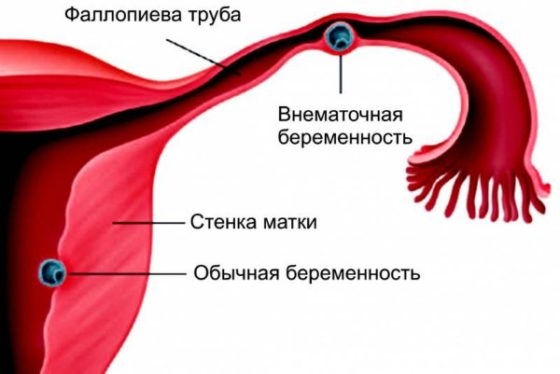
В случаях, если маточные трубы полностью проходимы, но на некоторых их участках имеются сужения с нарушением функциональности или же трубы частично непроходимы, не стоит оставлять это без внимания, такие нарушения могут быть не менее опасны и могут стать причиной внематочной беременности. Подробнее о внематочной беременности
Зачастую женщина может и не догадываться о том, что страдает непроходимостью маточных труб, признаков болезни в принципе нет, обнаружить ее можно только посредством диагностики. Стоит обеспокоиться, если вас периодически беспокоят тянущие боли внизу живота – это может быть симптомом непроходимости труб и, следовательно, симптомом трубного бесплодия.
В настоящее время существует несколько методов диагностики трубного бесплодия, которые помогают определить, насколько непроходимы маточные трубы. Стоит отметить, что проводить диагностику следует только при полном отсутствии воспалительного процесса и инфекций в половой области.
Наиболее доступным и точным считается метод диагностики КГТ (кимографической гидротубации). Маточные трубы продувают при помощи специального аппарата, который имеет воздушный резервуар, что позволяет определить введенный объем воздуха.
Кимограф позволяет отмечать изменение давления в трубах и матки, на основе полученной кривой, доктор делает заключение о степени проходимости труб. Этот метод исследования позволяет не только определить состояние маточных труб, но и, является терапевтическим методом, обеспечивающим лечебный эффект, таким образом, получается, что женщина получает двойную пользу.
Следующий метод исследования, который мы рассмотрим – гистеросальпингография. Диагностика при помощи этого метода позволяет узнать о том, какая именно из труб непроходима и где сосредоточены спайки.
Во время этой процедуры в матку вводят специальное вещество, а затем делают снимки. Первый снимок делается сразу же, следующий через 10 минут, а заключительный по прошествии 24 часов с момента введения вещества. По результатам снимков врач делает заключение о состоянии маточных труб и матки.
Отметим, что гистеросальпингография может стать причиной обострения воспалительного процесса в полости матки и трубах, что в свою очередь может привести к разрыву маточной трубы. Именно поэтому, прежде чем принимать решение о методе исследования стоит проконсультироваться с гинекологом и узнать об альтернативных способах диагностики.
Также стоит учитывать, что женщинам с диагностированным бесплодием не рекомендуется подвергаться рентгеновскому излучению чаще, чем 2 раза в год.
Женское бесплодие трубного происхождения может быть диагностировано при помощи биконтрастной гинекографии, позволяющей выявить спайки, которые находятся вокруг яичников и маточных труб. Исследование рекомендуется проводить во второй половине цикла, однако, оно строго противопоказано женщинам страдающим пороком сердца, гипертонией, туберкулезом.
Не может быть проведена данная диагностика и при воспалении половых органов или маточном кровотечении. Этот метод довольно точно позволяет определить функции, которые способны выполнять трубы, а также незаменим для определения широты спаечного процесса.
Еще одним методом выявления патологий является лапараскопия. В процессе этого исследования изучаются ткани, которые участвуют в воспалительном процессе. Этот метод диагностики широко применяется при подготовке женщин к операции по восстановлению проходимости труб.
Итак, как видно из вышесказанного, в настоящее время в медицине применяется достаточное количество методов, позволяющих выявить непроходимость маточных труб и диагностировать трубное бесплодие. Но стоит помнить, что о методе диагностики лучше заранее проконсультироваться с вашим гинекологом, который поможет подобрать наиболее подходящий именно в вашем случае вариант.
Несмотря на то, что трубное бесплодие считается одной из самых сложных форм, способы борьбы с этим заболеванием существуют.
Прежде всего, женщин, которые обращаются с подозрением на бесплодие, обследуют на наличие инфекций, при выявлении которых назначают противовоспалительное лечение. Конечно, подобная терапия не способна справиться с проблемой бесплодия, но она является необходимой перед внутриматочными вмешательствами: диагностикой и лечением непроходимости труб.
Противовоспалительное лечение помогает в борьбе с инфекцией, а вот устранить последствия воспаления рекомендуется при помощи физиотерапии, которая способна восстановить нервные реакции в тканях, смягчает и даже удаляет спайки.
Продув маточных труб (гидротубация) – еще одна ступень в лечении трубного бесплодия. Но стоит помнить, что данная процедура, проводимая неоднократно, может стать причиной разрыва маточной трубы, поэтому она проводится строго по показаниям и под контролем лечащего врача.
Наиболее эффективным методом лечения трубного бесплодия считается оперативная лапароскопия, этот метод применяется для рассечения спаек, вызвавших непроходимость трубы. Метод имеет значительно больше преимуществ, нежели полостные операции: после проведенного вмешательства женщина быстро восстанавливается и возвращается к привычной жизни, риск для здоровья минимален, а рецидивов спаечной болезни практически не происходит.
Заметим, что оперативная лапароскопия может быть бесполезна в отдельных случаях.
Довольно часто встречаются ситуации, когда после проведенного лечения и восстановления проходимости труб женщина все равно не может забеременеть. Случается это, когда в трубах отсутствуют перистальтика или микроворсинки – такие трубы называются мертвыми.
Что же делать, если после лечения трубного бесплодия желанная беременность так и не наступила?
Если после лечения прошло два года и более, а беременность так и не наступила, то стоит обратиться к специалистам и подобрать другой способ решения проблемы. Трубное бесплодие является показанием для осуществления ЭКО.
Данная процедура начинается с отслеживания менструального цикла, затем проводят стимуляцию овуляции. Ведется тщательный контроль за созреванием яйцеклетки, чтобы вовремя ее извлечь.
Самым главным этапом является этап оплодотворения яйцеклетки и развитие эмбрионов. Если на этом этапе всё прошло удачно, эмбрион помещают в матку, где малыш продолжает расти и развиваться. Женщине прописывают определенные препараты, которые помогают поддерживать организм.
Подводя итог всему вышесказанному, хочется особо отметить, что одним из наиболее важных факторов в ходе лечения трубного бесплодия является психологический фактор. Только положительный настрой и ваша уверенность помогут справиться с проблемой. Следуйте указаниям врача и обязательно верьте в успех лечения!
источник
Бесплодие является далеко не такой редкой проблемой, как может показаться. Более 5% населения планеты сталкивается с трудностями при зачатии ребенка. Причин может быть много: патологии матки, плохие характеристики спермы, антитела. Трубное бесплодие – отсутствие зачатия из-за патологии маточных труб. Составляет 25-30% от всех случаев бесплодия. Трубный фактор диагностируют как при первичном, так и при вторичном бесплодии.
Существует также трубно-перитонеальное бесплодие, когда закупорка располагается не в фаллопиевой трубе, а на границе с яичником. При несвоевременном лечении непроходимости диагностируют бесплодие, внематочную беременность и симптом хронических тазовых болей.
Женским бесплодием называют состояние, когда женщина детородного возраста не способна воспроизводить потомство. Есть две степени бесплодия: 1 степень (первичное), когда зачатия не было ни разу, и 2 степень (вторичное), когда у пациента уже есть дети.
Бывает абсолютное и относительное бесплодие. Абсолютное бесплодие зачастую связано с необратимыми пороками развития, которые нарушили функцию половых органов. Относительное бесплодие имеет причину, которую можно устранить и обеспечить восстановление репродуктивной функции. Трубное бесплодие относят ко второму типу.
Фаллопиевы или маточные трубы являются парным органом, который отвечает за перемещение яйцеклетки после оплодотворения в матку. Закупорка просвета трубы спайками или жидкостью препятствует свободному перемещению яйцеклетки. Смещение маточных труб спайками также приводит к бесплодию.
Фаллопиевы трубы прилегают к яичникам цилиндрическим воронкообразным каналом. По нему движется яйцеклетка. В здоровом женском организме маточные трубы устланы микроворсинками фимбриями. Их роль заключается в продвижении созревшей яйцеклетки к сперматозоидам.
Естественное оплодотворение происходит в другом отделе фаллопиевой трубы. Яйцеклетка перемещается обратно в матку благодаря сокращениям трубы. Клетке нужно 3-5 дней, чтобы преодолеть трубы и попасть в матку, где она крепится к ее внутренней поверхности.
Естественное зачатие совершается именно в фаллопиевых трубах. Любая патология этого участка половых органов может вызвать бесплодие. Самая частая причина – нарушение проходимости маточных труб. Данное явление диагностируют при образовании спаек или скоплении жидкости. Непроходимость останавливает яйцеклетку и она элементарно не может слиться со сперматозоидом.
Бывает полная или частичная непроходимость. При частичной одна труба может быть свободной или все будут не полностью перекрыты. При таком диагнозе шанс зачать ребенка естественным путем есть, но очень малый. Пока есть хотя бы один здоровый участок трубы, шанс забеременеть остается, но вероятность будет зависеть от размера отверстия. Полное непрохождение зачастую обусловлено скоплением жидкости в трубах (гидросальпинкс).
Бывает, что образовывается всего один рубец, но он прикрывает именно край маточной трубы, что тоже затрудняет процесс зачатия. Явление также называют частичной непроходимостью. Такие патологии повышают риск образования внематочной беременности.
Чаще всего непроходимость устраняют хирургическим путем. Для улучшения эффекта пациентке назначают препараты для стимуляции овуляции.
Непроходимость фаллопиевых труб может быть врожденной и приобретенной. Бывает, что девочки рождаются с аномальным строением матки и маточных труб. Приобретенная непроходимость может возникнуть на фоне эндокринного сбоя, сильного воспаления или болезни.
Непроходимость чаще всего является результатом воспаления или развития инфекции. Воспалительный процесс может быть связан со специфический и неспецифической флорой. В частности, в фаллопиевых трубах воспаление вызывают хламидии, гонококки и микоплазмы. Без своевременного лечения спайки будут образовываться вокруг труб, яичников и в малом тазу.
Нередко инфекционные осложнения диагностируют после родов, аборта, выскабливания или операций на органах малого таза или кишечнике. Нередко спайки появляются на фоне осложнений после удаления аппендикса.
Причиной воспаления может стать эндометриоз (разрастание клеток эндометрия). Многие инфекции, передающиеся половым путем, возбуждают острые воспалительные процессы в половых органах и малом тазе (герпес, цитомегаловирус, гонорея).
Необязательно, чтобы воспаление «соседствовало» с маточными трубами. Заболевания верхних дыхательных путей способны вызвать хроническое воспаление придатков. В группе риска женщин с воспалительными процессами в кишечнике.
Крупная миома матки (доброкачественная опухоль) на фоне эндометриоза способна спровоцировать закупорку фаллопиевых труб.
Существует мнение, что гормональные сбои и проблемы с обменом веществ также влияют на проходимость труб и возможность зачатия. В частности, повышение уровня мужских половых гормонов и неправильное соотношение прогестерона и эстрогена.
Трубно-перитонеальное бесплодие возникает из-за спаек в брюшинной полости. Спайки опасны тем, что могут смещать органы: матка, маточные трубы и яичники в неправильном положении работают с нарушениями. Примечательно и то, что даже маленькие спайки могут отрезать фаллопиевы трубы от яичника.
Нередко такое бесплодие диагностируют после операций на половых органах и в брюшине. Хроническое воспаление – верный путь к дисфункции репродуктивной системы.
Бывает, что трубы проходимы, но отдельные участки сужены или функционируют неправильно. Явление не будет сопровождаться ярко выраженными симптомами, поэтому многие оставляют его без внимания. Однако эти мелкие проблемы способны направить эмбрион за пределы матки.
Часто бывает слишком поздно, и непроходимость обнаруживают вместе с внематочной беременностью. Женщина может долгое время не догадываться об отклонении и будет пытаться зачать ребенка. А так как трубы проходимы, это вполне реально, но, к сожалению, рискованно.
Психологический фактор также может стать причиной трубного бесплодия. Постоянные стрессы и неустойчивое психоэмоциональное состояние негативно влияют на организм в целом. Избыток стрессовых гормонов усугубляет любые аномальные процессы.
Трубное бесплодие обычно развивается без симптомов. Иногда женщина может ощущать непродолжительные боли внизу живота. Единственным верным признаком будет отсутствие беременности. Диагноз бесплодие ставят только после года безуспешных попыток. Если партнерам больше 35 лет, врачи дают полтора года. Отсутствие беременности является серьезным поводом для похода в клинику. Невозможность зачать ребенка сама по себе не опасна, куда опаснее болезнь, которая стала причиной бесплодия.
Проблемой бесплодия занимается репродуктолог . Чтобы узнать причину, необходимо сдавать анализы и женщине, и мужчине. Это обусловлено тем, что мужское бесплодие встречает едва ли реже женского. Диагностировать трубное бесплодие довольно сложно, поэтому с такой проблемой нужно обращаться только в опытному врачу.
При наличии подозрения на непроходимость фаллопиевых труб назначают ряд исследований для подтверждения диагноза. Стоит помнить, что нельзя проходить обследование при наличии воспалительного процесса или острой инфекции.
В первую очередь врач изучает анамнез, жалобы. При диагностике бесплодия важную роль играет гинекологический анамнез ( ИППП , беременности, аборты, операции и прочее) и календарь менструального цикла. Гинекологический осмотр обязателен.
Дополнительные анализы:
- изучение гинекологического мазка;
- бактериологическое исследование;
- метод полимеразной цепной реакции.
Наиболее результативными являются гистеросальпингография (рентген маточных труб), лапароскопия (хирургическое обследование маточных труб и ближайших органов), эхогистеросальпингоскопия ( УЗИ с физраствором). Иногда также исследуют кровь на антихламидийные антитела, но они не всегда говорят о наличии непроходимости.
Гистеросальпингография позволяет вычислить непроходимую трубу и область скопления спаек. Перед процедурой в матку вводят специальную жидкость, которая дает возможность сделать снимки. Первый делается сразу, потом еще один через десять минут и последний через сутки. Опытный врач сможет поставить или опровергнуть диагноз на основании таких снимков.
Однако метод не безопасен. Если на момент проведения теста в половых органах будет развиваться воспаление, исследование может усугубить его, вплоть до разрыва фаллопиевых труб. Гистеросальпингографию рекомендуют только в крайнем случае. Это обусловлено еще и тем, что бесплодным женщинам можно делать рентген только два раза в год.
Врачи охотно пользуются КГТ методом диагностики. Кимографическая гидротубация позволяет определить количество свободного места в маточных трубах: их продувают, определяют объем введенного воздуха и вычисляют проходимость труб. Аппарат позволяет записать колебания давления в трубах и матке в виде кривой, по которой врач может определить степень проходимости. Метод КТГ является не только диагностическим, но и терапевтическим.
Диагностировать спайки вокруг яичников и фаллопиевых труб позволяет биконтрастная гинекография. Исследование полезно тем, что дает возможность оценить интенсивность спаечного процесса. Результаты будут точнее, если провести тест во второй половине цикла.
Противопоказания к БГ:
- воспаление половых органов;
- маточное кровотечение;
- порок сердца;
- туберкулез;
- гипертония.
Лапароскопия позволяет изучить воспаленные ткани. Исследование дает полную картину при подготовке к хирургическому восстановлению проходимости.
Все методы диагностики непроходимости фаллопиевых труб могут быть опасными, поэтому предварительно каждая пациентка должна проконсультироваться с гинекологом. Все тесты дают результаты, но не каждый подходит в определенной ситуации.
Данное бесплодие считается одним из сложнейших. Оно может поддаваться консервативному лечению или требовать хирургического вмешательства.
Консервативный метод заключается в назначении противовоспалительных препаратов, физпроцедур, гидротурбации и пертурбации. Гидротурация заключается в введении непосредственно в матку жидких медикаментов. Пертурбация – обработка маточных труб воздушными потоками. Процедура рискованная, поэтому требует наблюдения врача. Продув фаллопиевых труб может стать причиной их разрыва.
Если бесплодие развилось на фоне эндокринных нарушений, в курс лечения добавляют коррекцию гормонального фона. Это обязательное условие для оперативного вмешательства. Гормональные сбои могут сделать любое лечение неэффективным, и только обострят распространение спаек.
Консервативный метод лечения трубного бесплодия применяется все реже. Зачастую он направлен на устранение инфекций и воспалений перед диагностикой и хирургическим вмешательством. Физиотерапия рекомендована в качестве «зачистки» от последствий воспаления: восстановить реакции в тканях, размягчить и даже удалить спайки.
Хирургическое вмешательство требуется пациенткам с полной или частичной непроходимостью, перекрутами или уплотнениями. Чаще прибегают к лапароскопии. Операция проводится через небольшое отверстие, когда разъединяют все спайки и совершают пластику труб для дальнейшего восстановления проходимости. Трубы возвращают в правильное положение по отношению к органам малого таза. Лапароскопия считается лучшим методом лечения трубного бесплодия. Его преимущество заключается в быстром восстановлении, минимальном риске и небольшом шансе на рецидив. Чтобы предотвратить повторное образование спаек, хирурги применяют противоспаечные барьеры.
Рекомендуется удалить трубу с жидкостью до зачатия, ведь гидросальпинкс негативно влияет на эмбрион и мешает ему прикрепиться в матке.
Противопоказания для операции:
- угнетенное или тревожное состояние пациентки;
- туберкулез половых органов;
- интенсивное образование спаек;
- возраст от 30 лет (иногда).
При выраженном стрессовом состоянии пациентке назначают седативы и другие препараты, способные улучшить настроение и психическое состояние женщины.
Хирургическое вмешательство может не дать результатов, в особенности когда анатомия труб слишком выражено изменилась. И таких случаев действительно много. Бывает, что после удаления спаек трубы не могут восстановиться: перистальтика отсутствует, микроворсинки не функционируют. В таком случае фаллопиевы трубы признают погибшими.
В случае неудачи врачи советуют ЭКО, ведь этот метод позволяет оплодотворить яйцеклетку искусственно и вовсе миновать маточные трубы при помещении эмбриона в матку.
Во избежание проблем с репродуктивной функцией из-за патологий маточных труб следует вовремя лечить все воспаления вне зависимости от их локализации. В особенности это касается половых органов и аппендицита. Немаловажно полностью проходить реабилитацию после хирургического вмешательства.
Профилактика инфекций осуществляется путем использования контрацептивов. В противном случае нужно исключить любые потенциально опасные половые связи. Ежедневно женщина должна соблюдать правила личной гигиены. Любой симптом и дискомфорт нужно исследовать. Консультация гинеколога обязательна 2 раза в год.
Необходимо следить не только за физическим состоянием, но также реагировать на психологические сбои. Сильные переживания, стрессы, хроническая усталость и тревоги способны навредить организму не хуже осязаемых инфекций. Женщине необходимо контролировать эмоции и бороться со страхами.
Оптимальный срок ожидания зачатия после восстановления труб – 2 года. Таким пациентам рекомендуют альтернативные методы, которые предоставляют современные репродуктивные технологии. Трубное бесплодие автоматически становится показанием к ЭКО.
Экстракорпоральное оплодотворение требует тщательного отслеживания всех фаз менструального цикла. Пациентке назначают препараты, стимулирующие овуляцию. Созревание яйцеклетки контролируют, и готовую извлекают.
Этап непосредственного оплодотворения происходит «в пробирке». Создаются благоприятные условия, отбираются только лучшие сперматозоиды. При удачном раскладе эмбрион помещают в матку не затрагивая маточные трубы. Если эмбрион приживется, плод будет развиваться нормально. В целях профилактики дополнительно выписывают укрепляющие препараты.
При любом диагнозе и исходе нужно морально настоится на победу. В вопросах бесплодия психологический фактор играет важнейшую роль, ведь организм женщины, особенно в период созревания яйцеклетки, когда гормоны бушуют, остро реагирует на эмоции и переживания.
Патологии маточных труб являются одной из самых частых причин бесплодия. Однако современные методы диагностики позволяют досконально изучить проблему, а схемы лечения успешно применяются на практике многие годы.
Бесплодие гораздо легче предотвратить, чем вылечить. Профилактика является гарантом здоровья, ведь трубное бесплодие лишь осложнение другой болезни. И зачастую эта болезнь очень быстро лечится. Главное, своевременно обратиться за помощью.
источник

Спайки в трубах как причина бесплодия, совместно с перитонеальным фактором, вызывают около 20-30% всех случаев нарушения женской фертильности.
Спайки в трубах и бесплодие требуют лечения одним из двух способов: хирургическая операция, направленная на восстановление естественной фертильности, либо ЭКО.
Трубное или трубно-перитонеальное бесплодие не считается прямым показанием к проведению ЭКО. Лечение может заключаться в хирургическом восстановлении проходимости маточных труб и разрушении спаек.
ЭКО назначают по одной из трех причин:
- Хирургическое лечение оказалось неэффективным.
- Хирургическое лечение изначально видится бесперспективным.
- Женщина имеет противопоказания к хирургическому лечению или сознательно отказывается от него.
Показания к проведению ЭКО при трубном бесплодии следующие:
- поражение маточных труб в интерстициальном и истмическом отделах;
- глубокие анатомические изменения маточных труб;
- абсолютное трубное бесплодие (отсутствие маточных труб);
- возраст женщины более 35 лет;
- длительность бесплодия превышает 10 лет;
- пациентка ранее уже переносила реконструктивно-пластические операции на маточных трубах;
- трубно-перитонеальное бесплодие со спаечным процессом 3-4 степени;
- эндометриоз 3-4 степени.
В перечисленных случаях бесплодие при непроходимости маточных труб успешно преодолевается при помощи ЭКО.

Маточная труба соединяет яичник и матку. Это место встречи сперматозоида и яйцеклетки. Сперматозоид попадает в трубу из матки, яйцеклетка – из яичника. Если просвет трубы перекрыт, зачатие не состоится.
Но при проведении ЭКО сперматозоид встречает яйцеклетку не в маточной трубе, а в пробирке, в лабораторных условиях. Поэтому на результативность экстракорпорального оплодотворения проходимость труб вообще не влияет. Трубное бесплодие дает женщине шансы на беременность после ЭКО такие же, как если бы она была полностью здорова (при условии отсутствии других нарушений репродуктивной функции).
По статистике «ВитроКлиник» при трубном факторе бесплодия при ЭКО беременность наступает почти в 54%.
Если сравнивать ЭКО с хирургическим вмешательством, данная процедура имеет ряд преимуществ:
- Более высокие шансы наступления беременности (при условии нескольких попыток).
- Нет рисков, которые несет в себе любая операция.
- Присутствие других факторов бесплодия не является непреодолимым препятствием к наступлению беременности.
- Беременеть можно сразу, а не через какое-то время, как после операции. Необходимо учитывать, что через полгода после лапароскопии трубы могут стать снова непроходимыми.
Врачи «ВитроКлиник» с помощью процедуры ЭКО успешно преодолевают трубное бесплодие. ЭКО позволяет достичь беременности у большинства женщин, нарушение фертильности которых связано с непроходимостью маточных труб.
источник


Два этих вида бесплодия часто встречается у одной пациентки, поэтому их соединили под одним названием «трубно перитонеальное бесплодие».
- Перитонеальное бесплодие.
- Трубное бесплодие.
- Функциональная патология маточных труб.
Когда речь идет о перитонеальном бесплодии, врачи подразумевают появление спаек в районе яичников. Данный вид бесплодия является последствием воспалений органов малого таз, либо же наружного эндометриоза.
Трубное бесплодие появляется тогда, когда маточные трубы либо непроходимы, либо отсутствуют вовсе. А вот, что касается причин его возникновения, то тут все гораздо сложнее:
- всевозможного характера операции женской репродуктивной системы;
- инфекции, передающиеся половым путем;
- травмы и нарушения после аборта;
- эндометриоз.
Если имеется функциональная патология маточных труб, тогда врач, как правило определяет наличие нарушения мышечного слоя труб: их повышенный или пониженный тонус, или же просто дисбаланс.
Причинами такой патологии могут быть:
- плохая свертываемость крови;
- эмоциональные срывы и нервные срывы;
- дисбаланс половых гормонов.
Врач-гинеколог будет настоятельно требовать Вашу историю болезни: имелись ли операции, перенесенные ЗППП и т.д.
Боли внизу живота, крайне болезненная менструация уже может говорить о том, что имеется непроходимость шейки матки.
Существуют два инструментальных метода, что устанавливают трубное бесплодие. Это – лапароскопия и гистеросальпингография.
Лапароскопия – оперативное вмешательство, когда женщину госпитализируют на несколько дней.
За двадцать четыре часа до операции пациентке запрещают есть и пить. И после успокаивающего укола, или так называемой премедикации, ее проводят в операционную. И под общим наркозом врач совершает три небольших надреза. В одну из них врач вводит осветительный прибор, а с помощью остальных двух врач обследует правую и левую маточные трубы.
В данном случае врач может увидеть – проходимы ли маточные трубы. Если да, тогда диагностика завершается, если же нет, тогда проводятся определенные манипуляции, чтобы восстановить проходимость.
Данное обследование проводят путем ввода определенного вещества в организм пациентки, после чего ее поддают рентген и УЗИ обследованию, что покажет проходимость труб.
Во время рентгена вводят контрастное вещество, благодаря которому врач видит проходимость в трубах матки.
Во время ультразвукового исследования, в половые органы вводят жидкость, и на мониторе видит, могут ли маточные трубы пропускать жидкость.
Бесплодие лечат либо посредством оперативного вмешательства, как лапароскопия, сальпинография, или микрохирургические оперативные вмешательства, либо лекарственными средствами, когда назначались иммуномодуляторы и адаптогены.
Противопоказания к проведению оперативного вмешательства:
- если бесплодие имеет место быть больше чем десять лет;
- возраст женщины больше сорока;
- эндометриоз третьей и четвертой степени;
- спайки и туберкулез половых органов женщины.
И в завершении – не занимайтесь самолечением, а смело обращайтесь к специалистам в этой области, которые помогут вам справиться с данной болезнью, и наслаждаться здоровой жизнью. Бесплодие – уже не приговор в наше время!
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Данный вид бесплодия вызван затруднением или невозможностью транзита половых клеток (яйцеклетка и сперматозоиды) в просвете фаллопиевой трубы. Данная непроходимость может быть вызвана анатомической окклюзией (исчезновением просвета) маточных труб или функциональными нарушениями работы.
Трубно-перитонеальные факторы женского бесплодия в виде нарушения проходимости и функциональных нарушений маточных труб выявляют у 35-60% пациенток с бесплодием. Второй причиной трубно-перитониального бесплодия может послужить спаечный процесс в малом тазу. Из-за нарушения транзита яйцеклетка, высвобождаемая в результате овуляции, не может попасть в маточную трубу, что делает зачатие невозможным. Перитонеальная форма бесплодия встречается в 9,2-34% случаев.
• Перенесённые ранее воспалительные заболевания органов малого таза.
• Заболевания, передающиеся половым путем (ЗППП).
• Внутриматочные манипуляции – аборты, удаление миоматозных узлов, диагностические или лечебные выскабливания.
• Перенесённые оперативные вмешательства на органах малого таза и брюшной полости (особенно лапаротомическим доступом).
• Эндометриоз.
Лабораторные исследования включают:
• Бактериологические анализы мазка со слизистой влагалища
Наиболее опасными для развития бесплодия вызванного трубнопериониальным фактором является: заболевания передающиеся половым путем – хламидийная инфекция, уреаплазмоз, микоплазменная инфекция, гонорея, сифилис, туберкулез.
Ультразвуковое исследование органов малого таза позволяет выявить скопление жидкости или гноя в трубах (гидросальпинкс, пиосальпинкс).
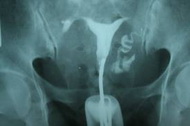
• При проходимых маточных трубах контрастное вещество заполняет матку и маточные трубы, а затем обнаруживается в брюшной полости в виде бесформенных пятен или полос.
• При нарушении проходимости маточных труб контрастное вещество не попадает в брюшную полость.
• Если трубы не проходимы в конечных отделах, то именно эта часть не контрастируется.
• Если трубы не проходимы в месте их впадения в полость матки — контраст не попадает в трубы и на снимках видна только полость матки.
• Непроходимые, расширенные в концевых отделах трубы имеют вид мешков.
• Характерную рентгенологическую картину имеет туберкулёз маточных труб — чёткообразные трубы, состоящие из отдельных сегментов.
Кроме исследования состояния маточных труб ГСГ позволяет диагностировать маточную патологию:
• пороки развития матки
• субмукозные миомы (доброкачественные новообразования мышечной ткани матки)
• полипы эндометрия
• синехии (сращение)
• эндометриоз
Противопоказания для проведения гистеросальпингографии:
• острые и подострые воспалительные заболевания малого таза
• общие инфекционные процессы
• подозрение на беременность
• вагинит
Недостатки метода:
• В ходе исследования органы репродуктивной системы подвергаются воздействию рентгеновского излучения, что может вызывать нарушение развития яйцеклеток.
• Не исключена возможность повреждающего воздействия рентгеноконтрастного вещества на ресничный эпителий маточных труб; длительное нахождение контраста в брюшной полости после ГСГ может влиять на процесс оплодотворения в течение нескольких последующих циклов.
• Возможно развитие тяжёлых аллергических реакций на применяемые контрастные вещества.
• Достаточно велика частота диагностических ошибок, связанных с рефлекторным спазмом интерстициальных отделов труб (примерно у 25% пациенток) в ответ на травматизацию шейки при введении контраста, вызывающим болезненные ощущения. Кроме того, часть контрастного вещества может не дойти до концевых отделов труб и не излиться в брюшную полость, даже при их нормальной проходимости. Эти особенности обусловливают получение ложноотрицательных результатов и расхождение диагнозов по данным ГСГ и лапароскопии.
Достоверность результатов составляет 60-70%.
Проводят в первую фазу цикла, так как в этот период слизистая оболочка матки и труб тонкая и не препятствует прохождению газа, меньше риск попадания газа в сосуды. Кимографиическую пертубацию проводят с помощью специального аппарата; оценку результатов осуществляют по показаниям давления манометра, количеству введённого воздуха, результатам аускультации брюшной полости (появление характерного звука) и появлению френикус-симптома.
Рекомендуется учитывать следующие показатели:
• давление, при котором устанавливается проходимость труб — максимальное давление
• характер кимографической кривой — частота и амплитуда колебаний
• минимальное давление в системе после прекращения введения газа
Достоинства метода: в отличие от ГСГ даёт представление не только о проходимости, но и сократительной способности маточных труб.
Недостатки метода: метод не даёт чёткой картины, если проходима только одна труба, а также возможна вариабельность результатов в зависимости от степени прижатия наконечника к шейке. Не дает сведений о месте нарушения проходимости.
Контрастная ЭХО гистеросальпингоскопия
После введения эхоконтраста оценивают состояние расправленной полости матки. Метод позволяет диагностировать такую внутриматочную патологию, как:
• гиперплазию (избыточные разрастания ткани) эндометрия
После заполнения и оценки полости матки последовательно визуализируется ток жидкости на всем протяжении маточных труб. Появляются признаки выхода контраста в брюшную полость:
• появляется жидкость в переднематочном или позадиматочном пространстве или в околояичниковых областях
• если изначально было умеренное количество перитонеальной жидкости, то отчётливо видны потоки вновь поступающей жидкости и увеличение её объёма к концу процедуры
• одновременно происходит уменьшение объёма полости матки (полость спадается) при прекращении введения раствора и отсутствует обратный ток жидкости
Достоинства метода: В отличие от ГСГ, при контрастной эхогистеросальпингоскопии отсутствуют рефлекторный спазм устьев маточных труб, аллергические реакции, общие и местные осложнения, не происходит травматизация органов репродуктивной системы.
Вышеперечисленные методы с различной степенью достоверности (60 — 80%) способны оценить проходимость маточных труб, но являются косвенными в диагностике трубно-перитонеального фактора бесплодия. Так как ни один из них не даёт представления о степени выраженности и локализации спаечного процесса, частота расхождения заключений с лапароскопическим диагнозом достаточно высока (до 40%).
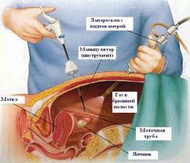
Трансвагинальная эндоскопия (гидролапароскопия) сопоставима по диагностическим возможностям с традиционной трансабдоминальной лапароскопией, но отличается малой инвазивностью, низкой травматичностью, возможностью проведении манипуляции в условиях дневного стационара под местной анестезией или кратковременным внутривенном наркозе.
Метод обеспечивает возможность прямой визуализации органов малого таза, позволяет оценить проходимость маточных труб, наличие и характер распространения спаечного процесса. Исследование производят в позднюю фолликулярную фазу (10-12 день цикла) с помощью специальных троакаров и оптических устройств путём пункции заднего свода влагалища в условиях гидрофлотации (заполнение жидкостью области оперативных манипуляций).
• В условиях местной анестезии или внутривенного наркоза в полость матки вводят маточный зонд.
• Пункцию заднего свода с помощью набора инструментов для трансвагинальной лапароскопии осуществляют позади шейки матки. Оптическую систему вводят через троакар в режиме гидрофлотации – тока жидкости (250-400 мл 0,9% раствора натрия хлорида).
• Осматривают: заднюю поверхность матки, яичниковые ямки, яичники, маточные трубы, их фимбриальные отделы с обеих сторон, позадиматочное пространство.
• Проходимость маточных труб оценивают по выделению красящего вещества из конечных отделов после его введения в полость матки через катетер. При обнаружении патологии маточных труб проводят сальпингоскопию: эндоскоп вводят непосредственно в просвет маточной трубы и продвигают в направлении впадения в полость матки. Продвижение эндоскопа в просвете маточной трубы облегчается током вводимой жидкости.
• По окончании процедуры эндоскоп удаляют и жидкость устраняют через канал троакара. Наложение швов в месте введения троакаров не требуется.
Обследование малоинвазивно, как правило, хорошо переносится пациентками при применении местной или седативной анестезии в амбулаторных условиях. Доступ через задний свод влагалища в дугласово (пространство в малом тазу между маткой и прямой кишкой) пространство обеспечивает атравматичное и полное обследование яичников, фимбрий и яичниковой ямки без захвата и манипуляции органов. Движение эндоскопа в полости малого таза безболезненно. Процедура атравматична, не вызывает формирования спаек.
Всё это позволяет применять трансвагинальную гидролапароскопию как скрининговый метод уже на ранних стадиях обследования пациенток при бесплодии.
Объективная оценка степени спаечного процесса возможна только при лапароскопии, которую проводят всем женщинам с подозрением на трубно-перитонеальный фактор. Дли исключения других причин, может потребоваться консультации хирурга.
Консервативное лечение трубно-перитонеального бесплодия, включает противовоспалительную (при необходимости — антибактериальную) терапию, медикаментозное противоспаечное лечение, физиотерапию, курортное лечение, гидротубации маточных труб. К сожалению, данные методы лечения в подавляющем большинстве случаев не оказывают желаемого эффекта – потому они неперспективны. Единственный эффективный метод, позволяющий восстановить репродуктивную функцию при трубно-перитонеальном бесплодии, это лапароскопическая хирургия. Ее эффективность зависит от степени выраженности спаечного процесса и составляет 30-45%.
Разделение спаек, восстановление проходимости маточных труб, нормальной анатомии органов малого таза для реализации естественного зачатия или подготовки органов малого таза к проведению программы ЭКО.
l-й этап — проводят в специализированном стационаре. Включает эндоскопическую диагностику степени выраженности и локализации спаечного процесса с одновременной хирургической коррекцией патологических изменений органов малого таза и оценкой состояния полости матки и эндометрия.
2-й этап — проводят в стационаре. Включает раннее восстановительное лечение с 1 -2 суток после хирургического вмешательства: антибактериальная терапия, физические факторы, эфферентные методы (озонотерапия, лазерное облучение крови). Продолжительность до 7 дней.
3-й этап — проводят амбулаторно через месяц после операции с учётом клинических особенностей, степени выраженности спаечного процесса, состояния эндометрия.
• При 1-2 степени спаечного процесса нередка сопутствующая патология (мужские факторы, ановуляция, патологии эндометрия, эндометриоз), коррекция которой, наряду с хирургическим лечением, приводит к восстановлению репродуктивной функции. Соответственно дополнительным факторам бесплодия, на третьем этапе лечения таким пациенткам проводят индукцию овуляции, внутриматочную инсеминацию, назначают гестагены, циклическую гормонотерапию и т.д.
• Пациенткам с 3-й степенью спаечного процесса на третьем этапе лечения рекомендована гормональная контрацепция в течение 2-3 месяцев, повторные курсы физиотерапии, иммунокорректоры. Вопрос о возможности спонтанного наступления беременности решают после контрольного обследования состояния маточных труб. В случаях восстановления проходимости маточных труб — пациентке разрешают половую жизнь без предохранения, проводят контроль менструального цикла в течение 6-12 месяцев наблюдения или стимуляцию овуляции (в зависимости от возраста пациентки, длительности предшествующего бесплодия). При отсутствии наступления спонтанной беременности в течение 6-12 месяцев после оперативного лечения или при выявлении нарушения проходимости маточных труб уже спустя 2-3 месяцев после операции пациенткам этой группы для реализации их генеративной функции необходимо рекомендовать использование методов вспомогательной репродуктивной технологий (ВРТ).
• При 4-й степени выраженности спаечного процесса, особенно у пациенток более старшего возраста, с длительным бесплодием, применение эндоскопических методов хирургии для восстановления генеративной функции малоперспективно. Этой группе пациенток показано применение ВРТ. Оперативное вмешательство в этих случаях должно преследовать цель подготовки к проведению программы ЭКО. Индукция внеочередной овуляции, экстракорпоральное оплодотворение яйцеклеток и перенос эмбрионов в полость матки возможны не ранее 3 месяцев после операции.
Автор: Ткач И.С. врач, хирург офтальмолог
источник
Трубное бесплодие — вариант женского бесплодия, вызванный функциональной или органической непроходимостью фаллопиевых труб. Специфическая симптоматика отсутствует. Как и другие формы бесплодия, проявляется невозможностью забеременеть при наличии регулярных половых отношений на протяжении 6-12 месяцев. При постановке диагноза используют гистеросальпингографию, ультразвуковую гистеросальпингоскопию, лапароскопию, лабораторные анализы для выявления ИППП. Лечение трубно-перитонеального варианта бесплодия включает медикаментозную и физиотерапию, гидротубацию, чрескатетерную реканализацию, реконструктивно-пластические операции, ЭКО.
Трубное (трубно-перитонеальное) бесплодие или ТПБ выявляют у 35-60% пациенток с жалобами на отсутствие беременности. При этом анатомическое повреждение или дисфункция труб наблюдается в 35-40%, спаечный процесс – в 9-34% случаев. Поскольку указанные варианты патологии часто сочетаются между собой, имеют сходные этиологические факторы и патогенетические механизмы, специалисты в области гинекологии объединили эти два фактора бесплодия одним общим термином. Более чем в половине случаев трубное бесплодие является относительным и поддаётся коррекции в ходе лечения. ТПБ может быть как первичным и вторичным — возникшим у женщин, которые уже выносили беременность.
К нарушению проходимости маточных труб приводят функциональные нарушения и органические изменения в органах малого таза. Функциональные расстройства проявляются снижением или повышением тонуса гладкомышечных волокон стенки труб, нарушением координации их сокращений, ухудшением подвижности ресничек эпителиального слоя, недостаточной продукцией слизи без видимых анатомо-морфологических изменений. Их основными причинами являются:
- Нарушения гормонального баланса. Обычно функциональная трубная непроходимость возникает на фоне сниженного синтеза женских и повышенного уровня мужских половых гормонов.
- Высокая активность медиаторов воспаления. Функциональные расстройства – один из локальных эффектов простагландинов, интерлейкинов, эйкозаноидов и других физиологически активных соединений, которые интенсивно синтезируются при хронических воспалительных процессах в малом тазу.
- Изменения в симпатоадреналовой системе. Подобные отклонения характерны для хронического стресса, в том числе для постоянных переживаний из-за бесплодия.
Органическая трубная непроходимость возникает при наличии физических препятствий на пути движения яйцеклетки – окклюзии, спаек, сдавливания объемными новообразованиями и пр. Причинами таких анатомических изменений служат:
- Воспалительные заболевания. Спайки, синехии, сращения, жидкость в трубах выявляются как при неспецифическом воспалении, так и (особенно) на фоне инфекций, передающихся половым путем.
- Хирургические вмешательства. Спайки в малом тазу развиваются после полостных операций на кишечнике, матке и ее придатках.
- Инвазивные процедуры. Провоцирующими факторами трубно-перитонеального бесплодия могут стать аборты, диагностические выскабливания, гидротубация, гидросальпингография, кимопертубация и т. д.
- Травматические повреждения. К анатомической трубной непроходимости приводят проникающие травмы брюшной полости, тяжелые роды.
- Перевязка маточных труб. Добровольная хирургическая стерилизация женщины фактически является одной из форм трубного бесплодия.
- Объемные процессы в малом тазу. Трубы могут сдавливаться большими опухолями яичников, субсерозными миомами, другими новообразованиями.
- Наружный генитальный эндометриоз. Тяжелые формы заболевания осложняются нарушением трубной проходимости.
Ключевое звено патогенеза бесплодия при действии трубно-перитонеальных факторов – нарушение продвижения в полость матки неоплодотворенной зрелой яйцеклетки или эмбриона. Полностью непроходимая труба становится барьером, исключающим оплодотворение созревшей яйцеклетки сперматозоидом. При функциональном нарушении сократительной активности стенки и частичной органической непроходимости движение яйцеклетки по фаллопиевой трубе замедляется. В результате она либо вообще не оплодотворяется, либо эмбрион имплантируется в трубе и наступает внематочная трубная беременность.
Клиническая классификация трубного бесплодия проводится с учётом локализации патологического процесса, наличия или отсутствия анатомических изменений. Специалисты в сфере гинекологии и репродуктивной медицины различают:
- Собственно трубное бесплодие. Женщина не может забеременеть из-за функциональных или органических нарушений в маточных трубах. В таком случае непроходимость может быть проксимальной с наличием препятствий в маточной части или перешейке трубы и дистальной с нарушенным захватом яйцеклетки во время овуляции.
- Перитонеальное бесплодие. Яйцеклетка не может попасть в воронку трубы из-за воспалительных или других процессов в органах малого таза. Зачастую перитонеальное бесплодие сопровождается морфологическими или функциональными изменениями в трубах.
Специфических симптомов, характерных для этого варианта нарушения репродуктивной функции, не существует. Как и при других формах бесплодия, пациентка отмечает отсутствие беременности в течение 6-12 месяцев, хотя ведет регулярную половую жизнь и не предохраняется. Болевой синдром не выражен или отличается малой интенсивностью – периодически беспокоят боли в нижней части живота и (реже) в пояснице, которые возникают или усиливаются во время менструации и полового акта. Менструальная функция обычно сохранена. Некоторые женщины отмечают обильные выделения во время месячных.
Наиболее грозное осложнение трубного бесплодия, возникшего на фоне функциональной или частичной органической непроходимости маточных труб, – внематочная беременность. Оплодотворенная яйцеклетка при невозможности попасть в матку способна имплантироваться в стенку трубы, ткань яичника или органы брюшной полости. Самопроизвольное прерывание внематочной беременности сопровождается массивным кровотечением, выраженным болевым синдромом, критическим падением артериального давления и другими нарушениями, представляющими серьёзную опасность для жизни женщины.
При выявлении трубного бесплодия важно учитывать анамнестические сведения о перенесенных в прошлом цервицитах, эндометритах, сальпингитах, аднекситах, травмах брюшной полости, операциях на кишечнике и тазовых органах, абортах, осложненных родах, инвазивных диагностических и лечебных процедурах. План обследования включает такие методы, как:
- Осмотр гинеколога. При бимануальном обследовании могут обнаруживаться несколько увеличенные, уплотненные и болезненные придатки. Иногда подвижность матки ограничена, ее положение изменено, своды влагалища укорочены.
- Гистеросальпингография. При контрастировании определяются изменения формы (локальные сужения, расширения) и проходимости труб вплоть до полного нарушения, при котором контрастное вещество не поступает в брюшную полость.
- Ультразвуковая гистеросальпингоскопия (ЭхоГСС, УЗГСС). Позволяет обнаружить непроходимость маточных труб и признаки спаечного процесса в малом тазу.
- Фертилоскопия и лапароскопия с хромопертубацией. Визуально выявляет спайки, очаги эндометриоза, обеспечивает объективную оценку проходимости фаллопиевых труб за счет контроля поступления в брюшную полость красителя, введенного в цервикальный канал.
- Трансцервикальная фаллопоскопия. Эндоскопический осмотр эпителия и просвета труб позволяет наиболее точно оценить их состояние.
- Кимопертубация. Двигательная активность придатков при поступлении в них углекислого газа или воздуха нарушена.
- Лабораторная диагностика ИППП. Поскольку в ряде случаев причиной трубно-перитонеального бесплодия являются инфекционные процессы, для назначения этиотропного лечения важно выявить возбудителя и оценить его чувствительность к антибактериальным препаратам.
Трубно-перитонеальное бесплодие необходимо дифференцировать от бесплодия, вызванного дисфункцией яичников, патологией полости матки, действием шеечного фактора и причинами со стороны мужа пациентки. К проведению дифференциальной диагностики привлекают репродуктолога и гинеколога-эндокринолога.
Для устранения причин, вызвавших нарушение проходимости труб, применяют консервативные и оперативные способы лечения. Медикаментозная терапия включает:
- Антибактериальные препараты. Этиопатогенетическое лечение направлено на элиминацию возбудителя ИППП, который вызвал воспалительный процесс.
- Иммунотерапию. Позволяет корригировать иммунологические нарушения, приводящие к затяжному и хроническому течению сальпингитов и аднекситов.
- Рассасывающую терапию. Местное и общее назначение ферментных препаратов, биостимуляторов, глюкокортикостероидов показано для рассасывания спаек и синехий, возникших после инфекционного и асептического воспаления.
- Гормонотерапию. Применяется при расстройствах, развившихся на фоне дисбаланса в женской гормональной сфере.
- Седативные препараты. Эффективны для коррекции функциональных нарушений.
В комплексном лечении трубно-перитонеального бесплодия широко используют физиотерапевтические методики: электрофорез, трансвагинальный ультрафонофорез, электростимуляцию маточных труб и матки, гинекологические орошения, грязевые аппликации, КВЧ-терапию, вибрационный и гинекологический массаж. Для восстановления нарушенной проходимости труб также применяют малоинвазивные вмешательства – чрескатетерную реканализацию, гидротубацию, пертубацию.
Более эффективным способом решения проблемы трубного бесплодия является использование хирургических подходов. Оперативное лечение показано пациенткам в возрасте до 35 лет с давностью бесплодия не более 10 лет при отсутствии острого и подострого воспаления, туберкулезного поражения половых органов, выраженного эндометриоза и спаек. Для восстановления трубной проходимости применяются такие реконструктивно-пластические лапароскопические вмешательства, как:
- Сальпинголизис. В ходе операции трубу освобождают из окружающих ее спаек.
- Сальпингостомия. При массивных сращениях и спайках в области воронки эффективно формирование нового отверстия.
- Фимбриолизис и фимбриопластика. Операция направлена на освобождение фимбрий фаллопиевой трубы из спаечных сращений или пластику её воронки.
- Сальпинго-сальпингоанастомоз. После иссечения пораженного участка оставшиеся части трубы соединяются между собой.
- Пересадка трубы. При непроходимости интерстициального отдела трубы рекомендовано её перемещение в другой участок матки.
Часто такие вмешательства дополняют курсом послеоперационных гидротубаций. Кроме пластики труб во время лапароскопии можно коагулировать и разделять спайки, удалять сопутствующие новообразования, которые могут препятствовать зачатию и вынашиванию беременности, – ретенционные кисты яичников, интрамуральные и субсерозные миомы матки, очаги эндометриоза. При наличии противопоказаний и неэффективности хирургического лечения пациенткам с трубным бесплодием рекомендовано ЭКО.
Прогноз ТПБ зависит от вида нарушений и степени их выраженности. После реконструктивно-пластических операций беременность наступает в 20-50% случаев, при этом наибольшее число зачатий отмечается в первый год после операции, в последующем вероятность гестации существенно уменьшается. При использовании ЭКО эффективность составляет от 35 до 40%. Основными методами профилактики трубного бесплодия являются своевременное выявление и лечение воспалительных процессов, эндокринных расстройств, комплексная реабилитация после операций на тазовых органах, адекватное родовспоможение, отказ от абортов и неоправданных инвазивных лечебно-диагностических процедур.
источник
Трубное бесплодие представляет собой неспособность зачатия ребенка из-за нарушенной проходимости фаллопиевых труб. Такая разновидность заболевания наблюдается достаточно часто, преимущественно, из-за воспалительных патологий, которые формируются в матке и близлежащих органах. Когда беременность не наступила на протяжении 6 месяцев при регулярной половой жизни без использования контрацепции, требуется провести соответствующее исследование.
Перитонеальное бесплодие предполагает неспособность зачатия из-за непроходимости маточных труб. О патологическом процессе могут свидетельствовать возникновение эпизодических болевых ощущений в нижней части брюшной полости, регулярные случаи образования творожистых выделений желтого или зеленого цвета.
Если развивается нарушение проходимости труб, наступает бесплодие. Оплодотворенная яйцеклетка не способна свободно перемещаться и проникать в матку. Трубное бесплодие наблюдается часто, однако плохо поддается лечению. Спайки способны образоваться снова, в частности, после хирургического вмешательства. Рассматриваемая патология может давать неблагоприятные последствия в качестве постоянных болевых ощущений в тазу либо внематочной беременности (вызывает кровотечения и смертельный исход).
Заболевание обнаруживается во время полного отсутствия либо нарушения проходимости путей. Кроме того, это бывает вызвано сбоями в работе соответствующих органов, из-за чего фаллопиевые трубы утрачивают способность сокращаться (повышенный либо пониженный тонус).
Подобная патология бывает спровоцирована наличием следующих причин:
- генитальные инфекции, передаются во время полового контакта;
- оперативное вмешательство в малом тазу, брюшной полости, маточных трубах;
- наружный эндометриоз, провоцирует накопления возле фаллопиевых труб большого количества активных элементов;
- последствия воспаления либо травматизма в послеродовой период;
- гормональные расстройства.
Функциональному патологическому процессу свойственны нарушения в работе мышечного слоя труб: гипо-, гипертонус, сбои в ЦНС. Основные провоцирующие факторы:
- постоянные стрессы;
- эмоциональные потрясения;
- нарушение выработки гормонов;
- воспалительные процессы в органах мочеполовой системы;
- операции.
Бесплодность зачастую обусловлена наличием инфекций и воспаления в матке, трубах, яичниках. В связи с этим лечение должно быть начато незамедлительно.
Патогенез 
Маточные трубы представляют собой парный орган, отвечающий за передвижение яйцеклетки после оплодотворения внутрь матки. Закупоривание просвета создает препятствие для ее перенесения к цели, формируя трубное бесплодие. Смещение также ведет к рассматриваемой патологии.
Нарушенная проходимость фаллопиевых труб носит врожденный и приобретенный характер. Отмечаются ситуации с аномалиями маточного строения. Трубное бесплодие предполагает следующие патологические нарушения:
- непроходимость 1 либо 2 фаллопиевых труб;
- их отсутствие;
- спайки в просвете, его сужение;
- воспалительное содержимое;
- деформация, перекрут, гипертрофия.
Возникновение трубно-перитонеального бесплодия происходит из-за спаек в брюшной полости. Они способны смещать органы, в результате чего те будут функционировать в неправильном положении.
Перитонеальное бесплодие (трубное) является фактором отсутствия оплодотворения у трети пациентов, которые ведут частую интимную жизнь без применения контрацепции с последующим инфицированием половыми инфекциями. Существует следующая классификация патологии:
- функциональное, нарушена способность сокращения фаллопиевой трубы;
- бесплодие органического вида, в подобной ситуации проходимость труб будет нарушена снаружи (спайки, наросты), изнутри — при воспалениях.
Перитонеальное бесплодие во всех случаях формируется из-за образования спаек в органах малого таза, что станет ответной реакцией на воспаление. Кроме того, патологический процесс бывает:
- первичный, женщина не может забеременеть изначально;
- вторичный, пациентка имела беременности прежде, однако после возможность естественного оплодотворения исчезла.
Также бесплодие может разделяться на:
- относительное: существует вероятность естественного оплодотворения;
- абсолютное: невозможность забеременеть традиционным способом.
Непроходимостью фаллопиевых труб страдают женщины независимо от возрастных показателей. Неправильное строение труб, наличие механического барьера в них или матке матке делает невозможным оплодотворение.
Предположить перитонеальное бесплодие возможно при наличии следующих признаков:
- у пациентки были одно либо более оперативных вмешательств внизу брюшной полости либо на органах половой системы;
- женщина перенесла аборт либо наблюдается сложное восстановление после родов;
- проводилась диагностика проходимости фаллопиевых труб;
- обильные выделения во время менструации;
- эпизодические болевые ощущения внизу брюшной полости;
- дискомфорт в период интимной связи.
Само бесплодие никаких специфических, кроме отсутствия возможности оплодотворения при регулярной интимной жизни без контрацепции, признаков не имеет.
Самое опасное последствие патологии – внематочная беременность. Яйцеклетка после оплодотворения имплантируется в трубу, ткань яичников либо другие органы. Прерывание сопряжено с обильным кровотечением, болезненностью, резким падением АД и прочими расстройствами, которые представляют угрозу для жизни.
Перитонеальное бесплодие также дает осложнения в качестве постоянных болевых ощущений в тазу. Наличие перитонеального фактора бесплодия обусловливается формированием заболеваний матки воспалительного характера, а также оперативными вмешательствами, которые проводятся на ней. Своевременное лечение способствует предотвращению опасных последствий.
Чтобы обнаружить основные симптомы женского бесплодия трубного происхождения требуется осуществить комплексное обследование. Обычно оно предполагает:
- анализ жалоб пациентки;
- изучение анамнеза заболевания;
- полное гинекологическое обследование;
- забор мазка для дальнейшей микроскопической диагностики;
- бакпосев;
- ПЦР-диагностика половых инфекций;
- лапароскопия;
- гистеросальпингография.
Рентгенограмму проводят с помощью введения контрастного вещества. Благодаря прибору возможно дать оценку состояния проходимости фаллопиевых труб. По окончании процедуры пациентке необходимо определенное время предохраняться при интимных связях, поскольку произошло облучение.
При проведении УЗИ внутрь половых путей вводят жидкость. Прибор показывает их пропускную способность. Подобная диагностика более безвредна. Предохранение не требуется.
Трубно-перитонеальное бесплодие принято считать наиболее сложной. Лечить ТПБ можно традиционным способом либо при помощи хирургического вмешательства. Лечение трубного бесплодия предполагает.
- Осуществление комплексной терапии, нацеленной на избавление возбудителя.
- Использование средств для увеличения защиты организма. Постоянные воспалительные процессы внутри матки ведут к иммунологическим расстройствам, потому восстановление требуется для надлежащего избавления от возбудителя.
- Рассасывающее лечение предусматривает употребление ферментов. В некоторых случаях применяются гидротубации с противомикробными средствами, гидрокортизоном. Подобные методы не очень действенны и провоцируют неблагоприятные последствия: обострение воспалительных процессов, нарушение подвижности труб и пр. Эффективно использование свечей Лонгидаза.
- Физиотерапевтические процедуры предполагают ряд мероприятий по терапии трубно-перитонеального бесплодия, которые призваны действенно бороться с непроходимостью фаллопиевых труб.
Проведение оперативного вмешательства при лечении ТПБ дает лучший результат, чем консервативные способы борьбы с патологией. Выделяют такие основные виды радикальной терапии: лапароскопия, селективная сальпингография, микрохирургические вмешательства.
Прогноз трубного бесплодия перитонеального генеза колеблется от разновидности расстройств и их тяжести. По окончании проведения хирургического вмешательства оплодотворение может наступить в трети случаев. Наибольшее количество зачатий наблюдается на протяжении первых 12 месяцев после операции, затем вероятность оплодотворения значительно снижается. Во время проведения ЭКО действенность манипуляции составит примерно 40%.
Главными профилактическими мерами патологического процесса станут своевременное обнаружение и терапия воспалений, сбоев в работе эндокринной системы, комплексное восстановление после оперативного вмешательства в малом тазу, исключение абортов и нецелесообразных инвазивных процедур.
Трубное бесплодие лечение в Москве 
Присутствие трубного фактора бесплодия принято считать наиболее популярной причиной патологии. Она диагностируется в трети случаев. Известно множество причин, которые способствуют ее появлению. К ним относят различные инфекции, которые передаются во время половой связи, гормональный дисбаланс, эндометриоз, воспаление маточных труб. Чтобы устранить причины патологии, необходимо обратиться за рекомендациями к опытным специалистам. Наиболее квалифицированную помощь оказывают клиники Москвы.
- «Клиника андрологии». Ведет свою деятельность с 1999 года. За это время специалисты центра оказали помощь тысячам пациентов. Является широкопрофильным учреждением, ввиду чего предоставляет услуги по разным медицинским направлениям.
- «Центр ЭКО». В данном учреждении возможно осуществить терапию бесплодия посредством ЭКО. Имеет банк спермы и яйцеклеток, потому здесь можно подобрать донора для лечения патологического процесса. Центр гарантирует высокий уровень оказания медицинской помощи.
- Сеть клиник «Столица». Осуществляет терапию бесплодия. Данное учреждение помогает устранить бесплодие посредством применения экстракорпоральной фармакотерапии. Она повышает действенность лечения во много раз, так как все медикаментозные вещества попадают непосредственно к воспаленному очагу.
Патологические процессы фаллопиевых труб принято считать одним из наиболее распространенных провоцирующих факторов бесплодия. Но современные диагностические методики дают возможность всесторонне изучить заболевание, а терапевтические схемы успешно используются на практике долгие годы. Бесплодие намного проще предупредить, чем лечить.
Соблюдение профилактических мер станет залогом здоровья, поскольку перитонеальное бесплодие является неблагоприятным последствием другого заболевания.
источник