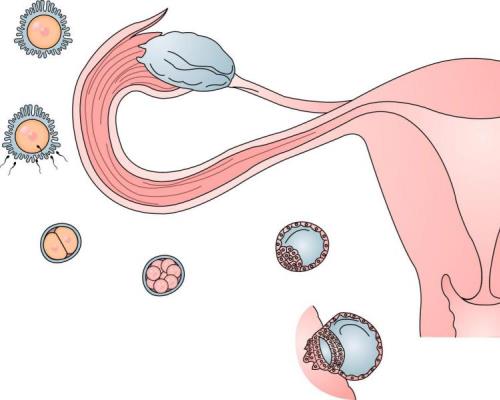
Бесплодие делят на два вида абсолютное и относительное. Первое наступает в том случае если присутствуют необратимые изменения в репродуктивной системе. Второе, когда шанс беременности не исключен, но вероятность очень низка.
Абсолютное бесплодие обусловлено 4 факторами:
- Отсутствие матки;
- Отсутствие маточных труб;
- Отсутствие яичников.
Если не один из перечисленных факторов не наблюдается, то бесплодие возможно вылечить.
Часто причиной бесплодия могут стать воспалительные процессы или гормональные нарушение у женщины. Тогда применяют уколы от бесплодия.
Если во время обследования на причину бесплодия у женщины обнаруживается гормональный сбой, то ей выписывают лекарства для его стабилизации. Как показывает практика у 30% женщин бесплодие обусловлено именно гормональным сбоем. Лекарства для гормональной терапии выпускаются в двух видах: в таблетках и ампулах с раствором для подкожного введения.
Процедура, применяемая для лечения бесплодия, называется гормональная стимуляция. Она проходит в виде подкожных уколов в ягодицы и живот. Уколы делают пару раз в день. Несмотря на то, что иглы очень тонки процедура все-таки болезненная. Уколы от бесплодия можно делать самостоятельно при наличии необходимых умений или обратиться за помощью к медсестре. Курс гормональной стимуляции длится до 10 дней, до тех пор, пока не созреет яйцеклетка. Если причиной бесплодия пары является состояние здоровье мужчины, то этот метод стимуляции тоже может быть применен.
Так же существует метод парцервикальных инъекций (ПЦИ). Его суть заключается в комплексном подходе, который включает в себя:
- Курс антибиотиков широкого спектра;
- Применение иммуномодуляторов и рассасывающих средств;
- Замена внутримышечного введения препаратов на парацервикальный.
Метод очень высокоэффективный. Он помогает зачать ребенка без операционного вмешательства. Препараты индивидуально подбираются для пациента, укол производится один раз в день. Курс лечения составляет 15 дней. В отличие от гормональной стимуляции, уколы безболезненны.
Лекарственный препарат вводится с помощью тончайших игл. По прошествии полного курса лечения наблюдается полное выздоровление воспалительных процессов яичников, маточных труб и матки. Диагноз бесплодие без дополнительных средств лечения снимается.
Метод ЭКО подразумевает применение большого количества лекарственных препаратов. Правило их использования стоит четко соблюдать и ни в коем случае не нарушать. Стоимость лечения ЭКО зависит от того какие препараты прописал лечащий врач. В основном все лекарственные препараты направлены на стимуляцию овуляции. Так же для получения результата и сохранения здоровья стоит строго соблюдать инструкцию хранения ампул. Инъекции можно делать в медицинском центре, в котором проводится лечение или дома. Укол делается в одно и то же время, максимальная разница не должна превышать 3 часов.
Рекомендуется проводить инъекции вечером:
- Перед инъекцией препарата дома необходимо тщательно вымыть руки с мылом.
- Место для укола обработать спиртовым тампоном.
- После наберите раствор из ампулы и проверьте, чтобы между иглой и жидкостью в шприце не было просвета.
- Если он есть нажмите на поршень пока воздух полностью не выйдет через иглу.
- При подкожном введении нужно взять часть кожи рядом с пупком и ввести иглу в складку под углом 45%.
- При внутримышечном введении шприц нужно вводить одним резким движением на 2/3 глубины иглы.
- Для безопасности немного потяните поршень на себя, если в шприце оказалась кровь, то вы попали в сосуд и препарат нельзя вводить.
- Стоит вынуть иглу и приложить к этому месту спиртовой тампон на пару минут.
Алое всегда славилось своим противовоспалительным свойством. Его применяют во множестве рецептов народной и традиционной медицины. Им лечат головную боль, бронхиальную астму, конъюнктивит, гастрит. А благодаря противовоспалительным свойствам оно нашло большое применение в гинекологии.
Уколы алоэ при бесплодии это одно из самых действенных и старых средств в гинекологии. Обычно уколы алоэ применяют в нескольких вариантах: внутримышечные и подкожные инъекции. Внутримышечные уколы производятся в бедро или ягодицу. Подкожные инъекции производят в живот.
Большое значение имеет то, на каком расстоянии будет произведен следующий укол, он не должен находиться дальше от места предыдущего более чем на 1 сантиметр.
Доза препарата зависит от целого ряда показателей, определять ее должен лечащий врач. Обычно используют экстракт алоэ, лекарственный препарат, продающийся в аптеках. Обычная дозировка укола составляет 1 мл экстракта, в день дозировка может составлять до 4 мл. Курс составляет от 10 до 50 уколов, он варьируется от состояния пациента и тем насколько быстро происходит выздоровление.
Инъекции экстрактом алоэ применяются для лечения целого ряда гинекологических заболеваний, который включает в себя:
- Бесплодие;
- Хламидиоз;
- Непроходимость маточных труб;
- Эрозия шейки матки;
- Хроническое воспаление придатков.
В послеоперационный период так же может быть назначен курс уколов. Они необходимы для развития иммуномодулирующего эффекта и увеличения вероятности излечения бесплодия. Он помогает организму полностью восстановиться после хирургического вмешательства. Лечения различных видов воспалений и инфекций происходит в совмещении экстракта алоэ и антибиотиков широкого спектра. При обычной стадии заболевания хватает 30 инъекций по одному разу в день.
Одна доза составляет 1 мл раствора. С помощью экстракта алоэ всего за десять дней можно вылечить хламидиоз. Лечение бесплодия проходит более долго, но оно того стоит. В комплекс с раствором применяют препараты, направленные на гормональную терапию подобранные конкретно для одного пациента. Курс длится около месяца. Для лечения небольшой кисты курс состоит из 15 инъекций по 0.5 мл. Эрозия шейки матки лечится комплексно вместе с инъекциями, во влагалище вводится тампон, смоченный в препарате. Всего 20 инъекций по две в день и такое же количество тампонов.
источник
Укол ХГЧ при стимуляции овуляции – это один из наиболее эффективных методов, способствующих наступлению беременности. Он помогает женщинам, которые давно и безрезультатно пытаются зачать малыша. Итак, что такое ХГЧ и когда его назначают в уколах?
При нормальном ежемесячном женском цикле такое биологически активное вещество как хорионический гонадотропин (ХГЧ) начинает синтезироваться в организме женщины только после зачатия. Но иногда уколы ХГЧ назначают не только беременным, но и тем женщинам, которые нуждаются в стимуляции овуляции.

Что делать, если долгожданная овуляция не наступает? В таких случаях врачи могут предложить пациенткам стимулировать процесс выхода яйцеклетки путем внутримышечного введения препаратов хорионического гонадотропина человека. Естественно, предварительно специалист обязан выяснить причины вероятного сбоя нормального менструального цикла и попытаться устранить их.
Одной из самых эффективных методик, позволяющих стимулировать овуляцию, является инъекция ХГЧ, которая способствует созреванию фолликула и позволяет ему успешно лопнуть, подарив женщине возможность ощутить все радости материнства.
Уколы ХГЧ назначают в следующих случаях:
- для стимуляции выхода яйцеклетки из яичника;
- для предотвращения образование кисты на месте фолликула, который не лопнул и начал регрессировать;
- для сохранения функциональности желтого тела;
- искусственного оплодотворения;
- для уменьшения рисков выкидыша и сохранения беременности.
Нередко бывает так, что причина ановуляторных циклов – не только в том, что фолликул не лопается. Но и в том, что он не дорастает до нужных размеров. Тогда врачи назначают препараты, стимулирующие рост и созревание фолликулов. И только когда доминантный фолликул дорастет до нужного размера, ставят укол ХГЧ.

Укол ХГЧ ставят, если на УЗИ виден доминантный фолликул размером около 2 см в диаметре. После инъекции фолликул успешно лопается, и рождается новая яйцеклетка.
Когда наступает овуляция после инъекции? Согласно инструкции по применению хорионического гонадотропина, овуляция после укола ХГЧ должна наступить через один-два дня после манипуляции. Процесс может и затянуться. Это зависит от гормонального фона женщины, ее индивидуальных конституционных особенностей и дозы введенного препарата.
Как это работает? Дело в том, что ХГЧ влияет на функцию фолликулов примерно так же, как лютеинизирующий гормон (ЛГ). Именно под воздействием ЛГ успешно происходит овуляция, и яйцеклетка выходит из яичника. Важно, что уколы ХГЧ не только позволяют фолликулам лопаться, но и предупреждают их кистозное перерождение.
Также назначенный хорионический гонадотропин способствует развитию плаценты, поэтому его применяют и после зачатия.
Уколы для стимуляции овуляции на основе хорионического гонадотропина человека выпускаются в виде раствора или компонентов для его приготовления. Согласно инструкции по применению, колоть препарат необходимо внутримышечно в области живота с помощью инсулинового шприца. Естественно, делать укол может только медик. И только акушер-гинеколог может назначить адекватные дозировки и правильно определить время проведения процедуры. Только в таком случае инъекция будет максимально эффективной и безопасной.
В качестве инъекционного препарата используются «Прегнил», «Меногон», «Хумагон», «Овидрел» и многие другие. Их действие направлено на стимуляцию овариальной функции за счет повышение в крови уровня хорионического гонадотропина. Рекомендации по применению этих лекарственных форм даются исключительно лечащим врачом в ходе обследования пациентки с учетом всех особенностей организма и состояния ее гормональной сферы.
Как правило, при нарушениях нормального процесса овуляции назначается укол ХГЧ 5000-10000 субъединиц однократно. При ЭКО женщинам нужно сделать укол ХГЧ 10000 ед., который выписывается также однократно после стимуляции роста фолликулов. В гинекологической практике врачи наиболее часто используют именно укол ХГЧ 5000 ед., так как он является оптимально безопасным для будущей матери.
Уколы ХГЧ имеют целый ряд противопоказаний, среди которых:
- ранняя менопауза;
- злокачественные новообразования яичников;
- диагностированная непроходимость маточных труб;
- нарушение свертываемости крови с повышением рисков образования тромбов;
- период лактации;
- дисбаланс гормонов коры надпочечников;
- индивидуальная непереносимость компонентов препарата.
Инъекция ХГЧ, если ее применять неправильно, имеет ряд неприятных «побочек». Поэтому перед применением препарата так важно обследоваться у грамотного специалиста.
Нарушение порядка применения, передозировка хорионического гонадотропина человека могут способствовать возникновению симптомов асцита, поликистоза, тромбоэмболии, угревой сыпи, аллергии. Очень часто после инъекции ХГЧ у пациенток ухудшается общее самочувствие, появляется слабость и вялость, женщине становиться трудно стоять, иногда могут случаться обмороки.


Итак, через какое время после инъекционного введения хорионического гонадотропина лучше всего определять факт выхода яйцеклетки из фолликула?
Специалисты рекомендуют делать овуляционные тесты после укола ХГЧ по прошествии трех суток после процедуры. Именно в этот период наблюдается пик специфических гормонов, способствующих успешному зачатию.
Некоторые женщины интересуются, когда можно делать тест на беременность после укола ХГЧ. Если произошло зачатие, тест на беременность будет положительным уже после первого дня отсутствия предполагаемой менструации. Хотя большинство врачей сомневаются в его достоверности. Ведь так как в организм искусственно ввели хорионический гонадотропин, то он может присутствовать в моче до двух недель после инъекции. Только с этого момента он считается достоверным.
Поэтому обычно назначают более точный и информативный метод диагностики беременности – ультразвуковое исследование органов малого таза. Либо нужно сдать кровь на ХГЧ в динамике.
Те, кому помог забеременеть укол ХГЧ, знают, что успешное зачатие невозможно без строгого соблюдения всех рекомендаций лечащего врача. Именно грамотный специалист поможет разобраться, действительно ли у женщины с ановуляторным циклом есть необходимость во введении хорионического гонадотропина. Он же ответит на вопрос, через сколько после безрезультативной инъекции можно повторить попытку. Когда следует делать тест на овуляцию и беременность и многое другое.
В любом случае, женщинам нужно помнить:
- препараты хорионического гонадотропина должен назначать врач после всестороннего обследования пациентки и выяснения всех особенностей ее организма;
- нужно строго соблюдать сроки ввода ХГЧ, вовремя делать УЗИ;
- методика не гарантирует 100% результат;
- не все формы ановуляторных расстройств одинаково чувствительны к лечению препаратами ХГЧ;
- контролировать овуляцию нужно с помощью ультразвукового исследования, так как тест не является достаточно информативным методом диагностики;
- для успешного зачатия нужна не только полноценная яйцеклетка, но и качественная сперма, поэтому при планировании беременности на предмет бесплодия следует обследовать обоих партнеров.
Только соблюдая все рекомендации гинекологов, можно рассчитывать на успешное решение своей проблемы.
источник
Проблема бесплодия становится весьма распространенной среди семейных пар. Причин тому много: это и изменившиеся условия жизни, и увеличившийся возраст первородящих женщин, и разные заболевания, связанные с этим. Наиболее часто встречающиеся женские заболевания, приводящие к бесплодию – это гормональные проблемы, эндометриоз, миома матки, аллергия на сперму партнера и непроходимость яичников.
Лучшим возрастом для того чтобы стать мамой, считается период в 20-28 лет, но многие женщины решаются на этот шаг к 30-35 годам, когда организм уже не настолько силен и вынослив, и появляются проблемы со здоровьем. Когда же можно говорить о бесплодии? Если женщина до 27 лет ведет регулярную половую жизнь и при этом не может забеременеть в течение двух лет, или если женщина старше этого возраста не может забеременеть более года.
Гормональная терапия
У большинства женщин, страдающих бесплодием, выявляются нарушения выделения гормонов. Поэтому чаще всего бесплодие лечат при помощи гормональной терапии. В данном случае упор делается на выравнивание уровня гормонов. Иногда бывает так, что гормональная терапия необходима и мужчине.
Обследование при бесплодии начинается с кабинета гинеколога. Именно гинеколог направит на обследование менструального цикла, гормональный анализ и внутривлагалищную ультрасонографию.
У 30% женщин бесплодие – следствие синдрома поликистозных яичников. При этом диагнозе проводится гормональное лечение с применением специального лекарства. Это лекарство вызывает рост граафовых пузырьков до их полного созревания. Созревшие пузырьки лопаются и освобождают яйцеклетку, благодаря чему происходит овуляция и у женщины есть шанс забеременеть.
Также часто встречается эндометриоз. В этом случае небольшие фрагменты слизистой оболочки матки прирастают к яйцеводу, яичникам или брюшной полости, из-за чего оплодотворение становится практически невозможным. При эндометриозе также применяют гормональную терапию. Используемые при лечении препараты на несколько месяцев останавливают работу яичников. За это время очаги эндометриоза либо исчезнут, либо уменьшатся. Терапия может занять от 3 до 9 месяцев.
Гормональная стимуляция
Гормональная стимуляция также является одним из распространенных методов лечения. В этом случае гормоны в организм вводятся при помощи подкожных уколов в ягодицы и живот. Гормональную стимуляцию обычно применяют перед процедурой in vitro. Это необходимо, чтобы вызвать овуляцию. Несмотря на то, что иглы у шприцов тонкие, назвать эту процедуру безболезненной нельзя. Обычно продолжительность стимуляции – более 10 дней, пока яйцеклетки полностью не созреют. Раз в несколько дней доктор при помощи УЗИ проверяет, готовы ли яйцеклетки. Когда же яйцеклетки созревают, делают пункцию – извлекают их через влагалище. Извлечение яйцеклеток проводится с применением обезболивания.
Искусственное оплодотворение
Если сперма мужчины плохого качества или в ней слишком мало сперматозоидов, применяется искусственное оплодотворение. Также этот метод хорошо зарекомендовал себя в случаях, когда шейка матки выделяет очень густую слизь и сперматозоиды из-за этого не могут проникнуть внутрь. Бывают также случаи, когда слизь служит защитным средством от спермы партнера и просто уничтожает ее, воспринимая сперму как инородное тело.
Для искусственного оплодотворения необходимо соблюдение некоторых условий. Сначала мужчина должен сдать свою сперму в клинике или же принести собранную в домашних условиях. Эта сперма обрабатывается: из нее удаляют часть семенной жидкости, промывают специальным раствором для придания сперматозоидам активности. Подготовленная таким образом сперма при помощи катетера вводится в день овуляции в матку. Так слизь не может помешать оплодотворению. Если оплодотворения не произойдет в первый раз, будет произведено еще несколько попыток. В 20-25% случаев этот метод оказывается эффективным. Если же после 10 попыток результат по-прежнему остается отрицательным, считается, что искусственное оплодотворение не помогло. Но и в этом случае отчаиваться рано – можно попытаться провести оплодотворение вне организма Такое искусственное оплодотворение называют методом in vitro.
Метод in vitro
Этот метод – возможность стать мамой для женщин с непроходимостью яйцеводов или если у мужчины некачественные сперматозоиды. Также применяют метод in vitro в случаях, когда в результате исследований и многолетнего лечения так и не удается добиться положительного результата, а причина бесплодия по-прежнему остается неизвестной. То есть, при осмотре все происходит нормально, яйцеводы проходимы, анализы замечательные, но зачатия не происходит. Это надежда для пар, которые уже испытали на себе все, что можно, но так и не справились с проблемой.
Классическое in vitro требует предварительной подготовки – женщина должна пройти длительное гормональное лечение. Благодаря проведенному лечению удается получить 10-20 созревших яйцеклеток одновременно. Для достижения такого результата каждый день делаются уколы в живот, и ведется наблюдение за образованием пузырьков и созреванием яйцеклеток.
Второй вариант in vitro – метод IVM – дает возможность избежать такой болезненной и непростой терапии. В этом случае из яичника берут не созревшие яйцеклетки. В течение 5 дней эти яйцеклетки созревают вне организма женщины благодаря введению больших доз гормонов.
Следующий этап оплодотворения одинаков для обоих методов. Созревшие клетки соединяют со сперматозоидами в пробирке. Когда появляются зародыши, их переносят в матку. Обычно переносят 2-3 зародыша. Это необходимо для увеличения шансов на благоприятный исход. Яйцеклетки вводятся через влагалище и шейку матки. Это безболезненная процедура. Оставшиеся в пробирке зародыши замораживаются, чтобы в случае неудачи можно было сделать еще одну попытку.
Техника микроманипуляции
Даже классический in vitro в некоторых случаях помочь не может. Тогда доктор может предложить процедуру микроманипуляции. Эта процедура применяется в случаях, когда у мужчины сперматозоиды плохого качества, их слишком мало или они не выживают после эякуляции. Также этот метод применим при толстой оболочке яйцеклетки, когда сперматозоид не в силах ее преодолеть.
Сначала проводится процедура извлечения сперматозоидов из яичка или его придатка. Для этого под коротким общим наркозом делается микроинъекция – выхватывание сперматозоидов. Собранные таким образом сперматозоиды подготавливают к процедуре оплодотворения. Следующий этап – это введение сперматозоида во взятую у женщины яйцеклетку. Спустя два дня после введения образуется зародыш – его уже вживляют в матку. К микроманипуляции женский организм подготавливают так же, как и к in vitro.
Благодаря всем этим достижениям в медицине и науке многие семейные пары стали счастливыми родителями. Однако и сегодня продолжается поиск новых вариантов решения проблем с бесплодием, и можно с уверенностью сказать, что очень скоро каждая женщина сможет стать мамой. Главное – никогда не терять веру в удачу.
Вы можете посмотреть комментарии или написать свой.
источник
На сегодняшний день очень многие женщины, к сожалению, сталкиваются с огромной проблемой – они не могут забеременеть. Чаще всего причиной этому является отсутствие овуляции во время менструальных циклов. Поэтому врачи прибегают к искусственной стимуляции овуляции, чтобы женщина смогла испытать настоящее счастье материнства. В этой статье мы поговорим о том, какими способами стимулируется овуляция, насколько это эффективно.
Овуляция – эта фаза менструального цикла, когда из яичников выходит зрелая яйцеклетка в фаллопиевы трубы. Это происходит обычно в середине менструального цикла, хотя у некоторых женщин овуляция может наступить либо в начале цикла, либо в самом его конце.
В момент выхода яйцеклетки ее могут оплодотворить сперматозоиды, чтобы наступила беременность. Это должно произойти в течение 24 часов, иначе зачатия не случится, так как яйцеклетка жизнеспособно всего лишь в течение суток.
Как правило, женщина чувствует овуляцию:
- у нее возникают тянущие боли внизу живота (с той стороны, где расположен яичник, из которого вышла яйцеклетка);
- у нее появляются слизистые прозрачные выделения из влагалища;
- усиливается сексуальное желание (это связано с повышением уровня гормона эстрогена в крови);
- понижается базальная температура (она измеряется ректально по утрам, не вставая с постели).
Если женщина ничего подобного не испытывает, тогда она может другим способом обнаружить овуляцию – провести специальный тест, который делается точно так же, как обычный тест на беременность. Именно с помощью этих тестов можно определить, сколько менструальных циклов подряд овуляция не наступает. Если ее у вас не было больше года, тогда вам необходимо обратиться в женскую консультацию и пройти там обследование органов репродуктивной системы.
Врачи назначают стимуляцию овуляции только в трех случаях:
- Если диагностирована ановуляция — отсутствие овуляции. Она бывает нескольких типов:
- Гипоталамо-гипофизарная недостаточность – при котором у женщины не наступают месячные;
- Гипоталамо-гипоофизарная дисфункция – поликистоз, при котором в наше время стимуляция овуляции возможна.
- При эндокринном бесплодии в случае, если у женщины нормальный стабильный менструальный цикл.
- Стимуляция овуляции показана при подготовке к ЭКО.
Стимуляцию овуляции не проводят в случаях, когда:
- бесплоден мужчина;
- у женщины обнаружена маточная патология или трубная;
- если женщине больше 35 лет.
Перед тем, как делают стимуляцию овуляции, врачи направляют женщину пройти ряд клинических исследований:
- Инструментальных:
- общий осмотр у терапевта;
- ЭКГ;
- УЗИ органов мочеполовой системы;
- рентген маточных труб;
- фолликулометрия.
- Лабораторных:
- сдать анализ крови на выявление антител к ВИЧ, сифилису, краснухе, токсоплазмозу, хламидиям, цитомегаловирусу;
- сдать бактериальный посев мочи на кандидоз и трихомониаз;
- сдать мазок и влагалища на микоплазмоз, уреаплазмоз, гарднереллы, атипичные клетки и степень чистоты;
- сдать анализ крови на выявление уровня гормонов щитовидной железы, пролактина и тестостерона.
Результаты этих исследований определяют, по какой схеме женщине будет проводиться стимуляция овуляции.
Схемы стимуляции овуляции называются протоколами. Всего выделяется 2 самых безопасных метода стимуляции яичников:
- Стимуляция овуляции Клостилбегитом (антиэгестрогеном), который вводится женщине перорально. Эта процедура проводится с 5 по 9 день менструального цикла:
- если у женщины поликистоз или мультифолликулярные яичники, то ей нужно принимать по 50 мг в сутки Клостилбегита;
- если строение яичников нормальное, то ей назначают до 100 мг этого препарата;
- если яичники у дамы истощенные, то ей нужно будет принимать 100 мг Клостилбегита в сутки.
- Стимуляция овуляциями гонодропинами (человеческим менопаузальным (добывающийся из мочи человека) или рекомбинантным гонодропином) – когда препарат вкалывается прямо в яичник.
Таблетки для стимуляции овуляции делятся на 2 группы:
- Стимуляторы роста и формирования фолликулов – непрямые индукторы, такие как Кломифен цитрат или оральные контрацептивы.
- Триггеры овуляции – имитаторы выброса ЛГ, которые обеспечивают окончательное созревание яйцеклетки и непосредственно саму овуляцию. После приема таких препаратов овуляция наступает в течение трех дней. Лучшим триггером считается Прегнил. Также проводят стимуляцию овуляции Гоналом.
Если у женщины не вызревает яйцеклетка, то ей могут предложить укол ХГЧ для стимуляции овуляции дозировкой обычно около 5000-10000 ЕД. Эта инъекция способствует началу процесса овуляции и предотвращает возникновение новообразований на яичниках.
Как происходит стимуляция овуляции с помощью укола? После стимуляции овуляция наступает в течение 2-3 дней. Выявить ее возникновение можно только по УЗИ. После овуляции женщине нужно принимать Утрожестан или Прогестерон. Врач сам предлагает молодой семье схему, по которой им нужно вступать в половые акты, чтобы беременность наступила.
Женщинам, мечтающим забеременеть, необходимо принимать поливитаминные комплексы, так как без них яичники не будут нормально работать, а яйцеклетки не будут вызревать. Что нужно принимать:
- фолиевую кислоту;
- калий йода;
- витамин С;
- витамины А и Е.
Очень эффективными средствами стимуляции яичников являются народные средства. Знахарки рекомендуют женщинам мечтающим родить ребенка, пить настой боровой матки, красной щетки или шалфея для стимуляции овуляции. Эти травы моно купить в аптеке.
Травы нужно пить по схеме:
- Сначала заваривается шалфей. Его нужно пить в течение первой половины цикла, пока происходит созревание яйцеклетки. Пить настой необходимо 4 раза в день.
- Во второй половине менструального цикла заваривается боровая матка. Она содержит прогестерон, важный гормон, который будет поддерживать беременность, если она наступила. Согласно отзывам женщин, которые стимулировали овуляцию народными методами, боровую матку нужно заваривать вместе с красной щеткой.
Женщины, прошедшие стимуляцию яичников, по-разному отзываются о последствиях. Кто не почувствовал ничего, но есть дамы, которым пришлось испытать на себе все тяготы стимулирования овуляции:
- у них усиливалась потливость;
- возникали частые приливы жара;
- чувствовалась боль после стимуляции овуляции в яичниках;
- они не могли спать из-за сильных головных болей;
- у них происходило вздутие живота и метеоризм;
- месячные после стимуляции овуляции не наступали, но и беременности не происходило.
Стимуляция овуляции много, кому помогла забеременеть. Некоторым, конечно, приходилось делать несколько процедур, чтобы яичники стали вырабатывать яйцеклетки, но, как правило, результат достигался сразу же, если пара действовала четко, соблюдая рекомендации врача.
Однако те, кто не забеременел после стимуляции овуляции, утверждают, что у них возникли побочные эффекты от этой процедуры:
- на яичниках образовывались кисты;
- резко набирался лишний вес;
- разрывались яичники;
- происходил гормональный сбой.
Побочные эффекты могли возникнуть только, если женщина не прошла правильное медицинское обследование перед процедурой или не выполняла рекомендаций врача.
Если у вас есть проблемы с функционированием яичников, не затягивайте их решение. Позаботьтесь о том, чтобы заболевание было вылечено до того, как вы решите забеременеть. Регулярно посещайте женскую консультацию, следите за своим здоровьем, чтобы никаких препятствий на пути к счастью материнства у вас не возникало.
источник
01.06.2011, Счастье в пути
Всем привет!
Кто еще не определился делать ЭКО или нет, у кого есть вопросы или даже просто любопытно,
8 июня в перинатальном медицинском центре в 14-00 — день открытых дверей отделения ЭКО, где расскажут про ЭКО, про то, как психологически настроиться на лечение и ответят на все вопросы гостей, для желающих состоится экскурсия по отделению ЭКО.
19.04.2011, Олечка
Мне проводили стимуляцию. причем несколько раз. В ЖК по месту жительства прописывали таблетки кластилбегит, но н анего мои яичники не отвечали даже при приеме по 3 таблетки в сутки.
А в ПМЦ доктор мне провела стимуляцию пурегоном — колы в живот — и все созрело.
Мне правда делали еще ИИ, т.к. сперма на тот момент ухудшилась и мой доктор (Вовк Людмила Анатольевна) сказала, что при ИИ будет больше шансов.
И оказалась права — цикл дал свои результаты — положительный ХГЧ и развивающуюся долгожданную беременность.
12.03.2011, Татьяна
уже ответила автору другой темы тоже самое.если это еще актуально для вас. знаю девушку которая не могла забеременеть и зачала после приема остеопата (не от него конечно,он в этот день лечил ей матку)и еще много отзывов о классической гомеопатии что женщина зачала после приема трех горошин в этот день.чудеса, но это так.
прием остеопата дороже гомеопата. вообще гомеопатия от Бога это мое личное мнение.
удачи!
10.03.2011, Психолог
Кафедра психодиагностики и клинической психологии КНУ им. Т.Шевченка
Психологический консультационный центр
Psychologist.in.ua
особенностей материнской сферы женщин, которых коснулась проблема бесплодия
Цель исследования: выявить психологические особенности женщин с бесплодием различного генеза; разработать программу психологической помощи для женщин с бесплодием.
Для исследования приглашаются:
1) женщины с первичным бесплодием (по соматическим причинам);
2) женщины с первичным идеопатическим бесплодием (бесплодие неясной этиологии, которое так же называют «психогенным бесплодием», т.е. бесплодие без диагностированных соматических причин).
Программа исследования: включает заполнение 5 методик, которые психолог пришлет вам на электронную почту. Исследование конфиденциально, т.е. ваши личные данные не разглашаются посторонним лицам. Для исследования важна общая статистика.
Зачем вам участвовать в исследовании? Участвуя в исследовании, вы помогаете распознать личностные особенности женщин с бесплодием, выявить проблемные зоны, которые требуют коррекции. Ваш личный вклад в исследование поможет на основе собранных данных разработать программу психологической поддержки и помощи для женщин, которых затронула проблема бесплодия.
Дополнительные выгоды от участия в исследовании: по результатам тестирования психолог пришлет вам результаты исследования (психологический портрет) и, по необходимости, даст рекомендации. Участие в исследовании бесплатно.
Контакты для участия в исследовании:
Чтобы принять участие в исследовании, напишите письмо на почту (обозначив группу к которой вы себя относите – 1 или 2): psychologist.kiev@gmail.com
+(38)050-511-56-56
Информация актуальна до 30.04.2011
05.03.2011, людмила
девченки кто стимулировался гоналом Ф? Какие результаты? А то мне в апреле предстоит 3 стимуляция до этого две без результата ( клостилбегит,менопур)
03.03.2011, аделия
привет натуся! у меня была такая же проблема но только не уреоплазма а просто матка маленькая и поэтому не могла забеременеть. пила тоже дюфастон и фемостон и ничего. потом предложили стмуляцию клостелбигитом+укол хг.получилось все, я надеюсь все будет в порядке у меня 8 недель и очень радуюсь, главное не сглазить ттт. у вас тоже все получится главное верить и это чудо свершится. удачи тебе!
18.01.2011, nataMaska
28 лет.здраствуйте девочки!у меня такая история.прошла первый курс клостилбегитом+прогинова+дюфастон.курс3месяца.потом пол года отдыхала.после опять клостил1таб.2 месяца.результата0.в декабре сделали лапороскапию.со след.цикла ортилида(травы)и фоликулагенез.помагите-у кого какие результаты после лапороскопии?
27.01.2011, Евгения, 31
Не знаю конечно, по какой причине была лапара и что у вас там сделали во время нее, но статистически доказано что шанс забеременеть многократно повышается и вцелом при бесплодии лечебно-диагностическая лапароскопия является чуть ли не Золотым стандартом во всем мире. Но увы ее положительный эффект не столь длительный, только полгода-год. Так что вперед делать бейбика!)))
19.12.2010, Наталья
Мне делали стимуляцию сначала клостилбегитом. Фоликулы не реагировали. До завершения цикла пила дюфастон и прогинову. Вторая стимуляция — уколы в живот Гонал-ф(один укол приблизительно 1200) мне их делали 10(врач корректировала дозу исходя из размеров фоликула), вырастили 3 фоликула и сделала укол дифферелина для овуляции(для вскрытия фоликулов), далее усиленная половая жизнь, но почему-то ничего не получилось(возможно я вся на нервах была: строго белковая пища, строго прогулки на свежем воздухе каждый день по несколько часов и тп). Когда пришли месячные рыдала, а врач сказала, что я сама себе поставила преграду заставляя организм делать то к чему он не привык. Вторая стимуляция теми же уколами обошлась гораздо дороже(я делала около 30 уколов Гонал-Ф), но при этом жила прежней жизнью и старалась не волноваться. В мае 2010 всё получилось. Правда на 5 неделе начало мазать и положили на сохранение. У меня был низкий уровень прогестерона, колола его и гонадотропин, а также пила йодомарин, вит Е, фоливую, дюфастон. Врач(хотя трудно его теперь так назвать) из отделения гинекологии отменил мне все препараты, оставив только вит Е и фолиевую, объяснив, что он теперь меня лечит. Я тайком продолжала пить дюфастон и йодомарин, а вот уколы делать не могла. Заболел живот, подошла к врачу, ответ меня шокировал: «А ты попукай». Ушла со слезами, а вскорости произошел выкидыш, которого я не знаю как пережила с мужем.
Прошло полгода, все анализы мной и мужем сданы — всё отлично и отклонений ни гинекологических, ни генетических нет. Проблема была лишь только забеременеть(у меня поликистоз яичников). Врач сказала, что малыш погиб от недостатка прогестерона. Следующую стимуляцию назначили на январь. Верю в счастливое будущее! В палате на сохранении у одного врача нас было 7 девчонок, четверо потеряли малышей. Теперь же я найду любые деньги, чтобы попасть на сохранение к врачу о котором самые лестные отзывы его пациенток.
Расслабьтесь и всё получится! Молитесь Матронушке и Присвятой Богородице (купите икону Феодоровской).
23.12.2010, Евгения, 31
Наталья, полностью с вами согласна. Не бывает безнадежных пациентов, бывают безнадежные врачи!
При наступлении беременности (а она обязательно наступит!), рисковать ею больше не стоит, а наблюдаться у «проверенных», грамотных врачей и в качественной клинике, где не будет наплевательского отношения! Все обязательно получится.
источник
Процедура ЭКО в большинстве случаев требует проведения стимуляции овуляции гормональными препаратами. Они назначаются в разных лекарственных формах. Это не только таблетки, но и инъекции.
Но не всегда женщине удобно делать уколы в протоколе ЭКО в условиях клиники. Для этого нужно приехать в лечебное учреждение, чему препятствует дефицит времени, занятость на работе, большие расстояния или другие причины.
Иногда проще сделать уколы при ЭКО самой, чем ехать в клинику. Это займёт лишь несколько минут времени. Главное – знать, как это правильно сделать, чтобы не навредить здоровью и не поставить под угрозу результаты ЭКО.
Не все уколы перед ЭКО можно делать дома. Запрещается проводить в домашних условиях внутривенное введение препаратов. Для этого нужно либо приехать в клинику репродуктивной медицины, либо обратиться в любое лечебное учреждение по месту жительства, чтобы укол сделала медсестра.
Самостоятельно можно делать внутримышечные и подкожные инъекции. Внутримышечные уколы – в ягодицу. Подкожные – в плечо или живот.
Поговорим о том, как делать уколы. ЭКО включает применение препаратов, которые вводятся либо в живот, либо в верхний квадрант ягодиц.
Проще всего делать в домашних условиях внутримышечные инъекции. ЭКО-протокол может включать следующие препараты, которые вводятся в мышцу:
- Пергонал.
- Прегнил.
- Профази.
- Меногон.
- Хумегон.
- Диферелин депо 3,75 и 11,25 (Диферелин 0,1 вводится подкожно).
Чтобы сделать укол, нужен стерильный одноразовый шприц. Его объём должен соответствовать объёму вводимого препарата.
Вначале нужно вскрыть ампулу. Обычно это делается без всяких приспособлений, хотя некоторые ампулы требуют применения специальной пилочки. Ею делается надпил в узком месте перед тем как отломить кончик ампулы. Затем необходимо набрать в шприц раствор.
Отдельно стоит сказать, как делать укол ХГЧ при ЭКО. Препарат вводится для индукции овуляции после созревания фолликулов. Также репродуктологи иногда назначают уколы ХГЧ после ЭКО для поддержания лютеиновой фазы и сохранения беременности.
Препарат ХГЧ представляет собой порошок, потому его нужно развести специальной водой для инъекций или новокаином. Для этого растворитель вводится шприцем внутрь флакона с порошком. Открывать его нельзя, нужно проколоть иглой резиновую крышку. После этого флакон встряхивают, чтобы порошок полностью растворился, и переворачивают крышкой вниз. Получившийся раствор набирают в шприц, оттягивая его поршень.
Далее осуществляется непосредственно внутримышечная инъекция. Если был приготовлен раствор из порошка, иглу необходимо сменить на новую, стерильную. Той, что прокалывалась резиновая крышечка флакона использовать для инъекции уже нельзя. После этого необходимо выпустить воздух из шприца. Для этого его нужно держать вертикально и аккуратно надавливать на поршень, пока из иглы не покажется капля жидкости.
Место укола – это верхний латеральный (дальний от тела) квадрант ягодицы. Его нужно обработать ваткой, смоченной спиртом. Затем резким движением ввести иглу под прямым углом на глубину 4-6 см. Плавным надавливанием на поршень следует ввести раствор в мышцу. После этого прижать вату со спиртом к месту укола и быстрым движением вытащить иглу.
Уколы в живот при ЭКО тоже можно делать в домашних условиях. Существуют некоторые препараты, требующие только подкожного введения, например, Декапептил, Оргалутран, ГоналФ, Пурегон.
Их использование в домашних условиях связано с определенными сложностями, ведь не все знают, куда именно нужно делать инъекцию. Поэтому пациентам нужна подробная инструкция, как делать укол в живот при ЭКО.
Вначале нужно правильно взять шприц. Его держат правой рукой. Указательный палец должен ограничивать глубину введения иглы. Левой рукой нужно взять вату, чтобы обработать спиртом место укола. Затем кожу на животе на 5-6 см в сторону от пупка следует собрать в складку левой рукой, а правой сделать инъекцию. Игла вводится под углом 45% и проникает на глубину 1-2 см. Плавным нажатием на поршень следует ввести раствор. Затем приложить ватку со спиртом к месту укола и вытащить иглу.
Уколы в живот перед ЭКО нужно делать каждый раз в другое место. Нельзя повторно использовать одну и ту же иглу – это может привести к развитию инфекционного процесса в подкожно-жировом слое.
Применять гормональные препараты в домашних условиях можно только по назначению врача. Только лечащий врач-репродуктолог определяет, какие уколы ЭКО нужно сделать.
Нарушение схемы может привести к снижению эффективности процедуры и воспрепятствовать наступлению беременности.
источник
Распространенный диагноз «бесплодие» гинекологи научились лечить. Главное, чтобы пациентка была готова выполнять все рекомендации и предписания своего лечащего врача. Один из популярных и эффективных способов в борьбе с бесплодием является стимуляция овуляционного процесса в женском организме. При правильном подходе стимулировать яичники не сложно, нужно только выполнять все инструкции для более вероятного результата.
Овуляция — это главный процесс в организме женщины, без которого зачатие не может произойти. Полное созревание фолликула, из которого выходит готовая к оплодотворению яйцеклетка, называется здоровой овуляцией. Для того, чтобы она наступила, фолликул должен самостоятельно созреть и иметь определенный размер.
Стимуляция яичников для планирования беременности важна, если зачатие не может происходить естественным путем. Процедура помогает активизировать нужные процессы в организме женщины. Чтобы провести стимуляцию овуляции, обычно обращаются к репродуктологу, но и простые гинекологи знают, как правильно и грамотно назначить «активацию» яичников и запустить овариальный резерв.
Достаточно распространенное явление среди здоровых женщин: маленькие фолликулы, размер которых не позволяет полноценно достичь овуляции. Поэтому часто врачи назначают активацию яичников, чтобы при помощи препаратов заставить фолликулы расти. Схема стимуляции подбирается врачом индивидуально для каждой пациентки.
Существует несколько состояний, при которых искусственная активация яичников не применяется:
- бесплодие партнера;
- наличие других причин бесплодия (до их коррекции).
Если исключены все перечисленные препятствия, то врач назначит стимуляцию яичников. Активизация овуляции обычно проводится женщинам, которые не могут забеременеть естественным путем в течение года. При этом фолликул формируется правильно, но не проходит его полного созревания. Стимуляция овуляции входит в программу ЭКО.
Перед тем как назначить пациентке стимуляцию овуляции, лечащий врач должен быть уверен в полностью здоровом организме женщины. Для этого проводят специальную подготовку и обследование. Первое, что необходимо пациентке, это заключение терапевта. После этого женщина обращается к гинекологу для дальнейших исследований:
- анализы на ИППП;
- УЗИ органов малого таза;
- ультразвуковое обследование груди;
- оценка проходимости маточных труб.
Последний пункт допускает несколько вариантов исследования:
- лапароскопия;
- метросальпингография;
- трансвагинальная гидролапароскопия.
Пройдя все необходимые обследования, женщина получает заключение о грамотном и оптимальном лечении. На основе всех показателей назначается определенный вид стимуляции яичников. Сколько будет длиться курс терапии, решает врач после обследования пациентки.
При использовании препаратов для стимуляции могут быть назначены несколько медикаментов, которые помогают правильно созревать и лопаться фолликулам. Лечение в таком случае назначают гормональное, так как из-за недостатков определенного гормона яйцеклетка до конца не созревает. Схема стимуляции овуляции при ЭКО также нередко подразумевает использование нескольких лекарств.

Гормональный препарат, который помогает правильно и благополучно развиваться беременности. Количество гонадотропинов влияет на регуляцию работы половых органов. ХГЧ могут использовать как в чистом виде, при помощи инъекций, так и в таблетках: Гонал, Пурегон и Меногон.

Такие медикаменты назначают для повышения уровня прогестерона — гормона, который отвечает за прикрепление эмбриона к слизистому слою матки. Как и в случае с гонадотропином хорионическим, прогестерон можно колоть в чистом виде или применять препараты в таблетках, которые содержат необходимую дозу гормона. Такие медикаменты как Прогинова и Дюфастон (Утрожестан) считаются самыми эффективными. Применение этих препаратов для стимуляции овуляции обычно назначают с клостилбегитом, так как использование двух средств сразу гарантирует нормализацию нужных гормонов.
Таблетки Прогинова содержат в себе эстроген, и он налаживает кровообращение и оберегает произошедшую беременность от выкидыша. Не стоит путать таблетки Прогинова с драже Цикло-Прогинова. Препараты схожи по составу, но применять самостоятельно их не стоит.
Цикло-Прогинова — это двухфазный препарат, который содержит в себе два гормона: эстроген и производную от прогестерона. Обычно его назначают, если нет месячных (в менопаузе). В блистере при покупке медикамента можно увидеть таблетки двух цветов. Дюфастон назначается при отсутствии овуляции или неполном созревании яйцеклетки.
Препараты для стимуляции овуляции могут быть использованы в совокупности. Медикаменты с прогестероном и эстрогеном лучше всего принимать вместе, чтобы не было гормонального сбоя.
После сдачи всех анализов и полного обследования пары врач предлагает один из видов лечения.
При первом варианте женщине назначают мягкие препараты для активации правильной работы яичников. Второй вид стимуляции предполагает использование более мощных препаратов и показан в том случае, если предыдущее лечение не смогло помочь в проблеме бесплодия. Комбинированный вариант лечения подразумевает применение медикаментов из первой и второй схемы.
О том, как происходит стимуляция овуляции, можно узнать из представленной таблицы:
Со второго дня менструального цикла в течение пяти дней по одной или две таблетки.
С первого по двадцать первый день цикла, обязателен перерыв в течение семи дней. Дозу назначает врач (обычно по одной таблетке).
Однократно под контролем УЗИ. Укол делают при созревании нескольких лидирующих фолликулов до определенного размера.
Со второго или третьего дня цикла. Применяют под контролем УЗИ, дозировка назначается на основе результатов ультразвукового исследования. Уколы назначают ежедневно, в одно и тоже время. Обычно используют один из перечисленных препаратов.
При хороших результатах может назначаться укол ХГЧ для контроля выхода яйцеклетки.
Овуляция после стимуляции яичников медикаментозно дает больше шансов зачать естественным путем, не прибегая к ЭКО.

Сложность стимуляции овуляции при СПКЯ состоит в том, что многие гормональные препараты, которые назначают женщине для активации при поликистозе, имеют достаточно широкий спектр побочных эффектов, и избежать их в данном случае нельзя. Многие женщины задаются вопросом: как делают стимуляцию овуляции, если есть столько ограничений? Репродуктолог назначает прием медикаментов индивидуально после полного обследования пациентки, что позволяет снизить риск осложнений.
Лечение представляет собой комбинированное применение не только активационных препаратов, но и витаминов, медикаментов для снижения веса и нормализации обмена веществ в организме. Обычно для стимуляции яичников назначают следующие препараты:
- гонадотропины;
- эстрогеноподавляющие препараты;
- гормон ХГЧ.
Летрозол считается самым эффективным препаратом для стимуляции овуляции, особенно при диагнозе поликистоза.
Важно знать: стимуляцию нужно проводить только под надзором опытного врача. Самостоятельно активировать яичники не рекомендуется, так это может привести к полному бесплодию и нарушению в эндокринной системе. Активизация яичников при поликистозе является единственной процедурой, которая поможет зачать здорового ребенка
При ЭКО стимуляция овуляции применяется часто, так как порой только при таком условии можно извлечь необходимые для оплодотворения яйцеклетки. Для нужного эффекта с девятнадцатого по двадцать третий день менструального цикла женщине ставят препарат для подготовки к стимуляции. После этого проводят медикаментозную стимуляцию под ультразвуковым наблюдением. Затем берется пункция и происходит оплодотворение в лаборатории. Готовый эмбрион подсаживают в матку женщины.
Стимуляция овуляции при помощи трав в домашних условиях считается хорошей терапией. Такой метод лечения более щадящий, в особенности для женщин, у которых есть непереносимость определенных медицинских препаратов. В сочетании с традиционными методиками воздействия народная медицина может давать неплохие результаты.
Шалфей для стимуляции овуляции — самая распространенная трава. Достаточно только заварить кипятком столовую ложку шалфея — и это будет суточная норма. Настой принимать десять дней по одной четверти двухсотграммового стакана начиная с 5-7 дня менструального цикла. Настой из шалфея помогает созревать яйцеклетке. Растение может применяться в совокупности с несколькими другими для достижения положительного результата и для общего укрепления организма
Помимо шалфейного настоя используют еще несколько «женских» трав:
- боровая матка: имеет высокое содержание прогестерона, который налаживает репродуктивную систему женского организма;
- красная щетка: лечит многие женские болезни.
Важно знать: нужно четко соблюдать пропорции трав в приготовляемых отварах. Врач назначит специальную дозировку, которую не стоит превышать, так как травы могут не только вылечить, но и нанести организму вред.
Самые распространенные побочные эффекты:
- гиперстимуляция яичников,может привести к образованию кист больших размеров;
- боль внизу живота;
- значительное ухудшение самочувствия;
- тошнота и рвота.
- аллергическая реакция;
- многоплодная беременность.
Конечно же не всегда последствия после стимуляции обязательно присутствуют. В большинстве случае все произошедшее имеет положительные результаты, и женщина благополучно беременеет и вынашивает здорового ребенка.
Стимуляция овуляции или активация правильной работы яичников — долгий и сложный процесс, но порой это единственный вариант для женщины, которая хочет завести детей. Стимуляцию нужно проводить только под контролем врача. Лучше всего делать это в стационаре, где есть специальное оборудование и высококвалифицированные специалисты. Коррекция питания и образа жизни также станут важным шагом на пути к долгожданной беременности.
источник
Современная медицина даёт девушкам шанс, если у них возникают проблемы с оплодотворением. Решение заключается в стимуляции овуляции, что происходит специальными препаратами, которые позволяют учитывать все физиологические особенности девушки. Для чего проводится, не опасна ли стимуляция овуляции, что говорят отзывы тех, кто забеременел.
Стимуляция назначается докторами только тогда, если к ней нет противопоказаний. Во всех других случаях она может самостоятельно начать производить клетки, что могут начать самостоятельно развиваться в организме.
Овуляция — это процесс выхода яйцеклетки из фолликула. Такому выходу часто мешает подготовка, которая может длиться очень долгое время. Несколько раз в месяц спящие в яичнике яйцеклетки могут проснуться и начать увеличиваться. Так, уже через несколько дней из яичника начинает выходить и доминантный фолликул, размером 16 мм. Только когда яйцеклетка созреет, оболочка фолликула начинает разрываться. В итоге яйцеклетка проходит в брюшную полость и заходит в маточную трубу. За 24 часа яйцеклетка ждёт оплодотворения. В случае, когда оплодотворения не происходит, то она просто погибает и повторный процесс происходит, спустя месяц. Если в процессе овуляции берёт участие несколько яйцеклеток, то есть вероятность того, что на свет могут появиться близнецы.
Такая ситуация происходит только в здоровых женщин, но если есть проблемы с овуляцией, то яичник не сможет сформулировать нормальную яйцеклетку. В итоге, если девушка даже хочет иметь ребёнка без медицинской помощи у неё сделать это просто не получится.
- овуляторное бесплодие;
- при подготовке к искусственному оплодотворению;
- бесплодие, причиной его появления есть проблемы с работой яичников.
Только в этих случаях девушка может обращаться в больницу для прохождения курса лечения.
Основным способом активации яичника в женщины есть укол ХГЧ, его вводят дозировкой 5−10 тыс. ЕД. Такой укол помогает ускорить процесс овуляции, при этом со стороны яичников не возникают никаких новообразований.
Укол ХГЧ при стимуляции овуляции, начинает работать только спустя 2−3 дня. Узнать помог ли укол, можно только с помощью УЗИ. После того как начнётся овуляция, врач рекомендуют женщинам принимать Утрожестан или Прогестерон. Также доктором разрабатывается специальная схема «удачных» половых актов, после которых девушка может реально забеременеть.
Перед тем как назначить медикаментозную процедуру, супруги направляются на обследования. Оно нужно, чтобы врач смог правильно составить процедуру лечения препаратами. Часто назначают для стимуляции овуляции таблетки Клостилбегит, схема для каждой пациентки индивидуальная.
Читайте также обзоры других препаратов для стимуляции суперовуляции перед ЭКО:
Сдача анализов для пары станет постоянным занятием, доктор, при этом, должен составить специальный график, по которому нужно будет постоянно делать обследования. Такое расписание делается с учётом возраста и других физиологических особенностей организма. Во время сдачи анализов, врач решает, какая яйцеклетка подойдёт для оплодотворения. Так, их существует несколько видов:
- природные яйцеклетки, которые можно получить природным способом;
- ЭКО;
- ИКСИ и ИМСИ.
Особенность медикаментозной стимуляции заключается в том, что девушка за неделю до менструального цикла начинает принимать клостилбегит. Применять этот препарат стоит до того времени, когда на УЗИ будут видны позитивные данные в созревании фолликула. Когда он уже достигнет 16 мм, девушку переводят на Прегнил, что принимается до начала овуляции.
Сразу стоит отметить, что стимуляция — это непросто процедура, которую надо сделать один раз. Это множество процедур, за которые нужно будет дополнительно оплачивать. Так, окромя самой процедуры дополнительно нужно будет оплатить:
- диагностику на начальных стадиях лечения;
- консультации различных врачей (генетиков, эндокринологов и других);
- дополнительное лечение, что предназначается для оплодотворения (удаление полипов на матке, физиотерапии).
Средняя стоимость данной процедуры в Москве будет стоить 15 тыс. рублей. В других городах цены будут немного ниже, но стоит обязательно учитывать комплекс дополнительных, которые необходимо пройти для получения успешного результата.
Шанс на беременность: как проводится искусственная инсеминация, и насколько она эффективна?
Какие витамины необходимо принимать при планировании беременности расскажем далее.
Если девушка согласилась на процедуру повышения овуляции, то нужно помнить, что после неё могут наступить негативные последствия. Основным из таких последствий после стимуляции овуляции есть истощение яичников. Но оно может наступить только тогда, если пациент длительное время принимает препараты.
Также могут появиться и другие последствия:
- появление проблем с весом;
- возникновение проблем кишечно-желудочного тракта;
- разрыв яичников;
- гормональные проблемы.
О результатах стимуляции овуляции отзывы тех кто забеременел, и кто не смог:
После того как у меня случился самопроизвольный аборт, не могла долгое время забеременеть снова. Тогда решила попробовать забеременеть с помощью клостильбегитом, не раз читала отзывы о стимуляции овуляции, и о положительном эффекте. Уже на втором цикле смогла забеременеть. Вполне возможно, что оплодотворение могло произойти и на первом цикле, но врач был осторожен и давал малую дозировку препарата.
Подруга смогла забеременеть только после того, как перестала применять препараты для стимуляции, через месяц. Врач объяснил, что такое, вполне возможно, после отказа от подобных препаратов. Сейчас у подруги здоровый мальчик, которому скоро уже будет годик.
Смогла забеременеть после первой стимуляции костилом. Думаю, что все зависит от правильно подобранного препарата, поскольку недавно подруга тоже пробовала забеременеть, но результатов пока нет. Будьте готовы постоянно ходить на УЗИ, я до овуляции ходила 3 раза и после неё 1 раз. В итоге могу сказать, что усилия стоили этого, у меня красивая и здоровая девочка.
источник