Степени близорукости могут быть разными, однако, качество зрения можно сохранить либо скорректировать с помощью контактной оптики или упражнений для глаз. В статье пойдет речь о характеристике заболевания, методах лечения и профилактике близорукости в детском и взрослом возрасте. Также рассмотрим возможные осложнения при миопии, и как отличить ложную близорукость от истинной.
Для миопии характерна плохая видимость дальних объектов. Близорукий может разглядеть предметы вблизи себя, но плохо различает крупные и мелкие предметы в отдалении. Чем выше степень близорукости, тем хуже видит человек. При высокой степени миопии больной рассматривает небольшие предметы, поднося их близко к глазам. Почему человек плохо видит, что этому способствует? При близорукости форма глазного яблока изменяется, что отражается на корректной фокусировке. В результате деформации формы глазного яблока световой поток фокусируется не на самой сетчатке, а перед ней.
Миопия бывает приобретенная, наследственная, врожденная и смешанная. Врожденная близорукость обусловлена неправильным строение глазного яблока. Наследственная близорукость может проявиться не сразу. Приобретенная миопия формируется из-за чрезмерных нагрузок на зрительный аппарат, она часто появляется у студентов и учеников общеобразовательных школ. Постоянное напряжение оптического аппарата и отсутствие должного отдыха приводит к изменению формы и размеров глазного яблока.
Обратите внимание! Сельские жители меньше всего подвержены заболеванию миопией, в отличие от жителей городов и мегаполисов.
Напряжение зрительных органов вызывает:
- длительный просмотр телепередач;
- длительная работа с гаджетами;
- неправильное освещение во время чтения/письма;
- неправильная осанка ребенка.
Нужно давать глазам своевременный отдых, делать перерыв во время работы за компьютером каждый час, принимать витаминные комплексы для зрения, выполнять гимнастику для снятия напряжения с глаз.
Как определить близорукость у ребенка? Если взрослый человек сможет заметить разницу между качеством зрения до начала заболевания и после него, то маленький ребенок не осознаёт, что плохо видит.
Врожденная миопия может быть следствием инфекционных заболеваний, перенесенных матерью во время вынашивания плода. Родители должны внимательно наблюдать за малышом, чтобы вовремя определить патологию. Ребенок с миопией не реагирует на движение предметов вдали от себя: он видит только то, что перед глазами. Если выявить патологию в течение первых трех лет жизни ребенка, можно будет скорректировать зрение специальными упражнениями. Родители должны проявить инициативу и обследовать малыша у офтальмолога при малейшем подозрении на близорукость. Врожденную миопию полностью вылечить нельзя, но приостановить снижение зрения можно.
Близорукость по наследству может передаваться от одного из родителей, но крайне редко. Если оба родителя страдают миопией, шанс наследственности повышается в разы. Вылечить ее не удается, но улучшить состояние и не допустить значительного снижения зрения можно.
Этот вид близорукости может развиваться годами, не проявляя своих симптомов. Стартует приобретенная миопия со школьной скамьи, когда ученик неправильно распределяет зрительную нагрузку. Родители должны взять инициативу в свои руки и научить ребенка придерживаться режима дня и правильного чередования работы и отдыха. Офтальмологи рекомендуют не просто давать газам отдых, но и выполнять гимнастику для шеи и головы. В первые годы учебы родители должны вместе с ребенком выполнять упражнения, впоследствии он может с этим справиться самостоятельно.
Классификация миопии по степеням:
- слабая — до трех диоптрий;
- средняя — до шести диоптрий;
- сильная — свыше шести диоптрий.
На приеме у врача пациенту предлагается тест при помощи таблицы с буквами. При обнаружении отклонений в качестве зрения врач проводит обследование глазного дна с помощью офтальмоскопа. Это необходимо для определения степени патологических изменений оптических структур, а также выявляет степень их прозрачности.
Характерным признаком слабой степени миопии является прищуривание глаз при фокусировке на предмете, быстрая утомляемость при нагрузках и частое моргание. Болезнь сопровождается светобоязнью и дискомфортом в зрительных органах. Миопия 1 степени может развиваться годами, не причиняя особых неудобств. Однако выявить близорукость на начальном этапе может только офтальмолог, для этого применяется визиометрия — тест с таблицей из букв разного размера.
Близорукость от дальнозоркости отличается особенностью преломления световых лучей: они фокусируются перед сетчаткой. При дальнозоркости преломление светового потока происходит за сетчаткой.
Следует помнить, что миопия может быть проявлением астигматизма — более сложного заболевания. При астигматизме происходит деформация роговичного слоя или тела хрусталика. Если патологию вовремя не заметить, и не принять мер по коррекции, то человек со временем полностью утратит остроту зрения. Астигматизм диагностирует офтальмолог с помощью аппаратной техники. Неосложненную астигматизмом среднюю миопию вылечить намного легче: окулист подберет набор упражнений для глаз и комплекс витаминов.
Миопия 2 степени проявляется снижением качества визуализации на расстоянии 2-3 метра. Человек плохо различает предметы, находящиеся от него на небольшом удалении. Если не принять меры, больной не будет различать предметы уже на расстоянии полуметра от себя. Помните, что миопия может быстро прогрессировать. При данной патологии наблюдается деформация оптических структур: сетчатки, сосудов и тканей. Человеку со средней степенью близорукости показаны контактные линзы или очки. При сопутствующих близорукости патологических изменениях в структурах оптического аппарата проводят лазерную коррекцию или офтальмологическую операцию.
Данная патология характеризуется нарушением кровоснабжения в зрительном аппарате, от чего сильно страдает сетчатка. Также при высокой степени миопии происходит деформация глазного яблока в сторону увеличения. Человек различает предметы не дальше своей вытянутой руки. На данной стадии патологии поможет только хирургическое вмешательство:
- склеропластика;
- ласэктомия;
- лазерная коррекция;
- эксимер.
Эксимер и лазерную коррекцию проводят, если зрения упало до 15 диоптрий. При снижении зрения свыше 20 диоптрий требуется замена хрусталика. Склеропластика показана для укрепления роговичного слоя.
Это опасное состояние, при котором зрение падает очень быстро: до нескольких диоптрий в течение года. Патология сопровождается деформацией формы глазного яблока, кровеносных сосудов, стекловидного тела. В результате может произойти отслойка сетчатки и полная утрата зрения. Причины возникновения патологии — регулярное переутомление зрительного аппарата на фоне сниженного иммунитета и недостаточного питания, плохая экология, малоподвижный образ жизни.
Прогрессирующая близорукость может быть истинной и ложной. Ложная (псевдомиопия) появляется при сильном стрессе или при больших зрительных нагрузках. Обычно этим страдают школьники. Ребенок перестает четко различать предметы, зрение становится затуманенным. Также ложной близорукости способствует и спазм аккомодации, когда ресничная мышца не реагирует на зрительный процесс и остается неподвижной.
При переводе взгляда вдаль хрусталик не изменяет свою форму, и человек не может четко визуализировать предметы. Эта проблема мешает школьникам учиться, так как они не могут увидеть запись на классной доске.
Истинная прогрессирующая миопия намного сложнее поддается лечению, так как патология затронула внутренние структуры зрительного аппарата. Хрусталик постепенно меняет форму, становится более удлиненным. Это мешает фокусировке потока световых лучей, и человек перестает различать предметы вдали от себя. В детском возрасте прогрессирующая миопия может прекратиться после завершения формирования глазного дна, поэтому офтальмологические операции не делают до 18 лет.
Признаки прогрессирующей миопии:
- плохая видимость дальних предметов;
- появление мушек перед глазами;
- для фокусировки на дальний предмет необходимо прищуривать глаза.
Данная патология может быть наследственной из-за врожденной слабости склеры. Но чаще прогрессирующая миопия формируется при чрезмерных зрительных нагрузках, особенно, при постоянном использовании гаджетов (сотовый, компьютерные игры и т. д). Оптический аппарат приспосабливается к новым условиям и перестраивает свою систему (ось глаза удлиняется). Поэтому крайне нежелательно пользоваться ноутбуком/айфоном в позе лежа.
Положение усугубляет недостаточное питание (отсутствие витаминов, дефицит микроэлементов), отсутствие нормальной физической нагрузки на мышцы, плохая экология, постоянные стрессы, сниженный иммунитет. Свою лепту вносят и инфекционные заболевания — ОРВИ, грипп, ангины. Также близорукость начинает прогрессировать и на фоне гормональных изменений в организме: климакс, сахарный диабет, беременность и т. д.
Оказывается, миопия может быть ложной. Это происходит по причине снижения остроты зрения из-за спазма аккомодации. В этом случае человек не может четко визуализировать предметы вдали или вблизи себя. При спазме глазное яблоко становится неподвижным и перестает менять форму при фокусе на дальних/ближних предметах из-за сбоя работы цилиарной мышцы. Такое состояние вызвано переутомлением зрительного аппарата.
Ложная близорукость — обратимое явление. Но если перенапряжение зрительного аппарата происходит часто, мнимая близорукость становится истинной. Поэтому затягивать с визитом к офтальмологу нельзя. Особое внимание следует уделять детям до восьми лет, у которых оптический аппарат находится в стадии формирования. Именно в раннем возрасте можно получить приобретенную близорукость из-за перенапряжения (чтение, плохая освещенность рабочего места, неправильная осанка, недостаток витаминов).
Ложная миопия как кратковременное явление может появиться и на фоне приема медикаментов при лечении офтальмологических заболеваний. Терапии не требуется, так как зрения восстанавливается после отмены лекарств. Также встречается еще одна форма ложной миопии, когда на качество зрения влияют несколько неблагоприятных факторов: переутомление, прием медикаментов, недостаточное питание.
Данная патология иногда встречается и у младенцев. Родители должны внимательно следить за развитием зрительного аппарата малыша, потому что незамеченная патология приводит к косоглазию и истинной близорукости. В трехмесячном возрасте малыш уже начинает реагировать на игрушки, и по его реакции можно определить наличие патологии. У детей старшего возраста ложная близорукость появляется на фоне нервных переживаний. Нужно просто показать ребенка психологу, и проблема разрешится.
Самым опасным осложнением при миопии является отслойка сетчатки. Также миопия может осложняться повышенным внутриглазным давлением, что провоцирует развитие глаукомы.
Осложнения при близорукости:
- миопический конус;
- миопическая стафилома;
- периферическая хориоретинальная дистрофия;
- отслойка сетчатки;
- глаукома.
Миопический конус формируется при вытягивании глазного яблока, что приводит к патологическому изменению диска зрительного нерва. Миопическая стафилома (грыжа) формируется при деформации склеры по причине ее слабости. Данная патология неизлечима, так как приводит к гибели нейроэпителия.
Прогрессирующая миопия особенно опасна при беременности: есть риск отслойки сетчатки во время родов. Поэтому акушеры-гинекологи проводят кесарево сечение, чтобы сохранить женщине зрение.
Следствием периферической хориоретинальной дистрофии становится отслойка сетчатки из-за развития дегенеративных процессов, вызванных гибелью клеток внутри глазных структур. Отслойка сетчатки формируется из-за гибели клеток нейроэпителия, данная патология приводит к частичной или полной утрате зрительных функций и инвалидности.
Повышенное внутриглазное давление (офтальмотонус) приводит к развитию опасного заболевания — глаукоме. Риск развития глаукомы характерен для миопии третьей степени в любом возрасте. Глаукома приводит к полной утрате зрительных функций, поэтому доводить себя до необратимых процессов не следует. Своевременно оказанная офтальмологическая помощь сможет сохранить зрительные функции на том же уровне либо улучшить состояние оптического аппарата.
Что предпочесть при коррекции близорукости — контактную оптику или традиционные очки? Линзы удобнее в эксплуатации и не вызывают морального дискомфорта. С ними можно продолжать вести активный образ жизни, не опасаясь конфуза. Очки часто падают и ломаются, что исключено при использовании контактной оптики. Также с помощью очков невозможно добиться эффективной корректировки:
- отсутствует стереоскопический эффект;
- отсутствует хорошее боковое зрение;
- нарушается правильное восприятие пространства.
Линзы обходятся дороже очков, но имеют несравненные преимущества перед ними. Однако у многих людей появляется непереносимость контактной оптики из-за неприятной процедуры установки/снятия или аллергии на растворы для хранения и обработки линз. Также контактную оптику не рекомендуется использовать при простудных заболеваниях и воспалении конъюнктивы.
Офтальмологи гарантируют улучшение качества зрения при нетяжелых формах миопии после лазерной коррекции. Раньше близорукость лечили методом насечек, что давало большой процент послеоперационных осложнений. Иссечение роговичного слоя приводило к его утолщению, и даже к частичной утрате зрения.
При миопии показана лечебная гимнастика для глаз, в некоторых случаях она может эффективно повлиять на улучшение качества зрения. Однако гимнастику следует сочетать с терапевтическими процедурами и физиотерапией. Гимнастика благотворно влияет на обменные процессы в оптическом аппарате, активирует кровоснабжение тканей и укрепляет гладкую мускулатуру. Помимо упражнений и терапевтических манипуляций важно придерживаться сбалансированной диеты и принимать витаминные комплексы. Питание для глаз обеспечит остроту зрения.
Упражнения для глаз подберет офтальмолог, в зависимости от текущего состояния здоровья зрительного аппарата:
- системная гимнастика аккомодотренинга;
- система Бейтса;
- Коррбет;
- Агарвала.
Однако и простые гимнастические упражнения позволяют добиться высокой эффективности по восстановлению зрительных функций:
- движение глазными яблоками в горизонтальной плоскости справа налево и наоборот;
- в вертикальной плоскости вверх-вниз;
- по диагонали;
- кругообразные вращения глазными яблоками по ходу часовой стрелки и обратно;
- чередование зажмуривания глаз с открытием (сильно зажмурить и широко раскрыть);
- пятиминутный массаж век кончиками пальцев без давления;
- легкое надавливание тремя пальцами на веки, фиксировать пальцы следует на пару минут — потом убирать.
Все упражнения необходимо заканчивать частым морганием в течение минуты-двух. Моргание укрепляет глазные мышцы, его можно практиковать и без упражнений. Комплекс упражнений следует выполнять два-три раза в день, чтобы добиться эффекта. Упражнения помогают восстанавливать зрение у детей, поэтому родители обязаны относиться к ежедневной гимнастике ответственно. Ребенок самостоятельно не будет делать упражнения, их нужно выполнять вместе с ним.
Близорукость снижает качество жизни и лишает человека возможностей реализации себя в обществе. Миопия легкой степени еще терпима, но это состояние может быстро усугубиться и начать прогрессировать. Если вы заметили признаки нечеткости визуализации дальних предметов, размытость очертаний или искаженность формы, — немедленно обращайтесь к офтальмологу.
Зрение может долгое время оставаться на фиксированном уровне, но при определенных условиях начинает быстро снижаться. Для сохранения качества зрения соблюдайте режим работы/отдыха, выполняйте дозированную физическую нагрузку, исключите вредные привычки.
Особенно внимательно нужно относиться к детям, наблюдая за состоянием здоровья их зрительного аппарата. Ребенок не всегда может понять, что качество его зрения ухудшилось. Если малыш прищуривает глаза при взгляде вдаль, жалуется на головные боли — это повод срочно показать его офтальмологу.
Близорукость может сочетаться с астигматизмом (искривление роговицы и хрусталика), который трудно поддается исцелению. Современные методы коррекции зрения позволяют сохранить оптический аппарат, избежать слепоты. Ведущая роль в сохранении зрительной системы принадлежит гимнастике для глаз, с помощью которой можно расслабить мышцы и снять нагрузку.
источник
Близорукость или миопия — это распространённое нарушение рефракции глаза, приводящее к плохой четкости зрения. Близорукие люди плохо видят удалённые от них предметы. Эта особенность зрения нередко вызвана аномальной формой глазного яблока. При близорукости оно имеет овальную форму, поэтому фокусировка лучей происходит не на самой сетчатке, а впереди неё, и изображение получается расплывчатым.
Растяжение глазного яблока при близорукости приводит к ещё более значительному ухудшению зрения из-за дистрофии сетчатки. Она постепенно истончается и может разорваться или отслоиться в результате травмы или падения.
Близорукость – преимущественно заболевание молодого поколения. Во всём мире от неё страдают не менее 1 млрд. людей, основная масса которых школьники студенты и другие лица до 30-летнего возраста.
Близорукость у детей может быть врождённой. В этом случае ребёнок уже рождается с нарушенной рефракцией глаз и с самого раннего возраста нуждается в коррекции близорукости.
Наследственная форма заболевания проявляется с 1 года и до 18 лет у половины детей, чьи родители страдают от близорукости.
Развитие приобретённой близорукости у детей 7-16 лет чаще всего вызвано зрительной работой в плохих условиях (при неправильных освещении или посадке во время письменных работ, а также при чрезмерном увлечении компьютером). Однако заболевание и в этом случае также провоцируют наследственные факторы — предрасположенность к слабости глазных мышц и неправильная форма глазного яблока.
По степени выраженности заболевания близорукость может быть слабой (до 3,0 диоптр.), средней (до 6,0 диоптр.) и сильной (выше 6,0 диоптр.).
В зависимости от характера развития заболевания различают стационарную и прогрессирующую виды близорукости. При первом виде миопии зрение больного нарушено, но не ухудшается со временем. Прогрессирующая близорукость у детей и взрослых характеризуется постоянным снижением остроты зрения до нескольких диоптрий в год.
При близорукости нет каких-либо других явных морфологических изменений в структуре органов зрения кроме овальной формы глазного яблока. Наличие близорукости у детей можно заподозрить, наблюдая за поведением ребёнка: один из явных симптомов миопии – прищуривание, благодаря которому картинка становится более чёткой.
Офтальмолог уточняет диагноз во время проверки зрения по таблице Сивцева. Врач при этом может использовать корригирующие стёкла. Физическая и клиническая рефракция глаза при близорукости проверяется с помощью офтальмометра, рефрактометра и/или диоптрона. Для лучшей видимости глазного дна пациенту предварительно проводится циплоплегия – расширение зрачка атропином или скопаломином.
Чтобы установить этиологию близорукости применяется эхоофтальмограф. Он позволяет высчитать сагиттальную ось глаз (расстояние от центра сетчатки до зрительной области). Полученные результаты соотносятся с возрастом пациента, и только на основе качественно-количественной оценки рефракции устанавливается диагноз и планируется лечение близорукости.
Задача консервативной коррекции близорукости — без операций лишь с помощью очков, контактных или аппаратных методик изменить аномальное рефракцию глаз.
Очки – самый традиционный способ коррекции близорукости. При точном подборе линз можно обеспечить комфортное зрение и устранить напряжённость глаз. Очковая коррекция — одна из наиболее распространённых методик лечения близорукости у детей. Однако у неё есть и свои недостатки: неудобство во время занятий спортом, ограниченность периферического зрения, нарушение пространственного восприятия и травмоопасность.
Контактная коррекция близорукости с помощью линз может применяться в дневном или ночном режиме. Во втором случае корригирующая линза во время сна меняет кривизну роговицы и обеспечивает эффект нормального зрения на весь следующий день.
Линзы для коррекции близорукости удобны и способны значительно улучшить зрение. Однако их противопоказано носить во время инфекционных заболеваний. Возможно также травмирование глаза или инфицирование при неправильном ношении или использовании нестерильных линз.
В аппаратном лечении близорукости применяются очки–массажеры, корригирующие компьютерные программы, ультразвуковая, инфракрасная лазерная и магнитотерапия, вакуумный массаж, а также электростимуляция. Курс консервативной коррекции близорукости составляется индивидуально, в среднем на 10 дней с поочерёдным применением до 5 различных аппаратов.
К подбору очковых линз стоит подойти крайне ответственно, некачественная оптика может привести к ухудшению симптомов близорукости.
Лазерная коррекция зрения — наименее опасный вид операции при близорукости. Процедура заключается в изменении кривизны роговицы с помощью луча лазера. Лечение происходит амбулаторно с использованием местного наркоза. Малоинвазивная лазерная операция при близорукости длится до 60 секунд. Её эффект пожизненный, а после применения этой методики пациенту больше не нужны оптические способы коррекции зрения – линзы или очки.
Лечение зрения с помощью лазера противопоказано при близорукости у детей, во время беременности, лактации, при катаракте, глаукоме, а также при интенсивном прогрессировании заболевания. В этом случае рекомендуется проведение склеропластики. Во время неё пациенту имплантируется донорская склера для профилактики дальнейшего растяжения глазного яблока. А уже следующим этапом в лечении близорукости становится лазерная коррекция зрения.
Другой вид хирургической операций при близорукости лазерокоагуляция назначается больному при дистрофии сетчатки. Эта методика не улучшает зрение, но позволяет предотвратить дальнейшее истончение, отслойку или разрыв сетчатки.
Операция при близорукости с имплантацией внутрь глаза контактной линзы проводится при противопоказаниях лазерной коррекции заболевания. Материал линзы совместим с тканями глаза и имеет пожизненную гарантию. Естественный хрусталик при этом сохраняется, а стойкое улучшение зрение наступает спустя 5-6 часов после операции.
Видео с YouTube по теме статьи:
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
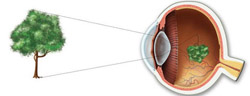
Для того чтобы понять механизмы развития, принципы диагностики и лечения близорукости, необходимы определенные знания о строении глаза и о функционировании его преломляющей системы.
Глаз человека представляет собой сложную систему, которая обеспечивает восприятие изображений из окружающего мира и передачу их головному мозгу.
С анатомической точки зрения глаз человека состоит из:
- Наружной оболочки. Наружная оболочка глаза образована склерой и роговицей. Склера – это непрозрачная ткань белого цвета, которая покрывает большую часть глазного яблока. Роговица представляет собой небольшой участок наружной оболочки глаза, который располагается на его передней поверхности и имеет слегка выгнутую (наружу) форму (в виде полусферы). Роговица прозрачна, вследствие чего световые лучи с легкостью проходят через нее. Роговица является важным органом преломляющей системы глаза, то есть проходящие через нее световые лучи преломляются и собираются вместе в определенной точке.
- Средней оболочки. Средняя (сосудистая) оболочка глаза обеспечивает кровоснабжение и питание глазного яблока и всех внутриглазных структур. В области переднего отдела глазного яблока (прямо позади роговицы) из сосудистой оболочки глаза образуется радужка (радужная оболочка). Это своеобразная диафрагма, в центре которой имеется небольшое отверстие (зрачок). Основная функция радужной оболочки заключается в регуляции количества света, поступающего в глаз. При чрезмерно ярком освещении происходит сокращение определенных мышц радужки, в результате чего зрачок сужается, а количество проходящего через него света уменьшается. В темноте отмечается обратный процесс. Зрачок расширяется, вследствие чего глаз может уловить большее количество световых лучей.
- Внутренней оболочки. Внутренняя оболочка глаза (сетчатка) представлена множеством фоточувствительных нервных клеток. Данные клетки воспринимают проникающие в глаз световые частицы (фотоны), генерируя при этом нервные импульсы. Эти импульсы по специальным нервным волокнам передаются в головной мозг, где и происходит формирование изображения.
Внутри глаза также располагаются определенные элементы, обеспечивающие его нормальное функционирование.
К внутриглазным структурам относятся:
- Стекловидное тело. Это прозрачное образование студенистой консистенции, которое занимает основной объем глазного яблока и выполняет фиксирующую функцию (то есть обеспечивает поддержание формы глаза).
- Хрусталик. Это небольшое образование, располагающееся прямо позади зрачка и имеющее форму двояковыпуклой линзы. Само вещество хрусталика окружено прозрачной капсулой. По краям к капсуле хрусталика крепятся специальные связки, которые соединяют ее с ресничным телом и ресничной мышцей. Хрусталик, как и роговица, является важным компонентом преломляющей системы глаза.
- Камеры глаза. Камеры глаза – это небольшие щелевидные пространства, располагающиеся между роговицей и радужкой (передняя камера глаза), радужкой и хрусталиком (задняя камера глаза). Пространство данных камер заполнено специальной жидкостью (водянистой влагой), которая обеспечивает питание внутриглазных структур.
Помимо глазного яблока и внутриглазных структур имеется целый ряд вспомогательных органов глаза, играющих важную роль в его нормальном функционировании (это глазодвигательные мышцы, слезные железы, веки и так далее). При развитии близорукости может отмечаться поражение глазодвигательных мышц, поэтому они будут описаны более подробно.
К глазодвигательным мышцам глаза относятся:
- Наружная прямая мышца – обеспечивает отведение (поворот) глаза наружу.
- Внутренняя прямая мышца – обеспечивает поворот глаза кнутри.
- Нижняя прямая мышца – обеспечивает опускание глаза.
- Верхняя прямая мышца – обеспечивает подъем глаза.
- Верхняя косая мышца – поднимает и отводит глаз.
- Нижняя косая мышца – опускает и отводит глаз.
Как было сказано ранее, основными структурами преломляющей системы глаза являются хрусталик и роговица. Роговица обладает постоянной преломляющей силой, равной примерно 40 диоптриям (диоптрия – единица измерения преломляющей силы линзы), в то время как преломляющая сила хрусталика может изменяться от 19 до 33 диоптрий.
В нормальных условиях при прохождении через роговицу и хрусталик световые лучи преломляются и собираются в одну точку, которая в норме должна располагаться (проецироваться) прямо на сетчатке. В данном случае человек получает максимально четкое изображение наблюдаемого предмета.
Когда человек смотрит вдаль, преломляющая способность хрусталика уменьшается, в результате чего изображение далеко расположенного предмета становится более четким. Происходит это благодаря расслаблению ресничной мышцы, что приводит к натяжению связок хрусталика и его капсулы и уплощению самого хрусталика.
При рассматривании близко расположенного предмета имеет место обратный процесс. В результате сокращения ресничной мышцы ослабляется натяжение связок и капсулы хрусталика, сам он приобретает более выпуклую форму, а его преломляющая сила увеличивается, что и позволяет сфокусировать изображение на сетчатке.
Механизм развития близорукости заключается в том, что из-за различных аномалий строения глазного яблока или из-за нарушения функционирования его преломляющей системы изображения далеко расположенных предметов фокусируются не прямо на сетчатку, а перед ней, в результате чего воспринимаются человеком как нечеткие, расплывчатые. Близко расположенные предметы человек при этом видит более или менее нормально.
Непосредственной причиной близорукости может быть поражение глазного яблока и различных компонентов преломляющей системы.
В зависимости от пораженной структуры выделяют:
- Осевую (аксиальную) близорукость. Развивается в результате чрезмерно длинного переднезаднего размера глазного яблока. Преломляющие системы глаза при этом не поражены.
- Лентикулярную близорукость. Развивается в результате увеличения преломляющей силы хрусталика, что может наблюдаться при некоторых заболеваниях (например, при сахарном диабете) либо при приеме некоторых медикаментов (гидралазина, хлорталидона, фенотиазина и других).
- Близорукость при поражении роговицы. В данном случае причиной развития заболевания является слишком большая кривизна роговицы, что сочетается с чрезмерно выраженной ее преломляющей силой.
В зависимости от механизма развития выделяют:
- истинную близорукость;
- ложную близорукость.
Аккомодация – это приспособление глаза, обеспечивающее четкое видение предметов, находящихся на различном расстоянии от человека. Ложная близорукость – это патологическое состояние, развивающееся у детей и людей молодого возраста в результате перенапряжения аппарата аккомодации.
Как было сказано ранее, во время рассматривания близко расположенных предметов происходит сокращение ресничной мышцы и увеличение преломляющей силы хрусталика. Если ресничная мышца находится в сокращенном состоянии в течение нескольких часов, это может нарушить обмен веществ и нервную регуляцию в ней, в результате чего произойдет ее спазм (то есть выраженное и длительное сокращение). Если человек при этом попытается посмотреть вдаль, спазмированная ресничная мышца не расслабится, а преломляющая сила хрусталика не уменьшится, в результате чего расположенный вдали предмет будет виден нечетко. Данное состояние и называется спазмом аккомодации.
Способствовать развитию спазма аккомодации может:
- длительное непрерывное чтение;
- длительная работа за компьютером;
- длительный просмотр телепередач;
- чтение (или работа за компьютером) при плохом освещении;
- несоблюдение режима труда и отдыха;
- неполноценный сон;
- неполноценное питание.
Так как спазм аккомодации носит временный характер и практически полностью разрешается после устранения причины его возникновения, данное состояние принято называть ложной близорукостью. Никаких анатомических дефектов в глазном яблоке или в преломляющей системе глаза при этом не наблюдается, однако при длительном воздействии причинного фактора и часто повторяющихся спазмах аккомодации может развиться истинная близорукость.
В зависимости от причины развития выделяют:
- наследственную миопию;
- приобретенную миопию.
Многочисленными исследованиями было доказано, что близорукость может передаваться по наследству, причем различные степени заболевания наследуются по различным механизмам.
Генетический аппарат человека состоит из 23 пар хромосом, расположенных в ядрах клеток. В каждой хромосоме имеется огромное количество различных генов, которые могут быть активными или неактивными. Именно активация тех или иных генов определяет все свойства и функции клеток, тканей, органов и всего организма в целом.
Во время зачатия происходит слияние мужских и женских половых клеток, в результате чего формирующийся эмбрион наследует 23 хромосомы от матери и 23 хромосомы от отца. Если в полученных хромосомах имеются дефектные гены, появляется вероятность того, что ребенок унаследует имеющуюся мутацию и у него также разовьется определенное заболевание.
Близорукость слабой и средней степени наследуется по аутосомно-доминантному типу. Это означает, что если ребенок унаследует хотя бы 1 дефектный ген, у него будет развиваться данное заболевание. Вероятность наследования данного гена зависит от того, кто из родителей болен близорукостью. Если оба родителя больны, вероятность рождения больного ребенка составит от 75 до 100%. Если же болен только один из родителей, ребенок унаследует дефектные гены с вероятностью от 50 до 100%.
Миопия высокой степени наследуется по аутосомно-рецессивному типу. Это означает, что если болеет только один из родителей, а второй здоров и не является носителем дефектного гена, ребенок у них будет здоровым, однако может унаследовать 1 дефектный ген и также станет бессимптомным носителем заболевания. Если больны оба родителя, вероятность рождения больного ребенка составит 100%. Если же оба родителя являются бессимптомными носителями дефектного гена, вероятность рождения больного ребенка составит 25%, а вероятность рождения бессимптомного носителя – 50%.
О приобретенной миопии говорят в том случае, когда в момент рождения у ребенка нет никаких признаков данного заболевания, а вероятность наследственного фактора исключается (если у родителей, бабушек и дедушек ребенка не было близорукости, вероятность наличия генетической предрасположенности крайне мала). Причиной развития заболевания при этом являются факторы внешней среды, которые воздействуют на орган зрения в процессе жизнедеятельности человека.
Способствовать развитию миопии могут:
- Несоблюдение гигиены зрения. Как было сказано ранее, при чтении, а также при работе за компьютером или при просмотре телевизора на близком расстоянии происходит напряжение аккомодации (то есть напрягается ресничная мышца, что приводит к увеличению преломляющей способности хрусталика). Если человек работает в таком положении в течение длительного времени, в ресничной мышце начинают происходить определенные изменения (она гипертрофируется, то есть становится более толстой и сильной). Процесс гипертрофии ресничной мышцы может занимать несколько лет, однако если это произойдет, нарушится механизм ее расслабления. Когда человек будет смотреть вдаль, ресничная мышца не будет полностью расслабляться, а будет оставаться в частично сокращенном состоянии. Вследствие этого связки капсулы хрусталика будут оставаться расслабленными, а сам хрусталик не будет уплощаться в необходимой степени, что и будет являться непосредственной причиной близорукости.
- Неблагоприятные условия труда. Чтение или работа за компьютером при плохом освещении требует более выраженного напряжения аккомодации, что со временем может привести к развитию близорукости.
- Авитаминоз. Недостаток витаминов (особенно витамина В2) также может способствовать развитию миопии. Объясняется это тем, что витамин В2 (рибофлавин) в норме улучшает многие функции глаза, в частности облегчает процессы темновой адаптации (улучшения зрения в темноте) и устраняет усталость глаз при переутомлении. При недостатке данного витамина также отмечается чрезмерное напряжение и переутомление глазных структур.
- Первичная слабость аккомодации. Данным термином обозначается патологическое состояние, при котором преломляющая сила роговицы и/или хрусталика выражена недостаточно сильно. Проходящие через них световые лучи при этом фокусируются несколько позади сетчатки, а в качестве компенсаторной реакции происходит растяжение глазного яблока в переднезаднем размере. Если через определенное время вызвавшее слабость аккомодации заболевание устранить, перерастянутое глазное яблоко станет причиной близорукости.
- Травмы.Травмы глаза, сопровождающиеся повреждением глазного яблока, роговицы или хрусталика также могут стать причиной развития миопии.
Ночная близорукость полностью исчезает в дневное время и при хорошем освещении.

В зависимости от механизма развития миопии у детей выделяют:
- врожденную миопию;
- физиологическую миопию.
Врожденная близорукость может наблюдаться у недоношенных детей, которые родились раньше положенного срока (в норме ребенок должен рождаться не ранее, чем через 37 недель внутриутробного развития). Объясняется это тем, что у эмбриона в возрасте 3 – 4 месяцев форма и размеры глаза отличаются от таковых у взрослого человека. Задний отдел склеры у него немного выпячивается кзади, вследствие чего переднезадний размер глазного яблока увеличивается. Также в этом возрасте наблюдается более выраженная кривизна роговицы и хрусталика, что увеличивает их преломляющую силу. Все это приводит к тому, что проходящие через преломляющую систему глаза световые лучи фокусируются перед сетчаткой, вследствие чего у рожденного недоношенным ребенка будет отмечаться близорукость.
Через несколько месяцев после рождения форма глазного яблока ребенка изменяется, а преломляющая способность роговицы и хрусталика уменьшается, в результате чего близорукость исчезает без какой-либо коррекции.
Физиологическая миопия может развиваться у детей в возрасте от 5 до 10 лет, когда происходит особенно интенсивный рост глазного яблока. Если его переднезадний размер при этом становится чрезмерно большим, проходящие через роговицу и хрусталик лучи фокусируются перед сетчаткой, то есть развивается близорукость.
По мере роста ребенка выраженность близорукости может увеличиваться. Данный процесс обычно заканчивается к 18 годам, когда прекращается рост глазного яблока. В то же время, в некоторых случаях возможно прогрессирование физиологической близорукости до 25 лет.
Первое что начинает беспокоить пациентов с близорукостью – это нечеткое видение далеко расположенных предметов. При медленно прогрессирующем заболевании пациенты не сразу замечают данный симптом, часто списывая снижение остроты зрения на переутомление и усталость. Со временем миопия прогрессирует, вследствие чего пациенты начинают видеть далеко расположенные предметы все хуже и хуже. Работа с предметами на близком расстоянии (например, чтение) не вызывает у людей с миопией каких либо неудобств.
Также люди с близорукостью постоянно щурятся, пытаясь рассмотреть далеко расположенные предметы. Механизм развития данного симптома объясняется тем, что при частичном смыкании глазной щели слегка перекрывается зрачок. В результате этого изменяется характер проходящих через него световых лучей, что и способствует улучшению остроты зрения. Также при прикрытии век происходит незначительное уплощение роговицы глаза, что может способствовать улучшению зрения при миопии, сочетающейся с роговичным астигматизмом (заболеванием, при котором отмечается неправильная, кривая форма роговицы).
По мере прогрессирования заболевания могут появляться и другие симптомы, связанные с повреждением преломляющей системы глаза и нарушением зрения.
Близорукость может проявляться:
- Головными болями. Развитие данного симптома связано с перенапряжением аппарата аккомодации, с нарушением кровоснабжения ресничной мышцы и других внутриглазных структур, а также с нечетким изображением далеко расположенных предметов, что влияет на функционирование всей центральной нервной системы.
- Жжение и боль в глазах. Возникают вскоре после начала работы с предметами на близком расстоянии (например, при работе за компьютером). Развитие данных симптомов также связано с переутомлением различных внутриглазных структур и нарушением аккомодации. Стоит отметить, что жжение в глазах также может указывать на спазм аккомодации.
- Слезоточивость. Усиленное слезоотделение может отмечаться при длительной работе за компьютером и при чтении книг, однако данный симптом может встречаться и у здоровых людей (в последнем случае он появляется гораздо позже и исчезает после нескольких минут отдыха). Кроме того, у больных с миопией слезоточивость может отмечаться в ясные солнечные дни или при ярком освещении. Объясняется это тем, что при миопии отмечается более выраженное (чем в норме) расширение зрачка, что связано с повреждением ресничной мышцы. В результате этого в глаз поступает слишком много света, а усиленное слезоотделение является своеобразной защитной реакцией в ответ на данное явление.
- Увеличение размеров глазной щели. Данный симптом может быть незаметен при близорукости слабой степени, однако обычно выражен при тяжелой прогрессирующей близорукости. Объясняется это чрезмерным увеличением глазного яблока, которое несколько выступает вперед, раздвигая при этом веки.

Для диагностики миопии используют:
- измерение остроты зрения;
- исследование глазного дна;
- исследование полей зрения;
- скиаскопию;
- рефрактометрию;
- компьютерную кератотопографию.
Как было сказано ранее, первое, что страдает при близорукости, это острота зрения, то есть способность четко видеть предметы на определенном расстоянии от глаза. Объективные методы исследования данного показателя позволяют определить степени близорукости и спланировать дальнейшие диагностические и лечебные мероприятия.
Сама процедура исследования остроты зрения проста и выполняется за считанные минуты. Проводится исследование в хорошо освещенной комнате, в которой имеется специальная таблица. На данной таблице располагаются ряды букв или знаков (символов). В верхнем ряду расположены самые крупные буквы, а в каждом последующем – более мелкие.
Суть исследования заключается в следующем. Пациент садится на стул, который располагается в 5 метрах от таблицы. Врач дает пациенту специальную непрозрачную заслонку и просит прикрыть ею один глаз (при этом не закрывая его, не смыкая век), а вторым глазом смотреть на таблицу. После этого врач указывает на буквы различных размеров (сначала на большие, затем на более мелкие) и просит пациента называть их.
Люди с нормальной остротой зрения способны с легкостью (не прищуриваясь) прочитать буквы из десятого (сверху) ряда таблицы. При миопии больные хуже видят вдаль, вследствие чего хуже различают мелкие детали (в том числе буквы и символы на таблице). Если во время проведения исследования человек неправильно называет какую-либо букву, врач возвращается на 1 ряд выше и проверяет, видит ли он буквы в нем. Степень миопии определяется в зависимости от того, буквы из какого ряда может прочитать пациент. После определения остроты зрения на одном глазу его следует прикрыть заслонкой и провести такое же исследования со вторым глазом.
Если во время проведения исследования пациент не может прочитать буквы с самого верхнего ряда, это говорит о крайне выраженном нарушении зрения. В данном случае врач становится на расстоянии 4 – 5 метров от пациента, показывает ему определенное количество пальцев на руке и просить сосчитать их. Если пациент не может этого сделать, врач медленно подходит к нему (держа руку в прежнем положении), при этом пациент должен назвать количество пальцев сразу же, как только сможет их сосчитать. Если он не может сделать этого, даже когда рука врача располагается прямо перед его глазом, значит, он практически ослеп на данный глаз (такое состояние возникает в далеко зашедших случаях, при развитии осложнений нелеченной миопии). Последним этапом диагностики в данном случае будет проверка светоощущения (врач периодически светит фонариком в глаз больного и просит говорить, когда тот видит свет). Если пациент не может определить момент включения света, значит, он полностью ослеп на исследуемый глаз.
Определение степени миопии проводится сразу после определения остроты зрения. Для этого на глаза пациенту надевают специальные очки со съемными линзами. В оправу перед одним глазом врач вставляет непрозрачную пластинку, а перед другим глазом начинает поочередно устанавливать рассеивающие линзы. Данные линзы рассеивают проходящие через них лучи, в результате чего общая преломляющая способность рефракционной системы (то есть линзы, роговицы и хрусталика) уменьшается, а фокус изображения смещается назад.
По мере замены линз врач просит пациента читать буквы из различных рядов таблицы до тех пор, пока он не сможет четко определить буквы (символы) из 10 ряда. Степень близорукости в данном случае будет равняться силе линзы, потребовавшейся для коррекции зрения.
В зависимости от выраженности миопии выделяют:
- Слабую степень миопии – до 3 диоптрий.
- Среднюю степень миопии – от 3 до 6 диоптрий.
- Высокую степень миопии – более 6 диоптрий.
При прогрессировании миопии практически всегда происходит увеличение переднезаднего размера глазного яблока. Наружная оболочка глаза (склера) при этом растягивается относительно легко, в то время как сетчатка (состоящая из фоточувствительных нервных клеток) способна переносить растяжение лишь до определенных пределов (которые обычно крайне малы). Вот почему при миопии часто наблюдаются атрофические изменения в области диска зрительного нерва (диск зрительного нерва – это участок на задней стенке глазного яблока, в котором собираются нервные волокна, передающие нервные импульсы от фоточувствительных нервных клеток к головному мозгу).
Выявить данные изменения можно с помощью исследования глазного дна (офтальмоскопии). Суть исследования заключается в следующем. Врач надевает себе на голову специальное зеркало с отверстием внутри и садится напротив пациента. После этого он устанавливает перед глазом пациента увеличительное стекло и направляет лучи отраженного от зеркала света прямо в зрачок исследуемого глаза. В результате этого врач может детально изучить заднюю (внутреннюю) стенку глазного яблока, оценить состояние зрительного нерва и выявить так называемый миопический конус – серповидный участок пораженной сетчатки, располагающийся вокруг диска зрительного нерва.
Перед проведением исследования пациенту обычно закапывают в глаза несколько капель препаратов, расширяющих зрачок (например, атропина). Необходимость в данной процедуре обусловлена тем, что при проведении обследования врач направляет в глаз пациента лучи света, что в норме приводит к рефлекторному сужению зрачка, через который врач ничего не сможет рассмотреть. Исходя из этого, следует, что проведение офтальмоскопии противопоказано, если пациенту нельзя назначать указанные препараты (например, при глаукоме – заболевании, характеризующемся стойким повышением внутриглазного давления).
При прогрессировании миопии страдает не только острота зрения, но и периферическое зрение. Проявляется это сужением полей зрения, что может быть выявлено во время проведения специальных исследований. Механизм развития данного симптома заключается в поражении сетчатки, наблюдающемся при чрезмерном растяжении глазного яблока.
Исследовать поля зрения можно с помощью ориентировочного (субъективного) или объективного метода. При субъективном методе исследования врач и пациент садятся друг напротив друга таким образом, чтобы правый глаз пациента смотрел в левый глаз врача, при этом их глаза должны находиться на расстоянии в 1 метр друг от друга. Врач просит пациента смотреть прямо перед собой и сам делает то же самое. Затем он устанавливает сбоку от головы специальную белую метку, которую вначале не видит ни он, ни пациент. После этого врач начинает перемещать метку от периферии к центру (в точку, располагающуюся между его глазом и глазом пациента). Сам пациент при этом должен подать знак врачу сразу же, как только заметит движение метки. Если врач заметит метку одновременно с пациентом, значит поля зрения у последнего нормальные (при условии, что они нормальные у самого врача).
В ходе исследования врач устанавливает метку справа, слева, сверху и снизу от глаза, проверяя границы полей зрения со всех сторон.
При объективном методе исследования пациент садится напротив специального аппарата, представляющего собой большую полусферу. Голову он помещает на специальную подставку в центре полусферы, после чего фиксирует зрение на точке, расположенной прямо перед его глазами. Затем врач начинает перемещать специальную метку от периферии сферы к ее центру, а пациент должен подать ему знак, как только увидит ее. Основным преимуществом данного метода является его независимость от состояния зрения врача. Более того, на обратной (выпуклой) стороне полусферы имеются специальные линейки с градацией, по которым врач сразу определяет границы полей зрения в различных плоскостях.
Само исследование абсолютно безопасно и не занимает более 5 – 7 минут. Для выполнения исследования никакой специальной подготовки не требуется, а пациент может отправляться домой сразу после окончания процедуры.
Это простой метод исследования, позволяющий диагностировать миопию и определить ее степень. При скиаскопии исследуются функции всех преломляющих структур глаза (хрусталика и роговицы) одновременно. Суть метода заключается в следующем. Врач садится на стул перед пациентом и устанавливает в 1 метре от исследуемого глаза источник света (обычно это зеркало с отверстием в центре, которое отражает свет от лампы, находящейся сбоку от пациента). Отраженные от зеркала световые лучи проходят через роговицу и хрусталик, попадают на сетчатку исследуемого глаза и отражаются от нее, в результате чего врач через зрачок видит круглое пятно красного цвета (красный цвет обусловлен кровеносными сосудами, расположенными на дне глазного яблока).
Если после этого врач начнет перемещать зеркало вверх или вниз, форма отражающегося пятна начнет меняться, причем характер изменений будет зависеть от состояния преломляющей системы глаза. Так, например, если у человека имеется миопия в 1 диоптрию, отраженные от сетчатки лучи будут собираться (фокусироваться) на расстоянии ровно в 1 метр от глаза. В данном случае, как только врач сдвинет зеркало в сторону, красное пятно тут же исчезнет.
Если у пациента имеется миопия более чем в 1 диоптрию, во время движения зеркала врач увидит тень, которая будет перемещаться в сторону, противоположную движению источника света. В данном случае врач устанавливает между зеркалом и глазом пациента специальную скиаскопическую линейку, в которой имеется множество рассеивающих линз различной силы. Затем он начинает менять линзы до тех пор, пока при движении зеркала красное пятно не начнет исчезать моментально (без образования движущейся тени). Степень миопии при этом определяется в зависимости от силы рассеивающей линзы, потребовавшейся для достижения данного эффекта.
После выявления близорукости и определения ее степени рекомендуется исследовать компоненты преломляющей системы глаза, что в некоторых случаях позволяет установить истинную причину заболевания.
Для выявления причины близорукости врач может назначить:
- Офтальмометрию. Данное исследование позволяет оценить преломляющую силу роговицы. Во время проведения исследования на роговицу пациента проецируются специальные тестовые марки, характер изображения которых будет зависеть от ее преломляющей силы.
- Рефрактометрию. Принцип данного исследования схож с таковым при офтальмометрии, однако в данном случае тестовые изображения проецируются не на роговицу, а на сетчатку, что позволяет одновременно исследовать обе преломляющие структуры глаза (роговицу и хрусталик). Рефрактометрию можно проводить вручную (с использованием специальных приборов) или автоматически. В последнем случае все измерения и вычисления производит специальный компьютер, после чего на мониторе отображаются все интересующие врача данные.
- Компьютерную кератотопографию. Суть метода заключается в исследовании формы и преломляющей силы роговицы с помощью современных компьютерных технологий.
источник
Миопия – это самое распространенное нарушение зрения, при котором изображение фокусируется не на сетчатке глаза, как это происходит в норме, а перед ней. Эта патология больше известна как близорукость: пациент плохо видит предметы, находящиеся далеко от него. По статистике ВОЗ, каждый третий человек на Земле страдает миопией той или иной степени. Чаще это жители городов и мегаполисов, в деревнях миопией страдают редко. Корректировка патологии проводится успешно с помощью методов традиционной медицины и лечебной физкультуры.
Офтальмологи различают следующие виды миопии:

Приобретенная же миопия может развиваться долгие годы, дебютируя обычно в школьном возрасте. Это обусловлено стандартизацией обучения, низким вниманием к физиологическим особенностям и требованиям, резко возросшей нагрузкой на глаза.
Самой редкой миопией является наследственная. У родителей с данной патологией шанс рождения близорукого ребенка очень высокий. При первичном осмотре новорожденного грамотный педиатр обратит внимание и на анамнез родителей. Это позволит вовремя оценить риски и ограничить факторы, способствующие нарушению зрения у ребенка в более старшем возрасте.
Классификация миопии по степеням:
- слабая – до 3,0 диоптрий
- средняя – от 3,25 до 6,0 диоптрий
- высокая – выше 6,0 диоптрий
Все они диагностируются на амбулаторном приеме у врача-офтальмолога. Только он может правильно оценить стадию развития миопии и дать корректные рекомендации. У взрослых и детей первичным этапом является визометрия – проверка остроты зрения с помощью специальных таблиц с буквами либо картинками. Далее для уточнения диагноза проводят офтальмоскопию – исследование глазного дна. Оно позволяет определить степень дистрофии структур глаза и прозрачность оптических сред.
Появляется чаще в возрасте до 18 лет. Она проявляется редким прищуриванием, быстрой утомляемостью при нагрузке, светобоязнью и желанием моргать чаще. Эта стадия может долгое время не прогрессировать, принося лишь изредка дискомфорт. Структуры глаза еще не подвержены сильным изменениям, сосуды все еще полнокровны, питание нервных волокон не нарушено. Близорукость слабой степени диагностируется с помощью таблицы Сивцева-Головина, представляющая собой строки с буквами разного размера. Также желательно провести офтальмоскопию, чтобы вовремя выявить возможный астигматизм (искривление хрусталика или роговицы). Если миопия неосложненная, то врач рекомендует набор физических упражнений для глаз и комплексы витаминов для улучшения питания глаза.
Начинается с дефекта в 3,25 диоптрия. Здесь больной жалуется, что не видит четко изображения на расстоянии более 2-3 метров. По мере прогрессирования стадии заболевания это расстояние сокращается вплоть до полуметра. Контуры предметов становятся нечеткими, картинка становится размытой. При офтальмоскопии обнаруживаются растянутые истонченные сосуды, нарушение питания сетчатки. Коррекцию проводят обязательно с помощью очков или линз. При средней степени миопии может рекомендоваться хирургическое или лазерное лечение, особенно если имеются сопутствующие патологии глаза.

- эксимер – лазерная коррекция
- лазерная коррекция (при миопии до – 15 диоптрий)
- ленсэктомия (замена хрусталика при близорукости до – 20 диоптрий)
- склеропластика (укрепление роговицы глаза)
Классификация лечения проводится в соответствии со стадиями близорукости и сопутствующими заболеваниями. Для этого врач на первичном осмотре собирает подробный анамнез у больного, выясняет переносимость лекарств, наличие и отсутствие аллергии, акушерский анамнез (количество беременностей и родов). Беременным женщинам с миопией средней и высокой степенью тяжести рекомендуется плановое родоразрешение с помощью кесарева сечения. Роды естественным путем могут осложнить течение миопии. Но в каждом отдельном случае необходима консультация гинеколога и офтальмолога.
Для остальных больных лечение подбирается индивидуально:
- при 1 стадии – консервативное лечение с помощью очков и линз по необходимости, комплекс упражнений для укрепления мышечного аппарата, витамины и диета для насыщения организма необходимыми микроэлементами;
- при 2 стадии – постоянное ношение очков или линз (с учетом сопутствующих патологий), комплекс упражнений для предотвращения прогрессирования тяжести миопии, витамино- и диетотерапия, хирургическое лечение по назначению;
- при 3 стадии – коррекция зрения очками и линзами, плановое лечение хирургическими методами (вид определяется уровнем диоптрий и дистрофическими изменениями в сетчатке и роговице).
Как для любой операции, у хирургической коррекции миопии существуют противопоказания. К ним относят: беременность на любом сроке, кормление грудью, острые инфекционные заболевания глаз, обострения хронических заболеваний (сахарный диабет, артериальная гипертензия, все виды органной недостаточности и другие), онкологические заболевания.

Для того, чтобы притормозить прогрессирование миопии и длительно сохранить эффект после операции, существует ряд профилактических мер. К ним относятся:
- использование противовоспалительных каплей (Дексаметазон, Офтагель) после операции при первых признаках воспаления;
- соблюдение правил гигиены, режима сна и отдыха;
- ограниченное времяпровождение за компьютером и телевизором;
- ежедневное выполнение комплекса упражнений для глаз;
- своевременное лечение прогрессирующих форм миопии;
- использование антиоксидантных и витаминосодержащих препаратов (экстракт черники, селенсодержащие комплексы);
- ежегодное обследование у офтальмолога, строгое следование врачебным рекомендациям.
Автор статьи: Светлана, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
источник
