Число людей, страдающих близорукостью (миопией), растёт по всему миру из года в год.
Причиной такого дефекта зрения может быть наследственность или специфика деятельности, при которой перенапрягаются мышцы глаза.
Первыми в зоне риска стоят школьники и студенты. Люди, чья работа требует повышенного зрительного внимания (ювелиры, стоматологи, портные и т. п.), со временем также теряют способность чётко различать предметы на дальнем расстоянии. Кроме того, на ухудшение состояния зрения немалое влияние оказывает постоянное использование многочисленных гаджетов.
Пути спасения от миопии без хирургического вмешательства всё-таки существуют. Более того, для некоторых людей это единственный приемлемый способ восстановления зрения.
Фото 1. Схематичное изображение глаза без нарушений зрения (слева) и с близорукостью (справа).
Коррекция зрения с помощью операции не рекомендована людям до 18 и старше 45 лет:
- В детском и подростковом возрасте все системы организма пребывают в процессе постоянного формирования и развития. Это означает, что и зрение в этот период может меняться. Кроме того, в раннем возрасте больший смысл имеют такие методы борьбы с близорукостью, как очки, гимнастика для глаз и усиленное белковое питание.
- Во взрослом возрасте после 45 лет у многих людей начинает развиваться дальнозоркость (пресбиопия). Это обусловлено тем, что глазные мышцы ослабевают и перестают в достаточной степени влиять на размеры хрусталика. Остановить этот процесс невозможно. С началом таких изменений операция по устранению близорукости также попадает под запрет.
В среднем, стоимость операции по коррекции зрения на одном глазу колеблется от 25 тыс. до 55 тыс. рублей. Но даже при наличии финансовых возможностей и допустимой возрастной категории не каждый человек может стать посетителем кабинета офтальмолога с целью проведения операции на глазах. Имеется ряд противопоказаний к данной процедуре:
- беременность и послеродовой период;
- дистрофические нарушения сетчатки;
- воспалительные глазные заболевания;
- катаракта, глаукома, атрофия зрительного нерва и др.;
- сахарный диабет;
- СПИД.
При отсутствии возможности сделать операцию и избавиться от близорукости не стоит опускать руки. Специалистами медицинской сферы создано множество иных способов повышения остроты зрения.
При близорукости можно вернуть здоровье глазам, не прибегая к лазерной коррекции. Для этого применяют:
- очки;
- контактные линзы;
- ночные (ортокератологические) линзы;
- лечение медикаментами;
- аппаратные процедуры;
- гимнастику для зрения.
По назначению врача эти терапевтические методы можно использовать комплексно.
На каждой стадии близорукости очки действуют по-разному:
- Начальная степень миопии. При правильно подобранных линзах очков с отрицательными значениями болезнь отступает.
- Средняя степень близорукости фиксируется на текущем показателе при использовании соответствующих очков. Заболевание останавливается в своем развитии.
- Запущенная степень недуга устраняется только лишь лазерной коррекцией или более серьёзной операцией. Очки в данном случае нужны для снятия мышечных спазмов и воссоздания более чёткой картинки в глазах человека.
Неоспоримые плюсы коррекции зрения с помощью очков — их доступность, отсутствие непосредственного вмешательства в ткани глаза. Имеются и отрицательные стороны:
- Необходимо иметь несколько пар очков, в том числе и солнцезащитных.
- Средство коррекции близорукости визуально обрезает пространство.
- На линзах сказываются перепады температур окружающей среды.
- Дискомфорт от давления дужек.
- Несовместимость с активным отдыхом.
Преимущества использования:
- Не ощущаются на глазах.
- Поле зрения не имеет границ.
- Допустимы при занятии активным спортом.
- При желании можно заказать модель, изменяющую цвет глаз или с защитой от ультрафиолета.
- Разрешается использование солнцезащитных очков при наличии линз.
Но такой удобный способ зрительной коррекции близорукости имеет и свои минусы. Помимо того, что контактные линзы нужно научиться правильно надевать, необходимо помнить о том, что:
- Линзу можно потерять, если она выпадет из глаза.
- Требуется постоянная дезинфекция и правильный уход.
- Линзы имеют срок годности и чем ближе средство коррекции к его завершению, тем ниже может становиться его качество.
Однако не всегда контактные линзы разрешены к использованию. Существует целый список противопоказаний:
- инфекционные глазные заболевания;
- воспалительные процессы;
- аллергические реакции;
- нарушенное слезоотделение;
- закупорка слёзного канала;
- сильное косоглазие;
- нарушение внутриглазного давления.
Контактные линзы являются доступным методом коррекции зрения при близорукости. Стоимость одной штуки колеблется в пределах от 600 до 1 тыс. рублей.
Внимание! При использовании контактных и ночных линз требуется соблюдать все меры по дезинфекции во избежание попадания болезнетворных микробов в глаза.
Достаточная жёсткость ортокератологических линз позволяет им в течение восьмичасового сна активно воздействовать на поверхность роговицы, делая её более плоской в центре и утолщённой по краям. Это изменяет фокусировку зрачка и преломление лучей света. После того как линзы снимают утром, эффект от их воздействия сохраняется в течение всего дня. После первого использования зрение восстанавливается до 70—75%, а затем возрастает и до 100%.
Фото 2. Схема принципа действия ночной линзы для корректировки близорукости. Изделие придаёт роговице правильную форму, что возвращает зрение к норме.
Плюсы применения ночных линз очевидны:
- Полноценное зрение в течение целого дня, без очков и дневных линз.
- Возможность использования только тогда, когда в этом есть необходимость.
- Срок годности год-полтора.
Но прежде чем обзавестись такими чудо-линзами, пациенту предстоит пройти серьёзную проверку для выявления возможных противопоказаний, а также для тщательного исследования роговицы глаза. Минимальная стоимость, включающая в себя все осмотры и материалы для изготовления ортокератологических линз, составляет 20 тыс. рублей. Но это не все недостатки этого метода:
- После первого применения врач иногда рекомендует прийти к нему на приём с утра, не снимая линз, чтобы убедиться в правильности их посадки и эффективности.
- Каждые 3—4 месяца необходимо навещать офтальмолога для контроля близорукости, общего состояния глаз, эффективности используемых линз и их замены при необходимости.
- Ночные линзы довольно объёмные и жёсткие. Поначалу надо привыкнуть к ощущению инородного тела в глазах.
- Аллергические реакции.
- Риск занесения микробов.
- Травмы роговицы.
Ортокератологические линзы противопоказаны детям и людям преклонного возраста.
Лекарственные средства направлены на устранение прогрессирования близорукости и на предотвращение нежелательных последствий этого заболевания. В план терапии входят такие препараты:
- Глюконат кальция для повышения прочности сосудов.
- Аскорутин для предупреждения ломкости мелких кровеносных сосудов.
- Трентал для улучшения циркуляции крови в тканях глаза.
- Витамины А, В1, и В2 для укрепления сетчатки, нормализации проводимости импульсов нервными волокнами, снижения усталости глаза и его быстрой адаптации к темноте.
- Никотиновая кислота для расширения мелких внутриглазных сосудов и улучшения кровоснабжения тканей глаза.
Противопоказаниями к медикаментозному лечению близорукости является индивидуальная непереносимость определённых лекарственных препаратов. Стоимость такого способа коррекции зрения зависит от комплекса назначенных врачом медикаментов.
Одни из самых эффективных методов борьбы с близорукостью:
- Лазерное излучение — изменяющиеся формы и размеры предметов на экране, расположенном в 10 см от глаз, стимулируют работу их нервных клеток.
- Инфракрасное излучение — луч подаётся непосредственно в глаз с близкого расстояния. Это способствует снятию мышечных спазмов и более интенсивному питанию тканей.
- Вакуумный массаж — переменный вакуум усиливает внутриглазное кровообращение и улучшает состояние мышц и сосудов.
- Электростимуляция — совершенно безболезненный процесс, улучшающий проводимость нервных зрительных импульсов посредством воздействия тока малой интенсивности.
Аппаратные процедуры способны бороться с детской близорукостью, но в возрасте 40 лет такой метод уже не будет иметь должного эффекта. Аппаратное улучшение зрения обычно состоит из комплекса, назначенных врачом, ежедневных процедур, стоимость которого в среднем составляет 8 тыс. рублей за 10 сеансов.
Фото 3. Процесс прохождения аппаратной процедуры на основе инфракрасного излучения для лечения близорукости.
Простые упражнения помогают снять излишнее мышечное напряжение, которое зачастую и провоцирует все последующие нарушения зрения. Упражнения выполняют 4—5 раз в день. Экспресс-гимнастика для снятия усталости:
- Сильно зажмурить глаза, досчитать до трёх и расслабиться.
- Интенсивно моргать в течение одной минуты.
- Посмотреть вверх, вниз, вправо, влево. Повторить 2 раза.
- Покрутить глазами сначала в одну, а затем в другую сторону.
- Закрыть глаза, прикрыть их ладонями и досчитать до трёх.
- Открыть глаза и вернуться к работе.
Такая простая разминка даёт мгновенный ощутимый эффект. Сразу наступает расслабление глазных мышц, увеличивается приток крови к тканям и слегка повышается острота зрения.
Справка. При регулярном выполнении комплекса упражнений для глаз проявления близорукости уменьшаются.
Офтальмолог Бейтс создал собственную систему, улучшающую зрение:
- Часто и усердно моргать в течение минуты.
- Зажмурить глаза на пять секунд. Открыть.
- Закрыть глаза и водить ими вверх-вниз, влево — вправо по 5 раз.
- Рисовать глазами прямоугольник сначала в одну сторону, потом в другую.
- Вырисовывать глазами зигзагообразную змейку влево и вправо.
В завершение каждого упражнения следует закрывать глаза на 2—3 секунды.
Кроме того, для улучшения зрения Бейтс советовал погружать органы зрения в состояние абсолютной темноты:
- Закрывать глаза и накрывать их сверху ладонями. Оставаться в таком положении 1—2 минуты, пока не почувствуете полное расслабление.
- В течение дня надевать светонепроницаемую повязку попеременно на каждый глаз, занимаясь при этом своими повседневными делами.
Способ Жданова борьбы с близорукостью включает в себя следующие упражнения:
- Ладонями закрыть глаза на 3—5 минут.
- Часто поморгать одними веками.
- Движения вверх, вниз, вправо, влево по 3 раза.
- Движения по диагонали в одну и в другую стороны по 3 раза.
- Зрительно нарисовать прямоугольник в обе стороны.
- Круговые движения глазами по часовой стрелке и против неё.
- Нарисовать восьмёрку несколько раз.
- Закрыть глаза, ощутить темноту и раскрыть.
Выполнять представленный комплекс для улучшения зрения рекомендуется 3 раза в течение дня.
Важно! Эффективность методов Бейтса и Жданова научно не доказана.
Для того чтобы придать глазам силы, улучшить зрение, их структурные ткани необходимо насытить витаминами и микроэлементами. Для этого можно:
- Смешать в равных пропорциях мёд, грецкие орехи и курагу. Съедать каждое утро по одной ложке.
- Заваривать чай из листьев и плодов черники. Можно употреблять в течение дня по желанию.
- Выжать сок из трёх морковок и добавить в него чайную ложку оливкового масла. Выпивать такой напиток один раз в день.
Для местного применения используют компрессы, освежающие и расслабляющие глаза:
- Листья зелёного чая заварить, остудить и, намоченные в заварке, спонжи, отжав, приложить к глазам на 20 минут.
- 2 столовые ложки сухого розмарина залить 300 мл кипятка и настоять 20 минут. Использовать настой для специальных глазных ванночек не более 15 минут.
Посмотрите видео, в котором предлагается несколько упражнений, помогающих в лечении близорукости и улучшении зрения.
Для сохранения хорошего зрения важно:
- дозировать ежедневную нагрузку на глаза;
- расслаблять глазную мышцу;
- следить за осанкой;
- соблюдать гигиену;
- употреблять в пищу чернику, морковь, абрикосы, рыбу и творог.
Аппаратная терапия или физкультура для глаз в комплексе с медикаментозным лечением, порой дает результат не хуже, чем лазерная коррекция. Но в большинстве случаев человек выбирает контактные линзы или очки для избавления от близорукости или же просто, как способ повышения качества жизни.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Развившаяся истинная близорукость самостоятельно не разрешается и без медицинского вмешательства сохраняется на всю оставшуюся жизнь. В то же время, соблюдение определенных правил и ограничений позволит предотвратить дальнейшее прогрессирование заболевания. При миопии слабой степени этого может быть достаточно, для того чтобы пациент жил нормальной жизнью, ни в чем себя не ограничивая. В то же время, при более выраженной близорукости необходимо использовать различные методы коррекции или лечения заболевания, так как в противном случае повышается риск развития грозных осложнений.
Сразу стоит отметить, что на современном этапе развития медицины можно восстановить нормальное зрение даже пациентам с высокой степенью миопии, однако лишь при своевременном начале лечения, пока не развились осложнения со стороны сетчатки и других внутриглазных структур.
Для коррекции и лечения близорукости можно использовать:
- очки;
- контактные линзы;
- факичные линзы;
- лазерную коррекцию;
- замену хрусталика;
- хирургическое лечение;
- глазные капли;
- витамины;
- медикаментозное лечение.
Наиболее простым и доступным методом коррекции миопии является ношение очков со специальными рассеивающими линзами. Данный метод позволяет пациенту нормально видеть вдаль, а также прерывает цепь патологических процессов в глазу, которые могли бы привести к развитию осложнений. Сразу стоит отметить, что очковая коррекция показана лишь при близорукости слабой и средней степени.
Подбор очков при миопии проводится во время исследования остроты зрения. Пациент садится перед специальной таблицей с буквами различного размера, а ему на глаза надевают оправу со съемными линзами. Затем врач начинает помещать перед глазом пациента линзы с определенной рассеивающей силой, причем вначале более слабые, а затем – более сильные. Для изготовления очков должна использоваться минимальная (по силе) рассеивающая линза, которая обеспечивает оптимальную остроту зрения (0,9 – 1,0, то есть практически 100%). Пациент при этом должен с легкостью читать буквы в 10 ряду таблицы, используемой для определения остроты зрения.
Важно отметить, что показания к ношению очков зависят от степени близорукости. Так, например, при миопии слабой степени (до 3 диоптрий) очки следует использовать лишь при рассматривании далеко расположенных предметов (например, ими могут пользоваться водители во время управления автомобилем). Во время чтения, работы за компьютером или просмотра телепередач очки следует снимать, так как в противном случае это усугубит тяжесть миопии и приведет к ее прогрессированию.
При миопии средней степени очками можно пользоваться во время работы с предметами, расположенными на более близком расстоянии (например, находясь на лекции в аудитории). В то же время, таким пациентам очки для чтения обычно не нужны. В данном случае идеальным решением могут стать бифокальные очки, в линзах которых устанавливаются две рассеивающие полусферы (одна выше, а другая ниже), причем нижняя полусфера должна быть на 2 – 3 диоптрии слабее верхней. В данном случае при необходимости посмотреть вдаль пациент смотрит через верхнюю часть линзы, а при работе с предметами на более близком расстоянии – через нижнюю часть. Это позволяет предотвратить прогрессирование миопии, которое может наблюдаться при постоянном использовании чрезмерно сильных линз.
Контактные линзы можно использовать для коррекции слабой, средней и высокой степени миопии. Основным преимуществом контактных линз перед очками является то, что они плотно прилегают к роговице, формируя с ней почти единую преломляющую систему. Это позволяет добиться более точной и постоянной коррекции миопии (при использовании очков рассеивающие линзы могут отдаляться от глаза или, наоборот, приближаться к нему, что будет в определенной степени влиять на остроту зрения).
Также линзы рекомендуется использовать при анизометропии – патологическом состоянии, при котором преломляющая сила правого и левого глаза различается. Анизометропию до 3 диоптрий можно попытаться корригировать обычными очками (при этом преломляющая сила каждой линзы должна соответствовать преломляющей силе глаза, напротив которого она будет устанавливаться). При анизометропии более 3 диоптрий предпочтение следует отдавать контактным линзам.
Подбор контактных линз производится по тем же правилам, что и подбор очков. Стоит отметить, что при высокой степени миопии проводить полную коррекцию сразу не рекомендуется (особенно у детей и подростков), так как аккомодационная функция глаз пациента может быть просто недоразвита. В данном случае полная коррекция близорукости (то есть назначение очков, обеспечивающих чтение пациентом букв из 10 ряда специальной таблицы) замедлит дальнейшее развитие аккомодации, тем самым, снизив вероятность уменьшения степени миопии в процессе роста и взросления. Вот почему при первом назначении очков рекомендуется корригировать миопию лишь на 80 – 90%, а в дальнейшем (при отсутствии положительной динамики) увеличивать силу используемых линз до достижения оптимального результата.
Лазерное лечение является одним из современных и высокоэффективных методов устранения близорукости и восстановления нормальной остроты зрения. Суть метода заключается в изменении (уменьшении) кривизны центрального отдела роговицы с помощью лазера. Это приводит к уменьшению ее преломляющей способности и восстановлению нормального зрения. Лазерная коррекция может применяться при слабой и средней степени близорукости, а также при высокой степени миопии, не превышающей 12 – 15 диоптрий.
В процессе подготовки к выполнению процедуры проводится тщательное обследование пациента, включающее компьютерную кератотопографию и другие высокоточные методы исследования. Полученные данные о состоянии роговицы, хрусталика и глазного яблока заносятся в компьютер, который рассчитывает оптимальные параметры для проведения лазерной коррекции. Сама процедура также контролируется компьютерными программами, в связи с чем риск случайной ошибки сводится к минимуму.
Процедура лазерной коррекции миопии выполняется в течение нескольких минут. Вначале пациент заходит в специально оборудованную комнату и ложится на стол, над которым установлен лазерный аппарат. Ему в глаза закапывают капли местного анестетика, который временно блокируют все виды чувствительности. Это необходимо, для того чтобы во время выполнения процедуры пациент не моргал и не реагировал на действия врача. Также в глаза закапывают препараты, расширяющие зрачок, что необходимо для точности выполняемых манипуляций.
После того как подействует анестетик, пациента просят зафиксировать голову в строго вертикальном положении и не шевелить ею. Чтобы предотвратить случайные моргания во время работы лазера, веки пациента фиксируются с помощью специальных фиксаторов (процедура безболезненна, однако может показаться неприятной). Затем врач еще раз проверяет положение головы пациента, устанавливает лазерный аппарат прямо над оперируемым глазом и просит пациента зафиксировать взгляд на мигающей красной лампочке аппарата.
Когда все приготовления выполнены, приступают непосредственно к коррекции. Первым делом на поверхности роговицы производится неглубокий круговой разрез, после чего верхний ее слой поднимается в виде лоскута. После этого в дело вступает непосредственно лазер. По заранее заданной программе он производит удаление (испарение) небольшого слоя ткани роговицы, уменьшая ее кривизну. Данный этап процедуры может длиться несколько секунд или минут. После окончания коррекции отделенный лоскут возвращается на место. Пациент при этом должен оставаться в неподвижном состоянии еще несколько минут, чтобы он (лоскут) подсох и прочно зафиксировался на роговице.
После выполнения операции проводятся проверки зрения и общего состояния пациента, которые занимают не более двух часов. Пациент может оправляться домой в тот же день, однако в течение 7 – 10 дней он должен в точности соблюдать все рекомендации, которые ему даст врач.
После выполнения лазерной коррекции миопии рекомендуется:
- Закапывать в глаза антибактериальные капли, которые назначит врач, строго соблюдая установленную им дозировку (обычно по 1 – 2 капли в каждый глаз в течение 3 – 5 дней). Это позволит предотвратить развитие инфекционных осложнений в послеоперационном периоде.
- В течение первых 3 – 5 дней после выполнения процедуры спать только на спине, так как в противном случае повышается риск сдавливания или травмирования глаза (например, рукой или подушкой).
- Посещать врача через 1, 3, 7 и 14 дней после выполнения операции для контроля ее эффективности и выявления возможных осложнений. Последнее контрольное посещение офтальмолога проводится через полтора месяца после выполнения коррекции.
- При появлении чрезмерно выраженного покраснения, при возникновении сильного жжения или боли, а также при ухудшении зрения следует незамедлительно связаться с лечащим врачом.
После выполнения лазерной коррекции строго запрещается:
- Мыть глаза грязной водой. Пациентам рекомендуется воздержаться от посещения бассейна, сауны, бани. Также следует временно отложить купание в открытых водоемах, включая море. Недопустимо попадание в глаза мыла, шампуня или других средств личной гигиены. Мыть глаза следует только теплой кипяченой водой, а протирать стерильными салфетками, слегка прикасаясь ими к поверхности сомкнутых век.
- Тереть глаза. В послеоперационном периоде возможно усиленное слезотечение или слабое жжение в области глаз. Категорически запрещается тереть глаза или протирать их грязными полотенцами, платками или другими материалами. При чрезмерно выраженном слезотечении следует промокнуть слезу стерильной салфеткой, которая при этом не должна соприкасаться с самим глазным яблоком. При несоблюдении данного правила повышается риск травмирования передней поверхности роговицы и занесения инфекции.
- Выполнять физические упражнения. Следует временно воздержаться от посещения спортзала, а также избегать любой работы, связанной с поднятием тяжестей или чрезмерной физической нагрузкой.
- Пользоваться косметикой. Женщинам запрещается красить глаза в течение нескольких дней, так как случайно попавшая в глаз косметика может привести к развитию побочных реакций. Также рекомендуется воздержаться от использования лака для волос, так как его распыленные частицы также могут попасть на роговицу.
- Находиться на солнце. По возможности следует избегать прогулок в дневное время, особенно в солнечные дни. При выходе на улицу следует использовать солнцезащитные очки.
- Перенапрягать глаза. В течение первых суток после операции запрещено читать, работать за компьютером или смотреть телевизор. В дальнейшем (в течение последующих 7 – 14 дней) данный вид деятельности допускается, однако в строго ограниченном количестве (не более 15 – 20 минут непрерывной работы или чтения, после чего следует сделать небольшой перерыв и дать глазам отдохнуть).
Замена хрусталика показана при высокой степени миопии, не превышающей 20 диоптрий. Суть операции заключается в следующем. Под местной анестезией врач производит небольшой разрез в области края роговицы. Затем с помощью специального ультразвукового аппарата вещество имеющегося у пациента хрусталика разрушается, то есть превращается в эмульсию, которая удаляется через имеющееся отверстие. Затем на место хрусталика (в его капсулу) помещается искусственная линза с необходимой преломляющей силой (обычно меньшей, чем преломляющая сила хрусталика).
После выполнения процедуры проделанное в передней глазной стенке отверстие самопроизвольно закрывается. Пациенту дают рекомендации по поводу образа жизни в течение последующих нескольких дней (не мыть глаза грязной водой, не тереть их пальцами и так далее) и назначают даты контрольных посещений офтальмолога, после чего отпускают домой.
К хирургическому лечению прибегают при тяжелых формах миопии, которые продолжают прогрессировать со скоростью более 1 диоптрии в год, несмотря на проводимые корригирующие и лечебные мероприятия. Основной задачей хирургического вмешательства при этом является укрепление задней стенки глазного яблока (склеропластика), что замедлит ее растяжение и развитие связанных с этим осложнений со стороны сетчатки и сосудистой оболочки глаза. С целью укрепления задних отделов склеры могут использоваться различные пластические вещества (измельченная хрящевая ткань, специальные губки, коллаген, различные гели и так далее). Их вводят в область позади глазного яблока с помощью специальной изогнутой иглы.
Сама операция относительно проста, практически не имеет противопоказаний и выполняется в течение 1 дня, после чего пациент может отправляться домой. После выполнения операции следует избегать перенапряжения глаз (то есть длительного, непрерывного чтения или работы за компьютером) в течение 1,5 – 2 лет, так как это может способствовать дальнейшему прогрессированию миопии. Остальные ограничения (отказ от посещения бассейна, ограничение физических нагрузок и так далее) следует соблюдать в течение 2 – 4 недель после выполнения процедуры.
Стоит отметить, что после операции сама миопия не устраняется, однако замедляется или прекращается дальнейшее ее развитие. Такая методика позволяет остановить прогрессирование близорукости у 70% детей и у 95% взрослых. После выполнения склеропластики возможно применение других методик, направленных на устранение миопии (использование очков, линз или лазерной коррекции).
Специальные капли могут использоваться для лечения (купирования) ложной близорукости. Данное состояние характеризуется спазмом аккомодации, при котором человек плохо видит далеко расположенные предметы из-за чрезмерно выраженного и стойкого сокращения ресничной мышцы (что приводит к увеличению преломляющей силы хрусталика).
Спазм аккомодации обычно проходит самостоятельно после устранения вызвавшей его причины. Если этого не происходит, врач может назначить специальные капли, которые расслабляют ресничную мышцу.
Для лечения ложной близорукости можно использовать:
- Капли тропикамид – закапывать по 1 – 2 капли в каждый конъюнктивальный мешок 4 – 6 раз в сутки.
- Капли скополамин – закапывать в каждый конъюнктивальный мешок по 1 – 2 капли 0,25% раствора 1 – 2 раза в сутки.
Курс лечения обычно не превышает 1 недели. Важно помнить, что данные препараты приводят к расширению зрачка и параличу аккомодации (то есть ресничная мышца расслабляется и остается в таком положении в течение всего периода действия препарата). Человек при этом будет плохо видеть близко расположенные предметы, то есть не сможет читать, работать за компьютером и так далее.
Также стоит отметить, что использование данных препаратов может привести к повышению внутриглазного давления (ВГД) и спровоцировать обострение глаукомы (заболевания, характеризующегося стойким повышением ВГД). Вот почему использовать их следует только по назначению врача и после проведения тщательного обследования.
Витамины – это особые вещества, которые не образуются в человеческом организме и поступают в него только с употребляемой пищей, однако жизненно необходимы для функционирования практически всех органов и систем, включая орган зрения.
Несомненно, все витамины по-своему влияют на состояние и функции глазного яблока, сетчатки, зрительного нерва и других компонентов зрительного анализатора. Тем не менее, дефицит некоторых из них может существенно нарушить функцию органа зрения и даже способствовать развитию различных осложнений при прогрессирующей миопии.
Витамины при близорукости










 Профилактика близорукости включает комплекс мероприятий, правил и ограничений, которые следует соблюдать для предотвращения развития данной патологии. Если близорукость уже развилась, выполнение профилактических мероприятий не устранит имеющегося дефекта, однако замедлит дальнейшее прогрессирование заболевания и предотвратит развитие осложнений.
Профилактика близорукости включает комплекс мероприятий, правил и ограничений, которые следует соблюдать для предотвращения развития данной патологии. Если близорукость уже развилась, выполнение профилактических мероприятий не устранит имеющегося дефекта, однако замедлит дальнейшее прогрессирование заболевания и предотвратит развитие осложнений.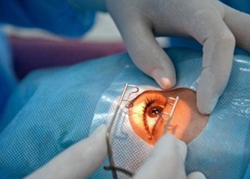 Длительно прогрессирующая близорукость приводит к изменению формы глазного яблока и ухудшению кровоснабжения различных внутриглазных структур, что и является непосредственной причиной развития осложнений. Стоит отметить, что осложнения чаще всего возникают при высокой степени миопии, в то время как при слабой и средней степени частота их развития значительно ниже.
Длительно прогрессирующая близорукость приводит к изменению формы глазного яблока и ухудшению кровоснабжения различных внутриглазных структур, что и является непосредственной причиной развития осложнений. Стоит отметить, что осложнения чаще всего возникают при высокой степени миопии, в то время как при слабой и средней степени частота их развития значительно ниже.


 При близорукости глаза быстро устают и перенапрягаются. Врачи нередко назначают различные глазные капли. Они оказывают достаточно быстрый эффект. Можно ли восстановить зрение с их помощью? Да, если использовать их в комплексе с другими методами. Вот несколько популярных препаратов:
При близорукости глаза быстро устают и перенапрягаются. Врачи нередко назначают различные глазные капли. Они оказывают достаточно быстрый эффект. Можно ли восстановить зрение с их помощью? Да, если использовать их в комплексе с другими методами. Вот несколько популярных препаратов: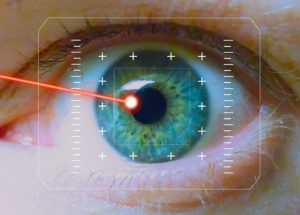 С помощью лазерных лучей хирург снимает верхний слой роговой оболочки в виде лоскута. Затем производится удаление минимального количества тканей роговицы. Целью является устранение ее кривизны. После лоскут возвращается на место. Операция занимает несколько минут и проводится с использованием анестезии. Во время процедуры пациент должен быть полностью неподвижен. Лазерная коррекция может осуществляться при близорукости любой степени. Полное восстановление займет несколько недель.
С помощью лазерных лучей хирург снимает верхний слой роговой оболочки в виде лоскута. Затем производится удаление минимального количества тканей роговицы. Целью является устранение ее кривизны. После лоскут возвращается на место. Операция занимает несколько минут и проводится с использованием анестезии. Во время процедуры пациент должен быть полностью неподвижен. Лазерная коррекция может осуществляться при близорукости любой степени. Полное восстановление займет несколько недель.