Диабетическая ретинопатия – одно из осложнений заболевания, вследствие которого происходит поражение глаз при сахарном диабете. «Диабет глаза» является сосудистым осложнением, и в его основе лежит повреждение мельчайших сосудов.
Сахарным диабетом называется эндокринное заболевание, которое характеризуется высоким содержанием сахара в организме человека. Патология отличается продолжительным течением, и развитием опасных осложнений.
Зрение при диабете значительно снижается, а в зрительном анализаторе протекают преобразования необратимого характера, вследствие которых нарушается структурное строение глаза – глазное дно, сетчатка, стекловидное тело, зрительные нервы, хрусталики, что для органа зрения крайне негативно.
Нужно рассмотреть, какие болезни глаз бывают при сахарном диабете 2 типа? Как сохранить зрение, и защитить свои глаза? Что представляет собой хирургия глаз, и как восстановить зрение?

Однако если появляется пелена перед глазами, которая может возникнуть совершенно внезапно в любое время, «пятна» перед глазами, либо возникли трудности с чтением, то это симптом того, что патология начала прогрессировать, и произошло изменение глазного дна при сахарном диабете.
Как только диагностируется сахарный диабет, врач рекомендует больному посетить офтальмолога, чтобы проверить зрение. Такое обследование необходимо проводить каждый год, чтобы вовремя предотвратить осложнения с глазами.
Стандартная процедура исследования зрения включает в себя следующие моменты:
- Проверяется острота зрения, выясняются его границы.
- Исследуется дно глаза.
- Измеряется внутриглазное давление.
- УЗИ глаз (редко).
Стоит отметить, что глазные проявления при сахарном диабете чаще всего встречаются у тех пациентов, которые имеют большой стаж заболевания. По статистике, спустя 25 лет борьбы с патологией, процент того, что разовьются заболевания глаз при сахарном диабете, приближается к максимальному.
Изменения глазного дна при сахарном диабете протекают медленно. На начальном этапе пациент может ощущать только незначительное ухудшение зрительного восприятия, проявляется затуманенность взора, «мушки» перед глазами.
На более поздней стадии проблема существенно обостряется, как и ее симптомы: резко снижается зрение у пациента, он практически не различает предметов. Если игнорировать ситуацию, то потеря зрения при сахарном диабете – это дело времени.
Нужно сказать, что в подавляющем большинстве случаев процесс ухудшения зрения удается заметить вовремя.
Обычно у многих пациентов признак снижения зрения наблюдается уже в момент постановки диагноза.
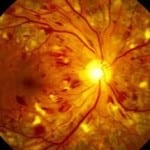
Диабетическая ретинопатия характеризуется изменением сосудов глазного дна, нарушением функциональности сосудов крови, что становится следствием прогрессирования основного заболевания.
Снижение зрения при диабете происходит из-за того, что маленькие сосуды повреждаются, и такое состояние называется микроангиопатия. К микроангиопатии относят диабетические нарушения нервов, а также патологии почек. В случае, когда произошло повреждение крупных сосудов крови, патологию именуют макроангиопатия, и она включает в себя такие болезни – инфаркт и инсульт.
Исследования осложнений «сладкой» болезни выяснили, что существует определенная связь между недугом и микроангиопатией. В связи с установленной взаимосвязью было и найдено решение. Чтобы вылечить пациента, нужно нормализовать содержание сахара в его организме.
Особенности диабетической ретинопатии:
- При диабете 2 типа диабетическая ретинопатия может привести к тому, что происходят изменения сосудов, которые являются необратимыми, как следствие, полная потеря зрения при диабете.
- Чем дольше стаж основной патологии, тем выше вероятность того, что разовьется воспаление глаз.
- Если вовремя не обнаружить воспалительный процесс, и не предпринять ряд мер, направленных на улучшение зрения, то уберечь пациента от слепоты практически не возможно.
Стоит отметить, что ретинопатия у маленьких пациентов с первым типом патологии развивается крайне редко. Чаще всего патология проявляет себя именно после пубертатного периода.
Многие пациенты интересуются, как уберечь глаза при диабете? Защищать свои глаза необходимо с того момента, как бы поставлен диагноз. И единственным способом, который помогает предотвратить осложнения, является контроль сахара в крови, поддержание его на требуемом уровне.
Клинические исследования показывают, что если контролировать свою глюкозу, следовать всем рекомендациям доктора, правильно питаться, вести активный образ жизни и регулярно посещать врача-офтальмолога, то удается снизить вероятность развития патологии на 70%.

Макулопатия. На этой стадии у пациента выявляются поражения в критической области, которая называется макула. Вследствие того, что повреждения образовались на критическом участке, который имеет немаловажную функциональность для полноценного зрительного восприятия, наблюдается резкое снижение зрения.
Пролиферативная ретинопатия характеризуется тем, что на задней поверхности зрительного органа наблюдается образование новых сосудов крови. Вследствие того, что такое заболевание является осложнением диабета, то оно развивается в результате недостаточного поступления кислорода в нарушенные кровеносные сосуды. Деструктивно изменяется глазное дно и области на заднем отрезке глаза.
Катарактой называется потемнение хрусталика глаза, который в нормальном состоянии имеет прозрачный вид. Посредством хрусталика человек может различать предметы и фокусировать картинку.
Если не брать в расчет то, что катаракта может обнаруживаться и у совершенно здоровых людей, у диабетиков такие проблемы диагностируются намного раньше, даже в возрасте 20-25 лет. При развитии катаракты глаз не может фокусировать картинки. Симптомы такой патологии следующие:
- Человек видит «сквозь туман».
- Безликовость зрения.
В подавляющем большинстве случаев, чтобы восстановить зрение, нужно заменить плохой хрусталик имплантатом. Затем, чтобы зрение стало улучшаться, человеку надо носить контактные линзы либо очки.
При осложнении глазного заболевания у диабетика может быть кровоизлияние в глаз (как на фото). Передняя камера полностью заполняется кровью, увеличивается нагрузка на глаза, зрение резко снижается и остается на низком уровне в течение несколько дней.
Если глаз заполнился кровью, рекомендуется в этот же день обратиться к врачу, чтобы исключить дальнейшие осложнения.
Лечащий врач осмотрит глаз и глазное дно, и даст назначения, которые помогут улучшить зрение.
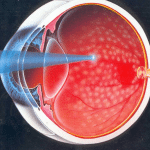
Пациенты должны постоянно контролировать содержание глюкозы в организме, принимать сахаропонижающие медикаментозные препараты, и следить за своим углеводным обменом. Тем не менее, в настоящий момент лечить тяжелые осложнения консервативным способом неэффективно.
Лазерной коагуляцией сетчатки называется современный метод терапии диабетической ретинопатии. Вмешательство проводится в амбулаторных условиях под обезболиванием, длительность процедуры не больше пяти минут.
Манипуляция, как правило, разделяется на два этапа. Все зависит от степени поражения глазного дна, и нарушения кровеносных сосудов. Такая процедура в значительной степени помогает восстанавливать зрение пациентам.
Лечение диабетической глаукомы заключается в следующих моментах:
- Прием медикаментозных препаратов.
- Рекомендуются глазные капли.
- Лазерная процедура.
- Хирургическое вмешательство.
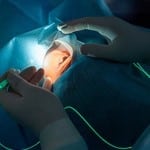
Стоит сказать, что такое вмешательство проводится только в тех случаях, когда нет возможности осуществить восстановление зрения другими вариантами. Операция проводится под общим наркозом.
Поверхность глаза необходимо резать в трех местах, вследствие чего освобождается площадь, позволяющая врачу манипулировать на сетчатке и стекловидном теле. Стекловидное тело полностью отсасывается посредством вакуума, и из него убираются патологические ткани, рубцы, кровь. Затем проводится процедура на сетчатке глаза.
Если у пациента наблюдаются глазные проявления при сахарном диабете, не нужно тянуть время, надеясь, что все само пройдет. Нельзя заниматься самолечением, ни одно пособие не даст ответ, как исправить проблему. Надо обращаться оперативно к врачу, и тогда удастся восстановить зрительное восприятие.

Алфавит Диабет – диабетический витаминный комплекс, улучшающий зрение, включает в свой состав растительные компоненты. Дозировка всегда подбирается исключительно врачом, учитывается общее состояние больного, вероятность развития осложнений, лабораторные показатели крови.
Второй тип диабета подразумевает определенную диету, и не всегда можно получить все необходимые витамины и полезные компоненты из продуктов питания. Восполнить их поможет Доппельгерц Актив – витаминное и минеральное средство, помогающее защитить зрительный аппарат за счет вытяжки черники, лютеина, бета-каротина.
Пациенты, страдающие сахарным диабетом, могут существенно понизить вероятность глазных осложнений, если будут контролировать глюкозу в крови и регулярно наблюдаться у офтальмолога. Видео в этой статье продолжит тему проблемы зрения при диабете.
источник

Насколько безопасно совмещать лазерную коррекцию и сахарный диабет? Ведь данное заболевание относится к нарушениям эндокринной системы, характеризующееся расстройством всех обменных процессов в организме с поражением кровеносных сосудов и повышением уровня глюкозы в крови. Такие процессы снижают защитные функции организма, что может повлиять на скорость регенерационных процессов после использования лазерного излучения.
С другой стороны, при сахарном диабете повышается вероятность развития слепоты у людей средней и пожилой возрастной категории. При лазерном лечении у пациентов с сахарным диабетом следует учитывать наличие показаний и противопоказаний, а также тяжесть основного заболевания.
Основными показаниями к применению лазерного лечения являются заболевания, влияющие на качество зрительной функции:
- миопия (близорукость) – в данном случае происходит изменение шарообразной формы глаза, он несколько вытягивается и удлиняется; в результате человек видит окружающие предметы в размытом виде; для коррекции данного заболевания используются различные методы – лазерная коррекция, ношение линз и очков;
- гиперметропия (дальнозоркость) – причиной такой патологии является уменьшение размера глазного яблока, у людей пожилого возраста дальнозоркость развивается в результате снижения способности хрусталика изменять кривизну; симптомы проявляются в виде нечеткости зрения, иногда не только на близком расстоянии, но и при взгляде в даль, а также головными болями; для устранения клинических признаков наиболее эффективным методом считается лазерная коррекция;
- астигматизм – возникает при изменениях формы хрусталика, роговицы или глазного яблока; характеризуется утратой способности к четкому зрению, человек все видит в размыто; в большинстве случаев проявляются симптомы в виде головных болей, болезненностью в глазах, быстрой усталостью глаз при чтении книги либо при работе за компьютером;
- помимо данных трех заболеваний один из методов лазерной коррекции применяется для лечения диабетической ретинопатии – одно из наиболее тяжелых последствий сахарного диабета, характеризующееся поражением сосудов сетчатой оболочки органа зрения, которое без своевременного лечения приводит к полной слепоте. Лазерная коагуляция подавляет процессы роста новых сосудистых новообразований, которые представляют основную угрозу возникновения различных изменений в органе.
Не проводится лазерная коррекция у детей в возрасте до 18 лет, так как в этот период у детей происходит формирование глазного яблока и любое хирургическое вмешательство является бесполезным.
Среди заболеваний и патологических состояний противопоказаниями являются:
- повышение внутриглазного давления с последующим возникновением различных дефектов;
- катаракта (помутнение хрусталика);
- отслоение сетчатки глаза;
- период беременности и грудного вскармливания;
- кератоконус (истончение роговицы и изменение ее формы);
- сухой кератоконъюнктивит (сухость глаз);
- воспалительные процессы;
- опухолевые новообразования;
- психические расстройства;
- сахарный диабет (является относительным противопоказанием).
Перед проведением лечения пациенту назначается комплексное обследование, включающее сдачу лабораторных анализов и инструментальные методы диагностики органа зрения. За 7-10 дней до проведения процедуры необходимо исключить ношение контактных линз, за три дня до операции не рекомендуется употребление спиртных напитков.
Непосредственно перед процедурой пациенту закапывают глазные капли с обезболивающим эффектом и обрабатывают кожу вокруг глаз антисептиком. В глаза вводят специальный инструмент – расширитель, который препятствует морганию и проводится процедура.
Существует несколько методов лазерного лечения, наиболее популярными являются:
- Фоторефракционная кератэктомия (ФРК) – суть методики заключается в воздействии лазерного излучения на поверхность роговицы и удалении защитного слоя эпителия. Со временем происходит восстановление нового слоя. Длительность процедуры занимает от 2 до 5 минут. После окончания процедуры в глаза закапывают антибактериальное и противовоспалительное средство, поверх накладывают повязку.
- Лазерный кератомилёз (LASIK) – вовремя процедуры специализированный аппарат воздействуя на глаз выкраивает поверхностный слой роговицы, благодаря чему появляется возможность испарить более глубокие слоя роговицы и изменить кривизну ее тканей. После проведения процедуры поверхностный слой роговицы укладывается на прежнее место, при этом наложение швов не требуется, так как коллагеновая структура роговицы способствует быстрой регенерации. По окончанию операции одевают контактную линзу, которая будет защищать глаз от повреждений в восстановительном периоде. Спустя 2-3 дня линзу снимают.
Лазерная коррекция зрения улучшает качество и остроту зрительной функции. Однако в пожилом возрасте даже после операции процессы старения могут привести к новым проблемам со зрением. В данном случае может понадобиться повторное лазерное лечение.
Сахарный диабет входит к относительным противопоказаниям к применению лазерной операции. Связано это со снижением иммунной системой и нарушением обмена веществ, что в результате снижает скорость восстановительных процессов в организме. Прежде, чем решиться на данное лечение необходимо проконсультироваться с лечащим врачом, который в зависимости от состояния пациента, типа и тяжести сахарного диабета сможет рекомендовать, какое лечение наиболее безопасно и эффективно в конкретном случае.
После проведения лазерной коррекции зрения при сахарном диабете пациент должен наблюдаться у лечащего врача до полного восстановления зрительной функции.
источник
Сахарный диабет является распространенным заболеванием, характеризующимся поражением маленьких и крупных кровеносных сосудов по всему организму. Во многих случаях при таком диагнозе происходит нарушение структуры органов зрения. Одним из самых распространенных и тяжелых осложнений гипергликемии является диабетическая ретинопатия – повреждение сосудов сетчатки глаза, приводящее к потере зрения.
При гипергликемии организм человека подвергается постоянным скачкам уровня глюкозы в крови. Если концентрация сахара повышена на протяжении длительного времени, то это приводит к изменению кривизны хрусталика и повреждению сетчатки, зрительного нерва. В результате этого наблюдаются скачки остроты зрения, провоцирующие поражение кровеносных сосудов, питающих сетчатую оболочку глаза. Диабет глаза может стать причиной временной близорукости, симптомы которой исчезают сразу при нормализации уровня глюкозы в крови.
Катаракта представляет собой заболевание глаз, при котором происходит помутнение хрусталика глаза. Данное патологическое состояние является одним из распространенных осложнений сахарного диабета. В результате периодических скачков уровня сахара в крови нарушается вещественный обмен, питание глазного яблока значительно ухудшается, вследствие чего в структуре хрусталика скапливаются соединения глюкозы, провоцирующие его уплотнение и потемнение. Это приводит к неправильному преломлению световых лучей и формированию нечеткого изображения.
Диабетическая катаракта, которая бывает истинной или сенильной, может развиваться в любом возрасте и на любой стадии гипергликемии. Чаще всего такое осложнение возникает у женщин старше 40 лет и поражает оба органа зрения. При своевременно начатом лечении, при постоянном контроле концентрации сахара в крови, диабетическая катаракта может исчезнуть на протяжении 2-х недель.
При гипергликемии происходит повреждение сосудов во всех жизненно важных органах, в том числе и глазах. Высокая концентрация сахара в крови становится причиной формирования новых глазных сосудов, которые перекрывают нормальный отток внутриглазной жидкости, провоцируя повышение офтальмотонуса (глазного давления). Таким образом, развивается глаукома глаза, сопровождающаяся такими симптомами:
- мелькание перед глазами световых ореолов;
- светочувствительность;
- повышенное слезотечение;
- болевые ощущения;
- чешутся глаза;
- дискомфорт.
Диабетическая глаукома является достаточно распространенным осложнением диабета, которое при несвоевременном лечении приводит к полной слепоте.
Диабетическая ретинопатия – это частое осложнение на глаза при сахарном диабете, характеризующееся поражением сосудов сетчатки. Вероятность развития такого патологического состояния повышается с течением гипергликемии. Чем дольше человек болеет, тем выше риск необратимых изменений сетчатки и потери зрения. А если больной дополнительно страдает от анемии, гиперлипидемии или ожирения, то скорость прогрессирования диабетической ретинопатии значительно увеличивается.
Заподозрить наличие глазного диабета можно по таким симптомам:
- затуманенность зрения;
- мелькание «мушек» и темных пятен перед глазами;
- пелена, застилающая глаза;
- плохая видимость вблизи.
Выраженность симптоматики и лечение зависит от стадии заболевания. На начальном этапе гипергликемии нарушение зрения незначительное, для его восстановления достаточно изменить образ жизни, соблюдать диету и контролировать уровень сахара. В более сложных случаях назначается консервативное или оперативное лечение. Часто для лечения применяется лазерная коагуляция.
Первым делом при диабете глаза назначаются сахаропонижающие препараты или инсулин, позволяющий контролировать уровень сахара в крови, а также специальные упражнения для глаз. При диабете 1 степени этих мер бывает достаточно. На 2 стадии назначаются глазные капли, прекращающие прогрессирование диабетической ретинопатии, катаракты или глаукомы. Если гипергликемия осложняется глаукомой, то могут рекомендоваться следующие препараты:
Диабетическая катаракта лечится при помощи таких медикаментозных средств:
Справиться с диабетической ретинопатией помогут следующие офтальмологические капли:
Капли для глаз при диабете необходимо применять по 1-2 капли 2-3 раза на день на протяжении 2-3 недель. Лечение диабетической глаукомы может занять намного больше времени.
При сахарном диабете нарушается вещественный обмен, вследствие чего организм не получает достаточное количество витаминов и микроэлементов. Поэтому больным с гипергликемией обязательно назначается витаминотерапия, позволяющая укрепить зрение. Диабетикам с глазными патологиями необходимо ежедневно принимать следующие витамины:
- Витамины группы В. Нормализуют уровень глюкозы, обеспечивают нормальную деятельность ЦНС, улучшают кровообращение.
- Аскорбиновая кислота. Укрепляет иммунитет, делает сосуды более эластичными.
- Токоферол. Очищает организм от токсинов и продуктов распада глюкозы, укрепляет сосуды.
- Ретинол. Обеспечивает хорошую видимость ночью, повышает остроту зрения.
- Витамин Р. Расширяет сосуды, улучшает микроциркуляцию.
Помимо этих витаминов больным диабетом следует принимать минеральные комплексы. При диабетической ретинопатии чаще всего назначаются витаминные глазные капли Квинакс или Пренацид. Также хорошо помогают такие витамины для глаз при диабете, как Черника-Форте, Селен-Актив и Верваг Фарма.
В запущенных случаях при диабетической ретинопатии, катаракте или глаукоме проводится хирургическое вмешательство. Чаще всего назначается лазерная коагуляция сетчатки, направленная на снижение образования патологических сосудов. Иногда осуществляется витрэктомия. Операция на глаза проводится только в крайних случаях, когда консервативная терапия оказывается неэффективной.
Автор статьи: Кваша Анастасия Павловна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
источник
Дальнозоркость и близорукость при сахарном диабете
Итак, продолжим. Известно, что диабет может привести к различным формам расстройства зрения, которые связаны с вовлечением в болезненный процесс разных структур глазного яблока. Колебания уровня сахара в крови могут вызывать кратковременное ухудшение зрения, потому что влияют на форму хрусталика. Как мы уже упоминали, хрусталик глаза является инсулинонезависимой тканью, иначе говоря, он поглощает сахар без помощи инсулина. При этом выделяется сорбит, обладающий свойством удерживать воду. Следовательно, если сахара в крови много, то он попадает в избыточном количестве и в хрусталик. А если вспомнить про «водолюбивый» сорбит, образующийся при усвоении сахара в инсулинонезависимых тканях, то становится понятным появление в хрусталике избытка жидкости.
Хрусталик — это живая линза. Когда он набухает и становится более выпуклым, увеличивается его преломляющая способность, необходимая для видения близко расположенных предметов. Но при этом рассмотреть что–то вдали становится весьма проблематично. И наоборот, при низком уровне сахара в крови хрусталик становится плоским. Зрение ухудшается при видении на близком расстоянии. Когда количество сахара нормализуется, подобные нарушения зрения исчезают.
По тому, в какую сторону изменяется у вас острота зрения, можно в определённой степени судить об уровне сахара. Если вы носите очки, не спешите подбирать другие, заметив, что в последние дни почему–то расплываются газетные строчки. Вполне возможно, что ухудшение зрения вызвано колебаниями сахара. Правильнее сначала измерить его содержание в крови. И если показатели окажутся далёкими от нормальных, добейтесь их улучшения.
Фитотерапия при сахарном диабете * Возьмите 30 г (2 ст. ложки) измельченных стручков фасоли и залейте 11/2 стакана крутого кипятка. Поставьте на водяную баню, и кипятите 15 минут. Затем жидкость процедите и остудите. Принимайте по 1/2 стакана 3 раза в день за полчаса до еды.* С
Сокотерапия при сахарном диабете Сок барбариса готовят осенью из спелых плодов. Зрелые ягоды вымыть, бланшировать в кипятке 2–3 мин, воду слить, а ягоды пропустить через соковыжималку. Применяют при повышенной температуре и как лечебное средство при расстройстве
ПИТАНИЕ ПРИ САХАРНОМ ДИАБЕТЕ Правильное питание при сахарном диабете является не только очень важным, но и жизненно необходимым, ведь отсутствие углеводов в диете при лечении инсулином или, наоборот, избыточное потребление легко усваиваемых углеводов в отсутствии
БЛИЗОРУКОСТЬ И ДАЛЬНОЗОРКОСТЬ
Лук эффективен при сахарном диабете? Сахарный диабет — заболевание, которое сегодня встречается все чаще и чаще. По уровню смертности оно занимает третье место после сердечно-сосудистых заболеваний и онкологии. Причиной появления диабета является нарушение работы
Глава 6. БЛИЗОРУКОСТЬ И ДАЛЬНОЗОРКОСТЬ
Самоконтроль при сахарном диабете После того как поставлен диагноз инсулинозависимого диабета, следует научиться контролировать свое заболевание.Для этого необходимо:— ежедневно делать инъекции инсулина;— есть здоровую пищу, при этом примерно одинаковое ее
Питание при сахарном диабете Без лечебного питания не может быть рационального лечения М.
При сахарном диабете Взять 15 г измельченных створок фасоли, залить 200 мл кипятка, варить в течение 10 минут на медленном огне, остудить и процедить.Принимать отвар по 2 столовых ложки 3 раза в день перед едой.Иногда при этом заболевании берут 2 столовые ложки створок
Питание при сахарном диабете Сахарный диабет – одно из самых распространенных эндокринных заболеваний. При этом заболевании вследствие недостатка в организме гормона поджелудочной железы – инсулина – развиваются нарушения всех видов обмена веществ, особенно
При сахарном диабете Следует сказать еще о некоторых видах заболеваний, при лечении которых кефир играет незаменимую роль. Одним из них является сахарный диабет.Люди, страдающие этим тяжелым заболеванием, вынуждены во многом себя ограничивать, касается это в
При сахарном диабете Самым распространенным сейчас эндокринным заболеванием является сахарный диабет. Основной его причиной является нарушение механизма действия гормона поджелудочной железы – инсулина. Следствием является повышение количества сахара в крови
Близорукость и дальнозоркость В настоящее время не существует единого мнения специалистов по поводу реальных причин развития дальнозоркости и близорукости. Некоторые исследователи считают нарушение остроты зрения наследственным недугом, а другие уверены в том, что
источник
Миопия или, как принято говорить простым языком, близорукость — это аномалия зрительной системы, при которой человек плохо видит объекты, расположенные на дальнем расстоянии. Такое нарушение остроты зрения является одним из самых распространенных. Возникновение миопии возможно в абсолютно любом возрасте, и причин для этого очень много.
Если у человека с отличным зрением лучи преломления фокусируются непосредственно на сетчатую оболочку глаз, после чего изображение через зрительный нерв передается в головной мозг, то при близорукости фокусирование проецируется перед сетчаткой, что связано с изменением формы глазного яблока (она становится удлиненной). За счет этого изменяется и сила преломления, которая зависит от степени патологии.
Миопия может быть врожденной и приобретенной, для того, чтобы ответить на вопрос, каковы причины возникновения заболевания на одном глазу, необходимо разобраться с его природой.
Патология глаз может быть наследственной и возникать на генетическом уровне. То есть, если у кого-то из близких родственников наблюдается миопия, существует риск ее возникновения и у ребенка. Важно понимать, что это не прямое наследование патологии, а лишь физиологическая предрасположенность к ней. При рождении у малыша глазные яблоки могут быть вытянутой формы, близорукость может проявляться в связи с:
- несоответствием силы преломления хрусталика и размерами глаз;
- слабой склеральной оболочкой при атрофии зрительного нерва;
- аномальным формированием глазного яблока и роговицы.
Однако офтальмологи предупреждают, что выявить близорукость в младенческом возрасте, к сожалению, не представляется возможным, в особенности в случаях неправильного развития глазных яблок еще в материнской утробе. Только у подросшего ребенка родители могут заметить те или иные симптомы методом наблюдений за его поведением.
Как уже упоминалось выше, при близорукости у человека удлиняется глазное яблоко, что провоцирует изменение глазного дна.
Специалисты утверждают, что ослабление склеральной полости глаз возникает из-за повышенного давления в зрительной системе. Этим процессам способствуют:
- недостаточное количество витаминов и других полезных веществ в организме, что напрямую связано с неправильным питанием;
- регулярное переутомление;
- наличие сахарного диабета;
- гепатит;
- дифтерия;
- корь;
- скарлатина;
- травмы головного мозга и зрительной системы;
- патологии полости рта;
- заболевания носоглотки.
Однако одна из самых распространённых причин близорукости — постоянное напряжение глаз. У большинства детей такое рефракционное нарушение возникает в возрасте 6-8 лет, когда их отдают в школу. Чтение книг, просмотр телевизора, долгое использование компьютера и гаджетов оказывают огромное негативное влияние на глаза. Именно поэтому офтальмологи настоятельно рекомендуют контролировать и распределять время занятий ребенка, научить его делать перерывы каждые 45-60 минут. Также миопия может развиться не только у ребенка, но и у взрослого пациента из-за регулярного плохого освещения. Нередки случаи, когда болезнь становится сопровождающей при наличии других патологий глаз, например, при дистрофии роговичной оболочки, подвывихе хрусталика. Например, при подвывихе хрусталика или при дистрофии роговицы развивается миопия того зрительного органа, у которого выявлена патология.
Клинические признаки патологии
Особенность близорукости в том, что она может протекать бессимптомно на протяжении нескольких лет. Чаще всего, развитие заболевания, как уже упоминалось, возникает в раннем возрасте, главный симптом — снижение остроты зрения при взгляде вдаль. В связи с этим пациент начинает щуриться, ухудшается зрение в темноте, глаза быстро утомляются. Также характерно возникновение головной боли, рези в глазах, давление надбровных дуг. Такое состояние специалисты называют астенопией. Если близорукость одного глаза или обоих находится в стадии прогрессирования, меняются показатели зрения, поэтому пациент вынужден регулярно проверяться у офтальмолога и носить корректирующие средства (очки или контактные линзы).
При отсутствии лечения могут проявляться такие симптомы, как:
- жжение;
- расширение глазной щели;
- обильное слезоотделение (чаще при регулярной работе за компьютером или сильных нагрузках на глаза);
- деструкция стекловидного тела;
- отслоение сетчатки;
- слепота;
- разрывы сосудов и возможные кровоизлияния в сетчатку.
Помимо этого, если не начать своевременное лечение близорукости одного глаза или обоих, может развиться амблиопия или синдром «тупого глаза» — нарушение, связанное с функциональным расстройством зрительного анализатора, которое невозможно скорректировать с помощью очков или контактных линз.
Односторонняя миопия — это довольно распространённое явление. Нередко у пациентов наблюдаются разные показатели зрения обоих глаз. Так, на одном глазу может появиться близорукость, а на другом дальнозоркость. Точной причины этого офтальмологи назвать не могут. Чаще миопия одного из зрительных органов связана с механическими травмами. Как правило, в дальнейшем происходит ухудшение зрения и второго глаза.
Для устранения патологии в офтальмологической практике применяются следующие методики:
- Коррекция с помощью оптики — позволяет улучшить зрительную способность при использовании очков или контактных линз, которые подбираются индивидуально, исходя из выявленных параметров зрения обоих глаз.
- Хирургическое вмешательство с помощью лазера — поможет избавиться от близорукости за максимально короткие сроки и позволит забыть об использовании средств коррекции зрения.
- Профилактика аномалии с помощью употребления витаминов и сбалансированного питания.
- Терапия с помощью различных упражнений — помогает снять усталость зрительных органов. Глаза восстанавливаются, зрение становится более четким.
Не стоит пренебрегать плановыми осмотрами специалиста несколько раз в год во избежание негативных последствий, поскольку близорукость может прогрессировать. Врач выявит причину ухудшения и назначит соответствующее лечение, даст важные рекомендации и при необходимости подберет новые линзы для очков или средства контактной коррекции зрения.
источник
Сахарный диабет в последнее время все более распространенным заболеванием. Диабетом болеют, как взрослые, так и дети. Увеличение количество больных диабетом врачи связывают с тем, что в современном обществе, особенно в крупных городах, очень распространены факторы риска этого заболевания: неблагоприятная окружающая среда, избыточный вес, нерациональное питание, ограниченная физическая активность, «сидячий» образ жизни, стрессы, хроническая усталость.
По расчетам специалистов количество людей, болеющих сахарных диабетом, к 2025 году может достигнуть критической отметки — 300 миллионов человек, а это около 5 % населения земного шара.
Сахарный диабет проявляется высоким уровнем сахара в крови. В норме клетки поджелудочной железы (бета-клетки) вырабатывают инсулин — гормон, который регулирует обмен веществ, прежде всего сахара (глюкозы), в крови, а также жиров и белков.
При сахарном диабете, вследствие недостаточной выработки инсулина, возникает нарушение обмена веществ, повышается сахар в крови. А, как известно, именно сахар необходим для нормальной работы клеток организма.
Недостаток инсулина при сахарном диабете не только подвергает клетки организма «голодовке», но еще и приводит к увеличению невостребованного сахара в крови. В свою очередь, излишний сахар ведет к нарушению обмена жиров и накоплению в крови холестерина, образованию бляшек на сосудах. Такое состояние приводит к тому, что просвет сосудов постепенно сужается, и кровоток в тканях замедляется вплоть до полного прекращения. При сахарном диабете наиболее уязвимыми являются сердце, глаза, зрительный аппарат, сосуды ног, почки.
Диабетическая ретинопатия обычно развивается через 5-10 лет от начала возникновения у человека сахарного диабета. При сахарном диабете I типа (инсулинозависимом) диабетическая ретинопатия протекает бурно и достаточно быстро возникает пролиферативная диабетическая ретинопатия. При II типе сахарного диабета (инсулинозависимом) изменения в основном происходят в центральной зоне сетчатки. Возникает диабетическая макулопатия, часто кистозная, что приводит к снижению центрального зрения.
- Наследственная предрасположенность
- Избыточный вес.
- Некоторые болезни, в результате которых происходит поражение бета-клеток, вырабатывающих инсулин. Это болезни поджелудочной железы — панкреатит, рак поджелудочной железы, заболевания других желез внутренней секреции.
- Вирусные инфекции (краснуха, ветряная оспа, эпидемический гепатит и некоторые другие заболевания, включая грипп). Эти инфекции играют роль спускового механизма для людей группы риска.
- Нервный стресс. Людям группы риска следует избегать нервного и эмоционального перенапряжения.
- Возраст. С увеличением возраста на каждые десять лет вероятность заболевания диабетом повышается в два раза.
Помимо постоянного ощущения слабости и усталости, быстрой утомляемости, головокружения и других симптомов, при диабете значительно повышается риск развития катаракты и глаукомы, а также поражение сетчатки. Одним из таких проявлений сахарного диабета является диабетическая ретинопатия.
Почти в половине случаев диабетическая ретинопатия не диагностируется и нередко обнаруживается только после развившихся осложнений. На сегодняшний день согласно данным Всероссийской Организации Здравоохранения (ВОЗ) среди пациентов, страдающих сахарным диабетом I типа (срок заболевания 15-20 лет), диабетическая ретинопатия наличествует у 80-99 % пациентов.
При диабете происходит изменение кровеносных сосудов сетчатки, которое приводит к нарушению обеспечения сосудов сетчатки кислородом. Такое состояние зрительной системы и ведет к появлению диабетической ретинопатии. Диабетическая ретинопатия развивается постепенно, и даже выраженные ее стадии могут быть неощутимы для больного.
- Затуманивание зрения
- Появление «мушек» перед глазами
- Кровоизлияние в сетчатку и стекловидное тело
- Снижение зрения (этот симптом, как правило, говорит о далеко зашедших стадиях ретинопатии).
Существуют две формы диабетической ретинопатии:
Фоновая ретинопатия сетчатки
Фоновая ретинопатия сетчатки характеризуется патологическими изменениями происходящими в сетчатке глаза. Вследствие нарушения в области капиллярных сосудов сетчатки происходят небольшие кровоизлияния, отложения продуктов обмена веществ, а также отеки сетчатки. Эта форма заболевания поражает, прежде всего, пожилых «диабетиков» и в перспективе ведет к вялотекущему ухудшению зрения.
Пролиферативная ретинопатия
Профилеративная форма диабетической ретинопатии развивается из фоновой ретинопатии вследствие все возрастающего дефицита обеспечения сетчатки кислородом. Эта форма заболевания характеризуется образованием новых сосудов, которые прорастают из сетчатки в стекловидное тело и обуславливают кровоизлияния в нем и возрастающее ухудшение зрения.
Этот переход при юношеском диабете может произойти в течение нескольких месяцев. Развитие заболевания приводит к последующему отслоению сетчатки. В нашей стране эта форма диабетической ретинопатии является наиболее частой причиной слепоты у трудоспособного населения.
Для того, чтобы подтвердить или опровергнуть диагноз «диабетическая ретинопатия» необходимо пройти тщательное обследование зрительной системы. В офтальмологической клинике «Эксимер» диагностика выполняется при помощи комплекса современного компьютеризированного оборудования и позволяет составить полную картину о зрении пациента. Обследование пациентов с диабетическо ретинопатией помимо стандартных исследований включает в себя:
- исследование полей зрения (периметрия) для того, чтобы оценить состояние сетчатки на ее периферии;
- электрофизиологическое исследование определение жизнеспособности нервных клеток сетчатки и зрительного нерва;
- ультразвуковое исследование внутренних структур глаза — А-сканирование, В-сканирование
- измерение внутриглазного давления (тонометрия)
- исследование глазного дна (офтальмоскопия)
Важно помнить, что люди, с заболеванием диабет, должны как минимум раз в полгода посещать врача-офтальмолога и проходить диагностику зрения. Это необходимо для того, чтобы врач мог вовремя диагностировать развитие глазных осложнений и начать лечение, как можно сокрее!
При диабетической ретинопатии, выбор метода лечения во многом зависит от стадии заболевания. В настоящее время наиболее эффективным и надежным методом предупреждения прогрессирования диабетической ретинопатии является лазерокоагуляция сетчатки.
Лазерная коагуляция сетчатки является процедурой выполняемой в режиме «одного дня», которая не требует от пациента пребывания в стационаре. Местная анестезия, используемая в ходе процедуры, исключает болезненные ощущения. Цель и методика проводимого лазерного лечения предусматривает коагуляцию («прижигание») наиболее несостоятельных «протекающих» сосудов сетчатки и возможно, создание временных путей оттока скопившейся внутрисетчаточной жидкости.
источник
Сахарный диабет является одним из самых распространенных эндокринных заболеваний. Поражение глаз у людей с сахарным диабетом является одной из основных причин слепоты среди населения развитых стран мира. ПОДРОБНЕЕ
Страх потери зрения всю жизнь преследует этих больных. Однако комплексное применение оперативных и лазерных методов позволяет вернуть зрение ранее неизлечимым больным.
Поражение сетчатой оболочки глаза (диабетическая ретинопатия) — наиболее серьезное и частое осложнение сахарного диабета. Этот недуг может поразить практически каждого больного независимо от типа диабета и проводимого лечения. Остановить этот процесс можно только хирургическим путем.
ДИАГНОСТИКА ДИАБЕТА ГЛАЗА
В качестве консервативного лечения применяются различные лекарственные препараты, способствующие укреплению стенок сосудов, рассасыванию кровоизлияний, жировых и белковых отложений в сетчатке, улучшающие обмен веществ и кровоснабжение глаза. Однако, как показывает практика, многочисленные медикаментозные средства не могут остановить прогрессирование заболевания и должны применяться в качестве вспомогательных мер.
Хирургическое лечение больных сахарным диабетом требует особого подхода, так как заживление тканей идет значительно хуже и медленнее из–за нарушения всех видов обмена. Важно также учитывать особенности заболевания в целом, а не лечить какое–то одно из глазных заболеваний сахарного диабета.
При диабетической ретинопатии проводят хирургическую операцию — витрэктомию, цель которой — удаление измененного стекловидного тела и зарубцевавшейся ткани с поверхности сетчатки для устранения ее натяжения и отслоения. В некоторых случаях удаленное стекловидное тело замещается физиологическим раствором. В особо тяжелых случаях процесс образования рубцов может затрагивать и внутренние слои сетчатки. Поэтому в полость глаза приходится вводить силикон. Это необходимо для того, чтобы свести к минимуму внутреннее рубцевание сетчатки с дальнейшей повторной ее отслойкой. Когда в процессе послеоперационного наблюдения не выявляется повторное рубцевание сетчатки, силикон удаляется.
Операцию выполняют с общим и местным обезболиванием под операционным микроскопом. Для выполнения операции по витреоретинальной хирургии операционные оборудованы самыми современными аппаратами лучших фирм-производителей.
Утром в день операции в глаз закапывают капли, расширяющие зрачок. Вам могут также предложить легкое успокоительное, чтобы помочь расслабиться и не волноваться.
В операционной с вами будут находиться хирург, его ассистент, операционная медсестра, анестезиолог и медсестра-анестезиолог.
| Витрэктомия | Общее время лечения — 14 дней(предоперационное обследование — 2-3 дня, на 4-й день — операция, послеоперационное наблюдение — 5 дней). |
|---|
15-летний опыт лечения диабетической ретинопатии хирургами МНТК доказывает, что раннее удаление измененного стекловидного тела при начальных поражениях сетчатой оболочки на многие годы останавливает развитие заболевания.
В МНТК «Микрохирургия глаза» постоянно ведется разработка новых методов лечения диабетического поражения глаз. Многие операции являются уникальными, благодаря им все большее количество людей, ранее обреченных на полную слепоту и считавшихся безнадежными, получают возможность видеть. Читайте также здесь, как затормозить развитие ретинопатии, отсрочить операцию или совсем избежать ее.
ПОМНИТЕ: Людям, страдающим сахарным диабетом, необходимо регулярно посещать офтальмолога для контроля внутриглазного давления и поля зрения.
НЕЛЬЗЯ ЗАБЫВАТЬ, что диабетическая ретинопатия и ее осложнения — это лишь проявление общего заболевания, поэтому крайне важно следить за течением сахарного диабета и контролировать уровень сахара в крови.
ПАМЯТКА ПАЦИЕНТУ
ВАШИ ВРАЧИ
источник
Случаются дни, когда у нас нет настроения. Скучая, мы смотрим на окружающий мир. Мы можем равнодушно скользнуть взглядом по волшебной глади тенистого пруда, по медленно проплывающим над сочной зеленой листвой белоснежным облакам и даже не заметить всей этой красоты. Смотрим и не видим.
Сегодня почему-то все скучно и неинтересно. Но это только сегодня. Завтра яркое теплое солнце вновь будет радовать и согревать душу. Легкий ветерок, путающийся в высокой луговой траве, будет ласково касаться кожи. И тихая светлая радость от общения с удивительной красотой голубой планеты долго не будет покидать нас.
Часто ли мы задумываемся над тем, каким бесценным даром наградил нас Творец? Мы способны видеть! Видеть мир, такой огромный и разный. Видеть первый рисунок своего растущего карапуза или домик, слепленный им из песка. Видеть, как по широкой реке, разгоняя светло-зеленую пенящуюся волну, движется белый пароход. И чаек, испуганных его длинным протяжным гудком, кружащих над прибрежными зарослями желтого камыша. Видеть дорогое сердцу лицо. Не уставая, всматриваться в его милые знакомые черты.
Ценим ли мы то, чем владеем? Конечно. Но настолько привыкаем к имеющемуся, что перестаем понимать истинную цену своей способности нормально передвигаться, хорошо слышать, осязать, видеть. Естественно, люди не могут ежеминутно терзать себя мыслью о том, что было бы, если бы случилось то-то или то-то. Мы вспоминаем об этом только тогда, когда вдруг встречаем человека в инвалидной коляске. Или когда, напрягая голосовые связки, кричим, отвечая на вопрос обратившегося на улице плохо слышащего человека. Мы задумываемся об этом, когда, смиряя шаг, переводим через дорогу еще совсем не старого человека в черных очках, с тростью в руке.
Это заставляет задуматься. И, наверное, многого люди сумели бы избежать, если бы были грамотнее или, скажем, осведомленнее. Выше уже говорилось о том, что половина слепых в мире — это больные сахарным диабетом. Знай они, чем чреват диабет, разве бы променяли зрение на сладкую булочку? Пустили бы болезнь на самотек, отмахнулись бы от нее? Конечно, нет.
Иногда больные не прислушиваются к объяснениям докторов, не желая вникать в то, почему так важно постоянно поддерживать нормальный уровень содержания сахара в крови, и относятся к советам врачей чересчур легкомысленно. Некоторые просто не верят, что частое повышение уровня сахара в крови способно вызвать серьезные осложнения диабета. Такие люди живут сегодняшним днем.
А сегодня все проявления диабета могут ограничиваться лишь небольшой жаждой, которая, впрочем, особенно не мешает. И тогда больному кажется, что с диабетом жить не так уж сложно. Но спустя некоторое время, обычно через два-три года, запущенный диабет дает о себе знать уже по-иному.
«Неожиданно» появляются первые осложнения. Это могут быть изменения и в органах зрения, и в почках, и в нервах, и в сосудах нижних конечностей. Изменения эти серьезны и опасны, и будет лучше, если, зная о них заранее, вы проявите силу воли, умение добиваться поставленной цели и сможете предупредить их появление. А в том случае, если они уже возникли — замедлить их дальнейшее развитие.
Коли вам в руки попала эта книга, прочтите ее внимательно до конца. Здесь вы найдете практические советы о том, как избежать осложнений при сахарном диабете. А также поймете, что быть или не быть осложнениям диабета — на девяносто девять процентов зависит только от вас.
Итак, продолжим. Известно, что диабет может привести к различным формам расстройства зрения, которые связаны с вовлечением в болезненный процесс разных структур глазного яблока. Колебания уровня сахара в крови могут вызывать кратковременное ухудшение зрения, потому что влияют на форму хрусталика.
Как мы уже упоминали, хрусталик глаза является инсулинонезависимой тканью, иначе говоря, он поглощает сахар без помощи инсулина. При этом выделяется сорбит, обладающий свойством удерживать воду. Следовательно, если сахара в крови много, то он попадает в избыточном количестве и в хрусталик. А если вспомнить про «водолюбивый» сорбит, образующийся при усвоении сахара в инсулинонезависимых тканях, то становится понятным появление в хрусталике избытка жидкости.
Хрусталик — это живая линза. Когда он набухает и становится более выпуклым, увеличивается его преломляющая способность, необходимая для видения близко расположенных предметов. Но при этом рассмотреть что-то вдали становится весьма проблематично. И наоборот, при низком уровне сахара в крови хрусталик становится плоским. Зрение ухудшается при видении на близком расстоянии. Когда количество сахара нормализуется, подобные нарушения зрения исчезают.
По тому, в какую сторону изменяется у вас острота зрения, можно в определенной степени судить об уровне сахара. Если вы носите очки, не спешите подбирать другие, заметив, что в последние дни почему-то расплываются газетные строчки. Вполне возможно, что ухудшение зрения вызвано колебаниями сахара. Правильнее сначала измерить его содержание в крови. И если показатели окажутся далекими от нормальных, добейтесь их улучшения.
Очень часто ухудшение зрения бывает вызвано помутнением хрусталика глаза, иначе говоря, катарактой. К счастью, на сегодняшний день катаракта перестала быть неразрешимой проблемой. Какой бы она ни была, старческой или диабетической, зрение больным теперь возвращают с помощью несложной операции. Но больному диабетом следует знать о возможности подобного осложнения и вовремя задуматься, стоит ли рисковать зрением?
Наиболее грозное осложнение диабета, иногда приводящее к слепоте, связано с необратимыми болезненными изменениями глазного дна. Врачи называют это ретинопатией. Больной с выраженной ретинопатией даже может потерять зрение.
Глазное дно — это часть глазного яблока, находящаяся на противоположной зрачку стороне. Иначе говоря, задняя стенка глаза. Именно там находятся световоспринимающие структуры — «палочки» и «колбочки». Чтобы хорошо «ловить» свет, им необходимо хорошо «питаться», то есть иметь достаточное кровоснабжение. В противном случае зрение нарушается.
Подъемы уровня содержания сахара в крови, и кратковременные, и длительные, не проходят бесследно для светочувствительной ткани глазного дна. А все опять же по причине инсулинонезависимости артерий, которые обильно кровоснабжают «палочки» и «колбочки». У больных сахарным диабетом при высоком содержании сахара инсулинозависимые ткани голодают, а инсулинонезависимые «объедаются» им.
От такого «переедания» в них образуется много сорбита. Сорбит задерживает воду и вызывает отечность сосудов. То в одном, то в другом участке глазного дна случаются кровоизлияния, на месте которых образуются «соединительнотканные рубцы».
Со временем все большая часть светочувствительной ткани заменяется рубцами, неспособными выполнять зрительные функции. Поначалу больной этого не ощущает, поэтому очень важно регулярно посещать окулиста. Только окулист может заметить самые первые изменения глазного дна и совместно с вами начать борьбу за сохранение зрения.
Коварство болезни заключается главным образом в том, что она подкрадывается незаметно и больной не подозревает о происходящей на глазном дне «войне». Потому что зрение до поры до времени ухудшается незначительно. И вдруг — катастрофа: сразу, в один день, ухудшение зрения вплоть до его потери.
. Я помню одного молодого человека. Лет ему было, кажется, 25. Возраст далеко не детский. Многие в таком возрасте уже воспитывают собственных детей. А он был худенький, робкий молодой человек, больше похожий на угловатого подростка, и при этом в нем чувствовалось какое-то внутреннее сопротивление. Молодой человек считал, что сам очень хорошо разбирается в сахарном диабете, и сначала никак не хотел выслушивать мои рекомендации. Все же мы разговорились. Алексей — так звали моего пациента — стал мягче, беседа наша стала почти доверительной. Я внимательно выслушала его рассказ о болезни, просмотрела амбулаторную карту и поняла, что этому молодому человеку просто очень не повезло.
Не произошло у него за всю его 13-летнюю историю диабета встречи с понимающим доктором. Не стали для него родители «семейными» врачами. И случилось так, что знания, полученные Алексеем от врачей и из специальных книг, обернулись против него же самого. Так бывает, когда больной, не испытывая доверия к врачам, трактует их с удобной для себя позиции, не понимая возможных последствий.
Алексей заболел сахарным диабетом в 12 лет. Это был не младенец, а шестиклассник со своим кругом общения, интересами, увлечениями, в том числе и спортивными. Мальчик тяжело воспринял известие о своей болезни. Но переживал это, главным образом, в одиночку.
Родители забрали сына из школы и спортивной секции, считая, что так будет лучше. Но правильно ли это? Мы постоянно говорим о том, что больные сахарным диабетом должны вести тот же образ жизни, что и здоровые. Непонятно еще, из-за чего больше переживал Алексей: из-за постоянных инъекций инсулина или невозможности посещать школу. Это первая ошибка родителей. Регулярно, один раз в год мальчик проходил стационарное лечение. Регулярно посещал поликлинического врача.
Правда, читая скудные записи в амбулаторной карте, с сожалением отмечаешь, что эти поликлинические приемы были слишком формальными, и записи больше напоминают отчеты о выдаче инсулина. Цифры сахара натощак 12-13, а в диагнозе врач пишет, что диабет находится в стадии субкомпенсации или даже компенсации. Никаких отметок о том, что мальчик отстает в физическом развитии.
По кратким записям трудно судить о течении диабета, но ежегодные кетоацидозы и появление в диагнозе (уже в 14 лет!) сведений об осложнениях диабета говорят сами за себя. Не нужно быть врачом-эндокринологом, чтобы понять, что диабет у Алексея так и не был скомпенсирован. Я смотрела на плачущую маму и думала: «Где же вы были тогда, когда ему действительно нужна была ваша помощь? Вы должны были разузнать все о заболевании своего ребенка. Каким должен быть уровень содержания сахара, как и чем должен питаться мальчик, какие физические нагрузки для него приемлемы.
Неужели у вас ни разу не возникало вопроса, почему ваш сын отстает в физическом развитии от сверстников? Почему вы ни разу не усомнились в правильности лечения, если за долгое время у него ни разу не было хороших анализов?» Впрочем, не нужно было даже интересоваться анализами. Одно то, что мальчик постоянно испытывал жажду, говорило само за себя — диабет не компенсирован. Может быть, поэтому, не находя поддержки врача и понимания у родителей, Алексей перестал ходить в поликлинику и сам занялся своим лечением.
Так проходил год за годом.
Алексей стал программистом. Рабочий день у программиста ненормированный, и молодой человек часто нарушал режим питания и график инъекций инсулина. Иногда, действительно, можно передвинуть инъекции инсулина, но лишь в исключительных случаях. Иное дело, если это становится правилом. Тогда уровень содержания сахара постоянно колеблется, что, как мы уже знаем, чревато серьезным ухудшением состояния больного. Алексей же проводил эксперимент над собой в течение 7 лет, упорно избегая врачей. Даже тогда, когда зрение на один глаз ухудшилось, он продолжал жить и лечиться по собственной системе.
Понимание собственных ошибок пришло к нему только в 25 лет, когда он ослеп на один глаз и навсегда потерял возможность заниматься любимым делом. Кто в этом виноват? Здесь нельзя ответить однозначно.
Часть вины остается на совести медицины. Виноваты и родители, не захотевшие понять свою роль в лечении сына. Ведь именно они должны были забить тревогу, видя, что анализы остаются плохими, что ребенок плохо растет. Именно они должны были обеспечить и правильный режим, и правильное питание. Теперь мать плакала. Алексей же активно лечился, наконец-то начал соблюдать диету и режим питания, график инъекций инсулина. Но, к сожалению, было упущено’ слишком много времени.
Если у вас сахарный диабет, то независимо от того, есть у вас нарушения зрения или нет, вам необходимо выполнять следующие правила:
1. Посещать окулиста не реже, чем два раза в год, даже если изменений в органах зрения нет.
Если же таковые уже появились, то в зависимости от их выраженности и степени вероятности утраты зрения посещения должны стать чаще: не менее трех-четырех раз в год. Если же произошло внезапное или резкое ухудшение зрения, обратитесь к врачу немедленно, не дожидаясь планового визита.
2. Консультируйтесь только у врача-окулиста, которому вы доверяете. В конце концов, это ваше зрение, и вы должны быть уверены, что посещаемый вами окулист — специалист высокой квалификации. Только такой врач сможет выявить ранние изменения в органах зрения.
3. Выполняйте все рекомендации окулиста, будь то капли, инъекции или лечение лазером.
4. При выборе профессии, связанной с напряжением зрения, посоветуйтесь с врачом-окулистом. Прислушайтесь к его совету. Можно прогнозировать ваше будущее уже сейчас, принимая во внимание ваше зрение и изменения глазного дна сегодня.
5. Постоянно помните о том, что ваше зрение напрямую зависит от уровня содержания сахара в крови. Поэтому не забывайте делать все, что способствует поддержанию его в норме.
6. Следите за артериальным давлением. Повышение давления повышает риск разрыва новых сосудов глазного дна.
7. Физические нагрузки при имеющихся изменениях глазного дна должны быть умеренными и строго дозированными. В противном случае вновь могут лопнуть сосуды.
8. Если вы еще не бросили курить, сделайте это после прочтения нашей книги, в частности, этой главы. Курение вызывает спазм сосудов и, следовательно, является причиной ухудшения питания светочувствительной ткани — «палочек» и «колбочек».
источник