Для лечения суставов наши читатели успешно используют Око-плюс. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Заболевание глаз, вызванное их различной рефракцией (преломляющей способностью), называется анизометропия. Заболевание может приводить к опасным последствиям: косоглазию или амблиопии (потеря зрения из-за бездействия глаза).
Вместе с анизометропией может наблюдаться астигматизм (нарушение зрения, связанное с дефектом хрусталика, роговицы или глаза).
У человека с диагнозом анизометропия один глаз может быть с нормальной рефракцией, а другой — с аномальной.
Иногда глаза имеют одинаковую рефракцию, но разное снижение остроты зрения. Или на обоих глазах различная аномальная рефракция.
Если разница в рефракции между глазами небольшая (меньше 2 диоптрий), заболевание может не замечаться человеком. Но если разница значительная, есть вероятность потери бинокулярного зрения (зрения обоими глазами), предмет фиксируется попеременно то правым, то левым глазом, что ведет к трудностям ориентации в пространстве и реакции на внешние раздражители; окружающее человек воспринимает нечетко, размыто, иногда изображения сливаются.
- слабая степени анизометропии (в пределах 3 диоптрий),
- средняя степень (диапазон от 3 до 6 диоптрий),
- сильная степень (более 6 диоптрий).
- осевая анизометропия (когда при одинаковой рефракции глаз различается длина оси каждого глаза),
- рефракционная анизометропия (при одинаковых осях различаются преломляющие способности глаз),
- смешанная анизометропия (когда присутствуют оба вида нарушений).
Выделяют врожденную и приобретенную анизометропию. Распространена именно врожденная или наследственная анизометропия. Если у кого-то в семье есть анизометропия, то вероятно развитие заболевания у младших поколений. Причем в раннем возрасте у детей она может не проявиться, но в будущем может привести к тяжелым последствиям. В этом случае не имеет значение, какой глаз хуже видит у взрослого: у ребенка может больше страдать противоположная сторона.
Без наследственной предрасположенности анизометропия может возникнуть у взрослого человека после появления катаракты или осложнений хирургических операций на глазах.
Основная симптоматика анизометропии связана с нарушением остроты зрения. Врачи-окулисты для диагностики заболевания проверяют остроту зрения с помощью таблиц. Также эффективным для определения остроты зрения является метод фотосканирования глаза.
Чем раньше начать коррекцию зрения при анизометропии, тем выше шанс, что зрение удастся восстановить. Коррекция заболевания состоит в основном в ношении специальных корректирующих линз или очков.
Для ношения линз есть множество противопоказаний, поэтому подбор линз каждому пациенту должен производиться индивидуально квалифицированным специалистом. В противном случае можно лишь усилить негативные последствия анизометропии.
При ношении линз лучше постоянно наблюдаться у врача для предупреждения повреждения роговицы, кератита, инфекций, эпителиального отека. Также возможно использование ночных линз с целью рефракционной терапии.
Ночные линзы хороши тем, что во время бодрствования человек не ограничивает себя ни в чем, что невозможно при ношении обычных линз или очков.
Ночные линзы изготовлены из специальных материалов, которые обладают газопроницаемостью, поэтому не вызывают проблем, связанных с недостатком кислорода в роговице. Линзы способны корректировать заболевание, когда разница между рефракцией глаз более 2 диоптрий.
Менее опасными, но и менее эффективными являются телескопические очки для улучшения зрения. Они представляют собой систему линз — собирательной и рассеивающей. С помощью них изображения видимых предметов на сетчатке увеличиваются, тем самым устраняются проблемы, связанные со снижением зрения.
Очки могут корректировать анизометропию, когда разница рефракции глаз не более 2 диоптрий. Для детей возможна и большая разница между рефракцией глаз, так как их зрительная система еще способна меняться.
В сложных случаях, когда коррекция анизометропии не дает результатов, врачи назначают хирургическое вмешательство для сохранения зрения. Операция проводится с помощью лазера. Прибегают к оперативному вмешательству в самых крайних случаях, так как данные операции очень опасны и некоторым противопоказаны.
Важным критерием для назначения или отказа в операции является наличие заболеваний роговицы. Если какое-то заболевание присутствует, операцию проводить нельзя.
После операции необходимо соблюдать все рекомендации врача: придется избегать сильных физических нагрузок и сотрясений, иначе зрение может упасть.
Так как основная причина анизометропии связана с наследственностью, предупредить ее появление довольно сложно.
Но некоторые меры предосторожности следует соблюдать, особенно если кто-то в вашей семье уже сталкивался с подобным заболеванием:
- Не напрягайте глаза без необходимости. Если есть возможность прогуляться вместо игры за компьютером, лучше выбрать первое. Если ваша работа связана с работой за компьютером, следует соблюдать режимы работы и отдыха для глаз. Каждый час желательно отвлекаться от монитора и выходить на свежий воздух.
- Делайте гимнастику для глаз и век. Небольшая разминка для зрения или легкий массаж век помогут сохранить ясность зрения и позволят избежать усталости глаз к вечеру.
- Необходимо избегать контактных видов спорта (регби, баскетбол, боевые искусства) и силовых тренировок (бодибилдинг, тяжелая атлетика).
- Необходимо придерживаться диеты с ограничением жиров, а также не употреблять пищу с высоким содержанием холестерина. Полезные продукты для зрения (богатые витамином Е и бета-каротином), наоборот, следует включать в рацион в большом количестве.
Интересное видео о строении глаза.
Помогла статья? Возможно, она поможет и вашим друзьям! Пожалуйста кликните по одной из кнопок:
Спазм аккомодации или ложная близорукость — это заболевание, выраженное длительным спастическим сокращением цилиарной мышцы, приводящим к снижению остроты зрения вдаль, быстрому утомлению глаз в период контактирования с близко расположенными предметами.
Процесс проявляется болями в области глаз, височной и лобной части черепа.
Патологию часто называют синдромом усталых глаз или ложной близорукостью. Заболевание чаще встречается в возрасте 5-12 лет (около 20 % детей школьного возраста). Эта болезнь является обратимой, однако если не корректировать состояние и не пройти лечебный курс, она может перейти в детскую близорукость. Недуг в основном развивается в детском и молодом возрасте, что объясняется спецификой строения аккомодационного аппарата.
После 45 лет хрусталик начинает менять структуру и теряет пластику, что сопровождается снижением остроты зрения вблизи. Подобное состояние провоцирует появление возрастной дальнозоркости, чем и объясняется невозможность формирования спазма аккомодации у лиц старшей возрастной группы.
В группу риска входят люди, у которых наблюдается систематическое перенапряжение мышц глаз.Сюда входят школьники с чрезмерной нагрузкой на глаза, также молодые люди, работающие за компьютером на продолжительное время. Более подвержены такой патологии и недоношенные дети, со слабым иммунитетом, также дети, у которых часто проявляются аллергические реакции.
Вероятность развития заболевания велика у пациентов с ряда проблемами со здоровьем. К таким недугам относятся:
- астения;
- гиповитаминоз;
- функциональный дефицит тканей глаза;
- ювенильный остеохондроз.
Обычная миопия — чаще всего врожденная патология, а ложный вид заболевания в основном носит приобретенный характер. Наследственный тип ложной близорукости встречается крайне редко.
Различают определенные виды ложной близорукости. Классификацию производят, основываясь на причинах, вызывающих патологию.
- физиологическая — развивается в процессе изменения размеров глазного яблока. После обретения окончательных размеров, снижение зрения останавливается.
- лентикулярная — проявляется при изменении формы ядра хрусталика, приобретающего усиленные преломляющие свойства. Подвержены такому виду дети, болеющие диабетом, врожденной формой катаракты. Патология данной формы может вызваться в последствии использования определенных глазных капель.
- миопическая — характеризуется болезнетворным пересыханием оболочки глаза. Данный тип выражается резким снижением остроты зрения у ребенка. Такой спазм разделяется на два типа: стойкий и нестойкий.
В основном встречается смешанный тип нарушения, когда заболевание включает в себя несколько механизмов.
Выделяют два типа миопии, основанной на динамике процесса:
- стационарная — при такой форме наблюдается снижение зрения до определенного уровня, дальше которого ухудшение не фиксируется;
- развивающаяся — процесс при такой форме не останавливается. Прогрессирующая форма заболевания — довольно опасная патология, при этом виде регистрируется ежегодная динамика ослабления зрения, достигающего нескольких диоптрий.
Миопия имеет различные формы образования:
- осевая, когда глазное яблоко удлинено на 25 мм и более — хрусталик сохраняет свои преломляющие свойства;
- рефракционная — форма глазной оболочки в норме, но ядро хрусталика терпит изменения;
- смешанная — присутствуют обе патологии.
Различают три стадии заболевания:
- слабая — меньше 3 диоптрий;
- умеренная — 3,25-6 диоптрий;
- высокая — больше 6,25 диоптрии.
Главным стимулом для проявления реакции аккомодации является расфокусировка изображения на сетчатке при нормальной освещенности помещения. Такая расфокусировка, воспринятая мозгом, играет роль сигнала к активизации механизма аккомодации. Нервный импульс, дает команду к убыванию ресничной мышцы. Мышца сокращается, натяжение цинновых связок снижается, процесс приводит к изменению кривизны хрусталика.
Симптомы близорукости ложной или истиной
В результате фокус изображения двигается на сетчатку. При состоянии, когда человек смотрит вдаль, фокус изображения рекуперируется на сетчатку. Команда о расфокусировке будет отсутствовать, нервный импульс тоже, ресничная масса ослабевает, срастанье цинновых связок повышается, впоследствии хрусталик начинает терять кривизну и обретает ровную форму.
Основными причинами проявления такой патологии могут являться:
- чрезмерные нагрузки на зрительный аппарат — сюда относят долгое просиживание перед компьютером, ТВ, чтение в вечерние часы;
- недостаточный сон, неправильно организованный режим дня;
- расхождение письменного стола и стула с ростом школьника;
- несоблюдение дозволенного расстояния до книги при чтении (норма — около 35 см);
- нарушения кровоснабжения в шейной зоне позвоночника;
- гиповитаминоз;
- полное отсутствие физической нагрузки.
Признаки ложной миопатии проявляются неожиданно, могут продолжаться до нескольких лет. Имеют сходство с врожденной или приобретенной близорукостью.
Основные симптомы следующие:
Для лечения суставов наши читатели успешно используют Око-плюс. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- уменьшение остроты зрения при рассмотрении вдаль;
- возникновение рези, болей, жжения в глазах;
- покраснение глаз;
- снижение четкости линий предметов при их рассмотрении;
- быстрая утомляемость органа зрения;
- ощутимое снижение внимания;
- частые головные боли, слезотечение;
- потливость ладоней.
Часто дети начинают жаловаться на усталость, у них снижается успеваемость. Именно поэтому бывают случаи, когда спазм аккомодации путают с возрастными переменами ребенка.
Патология у детей и у подростков может вызвать:
- раздражительность;
- сосудистые нарушения;
- тремор конечностей;
- нестабильное эмоциональное состояние.
При ложной миопатии наблюдаются также следующие признаки:
- анизокория — разные размеры зрачков;
- нистагмом — невольные движения глазных яблок;
- тремор — дрожание век .
Диагностикой и дальнейшим лечением занимается офтальмолог. Правильно, когда диагностирование и назначение лечебного курса проводятся при первых симптомах заболевания.
Врач-офтальмолог проводит следующие обследования:
- измерение показателя остроты зрения больного;
- измерение внутриглазного давления;
- УЗИ глаз;
- исследование состояния глазного дна.
С целью получения точного определения причин образования заболевания, пациенту назначаются консультации у:
На основе полученных результатов выясняется степень тяжести болезни и назначается соответствующее лечение. Терапия направлена на восстановление работоспособности зрительной системы полностью.
Для устранения патологии назначается комплексное лечение, состоящая из:
- аппаратных методов;
- лекарственных средств;
- физиопроцедур;
- оздоровительных и профилактических процедур.
Медикаментозное лечение включает использование специальных глазных капель, которые предназначены для расслабления мышечных волокон. К таким средствам относятся:
Также назначаются витаминные комплексы.
Физиотерапия занимает важное место в комплексной терапии. Чаще всего применяется:
В случае, когда причиной проявления спазма аккомодации является заболевание позвоночника, назначается курс массажа спины. Также эффективны:
- иглорефлексотерапия;
- курс мануальной терапии;
- лечебная гимнастика.
Аппаратные методы лечения направлены на тренировку цилиарной мышцы.
Лазерная коррекция зрения довольно результативна при лечении ложной миопатии у пациентов всех возрастных групп. В основе процедуры лежит процесс торможения прогрессирования патологического состояния зрения под влиянием лазерных лучей на глаза. После лазерной терапии у пациента нормализуется состояние визуализации оптической системы. Через некоторое время острота зрения восстанавливается. Лазерная корректировка является максимально щадящим и эффективным способом при лечении ложной близорукости.
- компьютеризованный модуль Релакс;
- электроокулостимуляция.
Детям старше 5 лет выписывают очки Сидоренко (носят в условиях дома).
Очки Сидоренко
Полученный результат закрепляют оздоровительными мероприятиями:
- рациональное питание;
- занятия спортом;
- соблюдение гигиенических норм;
- зрительные упражнения.
Спазм аккомодации — обратимая патология и успешно поддается лечению. Использование лекарственных средств способствуют снятию перегрузки цилиарной мышцы, за счет ее расслабления. Для полноценного лечения нужно провести полный курс и устранить причины, вызвавшие болезнь. Ранняя диагностика и лечение являются профилактикой данного вида близорукости.
Для предотвращения развития заболевания нужно соблюдать некоторые требования:
- Помещение должно быть хорошо освещено;
- Мебель нужно выбрать в соответствии с возрастом и ростом ребенка, чтобы перед столом у него была правильная осанка;
- Нужно соблюдать достаточное расстояние перед монитором компьютера или экраном ТВ;
- В период работы периодически делать перерывы, уделяя возможность глазам отдохнуть;
- Много гулять на свежем воздухе, соблюдать режим сна, заниматься спортом, придерживаться здорового рациона питания;
- Своевременно лечить другие заболевания глазного аппарата;
- Беречь глаза от перенапряжения и от вредных воздействий.
- Открытоугольная глаукома
- Что значит миопия слабой степени и как это лечится?
- Парез аккомодации: что это такое?
- Описание болезни
- Симптомы
- Распространенные причины дальнозоркости
- Классификация дальнозоркости
- Как лечить дальнозоркость
- Консервативные методы
- Лазерное лечение
- Хирургическое лечение
- Профилактика
Дальнозоркость (гиперметропия) – это рефракционное нарушение зрения, при котором изображения предметов будут фокусироваться не на сетчатке, а в плоскости за ней. При возникновении гиперметропии глаза значительно ухудшается возможность различать предметы, расположенные вблизи. Кроме этого, к признакам дальнозоркости относят: зрительное утомление, головные боли разной степени и сильное жжение в глазах. При высокой степени гиперметропии значительно ухудшается зрение вдаль.
Дальнозоркость — фокусировка лучей лежит за сетчаткой
Диагностика дальнозоркости включает в себя следующие этапы обследования:
- Определение остроты зрения.
- Рефрактометрию.
- Офтальмоскопию.
- Скиаскопию.
- Биомикроскопию.
- УЗИ глазного яблока.
Лечение дальнозоркости у взрослых зависит от степени нарушения рефракции и может заключаться в оптической коррекции, использовании аппаратных методик, лазерной коррекции, термокератокоагуляции, гиперфакии и гиперартифакии. Конечно, это далеко не все методики лечения, которые могут использовать врачи. Выбор технологии зависит от индивидуальных особенностей пациента.
Гиперметропия средней степени – это проблема, которая сопровождается перенапряжением глазных мышц. Это обусловливает возникновение у пациентов систематических головных болей, зрительного переутомления, жжения в глазах. Это только основной перечень симптомов, с которыми может столкнуться пациент.
Детально изучив статистику возникновения подобного заболевания можно сделать вывод, что дальнозоркость у лиц от 18 лет встречается примерно у 45% населения. У детей от 7 до 12 лет проблема рассматривается, как физиологическое явление, у малышей до 3 лет роговица не сформированная и поэтому дальнозоркость присутствует у 90% малышей. Однако, в большинстве случаев она пройдет с возрастом. В возрасте от 13 до 14 лет заболевание возникает у 35% подростков, но лечить его хирургическими методами до совершеннолетия нельзя.
Человек страдающий гиперметропией отлично видит предметы, которые расположены далеко
Причины дальнозоркости бывают разнообразными. Основной является уменьшение размера глазного яблока со стороны передне-задней его оси.
Симптомы дальнозоркости являются очевидными. Человек плохо видит предметы, которые расположены вблизи, а при концентрации зрения на далеко расположенные объектах он видит их четко или немного размыто. В молодом возрасте хрусталик способен самостоятельно приспосабливаться и аккомодировать ресурсы глаза, чтобы автоматически увеличить его оптическую силу. В более зрелом возрасте ресурсы глаза постепенно исчерпываются, а симптомы дальнозоркости начинают прогрессировать. К распространенным симптомам можно отнести:
- утомляемость при чтении книги;
- перенапряжение при длительной работе;
- частые воспаления глаз;
- у детей в некоторых случаях может развиваться косоглазие и симптом «ленивых глаз».
Дальнозоркость считается достаточно сложным заболеванием и в детском возрасте может проявиться с совершенно нехарактерными для болезней глаз симптомами. К таким симптомам относят: нежелание выполнять домашнее задание, плохой сон, капризы и повышенную утомляемость. Если диагностировать дальнозоркость в раннем возрасте тогда можно избежать возникновения осложнений.
Зрение с дальнозоркостью
Болезнь нельзя пускать на самотек и при обнаружении первых симптомов сразу нужно отправиться на прием к офтальмологу. Специалист исследует глазное дно и проведет ультразвуковое исследование. С помощью фороптера, вам подберут индивидуальные линзы. При плановой проверке зрения невозможно определить наличие дальнозоркости и определить ее степень. Для этого нужны специальные методы диагностики.
Теперь вы знаете, чем характеризуется дальнозоркость у человека. Давайте разберемся с причинами, которые вызывают гиперметропию.
При наличии гиперметропии имеет место несоответствие силы преломляющего аппарата передне-заднему размеру глаза. При дальнозоркости это происходит из-за относительной слабости преломляющего аппарата или укороченной передне-задней оси глазного яблока. Оба фактора могут привести к тому, что лучи начнут фокусироваться позади сетчатки.
Физиологическая дальнозоркость (+2+4 дптр) характерна для новорожденных и объясняется небольшим продольным размером глазного яблока. Дальнозоркость в 4 дптр характеризует зрелость плода, а также значительное увеличение степени гиперметропии. Обычно подобная проблема наблюдается при микрофтальме и сочетается с другими врожденными аномалиями глаза и другими пороками развития.
Причины дальнозоркости
По мере роста ребенка размеры глазного яблока постепенно увеличиваются до нормы в 23-25 мм. В некоторых случаях это приводит к полному исчезновению дальнозоркости к 12 годам и формированию соразмерной рефракции. После завершения формирования организма дальнозоркость отмечается у 50% людей. Большинству людей, которые страдают подобной проблемой удается компенсировать слабость рефракции постоянным напряжением цилиарной мышцы глаза, которая позволяет удерживать хрусталик в выпуклом состоянии, увеличивая его преломляющую способность.
К 60 годам компенсирующие возможности зрительного аппарата полностью снижаются и дальнозоркость начинает активно прогрессировать. Таким образом, свое активное развитие начинает старческая дальнозоркость или пресбиопия. Восстановление зрения в этом случае возможно при использовании специальных очков с собирающими линзами. Поэтому дальнозоркость обозначают с положительными диоптриями.
Кроме этого, дальнозоркостью может характеризоваться афакия. Это состояние, при котором отсутствует хрусталик. В результате этого преломляющая сила глаза значительно снижается, и острота зрения составляет 0,1. Поэтому заместительная коррекция сильными положительными линзами или имплантацией интраокулярной линзы.
В зависимости от того, на фоне каких особенностей развивалась дальнозоркость она может быть осевой или аксиальной. Степень дальнозоркости бывает:
- Слабой. О ней можно говорить в том случае, если показатели достигают максимум +2-3 дптр.
- Средней. Показатели находятся в пределах до +5 дптр.
- Высокой. Она имеет показатели более +5 дптр.
Дальнозоркость имеет 3 степени
В соответствии с особенностями проявления дальнозоркость может быть:
При наличии явной дальнозоркости мышца находится под постоянным напряжением. Расслабление не наступает не только при актуальной зрительной нагрузке, но и в состоянии покоя. Эту дальнозоркость также могут обозначать, как аккомодационная астенопия. При скрытой дальнозоркости симптомы отсутствуют, но развивается медикаментозный паралич аккомодации. Полная дальнозоркость сопровождается наличием особенностей, которые присущие обеим формам.
Перед тем, как улучшить зрение при дальнозоркости нужно ознакомиться с распространенными методами. Они бывают:
- Консервативные (очковая или контактная коррекция).
- Лазерные (LASIK, Super Lasik, LASEK, Epi-Lasik, Femto LASIK).
- Хирургические (ленсэктомия, гиперфакия, гиперартифакия, термокератопластика).
Главными особенностями коррекции гиперметропии является современность и адекватность. При полном отсутствии астенопических жалоб и остроте зрения обоих глаз не менее 1,0 коррекция зрения не показана.
Основным способом коррекции на сегодняшний день служит подбор очков. При отсутствии тенденции к развитию косоглазия и амблиопии к 6-7 годам, очковая коррекция отменяется. При гиперметропии до +3 диптр используют ночные ортокератологические линзы. При наличии высокой степени дальнозоркости могут выписать сложные очки.
Чтобы исправить зрение при дальнозоркости специалисты рекомендуют аппаратное лечение, программно-компьютерное лечение, физиотерапию, курсы витаминотерапии и биологические добавки. Во время просмотра телевизора лучше использовать перфорационные очки, которые уменьшают напряжение аккомодации. С 18 лет возможно проведение лазерной коррекции до +6 диоптрий. Каждый метод коррекции дальнозоркости имеет свои показания.
Факичная ICL
В хирургии дальнозоркости используют метод рефракционной замены хрусталика. В этом случае проводят удаление собственного хрусталика глаза и заменяют его на ИОЛ. Рефракционная замена хрусталика также может использоваться и при возрастной дальнозоркости. Хирургическое лечение также может заключаться в проведении гиперфакии, лазерной термокератопластики и кератопластики.
Трансплантация роговицы
Теперь вы знаете, как остановить дальнозоркость у взрослых и детей. Определять способ лечения должен врач после проведения тщательного осмотра пациента.
Вот перечень мероприятий, которые направлены на предупреждение возникновения дальнозоркости:
- Режим освещения. Чтение и написание текста следует осуществлять только при наличии хорошего освещения. Мощность настольной лампы должна составлять 60-100 Вт. Лампы дневного света использовать нельзя.
- Режим зрительных нагрузок. Нужно следить за длительностью зрительных нагрузок. Напряженную зрительную работу лучше чередовать с активным отдыхом.
- Гимнастика для глаз. Специальный комплекс упражнений необходимо выполнять каждые 30-40 минут. Упражнения включают в себя расслабляющую гимнастику и у упражнения, которые тренируют глазные мышцы.
- Специальная тренировка глазных мышц. Такая тренировка должна проводиться только под наблюдением офтальмолога.
- Грамотная коррекция слабой степени дальнозоркости. В дальнейшем это позволяет избежать возникновение высокой степени гиперметропии и прогрессирование заболевания.
- Ряд мероприятий, которые направлены на укрепление организма в целом. К этим мероприятиям относят активный образ жизни, плавание, массаж и контрастный душ.
- Полноценное питание. В пище должны присутствовать полезные для организма компоненты и витамины.
Профилактические средства при дальнозоркости
В некоторых случаях специалисты могут назначить выполнение специального комплекса упражнений при дальнозоркости.
Теперь вы знаете, что представляет собою дальнозоркость глаза и как определить гиперметропию средней степени обоих глаз. Надеемся, что эта информация была полезной и интересной.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
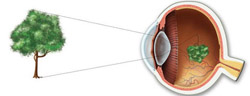
Для того чтобы понять механизмы развития, принципы диагностики и лечения близорукости, необходимы определенные знания о строении глаза и о функционировании его преломляющей системы.
Глаз человека представляет собой сложную систему, которая обеспечивает восприятие изображений из окружающего мира и передачу их головному мозгу.
С анатомической точки зрения глаз человека состоит из:
- Наружной оболочки. Наружная оболочка глаза образована склерой и роговицей. Склера – это непрозрачная ткань белого цвета, которая покрывает большую часть глазного яблока. Роговица представляет собой небольшой участок наружной оболочки глаза, который располагается на его передней поверхности и имеет слегка выгнутую (наружу) форму (в виде полусферы). Роговица прозрачна, вследствие чего световые лучи с легкостью проходят через нее. Роговица является важным органом преломляющей системы глаза, то есть проходящие через нее световые лучи преломляются и собираются вместе в определенной точке.
- Средней оболочки. Средняя (сосудистая) оболочка глаза обеспечивает кровоснабжение и питание глазного яблока и всех внутриглазных структур. В области переднего отдела глазного яблока (прямо позади роговицы) из сосудистой оболочки глаза образуется радужка (радужная оболочка). Это своеобразная диафрагма, в центре которой имеется небольшое отверстие (зрачок). Основная функция радужной оболочки заключается в регуляции количества света, поступающего в глаз. При чрезмерно ярком освещении происходит сокращение определенных мышц радужки, в результате чего зрачок сужается, а количество проходящего через него света уменьшается. В темноте отмечается обратный процесс. Зрачок расширяется, вследствие чего глаз может уловить большее количество световых лучей.
- Внутренней оболочки. Внутренняя оболочка глаза (сетчатка) представлена множеством фоточувствительных нервных клеток. Данные клетки воспринимают проникающие в глаз световые частицы (фотоны), генерируя при этом нервные импульсы. Эти импульсы по специальным нервным волокнам передаются в головной мозг, где и происходит формирование изображения.
Внутри глаза также располагаются определенные элементы, обеспечивающие его нормальное функционирование.
К внутриглазным структурам относятся:
- Стекловидное тело. Это прозрачное образование студенистой консистенции, которое занимает основной объем глазного яблока и выполняет фиксирующую функцию (то есть обеспечивает поддержание формы глаза).
- Хрусталик. Это небольшое образование, располагающееся прямо позади зрачка и имеющее форму двояковыпуклой линзы. Само вещество хрусталика окружено прозрачной капсулой. По краям к капсуле хрусталика крепятся специальные связки, которые соединяют ее с ресничным телом и ресничной мышцей. Хрусталик, как и роговица, является важным компонентом преломляющей системы глаза.
- Камеры глаза. Камеры глаза – это небольшие щелевидные пространства, располагающиеся между роговицей и радужкой (передняя камера глаза), радужкой и хрусталиком (задняя камера глаза). Пространство данных камер заполнено специальной жидкостью (водянистой влагой), которая обеспечивает питание внутриглазных структур.
Помимо глазного яблока и внутриглазных структур имеется целый ряд вспомогательных органов глаза, играющих важную роль в его нормальном функционировании (это глазодвигательные мышцы, слезные железы, веки и так далее). При развитии близорукости может отмечаться поражение глазодвигательных мышц, поэтому они будут описаны более подробно.
К глазодвигательным мышцам глаза относятся:
- Наружная прямая мышца – обеспечивает отведение (поворот) глаза наружу.
- Внутренняя прямая мышца – обеспечивает поворот глаза кнутри.
- Нижняя прямая мышца – обеспечивает опускание глаза.
- Верхняя прямая мышца – обеспечивает подъем глаза.
- Верхняя косая мышца – поднимает и отводит глаз.
- Нижняя косая мышца – опускает и отводит глаз.
Как было сказано ранее, основными структурами преломляющей системы глаза являются хрусталик и роговица. Роговица обладает постоянной преломляющей силой, равной примерно 40 диоптриям (диоптрия – единица измерения преломляющей силы линзы), в то время как преломляющая сила хрусталика может изменяться от 19 до 33 диоптрий.
В нормальных условиях при прохождении через роговицу и хрусталик световые лучи преломляются и собираются в одну точку, которая в норме должна располагаться (проецироваться) прямо на сетчатке. В данном случае человек получает максимально четкое изображение наблюдаемого предмета.
Когда человек смотрит вдаль, преломляющая способность хрусталика уменьшается, в результате чего изображение далеко расположенного предмета становится более четким. Происходит это благодаря расслаблению ресничной мышцы, что приводит к натяжению связок хрусталика и его капсулы и уплощению самого хрусталика.
При рассматривании близко расположенного предмета имеет место обратный процесс. В результате сокращения ресничной мышцы ослабляется натяжение связок и капсулы хрусталика, сам он приобретает более выпуклую форму, а его преломляющая сила увеличивается, что и позволяет сфокусировать изображение на сетчатке.
Механизм развития близорукости заключается в том, что из-за различных аномалий строения глазного яблока или из-за нарушения функционирования его преломляющей системы изображения далеко расположенных предметов фокусируются не прямо на сетчатку, а перед ней, в результате чего воспринимаются человеком как нечеткие, расплывчатые. Близко расположенные предметы человек при этом видит более или менее нормально.
Непосредственной причиной близорукости может быть поражение глазного яблока и различных компонентов преломляющей системы.
В зависимости от пораженной структуры выделяют:
- Осевую (аксиальную) близорукость. Развивается в результате чрезмерно длинного переднезаднего размера глазного яблока. Преломляющие системы глаза при этом не поражены.
- Лентикулярную близорукость. Развивается в результате увеличения преломляющей силы хрусталика, что может наблюдаться при некоторых заболеваниях (например, при сахарном диабете) либо при приеме некоторых медикаментов (гидралазина, хлорталидона, фенотиазина и других).
- Близорукость при поражении роговицы. В данном случае причиной развития заболевания является слишком большая кривизна роговицы, что сочетается с чрезмерно выраженной ее преломляющей силой.
В зависимости от механизма развития выделяют:
- истинную близорукость;
- ложную близорукость.
Аккомодация – это приспособление глаза, обеспечивающее четкое видение предметов, находящихся на различном расстоянии от человека. Ложная близорукость – это патологическое состояние, развивающееся у детей и людей молодого возраста в результате перенапряжения аппарата аккомодации.
Как было сказано ранее, во время рассматривания близко расположенных предметов происходит сокращение ресничной мышцы и увеличение преломляющей силы хрусталика. Если ресничная мышца находится в сокращенном состоянии в течение нескольких часов, это может нарушить обмен веществ и нервную регуляцию в ней, в результате чего произойдет ее спазм (то есть выраженное и длительное сокращение). Если человек при этом попытается посмотреть вдаль, спазмированная ресничная мышца не расслабится, а преломляющая сила хрусталика не уменьшится, в результате чего расположенный вдали предмет будет виден нечетко. Данное состояние и называется спазмом аккомодации.
Способствовать развитию спазма аккомодации может:
- длительное непрерывное чтение;
- длительная работа за компьютером;
- длительный просмотр телепередач;
- чтение (или работа за компьютером) при плохом освещении;
- несоблюдение режима труда и отдыха;
- неполноценный сон;
- неполноценное питание.
Так как спазм аккомодации носит временный характер и практически полностью разрешается после устранения причины его возникновения, данное состояние принято называть ложной близорукостью. Никаких анатомических дефектов в глазном яблоке или в преломляющей системе глаза при этом не наблюдается, однако при длительном воздействии причинного фактора и часто повторяющихся спазмах аккомодации может развиться истинная близорукость.
В зависимости от причины развития выделяют:
- наследственную миопию;
- приобретенную миопию.
Многочисленными исследованиями было доказано, что близорукость может передаваться по наследству, причем различные степени заболевания наследуются по различным механизмам.
Генетический аппарат человека состоит из 23 пар хромосом, расположенных в ядрах клеток. В каждой хромосоме имеется огромное количество различных генов, которые могут быть активными или неактивными. Именно активация тех или иных генов определяет все свойства и функции клеток, тканей, органов и всего организма в целом.
Во время зачатия происходит слияние мужских и женских половых клеток, в результате чего формирующийся эмбрион наследует 23 хромосомы от матери и 23 хромосомы от отца. Если в полученных хромосомах имеются дефектные гены, появляется вероятность того, что ребенок унаследует имеющуюся мутацию и у него также разовьется определенное заболевание.
Близорукость слабой и средней степени наследуется по аутосомно-доминантному типу. Это означает, что если ребенок унаследует хотя бы 1 дефектный ген, у него будет развиваться данное заболевание. Вероятность наследования данного гена зависит от того, кто из родителей болен близорукостью. Если оба родителя больны, вероятность рождения больного ребенка составит от 75 до 100%. Если же болен только один из родителей, ребенок унаследует дефектные гены с вероятностью от 50 до 100%.
Миопия высокой степени наследуется по аутосомно-рецессивному типу. Это означает, что если болеет только один из родителей, а второй здоров и не является носителем дефектного гена, ребенок у них будет здоровым, однако может унаследовать 1 дефектный ген и также станет бессимптомным носителем заболевания. Если больны оба родителя, вероятность рождения больного ребенка составит 100%. Если же оба родителя являются бессимптомными носителями дефектного гена, вероятность рождения больного ребенка составит 25%, а вероятность рождения бессимптомного носителя – 50%.
О приобретенной миопии говорят в том случае, когда в момент рождения у ребенка нет никаких признаков данного заболевания, а вероятность наследственного фактора исключается (если у родителей, бабушек и дедушек ребенка не было близорукости, вероятность наличия генетической предрасположенности крайне мала). Причиной развития заболевания при этом являются факторы внешней среды, которые воздействуют на орган зрения в процессе жизнедеятельности человека.
Способствовать развитию миопии могут:
- Несоблюдение гигиены зрения. Как было сказано ранее, при чтении, а также при работе за компьютером или при просмотре телевизора на близком расстоянии происходит напряжение аккомодации (то есть напрягается ресничная мышца, что приводит к увеличению преломляющей способности хрусталика). Если человек работает в таком положении в течение длительного времени, в ресничной мышце начинают происходить определенные изменения (она гипертрофируется, то есть становится более толстой и сильной). Процесс гипертрофии ресничной мышцы может занимать несколько лет, однако если это произойдет, нарушится механизм ее расслабления. Когда человек будет смотреть вдаль, ресничная мышца не будет полностью расслабляться, а будет оставаться в частично сокращенном состоянии. Вследствие этого связки капсулы хрусталика будут оставаться расслабленными, а сам хрусталик не будет уплощаться в необходимой степени, что и будет являться непосредственной причиной близорукости.
- Неблагоприятные условия труда. Чтение или работа за компьютером при плохом освещении требует более выраженного напряжения аккомодации, что со временем может привести к развитию близорукости.
- Авитаминоз. Недостаток витаминов (особенно витамина В2) также может способствовать развитию миопии. Объясняется это тем, что витамин В2 (рибофлавин) в норме улучшает многие функции глаза, в частности облегчает процессы темновой адаптации (улучшения зрения в темноте) и устраняет усталость глаз при переутомлении. При недостатке данного витамина также отмечается чрезмерное напряжение и переутомление глазных структур.
- Первичная слабость аккомодации. Данным термином обозначается патологическое состояние, при котором преломляющая сила роговицы и/или хрусталика выражена недостаточно сильно. Проходящие через них световые лучи при этом фокусируются несколько позади сетчатки, а в качестве компенсаторной реакции происходит растяжение глазного яблока в переднезаднем размере. Если через определенное время вызвавшее слабость аккомодации заболевание устранить, перерастянутое глазное яблоко станет причиной близорукости.
- Травмы.Травмы глаза, сопровождающиеся повреждением глазного яблока, роговицы или хрусталика также могут стать причиной развития миопии.
Ночная близорукость полностью исчезает в дневное время и при хорошем освещении.

В зависимости от механизма развития миопии у детей выделяют:
- врожденную миопию;
- физиологическую миопию.
Врожденная близорукость может наблюдаться у недоношенных детей, которые родились раньше положенного срока (в норме ребенок должен рождаться не ранее, чем через 37 недель внутриутробного развития). Объясняется это тем, что у эмбриона в возрасте 3 – 4 месяцев форма и размеры глаза отличаются от таковых у взрослого человека. Задний отдел склеры у него немного выпячивается кзади, вследствие чего переднезадний размер глазного яблока увеличивается. Также в этом возрасте наблюдается более выраженная кривизна роговицы и хрусталика, что увеличивает их преломляющую силу. Все это приводит к тому, что проходящие через преломляющую систему глаза световые лучи фокусируются перед сетчаткой, вследствие чего у рожденного недоношенным ребенка будет отмечаться близорукость.
Через несколько месяцев после рождения форма глазного яблока ребенка изменяется, а преломляющая способность роговицы и хрусталика уменьшается, в результате чего близорукость исчезает без какой-либо коррекции.
Физиологическая миопия может развиваться у детей в возрасте от 5 до 10 лет, когда происходит особенно интенсивный рост глазного яблока. Если его переднезадний размер при этом становится чрезмерно большим, проходящие через роговицу и хрусталик лучи фокусируются перед сетчаткой, то есть развивается близорукость.
По мере роста ребенка выраженность близорукости может увеличиваться. Данный процесс обычно заканчивается к 18 годам, когда прекращается рост глазного яблока. В то же время, в некоторых случаях возможно прогрессирование физиологической близорукости до 25 лет.
Первое что начинает беспокоить пациентов с близорукостью – это нечеткое видение далеко расположенных предметов. При медленно прогрессирующем заболевании пациенты не сразу замечают данный симптом, часто списывая снижение остроты зрения на переутомление и усталость. Со временем миопия прогрессирует, вследствие чего пациенты начинают видеть далеко расположенные предметы все хуже и хуже. Работа с предметами на близком расстоянии (например, чтение) не вызывает у людей с миопией каких либо неудобств.
Также люди с близорукостью постоянно щурятся, пытаясь рассмотреть далеко расположенные предметы. Механизм развития данного симптома объясняется тем, что при частичном смыкании глазной щели слегка перекрывается зрачок. В результате этого изменяется характер проходящих через него световых лучей, что и способствует улучшению остроты зрения. Также при прикрытии век происходит незначительное уплощение роговицы глаза, что может способствовать улучшению зрения при миопии, сочетающейся с роговичным астигматизмом (заболеванием, при котором отмечается неправильная, кривая форма роговицы).
По мере прогрессирования заболевания могут появляться и другие симптомы, связанные с повреждением преломляющей системы глаза и нарушением зрения.
Близорукость может проявляться:
- Головными болями. Развитие данного симптома связано с перенапряжением аппарата аккомодации, с нарушением кровоснабжения ресничной мышцы и других внутриглазных структур, а также с нечетким изображением далеко расположенных предметов, что влияет на функционирование всей центральной нервной системы.
- Жжение и боль в глазах. Возникают вскоре после начала работы с предметами на близком расстоянии (например, при работе за компьютером). Развитие данных симптомов также связано с переутомлением различных внутриглазных структур и нарушением аккомодации. Стоит отметить, что жжение в глазах также может указывать на спазм аккомодации.
- Слезоточивость. Усиленное слезоотделение может отмечаться при длительной работе за компьютером и при чтении книг, однако данный симптом может встречаться и у здоровых людей (в последнем случае он появляется гораздо позже и исчезает после нескольких минут отдыха). Кроме того, у больных с миопией слезоточивость может отмечаться в ясные солнечные дни или при ярком освещении. Объясняется это тем, что при миопии отмечается более выраженное (чем в норме) расширение зрачка, что связано с повреждением ресничной мышцы. В результате этого в глаз поступает слишком много света, а усиленное слезоотделение является своеобразной защитной реакцией в ответ на данное явление.
- Увеличение размеров глазной щели. Данный симптом может быть незаметен при близорукости слабой степени, однако обычно выражен при тяжелой прогрессирующей близорукости. Объясняется это чрезмерным увеличением глазного яблока, которое несколько выступает вперед, раздвигая при этом веки.

Для диагностики миопии используют:
- измерение остроты зрения;
- исследование глазного дна;
- исследование полей зрения;
- скиаскопию;
- рефрактометрию;
- компьютерную кератотопографию.
Как было сказано ранее, первое, что страдает при близорукости, это острота зрения, то есть способность четко видеть предметы на определенном расстоянии от глаза. Объективные методы исследования данного показателя позволяют определить степени близорукости и спланировать дальнейшие диагностические и лечебные мероприятия.
Сама процедура исследования остроты зрения проста и выполняется за считанные минуты. Проводится исследование в хорошо освещенной комнате, в которой имеется специальная таблица. На данной таблице располагаются ряды букв или знаков (символов). В верхнем ряду расположены самые крупные буквы, а в каждом последующем – более мелкие.
Суть исследования заключается в следующем. Пациент садится на стул, который располагается в 5 метрах от таблицы. Врач дает пациенту специальную непрозрачную заслонку и просит прикрыть ею один глаз (при этом не закрывая его, не смыкая век), а вторым глазом смотреть на таблицу. После этого врач указывает на буквы различных размеров (сначала на большие, затем на более мелкие) и просит пациента называть их.
Люди с нормальной остротой зрения способны с легкостью (не прищуриваясь) прочитать буквы из десятого (сверху) ряда таблицы. При миопии больные хуже видят вдаль, вследствие чего хуже различают мелкие детали (в том числе буквы и символы на таблице). Если во время проведения исследования человек неправильно называет какую-либо букву, врач возвращается на 1 ряд выше и проверяет, видит ли он буквы в нем. Степень миопии определяется в зависимости от того, буквы из какого ряда может прочитать пациент. После определения остроты зрения на одном глазу его следует прикрыть заслонкой и провести такое же исследования со вторым глазом.
Если во время проведения исследования пациент не может прочитать буквы с самого верхнего ряда, это говорит о крайне выраженном нарушении зрения. В данном случае врач становится на расстоянии 4 – 5 метров от пациента, показывает ему определенное количество пальцев на руке и просить сосчитать их. Если пациент не может этого сделать, врач медленно подходит к нему (держа руку в прежнем положении), при этом пациент должен назвать количество пальцев сразу же, как только сможет их сосчитать. Если он не может сделать этого, даже когда рука врача располагается прямо перед его глазом, значит, он практически ослеп на данный глаз (такое состояние возникает в далеко зашедших случаях, при развитии осложнений нелеченной миопии). Последним этапом диагностики в данном случае будет проверка светоощущения (врач периодически светит фонариком в глаз больного и просит говорить, когда тот видит свет). Если пациент не может определить момент включения света, значит, он полностью ослеп на исследуемый глаз.
Определение степени миопии проводится сразу после определения остроты зрения. Для этого на глаза пациенту надевают специальные очки со съемными линзами. В оправу перед одним глазом врач вставляет непрозрачную пластинку, а перед другим глазом начинает поочередно устанавливать рассеивающие линзы. Данные линзы рассеивают проходящие через них лучи, в результате чего общая преломляющая способность рефракционной системы (то есть линзы, роговицы и хрусталика) уменьшается, а фокус изображения смещается назад.
По мере замены линз врач просит пациента читать буквы из различных рядов таблицы до тех пор, пока он не сможет четко определить буквы (символы) из 10 ряда. Степень близорукости в данном случае будет равняться силе линзы, потребовавшейся для коррекции зрения.
В зависимости от выраженности миопии выделяют:
- Слабую степень миопии – до 3 диоптрий.
- Среднюю степень миопии – от 3 до 6 диоптрий.
- Высокую степень миопии – более 6 диоптрий.
При прогрессировании миопии практически всегда происходит увеличение переднезаднего размера глазного яблока. Наружная оболочка глаза (склера) при этом растягивается относительно легко, в то время как сетчатка (состоящая из фоточувствительных нервных клеток) способна переносить растяжение лишь до определенных пределов (которые обычно крайне малы). Вот почему при миопии часто наблюдаются атрофические изменения в области диска зрительного нерва (диск зрительного нерва – это участок на задней стенке глазного яблока, в котором собираются нервные волокна, передающие нервные импульсы от фоточувствительных нервных клеток к головному мозгу).
Выявить данные изменения можно с помощью исследования глазного дна (офтальмоскопии). Суть исследования заключается в следующем. Врач надевает себе на голову специальное зеркало с отверстием внутри и садится напротив пациента. После этого он устанавливает перед глазом пациента увеличительное стекло и направляет лучи отраженного от зеркала света прямо в зрачок исследуемого глаза. В результате этого врач может детально изучить заднюю (внутреннюю) стенку глазного яблока, оценить состояние зрительного нерва и выявить так называемый миопический конус – серповидный участок пораженной сетчатки, располагающийся вокруг диска зрительного нерва.
Перед проведением исследования пациенту обычно закапывают в глаза несколько капель препаратов, расширяющих зрачок (например, атропина). Необходимость в данной процедуре обусловлена тем, что при проведении обследования врач направляет в глаз пациента лучи света, что в норме приводит к рефлекторному сужению зрачка, через который врач ничего не сможет рассмотреть. Исходя из этого, следует, что проведение офтальмоскопии противопоказано, если пациенту нельзя назначать указанные препараты (например, при глаукоме – заболевании, характеризующемся стойким повышением внутриглазного давления).
При прогрессировании миопии страдает не только острота зрения, но и периферическое зрение. Проявляется это сужением полей зрения, что может быть выявлено во время проведения специальных исследований. Механизм развития данного симптома заключается в поражении сетчатки, наблюдающемся при чрезмерном растяжении глазного яблока.
Исследовать поля зрения можно с помощью ориентировочного (субъективного) или объективного метода. При субъективном методе исследования врач и пациент садятся друг напротив друга таким образом, чтобы правый глаз пациента смотрел в левый глаз врача, при этом их глаза должны находиться на расстоянии в 1 метр друг от друга. Врач просит пациента смотреть прямо перед собой и сам делает то же самое. Затем он устанавливает сбоку от головы специальную белую метку, которую вначале не видит ни он, ни пациент. После этого врач начинает перемещать метку от периферии к центру (в точку, располагающуюся между его глазом и глазом пациента). Сам пациент при этом должен подать знак врачу сразу же, как только заметит движение метки. Если врач заметит метку одновременно с пациентом, значит поля зрения у последнего нормальные (при условии, что они нормальные у самого врача).
В ходе исследования врач устанавливает метку справа, слева, сверху и снизу от глаза, проверяя границы полей зрения со всех сторон.
При объективном методе исследования пациент садится напротив специального аппарата, представляющего собой большую полусферу. Голову он помещает на специальную подставку в центре полусферы, после чего фиксирует зрение на точке, расположенной прямо перед его глазами. Затем врач начинает перемещать специальную метку от периферии сферы к ее центру, а пациент должен подать ему знак, как только увидит ее. Основным преимуществом данного метода является его независимость от состояния зрения врача. Более того, на обратной (выпуклой) стороне полусферы имеются специальные линейки с градацией, по которым врач сразу определяет границы полей зрения в различных плоскостях.
Само исследование абсолютно безопасно и не занимает более 5 – 7 минут. Для выполнения исследования никакой специальной подготовки не требуется, а пациент может отправляться домой сразу после окончания процедуры.
Это простой метод исследования, позволяющий диагностировать миопию и определить ее степень. При скиаскопии исследуются функции всех преломляющих структур глаза (хрусталика и роговицы) одновременно. Суть метода заключается в следующем. Врач садится на стул перед пациентом и устанавливает в 1 метре от исследуемого глаза источник света (обычно это зеркало с отверстием в центре, которое отражает свет от лампы, находящейся сбоку от пациента). Отраженные от зеркала световые лучи проходят через роговицу и хрусталик, попадают на сетчатку исследуемого глаза и отражаются от нее, в результате чего врач через зрачок видит круглое пятно красного цвета (красный цвет обусловлен кровеносными сосудами, расположенными на дне глазного яблока).
Если после этого врач начнет перемещать зеркало вверх или вниз, форма отражающегося пятна начнет меняться, причем характер изменений будет зависеть от состояния преломляющей системы глаза. Так, например, если у человека имеется миопия в 1 диоптрию, отраженные от сетчатки лучи будут собираться (фокусироваться) на расстоянии ровно в 1 метр от глаза. В данном случае, как только врач сдвинет зеркало в сторону, красное пятно тут же исчезнет.
Если у пациента имеется миопия более чем в 1 диоптрию, во время движения зеркала врач увидит тень, которая будет перемещаться в сторону, противоположную движению источника света. В данном случае врач устанавливает между зеркалом и глазом пациента специальную скиаскопическую линейку, в которой имеется множество рассеивающих линз различной силы. Затем он начинает менять линзы до тех пор, пока при движении зеркала красное пятно не начнет исчезать моментально (без образования движущейся тени). Степень миопии при этом определяется в зависимости от силы рассеивающей линзы, потребовавшейся для достижения данного эффекта.
После выявления близорукости и определения ее степени рекомендуется исследовать компоненты преломляющей системы глаза, что в некоторых случаях позволяет установить истинную причину заболевания.
Для выявления причины близорукости врач может назначить:
- Офтальмометрию. Данное исследование позволяет оценить преломляющую силу роговицы. Во время проведения исследования на роговицу пациента проецируются специальные тестовые марки, характер изображения которых будет зависеть от ее преломляющей силы.
- Рефрактометрию. Принцип данного исследования схож с таковым при офтальмометрии, однако в данном случае тестовые изображения проецируются не на роговицу, а на сетчатку, что позволяет одновременно исследовать обе преломляющие структуры глаза (роговицу и хрусталик). Рефрактометрию можно проводить вручную (с использованием специальных приборов) или автоматически. В последнем случае все измерения и вычисления производит специальный компьютер, после чего на мониторе отображаются все интересующие врача данные.
- Компьютерную кератотопографию. Суть метода заключается в исследовании формы и преломляющей силы роговицы с помощью современных компьютерных технологий.
источник