Близорукость – это заболевание зрения, которое вызывает большой дискомфорт. Человек хорошо видит только то, что находится вблизи от него. Всё, что находится на расстоянии, представлено в нечетком размытом виде. Поэтому актуально стоит вопрос: как лечить близорукость.
Современная медицина позволяет вылечить зрение даже без операции. Существуют различные методы, которые помогут быстро вылечить глаза, и вы обретете 100% зрение.
В статье вы познакомитесь с альтернативными методами лечения близорукости, которые предлагает как традиционная медицина, так и нетрадиционная. Вашему вниманию представлены специальные упражнения, которые возможно проводить в домашних условиях.
Снижение остроты зрения может быть обусловлено различными аномалиями рефракции глаза. Миопия – одна из наиболее распространенных. Миопия или близорукость, бывает врожденной и приобретенной.
Обычно при близорукости размер глазного яблока увеличен (осевая близорукость), хотя она может возникнуть и как результат чрезмерной силы преломляющего аппарата (рефракционная миопия). Чем больше несоответствие, тем сильнее близорукость.
Близорукость (миопия глаза) – это дефект зрения, при котором нарушается рефракция, то есть преломляющая функция глаза. При таком нарушении лучи света, которые исходят от отдаленных объектов, собираются в фокус не на сетчатке, как при нормальном зрении, а впереди нее.
При этом до оболочки, воспринимающей свет, доходит только нечеткая проекция. Из-за этого человек видит расплывчатое изображение. При близорукости зрение вблизи остается нормальным, поскольку лучи, которые исходят от рядом расположенных объектов, имеют расходящееся направление. А когда человек смотрит вдаль, его глаза улавливают параллельные лучи, которые некорректно проецируются на сетчатку.
Основные симптомы близорукости – это:
- Ухудшение зрения вдаль.
- Размытость контуров предметов.
- Окружающий мир, буквально, сливается.
- При этом сохранятся хорошее зрение вблизи.
При миопии человек имеет плохое зрение вдаль, изображение предметов размыто, но вблизи сохраняется хорошее зрение. Пациенты с высокой степенью миопии хорошо видят практически у самого носа, когда дальнейшая точка ясного видения лежит не в бесконечности, а в нескольких сантиметрах от глаза. Вы, наверняка, видели таких людей, которые, сняв очки, буквально «носом упираются» в разглядываемый объект.
Признаками близорукости, когда она сочетается с астигматизмом различных видов, являются не только рамытость изображения, но и:
- двоение;
- искажение предметов;
- прямые линии могут казаться изогнутыми.
Если миопия глаза начала развиваться во взрослом возрасте, длительное время она может протекать без симптомов, и часто человек узнает о нарушении зрения во время прохождения профилактического осмотра. В детстве же первые признаки близорукости, как правило, проявляются с началом учебной деятельности.
Ребенок хуже различает предметы вдали, плохо видит строки на доске, жалуется на головную боль. Также при миопии наблюдается ослабление сумеречного зрения. При таком состоянии человек замечает трудности с ориентацией в темное время суток.
Самым опасным осложнением миопии является отслойка сетчатки и слепота. Чтобы не допустить необратимых нарушений, важно вовремя распознать первые предпосылки и принять соответствующие профилактические меры.
Миомия имеет разную степень развития и выражения у каждого челоека. Ознакомимся с этим немного подробнее, остановившись на характере и степени развития заболевания.
По характеру развития миомия бывает:
- Прогрессирующая. Такая миопия развивается со скоростью 1 и более диоптрий (D) в год. Если нарушения приобретают постоянный характер и наблюдается значительное увеличение степени близорукости, существует высокий риск развития миопической болезни глаз у человека, которая может привести к инвалидности по зрению.
- Транзиторная. Является временной, продолжается не более месяца. На появление близорукости может оказать влияние отек хрусталика, за счет чего его преломляющая сила будет увеличена. Может быть обусловлено сахарным диабетом, начальной стадией развития катаракты, беременностью, приемом некоторых лекарственных препаратов;
- Стационарная. Такая близорукость не прогрессирует и хорошо поддается коррекции оптическими средствами (очками или линзами).
Степень развития выражает, насколько нарушения в зрении углубились. Можно выделить:
- слабая миопия — в данном случае нарушение рефракции не превышает 3 диоптрий. Такую миопию можно назвать не заболеванием, а особенностью зрения. Как правило, миопия слабой степени не требует коррекции и может быть полностью устранена при помощи укрепления мышц глаза путем выполнения зрительной гимнастики;
- средняя миопия — нарушение находится в пределах 3-6 диоптрий. Признаки миопии выявляются на осмотре у окулиста. Это могут быть изменения глазного дна, макулы, сужение сосудов сетчатки;
- высокая миопия — нарушение рефракции превышает 6 диоптрий. Высокая степень близорукости позволяет четко видеть человеку только те предметы, которые находятся в непосредственной близости. При данной степени глаза находятся в постоянном напряжении, что вызывает зрительный дискомфорт, головные боли.
Близорукость бывает истинной, когда увеличивается в размерах сам глаз, и ложной, называемой спазмом аккомодации. Спазм не требует ношения очков и контактных линз и лечится медикаментозно или упражнениями.
Ложная близорукость (спазм аккомодации) вызывается перенапряжением мышцы, которая управляет хрусталиком глаза. Когда человек смотрит вдаль, то эта мышца расслаблена, и хрусталик имеет плоскую форму, что позволяет свету фокусироваться на сетчатке.
Когда мы рассматриваем предметы или работаем вблизи, цилиарная мышца находится в постоянном напряжении и заставляет хрусталик принимать выпуклую форму. Это необходимо для хорошего зрения вблизи.
Чтобы человек со спазмом аккомодации хорошо видел вдаль, ему надо подставить минусовое стекло, как при близорукости. Отсюда и возник термин – ложная близорукость, которая не связана с размером глаза или силой его оптики, а вызывается именно спазмом цилиарной мышцы.
Близорукость встречается очень часто. По статистике, более 1 млрд жителей планеты страдает близорукостью. Причинами развития близорукости чаще всего считаются:
- Неправильная форма глазного яблока — когда длина переднезадней оси глаза больше нормы, и световые лучи, фокусируясь, просто не достигают сетчатки. При удлиненной форме глазного яблока происходит растяжение задней стенки глаза, а такое состояние зрительной системы может спровоцировать изменения глазного дна.
- Слишком сильное преломление световых лучей оптической системой глаза (хрусталик, роговица). При этом размеры глаза соответствуют норме, но из-за сильного преломления оптическим аппаратом световые лучи сходятся в фокус перед сетчаткой, а не на ней.
Помимо причин возникновения близорукости, врачи-офтальмологи выделяют еще и факторы, которые могут повлиять на развитие этого заболевания.
- Наследственный фактор. По мнению специалистов, наследуется не плохое зрение, а физиологическая предрасположенность к нему. В группу риска попадают те, у кого оба родителя страдают этим заболеванием. Наличие близорукости только у одного из родителей снижает на 30% вероятность возникновения близорукости.
- Ослабление ткани склеры приводит к увеличению размера глазного яблока под воздействием высокого внутриглазного давления (18–24 мм. рт. ст.) и, как следствие, способствует развитию близорукости.
- Первичная слабость аккомодации, приводящая к компенсаторному растяжению глазного яблока.
Ослабление организма в результате неправильного питания, переутомления, ряда заболеваний. Таких, как:
- нарушение опорно-двигательной системы: плоскостопие, сколиоз и т. д.;
- аллергические и инфекционные заболевания: корь, скарлатина, дифтерия;
- туберкулез, инфекционный гепатит и пр.;
- родовые травмы;
- травмы головного мозга;
- заболевания носоглотки и полости рта: тонзиллит, гайморит, аденоиды;
рахит; - общее снижение иммунитета.
Неблагоприятные условия зрительной работы:
- Чрезмерная нагрузка на глаза, перенапряжение глаз;
- Чтение в движущемся транспорте, в темноте, в лежачем положении;
- Многочасовое сидение за компьютером, телевизором;
- Недостаточное освещение;
- Неправильная посадка во время чтения, письма.
Диагноз близорукости устанавливает врач-окулист после проверки остроты зрения с помощью специальных таблиц. Проводится также осмотр глазного дна специальным зеркалом. Перед этой процедурой пациенту обычно закапывают в глаза лекарство, расширяющее зрачок. Это традиционные процедуры.
Полное обследование включает:
- точное определение остроты зрения и рефракции пациента,
- измерение внутриглазного давления,
- проведение осмотра глаза под микроскопом (биомикроскопию),
- пахиметрию (измерение толщины роговицы),
- эхобиометрию (определение длины глаза),
- ультразвуковое исследование глаза,
- компьютерную кератотопографию и тщательное исследование сетчатки (глазного дна) с широким зрачком,
- определение уровня слезопродукции,
- подробное исследование поля зрения пациента.
Основные проблемы со зрением у детей формируются до 7 лет. После 7 лет зрительная система ребенка начинает испытывать повышенные нагрузки, связанные с учебой в школе. Именно в этот период начинают развиваться заболевания, не замеченные и не предотвращенные ранее.
После 12 лет проблемы со зрением, как правило, не поддаются терапии. Устранить близорукость и астигматизм подростку будет возможно только после 18 лет, когда молодой человек сможет пройти лазерную коррекцию зрения.
А ведь правильный и своевременный прогноз развития зрения в некоторых случаях дает возможность и вовсе не надевать очки на ребенка. Для того чтобы исправить зрение, ему будет достаточно пройти терапевтический курс лечения. Для точной диагностики зрения следует обращаться в детские отделения офтальмологических клиник, и только в те, где есть специальное диагностическое оборудование.
После тщательного и полного обследования врач проводит беседу с пациентом и на основании всех данных назначает лечение.
Универсального средства от близорукости не существует, поскольку одним заболевание досталось в наследство, а у других оно развилось на определенном этапе жизни. Меры, направленные на избавление от наследственной миопатии не во всех случаях, дают желаемые результаты.
Что касается способов лечения близорукости у людей разного возраста, то они могут несколько отличаться.
К лечению близорукости у детей лучше приступать на ранних стадиях. Бездействие может привести к прогрессированию заболевания. Как правило, это процедуры, снимающие с глаз излишнее напряжение и улучшающие кровообращение в тканях глаза. Если все сделать своевременно, то положительный результат будет виден спустя 4-6 месяцев.
Лечение близорукости у детей с помощью хирургического вмешательства противопоказано. Если все предпринятые методы лечения не приводят к стабильному результату, то придется подождать достижения ребенком 18-ти лет, чтобы все же сделать операцию. Но до наступления этого момента не стоит прекращать корректировать зрение разрешенными способами.
Чтобы определиться с методом лечения миопатии у взрослых, в первую очередь следует выявить причину возникновения близорукости. Это может быть поражение нерва, который отвечает за глазодвигательную функцию, злоупотребление алкоголем, интоксикация никотином, различные заболевания других внутренних органов, недостаточное или неправильное освещение рабочего места и т. д.
Если причина найдена, то ее, само собой, необходимо устранить и параллельно заняться лечением близорукости.
Многие люди считают, что проще приобрести очки или линзы, и проблема с миопатией решена. Следует помнить, что эти приспособления лишь помогают человеку видеть то, что ранее расплывалось перед глазами, но от близорукости они не избавляют.
Лечение этого заболевания обычно занимает немало времени. Все его способы направлены на замедление или остановку процесса развития миопатии и на предупреждение развития разного рода осложнений.
Наиболее эффективными являются следующие методы:
- Специальная гимнастика для глаз.
- Лечение медикаментами.
- Физиотерапевтические процедуры.
- Хирургическое лечение.
Существует множество различных программ, направленных на улучшение аккомодации (способности приспосабливаться к различным расстояниям) глаз. Это упражнения на фокусировку взгляда и на тренировку его дальности, на укрепление глазных мышц, на расслабление зрительных органов после больших нагрузок.
Основным требованием к этим упражнениям является их регулярное повторение с одной и той же периодичностью, и длительностью. К примеру, каждые 4 часа или ежедневно по вечерам в течение 15 минут.
В наши дни существуют даже комплексы упражнений для глаз, представленные в виде компьютерных программ и приложений для Android и IOS.
- Взгляд нужно перевести вниз и зафиксировать, затем поднять глаза вверх. Остановиться на несколько секунд.
- Поднять глаза вверх, посмотреть на переносицу, переместить взгляд на кончик носа.
- Рисовать глазами ромб. При этом останавливаться на каждой точке на 2 секунды, чтобы взгляд сфокусировался.
- Выглянуть в окно и найти вдалеке предмет, который понравился. Перевести взгляд в комнату на понравившийся предмет.
Делать упражнение в течение 1 минуты.
- Нужно удобно сесть с закрытыми глазами. Открыть их и быстро моргать 10 секунд. Отдыхать с закрытыми глазами. Делать не менее 3 раз.
- Оставить закрытыми глаза на 5-7 секунд. Открыть на несколько секунд, как можно шире. Моргать нельзя.
- Тремя пальцами, начиная от мизинца, слегка надавить на верхнюю часть глаз, которые при этом должны быть закрыты.
- Кожу около бровей аккуратно приподнимают кожу пальцами. И в этот момент нужно постараться закрыть глаза.
- Пальцы располагают в 3 точках глаза: внутри (возле переносицы), посередине (над верхним веком) и в углу. Нужно аккуратно растягивать кожу пальцами в течение нескольких секунд.
- Следующее упражнение выполняют на стуле. Голова прямая и не двигается. Нужно водить глазами с предмета на потолке на предметы на полу.
- Провести указательным пальцем правой руки на уровне глаз справа налево. То же самое движение повторить и левой рукой. Голова остается без движения.
Древний способ такой гимнастики основан всего на 4 упражнениях, которые делают на определенных точках:
- Точка Цин-мин находится на пересечении бровей. Делать массаж точки пальцами 35 раз.
- Точка Сыб-ай расположена в середине щек. Ее стимулируют 35 раз круговыми движениями. Используют для массажа указательные пальцы.
- Точка Тай-ян расположена между краем брови и глаза. Аккуратно надавливать на точку 36 раз пальцами руки.
- Следующее упражнение — плавный переход с массажем от верхнего века к нижнему.
- Моргать глазами в быстром темпе в течение 60 секунд. Отдохнуть и повторить упражнение.
- Занять удобное положение, сильно зажмуриться и посчитать до 10. Глаза широко открыты под счет до 10. Повторять такое упражнение можно 4-6 раз.
- Встать, вытянуть руку вперед. Остановить взгляд на кончиках пальцев, пока они не начнут двоиться. Отдыхают глаза 10 секунд. Делать упражнение 6 раз.
- Представить рисование глазами кругов по часовой и против часовой стрелки.
- Наслаждаться энергией солнца. В ясный день подойти к окну и подставить лицо солнцу. Стоять в таком положении 10 минут.
- Нужно ровно сесть на стуле. Смотреть на потолок 30 секунд. Затем голову опустить и смотреть на свои колени тоже в течение 30 секунд.
- На стекло нужно прикрепить круг размером со спичечную головку. Переводить взгляд с круга на понравившийся предмет за окном. Он должен находиться на одной линии с кругом. Такое упражнение делают 2 раза в день в течение месяца. Начинать нужно с 3 минут. К концу месяца время достигает 8 минут.
Медикаментозных способов лечения близорукости существует несколько.
- Действие одних средств направлено на укрепление склеры (аскорбиновая кислота, глюконат кальция).
- Других – на ускорение обменных веществ в глазном яблоке и сетчатке (раствор тауфона, алоэ, инъекции раствора АТФ).
- Третьих – на снятие спазма аккомодации, который вызван чрезмерными нагрузками на глаза (1% раствор мезатона).
- Четвертых – на улучшение кровообращения в глазном яблоке (трентап, никотиновая кислота).
Наилучшего результата при медикаментозном лечении можно добиться, если осуществлять его курсами с периодичностью в полгода.
К физиотерапевтическим способам лечения миопатии относятся: фонофорез, электрофорез, электро- или лазерная стимуляция цилиарной мышцы, а также очки, массирующие глаза.
Продолжительность разного рода воздействий в различных случаях составляет от 7 до 15 минут. Курс лечения – около 10 процедур.
При прогрессирующей миопии из физиотерапии назначают инстилляции сермиона, 4% тауфона, стекловидного тела или алоэ и воздействия ПеМП НЧ-10 мТл, режим непрерывный, продолжительность воздействия 7-8 мин; на курс лечения 10 процедур. Тканевые препараты не следуют назначать в период полового созревания.
Одновременно можно проводить эндоназальный электрофорез но-шпы, кальция или 0,5% раствора прозерина. Сила тока 0,5-1,5 мА, продолжительность процедур 15-20 мин; на курс лечения 10-15 процедур.
При кровоизлияниях на глазном дне в ранние сроки для рассасывания проводят эндоназальный электрофорез фибринолизина или химотрипсина (методика № 10). В поздних стадиях (через 2-3 нед после кровоизлияния), особенно при развитии рубцовых процессов, наиболее эффективным является эндоназальный электрофорез лекозима и лидазы.
С рассасывающей целью, к выше описаной физиотерапии, можно также подключить электрофорез йода, стероидов, биогенных стимуляторов (алоэ и стекловидное тело).
К оперативному вмешательству прибегают в случаях сильной степени близорукости (от 6 диоптрий). Результат применения хирургических методов – это гарантированное предотвращение прогрессирования заболевания и исправление рефракции.
Операции, применяемые для лечения близорукости, подразделяются на:
- Рефракционные, направленные на коррекцию оптической способности глаза.
- Склероукрепляющие – когда в тыльную часть глазного яблока вводится вещество, останавливающие или замедляющее процесс расширения глаза.
Наиболее часто хирурги проводят операции по экстракции хрусталика, кератотомии, кератофакии, кератомилезу. В некоторых клиниках стали вводиться и более современные способы хирургического лечения, в результате которых показатель миопатии уменьшается на 12 диоптрий.
На самом деле ничего сложного в соблюдении профилактических мер при такой патологии зрения нет. Следить за здоровьем глаз необходимо с раннего возраста. Например, детям школьного возраста необходимо избегать переутомления зрительных органов, особенно во время чтения, просмотра телевизора или игры за компьютером.
Общие меры профилактики такой патологии заключаются в правильном освещении, хорошей вентиляции помещений, соблюдении режима сна и отдыха и частых прогулках на свежем воздухе. Во время нахождения под открытыми солнечными лучами необходимо носить защитные очки. Не забывайте также о соблюдении общепринятых гигиенических норм: не используйте чужих полотенец, грязных платков и не трите глаза немытыми руками.
Бесспорно, сбалансированный рацион положительно влияет на состояние всего организма, в том числе и зрительных органов. Поэтому в целях профилактики любых болезней глаз в вашем рационе должны присутствовать продукты с высоким содержанием витаминов А, В1 и В12 и также микроэлементов — калия, кальция, кремния.
Старайтесь употреблять овощи и фрукты, избегайте полуфабрикатов. Ешьте как можно больше рыбы и зелени. Особенное внимание уделите свежим листьям салата, в которых содержатся полезные для зрения минеральные вещества.
Лечебная гимнастика для глаз — наиболее простой и очень эффективный метод борьбы с различными патологиями зрительных органов. Причем выполнять упражнения можно людям со 100% зрением, и тем, кто уже носит корректирующие очки.
Показана такая профилактика и детям. Уделяя некоторое время специальной гимнастике для глаз, вы улучшите зрение и предотвратите развитие многих заболеваний зрительных органов.
К таким упражнениям относятся вращательные движения, совершаемые по часовой стрелке и обратно, перевод взгляда на предметы, расположенные вблизи и вдали, сжимание и частые разжимания век.
Если вы ощущаете небольшие осложнения в зрении, то стоит обратиться за помощью в лечебный центр. В этом месте вы сможете проконсультироваться с врачом, провести эффективную профилактику и лечение недуга. Например, для чтения обустраивают отдельный кабинет, где на максимальном расстоянии от глаз читают специальный шрифт.
Уделяют несколько минут лечебной гимнастике, проводят процедуры с использованием массажеров, светового излучения. Если пройти целый курс подобных тренировок, то профилактика близорукости будет успешной.
Ношение специальных очков позволит не перенапрягаться зрительным органам, поэтому зрение существенно улучшится. Линзы для профилактики близорукости носят в течение дня, а на ночь снимают. Очки для коррекции зрения выписывает врач.
Теперь вы знаете, какие методы помогут предотвратить развитие близорукости и вылечить недуг на ранней стадии, без хирургического вмешательства.
На стабильную работу органов зрения может повлиять даже отсутствие важных витаминов. Какие витамины назначаются чаще всего?
- Ретинол (его также называют Витамином А) является одним из важнейших веществ в работе зрительных органов. Он не только воздействует на слизистую и роговую оболочки глаз, но и находится в составе особо чувствительного пигмента, воздействующего на остроту зрения. Недостаток ретинола способствует развитию нарушения зрения.
- Важным является употребление в пищу продуктов, которые в себе содержат каротин, поскольку организм способен самостоятельно синтезировать провитамин А в ретинол. Каротин в огромном количестве содержится в морковке — там его доля аж 65%. Кроме того, он содержится в сладком перце, шпинате, петрушке и в облепихе.
- Витамин В1 или тиамин оказывает воздействие на функционирование нервной системы, а, следовательно, воздействует и на зрение. Дефицит тиамина способен спровоцировать частые боли и рези в глазах, а также быстрое утомление глазных мышц. Всего организму в сутки требуется 1,5 мг тиамина.Витамин В2, также именуемый рибофлавином. Его дефицит вполне способен привести к повышению слезотечения, вызвать разрывы кровеносных сосудов глазных яблок. Последствием нехватки в организме витамина В2 также может стать и куриная слепота, а также «песок» в глазах. Всего в сутки организму требуется в 5 мг витамина В2.
- Витамин В3, называемый также ниацином, необходим для стабильного функционирования кровеносной системы и зрительных нервов. Недостаток ниацина провоцирует ухудшение циркуляции крови в зрительных нервах. Всего ежедневно организму необходимо 15 мг.
- Витамин В6, или, по другому, пиридоксин, участвует в процессах обмена клеток. Вследствие дисфункции этих обменов обычно развиваются различные заболевания (в некоторых случаях недостаток витамина может стать причиной развития конъюнктивита). Для нормального функционирования необходимо всего 2 мг ежесуточно.
- Недостаток цианкобаламина или витамина В12 провоцирует преждевременное старение глаз, повышение слезоотделения и потускнение, поскольку оказывает непосредственное влияние на красные кровяные тельца и процесс их формирования. Для организма требуется всего 0,005 мг витамина В12.
- Кроме того, необходимыми для здоровья глаз являются каротиноиды — лютеин и зеаксантин. Эти вещества защищают глаза от вредоносного светового воздействия, предотвращая разрушение сетчатки.
- Помимо названых выше витаминов необходимо насыщать организм витаминами С, В5 и В9, которые помогают хорошему усвоению вышеназванных витаминов.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
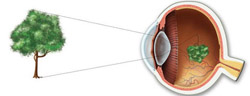
Для того чтобы понять механизмы развития, принципы диагностики и лечения близорукости, необходимы определенные знания о строении глаза и о функционировании его преломляющей системы.
Глаз человека представляет собой сложную систему, которая обеспечивает восприятие изображений из окружающего мира и передачу их головному мозгу.
С анатомической точки зрения глаз человека состоит из:
- Наружной оболочки. Наружная оболочка глаза образована склерой и роговицей. Склера – это непрозрачная ткань белого цвета, которая покрывает большую часть глазного яблока. Роговица представляет собой небольшой участок наружной оболочки глаза, который располагается на его передней поверхности и имеет слегка выгнутую (наружу) форму (в виде полусферы). Роговица прозрачна, вследствие чего световые лучи с легкостью проходят через нее. Роговица является важным органом преломляющей системы глаза, то есть проходящие через нее световые лучи преломляются и собираются вместе в определенной точке.
- Средней оболочки. Средняя (сосудистая) оболочка глаза обеспечивает кровоснабжение и питание глазного яблока и всех внутриглазных структур. В области переднего отдела глазного яблока (прямо позади роговицы) из сосудистой оболочки глаза образуется радужка (радужная оболочка). Это своеобразная диафрагма, в центре которой имеется небольшое отверстие (зрачок). Основная функция радужной оболочки заключается в регуляции количества света, поступающего в глаз. При чрезмерно ярком освещении происходит сокращение определенных мышц радужки, в результате чего зрачок сужается, а количество проходящего через него света уменьшается. В темноте отмечается обратный процесс. Зрачок расширяется, вследствие чего глаз может уловить большее количество световых лучей.
- Внутренней оболочки. Внутренняя оболочка глаза (сетчатка) представлена множеством фоточувствительных нервных клеток. Данные клетки воспринимают проникающие в глаз световые частицы (фотоны), генерируя при этом нервные импульсы. Эти импульсы по специальным нервным волокнам передаются в головной мозг, где и происходит формирование изображения.
Внутри глаза также располагаются определенные элементы, обеспечивающие его нормальное функционирование.
К внутриглазным структурам относятся:
- Стекловидное тело. Это прозрачное образование студенистой консистенции, которое занимает основной объем глазного яблока и выполняет фиксирующую функцию (то есть обеспечивает поддержание формы глаза).
- Хрусталик. Это небольшое образование, располагающееся прямо позади зрачка и имеющее форму двояковыпуклой линзы. Само вещество хрусталика окружено прозрачной капсулой. По краям к капсуле хрусталика крепятся специальные связки, которые соединяют ее с ресничным телом и ресничной мышцей. Хрусталик, как и роговица, является важным компонентом преломляющей системы глаза.
- Камеры глаза. Камеры глаза – это небольшие щелевидные пространства, располагающиеся между роговицей и радужкой (передняя камера глаза), радужкой и хрусталиком (задняя камера глаза). Пространство данных камер заполнено специальной жидкостью (водянистой влагой), которая обеспечивает питание внутриглазных структур.
Помимо глазного яблока и внутриглазных структур имеется целый ряд вспомогательных органов глаза, играющих важную роль в его нормальном функционировании (это глазодвигательные мышцы, слезные железы, веки и так далее). При развитии близорукости может отмечаться поражение глазодвигательных мышц, поэтому они будут описаны более подробно.
К глазодвигательным мышцам глаза относятся:
- Наружная прямая мышца – обеспечивает отведение (поворот) глаза наружу.
- Внутренняя прямая мышца – обеспечивает поворот глаза кнутри.
- Нижняя прямая мышца – обеспечивает опускание глаза.
- Верхняя прямая мышца – обеспечивает подъем глаза.
- Верхняя косая мышца – поднимает и отводит глаз.
- Нижняя косая мышца – опускает и отводит глаз.
Как было сказано ранее, основными структурами преломляющей системы глаза являются хрусталик и роговица. Роговица обладает постоянной преломляющей силой, равной примерно 40 диоптриям (диоптрия – единица измерения преломляющей силы линзы), в то время как преломляющая сила хрусталика может изменяться от 19 до 33 диоптрий.
В нормальных условиях при прохождении через роговицу и хрусталик световые лучи преломляются и собираются в одну точку, которая в норме должна располагаться (проецироваться) прямо на сетчатке. В данном случае человек получает максимально четкое изображение наблюдаемого предмета.
Когда человек смотрит вдаль, преломляющая способность хрусталика уменьшается, в результате чего изображение далеко расположенного предмета становится более четким. Происходит это благодаря расслаблению ресничной мышцы, что приводит к натяжению связок хрусталика и его капсулы и уплощению самого хрусталика.
При рассматривании близко расположенного предмета имеет место обратный процесс. В результате сокращения ресничной мышцы ослабляется натяжение связок и капсулы хрусталика, сам он приобретает более выпуклую форму, а его преломляющая сила увеличивается, что и позволяет сфокусировать изображение на сетчатке.
Механизм развития близорукости заключается в том, что из-за различных аномалий строения глазного яблока или из-за нарушения функционирования его преломляющей системы изображения далеко расположенных предметов фокусируются не прямо на сетчатку, а перед ней, в результате чего воспринимаются человеком как нечеткие, расплывчатые. Близко расположенные предметы человек при этом видит более или менее нормально.
Непосредственной причиной близорукости может быть поражение глазного яблока и различных компонентов преломляющей системы.
В зависимости от пораженной структуры выделяют:
- Осевую (аксиальную) близорукость. Развивается в результате чрезмерно длинного переднезаднего размера глазного яблока. Преломляющие системы глаза при этом не поражены.
- Лентикулярную близорукость. Развивается в результате увеличения преломляющей силы хрусталика, что может наблюдаться при некоторых заболеваниях (например, при сахарном диабете) либо при приеме некоторых медикаментов (гидралазина, хлорталидона, фенотиазина и других).
- Близорукость при поражении роговицы. В данном случае причиной развития заболевания является слишком большая кривизна роговицы, что сочетается с чрезмерно выраженной ее преломляющей силой.
В зависимости от механизма развития выделяют:
- истинную близорукость;
- ложную близорукость.
Аккомодация – это приспособление глаза, обеспечивающее четкое видение предметов, находящихся на различном расстоянии от человека. Ложная близорукость – это патологическое состояние, развивающееся у детей и людей молодого возраста в результате перенапряжения аппарата аккомодации.
Как было сказано ранее, во время рассматривания близко расположенных предметов происходит сокращение ресничной мышцы и увеличение преломляющей силы хрусталика. Если ресничная мышца находится в сокращенном состоянии в течение нескольких часов, это может нарушить обмен веществ и нервную регуляцию в ней, в результате чего произойдет ее спазм (то есть выраженное и длительное сокращение). Если человек при этом попытается посмотреть вдаль, спазмированная ресничная мышца не расслабится, а преломляющая сила хрусталика не уменьшится, в результате чего расположенный вдали предмет будет виден нечетко. Данное состояние и называется спазмом аккомодации.
Способствовать развитию спазма аккомодации может:
- длительное непрерывное чтение;
- длительная работа за компьютером;
- длительный просмотр телепередач;
- чтение (или работа за компьютером) при плохом освещении;
- несоблюдение режима труда и отдыха;
- неполноценный сон;
- неполноценное питание.
Так как спазм аккомодации носит временный характер и практически полностью разрешается после устранения причины его возникновения, данное состояние принято называть ложной близорукостью. Никаких анатомических дефектов в глазном яблоке или в преломляющей системе глаза при этом не наблюдается, однако при длительном воздействии причинного фактора и часто повторяющихся спазмах аккомодации может развиться истинная близорукость.
В зависимости от причины развития выделяют:
- наследственную миопию;
- приобретенную миопию.
Многочисленными исследованиями было доказано, что близорукость может передаваться по наследству, причем различные степени заболевания наследуются по различным механизмам.
Генетический аппарат человека состоит из 23 пар хромосом, расположенных в ядрах клеток. В каждой хромосоме имеется огромное количество различных генов, которые могут быть активными или неактивными. Именно активация тех или иных генов определяет все свойства и функции клеток, тканей, органов и всего организма в целом.
Во время зачатия происходит слияние мужских и женских половых клеток, в результате чего формирующийся эмбрион наследует 23 хромосомы от матери и 23 хромосомы от отца. Если в полученных хромосомах имеются дефектные гены, появляется вероятность того, что ребенок унаследует имеющуюся мутацию и у него также разовьется определенное заболевание.
Близорукость слабой и средней степени наследуется по аутосомно-доминантному типу. Это означает, что если ребенок унаследует хотя бы 1 дефектный ген, у него будет развиваться данное заболевание. Вероятность наследования данного гена зависит от того, кто из родителей болен близорукостью. Если оба родителя больны, вероятность рождения больного ребенка составит от 75 до 100%. Если же болен только один из родителей, ребенок унаследует дефектные гены с вероятностью от 50 до 100%.
Миопия высокой степени наследуется по аутосомно-рецессивному типу. Это означает, что если болеет только один из родителей, а второй здоров и не является носителем дефектного гена, ребенок у них будет здоровым, однако может унаследовать 1 дефектный ген и также станет бессимптомным носителем заболевания. Если больны оба родителя, вероятность рождения больного ребенка составит 100%. Если же оба родителя являются бессимптомными носителями дефектного гена, вероятность рождения больного ребенка составит 25%, а вероятность рождения бессимптомного носителя – 50%.
О приобретенной миопии говорят в том случае, когда в момент рождения у ребенка нет никаких признаков данного заболевания, а вероятность наследственного фактора исключается (если у родителей, бабушек и дедушек ребенка не было близорукости, вероятность наличия генетической предрасположенности крайне мала). Причиной развития заболевания при этом являются факторы внешней среды, которые воздействуют на орган зрения в процессе жизнедеятельности человека.
Способствовать развитию миопии могут:
- Несоблюдение гигиены зрения. Как было сказано ранее, при чтении, а также при работе за компьютером или при просмотре телевизора на близком расстоянии происходит напряжение аккомодации (то есть напрягается ресничная мышца, что приводит к увеличению преломляющей способности хрусталика). Если человек работает в таком положении в течение длительного времени, в ресничной мышце начинают происходить определенные изменения (она гипертрофируется, то есть становится более толстой и сильной). Процесс гипертрофии ресничной мышцы может занимать несколько лет, однако если это произойдет, нарушится механизм ее расслабления. Когда человек будет смотреть вдаль, ресничная мышца не будет полностью расслабляться, а будет оставаться в частично сокращенном состоянии. Вследствие этого связки капсулы хрусталика будут оставаться расслабленными, а сам хрусталик не будет уплощаться в необходимой степени, что и будет являться непосредственной причиной близорукости.
- Неблагоприятные условия труда. Чтение или работа за компьютером при плохом освещении требует более выраженного напряжения аккомодации, что со временем может привести к развитию близорукости.
- Авитаминоз. Недостаток витаминов (особенно витамина В2) также может способствовать развитию миопии. Объясняется это тем, что витамин В2 (рибофлавин) в норме улучшает многие функции глаза, в частности облегчает процессы темновой адаптации (улучшения зрения в темноте) и устраняет усталость глаз при переутомлении. При недостатке данного витамина также отмечается чрезмерное напряжение и переутомление глазных структур.
- Первичная слабость аккомодации. Данным термином обозначается патологическое состояние, при котором преломляющая сила роговицы и/или хрусталика выражена недостаточно сильно. Проходящие через них световые лучи при этом фокусируются несколько позади сетчатки, а в качестве компенсаторной реакции происходит растяжение глазного яблока в переднезаднем размере. Если через определенное время вызвавшее слабость аккомодации заболевание устранить, перерастянутое глазное яблоко станет причиной близорукости.
- Травмы.Травмы глаза, сопровождающиеся повреждением глазного яблока, роговицы или хрусталика также могут стать причиной развития миопии.
Ночная близорукость полностью исчезает в дневное время и при хорошем освещении.

В зависимости от механизма развития миопии у детей выделяют:
- врожденную миопию;
- физиологическую миопию.
Врожденная близорукость может наблюдаться у недоношенных детей, которые родились раньше положенного срока (в норме ребенок должен рождаться не ранее, чем через 37 недель внутриутробного развития). Объясняется это тем, что у эмбриона в возрасте 3 – 4 месяцев форма и размеры глаза отличаются от таковых у взрослого человека. Задний отдел склеры у него немного выпячивается кзади, вследствие чего переднезадний размер глазного яблока увеличивается. Также в этом возрасте наблюдается более выраженная кривизна роговицы и хрусталика, что увеличивает их преломляющую силу. Все это приводит к тому, что проходящие через преломляющую систему глаза световые лучи фокусируются перед сетчаткой, вследствие чего у рожденного недоношенным ребенка будет отмечаться близорукость.
Через несколько месяцев после рождения форма глазного яблока ребенка изменяется, а преломляющая способность роговицы и хрусталика уменьшается, в результате чего близорукость исчезает без какой-либо коррекции.
Физиологическая миопия может развиваться у детей в возрасте от 5 до 10 лет, когда происходит особенно интенсивный рост глазного яблока. Если его переднезадний размер при этом становится чрезмерно большим, проходящие через роговицу и хрусталик лучи фокусируются перед сетчаткой, то есть развивается близорукость.
По мере роста ребенка выраженность близорукости может увеличиваться. Данный процесс обычно заканчивается к 18 годам, когда прекращается рост глазного яблока. В то же время, в некоторых случаях возможно прогрессирование физиологической близорукости до 25 лет.
Первое что начинает беспокоить пациентов с близорукостью – это нечеткое видение далеко расположенных предметов. При медленно прогрессирующем заболевании пациенты не сразу замечают данный симптом, часто списывая снижение остроты зрения на переутомление и усталость. Со временем миопия прогрессирует, вследствие чего пациенты начинают видеть далеко расположенные предметы все хуже и хуже. Работа с предметами на близком расстоянии (например, чтение) не вызывает у людей с миопией каких либо неудобств.
Также люди с близорукостью постоянно щурятся, пытаясь рассмотреть далеко расположенные предметы. Механизм развития данного симптома объясняется тем, что при частичном смыкании глазной щели слегка перекрывается зрачок. В результате этого изменяется характер проходящих через него световых лучей, что и способствует улучшению остроты зрения. Также при прикрытии век происходит незначительное уплощение роговицы глаза, что может способствовать улучшению зрения при миопии, сочетающейся с роговичным астигматизмом (заболеванием, при котором отмечается неправильная, кривая форма роговицы).
По мере прогрессирования заболевания могут появляться и другие симптомы, связанные с повреждением преломляющей системы глаза и нарушением зрения.
Близорукость может проявляться:
- Головными болями. Развитие данного симптома связано с перенапряжением аппарата аккомодации, с нарушением кровоснабжения ресничной мышцы и других внутриглазных структур, а также с нечетким изображением далеко расположенных предметов, что влияет на функционирование всей центральной нервной системы.
- Жжение и боль в глазах. Возникают вскоре после начала работы с предметами на близком расстоянии (например, при работе за компьютером). Развитие данных симптомов также связано с переутомлением различных внутриглазных структур и нарушением аккомодации. Стоит отметить, что жжение в глазах также может указывать на спазм аккомодации.
- Слезоточивость. Усиленное слезоотделение может отмечаться при длительной работе за компьютером и при чтении книг, однако данный симптом может встречаться и у здоровых людей (в последнем случае он появляется гораздо позже и исчезает после нескольких минут отдыха). Кроме того, у больных с миопией слезоточивость может отмечаться в ясные солнечные дни или при ярком освещении. Объясняется это тем, что при миопии отмечается более выраженное (чем в норме) расширение зрачка, что связано с повреждением ресничной мышцы. В результате этого в глаз поступает слишком много света, а усиленное слезоотделение является своеобразной защитной реакцией в ответ на данное явление.
- Увеличение размеров глазной щели. Данный симптом может быть незаметен при близорукости слабой степени, однако обычно выражен при тяжелой прогрессирующей близорукости. Объясняется это чрезмерным увеличением глазного яблока, которое несколько выступает вперед, раздвигая при этом веки.

Для диагностики миопии используют:
- измерение остроты зрения;
- исследование глазного дна;
- исследование полей зрения;
- скиаскопию;
- рефрактометрию;
- компьютерную кератотопографию.
Как было сказано ранее, первое, что страдает при близорукости, это острота зрения, то есть способность четко видеть предметы на определенном расстоянии от глаза. Объективные методы исследования данного показателя позволяют определить степени близорукости и спланировать дальнейшие диагностические и лечебные мероприятия.
Сама процедура исследования остроты зрения проста и выполняется за считанные минуты. Проводится исследование в хорошо освещенной комнате, в которой имеется специальная таблица. На данной таблице располагаются ряды букв или знаков (символов). В верхнем ряду расположены самые крупные буквы, а в каждом последующем – более мелкие.
Суть исследования заключается в следующем. Пациент садится на стул, который располагается в 5 метрах от таблицы. Врач дает пациенту специальную непрозрачную заслонку и просит прикрыть ею один глаз (при этом не закрывая его, не смыкая век), а вторым глазом смотреть на таблицу. После этого врач указывает на буквы различных размеров (сначала на большие, затем на более мелкие) и просит пациента называть их.
Люди с нормальной остротой зрения способны с легкостью (не прищуриваясь) прочитать буквы из десятого (сверху) ряда таблицы. При миопии больные хуже видят вдаль, вследствие чего хуже различают мелкие детали (в том числе буквы и символы на таблице). Если во время проведения исследования человек неправильно называет какую-либо букву, врач возвращается на 1 ряд выше и проверяет, видит ли он буквы в нем. Степень миопии определяется в зависимости от того, буквы из какого ряда может прочитать пациент. После определения остроты зрения на одном глазу его следует прикрыть заслонкой и провести такое же исследования со вторым глазом.
Если во время проведения исследования пациент не может прочитать буквы с самого верхнего ряда, это говорит о крайне выраженном нарушении зрения. В данном случае врач становится на расстоянии 4 – 5 метров от пациента, показывает ему определенное количество пальцев на руке и просить сосчитать их. Если пациент не может этого сделать, врач медленно подходит к нему (держа руку в прежнем положении), при этом пациент должен назвать количество пальцев сразу же, как только сможет их сосчитать. Если он не может сделать этого, даже когда рука врача располагается прямо перед его глазом, значит, он практически ослеп на данный глаз (такое состояние возникает в далеко зашедших случаях, при развитии осложнений нелеченной миопии). Последним этапом диагностики в данном случае будет проверка светоощущения (врач периодически светит фонариком в глаз больного и просит говорить, когда тот видит свет). Если пациент не может определить момент включения света, значит, он полностью ослеп на исследуемый глаз.
Определение степени миопии проводится сразу после определения остроты зрения. Для этого на глаза пациенту надевают специальные очки со съемными линзами. В оправу перед одним глазом врач вставляет непрозрачную пластинку, а перед другим глазом начинает поочередно устанавливать рассеивающие линзы. Данные линзы рассеивают проходящие через них лучи, в результате чего общая преломляющая способность рефракционной системы (то есть линзы, роговицы и хрусталика) уменьшается, а фокус изображения смещается назад.
По мере замены линз врач просит пациента читать буквы из различных рядов таблицы до тех пор, пока он не сможет четко определить буквы (символы) из 10 ряда. Степень близорукости в данном случае будет равняться силе линзы, потребовавшейся для коррекции зрения.
В зависимости от выраженности миопии выделяют:
- Слабую степень миопии – до 3 диоптрий.
- Среднюю степень миопии – от 3 до 6 диоптрий.
- Высокую степень миопии – более 6 диоптрий.
При прогрессировании миопии практически всегда происходит увеличение переднезаднего размера глазного яблока. Наружная оболочка глаза (склера) при этом растягивается относительно легко, в то время как сетчатка (состоящая из фоточувствительных нервных клеток) способна переносить растяжение лишь до определенных пределов (которые обычно крайне малы). Вот почему при миопии часто наблюдаются атрофические изменения в области диска зрительного нерва (диск зрительного нерва – это участок на задней стенке глазного яблока, в котором собираются нервные волокна, передающие нервные импульсы от фоточувствительных нервных клеток к головному мозгу).
Выявить данные изменения можно с помощью исследования глазного дна (офтальмоскопии). Суть исследования заключается в следующем. Врач надевает себе на голову специальное зеркало с отверстием внутри и садится напротив пациента. После этого он устанавливает перед глазом пациента увеличительное стекло и направляет лучи отраженного от зеркала света прямо в зрачок исследуемого глаза. В результате этого врач может детально изучить заднюю (внутреннюю) стенку глазного яблока, оценить состояние зрительного нерва и выявить так называемый миопический конус – серповидный участок пораженной сетчатки, располагающийся вокруг диска зрительного нерва.
Перед проведением исследования пациенту обычно закапывают в глаза несколько капель препаратов, расширяющих зрачок (например, атропина). Необходимость в данной процедуре обусловлена тем, что при проведении обследования врач направляет в глаз пациента лучи света, что в норме приводит к рефлекторному сужению зрачка, через который врач ничего не сможет рассмотреть. Исходя из этого, следует, что проведение офтальмоскопии противопоказано, если пациенту нельзя назначать указанные препараты (например, при глаукоме – заболевании, характеризующемся стойким повышением внутриглазного давления).
При прогрессировании миопии страдает не только острота зрения, но и периферическое зрение. Проявляется это сужением полей зрения, что может быть выявлено во время проведения специальных исследований. Механизм развития данного симптома заключается в поражении сетчатки, наблюдающемся при чрезмерном растяжении глазного яблока.
Исследовать поля зрения можно с помощью ориентировочного (субъективного) или объективного метода. При субъективном методе исследования врач и пациент садятся друг напротив друга таким образом, чтобы правый глаз пациента смотрел в левый глаз врача, при этом их глаза должны находиться на расстоянии в 1 метр друг от друга. Врач просит пациента смотреть прямо перед собой и сам делает то же самое. Затем он устанавливает сбоку от головы специальную белую метку, которую вначале не видит ни он, ни пациент. После этого врач начинает перемещать метку от периферии к центру (в точку, располагающуюся между его глазом и глазом пациента). Сам пациент при этом должен подать знак врачу сразу же, как только заметит движение метки. Если врач заметит метку одновременно с пациентом, значит поля зрения у последнего нормальные (при условии, что они нормальные у самого врача).
В ходе исследования врач устанавливает метку справа, слева, сверху и снизу от глаза, проверяя границы полей зрения со всех сторон.
При объективном методе исследования пациент садится напротив специального аппарата, представляющего собой большую полусферу. Голову он помещает на специальную подставку в центре полусферы, после чего фиксирует зрение на точке, расположенной прямо перед его глазами. Затем врач начинает перемещать специальную метку от периферии сферы к ее центру, а пациент должен подать ему знак, как только увидит ее. Основным преимуществом данного метода является его независимость от состояния зрения врача. Более того, на обратной (выпуклой) стороне полусферы имеются специальные линейки с градацией, по которым врач сразу определяет границы полей зрения в различных плоскостях.
Само исследование абсолютно безопасно и не занимает более 5 – 7 минут. Для выполнения исследования никакой специальной подготовки не требуется, а пациент может отправляться домой сразу после окончания процедуры.
Это простой метод исследования, позволяющий диагностировать миопию и определить ее степень. При скиаскопии исследуются функции всех преломляющих структур глаза (хрусталика и роговицы) одновременно. Суть метода заключается в следующем. Врач садится на стул перед пациентом и устанавливает в 1 метре от исследуемого глаза источник света (обычно это зеркало с отверстием в центре, которое отражает свет от лампы, находящейся сбоку от пациента). Отраженные от зеркала световые лучи проходят через роговицу и хрусталик, попадают на сетчатку исследуемого глаза и отражаются от нее, в результате чего врач через зрачок видит круглое пятно красного цвета (красный цвет обусловлен кровеносными сосудами, расположенными на дне глазного яблока).
Если после этого врач начнет перемещать зеркало вверх или вниз, форма отражающегося пятна начнет меняться, причем характер изменений будет зависеть от состояния преломляющей системы глаза. Так, например, если у человека имеется миопия в 1 диоптрию, отраженные от сетчатки лучи будут собираться (фокусироваться) на расстоянии ровно в 1 метр от глаза. В данном случае, как только врач сдвинет зеркало в сторону, красное пятно тут же исчезнет.
Если у пациента имеется миопия более чем в 1 диоптрию, во время движения зеркала врач увидит тень, которая будет перемещаться в сторону, противоположную движению источника света. В данном случае врач устанавливает между зеркалом и глазом пациента специальную скиаскопическую линейку, в которой имеется множество рассеивающих линз различной силы. Затем он начинает менять линзы до тех пор, пока при движении зеркала красное пятно не начнет исчезать моментально (без образования движущейся тени). Степень миопии при этом определяется в зависимости от силы рассеивающей линзы, потребовавшейся для достижения данного эффекта.
После выявления близорукости и определения ее степени рекомендуется исследовать компоненты преломляющей системы глаза, что в некоторых случаях позволяет установить истинную причину заболевания.
Для выявления причины близорукости врач может назначить:
- Офтальмометрию. Данное исследование позволяет оценить преломляющую силу роговицы. Во время проведения исследования на роговицу пациента проецируются специальные тестовые марки, характер изображения которых будет зависеть от ее преломляющей силы.
- Рефрактометрию. Принцип данного исследования схож с таковым при офтальмометрии, однако в данном случае тестовые изображения проецируются не на роговицу, а на сетчатку, что позволяет одновременно исследовать обе преломляющие структуры глаза (роговицу и хрусталик). Рефрактометрию можно проводить вручную (с использованием специальных приборов) или автоматически. В последнем случае все измерения и вычисления производит специальный компьютер, после чего на мониторе отображаются все интересующие врача данные.
- Компьютерную кератотопографию. Суть метода заключается в исследовании формы и преломляющей силы роговицы с помощью современных компьютерных технологий.
источник
Самая распространенная аномалия зрения — это миопия или близорукость. По статистике, от этого изменения страдает каждый третий человек на планете, в равной степени дети и взрослые. Людей с миопией настолько много, что она давно уже воспринимается вариантом нормы, обращать внимание на которую не имеет смысла. На самом деле, даже незначительная патология влияет на качество жизни и повседневный комфорт. Поэтому важно знать, как улучшить зрение при близорукости и помочь себе или другим при этой аномалией зрения.
Изменения глаза, которые сейчас называются миопией, были обнаружены впервые еще в античные времена. Аристотель описывал своих знакомых и наблюдения за людьми, подчеркивая, что иные люди неспособны видеть предметы на удаленном от себя расстоянии, им требуется либо приблизить их, либо сильно щуриться, чтобы разглядеть хоть что-то. Уже тогда пытались восстановить зрение, хотя эффективных способов и не существовало на тот момент.
Само слово «миопия» происходит от понятий «зрение» и «щуриться», потому что именно так ведет себя человек, страдающий от этого заболевания, когда возникает необходимость разглядеть предметы или объекты на удаленном от себя расстоянии.
С точки зрения глазной анатомии изменения при близорукости выглядят следующим образом:
- Глазное яблоко увеличено в длину , из-за чего на него попадает неполное количество световой информации. Щурясь, человек как будто уменьшает размер органа зрения, помогая фокусировать лучи.
- В некоторых случаях смещается сам хрусталик глаза . Причин огромное количество, но сама патология может быть легко обнаружена при офтальмологическом осмотре. Хрусталик находится немного левее, правее, выше или ниже предназначенного ему места.
- Почти всегда сопутствующим фактором становится спазм цилиарной мышцы . Данная мускулатура ответственна за адаптацию глаза к изменяющимся условиям внешней среды — помогает лучше видеть при низкой освещенности или, напротив, чрезмерно ярком излучении.
- В некоторых случаях при близорукости обнаруживается также кератоконус — трансформация формы роговицы, иногда со смещением. Это состояние может быть как генетически обусловленным, так и являться последствием травм.
Миопия — это заболевание молодых людей и детей. Как правило, изменения начинаются в раннем возрасте, в результате чего уже к первому-второму классу или чуть позже ребенок оказывается вынужден носить очки.
У пожилых близорукость — редкое явление. С возрастом это состояние может компенсироваться за счет ослабления глазных мышц, поэтому зрение становится «нормальным», прежде чем смениться обратным процессом — дальнозоркостью. Встречаются ситуации, когда миопия диагностируется на одном глазу, а дальнозоркость — на другом.
Известна также ложная близорукость или спазм аккомодации, распространенное заболевание школьников, студентов, офисных работников и всех тех, кто по тем или иным причинам вынужден постоянно держать органы зрения в напряженно-рабочем состоянии. Чтобы восстановить зрение, необходимо определить причину, выявить сопутствующие факторы и подобрать методику коррекции.
Основная причина возникновения патологических изменений в структуре глаза, по мнению большинства врачей, кроется в генетической предрасположенности. Неудивительно, что близорукость у детей — крайне распространенное заболевание. Миопия проявляется в первые годы жизни, в особой группе риска — младшие школьники. Среди провоцирующих факторов и причин следующие:
- Наследственные факторы — как основа заболевания. Если оба родителя страдают от этой болезни, более 60% шансов, что ребенок тоже будет вынужден носить очки или контактные линзы.
- Интенсивные нагрузки на органы зрения . Именно поэтому у младших школьников, вынужденных проводить много времени над тетрадями, учебниками и задачниками, это состояние диагностируется чаще всего. Вылечить близорукость в возрасте до 10 лет легче, поскольку болезнь только манифестирует и еще не является запущенной.
- Ложная близорукость или спазм аккомодации является первичной формой заболевания и одновременно провоцирующим фактором. Состояние характеризуется усталостью, которая выражена во второй половине дня, а к утру, после сна, зрение полностью восстанавливается.
- Часто миопия развивается на фоне других проблем органов зрения — косоглазия, астигматизма, амблиопии. Она может полностью излечиваться, если будет устранено основное заболевание.
- Инфекционные заболевания глаз — конъюнктивиты, кератиты, черепно-мозговые травмы и другие перенесенные болезни головы, позвоночника или глаз, могут стать триггером, который запустит механизм образования миопии.
- Отдельным фактором служат некоторые виды авитаминозов — недостаточность таких микронутриентов, как цинк, магний, витамин А.
По мнению большинства врачей, главным фактором все-таки остается генетический, но также значительное влияние оказывают нагрузки на глаза. По статистике количество заболеваний миопией растет из года в год, что связано с использованием техники, нагружающей органы зрения — компьютеров, мобильных телефонов, планшетов, электронных книг.
Замечена также связь неправильной осанки и близорукости. Эта особенность связана с тем, что позвоночный столб проводит нервные импульсы, в том числе — помогающие в должной мере питать все системы организма. При длительном неудобном положении позвоночник защемляется, подача питания оказывается нарушена. В сочетании с школьными или студенческими заданиями либо офисной работой, все вместе вредит глазам. Вылечить близорукость, если она не перетекла в хроническое изменение органов зрения можно, если вовремя принять меры. Поэтому следует учитывать формы близорукости:
- слабая — до 3 диоптрий, может быть вариантом нормы, корректируется без специальных средств;
- средняя — от 3,25 до 6 диоптрий, самая частая форма заболевания, которая требует использования очков или контактных линз для работы, но не в быту;
- высокая — выше 6 диоптрий, человек неспособен обходиться без очков даже в ситуациях похода в магазин, по улице, все предметы сливаются.
Своевременная коррекция зрения позволит избежать развития болезни. Миопия прогрессирует достаточно медленно, поэтому если использовать лечение близорукости и уделять внимание глазам, то возможно предотвратить появления более тяжелых форм патологии.
Существуют виды заболевания, которые помогают диагностировать его и определять стратегию лечения близорукости. Они определяются в зависимости от времени развития и других особенностей. Выделяют следующие формы:
- Врожденная — обнаруживается с первых месяцев жизни, полностью обусловлена генетически.
- Комбинаторная — эта форма близорукости у детей также встречается достаточно часто, выражена она несильно, но связана с особенностями строения глаза, поэтому может быть скорректирована только хирургическим путем. Чаще всего, окулисты считают операцию нецелесообразной.
- Спазматическая — она же ложная, ею страдают школьники, студенты, офисные работники. Спазм аккомодации, связанный с переутомлением зрения, однако, прогрессирующий в более тяжелые виды.
- Транзиторная — связана с другими заболеваниями, как правило, хроническими, например, сахарным диабетом. Вылечить близорукость такого типа можно, если направить усилия на провоцирующий фактор.
- Ночная — связана с эмметропической рефракцией глаза, проявляется только при условиях недостаточной освещенности.
- Осложненная — редкая, но опасная форма, связанная с серьезными патологическими изменениями глаза. Единственный вид миопии, чреватый полной потерей зрения без надлежащего врачебного вмешательства.
Диагностика и определения вида миопии не только повышает шансы вылечить близорукость на ранней стадии, но и предотвратить развитие тяжелых форм заболевания. Несмотря на то, что в 90% люди, страдающие от этой особенности глаза, живут с ней всю жизнь, со временем привыкая и не обращая внимания, первичный диагноз у офтальмолога необходимо поставить, чтобы исключить осложненные и деструктивные виды болезни.
Заболевание манифестирует в 80% случаев у детей. Малыши не всегда могут правильно рассказать взрослым о своем дискомфорте, поэтому родители должны внимательно следить за тем, как ребенок ведет себя при выполнении задач, связанных с нагрузкой на зрение.

Симптомы близорукости включают такие проявления:
- Невозможность разглядеть предметы и надписи, находящиеся на расстоянии. У школьников это зачастую проявляется снижением успеваемости — они просто не успевают переписать задание с доски.
- Зрение ухудшается вечером. Ребенок может отказываться делать домашнее задание, ссылаясь на усталость — не следует считать это капризами или ленью, чаще всего, школьник говорит правду.
- Часто присоединяется головная боль, боль в глазницах, ощущения «песка».
- Иногда присоединяется косоглазие, монокулярное зрение — особенно, если миопия развивается неравномерно, затрагивая один глаз сильнее другого.
- При прогрессирующей миопии присоединяется ощущение «летающих мушек», «нитей» перед глазами, сама склера становится синеватой. Это указывает на деструктивные процессы, которые со временем приводят к полной потере зрения.
- Также опасно появление красных нитей на склере на фоне переутомления при сильной близорукости. Одно из опасных осложнений — отслоение сетчатки, которое тоже грозит слепотой.
Тяжелые виды миопии — редкость. У большинства людей заболевания протекает в легкой или средней форме, сопровождает всю жизнь и не доставляет существенного дискомфорта. Важный этап — диагностика, подбор очков или контактных линз, сопутствующей терапии. Также существуют капли при близорукости, которые помогут справиться с усталостью глаз.
Миопия — «детское» заболевание. Возникает оно, как правило, в возрасте от 7 до 10 лет, второй пик приходится на 12-15 — время полового созревания. У взрослых людей манифестация происходит реже. Иногда миопия возникает уже во младенчестве.
До определенного возраста нежелательны радикальные коррекции зрения. Поэтому важно, с одной стороны, вовремя обнаружить болезнь, а с другой принять меры. Они включают:
- Подбор очков с нужными диоптриями, которые помогут снизить нагрузку на органы зрения.
- Физиотерапия — лазерный массаж, электростимуляция, другие процедуры, которые снимают спазмы и помогают нормальному развитию зрительной системы.
- Капли при близорукости — детям назначаются с осторожностью. Рекомендуются проверенные средства: Уджала — с 6-7 лет, Визионед — с 3 лет. Капли младенцам не рекомендованы.
- Коррекция нагрузки — желательно освободить ребенка от физкультуры, попросить посадить на первую парту, не разрешать долго пользоваться компьютером и смартфоном.
Детский возраст лучше всего подходит для предотвращения развития близорукости. Даже если небольшие изменения сохранятся, они не будут причинять серьезного дискомфорта и не повлияют на качество будущей жизни человека.

Существует несколько подходов к лечению близорукости, которые зависят от степени запущенности заболевания. Если симптоматика слабая или средняя, можно ограничиться правильным подбором очков и контактных линз — этот вариант предпочитает абсолютное большинство людей. Однако существуют и другие методики:
- лазерная коррекция — может изменить форму сетчатки, склеры, хрусталика;
- капли для глаз — назначаются на фоне операций и другой терапии, для взрослых эффективны препараты Эрифрин, Эмоксипин ;
- питание — обеспечение организма магнием, цинком, витамином А;
- стимулирующая физиотерапия .
Решения о методе лечения должен принимать специалист, поскольку самолечение способно привести к ухудшению состояния. Самостоятельно можно только скорректировать питание в сторону большего количества полезных микроэлементов.
Заболевание считается генетически детерминированным, поэтому полностью исключить его возникновение невозможно. Однако возможны методы профилактики в виде:
- рациона, богатого цинком, магнием, витаминными комплексами для глаз;
- правильной нагрузки — необходимо делать перерыв каждые 30 минут;
- если назначены очки — носить их согласно рекомендации врача;
- следить за здоровьем позвоночника.
Все эти меры даже если не гарантируют стопроцентную защиту от развития миопии, способствуют улучшению здоровья и общего состояния организма, а так же улучшает зрение при близорукости. Мышцы глаз, также, как и остальные, требуют отдыха и разумного обращения, которое возможно только при разумном образе жизни.
источник
