Несмотря на постоянное развитие медицины, анестезия при родах по-прежнему не является обязательной процедурой. Многое зависит от особенностей болевого порога роженицы: если она может перенести естественные роды без применения обезболивающих препаратов — их не используют, если для этого нет показаний. Значительно реже при родах применяется общая анестезия препаратами, погружающими человека в глубокий сон, но они небезопасны для ребенка, поэтому чаще всего рекомендуется прибегать к спинальной или эпидуральной анестезии.
Многие женщины во время беременности интересуются вопросами обезболивания во время родов, так как ни для кого не секрет, что процесс всегда связаны с болью, которая может быть длительной и нестерпимой. Они задают вопросы врачу: можно ли родить без использования методов обезболивания и что лучше — эпидуральная анестезия или общий наркоз? Современные методы анестезии считаются условно безопасными как для матери, так и для ее ребенка, и делают роды более комфортными для женщины.
Существуют немедикаментозные (естественные) и медикаментозные методы обезболивания. Естественные методы совершенно безопасны и эффективны. К ним относятся: техника дыхания, массаж, акупунктура, ароматерапия, релаксация и пр. Если их применение не принесло результата, прибегают к помощи медикаментозного обезболивания.
К методам лекарственной анестезии относятся:
- эпидуральная анестезия;
- спинальная анестезия;
- местное обезболивание;
- ингаляционная анестезия;
- общий наркоз.
В естественных родах прибегают к применению эпидуральной и спинальной анестезии.
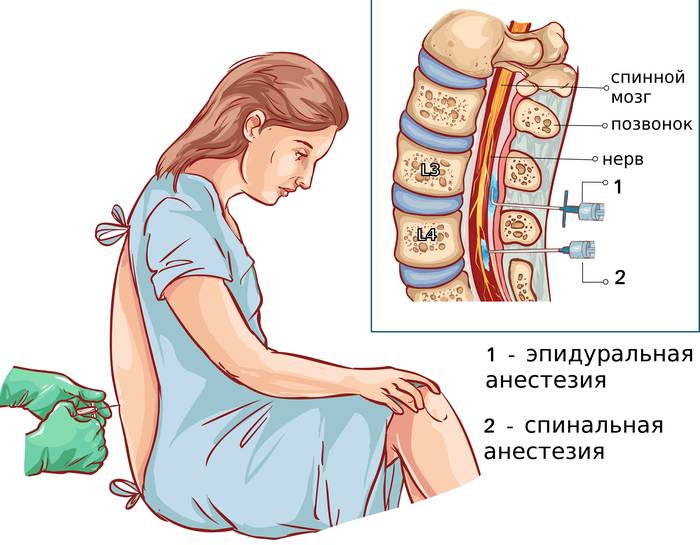
Эпидуральная анестезия качественно устраняет чувствительность в нижней части тела роженицы, но при этом она никак не затрагивает ее сознание. Этап родов, на котором врач прибегает к эпидуральному обезболиванию, варьируется у разных пациенток в зависимости от их болевого порога.
При эпидуральном обезболивании, анестезиолог и врач-акушер оценивают состояние матери и пока не родившегося ребенка, а также обращаются к анамнезу о проведении анестезии в прошлом и протекании предыдущих родов, если таковые имелись.
При эпидуральной анестезии препарат вводится в пространство позвоночника, в котором локализуются нервные корешки. То есть процедура основана на блокаде нервов. Этот вид обезболивания обычно применяется при естественном родоразрешении с целью облегчения процесса схваток. Подробнее об эпидуральной анестезии→
Техника выполнения:
- женщина принимает позу «зародыша», максимально выгибая спину;
- область введения обрабатывается антисептическим средством;
- в область позвоночника производится инъекция с обезболивающим препаратом;
- после того как лекарство начнет действовать, осуществляется прокол толстой иглой в эпидуральное пространство, пока анестезиолог не почувствует твердые мозговые оболочки;
- после этого вводится катетер, через который в организм женщины будут поступать анестетики;
- игла извлекается, катетер закрепляется с помощью клейкой ленты на спине и по нему проводится пробное введение препарата, во время которого врач внимательно наблюдает за состоянием женщины;
- некоторое время женщина должна находиться в положении лежа для избежания осложнений. Катетер остается в спине до окончания родов, периодически по нему будут вводить новую порцию лекарства.
Сама процедура катетеризации занимает не больше 10 минут, при этом женщина должна сохранять максимально неподвижное состояние. Препарат начинает свое действие примерно через 20 минут после введения. Для эпидурального обезболивания применяются лекарственные средства, которые не проникают через плацентарный барьер и не могут причинить вред ребенку: Лидокаин, Бупивакаин и Новокаин.
Показания к эпидуральной анестезии:
- болезни почек;
- близорукость;
- юный возраст будущей мамы;
- низкий болевой порог;
- преждевременная родовая деятельность;
- неправильное предлежание плода;
- поздний токсикоз;
- тяжелые соматические заболевания, например: сахарный диабет.
Противопоказания:
- болезни сердца и сосудов;
- неудовлетворительная свертываемость крови;
- травмы и деформации позвоночника;
- высокий риск маточного кровотечения;
- воспалительные явления в области прокола;
- повышенное внутричерепное давление;
- пониженное артериальное давление.
Положительные стороны:
- женщина может относительно свободно двигаться во время родов;
- состояние сердечно-сосудистой системы более стабильно в отличие от общего наркоза;
- обезболивание практически не оказывает влияния на плод;
- катетер вводится однократно на неопределенный срок, поэтому в случае необходимости через него можно вводить лекарства в нужный период времени;
- женщина увидит и услышит своего ребенка сразу же, после появления на свет.
Отрицательные стороны:
- вероятность неадекватного результата обезболивания (у 5% женщин не достигается эффекта от введения анестетика);
- сложная процедура катетеризации;
- риск внутрисосудистого введения лекарственного средства, что чревато развитием судорожного синдрома, который хоть редко, но может стать причиной гибели роженицы;
- препарат начинает действовать только через 20 минут, поэтому при стремительных и экстренных родах использование эпидуральной анестезии не представляется возможным;
- если препарат окажется введенным через паутинную оболочку, то развивается спинальный блок, женщине требуется неотложная реанимация.
Спинальная анестезия, как и эпидуральная, выполняется практически так же, но с помощью более тонкой иглы. Отличие спинальной от эпидуральной анестезии заключается в следующем: количество анестетика для спинального блока существенно меньше, и оно вводится ниже границы спинного мозга в пространство, где локализуется спинномозговая жидкость. Чувство обезболивания после инъекции препарата наступает почти сразу.
Анестетик посредством тонкой иглы вводится однократно в канал спинного мозга. Болевые импульсы блокируются и не поступают в центры мозга. Должный результат обезболивания начинается уже через 5 минут после проведения инъекции и продолжается в течение 2-4 часов, в зависимости от выбранного медикаментозного средства.
Во время спинальной анестезии роженица также остается в сознании. Она видит своего ребенка сразу же после рождения и может приложить его к груди. Процедура спинального обезболивания требует обязательной венозной катетеризации. Через катетер в кровь женщины будет поступать физраствор.
Показания к спинальной анестезии:
- гестоз;
- болезни почек;
- болезни бронхо-легочной системы;
- пороки сердца;
- высокая степень близорукости на фоне частичной отслойки сетчатки;
- неправильное предлежание плода.
Противопоказания:
- воспалительный процесс в зоне предполагаемого проведения пункции;
- сепсис;
- геморрагический шок, гиповолемия;
- коагулопатия;
- поздний токсикоз, эклампсия;
- острые патологии ЦНС неинфекционного и инфекционного происхождения;
- аллергия на местное обезболивание.
Положительные стороны:
- 100% гарантия обезболивания;
- отличие спинальной анестезии от эпидуральной подразумевает использование более тонкой иглы, поэтому манипуляция по введению препарата не сопровождается выраженными болевыми ощущениями;
- лекарственные средства не влияют на состояние плода;
- мышечная система роженицы расслабляется, что помогает работе специалистов;
- женщина пребывает в полном сознании, поэтому она видит своего ребенка сразу после рождения;
- отсутствует вероятность системного влияния анестетика;
- спинальная анестезия по стоимости дешевле эпидуральной;
- техника введения анестетика более упрощена по сравнению с эпидуральным обезболиванием;
- быстрое получение эффекта анестезии: через 5 минут после введения препарата.
Отрицательные стороны:
- эффект анестезии нежелательно продлевать дольше, чем на 2-4 часа;
- после обезболивания женщина должна находиться в лежачем положении не менее 24 часов;
- после пункции нередко возникают головные боли;
- несколько месяцев после пункции могут наблюдаться боли в спине;
- быстрый эффект анестезии отражается на артериальном давлении, провоцируя развитие резкой гипотонии.
Использование анестезии при родах может вызвать кратковременные последствия у новорожденного, например: сонливость, слабость, угнетение дыхательной функции, нежелание брать грудь. Но эти последствия довольно быстро проходят, так как лекарственное средство, примененное для обезболивания, постепенно покидает организм ребенка. Таким образом, последствия лекарственного обезболивания родовой деятельности обусловлены проникновением препаратов анестезии через плаценту к плоду.
Нужно понимать, что анестезия блокирует болевые ощущения, но этот эффект не обходится без неприятных последствий. Для роженицы введение анестетиков в организм отражается на активности матки, то есть процесс естественного раскрытия шейки матки становится замедленным. А это означает, что длительность родов может увеличиться.
Пониженная активность матки заключается в том, что схватки угнетаются и могут прекратиться вообще. В этом случае специалисты будут вынуждены вводить в организм роженицы медикаментозные средства для стимуляции родового процесса, в некоторых случаях — использовать акушерские щипцы или проводить кесарево сечение.
Также после использования анестезии при родах часто развиваются такие побочные эффекты, как головная боль, головокружение, тяжесть в конечностях. При эпидуральной и спинальной анестезии снижается артериальное давление. В целом эффект обезболивания достигается успешно при всех видах анестезии, но при этом может сохраняться чувство давления внизу живота.
В развитых странах к обезболиванию в родах прибегают более 70% женщин. Все чаще женщины настаивают на проведении обезболивания в родах, чтобы минимизировать болезненность схваток, несмотря на тот факт, что роды — это естественный процесс, который может пройти без постороннего вмешательства. Во время естественных родов организм продуцирует ударное количество эндорфинов — гормонов, которые обеспечивают физиологическую анестезию, способствуют эмоциональному подъему, снижают чувство боли и страха.
Автор: Ольга Рогожкина, врач,
специально для Mama66.ru
источник
Практически все женщины боятся предстоящих родов и в большей мере страх этот обусловлен ожиданием боли во время родового процесса. Согласно данным статистики, боль во время родов, которая настолько выражена, что требует анестезии, испытывают лишь четверть рожениц, а 10% женщин (вторые и последующие роды) характеризует родовую боль как вполне терпимую и переносимую. Современное обезболивание во время родов позволяет облегчить и даже купировать родовую боль, но всем ли оно необходимо?
Родовая боль является субъективным ощущением, которое обусловлено раздражение нервных рецепторов в процессе раскрытия шейки матки (то есть ее растяжением), значительными сокращениями самой матки (схватки), растяжением кровеносных сосудов и натяжением маточно-крестцовых складок, а также ишемией (ухудшением кровоснабжения) мышечных волокон.
- Боль в период схваток формируется в шейке и матке. По мере растяжения и раскрытия маточного зева и растяжения нижнего маточного сегмента усиливаются болевые ощущения.
- Болевые импульсы, которые формируются при раздражении нервных рецепторов описанных анатомических структур, поступают в корешки спинного мозга, а оттуда в головной мозг, где и формируются болевые ощущения.
- Обратно из головного мозга поступает ответ, который выражается в виде вегетативных и двигательных реакций (учащение пульса и дыхания, подъема кровяного давления, тошнота и эмоциональное возбуждение).
В потужном периоде, когда раскрытие маточного зева полное, боль обусловлена продвижением плода по родовому каналу и давлением предлежащей его части на ткани родовых путей. Сдавление прямой кишки вызывает непреодолимое желание «сходить по-большому» (это и есть потуги). В третьем периоде матка уже свободна от плода, и боли утихают, но не исчезают совсем, так как в ней находится еще послед. Умеренные маточные сокращения (боль не так выражена, как в период схваток) позволяют плаценте отделиться от маточной стенки и выделиться наружу.
Родовая боль напрямую связана с:
- размерами плода
- размерами таза, конституциональных особенностей
- количества родов в анамнезе.
В механизме формирования родовой боли помимо безусловных реакций (раздражение нервных рецепторов) участвуют и условно-рефлекторные моменты (негативный настрой на роды, страх родов, волнение за себя и ребенка), вследствие чего происходит выброс адреналина, который еще больше сужает кровеносные сосуды и усиливает ишемию миометрия, что ведет к снижению болевого порога.
В общей сложности, на физиологическую сторону родовой боли приходится лишь 50% болевых ощущений, тогда как остальная половина обусловлена психологическими факторами. Боль в родах бывает ложной и истинной:
- О ложной боли говорят, когда неприятные ощущения спровоцированы страхом родов и неумением контролировать свои реакции и эмоции.
- Истинная боль возникает при каком-либо нарушении родового процесса, что действительно требует анестезии.
Становится понятным, что большая часть рожениц способна пережить роды без обезболивания.
Обезболивание родов необходимо проводить в случае их патологического течения и/или имеющихся хронических экстрагенитальных заболеваниях у роженицы. Ослабление боли в родах (аналгезия) не только облегчает страдания и снимает эмоциональное напряжение у роженицы, но прерывает связь матка – спинной мозг – головной мозг, что не дают сформировать ответ головного мозга организму на болевые раздражения в виде вегетативных реакций.
Все это ведет к стабильности сердечно-сосудистой системы (нормализация давления и сердцебиения) и улучшению маточно-плацентарного кровотока. Кроме того, эффективное обезболивание родов уменьшает затраты энергии, снижает потребление кислорода, нормализует работу дыхательной системы (предупреждает гипервентиляцию, гипокапнию) и предупреждает сужение маточно-плацентарных сосудов.
Но вышеописанные факторы не означают, что медикаментозное обезболивание родов требуется всем без исключения роженицам. Естественное обезболивание при родах активирует антиноцицептивную систему, которая отвечает за выработку опиатов – эндорфинов или гормонов счастья, подавляющие боль.
Все виды обезболивания родовой боли делятся на 2 большие группы:
- физиологическое (немедикаментозное)
- фармакологическое или медикаментозное обезболивание.
Данная подготовка к родам начинается в женской консультации и заканчивается за одну-две недели до предполагаемого срока родов. Обучение в «школе матерей» проводит гинеколог, который рассказывает о течение родов, возможных осложнениях и обучает женщин правилам поведения в родах и самопомощи. Беременной важно получить положительный заряд на роды, отбросить свои страхи и подготовиться к родам не как к тяжелому испытанию, а как к радостному событию.
Во время схваток поможет облегчить боль самомассаж. Можно поглаживать боковые поверхности живота круговыми движениями, зону воротника, поясничную область или давить кулаками на точки, расположенные параллельно позвоночнику в поясничном отделе в моменты схваток.
Не менее важным как для облегчения боли, так и для предупреждения гипоксии плода в родах является правильное дыхание. С началом схватки следует делать глубокий вдох через нос и медленно, а выдох производить ртом. К концу первого периода (схватки становятся продолжительней, а перерывы между ними короче) можно дышать часто открытым ртом, но к концу схватки переходить на глубокий носовой вдох и постепенный выдох ртом. Читайте подробнее о дыхании при схватках во время родов.
Существует несколько положений тела, приняв которые, уменьшается давление на мышцы и промежности и боль несколько ослабевает:
- сидя на корточках с широко разведенными коленями;
- стоя на коленях, предварительно их разведя;
- стоя на четвереньках, приподняв таз (на полу, но не на кровати);
- опереться на что-либо, наклонив корпус вперед (на спинку кровати, на стену) или подпрыгивать, сидя на гимнастическом мяче.
Иглоукалывание биологически активных точек — поверхность живота, ладони, голени (подробнее о пользе и вреде лечения иглоукалыванием).
Прием теплого (не горячего!) душа или ванны действует расслабляюще на мускулатуру матки и скелетные мышцы (спины, поясницы). К сожалению не все роддома оснащены специальными ваннами или бассейнами, поэтому данный метод обезболивания не могут применить все роженицы. Если схватки начались дома, то до приезда машины скорой помощи можно постоять под душем, опершись на стену или принять теплую ванну (при условии, что не воды не отошли).
На спину пациентки в поясничной и крестцовой области накладываются 2 пары электродов, через которые подается электрический ток низкой частоты. Электрические импульсы блокируют передачу болевых раздражений в корешках спинного мозга, а также улучшают кровоснабжение в миометрии (профилактика внутриутробной гипоксии).
Вдыхание ароматических масел позволяет расслабиться и несколько снимает родовую боль. То же самое можно сказать о прослушивании приятной тихой музыки во время схваток.
С этой целью внутривенно или внутримышечно роженице вводятся наркотические и ненаркотические препараты. Из наркотических средств используются промедол, фентанил, которые помогают нормализовать дискоординированные маточные сокращения, оказывают седативный эффект и снижают секрецию адреналина, что повышает порог болевой чувствительности. В совокупности со спазмолитиками (но-шпа, баралгин) ускоряют раскрытие маточного зева, что укорачивает первый период родов. Но наркотические препараты вызывают депрессию ЦНС у плода и новорожденного, поэтому их нецелесообразно вводить в конце периода схваток.
Из ненаркотических препаратов для обезболивания родов применяются транквилизаторы (реланиум, элениум), которые не столько купируют боль, сколько снимают отрицательные эмоции и подавляют страх, ненаркотические анестетики (кетамин, сомбревин) вызывают спутанность сознания и нечувствительность к боли, но не нарушают функцию дыхания, не расслабляют скелетные мышцы и даже повышают тонус матки.
Данный способ обезболивания в родах заключается во вдыхании через маску роженицей ингаляционных анестетиков. На сегодняшний момент подобный способ анестезии мало, где применяется, хотя еще не так давно баллоны с закисью азота имелись в каждом роддоме. Из ингаляционных анестетиков применяются закись азота, фторотан, трилен. В виду большого расхода медицинских газов и загрязнения родовой палаты ими метод утратил популярность. Используются 3 способа ингаляционной анестезии:
- вдыхание смеси газа и кислорода постоянно с перерывами после 30 0 40 минут;
- вдыхание только с началом схватки и прекращение ингаляции с окончанием схватки:
- ингаляция медицинского газа только в перерывах между схватками.
Положительные стороны данного метода: быстрое восстановление сознания (через 1 – 2 минуты), спазмолитический эффект и координация родовой деятельности (предупреждение развития аномалий родовых сил), профилактика гипоксии плода.
Побочные эффекты ингаляционной анестезии: нарушение дыхания, сбои сердечного ритма, спутанность сознания, тошнота и рвота.
Регионарная анестезия заключается в блокаде определенных нервов, корешков спинного мозга или нервных ганглиев (узлов). В родах применяются следующие виды регионарного обезболивания:
- Блокада полового (срамного) нерва или пудендальная анестезия
Блокада полового нерва заключается во введении местного анестетика (чаще применяется 10% раствор лидокаина) через промежность (транспромежностная методика) или через влагалище (трансвагинальный способ) в точки, где локализуется половой нерв (середина расстояния между седалищным бугром и края сфинктера прямой кишки). Обычно применяется для обезболивания потужного периода родов, когда другие методы анестезии невозможно использовать. Показаниями для пудендальной блокады, как правило, являются необходимость наложения акушерских щипцов или вакуум-экстрактора. Из недостатков метода отмечены: обезболивание наблюдается только у половины рожениц, возможность попадания анестетика в маточные артерии, что в виду его кардиотоксичности может привести к летальному исходу, обезболивается только промежность, тогда как спазмы в матке и пояснице сохраняются.
Парацервикальная анестезия допустима лишь для обезболивания первого периода родов и заключается во введении местного анестетика в боковые своды влагалища (вокруг шейки матки), благодаря чему достигается блокада парацервикальных узлов. Применяется при открытии маточного зева на 4 – 6 см, а при достижении почти полного раскрытия (8 см) парацервикальная анестезия не проводится в виду высокого риска введения лекарства в головку плода. В настоящее время такой вид обезболивания в родах практически не применяется из-за высокого процента развития брадикардии (замедления сердцебиения) у плода (примерно в 50 – 60% случаев).
- Спинальная: эпидуральная или перидуральная анестезия и спинномозговая анестезия
К другим методам регионарной (спинальной) анестезии относятся эпидуральная анестезия (введение анестетиков в эпидуральное пространство, расположенное между твердой мозговой оболочкой (наружной) спинного мозга и позвонками) и спинномозговая анестезия (введение анестетика под твердую мозговую, паутинную (среднею) оболочки не доходя до мягкой мозговой оболочки – субарахноидальное пространство).
Обезболивание при ЭДА наступает через некоторое время (20 – 30 минут), в течение которого анестетик проникнет в субарахноидальное пространство и заблокирует нервные корешки спинного мозга. Анестезия при СМА наступает сразу, так как препарат вводится точно в субарахноидальное пространство. К положительным моментам такого вида обезболивания относятся:
- высокий процент эффективности:
- не вызывает утраты или спутанности сознания;
- при необходимости можно продлить обезболивающее действие (за счет установки эпидурального катетера и введения дополнительных доз препаратов);
- нормализует дискоординированную родовую деятельность;
- не снижает силу маточных сокращений (то есть, нет риска развития слабости родовых сил);
- понижает кровяное давление (что особенно важно при гипертензии артериальной либо при гестозе);
- не влияет на дыхательный центр у плода (нет риска развития внутриутробной гипоксии) и у женщины;
- при необходимости абдоминального родоразрешения регионарной блок можно усилить.
Несмотря на массу достоинств различных методов обезболивания в родах, купирование родовой боли проводится только при наличии медицинских показаний:
- гестоз;
- кесарево сечение;
- юный возраст роженицы;
- роды начались преждевременно (в целях предупреждения родовой травмы новорожденного не проводится защита промежности, что увеличивает риск разрывов родовых путей);
- предполагаемый вес плода 4 и более кг (высок риск акушерской и родовой травм);
- роды продолжаются 12 часов и более (затяжные, в том числе и с предшествующим патологическим прелиминарным периодом);
- медикаментозная родостимуляция (при подключении внутривенно окситоцина или простагландинов схватки становятся болезненными);
- тяжелые экстрагенитальные заболевания роженицы (патология сердечно-сосудистой системы, сахарный диабет);
- необходимость «выключения» потужного периода (миопия высокой степени, преэклампсия, эклампсия);
- дискоординация родовых сил;
- роды двумя и более плодами;
- дистоция (спазм) шейки матки;
- нарастающая гипоксия плода в процессе родов;
- инструментальные вмешательства в потужном и последовом периодах;
- ушивание разрезов и разрывов, ручное обследование полости матки;
- подъем кровяного давления в родах;
- гипертония (показание для ЭДА);
- неправильное положение и предлежание плода.
После отделения последа врач проводит осмотр родовых путей на предмет их целостности. Если выявляются разрывы шейки матки или промежности, а также была проведена эпизиотомия, то возникает необходимость в ушивании их под анестезией. Как правило, используется инфильтрационная анестезия мягких тканей промежности новокаином или лидокаином (в случае разрывов/разрезов) и реже пудендальная блокада. Если в 1 или втором периоде была проведена ЭДА и введен эпидуральный катетер, то в него вводится дополнительная доза анестетика.
Какое обезболивание проводится при необходимости инструментального ведения второго и третьего периодов родов (плодоразрушающая операция, ручное отделение последа, наложение акушерских щипцов и т. д.)?
В таких случаях желательно проводить спинальную анестезию, при которой женщина находится в сознании, но чувствительность живота и ног отсутствует. Но этот вопрос решается анестезиологом совместно с акушером и во многом зависит от владения анестезиологом техникой обезболивания, его опыта и клинической ситуации (наличие кровотечения, необходимость быстрой анестезии, например, при развитии эклампсии на родовом столе и т. д.). Неплохо зарекомендовал себя метод внутривенного наркоза (кетамин). Препарат начинает действовать через 30 – 40 секунд после введения, а продолжительность его составляет 5 – 10 минут (при необходимости доза увеличивается).
Можно заранее обговорить с акушером и анестезиологом обезболивание в родах методом ЭДА. Но каждая женщина должна помнить, что проведение эпидуральной анестезии в родах не является обязательным условием оказания медицинской помощи роженице, и одно лишь желание будущей матери предупредить родовую боль не оправдывает риск возможных осложнений любого «заказанного» вида анестезии. Кроме того, будет ли проведена ЭДА или нет, зависит от уровня лечебного учреждения, наличия в нем специалистов, владеющих данной методикой, согласия акушера, ведущего роды, и, конечно, оплаты данного вида услуги (так как многие медицинские услуги, которые выполняются по желанию пациента, являются дополнительными, и, соответственно, платными).
Если в родах провели ЭДА без просьбы пациентки об обезболивании, за услугу все равно придется платить?
Нет. Если эпидуральная анестезия или любое другое обезболивание родов проводилось без просьбы со стороны роженицы о купировании болей, следовательно, существовали медицинские показания для облегчения схваток, что было установлено акушером и обезболивание в данном случае выступало как часть лечения (например, нормализация родовой деятельности при дискоординации родовых сил).
Стоимость проведения эпидуральной анестезии зависит от региона, в котором находится роженица, уровня роддома и является ли данное лечебное учреждение частным или государственным. На сегодняшний день цена ЭДА колеблется (примерно) от 50 до 800$.
Нет, существует ряд противопоказаний, при которых проводить спинальную анестезию нельзя:
- категорический отказ женщины от спинальной анестезии;
- нарушения свертывающей системы крови и очень малое количество тромбоцитов;
- проведение накануне родов антикоагулянтной терапии (лечение гепарином);
- акушерские кровотечения и как их следствие – геморрагический шок;
- сепсис;
- воспалительные процессы кожи в месте предполагаемой пункции;
- органические поражения центральной нервной системы (опухоли, инфекции, травмы, высокое внутричерепное давление);
- аллергия на местные анестетики (лидокаин, бупивакаин и другие);
- уровень артериального давления составляет 100 мм рт. ст. и ниже (любой вид шока);
- рубец на матке после внутриматочных вмешательств (высокий риск пропустить разрыв матки по рубцу в родах);
- неправильное положение и предлежание плода, крупные размеры плода, анатомически узкий таз и другие акушерские противопоказания.
- деформация позвоночного столба (кифоз, сколиоз, расщепление позвоночника;
- ожирение (трудности при пункции);
- сердечно-сосудистые заболевания в случае отсутствия постоянного кардиомониторинга;
- некоторые неврологические заболевания (рассеянный склероз);
- отсутствие сознания у роженицы;
- предлежание плаценты (высокий риск акушерского кровотечения).
Метод обезболивания при проведении кесарева сечения выбирают акушер совместно с анестезиологом и согласовывают его с роженицей. Во многом выбор анестезии зависит от того, как будет выполняться операция: по плановым или экстренным показаниям и от акушерской ситуации. В большинстве случаев, при отсутствии абсолютных противопоказаний к спинальной анестезии роженице предлагается и проводится ЭДА или СМА (как при плановом кесаревом сечении, так и при экстренном). Но в ряде случаев методом выбора обезболивания для абдоминального родоразрешения выступает эндотрахеальный наркоз (ЭДА). При проведении ЭДА роженица находится без сознания, не может самостоятельно дышать, а в трахею вводится пластиковая трубка, через которую поступает кислород. Препараты для наркоза в этом случае вводятся внутривенно.
Помимо перечисленных выше методов физиологического обезболивания в родах, для облегчения схваток можно заняться аутотренингом. Во время болезных маточных сокращений разговаривать с ребенком, выражать радость будущей встречи с ним, настраивать себя на благополучный исход родов. Если аутотренинг не помогает, попытаться отвлечься от боли во время схватки: петь песни (негромко), читать стихи или повторять вслух таблицу умножения.
Пример из практики: У меня рожала молодая женщина с очень длинной косой. Роды были первыми, схватки ей казались, очень болезненными и она постоянно просила кесарево сечение, чтобы прекратить эти «мучения». Отвлечь от боли ее было невозможно, пока мне не пришла в голову одна мысль. Я велела ей расплести косу, а то она слишком растрепалась, расчесать и заплести снова. Женщина настолько увлеклась данным процессом, что едва не пропустила потуги.
источник
Обращаем Ваше внимание, что ответы на вопросы носят ознакомительный характер. Для обследования, постановки диагноза и назанчения лечения необходима очная консультация врача.
| Найдено: 74 | Страницы: 7 8 9 10 11 12 13 14 15 16 17 > >> |
| > |
| Я хотела бы задать вопрос врачу Зябликовой Раисе Владимировне. Мы с мужем планируем мою первую беременность. У меня миопия -6. 0 и – 5. 5. Никаких операций на глаза не было. Миопия наследственная (у моего отца -7. 5). При проверке зрения и подборе очков и контактных линз никогда не слышала от врачей, что у меня есть какие-то отклонения в состоянии глазного дна или сетчатки. Поэтому надеюсь, что когда придет время, мне разрешат самопроизвольные роды (очень не хотелось бы делать кесарево сечение). Скажите, пожалуйста, обязательно ли в этом случае применение эпизиотомии и обезболивания родов? Если обязательно обезболивание, то только ли эпидуральная анестезия применяется в этом случае (хотелось бы ее избежать). Связана ли напрямую степень близорукости с осложнениями глазного дна и сетчатки, и часто ли люди с таким зрением как у меня вынуждены прибегать к кесареву сечению (если нет других осложнений)? |
| Вопрос # 17476 | Тема: Заболевания глаз и беременность | , Екатерина Москва |
| Уважаемая Екатерина! Во время беременности Вам потребуется дополнительная консультация врача-окулиста для принятия решения о способе ведения родов. Не стоит отчаиваться, если потребуется кесарево сечение . Важно не просто родить ребенка, а еще и сохранить здоровье. Тем не менее, миопия высокой степени далеко не всегда является показанием к кесареву сечению . Если у Вас нет изменений на глазном дне, то вероятнее всего, Вы можете рожать самопроизвольно. Эпизиотомия и эпидуральная анестезия — не обязательные «спутники» родов у пациенток с миопией. Обезболивание проводится по Вашему желанию, либо по медицинским показаниям, но эти показания обязательно обсуждаются с пациенткой. Возможны любые методы анестезии, разрешенные в акушерстве. Эпидуральная анестезия — наиболее эффективна, но без Вашего согласия ее никто не сделает. Степень близорукости напрямую не связана с состоянием глазного дна. В подавляющем большинстве случаев женщины с миопией -6, 0 рожают самопроизвольно. Консультант: Зябликова Раиса Владимировна, врач акушер-гинеколог высшей категории |
| У меня 36 неделя беременности, весь срок беременность протекает идеально. Но у меня миопия (- 6, 5). Осмотр проводил окулист частной клиники, и по словам окулиста у меня никаких отклонений глазного дна нет, с сетчаткой все нормально, и никаких показаний к кесареву сечению не дала. Мой врач -гинеколог (я прохожу наблюдение в районной жк) сама никаких советов не дает, про то как мне предстоит рожать то же ничего не говорит, спросив про показания окулиста, как будто бы согласилась с ее мнением. Сейчас она в учебном отпуске, и врач который ее заменяет, посмотрев мои данные, в категоричной форме заявила, что сама я рожать в никоем случае не буду. Проясните мне, пожалуйста, мою ситуацию. На что мне нужно настраиваться. Я спокойно отношусь и к естественным родам и к кесареву, но и зрение максимально терять не хотелось бы. Спасибо Вам за внимание. |
| Вопрос # 16755 | Тема: Заболевания глаз и беременность | , Татьяна Москва |

 Техника проведения эпидуральной анестезии
Техника проведения эпидуральной анестезии Чаще всего доктор проводит обезболивание самого продолжительного и самого болезненного первого периода родов, или периода раскрытия шейки матки.
Чаще всего доктор проводит обезболивание самого продолжительного и самого болезненного первого периода родов, или периода раскрытия шейки матки. Основные противопоказания к проведению эпидуральной анестезии
Основные противопоказания к проведению эпидуральной анестезии В некоторых ситуациях проведение эпидуральной анестезии может давать появление побочных эффектов.
В некоторых ситуациях проведение эпидуральной анестезии может давать появление побочных эффектов. Как правило, развитие подобных побочных эффектов при эпидуральной анестезии встречаются довольно редко.
Как правило, развитие подобных побочных эффектов при эпидуральной анестезии встречаются довольно редко.