
Как было сказано в предидущих статьях, она всегда имеет осевую природу. Причиной высокой миопии является удлинение оси глаз, которое может быть весьма значительным — до 37—38 мм и даже больше. Иногда при этом увеличиваются и длина и ширина глаза и тогда увеличивается весь глаз в целом. Отсюда представление о кажущемся экзофтальме у некоторых лиц страдающих миопией.
Однако чаще удлиняется только ось глаза за счет растяжения заднего полушария. Это хорошо видно на рисунке 1, на котором показаны наложенные друг на друга срезы глаз, взятых от трупа 27-летнего мужчины.В одном глазу у него была эмметропия, длина оси равнялась 27 мм, в другом — миопия в 15,0 D и длина оси равнялась 32 мм. Контуры передних полушарий полностью совпадают, увеличение миопического глаза произошло только за счет растяжения заднего отрезка.
На глазном дне при высокой миопии появляются различные изменения, наличие которых говорит о патологических процессах, серьезных по своему характеру и последствиям. Миопические конусы и стафиломы при прогрессирующей близорукости, как правило, больших размеров.
Самые опасные изменения происходят в макулярной области. Это дегенеративные изменения атрофического характера, причиной которых является растяжение заднего полюса глаза. Эластическая пограничная пленка сосудистой оболочки не выдерживает растяжения и в ней образуются трещины. Они имеют вид желтоватых или беловатых полосок, в дальнейшем начинается атрофия сосудистой оболочки, вследствие чего появляются белые полиморфные, часто сливающиеся очаги. Так как растяжение сказывается и на слое пигментного эпителия, то видны разбросанные глыбки и скопления пигмента.
Если растяжение влияет на сосуды, то в результате различных по силе, чрезвычайно медленно рассасывающихся кровоизлияний в области макулы образуется пигментированный очаг черного цвета, называемый пятном Фукса. Он может быть сплошным или состоять из отдельных участков. Образование этого макулярного черного пятна Фукса иногда происходит очень медленно — в течение ряда лет, иногда очень быстро на почве более или менее массивных кровоизлияний.
При постепенном прогрессировании изменений в макулярной области у больных появляются метаморфопсии (искривления предметов, линии и т. д.), потом ухудшается зрение, что приводит, в конце концов, к центральной скотоме, сильному снижению или полной потере центрального зрения.
Рис.2. Многочисленные атрофические очаги в заднем отрезке глазного дна,особенно в макулярной области.
Рис.3. Пятно Фукса в макулярной области
Рис.4. Большой миопический конус со следами пигмента и хориоидальными сосудами. Миопические макулярные изменения с геморрагией.
При прогрессирующей миопии наблюдаются патологические изменения и на крайней периферии глазного дна. В большинстве случаев речь идет о кистевидной дегенерации сетчатки в области зубчатой линии (ora serrata). Эти дегенеративные изменения на крайней периферии постепенно прогрессируют, во многих местах сетчатка настолько истончается, что в ней появляются множественные мелкие дефекты в виде отверстий щелевидной, овальной или круглой формы. В сочетании с изменениями стекловидного тела в этой же области.
Эти дегенеративные изменения сетчатки могут быть причиной возникновения отслойки сетчатки, которая при миопии возникает также вследствие ее разрывов в различных участках глазного дна.
При прогрессирующей миопии в стекловидном теле появляются изменения, которые субъективно воспринимаются больными как летающие мушки. Больные жалуются на появление перед глазами движущихся пятен различной величины. Их движение заметно при движениях глаз, но иногда они подвижны и при неподвижном взгляде. Летающие мушки обусловлены незначительными точечными сгущениями стекловидного тела и представляют собой собственно проекции теней этих сгущений на сетчатке. Офтальмоскопически их не всегда удается видеть исследующему. Такие же тени отбрасывают на сетчатку и настоящие помутнения стекловидного тела, имеющие вид нитей, хлопьев, полиморфных пятен. В отличие от летающих мушек, истинные помутнения стекловидного тела легко обнаруживаются при исследовании в проходящем свете. Они образуются при миопии высокой степени в стекловидном теле вследствие склеивания фибрилл, а также могут происходить из небольших геморрагии. Последние происходят как из сетчатки (видны в глубоких слоях стекловидного тела), так и из хориоидеи или цилиарного тела (видны в передних слоях стекловидного тела, за хрусталиком).
Геморрагии на глазном дне при высокой миопии большей частью бывают мелкие и расположены в центральной части сетчатки. Помимо описанных выше геморрагий в области желтого пятна, они бывают и в парацентральной части глазного дна и часто довольно массивные.br /
источник
Частота изменений желтого пятна при разной величине миопии высокой степени
 |
 |
стафиломы видна в виде резкой дугообразной линии, концентрически расположенной по отношению к диску зрительного нерва.
Хориоретинальные изменения
Три области глазного дна при осложненной миопии представляют наибольший клинический интерес — область диска зрительного нерва, желтое пятно и периферия глазного дна. Изменения около диска зрительного нерва в виде серповидного или кругового конуса описаны выше.
Существенные изменения, от которых в первую очередь зависит визуальный прогноз при миопии, возникают в центральной части глазного дна. Эти изменения, дегенеративные по своему характеру, несомненно, являются следствием растяжения заднего полюса глаза. Это прежде всего отражается на эластичной пограничной пластинке сосудистой оболочки, в которой образуются трещины. Связанный с растяжением процесс происходит и в слое пигментного эпителия, который постепенно распадается и «снабжает» глыбками пигмента атро-фические очаги, образующиеся в этой области сетчатки. Наступают деструкция стенок артериол хориоидеи и сетчатки, а также их облитерация. Хрупкость сосудов является основой для кровоизлияний в сетчатку или под сетчатку. Все это оказывает губительное влияние на нервно-рецепторный аппарат сетчатки, который страдает как от самого механического растяжения, так и от связанных с ним серьезных метаболических нарушений. Постепенно нарастает атрофия световоспринимающих клеток сетчатки и они исчезают. Следствием описанных дегенеративных
процессов, происходящих в центральной области сетчатки, является понижение остроты зрения, нарастающее по мере усиления изменений на глазном дне.
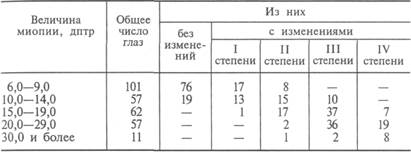
О частоте изменений в области желтого пятна при миопии дают представление приводимые ниже данные [Аветисов Э.С., Флик Л.П., 1974]. При обследовании 143 больных с миопией от 6,0 до 30,0 дптр и более изменения в желтом пятне выявлены у 66,8 % (191 глаз) из них. По степени выраженности этих изменений можно было выделить четыре стадии: I — отсутствие ареолярных рефлексов (у 16 % обследованных), II — желтое пятно темнопигментированное или «паркетного» типа (у 22 %), III — мелкие атрофические очаги темного цвета на фоне светло-желтых участков, желтое пятно представляется «рябым», имеет вид ткани, изъеденной молью (у 44 %), IV стадия — обширный атрофический беловатый или пигментированный очаг в области желтого пятна, который иногда сливается с конусом (у 18 %). Патологические изменения в этой области становятся более выраженными по мере увеличения степени миопии (табл.34).
С увеличением степени миопии усиливается и диффузная атрофия внутренних оболочек заднего полюса глаза. Из-за распада пигментного эпителия обнажаются межваскулярные пространства хориоидеи и глазное дно становится «паркетным». При исчезновении пигментного эпителия, слоя мелких и средних сосудов сосудистой оболочки глазное дно приобретает альбино-тический вид с редкой сетью хориоидальных сосудов. По данным Э.С.Аветисова и Л.П.Флик (1974), при миопии до 10,0 дптр глазное дно было в основном равномерно окрашенным (47 %) или «паркетным» (43 %). При миопии 10,0—14,0 дптр оно чаще было «паркетным» (47 %) или альбинотическим (30 %)
и реже — равномерно окрашенным (23 %). С увеличением степени миопии до 15,0 дптр и более у 80 % обследованных при офтальмоскопии выявлялось бледноокрашенное глазное дно.
Помимо описанной выше «сухой» формы поражения центральной области глазного дна, выделяют «влажную», транссу-дативную форму дистрофии желтого пятна [Водовозов А.М., 1967, 1979]. Она встречается значительно реже, чем «сухая» форма, и отличается более тяжелым течением. Из 60 (79 глаз) наблюдавшихся А.М.Водовозовым больных только у 14 транссудатив-ная дистрофия желтого пятна развилась после 50 лет, у 46 заболевание началось раньше. Таким образом, транссудативная дистрофия желтого пятна наиболее часто развивается у лиц продуктивного возраста и приводит к ранней инвалидизации. Так, острота зрения до 0,1 была зарегистрирована у 49 из 60 больных. У У3 больных были поражены оба глаза. Транссудативная дистрофия желтого пятна поражает преимущественно женщин (50 из 60 обследованных), тогда как «сухая» дистрофия встречается одинаково часто как у женщин, так и у мужчин.
А.М.Водовозовым (1979) подробно описана клиническая картина транссудативной дистрофии желтого пятна сетчатки. У больных с высокой близорукостью (6,0—20,0 дптр) внезапно снижается острота зрения, обычно до сотых долей, и выявляется центральная, реже парацентральная скотома. В макулярной области видно одно или несколько глубоких кровоизлияний в виде округлых пятен. У других больных в центре желтого пятна обнаруживается проминирующий очаг серовато-белого цвета, особенно хорошо различимый при офтальмохромоскопии. При биомикроскопии видно, что желеобразный фибриновый выпот располагается под сетчаткой и приподнимает ее. У части больных сероватый очаг окружен кровоизлияниями в виде отдельных пятен, иногда сливающихся в круговой венчик.
В зависимости от характера выпота автор выделяет различные формы транссудативной дистрофии желтого пятна. Чистая геморрагическая форма выявлена при исследовании 31 глаза, фибринозная — 12. Чаще всего наблюдалась смешанная фибри-нозно-геморрагическая форма (34 глаза). У 2 больных обнаружена центральная киста, заполненная прозрачным содержимым, -серозная форма.
Рецидивы болезни, как правило, повторяются. При геморрагической форме кровоизлияния могут полностью рассосаться, однако чаще на этом месте остаются пигментированные пятна или типичное пятно Фукса. При рецидиве видны и кровоизлияния, и пигментные пятна. При фибринозно-геморрагической форме в стадии ремиссии выявляются характерные изменения: фибринозный экссудат замещается соединительной тканью и
проминирующий очаг приобретает белый или желтовато-белый цвет, геморрагии превращаются в пигментное кольцо. При рецидивах очаг увеличивается и появляются свежие кровоизлияния.
А.М.Водовозов (1979) выдвинул гипотезу о роли врожденной недостаточности соединительнотканных сосудистых мембран в развитии транссудативной дистрофии дна глаза при близорукости и общности патогенеза дистрофии и старческой диско-видной дегенерации желтого пятна. По мнению автора, это подтверждается тем, что у таких больных выявлено уменьшение резистентности сосудистой стенки капилляров.
По нашему мнению, «влажную» форму дистрофии желтого пятна правильнее рассматривать не как осложнение миопичес-кого процесса, а как сопутствующее заболевание. В отличие от «сухой» формы дистрофии желтого пятна генетическую связь этой формы с миопическим процессом нельзя считать доказанной.
Важное значение имеет раннее выявление периферических хориоретинальных дистрофий, которые могут возникать уже при миопии средней степени. Впервые описанные A.Vogt (1924) периферические хориоретинальные дистрофии вновь привлекли внимание в последние 20—30 лет в связи с внедрением в практику световой коагуляции глазного дна, которая стала ведущим методом профилактики отслойки сетчатки.
Решетчатая дистрофия сетчатки представляет собой резко ограниченную зону, имеющую форму лодочки и расположенную обычно несколько кпереди от экватора. Важный признак дистрофии — сеть переплетающихся белых линий, напоминающих частокол и представляющих собой облитерированные сосуды сетчатки. В начальной стадии отмечается относительно нежное истончение сетчатки. В более поздней стадии сетчатка резко истончается, формируются множественные разрывы, обычно дырчатые. Разрывы сетчатки с крышечками и клапанами — один из важных «риск»-факторов отслойки сетчатки.
В области экватора локализуется, нередко сопутствуя решетчатой дистрофии, патологическая гиперпигментация сетчатки в виде множественных пигментированных фокусов разной величины и формы. На периферии глазного дна у зубчатой линии может наблюдаться кистевидная дистрофия сетчатки, напоминающая множественные икринки с резко очерченными краями. В этой же области локализуется расщепление сетчатки — рети-ношизис. Вначале выявляется как бы резко выраженная кистевидная дистрофия сетчатки. При поддавливании склеры обнаруживают плоское и гладкое возвышение внутренних слоев сетчатки, которые утрачивают прозрачность, приобретают белова-
 |
тый цвет и вид сот. Затем ретиношизис распространяется как циркулярно по периферии, так и к центральному отделу глазного дна и четко выявляется уже без поддавливания склеры. В дальнейшем возникают крупные просвечивающие пузыревидные образования, напоминающие большие кисты, появляются разрывы в слоях ретиношизиса. В области зубчатой линии могут обнаруживаться также атрофические фокусы с пигментной каймой.
Е.П.Тарутта и Е.О.Саксонова (1991) установили, что периферические витреохориоретинальные дистрофии являются более ранним и частым осложнением прогрессирующей близорукости, чем центральные дистрофии. Центральные хориоретинальные дистрофии осложняют течение приобретенной миопии преимущественно у взрослых и встречаются у детей только при врожденной близорукости, а у подростков — при врожденной и ра-ноприобретенной. Периферические витреохориоретинальные дистрофии при всех формах миопии обнаруживаются уже в детском возрасте и при средней степени близорукости. Наиболее ранними и частыми формами периферических витреохориорети-нальных дистрофий при прогрессирующей близорукости средней и высокой степени являются периферический ретиношизис (29,9 %) и решетчатая дистрофия (10,2 %).
Папиллярные узоры пальцев рук — маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.
Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ — конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).
источник
*Импакт фактор за 2017 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
В статье представлен обзор литературы, освещающий становление воззрений и современные аспекты этиологии и патогенеза патологической миопии, которая является одной из основных причин нарушения зрения и слепоты во всем мире. В статье проанализированы данные, полученные с применением современных технологий визуализации, таких как оптическая когерентная томография, трехмерная магнитно-резонансная томография, которые значительно углубили наше понимание глазных осложнений, связанных с миопией высокой степени. Тем не менее информации о причинах, вызывающих развитие этих поражений, явно недостаточно, что затрудняет разработку лечебных мероприятий для уменьшения или предотвращения развития этих осложнений. Несмотря на недавние достижения в лечении неоваскуляризации хориоидеи путем введения препаратов, блокирующих эндотелиальный фактор роста сосудов, и достижения витреоретинальной хирургии при тракционном синдроме, большинство осложнений патологической миопии, такие как макулярная атрофия, хориоретинальная атрофия и оптическая нейропатия, остаются неизлечимыми.
Детальный анализ результатов исследований различных авторов показал, что на развитие патологической миопии оказывают влияние множество факторов: биомеханические, биохимические, морфологические, гемодинамические. Эти факторы являются ключевыми в разработке методов прогнозирования и профилактики развития патологической миопии.
Ключевые слова: патологическая миопия, миопическая макулопатия, задняя стафилома, макулярная хориоидальная неоваскуляризация.
Для цитирования: Маркосян Г.А., Тарутта Е.П., Тарасова Н.А., Максимова М.В. Изменения глазного дна при патологической миопии // РМЖ. Клиническая офтальмология. 2019. №2. С. 99-104
The fundus changes in pathological myopia
G.A. Markosian, E.P. Tarutta, N.A. Tarasova, M.V. Maximova
Moscow Helmholtz Research Institute of Eye Diseases, Moscow, Russian Federation
The article presents a literature review covering formation of views and the modern aspects of the etiology and pathogenesis of pathological myopia, which is one of the main causes of visual impairment and blindness worldwide. The article analyzes the data obtained on the basis of modern imaging technologies, such as optical coherence tomography, three-dimensional magnetic resonance imaging, which significantly deepened our understanding of an eye complications associated with high myopia. Nevertheless, information about the causes of the development of these lesions is clearly not enough, which makes it difficult to elaborate therapeutic measures to reduce or prevent the development of these complications. Despite recent advances in the treatment of choroidal neovascularization by administering drugs that block vascular endothelial growth factor and achievement of vitreoretinal surgery in vitreomacular traction syndrome, most of the complications of pathological myopia, such as macular atrophy, chorioretinal atrophy, and optic neuropathy, remain incurable.
A detailed analysis of the results of research by various authors showed that many factors affect the development of pathological myopia: biomechanical, biochemical, morphological, hemodynamic. These factors are key to the elaboration of methods for predicting and preventing the development of pathological myopia.
Keywords: pathological myopia, myopic maculopathy, posterior staphyloma, macular choroidal neovascularization.
For citation: Markosian G.A., Tarutta E.P., Tarasova N.A., Maximova M.V. The fundus changes in pathological myopia. Russian Journal of Clinical Ophthalmology. 2019;19(2):99–104.
Представлен обзор литературы, освещающий становление воззрений и современные аспекты этиологии и патогенеза патологической миопии. Проанализированы данные, полученные с применением современных технологий визуализации, таких как оптическая когерентная томография, трехмерная магнитно-резонансная томография, которые значительно углубили наше понимание глазных осложнений, связанных с миопией высокой степени.
Термин «патологическая близорукость», как было отмечено выше, первоначально применялся для обозначения близорукости, которая сопровождается характерными дегенеративными изменениями в склере, сосудистой оболочке и пигментном эпителии сетчатки, приводящими к снижению зрения [9]. Чрезмерное удлинение глазного яблока и задняя стафилома, как полагают, являются важными факторами развития этих дегенеративных изменений при патологической миопии. Однако рефракция или осевая длина самостоятельно не могут влиять на формирование патологической близорукости. Задняя стафилома, которая является отличительным признаком поражения при патологической миопии, может возникать также в глазах без высокой близорукости [13].
В. Curtin и D. Karlin в 1970 г. первыми предложили определение «макулопатия» при близорукости, которое включает следующие особенности: хориоретинальную атрофию (ХРА), центральные пигментные пятна, лаковые трещины, заднюю стафилому и изменения диска зрительного нерва (ДЗН) [14]. Позже T. Tokoro [15] предложил новую классификацию макулопатии при близорукости, разделив поражения на четыре категории: мозаичное глазное дно, диффузная ХРА, очаговая ХРА и макулярные кровоизлияния. M. Avila et al. [16] разработали классификацию, которая разделяла ретинопатии при близорукости в зависимости от тяжести: M0 — нормальный вид заднего полюса; M1 — побледнение хориоидеи; М2 — M1 + добавление задних стафилом; M3 — M2 + добавление к имеющимся изменениям лаковых трещин; М4 — M3 + изменения в центральных зонах, включающие глубокую хориоидальную атрофию (тяжелой степени); M5 — M4 + наличие больших зон глубокой ХРА и обнажения склеры. После B. Curtin и M. Avila другие исследователи определяли патологическую миопию как «типичные для близорукости изменения» без конкретных уточнений. Некоторые авторы выделяли «дегенеративную близорукость» при миопической рефракции не менее —6,0 дптр и атрофических изменениях, связанных с растяжением макулы [17]. T. Asakuma определил ретинопатию при близорукости как «наличие, по крайней мере, одного из следующих признаков: диффузной ХРА в заднем полюсе, очаговой ХРА, лаковых трещин или макулярной атрофии» [18]. Ретинопатия в близоруких глазах с патологической миопией, по мнению J. Vongphanit et al., включает стафилому, лаковые трещины, пятно Фукса и хориоретинальные истончения или атрофию [19]. Отсутствие единой классификации не дает возможности выполнить прямое сравнение или объединение данных различных исследований для оценки распространенности, заболеваемости и характеристики изменений. K. Ohno-Matsui et al. определили патологическую близорукость как состояние, при котором у пациентов выявляется ХРА, и создали классификационную систему для патологической миопии, выделив 5 категорий (от 0 до 4): 0 — нет миопических поражений сетчатки глаза; 1 — только мозаичное глазное дно; 2 — диффузная ХРА; 3 — очаговая ХРА; 4 — макулярная атрофия [20]. Были сделаны 3 дополнения к этим категориям, обозначаемые знаком «плюс»: (1) лаковые трещины, (2) неоваскулярные мембраны, (3) пятно Фукса. Эти 3 поражения сильно связаны с центральной потерей зрения, но они не вписываются в какую-либо конкретную категорию и могут развиваться в близоруких глазах на фоне любой из категорий макулопатии, описанных выше. Патологическая близорукость определяется как одна из категорий этой новой классификации, а при наличии дополнительных изменений указывается «плюс» или приводится указание на заднюю стафилому [7]. Э.С. Аветисов и Л.П. Флик установили тесную взаимосвязь между состоянием зрительных функций и стадией изменения глазного дна при высокой миопии и предложили классификацию, в которой 5 стадий отражают степень не только клинических, но и функциональных нарушений [21].
За последние два десятилетия прогресс в области технологий визуализации, таких как оптическая когерентная томография (ОКТ), трехмерная магнитно-резонансная томография (МРТ), значительно углубили наше понимание глазных осложнений, связанных с миопией высокой степени. Тем не менее информации о причинах, вызывающих развитие этих поражений, явно недостаточно, что затрудняет разработку лечебных мероприятий для уменьшения или предотвращения развития этих осложнений. ОКТ с высокой разрешающей способностью в естественных условиях позволяет оценить поражения зрительного нерва и макулы, а также таких состояний, как тракционный синдром [22] и куполообразная макула [23], выявляемых при миопии высокой степени. Вероятность развития данных осложнений при патологической близорукости у молодых людей и их влияние на зрение и социальную адаптацию усиливают значимость этой проблемы [7]. Эффективное лечение имеется только для отдельных патологических изменений, таких как неоваскуляризация хориоидеи и тракционный синдром, а доступного, эффективного восстанавливающего лечения для пациентов с прогрессирующим ухудшением зрения, связанным с развитием ХРА или нейропатии зрительного нерва, в настоящее время нет.
Таким образом, основным этиопатогенетическим звеном дистрофических изменений макулярной области при высокой близорукости является растяжение оболочек заднего полюса глаза с повреждением их сосудистых, нервных элементов, мембраны Бруха, которые могут приводить к развитию витреомакулярного тракционного синдрома — комплекса патологических состояний, вызванных повреждением витреоретинального интерфейса в заднем полюсе, а также НВМ. В целом на развитие патологической миопии оказывают влияние множество факторов: биомеханические, биохимические, морфологические, гемодинамические. Эти факторы являются ключевыми в разработке методов прогнозирования и профилактики развития патологической миопии.
Сведения об авторах:
Маркосян Гаянэ Айказовна — д.м.н., ведущий научный сотрудник отдела патологии рефракции, бинокулярного зрения и офтальмоэргономики, ORCID iD 0000-0002-2841-6396;
Тарутта Елена Петровна — д.м.н., профессор, руководитель отдела патологии рефракции, бинокулярного зрения и офтальмоэргономики, ORCID iD 0000-0002-8864-4518;
Тарасова Наталья Алексеевна — к.м.н., старший научный сотрудник отдела патологии рефракции, бинокулярного зрения и офтальмоэргономики, ORCID iD 0000-0002-3164-4306;
Максимова Марина Викторовна — научный сотрудник отдела патологии рефракции, бинокулярного зрения и офтальмоэргономики, ORCID iD 0000-0002-3749-3668.
ФГБУ «МНИИ ГБ им. Гельмгольца» Минздрава России. 105062, Россия, г. Москва, ул. Садовая-Черногрязская, д. 14/19.
Контактная информация: Тарасова Наталья Алексеевна, e-mail: tar221@yandex.ru. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 14.11.2018.
About the authors:
Gayane A. Markosian — MD, PhD, Leading Researcher of Department of Refractive Pathology, ORCID iD 0000-0002-2841-6396;
Elena P. Tarutta — MD, PhD, Professor, Head of the Department of Refractive Pathology, ORCID iD 0000-0002-8864-4518;
Natalia A. Tarasova — MD, PhD, Senior Researcher of the Department of Refractive Pathology, ORCID iD 0000-0002-3164-4306;
Marina V. Maksimova — Researcher of the Department of Refractive Pathology, ORCID iD 0000-0002-3749-3668.
Moscow Helmholtz Research Institute of Eye Diseases. 14/19, Sadovaya-Chernograyazskaya str., Moscow, 105062, Russian Federation.
Contact information: Natalia A. Tarasova, e-mail: tar221@yandex.ru. Financial Disclosure: no author has a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 14.11.2018.
Только для зарегистрированных пользователей
источник
У пациентов с миопией в большинстве случаев имеются изменения в области глазного дна (вокруг диска зрительного нерва).
Выделяют несколько разновидностей подобных патологий:
Даже у пациентов с начальной формой близорукости вблизи диска зрительного нерва выявляются параллельные рефлексы, которые располагаются на границе диска. Они могут быть одиночными, двойными. В случае из выявления нередко речь идет о начальных аномалиях строения стенки глаза в области заднего полюса.
Миопические конусы выглядят как серповидные образования белого цвета с четкими границами. Расположены они в височной области диска. На границе таких патологических образований зачастую имеется пигментация, выраженность которой может быть различной (вплоть до полного перекрытия темным пигментом). Иногда пигментные образования в виде глыбок расположен вокруг конуса. В ряде случаев в самом конусе удается выявить зародыши хориоидальных сосудов.
В случае небольшого диаметра, составляющего менее 20% от диаметра диска зрительного нерва, конус имеет название серпа. Если диаметр образования превышает эти значения, то оно называется собственно конусом. Иногда такие круговые конусы еще называют стафиломами, однако структура их отличается от строения истинных стафилом.
Серпы формируются в результате того, что канал зрительного нерва располагается не перпендикулярно плоскости склеральной оболочки. При этом стенка такого канала выглядит как серп. Цвет этого новообразования связан с просвечиванием белой склеры. Образование конусов связано с атрофическими процессами в пигментном эпителиальном слое около диска и с растяжением собственно склеры. Это приводит к улучшению просвечивания сосудистой оболочки, которая также подвергается дистрофическим процессам. Сквозь эту оболочку просвечивает склера. Формирование конусов чаще всего не оказывает влияния не остроту зрения.
У пациентов с высокой степенью миопии конус в виде кольца покрывает область вокруг диска зрительного нерва.
Под стафиломами понимают истинное выпячивание склеры. Чаще всего они формируются у пациентов с высокой степенью близорукости. При офтальмоскопии врач визуализирует выступающую окружность, расположенную в непосредственной близости от зрительного нерва. здесь же иногда выявляется характерный перегиб ретинальных сосудов.
В случае прогрессивного течения миопии доктор обнаруживает терассовидные изменения глазного дна, связанные с постепенным формированием стафилом.
В конце прошлого века ученые считали подобные изменения аномалиями развития, связанными с нарушением формирования сосудистой оболочки у края диска зрительного нерва. Если имеется несоответствие между размерами диска и склерозориоидального канала, может сформироваться круговой конус. Кроме данных офтальмоскопии в этом случае необходимо учитывать клинико-статистические параметры:
В пользу приобретенного характера конусов свидетельствуют следующие факты:
При истинной стафиломе на фоне миопии происходит выпячивание заднего полушария глаза. Также они называются истинными задними склерэктазиями. Характерным признаком этих новообразований является присутствие складчатости в зоне глазного дна (височная область). Ретинальные сосуды в этой зоне формируют перегиб, которые сходен с перегибом на фоне глаукоматозной экскавации.
Прогрессирующая близорукость является довольно серьезным патологическим состоянием, которое нередко принимает злокачественное течение. Состояние это во всех случаях имеет осевую природу.
Тем не менее, чаще всего происходит только увеличение продольной оси, которое возникает за счет растяжения заднего полушария.
Например, при исследовании трупного материала, полученного от мужчины, обнаружена эмметропия с одной стороны и выраженная миопия (до 15 диоптрий) с другой. При этом в здоровом глазу продольная ось составляла 27 мм, а в пораженном – 32 мм. Контур в области переднего полушария при наложении полностью совпадает, в связи с чем можно сделать вывод, что растяжения глазного яблока произошло исключительно за счет растяжения заднего отрезка.
При высокой степени миопии в области глазного дна также появляются существенные изменения, которые приводят к серьезным негативным последствиям. При прогрессирующей близорукости можно обнаружить миопические стафиломы и конусы довольно существенных размеров.
Наибольшую опасность представляют трансформации, происходящие в области макулы. Чаще эти процессы носят дегенеративный и атрофический характер и связаны с растяжением заднего полюса глазного яблока. В результате серьезного растяжения пограничная эластическая пленка на сосудистой оболочки попросту лопается с образованием трещин. Последние выглядят как беловатые или желтоватые полоски, которые провоцируют дальнейшую атрофию сосудистой оболочки. При этом происходит образование белых полиморфных очагов, которые имеют тенденцию к слиянию. В связи с тем, что растяжение влияет также и на пигментный эпителий, в нем выявляют разбросанные скопления пигмента или глыбки.
Влияние растяжение на сосуды может быть выражено в различной степени. При этом образуются кровоизлияния в области макулы, которые очень медленно рассасываются. Эти очаги черного цвета называют пятном Фукса. Они состоят из отдельных участков или представлены сплошной областью. Формирование пятна Фукса происходит крайне медленно, нередко на протяжении нескольких лет. Однако при массивных кровоизлияниях пятно Фукса формируется довольно быстро.
В случае постепенной трансформации при миопии у пациентов возникают метаморфопсии, которые проявляются искривлением формы и линий различных предметов. В дальнейшем отмечается ухудшение зрения, что заканчивается формированием центральной скотомы и полной центральной слепоте .
При прогрессирующей близорукости можно обнаружить миопические стафиломы и конусы довольно существенных размеров.
При прогрессировании миопии изменения формируется в периферических областях глазного дна. Чаще всего происходит формирование кистевидной дегенерации в области зубчатой линии сетчатой оболочки. Эти дегенерации постепенно прогрессируют и приводят к истончению сетчатки. При этом появляется большое количество дефектов в сетчатки. которые представлены отверстиями овальной, щелевидной или круглой формы. Также нередко присутствуют изменения стекловидного тела. которые совместно с атрофией сетчатки являются одной из причин отслойки сетчатой оболочки. Последняя чаще возникает при разрывах в различных областях глазного дна.
Изменения в стекловидном теле воспринимаются пациентов как летающие мушки перед глазами. Нередко вполе зрения появляются летающие пятна, которые могут различаться по величине. Они всегда подвижны при движении зрачка, но иногда подвижность присутствует и при фиксированном взгляде. Появление летающих мушек связано с мелкими сгущениями вещества стекловидного тела, которые приводят к возникновению тени на сетчатой оболочке. При офтальмоскопии эти точечные трансформации удается выявить далеко не всегда. Истинные помутнения, которые представлены хлопьями, нитями или полиморфными пятнами, без труда выявляются при обследовании пациентов в проходящем свете. Образование их при миопии высокой степени связано с небольшими кровоизлияниями или же со склеиванием фибрилл. Геморрагии могут возникать из сосудов сетчатки (определяются в глубоких слоях стекловидного тела) или же из артерий цилиарного тела и хориоидеи (определяются в передних слоях стекловидного тела).
Кровоизлияния, выявляемые при миопии высокой степени в области глазного дна, обычно мелкие и локализуются преимущественно в центральной зоне сетчатки. Геморрагии помимо макулярной зоны, могут выявляться и в парацентральной области глазного дна. Последние обычно более массивные.
Близорукость в общей популяции встречается довольно часто: по данным ВОЗ, миопией страдает 25—30% населения планеты. Чаще всего близорукость развивается в детском или пубертатном возрасте (от 7 до 15 лет) и в дальнейшем либо сохраняется на имеющемся уровне, либо прогрессирует. При близорукости световые лучи, исходящие от расположенных вдалеке объектов, собираются в фокус не на сетчатке, как в нормальном глазу, а впереди нее, вследствие чего изображение получается нечетким, расплывчатым, смазанным.
Состояние близорукости впервые было описано еще Аристотелем в IV в. до н. э. В своих трудах философ отмечал, что некоторые люди для лучшего различения удаленных предметов вынуждены прищуривать глаза и назвал данный феномен «миопс» (от греч. — «щуриться»). В современной офтальмологии близорукость имеет другое название – миопия.
В норме, при 100% зрении, параллельные лучи от находящихся вдали предметов, пройдя через оптические среды глаза, фокусируются в точку изображения на сетчатке. В миопичном глазу изображение формируется перед сетчаткой, а до световоспринимающей оболочки доходит только нерезкая и расплывчатая картинка. При близорукости такая ситуация возникает только при восприятии глазом параллельных световых лучей, т. е. при дальнем зрении. Лучи, исходящие от близких предметов, имеют расходящееся направление и после преломления в оптической среде глаза проецируются строго на сетчатку, формируя четкое и ясное изображение. Поэтому пациент с близорукостью плохо видит вдаль и хорошо вблизи.
Для ясного различения отдаленных предметов нужно придать параллельным лучам расходящееся направление, что достигается с помощью специальных (очковых или контактных) рассеивающих линз. Преломляющую силу линзы, указывающую на насколько необходимо ослабить рефракцию миопичного глаза, принято выражать в диоптриях (дптр) – именно с этой точки зрения и определяется величина близорукости, которая обозначается отрицательным значением.
В основе близорукости лежит несоответствие преломляющей силы оптической системы глаза длине его оси. Поэтому механизм близорукости, во-первых, может быть связан с чрезмерной длиной оптической оси глазного яблока при нормальной преломляющей силе роговицы и хрусталика. При близорукости длина глаза достигает 30 и более мм (при нормальной длине глаза у взрослого — 23- 24 мм ), а его форма становится эллипсовидной. При удлинении глаза на 1 мм. степень близорукости увеличивается на 3 дптр. Во-вторых, при близорукости может иметь место слишком сильная преломляющая сила оптической системы (свыше 60 дптр) при нормальной длине оптической оси глаза ( 24 мм ). Иногда при близорукости имеет место смешанный механизм — сочетание этих двух дефектов. В обоих случаях изображение предметов не может нормально фокусироваться на сетчатке, а формируется внутри глаза; при этом на сетчатку проецируются только фокусы от расположенных близко к глазу предметов.
В большинстве случаев близорукость является наследственной. При наличии миопии у обоих родителей близорукость у детей развивается в 50% случаев; при нормальном зрении родителей – только у 8% детей.
Частой причиной, способствующей развитию близорукости, выступает несоблюдение требований гигиены зрения: чрезмерные по продолжительности зрительные нагрузки на близком расстоянии, недостаточная освещенность рабочего места, длительная работа за компьютером или просмотр телевизора, чтение в транспорте, неправильная посадка при чтении и письме.
Нередко развитию истинной близорукости предшествует ложная близорукость, обусловленная перегрузкой цилиарной (аккомодационной) мышцы и спазмом аккомодации. Близорукости может сопутствовать другая офтальмопатология — астигматизм. косоглазие. амблиопия. кератоконус. кератоглобус .
Неблагоприятное влияние на зрительную функцию оказывают перенесенные инфекции, гормональные колебания, интоксикации, родовые травмы. ЧМТ. ухудшающие микроциркуляцию в оболочках глаза. Прогрессированию близорукости способствует дефицит таких микроэлементов, как Mn, Zn, Cr, Cu и др. неправильная коррекция уже выявленной миопии.
Прежде всего, различают врожденную (связанную с внутриутробными нарушениями развития глазного яблока) и приобретенную (развившуюся под влиянием неблагоприятных факторов) близорукость.
По ведущему механизму развития близорукости выделяют осевую (при увеличении размера глазного яблока) и рефракционную миопию (при чрезмерной силе преломляющего аппарата).
Состояние, сопровождающееся прогрессированием близорукости на 1 и более дптр в год, расценивается как прогрессирующая миопия. При постоянном, значительном увеличении степени миопии говорят о злокачественной близорукости или миопической болезни, которая приводит к инвалидности по зрению. Стационарная близорукость не прогрессирует и хорошо корригируется с помощью линз (очковых или контактных).
Так называемая, транзиторная (временная) близорукость, продолжающаяся 1-2 недели, развивается при отеке хрусталика и увеличении его преломляющей силы. Данное состояние встречается при беременности, сахарном диабете. приеме кортикостероидов, сульфаниламидов, в начальной стадии развития катаракты.
По данным рефрактометрии и силе необходимой коррекции в диоптриях различают близорукость слабой, средней и высокой степени:
Степень высокой близорукости может достигать значительных величин (до -15 и -30 дптр).
Длительное время близорукость протекает бессимптомно и часто выявляется офтальмологами во время профосмотров. Обычно близорукость развивается или прогрессирует в школьные годы, когда в процессе учебы детям приходится сталкиваться с интенсивными зрительными нагрузками. Следует обратить внимание на то, что дети начинают хуже различать удаленные предметы, плохо видеть строчки на доске, стараются подойти поближе к рассматриваемому объекту, глядя вдаль, прищуривают глаза. Кроме дальнего зрения при близорукости ухудшается и сумеречное зрение: люди с миопией хуже ориентируются в темное время суток.
Постоянное вынуждение напряжение глаз приводит к зрительному утомлению — мышечной астенопии, сопровождающейся сильными головными болями. ломотой в глазах, болями в глазницах. На фоне близорукости может развиться гетерофория, монокулярное зрение и расходящееся содружественное косоглазие.
При прогрессирующей близорукости пациенты вынуждены часто менять очки и линзы на более сильные, поскольку через некоторое время они перестают соответствовать степени миопии и корректировать зрение. Прогрессирование близорукости происходит в связи с растяжением глазного яблока и часто встречается в подростковом возрасте. Удлинение передне-задней оси глаза при близорукости сопровождается расширением глазной щели, что приводит к небольшому пучеглазию. Склера при растяжении и истончении приобретает синеватый оттенок из-за просвечивающих сосудов. Деструкция стекловидного тела может проявляться «летанием мушек», ощущением «мотков шерсти», «нитей» перед глазами.
При растяжении глазного яблока отмечается удлинение глазных сосудов, нарушение кровоснабжения сетчатки, снижение остроты зрения. Ломкость кровеносных сосудов может привести к кровоизлияниям в сетчатую оболочку и стекловидное тело. Самым грозным осложнением близорукости может стать отслойка сетчатки и сопровождающая ее слепота .
Постановка диагноза близорукости требует проведения офтальмологических тестов. осмотра структур глаза, исследования рефракции. проведения УЗИ глаза .
Визометрия (проверка остроты зрения ) проводится по таблице с использованием набора пробных очковых линз и носит субъективный характер. Поэтому данный вид исследования при близорукости необходимо дополнять объективной диагностикой: скиаскопией. рефрактометрией. которые проводятся после циклоплегии и позволяют определить истинную величину рефракции глаза.
Проведение офтальмоскопии и биомикроскопии глаза с линзой Гольдмана при близорукости необходимо для выявления изменений на сетчатке (кровоизлияний, дистрофии, миопического конуса, пятна Фукса), выпячивания склеры (стафиломы), помутнения хрусталика и пр.
Для измерения передне-задней оси глаза и величины хрусталика, оценки гомогенности стекловидного тела, исключения отслойки сетчатки показано проведение УЗИ глаза.
Дифференциальная диагностика проводится между истинной близорукостью и ложной, а также транзиторной миопией.
Коррекция и лечение близорукости может проводиться консервативными (медикаментозная терапия, очковая или контактная коррекция), хирургическими или лазерными методами.
Медикаментозные курсы, проводимые 1-2 раза в год, позволяют предотвратить прогрессирование близорукости. Рекомендуется соблюдение гигиены зрения, ограничение физических нагрузок, прием витаминов группы В и С, использование мидриатиков для снятия спазма аккомодации (фенилэфрина), проведение тканевой терапии (алоэ, стекловидное тело внутримышечно), прием ноотропных средств (пирацетама, гопантеновой кислоты), физиотерапевтическое лечение (лазеротерапия. магнитотерапия. массаж шейно-воротниковой зоны, рефлексотерапия ).
В процессе лечения близорукости используются ортоптические методики: тренировка ресничной мышцы с использованием отрицательных линз, аппаратное лечение (тренировка аккомодации, лазерстимуляция. цветоимпульсная терапия и др.).
Для коррекции близорукости производится подбор контактных линз или очков с рассеивающими (отрицательными) линзами. Для сохранения резерва аккомодации при близорукости, как правило, осуществляется неполная коррекция. При близорукости выше -3 дптр показано использование двух пар очков или очков с бифокальными линзами. При миопии высокой степени очки подбираются с учетом их переносимости. Для коррекции близорукости слабой средней степени могут быть использованы ортокератологические (ночные) линзы.
На сегодняшний день в офтальмологии разработано более двадцати методов рефракционной и лазерной хирургии для лечения близорукости. Эксимер-лазерная коррекция близорукости предполагает исправление зрения за счет изменения формы роговицы, придания ей нормальной преломляющей силы. Лазерная коррекция близорукости проводится при миопии до -12-15 дптр и выполняется в амбулаторных условиях. Среди методов лазерной хирургии при миопии наибольшее распространение получили LASIK. SUPER LASIK. EPILASIK. FemtoLASIK. LASEK. фоторефрактивная кератэктомия (ФРК ). Эти методы отличаются степенью воздействия и способом формирования поверхности роговицы, однако, по своей сути идентичны. Осложнениями лечения близорукости лазером может стать гипо- или гиперкоррекция, развитие роговичного астигматизма, кератита. конъюнктивита. синдрома сухого глаза .
К рефракционной замене хрусталика (ленсэктомии ) прибегают при близорукости высокой степени (до –20 дптр) и утрате естественной аккомодация глаза. Метод заключается в удалении хрусталика и помещении внутрь глаза интраокулярной линзы (искусственного хрусталика), имеющей необходимую оптическую силу.
Имплантация факичных линз. как метод лечения близорукости, применяется при сохранной естественной аккомодации. При этом хрусталик не удаляют, но дополнительно, в переднюю или заднюю камеру глаза имплантируют специальную линзу. Путем имплантации факичных линз проводится коррекция очень высоких (до –25 дптр) степеней близорукости.
Метод радиальной кератотомии ввиду большого количества ограничений в современной хирургии близорукости используется редко. Данный способ предполагает нанесение на периферию роговицы несквозных радиальных надрезов, которые срастаясь, изменяют форму и оптическую силу роговицы.
Склеропластические операции при близорукости проводят с целью остановки роста глаза. В процессе склеропластики за фиброзную оболочку глазного яблока заводятся полоски биологических трансплантатов, охватывающие глаз и препятствующие его растяжению. На сдерживание роста глаза направлена и другая операция – коллагеносклеропластика .
В ряде случаев при близорукости целесообразно проведение кератопластики – пересадки донорской роговицы, которой с помощью программного моделирования придается определенная форма.
Оптимальный метод лечения близорукости может определить только высококвалифицированный хирург-офтальмолог (лазерный хирург ) с учетом индивидуальных особенностей нарушения зрения.
При соответствующей коррекции стационарной близорукости в большинстве случаев удается сохранить высокую остроту зрения. При прогрессирующей или злокачественной близорукости прогноз определяется наличием осложнений (амблиопии, стафилом склеры, кровоизлияний в сетчатку или стекловидное тело, дистрофии или отслойки сетчатки).
При высокой степени близорукости и изменениях глазного дна противопоказан тяжелый физический труд, подъем тяжестей, работа, связанная с длительным зрительным напряжение.
Профилактика близорукости, особенно у детей и подростков, требует выработки навыков гигиены зрения, проведения специальной гимнастики для глаз и общеукрепляющих мероприятий.
Большую роль играют профилактические осмотры, направленные на выявление близорукости у групп риска, диспансеризация лиц с миопией, проведение превентивных мероприятий, рациональная и своевременная коррекция.
Сетчатка является одним из тончайших составляющих глаза человека, относится к переднему краю мозга, наиболее удаленной от него, частью зрительного анализатора. Сложнейшее строение позволяет сетчатке первой воспринимать свет, обрабатывать и видоизменять световую энергию в раздражение. Изменения на глазном дне наблюдается у большей половины населения.
Надо сказать, что изменения на глазном дне наблюдаются до 80% людей, страдающих близорукостью. Часто наблюдаются разрывы, истончения сетчатки, которые, если вовремя не провести надлежащее лечение, могут перерасти в одно из тяжелых осложнений близорукости — отслойку сетчатки. Такая патология становится основной причиной плохого зрения, а нередко и слепоты. Изменения на глазном дне. которые еще не привели к расстройству зрения (надрывы, разрывы, истончения) и которые при раннем выявлении офтальмологи могут вылечить, обычно протекают бессимптомно. Очень редко сигналами могут быть появление «вспышек», «молний» перед глазом.
Однако не только у близоруких людей могут появиться изменения на глазном дне и с сетчаткой, поскольку стресс, простудные, вирусные заболевания, продолжительные зрительные и физические нагрузки, плохая экология могут стать причиной возникновения такой проблемы.
Изменения на глазном дне могут так же быть у людей среднего и пожилого возраста в связи с медленно развивающимся атеросклерозом, в результате которого ухудшается кровообращение глаза. Это повышает риск появления истончений и разрывов сетчатки, а следовательно, и отслойки. Люди среднего и пожилого возраста, даже не имеющие проблем с рефракцией (не носящие очки) либо страдающие возрастными расстройствами (очки для чтения), нуждаются в систематическом осмотре сетчатки.
Из-за большой распространенности гипертонической болезни (около 23%) усиливается и частота патологии глазного дна, связанной с данным заболеванием. Женщина в период беременности и перед родами должна обязательно пройти исследование глазного дна для выявления способа родоразрешения. Осмотр сетчатки не занимает большого количества времени.
При диагностировании проблем назначается соответствующее лечение: профилактическую лазеркоагуляцию сетчатки. Современные лазеры позволяют лечить не только истончения и разрывы, но и плоские отслойки сетчатки, что ранее было невыполнимо. При высоких и распространенных отслойках сетчатки назначается оперативное лечение, однако при этом не всегда удается «поставить» отслоенную сетчатку на место, а «потерянное» зрение может не вернуться. Однако даже после удачных операций острота зрения редко восстанавливается до начальной. Часто после оперативного лечения отслойки сетчатки увеличивается астигматизм и степень близорукости.
Для проведения исследования следует расширять зрачки, поэтому не следует приезжать в клинику на машине, капли действуют 3—4 часа, по истечении которых четкое зрение будет восстановлено. В случае необходимости врач может немедленно провести необходимые лечебные процедуры.
Близорукость (другое название — миопия) — нарушение зрения, характеризующееся ухудшенным восприятием предметов на дальнем расстоянии, при этом близко человек видит хорошо.
При миопии изображение расположенных далеко предметов формируется не на самой сетчатке глаза, а перед ней, и является вследствие этого нечётким и размытым. Прищурив глаза, человек с близорукостью может добиться большей чёткости изображения за счёт улучшения фокусировки.
Близорукость не является опасной болезнью, но требует коррекции и наблюдения со стороны специалистов.
По статистическим данным, этот дефект зрения присутствует у каждого пятого жителя земли.
На развитие миопии могут повлиять различные факторы внешнего внутреннего характера:
- Расположенные вдали предметы расплываются перед глазами, вблизи же всё видится по-прежнему чётко.
- Возникает потребность прищурить глаза в попытке рассмотреть отдалённые предметы, надписи, номера домов.
Очень важно выявить близорукость на ранних стадиях, особенно у детей. которые не всегда могут пожаловаться взрослым на ухудшения зрения, так как не придают этому значения. Если вы заметили, что ваш ребёнок часто щурится, пытаясь рассмотреть что-то, находящееся вдали от него, или наклоняется слишком близко к листу бумаги во время письма и рисования, нужно посетить офтальмолога.
Коррекция зрения производится на основании точного измерения степени миопии каждого глаза пациента.
Простые способы лечения глазного давление в домашних условиях.
Синдром сухого глаза имеет множество причин. Самая частая причина — это повышенная зрительная нагрузка на глаза.
В современной офтальмологической практике существует около 7 способов коррекции близорукости. Самые распространённые методы — это очки, контактные линзы и лазерная коррекция зрения.
Очки, как и контактные линзы. не избавляют от близорукости. однако помогут лучше видеть и избегать излишнего напряжения зрения, провоцирующего дальнейшее развитие миопии.
Очки и линзы врачи подбирают таким образом, чтобы не мешать мышцам глаза тренироваться. Учитываются также сопутствующие заболевания зрительных органов.
Тут можно почитать о методах лечения открытоугольной глаукомы.
Хирургическое вмешательство с помощью лазера — самый прогрессивный метод коррекции близорукости.
Зрение корректируется за счёт изменения формы роговицы под воздействием лазерного луча. Воздействуя на слои роговицы, лазер придаёт её форму «натуральной линзы».
Каждая операция по лазерной коррекции сугубо индивидуальна и длится не более 10 минут.
Коррекция миопии с помощью лекарственных средств — глазных капель с «живыми» витаминами для глаз и микроэлементами, благотворно действующими на зрение.
Для профилактики близорукости нужно соблюдать правила гигиены зрения — не сидеть по несколько часов за компьютером, подбирать правильное освящение на рабочем месте, для детей — чередовать школьные занятия с отдыхом и прогулками на свежем воздухе, вовремя и полностью излечивать инфекции и другие недуги.
В школах и детских учреждениях на занятиях целесообразно проводить гимнастику для глаз .
Для того, чтобы предотвратить опасные осложнения миопии, такие, как дистрофия и отслоение сетчатки, необходимо регулярное обследование у офтальмолога людей, попадающих в группу риска.
Своевременная коррекция позволит остановить развитие близорукости и внести в человеческую жизнь комфорт и безопасность.
Глазное дно часто исследуют при различных заболеваниях. Это, по сути, единственное «окошко» которое позволяет заглянуть внутрь организма без хирургического вмешательства и выявить многие патологии на начальных стадиях. Поэтому данная тема будет интересной многим людям.
Глазное дно – это внутренняя часть глаза. которая видима при офтальмоскопии. Эта методика дает возможность детально рассмотреть с увеличением внутреннюю поверхность глазного яблока. с расположенными на ней диском зрительного нерва, и кровеносными сосудами. Глазное дно при таком исследовании имеет красный цвет, на этом фоне выделяется зрительный нерв (круг или овал розового цвета), сосуды и желтое пятно. Наибольшую информативность имеют такие показатели:
Всякие отклонения от нормы и малейшие изменения о многом могут рассказать опытному офтальмологу. И очень часто после проведенной диагностики он дает направления к другим специалистам. Что касается самой процедуры офтальмоскопии, то она совершенно безвредна для человека, и никакого ухудшения зрения после такой диагностики, вопреки разным мнениям, не наблюдается.
Она является стандартной процедурой при посещении офтальмолога и, пожалуй, самым информативным методом выявления болезней глаз.
Перед процедурой в орган зрения закапывают специальный препарат, который расширяет зрачок. Это делается для того, чтобы лучше рассмотреть дно глаза. Данная процедура практически не имеет противопоказаний. А самые частые показания к проведению — нарушения зрения, или просто когда болит глаз.
О чем же могут рассказать изменения в глазном дне? По виду сосудов, находящихся в нем, можно в некоторой степени судить и о состоянии кровеносных сосудов головного мозга. А диск зрительного нерва расскажет и о заболеваниях ЦНС. Иногда такая диагностика можно выявить болезнь, симптомы которой выражаются лишь в изменениях сетчатки. Это очень серьезные недуги, такие, например, как опухоли мозга.
Именно поэтому врачи регулярно направляют на такое обследование пациентов, у которых имеются нарушения в работе следующих органов и систем:
- сердечно-сосудистой;
- эндокринной;
- нервной системы;
- нарушения обмена веществ.
Проводят данную манипуляцию при помощи офтальмоскопа – круглого вогнутого зеркала, в центре которого имеется небольшое отверстие. Однако сейчас такую процедуру выполняют при помощи электронных приборов, которые при необходимости могут даже сфотографировать глазное дно.
Офтальмоскопия дает врачам много информации. Какие же недуги позволяет выявить данный вид диагностики? Они следующие:
Человеку, у которого ничего не болит, необходимо все равно раз в год посещать офтальмолога и проводить обследование.
Людям, имеющим проблемы со зрением, при гипертонической болезни или других хронических заболеваниях, эту процедуру следует делать и того чаще – минимум раз в полгода.
источник


