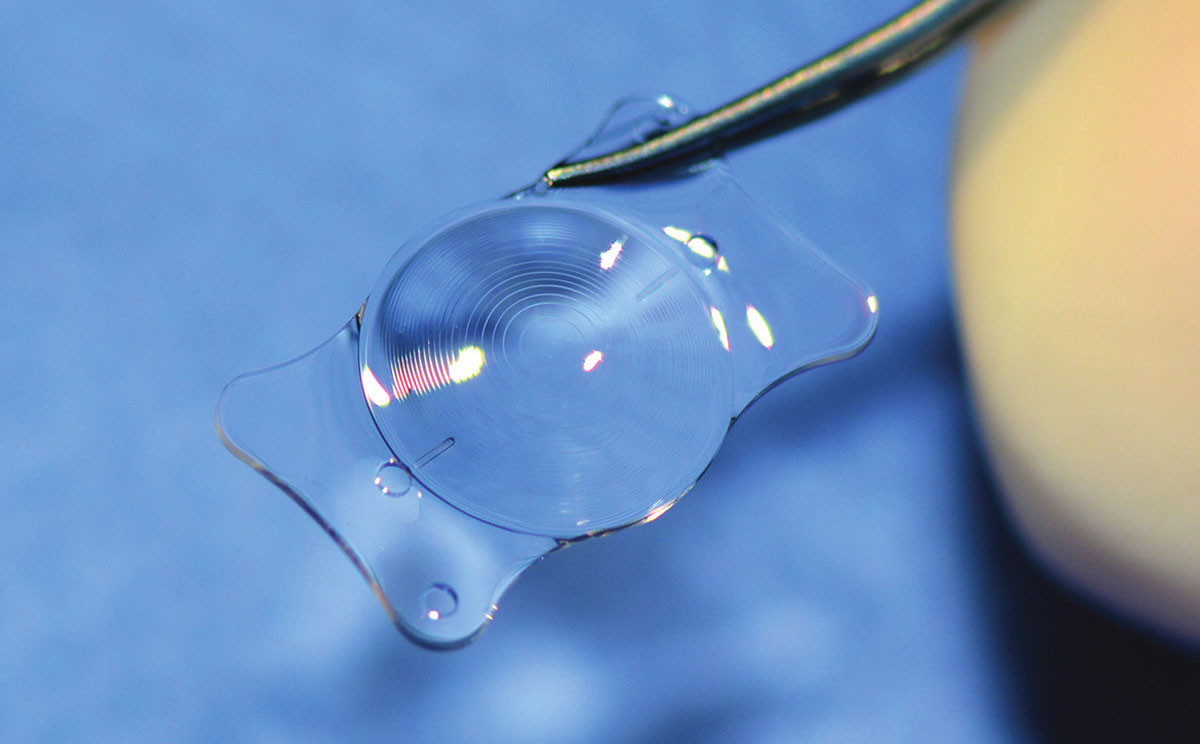
За последние 25 лет развития рефракционной хирургии офтальмологи добились того, что сегодня можно скоррегировать практически любую степень близорукости, дальнозоркости и астигматизма.
Факичные интраокулярные линзы — настоящее спасение для пациентов с высокой степенью близорукости, дальнозоркости и астигматизма, а также тем, кому по показаниям (тонкая роговица и пр.) невозможно проведение лазерной коррекции зрения.
Имплантация факичных линз успешно применяется в случаях, когда естественная аккомодация хрусталика еще не утрачена, и линзы могут имплантироваться в глаз без удаления естественного хрусталика человека. Факичные линзы позволяют сохранять способность глаза видеть предметы и вблизи, и вдали.
Имплантация факичных ИОЛ является более совершенным методом рефракционной хирургии для коррекции аномалий рефракции (близорукость, дальнозоркость, астигматизм), особенно средней и высокой степени. При этих нарушениях рефракции применение эксимерного лазера ограничивается толщиной роговичной ткани. К тому же изменение формы роговицы при сильной близорукости и дальнозоркости может ухудшить зрение.
Имплантация факичных ИОЛ является альтернативным методом, стабильным, обратимым и не нарушающим форму роговицы. По сравнению с методом экстракции прозрачного хрусталика для исправления высокой степени нарушения рефракции имплантация факичных ИОЛ более физиологична и тем самым подходит для более молодых пациентов.
Использование факичных линз для коррекции близорукости, дальнозоркости и астигматизма высокой степени – один из наиболее прогрессивных видов коррекции зрения. Имплантация факичных линз широко известна в западных странах и применяется с середины 1990-х годов. Есть три вида факичных линз: переднекамерные факичные линзы, иридофиксационные факичные линзы и заднекамерные факичные линзы. Их название определяется местом расположения в глазу.
Применение фактичных линз рекомендовано:
- пациентам с высокой степенью близорукости (до -30.0 D );
- пациентам с высокой степенью дальнозоркости (до +20.0 D );
- пациентам с высокой степенью астигматизма (до 6.0 D );
- пациентам с тонкой роговицей.
По своей сути, имплантация факичных линз аналогична с коррекцией при помощи контактных линз. Только контактные линзы одеваются на роговицу, а факичные линзы имплантируются внутрь глаза в заднюю или переднюю камеру глаза, с сохранением природного хрусталика. При имплантации положительной или отрицательной линзы достигается поставленная задача — изображение фокусируется прямо на сетчатку, а не перед ней, как в случае с близорукостью или позади сетчатки, как бывает при дальнозоркости.
Преимущества имплантации фактичных линз:
- находясь в глазу, они не контактируют с радужкой и роговицей, что предотвращает возможность возникновения дистрофии;
- уникальная биосовместимость с глазом человека;
- защита сетчатки от ультрафиолетовых лучей;
- зрение восстанавливается через 2-3 часа после проведения операции;
- сохранение целостности структуры роговицы.
Преимущества имплантации факичных линз:
- находясь в глазу, они не контактируют с радужкой и роговицей, что предотвращает возможность возникновения дистрофии;
- уникальная биосовместимость с глазом человека;
- защита сетчатки от ультрафиолетовых лучей;
- зрение восстанавливается через 2-3 часа после проведения операции;
- сохранение целостности структуры роговицы.
С 2001 года в Европе разрешено использование силиконовых заднекамерных факичных линз PRL (СIBA Vision, Switzerland, сейчас линза принадлежит компании Carl Zeiss, США). В США проходит 3-я стадия клинических испытаний при прохождении Food and Drug Administration, которая дает многообещающие клинические результаты.
Идея коррекции миопии и гиперметропии с помощью имплантации в глаз интраокулярной коррегирующей линзы родилась примерно 50 лет назад. В конце 80-х годов эта идея, наконец, была реализована клинически. 20-ти летнее совершенствование материалов из которых изготавливаются линзы, оттачивание хирургической техники и совершенствование сверхточных микрохирургических инструментов позволяет сегодня использовать исклюзивную технику имплантации интраокулярной факичной линзы добиваясь отличных результатов.
Тончайшая интраокулярная линза, толщиной всего лишь в 30 микрон, выполненная из полностью биосовместимого эластичного синтетического материала позволяет успешно коррегировать миопию от -3.50 до -30.0Д и гиперметропию от +3.0 до +16.0Д.
- Под местной — капельной анестезией (нет необходимости делать болезненый и относительно опасный обезбаливающий укол) осуществляется минимальный роговичный разрез шириной всего лишь в 3.0мм.
- Через этот разрез вводится интраокулярная коррегирующая линза и нежно устанавливается между радужкой и хрусталиком в так называемой задней камере глаза.
- Поскольку разрез очень мал в конце операции не требуется наложение традиционных швов.
Операция проводится амбулаторно и длится около 10-15ти минут, эффект наступает немедленно. Рефракционный результат сравним с использованием обычной контактной линзы.
Со дня хирургического вмешательства пациент проводит самотерапию, закапывая противовоспалительные капли в течение 7-14 дней.
- В единичных случаях в первые часы после операции возможно временное повышение внутриглазного давления. Для предотвращения этого используются мочегонные средства, профилактически применяемые в первые 1-2 дня после операции.
- Помутнение хрусталика или развитие катаракты, возможное в теории, на практике не встречалось: клинически доказано что имплантат никогда не находится в прямом контакте с хрусталиком,а как бы «плавает» в узком пространстве задней камеры глаза не касаясь его, следовательно не может вызывать катаракту.
Первая линза типа PRL была имплантирована в 1986г. Сегодняшняя модель PRL является факичной заднекамерной линзой 4-гo поколения. Она была аппробированной к клиническому использованию на западе и получила так называемую марку CEE в 2000 году. На сегодняшний день в мире осуществлено более 20000 операций имплантации PRL с очень многообещающими результатами.
Доктор Дементьев является ведущим специалистом в мире по имплантации заднекамерных факичных линз. Oн участвовал в разработке заднекамерной факичной линзы PRL/MPL, разработал и усовершенствовал современную хирургическую технику имплантации факичных интраокулярных линз. Весь набор микрохирургических инструментов для проведения операции носит его имя.
Все доктора которые используют методику имплантации факичных линз PRL/MPL (их всего 900 во всем мире) прошли мастер-классы доктора Дементьева, которые регулярно проводятся компанией Carl Zeiss, с получением соответствующего сертификата.
- 1. Точность и стабильность конечного результата, окончательный эффект не зависит от рубцевания.
- 2. Немедленный рефракционный эффект.
- 3. Быстрый период реабилитации, как физической так и зрительной. Практически отсутствуют послеоперационные болевые ощущения, светобоязнь и слезотечение.
- 4. Единственная обратимая процедура в рефракционной хирургии. В случае необходимости после имплантации факичной линзы всегда можно вернуться назад, удалив линзу. Любая хирургическая ошибка во время операции может быть исправлена, что невозможно при других типах процедур рефракционной хирургии.
Сегодня имплантация PRL рассматривается как будущее рефракционной хирургии.
Новейшая заднекамерная факичная рефракционная линза изготовлена из силикона и обладает сверхтонким дизайном, обеспечивающим высокий рефракционный показатель (1,46). Оптическая часть имеет диаметр 4,5 или 5 мм и расположена на передней поверхности линзы. Задняя часть абсолютно гладкая и матовая, что теоретически должно уменьшить глэр эффект после операции. Силикон — гидрофобный материал и его кривизна идентична кривизне натурального хрусталика, в результате чего факичная линза избегает контакта с хрусталиком и позволяет циркулировать заднекамерной влаге. Постоянный ток жидкости позволяет сохранить постоянное расстояние между факичной линзой и хрусталиком, линзы не касаются передней камеры хрусталика.
Поскольку факичная линза сделана из гидрофобного материала и ее кривизна повторяет кривизну хрусталика, края линзы расположены на зонулярных волокнах и она плавает в задней камере, сохраняя удаление от передней капсулы.
Находясь в глазу, факичные линзы не контактируют с радужкой и роговицей, что предотвращает появление дистрофических изменений.
Линзы обладают уникальными характеристиками биосовместимости с глазом человека.
Факичные линзы обладают свойствами защиты сетчатки от воздействия ультрафиолетовых лучей.
Обеспечивают быстрое восстановление зрительных функций.
Сохраняют целостность структуры роговицы.
Показаниями для имплантации факичных линз являются миопия от -3,0 до -30,0 D и гиперметропия от +3,0 до + 15,0 D.
В случаях прогрессирующей близорукости показаны операции, укрепляющие склеру.
Противопоказаниями для имплантации являются:
- затуманенная или непрозрачная роговица;
- катаракта;
- сублюксация хрусталика;
- глаукома или повышенное внутриглазное давление;
- мелкая передняя камера (меньше 2,5 мм);
- проблемы с сетчаткой или стекловидным телом, которые делают невозможным хорошее зрение или требуют операцию в заднем сегменте;
- предшествующие глазные операции, такие как операции на сетчатке, стекловидном теле или фильтрация глаукомы.
Кроме того, имплантация PRL наиболее эффективна и безопасна у пациентов моложе 50-ти лет.
Имплантация PRL относительно безопасна, имеет предсказуемые результаты, обратима.
PRL позволяет достичь немедленного и стабильного рефракционного эффекта.
Благодаря многообещающим результатам и современному хирургическому и диагностическому оборудованию имплантация PRL становится одной из наиболее интересных и перспективных областей рефракционной хирургии. 10-летний опыт применения имплантации PRL дает обнадеживающие результаты. PRL применяются в Европе, в Южной Америке, закончена 3-я фаза испытаний FDA в США.
Большим преимуществом PRL по сравнению с роговичными процедурами является возможность удаления PRL в случае возникновения проблем или лучшей коррекции погрешности рефракции. Еще одно важное преимущество имплантации PRL — отсутствие воздействия на оптическую силу роговицы. Отсутствуют случаи образования катаракты после имплантации.
Имплантация PRL зарекомендовала себя как эффективная и стабильная техника коррекции сильной близорукости и дальнозоркости. Можно точно рассчитать оптическую силу линзы, и хороший рефракционный результат достигается немедленно после операции.
Заднекамерная факичная линза ICL (STAAR Surgical Inc.). — это полимер коллаген-ГЕМА (collagen-HEMA), состоящий на 63% из поли-ГЕМА, 33% из воды, 0.2% свиного коллагена и 3.4% бензофенона. Материал мягкий, эластичный, гидрофильный с коэффициентом преломления 1.452. Такая факичная интраокулярная линза подвергается автоклавированию для стерилизации и хранится в пузырьке с 0.9% раствора NaCl. Линза имеет 6.0 мм в ширину, 11.5 мм в длину и оптическую зону 4.5-5.5 мм. Задняя поверхность вогнутая и окружает как свод переднюю капсулу хрусталика, чтобы обеспечить доступ внутриглазной жидкости к нему. Линза крепится на зонулярных волокнах.
Самые распространенные осложнения при имплантации этих линз следующие:
- неточность в расчете силы линзы,
- децентрация оптической зоны,
- помутнение передней капсулы хрусталика (в некоторых случаях)
- В ходе имплантации факичных линз все манипуляции офтальмохирург проводит через самогерметизирующийся микроразрез размером до 2,5 мм., не требующий наложения швов. Такое хирургическое вмешательство выполняется в течение 10-15 минут, амбулаторно, без госпитализации. Применяется капельная анестезия, которая легко переносится пациентами разного возраста и не оказывается нагрузку на сердечно-сосудистую систему. После процедуры пациент достаточно быстро возвращается в привычный для себя ритм жизни. Ограничения – минимальны и в основном они касаются гигиенических процедур в первое время после операции.
источник

Орган зрения у всех людей имеет практически одинаковые параметры, отличаясь всего на доли миллиметров. Степень миопии зависит в основном от передне-заднего размера глаза – так называемой внутренней оси. У близоруких она слишком велика. Из-за этого роговая оболочка глаза находится на большом расстоянии от сетчатки, находящейся в задних отделах. Лучи света, пройдя сквозь роговицу и преломившись во внутренних структурах и средах глаза, попадают не на сетчатку, а концентрируются перед ней. При этом изображение приобретает размытые формы.
При сильной близорукости добиться нормального зрения с помощью обычных линз или очков бывает трудно. Однако за последние годы наука и медицина достигли немалых результатов в области рефракционной хирургии.
Сейчас с помощью интраокулярных линз (далее – ИОЛ) можно провести коррекцию зрения практически любой степени тяжести. Альтернативным методом хирургии глаза стало вживление ИОЛ при миопии высокой степени (8 диоптрий и выше).
Линзы такого типа – одно из наиболее значимых достижений современной науки в области офтальмологии. Для устранения тяжелых степеней близорукости используют импланты в виде факичных ИОЛ.
Факичные линзы имеют вид вогнутых пластин, повторяющих форму передних отделов органа зрения, толщина которых – всего 30 микрон. Они имплантируются в глаз, причем хрусталик не удаляется. Изготавливаются из высококачественных гипоаллергенных видов медицинского силикона. Он полностью биосовместим и сохраняет свои свойства в течение 80-100 лет. Иными словами, это те же контактные линзы, только гораздо более усовершенствованные. Они не надеваются на глаз, а вживляются хирургическим способом. С их помощью пациент приобретает способность хорошо видеть как вблизи, так и вдаль.
Линзы имплантируют в переднюю либо заднюю камеры глаза. Они несколько отличаются по форме. Первые имплантируются в пространство между роговицей и радужкой, вторые – в пространстве между радужной оболочкой и хрусталиком.
Операция является малотравматичной и проводится без госпитализации пациента. Проведя предварительно диагностику больного, при отсутствии противопоказаний на следующий день может быть назначена операция.
Манипуляция занимает около 15 минут времени. Для вживления линз производится небольшой разрез в 3 миллиметра под местной (капельной) анестезией, имплант вводится по месту своего назначения – в переднюю или заднюю камеру глаза. В первом варианте делается только один шов, заднекамерный имплант не требует дополнительной фиксации. Линза прекрасно держится между хрусталиком и радужной оболочкой. Если позволяет состояние пациента, то спустя два часа его отпускают домой.
- хирургическое вмешательство является малотравматичным, высокоточным и почти безболезненным;
- обеспечивает в большинстве случаев 100%-е стабильное зрение;
- исключает развитие дистрофических явлений в тканях глаза;
- материал и технологии обеспечивают отличную биосовместимость с тканями органа зрения;
- сохраняются роговица в неизмененном виде и хрусталик;
- остаются прежними эстетические свойства глаза – линза совершенно не видна;
- достигается быстрый результат – восстановление зрения за1-3 часа после операции.
Внимание! Постановка факичных ИОЛ обеспечивает более предсказуемый эффект, нежели коррекция с помощью лазера. Это особенно важно при сильной близорукости.
Перед хирургическим лечением необходимо обследование больного, в случае наличия хронических заболеваний – лечение и перевод в стадию ремиссии.
- степень миопии от -3,5 до -30 диоптрий;
- тонкая роговая оболочка или ее дистрофия;
- невозможность провести коррекцию лазером;
- молодой возраст (21-45 лет);
- стабильная степень миопии в течение последних 12 месяцев;
- длинная внутренняя ось глаза с размером передней камеры 2,8 мм.
Внимание! Вживление ИОЛ осуществляется с сохранением хрусталика, при этом он не должен быть патологически изменен.
Вопрос о возможности проведения операции пациент обсуждает с оперирующим хирургом. К основным противопоказаниям относятся соматические заболевания тяжелых степеней, а также те, при которых не представляется возможным провести анестезию. Хирургическое вмешательство не рекомендуется при патологиях глаз: катаракте, кератоконусе, глаукоме, хронических формах увеитов, кератитов, заболеваниях сетчатки и патологии зрительного нерва.
Исход заболевания после операции всегда благоприятный. Спустя максимум 3 часа пациент четко начинает различать предметы. Методика очень проста в исполнении, прогнозируема, безопасна и обратима. При желании линзу можно легко удалить из глаза. Гарантируются точность коррекции, стабильный результат и быстрый период реабилитации.
источник
Имплантация факичных интраокулярных линз (ФИОЛ) — это метод коррекции зрения, при котором в глаз пациента вживляется биосовместимая линза. При этом в нем сохраняется хрусталик. Данная операция возможна при противопоказаниях к эксимерлазерной коррекции зрения для людей с высокими степенями близорукости и дальнозоркости, а также с астигматизмом.
Метод полной рефракционной замены хрусталика на искусственную линзу рекомендуется лицам в возрасте после 45 лет. Это обусловлено тем, что после процедуры по установке подобных линз глаза теряют способность к аккомодации, — человек не может одинаково хорошо различать объекты, находящиеся на разном расстоянии, что требует дополнительной коррекции очками с плюсовыми стеклами, которые нужно будет использовать для чтения, работы с документами и печати на компьютере. Как правило, к 45 годам аккомодация хрусталика уже утрачивается. При нормальных показателях у людей младше этого возраста более эффективным станет имплантация факичных линз. Они позволят сохранить хрусталик и, как следствие, способность пациента четко видеть предметы как на расстоянии, так и вблизи без дополнительной коррекции очками.
Факичные имплантируемые линзы, сохраняющие аккомодацию глаза, рекомендуются к установке при следующих нарушениях зрения:
Миопия высокой степени (до −25.0 D).
Гиперметропия высокой степени (до +20.0 D).
Астигматизм высокой степени (до 6.0 D).
Факичные интраокулярные линзы — великолепный аналог коррекции зрения обычными контактными линзами и оперативному лазерному вмешательству. При использовании данного метода линза помещается в переднюю или заднюю глазную камеру (в зависимости от типа линзы), а хрусталик пациента остается на месте. Возможна имплантация линз как с положительной, так и отрицательной оптической силой, что обеспечивает правильную фокусировку изображений на сетчатке, а не перед ней (в случаях близорукости) и не за ней (при дальнозоркости).
Данная операция является полностью обратимым методом восстановления зрительных функций. При необходимости факичные линзы могут быть удалены из глаз без травм и анатомических нарушений.
Вживление линз осуществляется через микроразрез длиной до 1,6 мм. После установки он самогерметизируется и не требует наложения швов. Процедура выполняется амбулаторно, за один день. Сама операция длится около 15 минут. В качестве обезболивающего применяется местная капельная анестезия. В каждый глаз врач закапывает специальное средство, которое легко переносят пациенты любого возраста.
После коррекции зрения методом вживления факичных линз не рекомендуются физические нагрузки и стрессовые состояния в течение первых 2—3 дней. Две недели после операции не стоит посещать бассейны и сауны для исключения риска инфицирования.
Данный метод имеет множество достоинств:
По сравнению с контактными, факичные линзы никак не способствуют изменениям роговицы и радужки, так как не взаимодействуют с ними.
Изделия изготавливаются из натурального колламера, сополимера коллагена с гидрофильным акрилом, которые идеально совместимы с человеческим глазом.
Операция проходит быстро и безболезненно без нарушения целостности роговичных тканей.
Данный метод является обратимым — линзу в любой момент можно удалить.
Заживление происходит в самые короткие сроки, благодаря чему практически исключен риск занесения инфекции.
Линза дополнительно защищает сетчатку от ультрафиолета.
Никаких побочных эффектов — зрительные функции полностью восстанавливаются в течение суток.
Такая коррекция зрения подходит пациентам с серьезными аметропиями, в том числе синдромом сухого глаза и тонкой роговицей.
Специалисты клиники Smile Eyes учитывают состояние зрения пациента, его возраст, образ жизни и привычки, специфику профессиональной деятельности. На основании полученных данных подбираются подходящие линзы. Детальная диагностика с применением современных технологий позволяет составить наиболее полное представление о проблеме, совершить правильные расчеты параметров линзы и предложить эффективное и безопасное решение.
Цена операции по установке факичных имплантируемых линз в нашей клинике составляет от 120 000 рублей. В стоимость уже включены анестезия и все послеоперационные консультации.
Имплантация интраокулярной линзы может одновременно решить несколько задач: избавить от катаракты, скорректировать близорукость, астигматизм и возрастную дальнозоркость. Трифокальные линзы обеспечивают новое качество зрения и являются оптимальным вариантом при катаракте и близорукости. Узнайте, в чем их преимущества.
Возрастные помутнения хрусталика значительно снижают качество жизни пациентов с диагнозом катаракта. К сожалению, вылечить катаракту невозможно, можно только лишь на некоторое время замедлить ее рост. Если помутнения вошли в оптическую зону, поможет только операция по замене хрусталика.
Теперь, с развитием технологий, людям, у которых были выявлены помутнения, не нужно ждать созревания катаракты, как это было ранее. Новые методики извлечения хрусталика предполагают его дробление ультразвуком или лазером, остатки выводятся через зонд уже в виде эмульсии. В очищенную капсулу помещается искусственный хрусталик. Операция называется факоэмульсификация катаракты и является безопасной.
Чем современнее модель искусственного хрусталика, тем меньше вероятность осложнений, так как новые виды ИОЛ имплантируются через микроразрез, который не требует наложения швов, настолько он небольшой. Линза вживляется в свернутом виде, она гибкая и эластичная, обладает функцией памяти и разворачивается самостоятельно уже внутри глаза.
Основные этапы операции при катаракте:
- местная анестезия глазными каплями;
- ультразвук через небольшой прокол воздействует на хрусталик, измельчая его и превращая в эмульсию, которая выводится из глаза;
- капсула хрусталика тщательно очищается и в нее имплантируется интраокулярная линза;
- операция проводится без швов, так как микроразрезы самогерметизируются;
- современные хирургические системы оснащены программами, которые визуализируют и контролируют все этапы операции и, таким образом, достигается максимальная точность и безопасность процесса.
Пациентам с близорукостью, у которых была обнаружена катаракта, рекомендуются новые модели трифокальных линз, способные корректировать близорукость слабой, средней и высокой степени. До операции специалистами подбирается модель линз с определенными оптическими характеристиками, устраивающими пациента. Если у него имеется и пресбиопия, или возрастная дальнозоркость, то предпочтительней будет имплантация трифокальной линзы.
Трифокальные интраокулярные линзы являются улучшенной версией мультифокального хрусталика. Такая ИОЛ имеет три фокуса для близкого, среднего и дальнего расстояния. Если у человека близорукость сочетается с возрастной дальнозоркостью, то после имплантации такого хрусталика ему не придется пользоваться двумя парами очков, носить прогрессивные очки или контактные линзы. Имеющиеся у пациента офтальмологические патологии, например, близорукость, астигматизм, пресбиопию, успешно корректируют современные трифокальные интраокулярные линзы.
Преимущества имплантации трифокальной линзы при катаракте:
- гибкий, эластичный материал трифокального хрусталика позволяет имплантировать линзу в свернутом виде через микроразрез;
- высокая острота зрения вблизи, вдаль, на средней дистанции, а также при работе за компьютером, при взаимодействии с гаджетами, смартфоном и т.д.;
- качество зрения не зависит от условий освещения.
Имплантация интраокулярной линзы возвращает человеку не только высокую остроту зрения, но и мобильность, свободу от очков. Трифокальные интраокулярные линзы с заданными оптическими характеристиками будут корректировать нарушения рефракции, без применения очков и контактных линз.
Одной из наиболее востребованных моделей интраокулярных линз с несколькими фокусами является трифокальный хрусталик Zeiss AT LISA tri, который выпускает немецкая компания, специализирующаяся на производстве высокоточной оптики. Этот хрусталик обеспечивает высокий уровень контрастности, четкости зрения на разных расстояниях и даже в условиях слабой освещенности. Важно, что трифокальные интраокулярные линзы имплантируются методом микроинвазивной хирургии, поэтому разрез микроскопический и не нуждается в наложении швов, что ускоряет процессы регенерации.
Трифокальный хрусталик ИОЛ Zeiss AT LISA tri — особенности:
- данная модель искусственного хрусталика прошла все необходимые клинические исследования в Европе;
- результатами имплантации довольны более 92% пациентов, постоянно работающих с большими объемами информации на компьютере;
- трифокальные интраокулярные линзы обеспечивают максимально возможные характеристики качественного зрения;
- асферический дизайн линзы снижает вероятность аберраций;
- плавный переход фокуса на нужное расстояние;
- высокая контрастная чувствительность;
- усовершенствованная конструкция, предупреждающая развитие вторичной катаракты.
Конструкция линзы Zeiss AT LISA tri моноблочная — оптическая часть искусственного хрусталика и его опорные элементы изготовлены из одного и того же материала, совместимого с тканями глаза человека. Благодаря эластичности материала возможна имплантация через минимальный разрез, поэтому ткани глазного яблока быстро восстанавливаются, а риск развития осложнений минимален.
В первое время после операции необходимо соблюдать все предписания врача: принимать противовоспалительные препараты, витамины, улучшающие обмен веществ и способствующие быстрому восстановлению.
Чтобы избежать ухудшения зрения после имплантации трифокальной линзы, необходимо позаботиться о сохранении функциональности важных структур глаза: сетчатки, роговицы, зрительного нерва и т.д. Не стоит перенапрягать глаза продолжительной работой за компьютером или просмотром фильмов на смартфоне, телевизоре. Физическая нагрузка также должна быть посильной. В солнечную погоду глаза нужно защищать от негативного воздействия ультрафиолета, и тогда Вы сможете долгие годы жить с комфортом и видеть окружающий мир ярким, четким и контрастным.
источник
Неотъемлемой частью коррекции близорукости является соблюдение основных правил гигиены. Не менее важную роль играет регулярное и разнообразное питание, богатое витаминами, специальные упражнения и достаток свежего воздуха. Необходимо также обеспечить достаточную освещённость, соблюдение правильной рабочей дистанции и избегать чрезмерной усталости глаз. Коррекция миопии включает следующие методы:
- использование очков;
- применение контактных линз;
- хирургическое лечение.
Очки – это метод первой линии, который применяют для коррекции близорукости. При назначении исправления, однако, необходимо понимать, что люди с легкой степенью миопии, обычно, не имеют никаких проблем. Они могут быть удовлетворены своим зрением, не осознавая, что оно нарушенное. У этих людей используемые методы по восстановлению зрения могут привести к трудностям, вызываемым аккомодационными усилиями. Поэтому, если у человека диагностирована миопия, следует решить, какой тип лечения необходим: полная или частичная коррекция.
Восстановление зрительных функций глаза с помощью очков заключается в подборе соответствующей линзы таким образом, чтобы фокусировка изображения объединялась с отдаленной точкой близорукого зрительного органа. Отличающимся условием является использование такой линзы, с которой глаз не аккомодирует, то есть не пребывает гиперкорректированным.
Важно! Гиперкоррекция индуцирует искусственную дальнозоркость, для компенсации которой затем применяется аккомодационное усилие.
Именно в связи с возможной потерей аккомодационной способности (будь то из-за атрофии цилиарной мышцы или пожилого возраста), гиперкоррекция проявляется в виде небольшого глазного дефекта с типичными сопровождающими признаками и, как следствие, приводит к потере остроты зрения. Другая распространенная возможность гиперкоррекции заключается в игнорировании разного расстояния от главной плоскости глаза к коррекционной линзе. Этот фактор часто имеет место в случае использования линзы с диоптрийным значением. Имеется несоответствие необходимой коррекции (фокус изображения не совпадает с удаленной точкой глаза).
В случае низкой близорукости около -0,5D, рекомендуется использовать очки для периодического ношения. При достаточном освещении люди с первой степенью миопии имеют относительно хорошую остроту зрения.
Умеренная близорукость (также называется средней – 2 степени – миопией) корректируется самой слабой линзой рассеивателем , позволяющей человеку четко видеть вдаль. При этом следует помнить, что при чтении и письме в ношении очков нет необходимости, но они помогают определить надлежащее рабочее расстояние. Использование коррекции также помогает держать цилиарную мышцу в активном состоянии.
Использование контактных линз в случае близорукости удобное и, возможно, даже способное предотвратить прогрессирование миопии, благодаря оказанию давления на роговицу и ее легкому выравниванию.
Сегодня рынок предлагает широкий выбор контактных линз, для производства которых используются высококачественные материалы; при соблюдении определенных гигиенических правил линзы практически безвредны для глаз. Определенный процент людей, однако, не может носить их из-за присутствия некоторых заболевания или гиперчувствительности – у них использование линз вызывает появление различных осложнений.
Использование контактных линз не имеет смысла в случае патологического состояния глаз и постоянно снижающегося зрения (изменение прозрачности роговицы, хрусталика или стекловидного тела, трансформации на сетчатке).
Контактные линзы не рекомендуются к использованию при остром и хроническом воспалении роговицы, конъюнктивы, склеры и края век бактериального, вирусного или грибкового происхождения. Другие противопоказания включают непроходимость слезных путей и декомпенсацию глаукомы.
Проблематичным может быть использование контактных линз в случае, когда глазное яблоко имеет чрезмерный выступ, присутствует эндофтальмит или микрофтальм, деформация переднего сегмента глаза, образование дефектов и нарушение состава слезной пленки.
Относительные противопоказания включают:
- свежие травмы органов зрения;
- снижение чувствительности роговицы;
- синдром сухих глаз;
- расстройства внутренних органов с проявлениями в переднем сегменте глаза;
- использование офтальмологических лекарств;
- использование гормональных контрацептивов, антидепрессантов, нейролептиков;
- аллергические реакции.
Значительный процент составляют пожилые пациенты, люди с ограниченными физическими возможностями рук, а также дети, которые контактные линзы не могут ни вставить, ни снять.
«Сделайте эффективную операцию… Восстановите зрение раз и навсегда… Сколько стоит операция на глаза при близорукости?». Такие пожелания и вопросы пациентов с миопией становятся все более частыми. В связи с этим современная медицина постоянно ищет новые способы, как изменить преломляющий дефект глаза на долгосрочной основе. Это привело к развитию целой новой отрасли офтальмологии – рефракционной хирургии, которая занимается хирургическими возможностями влияния на преломление глаза.
Однако, операция при близорукости имеет некоторые противопоказания.
Противопоказания, связанные с общим состоянием человека:
- абсолютные (делать операцию не рекомендуется): серьезные системные заболевания, аутоиммунные заболевания, нарушение иммунитета;
- относительные (решение о том, стоит ли делать рефракционную операцию, принимается с учетом личных факторов): сахарный диабет обоих типов, атопия, беременность, период лактации.
Противопоказания запрещающие операции на глаза:
- абсолютные: хирургическое исправление близорукости не используют при кератоконусе, синдроме сухих глаз, офтальмическом опоясывающем лишае;
- относительные: операции на органы зрения не проводятся у монокулярных пациентов, при нерегулярном астигматизме, глаукоме в анамнезе, воспалительных заболеваниях глаз, нестабильной или прогрессирующей миопии.
Метод LASIK (laser in situ keratomileusis) – это лазерная коррекция близорукости, подходящая для пациентов с низкой, средней и высокой миопией, дальнозоркостью и астигматизмом. Метод лазерной коррекции зрения при близорукости представляет собой сочетание хирургии и моделирования ткани роговицы с помощью лазерного луча.
В настоящее время лечение близорукости лазером – LASIK – считается методом первого выбора при миопии выше -4D диоптрий (максимальный верхний предел представлен показателем -15D). Фундаментальное ограничение производительности определяется толщиной роговицы и поддержанием практически используемой зоны. Для близорукости выше этого порога рекомендуется имплантация факических интраокулярных линз (см. ниже).
При лазерном лечении близорукости операция проводится под местной анестезией.
В ходе процедуры (когда оперируют глаз) происходит удаление ткани роговицы. Это приводит к изменению ее искривления таким образом, что световые лучи, падающие на глаз, встречаются вместе наиболее острого зрения.
Ранний послеоперационный уход включает в себя применение антибиотиков, стероидов или искусственных слез каждые 2 часа в течение первых 24 часов после того, как была проведена операция от близорукости. Начиная со второго дня применение капель сокращается до 5 раз в день. По истечении недели лечения антибиотиками прекращается, другие лекарства человек принимает 2-3 раза в день, максимум в течение 4-5 недель.
Важно! Через день, неделю, месяц и через 3 месяца после операции необходим контроль у врача. Следующий подход к пациентам строго индивидуален.
Как правило, люди склонны отвергать возможность лазерной коррекции ввиду ее относительно высокой стоимости (20000-60000р. 1 глаз). Однако, следует учесть тот факт, что эта методика способна избавить от проблемы со зрением навсегда! Это особенно важно для молодых пациентов, которым операция окупится отсутствием необходимости замены очков или контактных линз.
Как и в случае любого операционного вмешательства, LASIK имеет риск возможных осложнений.
Осложнения во время операции:
- кровотечение из лимбальных сосудов (возникает, в основном, у долгосрочных пользователей контактных линз, нетяжелое осложнение);
- осложнение при формировании пластин (полная, неполная, нерегулярная или децентрированная пластина);
- децентрация лазерной обработки (может быть проведена реоперация);
- гиперкоррекция (в определенном временном интервале проводят реоперацию).
Ранние послеоперационные осложнения:
- сдвиг пластины (необходимо хирургическим путем вернуть ее в исходное положение);
- инфекции;
- диффузный пластинчатый кератит (стерильное воспаление роговицы под пластиной, происходящее на иммунологической основе, хорошо контролируется путем применения стероидных капель).
Поздние послеоперационные осложнения:
- рубцевание роговицы;
- индуцированный астигматизм;
- повышение внутриглазного давления (в связи с применением кортикостероидных капель);
- качественные изменения зрения (рассеяние света, двойное видение – после стабилизации модификаций роговицы состояние облегчается или нарушения исчезают полностью);
- количественные изменения зрения (связанные с индивидуальной степенью послеоперационного заживления роговицы);
- синдром сухих глаз;
- прогрессирование дефекта (увеличение близорукости, не связанное с лазерной хирургией);
- регрессионные дефекты (за счет отрастания роговицы).
Изменить преломление второго наиболее важного оптического центра глаза – хрусталика – невозможно. С оптической точки зрения он имеет очень сложную и гетерогенную структуру, скрытую внутри глаза; следовательно, является менее доступным, чем поверхность роговицы, корректируемая при хирургическом вмешательстве. Кроме того, хрусталик очень чувствителен к любым внешним раздражителям, на которые может реагировать потерей своей прозрачности и развитием катаракты. По этим причинам не представляется возможным изменить преломление здорового и прозрачного хрусталика.
В случае повреждения хрусталика (например, катарактой или врожденным пороком), он может быть хирургическим путем удален из глаза и заменен искусственный хрусталик. При этом, на основе предоперационного измерения осевой длины глаза и искривления роговицы, можно выбрать искусственную интраокулярную линзу с рефракционной силой таким образом, чтобы устранить рефракционное расстройство органа зрения. Однако, искусственный хрусталик, не обладает аккомодационной способностью, поэтому человек должен продолжать использовать очки.
Эту проблему решают факичные интраокулярные линзы, которые имплантируют в глаз без предварительной экстракции пораженного хрусталика.
Имплантация интраокулярной линзы подходит для средних и высоких степеней близорукости (от -10D до -20 D) или для тех пациентов, у которых миопия не может быть корректируема лазерной рефракционной хирургией.
В глаз с нормальным «живым» хрусталиком помещается линза с искусственным, который служит для исправления рефракции, в то время, как естественный хрусталик продолжает участвовать в рефракции глаза и обеспечивать аккомодацию.
Расположение и крепление в глазу различается в зависимости от типа линзы, но общей характеристикой является нахождение впереди естественного хрусталика. Таким образом, происходит изменение диоптрической силы оптической системы глаза при сохранении аккомодации и относительно большой оптической зоны.
Имплантация интраокулярных линз не подходит:
- людям моложе 21 года;
- с нестабильной близорукостью;
- беременным женщинам;
- людям с заболеваниями переднего или заднего сегмента глаза;
- с тяжелыми формами системных заболеваний;
- перенесшим любой тип рефракционной хирургии;
- с нарушенной секрецией слез и широкими зрачками.
Ни один из методов коррекции близорукости не может предотвратить проявления патологии при высокой степени расстройства. Высокая миопия тесно связана с увеличением длины глаза, поэтому изменения заметны в заднем сегменте зрительного органа, передний остается практически неизмененным.
источник
Зрение — наш проводник по миру. С его помощью мы получаем более 90% информации об окружающем пространстве. Поэтому тем, у кого очень плохое зрение, его возвращение жизненно необходимо. Многие с уверенностью ответят: выход есть — эксимер-лазерная коррекция и, действительно, будут правы. Ведь границы применения этого метода довольно широки. С ее помощью можно исправить близорукость до –15,0 D, дальнозоркость до + 6,0 D, астигматизм до ± 3,0 D.
Но что делать тем, у кого показатели зрения еще хуже? Или тем, кому эксимер-лазерная коррекция из-за индивидуальных особенностей противопоказана? В этих случаях офтальмохирурги предлагают другие методы лечения близорукости.
Применяется для лечения близорукости высоких степеней, до – 20 D. В тех случаях, когда нецелесообразно проводить эксимер-лазерную коррекцию (аномалия рефракции более высоких степеней) или утрачена природная способность хрусталика к аккомодации, проводится удаление прозрачного хрусталика с одновременной имплантацией искусственного хрусталика (интраокулярной линзы) необходимой оптической силы. Дело в том, что оптическая сила хрусталика даже при сильных степенях близорукости остается равной приблизительно 20,0 D. Поэтому в подавляющем большинстве случаев без него глаз не может сфокусировать изображение на сетчатке.
При высоких степенях миопии может использоваться отрицательная линза, а при гиперметропии высоких степеней в капсульный мешок вводится не одна, а сразу две линзы. Такие операции выполняются при помощи методики факоэмульсификации (хрусталик при помощи ультразвука превращается в эмульсию и выводится из глаза). Операция проходит под местной, капельной анестезией, которая легко переносится пациентами разного возраста. Все манипуляции офтальмохирург производит через самогерметизирующийся микроразрез размером 1,6 мм, который не требует наложения швов. Необходимость в госпитализации отсутствует, так как операция выполняется в режиме «одного дня».
Сегодня в распоряжении врачей-офтальмологов большое количество искусственных хрусталиков, которые подбираются индивидуально для каждого пациента, учитывая не только состояние его зрительной системы, но и возраст, род деятельности.
Наиболее популярные среди искусственных хрусталиков:
- Мультифокальные линзы. Особая конструкция таких линз позволяет имитировать работу естественного хрусталика глаза и добиваться оптимальной остроты зрения, как вблизи, так и вдаль, что позволяет значительно уменьшить зависимость человека от очков или вообще избавиться от них. Мультифокальная линза дает возможность компенсировать утраченную аккомодацию и предназначена для пациентов требующих зрительной адаптации на различных расстояниях.
- Линзы со специальным желтым фильтром, который по своим свойствам аналогичен фильтру естественного хрусталика человека. Он защищает сетчатку глаза от вредного воздействия ультрафиолетовых и синих лучей, снижает риск развития возрастных заболеваний сетчатки.
- Асферические линзы с асферической поверхностью и желтым фильтром. Помимо защиты сетчатки от вредного воздействия ультрафиолетовых и синих лучей обеспечивает более четкое и контрастное зрение в вечернее время суток. Что незаменимо, например, для водителей.
Такой метод лечения близорукости применяется в тех случаях, когда естественная аккомодация еще не утрачена (способность хорошо видеть и удаленные предметы, и предметы вблизи) и линзы могут имплантироваться в глаз и без удаления естественного хрусталика человека. По своей сути имплантация факичных линз аналогична с коррекцией при помощи контактных линз. Только контактные линзы пациент одевает на роговицу, а факичные линзы имплантируются в заднюю или переднюю камеру глаза и естественный хрусталик человека остается на месте.
Все манипуляции офтальмохирург производит через самогерметизирующийся микродоступ размером 1,6 мм, не требующий наложения швов. После такого хирургического вмешательства необходимость в госпитализации отсутствует. Преимущество данной методики в том, что при помощи факичных линз возможна коррекция очень высоких степеней близорукости (до – 25 D).
В зависимости от варианта фиксации в глазу факичные линзы различаются на следующие типы: переднекамерные, заднекамерные, линзы, фиксируемые на радужке и фиксируемые на зрачке. На сегодняшний день чаще всего используются заднекамерные факичные линзы.
Читать подробнее об имплантации факичных ИОЛ.
Кератопластика — хирургическая операция, направленная на восстановление формы и функций роговицы, устранение врожденных и приобретенных после травм и болезней дефектов и деформаций. Эта операция заключается в замене роговицы глаза донорским или искусственным трансплантатом, которому при помощи программного моделирования придают определенную форму. Трансплантат может пересаживаться в толщу роговицы, располагаться на передних слоях роговицы или их замещать.
Операция выполняется под местной анестезией. Офтальмохирург определяет диаметр роговичной ткани, которая будет удалена и на место удаленной роговицы накладывается донорская соответствующего размера. Донорская ткань присоединяется к оставшейся периферической части собственной роговицы пациента. По окончанию операции офтальмохирург проверяет равномерность присоединения роговицы при помощи специального прибора — кератоскопа. Очень важно, чтобы «созданная» роговичная линза была максимально ровной, и ее поверхность не отличалась от правильной сферы.
источник
Для лечения суставов наши читатели успешно используют Око-плюс. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Сколько стоит операция на глаза при близорукости? Этот вопрос особенно тревожит людей, имеющих подобную патологию. Потому что миопию невозможно вылечить другими методами. Можно, конечно, носить очки или контактные линзы, но они оказывают временную помощь, лишь на то время, когда больной их носит. Существуют и специальные упражнения, позволяющие восстановить зрение, но это процесс длительный. Хирургическое вмешательство позволяет быстро и навсегда избавиться от патологии, поэтому люди и выбирают данные методики.
Сегодня существует несколько методик операции на глаза при близорукости и каждая из них имеет свои плюсы и минусы. Немаловажным фактором является и стоимость хирургического вмешательства, поэтому стоит рассмотреть каждый метод в отдельности и узнать, какая цена операции на глаза: близорукость. Стоимость зависит от многих факторов:
- объём процедур;
- сложность операции;
- степень патологии.
Прежде чем отправиться на хирургический стол, необходимо провести тщательное обследование, которое назначается лечащим офтальмологом. Дело в том, что для успешного хода операции врач должен знать абсолютно все нюансы и тонкости патологии.
Лазерная коррекция зрения при миопии осуществляется несколькими способами. Это может быть «Ласик», «Суперласик», «Фемто-ласик», «Фемтосуперластик». Данные методы включают применение высокоточного воздействия на роговицу лазером, при этом изменяются преломляющие свойства. Вследствие этого корректируется зрение. В данном случае соединительные ткани не рассекаются, поэтому роговица исправляется путем обжигания. Основным преимуществом лазерной коррекции является отсутствие кровотечения, специальной подготовки перед операцией и болевых симптомов. Кроме того, пациент видит положительный результат уже после нескольких дней, то есть восстановительный период при близорукости минимален. Стоимость варьируется в пределах от 28000 рублей до 80000.
При склеропластике укрепляется наружный слой глаза, то есть склера. Склеропластика имеет несколько разновидностей, поэтому и стоимость разная. Минимальная цена: 20000 рублей, а максимальная: 70000. Во время операции применяется местное обезболивание, после чего за заднюю поверхность органа вводится специальное вещество, укрепляющее склеру. Данный состав соединяется с оболочкой глаза внешней, что препятствует дальнейшему развитию изменений роговицы. Стоит отметить, что при этом улучшается кровообращение в органе и образуются новые кровеносные сосуды.
При противопоказаниях к лазерной коррекции «Ласик», применяется фото рефракционная кератэктомия, которая является инновационной разработкой. В данном случае тоже применяется коррекция лазером, но поверхностная. После проведения такой операции нужно ближайшие несколько месяцев закапывать глаза специальными каплями и соблюдать ряд предписаний. Кроме того, реабилитационный период составляет 3 суток, во время которых больной может испытывать боль. Но зато конечный результат оказывается положительным. Цена операции на глаза: исправление близорукости составляет от 25000 до 35000 рублей.
При наличии тяжелой степени патологии может быть применено полостное оперирование, при котором устанавливается миниатюрная линза непосредственно перед хрусталиком. Если существует необходимость заменить и хрусталик, то врач это делает. Во время операции применяется местное обезболивание. Срок реабилитации составляет около двух недель. Стоимость процедуры может варьироваться от 5000 рублей до 30000.
Многие пациенты спрашивают, как осуществляется замена хрусталика глаза при катаракте, какие хрусталики лучше ставить? Катаракта — довольно серьезное заболевание, которое, если не остановить развитие процесса вовремя, может привести к полной слепоте. Но иногда состояние больного настолько ухудшается, что по медицинским показаниям требуется удаление хрусталика.
В этом случае родной хрусталик заменяется искусственным. Чтобы создать такую оптику, необходимо использовать высокие технологии — ценится гибкость и прозрачность изделия. Важно, чтобы хрусталик полностью прижился и прослужил долгое время.
При подобных операциях используется продукция известных зарубежных производителей. Эти линзы по своим свойствам максимально приближены к природному хрусталику. У каждого органа имеются определенные физические параметры. Каждый сделанный хрусталик имеет свою оптическую силу, и это значение рассчитывается для каждого пациента в индивидуальном порядке. Для пациентов имеет значение и цена изделия.
Какой хрусталик лучше при катаракте — вопрос, конечно, неоднозначный, об этом может сказать каждый специалист. Основная задача — провести свет и сфокусировать изображение на сетчатке. Но зрение зависит не только от функций, выполняемых хрусталиком. В этом процессе принимают активное участие зрительный нерв, стекловидное тело, сосуды глаза и головной мозг. Если все они полноценно выполняют свою работу, то острота зрения будет на должном уровне, даже при наличии искусственного хрусталика.
Если эти структуры имеют какую-либо патологию, то зрение улучшится после операции лишь частично, ровно настолько, насколько они смогут его обеспечить. Хирург не всегда может предварительно в полном объеме определить все те изменения, которые произошли с сетчаткой и зрительным нервом, так как они до момента операции скрыты катарактой. Поэтому катаракту удаляют в любом случае, а степень изменения зрения и прогнозы на будущее оставляют на потом, когда пройдет послеоперационный период.
По срочным медицинским показаниям катаракту удаляют, если хрусталик набухает или в глазу стабильно держится высокое внутриглазное давление.
От качества искусственного хрусталика глаза, конечно же, зависит и острота зрения. Обычно удалению подлежит помутневший хрусталик, который не может в достаточной мере пропускать через себя свет. Искусственный хрусталик — это не что иное, как интраокулярная линза, или ИОЛ. Эта линза устроена таким образом, что может преломлять световые лучи и создавать изображение на сетчатке.
Первые хрусталики, когда технология подобных операций только отрабатывалась, имели высокую степень жесткости. Очень часто они не приживались и отторгались глазом. Такие хрусталики не могли изменять свою форму, поэтому для их установки хирургу приходилось делать довольно значительный разрез.
Также технология замены такого хрусталика требовала наложения швов. Современные хрусталики намного совершеннее тех старых. Операция по замене хрусталика проходит очень быстро. Для ее полного завершения хватает и 15 минут. Затем пациент уже может спокойно отправляться домой.
Современные линзы обладают высокой степенью гибкости, вплоть до того, что их можно свернуть в рулон. Благодаря такой способности, при операции не делают больших разрезов, а ограничиваются микроскопическими. Сам по себе размер разреза настолько мал, что наложение швов не требуется вовсе.
Линза сама полностью разворачивается в глазу. Материал, идущий на ее производство, полностью совместим с тканями глаза. Но, несмотря на все эти новшества, осложнения от установки изделия иногда встречаются. Поэтому при выборе подходящего хрусталика необходимо учитывать некоторые нюансы. В этом случае полученный результат будет оптимальным и станет возможным получение наивысшей остроты зрения.
На выбор той или иной линзы влияет наличие у пациента до операции дальнозоркости или близорукости. Точно так же влияет на выбор хрусталика любая патология глаз, имевшая место до операции. В любом случае на первоначальном этапе проводится всесторонняя подготовка к операции, во время которой больной проходит полное обследование.
После получения соответствующих данных производится расчет параметров необходимой линзы. В результате человек, долго страдавший от близорукости или дальнозоркости, может избавиться от данных недостатков зрения.
Линза устанавливается на всю жизнь. Пациент никак не ощущает ее наличие. Выявить ее может только специальный врачебный осмотр. Поэтому не стоит надеяться на то, что, придя в аптеку или специализированный центр, можно будет купить любую понравившуюся и потребовать от врача ее установку.
Имплантация хрусталика — очень ответственная процедура. Хотя операция идет всего лишь 20 минут, произвести замену помутневшего хрусталика необходимо очень качественно. От результата этой работы будет зависеть зрение человека и его дальнейшая жизнь. Поэтому выбор должен осуществлять только специалист.
При выборе линз почти все клиники отдают предпочтение гибким интраокулярным линзам. Они производятся в США, Англии и Германии и полностью совместимы с тканями, которые будут их окружать после имплантации хрусталика. А это значит, что не будет никаких отрицательных реакций со стороны организма, если будет стоять подобная линза. По их вине не произойдет дегенерация глаза.
Особенностью этих моделей является наличие ультрафиолетового и желтого фильтров. На эти фильтры возложена роль защиты глаза от вредных солнечных лучей.
Существует два вида гибких линз:
Последние считаются более надежными и обеспечивают лучшее качество зрения, причем не только днем, но и ночью, в темное время суток, когда количество света сильно снижено.
Асферические линзы являются плоскими и в любом месте своей поверхности преломляют лучи с одинаковым коэффициентом. Благодаря такому устройству данные линзы обеспечивают почти идеальное зрение.
По мнению многих медиков, при замене хрусталика лучше всего использовать асферическую монофокальную линзу. Такой хрусталик обеспечит хорошее зрение на далекие и средние дистанции.
При близких дистанциях понадобятся очки. Такие линзы рекомендуют устанавливать тем пациентам, кому приходится находиться за рулем, так как они не позволяют ослепнуть от фар встречного транспорта. Эти линзы также достаточно качественно передают цвета и контрасты.
- торические;
- монофокальные;
- мультифокальные.
Торические устанавливаются тем больным, которые до операции страдали астигматизмом. До появления торических линз с лечением таких больных возникали проблемы. Теперь же операция не только избавляет от проблем с хрусталиком, но и устраняет астигматизм.
Монофокальные линзы могут улучшить зрение при рассматривании предметов вдали. Поэтому при чтении пациенту нужны будут очки. Такие линзы не обладают способностью переключать зрение с далекого расстояния на ближнее.
Мультифокальные линзы являются универсальными. Они дают возможность хорошо видеть на любые расстояния, как дальние, так и ближние. С годами родной хрусталик становится менее пластичным, ему уже сложно изменять свою форму, в зависимости от того, куда человек смотрит.
Мультифокальные линзы имеют особую конструкцию, которая позволяет полностью сымитировать изменения, происходящие в хрусталике. Поэтому данные линзы позволяют полностью избавиться от очков.
При выборе линзы при замене хрусталика необходимо выбрать такую, которая обеспечит прекрасное зрение в любое время суток и на любые расстояния. В идеале подобная линза должна внести такие коррекции в зрение, что пациент перестанет пользоваться очками. Такие линзы выпускаются немецкими компаниями. Они устанавливаются не только при замене хрусталика, но и при серьезных возрастных изменениях зрения.
До появления линз люди после удаления катаракты были вынуждены носить очки с очень толстыми плюсовыми стеклами.
Теперь стоит сказать несколько слов о жестких линзах. Их размер равен сумме самой линзы и ее опорного аппарата. Размер самых больших жестких линз может достигать 12 мм. Для того чтобы имплантировать такую линзу, необходимо будет сделать значительный разрез. Такое вмешательство не может не сказаться на общем состоянии роговицы.
Риск появления осложнений возрастает в несколько раз. Такие хрусталики в наше время имплантируются крайне редко в исключительных случаях. Поэтому предпочтение отдается линзам, изготовленным из силикона, гидрогеля, акрила. Все эти материалы созданы на основе углеводородных соединений. Благодаря этому они получают ценное свойство — изменять свою форму без деформации.
Многие пациенты, уже установившие мягкие линзы, говорят о них с особым почтением. Отмечают то, что у них после проведения операции очень быстро восстановилось зрение, что не могло не сказаться на качестве жизни.
Особенно довольными оказались те пациенты, кому были установлены линзы желтого цвета, которые способны защищать от вредного излучения мониторов. Те люди, которым приходится много времени находиться за компьютером, получили дополнительную защиту. Такие линзы препятствуют развитию дистрофических процессов.
Как осуществляется замена хрусталика глаза при катаракте, какие хрусталики лучше поставить? Такой вопрос задают все, кому предстоит подобная операция на глазах. Искусственные аналоги хрусталика отличаются большим разнообразием. Они имеют разные размеры, цены, различаются по жесткости и форме.
Разобраться в этом многообразии обычному человеку очень сложно, поэтому правильнее будет довериться выбору специалиста-офтальмолога, который в силу своих знаний сможет сделать хороший выбор.
Для лечения суставов наши читатели успешно используют Око-плюс. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
источник