Близорукость – это заболевание зрения, которое вызывает большой дискомфорт. Человек хорошо видит только то, что находится вблизи от него. Всё, что находится на расстоянии, представлено в нечетком размытом виде. Поэтому актуально стоит вопрос: как лечить близорукость.
Современная медицина позволяет вылечить зрение даже без операции. Существуют различные методы, которые помогут быстро вылечить глаза, и вы обретете 100% зрение.
В статье вы познакомитесь с альтернативными методами лечения близорукости, которые предлагает как традиционная медицина, так и нетрадиционная. Вашему вниманию представлены специальные упражнения, которые возможно проводить в домашних условиях.
Снижение остроты зрения может быть обусловлено различными аномалиями рефракции глаза. Миопия – одна из наиболее распространенных. Миопия или близорукость, бывает врожденной и приобретенной.
Обычно при близорукости размер глазного яблока увеличен (осевая близорукость), хотя она может возникнуть и как результат чрезмерной силы преломляющего аппарата (рефракционная миопия). Чем больше несоответствие, тем сильнее близорукость.
Близорукость (миопия глаза) – это дефект зрения, при котором нарушается рефракция, то есть преломляющая функция глаза. При таком нарушении лучи света, которые исходят от отдаленных объектов, собираются в фокус не на сетчатке, как при нормальном зрении, а впереди нее.
При этом до оболочки, воспринимающей свет, доходит только нечеткая проекция. Из-за этого человек видит расплывчатое изображение. При близорукости зрение вблизи остается нормальным, поскольку лучи, которые исходят от рядом расположенных объектов, имеют расходящееся направление. А когда человек смотрит вдаль, его глаза улавливают параллельные лучи, которые некорректно проецируются на сетчатку.
Основные симптомы близорукости – это:
- Ухудшение зрения вдаль.
- Размытость контуров предметов.
- Окружающий мир, буквально, сливается.
- При этом сохранятся хорошее зрение вблизи.
При миопии человек имеет плохое зрение вдаль, изображение предметов размыто, но вблизи сохраняется хорошее зрение. Пациенты с высокой степенью миопии хорошо видят практически у самого носа, когда дальнейшая точка ясного видения лежит не в бесконечности, а в нескольких сантиметрах от глаза. Вы, наверняка, видели таких людей, которые, сняв очки, буквально «носом упираются» в разглядываемый объект.
Признаками близорукости, когда она сочетается с астигматизмом различных видов, являются не только рамытость изображения, но и:
- двоение;
- искажение предметов;
- прямые линии могут казаться изогнутыми.
Если миопия глаза начала развиваться во взрослом возрасте, длительное время она может протекать без симптомов, и часто человек узнает о нарушении зрения во время прохождения профилактического осмотра. В детстве же первые признаки близорукости, как правило, проявляются с началом учебной деятельности.
Ребенок хуже различает предметы вдали, плохо видит строки на доске, жалуется на головную боль. Также при миопии наблюдается ослабление сумеречного зрения. При таком состоянии человек замечает трудности с ориентацией в темное время суток.
Самым опасным осложнением миопии является отслойка сетчатки и слепота. Чтобы не допустить необратимых нарушений, важно вовремя распознать первые предпосылки и принять соответствующие профилактические меры.
Миомия имеет разную степень развития и выражения у каждого челоека. Ознакомимся с этим немного подробнее, остановившись на характере и степени развития заболевания.
По характеру развития миомия бывает:
- Прогрессирующая. Такая миопия развивается со скоростью 1 и более диоптрий (D) в год. Если нарушения приобретают постоянный характер и наблюдается значительное увеличение степени близорукости, существует высокий риск развития миопической болезни глаз у человека, которая может привести к инвалидности по зрению.
- Транзиторная. Является временной, продолжается не более месяца. На появление близорукости может оказать влияние отек хрусталика, за счет чего его преломляющая сила будет увеличена. Может быть обусловлено сахарным диабетом, начальной стадией развития катаракты, беременностью, приемом некоторых лекарственных препаратов;
- Стационарная. Такая близорукость не прогрессирует и хорошо поддается коррекции оптическими средствами (очками или линзами).
Степень развития выражает, насколько нарушения в зрении углубились. Можно выделить:
- слабая миопия — в данном случае нарушение рефракции не превышает 3 диоптрий. Такую миопию можно назвать не заболеванием, а особенностью зрения. Как правило, миопия слабой степени не требует коррекции и может быть полностью устранена при помощи укрепления мышц глаза путем выполнения зрительной гимнастики;
- средняя миопия — нарушение находится в пределах 3-6 диоптрий. Признаки миопии выявляются на осмотре у окулиста. Это могут быть изменения глазного дна, макулы, сужение сосудов сетчатки;
- высокая миопия — нарушение рефракции превышает 6 диоптрий. Высокая степень близорукости позволяет четко видеть человеку только те предметы, которые находятся в непосредственной близости. При данной степени глаза находятся в постоянном напряжении, что вызывает зрительный дискомфорт, головные боли.
Близорукость бывает истинной, когда увеличивается в размерах сам глаз, и ложной, называемой спазмом аккомодации. Спазм не требует ношения очков и контактных линз и лечится медикаментозно или упражнениями.
Ложная близорукость (спазм аккомодации) вызывается перенапряжением мышцы, которая управляет хрусталиком глаза. Когда человек смотрит вдаль, то эта мышца расслаблена, и хрусталик имеет плоскую форму, что позволяет свету фокусироваться на сетчатке.
Когда мы рассматриваем предметы или работаем вблизи, цилиарная мышца находится в постоянном напряжении и заставляет хрусталик принимать выпуклую форму. Это необходимо для хорошего зрения вблизи.
Чтобы человек со спазмом аккомодации хорошо видел вдаль, ему надо подставить минусовое стекло, как при близорукости. Отсюда и возник термин – ложная близорукость, которая не связана с размером глаза или силой его оптики, а вызывается именно спазмом цилиарной мышцы.
Близорукость встречается очень часто. По статистике, более 1 млрд жителей планеты страдает близорукостью. Причинами развития близорукости чаще всего считаются:
- Неправильная форма глазного яблока — когда длина переднезадней оси глаза больше нормы, и световые лучи, фокусируясь, просто не достигают сетчатки. При удлиненной форме глазного яблока происходит растяжение задней стенки глаза, а такое состояние зрительной системы может спровоцировать изменения глазного дна.
- Слишком сильное преломление световых лучей оптической системой глаза (хрусталик, роговица). При этом размеры глаза соответствуют норме, но из-за сильного преломления оптическим аппаратом световые лучи сходятся в фокус перед сетчаткой, а не на ней.
Помимо причин возникновения близорукости, врачи-офтальмологи выделяют еще и факторы, которые могут повлиять на развитие этого заболевания.
- Наследственный фактор. По мнению специалистов, наследуется не плохое зрение, а физиологическая предрасположенность к нему. В группу риска попадают те, у кого оба родителя страдают этим заболеванием. Наличие близорукости только у одного из родителей снижает на 30% вероятность возникновения близорукости.
- Ослабление ткани склеры приводит к увеличению размера глазного яблока под воздействием высокого внутриглазного давления (18–24 мм. рт. ст.) и, как следствие, способствует развитию близорукости.
- Первичная слабость аккомодации, приводящая к компенсаторному растяжению глазного яблока.
Ослабление организма в результате неправильного питания, переутомления, ряда заболеваний. Таких, как:
- нарушение опорно-двигательной системы: плоскостопие, сколиоз и т. д.;
- аллергические и инфекционные заболевания: корь, скарлатина, дифтерия;
- туберкулез, инфекционный гепатит и пр.;
- родовые травмы;
- травмы головного мозга;
- заболевания носоглотки и полости рта: тонзиллит, гайморит, аденоиды;
рахит; - общее снижение иммунитета.
Неблагоприятные условия зрительной работы:
- Чрезмерная нагрузка на глаза, перенапряжение глаз;
- Чтение в движущемся транспорте, в темноте, в лежачем положении;
- Многочасовое сидение за компьютером, телевизором;
- Недостаточное освещение;
- Неправильная посадка во время чтения, письма.
Диагноз близорукости устанавливает врач-окулист после проверки остроты зрения с помощью специальных таблиц. Проводится также осмотр глазного дна специальным зеркалом. Перед этой процедурой пациенту обычно закапывают в глаза лекарство, расширяющее зрачок. Это традиционные процедуры.
Полное обследование включает:
- точное определение остроты зрения и рефракции пациента,
- измерение внутриглазного давления,
- проведение осмотра глаза под микроскопом (биомикроскопию),
- пахиметрию (измерение толщины роговицы),
- эхобиометрию (определение длины глаза),
- ультразвуковое исследование глаза,
- компьютерную кератотопографию и тщательное исследование сетчатки (глазного дна) с широким зрачком,
- определение уровня слезопродукции,
- подробное исследование поля зрения пациента.
Основные проблемы со зрением у детей формируются до 7 лет. После 7 лет зрительная система ребенка начинает испытывать повышенные нагрузки, связанные с учебой в школе. Именно в этот период начинают развиваться заболевания, не замеченные и не предотвращенные ранее.
После 12 лет проблемы со зрением, как правило, не поддаются терапии. Устранить близорукость и астигматизм подростку будет возможно только после 18 лет, когда молодой человек сможет пройти лазерную коррекцию зрения.
А ведь правильный и своевременный прогноз развития зрения в некоторых случаях дает возможность и вовсе не надевать очки на ребенка. Для того чтобы исправить зрение, ему будет достаточно пройти терапевтический курс лечения. Для точной диагностики зрения следует обращаться в детские отделения офтальмологических клиник, и только в те, где есть специальное диагностическое оборудование.
После тщательного и полного обследования врач проводит беседу с пациентом и на основании всех данных назначает лечение.
Универсального средства от близорукости не существует, поскольку одним заболевание досталось в наследство, а у других оно развилось на определенном этапе жизни. Меры, направленные на избавление от наследственной миопатии не во всех случаях, дают желаемые результаты.
Что касается способов лечения близорукости у людей разного возраста, то они могут несколько отличаться.
К лечению близорукости у детей лучше приступать на ранних стадиях. Бездействие может привести к прогрессированию заболевания. Как правило, это процедуры, снимающие с глаз излишнее напряжение и улучшающие кровообращение в тканях глаза. Если все сделать своевременно, то положительный результат будет виден спустя 4-6 месяцев.
Лечение близорукости у детей с помощью хирургического вмешательства противопоказано. Если все предпринятые методы лечения не приводят к стабильному результату, то придется подождать достижения ребенком 18-ти лет, чтобы все же сделать операцию. Но до наступления этого момента не стоит прекращать корректировать зрение разрешенными способами.
Чтобы определиться с методом лечения миопатии у взрослых, в первую очередь следует выявить причину возникновения близорукости. Это может быть поражение нерва, который отвечает за глазодвигательную функцию, злоупотребление алкоголем, интоксикация никотином, различные заболевания других внутренних органов, недостаточное или неправильное освещение рабочего места и т. д.
Если причина найдена, то ее, само собой, необходимо устранить и параллельно заняться лечением близорукости.
Многие люди считают, что проще приобрести очки или линзы, и проблема с миопатией решена. Следует помнить, что эти приспособления лишь помогают человеку видеть то, что ранее расплывалось перед глазами, но от близорукости они не избавляют.
Лечение этого заболевания обычно занимает немало времени. Все его способы направлены на замедление или остановку процесса развития миопатии и на предупреждение развития разного рода осложнений.
Наиболее эффективными являются следующие методы:
- Специальная гимнастика для глаз.
- Лечение медикаментами.
- Физиотерапевтические процедуры.
- Хирургическое лечение.
Существует множество различных программ, направленных на улучшение аккомодации (способности приспосабливаться к различным расстояниям) глаз. Это упражнения на фокусировку взгляда и на тренировку его дальности, на укрепление глазных мышц, на расслабление зрительных органов после больших нагрузок.
Основным требованием к этим упражнениям является их регулярное повторение с одной и той же периодичностью, и длительностью. К примеру, каждые 4 часа или ежедневно по вечерам в течение 15 минут.
В наши дни существуют даже комплексы упражнений для глаз, представленные в виде компьютерных программ и приложений для Android и IOS.
- Взгляд нужно перевести вниз и зафиксировать, затем поднять глаза вверх. Остановиться на несколько секунд.
- Поднять глаза вверх, посмотреть на переносицу, переместить взгляд на кончик носа.
- Рисовать глазами ромб. При этом останавливаться на каждой точке на 2 секунды, чтобы взгляд сфокусировался.
- Выглянуть в окно и найти вдалеке предмет, который понравился. Перевести взгляд в комнату на понравившийся предмет.
Делать упражнение в течение 1 минуты.
- Нужно удобно сесть с закрытыми глазами. Открыть их и быстро моргать 10 секунд. Отдыхать с закрытыми глазами. Делать не менее 3 раз.
- Оставить закрытыми глаза на 5-7 секунд. Открыть на несколько секунд, как можно шире. Моргать нельзя.
- Тремя пальцами, начиная от мизинца, слегка надавить на верхнюю часть глаз, которые при этом должны быть закрыты.
- Кожу около бровей аккуратно приподнимают кожу пальцами. И в этот момент нужно постараться закрыть глаза.
- Пальцы располагают в 3 точках глаза: внутри (возле переносицы), посередине (над верхним веком) и в углу. Нужно аккуратно растягивать кожу пальцами в течение нескольких секунд.
- Следующее упражнение выполняют на стуле. Голова прямая и не двигается. Нужно водить глазами с предмета на потолке на предметы на полу.
- Провести указательным пальцем правой руки на уровне глаз справа налево. То же самое движение повторить и левой рукой. Голова остается без движения.
Древний способ такой гимнастики основан всего на 4 упражнениях, которые делают на определенных точках:
- Точка Цин-мин находится на пересечении бровей. Делать массаж точки пальцами 35 раз.
- Точка Сыб-ай расположена в середине щек. Ее стимулируют 35 раз круговыми движениями. Используют для массажа указательные пальцы.
- Точка Тай-ян расположена между краем брови и глаза. Аккуратно надавливать на точку 36 раз пальцами руки.
- Следующее упражнение — плавный переход с массажем от верхнего века к нижнему.
- Моргать глазами в быстром темпе в течение 60 секунд. Отдохнуть и повторить упражнение.
- Занять удобное положение, сильно зажмуриться и посчитать до 10. Глаза широко открыты под счет до 10. Повторять такое упражнение можно 4-6 раз.
- Встать, вытянуть руку вперед. Остановить взгляд на кончиках пальцев, пока они не начнут двоиться. Отдыхают глаза 10 секунд. Делать упражнение 6 раз.
- Представить рисование глазами кругов по часовой и против часовой стрелки.
- Наслаждаться энергией солнца. В ясный день подойти к окну и подставить лицо солнцу. Стоять в таком положении 10 минут.
- Нужно ровно сесть на стуле. Смотреть на потолок 30 секунд. Затем голову опустить и смотреть на свои колени тоже в течение 30 секунд.
- На стекло нужно прикрепить круг размером со спичечную головку. Переводить взгляд с круга на понравившийся предмет за окном. Он должен находиться на одной линии с кругом. Такое упражнение делают 2 раза в день в течение месяца. Начинать нужно с 3 минут. К концу месяца время достигает 8 минут.
Медикаментозных способов лечения близорукости существует несколько.
- Действие одних средств направлено на укрепление склеры (аскорбиновая кислота, глюконат кальция).
- Других – на ускорение обменных веществ в глазном яблоке и сетчатке (раствор тауфона, алоэ, инъекции раствора АТФ).
- Третьих – на снятие спазма аккомодации, который вызван чрезмерными нагрузками на глаза (1% раствор мезатона).
- Четвертых – на улучшение кровообращения в глазном яблоке (трентап, никотиновая кислота).
Наилучшего результата при медикаментозном лечении можно добиться, если осуществлять его курсами с периодичностью в полгода.
К физиотерапевтическим способам лечения миопатии относятся: фонофорез, электрофорез, электро- или лазерная стимуляция цилиарной мышцы, а также очки, массирующие глаза.
Продолжительность разного рода воздействий в различных случаях составляет от 7 до 15 минут. Курс лечения – около 10 процедур.
При прогрессирующей миопии из физиотерапии назначают инстилляции сермиона, 4% тауфона, стекловидного тела или алоэ и воздействия ПеМП НЧ-10 мТл, режим непрерывный, продолжительность воздействия 7-8 мин; на курс лечения 10 процедур. Тканевые препараты не следуют назначать в период полового созревания.
Одновременно можно проводить эндоназальный электрофорез но-шпы, кальция или 0,5% раствора прозерина. Сила тока 0,5-1,5 мА, продолжительность процедур 15-20 мин; на курс лечения 10-15 процедур.
При кровоизлияниях на глазном дне в ранние сроки для рассасывания проводят эндоназальный электрофорез фибринолизина или химотрипсина (методика № 10). В поздних стадиях (через 2-3 нед после кровоизлияния), особенно при развитии рубцовых процессов, наиболее эффективным является эндоназальный электрофорез лекозима и лидазы.
С рассасывающей целью, к выше описаной физиотерапии, можно также подключить электрофорез йода, стероидов, биогенных стимуляторов (алоэ и стекловидное тело).
К оперативному вмешательству прибегают в случаях сильной степени близорукости (от 6 диоптрий). Результат применения хирургических методов – это гарантированное предотвращение прогрессирования заболевания и исправление рефракции.
Операции, применяемые для лечения близорукости, подразделяются на:
- Рефракционные, направленные на коррекцию оптической способности глаза.
- Склероукрепляющие – когда в тыльную часть глазного яблока вводится вещество, останавливающие или замедляющее процесс расширения глаза.
Наиболее часто хирурги проводят операции по экстракции хрусталика, кератотомии, кератофакии, кератомилезу. В некоторых клиниках стали вводиться и более современные способы хирургического лечения, в результате которых показатель миопатии уменьшается на 12 диоптрий.
На самом деле ничего сложного в соблюдении профилактических мер при такой патологии зрения нет. Следить за здоровьем глаз необходимо с раннего возраста. Например, детям школьного возраста необходимо избегать переутомления зрительных органов, особенно во время чтения, просмотра телевизора или игры за компьютером.
Общие меры профилактики такой патологии заключаются в правильном освещении, хорошей вентиляции помещений, соблюдении режима сна и отдыха и частых прогулках на свежем воздухе. Во время нахождения под открытыми солнечными лучами необходимо носить защитные очки. Не забывайте также о соблюдении общепринятых гигиенических норм: не используйте чужих полотенец, грязных платков и не трите глаза немытыми руками.
Бесспорно, сбалансированный рацион положительно влияет на состояние всего организма, в том числе и зрительных органов. Поэтому в целях профилактики любых болезней глаз в вашем рационе должны присутствовать продукты с высоким содержанием витаминов А, В1 и В12 и также микроэлементов — калия, кальция, кремния.
Старайтесь употреблять овощи и фрукты, избегайте полуфабрикатов. Ешьте как можно больше рыбы и зелени. Особенное внимание уделите свежим листьям салата, в которых содержатся полезные для зрения минеральные вещества.
Лечебная гимнастика для глаз — наиболее простой и очень эффективный метод борьбы с различными патологиями зрительных органов. Причем выполнять упражнения можно людям со 100% зрением, и тем, кто уже носит корректирующие очки.
Показана такая профилактика и детям. Уделяя некоторое время специальной гимнастике для глаз, вы улучшите зрение и предотвратите развитие многих заболеваний зрительных органов.
К таким упражнениям относятся вращательные движения, совершаемые по часовой стрелке и обратно, перевод взгляда на предметы, расположенные вблизи и вдали, сжимание и частые разжимания век.
Если вы ощущаете небольшие осложнения в зрении, то стоит обратиться за помощью в лечебный центр. В этом месте вы сможете проконсультироваться с врачом, провести эффективную профилактику и лечение недуга. Например, для чтения обустраивают отдельный кабинет, где на максимальном расстоянии от глаз читают специальный шрифт.
Уделяют несколько минут лечебной гимнастике, проводят процедуры с использованием массажеров, светового излучения. Если пройти целый курс подобных тренировок, то профилактика близорукости будет успешной.
Ношение специальных очков позволит не перенапрягаться зрительным органам, поэтому зрение существенно улучшится. Линзы для профилактики близорукости носят в течение дня, а на ночь снимают. Очки для коррекции зрения выписывает врач.
Теперь вы знаете, какие методы помогут предотвратить развитие близорукости и вылечить недуг на ранней стадии, без хирургического вмешательства.
На стабильную работу органов зрения может повлиять даже отсутствие важных витаминов. Какие витамины назначаются чаще всего?
- Ретинол (его также называют Витамином А) является одним из важнейших веществ в работе зрительных органов. Он не только воздействует на слизистую и роговую оболочки глаз, но и находится в составе особо чувствительного пигмента, воздействующего на остроту зрения. Недостаток ретинола способствует развитию нарушения зрения.
- Важным является употребление в пищу продуктов, которые в себе содержат каротин, поскольку организм способен самостоятельно синтезировать провитамин А в ретинол. Каротин в огромном количестве содержится в морковке — там его доля аж 65%. Кроме того, он содержится в сладком перце, шпинате, петрушке и в облепихе.
- Витамин В1 или тиамин оказывает воздействие на функционирование нервной системы, а, следовательно, воздействует и на зрение. Дефицит тиамина способен спровоцировать частые боли и рези в глазах, а также быстрое утомление глазных мышц. Всего организму в сутки требуется 1,5 мг тиамина.Витамин В2, также именуемый рибофлавином. Его дефицит вполне способен привести к повышению слезотечения, вызвать разрывы кровеносных сосудов глазных яблок. Последствием нехватки в организме витамина В2 также может стать и куриная слепота, а также «песок» в глазах. Всего в сутки организму требуется в 5 мг витамина В2.
- Витамин В3, называемый также ниацином, необходим для стабильного функционирования кровеносной системы и зрительных нервов. Недостаток ниацина провоцирует ухудшение циркуляции крови в зрительных нервах. Всего ежедневно организму необходимо 15 мг.
- Витамин В6, или, по другому, пиридоксин, участвует в процессах обмена клеток. Вследствие дисфункции этих обменов обычно развиваются различные заболевания (в некоторых случаях недостаток витамина может стать причиной развития конъюнктивита). Для нормального функционирования необходимо всего 2 мг ежесуточно.
- Недостаток цианкобаламина или витамина В12 провоцирует преждевременное старение глаз, повышение слезоотделения и потускнение, поскольку оказывает непосредственное влияние на красные кровяные тельца и процесс их формирования. Для организма требуется всего 0,005 мг витамина В12.
- Кроме того, необходимыми для здоровья глаз являются каротиноиды — лютеин и зеаксантин. Эти вещества защищают глаза от вредоносного светового воздействия, предотвращая разрушение сетчатки.
- Помимо названых выше витаминов необходимо насыщать организм витаминами С, В5 и В9, которые помогают хорошему усвоению вышеназванных витаминов.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Развившаяся истинная близорукость самостоятельно не разрешается и без медицинского вмешательства сохраняется на всю оставшуюся жизнь. В то же время, соблюдение определенных правил и ограничений позволит предотвратить дальнейшее прогрессирование заболевания. При миопии слабой степени этого может быть достаточно, для того чтобы пациент жил нормальной жизнью, ни в чем себя не ограничивая. В то же время, при более выраженной близорукости необходимо использовать различные методы коррекции или лечения заболевания, так как в противном случае повышается риск развития грозных осложнений.
Сразу стоит отметить, что на современном этапе развития медицины можно восстановить нормальное зрение даже пациентам с высокой степенью миопии, однако лишь при своевременном начале лечения, пока не развились осложнения со стороны сетчатки и других внутриглазных структур.
Для коррекции и лечения близорукости можно использовать:
- очки;
- контактные линзы;
- факичные линзы;
- лазерную коррекцию;
- замену хрусталика;
- хирургическое лечение;
- глазные капли;
- витамины;
- медикаментозное лечение.
Наиболее простым и доступным методом коррекции миопии является ношение очков со специальными рассеивающими линзами. Данный метод позволяет пациенту нормально видеть вдаль, а также прерывает цепь патологических процессов в глазу, которые могли бы привести к развитию осложнений. Сразу стоит отметить, что очковая коррекция показана лишь при близорукости слабой и средней степени.
Подбор очков при миопии проводится во время исследования остроты зрения. Пациент садится перед специальной таблицей с буквами различного размера, а ему на глаза надевают оправу со съемными линзами. Затем врач начинает помещать перед глазом пациента линзы с определенной рассеивающей силой, причем вначале более слабые, а затем – более сильные. Для изготовления очков должна использоваться минимальная (по силе) рассеивающая линза, которая обеспечивает оптимальную остроту зрения (0,9 – 1,0, то есть практически 100%). Пациент при этом должен с легкостью читать буквы в 10 ряду таблицы, используемой для определения остроты зрения.
Важно отметить, что показания к ношению очков зависят от степени близорукости. Так, например, при миопии слабой степени (до 3 диоптрий) очки следует использовать лишь при рассматривании далеко расположенных предметов (например, ими могут пользоваться водители во время управления автомобилем). Во время чтения, работы за компьютером или просмотра телепередач очки следует снимать, так как в противном случае это усугубит тяжесть миопии и приведет к ее прогрессированию.
При миопии средней степени очками можно пользоваться во время работы с предметами, расположенными на более близком расстоянии (например, находясь на лекции в аудитории). В то же время, таким пациентам очки для чтения обычно не нужны. В данном случае идеальным решением могут стать бифокальные очки, в линзах которых устанавливаются две рассеивающие полусферы (одна выше, а другая ниже), причем нижняя полусфера должна быть на 2 – 3 диоптрии слабее верхней. В данном случае при необходимости посмотреть вдаль пациент смотрит через верхнюю часть линзы, а при работе с предметами на более близком расстоянии – через нижнюю часть. Это позволяет предотвратить прогрессирование миопии, которое может наблюдаться при постоянном использовании чрезмерно сильных линз.
Контактные линзы можно использовать для коррекции слабой, средней и высокой степени миопии. Основным преимуществом контактных линз перед очками является то, что они плотно прилегают к роговице, формируя с ней почти единую преломляющую систему. Это позволяет добиться более точной и постоянной коррекции миопии (при использовании очков рассеивающие линзы могут отдаляться от глаза или, наоборот, приближаться к нему, что будет в определенной степени влиять на остроту зрения).
Также линзы рекомендуется использовать при анизометропии – патологическом состоянии, при котором преломляющая сила правого и левого глаза различается. Анизометропию до 3 диоптрий можно попытаться корригировать обычными очками (при этом преломляющая сила каждой линзы должна соответствовать преломляющей силе глаза, напротив которого она будет устанавливаться). При анизометропии более 3 диоптрий предпочтение следует отдавать контактным линзам.
Подбор контактных линз производится по тем же правилам, что и подбор очков. Стоит отметить, что при высокой степени миопии проводить полную коррекцию сразу не рекомендуется (особенно у детей и подростков), так как аккомодационная функция глаз пациента может быть просто недоразвита. В данном случае полная коррекция близорукости (то есть назначение очков, обеспечивающих чтение пациентом букв из 10 ряда специальной таблицы) замедлит дальнейшее развитие аккомодации, тем самым, снизив вероятность уменьшения степени миопии в процессе роста и взросления. Вот почему при первом назначении очков рекомендуется корригировать миопию лишь на 80 – 90%, а в дальнейшем (при отсутствии положительной динамики) увеличивать силу используемых линз до достижения оптимального результата.
Лазерное лечение является одним из современных и высокоэффективных методов устранения близорукости и восстановления нормальной остроты зрения. Суть метода заключается в изменении (уменьшении) кривизны центрального отдела роговицы с помощью лазера. Это приводит к уменьшению ее преломляющей способности и восстановлению нормального зрения. Лазерная коррекция может применяться при слабой и средней степени близорукости, а также при высокой степени миопии, не превышающей 12 – 15 диоптрий.
В процессе подготовки к выполнению процедуры проводится тщательное обследование пациента, включающее компьютерную кератотопографию и другие высокоточные методы исследования. Полученные данные о состоянии роговицы, хрусталика и глазного яблока заносятся в компьютер, который рассчитывает оптимальные параметры для проведения лазерной коррекции. Сама процедура также контролируется компьютерными программами, в связи с чем риск случайной ошибки сводится к минимуму.
Процедура лазерной коррекции миопии выполняется в течение нескольких минут. Вначале пациент заходит в специально оборудованную комнату и ложится на стол, над которым установлен лазерный аппарат. Ему в глаза закапывают капли местного анестетика, который временно блокируют все виды чувствительности. Это необходимо, для того чтобы во время выполнения процедуры пациент не моргал и не реагировал на действия врача. Также в глаза закапывают препараты, расширяющие зрачок, что необходимо для точности выполняемых манипуляций.
После того как подействует анестетик, пациента просят зафиксировать голову в строго вертикальном положении и не шевелить ею. Чтобы предотвратить случайные моргания во время работы лазера, веки пациента фиксируются с помощью специальных фиксаторов (процедура безболезненна, однако может показаться неприятной). Затем врач еще раз проверяет положение головы пациента, устанавливает лазерный аппарат прямо над оперируемым глазом и просит пациента зафиксировать взгляд на мигающей красной лампочке аппарата.
Когда все приготовления выполнены, приступают непосредственно к коррекции. Первым делом на поверхности роговицы производится неглубокий круговой разрез, после чего верхний ее слой поднимается в виде лоскута. После этого в дело вступает непосредственно лазер. По заранее заданной программе он производит удаление (испарение) небольшого слоя ткани роговицы, уменьшая ее кривизну. Данный этап процедуры может длиться несколько секунд или минут. После окончания коррекции отделенный лоскут возвращается на место. Пациент при этом должен оставаться в неподвижном состоянии еще несколько минут, чтобы он (лоскут) подсох и прочно зафиксировался на роговице.
После выполнения операции проводятся проверки зрения и общего состояния пациента, которые занимают не более двух часов. Пациент может оправляться домой в тот же день, однако в течение 7 – 10 дней он должен в точности соблюдать все рекомендации, которые ему даст врач.
После выполнения лазерной коррекции миопии рекомендуется:
- Закапывать в глаза антибактериальные капли, которые назначит врач, строго соблюдая установленную им дозировку (обычно по 1 – 2 капли в каждый глаз в течение 3 – 5 дней). Это позволит предотвратить развитие инфекционных осложнений в послеоперационном периоде.
- В течение первых 3 – 5 дней после выполнения процедуры спать только на спине, так как в противном случае повышается риск сдавливания или травмирования глаза (например, рукой или подушкой).
- Посещать врача через 1, 3, 7 и 14 дней после выполнения операции для контроля ее эффективности и выявления возможных осложнений. Последнее контрольное посещение офтальмолога проводится через полтора месяца после выполнения коррекции.
- При появлении чрезмерно выраженного покраснения, при возникновении сильного жжения или боли, а также при ухудшении зрения следует незамедлительно связаться с лечащим врачом.
После выполнения лазерной коррекции строго запрещается:
- Мыть глаза грязной водой. Пациентам рекомендуется воздержаться от посещения бассейна, сауны, бани. Также следует временно отложить купание в открытых водоемах, включая море. Недопустимо попадание в глаза мыла, шампуня или других средств личной гигиены. Мыть глаза следует только теплой кипяченой водой, а протирать стерильными салфетками, слегка прикасаясь ими к поверхности сомкнутых век.
- Тереть глаза. В послеоперационном периоде возможно усиленное слезотечение или слабое жжение в области глаз. Категорически запрещается тереть глаза или протирать их грязными полотенцами, платками или другими материалами. При чрезмерно выраженном слезотечении следует промокнуть слезу стерильной салфеткой, которая при этом не должна соприкасаться с самим глазным яблоком. При несоблюдении данного правила повышается риск травмирования передней поверхности роговицы и занесения инфекции.
- Выполнять физические упражнения. Следует временно воздержаться от посещения спортзала, а также избегать любой работы, связанной с поднятием тяжестей или чрезмерной физической нагрузкой.
- Пользоваться косметикой. Женщинам запрещается красить глаза в течение нескольких дней, так как случайно попавшая в глаз косметика может привести к развитию побочных реакций. Также рекомендуется воздержаться от использования лака для волос, так как его распыленные частицы также могут попасть на роговицу.
- Находиться на солнце. По возможности следует избегать прогулок в дневное время, особенно в солнечные дни. При выходе на улицу следует использовать солнцезащитные очки.
- Перенапрягать глаза. В течение первых суток после операции запрещено читать, работать за компьютером или смотреть телевизор. В дальнейшем (в течение последующих 7 – 14 дней) данный вид деятельности допускается, однако в строго ограниченном количестве (не более 15 – 20 минут непрерывной работы или чтения, после чего следует сделать небольшой перерыв и дать глазам отдохнуть).
Замена хрусталика показана при высокой степени миопии, не превышающей 20 диоптрий. Суть операции заключается в следующем. Под местной анестезией врач производит небольшой разрез в области края роговицы. Затем с помощью специального ультразвукового аппарата вещество имеющегося у пациента хрусталика разрушается, то есть превращается в эмульсию, которая удаляется через имеющееся отверстие. Затем на место хрусталика (в его капсулу) помещается искусственная линза с необходимой преломляющей силой (обычно меньшей, чем преломляющая сила хрусталика).
После выполнения процедуры проделанное в передней глазной стенке отверстие самопроизвольно закрывается. Пациенту дают рекомендации по поводу образа жизни в течение последующих нескольких дней (не мыть глаза грязной водой, не тереть их пальцами и так далее) и назначают даты контрольных посещений офтальмолога, после чего отпускают домой.
К хирургическому лечению прибегают при тяжелых формах миопии, которые продолжают прогрессировать со скоростью более 1 диоптрии в год, несмотря на проводимые корригирующие и лечебные мероприятия. Основной задачей хирургического вмешательства при этом является укрепление задней стенки глазного яблока (склеропластика), что замедлит ее растяжение и развитие связанных с этим осложнений со стороны сетчатки и сосудистой оболочки глаза. С целью укрепления задних отделов склеры могут использоваться различные пластические вещества (измельченная хрящевая ткань, специальные губки, коллаген, различные гели и так далее). Их вводят в область позади глазного яблока с помощью специальной изогнутой иглы.
Сама операция относительно проста, практически не имеет противопоказаний и выполняется в течение 1 дня, после чего пациент может отправляться домой. После выполнения операции следует избегать перенапряжения глаз (то есть длительного, непрерывного чтения или работы за компьютером) в течение 1,5 – 2 лет, так как это может способствовать дальнейшему прогрессированию миопии. Остальные ограничения (отказ от посещения бассейна, ограничение физических нагрузок и так далее) следует соблюдать в течение 2 – 4 недель после выполнения процедуры.
Стоит отметить, что после операции сама миопия не устраняется, однако замедляется или прекращается дальнейшее ее развитие. Такая методика позволяет остановить прогрессирование близорукости у 70% детей и у 95% взрослых. После выполнения склеропластики возможно применение других методик, направленных на устранение миопии (использование очков, линз или лазерной коррекции).
Специальные капли могут использоваться для лечения (купирования) ложной близорукости. Данное состояние характеризуется спазмом аккомодации, при котором человек плохо видит далеко расположенные предметы из-за чрезмерно выраженного и стойкого сокращения ресничной мышцы (что приводит к увеличению преломляющей силы хрусталика).
Спазм аккомодации обычно проходит самостоятельно после устранения вызвавшей его причины. Если этого не происходит, врач может назначить специальные капли, которые расслабляют ресничную мышцу.
Для лечения ложной близорукости можно использовать:
- Капли тропикамид – закапывать по 1 – 2 капли в каждый конъюнктивальный мешок 4 – 6 раз в сутки.
- Капли скополамин – закапывать в каждый конъюнктивальный мешок по 1 – 2 капли 0,25% раствора 1 – 2 раза в сутки.
Курс лечения обычно не превышает 1 недели. Важно помнить, что данные препараты приводят к расширению зрачка и параличу аккомодации (то есть ресничная мышца расслабляется и остается в таком положении в течение всего периода действия препарата). Человек при этом будет плохо видеть близко расположенные предметы, то есть не сможет читать, работать за компьютером и так далее.
Также стоит отметить, что использование данных препаратов может привести к повышению внутриглазного давления (ВГД) и спровоцировать обострение глаукомы (заболевания, характеризующегося стойким повышением ВГД). Вот почему использовать их следует только по назначению врача и после проведения тщательного обследования.
Витамины – это особые вещества, которые не образуются в человеческом организме и поступают в него только с употребляемой пищей, однако жизненно необходимы для функционирования практически всех органов и систем, включая орган зрения.
Несомненно, все витамины по-своему влияют на состояние и функции глазного яблока, сетчатки, зрительного нерва и других компонентов зрительного анализатора. Тем не менее, дефицит некоторых из них может существенно нарушить функцию органа зрения и даже способствовать развитию различных осложнений при прогрессирующей миопии.
Витамины при близорукости
 Профилактика близорукости включает комплекс мероприятий, правил и ограничений, которые следует соблюдать для предотвращения развития данной патологии. Если близорукость уже развилась, выполнение профилактических мероприятий не устранит имеющегося дефекта, однако замедлит дальнейшее прогрессирование заболевания и предотвратит развитие осложнений.
Профилактика близорукости включает комплекс мероприятий, правил и ограничений, которые следует соблюдать для предотвращения развития данной патологии. Если близорукость уже развилась, выполнение профилактических мероприятий не устранит имеющегося дефекта, однако замедлит дальнейшее прогрессирование заболевания и предотвратит развитие осложнений.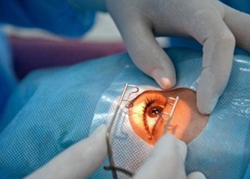 Длительно прогрессирующая близорукость приводит к изменению формы глазного яблока и ухудшению кровоснабжения различных внутриглазных структур, что и является непосредственной причиной развития осложнений. Стоит отметить, что осложнения чаще всего возникают при высокой степени миопии, в то время как при слабой и средней степени частота их развития значительно ниже.
Длительно прогрессирующая близорукость приводит к изменению формы глазного яблока и ухудшению кровоснабжения различных внутриглазных структур, что и является непосредственной причиной развития осложнений. Стоит отметить, что осложнения чаще всего возникают при высокой степени миопии, в то время как при слабой и средней степени частота их развития значительно ниже.