Для лечения суставов наши читатели успешно используют Око-плюс. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Отклонение зрительной оси глаз называется косоглазием. Оно развивается на протяжении первых лет жизни ребенка и определить его наличие можно самостоятельно. Своевременная диагностика способствует скорейшему принятию мер и устранению проблемы.
Косоглазие может быть вертикальным, расходящимся и сходящимся, чаще всего при этом один либо оба глаза явно косят. Тем не менее, бывает и скрытая форма детского косоглазия, которая внешне незаметна. Она возникает из-за мышечного дисбаланса и опасна тем, что является причиной быстрого утомления глаз. Это, в свою очередь, приводит к близорукости.
Нарушение развивается в первые месяцы жизни, а более явно может проявляться на третьем году жизни, когда ребенок увлекается занятиями, требующими напряжения зрения – лепкой, рисованием. Иногда косоглазие наблюдается у новорожденных детей. Это обусловлено слабостью глазных мышц и является нормой. Поводом для обращения к офтальмологу является наличие явного косоглазия у ребенка старше полугода.
Наиболее эффективным способом определения всех нарушений зрения является офтальмологическое обследование, однако выявить косоглазие можно и дома. Для этого вам понадобится фонарик и фотоаппарат со вспышкой.
- Понаблюдайте за ребенком. Детям с косоглазием трудно сфокусировать взгляд на определенном предмете, они часто трут глаза, склоняют голову набок.
- Посветите фонариком в глаза и понаблюдайте за отражением в них. Если оно одинаковое в обоих зрачках– все нормально, если отличается – присутствует косоглазие.
- Фотографии со вспышкой тоже помогают выявить косоглазие. Посмотрите на блики от вспышки в глазах ребенка на получившемся фото.
Офтальмолог определяет наличие косоглазия на основе следующих обследований:
Наиболее точно определить нарушения зрения поможет осмотр у офтальмолога
- Проверка остроты зрения.
- Определение объема движений, угла косоглазия, положения глаз.
- Обследование проводящих сред глаз, переднего отрезка.
- Рефракция глаз у ребенка при узких и широких зрачках.
- Исследование бинокулярного зрения.
Полностью излечить косоглазие можно за 2-3 года. При этом хорошо сочетание врачебных рекомендаций со специальной гимнастикой для глаз. Не затягивайте с визитом к врачу, поскольку у страдающих косоглазием детей зачастую выявляются нарушения нервной системы и психологические проблемы.
Дальнозоркость представляет собой патологию глазной рефракции, которой свойственно формирование полученного изображения в плоскости, располагающейся за сетчаткой глаза, что и приводит к размытому зрению при попытке рассматривать предметы, расположенные вблизи (на расстоянии 20-40 см).
В этом случае причиной нарушения зрения оказывается тот факт, что глазная ось достаточно сильно укорочена либо преломляющая сила роговицы недостающей силы.
При слабой степени дальнозоркости пациент на любых расстояниях видит хорошо, но имеются жалобы на быструю утомляемость глаз и головные боли, возникающие после значительной зрительной работы.
При средней степени пациент хорошо видит вдаль и затуманено вблизи, а при высокой — плохо видит и вдаль, и вблизи. Дальнозоркость остается физиологическим явлением, которое присуща всем новорожденным детям.
Что такое спазм аккомодации виды, причины, симптомы и методы лечения.
Причины возникновения атрофии зрительного нерва, вы можете узнать из этой публикации.
Дальнозоркость небольшой степени в детском возрасте обычно не вызывает у врачей опасений, так как в это время происходит активный рост организма – происходит быстрый рост глаза, и формируются физиологически верные отношения между отдельными структурами глазного яблока.
Чаще всего к 3-4 годам дальнозоркость исчезает самостоятельно, а если уже этого не произошло, тогда назначается соответствующее лечение.
Предельным возрастом, являющимся своеобразной границей между нормой и патологией, становится возраст, в котором ребенок отправляется в школу.
Необходимость такой градации объясняется тем, что даже в первом классе зрение ребенка будет испытывать значительные нагрузки, которые могут провоцировать быстрое прогрессирование патологии зрения.
Физиологической может считаться дальнозоркость (гиперметропия), величины которой не превышает 3 диоптрий – только это снижение зрение может быть скомпенсировано собственными резервами организма ребенка.
Если при первом комплексном обследовании зрения, которое большинство детей проходят в возрасте одного года, обнаруживается большая степень дальнозоркости, необходимо раннее начало соответствующего лечения – его использование позволит избежать многих осложнений в будущем (во время обучения в школе и на протяжении остальной жизни пациента)
Гиперметропия представляет собой достаточно коварную болезнь, симптомы которой часто не вызывают никаких опасений. Дети, имеющие проблемы со зрением, быстро устают, не могут нормально учиться, получают плохие оценки, плохо спят, часто капризничают и не могут сосредоточиться на выполнении задания.
Родителям часто кажется, что все эти проявления являются простыми детскими капризами, но лучше для своевременной профилактики или лечения все-таки обратиться к врачу для проведения обследования.
Однако следует помнить, что обычная проверка зрения не может выявить дальнозоркость, поэтому нужно обратиться именно к детскому офтальмологу.
Диагностировать данное заболевание врач сможет только после проверки остроты зрения при зрительных нагрузках вблизи и вдалеке от предмета. Именно ранняя диагностика и адекватная оптическая коррекция позволяют снизить вероятность возникновения различных неприятных осложнений, таких как, например, косоглазие (сходящееся содружественное) и амблиопия – развитие «ленивого глаза».
Если дальнозоркость будет и дальше прогрессировать, то она вызовет нарушения оттока внутриглазной жидкости, а это может спровоцировать глаукому, которая возникнет у пациента очень молодого возраста.
Причиной развития дальнозоркости часто становится анатомические нарушения в строении глаза – короткая глазная ось, недостаточно искривленная роговица, слишком глубокого расположенный хрусталик, изменения его формы и преломляющей силы.
Спровоцировать данное заболевание может также повышение внутриглазного давления – глаукому, отсутствие лечения которой становится причиной потери зрения.
Достаточно часто возникает ситуация, когда большая степень дальнозоркости передается по наследству – если у родителей были проблемы со зрением в детстве, им стоит обратить внимание на состояние зрения у своих детей.
При рождении не всегда можно четко определить степень дальнозоркости у новорожденного – первый тщательный осмотр зрения при помощи специальных аппаратов проводится у детей в возрасте 1 год. При обнаружении значительных отклонений даже в этом возрасте детский офтальмолог может назначить лечение дальнозоркости у детей.
Основное проблемой, возникающей при необходимости своевременного выявления детской дальнозоркости, становится отсутствие жалоб самого больного – только к 5-6 годам ребенок сможет пожаловаться на расстройства зрения.
До этого возраста родители могут заподозрить неблагополучие только на основании косвенных результатов наблюдения за своим ребенком – быстрому утомлению ребенка при увеличении зрительных нагрузок, раздражительности и нервозности, особенностях поведения.
У маленьких детей нужно обращать внимание не только на то, как ребенок играет, но и на то, какие игрушки он предпочитает.
Важно помнить и о том, что использование ярких и красочных картинок в детских книжках, крупных и цветных игрушек для маленьких детей – это не попытки производителей детских товаров получить максимальную прибыль, но и условия, необходимые для нормального развития глаза и формирования зрения.
Крупный рисунок и игрушку рассмотреть гораздо легче, да и большие буквы детских книжках позволят превратить изучение азбуки в увлекательный процесс, а не в источник вечного раздражения для малыша
Коррекция дальнозоркости у детей раннего возраста не проводится – в возрасте до 3 лет опасно использовать и очки, и контактные линзы для улучшения зрения. Это же правило касается и возможности проведения микрохирургических операций на глазах – до завершения периода активного роста глаза оперативные вмешательства выполняются очень редко.
В старшем возрасте для коррекции зрения могут использоваться:
- очки – их должен подбирать врач в индивидуальном порядке для каждого пациента с обязательным последующим контролем результатов проводимого лечения
- контактные линзы – могут использоваться только у подростков старшего школьного возраста, которые могут ответственно относиться к этим приспособлениям
- лазерная хирургия может использоваться только у пациентов в возрасте старше 16 лет
Узнайте оптимальные способы удаления пингвекулы и всегда ли стоит прибегать к операции.
Диагностика и лечение пресбиопии глаз подробно изложены в этой публикации.
Виды ангиопатии сетчатки глаза, а также методы ее лечения можно узнать здесь.
Кроме того, для лечения детской дальнозоркости могут использоваться авторские методики лечения гиперметропии – их эффективность признается не всеми специалистами, но попробовать стоит.
Лекарственные средства помогают улучшить метаболизм тканей глазного яблока и ускорить его рост и развитие, но нужно представлять, что большинство подобных препаратов – это БАД (биологически активные добавки), от которых ждать высокой эффективности не приходится.
Для улучшения состояния глаз врач может рекомендовать чередование зрительной нагрузки, приходящейся на каждый глаз в отдельности – попеременное чтение и рисование, окклюзию «ведущего» глаза (чаще этот метод лечения используют при развитии амблиопии).
В рационе ребенка должны быть все необходимые питательные вещества, витамины и микроэлементы в соответствии с возрастными нормами.
Важно организовать продуманный режим двигательной активности ребенка – достаточная оксигенация крови становится залогом нормального метаболизма в тканях глаза и его роста.
Каждый родитель заботится о том, чтобы его чадо было здоровым. Но не всегда заболевания бывают приобретенные. Очень часто они передаются детям от родителей. Одна из таких болезней — близорукость. В норме у здорового ребенка с идеальным зрением через зрачок луч света или изображение, преломляясь на хрусталике, попадает точно на сетчатку. У детей больных миопией изображение не доходит до сетчатки, а останавливается перед ней. Именно по этой причине малыш старается «дотянуть» его самостоятельно, щурясь и приближая рассматриваемый объект. При таких признаках нужно бить тревогу, потому что, возможно, у ребенка уже не просто близорукость, а миопия высокой степени.
Для лечения суставов наши читатели успешно используют Око-плюс. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В медицине существует три степени данного заболевания:
- близорукость 1 ст. слабая;
- 2 ст. средняя близорукость;
- наивысшей степенью близорукости считается третья — миопия высокой степени.
Заболевание 1 стадии вылечивается в 90 %, потому как в глазном яблоке и сетчатке еще не произошли какие-либо необратимые изменения, патологии и деформации. Но если не проводить лечение и запустить заболевание, то гарантированно миопия 1 стадии разовьется в высокую степень. Это заболевание может быть классифицировано не только по степени, но и по рефракции глаз, по возрастному возникновению, по агрессивности протекания и наличию осложнений, которые несет за собой миопия 1 степени.
Обычная близорукость не так агрессивно сказывается на детях и корректируется с помощью очков, чего не скажешь о высокой степени. Она отличительна тем, что приводит к полной потере зрения из-за отслоения сетчатки, которое происходит из-за кровоизлияния, в том случае если не провести лечение еще в детском возрасте. Около 3% населения страдает миопией высокой степени. У детей она развивается стремительно, потому что глазное яблоко вследствие растяжения тканей при росте становится более удлиненным. Это приводит к постоянному и выраженному нарушению зрения. Частой причиной потери зрения при высокой степени является рост пленки, в которой образуются патологические сосуды под макулой.
Патологические изменения зрения измеряются офтальмологами диоптриями. Дети, у которых наблюдается заболевание высокой степени, имеют показатель больше шести диоптрий.
Врожденная миопия у детей всегда начинается с 1 стадии. Если вовремя не диагностировать заболевание, то возникнет миопия 2 степени. Врожденная миопия 1 стадии требует постоянного наблюдения у офтальмолога. Определить заболевание у детей и какую степень имеет болезнь, можно только после полного офтальмологического обследования. Под наркозом детям расширяют зрачок, чтобы удостовериться в правильно поставленном диагнозе. Назначают соответствующее лечение. Провести коррекцию зрения грудного м можно будет уже через полгода после рождения. В младшем дошкольном возрасте можно применять аппаратное лечение. В таком возрасте еще не наблюдается особое развитие заболевания, в основном у детей присутствует заболевание 1 степени. Но нужно запомнить одну простую истину — прогрессирующая миопия может привести к слепоте.
Близорукость может иметь такие причины возникновения:
- на генетическом уровне;
- как следствие постоянных физических нагрузок;
- из-за неправильного питания;
- при нарушенном кровообращении;
- из-за лечения ложного заболевания у детей.
Высокая ст. не появляется сама по себе — это результат халатного отношения к здоровью малыша. Близорукость 1 ст. так же как и близорукость 2 ст. если ничего не предпринимать, обязательно будет развиваться и в итоге приведет к самой высокой степени, что еще больше скажется на зрении детей. Некоторые родители думают, что малыш выдумывает, что он плохо видит — это всего лишь фантазии. Многие дети зачастую просто не сообщают родителям о том, что стали хуже видеть из-за боязни надеть очки, лишиться просмотра телевизора или любимых игр за компьютером. Часто у ребенка появляется дискомфорт при общении со сверстниками, особенно если другие дети не носят очки. Родителям следует провести воспитательную беседу, поддержать свое чадо, объяснить, что ношение очков является очень важным моментов в лечении его глаз, что пренебрежение этим правилом может закончиться печально.
Именно мерцание мониторов, телеэкранов может спровоцировать растяжение тканей глаза при росте. Нельзя ни в коем случае сутками позволять детям сидеть перед телевизором, компьютером, особенно в тех случаях, если близорукостью болеют родители. Причины, которые являются прекрасной почвой для близорукости высокой степени: слабый иммунитет, несоблюдение правил зрительной гигиены и переутомление. Следует помнить, что дети с предрасположенностью к близорукости должны посещать офтальмолога не реже одного раз в квартал. В основном в группу риска попадают дети младшего и среднего возраста. Из-за очень большой нагрузки в школе, постоянно напряженных глаз при чтении или написании, может возникнуть 1, 2, 3 ст. заболевания у детей. Причиной миопии высокой степени у детей может стать и недоношенная беременность. Из-за этого же развивается и астигматизм, косоглазие у детей.
Ученые не отвергают тот факт, что близорукость 1 ст. может наблюдаться еще у не рожденного малыша. Причины появления этого заболевания у плода — миопия 2 степени и роды. Врачи рекомендуют будущим мамам не рожать естественным путем, а согласиться на кесарево сечение, если сами имеют близорукость. Таким образом можно будет избежать отслоения сетчатки и потери зрения у роженицы из-за внутриглазного давления. Беременным женщинам для профилактики миопии у детей следует правильно питаться, а после рождения провести полное офтальмологическое обследование у специалиста.
Независимо от причины возникновения близорукости необходимо провести обширное обследование. Определить заболевание в запущенном виде несложно даже самостоятельно. Достаточно понаблюдать за малышом, провести некоторые эксперименты, например, спросить у него, какие предметы он видит на отдаленном расстоянии. Поставить на расстоянии 2 м игрушку и попросить ребенка ответить, что это за игрушка. Дети, у которых близорукость высокой ст. не отличат даже крупного медвежонка от жирафа, и это уже тревожный знак. Помимо этого, близорукость высокой ст. сопровождается сильной усталостью глаз после чтения или написания текста, головными болями, тошнотой и рвотой.
Главный признак близорукости — малыш начинает прищуривать глаза. Этого не заметить невозможно, и лучше сразу обратиться к офтальмологу, потому что провести самостоятельное лечение высокой степени в домашних условиях, увы, не получится. Близорукость 2 и 3 ст. лечится только по назначению врачей. Чем же опасна миопия 2, 3 степени? Опасно это заболевание своими осложнениями. Самый страшный итог — это полная потеря зрения и отслойка сетчатки. Иногда причиной прогрессирующего заболевания могут стать роды. Если у женщины присутствует миопия 2 степени и она соглашается на естественные роды, а не на кесарево сечение, миопия 2 степени гарантированно перейдет в высокую степень.
Отслаиваться и становиться тонкой сетчатка может вследствие удлинения глаза из-за нагрузок на глазные ткани. Очень часто высокая степень болезни приводит к глаукоме вследствие повышения давления жидкости в глазном яблоке. Миопия высокой степени у детей, иногда приводит даже к дистрофии сетчатки и катаракте.
Говоря об осложнениях, которые являются последствием миопии у детей, нельзя не сказать о так называемом пятне Фукса. При этом происходит образование пигментного очага в области желтого тела. Пятно Фукса — это следствие кровоизлияния сетчатки, которое может возникнуть из-за запущенной степени миопии у детей. При этом важно понимать, что дети, которые имеют 100 % зрение, подвержены этому заболеванию в 3%, а у детей, которые предрасположены к заболеванию, пятно Фукса развивается в 70%.
Детям в основном назначают аппаратное лечение и очки. Для подростков возможно назначение контактных линз или хирургическое вмешательство. Аппаратное лечение близорукости проводится следующими методами:
- с помощью вакуумного массажа;
- инфракрасной лазерной терапией;
- электростимуляцией;
- применяется специальный курс упражнений;
- лазерная терапия.
В последнее время очень распространен метод эксимер-лазерной терапии, но он назначается не детям, а подросткам, которые достигли совершеннолетия.
Переменный вакуум, который применяют как аппаратное лечение болезни у детей, позволяет добиться улучшения гидродинамики глаз, восстановления кровообращения сетчатки, как следствие улучшится работа цилиарной мышцы. Такое аппаратное лечение миопии можно провести для детей, подростков. Даже врожденное заболевание поддается этому методу.
Применяя инфракрасную лазерную терапию, врачи воздействуют на глазные ткани инфракрасным излучением. Благодаря этому проходят спазмы аккомодации, они, как известно, являются одной из причин развития болезни у детей. Помимо этого, параллельно проводится физиологический массаж, который необходим для детей.
Аппаратное лечение методом электростимуляции может быть проведено, если диагностирована близорукость 1 ст. средняя или близорукость высокой степени. Для этого применяют небольшие дозировки электрического тока, которые позволяют возобновить нервные импульсы, что немаловажно для кровообращения.
Аппаратное лечение может быть проведено только лазером. Этим обеспечивается улучшение пространственного зрения и увеличение аккомодации.
Миопия 2 степени и 3 у детей лучше поддается комплексному лечению. К аппаратным методам обязательно необходимо добавить специальные упражнения для глаз, конечно, если это не полугодовалые дети, которым попросту не объяснить, что нужно делать. Независимо от того, какую стадию имеет заболевание (миопия 1 или миопия 2), гимнастика для глаз должна выполняться регулярно.
Недавняя разработка докторов медицинских наук в области офтальмологии — очки, которые при надевании делают массаж и помогают восстановить функции сетчатки глаз у детей. Они оснащены специальными шипами с внутренней стороны и магнитами, которые воздействуют непосредственно на точки вокруг глаз. Надевать такие очки можно детям, которые переступили рубеж 4 лет.
Один из самых распространенных способов лечения близорукости — это очки. На сегодняшний день даже при высокой степени миопии у детей не надевают очки с толстыми линзами. Всем понятно, что маленькие дети не до конца понимают, насколько болезнь серьезна. Очки делают из специальных материалов, которые не царапаются и не разбиваются.
При высокой степени близорукости у детей врачи прописывают очки с большими оптическими линзами. Но они не всегда удобны и доставляют чувство дискомфорта, особенно детям. На сегодняшний день линзы для очков при высокой степени миопии, изготавливают из высокоиндексных материалов. По сравнению со стеклом или пластиком, высокоиндексные очки имеют показатель преломления намного выше. Именно по этой причине они намного тоньше. Высокопреломляющие материалы, из которых изготавливают линзы для детей, имеют антирефлексное покрытие, что позволяет пропускать больше света и устранить блики.
В отдельных случаях доктора назначают хирургическую операцию, которая называется склеропластикой. Она направлена на укрепление заднего сегмента склеры глазного яблока и активацию обмена веществ в мембране глаза.
Нельзя сказать однозначно, какое лечение нужно при высокой степени миопии у детей, так как каждый человек индивидуален. Назначить лечение может только специалист после проведения обследования и осмотра.
Миопия (близорукость) возникает в основном на генном уровне. Если у одного из родителей диагностировано это заболевание, то у малыша возможно развитие болезни, причем разных стадий. Но дело все в том, что малыш в утробе матери не приобретает такую болезнь, как миопия 1 или 2 ст. Еще не рожденный плод может лишь получить в наследство слаборазвитые глазные ткани, которые впоследствии, когда малыш будет расти, могут деформироваться — растянуться, и возникнет близорукость. Именно поэтому при беременности врачи обязательно проводят анализы тех болезней, которые перенесла женщина, чтобы исключить и предупредить в дальнейшем развитие близорукости.
Миопия 1 степени может быть диагностирована даже у грудного ребенка. Но если запустить этот процесс, то появится миопия 2 степени у ребенка, в дальнейшем может произойти полная потеря зрения. Чтобы избежать подобных неприятностей, следует проводить профилактику близорукости у детей. Обычные правила помогут не допустить того, чтобы у малыша развилась близорукость 1 ст. Но и в случае если уже поставлен диагноз миопия 2 степени, правила не стоит нарушать, дабы не усугубить ситуацию:
- во время обучающих занятий нужно внимательно наблюдать за малышом. Важно, чтобы он держал книги, альбомы для рисования на расстоянии 35-45 см;
- ограничить время, которое малыш проводит за компьютером и телевизором, потому что при чрезмерном напряжении глаз из-за мерцания экрана, может развиться близорукость 1 ст.;
- время, которое малыш проводит за компьютером не должно превышать 2 часа в день;
- чтобы не возникла близорукость 1 стадии, которая затем перерастет в высокую степень, малыш должен делать перерывы между просмотром фильмов;
- когда малыш читает, пишет или рисует, необходимо позаботиться об освещенности комнаты — в дневное время суток ни в коем случае нельзя включать лампу, лучше установить стол возле окна;
- очень важно для профилактики миопии в детском возрасте уделить внимание укреплению иммунной системы;
- регулярно выполнять гимнастику для глаз, упражнения несложные, проводить их можно в виде игры, чтобы малышу было интересно.
На сегодняшний день близорукость у детей — довольно распространенное заболевание. В 50 % болезнь находится в запущенной форме, то есть близорукость высокой степени. Это определяется не только наследственностью, но и халатным отношением к здоровью своих детей. Миопия — это заболевание, которое прогрессирует с годами, и если в детском возрасте не предпринять меры, то, возможно, человек к 25 годам перестанет видеть. Проводя профилактические упражнения для глаз, можно избежать даже высокой ст. этого заболевания у детей.
- элементарные быстрые моргания позволяют привести мышцы глаз в тонус;
- сильное зажмуривание и расслабление глаз способствует восстановлению кровообращения;
- круговые движения глаз по/против часовой стрелки в разные стороны — прекрасный способ избежать косоглазия у детей;
- поочередно смотреть в уголки глаз — внешние и внутренние.
Все виды упражнений для восстановления зрения при миопии высокой степени у детей можно проводить в игровой форме, даже с самыми маленькими детками. Но не стоит забывать о том, что зрительная гимнастика для детей не должна быть изнурительной. При близорукости высокой степени у детей глаза ни в коем случае нельзя перенапрягать, потому что эффект от этого будет обратный. Родителям следует знать, что возрастной пик — это рубеж десятилетия. Поэтому с самого раннего возраста нужно обращать внимание на зрение ребенка, чтобы в дальнейшем он не остался инвалидом. Запущенная форма миопии (близорукости) очень часто приводит к инвалидности и потере зрения, в то время как вовремя начатое лечение может устранить данное заболевание в самом его истоке.
источник
Как определить близорукость или дальнозоркость – разница между болезнями, почему один недуг переходит в другой
Существуют различные нарушения рефракции
Наиболее распространенными болезнями органов зрения являются миопия и гиперметропия или, по-простому, близорукость и дальнозоркость. Ниже мы рассмотрим варианты, как определить близорукость или дальнозоркость. Вы узнаете основную разницу между данными офтальмологическими патологиями.
Однозначно сказать, что хуже близорукость или дальнозоркость, нельзя. В обоих случаях присутствует нарушение функций органа зрения. Необходимо рассмотреть каждый недуг в отдельности.
Близорукость или миопия обуславливается тем, что изображение фиксируется перед сетчаткой, но не на ней, как это происходит у людей со 100% зрением. Вследствие этого все предметы, которые находятся вблизи, видны хорошо, а предметы вдалеке оказываются размытыми.
Неправильное преломление лучей при миопии
Такое происходит по нескольким причинам:
- деформация глазного яблока;
- невозможность хрусталика менять свою кривизну;
- смещение хрусталика при различных травмах;
- изменение кривизны роговицы;
- наследственность.
Из-за изменения глазного яблока сетчатка глаза отодвинута, вследствие чего предметы вдалеке нечеткие и имеют размытые очертания.
Так видят близорукие люди с очками и без них
Факт: Болезнь проявляется чаще в юном возрасте, так как передается генетически.
У ребенка такая патология может возникнуть из-за нагрузок в школе и неправильной осанки.
Данный недуг делится на два типа:
При прогрессирующей форме зрение будет падать, а при стационарной оно зафиксируется на определенном значении и не будет меняться.
С учетом последнего, выделяют три степени развития болезни:
- слабая (до -3);
- средняя (от -3 до -6);
- высокая (от -6 до -30).
Если у человека наблюдается слабая или средняя степень, то ему прописывают специальные очки, в которых линзы должны быть двояковогнутыми. Миопия определяется знаком «-».
Дальнозоркость или гиперметропия – это болезнь, при которой человек хорошо видит предметы вдалеке, а вблизи объекты размытые и нечеткие.
Преломление лучей при гиперметропии
Можно часто наблюдать, как люди (особенно пожилые) для того чтобы почитать газету, отодвигают ее как можно дальше. Все это связано с тем, что:
- происходят возрастные изменения;
- укорачивается глазное яблоко;
- хрусталик деформируется.
Факт: Данный недуг проявляется у людей в возрасте 35-40 лет. Это обуславливается тем, что с возрастом теряется упругость ресничной мышцы, что негативно отражается и на упругости хрусталика.
Гиперметропия обозначается знаком «+». Патология корректируется с помощью очков или контактных линз. Также возможно проведение лазерной коррекции.
Точный диагноз ставит только врач после обследования
Подробную информацию по очкам и другим видам коррекции дает лечащий окулист.
Различают три степени протекания болезни:
Подведем итоги под выше сказанным, чтобы точно определить разницу между близорукостью и дальнозоркостью. Они заключаются в следующем:
- Дальнозоркие люди плохо видят вблизи, а близорукие плохо видят вдаль.
- Гиперметропия проявляется в зрелом и пожилом возрасте. Миопия свойственна детям, подросткам и молодым людям.
Болезни проявляются по-разному
Многие задаются вопросом о том, может ли близорукость перейти в дальнозоркость .
Важно: Если к близорукости прибавится дальнозоркость, то заболевание будет называться астигматизмом или пресбиопией.
Второй вопрос, которым часто задаются люди, звучит так: почему близорукость переходит в дальнозоркость? Такое происходит из-за:
- травмы;
- хирургического вмешательства;
- возрастных изменений.
Для того чтобы узнать, близорукость или дальнозоркость у вас, необходимо пройти тест.
Со школы и прохождения медицинских осмотров мы помним большую таблицу с буквами. Самые верхние буквы являются крупными, а внизу располагаются самые маленькие.
Таблица Д.А. Сивцева для проверки зрения
При проведении проверки зрения необходимо называть буквы из нескольких рядов. Человек читает то, что он видит. Чем больше буквы и чем меньше расстояние до таблицы, тем хуже острота зрения.
Проверку проводим каждому глазу отдельно. Стоит подчеркнуть, что глаз нужно закрывать ладошкой или картоном, но ни в коем случае нельзя жмуриться.
В офтальмологической таблице определенная строка букв несет определенное значение. Если человек может прочитать 10 строку, то считается что у него 100%.
Важно: Увиденные буквы, ниже 10 строки, говорят о том, что у человека дальнозоркость.
При близорукости читаются строки, которые выше 10 строки.
Для точного диагноза и определения зрения используют приборы, которые называются рефрактометрами.
Врач проверяет зрение с помощью рефрактометра
Существует также возможность пройти такой тест онлайн в интернете в домашних условиях. Дуохромный тест будет состоять в том, чтобы на картинке на расстояние 1 метра от монитора прочитать буквы.
Само изображение будет поделено на два цвета: красный и зеленый. Посередине будут находиться буквы или символы.
Так выглядит картинка для дуохромного теста
Если все буквы видны четко, то это символизирует 100% зрение.
Если же лучше видны символы на зеленом фоне, то, возможно, это дальнозоркость.
А при близорукости буквы будут лучше видны на красном фоне.
Еще один вариант теста на близорукость в домашних условиях описан в этой статье.
Но такой тест стоит проводить лишь для выявления возможных нарушений зрения. Лучше всего обратиться к специалисту и пройти офтальмологическое обследование. Запишитесь к врачу на нашем сайте.
Рекомендуем также посмотреть видео на данную тему:
источник
За последние годы отмечается увеличение количества людей, которые страдают от близорукости. И неудивительно, так как выросла нагрузка на глаза из-за появления различных гаджетов.
Миопией называют нарушение зрения, при котором изображение фокусируется перед сетчаткой, а не на ней.
Из-за этого пациенты хорошо различают предметы, расположенные вблизи, но не видят объектов вдали.
Существуют такие признаки, указывающие на развитие недуга:
- Прищуривание глаз при попытке разглядеть предмет вдали;
- Белочная оболочка с синеватым оттенком;
- Возникновение головной боли;
- Быстрое утомление глаз, появление желания потереть глаза;
- Ухудшается сумеречное зрение;
- Ощущение напряжения в глазах.
Фото 1. Особенности образования фокуса в глазу при нормальном зрении (слева) и при близорукости (справа).
Миопия может быть врожденной или приобретенной. Основными факторами, способствующими развитию заболевания, являются:
- Генетическая предрасположенность;
- Недостаток витаминов и микроэлементов;
- Повышенная зрительная нагрузка;
- Гиподинамия;
- Аномалии органа зрения;
- Родовая травма;
- Травмы головного мозга;
- Гормональные нарушения;
- Интоксикационное поражение;
- Инфекции различной этиологии.
Посещая окулиста, человек может узнать остроту зрения. Для этого специалист использует различные методики. Давайте подробно рассмотрим каждую из них.
Эта таблица обычно есть в любом офтальмологическом кабинете. Она имеет 12 строчек печатных букв русского алфавита, при этом их размер постепенно становится меньше с каждой последующей строкой.
С обеих от букв сторон располагается 2 колонки: слева — дистанция, обозначаемая как D, а справа — цифровое значение остроты зрения (V).
Для проверки зрения с помощью таблиц Сивцева требуется усадить пациента на расстояние, равное 5 метрам от нее. Это стандартная дистанция для определения остроты зрения.
По очереди проверяют зрения сначала на правом глазу, затем на левом: пациент называет буквы той строчки, которую показывает специалист. Чтобы распознать каждую из них, человеку дается не более 3 секунд. Чаще всего процедура начинается с нижних рядов, а при ошибочном названии переходится на верхние.
Человек, обладающий хорошим зрением, будет видеть десятую строчку с указанной дистанции. Если он различает лишь верхний ряд — 0,1 или 10%, третью — 0,3 или 30% и т.д.
Внимание! Во время процедуры на таблицу должен падать свет от электрической лампы с уровнем освещения не меньше 700 лк. Положение пациента должно быть прямым, а глаза не стоит прищуривать.
При наличии грубой патологии органа зрения пациент не в силах увидеть даже верхнюю строчку. В этом случае врач показывает ему пальцы, подходя все ближе к обследуемому, и просит назвать их количество. Затем с учетом расстояния, на котором больной различает их, специалист использует специальную формулу: V=dD где V — это острота зрения d — дистанция, с которой пациент различает пальцы доктора D — Стандартная дистанция, равная 50 м.
Пример: больной различает пальцы врача и правильно называет их количество с расстояния 4 м: 4х50 =0,08.
Когда пациент приходит на обследование к офтальмологу, последний не только проверяет зрение, но и осматривает прозрачные среды органа зрения и глазное дно.
Для этого он проводит осмотр с помощью щелевой лампы и офтальмоскопа. При наличии каких-либо патологических процессов в них меняется острота зрения.
Так, при помутнении хрусталика, заболеваниях центральной зоны сетчатки, глаукоме и других болезней глаза зрение может как серьезно нарушиться, так и полностью утратиться.
Для определения преломляющей способности глаза окулисты часто прибегают к компьютерной диагностике, или авторефрактометрии. С помощью такого исследования специалист получает ориентировочные данные, показывающие наличие у пациента близорукости, дальнозоркости или астигматизма, а также степень нарушения.
Суть метода заключается в том, что устройство испускает пучок инфракрасных лучей определенной частот в орган зрения обследуемого. Они достигают сетчатки, а затем обратно возвращаются. Специальная программа осуществляет расчет значений между показателями частоты излучения на входе и выходе.
Дополнительными методами исследования, позволяющими специалисту установить миопию, бывают следующими.
Состоит из 12 рядов, содержащих «разорванные» с одной стороны кольца. В верхней строчке находятся самые крупные символы, а нижние — меньшие. С левой стороны располагается дистанция (D), а с правой — величина, обозначающая остроту зрения (V).
Фото 2. Таблицы Сивцева (слева) и Головина (справа). В первом случае для проверки используются буквы разного размера, во втором «разорванные» окружности.
Пациент усаживается на расстояние в 5 м от таблицы и закрывает поочередно сначала 1 глаз, затем другой. Специалист показывает символы в строчках, двигаясь от верхних рядов к нижним.
Так же, как с таблицей Сивцева требуется рассчитать значения по формуле: V=dD .
К примеру, если исследуемый видит только кольца 2-й строчки, его зрение соответствует 0,2 или 20%. При четком различии символов 5го ряда, пациент имеет зрение 0,5.
Важно! Преимущество таблицы Головина — отсутствие эффекта узнавания, как в таблице Сивцева. Обследуемый может по силуэту определить указанную букву, в то время как с кольцами это сделать невозможно при слабом зрении.
Содержит ряды с латинскими буквами. Величина их соответствует буквам из таблицы Сивцева, которые с каждой строчкой уменьшаются.
В верхней строке располагаются самые крупные буквы, а в нижнем — самые мелкие.
Обследуемого усаживают на дистанцию в 6 метров от таблицы, а затем просят прикрыть 1 глаз и прочитать буквы.
Остроту зрения в англоязычных странах принято обозначать в виде простой дроби Снеллена.
При этом в числителе указывается количество футов до таблицы, а в знаменателе — расстояние, с которого человек с нормальной остротой зрения может прочитать символы.
Является субъективным исследованием преломляющей способности органа зрения. Применяется для уточнения и проверки подобранной коррекции. Основная цель — определение у обследуемого фона (красного или зеленого), на котором ему лучше различаются оптотипы.
Метод основан на эффекте хроматической аберрации. Это значит, что в оптических средах глазного яблока лучи преломляются по-разному ввиду их длины волны. Самыми короткими являются зеленые, а самыми длинными — красные. После определения корригирующих линз исследуемому проводят дуохромный тест, где на красном или зеленом фоне располагаются оптотипы.
Фото 3. Дуохромный тест для проверки зрения: одна половина области изображения красная, другая зелёная, поверх них нанесены буквы чёрного цвета. Необходимо выяснить, на каком фоне текст чётче.
Если пациент лучше различает символы, размещенные на красном фоне, точка фокусировки располагается впереди сетчатки. Это значит, что у исследуемого недокорригированная близорукость или перекоррекция дальнозоркости, по этой причине потребуются отрицательные линзы для коррекции.
Если человек хорошо различает оптотипы на зеленом фоне, лучи фокусируются позади сетчатки. Следовательно, в этом случае наблюдается перекоррекция миопии или недокоррекция гиперметропии и требуются положительные линзы.
При регулярном осмотре у глазного врача человек может избежать или вовремя выявить близорукость. Не ждите, когда зрение станет слабым и не покупайте средства коррекции без назначения специалиста! Это чревато не только ухудшением зрения, но и развитием серьезных осложнений: отслойки сетчатки, ПХРД, амблиопии и др.
Стереограммы представляют собой картинки, которые улучшают и поддерживают остроту зрения.
Считается, что они особенно полезны тем людям, которое длительное время проводят перед монитором компьютера или планшетом или смартфоном.
Помимо этого, такие изображения могут быть развлечением: становится интересно узнать, что же скрывается в картинке.
Принцип действия стереограмм состоит в том, что орган зрения обладает свойством оценивать дистанцию к объекту. Головной мозг, собирая полученные с каждого глаза данные, сопоставляет их. Так возникает представление о расположении предмета. Стереокартинки обманывают мозг, так как при их просмотре формируется объемное изображение. Также происходит укрепление мышц глазного яблока, которые то напрягаются, то расслабляются.
Стереограммы создаются путем чередования различных точек и текстур. Иными словами, это совмещение 2D-фона с 3D-картинкой. Существует 2 способа просмотра изображения. К ним относятся:
Зрение фокусируется на точке, которая располагается между глазами и стереограммой. При этом человеку следует находиться на дистанции вытянутой руки от изображения. На расстоянии 20 см установить указательный палец, после чего исследуемый должен одинаково четко увидеть картинку и палец, сфокусировав зрение нужным образом.
Фото 4. Пример стереограммного изображения: при правильной фокусировке на фоне должна появиться лошадь.
Картинку располагают так, чтобы она находилась на уровне глаз. Исследуемый глядит на стереограмму, но фокусироваться следует на фоне, а не на картинке. Так оба глаза смотрят параллельно друг другу. Объемное изображение становится заметным, если зрение расфокусировать и посмотреть на разные точки стереокартинки.
Посмотрите интересное видео, в котором рассказывается о том, что такое близорукость (миопия), причинах её развития, основных симптомах, диагностике, правильном лечении.
Первые проявления близорукости могут не вызывать беспокойства у человека, отчего он не предпринимает никаких действий. И напрасно, так как в конце концов зрение может стать слабым и без помощи средств коррекции не обойтись. Регулярная проверка остроты зрения и осмотр у окулиста позволит пациенту сохранить здоровье глаз и предотвратит появление различных офтальмологических осложнений.
источник
Одним из самых частых дефектов зрения является близорукость. Тем, кто страдает этим недугом, хорошо известно его научное название — миопия. Многие задаются вопросом, какого максимума может достичь болезнь. Попробуем разобраться.
Слово «миопия» образовалось от греческого «myopia», от «myo» — «щурюсь», и «ops» — «зрение». Зачастую люди с близорукостью, чтобы рассмотреть предмет на расстоянии, прищуриваются. Отсюда и возникновение этого термина.
В медицине миопия определяется как аномалия рефракции, при которой главный фокус оптической системы глаза находится между сетчаткой и хрусталиком. На более понятном языке это означает, что картинка формируется не на сетчатке глаза, как при нормальном зрении, а перед ней.
Средний размер глаза от роговицы до центра сетчатки составляет примерно 23,5 мм. У человека с миопией это расстояние больше нормы. Оно может быть превышено при близорукости на 1, 2, 3, 5-7 мм, иногда даже более. Каждое отклонение от нормы на 1 мм добавляет глазу 3,0 диоптрии миопии.
Бывает нескольких видов близорукости. При осевой близорукости растягивается глазное яблоко и, как следствие, увеличивается длина оси. При этом оптическая система глаза не нарушена. В случае рефракционной близорукости все происходит наоборот. Фокусное расстояние находится в норме, но происходит усиление преломления. Добавим, что на осевую миопию приходится почти 70% случаев близорукости с нарушением свыше -6,5 диоптрий.
Бывает близорукость истинная и ложная. Истинной является хроническая патология, при которой поражено глазное яблоко, роговица или хрусталик. Может быть близорукость врожденная или приобретенная. Если вовремя не принять меры, болезнь будет прогрессировать и вызывать осложнения.
Ложную близорукость еще называют «синдромом усталых глаз». Ее причиной могут послужить длительное чтение, постоянная непрерывная работа за компьютером, недосыпание, нарушение режима отдыха, все те ситуации, при которых глаза переутомляются и перенапрягаются. В результате случается спазм цилиарной (ресничной) мышцы глаза. Из-за зажима в мышце хрусталик приобретает плоскую форму. Вследствие этого теряется способность четкого видения предметов на расстоянии. В итоге острота зрения снижается и пациент также плохо видит вдали, как при истинной близорукости. При лечении псевдоблизорукости снимается спазм ресничной мышцы.
Транзиторная миопия является вариантом ложной близорукости. Она возникает в результате какого-либо общего заболевания организма или при приеме лекарственных препаратов, вызывающих аллергические реакции. Транзиторная миопия может развиться на фоне сахарного диабета.
В случае комбинационной близорукости преломляющая сила оптической системы глаза и длина оси находятся в норме, но их сочетание не обеспечивает нормальной рефракции, то есть преломления.
В зависимости от причины возникновения, миопия бывает врожденной и приобретенной. В первом случае, как нетрудно догадаться, патология переходит по наследству от родителей.
Второй вид возникает в процессе жизни человека. Как и при ложной близорукости, миопия развивается в процессе гипертрофии ресничной мышцы. Находясь в постоянном напряжении, она уплотняется. Расслабление до конца не наступает даже при взгляде вдаль. Причиной приобретенной близорукости также может статье травма, при которой повреждается глазное яблоко, роговица или хрусталик.
Близорукость бывает ночной. Отклонение возникает и у людей с хорошим зрением. Это происходит из-за того, что в темноте у человека расширяется зрачок, происходит сокращение ресничной мышцы, а преломляющая сила хрусталика увеличивается. В результате предметы, находящиеся на расстоянии, отображаются не на сетчатке, а немного перед ней. При дневном свете и хорошем освещении ночная близорукость полностью пропадает.
В зависимости от величины диоптрий, близорукость по степеням подразделяется на слабую, среднюю и высокую.
Слабой миопией считается отклонение до -3,0 диоптрий. В этом случае величина глаза не сильно выше нормы, а зрение еще достаточно неплохое. Однако уже при таком «минусе», чтобы разглядеть предметы вдалеке, человеку приходится щуриться.
Средней степенью миопии считается отклонение от -3,25 до -6,0 диоптрий. По степеням можно определить вытянутость глаза. В этом случае она будет составлять 2-3 мм. Из-за увеличения размера глазные сосуды и оболочка растягиваются и истончаются.
Самая высокая степень миопии характеризуется отклонением больше -6,25 диоптрий. С такой близорукостью пациент видит только предметы на очень близком расстоянии, фактически зрение заканчивается на расстоянии 10 сантиметров от глаз. Дальше все видится сплошным размытым пятном. Максимальная близорукость в этом случае может доходить до -40 диоптрий и даже более, вплоть до полной слепоты.
Установить, какая в мире самая большая степень близорукости, проблематично. В случае максимального ухудшения зрения наступает крайняя степень близорукости.
Определить, есть ли у вас близорукость, не сложно. Какие-то специальные исследования для этого не нужны. Как следует из описания выше, предметы вблизи человек с миопией видит хорошо, а те, что удалены — плохо. И все же, если Вы подозреваете у себя наличие близорукости, следует обратиться к врачу.
Помимо плохого зрения, близорукость высокой степени сопровождается быстрой утомляемостью глаз при нагрузках, головными болями.
Прогрессируя, близорукость может вызвать серьезные осложнения. Как было сказано выше, при миопии размер глаза увеличивается, что приводит к истончению сетчатки. Даже небольшая нагрузка может стать причиной ее разрыва или отслоения. Если в этом случае срочно не предпринять меры, можно безвозвратно потерять зрение.
Не менее опасным осложнением, которое также может привести к потере зрения, является глаукома. Для этого заболевания характерно повышение внутриглазного давления. Человек периодически может испытывать тяжесть в одном или сразу в обоих глазах, «затуманивание» взора, повышенную утомляемость, головные боли и боли в глазах.
Симптомы объясняются тем, что при глаукоме происходит дегенерация, то есть разрушение тканей сетчатки.
Опасность этого заболевания заключается в том, что оно может не проявляться при близорукости на ранних стадиях. Чаще всего этому недугу подвержены люди старше 65 лет. Но иногда оно возникает у 40-45-летних.
Еще одно осложнение, возникающее при близорукости, это дистрофия сетчатки. В ее центральной части, отвечающей за изображение, происходят дегенеративные процессы.
Любому лечению предшествует диагностика. Как отмечалось в начале статьи, определить наличие близорукость человек может самостоятельно. Основным симптомом является размытая картинка, которую пациент видит, вглядываясь вдаль. Но только специалист может установить ее вид, степень и причины появления. В некоторых случаях для этого потребуется УЗИ. Поэтому, если Вы обнаружили у себя признаки миопии, необходимо обратиться к врачу.
В современной медицине существует несколько способов избавления от миопии. Среди них безоперационная коррекция, хирургический и лазерный методы восстановления зрения. К первому относится ношение очков и линз. В этом случае, как не трудно догадаться, проблема решается лишь отчасти. Зрение улучшается только во время ношения оптических изделий.
Самым современным и безопасным способом лечения миопии на сегодняшний день является лазерная коррекция. С помощью лазера специалист изменяет форму роговицы, делая ее более плоской. Проще говоря, лазерный луч образует в роговице минусовое стеклышко. Как в очках, оно рассеивает свет, и изображение попадает на сетчатку, обеспечивая хорошее зрение.
линзы сохраняют возможность видеть хорошо вблизи и на расстоянии. Операция проводится без удаления хрусталика глаза.
витамины и антиоксиданты, жирные кислоты, кальций.
Употребление этого набора продуктов является хорошей профилактикой глазных заболеваний, они помогают предупредить патологии и осложнения.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
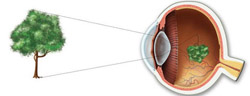
Для того чтобы понять механизмы развития, принципы диагностики и лечения близорукости, необходимы определенные знания о строении глаза и о функционировании его преломляющей системы.
Глаз человека представляет собой сложную систему, которая обеспечивает восприятие изображений из окружающего мира и передачу их головному мозгу.
С анатомической точки зрения глаз человека состоит из:
- Наружной оболочки. Наружная оболочка глаза образована склерой и роговицей. Склера – это непрозрачная ткань белого цвета, которая покрывает большую часть глазного яблока. Роговица представляет собой небольшой участок наружной оболочки глаза, который располагается на его передней поверхности и имеет слегка выгнутую (наружу) форму (в виде полусферы). Роговица прозрачна, вследствие чего световые лучи с легкостью проходят через нее. Роговица является важным органом преломляющей системы глаза, то есть проходящие через нее световые лучи преломляются и собираются вместе в определенной точке.
- Средней оболочки. Средняя (сосудистая) оболочка глаза обеспечивает кровоснабжение и питание глазного яблока и всех внутриглазных структур. В области переднего отдела глазного яблока (прямо позади роговицы) из сосудистой оболочки глаза образуется радужка (радужная оболочка). Это своеобразная диафрагма, в центре которой имеется небольшое отверстие (зрачок). Основная функция радужной оболочки заключается в регуляции количества света, поступающего в глаз. При чрезмерно ярком освещении происходит сокращение определенных мышц радужки, в результате чего зрачок сужается, а количество проходящего через него света уменьшается. В темноте отмечается обратный процесс. Зрачок расширяется, вследствие чего глаз может уловить большее количество световых лучей.
- Внутренней оболочки. Внутренняя оболочка глаза (сетчатка) представлена множеством фоточувствительных нервных клеток. Данные клетки воспринимают проникающие в глаз световые частицы (фотоны), генерируя при этом нервные импульсы. Эти импульсы по специальным нервным волокнам передаются в головной мозг, где и происходит формирование изображения.
Внутри глаза также располагаются определенные элементы, обеспечивающие его нормальное функционирование.
К внутриглазным структурам относятся:
- Стекловидное тело. Это прозрачное образование студенистой консистенции, которое занимает основной объем глазного яблока и выполняет фиксирующую функцию (то есть обеспечивает поддержание формы глаза).
- Хрусталик. Это небольшое образование, располагающееся прямо позади зрачка и имеющее форму двояковыпуклой линзы. Само вещество хрусталика окружено прозрачной капсулой. По краям к капсуле хрусталика крепятся специальные связки, которые соединяют ее с ресничным телом и ресничной мышцей. Хрусталик, как и роговица, является важным компонентом преломляющей системы глаза.
- Камеры глаза. Камеры глаза – это небольшие щелевидные пространства, располагающиеся между роговицей и радужкой (передняя камера глаза), радужкой и хрусталиком (задняя камера глаза). Пространство данных камер заполнено специальной жидкостью (водянистой влагой), которая обеспечивает питание внутриглазных структур.
Помимо глазного яблока и внутриглазных структур имеется целый ряд вспомогательных органов глаза, играющих важную роль в его нормальном функционировании (это глазодвигательные мышцы, слезные железы, веки и так далее). При развитии близорукости может отмечаться поражение глазодвигательных мышц, поэтому они будут описаны более подробно.
К глазодвигательным мышцам глаза относятся:
- Наружная прямая мышца – обеспечивает отведение (поворот) глаза наружу.
- Внутренняя прямая мышца – обеспечивает поворот глаза кнутри.
- Нижняя прямая мышца – обеспечивает опускание глаза.
- Верхняя прямая мышца – обеспечивает подъем глаза.
- Верхняя косая мышца – поднимает и отводит глаз.
- Нижняя косая мышца – опускает и отводит глаз.
Как было сказано ранее, основными структурами преломляющей системы глаза являются хрусталик и роговица. Роговица обладает постоянной преломляющей силой, равной примерно 40 диоптриям (диоптрия – единица измерения преломляющей силы линзы), в то время как преломляющая сила хрусталика может изменяться от 19 до 33 диоптрий.
В нормальных условиях при прохождении через роговицу и хрусталик световые лучи преломляются и собираются в одну точку, которая в норме должна располагаться (проецироваться) прямо на сетчатке. В данном случае человек получает максимально четкое изображение наблюдаемого предмета.
Когда человек смотрит вдаль, преломляющая способность хрусталика уменьшается, в результате чего изображение далеко расположенного предмета становится более четким. Происходит это благодаря расслаблению ресничной мышцы, что приводит к натяжению связок хрусталика и его капсулы и уплощению самого хрусталика.
При рассматривании близко расположенного предмета имеет место обратный процесс. В результате сокращения ресничной мышцы ослабляется натяжение связок и капсулы хрусталика, сам он приобретает более выпуклую форму, а его преломляющая сила увеличивается, что и позволяет сфокусировать изображение на сетчатке.
Механизм развития близорукости заключается в том, что из-за различных аномалий строения глазного яблока или из-за нарушения функционирования его преломляющей системы изображения далеко расположенных предметов фокусируются не прямо на сетчатку, а перед ней, в результате чего воспринимаются человеком как нечеткие, расплывчатые. Близко расположенные предметы человек при этом видит более или менее нормально.
Непосредственной причиной близорукости может быть поражение глазного яблока и различных компонентов преломляющей системы.
В зависимости от пораженной структуры выделяют:
- Осевую (аксиальную) близорукость. Развивается в результате чрезмерно длинного переднезаднего размера глазного яблока. Преломляющие системы глаза при этом не поражены.
- Лентикулярную близорукость. Развивается в результате увеличения преломляющей силы хрусталика, что может наблюдаться при некоторых заболеваниях (например, при сахарном диабете) либо при приеме некоторых медикаментов (гидралазина, хлорталидона, фенотиазина и других).
- Близорукость при поражении роговицы. В данном случае причиной развития заболевания является слишком большая кривизна роговицы, что сочетается с чрезмерно выраженной ее преломляющей силой.
В зависимости от механизма развития выделяют:
- истинную близорукость;
- ложную близорукость.
Аккомодация – это приспособление глаза, обеспечивающее четкое видение предметов, находящихся на различном расстоянии от человека. Ложная близорукость – это патологическое состояние, развивающееся у детей и людей молодого возраста в результате перенапряжения аппарата аккомодации.
Как было сказано ранее, во время рассматривания близко расположенных предметов происходит сокращение ресничной мышцы и увеличение преломляющей силы хрусталика. Если ресничная мышца находится в сокращенном состоянии в течение нескольких часов, это может нарушить обмен веществ и нервную регуляцию в ней, в результате чего произойдет ее спазм (то есть выраженное и длительное сокращение). Если человек при этом попытается посмотреть вдаль, спазмированная ресничная мышца не расслабится, а преломляющая сила хрусталика не уменьшится, в результате чего расположенный вдали предмет будет виден нечетко. Данное состояние и называется спазмом аккомодации.
Способствовать развитию спазма аккомодации может:
- длительное непрерывное чтение;
- длительная работа за компьютером;
- длительный просмотр телепередач;
- чтение (или работа за компьютером) при плохом освещении;
- несоблюдение режима труда и отдыха;
- неполноценный сон;
- неполноценное питание.
Так как спазм аккомодации носит временный характер и практически полностью разрешается после устранения причины его возникновения, данное состояние принято называть ложной близорукостью. Никаких анатомических дефектов в глазном яблоке или в преломляющей системе глаза при этом не наблюдается, однако при длительном воздействии причинного фактора и часто повторяющихся спазмах аккомодации может развиться истинная близорукость.
В зависимости от причины развития выделяют:
- наследственную миопию;
- приобретенную миопию.
Многочисленными исследованиями было доказано, что близорукость может передаваться по наследству, причем различные степени заболевания наследуются по различным механизмам.
Генетический аппарат человека состоит из 23 пар хромосом, расположенных в ядрах клеток. В каждой хромосоме имеется огромное количество различных генов, которые могут быть активными или неактивными. Именно активация тех или иных генов определяет все свойства и функции клеток, тканей, органов и всего организма в целом.
Во время зачатия происходит слияние мужских и женских половых клеток, в результате чего формирующийся эмбрион наследует 23 хромосомы от матери и 23 хромосомы от отца. Если в полученных хромосомах имеются дефектные гены, появляется вероятность того, что ребенок унаследует имеющуюся мутацию и у него также разовьется определенное заболевание.
Близорукость слабой и средней степени наследуется по аутосомно-доминантному типу. Это означает, что если ребенок унаследует хотя бы 1 дефектный ген, у него будет развиваться данное заболевание. Вероятность наследования данного гена зависит от того, кто из родителей болен близорукостью. Если оба родителя больны, вероятность рождения больного ребенка составит от 75 до 100%. Если же болен только один из родителей, ребенок унаследует дефектные гены с вероятностью от 50 до 100%.
Миопия высокой степени наследуется по аутосомно-рецессивному типу. Это означает, что если болеет только один из родителей, а второй здоров и не является носителем дефектного гена, ребенок у них будет здоровым, однако может унаследовать 1 дефектный ген и также станет бессимптомным носителем заболевания. Если больны оба родителя, вероятность рождения больного ребенка составит 100%. Если же оба родителя являются бессимптомными носителями дефектного гена, вероятность рождения больного ребенка составит 25%, а вероятность рождения бессимптомного носителя – 50%.
О приобретенной миопии говорят в том случае, когда в момент рождения у ребенка нет никаких признаков данного заболевания, а вероятность наследственного фактора исключается (если у родителей, бабушек и дедушек ребенка не было близорукости, вероятность наличия генетической предрасположенности крайне мала). Причиной развития заболевания при этом являются факторы внешней среды, которые воздействуют на орган зрения в процессе жизнедеятельности человека.
Способствовать развитию миопии могут:
- Несоблюдение гигиены зрения. Как было сказано ранее, при чтении, а также при работе за компьютером или при просмотре телевизора на близком расстоянии происходит напряжение аккомодации (то есть напрягается ресничная мышца, что приводит к увеличению преломляющей способности хрусталика). Если человек работает в таком положении в течение длительного времени, в ресничной мышце начинают происходить определенные изменения (она гипертрофируется, то есть становится более толстой и сильной). Процесс гипертрофии ресничной мышцы может занимать несколько лет, однако если это произойдет, нарушится механизм ее расслабления. Когда человек будет смотреть вдаль, ресничная мышца не будет полностью расслабляться, а будет оставаться в частично сокращенном состоянии. Вследствие этого связки капсулы хрусталика будут оставаться расслабленными, а сам хрусталик не будет уплощаться в необходимой степени, что и будет являться непосредственной причиной близорукости.
- Неблагоприятные условия труда. Чтение или работа за компьютером при плохом освещении требует более выраженного напряжения аккомодации, что со временем может привести к развитию близорукости.
- Авитаминоз. Недостаток витаминов (особенно витамина В2) также может способствовать развитию миопии. Объясняется это тем, что витамин В2 (рибофлавин) в норме улучшает многие функции глаза, в частности облегчает процессы темновой адаптации (улучшения зрения в темноте) и устраняет усталость глаз при переутомлении. При недостатке данного витамина также отмечается чрезмерное напряжение и переутомление глазных структур.
- Первичная слабость аккомодации. Данным термином обозначается патологическое состояние, при котором преломляющая сила роговицы и/или хрусталика выражена недостаточно сильно. Проходящие через них световые лучи при этом фокусируются несколько позади сетчатки, а в качестве компенсаторной реакции происходит растяжение глазного яблока в переднезаднем размере. Если через определенное время вызвавшее слабость аккомодации заболевание устранить, перерастянутое глазное яблоко станет причиной близорукости.
- Травмы.Травмы глаза, сопровождающиеся повреждением глазного яблока, роговицы или хрусталика также могут стать причиной развития миопии.
Ночная близорукость полностью исчезает в дневное время и при хорошем освещении.

В зависимости от механизма развития миопии у детей выделяют:
- врожденную миопию;
- физиологическую миопию.
Врожденная близорукость может наблюдаться у недоношенных детей, которые родились раньше положенного срока (в норме ребенок должен рождаться не ранее, чем через 37 недель внутриутробного развития). Объясняется это тем, что у эмбриона в возрасте 3 – 4 месяцев форма и размеры глаза отличаются от таковых у взрослого человека. Задний отдел склеры у него немного выпячивается кзади, вследствие чего переднезадний размер глазного яблока увеличивается. Также в этом возрасте наблюдается более выраженная кривизна роговицы и хрусталика, что увеличивает их преломляющую силу. Все это приводит к тому, что проходящие через преломляющую систему глаза световые лучи фокусируются перед сетчаткой, вследствие чего у рожденного недоношенным ребенка будет отмечаться близорукость.
Через несколько месяцев после рождения форма глазного яблока ребенка изменяется, а преломляющая способность роговицы и хрусталика уменьшается, в результате чего близорукость исчезает без какой-либо коррекции.
Физиологическая миопия может развиваться у детей в возрасте от 5 до 10 лет, когда происходит особенно интенсивный рост глазного яблока. Если его переднезадний размер при этом становится чрезмерно большим, проходящие через роговицу и хрусталик лучи фокусируются перед сетчаткой, то есть развивается близорукость.
По мере роста ребенка выраженность близорукости может увеличиваться. Данный процесс обычно заканчивается к 18 годам, когда прекращается рост глазного яблока. В то же время, в некоторых случаях возможно прогрессирование физиологической близорукости до 25 лет.
Первое что начинает беспокоить пациентов с близорукостью – это нечеткое видение далеко расположенных предметов. При медленно прогрессирующем заболевании пациенты не сразу замечают данный симптом, часто списывая снижение остроты зрения на переутомление и усталость. Со временем миопия прогрессирует, вследствие чего пациенты начинают видеть далеко расположенные предметы все хуже и хуже. Работа с предметами на близком расстоянии (например, чтение) не вызывает у людей с миопией каких либо неудобств.
Также люди с близорукостью постоянно щурятся, пытаясь рассмотреть далеко расположенные предметы. Механизм развития данного симптома объясняется тем, что при частичном смыкании глазной щели слегка перекрывается зрачок. В результате этого изменяется характер проходящих через него световых лучей, что и способствует улучшению остроты зрения. Также при прикрытии век происходит незначительное уплощение роговицы глаза, что может способствовать улучшению зрения при миопии, сочетающейся с роговичным астигматизмом (заболеванием, при котором отмечается неправильная, кривая форма роговицы).
По мере прогрессирования заболевания могут появляться и другие симптомы, связанные с повреждением преломляющей системы глаза и нарушением зрения.
Близорукость может проявляться:
- Головными болями. Развитие данного симптома связано с перенапряжением аппарата аккомодации, с нарушением кровоснабжения ресничной мышцы и других внутриглазных структур, а также с нечетким изображением далеко расположенных предметов, что влияет на функционирование всей центральной нервной системы.
- Жжение и боль в глазах. Возникают вскоре после начала работы с предметами на близком расстоянии (например, при работе за компьютером). Развитие данных симптомов также связано с переутомлением различных внутриглазных структур и нарушением аккомодации. Стоит отметить, что жжение в глазах также может указывать на спазм аккомодации.
- Слезоточивость. Усиленное слезоотделение может отмечаться при длительной работе за компьютером и при чтении книг, однако данный симптом может встречаться и у здоровых людей (в последнем случае он появляется гораздо позже и исчезает после нескольких минут отдыха). Кроме того, у больных с миопией слезоточивость может отмечаться в ясные солнечные дни или при ярком освещении. Объясняется это тем, что при миопии отмечается более выраженное (чем в норме) расширение зрачка, что связано с повреждением ресничной мышцы. В результате этого в глаз поступает слишком много света, а усиленное слезоотделение является своеобразной защитной реакцией в ответ на данное явление.
- Увеличение размеров глазной щели. Данный симптом может быть незаметен при близорукости слабой степени, однако обычно выражен при тяжелой прогрессирующей близорукости. Объясняется это чрезмерным увеличением глазного яблока, которое несколько выступает вперед, раздвигая при этом веки.

Для диагностики миопии используют:
- измерение остроты зрения;
- исследование глазного дна;
- исследование полей зрения;
- скиаскопию;
- рефрактометрию;
- компьютерную кератотопографию.
Как было сказано ранее, первое, что страдает при близорукости, это острота зрения, то есть способность четко видеть предметы на определенном расстоянии от глаза. Объективные методы исследования данного показателя позволяют определить степени близорукости и спланировать дальнейшие диагностические и лечебные мероприятия.
Сама процедура исследования остроты зрения проста и выполняется за считанные минуты. Проводится исследование в хорошо освещенной комнате, в которой имеется специальная таблица. На данной таблице располагаются ряды букв или знаков (символов). В верхнем ряду расположены самые крупные буквы, а в каждом последующем – более мелкие.
Суть исследования заключается в следующем. Пациент садится на стул, который располагается в 5 метрах от таблицы. Врач дает пациенту специальную непрозрачную заслонку и просит прикрыть ею один глаз (при этом не закрывая его, не смыкая век), а вторым глазом смотреть на таблицу. После этого врач указывает на буквы различных размеров (сначала на большие, затем на более мелкие) и просит пациента называть их.
Люди с нормальной остротой зрения способны с легкостью (не прищуриваясь) прочитать буквы из десятого (сверху) ряда таблицы. При миопии больные хуже видят вдаль, вследствие чего хуже различают мелкие детали (в том числе буквы и символы на таблице). Если во время проведения исследования человек неправильно называет какую-либо букву, врач возвращается на 1 ряд выше и проверяет, видит ли он буквы в нем. Степень миопии определяется в зависимости от того, буквы из какого ряда может прочитать пациент. После определения остроты зрения на одном глазу его следует прикрыть заслонкой и провести такое же исследования со вторым глазом.
Если во время проведения исследования пациент не может прочитать буквы с самого верхнего ряда, это говорит о крайне выраженном нарушении зрения. В данном случае врач становится на расстоянии 4 – 5 метров от пациента, показывает ему определенное количество пальцев на руке и просить сосчитать их. Если пациент не может этого сделать, врач медленно подходит к нему (держа руку в прежнем положении), при этом пациент должен назвать количество пальцев сразу же, как только сможет их сосчитать. Если он не может сделать этого, даже когда рука врача располагается прямо перед его глазом, значит, он практически ослеп на данный глаз (такое состояние возникает в далеко зашедших случаях, при развитии осложнений нелеченной миопии). Последним этапом диагностики в данном случае будет проверка светоощущения (врач периодически светит фонариком в глаз больного и просит говорить, когда тот видит свет). Если пациент не может определить момент включения света, значит, он полностью ослеп на исследуемый глаз.
Определение степени миопии проводится сразу после определения остроты зрения. Для этого на глаза пациенту надевают специальные очки со съемными линзами. В оправу перед одним глазом врач вставляет непрозрачную пластинку, а перед другим глазом начинает поочередно устанавливать рассеивающие линзы. Данные линзы рассеивают проходящие через них лучи, в результате чего общая преломляющая способность рефракционной системы (то есть линзы, роговицы и хрусталика) уменьшается, а фокус изображения смещается назад.
По мере замены линз врач просит пациента читать буквы из различных рядов таблицы до тех пор, пока он не сможет четко определить буквы (символы) из 10 ряда. Степень близорукости в данном случае будет равняться силе линзы, потребовавшейся для коррекции зрения.
В зависимости от выраженности миопии выделяют:
- Слабую степень миопии – до 3 диоптрий.
- Среднюю степень миопии – от 3 до 6 диоптрий.
- Высокую степень миопии – более 6 диоптрий.
При прогрессировании миопии практически всегда происходит увеличение переднезаднего размера глазного яблока. Наружная оболочка глаза (склера) при этом растягивается относительно легко, в то время как сетчатка (состоящая из фоточувствительных нервных клеток) способна переносить растяжение лишь до определенных пределов (которые обычно крайне малы). Вот почему при миопии часто наблюдаются атрофические изменения в области диска зрительного нерва (диск зрительного нерва – это участок на задней стенке глазного яблока, в котором собираются нервные волокна, передающие нервные импульсы от фоточувствительных нервных клеток к головному мозгу).
Выявить данные изменения можно с помощью исследования глазного дна (офтальмоскопии). Суть исследования заключается в следующем. Врач надевает себе на голову специальное зеркало с отверстием внутри и садится напротив пациента. После этого он устанавливает перед глазом пациента увеличительное стекло и направляет лучи отраженного от зеркала света прямо в зрачок исследуемого глаза. В результате этого врач может детально изучить заднюю (внутреннюю) стенку глазного яблока, оценить состояние зрительного нерва и выявить так называемый миопический конус – серповидный участок пораженной сетчатки, располагающийся вокруг диска зрительного нерва.
Перед проведением исследования пациенту обычно закапывают в глаза несколько капель препаратов, расширяющих зрачок (например, атропина). Необходимость в данной процедуре обусловлена тем, что при проведении обследования врач направляет в глаз пациента лучи света, что в норме приводит к рефлекторному сужению зрачка, через который врач ничего не сможет рассмотреть. Исходя из этого, следует, что проведение офтальмоскопии противопоказано, если пациенту нельзя назначать указанные препараты (например, при глаукоме – заболевании, характеризующемся стойким повышением внутриглазного давления).
При прогрессировании миопии страдает не только острота зрения, но и периферическое зрение. Проявляется это сужением полей зрения, что может быть выявлено во время проведения специальных исследований. Механизм развития данного симптома заключается в поражении сетчатки, наблюдающемся при чрезмерном растяжении глазного яблока.
Исследовать поля зрения можно с помощью ориентировочного (субъективного) или объективного метода. При субъективном методе исследования врач и пациент садятся друг напротив друга таким образом, чтобы правый глаз пациента смотрел в левый глаз врача, при этом их глаза должны находиться на расстоянии в 1 метр друг от друга. Врач просит пациента смотреть прямо перед собой и сам делает то же самое. Затем он устанавливает сбоку от головы специальную белую метку, которую вначале не видит ни он, ни пациент. После этого врач начинает перемещать метку от периферии к центру (в точку, располагающуюся между его глазом и глазом пациента). Сам пациент при этом должен подать знак врачу сразу же, как только заметит движение метки. Если врач заметит метку одновременно с пациентом, значит поля зрения у последнего нормальные (при условии, что они нормальные у самого врача).
В ходе исследования врач устанавливает метку справа, слева, сверху и снизу от глаза, проверяя границы полей зрения со всех сторон.
При объективном методе исследования пациент садится напротив специального аппарата, представляющего собой большую полусферу. Голову он помещает на специальную подставку в центре полусферы, после чего фиксирует зрение на точке, расположенной прямо перед его глазами. Затем врач начинает перемещать специальную метку от периферии сферы к ее центру, а пациент должен подать ему знак, как только увидит ее. Основным преимуществом данного метода является его независимость от состояния зрения врача. Более того, на обратной (выпуклой) стороне полусферы имеются специальные линейки с градацией, по которым врач сразу определяет границы полей зрения в различных плоскостях.
Само исследование абсолютно безопасно и не занимает более 5 – 7 минут. Для выполнения исследования никакой специальной подготовки не требуется, а пациент может отправляться домой сразу после окончания процедуры.
Это простой метод исследования, позволяющий диагностировать миопию и определить ее степень. При скиаскопии исследуются функции всех преломляющих структур глаза (хрусталика и роговицы) одновременно. Суть метода заключается в следующем. Врач садится на стул перед пациентом и устанавливает в 1 метре от исследуемого глаза источник света (обычно это зеркало с отверстием в центре, которое отражает свет от лампы, находящейся сбоку от пациента). Отраженные от зеркала световые лучи проходят через роговицу и хрусталик, попадают на сетчатку исследуемого глаза и отражаются от нее, в результате чего врач через зрачок видит круглое пятно красного цвета (красный цвет обусловлен кровеносными сосудами, расположенными на дне глазного яблока).
Если после этого врач начнет перемещать зеркало вверх или вниз, форма отражающегося пятна начнет меняться, причем характер изменений будет зависеть от состояния преломляющей системы глаза. Так, например, если у человека имеется миопия в 1 диоптрию, отраженные от сетчатки лучи будут собираться (фокусироваться) на расстоянии ровно в 1 метр от глаза. В данном случае, как только врач сдвинет зеркало в сторону, красное пятно тут же исчезнет.
Если у пациента имеется миопия более чем в 1 диоптрию, во время движения зеркала врач увидит тень, которая будет перемещаться в сторону, противоположную движению источника света. В данном случае врач устанавливает между зеркалом и глазом пациента специальную скиаскопическую линейку, в которой имеется множество рассеивающих линз различной силы. Затем он начинает менять линзы до тех пор, пока при движении зеркала красное пятно не начнет исчезать моментально (без образования движущейся тени). Степень миопии при этом определяется в зависимости от силы рассеивающей линзы, потребовавшейся для достижения данного эффекта.
После выявления близорукости и определения ее степени рекомендуется исследовать компоненты преломляющей системы глаза, что в некоторых случаях позволяет установить истинную причину заболевания.
Для выявления причины близорукости врач может назначить:
- Офтальмометрию. Данное исследование позволяет оценить преломляющую силу роговицы. Во время проведения исследования на роговицу пациента проецируются специальные тестовые марки, характер изображения которых будет зависеть от ее преломляющей силы.
- Рефрактометрию. Принцип данного исследования схож с таковым при офтальмометрии, однако в данном случае тестовые изображения проецируются не на роговицу, а на сетчатку, что позволяет одновременно исследовать обе преломляющие структуры глаза (роговицу и хрусталик). Рефрактометрию можно проводить вручную (с использованием специальных приборов) или автоматически. В последнем случае все измерения и вычисления производит специальный компьютер, после чего на мониторе отображаются все интересующие врача данные.
- Компьютерную кератотопографию. Суть метода заключается в исследовании формы и преломляющей силы роговицы с помощью современных компьютерных технологий.
источник


