К сожалению, возникновение миопии, а позже и катаракты – явление частое. И если диагностированы сразу оба недуга, значит, больной подвергается риску, когда он может полностью потерять зрение. При наличии такого нарушения, как близорукость, ситуацию можно исправить, не прибегая к оперативному вмешательству. Другими словами, пациент должен использовать очки, контактные линзы и так далее. Но в дальнейшем, когда появляется катаракта при близорукости, необходимо прибегать лишь к одному методу. Больному поможет только операция.
Кроме того, стоит сказать о близорукости прогрессирующей и непрогрессирующей.
В первом случае, болезнь имеет течение замедленное и исчезает, когда организм прекращает расти. Хотя бывают ситуации, когда недуг продолжает развиваться. Как результат – определенные осложнения и существенное понижение зрительных функций. Это так называемая миопическая болезнь.
Вторая разновидность заболевания отличается отсутствием потребности в лечебной терапии. Она без проблем поддается корректировке.
В целом миопия может провоцироваться:
- Наследственностью. Установлено, что если оба родителя имеют нормальное зрение, риск появления недуга у ребенка минимальный.
- Неправильным питанием. Глазам нужны различные микроэлементы. При их недостатке со зрением появятся проблемы.
- Сильным перенапряжением зрительных органов. Глаза часто страдают от длительных нагрузок, плохого освещения на рабочем месте, несоблюдения правил при чтении и письме. В частности, современная молодежь серьезно нагружает зрительный аппарат, проводя много времени за компьютером.
- Неправильной коррекцией. Если при начальных проявлениях близорукости зрение не было откорректировано, болезнь продолжает усугубляться. Следует быть очень внимательным при подборе очков либо контактных линз, иначе глазные мышцы будут получать еще большую нагрузку.
- Слабыми мышцами глаз. Если аккомодационная мышца зрительного органа развита отлично, человек видит предметы, на каком бы расстоянии они ни находились. В противном случае появление близорукости – дело времени.
При миопии наблюдается растяжение задней области зрительного органа. Оно, в свою очередь, приводит к тому, что возникают искажения анатомического и физиологического характера.
Зрительная функция особенно страдает от проблем с сетчаткой и сосудистой оболочкой. В результате отмечаются такие изменения с глазным дном, которые считаются типичными для миопии.
При растяжении глазных оболочек сосуды становятся ломкими, что выражается в повторных кровоизлияниях в сетчатку и стекловидное тело. Подобное состояние заметно влияет на остроту зрения. Кроме того, ситуация может осложниться развивающейся катарактой.
Заболевание опасно тем, что из-за его прогрессирования больной может стать полностью слепым.
Проблемы с естественной оптической линзой глаза могут возникнуть абсолютно у каждого. Однако в первую очередь следует наблюдаться у офтальмолога людям после 60.
В зависимости от конкретных условий хрусталик меняет кривизну и фокусирует на сетчатке поток лучей. Если в его структуре происходят нарушения, это обязательно отобразится на способности хорошо видеть окружающие предметы.
Помутнение хрусталика развивается от:
- Чрезмерного ультрафиолетового облучения.
- Недостатка антиоксидантов, которые должны поступать с пищей.
- Возрастных нарушений.
- Воспалительных глазных недугов, которые возникают довольно часто.
- Анемии, истощения.
- Токсического воздействия.
- Болезней эндокринного характера.
- Травм зрительного аппарата.
- Сильной близорукости.
Также катаракта бывает врожденной, что говорит о негативном воздействии, которое имело место во время беременности.
Заболевание может созревать на протяжении длительного времени (10-15 лет), при этом отмечаются определенные стадии. Хотя иногда бывает достаточно и нескольких месяцев. Все будет зависеть от причин и сопутствующих условий.
Часто врачам приходится иметь дело с пациентами, у которых одновременно обнаруживается и катаракта, и миопия. Что касается близорукости, то больному прописываются очки, контактные линзы, а также применяются другие методы для коррекции зрения. Но если при миопии возникла катаракта, тогда выход один – операция. Другие средства окажутся бесполезными.
Наиболее современный и эффективный способ – факоэмульсификация. То есть речь идет о хирургическом вмешательстве, во время которого хрусталик заменяется искусственной линзой.
Благодаря тому, что разновидностей искусственных хрусталиков существует достаточно много, врачи выбирают самый лучший вариант в зависимости от ситуации.
Чтобы острота зрения максимально была восстановлена, пациенту, у которого диагностирована катаракта и близорукость, помимо факоэмульсификации проводят процедуру лазерной коррекции. Хотя если имеется катаракта, подобная процедура противопоказана. Поэтому сначала избавляются от нее, а потом переходят к корректировке близорукости.
Во время операции делается прокол, через который пораженный хрусталик удаляется. В накладывании швов нет необходимости. После проведенной факоэмульсификации происходит быстрое заживление глаз. Когда естественный хрусталик удаляется, способность к аккомодации исчезает. Другими словами, пациент должен будет пользоваться очками, чтобы видеть предметы вблизи.
Если катаракту не начать вовремя лечить, глаза могут навсегда потерять способность видеть. Особенно врачи настаивают на своевременном обследовании в тех случаях, когда до появления помутнения хрусталика человек страдает от близорукости. Сочетание двух недугов – серьезный повод для немедленного обращения за помощью.
источник
Доброго времени суток, друзья! Достаточно распространённым явлением в офтальмологии считается сочетание миопии и катаракты. Если от первого заболевания можно избавиться консервативным путём (на начальном этапе развития), то устранение второго – невозможно без хирургического вмешательства.
Когда у человека диагностирована катаракта при близорукости, необходимо незамедлительно принять меры, иначе есть риск потери зрения! Особенно бдительными следует быть пациентам, страдающим высокой степенью миопии. Сейчас я расскажу вам об особенностях одновременного развития этих глазных патологий.
Катарактой называется болезнь органов зрения, развитие которой провоцирует помутнение хрусталика. С возрастом эта биологическая оптическая линза становится более плотной и начинает мутнеть. За счёт постепенной утраты хрусталиком возможности менять кривизну происходит снижение зрительной остроты.
О проверке зрения онлайн по таблицам на компьютере читайте здесь
На развитие данной патологии существенное влияние оказывают:
- общие заболевания — диабет, атеросклероз, гипертония, ожирение и пр.;
- глазные болезни — иридоциклит, близорукость, глаукома;
- воздействие на орган зрения излучения — рентгеновские, ИК- и УФ-лучи;
- травмы глаз, в результате которых повреждается хрусталик.
Когда к основной болезни присоединяются другие глазные заболевания, можно с уверенностью говорить о том, что у человека осложнённая катаракта. Если наблюдается её стремительное прогрессирование, пациент может полностью ослепнуть, так что тянуть с лечением ни в коем случае нельзя.
В большинстве случаев катаракта развивается при высокой близорукости, под воздействием которой мутнеет задняя капсула хрусталика. Такое состояние может сопровождаться склерозом хрусталикового ядра.
Катаракта при близорукости встречается довольно часто — это одно из наиболее распространённых осложнений глазного недуга. Как известно, особенность последней болезни заключается в постепенном ухудшении дальнего зрения.
Интересно знать! Пациенты с катарактой в основном жалуются на то, что они плохо видят, когда на улице ясная погода. Из-за сосредоточения помутнения в центре хрусталика консервативные методы не помогут вылечить катаракту.
По утверждению квалифицированных офтальмологов, когда миопия сочетается с катарактой исправление болезненного состояния невозможно при помощи оптической или контактной коррекции. Единственным эффективным методом лечения в данном случае является операция.
В отличие от здорового органа зрения, близорукий глаз больше по объёму. Кроме того, в нём растягивается сетчатка и сосудистые оболочки. Из-за того, что глазное яблоко находится в таком состоянии, нарушается питание всех зрительных структур.
Когда хрусталиковые среды мутнеют, такое состояние наблюдается при катаракте, на сетчатку не проникает достаточное количество света. Совокупность всех этих факторов способствует существенному снижению зрения.
Какие же существуют методы борьбы с этими глазными патологиями? Как я уже говорила выше, коррекция очками, контактными линзами и прочими нехирургическими методами в подобной ситуации невозможна.
Важно! На сегодняшний день единственным способом полного избавления от данной проблемы является оперативное вмешательство.
Лечение катаракты при миопии осуществляется с помощью 3-х основных видов хирургических операций:
- Факоэмульсификация
Такая операция, в ходе которой имплантируется искусственный хрусталик (интраокулярная линза) – наиболее современная и эффективная методика в лечении катаракты при сильной близорукости. Благодаря многообразию моделей ИОЛ хирурги-офтальмологи могут подбирать оптимальные варианты, которые обеспечат пациенту хорошее зрение.
Суть хирургического вмешательства заключается в разрушении помутневшего хрусталика и его извлечении. Для этого в оболочке делается разрез (около 3 мм), через который вводится скрученная интраокулярная линза. В дальнейшем она расправляется.
- Экстракапсулярное извлечение
Главным преимуществом факоэмульсификации является то, что после операции не нужно накладывать швы — величина отверстия настолько мала, что через него не проходит даже вода. Иногда факоэмульсикация совмещается с эксимер-лазерной технологией, но ввиду того, что при катаракте запрещён лазерный метод коррекции зрения, для начала необходимо избавиться от этого заболевания, а уже потом переходить к лечению миопии высокой степени.
К данному виду оперативного вмешательства врач прибегает, если пациенту по каким-либо причинам не подходит или противопоказан предыдущий метод. В этом случае величина разреза достигает 12 мм. После удаления природного хрусталика и передней капсулы в глаз пациента вставляется интраокулярная линза.
- Интракапсулярное удаление + установка ИОЛ
Этот вид хирургического вмешательства при катаракте является наиболее редким. В ходе процедуры происходит извлечение старого хрусталика и капсулы.
Как показывают отзывы пациентов, факоэмульсикация позволяет избавиться от катаракты быстро и безболезненно, и, что самое главное – навсегда.
Хочу обратить ваше внимание на особенности послеоперационного периода, о которых должны знать все близорукие пациенты, перенесшие удаление катаракты. После такой операции категорически запрещено:
- поднимать тяжести;
- пить крепкий чай или кофе;
- употреблять спиртные напитки;
- наклоняться и приседать;
- долго смотреть телевизор.
Глаза нужно закапывать специальными каплями с целью предотвращения заражения какими-либо инфекциями.
Ведущие програмы «Жить здорово!» в доступной форме рассказывают от методах диагностики и лечения катаракты. Работа проводится на специальном оборудовании с реальными пациентами.
Дорогие читатели, если лечение катаракты не начать своевременно, можно попрощаться с мечтой о хорошем зрении. А если она сочетается с близорукостью, присутствует большой риск полной потери зрения, поэтому при обнаружении первых признаков одновременного присутствия этих зрительных недугов нужно незамедлительно обратиться к офтальмологу и пройти обследование. Будьте здоровы!
источник
Сочетание близорукости и катаракты — довольно распространенное явление в офтальмологической практике, потому что катаракта во многих случаях является следствием миопии высокой степени. Лечение катаракты — только оперативное. Можно ли избавиться от близорукости, удалив катаракту? Возможны ли осложнения после операции?
контактные линзы, потому что при недостаточной коррекции зрения глаза будут подвергаться сильной нагрузке, что повлечет за собой различные осложнения.
Но и при выполнении всех рекомендаций врачей ухудшение зрения при миопии — не редкость. К сожалению, при близорукости форма глаз человека претерпевает изменения. Чем это чревато? Глазное яблоко удлиняется, нарушается кровоснабжение сетчатки и это может привести к опасным кровоизлияниям. При растяжении, истончении сетчатки, всегда существует риск ее разрыва.
Из-за чего еще может ухудшаться зрение при близорукости? Снизиться острота зрения может из-за развивающейся катаракты, которая чаще встречается в людей старшего возраста, хотя в последнее время увеличилось количество случаев регистрации офтальмологами такого недуга и у молодых пациентов. Катаракта является одной из главных причин полной потери зрения, поэтому плановые осмотры людей, находящихся в группе риска, обязательны. Нужно также помнить, что при катаракте пациентам, у которых имеется близорукость, операция лазером для коррекции зрения не делается. В этом случае можно избавиться от миопии путем замены хрусталика интраокулярной линзой с диоптриями.
капли, замедляющие развитие недуга.
Процессы, возникающие при катаракте, связывают с естественным старением человеческого организма. Чем же такая патология вызвана у младенцев и у молодых людей? Новорожденным, родившимся с такой патологией зрения, как катаракта, ставят диагноз «врожденная катаракта». Развитие недуга в этом случае связано с воздействием на организм матери ребенка различных инфекций: кори, ветрянки, краснухи, гриппа, а также паразитарных заболеваний типа токсоплазмоза. На появление патологии может повлиять и несовместимость резус-фактора матери и ребенка.
Современной науке известно, что помутнение хрусталика может быть вызвано не только старением, но и травмами, а также негативным влиянием накопленных организмом токсических соединений. Такие токсины образуются в результате сложных биохимических реакций, возникающих под воздействием солнечного света. При снижении защитных функций организма, ослаблении иммунитета, на фоне протекающих инфекций, диабета, авитаминоза, нарушается питание и кровоснабжение органов зрения, создаются предпосылки для развития близорукости и появления катаракты.
Факторы риска развития катаракты при близорукости:
- нахождение в районах с повышенной радиацией, местах с недопустимыми дозами лучевого, ультрафиолетового воздействия;
- работа на высокотоксичных производствах (взаимодействие с ртутными компонентами, парафином и т.д.), тепловое воздействие на глаза в термических цехах;
- патологии щитовидной железы, анемия, нарушение обменных процессов в организме;
- высокая степень близорукости, дистрофии сетчатки, глаукома, хориоретинит.
Близорукие люди находятся в группе риска, так как при сильной миопии в несколько раз возрастает возможность развития различных осложнений. Поэтому при первых признаках ухудшения остроты зрения при близорукости им нужно срочно обращаться к специалистам для поиска причин возможных осложнений.
Ранним признаком близорукости при развивающейся катаракте является оптическое искажение в виде двоения. При закрывании одного глаза такое двоение исчезает. Не стоит игнорировать этот важный симптом, потому что на начальной стадии заболевания достаточно эффективными являются специальные капли, предупреждающие стремительное прогрессирование недуга. Применяя такие препараты, можно несколько замедлить развитие катаракты.
Важные симптомы при развитии катаракты:
- привычные изображения кажутся нечеткими и размытыми — имеющиеся искажения не корректируется очками, контактными линзами;
- появление вспышек и бликов в дневное и вечернее время, которые доставляют сильный дискомфорт;
- повышение световой чувствительности, появление ореолов вокруг источников света;
- ухудшение сумеречного и ночного зрения;
- нарушение цветового восприятия.
При полном или частичном помутнении хрусталика человек ощущает значительное ухудшение остроты зрения, которое сопровождается наличием оптических искажений: вспышек, молний, полос, шариков и мушек перед глазами. Развивающаяся катаракта снижает качество жизни, так как на зрение влияет не только близорукость, но и симптомы нового недуга. Деятельность человека становится менее продуктивной: чтение, письмо, работа с мелкими деталями сильно затруднены.
Диагностика катаракты осложняется тем, что при наличии выраженных помутнений хрусталика осмотреть стекловидное тело и сетчатку стандартными методами достаточно трудно. Людям, у которых есть катаракта и близорукость, операция рекомендована в большинстве случаев, поэтому такие пациенты направляются для детального обследования в клиники, оборудованные современными диагностическими приборами.
Обследование при развитии катаракты:
- биомикроскопия — исследование при помощи щелевой лампы, позволяет осмотреть оптический срез хрусталика, изучить структуру его элементов, степень их смещения, локализацию и т.д.;
- энтоптические тесты — необходимы для получения полной информации о функциональности сетчатки;
- электрофизиологические тесты — изучают лабильность зрительного нерва, проверяют электрическую чувствительность;
- визометрия — метод определяет остроту зрения;
- офтальмоскопия — исследование состояния глазного дна;
- ультразвуковое сканирование по показаниям — УЗИ назначают при наличии сильных помутнений.
Риски развития катаракты увеличиваются после 60 лет. Задача специалиста, выполняющего обследование, заключается в том, чтобы определить не только саму катаракту, но и природу помутнения хрусталика, локализацию и стадию заболевания. Катаракта может быть передней, с четкими границами, центральной (искажение располагается по центру), задней, веретенообразной и т.д.
Катаракта делится на типы и бывает начальной, набухающей, зрелой, перезрелой. На стадии зрелой катаракты происходит полное закрытие хрусталика, человек при этом может видеть только освещение. У 20% пациентов болезнь развивается стремительно, за 4-5 лет проходит все стадии. Чтобы избежать полной слепоты при катаракте, человеку потребуется операция. Чем раньше она будет выполнена, тем быстрее жизнь человека станет комфортней.
Решить проблему помутнения хрусталика без оперативного вмешательства невозможно, так как в структуре глаза уже произошли необратимые изменения. Зрение человека, с прогрессирующим заболеванием, становится все хуже, поэтому только операция может помочь избежать полной слепоты. Показания к операции при близорукости и развивающейся катаракте:
- прогрессирование болезни;
- значительное ухудшение зрения;
- наличие других осложнений в виде близорукости высокой степени и т.д.
Пациенты, у которых кроме катаракты имеется и близорукость, интересуются: можно ли навсегда избавиться от этих двух недугов одновременно? Да, можно. Причем результаты таких операций впечатляющие. Новые виды искусственных хрусталиков обеспечивают хорошее зрение на разных расстояниях, а также защищают сетчатку от воздействия ультрафиолета. Многие люди после операции по удалению катаракты в первый раз в жизни видят мир без очков.
Людям, у которых диагностирована развивающаяся катаракта, рекомендовано оперативное вмешательство. Чем быстрее будет сделана операция, тем лучше для пациента, потому что катаракта может развиваться годами, и все это время человеку предстоит жить в постоянном дискомфорте. Риски минимальны, а эффективность такого вмешательства высокая. Долгие годы можно будет наслаждаться высокой остротой зрения, потому что замена хрусталика избавит и от катаракты, и от близорукости.
Операция при катаракте и близорукости — особенности:
- технологии экстракции катаракты постоянно совершенствуются, поэтому являются абсолютно безопасными;
- стоимость операции катаракты зависит от вида имплантируемой линзы;
- пациенту может быть подобран максимально подходящий вид линзы в зависимости от показаний;
- высокие зрительные характеристики после операции — для имплантации используются новейшие виды хрусталиков, обеспечивающие высокую остроту зрения;
- интраокулярные линзы изготавливаются из биосовместимых материалов, поэтому они не взаимодействуют с окружающими тканями, полностью безопасны, не вызывают аллергических реакций;
При близорукости и катаракте необходима операция, так как она снижает риски развития глаукомы, которая часто возникает на фоне повышенного внутриглазного давления. Чем отличается глаукома от катаракты? Глаукома может значительно снизить зрение, как и катаракта, вплоть до полной слепоты. Отличие в том, что при глаукоме нарушения затрагивают волокна зрительного нерва, а при катаракте изменениям подвергается хрусталик. Имплантируемые в глаза линзы, значительно тоньше естественного хрусталика, поэтому отток внутриглазной жидкости не будет затруднен, а значит причин для повышения давления будет меньше.
источник
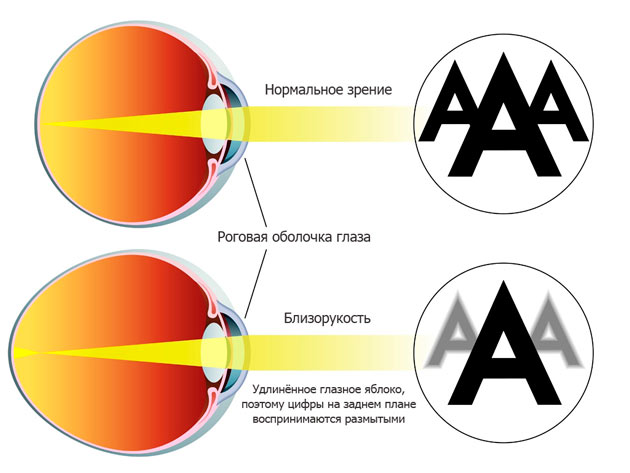
Близорукость, или миопия — одна из самых распространенный рефракционных патологий в офтальмологической практике. Она поражает зрительные органы людей самых разных возрастов. Если слабую и среднюю формы аномалии можно скорректировать с помощью оптики или контактных линз, то высокая степень лечится только хирургически.
При близорукости глаз человека не различает очертания предметов, находящихся на дальних от него расстояниях, при этом ближние объекты видит достаточно хорошо. Это происходит по причине деформации глазного яблока, которое выглядит более длинным, чем здоровый глаз. Роговица значительно отдаляется от задней зоны зрительного органа, преломление светового потока происходит неправильно, а лучи проецируются не на сетчатку, а перед ней.
Степень миопии измеряется в диоптриях и обозначается знаком «-». Большой показатель близорукости начинается с -6 дптр. Порой при тяжелой форме аномалии человеку трудно разглядеть даже лицо собеседника.
Близорукость накладывает на жизнь человека серьезные ограничения, в том числе в профессиональной деятельности, занятиях спортом. Помимо прочего, патология безостановочно прогрессирует, если нет должного лечения. Как уже упоминалось ранее, при начальных и средних формах заболевания офтальмолог назначает пациенту очки или контактные линзы. Однако важно понимать, что данные средства лишь корректируют зрительный дефект, но не способны вылечить его. Полностью избавиться от высокой близорукости можно только с помощью замены естественного хрусталика на искусственный.

Замена хрусталика при близорукости высокой степени
Ключевая причина, по которой необходимо произвести замену хрусталика (двояковыпуклой естественной линзы в зрительной системе) — высокая степень миопии с показателем – 20 диоптрий. Но офтальмологи предупреждают, что это одна из крайних мер, необходимость такого хирургического вмешательства наступает при наличии:
- врожденных заболеваний глаз;
- противопоказаний для проведения лазерной коррекции зрения;
- искривлении или помутнении прозрачного тела.
Далеко не всем людям, имеющим большую степень отклонения, показана имплантация искусственного хрусталика, или, как говорят специалисты, интраокулярной линзы. Так, операцию нельзя проводить пациентам, которые не достигли возраста 18 лет, постольку их зрительная система еще находятся на стадии формирования, поэтому показатели миопии могут меняться как в лучшую сторону (даже без помощи врача), так и в худшую.
Помимо этого, удаление естественного хрусталика противопоказано делать людям с прогрессирующей аномалией. Это объясняется наличием огромного количества факторов, которые могут влиять на значительное ухудшение зрения. Поэтому профессионалы обязаны выяснить точную причину развития миопии и устранить ее, только после этого можно приступать к операции.
Оптимальный возраст по мнению офтальмологов для замены хрусталика при высокой степени близорукости — 40 лет и выше. Именно в этот период у человека утрачивается аккомодативная способность, естественная двояковыпуклая линза теряет свою эластичность, могут проявиться первые симптомы катаракты.
Существует несколько методов вживления искусственного хрусталика в глаза. Одни из наиболее распространенных — ленсэктомия (рефракционная замена хрусталика сильной близорукости). Эта процедура необходима тогда, когда способность естественной линзы к аккомодации полностью утрачена.
Первоначально специалист удаляет прозрачный хрусталик из глаза, после чего вживляет имплантат (интраокулярную линзу) с необходимыми оптическими показателями. Офтальмологи предварительно предупреждают пациента о том, что даже при тяжелой степени миопии оптическая сила хрусталика глаза равна 20 дптр, именно поэтому глаз не может фокусировать изображение на сетчатку. Так, при большой степени миопии нередко вживляется искусственный хрусталик с отрицательными параметрами, а, к примеру, при сильной гиперметропии (дальнозоркости) в капсульный мешок, где находилась ранее естественная линза, помещается два искусственных хрусталика.
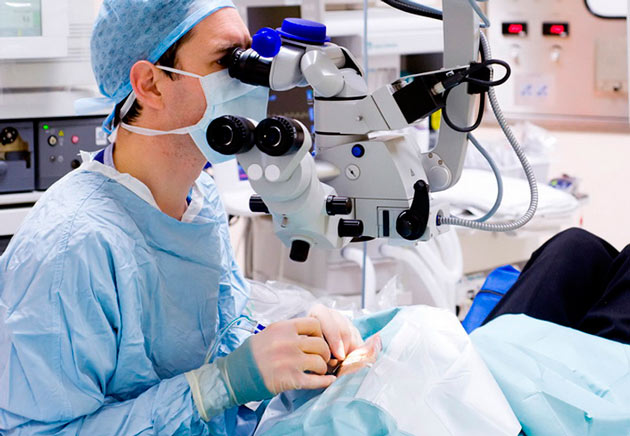
Подобные процедуры производятся с помощью факоэмульсификации. То есть природная двояковыпуклая линза подвергается разрушению до состояния эмульсии через ультразвуковое воздействие и выводится из глаза. Процесс происходит под местной анестезией, поэтому пациент легко переносит операцию и быстро восстанавливается вне зависимости от возраста. Специалист делает микроскопический надрез, который не требует наложения швов и прочих травматических действий. Операция замены естественного хрусталика не подразумевает госпитализации, поскольку она длится не более 15-20 минут, а через пару часов пациент может отправляться домой.
Перед тем как произвести замену хрусталика при высокой степени близорукости, офтальмологу необходимо подобрать пациенту подходящий имплантат. При этом он будет опираться на состояние зрительной системы человека, его род деятельности и возраст.
Самые распространенные виды искусственных линз, которые используют в офтальмологической практике:
- Мультифокальные — особая конструкция этих оптических изделий, помимо обеспечения функций естественной двояковыпуклой линзы, повышает остроту зрения на дальних и ближних расстояниях, избавляя пользователя от необходимости носить очки, компенсирует утраченную ранее способность к аккомодации. Предназначены для людей, которым необходима зрительная адаптация на различных расстояниях.
- С нанесением специального желтого фильтра — такой фильтр является аналогом фильтра естественного хрусталика глаза, он необходим для защиты сетчатки от негативного воздействия ультрафиолетовых лучей и снижения риска развития различных заболеваний сетчатой оболочки.
- Асферические — имеют асферическою форму и оснащены желтым фильтром. Их особый дизайн обеспечивает контрастное зрение при плохом освещении. Такие линзы отлично подходят для людей, чья рабочая деятельность в большей степени происходит в темное время суток.
Метод имплантации факичной линзы применяется в тех случаях, когда зрительная система пациента еще не утратила аккомодативной функции, наблюдаются лишь значительные рефракционные аномалии. Существует ошибочное мнение о том, что для вживления таких имплантатов необходима замена хрусталика при сильной близорукости. На самом деле такие линзы устанавливаются на глаза без его удаления, то есть на заднюю или переднюю камеру зрительного органа, а хрусталик остается на месте. Все манипуляции во время процедуры врач также осуществляет через микронадрез, который не требует наложения швов. Преимущество операции в том, что при помощи факичных линз можно скорректировать миопию до – 25 дптр.
Перед тем, как определить, какой из типов операции подойдет пациенту, проводится полное обследование зрительной системы пациента, также ему необходимо сдать ряд анализов для терапевта. Если противопоказаний нет, можно приступать к назначенной процедуре, каждая из которых проходит быстро и безболезненно.
источник
Все мы слышали понятие «близорукость» или «миопия». Человек с этим заболеванием плохо видит объекты, расположенные на большом расстоянии. Отсюда и произошло название болезни – хорошее зрение сохраняется только на расстоянии вытянутой руки. Начинать лечить близорукость нужно как можно раньше – тогда можно избежать многих осложнений и не придется прибегать к оперативному вмешательству. Однако, в некоторых случаях консервативные методы не помогают и врачом назначается ленсэктомия — рефракционная замена хрусталика с помощью которой можно вернуть пациенту нормальное зрение.
Замена хрусталика при близорукости назначается в следующих случаях:
- 1) Близорукость высокой степени – от -15 до -20 D
- 2) Аномалии рефракции
- 3) Изменение формы хрусталика
- 4) Наследственные заболевания хрусталика
- 5) Помутнения хрусталика
- 6) Противопоказания к лазерной коррекции зрения.
- 7) Нежелание пациента носить очки или контактные линзы
Замена хрусталика при миопии проводится только пациентам, достигшим 18 лет.
До этого возраста глаз продолжает расти и его системы и ткани находятся в стадии формирования. Также не делают операцию при быстро ухудшающемся зрении – близорукость необходимо сначала «стабилизировать». Помните – операция крайний метод, ее назначают только, когда другие способы борьбы с болезнью оказались не эффективными. На ранних стадиях пробуют скорректировать зрение с помощью очков, склеропластики, кератотомии.
Замена хрусталика глаза при близорукости осуществляется методом факоэмульсификации, который практически не дает осложнений.
Операция занимает 15-30 минут и проводится под микроскопом в амбулаторных условиях.
Через разрез с помощью ультразвука хрусталик пациента превращается в эмульсию и затем удаляется. На его место имплантируется интроокулярная линза искусственный хрусталик, которая и будет в дальнейшем отвечать за фокусировку изображения на сетчатке. Иногда возникает необходимость поставить не одну, а две линзы, что также не является большой проблемой. Иол при близорукости и других операциях на хрусталике подбираются индивидуально с учетом особенностей зрения больного. Сделать это может только врач.
Осложнения при оперативном лечении близорукости (миопии) связаны прежде всего с течением основного заболевания. Дело в том, что при миопии происходит увеличение глазного яблока, что влияет на все системы органа зрения. Могут возникнуть:
- 1) Дистрофические изменения в сетчатке
- 2) Разрывы сетчатки вследствие ее истончения
- 3) Уменьшение толщины наружной оболочки глаза (склеры)
- 4) Отслоение сетчатки
Именно поэтому замена хрусталика при миопии высокой степени назначается только после тщательного обследования и учета всех возможных последствий.
Оптимальный возраст проведения хирургического вмешательства – после 40 лет.
К этому времени способность к аккомодации частично утрачивается, и могут появиться первые признаки катаракты . Пациенту после операции необходимо регулярно посещать офтальмолога, чтобы следить за зрением и обнаружить осложнения на самой ранней стадии.
Замена хрусталика при близорукости достаточно отработанная операция. Послеоперационный период обычно переносится хорошо. Больного выписывают на следующий день после контрольного осмотра, а зрение восстанавливается практически сразу. Однако, необходимо соблюдать некоторые меры предосторожности, которые связаны, в основном, с необходимостью беречь прооперированный глаз от повреждений. Рекомендуется:
|
Цена замены хрусталика при близорукости определяется в основном стоимостью искусственной линзы. Вы можете выбрать монофокальный хрусталик – он дешевле, но вам понадобятся очки для коррекции, так как видеть хорошо вы будете только на определенном расстоянии. Если же отдать предпочтение мультифокальному хрусталику, то очки не понадобятся – такая иол имеет несколько точек фокусировки для разных расстояний. Также в цену входят расходные материалы. Точную стоимость вы можете узнать в нашем прайсе в разделе операции при катаракте – факоэмульсификация.
Можно с уверенностью сказать, что близорукость после замены хрусталика полностью исчезает и к пациенту возвращается нормальное зрение. Только иногда люди, перенесшие операцию, жалуются на незначительный дискомфорт в глазах – двоение предметов при некоторых ракурсах или мутность предметов на определенных расстояниях.
В целом, только около 5% больных отмечают в отзывах неудобства или появившиеся побочные эффекты.
Также отметим, что особенности организма у всех разные и это может оказывать влияние на послеоперационный период. Отзывы вы можете прочитать в соответствующем разделе сайта. Методика оперативного вмешательства такая же, как и при лечении катаракты.
источник
По имеющимся данным, катаракта в сочетании с близорукостью (миопией) отмечается достаточно часто. Поэтому проблема лечения близорукости с катарактой является актуальной и очень важной.
Почему две указанных патологии нередко сочетаются? Дело в том, что близорукий глаз зачастую имеет больший объем, чем здоровый, кроме того, при миопии может иметь место растяжение сетчатой и сосудистой оболочек. Естественно, такое патологическое состояние глазного яблока негативно отражается на всех структурах глаза, в том числе на хрусталике. Нарушается питание тканей хрусталика, запускается процесс его помутнения — следовательно, к сетчатке глаза проникает все меньше света, и зрение ухудшается еще больше. Возникает порочный круг, разорвать который позволит правильное лечение, которое вы можете получить в нашей офтальмологической клинике.
Каким же образом можно бороться с этими недугами? Сегодня многие офтальмологи сходятся во мнении, что сочетание катаракты с миопией не поддается эффективной коррекции посредством очков и контактных линз, поэтому пациентам с указанными патологиями рекомендуют хирургическую операцию.
На сегодня существует три основных вида удаления катаракты при близорукости:
- факоэмульсификация;
- интракапсулярное извлечение с помощью традиционной хирургии;
- экстракапсулярное извлечение.
Факоэмульсификацию поврежденного катарактой хрусталика c последующей имплантацией интраокулярной линзы (ИОЛ) по праву называют наиболее эффективной методикой лечения. Такая современная операция позволяет быстро и практически безболезненно полностью избавиться от проблемы. Суть данного вмешательства состоит в измельчении помутневшего хрусталика с помощью ультразвука и отсасывании фрагментов из капсулы. Затем на место удаленного хрусталика имплантируется ИОЛ.
Если по каким-либо причинам операция методом факоэмульсификации не может быть проведена, пациенту предлагают интракапсулярное удаление помутневшего хрусталика обычным хирургическим способом. Кроме того, иногда проводится экстракапсулярное извлечение мутного хрусталика, но такая операция достаточно травматична (величина хирургического разреза составляет около12 мм). В настоящее время эти разновидности хирургического лечения используются редко.
После указанных операций, предполагающих удаление пораженного заболеванием хрусталика, в глаз имплантируется интраокулярная линза. Широкий выбор моделей выпускаемых сегодня искусственных хрусталиков предоставляет офтальмохирургам возможность подобрать наиболее подходящий конкретному пациенту вариант ИОЛ.
После удаления естественного хрусталика человек утрачивает нормальную способность к аккомодации, а это значит, что для выполнения определенной зрительной работы требуются очки. Но к настоящему времени офтальмологи располагают мультифокальными «псевдоаккомодирующими» линзами, которые предоставляют возможность существенно снизить зависимость прооперированного человека от очков. Современная мультифокальная ИОЛ имитирует функции нормального хрусталика и позволяет обеспечить комфортное зрение. Статистика показывает, что примерно 85% пациентов, которым была имплантирована мультифокальная ИОЛ после удаления хрусталика, вообще не пользуются очками.
После устранения катаракты возможно проведение эксимер-лазерной коррекции зрения (тогда как при наличии катаракты лазерная коррекция противопоказана), при помощи которой корректируется остаточная близорукость.
источник
Операция по замене хрусталика является серьезным и технически сложным хирургическим вмешательством. В ходе процедуры пациент находится в сознании и, более того, должен строго выполнять рекомендации врача. От этого во многом зависит ее успех или неудача. Замена хрусталика помогает решить только проблемы, связанные с этим органом. Часто после операции обнаруживаются новые заболевания, которые препятствуют полному восстановлению зрения.
Но, несмотря на все сложности, замена хрусталика является единственным радикальным способом лечения при катаракте и ряде других патологий. Это позволяет людям с серьезными заболеваниями глаз, чаще всего, пожилым вернуть остроту зрения и радость от возможности видеть все краски окружающего мира, читать, смотреть телевизор.
Замена хрусталика производится, главным образом при его помутнении – катаракте. Это частое патологическое изменение, происходящее в пожилом возрасте. При этом заболевании предметы становятся размытыми, нечеткими. Нередко усиливается и развивается близорукость или, напротив, дальнозоркость на фоне улучшения восприятия близких предметов. Состояние постоянно прогрессирует, только своевременная замена хрусталика при катаракте позволяет вернуть зрение.
Операция может помочь и при других возрастных изменениях, в частности, при пресбиопии глаза. В этом случае пациенты жалуются на дальнозоркость, которая связана с процессами склерозирования хрусталика. Он становится более твердым, теряет свою эластичность, а значит, и способность изменять свою кривизну. Больным становится сложно манипулировать предметами вблизи, и вместе с тем они испытывают затруднения при чтении мелкого шрифта.
Замена хрусталика может быть показана при его астигматизме. У него нарушается форма и кривизна, в результате чего снижается способность фокусировки на предмете. Пациенты отмечают у себя такие симптомы, как размытость изображения, необходимость прищуриваться для того, чтобы рассмотреть тот или иной объект. Операция применяется при неэффективности прочих методов на фоне прогрессирования заболевания.
В последние годы замена хрусталика также практикуется при близорукости. Операция является альтернативой очкам или контактным линзам. В большинстве случаев при данном заболевании удается обойтись лазерной коррекцией или другими малоинвазивными способами. Операция производится только при высокой степени близорукости, отягощенной другими заболеваниями (анизометропией – нарушение симметрии в рефракции глаз, склерозированием хрусталика и пр.).
Операция не проводится в следующих случаях:
- Воспаление глазных структур.
- Маленький размер передней камеры глазного яблока. Он может не позволить провести все необходимые манипуляции.
- Разрушение, отслойка сетчатки. В этом случае существует риск прогрессирования заболевания после операции.
- Маленькое глазное яблоко, если уменьшение вызвано прогрессирующей дальнозоркостью.
- Любое воспаление в активной стадии.
- Недавно перенесенные инфаркт или инсульт.
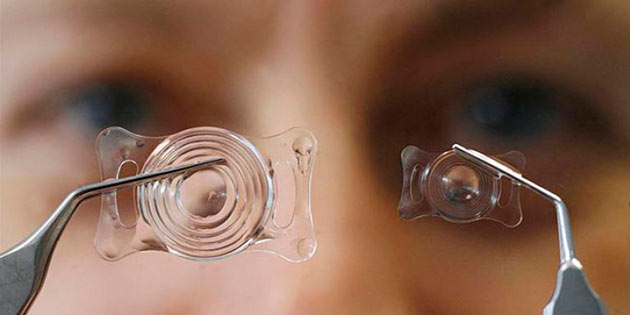
Искусственные хрусталики или интраокулярные линзы можно различать по форме, материалу, рефракционным (светопреломляющим) характеристикам, наличием определенного фильтра. Главными критериями являются – жесткость, количество фокусов и способность к аккомодации.
По гибкости выделяют:
- Мягкие;
- Жесткие линзы.
Последние стоят несколько дешевле, однако гораздо менее функциональны. Мягкие линзы легко сворачиваются, что позволяет минимизировать разрез для имплантации.
По способности к аккомодации протезы могут быть:
- Аккомодирующие;
- Неаккомодирующие.
Первые способны изменять свою кривизну, как настоящий хрусталик глаза, что позволяет пациенту совершенно отказаться от очков после операции. Такие протезы гораздо лучше и удобнее, однако стоят дороже и производятся не во всех странах.
В зависимости от количества фокусов зрения выделяют следующие линзы:
- Монофокальные;
- Дифокальные;
- Мультифокальные.
Каждый искусственный хрусталик имеет несколько фокусов, т. е. точек, в которых изображение обладает максимальной четкостью. Самыми распространенными являются бифокальные протезы. Они имеют два фокуса, которые позволяют видеть предмет четко на двух фиксированных расстояниях (вблизи и вдаль). Объекты, расположенные между этими точками, оказываются размытыми. Мультифокальные дают возможность фокусировать взгляд на 3 и более расстояниях. Чем меньше количество точек-фокусов, тем чаще пациенту придется использовать очки или контактные линзы.
Часто речь также идет о выборе страны-производителя. Хрусталики будут отличаться по цене, качеству, надежности. Современные пациенты, оперируемые в РФ, могут выбрать следующие протезы:
-
Российские. Их можно получить бесплатно, если сама операция проводится по полису ОМС.Эти хрусталики являются бифокальными. На данный момент в России, на нижегородском предприятии Репер НН проектируются трифокальные линзы.
- Американские. Эти хрусталики самые известные. Их производят фирмы с мировыми именами – Акрисоф, Алкон, Crystalens. Компания Crystalens предлагает мультифокальные и аккомодирующие линзы, которые в последнее время становятся все более популярными. Мнения докторов об этой продукции противоречивы, некоторые полагают, что это скорее раскрученный бренд, чем продукт высокого качества.
- Английские, марки Райнер. Именно в этой стране впервые стали производить искусственные линзы и осуществлять операции по их замене. Компания делает упор на оптимальной форме своих протезов, которые снижают инвазивность операции, время восстановительного периода.
- Немецкие. Наиболее известна продукция компании Human Optics и Carl Zeiss. Отличительными чертами протезов первого бренда является асферический край, высокая степень светопередачи. HumanOptics появилась на российском рынке приблизительно 3 года назад, однако многие доктора рекомендуют именно их продукцию. Искусственные линзы от Carl Zeiss изготавливаются на высокоточном оборудовании. Они предлагают мульти и монофокальные протезы, а также хрусталики торической формы, рекомендуемые при катаракте, осложненной астигматизмом.
Стоимость протезов может колебаться от 20 000 до 100 000 рублей. Компании, мало еще известные на рынке, типа Human Optics обычно предлагают товар дешевле, чем такие фирмы, как Алкон. Аккомодирующие и мультифокальные линзы являются самыми дорогими. При платном лечении их цена обычно включена в стоимость операции. Самостоятельный заказ линз довольно затруднителен, компании обычно работают только с оптовыми покупателями.
Важно! Цены могут отличаться в различных частных медицинских центрах! При покупке протеза в государственных больницах клиенты имеют дела непосредственно с торговыми представителями. При проведении операции по ОМС возможен возврат части средств, потраченных на покупку искусственного хрусталика (около 25%).
Перед операцией пациенту предстоит сдать серию стандартных анализов. Обычно госпитализация происходит за день до предполагаемой процедуры. В последнее время в больницах и клиниках накануне операции с пациентами работает психолог или врач-специалист, который детально разъясняет все этапы протезирования и рассказывает, как необходимо себя вести. Иногда пациентам рекомендуется потренироваться смотреть в определенную точку не моргая, выполнять команды хирурга.
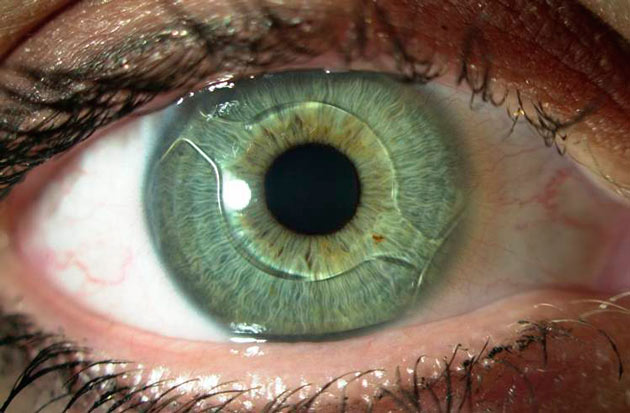
Непосредственно перед процедурой больному закапывают капли с анестетиком или производят укол. Он ложится на операционный стол вверх лицом. Врач вскрывает переднюю глазную камеру, совершая несколько проколов. После этого при помощи специального отсоса удаляется содержимое хрусталика, все клеточные элементы.
ход операции по замене хрусталика глаза
В камеру вводится трубка, в которой в свернутом виде находится протез. В камере искусственный хрусталик расправляется. После этого глаз промывают, на него накладывается повязка, а пациент помещается в палату для восстановления. В редких случаях у пожилых людей из-за волнения возможны скачки давления в ходе операции, тахикардия. Все жизненно важные параметры контролируются во время процедуры. При любых опасениях врача пациент отправляется в реанимацию.
Важно! Необходимо максимально спокойно реагировать на все слова хирурга и проводимые манипуляции, избегать волнения.
Самым важным является первый месяц после протезирования хрусталика. В течение послеоперационного периода необходимо:
-
Носить повязку 1-2 недели (в зависимости от рекомендации врача).
- Пользоваться антисептическими каплями, прописанными лечащим офтальмологом.
- Ежедневно промывать глаз стерильной или кипяченой водой при помощи ватного тампона.
- Отказаться от вождения, употребления алкоголя.
- Спать на стороне, противоположной прооперированной, чтобы избежать давления. Если протезировались одновременно оба глаза, нужно спать на спине.
- Стараться избегать наклонов, особенно в первые дни после операции.
- Не поднимать тяжести более 2-3 кг.
- Ограничивать нагрузку на орган зрения.
- Избегать перепадов температур, не пользоваться баней, сауной.
Нередко полностью вернуться к привычному образу жизни не удается за 4-5 недель, поэтому ограничения продлеваютсяна несколько месяцев. Главным критерием является состояние пациента, скорость утомления глаза, дискомфорт.
На всю последующую “жизнь с протезом” сохраняется ограничения по посещению бани, перенапряжению. Многие пациенты отмечают, что прооперированный глаз становится более подвержен инфекциям – конъюнктивитам и пр.
Пациенты могут отметить у себя следующие улучшения после операции:
- Контуры предметов стали более четкими.
- Пропало двоение, “мушки” перед глазами.
- Все цвета выглядят более ярко.
- Улучшение остроты зрения.
Важно! Положительные изменения происходят не всегда сразу после операции. Иногда мозгу нужно время, чтобы адаптироваться к новой информации, идущей от глаз. Иногда нужно дождаться спадения отека, часто возникающего после операции.
Неприятные последствия могут возникнуть как по вине хирурга или из-за несоблюдения пациента всех предписаний, так и в результате индивидуальных особенностей организма, не выявленных ранее патологий (например, иммунодефицита).
К наиболее распространенным осложнениям можно отнести:
- Отек роговицы. Не является опасным симптомом. В подавляющем большинстве случаев проходит самостоятельно в течение первых нескольких дней после операции.
- Вторичная катаракта. Иногда на хрусталике формируются отложения, которые вызывают его помутнение. Это во многом зависит от использованного материала. Наибольшая вероятность возникает при выборе линз из полиметилметакрилата. Удаление отложение производится довольно легко при помощи лазера, вторичная замена хрусталика в данном случае не требуется.
- Отслоение сетчатки. Этот слой глаза очень чувствителен и подвержен любым внешним воздействиям. Поэтому операция может спровоцировать расслоение или усилить его степень.
- Инфицирование во время операции. Такой риск не очень велик, поскольку при хирургическом вмешательстве используются стерильные инструменты. Для профилактики применяются антисептические капли, даже при развитии воспаления оно обычно успешно лечится курсом антибиотиков.
- Повышение внутриглазного давления. Это осложнение является следствием смещение линзы, неполного удаления жидкости для промывки передней камеры глаза во время операции и пр. Если оставить эту проблему без внимания, она может со временем привести к глаукоме. При своевременной диагностике, как правило, она решается применением специальных препаратов в форме глазных капель (Азопт, Бетоптик и пр.).
Замена хрусталика с 2012 года может быть произведена бесплатно, по полису ОМС. Она осуществляется по квоте, это означает, что пациент должен подходить по ряду параметров и ему придется дождаться своей очереди на процедуру. Первыми идут пенсионеры и инвалиды.
Для того чтобы получить право на операцию, ее положительный результат должен быть спрогнозирован врачами-офтальмологами. При замене хрусталика возраст не является препятствием для вхождения в квоту, поскольку при процедуре не используется общий наркоз, который тяжело переносят пожилые люди. Аргументом для отказа может стать наличие сопутствующих заболеваний глаза, которые могут воспрепятствовать восстановлению зрения.
Важно! Бесплатно пациентам предоставляется только искусственный хрусталик русского производства, иностранные аналоги необходимо оплачиваться самостоятельно.
Платные операции имеют большой разброс цен. В московских клиниках они проводятся за 40 000 – 120 000 рублей (за один глаз). На стоимость влияет выбранный протез, известность клиники, опыт врачей-специалистов. Самые популярные медицинские центра столицы – это Эксимер и Центр глазной хирургии. Они имеют филиалы в ряде городов России.

Большим плюсом оказывается чуткое отношение докторов и медицинских сестер к подобным пациентам, поддержка родных и близких. Волнение перед и после операции вполне естественно, но излишняя тревожность может только навредить. В некоторых отзывах пациентов можно прочесть истории о том, как слишком мнительные пожилые люди отказывались соблюдать предписания врачей, относились к ним с недоверием и в итоге теряли зрение.
Замена хрусталика – это уникальная операция, позволяющая вернуть зрение пожилым людям, которые уже давно перестали видеть изображения и предметы четко. Также это шанс излечения для лиц, страдающих многими тяжелыми глазными заболеваниями. Доступность для широких масс населения и высокая эффективность делают операцию по замене хрусталика все более популярной и востребованной процедурой.
источник
Такое нарушение зрения, как близорукость, знакомо миллионам людей. И каждый, кто прищуривается, глядя вдаль, или с утра первым делом нащупывает очки, задумывается о том, чтобы навсегда избавиться от миопии. При истинной близорукости вернуть стопроцентное зрение способна только операция на глаза. В наше время такие операции на глаза при обычной близорукости проводятся быстро и безболезненно.
Но есть и осложненные формы миопии, когда назначаются более серьезные хирургические вмешательства. Какие же существуют виды операций, в каких случаях они проводятся и каковы прогнозы?
Основное показание к операции при близорукости – снижение зрения. Дискомфорт от невозможности рассмотреть удаленные объекты достаточное основание, чтобы задуматься о возвращении идеального зрения хирургическим путем. Также показанием к операции в качестве лечения близорукости служит неуклонное ухудшение зрения – прогрессирование миопии. В обоих случаях назначаются разные виды хирургического вмешательства.
Существуют противопоказания к рефракционной хирургии, возвращающей остроту зрения:
- возраст младше 18 лет;
- беременность и лактация;
- прогрессирование миопии со скоростью более одной диоптрии в год;
- острые и хронические инфекционные болезни, сахарный диабет, аутоиммунные заболевания, нарушения эндокринной системы;
- ряд глазных болезней: воспаления в органах зрения, катаракта, глаукома, дистрофия или отслойка сетчатки глаза.
Можно ли вылечить близорукость, если имеются противопоказания, зависит от того, насколько они приходящи. Пока у пациента сохраняются одно или более из вышеуказанных состояний, рефракционная хирургия не проводится. Если состояние скомпенсировано, пациент достиг нужного возраста или болезнь вылечена, операция становится возможной.
При близорукости назначаются различные виды операций для глаз. В качестве основного способа восстановления зрения при близорукости называется такая операция, как лазерная коррекция зрения. Существуют различные методы коррекции близорукости хирургическим путем, лидирующие места среди которых занимают две разновидности лазерного лечения: фоторефракционная кератэктомия (ФРК) и лазерный кератомилёз (LASIK). Однако при некоторых видах миопии и сопутствующих ей заболеваниях требуются другие виды вмешательства, среди которых:
- склеропластика,
- удаление или замена хрусталика глаза,
- радиальная кератотомия.
Все операции назначаются офтальмологом после всестороннего обследования пациента для выявления показаний и противопоказаний. Цены операции на глаза при близорукости зависят от региона страны и выбранной клиники.
Самая распространенная операция при неосложненной близорукости – это лазерная коррекция зрения. Высокоточный эксимерный лазер изменяет форму роговицы глаза таким образом, чтобы его преломляющие свойства стали нормальными и изображение удаленных объектов проецировалось точно на сетчатку глаза, обеспечивая четкое видение. При отсутствии противопоказаний к лазерной хирургии это оптимальный способ вернуть себе стопроцентное зрение.
Наглядно технологию коррекции лазером смотрите в видеоролике:
Такие операции по исправлению зрения относятся к разряду косметических, проходят быстро и безболезненно, послеоперационный период отличается легкостью, а эффект — стабильностью. Минимальный риск и отличная прогнозируемость делает такой способ еще более привлекательным. Цена операции — от 30000 до 50000 рублей за один глаз. Рассмотрим два ведущих метода лазерной коррекции зрения: ФРК и LASIK.
Данный метод заключается в том, что лазер работает непосредственно с поверхностью роговицы глаза. Луч лазера испаряет часть слоя роговичной ткани так, чтобы нужным образом изменить ее кривизну. Все расчеты проводятся с помощью компьютера, лазер в точности выполняет заложенную в аппарат индивидуальную программу для каждого пациента.
Перед вмешательством глаз обезболивают, закапывая капли с анестетиком, поэтому болевые ощущения исключены. Глаз фиксируется с помощью специального расширителя, поскольку моргать во время операции нельзя. Пациент смотрит в указанную точку, в то время как хирург избавляет его от близорукости. Процесс обычно занимает не более 10-15 минут.
Минус такой операции – ограничение по степени близорукости: ФРК не проводят при миопии свыше 6 диоптрий. Если зрение ниже данной величины, то при отсутствии противопоказаний поможет LASIK.
Лазерный кератомилез зарекомендовал себя как эффективный и безопасный способ коррекции близорукости, который позволяет вернуть острое зрение даже при значительных степенях миопии. Однако для осуществления операции она не должна прогрессировать более чем на одну диоптрию в год.
Лазерное лечение методом LASIK технически отличается от ФРК тем, что для коррекции используется средний слой роговицы. Для доступа к нему на поверхности глаза вырезается специальный клапан в верхнем слое тканей, который хирург отгибает в сторону, перед тем как провести коррекцию рефракции. Затем с помощью лазера меняется преломляющая сила роговицы, и глаз обретает способность четко видеть предметы на больших расстояниях.
Лазерный кератомилез позволяет избавиться от близорукости до -15 диоптрий.
Замена хрусталика при близорукости назначается не так уж часто. К ней прибегают в случае наличия противопоказаний к лазерной коррекции зрения. При высокой степени близорукости, более 15 диоптрий, когда лазерное лечение недопустимо, замена хрусталика становится единственным способом обрести нормальное зрение.
В процессе операции врач обеспечивает доступ к хрусталику через узкий канал методом прокола тканей, затем естественный хрусталик разрушается и удаляется из глаза. Вторым этапом вмешательства в глаз имплантируется протез – искусственный хрусталик, который обеспечит пациенту нормальную остроту зрения. Длится такая операция в среднем от 20 до 40 минут.
Замену хрусталика проводят не только при сильной близорукости, но и при катаракте – помутнении естественной внутренней линзы глаза.
В Российской Федерации возможно лечение катаракты по ОМС в рамках квоты. При проведении операции бесплатно для имплантации используется искусственный хрусталик российского производства. Стоимость импортной линзы составит 10000-20000 рублей. Платная операция обойдется пациенту в 45000-100000 рублей.
При прогрессировании близорукости пациентам нередко назначается такая микрохирургическая операция, как склеропластика. Вмешательство направлено на укрепление склеры глаза, чтобы остановить или хотя бы замедлить падение зрения. Часто склеропластика назначается детям и подросткам, чье зрение быстро падает в связи с продолжающимся ростом глазного яблока и высокими зрительными нагрузками.
В процессе операции врач вводит за заднюю стенку глаза специальный склеропластический материал. Это предотвращает дальнейший рост глаза в длину и улучшает кровоснабжение. Такое вмешательство не дает улучшения зрения, только помогает остановить его ухудшение до того момента, когда станет возможна эксимер-лазерная коррекция.
В среднем цена на склеропластику варьируется от 8000 до 15000 рублей за один глаз.
Данный вид операции не используют при миопии высокой степени, чаще она назначается при небольшой или средней миопии, в том числе сочетающейся с такой патологией, как астигматизм. По сути метод напоминает ФРК, но проводится не с помощью лазера, а специальным скальпелем вручную. После обезболивания глаза врач наносит на роговицу специальную разметку и по ней делает радиальные насечки на ее поверхности. После операции поверхность глаза изменяет кривизну в результате естественного заживления тканей.
В связи с более низкой прогнозируемостью и длительным реабилитационным периодом в сравнении с фоторефракционной кератэктомией, врачи все чаще отказываются от передней радиальной кератотомии в пользу проведения ФРК.
Стоимость радиальной кератотомии — 10000-35000 рублей.
Осложнения глазных операций зависят от способа и степени вмешательства. Наименьшие риски в плане осложнений несут лазерные методы лечения близорукости, классическая же хирургия обладает более широким спектром возможных последствий.
Возможные осложнения лазерной коррекции:
- эрозивное изменение или помутнение роговицы;
- гиперкоррекция;
- воспаление роговичного слоя – кератит;
- рубцы и спайки на хрусталике, вызывающие неправильный астигматизм;
- чрезмерная сухость глаза.
Возможные осложнения радиальной кератотомии:
- воспалительные процессы в тканях глаза;
- спайки и рубцы;
- стойкие боли в глазах в послеоперационный период.
Возможные осложнения замены хрусталика:
- послеоперационный отек;
- воспалительные процессы;
- дистрофия или отслойка сетчатки.
Любые неприятные или необычные ощущения, испытываемые пациентом после коррекции – это повод обратиться к врачу для дополнительного осмотра. Офтальмолог назначит необходимое лечение осложнений и предотвратит их последствия.
Реабилитация после любой операции при миопии занимает несколько дней. В случае лазерной коррекции – от суток до недели. В течение этого периода может наблюдаться:
- слезотечение,
- светобоязнь,
- боли в глазах,
- нечеткость изображения,
- ощущение инородного тела.
По мере заживления тканей неприятные ощущения уходят. В период восстановления врачи обычно рекомендуют дозировать зрительную нагрузку и освещенность, пользоваться темными очками. При сухости глаз назначают увлажняющие капли.
После проведения операции по замене хрусталика реабилитация занимает более длительное время. В случае с катарактой – до полугода, при близорукости – около месяца. Врачи рекомендуют в первое время избегать физических нагрузок и резких наклонов, не трогать глаза пальцами.
Современная микрохирургия глаза позволяет избавиться практически от любой степени близорукости. Для выбора подходящего метода лечения необходимо пройти полное обследование, после чего можно будет пройти операцию и обрести зоркость.
Поделитесь своим личным опытом об операции на глазах в комментариях к статье, чтобы помочь принять решение будущим пациентам.
источник






 Российские. Их можно получить бесплатно, если сама операция проводится по полису ОМС.Эти хрусталики являются бифокальными. На данный момент в России, на нижегородском предприятии Репер НН проектируются трифокальные линзы.
Российские. Их можно получить бесплатно, если сама операция проводится по полису ОМС.Эти хрусталики являются бифокальными. На данный момент в России, на нижегородском предприятии Репер НН проектируются трифокальные линзы. Носить повязку 1-2 недели (в зависимости от рекомендации врача).
Носить повязку 1-2 недели (в зависимости от рекомендации врача).