Близорукость или миопия — это распространённое нарушение рефракции глаза, приводящее к плохой четкости зрения. Близорукие люди плохо видят удалённые от них предметы. Эта особенность зрения нередко вызвана аномальной формой глазного яблока. При близорукости оно имеет овальную форму, поэтому фокусировка лучей происходит не на самой сетчатке, а впереди неё, и изображение получается расплывчатым.
Растяжение глазного яблока при близорукости приводит к ещё более значительному ухудшению зрения из-за дистрофии сетчатки. Она постепенно истончается и может разорваться или отслоиться в результате травмы или падения.
Близорукость – преимущественно заболевание молодого поколения. Во всём мире от неё страдают не менее 1 млрд. людей, основная масса которых школьники студенты и другие лица до 30-летнего возраста.
Близорукость у детей может быть врождённой. В этом случае ребёнок уже рождается с нарушенной рефракцией глаз и с самого раннего возраста нуждается в коррекции близорукости.
Наследственная форма заболевания проявляется с 1 года и до 18 лет у половины детей, чьи родители страдают от близорукости.
Развитие приобретённой близорукости у детей 7-16 лет чаще всего вызвано зрительной работой в плохих условиях (при неправильных освещении или посадке во время письменных работ, а также при чрезмерном увлечении компьютером). Однако заболевание и в этом случае также провоцируют наследственные факторы — предрасположенность к слабости глазных мышц и неправильная форма глазного яблока.
По степени выраженности заболевания близорукость может быть слабой (до 3,0 диоптр.), средней (до 6,0 диоптр.) и сильной (выше 6,0 диоптр.).
В зависимости от характера развития заболевания различают стационарную и прогрессирующую виды близорукости. При первом виде миопии зрение больного нарушено, но не ухудшается со временем. Прогрессирующая близорукость у детей и взрослых характеризуется постоянным снижением остроты зрения до нескольких диоптрий в год.
При близорукости нет каких-либо других явных морфологических изменений в структуре органов зрения кроме овальной формы глазного яблока. Наличие близорукости у детей можно заподозрить, наблюдая за поведением ребёнка: один из явных симптомов миопии – прищуривание, благодаря которому картинка становится более чёткой.
Офтальмолог уточняет диагноз во время проверки зрения по таблице Сивцева. Врач при этом может использовать корригирующие стёкла. Физическая и клиническая рефракция глаза при близорукости проверяется с помощью офтальмометра, рефрактометра и/или диоптрона. Для лучшей видимости глазного дна пациенту предварительно проводится циплоплегия – расширение зрачка атропином или скопаломином.
Чтобы установить этиологию близорукости применяется эхоофтальмограф. Он позволяет высчитать сагиттальную ось глаз (расстояние от центра сетчатки до зрительной области). Полученные результаты соотносятся с возрастом пациента, и только на основе качественно-количественной оценки рефракции устанавливается диагноз и планируется лечение близорукости.
Задача консервативной коррекции близорукости — без операций лишь с помощью очков, контактных или аппаратных методик изменить аномальное рефракцию глаз.
Очки – самый традиционный способ коррекции близорукости. При точном подборе линз можно обеспечить комфортное зрение и устранить напряжённость глаз. Очковая коррекция — одна из наиболее распространённых методик лечения близорукости у детей. Однако у неё есть и свои недостатки: неудобство во время занятий спортом, ограниченность периферического зрения, нарушение пространственного восприятия и травмоопасность.
Контактная коррекция близорукости с помощью линз может применяться в дневном или ночном режиме. Во втором случае корригирующая линза во время сна меняет кривизну роговицы и обеспечивает эффект нормального зрения на весь следующий день.
Линзы для коррекции близорукости удобны и способны значительно улучшить зрение. Однако их противопоказано носить во время инфекционных заболеваний. Возможно также травмирование глаза или инфицирование при неправильном ношении или использовании нестерильных линз.
В аппаратном лечении близорукости применяются очки–массажеры, корригирующие компьютерные программы, ультразвуковая, инфракрасная лазерная и магнитотерапия, вакуумный массаж, а также электростимуляция. Курс консервативной коррекции близорукости составляется индивидуально, в среднем на 10 дней с поочерёдным применением до 5 различных аппаратов.
К подбору очковых линз стоит подойти крайне ответственно, некачественная оптика может привести к ухудшению симптомов близорукости.
Лазерная коррекция зрения — наименее опасный вид операции при близорукости. Процедура заключается в изменении кривизны роговицы с помощью луча лазера. Лечение происходит амбулаторно с использованием местного наркоза. Малоинвазивная лазерная операция при близорукости длится до 60 секунд. Её эффект пожизненный, а после применения этой методики пациенту больше не нужны оптические способы коррекции зрения – линзы или очки.
Лечение зрения с помощью лазера противопоказано при близорукости у детей, во время беременности, лактации, при катаракте, глаукоме, а также при интенсивном прогрессировании заболевания. В этом случае рекомендуется проведение склеропластики. Во время неё пациенту имплантируется донорская склера для профилактики дальнейшего растяжения глазного яблока. А уже следующим этапом в лечении близорукости становится лазерная коррекция зрения.
Другой вид хирургической операций при близорукости лазерокоагуляция назначается больному при дистрофии сетчатки. Эта методика не улучшает зрение, но позволяет предотвратить дальнейшее истончение, отслойку или разрыв сетчатки.
Операция при близорукости с имплантацией внутрь глаза контактной линзы проводится при противопоказаниях лазерной коррекции заболевания. Материал линзы совместим с тканями глаза и имеет пожизненную гарантию. Естественный хрусталик при этом сохраняется, а стойкое улучшение зрение наступает спустя 5-6 часов после операции.
Видео с YouTube по теме статьи:
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
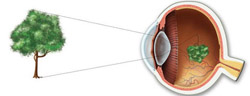
Для того чтобы понять механизмы развития, принципы диагностики и лечения близорукости, необходимы определенные знания о строении глаза и о функционировании его преломляющей системы.
Глаз человека представляет собой сложную систему, которая обеспечивает восприятие изображений из окружающего мира и передачу их головному мозгу.
С анатомической точки зрения глаз человека состоит из:
- Наружной оболочки. Наружная оболочка глаза образована склерой и роговицей. Склера – это непрозрачная ткань белого цвета, которая покрывает большую часть глазного яблока. Роговица представляет собой небольшой участок наружной оболочки глаза, который располагается на его передней поверхности и имеет слегка выгнутую (наружу) форму (в виде полусферы). Роговица прозрачна, вследствие чего световые лучи с легкостью проходят через нее. Роговица является важным органом преломляющей системы глаза, то есть проходящие через нее световые лучи преломляются и собираются вместе в определенной точке.
- Средней оболочки. Средняя (сосудистая) оболочка глаза обеспечивает кровоснабжение и питание глазного яблока и всех внутриглазных структур. В области переднего отдела глазного яблока (прямо позади роговицы) из сосудистой оболочки глаза образуется радужка (радужная оболочка). Это своеобразная диафрагма, в центре которой имеется небольшое отверстие (зрачок). Основная функция радужной оболочки заключается в регуляции количества света, поступающего в глаз. При чрезмерно ярком освещении происходит сокращение определенных мышц радужки, в результате чего зрачок сужается, а количество проходящего через него света уменьшается. В темноте отмечается обратный процесс. Зрачок расширяется, вследствие чего глаз может уловить большее количество световых лучей.
- Внутренней оболочки. Внутренняя оболочка глаза (сетчатка) представлена множеством фоточувствительных нервных клеток. Данные клетки воспринимают проникающие в глаз световые частицы (фотоны), генерируя при этом нервные импульсы. Эти импульсы по специальным нервным волокнам передаются в головной мозг, где и происходит формирование изображения.
Внутри глаза также располагаются определенные элементы, обеспечивающие его нормальное функционирование.
К внутриглазным структурам относятся:
- Стекловидное тело. Это прозрачное образование студенистой консистенции, которое занимает основной объем глазного яблока и выполняет фиксирующую функцию (то есть обеспечивает поддержание формы глаза).
- Хрусталик. Это небольшое образование, располагающееся прямо позади зрачка и имеющее форму двояковыпуклой линзы. Само вещество хрусталика окружено прозрачной капсулой. По краям к капсуле хрусталика крепятся специальные связки, которые соединяют ее с ресничным телом и ресничной мышцей. Хрусталик, как и роговица, является важным компонентом преломляющей системы глаза.
- Камеры глаза. Камеры глаза – это небольшие щелевидные пространства, располагающиеся между роговицей и радужкой (передняя камера глаза), радужкой и хрусталиком (задняя камера глаза). Пространство данных камер заполнено специальной жидкостью (водянистой влагой), которая обеспечивает питание внутриглазных структур.
Помимо глазного яблока и внутриглазных структур имеется целый ряд вспомогательных органов глаза, играющих важную роль в его нормальном функционировании (это глазодвигательные мышцы, слезные железы, веки и так далее). При развитии близорукости может отмечаться поражение глазодвигательных мышц, поэтому они будут описаны более подробно.
К глазодвигательным мышцам глаза относятся:
- Наружная прямая мышца – обеспечивает отведение (поворот) глаза наружу.
- Внутренняя прямая мышца – обеспечивает поворот глаза кнутри.
- Нижняя прямая мышца – обеспечивает опускание глаза.
- Верхняя прямая мышца – обеспечивает подъем глаза.
- Верхняя косая мышца – поднимает и отводит глаз.
- Нижняя косая мышца – опускает и отводит глаз.
Как было сказано ранее, основными структурами преломляющей системы глаза являются хрусталик и роговица. Роговица обладает постоянной преломляющей силой, равной примерно 40 диоптриям (диоптрия – единица измерения преломляющей силы линзы), в то время как преломляющая сила хрусталика может изменяться от 19 до 33 диоптрий.
В нормальных условиях при прохождении через роговицу и хрусталик световые лучи преломляются и собираются в одну точку, которая в норме должна располагаться (проецироваться) прямо на сетчатке. В данном случае человек получает максимально четкое изображение наблюдаемого предмета.
Когда человек смотрит вдаль, преломляющая способность хрусталика уменьшается, в результате чего изображение далеко расположенного предмета становится более четким. Происходит это благодаря расслаблению ресничной мышцы, что приводит к натяжению связок хрусталика и его капсулы и уплощению самого хрусталика.
При рассматривании близко расположенного предмета имеет место обратный процесс. В результате сокращения ресничной мышцы ослабляется натяжение связок и капсулы хрусталика, сам он приобретает более выпуклую форму, а его преломляющая сила увеличивается, что и позволяет сфокусировать изображение на сетчатке.
Механизм развития близорукости заключается в том, что из-за различных аномалий строения глазного яблока или из-за нарушения функционирования его преломляющей системы изображения далеко расположенных предметов фокусируются не прямо на сетчатку, а перед ней, в результате чего воспринимаются человеком как нечеткие, расплывчатые. Близко расположенные предметы человек при этом видит более или менее нормально.
Непосредственной причиной близорукости может быть поражение глазного яблока и различных компонентов преломляющей системы.
В зависимости от пораженной структуры выделяют:
- Осевую (аксиальную) близорукость. Развивается в результате чрезмерно длинного переднезаднего размера глазного яблока. Преломляющие системы глаза при этом не поражены.
- Лентикулярную близорукость. Развивается в результате увеличения преломляющей силы хрусталика, что может наблюдаться при некоторых заболеваниях (например, при сахарном диабете) либо при приеме некоторых медикаментов (гидралазина, хлорталидона, фенотиазина и других).
- Близорукость при поражении роговицы. В данном случае причиной развития заболевания является слишком большая кривизна роговицы, что сочетается с чрезмерно выраженной ее преломляющей силой.
В зависимости от механизма развития выделяют:
- истинную близорукость;
- ложную близорукость.
Аккомодация – это приспособление глаза, обеспечивающее четкое видение предметов, находящихся на различном расстоянии от человека. Ложная близорукость – это патологическое состояние, развивающееся у детей и людей молодого возраста в результате перенапряжения аппарата аккомодации.
Как было сказано ранее, во время рассматривания близко расположенных предметов происходит сокращение ресничной мышцы и увеличение преломляющей силы хрусталика. Если ресничная мышца находится в сокращенном состоянии в течение нескольких часов, это может нарушить обмен веществ и нервную регуляцию в ней, в результате чего произойдет ее спазм (то есть выраженное и длительное сокращение). Если человек при этом попытается посмотреть вдаль, спазмированная ресничная мышца не расслабится, а преломляющая сила хрусталика не уменьшится, в результате чего расположенный вдали предмет будет виден нечетко. Данное состояние и называется спазмом аккомодации.
Способствовать развитию спазма аккомодации может:
- длительное непрерывное чтение;
- длительная работа за компьютером;
- длительный просмотр телепередач;
- чтение (или работа за компьютером) при плохом освещении;
- несоблюдение режима труда и отдыха;
- неполноценный сон;
- неполноценное питание.
Так как спазм аккомодации носит временный характер и практически полностью разрешается после устранения причины его возникновения, данное состояние принято называть ложной близорукостью. Никаких анатомических дефектов в глазном яблоке или в преломляющей системе глаза при этом не наблюдается, однако при длительном воздействии причинного фактора и часто повторяющихся спазмах аккомодации может развиться истинная близорукость.
В зависимости от причины развития выделяют:
- наследственную миопию;
- приобретенную миопию.
Многочисленными исследованиями было доказано, что близорукость может передаваться по наследству, причем различные степени заболевания наследуются по различным механизмам.
Генетический аппарат человека состоит из 23 пар хромосом, расположенных в ядрах клеток. В каждой хромосоме имеется огромное количество различных генов, которые могут быть активными или неактивными. Именно активация тех или иных генов определяет все свойства и функции клеток, тканей, органов и всего организма в целом.
Во время зачатия происходит слияние мужских и женских половых клеток, в результате чего формирующийся эмбрион наследует 23 хромосомы от матери и 23 хромосомы от отца. Если в полученных хромосомах имеются дефектные гены, появляется вероятность того, что ребенок унаследует имеющуюся мутацию и у него также разовьется определенное заболевание.
Близорукость слабой и средней степени наследуется по аутосомно-доминантному типу. Это означает, что если ребенок унаследует хотя бы 1 дефектный ген, у него будет развиваться данное заболевание. Вероятность наследования данного гена зависит от того, кто из родителей болен близорукостью. Если оба родителя больны, вероятность рождения больного ребенка составит от 75 до 100%. Если же болен только один из родителей, ребенок унаследует дефектные гены с вероятностью от 50 до 100%.
Миопия высокой степени наследуется по аутосомно-рецессивному типу. Это означает, что если болеет только один из родителей, а второй здоров и не является носителем дефектного гена, ребенок у них будет здоровым, однако может унаследовать 1 дефектный ген и также станет бессимптомным носителем заболевания. Если больны оба родителя, вероятность рождения больного ребенка составит 100%. Если же оба родителя являются бессимптомными носителями дефектного гена, вероятность рождения больного ребенка составит 25%, а вероятность рождения бессимптомного носителя – 50%.
О приобретенной миопии говорят в том случае, когда в момент рождения у ребенка нет никаких признаков данного заболевания, а вероятность наследственного фактора исключается (если у родителей, бабушек и дедушек ребенка не было близорукости, вероятность наличия генетической предрасположенности крайне мала). Причиной развития заболевания при этом являются факторы внешней среды, которые воздействуют на орган зрения в процессе жизнедеятельности человека.
Способствовать развитию миопии могут:
- Несоблюдение гигиены зрения. Как было сказано ранее, при чтении, а также при работе за компьютером или при просмотре телевизора на близком расстоянии происходит напряжение аккомодации (то есть напрягается ресничная мышца, что приводит к увеличению преломляющей способности хрусталика). Если человек работает в таком положении в течение длительного времени, в ресничной мышце начинают происходить определенные изменения (она гипертрофируется, то есть становится более толстой и сильной). Процесс гипертрофии ресничной мышцы может занимать несколько лет, однако если это произойдет, нарушится механизм ее расслабления. Когда человек будет смотреть вдаль, ресничная мышца не будет полностью расслабляться, а будет оставаться в частично сокращенном состоянии. Вследствие этого связки капсулы хрусталика будут оставаться расслабленными, а сам хрусталик не будет уплощаться в необходимой степени, что и будет являться непосредственной причиной близорукости.
- Неблагоприятные условия труда. Чтение или работа за компьютером при плохом освещении требует более выраженного напряжения аккомодации, что со временем может привести к развитию близорукости.
- Авитаминоз. Недостаток витаминов (особенно витамина В2) также может способствовать развитию миопии. Объясняется это тем, что витамин В2 (рибофлавин) в норме улучшает многие функции глаза, в частности облегчает процессы темновой адаптации (улучшения зрения в темноте) и устраняет усталость глаз при переутомлении. При недостатке данного витамина также отмечается чрезмерное напряжение и переутомление глазных структур.
- Первичная слабость аккомодации. Данным термином обозначается патологическое состояние, при котором преломляющая сила роговицы и/или хрусталика выражена недостаточно сильно. Проходящие через них световые лучи при этом фокусируются несколько позади сетчатки, а в качестве компенсаторной реакции происходит растяжение глазного яблока в переднезаднем размере. Если через определенное время вызвавшее слабость аккомодации заболевание устранить, перерастянутое глазное яблоко станет причиной близорукости.
- Травмы.Травмы глаза, сопровождающиеся повреждением глазного яблока, роговицы или хрусталика также могут стать причиной развития миопии.
Ночная близорукость полностью исчезает в дневное время и при хорошем освещении.

В зависимости от механизма развития миопии у детей выделяют:
- врожденную миопию;
- физиологическую миопию.
Врожденная близорукость может наблюдаться у недоношенных детей, которые родились раньше положенного срока (в норме ребенок должен рождаться не ранее, чем через 37 недель внутриутробного развития). Объясняется это тем, что у эмбриона в возрасте 3 – 4 месяцев форма и размеры глаза отличаются от таковых у взрослого человека. Задний отдел склеры у него немного выпячивается кзади, вследствие чего переднезадний размер глазного яблока увеличивается. Также в этом возрасте наблюдается более выраженная кривизна роговицы и хрусталика, что увеличивает их преломляющую силу. Все это приводит к тому, что проходящие через преломляющую систему глаза световые лучи фокусируются перед сетчаткой, вследствие чего у рожденного недоношенным ребенка будет отмечаться близорукость.
Через несколько месяцев после рождения форма глазного яблока ребенка изменяется, а преломляющая способность роговицы и хрусталика уменьшается, в результате чего близорукость исчезает без какой-либо коррекции.
Физиологическая миопия может развиваться у детей в возрасте от 5 до 10 лет, когда происходит особенно интенсивный рост глазного яблока. Если его переднезадний размер при этом становится чрезмерно большим, проходящие через роговицу и хрусталик лучи фокусируются перед сетчаткой, то есть развивается близорукость.
По мере роста ребенка выраженность близорукости может увеличиваться. Данный процесс обычно заканчивается к 18 годам, когда прекращается рост глазного яблока. В то же время, в некоторых случаях возможно прогрессирование физиологической близорукости до 25 лет.
Первое что начинает беспокоить пациентов с близорукостью – это нечеткое видение далеко расположенных предметов. При медленно прогрессирующем заболевании пациенты не сразу замечают данный симптом, часто списывая снижение остроты зрения на переутомление и усталость. Со временем миопия прогрессирует, вследствие чего пациенты начинают видеть далеко расположенные предметы все хуже и хуже. Работа с предметами на близком расстоянии (например, чтение) не вызывает у людей с миопией каких либо неудобств.
Также люди с близорукостью постоянно щурятся, пытаясь рассмотреть далеко расположенные предметы. Механизм развития данного симптома объясняется тем, что при частичном смыкании глазной щели слегка перекрывается зрачок. В результате этого изменяется характер проходящих через него световых лучей, что и способствует улучшению остроты зрения. Также при прикрытии век происходит незначительное уплощение роговицы глаза, что может способствовать улучшению зрения при миопии, сочетающейся с роговичным астигматизмом (заболеванием, при котором отмечается неправильная, кривая форма роговицы).
По мере прогрессирования заболевания могут появляться и другие симптомы, связанные с повреждением преломляющей системы глаза и нарушением зрения.
Близорукость может проявляться:
- Головными болями. Развитие данного симптома связано с перенапряжением аппарата аккомодации, с нарушением кровоснабжения ресничной мышцы и других внутриглазных структур, а также с нечетким изображением далеко расположенных предметов, что влияет на функционирование всей центральной нервной системы.
- Жжение и боль в глазах. Возникают вскоре после начала работы с предметами на близком расстоянии (например, при работе за компьютером). Развитие данных симптомов также связано с переутомлением различных внутриглазных структур и нарушением аккомодации. Стоит отметить, что жжение в глазах также может указывать на спазм аккомодации.
- Слезоточивость. Усиленное слезоотделение может отмечаться при длительной работе за компьютером и при чтении книг, однако данный симптом может встречаться и у здоровых людей (в последнем случае он появляется гораздо позже и исчезает после нескольких минут отдыха). Кроме того, у больных с миопией слезоточивость может отмечаться в ясные солнечные дни или при ярком освещении. Объясняется это тем, что при миопии отмечается более выраженное (чем в норме) расширение зрачка, что связано с повреждением ресничной мышцы. В результате этого в глаз поступает слишком много света, а усиленное слезоотделение является своеобразной защитной реакцией в ответ на данное явление.
- Увеличение размеров глазной щели. Данный симптом может быть незаметен при близорукости слабой степени, однако обычно выражен при тяжелой прогрессирующей близорукости. Объясняется это чрезмерным увеличением глазного яблока, которое несколько выступает вперед, раздвигая при этом веки.

Для диагностики миопии используют:
- измерение остроты зрения;
- исследование глазного дна;
- исследование полей зрения;
- скиаскопию;
- рефрактометрию;
- компьютерную кератотопографию.
Как было сказано ранее, первое, что страдает при близорукости, это острота зрения, то есть способность четко видеть предметы на определенном расстоянии от глаза. Объективные методы исследования данного показателя позволяют определить степени близорукости и спланировать дальнейшие диагностические и лечебные мероприятия.
Сама процедура исследования остроты зрения проста и выполняется за считанные минуты. Проводится исследование в хорошо освещенной комнате, в которой имеется специальная таблица. На данной таблице располагаются ряды букв или знаков (символов). В верхнем ряду расположены самые крупные буквы, а в каждом последующем – более мелкие.
Суть исследования заключается в следующем. Пациент садится на стул, который располагается в 5 метрах от таблицы. Врач дает пациенту специальную непрозрачную заслонку и просит прикрыть ею один глаз (при этом не закрывая его, не смыкая век), а вторым глазом смотреть на таблицу. После этого врач указывает на буквы различных размеров (сначала на большие, затем на более мелкие) и просит пациента называть их.
Люди с нормальной остротой зрения способны с легкостью (не прищуриваясь) прочитать буквы из десятого (сверху) ряда таблицы. При миопии больные хуже видят вдаль, вследствие чего хуже различают мелкие детали (в том числе буквы и символы на таблице). Если во время проведения исследования человек неправильно называет какую-либо букву, врач возвращается на 1 ряд выше и проверяет, видит ли он буквы в нем. Степень миопии определяется в зависимости от того, буквы из какого ряда может прочитать пациент. После определения остроты зрения на одном глазу его следует прикрыть заслонкой и провести такое же исследования со вторым глазом.
Если во время проведения исследования пациент не может прочитать буквы с самого верхнего ряда, это говорит о крайне выраженном нарушении зрения. В данном случае врач становится на расстоянии 4 – 5 метров от пациента, показывает ему определенное количество пальцев на руке и просить сосчитать их. Если пациент не может этого сделать, врач медленно подходит к нему (держа руку в прежнем положении), при этом пациент должен назвать количество пальцев сразу же, как только сможет их сосчитать. Если он не может сделать этого, даже когда рука врача располагается прямо перед его глазом, значит, он практически ослеп на данный глаз (такое состояние возникает в далеко зашедших случаях, при развитии осложнений нелеченной миопии). Последним этапом диагностики в данном случае будет проверка светоощущения (врач периодически светит фонариком в глаз больного и просит говорить, когда тот видит свет). Если пациент не может определить момент включения света, значит, он полностью ослеп на исследуемый глаз.
Определение степени миопии проводится сразу после определения остроты зрения. Для этого на глаза пациенту надевают специальные очки со съемными линзами. В оправу перед одним глазом врач вставляет непрозрачную пластинку, а перед другим глазом начинает поочередно устанавливать рассеивающие линзы. Данные линзы рассеивают проходящие через них лучи, в результате чего общая преломляющая способность рефракционной системы (то есть линзы, роговицы и хрусталика) уменьшается, а фокус изображения смещается назад.
По мере замены линз врач просит пациента читать буквы из различных рядов таблицы до тех пор, пока он не сможет четко определить буквы (символы) из 10 ряда. Степень близорукости в данном случае будет равняться силе линзы, потребовавшейся для коррекции зрения.
В зависимости от выраженности миопии выделяют:
- Слабую степень миопии – до 3 диоптрий.
- Среднюю степень миопии – от 3 до 6 диоптрий.
- Высокую степень миопии – более 6 диоптрий.
При прогрессировании миопии практически всегда происходит увеличение переднезаднего размера глазного яблока. Наружная оболочка глаза (склера) при этом растягивается относительно легко, в то время как сетчатка (состоящая из фоточувствительных нервных клеток) способна переносить растяжение лишь до определенных пределов (которые обычно крайне малы). Вот почему при миопии часто наблюдаются атрофические изменения в области диска зрительного нерва (диск зрительного нерва – это участок на задней стенке глазного яблока, в котором собираются нервные волокна, передающие нервные импульсы от фоточувствительных нервных клеток к головному мозгу).
Выявить данные изменения можно с помощью исследования глазного дна (офтальмоскопии). Суть исследования заключается в следующем. Врач надевает себе на голову специальное зеркало с отверстием внутри и садится напротив пациента. После этого он устанавливает перед глазом пациента увеличительное стекло и направляет лучи отраженного от зеркала света прямо в зрачок исследуемого глаза. В результате этого врач может детально изучить заднюю (внутреннюю) стенку глазного яблока, оценить состояние зрительного нерва и выявить так называемый миопический конус – серповидный участок пораженной сетчатки, располагающийся вокруг диска зрительного нерва.
Перед проведением исследования пациенту обычно закапывают в глаза несколько капель препаратов, расширяющих зрачок (например, атропина). Необходимость в данной процедуре обусловлена тем, что при проведении обследования врач направляет в глаз пациента лучи света, что в норме приводит к рефлекторному сужению зрачка, через который врач ничего не сможет рассмотреть. Исходя из этого, следует, что проведение офтальмоскопии противопоказано, если пациенту нельзя назначать указанные препараты (например, при глаукоме – заболевании, характеризующемся стойким повышением внутриглазного давления).
При прогрессировании миопии страдает не только острота зрения, но и периферическое зрение. Проявляется это сужением полей зрения, что может быть выявлено во время проведения специальных исследований. Механизм развития данного симптома заключается в поражении сетчатки, наблюдающемся при чрезмерном растяжении глазного яблока.
Исследовать поля зрения можно с помощью ориентировочного (субъективного) или объективного метода. При субъективном методе исследования врач и пациент садятся друг напротив друга таким образом, чтобы правый глаз пациента смотрел в левый глаз врача, при этом их глаза должны находиться на расстоянии в 1 метр друг от друга. Врач просит пациента смотреть прямо перед собой и сам делает то же самое. Затем он устанавливает сбоку от головы специальную белую метку, которую вначале не видит ни он, ни пациент. После этого врач начинает перемещать метку от периферии к центру (в точку, располагающуюся между его глазом и глазом пациента). Сам пациент при этом должен подать знак врачу сразу же, как только заметит движение метки. Если врач заметит метку одновременно с пациентом, значит поля зрения у последнего нормальные (при условии, что они нормальные у самого врача).
В ходе исследования врач устанавливает метку справа, слева, сверху и снизу от глаза, проверяя границы полей зрения со всех сторон.
При объективном методе исследования пациент садится напротив специального аппарата, представляющего собой большую полусферу. Голову он помещает на специальную подставку в центре полусферы, после чего фиксирует зрение на точке, расположенной прямо перед его глазами. Затем врач начинает перемещать специальную метку от периферии сферы к ее центру, а пациент должен подать ему знак, как только увидит ее. Основным преимуществом данного метода является его независимость от состояния зрения врача. Более того, на обратной (выпуклой) стороне полусферы имеются специальные линейки с градацией, по которым врач сразу определяет границы полей зрения в различных плоскостях.
Само исследование абсолютно безопасно и не занимает более 5 – 7 минут. Для выполнения исследования никакой специальной подготовки не требуется, а пациент может отправляться домой сразу после окончания процедуры.
Это простой метод исследования, позволяющий диагностировать миопию и определить ее степень. При скиаскопии исследуются функции всех преломляющих структур глаза (хрусталика и роговицы) одновременно. Суть метода заключается в следующем. Врач садится на стул перед пациентом и устанавливает в 1 метре от исследуемого глаза источник света (обычно это зеркало с отверстием в центре, которое отражает свет от лампы, находящейся сбоку от пациента). Отраженные от зеркала световые лучи проходят через роговицу и хрусталик, попадают на сетчатку исследуемого глаза и отражаются от нее, в результате чего врач через зрачок видит круглое пятно красного цвета (красный цвет обусловлен кровеносными сосудами, расположенными на дне глазного яблока).
Если после этого врач начнет перемещать зеркало вверх или вниз, форма отражающегося пятна начнет меняться, причем характер изменений будет зависеть от состояния преломляющей системы глаза. Так, например, если у человека имеется миопия в 1 диоптрию, отраженные от сетчатки лучи будут собираться (фокусироваться) на расстоянии ровно в 1 метр от глаза. В данном случае, как только врач сдвинет зеркало в сторону, красное пятно тут же исчезнет.
Если у пациента имеется миопия более чем в 1 диоптрию, во время движения зеркала врач увидит тень, которая будет перемещаться в сторону, противоположную движению источника света. В данном случае врач устанавливает между зеркалом и глазом пациента специальную скиаскопическую линейку, в которой имеется множество рассеивающих линз различной силы. Затем он начинает менять линзы до тех пор, пока при движении зеркала красное пятно не начнет исчезать моментально (без образования движущейся тени). Степень миопии при этом определяется в зависимости от силы рассеивающей линзы, потребовавшейся для достижения данного эффекта.
После выявления близорукости и определения ее степени рекомендуется исследовать компоненты преломляющей системы глаза, что в некоторых случаях позволяет установить истинную причину заболевания.
Для выявления причины близорукости врач может назначить:
- Офтальмометрию. Данное исследование позволяет оценить преломляющую силу роговицы. Во время проведения исследования на роговицу пациента проецируются специальные тестовые марки, характер изображения которых будет зависеть от ее преломляющей силы.
- Рефрактометрию. Принцип данного исследования схож с таковым при офтальмометрии, однако в данном случае тестовые изображения проецируются не на роговицу, а на сетчатку, что позволяет одновременно исследовать обе преломляющие структуры глаза (роговицу и хрусталик). Рефрактометрию можно проводить вручную (с использованием специальных приборов) или автоматически. В последнем случае все измерения и вычисления производит специальный компьютер, после чего на мониторе отображаются все интересующие врача данные.
- Компьютерную кератотопографию. Суть метода заключается в исследовании формы и преломляющей силы роговицы с помощью современных компьютерных технологий.
источник
Болезнь, приводящая к нарушению зрения и фокусировки изображения, называется миопией или близорукостью. Для заболевания характерно четкое восприятие предметов вблизи и нарушение видения отдаленных объектов. Заболевание развивается из-за патологического изменения формы глаза. Проблема является одной из самых распространенных. По всей планете эта патология диагностирована у 40 % жителей. Существуют различные виды близорукости, чем выше степень болезни, тем хуже зрение.
Миопия делится на несколько степеней тяжести относительно показателей диоптрий:
- слабая степень (до -3);
- средняя степень (до -6);
- высокая степень (более -6).
Для выявления степени заболевания, можно сделать тест на близорукость. По мере того как глаз деформируется нарастает патология. С каждым миллиметром близорукость прогрессирует на 3 диоптрии. Чем стремительнее происходит рост глазного яблока, тем сильнее происходит искажение зрения. Высокая степень заболевания может достигать -30 диоптрий.
При миопии слабой степени деформация глаза составляет около 1,5 мм. Человек хорошо видит близко расположенные объекты, но при взгляде вдаль очертание предметов размываются. Заболевание в такой степени считается особенностью зрения, а не конкретной патологией.
Довольно часто при слабовыраженной близорукости изменение в зрении составляет менее 1 диоптрии, что чаще всего свидетельствует не об патологических изменениях формы глаза, а о спазме аккомодации.
Не стоит забывать, что миопия в начальной форме, как и другие стадии болезни, может прогрессировать. Стремительное развитие аномалии больше всего характерно именно этой стадии патологии. За пару лет близорукость может перейти в высокую степень.
Именно основываясь на этих знаниях необходимо прибегать к профилактическим мерам. Следует меньше времени проводить перед экраном телевизора или компьютера, принимать витаминные комплексы, а также заниматься спортом и гулять на свежем воздухе.
Так же стоит отметить, что миопия начальной формы может быть полезна человеку если она не прогрессирует. После 40 лет зрение нередко портится и именно лицам с начальной формой миопии более длительное время не нужны очки для того, чтобы рассмотреть предметы вблизи.
Близорукость средней степени имеет более значительные патологические изменения. Зрение значительно портится, а сосуды сетчатки сужаются. При средней степени тяжести заболевания имеются определенные профессиональные ограничения. Лицам с такой степенью аномалии требуется раз в полгода проходить обследование у офтальмолога.
Качество зрения при средней степени миопии составляет от -3 до -6 диоптрий.
В отличие от слабой степени недуга, близорукость средней степени уже требует коррекции посредствам очков или контактных линз. Хождение без корректирующего приспособления не представляется возможным.
Как правило, для коррекции миопии средней степени применяется несколько пар корректирующих очков или линз с разными диоптриями. Отдельно используются очки для полноценного видения отдаленных предметов, и еще одни очки применяются для четкого зрения при чтении и другого вида деятельности с близко расположенными объектами.
В качестве замены двух пар очков, нередко офтальмологи назначают очки с двойными линзами. В них комбинированы два вида линз. Верхняя их часть позволяет хорошо видеть вдали, а нижняя – вблизи.
Вылечить миопию по средствам медикаментов не представляется возможным. Использование фармакологических средств, физиопроцедур, гимнастики и прочих методов предназначено не для полного исцеления недуга, а для поддержания зрения и предотвращения дальнейшего развития патологии.
Если признаки близорукости средней степени не прогрессируют, то есть смысл провести хирургическую коррекцию зрения. Операция позволит корректировать зрение до первой степени близорукости. Наиболее эффективна лазерная коррекция, позволяющая изменить форму роговицы, тем самым налаживая фокусировку. В некоторых случаях подобная манипуляция позволяет полностью избавиться от миопии.
Если зрение при близорукости падает больше чем на 1 диоптрий, это свидетельствует о том, что патология имеет статус – прогрессирующая близорукость. Если не начать срочное лечение, то заболевание продолжит усугубляться.
Остановить прогрессирование болезни можно различными методами, минуя операцию. Но если не один из предложенных специалистом методик не дает результата, оперативное вмешательство становится необходимым.
Как правило, для прекращения развития близорукость используется операция под названием склеропластика. Ее суть заключается в том, что в процессе операции происходит укрепление склеры. Но эффективной эта процедура будет лишь в случае если аномалия вызвана деформацией глазного яблока.
Если у человека диагностирована подобная степень патологии ему следует придерживаться некоторых ограничений. Основным ограничением является физическая нагрузка. Следует снизить физическую нагрузку если поставлен диагноз – прогрессирующая близорукость. Симптомы этого заболевания могут стремительно усугубляться при чрезмерной физической активности.
Когда максимально ухудшается зрение, близорукость достигает последней степени развития. Высокая степень миопии включает в себя все симптоматические проявления близорукости, к которым относятся:
- сильная утомляемость глаз;
- головные боли разной степени выраженности;
- нечеткость зрения (прищуривания не помогают его улучшить).
Высокая степень близорукости наиболее опасная из всех, так как она может привести к большому количеству осложнений. Самые опасные последствие близорукости следующие.
- Отслоение сетчатки. За счет того, что глаз деформируется происходит натяжение сетчатки, это может привести к ее разрыву. А разрыв сетчатки или ее отслоение от сосудов может привести к инвалидности и полной потере зрения.
- Так же последствием близорукости может стать глаукома. Эта аномалии также может привести к полной слепоте.
- Дистрофия сетчатки. При данной патологии центр сетчатки подвергается дегенеративным изменениям. Присутствует значительный риск полной слепоты.
- Катаракта. При данном аномальном проявлении хрусталик перестает быть прозрачным и не может полноценно выполнять свои первоначальные функции. Зрение при этой патологии значительно ухудшается.
Все указанные выше патологии могут возникать в любом возрасте, возрастная близорукость не является исключением. Даже если коррекция зрения уже была осуществлена оперативным путем, это не дает гарантии того, что осложнения не возникнут.
Не редко в детском возрасте наблюдается психосоматика близорукости высокой степени. Это связанно с тяжелой атмосферой в семье и конфликтными отношениями между родителями. Под воздействием психологического напряжения происходит стремительное ухудшение зрения. В таком случае ребенку требуется не только помощь офтальмолога, но и психотерапевта.
Основная задача офтальмологов при диагностировании последней степени миопии – остановить прогрессирование патологии и предотвратить развитие осложнений.
Лицам с последней формой близорукости следует беречь себя и пренебрегать тяжелыми физическими нагрузками. Так же не следует:
- прыгать;
- резко менять положение тела;
- не допускать естественных родов, так как чрезмерная нагрузка от родовой деятельности может привести к слепоте.
Близорукость сложное заболевание, требующее контроля профессионала. Если пустить заболевание на самотек можно лишиться зрения, независимо от того, в какой степени находится патология.
Миопия может быть настоящей, когда имеет место деформация глаза, и ложной. При ложной близорукости имеет место спазм аккомодации. Ложная миопия не требует коррекции зрения очками и контактными линзами, а для лечения вполне достаточно фармакологических средств и гимнастики.
Ложная миопия возникает вследствие чрезмерного напряжения мышцы, которая контролирует работу хрусталика. В норме, когда человек смотрит на отдаленные предметы мышца должна находиться в расслабленном состоянии.
Для полноценного видения близко расположенных предметов, мышца должна напрягаться, приводя хрусталик в требуемую, выпуклую форму. Но если эта мышца находится в постоянном спазме зрение вдаль сильно нарушается.
Для того чтобы остановить прогрессирование заболевание или вовсе предотвратить возникновение миопии, следует правильно распределять нагрузку на глаза. Для этого существует несколько правил:
- запрещено чтение в положении лежа;
- не следует заниматься чтением в движущемся транспорте;
- телевизор должен находиться минимум в трех метрах от глаз;
- на рабочем месте должна присутствовать хорошая освещенность (лампа мощностью более 60 ватт);
- требуется избегать прямых световых лучей;
- при работе за компьютером, монитор следует располагать немного выше уровня глаз, при этом расстояние от лица должно составлять не менее 40 см;
- если осуществляется работа с текстом, шрифт должен быть не менее 12 размера, а масштаб страницы – 100%;
- необходимо давать глазам отдохнуть примерно раз в 30-40 минут (время отдыха должно составлять не менее 10 минут).
Если профессиональная деятельность подразумевает длительную работу с мелкими предметами, необходимо раз в шесть месяцев проходить осмотр у профессионального офтальмолога.
источник
Диагностирование такого заболевания, как миопия выявляет не только причины его образования, но и факторы, сопутствующие его неизменному развитию. Что влияет на ухудшение зрения и как остановить этот пагубный для здоровья процесс, чтобы видеть красоту мира без искажений. Расскажем о методах профилактики прогресса миопии.
Близорукость, или иначе миопия — это нарушение в зрительной системе, которое характеризуется в большей степени хорошей видимостью предметов вблизи и недостаточной вдали. В результате болезни деформируется глазное яблоко — удлиняется, приобретает овальную форму. Лучи света, проходящие через зрительный орган фокусируются перед сетчаткой, а не на ней, это создает расплывчатую картинку. Явлением близорукости заинтересовался еще Аристотель, заметивший, что некоторые люди, ввиду особенностей зрения, когда смотрят вдаль, начинают щуриться. Отсюда и название в переводе с древнегреческого — «щурюсь» и «взгляд», «зрение».
Врожденная близорукость выявляется сразу после рождения, если обнаруживаются деформации глазного яблока. Наследственная миопия — это патология, передающаяся от родителей, о которой будет сказано ниже. Приобретенная — самый распространенный тип миопии, которая развилась из-за чрезмерных нагрузок на зрение и несоблюдения рекомендаций офтальмолога.
Прежде чем переходить к подробному разбору причин нарушения зрения, стоит узнать о степенях развития:
- слабая — до 3-х диоптрий;
- средняя — 3-6 D;
- высокая — 6-30 D.
При миопии слабой степени длина глаза изменена еще недостаточно — около 1,5 мм, что все же выше нормы. При слабой степени Вы довольно хорошо видите вблизи, а предметы вдали немного размыты.
Средняя степень близорукости — это уже значительные изменения зрительной системы. Длина глаза может быть увеличена до 3 мм. Видимость вблизи ограничивается до 30 см, а далее сильно снижается.
Самая опасная — высокая степень миопии, так как она доходит до 30 диоптрий. Изменения происходят в структуре глазного дна, сетчатке и сосудистой оболочке. Зрение снижается до 100%, а видимость — до 10 см.
Офтальмологи подразделяют миопию на истинную и ложную. Первая разновидность — при которой в действительности изменяется форма глазного яблока, вторая — это спазм аккомодации, случающийся вследствие переутомления глазных мышц, и который не является близорукостью. Ложная близорукость может перейти в истинную, если продолжать держать мышцы глаз в постоянном напряжении, но, истинная миопия, к сожалению, перейти в спазм аккомодации не может.
Перечислим основные анатомо-физиологические причины близорукости, факторы, способствующие ее развитию, и далее подробно рассмотрим каждый из них.
Офтальмологи называют две основные причины появления миопии:
- Удлиненная ось глазного яблока. Преломляющая оптическая сила зрительного органа не соответствует длине оси, это приводит к недостаточно четкому изображению с последующим растяжением задней стенки глаза, что чревато значительным изменением макулярной области и даже отслоением сетчатки.
- Сильное преломление световых лучей. За эти функции отвечает оптическая система глаза: роговица и хрусталик. Даже при стандартном размере глазного яблока сильное преломление световых лучей оптическим аппаратом приводит к тому, что изображение не достигает сетчатки, фокусируясь перед ней.
- Наследственная предрасположенность;
- родовые травмы;
- травмы головы;
- высокое давление;
- недостаток витаминов и микроэлементов;
- ослабление мышц зрительного органа, перенапряжение;
- прочие дефекты зрения (астигматизм, косоглазие);
- причины, вызванные нагрузкой на глаза;
- отсутствие соответствующего лечения при выявлении близорукости;
- неверный подбор средств коррекции;
- гормональные расстройства и инфекционные заболевания;
- возраст.
Чаще всего близорукость — это наследственное заболевание. Если у обоих родителей присутствует миопия слабой или средней степени, то с высокой долей вероятности (75-100%) она будет и у ребенка. Если оба родителя больны близорукостью высокой степени, то и дети будут страдать от данного недуга с вероятностью 100%. Если же болен только один из родителей, шансы снижаются в разы. Только у 8% детей, у родителей которых нормальное зрение, развивается миопия. При таком раскладе, когда близорукость есть лишь у одного из родителей, ребенок, возможно, никогда не будет страдать от данного недуга.
Перенесенные травмы глаза, в том числе и родовые травмы новорожденных, сопровождающиеся повреждениями зрительной зоны, без сомнений, могут стать причинами зрительных дефектов, а именно — миопии. К данному пункту можно отнести черепно-мозговые травмы, способные повлиять на возможность видеть, а также родовую деятельность.
Женщинам с высокой степенью близорукости могут дать запрет на естественные роды, так как есть большой риск совсем лишиться зрения. Женщины с миопией слабой или средней степени после естественных родов наблюдали снижение зрения до 1-1,5 диоптрий, что можно объяснить значительным перенапряжением глазных мышц во время потуг.
Гигиена зрения — это меры профилактики, комплексно решающие вопросы сохранения здоровья зрительного аппарата и устранения тех факторов, которые способствуют прогрессу заболеваний глаз. Одним из самых распространенных факторов стремительного развития близорукости является неправильная гигиена зрения или вовсе пренебрежение ей. Рассмотрим основные ошибки:
- излишняя нагрузка и перенапряжение органов зрения из-за многочасового нахождения перед монитором компьютера, телевизором или гаджетами;
- недостаточное расстояние от глаз до монитора, книги, планшета — менее 30 сантиметров;
- отсутствие отдыха в работе зрительной зоны;
- работа при недостаточном освещении;
- чтение в лежачем положении, на боку, в движущемся транспорте;
- неправильная осанка в процессе письма, чтения;
- длительная кропотливая работа с мелкими предметами;
- пренебрежение защитой глаз от ультрафиолета.
Перечисленные действия при ежедневном повторении значительно ускоряют развитие миопии. Совместно с наследственностью, пренебрежение гигиеной зрения может привести к значительному его снижению — до 3 диоптрий в год. Стоит задуматься, а так ли бесполезны те правила, которым учили с детства?
- не читать в темноте и лежа;
- не смотреть близко телевизор;
- давать глазам отдых каждые 40 минут;
- делать зрительную гимнастику 2 раза в день.
С молниеносным развитием смартфонов и различных компьютеров процент людей с дефектами зрения возрастает в геометрической прогрессии. Офтальмологи России бьют тревогу — проблемы со зрением у молодого трудоспособного населения растут каждый год. По данным всемирной организации здравоохранения на данный момент в мире около 253 миллионов человек имеют нарушения зрения, из которых 43% — это нескорректированные аномалии рефракции такие, как близорукость, дальнозоркость или астигматизм. 90% от этих 253 миллионов приходится на развитые страны. Мы находим время, силы и средства на суперсовременную технику, но гигиеной зрения пренебрегаем, что приводит к прогрессированию глазных недугов еще со школьной скамьи.
Но не только прогресс и производители смартфонов влияют на наше зрение. Чрезмерные зрительные нагрузки — для некоторых это неотъемлемая часть профессиональной деятельности, которая неизбежно приводит к близорукости.
К профессиям, подверженным риску относятся:
- офисный работник;
- программист;
- автомеханик;
- учитель;
- мастер маникюра и наращивания ресниц;
- водитель;
- сварщик.
Человек, подвергающийся на производстве риску глазных заболеваний, дабы не допустить стремительного их развития, должен вдвойне серьезно относиться к гигиене зрения и обязательно включать ее в рабочий процесс.
Такое нарушение зрения, как близорукость требует безотлагательных мер лечения: оно не напоминает о себе невыносимой болью, не заставляет забыв все дела бежать в аптеку за лекарством, но, тем не менее, зачастую верно и неуклонно ведет к частичной или полной потере зрения. Мы можем откладывать лечение бесконечно, прибегая лишь к покупке средств коррекции с каждым годом выше на одну диоптрию. Надеясь на современную лазерную хирургию, многие из тех, кто не понаслышке знаком с близорукостью, думают лишь об оперативном разрешении проблемы в далеком будущем, не заботясь о профилактике и специальном лечении здесь и сейчас.
Разнообразие очковой оптики и контактных линз позволяет подобрать тот продукт, который даст возможность вообще забыть о том, что у Вас есть проблемы со зрением. Это и является усугубляющим фактором развития миопии вплоть до высокой степени. Лишь совокупность мер профилактики не дадут болезни стремительно развиваться, и ими нельзя пренебрегать.
Заниматься самолечением категорически нельзя при любом заболевании. Глазные недуги, в том числе и близорукость — не исключение. Неправильно подобранная очковая или контактная оптика в значительной степени навредит зрительной системе.
Очки или линзы — каждый делает свой выбор, главное, чтобы он был согласован с офтальмологом, который выпишет соответствующий Вашим параметрам рецепт. Что важно знать при подборе средств коррекции зрения, чтобы не навредить себе, а наоборот — обеспечить максимально комфортные условия жизни и труда? В первую очередь, нужно запомнить, что рецепт на очковую оптику выписывает врач, который сможет определить для вас:
- межзрачковое расстояние;
- число диоптрий.
С этими показателями можно отправляться в ближайшую оптику для подбора средств коррекции зрения. Вам останется только решить, какие Вам подходят оправа и материал линз. Здесь есть простор для фантазии, в отличие от двух вышеперечисленных пунктов. Если же Вы покупаете очки, не зная своего межзрачкового расстояния, велика вероятность того, что Вы выберете не то, что Вам подходит, и рискуете ухудшить качество зрительной зоны еще больше.
Чем чревата покупка очков без рецепта? При примерке очков в оптике Вам может показаться, что в них Вы видите хорошо, а глазам комфортно, но не стоит радоваться раньше времени. Ежедневное ношение очков с неправильным межзрачковым расстоянием может привести к астигматизму и косоглазию.
Подбор средств контактной коррекции еще более сложен, нежели покупка очков. Для того, чтобы обзавестись линзами, идеально подходящими Вашим глазам, нужно учитывать множество особенностей. Перед первой покупкой контактной оптики важно обратиться за рецептом к офтальмологу, а после — в профессиональную оптику, где оптометрист Вам разъяснит все тонкости обращения с изделиями.
Что имеет значение при выборе линз:
- диаметр;
- радиус кривизны;
- толщина диска;
- показатель влагосодержания;
- пропускная способность;
- материал;
- срок службы;
Как Вы видите, для первой покупки линз просто необходима консультация специалиста. Для последующих Вы уже будете знать, что именно подходит для Ваших глаз, и не ошибетесь с выбором.
Осознанный подбор оптики вместе с ежегодным посещением офтальмолога исключают один из факторов стремительного развития близорукости, а также других дефектов зрения.
О пользе правильного питания написаны тысячи трактатов диетологами, эндокринологами, нутрициологами, и для многих становится открытием то, как наш рацион может влиять не только на фигуру, сердце и печень, но и на зрительную систему. Казалось бы, с детства нам прививают любовь к моркови как чуть ли не единственному по-настоящему полезному продукту для здоровья глаз. Разберемся, какие рекомендации по питанию дают офтальмологи для больных миопией и прочими заболеваниями зрительной системы.
- отказаться от переедания и недоедания;
- питаться сбалансированно (белки, жиры и углеводы);
- придерживаться режима;
- ограничивать в рационе продукты с большим количеством жиров;
- свести к минимуму потребление сахара и простых углеводов;
- отказаться от вредных привычек (излишнее потребление кофе, табакокурение, алкоголь);
- принимать витамины.
Рекомендации по витаминам для улучшения зрения:
- Витамин А или ретинол, называют витамином зрения, так как он входит в состав зрительных пигментов сетчатки глаза. Растительные продукты богаты провитамином А — каротином, из которого и образуется витамин А. Каротин содержится в моркови, шпинате, листовом салате и помидорах. Ретинол содержится в сливочном масле, печени и яичном желтке.
- Витамин Е также полезен для зрения, его в достаточной степени можно получить из масел: оливкового, кукурузного и хлопкового. Много витамина Е содержится в пророщенной пшенице.
- Витамин С бесспорно полезен для зрительной системы. Его Вы можете получить из цитрусовых, смородины, яблок, болгарского перца, брокколи.
- Витамин D, образующийся под воздействием солнца влияет на улучшение зрения. Восполнить его недостаток можно также, употребляя рыбий жир, молочные продукты, рыбу.
- Витамины группы B: тиамин, рибофлавин, пиридоксин, цианокобаламин, а также никотиновая кислота, которые обязательно нужно принимать дополнительно при несбалансированном питании.
Если Вы не уверены, что с потребляемыми продуктами получаете достаточное количество витаминов, полезных для зрения, их недостаток необходимо восполнять витаминно-минеральными комплексами. Выбор таких комплексов достаточно велик в любой аптеке. Дать совет относительно подходящих конкретно Вам витаминов также может офтальмолог.
Близорукость может развиваться как в детском и подростковом возрасте, так и беспокоить после 40. Стоит остановиться подробнее на обоих вариантах течения болезни.
Физиологическая близорукость — это весьма распространенное заболевание глаз, на развитие которого влияют:
- наследственность;
- чрезмерные нагрузки на глаза;
- стремительный рост.
Если Ваш ребенок будет бесконтрольно пользоваться гаджетами на протяжении долгого времени ежедневно, то прогресс близорукости не заставит себя долго ждать. На фоне наследственной миопии, то есть если родители также страдают от данного недуга, вкупе с быстрым ростом ребенка в подростковом возрасте результат, скорее всего, окажется неутешительным — ему вскоре потребуются средства коррекции зрения.
В данном случае со стороны родителей можно привить правильную гигиену зрения и контролировать использование компьютера и смартфона, дабы оградить растущий организм ребенка или подростка от стремительного развития заболевания. Также следует посетить офтальмолога, который при необходимости выпишет рецепт на подходящую оптику и даст рекомендации по лечению. Близорукость слабой степени у подростка возможно вылечить при комплексном подходе и контроле со стороны родителя, и это лучше сделать до того, как заболевание перерастет в среднюю или высокую стадию.
Зрение меняется и после 40 лет: миопия может постепенно смениться на пресбиопию — это значит, что вблизи предметы будут казаться более четкими, чем вдали. Сменить плюс на минус, особенно если в более молодом возрасте показатель близорукости был средним или высоким — не лучшая перспектива на будущее, потому лучший выход — постоянная забота о здоровье глаз, ежегодное посещение офтальмолога, употребление витаминов и правильная коррекция.
Наблюдения офтальмологов показывают, что часто на фоне хронических, гормональных и инфекционных заболеваний развивается миопия. Болезни ротовой полости и носоглотки могут привести к близорукости: тонзиллит, аденоиды, гайморит.
Аллергические и инфекционные: дифтерия, туберкулез, корь, скарлатина, инфекционный гепатит. Также миопию могут с собой принести сахарный диабет, сколиоз, рахит и частые ОРЗ. Нельзя сказать, что данные заболевания всегда сопровождаются дефектами зрения. Важно понимать — обычно миопия начинается у людей с низким иммунитетом, то есть болезненных и более слабых.
Повышенное глазное давление — это одна из основных причин сложной формы близорукости, которая может перерасти в ювенильную глаукому. Такая форма миопии более редкая и связана с врожденными нарушениями глазного яблока, ее нельзя запускать, так как она способна привести к полной слепоте. Необходимо следить за уровнем внутриглазного давления. По достижению человеком порога 40 лет, вне зависимости от наличия жалоб проверяется уровень офтальмотонуса. Измерение внутриглазного давления осуществляется при помощи специального тонометра. Средний показатель давления должен составлять от 10 до 21 мм. рт. ст.
Однако не стоит думать, что Вам далеко до определения офтальмотонуса. К его повышению могут привести нагрузки на глаза, хронический стресс, определенная профессиональная деятельность и даже чрезмерное потребление кофе. Риск значительно увеличивается к 40 годам, но должны насторожить такие симптомы как:
- боль в глазах;
- состояние «тумана»;
- изменение цвета роговицы;
- сильная усталость глаз к концу дня;
Таким образом, можно сделать вывод о том, что на развитие близорукости влияет множество факторов, и у данного заболевания не одна причина. Для того, чтобы ясно понимать картину Вашего нарушения зрительной системы, необходимо своевременно обращаться к офтальмологу, не забывать о гигиене зрения, не перенапрягать глазные мышцы, правильно питаться и вести здоровый образ жизни. В каждом отдельном случае врач, при желании пациента, может посоветовать или наоборот запретить лазерную коррекцию зрения или хирургическое вмешательство. Для предотвращения постоянного «падения» зрения не стоит забывать об эффективной глазной гимнастике.
Она помогает расслабить мышцы и с новыми силами продолжать работать. На данный момент разработаны даже специальные приложения для смартфона или компьютера, которые предлагают готовые разминки для глаз — нужно лишь повторять движения, показанные на мониторе. Заботьтесь о Вашем зрении, ведь 80% информации об окружающем мире мы получаем благодаря нему.
источник