Близорукость (миопия) – одна из самых распространенных офтальмологических патологий на планете. Классический способ коррекции этого отклонения – оптический, то есть ношение очков и контактных линз. Но это не является лечением: зрение нормализуется только во время ношения оптики. Единственный радикальный способ лечения близорукости – это хирургическое вмешательство. Наиболее прогрессивным из хирургических методов избавления от миопии является лазерная коррекция зрения. Лечение различных степеней близорукости лазером зарекомендовало себя как надежный, быстрый, безопасный способ навсегда избавиться от очков и линз.
Лазер – не единственный хирургический способ вернуть остроту зрения при миопии. Однако именно лазерная коррекция близорукости признана оптимальным методом вмешательства, поскольку он обладает массой преимуществ по сравнению с прочими видами операции.
При миопии изображение объектов проецируется не на сетчатку, а перед ней. Лучи света, проходя через глаз, преломляются в первую очередь в его роговице – внешнем прозрачном слое. Суть описываемой глазной операции заключается в том, что с помощью лазерного луча форма роговицы глаза меняется на физиологически правильную. После этого лучи, проходя через нее, преломляются на нужном расстоянии, обеспечивая стопроцентное зрение.
Параметры воздействия рассчитываются строго индивидуально для каждого пациента. Результат операции отличается высокой стабильностью. Лазерное лечение близорукости возвращает зрение без риска рецидива заболевания.
Основных методов, с помощью которых выполняется коррекция близорукости лазером, выделяют два: фоторефракционная кератэктомия (ФРК) и лазерный кератомилез, более известный как LASIK. Основное отличие методик заключается в глубине воздействия: при ФРК лазер работает непосредственно с внешней поверхностью роговицы, а при использовании метода LASIK – с внутренней, для доступа к которой формируют и откидывают поверхностный лоскут. Обе методики лечения имеет свои преимущества и недостатки, выбор зависит от конкретной ситуации.
При устранении близорукости методом ФРК эксимерный лазер с высокой точностью воздействует на внешнюю поверхность глаза, изменяя ее кривизну таким образом, чтобы четкое изображение попадало на сетчатку глаза.
Данным методом корректируется близорукость до -6 диоптрий.
- стоит дешевле, чем LASIK
- возможно проведение людям с тонким роговичным слоем
- более длительный послеоперационный период по сравнению с LASIK
- не корректирует близорукость свыше 6 диоптрий
При лечении миопии глаза методом LASIK сначала организуют доступ к внутреннему слою роговицы, вырезая специальный клапан. Для этого с поверхности роговицы лазером срезается тонкий лоскут, откидывается в сторону, как страница книги. Затем лазер испаряет нужный для восстановления зоркости слой роговицы глаза, а место операции снова закрывают лоскутом. Наложение шва не требуется. Такая операция позволяет избавиться от близорукости до -15 диоптрий.
- короткий период восстановления после операции
- может избавить от сильной степени близорукости
- высокая стоимость
- ограничение по толщине роговицы
Методы не столько конкурируют между собой, сколько создают альтернативу и дают возможность выбрать тип лазерного устранения близорукости, исходя из конкретной клинической ситуации.
Кроме близорукости, лазерному лечению поддаются другие формы рефракционных нарушений зрения, такие как дальнозоркость, астигматизм. Услуга коррекции лазером в настоящее время считается скорее косметической операцией, чем настоящим хирургическим вмешательством. Воспользоваться ей может любой желающий избавиться от очков, линз взрослый человек, не имеющий противопоказаний.
Стандартными возрастными рамками для проведения вмешательства считается промежуток от 18 до 45 лет. После 40 лет лазерное лечение близорукости проводят не всем, поскольку это может привести к более раннему развитию возрастной дальнозоркости.
Обозначен врачами ряд противопоказаний для такого оперативного вмешательства, как лазерная коррекция близорукости. Список нельзя назвать очень большим, но, тем не менее, ограничения есть.
- Несовершеннолетие. Дошкольникам, а также детям от 7 до 18 лет глазное яблоко продолжает расти, результат коррекции может поменяться с изменением его формы.
- Прогрессирующая близорукость.
- Любые острые, хронические процессы воспалительного характера.
- Катаракта, отслойка сетчатки или глаукома. Эти патологии делают невозможной адекватную оценку рефракционных нарушений.
- Кератотонус – дистрофическое заболевание глаза, при котором роговица чрезмерно истончается. В этом случае воздействие лазером может усугубить проблему.
- Нельзя проводить лазерную операцию будущим мамам и кормящим.
- Сосудистые патологии, сахарный диабет. В результате нарушения здорового кровообращения в глазах операция становится невозможна.
- Злокачественные опухоли.
- Серьезные нарушения психики.
Во всех перечисленных случаях провести лазерную коррекцию близорукости, увы, не удастся, пока сохраняются упомянутые состояния.
При использовании метода ФРК и LASIK проведение операции лазерной коррекции зрения при близорукости имеет одно ключевое отличие. Фоторефракционная кератэктомия воздействует непосредственно на наружный слой роговицы, а для лазерного кератомилеза необходимо создание клапана. Поэтому рассмотрим поэтапное проведение обоих видов лазерного лечения близорукости.
Процедура коррекции формы роговицы лазерным методом фоторефракционной кератэктомии начинается с антисептической обработки век и ресниц. Иногда для профилактики инфекций в глаза перед процедурой закапывают раствор антибиотика.
Сама операция состоит из нескольких этапов:
- местное обезболивание органа зрения, фиксация глаза в нужном положении;
- удаление тонкого поверхностного эпителиального слоя для доступа к роговице;
- непосредственное испарение необходимого объема тканей с помощью лазера.
На этом процедура заканчивается, в целом на нее обычно уходит не более 15 минут.
Лечение близорукости методом LASIK – это также очень быстрое вмешательство, при котором операция в среднем длится 15-20 минут. После подготовки и анестезии, которая проводится так же, как перед ФРК, начинается лазерная операция, в которой можно выделить три основных этапа:
- врач создает на поверхности роговицы лоскут, отгибает его для доступа к срединному слою;
- происходит лазерное испарение тканей в рассчитанном объеме;
- врач помещает откинутый лоскут на место, аккуратно разглаживает без наложения шва.
Благодаря особенностям строения роговицы, отделенный лоскут приживается быстро, без осложнений.
Больничный лист после лазерной коррекции близорукости не требуется, работоспособность сохраняется. Однако в первое время после проведения коррекции зрения лазером пациент испытывает:
- болевые ощущения;
- светобоязнь;
- чувство соринки в глазу;
- глаза слезятся.
В связи с этим, а также во избежание осложнений со стороны потревоженной роговицы, прооперированному больному выдаются особые рекомендации по режиму на первые несколько дней:
- избегать яркого света, как естественного, так и искусственного: носить темные очки, в помещении использовать приглушенное освещение;
- не прикасаться к прооперированным глазам руками, не тереть их;
- избегать попадания в глаза моющих средств и водопроводной воды;
- применять назначенные капли для глаз, предупреждающие развитие инфекций и купирующие неприятные ощущения;
- избегать повышенных физических нагрузок;
- не употреблять алкоголь, по возможности воздержаться от курения, особенно в помещении;
- не допускать зрительного перенапряжения во время чтения, работы за компьютером, просмотра телевизора;
- девушкам рекомендуется отказаться от косметики для глаз на весь послеоперационный период.
Неприятные ощущения после избавления от близорукости методом LASIK проходят уже на второй-третий день после вмешательства, в случае ФРК послеоперационный период длится около недели. После его окончания полезно делать специальные упражнения для глаз. Например, хорошо помогает такой несложный комплекс:
- Часто поморгать 15 секунд.
- Движения глазами внизу вверх и сверху вниз, справа налево и наоборот.
- Круговые движения глазами.
- Попеременная перефокусировка с ближнего предмета на дальний.
В данном видео эксперты рассказывают об особенностях послеоперационного периода:
Преимущества лазерной коррекции зрения при близорукости неоспоримы:
- быстрота проведения операции: 10-15 минут;
- короткий послеоперационный период (до недели) с минимумом неприятных ощущений
- высокая предсказуемость результата;
- надежность метода (применяется во всем мире более 20 лет);
- минимальный риск осложнений.
Минусы исправления близорукости методом лазерной коррекции немногочисленны, но они есть. Среди них можно назвать:
- относительно высокую стоимость операции;
- существующий, хотя и низкий, риск осложнений;
- наличие противопоказаний и возрастных ограничений.
В целом же лазерная коррекция зрения – это самый прогрессивный, удобный и безопасный метод лечения близорукости, доступный широким слоям населения практически во всех странах мира. Все, что необходимо – это располагать достаточной суммой и пройти обследование, чтобы убедиться, что коррекция вам не противопоказана.
Делайте репост в социальные сети, среди ваших друзей наверняка есть те, кто сомневается делать коррекцию или нет. Оставляйте свои впечатления о процедуре по восстановлению зрения в комментариях.
источник
В случае быстропрогрессирующей миопии приостановить развитие болезни можно с помощью совсем иного оперативного вмешательства. С целью предупреждения прогрессирующего удлинения глазного яблока выполняется склеропластика. Она предусматривает укрепление склеральной оболочки, благодаря чему та перестает растягиваться.
Все операции по исправлению близорукости делятся на две большие группы. К первой относятся различные виды склеропластики, ко второй – множество методик рефракционной хирургии. Склероукрепляющие операции показаны при прогрессирующей близорукости с целью ее стабилизации. Остальные методы направлены на коррекцию имеющихся аномалий рефракции.
Ранее методика широко использовалась для устранения близорукости слабой и средней степеней. Суть кератотомии заключается в нанесении радиальных надрезов на периферическую часть роговицы. Чем сильнее выражена миопия, тем больше требуется насечек и тем глубже они должны быть. Вследствие образования рубцов происходит уплощение оптической зоны роговой оболочки и уменьшение ее рефракции.
В прошлом методика помогала многим людям отказаться от ношения очков и контактных линз. Однако она не всегда обеспечивала точную коррекцию и нередко приводила к появлению неприятных осложнений. В связи с тем, что в последнее время исправление близорукости все чаще выполняется лазером, кератотомия отошла в прошлое.
Эта операция на глазах выполняется при близорукости тяжелой степени (свыше 6 диоптрий). С помощью специального микрокератома срезают верхние слои роговицы и снимают полученный диск. После этого иссекают и удаляют оптический диск, а верхние слои роговой оболочки укладывают на место и пришивают непрерывным швом.
В ходе хирургического вмешательства удаляется часть стромы, а эпителий и боуменовая мембрана возвращаются на место. Это позволяет сохранить нормальную структуру и функции роговицы. Толщина удаляемого слоя стромы зависит от степени миопии.
На сегодняшний день является золотым стандартом лазерного лечения близорукости. С ее помощью можно исправить избыток рефракции до 15 диоптрий. После удаления части стромы в оптической зоне роговица становится тоньше, благодаря чему меньше преломляет лучи. Следовательно, изображение предметов фокусируется на сетчатке, а человек видит все четко и хорошо.
Операция в чем-то напоминает кератомилез, однако все манипуляции выполняются с помощью лазера. Сначала аккуратно иссекают тоненький лоскут роговицы. Часть стромы выпаривают, затем извлеченный диск укладывают на место. Острота зрения у больного восстанавливается практически сразу же после вмешательства. Лазерное лечение намного безопасней и значительно реже, чем другие методики, вызывает развитие осложнений.
Хрусталик удаляют при его помутнении (катаракте). В этом случае хирургическое вмешательство позволяет вернуть прозрачность оптическим средам, благодаря чему зрение у человека существенно улучшается. Показанием к удалению целого, неповрежденного, прозрачного хрусталика является миопия свыше 15 диоптрий.
Хрусталик извлекается методом факоэмульсификации, как и при катаракте. Пациенту имплантируется интраокулярная линза нужной силы (расчет ИОЛ производится до вмешательства). Операция позволяет вернуть зрение людям с любыми степенями близорукости, дальнозоркости и астигматизма.
Склероукрепляющие операции необходимы при прогрессирующей миопии и злокачественной близорукости, так называемой миопической болезни. Рефракционная хирургия показана людям, желающим повысить остроту зрения. Не стоит считать хирургическое вмешательство панацеей, так как вылечить близорукость на сегодняшний день нельзя. Можно только замедлить ее прогрессирование и исправить уже имеющиеся аномалии рефракции.
Коррекция зрения при близорукости методами рефракционной хирургии противопоказана:
- лицам младше 18 лет, беременным и кормящим грудью женщинам;
- людям с миопией, прогрессирующей со скоростью 1 и более диоптрий в год;
- при иммунодефицитах, острых инфекционных, аутоиммунных, эндокринных заболеваниях, сахарном диабете;
- при глаукоме, катаракте, увеите, кератите, конъюнктивите, блефарите, дегенеративных изменениях сетчатки и других заболеваниях глазного яблока.
В некоторых случаях лечение близорукости без операции намного предпочтительней хирургического вмешательства. Обращаться к хирургам не следует при так называемой ложной миопии, вызванной спазмом аккомодации. Это заболевание лечат медикаментозно, а применение корригирующих средств противопоказано.
Операцию не рекомендуется делать в том случае, если существует высокий риск развития осложнений. Вместо рефракционной хирургии можно прибегнуть к очковой или контактной коррекции (ношению очков или контактных линз).
Лечение лиц с близорукостью заключается в удалении округлого лоскута роговицы равной толщины с помощью лазера. Однако у некоторых людей миопия сочетается с астигматизмом (так называемый миопический астигматизм). В таком случае перед удалением участка роговицы проводится индивидуальный расчет.
Учитывая параметры глаза, врачи определяют, где и какие части роговицы следует удалить, чтобы обеспечить пациенту наиболее высокую остроту зрения. Естественно, такая коррекция близорукости лазером более сложная и стоит дороже.
На сегодняшний день существуют следующие виды лазерных операций:
- LASIK. Для выкраивания верхнего лоскута используется микрокератом, строма роговицы шлифуется эксимерным лазером. Верхние слои роговой оболочки укладываются обратно без каких-либо швов. Травматизация при этом минимальная.
- Super LASIK. Во всем мире считается золотым стандартом лазерной коррекции зрения при близорукости. Методика похожа на предыдущую, однако она учитывает еще и индивидуальные параметры глазного яблока человека.
- Femto LASIK. Для выкраивания роговичного лоскута применяется современный фемтосекундный лазер. Операция менее травматична, однако более дорогостоящая.
- Femto Super LASIK. Коррекция зрения выполняется с учетом параметров глаза, а для вырезания лоскута роговицы используется фемтосекундный лазер.
- PRK. Применяется в том случае, если у пациента имеются противопоказания ко всем остальным вмешательствам. Например, PRK делают при чрезмерно тонкой роговой оболочке, когда есть риск ее разрыва.
- Super PRK. Операция выполняется как и предыдущая, однако учитываются еще и индивидуальные особенности строения глаза. Методика эффективна при миопическом астигматизме.
При прогрессирующей близорукости выполняются склероукрепляющие операции на глазах. Они поистине незаменимы в том случае, когда необходимо приостановить развитие болезни. При стационарной миопии менее 12-15 диоптрий хирургические вмешательства не выполняются (их заменили лазерами). А вот в случае изменение рефракции на 15 и более диоптрий возможно удаление прозрачного хрусталика и имплантация интраокулярной линзы.
Лазерная коррекция является самой распространенной методикой улучшения зрения. Позволяет быстро исправить близорукость без операции и с минимальным риском для здоровья человека. К сожалению, она стоит недешево, из-за чего доступна не каждому.
Является наиболее популярной методикой во всем мире. ЛАСИК не может полностью вылечить близорукость, однако позволяет восстановить зрение без операции. Травматизация роговицы сведена к минимуму, что позволяет избежать развития осложнений.
Фотореактивная кератотомия (PRK) является сравнительно старой методикой и используется редко. Во время ФРК удаляются верхние слои роговицы, после чего на ней остается большая раневая поверхность. К сожалению, такая операция при близорукости может иметь неприятные последствия. Восстановительный период после нее длится не менее 2-3 суток.
Практически все офтальмологические операции выполняются под местной анестезией. В случае лазерной коррекции пациенту в глаза закапывают обезболивающее средство. При более серьезных оперативных вмешательствах применяется ретробульбарная анестезия. Выполнение каждой отдельной операции имеет свои особенности.
Для профилактики воспалительных осложнений используются антибактериальные средства. После операции врач должен понаблюдать за больным на протяжении определенного периода времени.
После хирургического вмешательства при миопии (склеропластики или факоэмульсификации) требуется послеоперационный уход и наблюдение за больным. Как правило, человек несколько дней находится в стационаре под присмотром лечащего врача. В случае лечения близорукости без операции (с помощью лазеров) пациент может практически сразу же уйти домой.
Столь популярная сегодня лазерная коррекция зрения не лечит близорукость. Все эти методики лишь корректируют аномалии рефракции и повышают остроту зрения. Через несколько лет после операции возможно повторное ухудшение зрения. В некоторых случаях образуется помутнение роговицы.
Автор: Алла Ломова, врач-офтальмолог,
специально для Okulist.pro
источник
Близорукость или миопия представляет собой нарушение рефракции – преломления света в глазу. В результате заболевания изображение формируется перед сетчаткой, и человек плохо видит вдаль, ему необходимо держать предмет непосредственно перед глазами, чтобы сфокусироваться. Близорукость может быть врожденной или приобретенной, как правило, усиливается с возрастом.
Миопию можно скорректировать при помощи очков и контактных линз или путем хирургического вмешательства. Операция при близорукости позволяет исправить ситуацию радикально, хотя и связана с определенными рисками. Она может затрагивать роговицу или хрусталик в зависимости от в степени патологии.
Операции при близорукости относятся к числу косметических. Это означает, что нет абсолютных показаний к их проведению, все зависит от желания пациента, его стремления к комфорту и отказа от очков из эстетических соображений.
Однако все операции имеют некоторые ограничения. Так выделяют следующие методы коррекции близорукости:
- Передняя радиальная кератотомия. Она подходит для коррекции миопии от 0.5 до 6 дптр. При осложнении миопии астигматизмом используются определенные разновидности кератотомии для коррекции обоих заболеваний. Хотя некоторые авторы не советуют проводить данный вид вмешательства при миопии меньше 1.5 дптр. Это связано с тем, что при низких значениях рефракции высок риск избыточной коррекции и развития дальнозоркости после операции.
- Миопический кератомиелез. Операцию применяют при близорукости выше 6 дптр.
- Экстримлазерная коррекция. Ее, как правило, выделяют отдельно, хотя она напоминает кератотомию. Особенность этой операции использование лазера для испарения тканей роговицы вместо ножа. Используется для коррекции миопий до 6 дптр.
- Удаление прозрачного хрусталика. Операция связана с высоким риском осложнений, но ее можно применять при близорукости до 20 дптр. Также показаниями к ней является миопия с сопутствующими заболеваниями, которые затрудняют применение других методов.

Данная операция противопоказана следующим группам лиц:
- Беременные женщины;
- Страдающие сахарным диабетом;
- Больные с прогрессирующей миопией;
- Лица с тонкой роговицей;
- Пациенты с психическими заболеваниями;
- При сопутствующих воспалениях глаз.
Операция проводится под местным наркозом. В глаз пациента закапываются анестетик и антисептические капли. После этого хирург маркирует будущие места разрезов. Рассчитывается их толщина, исходя из степени миопии, возраста и состояния пациента. Она должна составлять не более 90% от объема роговицы. Производятся разрезы алмазным ножом на периферии. Их количество колеблется от 4 до 12. За счет внутриглазного давления роговица выбухает в местах разрезов и утончается.
Пациенты после операции могут столкнуться со следующими осложнениями:
- Боль. Она длится до 2 суток и хорошо поддается коррекции современными анальгезирующими препаратами в форме капель. Первые сутки на глазу находится повязка, что ослабляет неприятные ощущения.
- Послеоперационное воспаление. Для его предупреждения пациент также получает соответствующие лекарственные средства.
- Эндофтальмит. Это гнойное воспаление стекловидного тела. Оно может развиться через некоторое время после операции. При отсутствии своевременной терапии приводит к полной слепоте.
- Срастание роговицы и радужки. Между ними образуются спайки. В результате этого из передней камеры глаза не происходит отток жидкости, что приводит к росту внутриглазного давления и глаукоме.
- Высокий риск разрыва роговицы в будущем при травме. Это особенно опасно в пожилом возрасте и тонкой роговице.
- Образование грубых рубцов на роговице. При периферическом их местонахождении зрение может не страдать.
- Гиперметропический сдвиг. Это смещение показателя рефракции в сторону дальнозоркости. Его возникновению способствует возраст пациента более 40 лет и использование лезвий старого образца (металлических).

Операция проходит под местной анестезией, ретробульбарно (через глазное яблоко) вводят 10% лидокаин и 7% полиглюкин. Первое средство используется в качестве обезболивающего, а второе – кровезамещающего. На веки накладывается блефаростат (прибор для полного отгибания век), зрачок расширяется, производится измерение внутриглазного давления. После этого врач наносит на глаз разметку.
Из роговицы выкраивается округлый лоскут и отгибается (так называемый большой диск). После этого вырезается еще один небольшой участок ткани, большой диск возвращается на место согласно нанесенным ранее меткам. Он пришивается непрерывным швом. Еще раз определяется внутриглазное давление. В конъюнктиву производят инъекцию антибиотика. Таким образом, роговица уплощается. В своем стандартном проведении кератомилез имеет те же противопоказания и последствия, что и предыдущий метод.
Суть операции при этом не изменяется, однако используется лазер для испарения тканей вместо ножа или скальпеля. Объем удаленных структур рассчитывается математически при помощи компьютерных программ.
Лазер, направленный на роговицу, разрушает межмолекулярные связи, при этом не затрагивая других глазных структур – хрусталика, стекловидного тела, ретины. Этот метод является на данный момент наиболее прогрессивным, используемым. Он отличается высокой точностью и низким риском осложнений.
В течение первых суток после процедуры пациент сталкивается с такими симптомами, как:
- Боль;
- Слезотечение;
- Светобоязнь.
К прочим послеоперационным осложнениям относят:
- Незаживающую эрозию роговицы. Это заболевание требует аккуратного и вдумчивого подхода. Важно! Пускать его на самотек нельзя! Помочь в его лечении могут специальные коллагеновые покрытия и мягкие линзы. В некоторых случаях прибегают к повторному использованию лазера, “прижигая” края раны для ее лучшего затягивания. Также применяют мазь с депротеинизированным дериватом (безбелковым экстрактом) крови телят, которая ускоряет заживление.
- Помутнения роговицы. При лечении сначала устраняется причина осложнения – обычно это воспаление. После этого назначаются средства для рассасывания помутнения. Это могут быть протеолитические ферменты, антигистаминные препараты или йодид калия.
- Гиперкоррекцию. Как правило, это осложнение проходит самостоятельно в течение месяца. В противном случае некоторое время пациенту могут понадобиться очки. В самых крайних случаях возможно проведение повторной операции.
- Дистрофический или инфекционный кератит – воспаление роговицы глаза. В этом случае используются мази, усиливающие эпителизацию, образование новых тканей. При инфекционном характере заболевания возможно применение антибиотиков, противовирусных препаратов.
- Миопизацию – развитие вторичной близорукости. Такое явление наблюдается, как правило, после 40 лет. Врачи предупреждают пациентов, что возможности даже лазерной коррекции близорукости ограничены. Возможно, больному придется вернуться к очкам.
- Неправильный астигматизм. Он развивается в результате нарушения преломления света в пределах меридиана одного глаза. Это происходит вследствие рубцов и помутнений роговицы или хрусталика. Его коррекция осуществляется путем ношения очков или операционно.
- Синдром “сухого глаза”. Это неприятное ощущения рези и дискомфорта развивается в результате нарушения выработки слезной жидкости, что приводит к недостаточному увлажнению. Синдром легко снимается применением специальных капель, например, Дефислез или Систейн Баланс.
Удаление хрусталика не производят при:
- Маленьких размерах передней камеры или глазного яблока, недостаточных для проведения необходимых манипуляций;
- Воспалении в активной стадии;
- Отслойке сетчатки или ретинопатии.
Операция обычно проводится при противопоказаниях к лазерной коррекции зрения при близорукости и состоит из 2 этапов:
- Собственно разрушение и эвакуация хрусталика.
- Установка искусственной линзы.
Сама капсула хрусталика остается. В нее в свернутом виде при помощи трубки помещается искусственная линза. Она расправляется и занимает весь свободный объем. Врач может поправить ее руками. Сам прокол не требует зашивания. Глаз промывается, на него помещается повязка, которую можно будет снять через 7-14 дней после операции.
После протезирования хрусталика пациенту придется соблюдать определенные рекомендации:
- Не наклоняться в первые дни после вмешательства;
- Стараться спать на спине или на стороне, противоположной прооперированному глазу;
- Не посещать бани и сауны около месяца;
- Отказаться от физических перегрузок и поднятия тяжестей до полного восстановления глаза.
Среди лиц, прошедших через операционную коррекцию близорукости, большинство оставляет положительные отзывы о произведенном вмешательстве. Пациенты с восторгом пишут о том, как улучшилась их жизнь после отказа от очков и контактных линз.
У некоторых случаются осложнения или восстановительный период проходит не совсем гладко, но все же они не склонны винить в этом врачей. Из минусов отмечают, главным образом, длительную реабилитацию и сильные болезненные ощущения в первый месяц после коррекции. Также довольно часто возникает отек, нечеткость изображения, ощущение дискомфорта, соринки в глазу. Неполное исправление близорукости тоже встречается, но и в этом случае пациенты, как правило, не раскаиваются в проведенной операции.
Самой популярной является лазерная коррекция. В этом случае пациенты предпочитают обращаться в частные клиники, к проверенным специалистам. Многие готовы переплатить, но получить гарантированный результат. К сожалению, даже лучшие клиники и офтальмологи не могут дать 100% уверенности в положительном исходе операции. Никто не застрахован от случайности, и к этому необходимо также быть готовым.

Радиальная кератотомия в Москве стоит от 10 000 до 35 000 рублей. Миопический кератомилез классическим способом проводится сегодня довольно редко, стоимость подобной операции нужно узнавать индивидуально в крупных медицинских учреждениях. Гораздо популярнее лазерная коррекция. Цена в данном случае будет варьироваться в зависимости от категории сложности операции и разновидности методики. В среднем за один глаз она колеблется от 30 000 до 50 000 рублей.
Протезирование хрусталика стоит значительно дороже – от 45 000 до 100 000 рублей. При проведении операции бесплатно пациент может самостоятельно купить импортную искусственную линзу. Ее стоимость составляет 10 000 – 20 000 рублей.
Несмотря на отсутствие бесплатных услуг в сфере коррекции зрения при близорукости такие операции становятся все более популярными. Причина – в росте качества жизни, уверенности пациента в себе при отказе от очков и контактных линз.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Развившаяся истинная близорукость самостоятельно не разрешается и без медицинского вмешательства сохраняется на всю оставшуюся жизнь. В то же время, соблюдение определенных правил и ограничений позволит предотвратить дальнейшее прогрессирование заболевания. При миопии слабой степени этого может быть достаточно, для того чтобы пациент жил нормальной жизнью, ни в чем себя не ограничивая. В то же время, при более выраженной близорукости необходимо использовать различные методы коррекции или лечения заболевания, так как в противном случае повышается риск развития грозных осложнений.
Сразу стоит отметить, что на современном этапе развития медицины можно восстановить нормальное зрение даже пациентам с высокой степенью миопии, однако лишь при своевременном начале лечения, пока не развились осложнения со стороны сетчатки и других внутриглазных структур.
Для коррекции и лечения близорукости можно использовать:
- очки;
- контактные линзы;
- факичные линзы;
- лазерную коррекцию;
- замену хрусталика;
- хирургическое лечение;
- глазные капли;
- витамины;
- медикаментозное лечение.
Наиболее простым и доступным методом коррекции миопии является ношение очков со специальными рассеивающими линзами. Данный метод позволяет пациенту нормально видеть вдаль, а также прерывает цепь патологических процессов в глазу, которые могли бы привести к развитию осложнений. Сразу стоит отметить, что очковая коррекция показана лишь при близорукости слабой и средней степени.
Подбор очков при миопии проводится во время исследования остроты зрения. Пациент садится перед специальной таблицей с буквами различного размера, а ему на глаза надевают оправу со съемными линзами. Затем врач начинает помещать перед глазом пациента линзы с определенной рассеивающей силой, причем вначале более слабые, а затем – более сильные. Для изготовления очков должна использоваться минимальная (по силе) рассеивающая линза, которая обеспечивает оптимальную остроту зрения (0,9 – 1,0, то есть практически 100%). Пациент при этом должен с легкостью читать буквы в 10 ряду таблицы, используемой для определения остроты зрения.
Важно отметить, что показания к ношению очков зависят от степени близорукости. Так, например, при миопии слабой степени (до 3 диоптрий) очки следует использовать лишь при рассматривании далеко расположенных предметов (например, ими могут пользоваться водители во время управления автомобилем). Во время чтения, работы за компьютером или просмотра телепередач очки следует снимать, так как в противном случае это усугубит тяжесть миопии и приведет к ее прогрессированию.
При миопии средней степени очками можно пользоваться во время работы с предметами, расположенными на более близком расстоянии (например, находясь на лекции в аудитории). В то же время, таким пациентам очки для чтения обычно не нужны. В данном случае идеальным решением могут стать бифокальные очки, в линзах которых устанавливаются две рассеивающие полусферы (одна выше, а другая ниже), причем нижняя полусфера должна быть на 2 – 3 диоптрии слабее верхней. В данном случае при необходимости посмотреть вдаль пациент смотрит через верхнюю часть линзы, а при работе с предметами на более близком расстоянии – через нижнюю часть. Это позволяет предотвратить прогрессирование миопии, которое может наблюдаться при постоянном использовании чрезмерно сильных линз.
Контактные линзы можно использовать для коррекции слабой, средней и высокой степени миопии. Основным преимуществом контактных линз перед очками является то, что они плотно прилегают к роговице, формируя с ней почти единую преломляющую систему. Это позволяет добиться более точной и постоянной коррекции миопии (при использовании очков рассеивающие линзы могут отдаляться от глаза или, наоборот, приближаться к нему, что будет в определенной степени влиять на остроту зрения).
Также линзы рекомендуется использовать при анизометропии – патологическом состоянии, при котором преломляющая сила правого и левого глаза различается. Анизометропию до 3 диоптрий можно попытаться корригировать обычными очками (при этом преломляющая сила каждой линзы должна соответствовать преломляющей силе глаза, напротив которого она будет устанавливаться). При анизометропии более 3 диоптрий предпочтение следует отдавать контактным линзам.
Подбор контактных линз производится по тем же правилам, что и подбор очков. Стоит отметить, что при высокой степени миопии проводить полную коррекцию сразу не рекомендуется (особенно у детей и подростков), так как аккомодационная функция глаз пациента может быть просто недоразвита. В данном случае полная коррекция близорукости (то есть назначение очков, обеспечивающих чтение пациентом букв из 10 ряда специальной таблицы) замедлит дальнейшее развитие аккомодации, тем самым, снизив вероятность уменьшения степени миопии в процессе роста и взросления. Вот почему при первом назначении очков рекомендуется корригировать миопию лишь на 80 – 90%, а в дальнейшем (при отсутствии положительной динамики) увеличивать силу используемых линз до достижения оптимального результата.
Лазерное лечение является одним из современных и высокоэффективных методов устранения близорукости и восстановления нормальной остроты зрения. Суть метода заключается в изменении (уменьшении) кривизны центрального отдела роговицы с помощью лазера. Это приводит к уменьшению ее преломляющей способности и восстановлению нормального зрения. Лазерная коррекция может применяться при слабой и средней степени близорукости, а также при высокой степени миопии, не превышающей 12 – 15 диоптрий.
В процессе подготовки к выполнению процедуры проводится тщательное обследование пациента, включающее компьютерную кератотопографию и другие высокоточные методы исследования. Полученные данные о состоянии роговицы, хрусталика и глазного яблока заносятся в компьютер, который рассчитывает оптимальные параметры для проведения лазерной коррекции. Сама процедура также контролируется компьютерными программами, в связи с чем риск случайной ошибки сводится к минимуму.
Процедура лазерной коррекции миопии выполняется в течение нескольких минут. Вначале пациент заходит в специально оборудованную комнату и ложится на стол, над которым установлен лазерный аппарат. Ему в глаза закапывают капли местного анестетика, который временно блокируют все виды чувствительности. Это необходимо, для того чтобы во время выполнения процедуры пациент не моргал и не реагировал на действия врача. Также в глаза закапывают препараты, расширяющие зрачок, что необходимо для точности выполняемых манипуляций.
После того как подействует анестетик, пациента просят зафиксировать голову в строго вертикальном положении и не шевелить ею. Чтобы предотвратить случайные моргания во время работы лазера, веки пациента фиксируются с помощью специальных фиксаторов (процедура безболезненна, однако может показаться неприятной). Затем врач еще раз проверяет положение головы пациента, устанавливает лазерный аппарат прямо над оперируемым глазом и просит пациента зафиксировать взгляд на мигающей красной лампочке аппарата.
Когда все приготовления выполнены, приступают непосредственно к коррекции. Первым делом на поверхности роговицы производится неглубокий круговой разрез, после чего верхний ее слой поднимается в виде лоскута. После этого в дело вступает непосредственно лазер. По заранее заданной программе он производит удаление (испарение) небольшого слоя ткани роговицы, уменьшая ее кривизну. Данный этап процедуры может длиться несколько секунд или минут. После окончания коррекции отделенный лоскут возвращается на место. Пациент при этом должен оставаться в неподвижном состоянии еще несколько минут, чтобы он (лоскут) подсох и прочно зафиксировался на роговице.
После выполнения операции проводятся проверки зрения и общего состояния пациента, которые занимают не более двух часов. Пациент может оправляться домой в тот же день, однако в течение 7 – 10 дней он должен в точности соблюдать все рекомендации, которые ему даст врач.
После выполнения лазерной коррекции миопии рекомендуется:
- Закапывать в глаза антибактериальные капли, которые назначит врач, строго соблюдая установленную им дозировку (обычно по 1 – 2 капли в каждый глаз в течение 3 – 5 дней). Это позволит предотвратить развитие инфекционных осложнений в послеоперационном периоде.
- В течение первых 3 – 5 дней после выполнения процедуры спать только на спине, так как в противном случае повышается риск сдавливания или травмирования глаза (например, рукой или подушкой).
- Посещать врача через 1, 3, 7 и 14 дней после выполнения операции для контроля ее эффективности и выявления возможных осложнений. Последнее контрольное посещение офтальмолога проводится через полтора месяца после выполнения коррекции.
- При появлении чрезмерно выраженного покраснения, при возникновении сильного жжения или боли, а также при ухудшении зрения следует незамедлительно связаться с лечащим врачом.
После выполнения лазерной коррекции строго запрещается:
- Мыть глаза грязной водой. Пациентам рекомендуется воздержаться от посещения бассейна, сауны, бани. Также следует временно отложить купание в открытых водоемах, включая море. Недопустимо попадание в глаза мыла, шампуня или других средств личной гигиены. Мыть глаза следует только теплой кипяченой водой, а протирать стерильными салфетками, слегка прикасаясь ими к поверхности сомкнутых век.
- Тереть глаза. В послеоперационном периоде возможно усиленное слезотечение или слабое жжение в области глаз. Категорически запрещается тереть глаза или протирать их грязными полотенцами, платками или другими материалами. При чрезмерно выраженном слезотечении следует промокнуть слезу стерильной салфеткой, которая при этом не должна соприкасаться с самим глазным яблоком. При несоблюдении данного правила повышается риск травмирования передней поверхности роговицы и занесения инфекции.
- Выполнять физические упражнения. Следует временно воздержаться от посещения спортзала, а также избегать любой работы, связанной с поднятием тяжестей или чрезмерной физической нагрузкой.
- Пользоваться косметикой. Женщинам запрещается красить глаза в течение нескольких дней, так как случайно попавшая в глаз косметика может привести к развитию побочных реакций. Также рекомендуется воздержаться от использования лака для волос, так как его распыленные частицы также могут попасть на роговицу.
- Находиться на солнце. По возможности следует избегать прогулок в дневное время, особенно в солнечные дни. При выходе на улицу следует использовать солнцезащитные очки.
- Перенапрягать глаза. В течение первых суток после операции запрещено читать, работать за компьютером или смотреть телевизор. В дальнейшем (в течение последующих 7 – 14 дней) данный вид деятельности допускается, однако в строго ограниченном количестве (не более 15 – 20 минут непрерывной работы или чтения, после чего следует сделать небольшой перерыв и дать глазам отдохнуть).
Замена хрусталика показана при высокой степени миопии, не превышающей 20 диоптрий. Суть операции заключается в следующем. Под местной анестезией врач производит небольшой разрез в области края роговицы. Затем с помощью специального ультразвукового аппарата вещество имеющегося у пациента хрусталика разрушается, то есть превращается в эмульсию, которая удаляется через имеющееся отверстие. Затем на место хрусталика (в его капсулу) помещается искусственная линза с необходимой преломляющей силой (обычно меньшей, чем преломляющая сила хрусталика).
После выполнения процедуры проделанное в передней глазной стенке отверстие самопроизвольно закрывается. Пациенту дают рекомендации по поводу образа жизни в течение последующих нескольких дней (не мыть глаза грязной водой, не тереть их пальцами и так далее) и назначают даты контрольных посещений офтальмолога, после чего отпускают домой.
К хирургическому лечению прибегают при тяжелых формах миопии, которые продолжают прогрессировать со скоростью более 1 диоптрии в год, несмотря на проводимые корригирующие и лечебные мероприятия. Основной задачей хирургического вмешательства при этом является укрепление задней стенки глазного яблока (склеропластика), что замедлит ее растяжение и развитие связанных с этим осложнений со стороны сетчатки и сосудистой оболочки глаза. С целью укрепления задних отделов склеры могут использоваться различные пластические вещества (измельченная хрящевая ткань, специальные губки, коллаген, различные гели и так далее). Их вводят в область позади глазного яблока с помощью специальной изогнутой иглы.
Сама операция относительно проста, практически не имеет противопоказаний и выполняется в течение 1 дня, после чего пациент может отправляться домой. После выполнения операции следует избегать перенапряжения глаз (то есть длительного, непрерывного чтения или работы за компьютером) в течение 1,5 – 2 лет, так как это может способствовать дальнейшему прогрессированию миопии. Остальные ограничения (отказ от посещения бассейна, ограничение физических нагрузок и так далее) следует соблюдать в течение 2 – 4 недель после выполнения процедуры.
Стоит отметить, что после операции сама миопия не устраняется, однако замедляется или прекращается дальнейшее ее развитие. Такая методика позволяет остановить прогрессирование близорукости у 70% детей и у 95% взрослых. После выполнения склеропластики возможно применение других методик, направленных на устранение миопии (использование очков, линз или лазерной коррекции).
Специальные капли могут использоваться для лечения (купирования) ложной близорукости. Данное состояние характеризуется спазмом аккомодации, при котором человек плохо видит далеко расположенные предметы из-за чрезмерно выраженного и стойкого сокращения ресничной мышцы (что приводит к увеличению преломляющей силы хрусталика).
Спазм аккомодации обычно проходит самостоятельно после устранения вызвавшей его причины. Если этого не происходит, врач может назначить специальные капли, которые расслабляют ресничную мышцу.
Для лечения ложной близорукости можно использовать:
- Капли тропикамид – закапывать по 1 – 2 капли в каждый конъюнктивальный мешок 4 – 6 раз в сутки.
- Капли скополамин – закапывать в каждый конъюнктивальный мешок по 1 – 2 капли 0,25% раствора 1 – 2 раза в сутки.
Курс лечения обычно не превышает 1 недели. Важно помнить, что данные препараты приводят к расширению зрачка и параличу аккомодации (то есть ресничная мышца расслабляется и остается в таком положении в течение всего периода действия препарата). Человек при этом будет плохо видеть близко расположенные предметы, то есть не сможет читать, работать за компьютером и так далее.
Также стоит отметить, что использование данных препаратов может привести к повышению внутриглазного давления (ВГД) и спровоцировать обострение глаукомы (заболевания, характеризующегося стойким повышением ВГД). Вот почему использовать их следует только по назначению врача и после проведения тщательного обследования.
Витамины – это особые вещества, которые не образуются в человеческом организме и поступают в него только с употребляемой пищей, однако жизненно необходимы для функционирования практически всех органов и систем, включая орган зрения.
Несомненно, все витамины по-своему влияют на состояние и функции глазного яблока, сетчатки, зрительного нерва и других компонентов зрительного анализатора. Тем не менее, дефицит некоторых из них может существенно нарушить функцию органа зрения и даже способствовать развитию различных осложнений при прогрессирующей миопии.
Витамины при близорукости




 Профилактика близорукости включает комплекс мероприятий, правил и ограничений, которые следует соблюдать для предотвращения развития данной патологии. Если близорукость уже развилась, выполнение профилактических мероприятий не устранит имеющегося дефекта, однако замедлит дальнейшее прогрессирование заболевания и предотвратит развитие осложнений.
Профилактика близорукости включает комплекс мероприятий, правил и ограничений, которые следует соблюдать для предотвращения развития данной патологии. Если близорукость уже развилась, выполнение профилактических мероприятий не устранит имеющегося дефекта, однако замедлит дальнейшее прогрессирование заболевания и предотвратит развитие осложнений.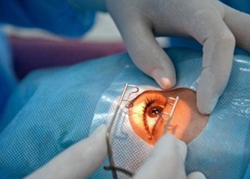 Длительно прогрессирующая близорукость приводит к изменению формы глазного яблока и ухудшению кровоснабжения различных внутриглазных структур, что и является непосредственной причиной развития осложнений. Стоит отметить, что осложнения чаще всего возникают при высокой степени миопии, в то время как при слабой и средней степени частота их развития значительно ниже.
Длительно прогрессирующая близорукость приводит к изменению формы глазного яблока и ухудшению кровоснабжения различных внутриглазных структур, что и является непосредственной причиной развития осложнений. Стоит отметить, что осложнения чаще всего возникают при высокой степени миопии, в то время как при слабой и средней степени частота их развития значительно ниже.