
Она зависит от качества работы глазных яблок. У некоторых людей развивается близорукость.
Это состояние, при котором видны предметы вблизи, но плохо различимы вдалеке . Такое заболевание требует оценки и коррекции. Для этого обращаются к врачу-офтальмологу, он проводит диагностические тесты, определяет степень различия окружающих предметов.
Луч света, который проходит через зрачок, преломляется в роговице и хрусталике. После этого он проецируется тонким лучом на сетчатку. Острота зрения зависит от места локализации проецирования на сетчатке. Если проекция смещается и располагается спереди, у человека развивается близорукость.
Острота зрения – степень различия двух точек с небольшим расстоянием. Иначе остроту зрения называют четкостью видения. У здорового человека с хорошей остротой зрения параметр составляет 1 или 100%. Это число подсчитывается с помощью специальных таблиц. Для России она называется таблица Сивцева.

Безоперационное лечение глаз за 1 месяц.
У некоторых категорий пациентов острота зрения намного лучше других людей. Такие люди способны видеть намного больше строк в таблице, чем самый минимальный уровень.
Если пациент видит недостаточное число строк в таблице, врач говорит о нарушении рефракции. Она проявляется из следующих заболеваний:
- близорукость — человек хорошо видит вблизи, но плохо вдалеке;
- дальнозоркость – пациент хорошо видит вдалеке, но плохо вблизи;
- астигматизм – нарушение восприятия очертания предмета из-за изменения формы глазного яблока;
- катаракта – помутнение внутреннего содержимого хрусталика из-за накопления нерастворимых фракции белков;
- глаукома – накопление секретируемой внутриглазной жидкости в камерах, что приводит к давлению на сетчатку и зрительный нерв.
Не всегда снижение остроты зрения означает только близорукость. Это может быть симптомом патологического состояния, заболевания, которое постепенно будет ухудшать самочувствие человека. Поэтому важно диагностировать органы зрения на ранней стадии.
Острота зрения зависит от расстояния, на котором человек распознает определенный предмет. Например, если пациент видит машину на расстоянии 40 м, это означает, что его острота зрения составляет 1 единицу. Если для этого потребуется 15 м, это означает, что число равняется 0,4 единицы . Чем хуже состояние остроты зрения человека, тем ближе ему необходимо располагаться к предмету.

- Использование таблиц, определяющих остроту зрения . Если пациентом является ребенок, на ней изображены круги с вырезами в различные стороны или картинки фигур, животных. Если пациент взрослый, на таблице изображены буквы. Чем ниже строка в таблице, тем меньше размер символа. Врач попеременно указывает на символ, начиная от верхней строки, заканчивая нижней. С помощью метода врач распознает остроту зрения при расположении человека от доски на расстоянии 5 м.
- Осмотр глазного дна . Для этого пациенту в глаза закапывают раствор, на время нарушающий аккомодацию глаз. Врач осматривает внутреннее содержимое глазного яблока с помощью щелевой лампы. Оценивается состояние роговицы, камер глаза, хрусталика, стекловидного тела, сетчатки, сосудов микроциркуляции.
- Если два вышеперечисленных теста показали хорошие результаты, но человек все равно видит плохо, назначают МРТ или КТ . Это компьютерная томография, с помощью которой послойно видно изображение головного мозга и глазных яблок. Причиной нарушения зрения может быть недостаточное кровообращение, воспаление или защемление нерва, формирование злокачественных и доброкачественных новообразований. С помощью цифровых методов будут видны все эти нарушения.
- Прикладывание к глазам человека очков с различными диоптриями . Врач оценивает остроту зрения с помощью таблицы, когда человек находится в подобранных очках.
С помощью методик можно выявить не только близорукость, но и причины ее образования. Только после этого врач может подобрать линзы, очки, лечение первопричины состояния.
Подбор лечения зависит от степени, в которой обнаруживается миопия у пациента:
- Слабая степень . При такой форме миопии количество диоптрий составляет менее 3 единиц. В этом случае длина глаза увеличивается, а высота уменьшается. Зрение человека считается достаточно хорошим, чтобы видеть предметы, расположенные вблизи. Но вдали все расплывается.
- Средняя степень . В этом случае количество диоптрий располагается в промежутке 3,25-6 единиц. Изменение формы глаз возрастает. Это влияет на сосуды микроциркуляции, приводит к их истончению. Образуется деформация сетчатки. Это приводит к тому, что пациент плохо видит предметы, расположенные не так далеко от него (30 см и более).
- Высокая степень . Степень диоптрий и остроты зрения становится более 6,25 единиц. При таком состоянии сетчатка сильно истончена, видны оболочки сзади. Человек ничего не видит вокруг себя без применения специальной оптики.
Любая степень близорукости требует коррекции, так как снижается уровень жизни человека. Например, при миопии слабой степени человек не способен управлять автотранспортным средством без применения офтальмологической оптики.
В каждом офтальмологическом кабинете висит таблица с буквами (таблица Сивцева). Всего в ней содержится 12 строк. Самая верхняя – большая, нижняя –малая. В таблице находятся русские буквы алфавита (символы, рисунки), с увеличением строки они постепенно уменьшаются.

Близорукость – состояние, при котором ухудшается зрение. Человек плохо видит предметы, расположенные вдалеке. С возрастом заболевание может прогрессировать, острота зрения ухудшается. Такое состояние можно откорректировать, выявив первопричину развития миопии.
Плохое зрение значительно ухудшает качество жизни, лишает возможности видеть мир таким, каким он есть. Не говоря о прогрессировании патологий и полной слепоте.
МНТК «Микрохирургии глаза» опубликовал статью о безоперационном восстановлении зрения до 90%, это стало возможно благодаря.
источник
Я заметила такую закономерность: пациентов обычно интересует острота зрения без очков, для них это показатель, нужно носить очки или не нужно. А окулистов интересует острота зрения в очках, потому что именно она показывает, можно здесь ограничиться назначением очков или нужно провести лечение.
Давайте порассуждаем, от чего зависит острота зрения в очках и без очков, а также попробуем понять, почему ношение очков закономерно снижает остроту зрения без очков.
Самая распространенная ошибка тех, кто пользуется очками — когда путают остроту зрения и рефракцию. Например, часто мне говорят примерно так: «у меня зрение то ли минус 5, то ли 0,2, врач как-то непонятно сказал». В данном случае у пациента клиническая рефракция – близорукость в 5 диоптрий, а острота зрения 0,2 (обратите внимание: без диоптрий, просто 0,2).Обычно чем выше рефракция, тем хуже острота зрения, но жесткой связи тут нет. Специальных расчетов не существует.
А острота зрения без очков — это адаптация глаза к несоразмерной рефракции, то есть к такому состоянию, когда фокус не попадает на сетчатку. Конечно, она зависит от степени рефракции, но еще она зависит от величины зрачка, от зрительного напряжения и от других моментов. Ее можно развить. Кстати, именно этим занимаются системы Бейтса, Норбекова и им подобные. Причем повышение остроты зрения без очков — не гарантия, что близорукость не прогрессирует. У меня была пациентка – школьница с медленно прогрессирующей близорукостью в 1,5 Д. Мама ее увлеклась системой Бейтса, два года не приводила девочку на осмотр, а когда привела то похвасталась, что не дает дочери носить очки и зрение у нее повысилось. Действительно, острота зрения без очков у девочки стала выше, но близорукость выросла до 3 Д. Мама горько сожалела об упущенном времени.
Кстати, именно с этой адаптацией глаз к отсутствию очков связан миф, что только начни носить очки — и зрение ухудшится. Дело в том, что когда человек носит очки, он видит мир намного лучше, чем без очков (мы, разумеется, изначально считаем, что очки подобраны правильно). Глаз адаптируется именно к зрению в очках, к хорошей жизни ведь быстро привыкаешь! И острота зрения без очков может снижаться.
Надеюсь моя аллегория понятна? Если острота зрения сама по себе высокая, конечно никакие очки не нужны. Я, например, выписываю очки при близорукости только в том случае, если острота зрения без очков ниже 0,6. И насильно мы очки назначаем только детям. А если Вам больше 15 лет и Ваша острота зрения Вас устраивает — ради Бога, можете вообще к окулисту не обращаться, если только нет прогрессирования. Я не с остротой зрения сражаюсь, а с прогрессированием близорукости. Если же острота зрения ниже 0,6, то это уже сказывается на качестве жизни. И зачем терпеть, если можно с помощью очков или контактных линз получить возможность видеть мир полноценно?
Но в конце концов это дело вкуса, и каждый сам решает, носить ему очки или не носить, если нет прогрессирования снижения зрения (я не устану это повторять). Но может быть и такая ситуация, например: у человека близорукость в 1,5 Д, острота зрения 0,6. Назначили очки, полностью корригирующие рефракцию, то есть минус 1,5 Д, в этих очках острота зрения 1,0. Через некоторое время после постоянного ношения таких очков острота зрения без очков становится 0,3, потому что глаз адаптировался к нормальным условиям зрения, которые обеспечили ему очки. Видите, здесь каждый сам волен решать, носить ему очки или тренировать остроту зрения без очков. Совсем другое дело, когда прогрессирует близорукость. Я при работе со своими пациентами сначала добиваюсь остановки прогрессирования, а уже потом разрешаю им выбирать, носить очки или не носить.
И еще. Я заметила такую закономерность: пациентов обычно интересует острота зрения без очков, для них это показатель, нужно носить очки или не нужно. А окулистов интересует острота зрения в очках, потому что именно она показывает, можно здесь ограничиться назначением очков или нужно провести лечение.
Острота зрения зависит от двух составляющих:
- качества оптической системы глаза
- величины колбочек в центре глазного дна.
Начну со второго. Чем меньше диаметр колбочки, тем больше разрешающая способность глаза. Если изображения двух точек будут попадать на одну колбочку глазного дна, мы будем воспринимать их как одну точку (потому, что реагирует одна колбочка). Если расстояние между точками увеличится настолько, что их изображения попадут на две соседние колбочки, мы увидим линию, то есть будем воспринимать их слитно. Чтобы точки воспринимались раздельно, их изображения должны попадать на две несоседние колбочки, то есть между двумя реагирующими колбочками должна быть хотя бы одна интактная (спящая). Вот ее диаметр и будет определять остроту зрения. За норму, соответствующую остроте зрения 1,0 принят угловой размер колбочки 1 минута (надеюсь, все помнят угловые единицы: 1 градус = 60 минут). Но сейчас все чаще встречается острота зрения 1,5 и даже 2,0. Это говорит о том, что диаметр колбочек у людей уменьшился по сравнению с тем, какой был, скажем, 30 лет назад.
Вот и получается, что при астигматизме в 1,0 Д у одного человека будет острота зрения 0,4, а у другого — 1,0. Значит, у одного диаметр колбочек больше, а у другого меньше.
В принципе человек комфортно чувствует себя уже при остроте зрения 0,8-0,9. И если у него жалоб нет и желания носить очки нет, то можно считать, что астигматизма у него нет.
Теперь поговорим о качестве оптической системы глаза. Мой Учитель профессор-патофизиолог М.Г.Кишов говорил: «В биологии, а тем более в медицине дважды два никогда не будет четыре, будет 3,99 или 4,002, но не четыре». Сферическая форма роговицы — это недостижимый идеал, все мы имеем астигматизм той или иной степени. При неизменном диаметре колбочек острота зрения будет тем больше, чем меньше фокусная линия. При этом максимальное зрение достигается, когда сетчатка располагается между главными фокусами. В этой зоне пятно светорассеяния на сетчатке будет наименьшим и приближенным к кругу. При небольшом размере этого фокусного круга и маленьком диаметре колбочек острота зрения может быть даже стопроцентной.
Периодически ко мне в кабинет приходят пациенты с высокой близорукостью, никогда не носившие очки и не собирающиеся их носить. Они просят выписать контактные линзы. Поносив контактные линзы три месяца, они уже не могут от их отказаться — острота зрения без коррекции падает. К хорошей жизни ведь быстро привыкаешь! У одной пациентки был такой восторг, когда она линзы надела: «Ой, я каждый листик на дереве вижу!»
Недавно была девушка с близорукостью в 26,0 Д . Она носит очки минус 18,0Д, спокойно в них сама ходит по городу, ездит на транспорте — живет, одним словом. Адаптировалась. Более высокие очки сильно снижают остроту зрения из-за уменьшения изображения. Ей на какое-то торжество срочно нужны были контактные линзы, а у меня в наличии выше минус 10,0 Д не было. Надела она их и спокойно ушла. Говорит — конечно, не очень хорошо вижу, но приемлемо. Я ей посоветовала линзы взять такой же силы, как и очки — минус 18,0 Д. Она к такой коррекции привыкла, напряжения ни вдаль, ни вблизи не будет, а качество изображения будет намного выше, чем в очках, из-за отсутствия аберраций.
Есть известный анекдот об иностранце, заявившем гражданину Советского союза: «Вы счастливые люди, потому что вы не знаете, как плохо вы живете». Если очки не носить, жить можно, человек приспосабливается и не знает, как бывает хорошо, когда фокус попадает на сетчатку. Но один раз почувствовав красоту четкого видения, вернуться к прежнему качеству зрения очень не хочется! Значит, это палка о двух концах: начинаешь носить очки — и острота зрения без очков начинает падать. Но зато в очках как хорошо видно! И правильно подобранные очки не вызывают прогрессирования близорукости. И еще есть контактные линзы. Так что каждый решает сам, носить ему очки или не носить, если рефракция у него стабильная, то есть близорукость не прогрессирует.
источник
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
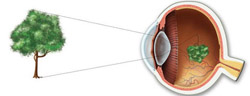
Для того чтобы понять механизмы развития, принципы диагностики и лечения близорукости, необходимы определенные знания о строении глаза и о функционировании его преломляющей системы.
Глаз человека представляет собой сложную систему, которая обеспечивает восприятие изображений из окружающего мира и передачу их головному мозгу.
С анатомической точки зрения глаз человека состоит из:
- Наружной оболочки. Наружная оболочка глаза образована склерой и роговицей. Склера – это непрозрачная ткань белого цвета, которая покрывает большую часть глазного яблока. Роговица представляет собой небольшой участок наружной оболочки глаза, который располагается на его передней поверхности и имеет слегка выгнутую (наружу) форму (в виде полусферы). Роговица прозрачна, вследствие чего световые лучи с легкостью проходят через нее. Роговица является важным органом преломляющей системы глаза, то есть проходящие через нее световые лучи преломляются и собираются вместе в определенной точке.
- Средней оболочки. Средняя (сосудистая) оболочка глаза обеспечивает кровоснабжение и питание глазного яблока и всех внутриглазных структур. В области переднего отдела глазного яблока (прямо позади роговицы) из сосудистой оболочки глаза образуется радужка (радужная оболочка). Это своеобразная диафрагма, в центре которой имеется небольшое отверстие (зрачок). Основная функция радужной оболочки заключается в регуляции количества света, поступающего в глаз. При чрезмерно ярком освещении происходит сокращение определенных мышц радужки, в результате чего зрачок сужается, а количество проходящего через него света уменьшается. В темноте отмечается обратный процесс. Зрачок расширяется, вследствие чего глаз может уловить большее количество световых лучей.
- Внутренней оболочки. Внутренняя оболочка глаза (сетчатка) представлена множеством фоточувствительных нервных клеток. Данные клетки воспринимают проникающие в глаз световые частицы (фотоны), генерируя при этом нервные импульсы. Эти импульсы по специальным нервным волокнам передаются в головной мозг, где и происходит формирование изображения.
Внутри глаза также располагаются определенные элементы, обеспечивающие его нормальное функционирование.
К внутриглазным структурам относятся:
- Стекловидное тело. Это прозрачное образование студенистой консистенции, которое занимает основной объем глазного яблока и выполняет фиксирующую функцию (то есть обеспечивает поддержание формы глаза).
- Хрусталик. Это небольшое образование, располагающееся прямо позади зрачка и имеющее форму двояковыпуклой линзы. Само вещество хрусталика окружено прозрачной капсулой. По краям к капсуле хрусталика крепятся специальные связки, которые соединяют ее с ресничным телом и ресничной мышцей. Хрусталик, как и роговица, является важным компонентом преломляющей системы глаза.
- Камеры глаза. Камеры глаза – это небольшие щелевидные пространства, располагающиеся между роговицей и радужкой (передняя камера глаза), радужкой и хрусталиком (задняя камера глаза). Пространство данных камер заполнено специальной жидкостью (водянистой влагой), которая обеспечивает питание внутриглазных структур.
Помимо глазного яблока и внутриглазных структур имеется целый ряд вспомогательных органов глаза, играющих важную роль в его нормальном функционировании (это глазодвигательные мышцы, слезные железы, веки и так далее). При развитии близорукости может отмечаться поражение глазодвигательных мышц, поэтому они будут описаны более подробно.
К глазодвигательным мышцам глаза относятся:
- Наружная прямая мышца – обеспечивает отведение (поворот) глаза наружу.
- Внутренняя прямая мышца – обеспечивает поворот глаза кнутри.
- Нижняя прямая мышца – обеспечивает опускание глаза.
- Верхняя прямая мышца – обеспечивает подъем глаза.
- Верхняя косая мышца – поднимает и отводит глаз.
- Нижняя косая мышца – опускает и отводит глаз.
Как было сказано ранее, основными структурами преломляющей системы глаза являются хрусталик и роговица. Роговица обладает постоянной преломляющей силой, равной примерно 40 диоптриям (диоптрия – единица измерения преломляющей силы линзы), в то время как преломляющая сила хрусталика может изменяться от 19 до 33 диоптрий.
В нормальных условиях при прохождении через роговицу и хрусталик световые лучи преломляются и собираются в одну точку, которая в норме должна располагаться (проецироваться) прямо на сетчатке. В данном случае человек получает максимально четкое изображение наблюдаемого предмета.
Когда человек смотрит вдаль, преломляющая способность хрусталика уменьшается, в результате чего изображение далеко расположенного предмета становится более четким. Происходит это благодаря расслаблению ресничной мышцы, что приводит к натяжению связок хрусталика и его капсулы и уплощению самого хрусталика.
При рассматривании близко расположенного предмета имеет место обратный процесс. В результате сокращения ресничной мышцы ослабляется натяжение связок и капсулы хрусталика, сам он приобретает более выпуклую форму, а его преломляющая сила увеличивается, что и позволяет сфокусировать изображение на сетчатке.
Механизм развития близорукости заключается в том, что из-за различных аномалий строения глазного яблока или из-за нарушения функционирования его преломляющей системы изображения далеко расположенных предметов фокусируются не прямо на сетчатку, а перед ней, в результате чего воспринимаются человеком как нечеткие, расплывчатые. Близко расположенные предметы человек при этом видит более или менее нормально.
Непосредственной причиной близорукости может быть поражение глазного яблока и различных компонентов преломляющей системы.
В зависимости от пораженной структуры выделяют:
- Осевую (аксиальную) близорукость. Развивается в результате чрезмерно длинного переднезаднего размера глазного яблока. Преломляющие системы глаза при этом не поражены.
- Лентикулярную близорукость. Развивается в результате увеличения преломляющей силы хрусталика, что может наблюдаться при некоторых заболеваниях (например, при сахарном диабете) либо при приеме некоторых медикаментов (гидралазина, хлорталидона, фенотиазина и других).
- Близорукость при поражении роговицы. В данном случае причиной развития заболевания является слишком большая кривизна роговицы, что сочетается с чрезмерно выраженной ее преломляющей силой.
В зависимости от механизма развития выделяют:
- истинную близорукость;
- ложную близорукость.
Аккомодация – это приспособление глаза, обеспечивающее четкое видение предметов, находящихся на различном расстоянии от человека. Ложная близорукость – это патологическое состояние, развивающееся у детей и людей молодого возраста в результате перенапряжения аппарата аккомодации.
Как было сказано ранее, во время рассматривания близко расположенных предметов происходит сокращение ресничной мышцы и увеличение преломляющей силы хрусталика. Если ресничная мышца находится в сокращенном состоянии в течение нескольких часов, это может нарушить обмен веществ и нервную регуляцию в ней, в результате чего произойдет ее спазм (то есть выраженное и длительное сокращение). Если человек при этом попытается посмотреть вдаль, спазмированная ресничная мышца не расслабится, а преломляющая сила хрусталика не уменьшится, в результате чего расположенный вдали предмет будет виден нечетко. Данное состояние и называется спазмом аккомодации.
Способствовать развитию спазма аккомодации может:
- длительное непрерывное чтение;
- длительная работа за компьютером;
- длительный просмотр телепередач;
- чтение (или работа за компьютером) при плохом освещении;
- несоблюдение режима труда и отдыха;
- неполноценный сон;
- неполноценное питание.
Так как спазм аккомодации носит временный характер и практически полностью разрешается после устранения причины его возникновения, данное состояние принято называть ложной близорукостью. Никаких анатомических дефектов в глазном яблоке или в преломляющей системе глаза при этом не наблюдается, однако при длительном воздействии причинного фактора и часто повторяющихся спазмах аккомодации может развиться истинная близорукость.
В зависимости от причины развития выделяют:
- наследственную миопию;
- приобретенную миопию.
Многочисленными исследованиями было доказано, что близорукость может передаваться по наследству, причем различные степени заболевания наследуются по различным механизмам.
Генетический аппарат человека состоит из 23 пар хромосом, расположенных в ядрах клеток. В каждой хромосоме имеется огромное количество различных генов, которые могут быть активными или неактивными. Именно активация тех или иных генов определяет все свойства и функции клеток, тканей, органов и всего организма в целом.
Во время зачатия происходит слияние мужских и женских половых клеток, в результате чего формирующийся эмбрион наследует 23 хромосомы от матери и 23 хромосомы от отца. Если в полученных хромосомах имеются дефектные гены, появляется вероятность того, что ребенок унаследует имеющуюся мутацию и у него также разовьется определенное заболевание.
Близорукость слабой и средней степени наследуется по аутосомно-доминантному типу. Это означает, что если ребенок унаследует хотя бы 1 дефектный ген, у него будет развиваться данное заболевание. Вероятность наследования данного гена зависит от того, кто из родителей болен близорукостью. Если оба родителя больны, вероятность рождения больного ребенка составит от 75 до 100%. Если же болен только один из родителей, ребенок унаследует дефектные гены с вероятностью от 50 до 100%.
Миопия высокой степени наследуется по аутосомно-рецессивному типу. Это означает, что если болеет только один из родителей, а второй здоров и не является носителем дефектного гена, ребенок у них будет здоровым, однако может унаследовать 1 дефектный ген и также станет бессимптомным носителем заболевания. Если больны оба родителя, вероятность рождения больного ребенка составит 100%. Если же оба родителя являются бессимптомными носителями дефектного гена, вероятность рождения больного ребенка составит 25%, а вероятность рождения бессимптомного носителя – 50%.
О приобретенной миопии говорят в том случае, когда в момент рождения у ребенка нет никаких признаков данного заболевания, а вероятность наследственного фактора исключается (если у родителей, бабушек и дедушек ребенка не было близорукости, вероятность наличия генетической предрасположенности крайне мала). Причиной развития заболевания при этом являются факторы внешней среды, которые воздействуют на орган зрения в процессе жизнедеятельности человека.
Способствовать развитию миопии могут:
- Несоблюдение гигиены зрения. Как было сказано ранее, при чтении, а также при работе за компьютером или при просмотре телевизора на близком расстоянии происходит напряжение аккомодации (то есть напрягается ресничная мышца, что приводит к увеличению преломляющей способности хрусталика). Если человек работает в таком положении в течение длительного времени, в ресничной мышце начинают происходить определенные изменения (она гипертрофируется, то есть становится более толстой и сильной). Процесс гипертрофии ресничной мышцы может занимать несколько лет, однако если это произойдет, нарушится механизм ее расслабления. Когда человек будет смотреть вдаль, ресничная мышца не будет полностью расслабляться, а будет оставаться в частично сокращенном состоянии. Вследствие этого связки капсулы хрусталика будут оставаться расслабленными, а сам хрусталик не будет уплощаться в необходимой степени, что и будет являться непосредственной причиной близорукости.
- Неблагоприятные условия труда. Чтение или работа за компьютером при плохом освещении требует более выраженного напряжения аккомодации, что со временем может привести к развитию близорукости.
- Авитаминоз. Недостаток витаминов (особенно витамина В2) также может способствовать развитию миопии. Объясняется это тем, что витамин В2 (рибофлавин) в норме улучшает многие функции глаза, в частности облегчает процессы темновой адаптации (улучшения зрения в темноте) и устраняет усталость глаз при переутомлении. При недостатке данного витамина также отмечается чрезмерное напряжение и переутомление глазных структур.
- Первичная слабость аккомодации. Данным термином обозначается патологическое состояние, при котором преломляющая сила роговицы и/или хрусталика выражена недостаточно сильно. Проходящие через них световые лучи при этом фокусируются несколько позади сетчатки, а в качестве компенсаторной реакции происходит растяжение глазного яблока в переднезаднем размере. Если через определенное время вызвавшее слабость аккомодации заболевание устранить, перерастянутое глазное яблоко станет причиной близорукости.
- Травмы.Травмы глаза, сопровождающиеся повреждением глазного яблока, роговицы или хрусталика также могут стать причиной развития миопии.
Ночная близорукость полностью исчезает в дневное время и при хорошем освещении.

В зависимости от механизма развития миопии у детей выделяют:
- врожденную миопию;
- физиологическую миопию.
Врожденная близорукость может наблюдаться у недоношенных детей, которые родились раньше положенного срока (в норме ребенок должен рождаться не ранее, чем через 37 недель внутриутробного развития). Объясняется это тем, что у эмбриона в возрасте 3 – 4 месяцев форма и размеры глаза отличаются от таковых у взрослого человека. Задний отдел склеры у него немного выпячивается кзади, вследствие чего переднезадний размер глазного яблока увеличивается. Также в этом возрасте наблюдается более выраженная кривизна роговицы и хрусталика, что увеличивает их преломляющую силу. Все это приводит к тому, что проходящие через преломляющую систему глаза световые лучи фокусируются перед сетчаткой, вследствие чего у рожденного недоношенным ребенка будет отмечаться близорукость.
Через несколько месяцев после рождения форма глазного яблока ребенка изменяется, а преломляющая способность роговицы и хрусталика уменьшается, в результате чего близорукость исчезает без какой-либо коррекции.
Физиологическая миопия может развиваться у детей в возрасте от 5 до 10 лет, когда происходит особенно интенсивный рост глазного яблока. Если его переднезадний размер при этом становится чрезмерно большим, проходящие через роговицу и хрусталик лучи фокусируются перед сетчаткой, то есть развивается близорукость.
По мере роста ребенка выраженность близорукости может увеличиваться. Данный процесс обычно заканчивается к 18 годам, когда прекращается рост глазного яблока. В то же время, в некоторых случаях возможно прогрессирование физиологической близорукости до 25 лет.
Первое что начинает беспокоить пациентов с близорукостью – это нечеткое видение далеко расположенных предметов. При медленно прогрессирующем заболевании пациенты не сразу замечают данный симптом, часто списывая снижение остроты зрения на переутомление и усталость. Со временем миопия прогрессирует, вследствие чего пациенты начинают видеть далеко расположенные предметы все хуже и хуже. Работа с предметами на близком расстоянии (например, чтение) не вызывает у людей с миопией каких либо неудобств.
Также люди с близорукостью постоянно щурятся, пытаясь рассмотреть далеко расположенные предметы. Механизм развития данного симптома объясняется тем, что при частичном смыкании глазной щели слегка перекрывается зрачок. В результате этого изменяется характер проходящих через него световых лучей, что и способствует улучшению остроты зрения. Также при прикрытии век происходит незначительное уплощение роговицы глаза, что может способствовать улучшению зрения при миопии, сочетающейся с роговичным астигматизмом (заболеванием, при котором отмечается неправильная, кривая форма роговицы).
По мере прогрессирования заболевания могут появляться и другие симптомы, связанные с повреждением преломляющей системы глаза и нарушением зрения.
Близорукость может проявляться:
- Головными болями. Развитие данного симптома связано с перенапряжением аппарата аккомодации, с нарушением кровоснабжения ресничной мышцы и других внутриглазных структур, а также с нечетким изображением далеко расположенных предметов, что влияет на функционирование всей центральной нервной системы.
- Жжение и боль в глазах. Возникают вскоре после начала работы с предметами на близком расстоянии (например, при работе за компьютером). Развитие данных симптомов также связано с переутомлением различных внутриглазных структур и нарушением аккомодации. Стоит отметить, что жжение в глазах также может указывать на спазм аккомодации.
- Слезоточивость. Усиленное слезоотделение может отмечаться при длительной работе за компьютером и при чтении книг, однако данный симптом может встречаться и у здоровых людей (в последнем случае он появляется гораздо позже и исчезает после нескольких минут отдыха). Кроме того, у больных с миопией слезоточивость может отмечаться в ясные солнечные дни или при ярком освещении. Объясняется это тем, что при миопии отмечается более выраженное (чем в норме) расширение зрачка, что связано с повреждением ресничной мышцы. В результате этого в глаз поступает слишком много света, а усиленное слезоотделение является своеобразной защитной реакцией в ответ на данное явление.
- Увеличение размеров глазной щели. Данный симптом может быть незаметен при близорукости слабой степени, однако обычно выражен при тяжелой прогрессирующей близорукости. Объясняется это чрезмерным увеличением глазного яблока, которое несколько выступает вперед, раздвигая при этом веки.

Для диагностики миопии используют:
- измерение остроты зрения;
- исследование глазного дна;
- исследование полей зрения;
- скиаскопию;
- рефрактометрию;
- компьютерную кератотопографию.
Как было сказано ранее, первое, что страдает при близорукости, это острота зрения, то есть способность четко видеть предметы на определенном расстоянии от глаза. Объективные методы исследования данного показателя позволяют определить степени близорукости и спланировать дальнейшие диагностические и лечебные мероприятия.
Сама процедура исследования остроты зрения проста и выполняется за считанные минуты. Проводится исследование в хорошо освещенной комнате, в которой имеется специальная таблица. На данной таблице располагаются ряды букв или знаков (символов). В верхнем ряду расположены самые крупные буквы, а в каждом последующем – более мелкие.
Суть исследования заключается в следующем. Пациент садится на стул, который располагается в 5 метрах от таблицы. Врач дает пациенту специальную непрозрачную заслонку и просит прикрыть ею один глаз (при этом не закрывая его, не смыкая век), а вторым глазом смотреть на таблицу. После этого врач указывает на буквы различных размеров (сначала на большие, затем на более мелкие) и просит пациента называть их.
Люди с нормальной остротой зрения способны с легкостью (не прищуриваясь) прочитать буквы из десятого (сверху) ряда таблицы. При миопии больные хуже видят вдаль, вследствие чего хуже различают мелкие детали (в том числе буквы и символы на таблице). Если во время проведения исследования человек неправильно называет какую-либо букву, врач возвращается на 1 ряд выше и проверяет, видит ли он буквы в нем. Степень миопии определяется в зависимости от того, буквы из какого ряда может прочитать пациент. После определения остроты зрения на одном глазу его следует прикрыть заслонкой и провести такое же исследования со вторым глазом.
Если во время проведения исследования пациент не может прочитать буквы с самого верхнего ряда, это говорит о крайне выраженном нарушении зрения. В данном случае врач становится на расстоянии 4 – 5 метров от пациента, показывает ему определенное количество пальцев на руке и просить сосчитать их. Если пациент не может этого сделать, врач медленно подходит к нему (держа руку в прежнем положении), при этом пациент должен назвать количество пальцев сразу же, как только сможет их сосчитать. Если он не может сделать этого, даже когда рука врача располагается прямо перед его глазом, значит, он практически ослеп на данный глаз (такое состояние возникает в далеко зашедших случаях, при развитии осложнений нелеченной миопии). Последним этапом диагностики в данном случае будет проверка светоощущения (врач периодически светит фонариком в глаз больного и просит говорить, когда тот видит свет). Если пациент не может определить момент включения света, значит, он полностью ослеп на исследуемый глаз.
Определение степени миопии проводится сразу после определения остроты зрения. Для этого на глаза пациенту надевают специальные очки со съемными линзами. В оправу перед одним глазом врач вставляет непрозрачную пластинку, а перед другим глазом начинает поочередно устанавливать рассеивающие линзы. Данные линзы рассеивают проходящие через них лучи, в результате чего общая преломляющая способность рефракционной системы (то есть линзы, роговицы и хрусталика) уменьшается, а фокус изображения смещается назад.
По мере замены линз врач просит пациента читать буквы из различных рядов таблицы до тех пор, пока он не сможет четко определить буквы (символы) из 10 ряда. Степень близорукости в данном случае будет равняться силе линзы, потребовавшейся для коррекции зрения.
В зависимости от выраженности миопии выделяют:
- Слабую степень миопии – до 3 диоптрий.
- Среднюю степень миопии – от 3 до 6 диоптрий.
- Высокую степень миопии – более 6 диоптрий.
При прогрессировании миопии практически всегда происходит увеличение переднезаднего размера глазного яблока. Наружная оболочка глаза (склера) при этом растягивается относительно легко, в то время как сетчатка (состоящая из фоточувствительных нервных клеток) способна переносить растяжение лишь до определенных пределов (которые обычно крайне малы). Вот почему при миопии часто наблюдаются атрофические изменения в области диска зрительного нерва (диск зрительного нерва – это участок на задней стенке глазного яблока, в котором собираются нервные волокна, передающие нервные импульсы от фоточувствительных нервных клеток к головному мозгу).
Выявить данные изменения можно с помощью исследования глазного дна (офтальмоскопии). Суть исследования заключается в следующем. Врач надевает себе на голову специальное зеркало с отверстием внутри и садится напротив пациента. После этого он устанавливает перед глазом пациента увеличительное стекло и направляет лучи отраженного от зеркала света прямо в зрачок исследуемого глаза. В результате этого врач может детально изучить заднюю (внутреннюю) стенку глазного яблока, оценить состояние зрительного нерва и выявить так называемый миопический конус – серповидный участок пораженной сетчатки, располагающийся вокруг диска зрительного нерва.
Перед проведением исследования пациенту обычно закапывают в глаза несколько капель препаратов, расширяющих зрачок (например, атропина). Необходимость в данной процедуре обусловлена тем, что при проведении обследования врач направляет в глаз пациента лучи света, что в норме приводит к рефлекторному сужению зрачка, через который врач ничего не сможет рассмотреть. Исходя из этого, следует, что проведение офтальмоскопии противопоказано, если пациенту нельзя назначать указанные препараты (например, при глаукоме – заболевании, характеризующемся стойким повышением внутриглазного давления).
При прогрессировании миопии страдает не только острота зрения, но и периферическое зрение. Проявляется это сужением полей зрения, что может быть выявлено во время проведения специальных исследований. Механизм развития данного симптома заключается в поражении сетчатки, наблюдающемся при чрезмерном растяжении глазного яблока.
Исследовать поля зрения можно с помощью ориентировочного (субъективного) или объективного метода. При субъективном методе исследования врач и пациент садятся друг напротив друга таким образом, чтобы правый глаз пациента смотрел в левый глаз врача, при этом их глаза должны находиться на расстоянии в 1 метр друг от друга. Врач просит пациента смотреть прямо перед собой и сам делает то же самое. Затем он устанавливает сбоку от головы специальную белую метку, которую вначале не видит ни он, ни пациент. После этого врач начинает перемещать метку от периферии к центру (в точку, располагающуюся между его глазом и глазом пациента). Сам пациент при этом должен подать знак врачу сразу же, как только заметит движение метки. Если врач заметит метку одновременно с пациентом, значит поля зрения у последнего нормальные (при условии, что они нормальные у самого врача).
В ходе исследования врач устанавливает метку справа, слева, сверху и снизу от глаза, проверяя границы полей зрения со всех сторон.
При объективном методе исследования пациент садится напротив специального аппарата, представляющего собой большую полусферу. Голову он помещает на специальную подставку в центре полусферы, после чего фиксирует зрение на точке, расположенной прямо перед его глазами. Затем врач начинает перемещать специальную метку от периферии сферы к ее центру, а пациент должен подать ему знак, как только увидит ее. Основным преимуществом данного метода является его независимость от состояния зрения врача. Более того, на обратной (выпуклой) стороне полусферы имеются специальные линейки с градацией, по которым врач сразу определяет границы полей зрения в различных плоскостях.
Само исследование абсолютно безопасно и не занимает более 5 – 7 минут. Для выполнения исследования никакой специальной подготовки не требуется, а пациент может отправляться домой сразу после окончания процедуры.
Это простой метод исследования, позволяющий диагностировать миопию и определить ее степень. При скиаскопии исследуются функции всех преломляющих структур глаза (хрусталика и роговицы) одновременно. Суть метода заключается в следующем. Врач садится на стул перед пациентом и устанавливает в 1 метре от исследуемого глаза источник света (обычно это зеркало с отверстием в центре, которое отражает свет от лампы, находящейся сбоку от пациента). Отраженные от зеркала световые лучи проходят через роговицу и хрусталик, попадают на сетчатку исследуемого глаза и отражаются от нее, в результате чего врач через зрачок видит круглое пятно красного цвета (красный цвет обусловлен кровеносными сосудами, расположенными на дне глазного яблока).
Если после этого врач начнет перемещать зеркало вверх или вниз, форма отражающегося пятна начнет меняться, причем характер изменений будет зависеть от состояния преломляющей системы глаза. Так, например, если у человека имеется миопия в 1 диоптрию, отраженные от сетчатки лучи будут собираться (фокусироваться) на расстоянии ровно в 1 метр от глаза. В данном случае, как только врач сдвинет зеркало в сторону, красное пятно тут же исчезнет.
Если у пациента имеется миопия более чем в 1 диоптрию, во время движения зеркала врач увидит тень, которая будет перемещаться в сторону, противоположную движению источника света. В данном случае врач устанавливает между зеркалом и глазом пациента специальную скиаскопическую линейку, в которой имеется множество рассеивающих линз различной силы. Затем он начинает менять линзы до тех пор, пока при движении зеркала красное пятно не начнет исчезать моментально (без образования движущейся тени). Степень миопии при этом определяется в зависимости от силы рассеивающей линзы, потребовавшейся для достижения данного эффекта.
После выявления близорукости и определения ее степени рекомендуется исследовать компоненты преломляющей системы глаза, что в некоторых случаях позволяет установить истинную причину заболевания.
Для выявления причины близорукости врач может назначить:
- Офтальмометрию. Данное исследование позволяет оценить преломляющую силу роговицы. Во время проведения исследования на роговицу пациента проецируются специальные тестовые марки, характер изображения которых будет зависеть от ее преломляющей силы.
- Рефрактометрию. Принцип данного исследования схож с таковым при офтальмометрии, однако в данном случае тестовые изображения проецируются не на роговицу, а на сетчатку, что позволяет одновременно исследовать обе преломляющие структуры глаза (роговицу и хрусталик). Рефрактометрию можно проводить вручную (с использованием специальных приборов) или автоматически. В последнем случае все измерения и вычисления производит специальный компьютер, после чего на мониторе отображаются все интересующие врача данные.
- Компьютерную кератотопографию. Суть метода заключается в исследовании формы и преломляющей силы роговицы с помощью современных компьютерных технологий.
источник
Близорукие люди плохо видят предметы, расположенные вдали, но хорошо различают объекты вблизи. При прогрессирующем заболевании зрение постепенно ухудшается. Сначала нарушения компенсируются аппаратом аккомодации. После исчерпания ресурса преломляющей системы, острота проявления миопии усиливается, человек может полностью ослепнуть.
При таком недуге глаза формируют изображения объекта перед сетчаткой, а не на ней. Предметы получаются расплывчатыми и «туманными». Ухудшению чистоты видения способствуют чрезмерные перенапряжения, работа при плохом освещении, травмы, несбалансированное питание.
Снижение остроты зрения при миопии возникает в результате поражения глазного яблока и элементов преломляющей системы.
В зависимости от уровня поражения и причины близорукости, она может быть:
- Осевой (аксиальной). Прогрессирует из-за слишком длинного переднезаднего размера глазного яблока.
- Лентикулярной. Развивается из-за повышения преломляющей силы хрусталика.
- При поражении роговицы. Возникает в результате чрезмерной кривизны роговицы и силы ее проявления.
Заболевание может быть: истинным или ложным. В первом случае наблюдается органическое поражение хрусталика, глазного яблока, роговицы. Лечение зрения при ложной близорукости заключается в принятии профилактических мер и устранении очагов, вызывающих спазмы аккомодации. Никаких дефектов в преломляющей системе и глазном яблоке не фиксируется.
Нарушения зрения могут быть:
- Наследственными. Заболевание передается от родителей.
- Приобретенными. Болезнь появляется из-за чрезмерных зрительных нагрузок.
Наследственная близорукость констатируется в 50% случаев при обследовании детей, оба родителей которых имеют такой недуг. Если болезнь есть только у одного из родителей, она будет наблюдаться и у детей в 25% случаев.
Лечение близорукости приобретенного характера может потребоваться, если зрительные органы пострадали из-за факторов внешней среды: травмы, неблагоприятных условий труда, чрезмерных нагрузок, несоблюдения гигиены для глаз.
Проявление остроты симптомов зависит от формы болезни — стационарная или прогрессирующая. При стационарной форме — не наблюдается осложнений, зрение держится на одном уровне и не падает. При прогрессирующей — чистота и ясность видения постепенно ухудшается и, при отсутствии лечения, может настать полная слепота.
Миопия может долгое время никак не проявлять себя. Со временем человеку приходится прищуриваться, чтобы увидеть лица людей или предметы на расстоянии. Изображения становятся размытыми, а объекты едва различимыми.
С остротой проявления близорукости фиксируются такие сопутствующие симптомы ухудшения видения, как:
- Головные боли. Возникают из-за нарушений в кровообращении внутриглазных структур.
- Боль и жжение в глазах. Симптомы наблюдаются при попытке работы с предметами на близком расстоянии. Так проявляется переутомление внутриглазных структур.
- Слезоточивость. Интенсивное слезоотделение наблюдается при чтении книги, работе за компьютером. Такая же реакция появляется и на яркое освещение.
При прогрессирующем недуге увеличивается размер глазной щели. Это происходит из-за увеличения глазного яблока, выступающего вперед и раздвигающего веки. Наблюдается растяжение задней части этого органа: склер, сетчатки, сосудистой оболочки.
Степень нарушения зрения зависит от стадии заболевания:
- Слабая (от 0,20 до -3 диоптрии).
- Средняя (от -3 до -6 диоптрий).
- Сильная (больше -6 диоптрий).
Острота зрения при близорукости первой степени выше 0,5. Изменения в длине глаза слабо выражены и не превышают 1,5 мм. Человек хорошо видит, немного размытыми будут только очертания объектов, расположенных вдали.
Остроту зрения при миопии второй степени фиксируют в рамках 0,5 — 0,3. Длина глаза увеличивается до 33 мм, отмечаются патологии в сетчатке (дистрофия). Видимость вдаль заметно снижается, а близи сохраняется в норме 30 см.
Люди с третьей степенью близорукости воспринимают предметы на отдалении очень размыто, на близком расстоянии могут различить их в пределах 10 см. Коэффициент остроты снижен до 0,05. Истончается сетчатка и сосудистая оболочка, наблюдаются изменения глазного дна.
Проверить глаза перед коррекцией и лечением можно с помощью различных методов. В современной медицине применяется:
- Визометрия. Остроту зрительного восприятия исследуют с помощью специальных таблиц с изображение букв, цифр или рисунков различного размера. Степень заболевания определяется на основе того, знаки из какого ряда пациенту еще удается различить.
- Офтальмометрия. Оценивается преломляющая сила роговицы. В ходе диагностики на роговицу глаза проецируются тестовые марки.
- Рефрактометрия. Данный метод диагностики близорукости подобен предыдущему, но тестовые символы проецируются на сетчатку. Одновременно исследуется преломляющая сила хрусталика и роговицы.
- Компьютерная кератотопография. С помощью современных технологий исследуется форма и преломляющая сила роговицы.
Процедура исследования остроты зрения и состояния органов зрительной системы не занимает много времени, а ее применение актуально для людей любого возраста. Перед диагностикой никаких особых приготовлений для пациентов не требуется.
Лечение глаз при близорукости назначается после обследование офтальмологом. Чтобы стабилизировать состояние и исключить ухудшение, применяют такие методы:
- Медикаментозный. Коррекцию остроты зрения проводят с помощью лекарственных препаратов.
- Физиотерапия. В ходе терапии может применяться инфракрасный лазер, чрезкожная электростимуляция, эндоназальный электрофорез.
- Оптический. Коррекция близорукости осуществляется посредством линз и очков.
- Хирургический. Проводится оперативное вмешательство.
Для того чтобы восстановить остроту зрения или хотя бы не допустить прогрессирования заболевания, следует заняться лечением сразу же после обнаружения патологии и соблюдать рекомендации офтальмолога.
Для поддержания показателей с нормальной остротой зрения важно сбалансировать свой режим и питание. Нужно включить в рацион продукты с высокой концентрацией кальция и белка (творог, курага, чернослив, красное мясо). Восстановить хорошую работу органов зрительной системы поможет специальная гимнастика по Дашкевичу или Аветисову. Улучшить состояние можно, если вместе с медикаментозным лечением, использовать массаж. Пациентам с плохим зрением противопоказаны интенсивные спортивные нагрузки, лучше заменить их гимнастикой и плаванием.
От остроты человеческого зрения зависит жизненный комфорт, трудоустройство и ориентация в пространстве. Для того чтобы своевременно обнаружить нарушения и патологии, следует регулярно посещать офтальмолога. Острота периферического зрения, как и центрального, даже у человека, не имеющего жалоб, должна проверяться не менее двух раз в год.
источник
Одной из причин ухудшения зрения является миопия, или близорукость — аномалия рефракции глаза, связанная с изменением длины его оптической оси. Это означает, что при заболевании происходит удлинение глазного яблока. Миопии подвержены люди всех возрастов, независимо от пола. По статистике, в России близорукостью страдают около 30% населения, но с каждым годом этот показатель неуклонно возрастает, преимущественно за счет детей школьного возраста.
Миопия при ее прогрессирующем течении — заболевание очень серьезное, так как возникает множество осложнений, приводящих к инвалидности по зрению.
Близорукость может быть диагностирована в любом возрасте — от периода новорожденности, так называемая врожденная миопия, до старости (чаще всего развивается в результате ядерной катаракты). Наиболее часто диагноз «миопия» устанавливается в возрасте 10-12 лет и стабилизируется к 18-22 годам, что связано с завершением роста глазного яблока и организма в целом. Этот факт позволяет утверждать, что миопия — болезнь молодых.
Причина снижения зрения при близорукости не сложна в понимании: световой пучок, попадающий в глаз, должен оканчиваться в норме на сетчатке, но в результате удлинения глаза свет доходит до палочек и колбочек в рассеянном виде. Это приводит к тому, что при близорукости все изображения кажутся размытыми и нечеткими. Следовательно, чем больше растяжение и удлинение глаза, тем хуже видит человек.
Основные причины развития близорукости:
- Наследственность. Еще в начале прошлого века учеными было доказано, что при наличии миопической рефракции у обоих родителей шанс развития близорукости у ребенка возрастает до 50%. Если миопия есть только у одного из родителей, болезнь развивается в 25% случаев. Идиопатическое (спонтанное) развитие близорукости у детей при отсутствии ее у родителей возникает лишь у 8% детей.
- Перенапряжение глаз. Еще один доказанный фактор развития близорукости. Доказательством этому служит тот факт, что она чаще всего проявляется у детей школьного возраста по причине серьезных зрительных нагрузок во время учебного процесса.
- Неправильная коррекция зрения или ее отсутствие. При первом выявлении миопии офтальмологи часто назначают курс консервативного лечения и выписывают очки, но многие дети не хотят их носить (чаще всего из-за того, что стесняются сверстников). Отсутствие коррекции ведет к дальнейшему перенапряжению цилиарной мышцы, нарушению работы хрусталика и прогрессированию близорукости.
Очень долгое время течение миопии идет бессимптомно. Но со временем изображения окружающего мира становятся размытыми, издалека становятся неразличимыми приближающиеся объекты и люди, приходится прищурится, чтобы увидеть лица людей или текст на доске.
По той причине, что дети не в силах объяснить взрослым своих проблем и жалоб, родители должны внимательно отнестись даже к незначительным проявлениям. Часто в дошкольном возрасте дети начинают щуриться, подходят к телевизору ближе. В таких случаях следует сразу же обращаться к детскому офтальмологу.
Болезнь, в зависимости от степени ухудшения зрения и нарастающих отрицательных диоптрий, имеет следующую классификацию:
В зависимости от клинического течения, бывает следующие виды близорукости:
- Стационарная. В течение года не происходит ухудшения остроты зрения, не увеличиваются диоптрии. Такая форма не требует лечения.
- Прогрессирующая. В течение года происходит увеличение длины глаза, и, следовательно, возрастают минусовые диоптрии более чем на 1,0D. Отсутствие лечения и коррекции зрения приводит к развитию миопической болезни и осложнений в дальнейшем.
По степени ухудшения остроты зрения различаются:
- Миопия 1 степени. Острота зрения выше 0,5.
- Миопия 2 степени. Острота зрения от 0,5 до 0,3.
- Миопия 3 степени. Острота зрения от 0,3 до 0,05.
- Миопия 4 степени. Острота зрения ниже 0,05.
Также иногда близорукость различают по времени возникновения:
- Врожденная. Редкое, но опасное заболевание. В большинстве случаев дети с этим диагнозом становятся инвалидами детства, так как заболевание имеет быстропрогрессирующий характер и сопровождается множеством осложнений.
- Приобретенная близорукость. Самая распространенная форма. Первые признаки заболевания появляются в школьном возрасте, а диоптрии редко превышают (-)5,0D.
- Третий вариант миопии — так называемая «ложная» близорукость. Частое явление среди детей и подростков. Вызвано заболевание спазмом аккомодации, что связано с психосоматикой, стрессами, чрезмерной зрительной нагрузкой.
Лечением и диагностикой развивающейся близорукости занимается врач-офтальмолог.
Перечень обследования при миопии включает в себя:
- Визометрию. Определение остроты зрения с коррекцией и без таковой.
- Авторефрактометрию. Специальный метод диагностики близорукости, который определяет истинную рефракцию, то есть измеряет длину глаза инфракрасным лучом. Очень часто проведение этого обследования позволяет избежать неправильной тактики лечения, что особенно важно при ложной близорукости и астигматизме.
- УЗИ глаза и осмотр глазного дна с помощью специальной линзы. Целесообразно при средней и особенно высокой степени миопии с целью выявления различных осложнений.
Так как при близорукости происходит удлинение глазного яблока, в результате этого наблюдается растяжение его задней части: сетчатки, сосудистой оболочки, склеры. Наиболее часто осложнения возникают при высокой степени миопии, но могут встречаться при средней и даже слабой.
Наиболее частые осложнения при близорукости:
- Миопический конус. Изменения диска зрительного нерва в виде его продавливания кнаружи. Глазное яблоко при удлинении растягивает оболочки, которые тянут в свою очередь и диск.
- Миопическая стафилома. Участок выпячивания задних оболочек глазного яблока, возникающий по причине слабости и перерастяжения склеры. Для сравнения можно представить себе футбольный мяч, который перекачали, и у него возникла грыжа. Очень часто стафиломы расположены в центральной части сетчатки. Их появление грозит стремительным снижением зрения, отсутствием полной коррекции и низким шансом на восстановления зрения по причине гибели нейроэпителия.
- Периферическая хориоретинальная дистрофия. Частое осложнение, связанное с гибелью части клеток в результате нарушения трофики и дегенеративных изменений сетчатки. Это часто ведет к развитию отслойки сетчатки.
- Отслойка сетчатки.Как и предыдущие осложнения, возникает в результате растяжения и истончения задних оболочек глаза. При отслойке сетчатки зрение быстро и безболезненно ухудшается, сперва появляются «молнии» и «искры» в глазах, далее — черные пятна. При осмотре офтальмолог видит сетчатку, ограниченную валом, которая может приобретать серый цвет, что говорит о нежизнеспособности клеток нейроэпителия. Отслойка сетчатки — самое тяжелое осложнение близорукости, которое часто ведет к необратимым изменениям и инвалидности.
Особенно серьезно стоит отнестись к миопии при беременности, так как предстоящие роды могут привести к значительному ухудшению зрения и даже к слепоте.
Что делать, если вы заметили начальные признаки близорукости у себя или ребенка? Конечно, обратиться к врачу. Лечение миопии — очень сложное дело в практике офтальмолога. Так как причина близорукости — удлинение глазного яблока, повлиять на этот процесс практически невозможно. Поэтому основная задача офтальмолога — предотвратить прогрессирование болезни.
На сегодняшний день не разработано единой схемы лечения миопии. Но, независимо от степени близорукости, назначается следующее лечение.
- Ирифрин 2,5%. Этот препарат кратковременно расширяет зрачок и расслабляет цилиарную мышцу. Лечение проводится в течение месяца. Средство закапывают 1 раз на ночь в оба глаза.
- Таблетки Стрикс или Витрум Вижн. Средства массовой информации представляют их как «витамины для глаз». На самом деле это БАДы. Назначают данные препараты длительным курсом, до 3 месяцев, по 1 таблетке 2-3 раза в день.
- Капли Тауфон 4%. Также позиционируются как эффективный препарат при лечении всех глазных болезней. На деле является аминокислотой, которая благотворно влияет на обменные процессы в глазу.
- Препарат Эмоксипин 1%. Действительно эффективное средство, имеющее большую доказательную базу. Воздействует на все структуры глаза, улучшая в них кровообращение, а также выводит токсичные вещества. Этот препарат может использоваться как в виде капель, так и внутримышечно. Парентеральное введение Эмоксипина показано при миопии 3 степени.
Физиотерапия — эффективный метод лечения близорукости, но, ввиду длительности самих процедур, доступности только в специализированных медучреждениях, применяется редко.
Как лечить близорукость с помощью физиотерапевтических процедур:
- Чрезкожная электростимуляция. Метод лечения, который заключается в воздействии электрического тока низкой интенсивности через кожу век на внутренние структуры глаза. Это значительно улучшает кровообращение сетчатки глаза и поступление питательных веществ, что предотвращает падение зрения.
- Лечение инфракрасным лазером. Метод благоприятно воздействует на клеточные мембраны нейроэпителия, улучшает микроциркуляцию внутриглазной жидкости и кровообращение.
- Магнитотерапия на глазные яблоки с Тауфоном.
- Эндоназальный электрофорез. Через специальные электроды, пропитанные лекарственными растворами (Тауфон и Но-Шпа), которые вводятся в нос, пропускают электрический ток малой интенсивности. В результате этого лекарства поступают к заднему полюсу глаза.
Как избавиться от близорукости раз и навсегда? С этим вопросом часто приходится сталкиваться практикующему офтальмологу. Ответ на него один: лазерная рефракционная операция. Процедура хоть и дорогостоящая, но ее результаты впечатляют. Лазерное лечение можно проводить при миопии от слабой (минус 1) до высокой степени (миопия (-)5,5D), даже с сопутствующим астигматизмом.
Но противопоказаний к проведению эксимер-лазерного лечения достаточно:
- осложнения на сетчатке;
- миопии больше (-)8,0D;
- прогрессирующая миопия;
- возраст до 18 лет;
- период беременности и грудного вскармливания.
Очень часто при миопии 3 степени, особенно в зрелом возрасте, зрение ухудшается, когда возникает катаракта. Наличие помутнений в хрусталике, особенно в ядерных слоях, приводит к дополнительной миопизации глаза, то есть и без того высокие значения миопии увеличиваются, порой очень стремительно.
Как вернуть зрение, если в хрусталиках появились помутнения? Наиболее часто при развитии катаракты проводят хирургическое лечение — замену хрусталика. Данная операция в наши дни является рутинной. Расчет искусственного хрусталика проводится с учетом близорукости автоматически, и после проведенной операции нередко показатели становятся близкими к 0,8-0,9D особенно, если раньше было зрение (-)1,5D.
Еще один частый вопрос к окулисту: как лечить миопию в домашних условиях? Немаловажным фактором для предупреждения падения зрения является здоровое и полноценное питание с повышенным содержанием белка и кальция. В рацион должны входить красное мясо, курага, чернослив, молочные продукты, особенно творог.
Тренировка зрения в домашних условиях может проводиться с помощью зрительной гимнастики по Дашкевичу или Аветисову. Часто при проведении этих процедур происходит постепенное восстановление зрения. Упражнения способствуют укреплению глазодвигательных мышц, улучшению аккомодации, усилению циркуляции крови и внутриглазной жидкости.Гимнастика для глаз по Аветисову:
- Откинувшись на спинку стула, нужно сделать глубокий вдох, а потом, наклонившись вперед, сделать выдох. Это упражнение нужно выполнить 5 раз.
- В том же положении крепко зажмурить глаза, а потом открыть. Повторить 7-8 раз.
- Встать, ноги на ширине плеч, руки на поясе. Повернуть голову вправо и посмотреть на локоть правой руки. Затем повернуть голову влево, посмотреть на локоть левой руки. Повторить упражнение 5-6 раз.
- Поднять глаза кверху, сделать ими круговые движения сперва по часовой стрелке, а потом против. И так 6-7 раз.
- Вытянуть руки вперед, посмотреть на кончики пальцев, далее поднять руки вверх на вдохе. В это время нужно следить глазами за руками, не поднимая головы. Опустить руки на выдохе. Повторить 5 раз.
- Сфокусировать зрение на дальнем предмете на 3-5 секунд. Потом перевести взгляд на кончик носа на 5 секунд. Как и все упражнения, это нужно повторить 7-8 раз.
- Закрыть глаза и массировать их кончиками указательных пальцев около 30 секунд.
Массаж глаз при параллельном проведении консервативного лечения дает очень хорошие результаты и нередко приводит к улучшению зрения. Массирующие движения улучшают биодоступность применяемых лекарственных препаратов, а также усиливают микроциркуляцию крови и внутриглазной жидкости.
Часто после 45 лет диагностируется пресбиопия, или возрастная дальнозоркость. Это физиологический процесс, который вызывается возрастными изменениями цилиарной мышцы, хрусталика, стекловидного тела и сосудов. В результате ухудшается зрение вблизи, возникают трудности в прочтении мелкого шрифта. Пациенты жалуются, что их взгляд не может фокусироваться на ближних предметах. При этом могут наблюдаться близорукость и дальнозоркость одновременно. Подробнее о пресбиопии ?
Пациенты с этим заболеванием хуже видят как вдали, так и вблизи. Чаще всего им выписываются бифокальные очки с двойными стеклами, в которых верхнее предназначено для лучшего различения удаленных предметов, а нижнее — для работы вблизи.
В последние годы научные исследования в области офтальмологии сделали огромный шаг вперед. Одной из новейших разработок является изобретение мягких контактных линз (МКЛ). Их подбор не представляет особых сложностей для офтальмолога, особенно при наличии авторефрактометра.
Хотя очковая коррекция еще играет большую роль в жизни близоруких людей, ее все активнее вытесняют контактные линзы.
Преимущества контактных линз:
- они незаметны;
- позволяют вести более активный образ жизни;
- оказывают лечебное влияние, останавливая прогрессирование близорукости;
- их можно применять и при анизометропии (близорукость только на один глаз), и при миопии обоих глаз;
- МКЛ не запотевают.
Недостатки контактных линз:
- они дорогостоящие, что весьма заметно для семейного бюджета при ношении однодневных линз;
- при нарушении правил использования могут привести к развитию конъюнктивита и кератита.
Основная часть пациентов, которым еще в школьном возрасте был поставлен такой диагноз, живут с этим заболеванием без существенных проблем всю жизнь. Это в первую очередь касается пациентов с близорукостью слабой и средней степени.
При наличии миопии высокой степени часто развиваются осложнения, которые были описаны выше, и при отсутствии своевременного лечения нередко приводят к необратимым изменениям со стороны сетчатки. Это приводит к стойкому ухудшению зрению, восстановить которое уже не представляется возможным. В таких случаях врач-офтальмолог может предложить пациенту оформить инвалидность по зрению.
В связи с заметным ежегодным приростом близоруких детей основной задачей для родителей и педагогов является проведение предупредительных мер по развитию этого заболевания.
Основные профилактические мероприятия:
- Обеспечить хорошее освещение. Источник света во время учебного процесса (или работы), должен находиться слева. Интенсивность света должна составлять не менее 60 люкс.
- Шрифт в книгах или на мониторе компьютера должен быть достаточно крупным для предупреждения переутомления глаз.
- Необходимо соблюдать правильную осанку. Запрещено читать или писать лежа. В последнее время очень распространено играть на телефоне или проводить всю ночь, лежа в темноте, в социальных сетях. Родители должны пресекать такие ночные развлечения детей.
- Хорошие показатели по профилактике близорукости показали зрительные гимнастики, проводимые в начальных классах.
- Занятия спортом и лечебной физкультурой (ЛФК). Особенно хорошие результаты в отношении зрения и здоровья в целом показывают такие виды спорта, как плавание и легкая атлетика. Занятия ЛФК противопоказано детям с миопией высокой степени, особенно при наличии осложнений, так как чрезмерные нагрузки могут привести к отслойке сетчатки.
- Йога для глаз. Еще один альтернативный, но достаточно хороший метод для профилактики ухудшения зрения, так как человек, делающий упражнения из йоги, улучшает здоровье во всем организме. Большинство упражнений йоги для зрения заключаются в том, что глаза закрывают, полностью расслабляются, а потом «рисуют» глазами какие-нибудь символы. Движения головой во время этих занятий улучшают приток крови к головному мозгу и глазным яблокам, что улучшает зрение и способствует повышению трудоспособности.
Профилактические мероприятия необходимо проводить под периодическим наблюдением врача.
Если появились первые симптомы близорукости, следует как можно быстрее обратиться к офтальмологу. При выявлении миопии следует неукоснительно выполнять все назначения специалиста. Если выписаны очки, их надо обязательно носить, чтобы предотвратить дальнейшее прогрессирование болезни.
Не нужно строить иллюзий, что если имеется средняя или, тем более, сильная близорукость, то после закапывания какого-нибудь «чудо-препарата» и ношения «очков с дырочками» зрение станет 100%. Длину глаза без хирургического вмешательства изменить невозможно. Любое назначенное лечение направлено в первую очередь на стабилизацию близорукости, но никак не на уменьшение диоптрий.
Полностью зрение восстанавливается консервативным путем только при ложной близорукости, после того, как снят спазм цилиарной мышцы. Истинная миопия обоих глаз лечится только хирургически. Не стоит пугаться лазерной коррекции зрения. Послеоперационные осложнения при современных методах хирургического лечения — явление крайне редкое.
источник




