Болезнь Альцгеймера обычно развивается у пожилых людей. Типичными признаками патологии являются ухудшение памяти и снижение интеллектуальных способностей.
Человек, страдающий от этого недуга, плохо ориентируется в пространстве. Больной нуждается в помощи близких. Причины, вызывающие развитие патологии, до конца не изучены.
Невропатологи предполагают, что патологические изменения вызваны накоплением веществ. Их отложение в головном мозге при болезни Альцгеймера происходит постепенно.
Эта теория объясняет, почему патология непрерывно прогрессирует, а симптоматика усиливается. На первых этапах болезнь сложно диагностировать. При умеренной деменции признаки выражаются ярче. На поздних стадиях больной уже не может самостоятельно передвигаться и обслуживаться себя. Развитие патологии связано с нарушением работы головного мозга. Первые изменения начинаются уже на этапе ранней деменции.
Основными среди них являются:
- наличие болезни у родственников;
- возраст старше 65 лет;
- черепно-мозговые травмы;
- патологии щитовидной железы;
- влияние электромагнитных полей.
Кроме этого, учёные доказали, что существует высокая вероятность развития болезни Альцгеймера у пациентов с диагностированным синдромом Дауна. При этом заболевании геном человека содержит лишнюю хромосому. Медики называют данную патологию трисомия 21. Именно эта лишняя хромосома является источником опасного вещества, формирующего отложения. Высока вероятность развития деменции в относительно молодом возрасте. Болезнь Альцгеймера начинает прогрессировать по достижению 40 лет.
Нарушение нормального функционирования головного мозга связано с изменением его структуры. При этом формируются фибриллы. Они представлены скоплением большого количества гликопротеида. Это вещество не растворяется в воде и биологических жидкостях. Его невозможно удалить из тканей головного мозга. Такие изменения носят необратимый характер. По этой причине болезнь Альцгеймера не поддаётся лечению.
Фибриллы представляют собой жёсткие структуры. Они не только деформируют ткани головного мозга, лишая человека привычных навыков и способностей. Эти конгломераты оказывают токсическое действие на нервные клетки.
Однозначной версии, объясняющей развитие деменции в пожилом возрасте, не существует. Невропатологи склоняются к амилоидной гипотезе. Версия была выдвинута в 1991 году. Согласно этой теории, в головном мозге пациентов накапливается особое вещество – амилоид.
Данная структура представляет собой белок. Он образуется при расщеплении гликопротеидов под действием ряда ферментов.
Исходное вещество в норме всегда присутствует в мембранах нервных клеток здорового человека.
Амилоид является нерастворимым соединением. Он постепенно накапливается в тканях головного мозга. Эти отложения инициируют процессы необратимых изменений. По сути, начинается разрушение центральной нервной системы.
Со временем в нервной ткани накапливается всё больше опасного белка. Это объясняет непрерывное развитие болезни Альцгеймера. Приостановить отложение амилоида невозможно. Пациент при этом будет отмечать ухудшение памяти и умственных способностей. Постепенно теряются и двигательные навыки.
Следует отметить, что учёные обнаружили полезную роль амилоида и его предшественника относительно недавно. Прежде предполагалось, что эти вещества не нужны человеческому организму. Сейчас известно, что гликопротеид, являющийся предшественником амилоида, обладает противомикробными свойствами. Это открытие позволило предположить, что наличие указанных гликопротеидов обеспечивает иммунный ответ организма. Таким способом частично формируется врождённая защита от бактерий.
При определённых условиях необходимый для поддержания иммунитета амилоид видоизменяется. Вещество становится опасным для организма. Меняется сама химическая структура белка. Нитевидные молекулы формируют крупные нерастворимые скопления – фибриллы. Запускается процесс разрушения тканей головного мозга.
Постепенно весь амилоид, имеющийся на мембранах нейронов, переходит в патологически изменённую форму. К этому моменту человек уже утрачивает часть функций. Симптомы болезни Альцгеймера проявляются чётко. Невропатологи безошибочно диагностируют деменцию.
Учёные до сих пор не выяснили, что именно инициирует перерождение гликопротеида на мембранах. Эти знания смогут поспособствовать новым открытиям. В частности, появится возможность управлять процессами синтеза амилоида. На данный момент известно, что процесс его образования протекает при участии двух ферментов из класса секретаз.
Болезнь Альцгеймера долгое время может маскироваться. Начальные симптомы болезни Альцгеймера — забывчивость, рассеянность внимания — часто остаются незамеченными, что откладывает начало лечения, тем самым отягощая прогноз.
Хотите знать, передается ли болезнь Альцгеймера по наследству? Читайте эту статью.
Следующая информация будет полезна для всех: http://neuro-logia.ru/zabolevaniya/bolezn-alcgejmera/test.html. В статье представлены простые тесты для диагностики болезни Альцгеймера.
Болезнь Альцгеймера проявляется снижением интеллектуальных способностей, а также ухудшением памяти и способности ориентироваться в пространстве и времени.
Дегенеративные изменения связаны с появлением особого вещества – амилоида. Этот белок перерождается и начинает оказывать отравляющее действие на клетки головного мозга.
Токсичный гликопротеид опасен сам по себе. Нейроны мозга не могут полноценно функционировать. При этом амилоид постоянно накапливается в тканях. Образуются сгустки крупного размера – фибриллы, состоящие из аминокислотных последовательностей.
Такие конгломераты окружены единичными нитевидными молекулами амилоида. Они способны объединяться в кластеры. Это небольшие олигомеры, свободно перемещающиеся в тканях мозга. Кластеры, в отличие от фибрилл, растворяются в воде. Именно такие олигомеры, образованные из амилоидных бляшек, обладают наибольшей токсичностью. Они непосредственно нарушают работу всей нервной системы.
Подобные кластеры являются липкими структурами. Они располагаются между нейронами головного мозга. Их основой являются амилоидные бляшки. Между собой кластеры соединяются с помощью микротрубочек. Это нарушает течение нормальных обменных процессов в организме пациента, страдающего болезнью Альцгеймера. Затрудняется транспортировка питательных веществ к структурам головного мозга.
Кластеры способны продуцировать новые молекулы амилоида. Специалисты называют этот процесс вторичной нуклеацией. Количество опасного гликопротеида непрерывно растёт. Вместе с тем начинается массовая гибель нейронов.
Болезнь Альцгеймера – это разновидность необратимой деменции. Утраченные двигательные функции или когнитивные способности не возвращаются. Причиной патологических изменений становятся отложения амилоида в мозге больного. Учёные не знают, каким способом можно влиять на процесс изменения гликопротеидов на мембранах. По этой причине специфического медикаментозного лечения болезни Альцгеймера не существует.
Так, ряд специалистов предполагает, что деменцию провоцируют геномные нарушения.
Согласно существующей тау-гипотезе, патология развивается из-за нарушения структуры самих клеток мозга.
Болезнь поражает разные участки головного мозга. Максимальная концентрация амилоида обнаруживается в височной, теменной и лобных долях. Сначала появляется лёгкая рассеянность, которая со временем перерастает в серьёзные умственные расстройства.
До 45% случаев сенильной деменции приходится на болезнь Альцгеймера. Профилактика болезни Альцгеймера у мужчин и женщин направлена на активизацию физической и умственной деятельности.
Чем характеризуется тяжелая деменция и каков прогноз для жизни таких больных, вы узнаете, прочитав эту информацию.
источник
Под деменцией понимают выраженное нарушение когнитивных функций на фоне полного сохранения сознания. Самая частая причина деменции — болезнь Альцгеймера (БА), которой страдают 5% людей в возрасте 70 лет и 20% в возрасте 80 лет. На пациентов с БА приходится 20% госпитализаций в психиатрические стационары.
При МРТ обычно обнаруживают выраженную атрофию коры больших полушарий с расширением борозд и увеличением желудочков. Как показано на рисунке ниже, поражение медиальной височной доли (гиппокампальный комплекс и энторинальная кора) происходит в большей степени, чем других отделов. Первичная чувствительная кора и двигательная кора, а также верхние участки префронтальной коры остаются относительно сохраненными.
При посмертном исследовании коры больших полушарий обнаруживают следующие изменения:
• Массивная гибель пирамидных нейронов.
• Амилоидные бляшки и нейрофибриллярные клубки, преимущественно в гиппокампе и миндалевидном теле. Бляшки начинают скапливаться в стенках мелких кровеносных сосудов. Их появление можно объяснить разрушением определенного фермента с последующей гиперпродукцией белка β-амилоида. Клубки состоят из скоплений микротрубочек, которые связаны с патологической формой белка, ассоциированного с микротрубочками (θ-белок). Клубки постепенно замещаются амилоидом.
• Гибель более 50% холинергических нейронов базального ядра Мейнерта и области перегородки мозга, а также их волокон, идущих через неокортекс и мезокортекс. Было также показано, что гибель АХ-нервных окончаний провоцирует образование нейрофибриллярных клубков в височной доле.
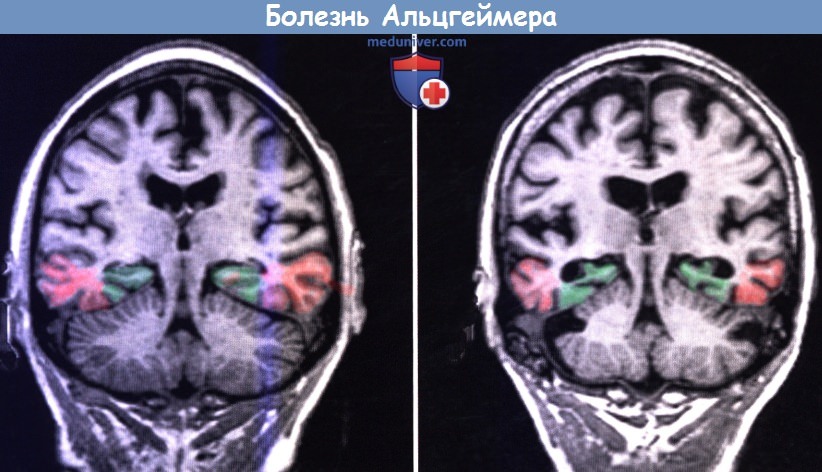
(А) В норме. (Б) Пациент с болезнью Альцгеймера.
Добавлены цвета: зеленый — гиппокамп; красный — энторинальная кора.
При помощи ПЭТ-исследования, направленного на определение скорости метаболизма глюкозы, определяют признаки гипометаболизма. Снижение метаболизма связано с гибелью пирамидных нейронов и (частично) с нарушением холинергической иннервации оставшихся пирамидных клеток. На мембранах здоровых пирамидных нейронов расположены возбуждающие АХ-рецепторы.
Несмотря на то, что процесс гибели нейронов в каждом случае протекает по-разному, чаще всего он начинается в медиальной височной доле, а затем распространяется наверх и вперед. Это может объяснить следующую последовательность развития симптомов.
• Снижение функции гиппокампа. Возникают антероградная амнезия и забывчивость, пациент не может вспомнить о произошедшем с ним событии даже спустя несколько минут (нарушение текущей эпизодической памяти). Пациент перестает ориентироваться на знакомых улицах, совершает опасные ошибки при управлении автомобилем (работа гиппокампа необходима для поддержки чувства пространства, за которое отвечает теменная доля). Нарушается внимание, пациенту становится сложно переключиться с одной задачи на другую.
• Снижение функции затылочно-височной коры. Повреждение поля 37 приводит к неспособности читать и писать. Повреждение височного полюса приводит к развитию крайне неприятного симптома—пациент перестает узнавать лица родственников и друзей. При вовлечении в процесс надкраевой и угловой извилин пациент не может писать.
• Снижение функции лобной коры. Примерно через три года после начала заболевания пациент просто «выпадает» из жизни, он может смотреть в стену и не понимать, что происходит вокруг. Подобное состояние «пустоты» обычно продолжается 5-6 лет до смерти.
Существует также редкий вариант болезни Альцгеймера с ранним началом, который наследуют по аутосомно-доминантному типу. Заболевание обычно возникает в возрасте 30-40 лет. Хромосомный анализ позволил установить, что за развитие болезни отвечает мутация на длинном плече хромосомы 21, которая нарушает действие гена, кодирующего синтез белка-предшественника амилоида. Эту мутация часто также обнаруживают у лиц с синдромом Дауна. У большинства лиц с синдромом Дауна, доживающих до зрелого возраста, развивается болезнь Альцгеймера.
Редактор: Искандер Милевски. Дата публикации: 25.11.2018
источник
В пожилом возрасте человека настигает большое количество различных возрастных заболеваний. Возникают нарушения работы внутренних органов, головного мозга. Большой проблемой XXI века стала старческая деменция (слабоумие). Часто проявляющимся видом старческого слабоумия является болезнь Альцгеймера – страшное прогрессирующее заболевание с неблагоприятным исходом.
Алоис Альцгеймер выделил это заболевание в отдельный вид деменции по соответствующим изменениям, происходящим в коре головного мозга. Было установлено, что у людей, страдающих болезнью Альцгеймера, между нервными клетками головного мозга скапливался токсичный белок β-амилоид. В самих нейронах происходит скопление другого вида белка (тау-белка).
Амилоидные бляшки нарушают связь между нейронами, что вызывает гибель нервных клеток. Тау-белок, находящийся в них, завершает процессы разрушения нейронов. В первую очередь происходит разрушение нервных клеток височной доли коры головного мозга. Постепенно происходит разрушение нервных клеток всего головного мозга.
Точная причина, происходящих в головном мозге дегенеративных изменений, до сих пор не выявлена. Выделено несколько факторов риска, которые могут способствовать развитию болезни Альцгеймера.
Старшая возрастная категория людей – основной фактор риска. Однозначно можно сказать, что болезнью Альцгеймера страдают люди в основном после 60 лет, чем старше становится человек, тем больше возрастает риск заболевания. Болезнь Альцгеймера в молодом возрасте встречается очень редко.
Однако все больше фиксируются случаи заболевания и у более молодого поколения людей, которые чаще всего диагностируются очень поздно, в запущенных случаях. Болезнь Альцгеймера у молодых возрастает с каждым годом, к сожалению, хотя это маленький процент, но это пока ничем нельзя приостановить и предугадать.
Наследственный фактор играет не последнюю роль в развитии болезни. Ученые выделили связь в том, что болезнь Альцгеймера часто встречается у людей с отягощенной наследственностью по данному заболеванию. То есть, если среди кровных родственников есть такие больные, то риск заболеть возрастает в несколько раз. Но эта теория не находит разумного подтверждения и до сих пор не ясно каким образом происходит наследственная связь. Предполагается, что здесь играет роль стиль и образ жизни людей. Чаще у родственников он схож.
Генные мутации. Это более современный взгляд на развитие болезни Альцгеймера. В настоящее время выделено несколько генов, а точнее их три, так называемые гены риска, мутации которых приводят к болезни Альцгеймера. Выявлено, что чаще всего к болезни Альцгеймера приводят изменения в 1-ой паре хромосом, также в 14-ой, 19-ой и 21-ой паре хромосом.
Умеренные нарушения умственного развития. Доказано, что люди с низким интеллектом более подвержены развитию болезни Альцгеймера. Считается, чтолюди с более высокими интеллектуальными способностями, те, чья деятельность связана с умственной работой, читающие люди, тренирующие свою память, ограждены от страшного диагноза болезнь Альцгеймера. Это связано с тем, что постоянная мозговая работа укрепляет связи между нейронами, улучшается мозговая деятельность.
Однако известно много случаев, когда высокоинтеллектуальные весьма известные люди с болезнью Альцгеймера не смогли справиться. Категорию умственно развитых людей так же может настичь болезнь Альцгеймера, но разрушительные процессы в головном мозге у них происходят медленнее и наступают значительно позже.
Принадлежность к женскому полу. Существует статистика, что женщины страдают болезнью Альцгеймера намного чаще, чем мужчины. В первую очередь, это связано с тем, что средняя продолжительность жизни женщин выше, чем у представителей мужского пола, то есть мужчины не доживают до того критического возраста. Во-вторых, у представительниц женского пола, после 50 лет начинается сильная гормональная перестройка, у мужчин она незначительная. Этот фактор ученые так же выделили, как фактор риска.
Черепно-мозговые травмы. В группе риска находятся спортсмены, люди, получающие травмы головы с потерей сознания, памяти. У такой категории людей может развиться болезнь Альцгеймера.
Большие психологические потрясения и стрессы. Любое волнение и стресс сказывается на психическом состоянии человека. Длительный стресс приводит к образованию большого количества кортизола в организме, который губительно действует на нейронные связи и на весь организм в целом.
Нарушения, связанные с работой сердечнососудистой системы. Головной мозг и его здоровое состояние напрямую зависят от состояния сердечнососудистой системы. Сердце как большой насос подает, насыщенную кислородом и питательными веществами, кровь в головной мозг и другие органы.
Если имеются сбои в работе сердца, то могут возникнуть проблемы в головном мозге, например, недостаточное поступление кислорода, и вследствие этого недостаточная передача импульсов через нейронные связи. Такой фактор в развитии болезни Альцгеймера так же не исключается учеными.
Другие нарушения, приводящие к кислородному голоданию клеток головного мозга. К таким нарушениям относятся: сахарный диабет, болезни дыхательной системы, атеросклероз сосудов головного мозга, гиперлипидэмия (высокая концентрация липидов в крови), курение, артериальная гипертония. Своевременное лечение и предотвращение таких нарушений значительно снижает риск развития болезни Альцгеймера.
Таким образом, точные причины возникновенияболезни Альцгеймера пока не выявлены. Генетическая теория происхождения болезни считается наиболее оправданная.
Установление диагноза требует комплексного обследования. Врач может без труда выявить имеющуюся деменцию, но точно диагностировать ее тип бывает сложно. Ранний тип начала болезни Альцгеймера вызывает частые ошибки в постановке диагноза.
В методы комплексного исследования входят:
- Выявление наследственного, генетического фактора.
- Обследование неврологического состояния.
- Оценка памяти, оценка мыслительных, умственных способностей при помощи когнитивных тестов.
- Анализы крови для исключения других возможных патологий. На данном этапе проводят исследование цереброспинальной жидкости для выявления разрушительных процессов.
- Нейровизуализация – несколько видов методов, позволяющих получить визуальную структуру, функциональные характеристики мозга, а также биохимические процессы, происходящие в ней.
Здесь применяются следующие методы: компьютерная томография, электроэнцефалография, магнитно-резонансная томография, позитронно-эмиссионная томография с контрастом, однофотонная эмиссионная томография.
Есть доказанные факты, что развитие болезни Альцгеймера и, вызываемые ею, дегенеративные нарушения начинаются задолго до проявления явных клинических симптомов. Поэтому, очень сложно выявить точное клиническое начало болезни. Такое скрытое состояние назвали предеменция. В общем течении выделяют следующие стадииболезни Альцгеймера.
Первая ранняя стадия: на данном этапе никаких симптомов тревоги нет, память не нарушена, никаких отклонений не выявляется.
Вторая начальная стадия: начинаются ухудшения памяти, не отмеченные посторонними людьми.
Третья стадия у людей, страдающих болезнью Альцгеймера, проявляется умеренными, замечаемыми посторонними людьми, нарушениями памяти. У больного отмечается рассеянность, он не помнит, куда положил ту или иную вещь, путается в именах. На третьей стадии врач еще не может с уверенностью поставить точный диагноз.
На четвертой стадии происходит выраженное нарушение памяти. Больные забывают имена близких родственников, путают события, появляются некие провалы в памяти. Больные на данном этапе уже не могут справиться со счетом, возникают сложности при выборе.
На пятой стадии заболевание характеризуется очень сильными мозговыми нарушениями. Пациенты забывают адрес места жительства, не могут вести счет дням, не помнят месяцы и время года. На данной стадии болезни Альцгеймера больные еще узнают своих близких, могут самостоятельно обслуживать себя: принимать пищу и совершать гигиенические мероприятия по собственному уходу.
На шестой стадии недуга наблюдается сильное прогрессирование нарушений памяти. Несмотря на то, что больные узнают своих близких, они не могут вспомнить их имена. Такие пациенты забывают часть своего прошлого, не могут подобрать себе одежду. Начинаются проблемы со стулом, возникает недержание мочи, они не могут самостоятельно сходить в туалет и ухаживать за собой.
Больные на шестой стадии заболевания становятся очень мнительными, недоверчивыми. Нередки случаи галлюцинаций. Такого пациента опасно оставлять без присмотра.
Седьмая стадия характеризуется полной утратой способности к самообслуживанию. Больные не могут сидеть без помощи посторонних, утрачивают способность передвигаться, принимать пищу, часто отказываются от еды. Характерна несвязная речь, чаще какие-либо отдельные фразы, слова и слоги. Самая тяжелая стадия для самого пациента и для его родственников.
Перечисленные стадии выделяются условно. У каждого человека симптомы болезни Альцгеймера могут проявляться по-разному. Все зависит от индивидуальных особенностей и продолжительности течения заболевания.
Часто родственники больных и сами пациенты пытаются выяснить у специалистов, можно ли вылечить болезнь Альцгеймера. Несмотря на высокие медицинские технологии, заболевание неизлечимо. Никакие факторы не могут прервать начавшиеся разрушительные процессы в головном мозге.
Исход заболевания всегда летальный, но, сколько живут с болезнью Альцгеймера, никто не может сказать точно. Этому способствуют разные факторы, но раннее выявление заболевания и своевременная терапия могут значительно улучшить состояние пациентов. Принято считать, что средняя продолжительность жизни при болезни Альцгеймера составляет 8 лет.
При появлении нарушений памяти и других сомнительных симптомов, обязательно нужно обращаться к врачу. Некоторая категория людей совершенно не любит обращаться в лечебное учреждение и не знает, какой специалист может помочь при изменениях памяти, какой врач лечит болезнь Альцгеймера. Для начала необходимо проконсультироваться с терапевтом.
При выявлении признаков деменции, он направит к неврологу и психиатру. Именно эти специалисты знают, как лечить болезнь Альцгеймера, вернее, как смягчить ее симптоматические проявления. Психиатр лечит глубокую деменцию.
Хотя заболевание относится к категории неизлечимых болезней, поддерживающая терапия помогает смягчить симптомы и замедлить процессы разрушения головного мозга. В лечении болезни Альцгеймера применяют два принципа лечения.
Направлено на улучшение памяти и восстановление интеллектуальных способностей человека. Так же ведется борьба с основными признаками заболевания: депрессией, галлюцинацией, возбуждением. Применяются следующие группы лекарственных препаратов:
- Ингибиторы холинэстеразы – основная группа препаратов, использующихся в лечении деменции. Они способствуют накоплению вещества ацетилхолина, он улучшает и контролирует процессы запоминания. На начальных стадиях заболевания эффективно используются Ривастигмин и Галантамин. На поздних стадиях, с более глубокими нарушениями назначают Донепезил.
- Мемантин – препарат, широко применяющийся в лечении болезни Альцгеймера. Он уменьшает разрушающее действие глутамата на кору головного мозга. Под действием этого лекарственного препарата у больных надолго сохраняется способность к самообслуживанию. Чаще Мемантин назначают на более поздних стадиях заболевания.
- Психотропные лекарственные препараты. Эта группа назначается в тех случаях, когда у больных появляются проблемы со сном или депрессивные состояния. Для устранения этих симптомов назначают нейролептики или транквилизаторы.
- Транквилизаторы назначают для смягчения эмоционального напряжения. Они обладают расслабляющим эффектом и используются как противосудорожные лекарственные средства.
- Антидепрессанты избавляют пациентов от патологической тревожности.
- Нейролептики назначают при психозах.
- Антиоксиданты увеличивают продолжительность самообслуживания.
Дополняют терапию лекарственными препаратами. Такой подход позволяет пациентам адаптироваться к заболеванию на ранних стадиях. С больными проводится терапия общением, работают с воспоминаниями, выполняют интеллектуальные задания. Индивидуальные и групповые занятия приводят к хорошим результатам.
Кроме перечисленных методов терапии уделяется внимание диетотерапии. Из рациона больных исключаются жирные, сладкие продукты питания, острые приправы. Ограничивают употребление мучных изделий. Мнение, что возможно эффективное лечение болезни Альцгеймера народными средствами, к сожалению неверное. Заболевание считается необратимым, можно лишь замедлить его течение.
источник
Болезнь Альцгеймера – распространённая нейронная патология, вызываемая сенильным расстройством памяти и развивающаяся за счёт нарушения функционирования височных и теменных отделов мозга. Болезнь Альцгеймера констатируется у пожилых людей в возрасте от 65 лет. Патологию впервые обнаружил немецкий психиатр Алоис Альцгеймер. Он исследовал случаи нарушения когнитивной деятельности в солидном возрасте и выявил закономерности заболевания.
Ежегодно болезнь Альцгеймера всё более распространяется в европейских и западных странах. Во всём мире сегодня насчитывается свыше 27 миллионов индивидов, носящих болезнь Альцгеймера. Патология считается одной из ключевых проблем современности, так как до сих пор не всегда удаётся вовремя распознать и предотвратить симптомы её возникновения. Существует множество теорий о причинах развития заболевания, однако учёные сходятся в том, что сегодня невозможно полностью остановить процесс прогрессирования болезни Альцгеймера. В среднем с начала заболевания люди живут от семи до пятнадцати лет.
Болезнь Альцгеймера возникает ввиду ряда причин. Его патогенез строится на трёх основополагающих теориях. В первом случае исследователи высказывают мнение, что болезнь Альцгеймера появляется при сниженном нейромедиаторе ацетилхолина. Больным были предложены медикаменты с повышенным содержанием данного вещества, однако, они не дали должного эффекта. Следовательно, поддержка этой теории не получила широкого распространения.
Морфологические изменения, происходящие в головном мозге человека при болезни Альцгеймера
Сторонники второй теории предполагали, что болезнь Альцгеймера развивается за счёт скоплений бета-амилоида – вещества, образующегося из кодированного белка геном АРР, который находится на 21 хромосоме. В качестве доказательства к данной гипотезе приводятся люди, дожившие с синдромом Дауна до 40 лет. У индивидов с таким отклонением образуется лишняя копия 21 хромосомы, и после развивается патология. Отклонения в генетике приводят к переизбытку амилоида в мозговых тканях
Третья теория обусловлена генетикой. Она подразумевает нарушения в строении тау-белка. Образование нейрофибриллярных клубков приводит к гибели клеток.
Болезнь Альцгеймера развивается также ввиду старения организма. Клетки головного мозга атрофируются, происходит частичная или полная потеря памяти, заторможенность моторики движения, забывание основных навыков и привычек, необходимых для повседневной жизни, речь со временем нарушается, становится бессвязной и фрагментарной. Средний возраст начала болезни – 65 лет.
Наблюдения за пациентами, страдающими болезнью Альцгеймера, определили целостную картину развития симптомов заболевания. Специалисты выявили несколько методов определения нарушения памяти. Развитие заболевания состоит из трёх ведущих стадий: ранней, средней и поздней.
| Стадия | Проявления |
|---|---|
| Ранняя |
|
| Средняя |
|
| Поздняя |
|
Когда болезнь Альцгеймера начинает усиленно развиваться, необходимо принять меры для обеспечения морального и физического комфорта больного. При нарушении зрения или слуха можно подобрать хорошие очки или слуховой аппарат, предложить книги с большими буквами и картинками, подыскать интересное и простое увлечение, способное отвлечь больного от его состояния. Также очень важно соблюдать психологический комфорт: не повышать голос на больного, постоянно поддерживать его и не ругать, рассказывать интересные истории из жизни, возможно, читать книги или стихотворения и т.д. Больной должен чувствовать, что его понимают и поддерживают.
Для определения степени развития заболевания нужно провести специальное диагностирование. У пациента берутся анализы крови, мочи и ликвора для обнаружения фрагментов амилоидного белка и тау-протеина. Болезнь Альцгеймера развивается при снижении концентрации амилоида и повышении уровня тау-белка. Данное исследование выявляет заболевание даже на додементных стадиях. При помощи электрофизиологического метода ЭЭГ наблюдается увеличение медленноволновых процессов в теменной части мозга. Однако этот показатель может проявляться и при других когнитивных нарушениях.
Пациента необходимо исследовать на МРТ. Томография помогает исключить иные воспаления головного мозга, а также получить удостоверение диагноза. Нейровизуализация определяет снижение процессов метаболизма и кровотока в областях лобного отдела, височных отделах и в теменной части мозга.
Головной мозг здорового человека и при болезни Альцгеймера
Диффузное омертвение коры мозга, показанное на МРТ, медленно развивающаяся деменция и хорошие лабораторные показатели говорят о наличии у пациента болезни.
Дифференциальная диагностика рекомендуется для исключения других патологий со схожими симптомами. Заболевания щитовидной железы, авитаминозы, опухоли головного мозга, наркозависимость, медикаментные интоксикации, хронические инфекции и тяжёлая форма депрессии могут ухудшить состояние памяти . Исследования на МРТ дают возможность исключить мультиинфарктную деменцию, болезнь Бисвангера и нормотензивную гидроцефалию.
Нарушение психомоторных реакций характеризуется специфическими симптомами. Проявляющиеся нарушения походки при незначительном ослаблении памяти говорят о нормотензивной гидроцефалии. Болезнь Паркинсона имеет признаки тремора покоя, сгорбленности и гипокинезии. Авитаминоз проявляется при хронической стадии алкоголизма. Ощущения смены состояния мышц и сухожилий, сопровождающиеся патологией разгибательных реакций, являются признаком нехватки в организме витамина В-12. Метастатические новообразования головного мозга характеризуются эпилептическими припадками. Затяжная депрессия практически всегда исключает депрессивную псевдодеменцию. Быстро развивающаяся деменция вкупе с повышением мышечного тонуса и миоклонией указывает на болезнь Крейтцфельдта-Якоба.
Болезнь Альцгеймера очень часто передаётся по наследству, следовательно, выраженная деменция у одного из родственников говорит о возможной семейной форме заболевания или же указывает на болезненную наследственность у детей.
В наши дни, к сожалению, не известен стопроцентный метод борьбы с болезнью Альцгеймера. Приём специальных медицинских препаратов может лишь приостановить процесс развития патологии, однако лекарства не могут регенерировать разрушенные и повреждённые ткани и клетки головного мозга. Поэтому, все ведущие врачи и учёные мира рекомендуют уже в молодом возрасте начать предпринимать меры профилактики заболевания. Болезнь Альцгеймера – неразрешимая сегодня загадка для исследователей, следовательно, необходимо обезопасить себя от возникновения этой патологии.
Главным источником профилактики заболевания является здоровый образ жизни. Он подразумевает отказ от курения, полноценное питание, насыщенное всеми группами витаминов; отказ от больших доз алкоголя; регулярные физические нагрузки( тренироваться или совершать длительные пешие прогулки хотя бы по 3 часа в неделю); ежедневную интеллектуальную активность.
Курение и алкогольные напитки способствуют ослаблению со временем умственной деятельности, активной концентрации на решаемой задаче. Они являются причиной закупорки сосудов, что может отобразиться на заболеваниях в отделах головного мозга. Возникает риск сердечно-сосудистых заболеваний, колебаний артериального давления, нарушений функционирования памяти, общее снижение иммунитета организма. Человек становится подверженным огромному количеству заболеваний.
О пользе правильного питания говорят везде и всюду, однако мы очень часто пренебрегаем элементарными потребностями в еде. Необходимо, особенно в пожилом возрасте, ограничить приём продуктов, содержащих холестерин, также острых, чересчур соленых блюд, мучных изделий. Такое количество тяжёлой пищи может стать причиной сахарного диабета и нарушений артериального давления, а эти заболевания могут вызвать болезнь Альцгеймера. Для профилактики возникновения болезни рекомендуется ежедневно выпивать бокал красного вина или стакан красного виноградного сока. Элементы, содержащиеся в этих напитках, оказывают защитную функцию на клетки головного мозга, предохраняя их от физического стресса и развития бета амилоида. Обязательно нужно соблюдать режим питания.
Список продуктов, рекомендуемых для органичного функционирования мозга:
- свежие фрукты и овощи, а также фреши;
- ягоды: в их состав входят антоцианозиды – биологически активные вещества, защищающие клетки мозга от воздействия вредных веществ и предотвращающие ослабление памяти;
- продукты, содержащие элемент Омега-3: тунец, сёмга, скумбрия;
- витамины группы В: крупы, кисломолочные продукты, мясо птицы, яйца, печень, грибы, сыр;
- рыба и морепродукты, зелень, оливки, маслины – активизируют умственную деятельность.
Ваш организм будет получать полноценный комплекс витаминов благодаря этому перечню продуктов.
Физическая активность особенно полезна в пожилом возрасте. Данные исследований показали, что группа лиц от 65 до 75 лет, еженедельно занимающаяся быстрой ходьбой, имеет лучшие показатели по работе кровеносных сосудов и всех органов в целом, чем те, кто ведёт пассивный образ жизни. Регулярные физические упражнения разгоняют кровь по организму, заставляя работать все мышцы и суставы. После этого человек чувствует себя отдохнувшим, посвежевшим и полным сил.
Ежедневное чтение газет, журналов или книг, разгадывание кроссвордов, изучение иностранных языков или другой вид умственной деятельности заставляют память работать, тем самым предупреждая болезнь Альцгеймера. Также важно иметь личные увлечения или хобби, вести активный образ жизни, встречаться с друзьями или знакомыми. Таким образом, каждый день задействуются мыслительные процессы личности, функционируют все отделы головного мозга, которые может поразить болезнь Альцгеймера.
Болезнь Альцгеймера является неизлечимым заболеванием, поэтому рекомендуется в течение всей жизни придерживаться правильного образа жизни, не запускать свой организм, ибо физиологические и ментальные процессы организма очень чувствительны к пренебрежению собственным здоровьем. Важно помнить о первых признаках возникновения болезни Альцгеймера и незамедлительно обращаться к специалисту в случае их проявления.
источник
Исследования показывают, что в мозге людей с болезнью Альцгеймера происходят химические и структурные изменения, нетипичные для физиологического старения. Они влияют на способность человека обрабатывать, хранить и извлекать информацию. На сегодняшний день доподлинно неизвестно, почему происходят эти изменения, и какую роль в генезе болезни играет пожилой возраст. Но одно ясно точно, большинство пациентов — это пожилые люди, старше 65-70 лет. Случаи раннего начала патологии обычно связаны с дополнительными факторами, влияние которых тоже пристально изучается.
Ученые обнаружили две значительные аномалии в структуре мозга людей, страдающих болезнью Альцгеймера:
- Специфические хаотично закрученные элементы нервных клеток, которые называют нейрофибриллярными пучками или клубками тау-белка;
- Белковые конгломераты, именуемые бета-амилоидными, которые формируют специфические бляшечные структуры на поверхности или внутри нейронов.
Образование фибриллярных клубков параллельно с накоплением амилоидных бляшек, ученые связывают с повреждением клеток мозга и нарушением их функциональности. Прогрессивная гибель клеток заставляет мозг атрофироваться, уменьшаться в объеме.
Кроме того, мозг при болезни может страдать в силу понижения синтеза специфических химических соединений, необходимых для передачи сигналов между соседними нейронами. К данным химическим соединениям, именуемым нейротрансмиттерами, причисляют ацетилхолин с норадреналином и серотонином. В отделе мозга, отвечающем за память (его именуют гиппокампом), прогрессивно гибнут нервные клетки, происходит снижение уровня химических веществ, необходимых для трансляции сообщений между нервными клетками во всех необходимых направлениях.
Ученые прицельно и подробно изучают роль возраста в генезе этой по своему уникальной патологии. Отмечено, что риск развития болезни Альцгеймера увеличивается по мере старения организма, когда возраст переваливает далеко за 60-65 лет. Однако, это не физиологическое старение, а формирование определенных патологических мозговых изменений, которые запускают цепь последовательных событий. Не все люди в пожилом возрасте страдают этой патологией, но по мере времени встречаемость болезни возрастает — почему так происходит, пока непонятно.
Так, в 65 лет болезнью Альцгеймера затронуто около 1% людей; в возрасте 85 лет заболевают уже от 30 до 50%. Хотя было высказано предположение, что деменция может развиться у любого пожилого человека, но тут следует подчеркнуть, что болезнь Альцгеймера — это болезнь, а не просто нормальное старение. Это однозначно патология, которую нужно лечить, в том время как при здоровом старении нужны только профилактические мероприятия и здоровый образ жизни.
Ученые активно выясняют роль наследственности: если у пациента есть родственники, у которых определена болезнь Альцгеймера, шансов заболеть гораздо больше, чем у обычных пожилых людей. Однако, четкая наследственная линия болезни Альцгеймера, с передачей из поколения в поколение, прослеживается менее, чем у 1% пациентов. В определенных семьях, достаточно часто первые проявления болезни возникают рано, развиваются быстро и типичны для всех членов. Это дает право выделить ее как отдельную форму, ей дали название: семейная болезнь Альцгеймера, либо патология с ранним началом.
Также отмечено, что болезнь чаще встречается среди женщин, чем среди мужчин. Хотя, справедливости ради, стоит отметить, что женщины, по статистике, живут дольше мужчин, чаще доживая до возраста, когда проявляются признаки болезни. Поэтому окончательно говорить о влиянии пола сложно, может быть, большинство мужчин просто не доживают до своего дебюта болезни.
Некоторые исследования показали связь между болезнью Альцгеймера и имевшимися ранее значительными повреждениями головы, черепно-мозговыми травмами или авариями. Но подобное выявляется далеко не во всех случаях, и время, прошедшее с момента травмы — существенно разнится.
Активно обсуждается уровень образования и социальный статус больных. Некоторые исследования показали, что низкий уровень образования связан с повышенным риском болезни Альцгеймера, хотя каким образом это связано между собой, не совсем понятно.
Также определены определенные зависимости, например, с синдромом Дауна. Люди с ним часто заболевают болезнью Альцгеймера, достигая возраста примерно 40-50 лет.
Одна из самых известных и противоречивых теорий касается алюминия — именно этот металл считался причиной мозговых изменений при болезни Альцгеймера, когда исследователи обнаружили его следы в мозге пациентов с характерными симптомами. Многие исследования с тех пор либо не смогли подтвердить этот вывод, либо имели сомнительные результаты. В некоторых исследованиях это было выявлено при вскрытии: алюминий в клетках мозга обнаруживается в более высоких количествах, чем обычно. Хотя болезнь Альцгеймера подтверждалась, но алюминий выявлялся не во всех случаях. Многочисленные последующие исследования показали, что группы людей, подвергающихся воздействию высоких уровней алюминия, не имеют повышенного риска болезни. В целом, ученые могут только предположить, что воздействие алюминия играет косвенную роль в болезни Альцгеймера.
Поскольку контролируемые факторы риска болезни Альцгеймера еще не известны, снизить риск развития патологии на сегодняшний день — невозможно. Некоторые исследования, однако, предполагают, что постоянное обучение новому и тренировки памяти в течение всей жизни могут помочь защитить от болезни.
Одна из наиболее интересных новых областей исследований связана с факторами риска, которые могут провоцировать болезнь. Изучение возможных провокаторов болезни Альцгеймера, например, таких как старение, выявление генов, ответственных за патологию, перенесенные серьезные травмы головы, генетические факторы и низкий уровень образования, могут стать ключом к профилактике.
Выдвигаются теории о том, как эти факторы могут провоцировать появление амилоидных бляшек, фибриллярных клубков, каким образом они стимулируют гибель мозговых клеток — это те характеристики, которые часто встречаются при болезни Альцгеймера. Аналогичным образом, изучение возможных факторов, противостоящих болезни Альцгеймера, включая использование противовоспалительных препаратов, определенные генетические факторы, антиоксидантную терапию, постоянное самообразование, тренировку мозга — порождает другие теории. Многие потенциальные методы лечения, которые предлагаются учеными, изучающими те или иные версии болезни, в настоящее время тестируются, опробуются в клинических исследованиях или находятся в стадии разработки.
источник
Несмотря на то, что научное общество до сих пор не может прийти к единому мнению относительно гипотезы возникновения болезни Альцгеймера, морфологические изменения, возникающие при данной патологии, изучены достаточно тщательно. Знание механизмов развития заболевания и отдельных его проявлений необходимо для своевременной диагностики сенильной деменции альцгеймеровского типа. Понимание патогенеза играет важную роль и в создании новых направлений терапии.
Что происходит с мозгом при болезни Альцгеймера на молекулярном уровне?
Все начинается с нарушения метаболизма. В нормальных условиях предшественник бета-амилоида расщепляется ферментом на одинаковые по размеру непатогенные пептиды. При дефекте ферментной системы или самого белка в результате указанной реакции получаются разные по длине фрагменты.
Нерастворимые длинные молекулы начинают откладываться в стенках сосудов и веществе головного мозга, затем объединяются между собой в бета-амилоидную структуру. Получившийся белок обладает токсичным воздействием на нейроны. Он способствует развитию оксидативного стресса, активирует медиаторы воспаления — вещества, поддерживающие воспалительную реакцию. Все эти процессы приводят к повреждению и смерти нервных клеток.
В свою очередь, из-за гибели нейронов базального ядра снижается концентрация ацетилтрансферазы, фермента, катализирующего образование ацетилхолина, одного из главных возбуждающих нейромедиаторов. Ацетилхолин отвечает за передачу нервного импульса: снижение его количества негативно отражается на когнитивных функциях и ведет к нарушению регуляции процессов памяти.
По мере накопления бета-амилоида происходит гиперактивация механизмов, направленных на защиту тканей. Они «отключают» синтез протеинов, необходимых для нормальной работы головного мозга и тем самым запускают процессы дегенерации, которые приводят к деменции.
Какие изменения характеризуют головной мозг при болезни Альцгеймера на клеточном уровне? Самыми главными являются появление сенильных бляшек и нейрофибриллярных сплетений, а также массовая гибель клеток вещества головного мозга.
Под этим термином подразумевают локальные внеклеточные скопления бета-амилоида различного размера в мозговом веществе. В первую очередь гибнут нейроны, окружающие именно «гнездные» отложения токсичного белка, поэтому на периферии бляшек всегда находятся поврежденные клетки.
Зрелой бляшке предшествует преамилоидное отложение. Стандартная «созревшая» бляшка состоит из четырех компонентов:
- центральное ядро — очаговое скопление бета-амилоида;
- клеточное окружение из микроглии, в этой же зоне изредка встречаются астроциты;
- аксоны и дендриты, находящиеся в стадии дегенерации;
- отростки нейронов, которые уже наполнены плотными тельцами.
Мозг больного Альцгеймером содержит сенильные бляшки в гиппокампе, миндалевидном теле, во всех отделах коры головного мозга, кроме чувствительных и двигательных зон.
Это внутриклеточные включения, основной составляющей которых считается гиперфосфорилированнный белок под названием тау-протеин. Они выглядят как узелки, либо клубочки, и представлены спиралевидными скрученными попарно филаментами.
Тау-протеин предназначен для стабилизации микротрубочек, органелл, отвечающих за создание цитоскелета и транспортировку веществ внутри клетки. Гиперфосфорилирование белка тау приводит к нарушению его связей с микротрубочками, что в итоге вызывает гибель нейрона.
Пораженные клетки уменьшаются в объеме, их цитоплазма вакуолизируется. В ней часто обнаруживают агрофильные гранулы.
| Свойства/Патоморфологический элемент | Сенильные бляшки | Нейрофибриллярные сплетения |
|---|---|---|
| внешний вид | скопления разных размеров овальной формы | узелки или клубочки из филаментов |
| локализация по отношению к клетке | внеклеточное пространство | внутри клетки, на внутренней стороне мембраны нейрона |
| локализация в головном мозге | гиппокамп, амигдала, кора | гиппокамп, амигдала, кора, базальное ядро Мейнерта |
Нейрофибриллярные сплетения локализуются там же, где сенильные бляшки, а также в базальном крупноклеточном ядре переднего мозга. К патоморфологическим элементам, схожим с ними по происхождению, относятся скопления актиновыхфиламентов или тельца Хирано, которые располагаются в нейронах гиппокампа и проксимальных дендритах.
Выраженность когнитивных нарушений при данной патологии не коррелирует с концентрацией двух предыдущих элементов (бляшек и нейрофибриллярных сплетений), зато напрямую зависит от того, насколько поврежден мозг при болезни Альцгеймера, и количества связей между нервными клетками. Чем меньше синапсов, тем тяжелее выражены нарушения.
Головной мозг при Альцгеймере страдает неоднородно. Массовую гибель нейронов отмечают на следующих участках:
- гиппокампе, отвечающем за консолидацию памяти;
- медиобазальных участках лобных долей;
- глубинных отделах височных долей;
- кореатрофичных долей головного мозга.
Нейробиологи из Университета штата Аризона во время испытаний обнаружили, что изменения в мозге при болезни Альцгеймера на клеточном уровне включают в себя также некроптоз. При изучении посмертных образцов в тканях мозга были обнаружены белки, являющиеся маркерами этого программируемого процесса. Поэтому некроптоз можно отнести к одному из механизмов развития нейродегенерации.
Гистологические исследования показывают, что вышеуказанные процессы приводят к постепенной атрофии ткани головного мозга, значительному уменьшению числа нейронов гиппокампа (особенно на уровне крючка), коры, подкорковых структур.
Отмечаются дегенеративные изменения дендритов, белого вещества, накопление бета-амилоида и нейрофибриллярных сплетений. Вместе с гибелью нейронов нарушаются синаптические связи. Сильнее всего эти изменения заметны в височной коре, базальных ядрах, гиппокампе, поясной извилине и в медиобазальных участках коры больших полушарий мозга.
Важно! У многих людей в пожилом возрасте в веществе мозга обнаруживаются сенильные бляшки и клубки из филаментов. Однако при Альцгеймере они распределяются неравномерно, преимущественно в определенных областях (например, в височных долях).
Скопления бета-амилоида выявляются не только во внеклеточном пространстве, но и в церебральных сосудах, а также в сосудистых сплетениях. Возможна дистрофия (иногда избыточная пролиферация) глии.
Мозг человека с болезнью Альцгеймера характеризуется следующими признаками:
- диффузной атрофией вещества, преимущественно височных, теменных и затылочных долей;
- сужением извилин;
- углублением борозд;
- асимметрией гиппокампов;
- расширением желудочков;
- расширением субарахноидальных пространств;
- уменьшением общей массы и объема;
Из-за атрофии коры и уменьшения общего объема мозга развивается компенсаторная гидроцефалия — ликвор постепенно заполняет образующиеся в белом веществе полости. Истончается дно III желудочка. Результатом этого является поражение области гипоталамуса и нарушение метаболизма вплоть до серьезных эндокринных сдвигов (яркий пример — прогрессирующая кахексия).
Немалый вклад в изучение патогенеза и проявлений данного заболевания внесли методы нейровизуализации: КТ, МРТ, ПЭТ, ОФЭКТ и т.д. Большое значение в диагностике Альцгеймера придается методу магнитно-резонансной томографии. Изменения на МРТ при болезни Альцгеймера позволяют учитывать возрастную инволюцию и упрощают дифференциальный диагноз с другими, схожими по клиническим проявлениям патологиями.
Магнитно-резонансную томографию проводят минимум два раза. Интервал между исследованиями должен составлять не меньше месяца — для оценки наличия и динамики дегенеративного процесса. При анализе учитывают возрастные изменения, церебральную атрофию и компенсаторную гидроцефалию.
Уже для ранних стадий заболевания характерно уменьшение объема медиальных участков височных долей. Наиболее точно дифференцировать возрастную норму от Альцгеймера удается благодаря измерению гиппокампа и энториальной коры: степень дегенерации гиппокампа у больных сенильной деменцией больше примерно в два раза. То же самое можно сказать о размерах височного рога.
Мозг больного Альцгеймером на МРТ на более поздних стадиях имеет следующие признаки:
- наличие включений (крупных очагов-бляшек и нейрофибриллярных сплетений);
- уменьшение массы и объема церебрального вещества;
- расширение желудочков;
- нарушение метаболизма в мозговом веществе.
У пациентов с БА на МРТ чаще выявляется поражение белого вещества в форме лейкоареоза. Особое значение имеют перивентрикулярные гиперинтенсивные очаги, в то время как глубокие поражения не имеют особой корреляции с сенильной деменцией.
В 60% случаев обнаруживаются изменения в подкорковых структурах в виде лакунарных кист, не прозвучавших клинически корковых инсультов, изолированных очагов.
Помимо обычного МРТ, в диагностику иногда включают перфузионную МРТ, диффузионно-взвешенную и спектроскопию.
Перфузионная МРТ — методика получения изображения после внутривенного введения специального вещества. Благодаря ей можно измерить гемодинамические параметры мозга. Ряд исследований выявил снижение объема гемоперфузии у пациентов с Альцгеймером почти на 20% по сравнению с нормой.
Спектроскопия — позволяет получить информацию о химическом составе тканей.
Важно! Большинство назначаемых методик исследования, даже МРТ, не всегда позволяет однозначно вынести вердикт о наличии болезни Альцгеймера на ступени ранней деменции. Поэтому при изучении изменений в церебральном веществе следует принимать во внимание все виды диагностики, не отдавая приоритет какому-либо из них.
Болезнь Альцгеймера на МРТ головного мозга с участием спектроскопии демонстрирует подъем уровня холина, что отражает разрушение миелиновых оболочек нервных волокон, подъем уровня мио-инозитола, что показывает аномалию цитоскелета. У пациентов с БА регулярно выявляются оба признака. Уровень других метаболитов, таких как креатин, N-ацетиласпартат, коррелируют с тяжестью деменции при Альцгеймере.
Если МРТ покажет болезнь Альцгеймера точно, то с компьютерной томографией все сложнее. Чувствительность компьютерного томографа по сравнению с ЯМР намного ниже, на КТ видны лишь значительные поражения вещества мозга.
| Изменения/метод исследования | КТ | МРТ |
|---|---|---|
| атрофия вещества мозга | при выраженных изменениях | на ранних стадиях |
| расширение желудочков | да | да |
| гидроцефалия | да | да |
| бляшки в сосудах | с контрастированием | да |
| очаги лейкоареоза | да | да |
| изменения размеров гиппокампа | при выраженных изменениях | да |
| изучение оболочек мозга | нет | да |
| изучение мягкого вещества | средняя точность | высокая точность |
| исследование структуры нервных волокон | нет | да |
На срезах КТ хорошо заметна атрофия коркового вещества, расширение субарахноидальных пространств и желудочков мозга, а также компенсаторная гидроцефалия, характерные для Альцгеймера. Видны будут и небольшие зоны лейкоареоза, а КТ с внутривенным введением контраста помогает обнаружить и амилоидные отложения в церебральных сосудах и сосудистых сплетениях.
Хотя все эти признаки и повторяют МР-симптоматику для сенильной деменции альцгеймеровского типа, но они становятся заметны только на поздних стадиях и нужны лишь для подтверждения уже поставленного диагноза. Если болезнь Альцгеймера МРТ покажет в стадии ранней деменции, то разрешающая способность компьютерного томографа попросту не позволит этого сделать.
источник
… появление методов нейровизуализации позволило значительно улучшить диагностику заболеваний, приводящих к деменции.
Болезнь Альцгеймера (БА) по мере прогрессирования сопровождается церебральной атрофией (макроскопически размер головного мозга пациента становится меньше), Проявляется это при компьютерной ( КТ ) или магнитно-резонансной томографии ( МРТ ) как увеличение желудочковой системы и борозд полушарий головного мозга. Стандартная МРТ при БА (и др. деменции) обычно использует импульсные последовательности быстрого спинового эха (fast spin echo – FSE) для получения Т1-взвешенных изображений (Т1ВИ) и Т2-взвешенных изображений (Т2ВИ), а также последовательность инверсии-восстановления в модификации FLAIR. Для БА при проведении МРТ с использованием количественной методики (линейные и объемные измерения желудочков, объемные измерения ликворных пространств, серого и белого вещества) характерно уменьшение объема медиальных отделов височных долей, особенно энторинальной коры и гиппокампа ( [. ] уменьшение их объема характерно уже для ранних проявлений БА, но следует помнить, что атрофия гиппокампа хоть и ранний, но не абсолютно специфичный маркер БА). Необходимо изучение динамики этих изменений. Так, например, если через полгода отмечается нарастание церебральной атрофии, включая атрофию височных долей и гиппокампа, то это свидетельствует о прогрессировании БА. [. ] Необходимо помнить, что наружная и внутренняя гидроцефалия как проявление атрофии может быть связана не только с БА, но и с другими дегенеративными заболеваниями позднего возраста, сопровождающимися деменцией (болезнью Пика, болезнью Паркинсона, амилоидной ангиопатией, хореей Генингтона, и др.), а также может быть следствием травмы, лучевой терапии. Кроме того, расширение ликворных пространств наблюдается также при ряде физиологических и патологических процессов (алкоголизме, менингите, голодании) и является обратимым. Запомните : наличие единичных мелких сосудистых очагов или ограниченного перивентрикулярного лейкоареоза не исключает диагноз БА.
Если обычные КТ и МРТ выявляют структурные изменения, характерные для БА только на стадиях продвинутой деменции, функциональные методы могут иметь большее значение для выявления мягких изменений на ранних стадиях заболевания. Функциональные методы так же имеют значение для разграничения БА от сосудистой деменции, лобно-височной деменции, деменции с тельцами Леви или депрессии. Функциональными радиоизотопными методами являются однофотонная эмиссионная компьютерная томография (ОФЭКТ), позитронная эмиссионная томография (ПЭТ), функциональная МРТ (фМРТ), перфузионная МРТ (пМРТ), диффузионно-взвешенная МРТ (двМРТ), МР-спектроскопия (МРс).
ОФЭКТ при исследовании головного мозга используется для оценки регионарного мозгового кровотока. При БА обычно выявляется снижение гемоперфузии в теменно-височной области. Величина гемоперфузии коррелирует с тяжестью когнитивных нарушений. Использование этого метода позволяет повысить точность клинической диагностики БА, и дифференцировать ее от других видов деменции. Снижение перфузии в лобных долях происходит при лобно-височной деменции. При деменции с тельцами Леви гипоперфузия наблюдается в затылочных долях, что отличает ее от БА.
ПЭТ позволяет оценить активность метаболических изменений в тех или иных зонах головного мозга (уровень метаболизма глюкозы в головном мозге после внутривенного введения радиофармпрепарата, обычно флюоро-2-деоксиглюкозы ([ФДГ]), что также важно, поскольку БА сопровождается гибелью нейронов. ПЭТ проводится как в покое, так и при выполнении когнитивных тестов (при исследовании кровотока и метаболизма глюкозы во время выполнения когинитивных тестов было выявлено, что уровень ответа у пациентов с болезнью Альцгеймера ниже, чем у пациентов контрольной группы). По мере прогрессирования заболевания при ПЭТ отмечается нарастание дефекта [снижение уровня] метаболизма в теменно-височных отделах. Величина этого дефекта [снижения] коррелирует со степенью когнитивного снижения. Уровень метаболизма глюкозы в базальных ганглиях, мозжечке, первичной сенсомоторной коре обычно не изменен. ПЭТ может использоваться при дифференциальной диагностике БА с другими видами деменций. Показано, что при лобно-височной деменции снижен уровень метаболизма глюкозы в лобных долях, передних и медиальных отделах височных долей, при деменции с тельцами Леви – в теменных, височных, затылочных долях и мозжечке. У пациентов с депрессией уровень метаболизма глюкозы не изменен. При сосудистой деменции снижение уровня метаболизма глюкозы имеет пятнистый характер. Новые достижения в области ПЭТ позволяют увидеть β-амилоид в головном мозге [. ] .
фМРТ – это мощный исследовательский метод, позволяющий выявлять области нейрональной активации в ответ на действие определенных раздражителей или в момент выполнения когнитивных тестов. При БА методом фМРТ выявляется снижение нейрональной активации в лобных и височных долях. В рутинной работе с пациентами, страдающими нарушениями памяти, этот метод не используется, но он имеет потенциальные возможности при ранней идентификации пациентов с продоромальной деменцией.
пМРТ – это метод МРТ, при котором получение изображений осуществляется при внутривенном введении болюса парамагнитного вещества. Он позволяет измерять несколько гемодинамических параметров, а именно локальный объем кровозаполнения, локальный мозговой кровоток, время распространения контрастного вещества по сосудистой системе. Показано, что измерения кровотока, проводимые при пМРТ, коррелируют с церебральным метаболическим отношением глюкозы, потребляемым по данным ПЭТ при БА, при этом пМРТ дешевле ПЭТ и может быть ему альтернативой.
двМРТ – это метод, чувствительный к микроскопическому движению молекул воды в тканях. При проведении исследовании пыла показана статистически достоверная разница измерений диффузии при БА и в норме в нескольких областях мозга, особенно гиппокампе, поясной извилине, белом веществе височных и теменных долей.
МРс (протонная магнитнорезонансная спектроскопия) дает возможность получить неинвазивно информацию о химическом составе исследуемой ткани. Протонная МРс позволяет in vivo оценить содержание в головном мозге N-ацетиласпартата (NAA), глютамина и глутамата, глицина, холина, креатина и фосфокреатина, липидов, лактата, мио-инозитола. При исследовании пациентов с БА было показано снижение NAA в височных и теменных долях. Уровень метаболитов, таких как мио-инозитол, NAA, креатин, коррелирует с тяжестью деменции.
1. «Болезнь Альцгеймера: диагностические подходы и тактика ведения больных» профессор кафедры нервных болезней Первого МГМУ им. И.М.Сеченова Игорем Владимировичем Дамулиным (журнал «Consilium Medicum» Неврология и ревматология, №02 2012.
2. статья «Магнитно-резонансная томография подкоркового поражения головного мозга при болезни Альцгеймера». Божко О.В., Научный центр психического здоровья РАМН, поликлиника ОАО «Газпром» (статья опубликована в Вестнике Российского Научного Центра Рентгенорадиологии, выпуск №7, 2007).
3. статья «Болезнь Альцгеймера: перспективы диагностики и лечения» Воробьева А.А., Васильев А.В.; Статья опубликована в РМЖ «Неврология. Психиатрия» 12 мая 2009 г., №11
источник


