К ним относят блокаду левой передней ветви, задней ветви левой ножки пучка Гиса, изолированную блокаду правой ножки пучка Гиса.
Блокада левой передней ветви свидетельствует об органическом поражении миокарда вследствие кардиосклерозов или инфаркта миокарда. Она часто выявляется случайно, серьезных нарушений гемодинамики не вызывает. При блокаде левой передней ветви импульс беспрепятственно проходит по пучку Гиса, правой его ножке, задней ветви левой ножки. Своевременно возбуждается правый желудочек сердца и задняя стенка левого желудочка. В связи с нарушением проводимости по передней ветви передняя стенка левого желудочка возбуждается импульсом, пришедшим по анастомозам из задней ветви левой ножки пучка Гиса. Общее время возбуждения миокарда желудочков не нарушается или нарушается незначительно.
ЭКГ признаки блокады передней ветви левой ножки пучка Гиса:
2) в I , avL , V 5 , V 6 сохраняются нормальные зубцы q ;
3) угол α меньше (больше со знаком –) – 30°. (R1 +120 °; 3) вертикальное положение сердца; 4) R / Q avP > l . Блокада задней ветви левой ножки пучка Гиса напоминает гипертрофию правого желудочка. О блокаде задней ветви левой ножки пучка Гиса следует думать, если в динамике горизонтальное положение сердца переходит в вертикальное или у больного ИБС имеет место резкое отклонение электрической оси вправо с ∠α +120 °.
Заключение о блокаде правой или левой ножках пучка Гиса базируется на изменениях ЭКГ в грудных отведениях.
О блокаде правой ножки пучка Гиса свидетельствует наличие уширенных М-образных комплексов QRS (типа rSR, rsR) в правых грудных V1, V2 отведениях (реже в III и aVF), а в левых грудных (V5, V6), I и aVL отведениях – уширенного, иногда зазубренного зубца S. Принеполной блокаде правой ножкипучка Гиса комплекс QRS по форме напоминает блокаду правой ножки, но не уширен или уширен незначительно.
О блокаде левой ножкипучка Гиса свидетельствует наличие уширенных, деформированных комплексов QRS типа R с расщепленной вершиной в левых грудных (V5, V6), I, aVL отведениях, а в правых грудных (V1, V2), III, aVF отведениях – уширенных, расщепленных зубцов S (типа QS или rS). При неполной блокаде левой ножкипучка Гиса комплекс QRS по форме напоминает блокаду левой ножки, но не уширен, либо уширен незначительно.
Блокады ножек пучка Гиса могут быть однопучковыми или монофасцикулярными (изолированная блокада передней ветви левой ножки п. Гиса, изолированная блокада задней ветви левой ножки п.Гиса, блокада правой ножки п.Гиса) , двухпучковыми или бифасцикулярными и трехпучковыми или трифасцикулярными что в значительной степени осложняет интерпретацию данных ЭКГ.
Также блокады разделяют на проксимальные и дистальные.Блокада, которая имеет место в самом атриовентрикулярном соединении, называют проксимальной; она как бы ближе по анатомическому уровню к предсердиям. Трехпучковую блокаду называют дистальной, подчеркивая ее удаленность от предсердий. Однако суть не только в различном названии этих вариантов полной блокады, главное – наличие разных источников ритма для желудочков.
Если при проксимальной полной атриовентрикулярной блокаде источником ритма для желудочков являются пейсмекерные клетки атриовентрикулярного соединения, то при дистальной блокаде желудочки возбуждаются от пейсмекерных клеток, расположенных в одной из ножек пучка Гиса.
Активность пейсмекерных клеток 3-го порядка, заложенных в ножках пучка Гиса, очень невелика. Они способны генерировать импульс с частотой не более 25-30 в минуту, в отличие от пейсмекерных клеток атриовентрикулярного соединения (частота около 40 в минуту).
Поэтому при дистальной атриовентрикулярной блокаде желудочковые комплексы QRS будут регистрироваться на ЭКГ ленте с частотой 25-30 в минуту. Кроме того, эти комплексы в отличие от нормальной формы QRS при проксимальной блокаде будут деформированы и уширены, напоминая форму комплекса QRS при блокаде ножки пучка Гиса.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Для студента самое главное не сдать экзамен, а вовремя вспомнить про него. 9810 — 

источник
Термин «многопучковые блокады» означает замедление проведения более чем в одном структурном элементе специализированной проводящей системы (т.е. БЛН, БЛПВ, БЛЗВ и БПН). Замедление проведения в любых двух ветвях называют бифасцикулярной блокадой, а в трех ветвях — трехпучко-вой блокадой. Термин «билатеральная блокада ножек пучка Гиса» используют для указания на сопутствующие нарушения проведения в левой и правой ножках.
Бифасцикулярная блокада может иметь несколько форм в виде следующих комбинаций: (I) БПН + БЛПВ, для которой на ЭКГ характерна картина БПН с отклонением электрической оси сердца левее —45; (2) БПН + БЛЗВ с картиной БПН и отклонением электрической оси сердца правее +120; (3) БЛН, которая сама по себе может быть причиной задержки в обеих ветвях (в левой передней и левой задней). Эта форма БЛН представляет собой одно из несоответствий действующей терминологии для ЭКГ и неизбежное упрощение в трехпучковой схеме проводящей системы.
Трехпучковая блокада означает задержку проведения в ПНПГ и задержку проведения либо в основном стволе ЛНПГ, либо в обеих ветвях (в ЛПВ и ЛЗВ). Результирующая картина на ЭКГ зависит от: (1) соотношения степеней блокирования в поврежденных структурах; (2) продолжительности самого быстрого проведения возбуждения от предсердия до миокарда желудочков по любому из путей проводящей системы.
Стимуляция желудочков начинается в участке миокарда, в котором происходит выход на миокард импульса активации из ветви проводящей системы, обладающей самым коротким временем проведения. Этот импульс распространяется от ветви к остальным участкам желудочков. Например, проведение и по ПНПГ, и по ЛНПГ осуществляется неполноценно, при этом задержка проведения в ПНПГ меньше, чем в ЛНПГ, активация начнется в ПЖ, а комплекс QRS будет похож на БЛН.
Если степень блокирования в ПНПГ больше, чем в ЛНПГ, на ЭКГ будет картина БПН. Ветвь, создающая самую большую задержку проведения, может меняться в зависимости, например, от ЧСС; это приводит к смене или чередованию типов блокад.
Чтобы отличить на ЭКГ трехпучковую блокаду от бифасцикулярной, следует увеличить общее время проведения от АВ-узла до желудочков. При бифасцикулярной блокаде время проведения через неповрежденную ветвь (полное время проведения) останется нормальным (при отсутствии сопутствующей задержки проведения по АВ-узлу). При трехиучковой блокаде задержка проведения через ветвь, имеющую даже минимальное повреждение, замедлит время проведения и в результате относительно удлинит общее время проведения от АВ-узла до миокарда желудочков. (Следует заметить, что достаточно только задержки проведения, а не блокады. Если блокада возникла во всех ветвях, проведение прервется, и наступит полная блокада сердца.
Эту ситуацию лучше всего иллюстрируют случаи перемежающейся блокады ножки: если блокада в одной из ножек была полной, то развитие блокады и другой приведет к полной АВ-блокаде раньше, чем появятся соответствующие изменения на ЭКГ.) Таким образом, для диагностики трехпучковой блокады необходима картина бифасцикулярной блокады па ЭКГ плюс доказательство замедленного проведения ниже АВ-узла.
Такая задержка в проведении проявляется как удлинение времени на участке Гис-желудочки на внутрисердечных электрограммах. На поверхностной ЭКГ эта задержка проведения может проявляться как удлиненный интервал PR. Однако интервал PR включает время проведения и в АВ-узле, и по внутрижелудочковой проводящей системе. При удлинении внутрижелудочкового проведения интервал PR может не выходить за нормальные пределы, тогда как удлиненный интервал PR скорее указывает на задержку в АВ-узле, чем во всех трех внутрижелудочковых пучках.
Таким образом, признаки удлиненного интервала PR при наличии на ЭКГ картины бифасцикулярной блокады не являются диагностическим признаком трехпучковой блокады, тогда как наличие нормального интервала PR не исключает такого нарушения.
Основное клиническое значение многопучковой блокады заключается в ее ассоциации с тяжелым повреждением проводящей системы. Блокада может быть маркером тяжелого заболевания миокарда и выявлять больных с риском развития блокады сердца.
источник
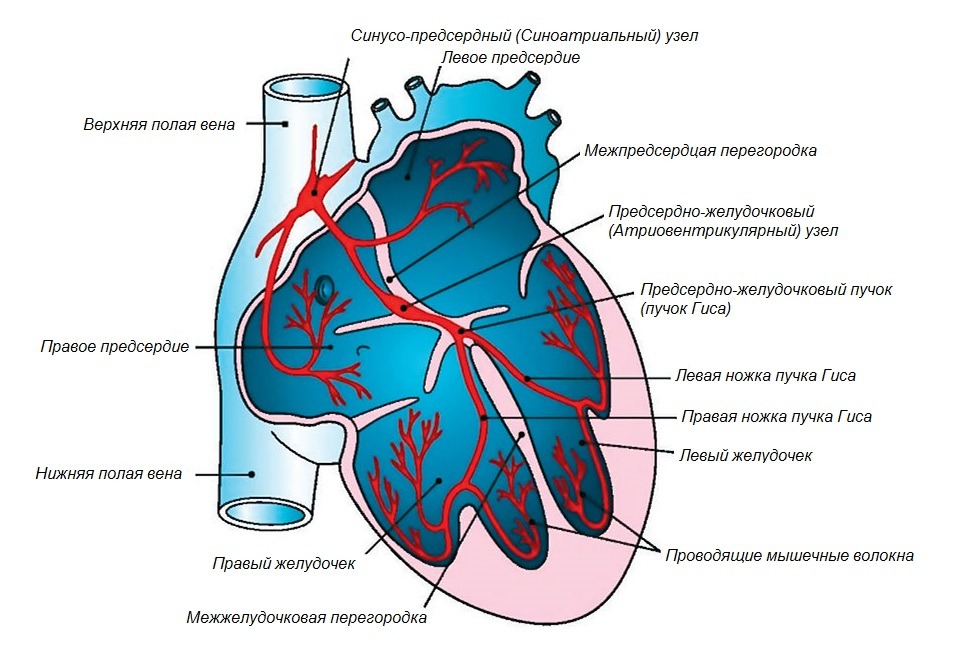
Проводящая система сердца обеспечивает синхронную работу сердечной мышцы, создавая условия для бесперебойной и эффективной подачи крови в сосудистую систему организма. Аритмия и блокада сердца нарушают слаженность и автоматизм проведения импульса, формируя патологические состояния, угрожающие здоровью и жизни человека. Большое прогностическое значение имеет уровень и степень поражения проводящей системы: полная синоатриальная блокада или атриовентрикулярная блокада 3 степени могут стать причиной внезапной смерти, а блокада ножек пучка Гиса крайне редко приводит к серьезным проблемам со здоровьем. В любом случае надо диагностировать блокады сердца на ЭКГ и проводить эффективную терапию, чтобы не создавать условий для опасных осложнений.
Любая сердечная блокада – это замедление или нарушение проведения электрофизиологического импульса на каком-либо отрезке проводящей системы.
Классификация разделяет патологию в зависимости от локализации:
- синоатриальная блокада (блок импульса между синусовым узлом и предсердием);
- внутрипредсердная блокада (нарушение проводимости между предсердиями);
- атриовентрикулярная блокада (предсердно-желудочковая);
- внутрижелудочковая блокада (двухстороннее поражение, блокада ножек пучка Гиса справа или слева).
В зависимости от степени блокирования сердечных импульсов выделяют:
- блокада 1 степени (замедление проведения);
- 2 степень (частичное нарушение — неполная блокада)
- полная блокада сердца (3 степень — прекращение проведения импульсов).
Генерирование импульсов, обеспечивающих синхронную работу сердца, начинается с синусового узла, который является водителем ритма. Вне зависимости от причин при кратковременном или постоянном блоке проведения на любом отрезке проводящей системы возникает высокий риск остановки сердца, обусловленный нарушением коронарного и церебрального кровотока.
Для возникновения любого вида блока проводимости имеются причины, к которым относятся следующие болезни и состояния:
- острая или хроническая ишемия сердца;
- артериальная гипертензия;
- пороки сердца;
- миокардит любой этиологии;
- кардиомиопатия;
- наследственно обусловленные изменения в проводящей системе;
- эндокринная патология (болезни щитовидной железы, надпочечников);
- нейровегетативные дисфункции;
- болезни внутренних органов;
- обменные нарушения (недостаток калия и магния, изменения кислотно-щелочного равновесия);
- токсическое или лекарственное влияние;
- травматические повреждения.
Наиболее опасные варианты патологии (синоатриальная блокада, внутрипредсердная блокада, атриовентрикулярная блокада) возникают после инфаркта миокарда и воспалительных процессов миокарда. Более благоприятный вид (блокада ножек пучка Гиса) может быть у здоровых людей, но внутрижелудочковая блокада с поражением всех отделов пучка Гиса (бифасцикулярная блокада), возникшая на фоне инфаркта, может стать основной причиной остановки сердца.
Для блокады сердца типичны симптомы, характерные для подавляющего большинства кардиальных заболеваний:
- слабость, быстрая утомляемость, снижение работоспособности;
- проблемы с памятью и вниманием;
- одышка при минимальной нагрузке;
- периодически возникающие боли в области сердца;
- склонность к отекам;
- головные боли;
- головокружение и склонность к обморочным состояниям.
Синоатриальная блокада обычно проявляется стандартной симптоматикой при 2-3 степени нарушения проведения. Остальные варианты (блокада желудочков сердца, межпредсердная блокада, атриовентрикулярная блокада) приводят к серьезным нарушения кровообращения при выраженной степени нарушенной проводимости. Чтобы не допустить опасных для жизни ситуаций, необходимо максимально рано выявить патологию проводящей системы и начать лечение кардиальной патологии.
Основным и наиболее быстрым способом диагностировать проблему в сердце можно с помощью метода электрокардиографии. Синоатриальная блокада на ЭКГ определяется по типичному выпадению комплексов PQRST и укорочению интервалов P-P. Внутрипредсердная блокада проявляется только по ЭКГ, когда происходит раздвоение или расщепление зубцов P-P. Атриовентрикулярная блокада характеризуется:
- нарастающее увеличение интервала P-Q;
- выпадение комплексов QRS;
- возникают многообразные нарушение взаимосвязи зубца P и комплекса QRS.
Для блокирования внутрижелудочковых импульсов ниже разветвления (бифуркации) ножек пучка Гиса типичны минимальные изменения на ЭКГ, но при вовлечении в патологический процесс бифуркации высок риск полного блока. Электрокардиограмма поможет выявить все основные виды кардиальной патологии, поэтому метод применяется на первом этапе обследования. Кроме этого, врач направит на следующие дополнительные исследования:
- общеклинические анализы крови и мочи;
- эхокардиография;
- нагрузочные пробы;
- холтеровское мониторирование;
- ангиография;
- томография (МРТ или КТ).
Обязательным является консультативная помощь специалистов (эндокринолога, терапевта, невропатолога), особенно при наличии сопутствующей патологии. Выбор метода лечения нарушенной проводимости требует комплексного подхода к терапии.
Специальная терапия не требуется при блокаде первой степени любого кардиального отдела, однако, учитывая последствия любого блока импульсов, обнаружение начальных признаков нарушения проводимости требует наблюдения и проведения профилактических мероприятий. Особенно это важно, если первые признаки заболевания выявлены у ребенка.
Основными принципами лечебной тактики при блокадах являются:
- обязательное лечебное воздействие на причинный фактор (противовоспалительная терапия миокардита, эффективное лечение инфаркта миокарда);
- коррекция нарушений кровообращения;
- выявление и лечение сопутствующей нейроэндокринной патологии;
- коррекция пищевого поведения с увеличением в рационе витаминов и микроэлементов;
- медикаментозная терапия;
- своевременное выявление показаний для оперативного вмешательства и применения кардиостимулятора.
Лекарственная терапия предполагает использование сердечных препаратов, которые не будут оказывать негативного влияния на проведение импульсов. Оптимально применять лекарства, учащающие ритм сердца, и препараты для улучшения метаболизма сердечной мышцы.
При отсутствии эффекта от консервативных методов врач предложит оперативное лечение. Показаниями к имплантации кардиостимулятора являются:
- синоаурикулярный блок 2-3 степени;
- АВ блокада 2-3 степени;
- критическое урежение частоты сердечных сокращений (брадикардия менее 40 ударов в минуту);
- признаки нарушения кровообращения в области сердца и мозговых сосудов;
- появление приступов потери сознания;
- полная блокада левого желудочка сердца;
- развитие сердечной недостаточности.
Зачастую только с помощью электрокардиостимулятора можно улучшить качество жизни больного человека и предотвратить внезапную остановку сердца.
При обнаружении блокирования передачи импульсов в проводящей системе сердца следует опасаться следующих осложнений:
- ухудшение проводимости с прогрессированием степени тяжести;
- нарушение кардиального кровотока с развитием острой сердечной недостаточности;
- нарушение церебрального кровообращения с частыми эпизодами потери сознания;
- инфаркт миокарда;
- инсульт;
- хроническая сердечная недостаточность;
- тромбоэмболия;
- фибрилляция и асистолия желудочков;
- внезапная остановка сердца.
Надо знать, чем опасна патология с нарушением проводимости, чтобы своевременно и в полном объеме выполнять рекомендации специалиста по обследованию и лечению кардиальных болезней. Особенно важным для профилактики смертельно опасных осложнений является постоянное диспансерное наблюдение и проведение курсовой терапии.
Дети с любыми вариантами нарушений ритма и проводимости сердца состоят на диспансерном учете в поликлинике весь период детства (до 18 лет). Кратность осмотров – не реже 2 раз в год с обязательным комплексом обследования, включающего ЭКГ, УЗИ, анализы и консультации специалистов. Чаще всего, если нет порока сердца, любой вид аритмии у ребенка является функциональным нарушением, которое не оказывает выраженного негативного влияния на жизнедеятельность организма и не требует строгого ограничения физических нагрузок.
У взрослых, перенесших инфаркт или миокардит, прогноз значительно хуже: воспаление или постинфарктный кардиосклероз могут существенно ухудшить ритм и проводимость в сердце. Длительное наблюдение, курсы медикаментозной терапии и регулярный ЭКГ-контроль помогут предотвратить прогрессирование заболевания, рецидив инфаркта миокарда и снизит риск внезапной смерти.
источник
односторонняя (блокада левой ножки);
правой ножки и левой передней ветви;
правой ножки и левой задней ветви.
III. Трифасцикулярная блокада. IV. Арборизационная блокада. V. Очаговая блокада. Помимо блокад различной локализации, различают полные и неполные, а также стойкие и преходящие блокады ветвей пучка Гиса. Важным диагностическим признаком многих видов внутрижелудочковых блокад является расширение комплекса QRS, связанное с десинхронизацией возбуждения правого и левого желудочков. Блокада правой ножки
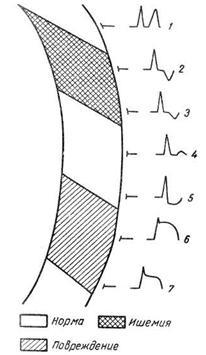
Основным диагностическим признаком блокады правой ножки пучка Гиса является увеличение времени внутреннего отклонения в отведениях V1 и V2. Комплексы QRS в этих отведениях обычно имеют форму rSR1, RsR1 и подобную указанной, но иногда отмечаются комплексы типа qR или просто расширенные и расщепленные зубцы R. В левых грудных отведениях, как правило, выявляются широкие зубцы S. Если ширина комплекса QRS не превышает 0,12 с, то говорят о неполной блокаде ножки. При этом отсутствуют дискордантные изменения конечной части желудочкового комплекса, характерные для полных блокад ножек пучка Гиса.
Примером неполной блокады правой ножки может служить ЭКГ больного 39 лет с диагнозом: ревматический митральный порок сердца. Расширение комплекса QRS более 0,12 с при описанных выше признаках указывает на полную блокаду правой ножки пучка Гиса. При полной блокаде одной из ножек пучка Гиса, в частности правой, сегменты ST и зубцы Т расположены, как правило, дискордантно основному зубцу комплекса QRS. Так, при блокаде правой ножки в отведении V1 обычно выявляются отрицательные зубцы T и депрессия сегмента ST дискордантно зубцу R, который в данном отведении является основным. Форма комплексов QRS в отведениях от конечностей при блокаде правой ножки зависит от положения электрической оси сердца, наличия гипертрофии желудочков, а еще больше – от проводимости по левым ветвям пучка Гиса. Наиболее часто при блокаде правой ножки выявляются глубокие и широкие зубцы S в отведениях I, II, III, aVL и aVF. В отведении aVR, как правило, регистрируется поздний высокий и широкий зубец R. В отведении III комплекс QRS чаще имеет форму rSr1.
Типичный пример полной блокады правой ножки представлен на ЭКГ больного 65 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз. На ЭКГ можно видеть все указанные признаки полной блокады правой ножки и предсердные экстрасистолы. В некоторых случаях при блокаде правой ножки в отведениях III и aVF регистрируются комплексы типа rSR1, которые при малой выраженности первого зубца r могут быть ошибочно приняты за комплексы типа QR, что может имитировать признаки заднедиафрагмального инфаркта миокарда. Аналогичная форма желудочкового комплекса в отведениях V1 и V2 способна привести к неправильному заключению о переднем инфаркте миокарда. Альтернирующая блокада правой или левой ножки, при которой деформированные желудочковые комплексы чередуются с нормальными, может имитировать желудочковую экстрасистолию. Такую блокаду можно отличить от экстрасистолии систолии на основании того, что при последней атипичные комплексы QRS возникают преждевременно, а при альтернирующей блокаде ножки они очередные.
На рисунке представлена ЭКГ больного 48 лет с диагнозом: ишемическая болезнь сердца, трансмуральный переднеперегородочный инфаркт миокарда. На ЭКГ зарегистрирована альтернирующая полная блокада правой ножки, имитирующая желудочковую экстрасистолическую бигеминию. Такая электрокардиографическая картина известна под названием «псевдобигеминия». На данном примере можно видеть, как блокада правой ножки изменяет картину трансмурального инфаркта миокарда, поскольку желудочковый комплекс типа QS при возникновении блокады принимает форму QR. Блокада левой передней ветви
При блокаде одной из ветвей левой ножки комплекс QRS существенно не расширяется, так как возбуждение быстро достигает пораженного участка через неповрежденную ветвь и анастомозы. Основным диагностическим признаком блокады левой передней ветви является выраженное отклонение электрической оси сердца влево. Â QRS превышает – 30°. В отведениях I и aVL имеются комплексы типа qR, а в отведениях II, III, и aVF – типа rS. В правых грудных отведениях может выявляться зубец q, а в левых – выраженный зубец S.
Примером может служить приведенная на рисунке ЭКГ больного 67 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз. На ЭКГ имеются типичные признаки блокады левой передней ветви. Â QRS = -45°. Блокада левой задней ветви
Для данного нарушения проводимости характерно отклонение электрической оси сердца вправо. A QRS обычно превышает +90°, но в некоторых случаях, например, при исходном горизонтальном положении электрической оси, показатель не достигает этой величины. В отведениях III и aVF регистрируются желудочковые комплексы типа qR, в отведении II преобладает зубец R, а в отведениях I и aVL – зубцы 5. Эти признаки неспецифичны и бывают при гипертрофии правого желудочка или при остром легочном сердце, поэтому данное нарушение проводимости можно диагностировать, лишь исключив указанные состояния. Большую помощь в диагностике блокады левой задней ветви оказывает изучение динамики ЭКГ. Появление или исчезновение указанных выше признаков без клинических симптомов легочного сердца делает такой диагноз весьма вероятным, даже если отклонение оси сердца вправо невелико и Â QRS не выходит за пределы нормы. В таких случаях можно говорить о неполной блокаде этой ветви.
На рисунке приведена ЭКГ больной 66 лет с диагнозом: ишемическая болезнь сердца, стенокардия напряжения, атеросклеротический и постинфарктный кардиосклероз. На ЭКГ зарегистрирован момент возникновения неполной блокады задней левой ветви, что проявляется смещением электрической оси сердца вправо по сравнению с исходной. В первых трех желудочковых комплексах Â QRS составляет + 20°, а в последующих – + 70°.
Примером полной блокады задней ветви может служить ЭКГ больной 70 лет с диагнозом: ишемическая болезнь сердца, переднеперегородочный инфаркт миокарда. На ЭКГ отмечаются заметное отклонение оси сердца вправо (Â QRS = +120°) и другие признаки данного нарушения проводимости. Блокада левой ножки
Характерным признаком данного нарушения проводимости является увеличение времени внутреннего отклонения в отведениях V5 и V6. В этих отведениях обычно регистрируется широкий или расщепленный зубец R, отсутствует зубец q. Ширина комплекса QRS увеличена. При неполной блокаде левой ножки она достигает 0,12 с, при полной блокаде превышает эту величину. Для полной блокады левой ножки типичны широкий зубец S или QS в отведениях V1 и V2, дискордантное по отношению к ведущему зубцу комплекса QRS положение сегмента ST и зубца Т. Электрическая ось сердца в типичных случаях расположена горизонтально или отклонена влево до — 30°. Реже положение оси нормальное.
На рисунке представлена ЭКГ больного 52 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз. На ЭКГ можно видеть типичные признаки полной блокады левой ножки пучка Гиса в грудных отведениях при нормальном положении электрической оси- сердца (Â QRS около + 60°). Выраженное отклонение электрической оси влево, когда Â QRS превышает – 30°, при блокаде левой ножки указывает на преимущественное поражение передней ветви. При блокаде левой ножки с преимущественным поражением ее задней ветви возможно отклонение электрической оси сердца вправо. Полной блокаде одной из ножек может предшествовать неполная. В некоторых случаях постепенное развитие полной блокады ножки удается зарегистрировать на ЭКГ. Данное явление известно под названием феномена Венкебаха в ножке пучка Гиса.
Примером этого феномена может служить приведенная на рисунке ЭКГ больной 60 лет с диагнозом: ишемическая болезнь сердца, повторный мелкоочаговый инфаркт миокарда, преходящая блокада левой ножки. На рисунке видно, как на фоне синусового ритма и полной блокады левой ножки возникает наджелудочковая экстрасистола. В следующем после компенсаторной паузы цикле внутрижелудочковая проводимость восстановилась (4-й комплекс), затем возникла неполная блокада левой ножки (5-й комплекс), которая вновь перешла в полную. Блокада правой ножки и левой передней ветви
В данном варианте двусторонней бифасцикулярной блокады сочетаются признаки блокады правой ножки в грудных отведениях с отклонением электрической оси сердца влево более – 30°. В отведениях I и aVL желудочковые комплексы имеют обычно форму qR или qRs, а в отведениях III и aVF – форму rS.
Пример блокады правой ножки и левой передней ветви представлен на ЭКГ больного 55 лет с диагнозом: ишемическая болезнь сердца, постинфарктный кардиосклероз. На ЭКГ в грудных отведениях выявляется типичная картина полной блокады правой ножки. Форма комплексов QRS в отведениях от конечностей указывает на резкое отклонение электрической оси сердца влево (Â QRS = -75°), что свидетельствует о блокаде левой передней ветви. Широкие зубцы Q в отведениях V4– V6и низкий вольтаж зубца R в отведении V5по сравнению с V4и V6без смещения сегмента ST вверх указывают на рубцовые изменения в области верхушки и боковой стенки. Данное нарушение внутрижелудочковой проводимости является предвестником вероятной трифасцикулярной блокады. Блокада правой ножки и левой задней ветви
Это нарушение проводимости встречается значительно реже предыдущего. На ЭКГ при данном виде блокады выявляются все признаки блокады правой ножки в грудных отведениях и отклонение электрической оси сердца вправо более +110°. В отведениях I и aVL при этом регистрируются желудочковые комплексы типа rS, а в отведениях III и aVF-высокие и широкие зубцы R или комплексы типа qR. Блокада правой ножки и левой задней ветви в большинстве случаев предшествует развитию трифасцикулярной блокады.
Примером этого варианта двусторонней бифасцикулярной блокады служит представленная на рисунке ЭКГ больной С., 63 лет, с диагнозом: ишемическая болезнь сердца, переднеперегородочный инфаркт миокарда гипертоническая болезнь III стадии. На ЭКГ отмечаются типичные признаки данного варианта блокады. Â QRS = + 136°. В клинике у больной отмечались различные нарушения ритма и проводимости: синусовая тахикардия, миграция водителя ритма, предсердная и желудочковая экстрасистолия, полная поперечная блокада, фибрилляция желудочков. На 11-й день болезни она умерла при явлениях отека легких. На вскрытии обнаружен обширный трансмуральный переднеперегородный инфаркт миокарда. Интересно, что на приведенной ЭКГ признаков инфаркта миокарда нет. По-видимому, данное нарушение проводимости может маскировать инфарктные изменения. Трифасцикулярные блокады
При трехпучковых блокадах проведение импульса нарушено по всем трем ветвям пучка Гиса. Как правило, при этом бывает нарушение предсердно-желудочковой проводимости различных степеней, которые описаны выше (атриовентрикулярная блокада I, II и III степеней дистального типа). Для трифасцикулярной блокады характерны расширение и деформация комплексов QRS, форма которых зависит от топики повреждения, а при блокаде III степени – от локализации водителя желудочкового ритма. Если проведение импульса частично сохранено хотя бы по одной из трех ветвей, то атриовентрикулярная блокада будет неполной, а форма желудочковых комплексов будет соответствовать одном из вариантов бифасцикулярных блокад. Возможны и другие варианты неполной трифасциркулярной блокады. Наиболее часто полная блокада правой ножки и левой передней ветви сочетается с неполной блокадой левой задней ветви. Возможны и другие варианты неполной трифасцикулярной блокады, в частности полная блокада правой ножки и левом задней ветви и неполная блокада передней ветви. Этот вариант наблюдается реже. Бывает сочетание полной блокады одной из ветвей с неполной блокадой двух других. Интересной и довольно редкой разновидностью неполной трифасцикулярной блокады является перемежающаяся билатеральная блокада ножек пучка Гиса.
Пример такой блокады можно видеть на ЭКГ больного 78 лет с диагнозом: ишемическая болезнь сердца, повторный мелкоочаговый инфаркт, атеросклеротический кардиосклероз, гипертоническая болезнь III стадии. На рисунке, А отмечается бигеминальный ритм, который при поверхностном анализе можно принять за желудочковую экстрасистолию. Однако каждому желудочковому комплексу предшествует зубец Р с постоянным интервалом Р — Q, но каждый третий желудочковый комплекс выпадает, т. е. бигеминия обусловлена атриовентрикулярной блокадой 3:2. Первые комплексы QRS каждой пары имеют форму, характерную для блокады правой ножки, вторые – дня блокады левой ножки. Такая интермиттирующая блокада ножек обусловливает ложную картину желудочковой экстрасистолической бигеминии. Периодически у больного отмечался синусовый ритм без атриовентрикулярной блокады, на ЭКГ регистрировалась более стойкая блокада то правой, то левой ножки. Иногда внутрижелудочковая проводимость восстанавливалась.
В отдельных случаях интермиттирующая блокада трех ветвей пучка Гиса не сопровождается развитием атриовентрикулярной блокады. Мы наблюдали больного 82 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз, у которого на протяжении нескольких месяцев была перемежающаяся блокада то левой, то правой ножки, но атриовентрикулярной блокады не отмечалось. Однако такие наблюдения представляют исключение из общего правила. В редких случаях, при равномерном замедлении проведения по всем трем ветвям, синхронность возбуждения желудочков не нарушается, и форма желудочкового комплекса может быть мало измененной при дистальной атриовентрикулярной блокаде I или II степени. В таких случаях определить уровень блокады можно только с помощью электрограммы пучка Гиса. При полной трифасцикулярной блокаде на ЭКГ выявляются признаки атриовентрикулярной блокады III степени дистального типа. Форма желудочковых комплексов при этом зависит от локализации источника ритма в желудочках. Так, при ритме из правого желудочка комплексы QRS имеют форму, характерную для блокады левой ножки, при ритме из левой передней ветви их форма типична для блокады правой и левой задней ветвей, а при ритме из левой задней ветви регистрируются желудочковые комплексы, свойственные блокаде правой и левой передней ветвей. Арборизационная блокада
Под этим термином понимают блокаду конечных разветвлений проводящей системы желудочков [Лукомский П. Е., 1943; Бобер С. и др., 1974]. Этот вид блокады известен также под названием «периферическая», или «терминальная». Концепция блокады волокон Пуркинье в последние несколько лет подвергалась критике, однако она находит признание у ряда современных авторов. Данное нарушение проводимости имеет следующие признаки:
ширина комплекса QRS больше 0,1 с;
зазубренность комплексов QRS, примем зубчики могут быть множественными;
малый вольтаж зубцов желудочкового комплекса;
отсутствие типичной для блокады ножек двухфазности желудочкового комплекса.
Примером арборизационной блокады может служить ЭКГ больной Е., 71 года. Диагноз: ишемическая болезнь сердца, повторный мелкоочаговый инфаркт миокарда, атеросклеротический кардиосклероз, гипертоническая болезнь III стадии, атеросклероз мозговых сосудов, остаточные явления нарушения мозгового кровообращения, застойная сердечная недостаточность, сахарный диабет. Отмечалась стойкая мерцательная тахиаритмия с периодами относительного урежения ритма, во время которых регистрировались ускользающие желудочковые сокращения (в отведениях II, III, V4и V5).
Низковольтажные, зазубренные комплексы QRS, их расширение до 0,12 с и сглаженные зубцы Т указывают на внутрижелудочковую арборизационную блокаду. Больная умерла на 24-й день болезни при явлениях прогрессирующей- сердечной недостаточности. Данная форма внутрижелудочковой блокады в изолированном виде встречается довольно редко. Чаще она сочетается с блокадами правой или левой ножки. В этих случаях имеется резкое расширение комплекса QRS, продолжительность которого может достигать 0,2 с. Такое сочетание в литературе называют блокадой ножки и ее анастомозов [Чернов А. 3., Кечкер М. И., 1979]. По мнению ряда авторов, арборизационная блокада обычно развивается при обширных тяжелых повреждениях миокарда и является неблагоприятным прогностическим признаком. Очаговая блокада
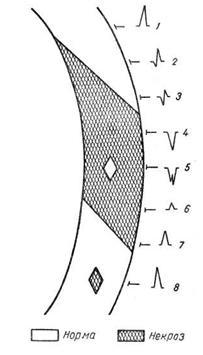
Очаговой, или локальной, внутрижелудочковой блокадой называют нарушение проводимости в виде локального расщепления комплекса QRS без его существенного расширения в одном или нескольких отведениях ЭКГ. Форма желудочкового комплекса при этом не соответствует признакам ни одного из описанных выше видов внутрижелудочковых блокад. Следует заметить, что расщепление комплекса QRS в отведениях III, V3 или V4 может быть вариантом нормы. На очаговую блокаду указывает такое расщепление комплекса QRS, когда расстояние между вершинами зазубрин составляет 0,03 с или более. Эта блокада вызвана ограниченным патологическим процессом в миокарде, например инфарктом, атеросклеротическим или миокардитическим кардиосклерозом, ревмокардитом и т. д. Сюда же можно, по-видимому, отнести и варианты позднего возникновения зубца R после зубца Q при инфаркте миокарда, которые предлагают называть собственно периинфарктной блокадой (Н. Б. Журавлева).
Примером очаговой блокады может служить ЭКГ больного 69 лет с диагнозом: ишемическая болезнь сердца, стенокардия наряжения, атеросклеротический и поcтинфарктный кардиосклероз. На ЭКГ можно видеть расщепление комплекса QRS в отведениях V2и V3. Иногда электрокардиографические проявления нарушения внутрижелудочковой проходимости совершенно атипичны и не соответствуют признакам какого-либо конкретного вида блокады. В таких случаях можно говорить о неспецифической блокаде, которую в практике обычно именуют обобщающим термином «нарушение внутрижелудочковой проводимости». Асистолия сердца
Асистолией называют прекращение возбуждения и сократительной деятельности сердца. Это состояние может возникать при тяжелых расстройствах проводимости в сочетании с нарушением автоматизма центров I, II и III порядка. Об асистолии желудочков при сохранении активности предсердий у больных с атриовентрикулярной блокадой высоких степеней уже упоминалось выше при рассмотрении синдрома Морганьи — Адамса — Стокса. Асистолия желудочков в сочетании с асистолией предсердий возможна у больных с синдромом слабости синусового узла.
При тяжелых поражениях миокарда и в терминальных состояниях асистолия сердца обычно развивается после трепетания и фибрилляции желудочков или постепенно замедляющегося атриовентрикулярного и идиовентрикулярного ритмов. Электрокардиограмма при электрической стимуляции сердца
Электрическая стимуляция сердца в последние годы все шире входит в клиническую практику. Чаще всего этот метод используют для лечения больных с атриовентрикулярной блокадой, с тяжелыми формами синдрома слабости синусового узла, а также для купирования приступов пароксизмальной тахикардии. В зависимости от места приложения стимулирующего электрода различают стимуляцию экстракардиальную (в частности, пищеводную), перикардиальную, миокардиальную и эндокардиальную. В настоящее время наиболее широко используют эндокардиальную стимуляцию. Помимо этого, различают предсердную и желудочковую электростимуляцию. В зависимости от режима работы различают стимуляторы, функционирующие с фиксированной частотой импульсации, работающие по требованию (типа demand) и синхронизированные с деятельностью предсердий (Р-управляемые). На ЭКГ каждый электрический импульс стимулятора проявляется вертикальной линией, за которой следует комплекс QRS при желудочковой или PQRS при предсердной стимуляции. Электрический сигнал некоторые авторы называют артефактом, но данное название представляется неудачным. При желудочковой электростимуляции правый и левый желудочки возбуждаются несинхронно, поэтому комплексы QRS расширены и деформированы, как при полной блокаде ножки пучка Гиса. Так как при правожелудочковой стимуляции правый желудочек возбуждается раньше левого, форма желудочкового комплекса в грудных отведениях ЭКГ чаще напоминает блокаду левой ножки.
Примером может служить представленная на рисунке ЭКГ больной 70 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз, полная атриовентрикулярная блокада дистального типа. Больной проводилась временная электростимуляция сердца через электрод, введенный трансвенозно в правый желудочек. На ЭКГ – типичная картина правожелудочковой стимуляции. Зубец Р отсутствует вследствие фибрилляции предсердий. Нередко при правожелудочковой стимуляции желудочковый комплекс имеет преобладающий зубец S или форму QS в отведениях V1 – V6 при отклонении электрической оси сердца влево. В части случаев наблюдаются различные другие варианты формы комплекса QRS, в частности преобладание зубца R во всех грудных отведениях, форма, типичная для блокады правой ножки и др. [Каик Ю. Л. и др., 1983]. Форма желудочкового комплекса зависит от наличия и характера нарушения внутрижелудочковой проводимости, а также от расположения стимулирующего электрода в правом желудочке. При желудочковой электростимуляции у больных с полной атриовентрикулярной блокадой на ЭКГ отмечается диссоциация деятельности предсердий и желудочков, т. е. выявляются «автономные» зубцы Р. Электрокардиограмма при электрической стимуляции сердца (биоуправляемые стимуляторы)
Биоуправляемые стимуляторы, работающие по требованию (типа demand), включаются автоматически при урежении собственного желудочкового ритма пациента. При учащении собственного ритма искусственный водитель ритма автоматически отключается. На ЭКГ больного, у которого установлен аппарат данного типа, можно зарегистрировать чередование собственного и навязанного ритмов.
На рисунке приведена ЭКГ больного К., 66 лет, с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз, преходящая атриовентрикулярная блокада II–III степени проксимального типа. Больному был имплантирован искусственный водитель ритма, работающий по требованию. На данной ЭКГ можно видеть атриовентрикулярную блокаду II степени с постепенным удлинением интервалов Р — Q. При появлении пауз вследствие выпадения желудочковых комплексов включается аппарат и на ЭКГ регистрируются навязанный ритм (начиная с 3-го желудочкового комплекса в каждом отведении). В отведении V3 3-й желудочковый комплекс сливной. В последние годы используют так называемую P-управляемую электростимуляцию сердца, при которой на ЭКГ артифициальным желудочковым комплексам предшествуют зубцы Р. Перспективным методом, получившим распространение в последнее время, является бифокальная предсердно-желудочковая стимуляция, заключающаяся в последовательном возбуждении предсердий и желудочков [Янушкевичус 3. И. и др., 1984]. При такой стимуляции на ЭКГ регистрируются электрические сигналы как перед зубцами Р, так и перед комплексами QRS.
На рисунке представлена ЭКГ больной А., 68 лет, с диагнозом: ишемическая болезнь сердца, стенокардия напряжения, атеросклеротический кардиосклероз, синдром WPW, синдром слабости синусового узла (брадикардии–тахикардии–асистолии), недостаточность кровообращения II стадии. Больной был имплантирован искусственный водитель ритма с последовательной стимуляцией предсердий и желудочков (А. Д. Дрогайцев). На ЭКГ в каждом сердечном цикле можно видеть два электрических сигнала: перед зубцом Р и перед комплексом QRS. При использовании электростимуляции сердца возможны разнообразные нарушения навязанного ритма, обусловленные прекращением эффективной стимуляции из-за отхождения эндокардиального электрода от стенки желудочка, повышения порога возбудимости миокарда, поломки электрода или стимулятора, истощения батарей, так называемой электромагнитной интерференцией, т. е. нарушением работы стимулятора под влиянием включенных поблизости электрических приборов и т. п. При внезапном полном прекращении работы стимулятора может возникнуть асистолия желудочков. При нарушении функции детекции биоуправляемого стимулятора возможно развитие конкуренции навязанного и собственного ритмов, или искусственной парасистолии, которая проявляется на ЭКГ наряду с навязанным ритмом электрическими артефактами, не сопровождаемыми желудочковыми комплексами, а также сердечными циклами, не связанными с электрическими сигналами.
Примером конкуренции извязанного и собственного ритмов может служить представленная на рисункеЭКГ больного 63 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз, преходящая трифасцикулярная блокада с приступами Морганьи–Адамса–Стокса. На ЭКГ видно, что навязанный ритм (первые два комплекса) сменяется собственным синусовым ритмом, но аппарат не прекращает посылать импульсы, проявляющиеся на кривой в виде вертикальных штрихов. На некоторые из них желудочки отвечают преждевременным сокращением (6-й комплекс). Как уже указывалось выше, искусственная парасистолия может привести к фибрилляции желудочков и поэтому требует своевременного распознавания и коррекции.
РАЗДЕЛ № 6 КОМБИНИРОВАННЫЕ АРИТМИИ
Синдром слабости синусового узла
Под комбинированными аритмиями понимают сочетанные расстройства образования и проведения импульса. Среди них выделяют несколько основных клинико-электрокардиографических синдромов, в частности синдром слабости синусового узла, ускользающие сокращения и ритмы, атриовентрикулярную диссоциацию, реципрокные сокращения и ритмы, синдромы преждевременного возбуждения желудочков и парасистолические аритмии. Под этим термином понимают ослабление функции синусового узла как водителя ритма. Основными признаками данного синдрома является стойкая синусовая брадикардия или синоаурикулярная блокада, сочетающаяся с эктопическими аритмиями. Для синдрома слабости синусового узла характерны длительные паузы после экстрасистол (постэкстрасистолическая депрессия ритма), миграция водителя ритма, синусовая аритмия. Из эктопических аритмий при данном синдроме чаще наблюдаются предсердная и желудочковая экстрасистолия, суправентрикулярная пароксизмальная тахикардия, приступы мерцания и трепетания предсердий, сменяющиеся со временем стойкой мерцательной аритмией, нередко брадисистолической формы. При стойкой синусовой брадикардии и приступах пароксизмальной тахикардии или мерцательной тахиаритмии говорят о синдроме перемежающейся брадикардии и тахикардии. При синдроме слабости синусового узла нередко выявляются ускользающие сокращения и ритмы. Иногда синдром дает о себе знать только медленным предсердным или атриовентрикулярным ритмом. Реже наблюдаются периоды ускользающего идиовентрикулярного ритма. Слабость синусового узла и ускользающие ритмы создают условия для реципрокных сокращений и предсердно-желудочковой диссоциации, подробнее они рассмотрены ниже.
Примером аритмий, наблюдающихся при синдроме слабости синусового узла, может служить ЭКГ больной 45 лет с диагнозом: постмиокардитический кардиосклероз, недостаточность кровообращения ПБ степени. На верхней кривой первые 2 сердечных комплекса синусовые, затем возникает медленный ритм, мигрирующий от предсердий к атриовентрикулярному соединению. Зубец Р приближается к комплексу QRS, сливается с ним, затем появляется после него, имея инвертированную форму. В ответ на него возникает эхо – сокращение желудочков (последний желудочковый комплекс на верхней кривой). На второй ЭКГ (отведение V2) можно видеть атриовентрикулярный ритм, после каждого второго комплекса QRS видны отрицательный зубец Р (ретроградная желудочково-предсердная блокада 2:1) и возвратные комплексы QRS аберрантной формы – своеобразный перемежающийся реципрокный ритм. В отведении V3на фоне этого ритма зарегистрирован короткий приступ реципрокной тахикардии. На нижней кривой (II отведение) зарегистрирован атриовентрикулярный ритм с отдельными захваченными сокращениями (возникающими после положительного зубца Р), т. е. неполная предсердно-желудочковая диссоциация. Синдром слабости синусового узла (приступы асистолии)
Наиболее опасным проявлением синдрома слабости синусового узла служат приступы асистолии сердца вследствие остановки синусового узла и других источников ритма. Такие приступы называют синоатриальным синкопе.
На рисунке представлена ЭКГ больной Р., 72 лет, с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз, гипертоническая болезнь II стадии, синдром слабости синусового узла. У больной наблюдались периоды резкого урежения ритма вследствие синоаурикулярной блокады II–III степени с очень редким атриовентрикулярным ритмом – около 20 в минуту, затем развивалась асистолия сердца. После непрямого массажа сердца восстановилась сердечная деятельность. На ЭКГ был зафиксирован редкий синусовый ритм с частотой 34 в минуту, которая вскоре удвоилась, очевидно, вследствие исчезновения синоаурикулярной блокады 2:1. Аналогичные приступы асистолии сердца продолжительностью до 8 с многократно повторялись, в связи с чем больной была произведена имплантация искусственного водителя ритма. Иногда у больных с брадикардией приступы пароксизмальной тахикардии или мерцательной тахиаритмии сменяются периодами асистолии сердца, возникающими спонтанно или при попытках купирования пароксизмов. Такое сочетание известно под названием «синдрома брадикардии–тахикардии–асистолии», это наиболее яркая и тяжелая форма синдрома слабости синусового узла.
На рисунке приведена ЭКГ больной А., 57 лет, с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз, синдром брадикардии – тахикардии – асистолии. У больной на фоне умеренной синусовой брадикардии часто отмечались приступы суправентрикулярной пароксизмальной тахикардии. При попытках купировать эти приступы с помощью новокаинамида, изоптина, индерала или строфантина иногда возникала асистолия сердца. На представленной ЭКГ зарегистрировано чередование суправентрикулярной пароксизмальной тахикардии с периодами асистолии сердца продолжительностью от 4 до 9 с, которые развились на фоне приема изоптина. При этом больная сознание не теряла, ощущала лишь головокружение и слабость. Через 30 мин приступы асистолии спонтанно прекратились, а затем был купирован и приступ пароксизмальной тахикардии. Для диагностики латентной формы синдрома слабости синусового узла можно применять синокаротидную пробу, а также внутриполостное электрофизиологическое исследование с предсердной стимуляцией [Янушкевичус 3. И. и др., 1984]. Ускользающие сокращения и ритмы
Ускользающими, или выскакивающими, называются ритмы, возникающие при нарушении образования или проведения импульсов основного источника ритма, при появлении более или менее длительных пауз. Ускользающие сокращения в отличие от экстрасистол появляются не преждевременно, а запаздывают по отношению к комплексам основного ритма. Так называемый интервал выскальзывания (расстояние между очередным и эктопическим сокращениями) равен или превышает расстояние между комплексами основного ритма. Ускользающие сокращения, возникающие при синусовой брадикардии и синоаурикулярной блокаде, являются одним из признаков синдрома слабости синусового узла, о чем сказано выше. Они могут возникать во время компенсаторных постэкстрасистолических пауз, а также во время пауз, связанных с неполной атриовентрикулярной блокадой. Автоматизм центров второго и третьего порядка, как правило, невысок: нормальная частота их импульсации меньше 60 в минуту. Однако ускользающий ритм не всегда редкий, иногда его частота достигает 80-90 в минуту. В таких случаях говорят об ускоренных ускользающих ритмах.
Пример такого ритма можно видеть на рисунке, где представлена ЭКГ больного И., 36 лет, с диагнозом: ишемическая болезнь сердца, трансмуральный переднеперегородочный и боковой инфаркт миокарда. На ЭКГ после второго желудочкового комплекса зубец Р появляется со значительным опозданием (синоаурикулярная блокада), вслед за ним регистрируется группа ускользающих желудочковых сокращений из разных источников, 7-й, 8-й и 9-й комплексы связаны с зубцом Р и представляют собой сливные сокращения, возникающие вследствие слияния синусового и эктопического ритмов. Затем имеется комплекс синусового происхождения, после чего снова возникает политопный ускользающий идиовентрикулярный ритм частотой 74 в минуту. Больному вводили внутривенно лидокаин и внутримышечно новокаинамид, после чего аритмия не исчезла Она прекратилась спонтанно на следующий день. Ускользающие сокращения иногда регулярно чередуются с очередными комплексами на ЭКГ, что может имитировать экстрасистолическую аллоритмию. Так, если каждый синусовый комплекс следует за эктопическим, то возникает так называемая ускользающе-захваченная бигеминия.
Примером такого варианта является приведенная на рисунке ЭКГ больной 49 лет с диагнозом: ревматический аортальный порок сердца, у которой отмечалась ускользающе-захваченная бигеминия при неполной атриовентрикулярной блокаде 3:1. Во время пауз, возникающих вследствие предсердно-желудочковой блокады, появляются ускользающие сокращения из атриовентрикулярного соединения (1-й, 3-й, 5-й и 7-й желудочковые комплексы). Проведенные желудочковые комплексы синусового происхождения (2-й, 4-й, 6-й и 8-й) на первый взгляд кажутся преждевременными, что создает картину бигемении; в действительности она обусловлена тем, что ускользающие сокращения запаздывают. Ускользающие сокращения и ритмы в большинстве случаев доброкачественные, не беспокоят больных и не представляют опасности. Более того, нередко они играют роль «спасающих ритмов» – их отсутствие ведет к развитию синдрома Морганьи– Адамса– Стокса. Атриовентрикулярная диссоциация
Атриовентрикулярной диссоциацией называют несогласованную деятельность предсердий и желудочков, не связанную с полной поперечной блокадой, но появляющуюся в результате того, что желудочки возбуждаются эктопическими импульсами, более частыми, чем синусовые, а предсердия активируются другим источником ритма (обычно синусовым узлом). Так же как ускользающие сокращения, предсердно-желудочковая диссоциация не является самостоятельным видом аритмии, а связана с другими нарушениями ритма и проводимости. Обязательным условием для развития диссоциации является наличие атриовентрикулярного или идиовентрикулярного ритмов с ретроградной блокадой импульсов от желудочков к предсердиям. Предсердно-желудочковая диссоциация бывает при появлении ускользающих ритмов вследствие угнетения основного источника автоматизма (так называемая пассивная форма) либо при ускорении эктопического ритма, например, вследствие непароксизмальной тахикардии (активная форма). Нередко диссоциация развивается в результате одновременного угнетения образования или проведения основных импульсов и увеличения активности эктопических источников автоматизма. Если на фоне атриовентрикулярной диссоциации некоторые из синусовых импульсов достигают желудочков и вызывают их возбуждение (т. е. имеются «захваченные сокращения»), то диссоциация называется неполной. Такой вариант ранее именовали «диссоциацией с интерференцией». Мы считаем, что этот термин не следует употреблять, он не отражает сути аритмии и вызывает путаницу.
Пассивная форма атриовентрикулярной диссоциации представлена на ЭКГ больной 61 года с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз. На верхнем отрезке кривой виден очень редкий (30 в минуту) синусовый ритм (первые два комплекса). В результате такой резкой брадикардии, начиная с 3-го комплекса, возникает ускользающий ритм из атриовентрикулярного соединения приблизительно той же частоты, диссоциирующий с предсердным ритмом, который еще более урежается. Когда предсердные импульсы застают желудочки вне рефрактерной фазы, возникают захваченные сокращения (последний желудочковый комплекс на верхней кривой, причем интервал Р – Q удлинен вследствие функциональной блокады в атриовентрикулярном соединении после ускользающего сокращения, и все четные комплексы на нижней кривой). На нижнем отрезке ЭКГ синусовый ритм урежается до 20 в минуту. Ускользающие сокращения чередуются с захваченными, создавая картину ускользающе-захваченной бигеминии. Расстояния между предсердными зубцами на приведенных кривых имеют общий делитель (0,88–1 с). Это в сочетании с резкой брадикардией позволяет с уверенностью диагностировать синоаурикулярную блокаду 2:1, переходящую в блокаду 3:1. Таким образом, эту аритмию можно обозначить как синоаурикулярную блокаду с ускользающим атриовентрикулярным ритмом и неполной предсердно-желудочковой диссоциацией. Особой формой полной предсердно-желудочковой диссоциации является изоритмическая диссоциация, при которой предсердия и желудочки, активируемые различными источниками ритма, возбуждаются почти с одинаковой частотой. При этом положение предсердного зубца по отношению к желудочковому комплексу может быть либо фиксированным, либо меняющимся, когда зубец Р то отдаляется, то приближается и сливается с комплексом QRS.
Примером последнего варианта может служить ЭКГ больной 60 лет с диагнозом: ишемическая болезнь сердца, острый заднедиафрагмальный инфаркт миокарда. На ЭКГ видно, что предсердия возбуждаются синусовым узлом с частотой 48 в минуту. Желудочки возбуждаются источником из атриовентрикулярного соединения с той же частотой ритма. На верхнем отрезке кривой видно, как зубец Р постепенно приближается к комплексу QRS, сливается с ним, затем вновь появляется впереди. Связь между деятельностью предсердий и желудочков отсутствует, т. е. имеется изоритмическая диссоциация. В заключение необходимо еще раз подчеркнуть, что предсердно-желудочковая диссоциация – всегда вторичная аритмия. При формулировке заключения необходимо прежде всего определить нарушения ритма и проводимости, лежащие в основе атриовентрикулярной диссоциации. Реципрокные сокращения и ритмы
Реципрокные, возвратные, или эхо-сокращения объясняются тем, что предсердия или желудочки возбуждаются повторно и тем же импульсом. Это частное проявление феномена повторного входа возбуждения. Необходимое условие для возникновения реципрокных аритмий – функционирование в атриовентрикулярном соединении двух каналов, проводящих импульсы с различной скоростью и в противоположных направлениях. Реципрокные аритмии возникают также при функционировании дополнительных проводящих путей у больных с синдромом преждевременного возбуждения желудочков. Наиболее часто реципрокные сокращения возникают после комплексов атриовентрикулярного или желудочкового происхождения с последующим ретроградным возбуждением предсердий, когда импульс, вызывающий активацию предсердий, вновь возвращается к желудочкам, повторно их возбуждая. Чаще всего реципрокные ритмы развиваются при синдроме слабости синусового узла с появлением ускользающих сокращений. Отдельные эхо-сокращения называются реципрокными экстрасистолами. Ретроградные зубцы Р, как правило, имеют отрицательную форму во II, III, aVF, а иногда и в грудных отведениях. Ретроградная активация предсердий бывает не только при ускользающих сокращениях, но и при атриовентрикулярных и желудочковых экстрасистолах. Если при этом импульс возвращается к желудочкам, а затем вновь к предсердиям и так далее, то возникает приступ так называемой реципрокной тахикардии. Реципрокная пароксизмальная тахикардия нередко упорная, персистирующая.
Типичные реципрокные аритмии наблюдались у больного Э., 42 лет, с диагнозом: миокардитический кардиосклероз. У больного был синдром слабости синусового узла, проявляющийся синусовой брадикардией, синоаурикулярной блокадой с ускользающими атриовентрикулярными сокращениями, политопными экстрасистолами и частыми приступами суправентрикулярной тахикардии. На рисунке представлена ЭКГ этого больного, где после синусового комплекса отмечается желудочковая экстрасистола, а затем виден ретроградный зубец Р, отрицательный в отведениях I и II, положительный в V1, потом регистрируется возвратный желудочковый комплекс и снова ретроградный Р, ответ на который блокирован. Очередной синусовый комплекс не регистрируется (синоаурикулярная блокада), но возникает ускользающее атриовентрикулярное сокращение, затем – желудочковая экстрасистола с ретроградным проведением импульса и коротким приступом реципрокной тахикардии. Он обрывается вследствие антеградной атриовентрикулярной блокады. Синдромы преждевременного возбуждения желудочков
Синдромы преждевременного возбуждения называют еще феноменами предвозбуждения желудочков, а также по именам описавших их авторов синдромами Вольфа – Паркинсона – Уайта (WPW), Лауна – Гэнонга – Ливайна (LGL) и др. Следует различать феномен и синдром преждевременного возбуждения желудочков. Под феноменом предвозбуждения понимают характерные признаки на ЭКГ без клинических проявлений. О синдромах преждевременного возбуждения говорят тогда, когда наряду с типичными изменениями ЭКГ у больного имеются нарушения сердечного ритма. Синдромы преждевременного возбуждения желудочков имеют следующие электрокардиографические признаки:
укорочение интервала P-Q(P-A) менее 0,12 с;
своеобразное изменение начальной части комплекса QRS в виде пологой ступеньки, называемой Л-волной;
расширение комплекса QRS более 0,1 с.
Существуют варианты данных синдромов без некоторых перечисленных признаков. Происхождение синдромов преждевременного возбуждения желудочков связано с прохождением импульса по добавочным проводящим путям. В настоящее время выделяют 5 основных видов дополнительных путей проведения:
атриовентрикулярные пути (пучки Кента), соединяющие миокард предсердий с миокардом желудочков;
атрионодальный тракт (пучок Джеймса), соединяющий синусовый узел и предсердия с нижней частью атриовентрикулярного узла;
атриофасцикулярный тракт (Брехенмаше) между предсердиями и стволом пучка Гиса;
нодовентрикулярные соединения (волокна Махейма) между дистальной частью атриовентрикулярного узла и межжелудочковой перегородкой;
фасцикуловентрикулярные соединения (волокна Махейма и Лева) между стволом пучка Гиса и его ветвями и миокардом желудочков.
Скорость проведения импульса через добавочный атриовентрикулярный, атрионодальный и атриофасцикулярный тракты больше, чем через атриовентрикулярный узел, что обусловливает укорочение интервала Р – Q на ЭКГ. Преждевременное возбуждение части желудочков вызывает Δ-волну, расширение и деформацию комплекса QRS. Желудочки активируются не только «обходным» импульсом, но и импульсом, проходящим обычным путем через атриовентрикулярное соединение. В связи с этим желудочковые комплексы у больных с синдромом WPW представляют собой сливные сокращения различной формы и ширины (так называемый феномен гармошки, или concertina effect), причем их конечная часть может быть не изменена. Однако при десинхронизации возбуждения желудочков комплекс QRS может быть значительно расширен и конечная часть желудочкового комплекса нередко расположена дискордантно по отношению к главному зубцу.
Cхема дополнительных проводящих путей и виды феноменов предвозбуждения
А – дополнительный атриовентрикулярный путь, феномен WPW, Б – атрионодальный и атриофасцикулярный тракты, феномен укороченного интервала Р – Q, В – нодовентрикулярный и фасцикуловентрикулярный тракты, феномен предвозбуждения с нормальным интервалом Р – Q
В зависимости от того, по каким из добавочных путей осуществляется преждевременное возбуждение желудочков, выделяют различные виды синдромов и феноменов предвозбуждения.
Синдромы преждевременного возбуждения желудочков (синдром WPW)
Типичная картина феномена предвозбуждения возникает при проведении импульса по добавочным атриовентрикулярным путям (пучкам Кента). В этих случаях на ЭКГ выявляются все 3 характерных признака феномена WPW: укорочение интервала Р– Q, расширение комплекса QRS и Δ-волна.
В зависимости от формы комплекса QRS на ЭКГ различают феномен WPW 3 основных типов: А, В и АВ. Тип А характеризуется положительной Δ-волной в отведении V1, где имеется высокий и широкий зубец R. В остальных грудных отведениях зубец R также преобладает. Электрическая ось сердца отклонена вправо. Этот тип бывает при преждевременном возбуждении базальных отделов левого желудочка. При типе В выявляется отрицательная Δ-волна в отведении V1, где комплекс QRS имеет форму QS или qrS. В левых грудных отведениях выявляется преобладающий зубец R. Электрическая ось сердца отклонена влево. Нередко при этом типе отмечаются желудочковые комплексы типа QS в отведениях II, III и aVF. Феномен WPW типа В характерен для преждевременного возбуждения правого желудочка. Тип АВ сочетает в себе признаки типов А и В. В отведении V1 Δ-волна направлена вверх (как при типе А), а электрическая ось сердца отклонена влево (как при типе В). Данный тип свойствен преждевременному возбуждению заднебазальных отделов правого желудочка. Реже встречаются другие типы феномена WPW.
Феномен WPW нередко имитирует электрокардиографические признаки инфаркта миокарда. Деформация желудочкового комплекса у больных с данным синдромом резко затрудняет, а иногда даже делает невозможным распознавание электрокардиографических проявлений гипертрофии желудочков, дистрофических изменений миокарда и т. д. В связи с этим большую диагностическую ценность имеют медикаментозные пробы, позволяющие временно устранить признаки синдрома WPW на ЭКГ. Для этой цели используют пробы с атропином, аймалином, новокаинамидом и др. Для синдрома WPW характерны нарушения ритма сердца: пароксизмальная суправентрикулярная тахикардия, приступы мерцательной аритмии, экстрасистолия. Эти расстройства есть приблизительно у 50% больных с синдромами преждевременного возбуждения желудочков. Наиболее часто наблюдается пароксизмальная тахикардия, возникающая по механизму повторного входа возбуждения. Активация желудочков при этом чаще осуществляется импульсом, проходящим через атриовентрикулярный узел, а обратно импульс проходит по добавочному пути. Комплекс QRS во время такого приступа имеет нормальную форму и ширину. Реже во время приступа тахикардии желудочковый комплекс имеет аберрантную форму, характерную для синдрома WPW, что имитирует желудочковую тахикардию. Такую тахикардию называют псевдожелудочковой. Деформация комплекса QRS обусловлена активацией желудочков через аномальный путь с возвращением импульса по атриовентрикулярному узлу.
На рисунке представлена ЭКГ больной 54 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический кардиосклероз, гипертоническая болезнь III стадии, синдром WPW. У больной наблюдались частые приступы пароксизмальной тахикардии с аберрантными желудочковыми комплексами. Регистрация внутрипредсердного отведения ЭКГ (нижняя кривая) позволила выявить зубцы Р перед каждым комплексом QRS, что доказывает суправентрикулярное происхождение тахикардии. Приступы мерцательной аритмии у больных с синдромом WPW встречаются реже, чем пароксизмальная тахикардия. При этих приступах также возможна активация желудочков через аномальный путь, который способен пропускать более частые импульсы, чем атриовентрикулярный узел. Во время таких приступов мерцания или трепетания предсердий с аберрантными желудочковыми комплексами может наблюдаться резкая тахикардия, иногда более 250 сокращений желудочков в минуту.
Данное нарушение ритма мы наблюдали у больного С, 39 лет, с диагнозом: гипертоническая болезнь II стадии. У него был синдром. WPW типа АВ. Периодически (1–2 раза в год) возникали приступы сильного сердцебиения с резкой слабостью и головокружением. Во время одного из таких приступов больной был госпитализирован. При поступлении состояние тяжелое, бледность, одышка, резчайшая тахикардия до 260 уд/мин с большим дефицитом пульса, снижением артериального давления до 70/60 мм рт. ст. На ЭКГ – мерцательная тахиаритмия с преходящей аберрацией желудочковых комплексов. Деформированные желудочковые комплексы имели принципиально ту же форму, что и вне приступа аритмии, т. е. характерную для синдрома WPW. Форма желудочковых комплексов была изменчивой (феномен гармошки). Неправильный ритм сердечной деятельности позволил исключить пароксизмальную тахикардию и диагностировать фибрилляцию предсердий. Приступ купирован с помощью электрической дефибрилляции, после чего состояние больного улучшилось. Через несколько дней он был выписан. Мерцательная аритмия с высокой частотой ритма и аберрантными желудочковыми комплексами у больных с синдромом предвозбуждения считается неблагоприятным прогностическим признаком, так как при этом возможно возникновение фибрилляции желудочков. Синдромы преждевременного возбуждения желудочков (синдром укороченного интервала P–Q)
Феномен укороченного интервала P-Q при нормальной ширине и форме комплекса QRS возникает при функционировании добавочных атрионодальных или атриофасцикулярного путей. Нормальная ширина комплекса QRS при данном феномене объясняется тем, что добавочные пути заканчиваются выше разветвления пучка Гиса и поэтому последовательность возбуждения желудочков не нарушена. Иногда картина феномена укороченного интервала P-Q на ЭКГ чередуется с картиной типичного феномена WPW, что связано с попеременным прохождением импульса по атриовентрикулярному и атрионодальному путям. Синдрому укороченного интервала P–Q свойственны такие же нарушения ритма, что и при синдроме WPW.
Примером может служить больной Н., 49 лет, с диагнозом: ишемическая болезнь сердца, стенокардия, синдром преждевременного возбуждения желудочков. На ЭКГ постоянно отмечалось укорочение интервала P-Q до 0,11 с, причем ширина комплекса QRS не превышала 0,08 с, периодически регистрировались предсердные экстрасистолы с аберрантным желудочковым комплексом. У больного наблюдались частые приступы мерцательной тахиаритмии с желудочковыми комплексами как аберрантной, так и нормальной формы, а также пароксизмальная наджелудочковая тахикардия. Интересно, что в аберрантных желудочковых комплексах на рисунке, А и Б четко выявляется Δ-волна. Это указывает на прохождение импульса не только по атрионодальному пучку, но и по другим аномальным путям. Укорочение интервала P–Q на ЭКГ может быть связано не только с активацией желудочков по аномальным проводящим путям, но и с ускорением прохождения импульса через атриовентрикулярный узел, что иногда наблюдается у больных инфарктом миокарда, тиреотоксикозом и некоторыми другими заболеваниями. Такие случаи, не имеющие клинического сходства с синдромом преждевременного возбуждения, можно отнести к так называемому синдрому Клерка – Леви – Кристеско (CLC). Синдромы преждевременного возбуждения желудочков (синдром преждевременного возбуждения типа Махейма)
Данный вариант синдрома проявляется типичными изменениями желудочкового комплекса без укорочения интервала P-Qn нарушениями сердечного ритма, свойственными синдрому предвозбуждения. При этом варианте преждевременное возбуждение желудочков осуществляется через нодовентрикулярный или фасцикуловентрикулярный аномальные пути.
В качестве примера синдрома предвозбуждения типа Махейма приводим выдержку из истории болезни больной Ф., 56 лет, с диагнозом: гипертоническая болезнь III стадии, ишемическая болезнь сердца, постинфарктный кардиосклероз, сахарный диабет. В течение нескольких лет у больной наблюдались частые приступы сердцебиения и перебоев. Больная неоднократно лечилась в стационарах в связи с пароксизмами мерцательной аритмии, повышением артериального давления, болями в области сердца. На ЭКГ отмечались изменения желудочкового комплекса, характерные для синдрома преждевременного возбуждения, но без укорочения интервала P-Q, который был равен 0,16 с. Наблюдались также синусовая аритмия, изменчивость формы желудочковых комплексов (феномен гармошки), что видно во II отведении. Периодически картина синдрома предвозбуждения исчезала, интервал P-Q при этом удлинялся до 0,19 с (второй комплекс в III отведении). В клинике у больной неоднократно были приступы фибрилляции предсердий. На рисунке представлена ЭКГ, записанная во время пароксизма мерцательной брадиаритмии с ранними желудочковыми экстрасистолами. На следующий кривой зарегистрирован другой приступ фибрилляции предсердий с измененными и отдельными типичными комплексами QRS, единичными желудочковыми экстрасистолами (2-й комплекс) и группой атипичных комплексов такой же формы, со слегка неправильным ритмом и частотой около 160 в минуту. Этот короткий пароксизм, имитирующий желудочковую тахикардию, на самом деле является мерцательной тахиаритмией с атипичными комплексами QRS, характерными для синдрома преждевременного возбуждения. Во время одного из таких приступов развилась фибрилляция желудочков, которая была устранена с помощью электрической дефибрилляции. Для предупреждения приступов аритмии назначен индерал. Состояние улучшилось, установилась стойкая мерцательная брадиаритмия. Пароксизмов тахисистолии не наблюдалось в течение 2 нед. Больная была выписана в удовлетворительном состоянии. Через неделю дома возник приступ сердцебиения, во время которого она внезапно умерла. Приведенная история болезни иллюстрирует возможность злокачественного течения аритмий при синдроме преждевременного возбуждения желудочков и трудности диагностики как самого синдрома, так и связанных с ним нарушений ритма. Скрытый синдром преждевременного возбуждения. Электрофизиологические исследования [Sung R. J. et al., 1977; Chan A. Q., Pick A., 1979, и др.] показали возможность избирательной ретроградной проводимости через добавочные пути, что создает условия для пароксизмальной тахикардии. Во время приступов тахикардии форма желудочковых комплексов обычно не изменена. Диагностировать скрытый синдром преждевременного возбуждения можно только с помощью электрофизиологического исследования. Парасистолия
Парасистолией называют особую разновидность эктопической аритмии с активным гетеротопным очагом, функционирующим независимо от основного водителя ритма. Парасистолический центр защищен от проникновения импульсов основного (обычно синусового) ритма так называемой блокадой входа. Импульсы из парасистолического очага вызывают возбуждение и сокращение миокарда тогда, когда застают его вне рефрактерной фазы после возбуждения, вызванного основным источником ритма. При парасистолии имеется также «блокада выхода», препятствующая распространению части эктопических импульсов из парасистолического центра. Таким образом, данное нарушение связано с расстройством как образования, так и проведения импульса, что позволяет отнести его к комбинированным аритмиям в отличие от экстрасистолии и пароксизмальной тахикардии, возникающих по механизму повторного входа возбуждения [Кушаковский М. С, Журавлева Н. Б., 1981; Томов Л., Томов Ил., 1979, и др.], хотя некоторые авторы считают, что имеется связь между механизмами парасистолии и повторного входа возбуждения [Н. А. Мазур, 1982; Pick A., Langendorf R., 1979, и др.]. Распознавание парасистолии основано на нескольких диагностических критериях. Одним из важнейших признаков данной аритмии является независимость эктопических сокращений от основного ритма, что проявляется непостоянством так называемого экстрасистолического интервала, т. е. расстояния от предшествующего нормального комплекса до эктопического. Этот признак позволяет отличить парасистолические экстрасистолы от обычных. Однако при определенных условиях возможна парасистолия с фиксированным экстрасистолическим интервалом [Ковалева Л. И. и др., 1984; Chung E. К., 1983 и др.]. Второй диагностический признак парасистолии – постоянство кратчайшего межэктопического интервала, или существование общего временного делителя для расстояний между эктопическими комплексами. Это связано с тем, что парасистолический центр вырабатывает импульсы в определенном, довольно постоянном, ритме, и его колебания незначительны. Хотя не все эктопические импульсы вызывают возбуждение миокарда (вследствие его рефрактерности и «блокады выхода»), кратчайший интервал между двумя эктопическими комплексами укладывается во все межэктопические промежутки целое число раз. Большинство авторов, описывающих парасистолию, отмечали небольшие колебания кратчайших эктопических интервалов. По данным Е. К. Chung, эти колебания не превышают 0,13 с и выражены тем больше, чем длиннее данный интервал. Замечено, что указанный интервал укорачивается, если в него попадают синусовые комплексы. Существует интермиттирующая форма парасистолии с временным прекращением деятельности эктопического центра. При этом может нарушаться кратность межэктопических интервалов. Парасистолия (сливные сокращения)
При парасистолии есть сливные сокращения – это комбинированные комплексы, образующиеся при одновременном возникновении импульсов основного и эктопического водителей ритма. При этом одна часть миокарда возбуждается от одного источника, другая– от второго, а на ЭКГ регистрируется комплекс, имеющий промежуточную форму. Эти сливные сокращения являются одним из диагностических признаков парасистолии. М. С. Кушаковский (1981) выделяет брадикардическую и тахикардические формы парасистолии. Кроме того, выделяют предсердную, атриовентрикулярную и желудочковую парасистолию. Брадикардическая форма по клиническим и электрокардиографическим признакам имеет много общего с экстрасистолией, а тахикардические формы – с непароксизмальной или пароксизмальной тахикардией. В связи с этим представляется целесообразной следующая классификация парасистолии:
по клиническим проявлениям – парасистолическая экстрасистолия, парасистолическая пароксизмальная тахикардия, парасистолическая непароксизмальная тахикардия, парасистолический ускоренный эктопический ритм;
по локализации эктопического очага – предсердная, атриовентрикулярная, желудочковая, сочетанная.
Наиболее часто встречается желудочковая парасистолия.
Типичным примером парасистолической желудочковой экстрасистолии может служить представленная на рисунке ЭКГ больного 72 лет с диагнозом: ишемическая болезнь сердца, постинфарктный кардиосклероз. На рисунке можно видеть правожелудочковые экстрасистолы с меняющимся экстрасистолическим интервалом. Некоторые экстрасистолы появляются после очередного зубца Р. Расстояние между экстрасистолами в миллисекундах обозначены под ЭКГ. Межэктопические промежутки равны и кратны, 4-й желудочковый комплекс сливной, на что указывает его форма, имеющая признаки как синусовых, так и эктопических комплексов. Реже парасистолия проявляется в виде ускоренных эктопических ритмов, непароксизмальной или пароксизмальной тахикардии. Иногда наблюдается двойная, или сочетанная, парасистолия с двумя эктопическими очагами.
Примером такой аритмии является ЭКГ больного 67 лет с диагнозом: ишемическая болезнь сердца, острый заднедиафрагмальный инфаркт миокарда. Аритмия развилась после электрической дефибрилляции, произведенной по поводу фибрилляции желудочков. Оба парасистолических центра локализовались в желудочках. На верхнем отрезке кривой – синусовый ритм 76 в минуту, политопные желудочковые экстрасистолы. Форма экстрасистолических комплексов изменчива, по-видимому, вследствие того, что некоторые из них являются сливными сокращениями (например, 3-й комплекс справа). На средней кривой можно видеть желудочковые комплексы трех типов: два типа соответствуют различным видам эктопических желудочковых сокращений, третий соответствует по форме синусовым. В межэктопических интервалах однотипных комплексов можно установить общие делители, обозначенные над и под кривой, что указывает на парасистолическое происхождение этих комплексов. На этом отрезке кривой можно видеть только один синусовый комплекс (6-й), за ним следуют предсердная экстрасистола и сливное сокращение. На нижнем отрезке ЭКГ зарегистрирована непароксизмальная желудочковая тахикардия с частотой 115 в минуту. Форма желудочковых комплексов соответствует форме комплексов одного из парасистолических ритмов, и межэктопические интервалы имеют общий делитель. Таким образом, у больного имелись двойная желудочковая парасистолия, непароксизмальная тахикардия. Аритмия продолжалась несколько часов, а затем самостоятельно прошла. Нередко парасистолические аритмии имеют весьма длительное и упорное течение, сохраняются многие годы и плохо поддаются лечению антиаритмическими средствами. РАЗДЕЛ № 7 ЭКГ ПРИ ГИПЕРТРОФИИ
Гипертрофия предсердий и желудочков
Гипертрофия предсердий и желудочков, как правило, находит отражение на ЭКГ. Однако на ранних стадиях гипертрофии отделов сердца ЭКГ мало изменяется, а в некоторых случаях даже выраженная гипертрофия не сопровождается заметными электрокардиографическими изменениями. В связи с этим значение электрокардиографии в диагностике гипертрофии предсердий и желудочков относительно. Изменения ЭКГ при гипертрофии связаны с увеличением массы мышечных волокон определенного отдела сердца. Это сопровождается увеличением вектора данного отдела, что проявляется на ЭКГ увеличением амплитуды зубцов Р при гипертрофии предсердий и комплекса QRS при гипертрофии желудочков. Это увеличение выявляется в отведениях, оси которых параллельны суммарному вектору. Вследствие увеличения зубцов электрическая ось отклоняется в сторону гипертрофированного отдела. Увеличение времени, необходимого для возбуждения гипертрофированного отдела сердца, ведет к расширению соответствующих зубцов на ЭКГ. Увеличение амплитуды и ширины зубцов обусловливает характерное для гипертрофии изменение формы зубцов Р и комплексов QRS. На более поздних стадиях гипертрофии желудочков появляются смещение сегмента ST дискордантно главному зубцу комплекса QRS, а также сглаженность, а затем инверсия зубца Т. Изменения конечной части желудочкового комплекса указывают на развитие дистрофии миокарда и дилатацию полости гипертрофированного желудочка. Гипертрофия левого предсердия
При гипертрофии левого предсердия суммарный предсердный вектор отклоняется влево и назад. Для гипертрофии левого предсердия наиболее типичны расширение зубца Р более 0,11 с, его расщепление и увеличение амплитуды в отведениях I, II, aVR, aVL. В этих отведениях зубец Р имеет двугорбую форму. Высота зубца РII становится равной высоте зубца Ра и даже может превышать ее. В некоторых случаях имеется вертикальное положение предсердного вектора. При этом амплитуда зубца Р в отведениях III и aVF превышает таковую в отведениях I и aVL. В правых грудных отведениях при гипертрофии левого предсердия отмечается широкая и глубокая отрицательная фаза зубца Р. В отведениях V3-V6выявляется расширенный и двугорбный зубец Р. Описанная форма зубца Р в стандартных и грудных отведениях известна под названием Р — mitrale, так как она чаще встречается при митральных пороках сердца. Как указывалось выше, расширение и расщепление зубца Р при гипертрофии левого предсердия обусловлены замедлением проведения импульса по предсердным проводящим путям.
Типичный пример Р-mitrale представлен на ЭКГ больного 48 лет с диагнозом: ревматический порок сердца, недостаточность митрального клапана. Гипертрофия правого предсердия
При гипертрофии правого предсердия суммарный предсердный вектор отклоняется вниз и слегка вправо. Основным признаком гипертрофии правого предсердия является увеличение амплитуды зубца Р в отведениях II, III и aVF. Высота зубца Р в этих отведениях значительно превышает высоту зубца PI. В отведении aVL нередко выявляется отрицательный зубец Р. Зубцы Р в отведениях II, III и aVF имеют остроконечную форму, их ширина обычно не превышает нормальной. В отведении aVR зубец Р обычно отрицательный, глубокий, заостренный. В правых грудных отведениях регистрируются заостренные положительные зубцы Р увеличенной амплитуды. В отдельных случаях при резко выраженной гипертрофии правого предсердия зубцы Р в отведениях V1 и V2 могут быть отрицательными. Изменения зубца Р, характерные для гипертрофии правого предсердия, носят название Р-pulmonale; они чаще встречаются при заболеваниях, связанных с повышением давления в системе легочной артерии. Гипертрофия обоих предсердий
При гипертрофии двух предсердий на ЭКГ выявляются признаки, характерные как для Р–pulmonale, так и для P-mitrale. Наблюдаются значительное увеличение амплитуды зубца Р, его расширение и расщепление в отведениях от конечностей. Увеличена как положительная, так и отрицательная фаза зубца Р в отведении V1. В остальных грудных отведениях амплитуда и ширина зубца Р также увеличены. Такая форма зубца Р известна под названием Р–cardiale. Могут сочетаться признаки увеличения одного предсердия в стандартных отведениях с признаками увеличения другого предсердия в грудных отведениях.
На рисунке представлена ЭКГ больной 35 лет с диагнозом: рак легкого, ревматический митральный порок сердца с преобладанием стеноза. На ЭКГ видны увеличение амплитуды зубца Р в отведениях I и II, отрицательный зубец Р в III отведении, ширина этого зубца превышает 0,11 с. Имеются выраженная отрицательная фаза зубца Р в отведении V1, высокоамплитудные зубцы Р в отведениях V5и V6. Все перечисленные признаки свидетельствуют о гипертрофии левого предсердия. Наряду с этим есть несомненные признаки гипертрофии правого предсердия, в частности выраженная положительная фаза зубца Р в отведении V1, высокоамплитудные, заостренной формы зубцы Р в отведениях V2и V3, глубокие зубцы Р в отведении aVR. Кроме того, на данной ЭКГ имеются признаки гипертрофии правого желудочка: отклонение электрической оси сердца вправо, сдвиг переходной зоны влево, желудочковый комплекс типа qR в отведении V1. Гипертрофия левого желудочка
При гипертрофии левого желудочка суммарный вектор QRS отклоняется назад и влево по отношению к исходному положению. Это отклонение может быть незначительным и нередко не влияет на положение электрической оси во фронтальной плоскости. Лишь при изучении ЭКГ в динамике можно отметить, что ось сердца стала располагаться более горизонтально (или менее вертикально), чем прежде. При исходном горизонтальном положении электрическая ось может отклоняться до -30°, а в отдельных случаях и более. Наиболее важным диагностическим признаком гипертрофии левого желудочка следует считать увеличение амплитуды зубца R в отведениях V4-V6. Достоверным считается увеличение зубца R в этих отведениях более 25 мм. Зубец R в отведениях V5 и V6 нередко выше, чем в отведении V4, что также существенно для диагностики данной патологии. Помимо увеличения зубца R в левых грудных отведениях, наблюдается увеличение зубца S в отведениях V1— V3, амплитуда которого может превышать 25 мм. Однако увеличение зубца R в левых и зубца S в правых грудных отведениях далеко не всегда сочетается. Нередко выявляется только один из указанных признаков. При гипертрофии левого желудочка сумма амплитуд зубцов R в отведении V5 или V6 и S в отведении V1 превышает 35 мм [Sokolow M., Lyon Т., 1949]. Переходная зона иногда смещается вправо (ближе к отведению V1). Для выраженной гипертрофии левого желудочка характерно увеличение времени внутреннего отклонения в отведениях V5 и V6 более 0,05 с, т. е. появляется картина неполной блокады левой ножки. В некоторых случаях при гипертрофии левого желудочка бывает довольно глубокий зубец q в отведениях, где регистрируются высокие зубцы R (чаще в отведениях I, aVL, V5 и V6), что может быть обусловлено гипертрофией межжелудочковой перегородки. При этом ширина зубца q обычно не превышает 0,03 с, а глубина – 0,25% амплитуды зубца R. Изредка у больных с гипертрофией левого желудочка в правых грудных отведениях отмечается желудочковый комплекс типа QS. При дистрофии миокарда левого желудочка на ЭКГ изменяется конечная часть желудочкового комплекса. В отведениях, где регистрируется высокий зубец R, отмечается депрессия сегмента ST и инверсия зубца Т. Эти изменения обычно наиболее выражены в левых грудных отведениях. В правых грудных отведениях, наоборот, есть подъем сегмента ST над изоэлектрической линией наряду с глубоким зубцом S. Эти изменения с течением времени прогрессируют. Гипертрофия левого желудочка (изменения конечной части желудочкового комплекса)
Изменения конечной части желудочкового комплекса иногда имитируют признаки острой ишемии и повреждения миокарда. Правильной диагностике помогают клинические проявления, отсутствие быстрой динамики ЭКГ, характерной для острой коронарной недостаточности, а также другие электрокардиографические признаки гипертрофии левого желудочка.
Типичные признаки выраженной гипертрофии левого желудочка с дистрофическими изменениями миокарда можно видеть на ЭКГ больного 63 лет с диагнозом: ревматический порок сердца, стеноз устья аорты. Отмечается отклонение электрической оси сердца влево до -15°, увеличение амплитуды зубца R в отведении V5более 30 мм и зубца S в V1более 25 мм. Зубец R в отведении V5выше, чем в V4. Время внутреннего отклонения в левых грудных отведениях превышает 0,05 с. Отмечаются депрессия сегмента ST и инверсия зубца Т в отведениях I, aVL, V5и V6, а также подъем сегмента ST в отведениях V1и V2, Выявляются также признаки гипертрофии левого предсердия. В редких случаях значительное увеличение левого желудочка ведет к выраженному повороту сердца вокруг продольной оси правым желудочком вперед и влево. Левый желудочек при этом оказывается сзади. При таком повороте в правых грудных отведениях регистрируются желудочковые комплексы типа QS, а в левых грудных отведениях – с преобладающим зубцом S. Появлению такой электрокардиографической картины способствует также блокада левой передней ветви.
На рисунке представлена ЭКГ больного 82 лет с диагнозом: гипертоническая болезнь III стадии, ишемическая болезнь сердца, стенокардия напряжения и покоя, атеросклеротический кардиосклероз. На ЭКГ видны признаки гипертрофии предсердий, преимущественно левого, на что указывают расширение и расщепление зубца Р в отведениях II, III, V3–V6и выраженная отрицательная фаза этого зубца в отведении V1. Отмечается атриовентрикулярная блокада 1-й степени, вероятно, проксимального типа. Кроме того, имеются очевидные признаки гипертрофии левого желудочка, в частности значительное увеличение амплитуды зубца S в отведениях II, III, aVF, V3и V4с дискордантным подъемом сегмента ST, признаки замедления проводимости по левым ветвям, преимущественно передней. Ось сердца резко отклонена влево до -75°. Обращает на себя внимание преобладание зубца S в отведениях V4-V6, что, по-видимому, связано со значительным поворотом сердца левым желудочком назад и с блокадой левой передней ветви. Гипертрофия правого желудочка (первый тип)
Незначительная гипертрофия правого желудочка, как правило, не выявляется на ЭКГ вследствие физиологического преобладания потенциалов более массивного левого желудочка. Выраженная гипертрофия правого желудочка приводит к отклонению электрической оси сердца вправо и повороту сердца вокруг продольной оси по часовой стрелке. Иногда вследствие эмфиземы легких сердце отклоняется верхушкой кзади. Отклонение электрической оси сердца вправо является одним из наиболее частых признаков гипертрофии правого желудочка. Чаще приходится видеть, незначительное отклонение оси от +95° до +110°. Отклонение вправо более чем на 110° более достоверно указывает на увеличение правого желудочка. Комплекс QRS в отведениях I и aVL обычно имеет форму rS, а в отведениях III и aVF — qR. При повороте сердца верхушкой кзади выявляется глубокий, иногда преобладающий, зубец S в отведениях I, II и III (так называемый 5-тип, или «синдром трех S»). Важный и частый признак гипертрофии правого желудочка – увеличение амплитуды зубца R в отведении aVR более 5 мм (0,5 мВ). Наиболее частым признаком гипертрофии правого желудочка в грудных отведениях является смещение переходной зоны влево. При этом выраженный зубец S регистрируется вплоть до отведения V6, а иногда еще левее. Важный диагностический признак гипертрофии правого желудочка – увеличение времени внутреннего отклонения в отведении V1, что связано с замедлением активации гипертрофированного отдела. Комплекс QRS в отведении V1 может иметь различную форму. В зависимости от этого можно выделить 3 типа ЭКГ при гипертрофии правого желудочка. Первый тип характеризуется высоким зубцом R в отведении V1. Этот зубец отражает потенциалы увеличенного правого желудочка, поэтому увеличение амплитуды зубца R в отведении V1 более 7 мм весьма достоверно указывает на гипертрофию данного отдела. Желудочковый комплекс при этом может иметь форму R, RS или qR. Такой тип ЭКГ наблюдается при резкой гипертрофии правого желудочка и встречается нечасто, главным образом у больных с врожденными пороками сердца. Некоторые авторы считают, что зубец q в отведении V1 указывает на резко выраженную гипертрофию и дилатацию правого желудочка и относят данный вариант к отдельному типу ЭКГ [Бобер С. и др., 1974].
На рисунке представлена ЭКГ больного 28 лет с диагнозом: врожденный порок сердца, стеноз легочной артерии. На ЭКГ видны признаки гипертрофии правого желудочка первого типа: увеличение зубца R в отведении V1до 20 см, смещение переходной зоны левее V6, отклонение электрической оси сердца вправо (A QRSII= +120°). Гипертрофия правого желудочка (второй тип)
Второй тип ЭКГ проявляется расщеплением желудочкового комплекса в отведении V1 в форме rSRI, т. е. картиной неполной блокады правой ножки пучка Гиса, которая считается одним из признаков гипертрофии правого желудочка. Подобная форма желудочкового комплекса может быть связана не только с блокадой правой ножки, но и с другими факторами. Данный тип ЭКГ встречается чаще, чем первый, преимущественно у больных с митральным стенозом, а также с хроническими легочными заболеваниями. Со временем неполная блокада правой ножки у таких больных может трансформироваться в полную блокаду, некоторые авторы рассматривают ее как особый тип ЭКГ при гипертрофии правого желудочка [Reddy С, Gould L. А., 1977]. При этом варианте увеличена амплитуда зубца R в отведении V1. Третий тип ЭКГ характеризуется низкоамплитудным зубцом r и выраженным зубцом S (желудочковым комплексом типа rS) в отведении V1 и в последующих грудных отведениях. Иногда при этом выявляется выраженный зубец S в I, II и III отведениях (S-тип ЭКГ). Иногда при этом типе ЭКГ комплекс QRS в отведениях I и aVL или III и aVF имеет форму rSrI. Этот тип ЭКГ чаще встречается у больных эмфиземой легких с развитием хронического легочного сердца.
На рисунке представлена ЭКГ больного 83 лет с диагнозом: хронический обструктивный бронхит, эмфизема легких, пневмосклероз. Отмечаются увеличение амплитуды зубца Р с типичным изменением его формы в отведениях II, III и aVF, инверсия зубца Р в отведении aVL, что указывает на гипертрофию правого предсердия. Низкоамплитудные комплексы QRS, расщепленные в отведениях II, III и aVF, преобладающий зубец S в отведениях V1-V5и резкое смещение переходной зоны влево свидетельствуют о гипертрофии правого желудочка. У отдельных больных с легочным сердцем на ЭКГ выявляется желудочковый комплекс типа QS в правых грудных отведениях наряду с явными признаками гипертрофии правого желудочка в отведениях от конечностей и левых грудных отведениях. Зубец QS в отведениях V1- V3 требует дифференциальной диагностики с инфарктом миокарда. При гипертрофии правого желудочка с дистрофическими процессами в миокарде наблюдаются изменения конечной части желудочкового комплекса в виде депрессии сегмента ST и инверсии зубца Т в отведениях, где регистрируется высокий зубец R (III, aVF, V1). В отведениях, где выявляется глубокий зубец S, бывает подъем сегмента ST. На гипертрофию правого желудочка косвенно указывают признаки увеличения правого предсердия. Гипертрофия обоих желудочков
Электрокардиографические проявления комбинированной гипертрофии бывают лишь у небольшой части больных с этой патологией, поскольку признаки увеличения правого и левого желудочков нередко нивелируют друг друга. При значительном преобладании потенциалов одного из желудочков на ЭКГ возможны лишь признаки его гипертрофии, а при равномерном увеличении обоих желудочков ЭКГ может не отличаться от нормальной. Однако иногда на ЭКГ определяются признаки гипертрофии правого и левого желудочков одновременно. Так, признаки гипертрофии левого желудочка в грудных отведениях могут сочетаться с отклонением оси сердца вправо, высоким зубцом R в отведении aVR и другими проявлениями гипертрофии правого желудочка в отведениях от конечностей. Иногда можно видеть обратное сочетание: указание на гипертрофию правого желудочка в грудных отведениях (высокий зубец R в отведении V1, смещение переходной зоны влево и др.) и признаки гипертрофии левого желудочка в отведениях от конечностей (отклонение оси сердца влево). В грудных отведениях бывают одновременно признаки гипертрофии обоих желудочков, например желудочковый комплекс типа rSR1 в отведении V1 и высокий зубец R в левых грудных отведениях [So С. S, 1976, и др.]. Признаки гипертрофии правого желудочка в стандартных и грудных отведениях могут сочетаться с увеличением амплитуды зубца S в отведениях V1-V3, что является показателем сопутствующего увеличения левого желудочка.
Примером гипертрофии обоих желудочков может служить приведенная на рисунке ЭКГ больной 28 лет с диагнозом, ревматический сочетанный порок сердца, возвратный ревмокардит, мерцательная аритмия, недостаточность кровообращения II степени. На ЭКГ видны признаки гипертрофии правого желудочка, в частности отклонение электрической оси сердца вправо, с поворотом вокруг продольной оси по часовой стрелке (синдром QIIISI), увеличение амплитуды и ширины зубца R в отведениях V1и V2. Кроме того, имеются указания на гипертрофию левого желудочка: увеличение амплитуды зубца R в отведении V5более 25 мм, зубец R в отведениях V5и V6выше, чем в V4. Имеются признаки диффузных изменений миокарда. РАЗДЕЛ № 8 ЭКГ ПРИ ИБС
Стенокардии, очаговая дистрофия миокарда
Гипоксия миокарда при стенокардии проявляется изменениями конечной части желудочкового комплекса ЭКГ. При стенокардии зубец Т уплощен или инвертирован (при интрамуральной или субэпикардиальной ишемии). При субэндокардиальной ишемии возможно увеличение амплитуды зубца Т. Более выраженная субэндокардиальная ишемия и повреждение миокарда характеризуются депрессией сегмента ST, который в типичных случаях расположен горизонтально. Изредка при стенокардии имеется подъем сегмента ST в виде дуги выпуклостью кверху, что свойственно субэпикардиальной ишемии и повреждению миокарда. При развитии ишемии миокарда могут наблюдаться различные нарушения ритма и проводимости. В некоторых случаях выявляется инверсия зубца U. У многих больных стенокардией, особенно на ранних стадиях заболевания, на ЭКГ, зарегистрированной в состоянии покоя, нет патологических изменений. Они выявляются во время приступа стенокардии или при функциональных тестах, специально применяемых для диагностики ишемической болезни сердца. 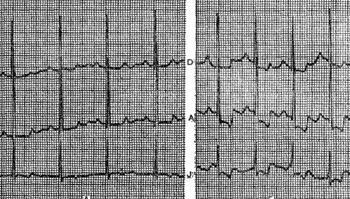
Для диагностики ишемической болезни сердца используют психоэмоциональные нагрузочные тесты, а также пробы с медикаментозными средствами, вызывающими спазм коронарных артерий; в частности эргометрином, или с препаратами, учащающими сердечный ритм и увеличивающими потребность миокарда в кислороде, например с изупрелом. Для этой цели используют также учащающую предсердную электростимуляцию с помощью пищеводного электрода [Сидоренко Б. А и др., 1984]. Изменения сегмента ST и зубца Т характерны не только для стенокардии. Уплощение или инверсия зубца Т и депрессия сегмента ST могут наблюдаться при многих состояниях, например при дистрофии миокарда различного генеза, миокардитах, нарушениях электролитного баланса и т. д. Для уточнения происхождения этих электрокардиографических изменений используют различные медикаментозные пробы. Так, положительная динамика конечной части желудочкового комплекса после приема нитроглицерина (положительная нитроглицериновая проба) свидетельствует в пользу ишемической болезни сердца. Улучшение электрокардиографической картины после приема хлорида калия, наоборот, не типично для стенокардии. Индераловая (обзидановая) проба, с нашей точки зрения, не пригодна для дифференциальной диагностики, так как положительная электрокардиографическая динамика после приема пропранолола бывает у больных как нейроэндокринной миокардиодистрофией, так и ишемической болезнью сердца.
На рисунке показаны ЭКГ больной Д., 63 лет, с диагнозом: ишемическая болезнь сердца, постинфарктный кардиосклероз, стенокардия, гипертоническая болезнь II стадии. На ЭКГ, зарегистрированной во время ангинозного приступа, отмечалась выраженная депрессия сегмента ST в отведениях I, II aVL, V4-V6. Там же наблюдались двухфазные зубцы Т с выраженной отрицательной фазой. Сразу после внутривенного струйного введения 10 мг индерала боли в сердце исчезли, на ЭКГ, зарегистрированной через 10 мин после инъекции, отмечалась четкая положительная динамика. Изменения ЭКГ, свойственные приступу стенокардии, как правило, исчезают через несколько минут или часов после его окончания. Если эти изменения сохраняются несколько суток, то говорят о развитии острой очаговой дистрофии миокарда. Для этой формы ишемической болезни сердца наряду с динамикой сегмента ST весьма характерна инверсия зубцов Т в отведениях, регистрирующих потенциалы пораженной зоны. Острая очаговая дистрофия может стать промежуточным звеном между стенокардией и мелкоочаговым инфарктом миокарда. Инфаркт миокарда
Под инфарктом миокарда понимают «коронарогенный» некроз участка мышцы сердца. Развитию инфаркта, как правило, предшествуют острая ишемия и повреждение миокарда. В остром периоде инфаркта зоны повреждения и ишемии окружают некротический очаг. Электрокардиографические проявления ишемии, повреждения и некроза миокарда зависят от локализации, глубины этих процессов, их давности, размеров поражения и других факторов.
Считается, что острая ишемия миокарда проявляет себя главным образом изменениями зубца Т, а повреждение – смещением сегмента ST, хотя эти процессы часто сочетаются и разграничить их трудно. При субэндокардиальной ишемии миокарда вектор реполяризации имеет нормальное направление (от эпикарда к эндокарду), а разность потенциалов между субэпикардиальными и субэндокардиальными слоями увеличена. В отведениях, регистрирующих ЭКГ со стороны эпикарда, выявляется положительный зубец Т увеличенной амплитуды. При субэпикардиальной ишемии вектор реполяризации направлен от эндокарда к эпикарду, в связи с чем над зоной поражения регистрируются отрицательные зубцы Т. Изолированная субэпикардиальная ишемия миокарда бывает редко. Значительно чаще имеется распространение субэндокардиальной ишемии на субэпикардиальные отделы, т. е. трансмуральная ишемия. В связи с этим, хотя электрокардиографическая картина субэпикардиальной и трансмуральной ишемии почти одинакова, появление инверсии зубца Т нужно расценивать как вероятный признак трансмуральной ишемии. В отведениях, регистрирующих потенциалы зоны, противоположной области ишемии, отмечаются реципрокные изменения зубца Т, направленного в обратную сторону по отношению к зубцам Т, регистрируемым в области ишемии. Как отмечалось выше, ишемия миокарда может проявляться не только изменениями зубца Т, но и смещением сегмента ST, причем чаще наблюдается его депрессия. Субэндокардиальное повреждение миокарда проявляется на ЭКГ депрессией сегмента ST в соответствующих отведениях, при субэпикардиальном и трансмуральном повреждении отмечается подъем сегмента ST над изоэлектрической линией. Трансмуральное повреждение, так же как и ишемия, встречается значительно чаще изолированного субэпикардиального. В некоторых случаях при обширном глубоком повреждении миокарда на ЭКГ наблюдается высокий подъем сегмента RT, начинающегося от вершины зубца R и направляющегося косо вниз. Такая картина может имитировать расширение комплекса QRS вследствие внутрижелудочковой блокады. Некроз миокарда
Некроз миокарда обычно проявляется на ЭКГ изменениями комплекса QRS. Образование некротического очага в миокарде ведет к прекращению электрической активности пораженного участка, что обусловливает отклонение суммарного вектора QRS в противоположную сторону. В результате этого в отведениях с положительным полюсом над некротической зоной выявляются патологически глубокий и широкий зубец Q и снижение амплитуды зубца R, что характерно для субэндокардиальных крупноочаговых инфарктов. Чем глубже некроз, тем более выражены эти изменения. При трансмуральном инфаркте миокарда на ЭКГ в отведениях от эпикардиальной стороны регистрируется комплекс типа QS. Над островком неповрежденного миокарда, окруженного некротическим процессом, бывает направленная вверх зазубрина на зубце QS. Субэпикардиальный некроз может проявляться лишь снижением амплитуды зубца R без образования патологического зубца Q. Наконец, интрамуральный инфаркт может вовсе не вызывать изменений комплекса QRS. ЭКГ больного инфарктом миокарда претерпевает изменения в зависимости от стадии заболевания.
Динамика ЭКГ на различных стадиях заболеваниях схематично представлена на рисунке. На стадии ишемии, которая обычно продолжается от нескольких минут до 1–2 ч, над очагом поражения регистрируется высокий зубец Т. Вслед за этим наступает стадия повреждения. В начале этой стадии отмечается кратковременная депрессия сегмента ST вследствие повреждения субэндокардиальных отделов миокарда. Затем при распространении ишемии и повреждения на субэпикардиальные отделы выявляются подъем сегмента ST и инверсия зубца Т. Продолжительность этой стадии обычно составляет несколько часов, но может колебаться от 1 ч до 3 сут. Процессы, происходящие в это время, могут быть обратимыми, электрокардиографические изменения могут исчезнуть, но чаще процесс переходит в следующую стадию с образованием некроза в миокарде. Электрокардиографически это проявляется возникновением патологического зубца Q и уменьшением амплитуды зубца R. Очаг некроза окружен зонами повреждения и ишемии, поэтому на ЭКГ наряду с указанными признаками выявляются подъем сегмента ST и инверсия зубца Т. В течение нескольких часов зона некроза увеличивается, что сопровождается дальнейшим увеличением зубца Q и уменьшением зубца R вплоть до появления зубца QS при трансмуральном поражении. Через несколько суток на ЭКГ может исчезнуть инверсия зубца Т, который становится сглаженным или положительным. Это отражает уменьшение или исчезновение ишемии миокарда вокруг пораженного участка. Повреждение сохраняется дольше, поэтому сегмент ST остается приподнятым над изоэлектрической линией. Через 5–16 сут от начала заболевания зубец Т вновь становится отрицательным, более глубоким, чем прежде. Считают, что вторая инверсия зубца Т обусловлена аутоиммунной и воспалительной реакцией миокарда, окружающего некротический очаг [Чернов А. 3., Кечкер М. И., 1979], хотя другие авторы [Орлов В. Н., 1983] связывают данное явление с переходом повреждения миокарда в ишемию. Глубокий, остроконечный отрицательный зубец Т называют коронарным [Лукомский П. Е., 1973, и др.]. В последующие недели в пораженном участке происходят процессы организации и репарации. Зона повреждения уменьшается и исчезает, уменьшается и воспалительная реакция. В связи с этими процессами сегмент ST постепенно становится изоэлектричным, а зубец Т– менее глубоким. Эту стадию заболевания называют подострой. В дальнейшем происходит рубцевание некротического очага. Этот процесс продолжается несколько недель и может затягиваться на несколько месяцев. На ЭКГ при этом постепенно уменьшается зубец Q, который иногда полностью исчезает, увеличивается, приближаясь к исходной, амплитуда зубца R. Зубец Т может остаться инвертированным или сглаженным, но иногда становится положительным. Таким образом, электрокардиографические признаки перенесенного инфаркта миокарда могут в последующем сохраняться, но в некоторых случаях ЭКГ нормализуется. Электрокардиограмма при инфарктах различной локализации
Инфаркты передней стенки левого желудочка В большинстве случаев инфаркт локализуется в миокарде левого желудочка. Инфаркт миокарда правого желудочка встречается значительно реже. В миокарде левого желудочка выделяют переднюю, боковую и заднюю стенки, поражение которых находит отражение в различных отведениях ЭКГ. При крупноочаговых инфарктах передней стенки суммарный вектор возбуждения желудочков направлен в сторону, противоположную очагу некроза, т. е. кзади. Вследствие этого на ЭКГ появляется патологический зубец Q и уменьшается амплитуда зубца R в отведениях V1-V4. Там же выявляются подъем сегмента ST и характерные изменения зубца Т. Аналогичные изменения желудочкового комплекса обычно отмечаются в отведениях I, II и aVL, особенно при распространении инфаркта на боковую стенку. В отведениях III и aVF при этом наблюдается реципрокная депрессия сегмента ST. Иногда даже распространенные трансмуральные инфаркты передней стенки не сопровождаются четкими изменениями желудочкового комплекса в отведениях от конечностей. Характерные для инфаркта миокарда изменения, выявляемые в отведениях V1–V3, отражают поражение передней стенки и прилегающей к ней части межжелудочковой перегородки, признаки инфаркта в отведении V4 указывают на поражение верхушки. При изолированном верхушечном инфаркте характерные признаки выявляются только в отведении V4.
Динамика электрокардиографических изменений при переднеперегородочном рецидивирующем инфаркте миокарда показана на серии ЭКГ больного Ф. Больной госпитализирован по поводу нестабильной стенокардии. На ЭКГ при поступлении отмечались признаки недостаточности кровоснабжения передней и боковой стенок левого желудочка в виде депрессии сегмента ST в отведениях V3–V6. Несмотря на проводимую терапию, на следующий день возник ангинозный приступ, сопровождающийся появлением инверсии зубца Т в отведениях V2–V4, что было расценено как развитие острой очаговой дистрофии в переднесептальной области. Еще через день возникли интенсивные боли за грудиной, на ЭКГ при этом появились признаки крупноочагового переднеперегородочного инфаркта миокарда: уменьшилась амплитуда зубца R в отведениях V1–V4, появился высокий подъем сегмента ST в отведениях V1–V3. Кроме того, развились блокада левой передней ветви и неполная блокада левой ножки, что проявилось резким отклонением оси сердца влево, появлением глубокого зубца S в отведениях V4-V6с расширением комплекса QRS до 0,12 с. На ЭКГ, зарегистрированной через 2 дня после предыдущей, отмечалась обычная «инфарктная» динамика: появился патологический зубец Q в отведении V2, еще больше уменьшилась высота зубца R в V1, зубец Т в отведениях V2–V5стал отрицательным, исчезли признаки блокады левой ножки. Еще через 4 дня у больного снова возник ангинозный приступ, сопровождавшийся электрокардиографической динамикой: опять появились высокий зубец Т и подъем сегмента ST в отведениях V1-V3, в отведениях V4-V6этот зубец стал положительным (псевдоположительная динамика), снова появились признаки блокады левой передней ветви. Очевидно, у больного был рецидив переднесептального инфаркта миокарда. Инфаркт высоких отделов передней стенки левого желудочка
При инфаркте высоких отделов передней стенки патологический зубец Q в отведениях V1 — V4 может не выявляться. В этих отведениях обычно отмечаются лишь снижение амплитуды зубца R, иногда инверсия зубца Т. Для диагностики высокого переднего инфаркта миокарда следует регистрировать ЭКГ в грудных отведениях на уровне второго-третьего межреберий (V2–V3), где обычно выявляются типичные инфарктные изменения.
Примером электрокардиографической картины «высокого» переднеперегородочного трансмурального инфаркта может служить представленная на рисунке ЭКГ больного 73 лет. В обычных отведениях четких признаков крупноочагового инфаркта нет. Отмечаются расширение зубца Q в отведении aVL, инверсия зубца Т в отведениях I, aVL, V1— V5. В отведениях V2– V4наблюдаются снижение амплитуды зубца R и небольшой подъем сегмента ST, что заставляет подозревать острый переднесептальный инфаркт. В высоких грудных отведениях регистрируется типичная картина трансмурального переднеперегородочного инфаркта с распространением на боковую стенку. Инфаркты боковой стенки левого желудочка имеют ряд общих электрокардиографических признаков с передними инфарктами. В связи с этим в некоторых зарубежных руководствах боковой инфаркт рассматривается как вариант инфаркта передней стенки [Schamroth L., 1984, и др.]. При боковом инфаркте характерные изменения желудочкового комплекса (патологический зубец Q, подъем сегмента ST и т. д.) наблюдаются в отведениях I, II, aVL, V5 – V7. Инфаркт высоких отделов боковой стенки может не сопровождаться отчетливыми изменениями желудочкового комплекса в обычных отведениях или проявляется патологическим зубцом Q только в отведении aVL. Диагностике высокого бокового инфаркта способствует регистрация ЭКГ в отведениях V3 и V6, где характерные для инфаркта изменения более отчетливы. Изолированное поражение боковой стенки встречается редко, чаще инфаркт передней или задней стенки распространяется на боковую.
На рисунке приведена ЭКГ больного 67 лет с диагнозом: ишемическая болезнь сердца, острый обширный переднеперегородочный и боковой инфаркт миокарда. На ЭКГ отмечаются патологический зубец Q и резкий подъем сегмента ST в отведениях I, aVL, V2— V6, депрессия сегмента ST в отведениях III, aVR, aVF, политопная экстрасистолия. Инфаркты задней стенки левого желудочка
Различают нижний, или диафрагмальный, и верхний, или базальный, отделы задней стенки. Соответственно выделяют заднедиафрагмальный (задненижний) и заднебазальный инфаркт миокарда. Заднедиафрагмальный инфаркт миокарда встречается значительно чаще, чем заднебазальный. При заднедиафрагмальном инфаркте патологический вектор ориентирован вверх к отрицательным полюсам отведений aVF, II и III, поэтому в указанных отведениях выявляется патологический зубец Q. Там же отмечается характерная динамика сегмента ST и зубца Т. В отведениях от передней стенки повреждение диафрагмальной области миокарда проявляется реципрокной депрессией сегмента ST.
Примером может служить представленная на рисунке ЭКГ больного 62 лет с диагнозом: ишемическая болезнь сердца, острый заднедиафрагмальный инфаркт миокарда, гипертоническая болезнь III стадии. На ЭКГ можно видеть резкий подъем сегмента ST, начало формирования зубца Q в отведениях II, III и aVF и выраженную депрессию сегмента ST в отведениях I, aVR, aVL, V1— V6. При заднебазальном, или задневерхнем, инфаркте патологический вектор QRS направлен вперед, что проявляется только увеличением амплитуды зубца R в отведениях V1, V2 и V3. Патологический зубец Q в обычных отведениях ЭКГ не наблюдается. Он может быть выявлен при регистрации ЭКГ в пищеводных отведениях, а иногда в отведениях V7, V8 и V9. Изолированное поражение заднебазальной области – большая редкость. Чаще эта область поражается при обширных задних инфарктах, когда, кроме заднебазальной, в процесс вовлекаются и заднедиафрагмальная область, а нередко и верхние отделы боковой стенки.
На рисункепоказана ЭКГ больного 56 лет с диагнозом: ишемическая болезнь сердца, распространенный задний инфаркт миокарда. На представленной ЭКГ, которая зарегистрирована на 4-й день заболевания, выявляется патологический зубец Q в отведениях II, III, aVF, V6– V9, D и заметное увеличение амплитуды зубца R в отведениях V1— V3. Указанные признаки позволяют диагностировать обширный задний инфаркт с вовлечением диафрагмального и базального отделов, с распространением на боковую стенку левого желудочка. Циркулярный верхушечный инфаркт. При этом инфаркте поражаются передняя, задняя и боковая стенки левого желудочка в его нижней части, а также межжелудочковая перегородка. На ЭКГ выявляются признаки переднеперегородочного, бокового и заднедиафрагмального инфаркта, в частности регистрируются патологические зубцы Q или QS в отведениях I, II, III, aVL, aVF, а также V1 – V6. Инфаркт правого желудочка
Изолированный инфаркт правого желудочка является большой редкостью. Чаще наблюдается поражение правого желудочка одновременно с инфарктом передней или задней стенки левого желудочка. У больных с заднедиафрагмальным инфарктом миокарда вовлечение в процесс правого желудочка, как правило, отражается на ЭКГ в отведениях V3R и V4R. Наиболее информативным признаком вовлечения правого желудочка является подъем сегмента ST в этих отведениях в первые дни заболевания. Комплекс QRS при этом имеет форму QR или QS. У больных с заднедиафрагмальным инфарктом миокарда, особенно при правожелудочковой недостаточности, в дополнение к обычным отведениям целесообразно использовать отведения V3R и V4R. У больных с переднеперегородочным инфарктом миокарда с вовлечением правого желудочка этот признак не информативен для распознавания инфаркта правого желудочка, так как может наблюдаться при передних инфарктах без вовлечения правого желудочка. Инфаркт предсердий
Изолированное поражение предсердий наблюдается очень редко. Чаще инфаркт задней стенки левого желудочка распространяется на предсердия. При инфаркте предсердия обычно бывают нарушения предсердного ритма и проводимости, в частности мерцание и трепетание предсердий, предсердная пароксизмальная тахикардия, синоаурикулярная и внутрипредсердная блокада и др. Нередко у таких больных эти нарушения стойкие или упорно рецидивирующие. Однако указанные расстройства ритма и проводимости возможны и без инфаркта предсердий. При инфаркте предсердий бывает изменение формы зубца Р, что иногда удается выявить только при анимальном анализе ЭКГ в динамике. Одним из признаков инфаркта предсердий является смещение сегмента PQ вверх или вниз от изоэлектрической линии. Электрокардиограмма при мелкоочаговых инфарктах миокарда
При мелкоочаговых инфарктах комплекс QRS ЭКГ не претерпевает существенных изменений, т. е. не выявляется патологического зубца Q и снижения амплитуды зубца R. Изменения касаются главным образом формы зубца Т и положения сегмента ST. В отведениях, регистрирующих потенциалы пораженной области, зубцы Т чаще инвертированные, глубокие: сегмент ST, как правило, смещен ниже изоэлектрической линии, что характерно для субэндокардиальных мелкоочаговых инфарктов. В отличие от очаговой дистрофии миокарда при мелкоочаговых инфарктах эти изменения более стойкие, сохраняются обычно не менее 2 нед, но дифференциальная диагностика этих состояний возможна только при одновременной оценке клинических и лабораторных данных.
Примером изменений при мелкоочаговом некрозе может служить ЭКГ больной 55 лет с диагнозом: ишемическая болезнь сердца, мелкоочаговый переднебоковой инфаркт миокарда с распространением на высокие отделы. При типичной клинической картине и лабораторных показателях на ЭКГ отмечалась инверсия зубцов Т в отведениях I, aVL, V1— V6, V2– V3. Патологических изменений комплекса QRS не наблюдалось. Электрокардиограмма при аневризме сердца
Наиболее типичным электрокардиографическим признаком аневризмы сердца является стабилизация изменений, свойственных острому или подострому периоду инфаркта миокарда, на протяжении многих месяцев и лет. В большинстве случаев на ЭКГ видно трансмуральное поражение какого-либо отдела левого желудочка, т. е. зубец QS и подъем сегмента ST в различных отведениях в зависимости от локализации поражения. Нередко там же отмечаются глубокие коронарные зубцы Т. Иногда зубец QS выявляется только при регистрации ЭКГ с места патологической пульсации. Во многих случаях есть нарушения внутрижелудочковой проводимости, эктопические аритмии. Основные признаки аневризмы сердца чаще наглядно выявляются при аневризмах передней стенки левого желудочка, несколько меньше – при поражении боковой стенки. На рисунке приведена ЭКГ больного 61 года с диагнозом: ишемическая болезнь сердца, кардиосклероз после перенесенного трансмурального инфаркта миокарда, стенокардия покоя и напряжения, недостаточность кровообращения НА степени.
На ЭКГ можно видеть картину неполной блокады правой ножки пучка Гиса (увеличение времени внутреннего отклонения в отведении V1). Зубцы QS с невысоким подъемом сегмента ST в отведениях I, V2– V6, патологический зубец Q в отведении aVL, инверсия зубца Т во всех этих отведениях при отсутствии динамики в течение ряда месяцев указывают на обширную хроническую аневризму передней и боковой стенок левого желудочка. При аневризме заднедиафрагмального отдела левого желудочка может регистрироваться зубец QS с подъемом сегмента ST в отведениях III и aVF, но нередко эти признаки нечеткие. Возможна картина острого нетрансмурального поражения с характерным для аневризмы сердца отсутствием динамики на ЭКГ. При аневризмах высоких отделов боковой стенки и заднебазальных отделов левого желудочка типичные изменения ЭКГ в общепринятых отведениях нередко вовсе отсутствуют. Дифференциальная электрокардиографическая диагностика инфаркта миокарда
Электрокардиографическая диагностика инфаркта миокарда в некоторых случаях весьма затруднительна, так как изменения ЭКГ, напоминающие признаки очагов ишемии, повреждения и некроза, бывают при ряде физиологических и патологических состояний [Halhuber M. J. etal., 1978; Goldberger A. L., 1984, и др.]. Позиционные изменения желудочкового комплекса иногда имитируют на ЭКГ признаки инфаркта. В частности, как указывалось выше, при повороте сердца вокруг продольной оси по часовой стрелке (правым желудочком вперед) возможен глубокий зубец Q в отведениях III и aVF, превышающий 1/4 амплитуды зубца R, наряду с выраженным зубцом S в отведениях I и aVL. При этом может наблюдаться также инверсия зубца T в III отведении. Эти признаки можно ошибочно расценить как указания на некротические или рубцовые изменения заднедиафрагмальной области левого желудочка. Поворот сердца вокруг продольной оси против часовой стрелки (левым желудочком вперед) может сопровождаться появлением глубокого зубца Q в отведениях I и aVL, а также V5 и V6, что имитирует признаки очаговых изменений боковой стенки левого желудочка. При повороте сердца вокруг поперечной оси верхушкой вперед регистрируется выраженный зубец Q в отведениях I, II и III. Позиционные изменения желудочкового комплекса отличаются от признаков инфаркта миокарда отсутствием характерной для инфаркта динамики сегмента ST и зубца Т ЭКГ, а также уменьшением глубины зубца Q при регистрации ЭКГ на высоте вдоха или выдоха. Гипертрофия и дилатация желудочков сердца иногда имитируют электрокардиографические признаки инфаркта миокарда. Так, при гипертрофии левого желудочка и межжелудочковой перегородки может регистрироваться глубокий зубец Q в левых грудных отведениях, а также в отведениях I и aVL или II и III, иногда отмечается желудочковый комплекс типа QS в правых отведениях. Нередко имеются смещение сегмента ST выше или ниже изоэлектрической линии, инверсия зубца Т, что имитирует признаки ишемии и повреждения миокарда. Глубокий зубец Q, депрессия или подъем сегмента ST возможны при гипертрофических миокардиопатиях, в частности при субаортальном стенозе. При гипертрофии правого желудочка в отдельных случаях может регистрироваться комплекс типа QS в правых грудных отведениях ЭКГ. Иногда бывает глубокий зубец Q в отведениях III и aVF наряду с глубоким зубцом S в отведениях I и aVL. Синдром QIIISI, который способен имитировать картину заднедиафрагмального инфаркта миокарда, нередко наблюдается также у больных с острым легочным сердцем. Дифференциальной диагностике инфаркта миокарда и имитирующих его проявлений гипертрофии и дилатации желудочков помогают другие изменения ЭКГ, свойственные указанным состояниям (типичная для инфаркта динамика, свойственное гипертрофии увеличение амплитуды зубцов R и S и т.д.). Блокада ветвей пучка Гиса
Блокада ветвей пучка Гиса нередко затрудняет диагностику инфаркта миокарда по ЭКГ. Наибольшие затруднения вызывает блокада левой ножки, при которой возможны желудочковый комплекс типа QS и подъем сегмента ST в правых грудных отведениях. Это может, с одной стороны, имитировать признаки острого переднего инфаркта миокарда, а с другой – скрывать его электрокардиографические проявления. При блокаде левой ножки изменяется направление начального вектора QRS, поэтому, несмотря на инфаркт передней стенки, патологический зубец Q в грудных отведениях нередко не регистрируется, хотя при обширных переднеперегородочных инфарктах этот зубец может выявляться. Другие признаки, которые могут указывать на передний инфаркт миокарда при блокаде левой ножки:
отсутствие прироста или уменьшение амплитуды зубца R в отведениях V1 — V4 известное под названием феномена «провала» зубца R (данный признак в области переходной зоны следует оценивать осторожно);
резкий подъем сегмента ST в грудных отведениях;
динамика сегмента ST и зубца Т.
Примером может служить ЭКГ больной 61 года с диагнозом: ишемическая болезнь сердца, переднеперегородочный и боковой инфаркт миокарда, блокада левой ножки. На этой ЭКГ кроме признаков блокады левой ножки, виден резкий подъем сегмента ST во всех грудных отведениях в том числе V5и V6, амплитуда зубца R в отведениях V2–V4заметно не увеличивается. Это позволяет диагностировать острый переднебоковой инфаркт миокарда.
При блокаде правой ножки пучка Гиса трудности в диагностике инфаркта миокарда возникают сравнительно редко. Лишь в некоторых случаях типичный для данного нарушения проводимости желудочковый комплекс типа rSR1 при очень малой выраженности зубца r можно ошибочно принять за комплекс типа QR. Такой комплекс в отведениях III и aVF может привести к ошибочной диагностике заднедиафрагмального инфаркта, а в правых грудных отведениях может имитировать передний инфаркт миокарда.
На рисунке приведена ЭКГ больного 44 лет с диагнозом: постмиокардитический кардиосклероз, неполная блокада правой ножки. Можно видеть как при малой выраженности зубца R в отведении III возникает картина напоминающая признаки заднедиафрагмального инфаркта или Рубцовых изменений. Еще более ярко эта картина выражена в отведении aVF Однако отсутствие в анамнезе указаний на ишемическую болезнь сердца и инфаркт миокарда, динамика ЭКГ и неполная блокада правой ножки позволяют отнести данные изменения к нарушению внутрижелудочковой проводимости. Блокада правой ножки нередко затрудняет определение глубины и распространенности инфаркта. Так, при этом нарушении проводимости в случаях трансмурального переднего инфаркта желудочковый комплекс в правых грудных отведениях имеет форму не QS, a QR. Все сказанное можно отнести и к блокаде правой ножки с сопутствующим поражением левой передней ветви. Что касается блокады правой ножки и левой задней ветви, то в некоторых случаях такое нарушение проводимости полностью маскирует обширный инфаркт миокарда. Феномен WPW
Феномен WPW очень часто имитирует электрокардиографические признаки инфаркта миокарда, так как регистрируемая в некоторых отведениях отрицательная ∆-волна имеет вид патологического зубца Q. При синдроме WPW типа А отрицательная ∆-волна чаще бывает в отведениях I и aVL, а при синдроме типа В она может выявляться в отведениях II, III, aVF, а также V1. Среди наблюдаемых нами 85 больных с феноменом WPW отрицательная Л-волна имитировала патологический зубец Q у 54 человек, что составляет 63,5%. Инфаркт миокарда можно исключить, если феномен WPW преходящий и на ЭКГ периодически регистрируются комплексы QRS обычной формы. Временного устранения феномена WPW можно добиться с помощью внутривенного введения атропина, новокаинамида или аймалина (последний наиболее эффективен в этом отношении).
Примером может служить больная Ш., 30 лет, которая обратилась в поликлинику с жалобами на нерезкие боли в области сердца. На ЭКГ были найдены изменения, позволившие заподозрить инфаркт задней стенки левого желудочка. С этим диагнозом больная была госпитализирована. При поступлении на ЭКГ отмечался патологический зубец Q в отведениях II, III и aVF. Укорочение интервала Р — Q до 0,1 с, расширение комплекса QRS до 0,12 с и ∆-волна позволили диагностировать феномен WPW. С диагностической целью больной ввели внутривенно 50 мг аймалина, после чего исчез феномен предвозбуждения а вместе с ним и «патологический зубец Q». Вместе с тем данный феномен может полностью маскировать электрокардиографические проявления инфаркта миокарда или затруднять определение глубины и локализации поражения.
На рисунке представлены ЭКГ больного Ч., 43 лет, госпитализированного в связи с затяжным приступом сильных болей за грудиной. В прошлом ЭКГ не регистрировали. При поступлении на ЭКГ был выявлен феномен WPW типа В, причем в отведениях II, III и aVF имелся зубец QS, что заставляло подозревать заднедиафрагмальный инфаркт миокарда. Одновременно отмечался куполообразный подъем сегмента ST в отведениях V1-V5, указывающий на повреждение миокарда переднесептальной области. На следующий день появилась глубокая инверсия зубцов Т в отведениях I, II aVL, V2-V6, подтверждающая поражение передней и боковой стенок левого желудочка. На ЭКГ, зарегистрированной еще через день картина феномена WPW исчезла, но выявились признаки обширного трансмурального переднебокового инфаркта миокарда (зубец QS и подъем сегмента ST в отведениях V1–V5). Признаков крупноочагового поражения задней стенки не было. Кроме описанных, многие другие состояния могут сопровождаться изменениями конечной части желудочкового комплекса на ЭКГ, что вызывает необходимость исключения инфаркта миокарда. Так, высокий подъем сегмента ST бывает при перикардитах, миокардитах, синдроме ранней реполяризации желудочков; депрессия сегмента ST и инверсия зубца Т возможны при хронической ишемии, дистрофии миокарда, изменениях электролитного баланса, черепно-мозговых травмах и многих других заболеваниях. Нередко возникают трудности при дифференциальной диагностике острого инфаркта миокарда с другими формами ишемической болезни сердца. Выше уже говорилось о различиях электрокардиографических проявлений стенокардии, очаговой дистрофии и мелкоочаговых инфарктов миокарда. Иногда трудно диагностировать по ЭКГ повторные инфаркты в области рубца. В таких случаях диагностике помогает сопоставление старых и новых ЭКГ и выявление динамики. Чаще всего она состоит в изменениях сегмента ST и зубца Т, причем возможна так называемая ложноположительная динамика [Руда М. Я., Зыско А. П., 1977, и др.]. Реже выявляется углубление зубца Q или уменьшение амплитуды зубца R. Иногда при очаговых изменениях в противоположных друг другу областях левого желудочка нивелируются электрокардиографические признаки инфаркта вследствие взаимодействия противоположно направленных патологических векторов. В таких случаях даже обширные инфаркты миокарда могут не сопровождаться заметными изменениями ЭКГ. Следует помнить, что инфарктоподобные изменения ЭКГ могут быть обусловлены неправильным наложением электродов на конечности.
РАЗДЕЛ № 9 ПРИМЕРЫ АНАЛИЗА СЛОЖНЫХ ЭКГ
Гипертрофия правого предсердия и обоих желудочков с выраженными изменениями миокарда
На рисунке приведена ЭКГ больного 64 лет с диагнозом: хроническая неспецифическая пневмония, эмфизема легких, пневмосклероз, гипертоническая болезнь II стадии, недостаточность кровообращения III степени.
Описание Ритм синусовый, неправильный, 98 в минуту. В отведениях I, II, III, V1 и V2 после первого комплекса QRS выявляются преждевременные зубцы Р, накладывающиеся на зубец Т, без желудочковых комплексов с последующими паузами – блокированные предсердные экстрасистолы. Подобные преждевременные зубцы P зарегистрированы в отведениях V3 — V6 после второго комплекса QRS. В отведениях aVR, aVL, aVF отмечаются предсердные экстрасистолы, проведенные на желудочки (3-й комплекс). Р=0,1 с. В отведениях II, III, aVF зубец Р высокий, остроконечный, его амплитуда достигает 5 мм, в отведении I он сглажен, в отведении aVL отрицательный. Предсердный вектор отклонен вправо. Р-Q=0,14 с. QRS=0,12 с. В отведениях I, II, III, aVL, aVF преобладает зубец S. AQRS=+ 210°. В отведениях V1 и V2 отмечается зубец QS. В отведениях V3 — V6 – резкое уменьшение амплитуды зубца R. Амплитуда комплекса QRS в отведениях V2 – V4значительно увеличена за счет зубца S. Переходная зона смещена левее V6. Наблюдается подъем сегмента ST в отведениях V1 – V5. Зубец Т сглажен во всех отведениях. Q-T– 0,33 с. Отмечается выраженный зубец U в отведении V2. Обсуждение Значительное увеличение высоты зубца Р и его заостренная форма в отведениях II, III aVF, V1 и V2, отклонение предсердного вектора вправо свидетельствуют о гипертрофии правого предсердия. Резчайшее отклонение электрической оси сердца вправо (так называемый переворот оси) и значительное смещение переходной зоны влево, преобладающий зубец S в отведениях I, II, III, aVL, aVF, V1 — V6 CS-тип ЭКГ), выраженный зубец R в aVR, желудочковый комплекс типа rSr в отведениях I и aVL указывают на выраженную гипертрофию правого желудочка. Значительное, более 3 мВ, увеличение глубины зубца S в отведениях V2 — V4, очевидно, свидетельствует о гипертрофии левого желудочка. Гипертрофия и дистрофия миокарда желудочков выражаются зубцом QS в отведениях V1 и V2, а также подъемом сегмента ST в отведениях V1 – V5, что имитирует признаки острого переднесептального инфаркта миокарда. Заключение: синусовая тахикардия, частые предсердные экстрасистолы, временами блокированные, гипертрофия правого предсердия и обоих желудочков с выраженными изменениями миокарда. Гипертрофия обоих предсердий
Рисунок – ЭКГ больной 39 лет с диагнозом: миокардит Абрамова–Фидлера, кардиомегалия, недостаточность кровообращения III степени.
Описание Ритм синусовый, 92 в минуту. Зубец Р расширен (0,11 с), его амплитуда увеличена во всех отведениях, достигая в отведении V2 5 мм. В отведениях III, aVF, V1зубец Р имеет двухфазную (+ –) структуру, в отведениях I, II, aVL, V3 — V6 он двугорбый. Р–Q=0,23 с. Комплекс QRS расширен до 0,2 с, расщеплен. AQRS=–60°. В отведениях II, III, aVF желудочковый комплекс имеет форму rSrS, а в отведении V6 — rSR. Интервал Q — R в отведении V6 составляет 0,16 с. Отмечается феномен провала и ненарастания высоты зубца R в отведениях V2 – V4. Сегмент ST расположен ниже изоэлектрической линии в отведениях I и aVL и приподнят в отведениях II, III, V1, V2. Зубец Т инвертирован в отведениях I, aVL, V6 и сглажен в отведениях II и V6. Q-T=0,44 с. Обсуждение Отклонение предсердного вектора влево, расширение и расщепление зубца Р, а также выраженная отрицательная фаза этого зубца в отведении V1указывают на гипертрофию левого предсердия. Высокоамплитудная заостренная форма положительной фазы зубца Р в правых грудных отведениях указывает на гипертрофию правого предсердия. Удлинение интервала P-Q свойственно атриовентрикулярной блокаде I степени, вероятно, дистального типа. Резкое расширение комплекса QRS, его расщепление, увеличение времени внутреннего отклонения в отведениях V5 и V6 и значительное отклонение оси сердца влево свидетельствуют о блокаде левой ножки с преимущественным поражением ее передней ветви и блокадой анастомозов. Большая амплитуда зубца R в отведении V1, по сравнению с отведениями V1 –V4 указывает на возможную гипертрофию правого желудочка, а большая высота главного зубца R в отведениях V5 и V6 по сравнению с V4 позволяет предполагать гипертрофию левого желудочка. Заключение Синусовая тахикардия, атриовентрикулярная блокада I степени (вероятно, дистальная), блокада левой ножки с преимущественным поражением передней ветви и блокадой анастомозов, гипертрофия обоих предсердий и возможно, желудочков. Обширный переднеперегородочный и боковой инфаркт миокарда в стадии повреждения
На рисунке приведена ЭКГ больного 60 лет с диагнозом: ишемическая болезнь сердца, обширный переднесептальный и боковой инфаркт миокарда, кардиогенный шок.
Описание Ритм синусовый, 120 в минуту. Р=0,9 с. P–Q=0,17 с, QRS=0,12 с. Желудочковый комплекс в отведениях I и aVL имеет форму qR, а в отведениях II, III и aVF-rS. AQRS = –65°. В отведении V1 желудочковый комплекс имеет форму rSR, Q–R=0,08 с. В отведениях V2-V4 регистрируются желудочковые комплексы типа qR. Отмечаются резкий подъем сегмента ST в отведениях I, aVL, V2-V6 и его значительная депрессия в отведениях II, III и aVF. Зубец T в отведениях V1-V3отрицательный, в остальных отведениях сглажен, Q-T=0,3 с. Обсуждение Увеличение времени внутреннего отклонения и расширенный желудочковый комплекс типа rSR в отведении V1 указывают на блокаду правой ножки. Резкое отклонение оси сердца влево позволяет диагностировать блокаду левой передней ветви. Обращает на себя внимание форма желудочкового комплекса в отведениях I, aVL, V4-V6, где резко приподнятый, идущий от вершины зубца R косо вниз сегмент RT имитирует значительное расширение комплекса QRS и картину блокады левой ножки. В отведениях II, III и aVF восходящая депрессия сегмента ST также создает ложное впечатление расщепления комплекса QRS. Это отражает обширное и глубокое повреждение передней и боковой стенок левого желудочка. В отведениях I, aVL, V2-V5 заметно начало формирования зубца Q. Заключение: синусовая тахикардия, блокада правой ножки и левой передней ветви, обширный переднеперегородочный и боковой инфаркт миокарда в стадии повреждения. Атриовентрикулярная блокада I степени дистального типа
Рисунок представляет ЭКГ больного 68 лет с диагнозом: постмиокардитический кардиосклероз, недостаточность кровообращения IIБ степени.
Описание Ритм синусовый, правильный, 125 в минуту. Зубцы Р накладываются на зубцы Т предыдущих циклов, но достаточно четко выявляются в отведениях II, III, aVF и V1. P>0,1 с. РII =3,5 мм. РII >РI=РIII. АР=+60°. Р в отведениях V1 и V2 отрицательный. Р–Q>0,2 с. Комплекс QRS резко расширен, точно определить его ширину не удается, так как ни в одном из отведений не выявляется точка J. Однако расстояние от начала комплекса до вершины зубца S более 0,16 с. Интервал Q-R в отведении V6 составляет 0,1 с. Комплекс QRS типа RS в отведениях I, II, aVL, V3-V6 типа rS в отведениях III, V2, типа QS в aVR и V1. Амплитуда комплекса QRS, по-видимому, увеличена в отведениях V5 и V6 (точную ее величину определить нельзя из-за ограниченности колебаний самописца). Переходная зона –в V3-V4. Отмечается восходящая депрессия сегмента ST в отведениях I, II, aVL, V4-V6 и подъем этого сегмента в отведениях III, aVF, V1 и V2. Зубцы T сглажены в отведениях I, II и aVL, анализ зубцов T затруднен из-за наложения на них зубцов Р. Обсуждение Правильный учащенный ритм сердца при резко расширенном и деформированном комплексе QRS заставляет думать о непароксизмальной желудочковой тахикардии. Однако зубцы Р перед каждым желудочковым комплексом исключают это предположение. Хотя выявление и определение формы зубцов Р затруднено из-за их наложения на зубцы Т, все же можно достаточно определенно думать о синусовой тахикардии. Увеличение амплитуды зубца Р и его инверсия в отведениях V1 и V2 свидетельствуют о гипертрофии левого предсердия. Удлинение интервала P-Q свыше нормальной для данной частоты ритма величины указывает на атриовентрикулярную блокаду I степени, а увеличение ширины комплексов QRS – скорее всего на дистальный тип этой блокады. Расширение комплексов QRS с увеличением интервала Q-R в левых грудных отведениях указывает на полную блокаду левой ножки, но слишком большое увеличение продолжительности этого комплекса (более 0,16 с) с широким зубцом S после широкого зубца R в отведениях I, aVL, V4-V6 означает еще и блокаду конечных разветвлений проводящей системы желудочков (анастомозов). Увеличение амплитуды комплексов QRS, по-видимому, является признаком гипертрофии левого желудочка. Заключение: синусовая тахикардия, атриовентрикулярная блокада I степени дистального типа, полная блокада левой ножки с блокадой анастомозов, гипертрофия левого предсердия и левого желудочка. Миграция водителя ритма из синусового узла в правое предсердие
Рисунок – ЭКГ больного 58 лет с диагнозом: ишемическая болезнь сердца, стенокардия напряжения, атеросклеротический кардиосклероз.
Описание Ритм неправильный, 62 в минуту. Имеются короткие и более длинные интервалы Р–Р. Короткие интервалы равны между собой и составляют 0,6 с. Более длинные интервалы также соответствуют друг другу и равны 1,4 с. Форма зубца Р неодинакова: 1-й, 3-й, 4-й и 6-й зубцы Р положительные (кроме отведения aVR), а 2-й и 5-й инвертированы в отведениях III и aVF. Преждевременные зубцы Р (3-й и 6-й) по форме слегка отличаются от очередных (1-го и 4-го). Ширина зубцов Р достигает 0,12 с. Интервал P-Q в 1-м и 4-м комплексах составляет 0,19 с. В преждевременных комплексах этот интервал увеличен до 0,22 с, а в комплексах с инверсией зубцов Р (в отведениях III и aVF) интервал P-Q равняется 0,16 с. QRS=0,1 с. RI>RII>RIII. AQRS в очередных комплексах равняется –20°, а в преждевременных комплексах составляет -30° и -50°. В грудных отведениях комплекс QRS без особенностей. Сегмент ST на 1–2 мм выше изоэлектрической линии в отведениях V1-V4. Зубец T инвертирован или сглажен в отведении III. Q–Т=0,4 с. Обсуждение Очевидно, в данном случае есть миграция водителя ритма от синусового узла в правое предсердие, 1-й и 4-й комплексы синусового происхождения, о чем свидетельствуют обычная форма и направленность зубцов Р, 2-й и 5-й комплексы исходят из правого предсердия. Преждевременные комплексы PQRS с постоянным интервалом сцепления (3-й и 6-й) позволяют диагностировать экстрасистолию. Форма экстрасистолических зубцов Р слегка отличается от синусовых, и экстрасистолию можно считать предсердной. Сопутствующая миграция водителя ритма затрудняет диагностику и заставляет подозревать синоаурикулярную блокаду с ускользающими предсердными комплексами, но соотношения интервалов Р–Р синусового происхождения исключают данное предположение. Удлинение интервала P–Q в экстрасистолических комплексах указывает на преходящее замедление атриовентрикулярной проводимости, а некоторое изменение формы экстрасистолического комплекса QRS с отклонением электрической оси сердца влево свидетельствует о преходящей блокаде левой передней ветви. Заключение: миграция водителя ритма из синусового узла в правое предсердие. Предсердная экстрасистолия с преходящей атриовентрикулярной блокадой I степени и блокадой передней ветви. Миграция водителя ритма от синусового узла в левое предсердие
Рисунок – ЭКГ больной 45 лет с диагнозом: постмиокардитический кардиосклероз.
Описание Ритм неправильный, с частотой около 80 в минуту, единичными и групповыми экстрасистолами. Форма зубца Р неодинакова. Первый зубец Р положительный в отведениях I, II, III, aVF, остроконечный, отрицательный в отведениях aVR и aVL. PII>PIII>РI. P–Q в первом цикле составляет 0,16 с. Все последующие зубцы Р имеют измененную форму, инвертированную в отведениях I, II, III, aVF, V3-V6, в отведении V1 положительную, напоминающую «щит и меч». Интервал P-Qs этих циклах равен 0,12 с. В отведениях от конечностей зарегистрирована поздняя экстрасистола с расширенным до 0,16 с комплексом QRS и последующим зубцом Р, инвертированным в отведениях II, III и aVF, и полной компенсаторной паузой. В грудных отведениях записана группа из четырех экстрасистол, возникшая через 0,04 с после зубца Т предыдущего очередного цикла, с атипичными расширенными комплексами QRS, имеющими преобладающий зубец R и ∆-волну в отведениях V1— V6. После каждой экстрасистолы также выявляется зубец Р. Ширина комплекса QRS в очередных циклах составляет 0,09 с. RII>RIII >RI. AQRS=+70°. Высота зубца R нарастает от V1 к V5. Переходная зона – в V2-V3. SV2 + RV5 =34 мм. Сегмент ST изоэлектричен, зубец Т сглажен в отведениях V4— V6. Q-Т=0,36 с. Обсуждение Изменяющаяся форма зубца Р, его инверсия в стандартных и грудных отведениях, в частности в I и V6, и характерная конфигурация типа «щит и меч» в V1указывают на миграцию водителя ритма из синусового узла в левое предсердие. Частота импульсации позволяет назвать этот ритм ускоренным. Расширение и деформация экстрасистолических комплексов QRS и их форма с преобладанием зубца R во всех отведениях позволяют заключить, что экстрасистолы исходят из базальных отделов желудочков. Инвертированный зубец Р за экстрасистолическим комплексом указывает на ретроградное возбуждение предсердий. Различие экстрасистолических интервалов в стандартных и грудных отведениях, по-видимому, свидетельствует о том, что экстрасистолы исходят из разных отделов желудочков. Группа экстрасистол начинается с раннего эктопического комплекса. Таким образом, желудочковые экстрасистолы у больной политопные, групповые и ранние, т. е. угрожающие. Форма зубца Р синусового происхождения, имеющего большую высоту и заостренную форму в отведениях II, III и aVF и инвертированную в aVL, свидетельствует о гипертрофии правого предсердия. Увеличение показателя Соколова–Лайона позволяет думать о небольшой гипертрофии левого желудочка. Заключение: миграция водителя ритма от синусового узла в левое предсердие, ускоренный предсердный ритм. Политопные единичные и групповые, ранние и поздние базальные желудочковые экстрасистолы. Гипертрофия правого предсердия и, возможно, левого желудочка; маловыраженные изменения миокарда. Синусовая брадикардия
На рисунке показана ЭКГ больной 66 лет с диагнозом: ишемическая болезнь сердца, стенокардия напряжения, атеросклеротический кардиосклероз.
Описание Ритм синусовый, 46 в минуту, прерывается участком тахикардии. В комплексах синусового происхождения Р=0,09 с расщеплен. P-Q=0,14 сЮ QRS=0,08 с, сегмент ST изоэлектричен, зубец Т положительный, Q-T=0,4 с. В участке, где зарегистрирована тахикардия, частота 100 в минуту со слегка неправильным ритмом и атипичными желудочковыми комплексами. Перед каждым атипичным желудочковым комплексом выявляются зубцы Р, по форме несколько отличающиеся от очередных. Частота ритма в этом участке вначале увеличивается, а к его концу постепенно замедляется. Интервал P-Q постоянный, равен 0,16 с. QRS=0,13 с. Сегмент ST в отведениях V5-V6 на 1 мм ниже изоэлектрической линии, зубец Т двухфазный (– +). Q-T=0,44 с. После прекращения тахикардии частота синусового ритма несколько меньше, чем до приступа. Обсуждение На фоне выраженной синусовой брадикардии и синусовой аритмии зарегистрирован участок тахикардии, исходящей из правого предсердия, на что указывает зубец Р, имеющий несколько измененную форму перед каждым преждевременным желудочковым комплексом по сравнению с очередными. Расширение и деформация комплексов QRS во время приступа связаны с развитием блокады левой ножки. Сравнительно небольшая частота ритма (около 100 в минуту) позволяет назвать эту тахикардию непароксизмальной. Учащение, а затем постепенное замедление ритма во время приступа не характерны для механизма re-entry и, вероятно, указывают на так называемый автоматический механизм тахикардии. Заключение: синусовая брадикардия, синусовая аритмия, участок непароксизмальной предсердной тахикардии с блокадой левой ножки. Синусовый ритм
Рисунок – ЭКГ больного 72 лет с диагнозом: ишемическая болезнь сердца, атеросклеротический и постинфарктный кардиосклероз, недостаточность кровообращения II степени.
Описание Ритм правильный, в грудных отведениях зарегистрирована желудочковая экстрасистола. Частота ритма 84 в минуту. Определение источника ритма затруднено ввиду трудности выявления зубца Р. В грудных отведениях после экстрасистолического зубца отчетливо виден зубец Р, имеющий двухфазную структуру (+ –), расширенный до 0,13 с, отдаленный от последующего комплекса QRS на 0,47 с. В других циклах на том же расстоянии от комплексов выявляются похожие зубцы, накладывающие на нисходящую часть предыдущих зубцов Т. Очевидно, эти волны также представляют собой зубцы Р. Комплексы QRS расширены до 0,19 с, расщеплены во многих отведениях. AQRS=+110. Отмечается постепенное уменьшение амплитуды зубца R в отведениях V1 — V5. В отведении V6 комплекс QRS имеет форму rSRS, Q-R = 0,08 с. Экстрасистолический желудочковый комплекс следует за очередным зубцом Р, имеет преобладающий зубец R во всех грудных отведениях, QRS=0,22 с. Компенсаторная пауза полная. Сегменты ST основных комплексов приподняты в отведениях V1 — V5. Зубцы Т сглажены в стандартных, положительны в грудных отведениях. Q–Т=0,45 с. Обсуждение Отсутствие явно различимого зубца Р перед желудочковыми комплексами при правильном ритме с нормальной частотой импульсации, резкое расширение и деформация комплекса QRS заставляют думать об ускоренном идиовентрикулярном ритме. Однако выявление зубцов Р, наслоившихся на зубец Т предыдущих комплексов, позволяет диагностировать синусовый ритм с резким удлинением интервала P-Q. Значительное (до 0,47 с) удлинение интервала P-Q наряду с расширением зубца Р и комплекса QRS указывает на комбинированную (проксимальную и дистальную) атриовентрикулярную блокаду I степени. Расширение комплекса QRS до 0,19 с, увеличение времени внутреннего отклонения в отведении V6 и отклонение электрической оси сердца вправо позволяют констатировать блокаду левой ножки с преимущественным поражением задней ветви и блокадой анастомозов. Очагом возникновения экстрасистолы, вероятно, является левый желудочек, так как в экстрасистолическом комплексе интервал Q-R в отведении V1значительно удлинен. Феномен постепенного уменьшения амплитуды зубца R в отведениях V1 — V5 свидетельствует о крупноочаговых изменениях переднесептальной и боковой локализации. Клинические данные и динамика ЭКГ говорят о том, что эти изменения, вероятнее всего, рубцовые. Заключение: синусовый ритм, единичные желудочковые экстрасистолы. Проксимальная и дистальная атриовентрикулярная блокада I степени. Блокада левой ножки с преимущественным поражением задней ветви и блокадой анастомозов. Рубцовые изменения миокарда в переднеперегородочной и боковой областях. Дистальная атриовентрикулярная блокада типа Мобитца-II
На риунке показана ЭКГ больного 63 лет с диагнозом: ишемическая болезнь сердца, стенокардия напряжения и покоя, атеросклеротический и постинфарктный кардиосклероз.
Описание Ритм синусовый, неправильный. Зубцы Р следуют в правильном ритме с частотой 100 в минуту. Ширина зубцов Р составляет 0,12 с. Имеется выраженная отрицательная фаза этих зубцов в отведениях III и V1. Соотношение числа предсердных и желудочковых комплексов 3 : 2 (выпадение каждого третьего желудочкового комплекса). Интервал P-Q в проведенных циклах постоянен, равен 0,18 с. Желудочковые комплексы следуют в бигеминальном ритме с частотой 76 в минуту. Их форма неодинакова. Все нечетные комплексы QRS расширены до 0,16 с, электрическая ось сердца значительно отклонена влево (AQRS>–30°), в отведении V1 они имеют форму QR, время внутреннего отклонения увеличено до 0,12 с. Все четные комплексы QRS имеют иную конфигурацию. Их ширина меньше, чем нечетных, и составляет 0,12 с. В отведении V1 они имеют форму QS, в отведениях I, II, III форма этих комплексов неодинакова, что связано с изменением положения электрической оси сердца. Так, в 4-м и 12-м комплексах отклонение оси влево меньше, чем в остальных четных. Обсуждение При поверхностной оценке данную картину можно необоснованно принять за желудочковую или аберрантную предсердную экстрасистолическую бигеминию, что может привести к серьезным терапевтическим ошибкам. Постоянство интервалов Р-Р и P-Q позволяет исключить экстрасистолию и диагностировать атриовентрикулярную блокаду типа Мобитца-II с выпадением каждого третьего желудочкового комплекса. Форма всех нечетных желудочковых комплексов указывает на блокаду правой ножки и левой передней ветви. Во всех четных комплексах картина блокады правой ножки отсутствует, но сохраняется блокада левой передней ветви, кроме 4-го комплекса, где эта блокада не выявляется, и последнего комплекса, где она неполная. Таким образом, данная картина отражает перемежающую блокаду трех ветвей пучка Гиса. Заключение: синусовая тахикардия (предсердий). Дистальная атриовентрикулярная блокада типа Мобитца-II, 3 :2. Преходящая блокада правой ножки и левой передней ветви. Проксимальная атриовентрикулярная блокад
На рисункепоказана ЭКГ больного 60 лет с диагнозом: ишемическая болезнь сердца, острый заднедиафрагмальный инфаркт миокарда.
Описание Ритм неправильный, зубец Р отсутствует, отмечаются мелкие волны f, заметные в отведениях II, III и V1. Частота ритма желудочков 79 в минуту. Форма желудочковых комплексов различна. Комплексы QRS, следующие после пауз (очередные), имеют ширину 0,1 с, выявляются патологический зубец Q в отведении III, подъем сегмента ST в отведениях II и III и депрессия этого сегмента в отведениях I и V1. Очередные желудочковые комплексы чередуются с преждевременными (экстрасистолическими), причем единичные экстрасистолы правильно чередуются с парными, т. е. наблюдается своеобразный вариант аллоритмии. Внеочередные комплексы QRS расширены и деформированы по типу полной блокады правой ножки. Форма комплексов единичных и групповых экстрасистол несколько различается. Различны также экстрасистолические интервалы. Единичные экстрасистолы возникают в раннюю фазу диастолы, наслаиваясь за зубец T предыдущих комплексов. Расстояния между очередными комплексами QRS, заключающие в себе единичные экстрасистолы, равны между собой и составляют 1,57 с. Аналогичные интервалы, содержащие групповые экстрасистолы, также равны друг другу, хотя длиннее предыдущих (2,2 с). Частота импульсации в очередных комплексах составляет 32 в минуту. Обсуждение Отсутствие зубцов Р и волны f указывают на мерцание предсердий. Преждевременные, деформированные и расширенные комплексы QRS, очевидно, представляют собой левожелудочковые экстрасистолы. Различные формы единичных и групповых экстрасистолических комплексов, а также неодинаковые интервалы сцепления свидетельствуют о том, что эти экстрасистолы возникают из разных очагов. Имеется экстрасистолическая аллоритмия, где единичные и групповые экстрасистолы ритмично чередуются с очередными комплексами. Единичные экстрасистолы ранние (типа «R на Т»), а групповые поздние. Равенство расстояний между очередными комплексами QRS в аналогичных по числу экстрасистол группах при мерцании предсердий позволяет диагностировать полную атриовентрикулярную блокаду. Суправентрикулярная форма очередных желудочковых комплексов указывает на проксимальный тип этой блокады. Патологический зубец Q и подъем сегмента ST в отведениях II и III и депрессия этого сегмента в V1 указывают на острый заднедиафрагмальный инфаркт миокарда. Заключение: мерцание предсердий, проксимальная атриовентрикулярная блокада III степени (синдром Фредерика). Политопные, ранние и поздние, единичные и групповые, аллоритмические желудочковые экстрасистолы. Острый крупноочаговый заднедиафрагмальный инфаркт миокарда. Синусовая тахикардия
Рисунок – ЭКГ больного 59 лет с диагнозом: ишемическая болезнь сердца на фоне гипертонической болезни III стадии, трансмуральный переднеперегородочный и боковой инфаркт миокарда, атеросклеротический и постинфарктный кардиосклероз, острая сердечная недостаточность.
Описание Ритм синусовый, 144 в минуту. Все интервалы Р-Р равны между собой и составляют 0,12 с. Расширенные комплексы QRS чередуются с узкими в бигеминальном ритме. Все интервалы Q–Q (т. е. расстояния от начала желудочкового комплекса до начала следующего) равны между собой. Нечетные комплексы QRS расширены до 0,13 с. Интервал Q-R в отведении V5 увеличен до 0,09 с. Эти желудочковые комплексы деформированы по типу полной блокады левой ножки. Четные комплексы QRS узкие (0,07 с), имеют патологический зубец Q во всех представленных отведениях. Сегмент ST в отведении V5приподнят над изоэлектрической линией на 2 мм, а в отведении I – на 1 мм. Обсуждение Чередование широких и узких комплексов QRS на первый взгляд создает впечатление экстрасистолической бигеминии. Однако равенство интервалов Р-Р, P
Q и Q – Q позволяет констатировать правильный ритм, синусовую тахикардию. Эта так называемая псевдобигеминия обусловлена преходящей блокадой левой ножки (2 : 1). Патологические зубцы Q и подъем сегмента ST в узких комплексах QRS свидетельствуют об остром обширном инфаркте миокарда. Заключение: синусовая тахикардия. Преходящая блокада левой ножки пучка Гиса (2: 1). Острый крупноочаговый инфаркт миокарда. Мерцание предсердий
На рисунке показана ЭКГ больной 68 лет с диагнозом: ишемическая болезнь сердца на фоне гипертонической болезни III стадии, атеросклеротический кардиосклероз, пароксизмальная мерцательная аритмия, приступы сердечной астмы.
Описание Ритм неправильный, 150 в минуту. Зубцы Р не выявляются, есть мерцание предсердий. Во всех представленных отведениях регистрируются комплексы QRS двух видов. Первый вид представлен более узкими, хотя и расширенными до 0,12 с, комплексами (первые комплексы во всех отведениях). В этих комплексах интервал Q-R в отведениях V4– V6 увеличен до 0,07 с, а электрическая ось сердца имеет тенденцию к вертикальному положению (тип SIQIII).. Комплексы второго вида (например вторые во всех отведениях) деформированы по типу полной блокады левой ножки. Их ширина составляет 0,18 с Электрическая ось сердца в этих комплексах отклонена влево. В отведении V4 зарегистрирован комплекс (пятый по счету) шириной 0,13 с, его форма занимает промежуточное положение между комплексами первого и второго вида расстояния между комплексами первого и второго вида неодинаковы. Различны также и расстояния между однотипными комплексами второго вида. Сегменты ST и зубцы Т во всех желудочковых комплексах расположены дискордантно по отношению к главному зубцу. Обсуждение При первом взгляде на ЭКГ возникает мысль о групповых и единичных желудочковых экстрасистолах или о пароксизмальной желудочковой тахикардии с захваченными комплексами. Однако этому предположению противоречат два обстоятельства. Во-первых расстояния между более узкими и более широкими комплексами (предполагаемые интервалы сцепления) различны, что не характерно для экстрасистолии. Во-вторых заметное различие расстояний между однотипными широтами комплексами не свойственно пароксизмальной Однако более узкие комплексы QRS имеют форму свойственную неполной блокаде левой ножки с преимущественным поражением задней ветви, а более широкие комплексы могут отражать полную блокаду левой ножки и анастомозов. Предположение об этих нарушениях внутрижелудочковой проводимости подтверждается комплексом QRS промежуточной ширины и формы в отведении V4, по-видимому, отражает полную блокаду левой ножки без блокады ее разветвлений. В данном случае дифференциальная диагностика желудочковых эктопических аритмий и расстройств внутрижелудочковой проводимости имела принципиально важное значение для тактики лечения больной, в частности для назначения антиаритмических средств и препаратов дигиталиса. Заключение: мерцание предсердий, тахисистолическая форма мерцательной аритмии. Неполная блокада левой ножки. Преходящая полная блокада левой ножки и ее анастомозов. Синдром преждевременного возбуждения желудочков
Рисунок – ЭКГ больной 68 лет с диагнозом: ишемическая болезнь сердца, стенокардия напряжения, атеросклеротический кардиосклероз, синдром WPW, пароксизмальная суправентрикулярная тахикардия и мерцательная аритмия.
Описание Ритм неправильный, с частотой 150 в минуту. Зубцы Р не выявляются. Отмечаются волны f, более заметные в отведениях III и V1. Группы расширенных, атипичной формы комплексов QRS чередуются с единичными и групповыми комплексами типичной формы. Ширина атипичных комплексов QRS составляет 0,13 с, эти комплексы имеют ∆-волну и форму, характерную для синдрома WPW. Расстояния между типичными и атипичными комплексами неодинаковы. Интервалы между атипичными комплексами тоже отличаются друг от друга, что особенно заметно в отведениях V3— V6. В комплексах типичной формы отмечаются небольшая депрессия сегмента ST в отведениях V4-V5 и сглаженность зубца T в отведениях II и III. Обсуждение Отсутствие зубцов Р и волны f наряду с неправильным желудочковым ритмом указывают на фибрилляцию предсердий, тахисистолическую форму мерцательной аритмии. Группы атипичных расширенных комплексов заставляют проводить дифференциальную диагностику между групповой желудочковой экстрасистолией (или короткими приступами желудочковой тахикардии) и мерцательной тахиаритмией с аберрантными желудочковыми комплексами. Неодинаковые расстояния R-R в этих группах позволяют исключить первое и диагностировать второе из указанных состояний. Аберрация желудочковых комплексов, как известно, может быть связана либо с нарушениями внутрижелудочковой проводимости, либо с преждевременным возбуждением желудочков по аномальным проводящим путям при синдромах предвозбуждения. Форма атипичных желудочковых комплексов на данной кривой заставляет думать либо о преходящей блокаде левой ножки, либо о транзиторном аномальном проведении импульса, ∆-волна и специфическая форма этих комплексов подтверждает скорее второе предположение. Транзиторное аномальное проведение импульса подтвердилось при регистрации ЭКГ вне приступа аритмии, на которой была выявлена типичная картина синдрома WPW. Депрессия сегмента ST и сглаженность зубца Т в желудочковых комплексах типичной формы указывают на гипоксию миокарда. Заключение: синдром преждевременного возбуждения желудочков, мерцание предсердий, тахисистолическая форма мерцательной аритмии с преходящей аберрацией желудочковых комплексов вследствие аномальною проведения. Умеренно выраженные признаки гипоксии миокарда. Мерцательная аритмия
На рисунке показана ЭКГ больного 50 лет с диагнозом: ревматический кардит, недостаточность митрального клапана.
Описание Неправильный ритм с желудочковыми комплексами изменяющейся формы сменяется правильным ритмом с атипичными расширенными комплексами QRS и частотой 86 в минуту. Зубцы Р не выявляются, отмечаются мелкие волны f. Первый и 6 последних желудочковых комплексов расширены и деформированы по типу полной блокады левой ножки. Имеются комплексы типичной формы и нормальной ширины (5-й, 6-й, 8-й и 10-й). В этих комплексах выявляется выраженная депрессия сегмента ST во всех представленных отведениях. Остальные комплексы (2–4-й, 7-й и 9-й) занимают как бы промежуточное положение, несколько отличаясь по ширине и амплитуде от типичных и атипичных комплексов, а также друг от друга. Эти комплексы обозначены буквой F. Расстояния между атипичными комплексами, так же как и интервалы промежуточной формы, либо равны между собой, либо кратны друг другу, что видно на расчете под ЭКГ. Обсуждение Отсутствие зубца Р, волны f и участки неправильного ритма указывают на мерцание предсердий. На фоне мерцательной аритмии имеются участей правильного ритма с частотой 86 в минуту, расширенными и деформированными желудочковыми комплексами. Такую картину можно объяснить возникновением либо ускоренного идиовентрикулярного ритма, либо блокады левой ножки. Строгая регулярность ритма на данных участках заставляет принять первое предположение. Желудочковые комплексы промежуточной формы, обозначенные на рисунке буквой F, очевидно сливные (fusion) сокращения. Сливные комплексы и строгая кратность межэктопических интервалов указывают на парасистолическое происхождение идиовентрикулярного ритма. Интересно, что парасистолический ритм возникал через одинаковые промежутки времени после очередных комплексов, что характерно для так называемого сцепленного типа парасистолии, причем эти предполагаемые интервалы сцепления превышали максимальные интервалы R – R во время мерцательной аритмии, т. е. эктопический ритм возникал при урежении основного, а следовательно, был ускользающим. Таким образом, на фоне мерцательной аритмии имеются участки ускоренного ускользающего парасистолического желудочкового ритма. Депрессия сегмента ST у данного больного свидетельствовала о выраженных дистрофических изменениях миокарда, что было выявлено при изучении динамики ЭКГ. Заключение: мерцательная аритмия, желудочковая парасистолия, ускользающий ускоренный идиовентрикулярный ритм. Синдром слабости синусового узла
Рисунок – ЭКГ больной 52 лет с диагнозом: ишемическая болезнь сердца на фоне гипертонической болезни III стадии, атеросклеротический кардиосклероз.
Описание и обсуждение На первом отрезке ЭКГ видно, что первые два комплекса PQRS синусового происхождения. Частота синусового ритма 55 в минуту. Третий желудочковый комплекс возникает несколько раньше времени, он приближен к очередному зубцу Р. Четвертый комплекс QRS появляется преждевременно, зубца Р перед ним нет. Очевидно, два комплекса представляют собой ускользающие атриовентрикулярные сокращения. Затем следуют 3 суправентрикулярные экстрасистолы, причем после 5-го и 6-го комплексов QRS четко виден зубец Р. что, по-видимому, указывает на реципрокный механизм экстрасистол. Отмечаются также желудочковые экстрасистолы с ретроградным зубцом Р (9-й, 11-й, 14-й, 16-й желудочковые комплексы), 10-й желудочковый комплекс является ускользающим, а 12-й – захваченным. На втором отрезке зарегистрирован медленный ускользающий узловой ритм с неполной атриовентрикулярной диссоциацией (4-й и 9-й желудочковые комплексы являются захваченными), парные и единичные политопные желудочковые экстрасистолы типа би- и тригеминии. На третьем отрезке – ускользающий атриовентрикулярный ритм, предсердно-желудочковая диссоциация с отдельными захваченными сокращениями (5-й желудочковый комплекс), единичные и залповые желудочковые экстрасистолы. На четвертом отрезке отражено появление ускоренного идиовентрикулярного ритма 60 в минуту с изоритмической предсердно-желудочковой диссоциацией (после атипичных комплексов QRS в отведении V1 четко виден автономный зубец Р, который постепенно приближается к зубцу Т). Все описанные нарушения ритма, по-видимому, свидетельствуют о синдроме слабости синусового узла. Заключение: синдром слабости синусового узла, синусовая брадикардия, ускользающий медленный атриовентрикулярный ритм, неполная предсердно-желудочковая диссоциация, суправентрикулярные экстрасистолы (временами реципрокные), единичные и групповые политопные желудочковые экстрасистолы, ускоренный идиовентрикулярный ритм. Синусовый ритм, единичные и групповые политопные суправентрикулярные экстрасистолы
Рисунок – ЭКГ больной 73 лет с диагнозом: ишемическая болезнь сердца, мелкоочаговый инфаркт миокарда, постинфарктный кардиосклероз.
Описание и обсуждение Ритм неправильный, исходная частота –60 в минуту, 1-й, 2-й, 4–6-й комплексы PQRS, очевидно, имеют синусовое происхождение. Р= 0,1с, Р-Q = 0,2 с, QRS=0,16 с. Третий зубец Р преждевременный и имеет иную форму, сопровождается аналогичным по форме комплексом QRS с укороченным интервалом Р — Q. Очевидно, это – предсердная экстрасистола. После шестого комплекса PQRS следует группа экстрасистол, вероятно атриовентрикулярного происхождения, причем после первой, второй и третьей экстрасистол четко видны зубцы Р, очевидно, возникающие вследствие ретроградного проведения импульса на предсердия, что указывает на то, что эта группа экстрасистол является серией возвратных комплексов. Далее, на этой кривой, представляющей собой непрерывную запись, можно видеть групповые экстрасистолы различной формы. После многих экстрасистолических комплексов QRS на среднем и нижнем отрезке кривой хорошо виден ретроградный зубец Р, что указывает на реципрокный механизм возникновения групповых экстрасистол. Интересно, что в некоторых из этих групп (залпов) эктопических сокращений наблюдается постепенное расширение комплекса QRS, по-видимому, вследствие постепенного замедления внутрижелудочковой проводимости. В последней группе экстрасистол на верхнем отрезке и во второй группе на среднем отрезке отмечается феномен Венкебаха в правой ножке, а в третьей группе на средней кривой наблюдается тот же феномен в левой ножке. Группу из восьми эктопических комплексов, зарегистрированную на нижнем отрезке кривой, можно назвать коротким приступом реципрокной тахикардии. После некоторых экстрасистол с ретроградным зубцом Р возвратные сокращения отсутствуют вследствие периодического появления антеградной атриовентрикулярной блокады (последний комплекс на среднем и последняя экстрасистола на нижнем отрезке кривой). После экстрасистолических залпов отмечаются длительные паузы (депрессия ритма), во время одной из которых можно видеть ускользающее атриовентрикулярное сокращение, в частности 6-й желудочковый комплекс на нижнем отрезке кривой. Периодически отмечается укорочение интервала P-Q до 0,11 с и появление ∆-волны в очередных комплексах (в первом и последнем на средней кривой, в двух предпоследних очередных комплексах на нижней кривой), что указывает на наличие синдрома WPW типа А. Отмечается также изменчивость формы очередных комплексов QRS, которые периодически принимают форму, характерную для блокады правой ножки (например, 1-й комплекс на нижнем отрезке). Заключение Синусовый ритм, единичные и групповые политопные суправентрикулярные экстрасистолы, временами аберрантные и реципрокные, постэкстрасистолическая депрессия ритма, блокада правой ножки, транзиторный синдром WPW. Синусовый ритм переходящий в ускоренный атриовентрикулярный
Рисунок –ЭКГ больного 63 лет с диагнозом: ревматический аортально-митральный порок сердца.
Описание и обсуждение Ритм неправильный, 76 в минуту. Первые два комплекса PQRS синусового происхождения, P=0,11 с, Р-Q=0,2 с (некоторое замедление внутрипредсердной и атриовентрикулярной проводимости), QRS=0,1 с. Третий комплекс QRS преждевременный, ширина его – 0,15 с, форма несколько изменена по сравнению с очередными комплексами, но начальное отклонение направлено в ту же сторону. Зубец Р перед и после этого комплекса не выявляется. Данные признаки позволяют с большой вероятностью считать этот комплекс стволовой экстрасистолой. После постэкстрасистолической паузы следует комплекс QRS, по форме аналогичный предыдущим очередным комплексам, но без предшествующего зубца Р. Очевидно, он представляет собой ускользающее атриовентрикулярное сокращение. За ним следует такая же, как и ранее, экстрасистола и т. д., образуя таким образом участок бигеминального ритма. Частота последнего позволяет назвать его ускоренным атриовентрикулярным ритмом. Перед третьим от конца комплексом QRS выявляется не связанный с ним зубец Р синусового происхождения, а затем после экстрасистолы регистрируется проведенный от зубца Р желудочковый комплекс. Таким образом, в данном случае имеет место неполная предсердно-желудочковая диссоциация. Увеличение амплитуды зубца РII, его расширение и выраженная отрицательная фаза этого зубца в отведении V1 указывают на гипертрофию левого предсердия. Увеличение высоты зубца R1 отклонение оси сердца влево, глубокий зубец S в отведении V1, а также изменения конечной части желудочкового комплекса свидетельствуют о гипертрофии левого желудочка с выраженными изменениями миокарда. Заключение Синусовый ритм, переходящий в ускоренный атриовентрикулярный, неполная предсердно-желудочковая диссоциация, стволовая экстрасистолия типа бигеминии. Гипертрофия левого предсердия и левого желудочка с выраженными изменениями миокарда. Миграция источника ритма от синусового узла по предсердиям
Рисунок – ЭКГ больной 57 лет с диагнозом: ишемическая болезнь сердца, стенокардия напряжения, постинфарктный кардиосклероз.
Описание и обсуждение Ритм синусовый слегка неправильный, прерывается частыми преждевременными комплексами PQRS (они отмечены вертикальными черточками под кривой). Частота ритма – 74 в минуту. Зубец Р в очередных комплексах заметно изменяет свою форму. Так, три последних зубца Р на верхнем и первые два зубца Р на среднем отрезке сглажены, а предшествующие и последующие зубцы выражены более четко, что наряду с небольшим колебанием продолжительности интервалов Р — Р указывает на миграцию водителя ритма от синусового узла по предсердиям. Зубцы Р расширены, некоторые из них достигают 0,16 с, что указывает на замедление внутрипредсердной проводимости. Продолжительность интервала Р — Q незначительно колеблется, составляя в среднем около 0,2 с. Удлинение этого интервала, очевидно, связано с расширением зубца Р. Внеочередные зубцы Р инвертированы. Отмечается неодинаковая продолжительность экстрасистолических интервалов. Так, первый экстрасистолический интервал на верхней кривой составляет 0,65 с, а второй – 0,57 с. Кратчайшие межэктопические интервалы равны между собой и составляют 0,362 с. Более продолжительные межэктопические интервалы кратны кратчайшему. Они имеют общий делитель, равный 0,72 с. Продолжительность межэктопических интервалов обозначена на рисунке под кривой. Неодинаковая продолжительность экстрасистолических и кратность межэктопических интервалов позволяет диагностировать предсердную парасистолию. Обращает на себя внимание изменчивость формы желудочковых комплексов (как очередных, так и преждевременных) на среднем и нижнем отрезках кривой. Все комплексы QRS на верхнем отрезке и часть этих комплексов на среднем и нижнем отрезках расширены до 0,15 с и деформированы вследствие полной блокады левой ножки. Многие комплексы QRS на среднем и нижнем отрезках имеют нормальную ширину, в частности первый экстрасистолический, постэкстрасистолический и 6 последних комплексов на верхней кривой, три первых комплекса на нижней и др. Очевидно, это связано с периодическим исчезновением блокады левой ножки. Заключение Миграция источника ритма от синусового узла по предсердиям, парасистолическая предсердная экстрасистолия, замедление внутрипредсердной проводимости, транзиторная блокада левой ножки. Остановка синусового узла
Рисунок – ЭКГ больной 66 лет с диагнозом: ишемическая болезнь сердца, стенокардия напряжения III функционального класса, атеросклеротический кардиосклероз, синдром слабости синусового узла с приступами асистолии сердца, искусственный водитель ритма, недостаточность кровообращения II стадии.
Описание и обсуждение Ритм неправильный, 88 в минуту. Зубцов Р, характерных по форме для синусового ритма, не наблюдается. По-видимому, имеет место остановка синусового узла. Зубцы Р, выявляющиеся перед некоторыми желудочковыми комплексами, инвертированы в отведениях II и III, имеют двухфазную структуру (– +) в отведении V1. Вероятнее, эти зубцы Р отражают предсердное происхождение импульсов. Имеются желудочковые комплексы различной формы. Часть комплексов QRS расширена до 0,14 с. Эти комплексы деформированы и имеют вертикальную черту – электрический сигнал. Зубцы Р перед этими комплексами не выявляются. Очевидно, функционирует искусственный водитель ритма с электродом, расположенным в правом желудочке (судя по форме комплекса QRS в отведении V1). Артифициальные комплексы сопровождаются преждевременными единичными и парными комплексами PQRS, имеющими типичную форму. В единичных комплексах интервал Р — Q укорочен (0,06 с), в парных комплексах первый интервал Р — Q такой же, второй составляет 0,14 с. Форма зубцов Р, как уже указывалось, свидетельствует об их предсердном происхождении. Очевидно, что предсердные экстрасистолы. Единичные экстрасистолы в правильном ритме чередуются с групповыми, т. е. имеет место аллоритмия. Ритм артифициальных желудочковых комплексов неправильный. Интервалы между ними, содержащие единичные экстрасистолы, короче интервалов, содержащих парные преждевременные комплексы. Данное обстоятельство свидетельствует о том, что стимулятор работает по требованию (в режиме «деманд»). Сглаженность и небольшая инверсия зубца ТII, III, выявленные в суправентрикулярных комплексах, указывают на умеренно выраженные изменения миокарда желудочков. Заключение Остановка синусового узла. Искусственный водитель ритма типа «деманд». Единичные и групповые предсердные аллоритмические экстрасистолы. Транзиторная остановка синусового узла
Рисунок – ЭКГ больного 64 лет с диагнозом: сифилитический аортит, недостаточность аортального клапана, блокада левой ножки, недостаточность кровообращения II стадии. Этот больной, имеющий при поступлении синусовый ритм 60–70 в минуту и частые желудочковые экстрасистолы, получал для устранения последних кордарон в дозе 600 мг в сутки. Представленная ЭКГ зарегистрирована через 3 дня после начала лечения этим препаратом.
Описание и обсуждение Ритм неправильный, 38 в минуту. Зубец Р синусового происхождения выявляется лишь в одном месте – перед последним желудочковым комплексом. Имеются периоды асистолии, длительностью 2,6 и 3,8 с, во время которых зубец Р не регистрируется, т. е. имеет место транзиторная остановка синусового узла. После пауз регистрируются группы из трех желудочковых комплексов, одинаковых по форме. В этих группах перед начальными комплексами зубца Р нет, но перед вторым и третьим комплексом QRS регистрируются зубцы Р, инвертированные в отведениях II, III и aVF. Комплексы QRS расширены до 0,15 с, имеют форму, характерную для блокады левой ножки (что выявлялось и на других ЭКГ этого больного). По-видимому, эти группы комплексов представляют собой медленный атриовентрикулярный ритм с групповыми реципрокными экстрасистолами. Очевидно, данная аритмия развивалась под влиянием кордарона, отражая скрытый синдром слабости синусового узла. Через день после отмены этого препарата аритмия исчезла, восстановился правильный синусовый ритм. Заключение Транзиторная остановка синусового узла, медленный атриовентрикулярный ритм, групповые реципрокные экстрасистолы, блокада, левой ножки. РАЗДЕЛ № 10 ЭКГ ПРИ НЕКОТОРЫХ ЗАБОЛЕВАНИЯХ
Острое легочное сердце развивается при резком повышении давления в малом круге кровообращения, что ведет к перегрузке и дилатации правого желудочка и предсердия. Чаще всего развитие острого легочного сердца обусловлено тромбоэмболией ветвей легочной артерии, тяжелым астматическим состоянием, отеком легких, пневмотораксом, массивной пневмонией и другими поражениями легких. У многих больных острое легочное сердце проявляется на ЭКГ изменениями комплекса QRS, характерными для поворота сердца вокруг продольной оси по часовой стрелке, т. е. в отведении I появляется или углубляется зубец S, а в отведении III появляется зубец Q (так называемый синдром SIQIII). Весьма типично смещение переходной зоны влево, к V5 или V6, нередко развивается неполная, а иногда и полная блокада правой ножки. В некоторых случаях отмечаются небольшой подъем сегмента ST и инверсия зубца Т в III отведении, а также депрессия сегмента ST в I и грудных отведениях. Зубец Q подъем сегмента ST и инверсия зубца Т в III отведении могут имитировать картину заднедиафрагмального инфаркта миокарда, в отличие от которого при остром легочном сердце обычно не выявляется аналогичных изменений в отведениях II и aVF. При остром легочном сердце есть признаки перегрузки правого предсердия в виде увеличения амплитуды зубца Р в отведениях II, III и aVF. В некоторых случаях возникает мерцательная аритмия. Все перечисленные изменения ЭКГ, возникающие при остром легочном сердце, как правило, преходящие, они исчезают через несколько суток.
Примером электрокардиографической динамики при остром легочном сердце могут служить представленные на рисунке ЭКГ больной Б., 66 лет, с диагнозом: гипертоническая болезнь II–III стадии, острое нарушение мозгового кровообращения, тромбоэмболия ветвей легочной артерии, ишемическая болезнь сердца, атеросклеротический кардиосклероз. На исходной ЭКГ можно видеть синусовый ритм, горизонтальное положение вектора Р, умеренно выраженные признаки диффузных изменений миокарда левого желудочка. На ЭКГ сделанной через два дня, зарегистрированной в день развития тромбоэмболии ветвей легочной артерии, появились признаки острой перегрузки правого желудочка: желудочковый комплекс в отведении III принял форму qR, а в отведениях I и aVL–RS, в отведениях V3— V5углубился зубец S, увеличилось время внутреннего отклонения и исчез зубец S в отведении V1. Отмечалась также депрессия сегмента ST в отведениях I, V3 — V6, появилась мерцательная аритмия. На ЭКГ сделанной через четыре дня, на фоне мерцательной брадиаритмии зарегистрировано развитие полной блокады правой ножки. Больная умерла при явлениях прогрессирующей легочной и сердечной недостаточности. При патологоанатомическом исследовании обнаружена массивная тромбоэмболия средних ветвей легочной артерии.
У больных миокардитами различной этиологии ЭКГ специфических изменений не имеет. Чаще в ряде отведений выявляются изменения зубца Т, который бывает сглаженным или неглубоко инвертированным. Реже наблюдается небольшая депрессия сегмента ST, иногда–подъем данного сегмента, что может указывать на сопутствующее поражение перикарда. Указанные изменения зубца T и сегмента ST в отличие от изменений при ишемической болезни сердца обычно не претерпевают динамики при физической нагрузке. При миокардитах могут наблюдаться различные нарушения сердечного ритма и проводимости, наиболее часто – синусовая тахикардия или синусовая брадикардия, желудочковая и суправентрикулярная экстрасистолия, мерцательная аритмия, внутрижелудочковые блокады. Некоторые нарушения ритма и проводимости чаще выявляются при поражениях миокарда той или иной этиологии, что может иметь определенное диагностическое значение. Так, у больных ревматическим кардитом часто встречаются синусовая тахикардия, проксимальная атриовентрикулярная блокада I–II степеней. При миокардите Абрамова–Фидлера нередко наблюдаются мерцательная аритмия, моно- и бифасцикулярные внутрижелудочковые блокады. Разумеется, эти виды аритмий непатогномоничны для указанных заболеваний и бывают далеко не во всех случаях. При тяжелых формах миокардитов бывают псевдоинфарктные изменения комплекса QRS с образованием патологических зубцов Q или QS, но при этом, как правило, нет характерной для инфаркта миокарда динамики конечной части желудочкового комплекса [Палеев Н. Р. и др., 1982]. При диффузных миокардитах и постмиокардитическом кардиосклерозе можно определить признаки гипертрофии предсердий и желудочков.
Примером изменений ЭКГ при тяжелом диффузном миокардите может служить представленная на рисунке ЭКГ больной 53 лет с диагнозом: миокардит Абрамова– Филлера. На ЭКГ можно видеть нарушение внутрипредсердной (P=0,13 с), атриовентрикулярной (P-Q= 0,2 с) и внутрижелудочковой проводимости. Отмечается картина блокады правой ножки и левой передней ветви с поражением анастомозов (ширина комплекса QRS составляет 0,18 с). Имеются признаки гипертрофии обоих предсердий и правого желудочка (очень высокий зубец R в правых грудных отведениях). Кроме того, наблюдаются изменения, напоминающие картину острого заднедиафрагмального и бокового инфаркта миокарда (патологический зубец Q и подъем сегмента ST в отведениях II, III, aVF, V5, V6). Отсутствие динамики этих изменений на протяжении нескольких месяцев позволило исключить инфаркт миокарда. Выраженность электрокардиографических изменений при миокардитах обычно зависит от степени поражения миокарда. При небольших очаговых поражениях электрокардиографическая картина может быть нормальной. Миокардиодистрофии
Под миокардиодистрофиями понимают принципиально обратимые метаболические изменения миокарда, связанные с различными экзо- и эндогенными патологическими влияниями на сердце. Наиболее часто наблюдаются миокардиодистрофии при алкоголизме, эндокринных нарушениях (тиреотоксикоз, микседема, климакс и др.), хроническом тонзиллите, анемиях, физических перегрузках, лучевых поражениях. При миокардиодистрофии изменяется конечная часть желудочкового комплекса в виде сглаженности или инверсии (чаще неглубокой) зубца Т, а также депрессии сегмента ST в различных отведениях. Эти изменения нередко уменьшаются после приема хлорида калия или обзидана (положительные калиевая или обзидановая проба). Часто наблюдаются различные нарушения сердечного ритма, в частности синусовая тахи- и брадикардия, экстрасистолия, мерцательная аритмия, а также расстройства внутрипредсердной, атриовентрикулярной и внутрижелудочковой проводимости.
На рисунке приведена ЭКГ больного 48 лет с диагнозом: алкогольная дистрофия миокарда. Отмечаются признаки гипертрофии левого предсердия, внутрипредсердной блокады (Р=0,14 с), нарушение проводимости по правой и левой передней ветвям, диффузные изменения миокарда левого желудочка проявляются сглаженностью зубца Т во всех отведениях и его инверсией в отведениях V2– V5. Иногда у больных миокардиодистрофиями отмечаются инфарктоподобные изменения ЭКГ, особенно конечной части желудочкового комплекса. Такие изменения нередко бывают при миокардиодистрофии вследствие физического перенапряжения у спортсменов [Бутченко Л. А. и др., 1980].
Примером может служить представленная на рисунке ЭКГ практически здорового мужчины 35 лет, мастера спорта по лыжным гонкам. Жалоб и каких-либо клинических проявлений заболевания сердца не отмечалось. На ЭКГ выявляются признаки замедления проводимости по правой ножке, гипертрофии правого и левого желудочков, выраженных изменений миокарда (подъем сегмента ST в отведениях V2, V3, инверсия зубца T в отведениях О, III, aVF, V2— V6). Кардиомиопатии
Под этим названием объединяют группу заболеваний сердца невыясненной этиологии; морфологически отмечают развитие выраженной гипертрофии миокарда, его диффузные изменения невоспалительной и некоронарогенной природы, иногда с одновременным поражением эндокарда и расширением полостей. Основными клиническими проявлениями кардиомиопатий становятся сердечная недостаточность, кардиомегалия, разнообразные расстройства проводимости и сердечного ритма. Среди ряда разновидностей кардиомиопатий выделяют две наиболее важные формы: гипертрофическую (симметричную и асимметричную; необструктивную и обструктивную) и дилатационную (застойную). У больных с гипертрофической симметричной кардиомиопатией наиболее часто на ЭКГ видны признаки гипертрофии различных отделов сердца, особенно левого желудочка и левого предсердия. Возможны признаки сочетанного увеличения обоих предсердий и желудочков. У 15–20% больных данным заболеванием есть нарушения внутрижелудочковой проводимости, особенно часто – блокада левой ножки [Chou Т. С, 1979]. Из других нарушений ритма и проводимости чаще отмечаются желудочковая и предсердная экстрасистолия, мерцательная аритмия, проксимальная и дистальная атриовентрикулярная блокада. Нередко у больных гипертрофической кардиомиопатией на ЭКГ выявляется патологический зубец Q, который может имитировать признаки инфаркта миокарда. При обструктивной кардиомиопатии (субаортальном мышечном стенозе) изменения ЭКГ во многом сходны с таковыми при необструктивной форме. Типичны признаки гипертрофии левого желудочка. Может выявляться патологически глубокий зубец Q, обычно в отведениях V4 — V6, I, aVL, реже – в отведениях III и aVF [Мухарлямов Н. М., Затушевский И. Ф., 1982]. Происхождение этого зубца при данном заболевании чаще связано с гипертрофией межжелудочковой перегородки. Высокий зубец R и глубокий зубец Q бывают не только в левых, но и в правых грудных отведениях, что также относят к признакам септальной гипертрофии. Очень часто при данной патологии выявляются изменения сегмента ST, он бывает либо приподнятым, либо опущенным, а также изменения зубца Т, который может быть инвертированным, глубоким.
Патологический зубец Q, изменения сегмента ST и зубца Т нередко заставляют проводить дифференциальную диагностику данного заболевания с инфарктом миокарда. Примером инфарктоподобных изменений при данном заболевании может служить представленная на рисунке ЭКГ больного К., 50 лет, с диагнозом: идиопатический гипертрофический субаортальный стеноз, подтвержденный эхокардиографически. На этой ЭКГ можно видеть признаки гипертрофии левого желудочка, в частности необычное (до 35– 40 мм) увеличение высоты зубца R в отведениях V4–V6и выраженных изменений миокарда, проявляющихся в подъеме сегмента ST в отведении V2и его депрессии в отведениях II, III, aVF, V4— V6, а также в глубокой инверсии зубца Т в отведениях I, II, aVL, V4– V6. Обращает на себя внимание также глубокий зубец Q в отведении aVL. Эти изменения весьма напоминают картину инфаркта миокарда, но отсутствие клинических проявлений и динамики ЭКГ в течение нескольких месяцев позволили отнести их на счет хронических изменений гипертрофированного левого желудочка. Для дилатационной миокардиопатии считаются характерными уменьшение вольтажа зубцов ЭКГ, инверсия зубца Т, возможны выраженный зубец Q, признаки гипертрофии миокарда предсердий и желудочков, различные нарушения сердечного ритма и проводимости. Перикардиты
У больных с различными видами перикардитов, как правило, выявляются характерные изменения ЭКГ. При сухом фибринозном перикардите в остром периоде изменения ЭКГ связаны с сопутствующим поражением субэпикардиальных слоев миокарда. При этом наблюдается смещение сегмента ST вверх во многих отведениях. Сегмент ST остается приподнятым от нескольких дней до нескольких недель, затем он приближается к изоэлектрической линии, а зубец Т может инвертироваться. В отличие от инфаркта миокарда эти изменения развиваются медленнее, выявляются во многих отведениях, дискордантного смещения сегмента ST вниз обычно не бывает, нет патологического зубца Q.
Примером может служить ЭКГ больного 66 лет с диагнозом: тромбоэмболия ветвей легочной артерии, острая почечная недостаточность, фибринозный перикардит, который был подтвержден на аутопсии. На данной ЭКГ можно видеть синусовую тахикардию, замедление внутрижелудочковой проводимости по левой ножке, подъем сегмента ST в отведениях II, III, aVF, V1– V5, что характерно для сухого перикардита. При хроническом конструктивном перикардите происходит некоторое снижение вольтажа комплекса QRS и зубца Т, который иногда бывает инвертирован. Возможны депрессия или подъем сегмента ST, а также признаки гипертрофии и дилатации предсердий. Для выпотного перикардита характерно значительное снижение амплитуды всех зубцов ЭКГ. Особенно резко снижается вольтаж комплекса QRS в отведениях от конечностей. Может наблюдаться смещение сегмента ST выше или ниже изоэлектрической линии, а также инверсия зубца Т в различных отведениях.
На рисунке представлена ЭКГ больного 53 лет с диагнозом: ишемическая болезнь сердца, заднебоковой инфаркт миокарда, постинфарктный синдром, экссудативный перикардит. На ЭКГ отмечается резкое снижение амплитуды комплексов QRS, которая в отведениях V3и V4 не превышает 1 мВ, а в отведениях от конечностей, а также V1, V5и V6не достигает 0,5 мВ. Отмечается также сглаженность зубцов Т в отведениях I, aVR, V5, V6. Нарушения электролитного баланса
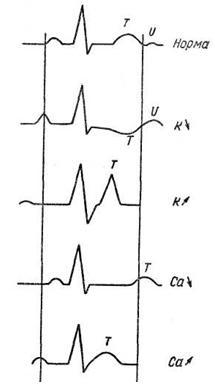
Следует заметить, что при нарушениях электролитного баланса, как правило, имеются комбинированные изменения содержания различных электролитов, что проявляется сочетаниями и динамикой указанных выше электрокардиографических проявлений.
На рисунках представлены ЭКГ больной С, 60 лет, с диагнозом: рак правой почки, артериальная гипертония, хроническая почечная недостаточность. На первой ЭКГ можно видеть зубцы Т, с заостренной вершиной, наиболее выраженные в отведениях V3— V6, что характерно для гиперкалиемии. На фоне массивной терапии диуретиками ЭКГ заметно изменилась, Появилась корытообразная депрессия сегмента ST в отведениях I, II, III, aVF, V3 — V6, заметно уменьшилась высота зубца Т, появился зубец U, наслаивающийся на зубец Т и имеющий большую амплитуду в отведениях V2 — V6. Эти признаки указывали на развитие гипокалиемии. Содержание калия в плазме в этот день снизилось до 3 ммоль. После терапии препаратами калия эти изменения исчезли. Дигиталисная интоксикация
При передозировке сердечных гликозидов изменения ЭКГ обусловлены главным образом снижением содержания внутриклеточного калия в миокарде, что проявляется корытообразной депрессией сегмента ST и уплощением, двухфазностью (– +), а затем инверсией зубца Т во многих отведениях, выраженным зубцом U. Увеличение содержания внутриклеточного кальция обусловливает укорочение интервала Q – T, при этом зубец U отделяется от зубца Т. При интоксикации сердечными гликозидами, как правило, возникают разнообразные нарушения ритма и проводимости. При передозировке дигиталиса бывают любые разновидности аритмий [Чазов Е. И., Боголюбов В. М., 1972; Дощицин В. Л., 1976; Chung E. К., 1974, и др.]. Аритмии вызванные сердечными гликозидами
источник