Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день.
Полная блокада сердца (сокращенно ПБС) является патологическим состоянием, при котором проведение возбуждения к желудочкам от предсердий полностью прекращается. В итоге желудочки и предсердия сокращаются отдельно, то есть независимо друг от друга.
- Причины ПБС
- Симптомы болезни
- Методы диагностики
- Лечение заболевания
- Возможные последствия
- Профилактика
Возбуждение предсердий происходит регулярными импульсами, которые исходят из предсердий или синусового узла. Частота при этом составляет от семидесяти до восьмидесяти ударов в минуту. Желудочки возбуждаются АВ-соединением или проводящей системой желудочков. Возбуждение желудочков при этом обычно регулярное, а частота более низкая: от тридцати до шестидесяти ударов за минуту. Это состояние также называется атриовентрикулярной блокадой третьей степени.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Локализацией ПБС могут быть три места:
Атриовентрикулярная блокада третьей степени может являться результатом патологии, приобретенной или врожденной. Врожденная блокада не всегда развивается в АВ-узле, она может возникнуть в пучке Гиса, чаще всего в его средней части. Условием ее возникновения может быть врожденная изоляция АВ-узла от проводящей желудочковой ткани или недостаточный контакт миокарда предсердного с тем с АВ-узлом.
Проводящая система сердца
Предполагается, что частой причиной полной блокады является блокада ножек пучка Гиса с двух сторон. Локализация полной сердечной блокады может быть в дистальной, средней или проксимальной части пучка Гиса.
Причины приобретенной блокады могут быть следующие:
- острая ревматическая лихорадка;
- инфаркт миокарда;
- осложнения после коррекции пороков сердца оперативного типа;
- передозировка препаратами, которые влияют на скорость проведения импульса;
- метаболические нарушения.
Стоит перечислить общие причины всех блокад сердца:
- некроз;
- дистрофия;
- ишемия;
- воспаление миокарда;
- передозировка некоторыми лекарственными препаратами, влияющими на проводимость сердца.
Полная атриовентрикулярная блокада характеризуется тем, что у человека могут происходить приступы Морганьи-Адамса-Стокса. Это значит, что присутствуют или могут присутствовать следующие симптомы:
- нарушение сознания;
- цианоз лица;
- судороги;
- сердечные боли.
Приступ возникает из-за того, что кровообращение временно прекращается. Полная блокада, также называемая поперечной, бывает постоянной и преходящей. Если полный поперечный блок проведения импульса сочетается с трепетанием или мерцанием предсердий, это называется феноменом Фредерика. Если сердечный ритм замедляется до двадцати и меньше ударов в минуту, происходит потеря сознания вместе с судорогами, что связано с ишемией мозга. Если вовремя не оказать помощь, итогом может стать летальный исход.
Бывает, что такой тип изменения проводимости протекает без явных симптомов, однако чаще всего больные все же жалуются на слабость, головокружение и редкое сердцебиение у части пациентов сердцебиение становится учащенным, а у некоторых повышается систолическое артериальное давление.
Диагностика основывается на клинических симптомах заболевания, однако диагноз подтверждается проведением ЭКГ. При этом исследовании отмечается, что два ритма, синусовый и эктопический, не связаны друг с другом, то есть возникает предсердно-желудочковая диссоциация. Сочетание трепетания предсердий или фибрилляции с полной АВ-блокадой выражено в наличии F-волн, а также в редком, но правильном ритме желудочков, частота которого находится в пределах от тридцати до шестидесяти ударов за минуту. Комплексы QRS чаще всего деформированные и широкие.
Для выявления точной картины могут проводиться еще некоторые исследования.
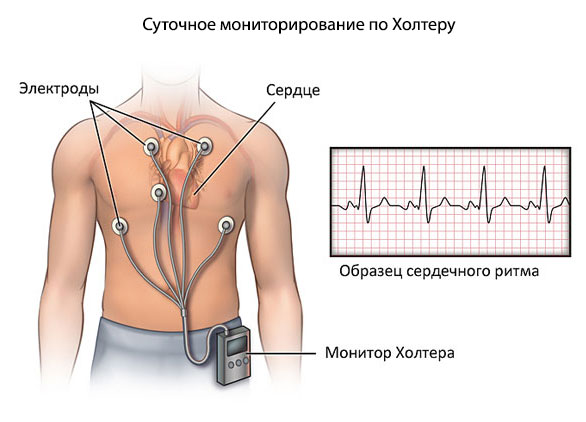
- Холтеровское мониторирование. Мониторирование ЭКГ помогает произвести фиксацию эпизодов преходящей АВ-блокады. Также с помощью этого метода можно оценить максимальную степень блокады и ее взаимосвязь с разными факторами. Кроме того, есть возможность определить тахизависимый характер сбоя в проводимости, то есть возникновение блокады, если частота сокращений достигает определенного уровня, и восстановление проведения, если частота сокращений снижается.
- Электрофизиологические исследование сердца, внутрисердечное и чреспищеводное. Признаком нарушения проводимости при чреспищеводном исследовании считается снижение антеградной точки Венкебаха АВ-соединения ниже возрастной нормы. Формула, по которой производится расчет: 200 — возраст больного. Внутрисердечное исследование проводится для того, чтобы определить уровень блокады и уточнить показания к имплантации ЭКС.
Если есть подозрения на то, что блокада носит врожденный характер, то нужно провести обследование в генетической лаборатории и проконсультироваться со специалистами. После постановки точного диагноза врач назначает необходимое лечение.
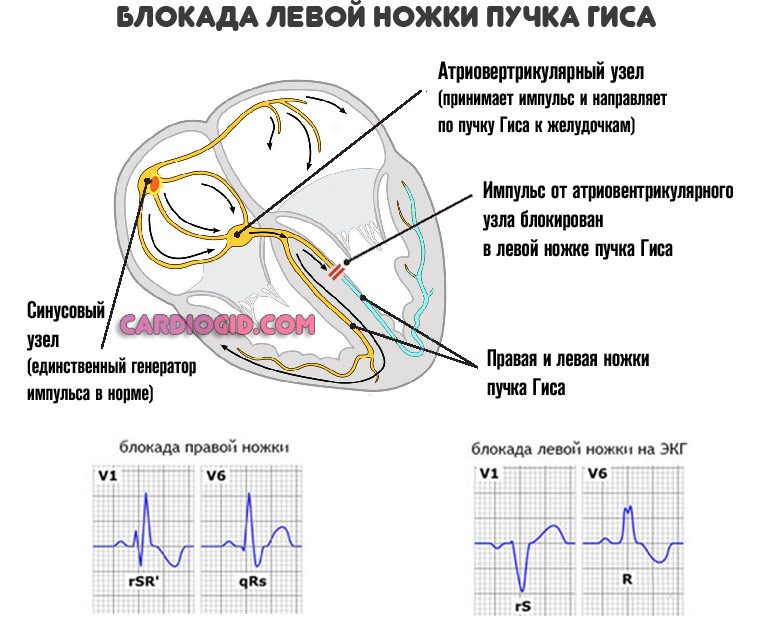
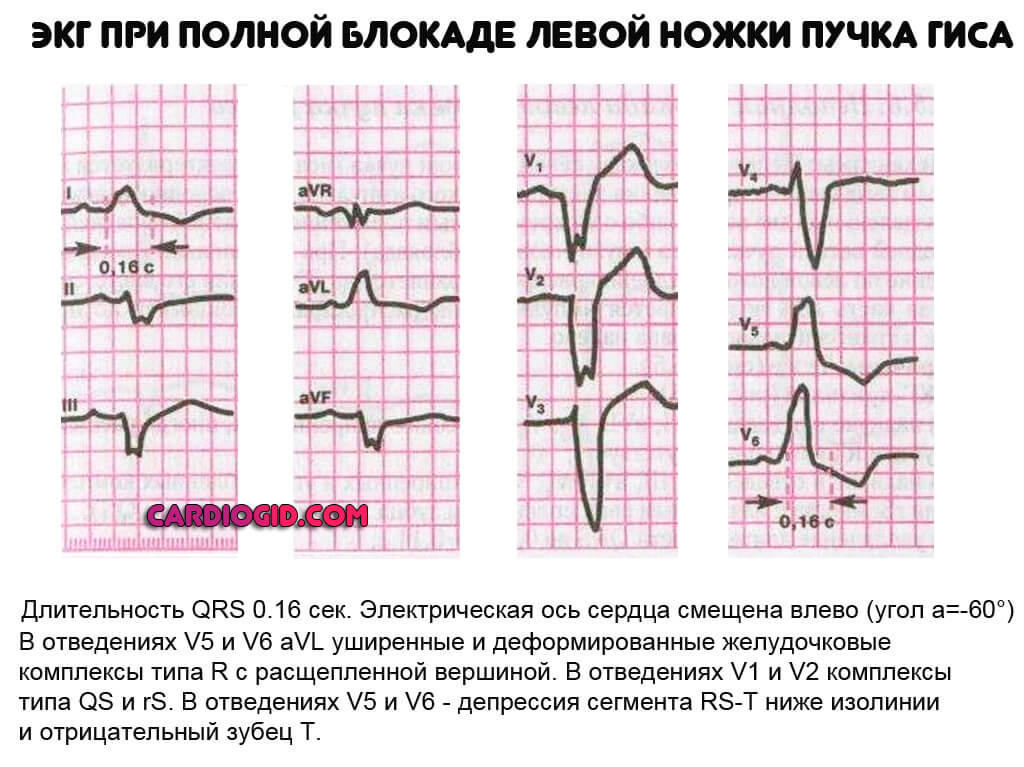
Есть такое состояние, как полная блокада левой ножки, которая представляет двухпучковый блок проведения сигнала и одновременное вовлечение задней и передней веток левой ножки. На ЭКГ комплекс QRS в V5-V6 отведениях будет представлен в этом случае широким зубцом R, на вершине будет зарубина. Регистрируемые желудочковые комплексы в V1-V2 грудных отведениях представлены QS и широким зубцом S. Влево отклонена электрическая сердечная ось, также она расположена горизонтально.
Полная поперечная блокада сердца требует серьезного лечения. Оно направлено на достижение нескольких целей.
- Профилактика внезапной сердечной смерти.
- Облегчение или устранение клинических проявлений.
- Предотвращение осложнений, таких как коронарная и сердечная недостаточность.
Лечение может быть медикаментозным и немедикаментозным. Немедикаментозное лечение основано на диетических рекомендациях у тех, кому также поставлен диагноз ИБС, артериальная гипертония и сердечная недостаточность. Если возможно, отменяются препараты, которые могут усугубить или вызвать полную блокаду. К таким препаратам относятся антиаритмические препараты первого и третьего классов, блокаторы медленных кальциевых каналов и так далее.
Медикаментозное лечение применяется с целью устранить причины, которые вызвали полную блокаду. Также оно направлено на лечение основного заболевания. Специальное лечение не требуется для бессимптомных проксимальных блокад, особенно если они носят функциональный характер. Важно ограничить или исключить препараты, которые ухудшают АВ-проводимость.
Однако при блокаде третьей степени часто приходится прибегать к хирургическому лечению, главный способ которого — имплантация постоянного ЭКС. Основные критерии для проведения имплантации следующие:
- клинические проявления, а также их отсутствия;
- сочетание с другими нарушениями, касающимися проводимости;
- возможная обратимость блокады;
- прогностическая значимость блокады.
У пациентов, которые перенесли ИМ, имплантацию ЭКС проводят в том случае, если блокада стойкая и проходит по проксимальному или дистальному типу. Если блокада проявляется в острый период ИМ, то проводят имплантацию временного ЭКС. Решение о том, чтоб имплантировать постоянный ЭКС, принимается через пару недель, так как есть высокая вероятность того, что произойдет обратное развитие нарушений АВ-проводимости.
Сроки нетрудоспособности зависят от того, насколько тяжело протекает основное заболевание. Прогноз зависит от основного заболевания и уровня блокады. Неблагоприятный прогноз имеют дистальные блокады, так как они склонны к прогрессированию. Полная атриовентрикулярная блокада по дистальному типу характеризуется вероятностью возникновения обмороков в семидесяти процентах случаев, а блокада по проксимальному типу характеризуется вероятностью возникновения обмороков в двадцати пяти процентах случаев.
Выживаемость больных улучшается благодаря постоянной стимуляции. Прогноз после имплантации главным образом зависит от того, какой характер имеет основное заболевание. Если имеет место ИМ передней стенки, то при полной блокаде происходит тяжелое поражение межжелудочковой перегородки, а это означает, что прогноз очень неблагоприятный: смертность от фибрилляции желудочков или сердечной недостаточности отмечается в девяносто процентах случаев.
Блокада сердца — это серьезное заболевание, которое нужно предупреждать всеми силами. Если прогноз ухудшается при наличии дополнительных заболеваний, нельзя пренебрегать профилактическими осмотрами у кардиолога, особенно если возрастной порог уже довольно высокий. Если при таких осмотрах выявляется какая-либо проблема, нужно безотлагательно приступать к ее лечению, соблюдать меры предосторожности и следовать советам врача.
Нельзя забывать о том, что для сердечной мышцы очень полезны магний и калий. Восполнить их недостаток помогает полноценное питание. Возможен и прием препаратов, которые содержат эти элементы, однако для их приема есть противопоказания, поэтому использовать их нужно только по рекомендации врача.
Как видно, полной сердечной блокады можно избежать, а в случае ее появления можно найти путь к выздоровлению и продлению жизни. Однако нужно приложить немало усилий, чтобы наше сердце работало в нормальном режиме, но эти усилия стоят того, чтобы продлить себе жизнь!
– оставляя комментарий, вы принимаете Пользовательское соглашение
- Аритмия
- Атеросклероз
- Варикоз
- Варикоцеле
- Вены
- Геморрой
- Гипертония
- Гипотония
- Диагностика
- Дистония
- Инсульт
- Инфаркт
- Ишемия
- Кровь
- Операции
- Сердце
- Сосуды
- Стенокардия
- Тахикардия
- Тромбоз и тромбофлебит
- Сердечный чай
- Гипертониум
- Браслет от давления
- Normalife
- Аллапинин
- Аспаркам
- Детралекс
Что же такое замедление внутрижелудочковой проводимости? Дело в том, что существует определенное время, за которое электроимпульс, начинающийся в синоатриальном узле, должен достигнуть миокарда желудочков. Когда это время меняется, могут возникать различные осложнения в сердечной деятельности.
Сердце сокращается благодаря слаженной работе миокарда. Но как заставить сердечную мышцу сокращаться? Для этого существуют импульсы, которые формируются в синоатриальном узле, а затем отправляются в атриовентикулярный узел, а также к пучкам, именуемым как Венкебаха, Тореля, Бахмана.
В атривентикулярном узле импульс задерживается на непродолжительный промежуток времени, чтобы дать предсердиям нормально сократиться, а крови успеть попасть правый и левый желудочек. Затем передача импульса осуществляется в ствол пучка Гиса, а от него в ножки пучка Гиса, а также к мышечному слою желудочков (миокарду) и пучкам Пуркинье. В результате вот таких проделанных действий кровь идет в аорту и легочную артерию.
Но что же все- таки происходит, если наблюдается нарушение проводимости внутрижелудочковой? Сюда можно отнести блокады ножек пучка Гиса полные или неполные. Охарактеризоваться этот момент можно так:
- в случае если нарушение внутрижелудочковой проводимости происходит по левой ножке, начинает страдать левый желудочек;
- в случае если нарушение внутрижелудочковой проводимости происходит по правой, то соответственно страдает правый желудочек.
Это одна из частей, которая участвует в проводящей системе сердечной деятельности. По строению их можно охарактеризовать, как некое скопление из мышечных волокон. Они разделяются на две ножки в перегородке межжелудочковой – это:
- Правую.
- Левую. В свою очередь левую можно разделить на задние, а также передние ветви, спускающиеся согласно двух сторон межжелудочковой перегородки. Волокна Пуркинье являются наиболее маленькими и ими пронизана вся сердечная мышца, т. е. они имеют непосредственную связь с сократительной способностью миокарда.
При полной блокаде нервный импульс отсутствует, а при неполной происходит нарушение проведение возбуждения по одной ножке, в то время как другая или хотя бы одна из ее ветвей продолжает хорошо функционировать. Возбуждение сердечной мышцы происходит по тем ветвям, которые не были повреждены, но из-за имеющейся патологии, импульсы передаются с запозданием. Также можно дать такую характеристику:
Неполная блокада 1 степени — сокращается время проводимости импульса, что можно охарактеризовать как замедление внутрижелудочковой проводимости.
Неполная блокада 2 степени – не все импульсы достигают миокарда желудочков.
Блокада 3 степени – отсутствует возможность проведения импульсов из предсердий в желудочки.
Если опираться на среднестатистические данные, то согласно диагностическим мероприятиям (ЭКГ) диагностируется блокада у 0,6% людей и чаще всего у лиц пожилого возраста старше 60 лет.Чтобы понять механизм действия каждого нарушения, такое явление нужно рассмотреть более подробно.
Полная блокада характеризуется тем, что во время блока правой ветки правый желудочек, а соответственно и прилегающая к ней сторона начинают получать импульсы по другой схеме. Этиология развития данного нарушения связана с такими причинами:
- хронические заболевания легких;
- врожденные пороки сердца;
- ишемия в хронической стадии, сочетающаяся с гипертонией;
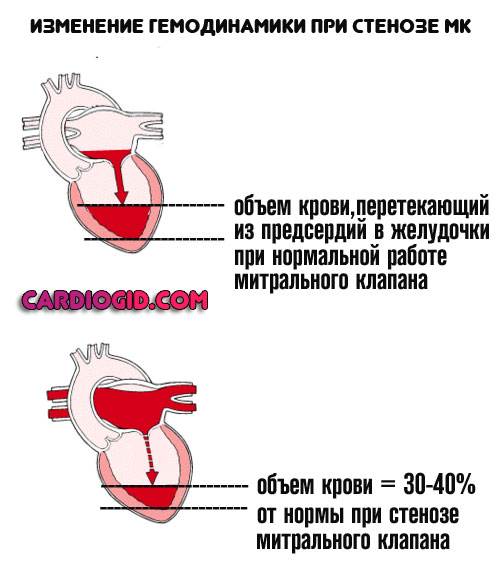
- митральный стеноз;
- инфаркт миокарда.
При неполной блокаде происходит правильная передача импульса, но такое действие характеризуется замедленной скоростью. Причиной замедления могут стать такие патологические состояния:
- интоксикация организма, связанная с передозировкой лекарственных препаратов, преимущественно группы в-адреноблокаторов, хинидина или производными наперстянки.
- наличие очагового или диффузного кардиосклероза;
- последствия перенесенной вирусной инфекции;
- миокардиты и ревмокардит;
- утолщенный левой желудочек при гипертонической болезни;
- электролитные нарушения.
В некоторых случаях неполная блокада правой ножки наблюдается у вполне здоровых людей и является физиологической нормой. Рассматривая ЭКГ, при блокаде 3 степени зубец S и R будет расширен, а также увеличена амплитуда у последнего зубца (R).
Полную блокаду можно охарактеризовать как нарушение проводимости возбуждения по стволу ножки вплоть до ее разветвления, либо же импульс просто полностью не распространяется одновременно на две ветви, поэтому передача волны возбуждения будет происходить с задержкой. На ЭКГ признаком будет ЭОС, отклоненный влево. Основой блокады левой ножки является нарушение проводимости к передней стенке мышечного слоя (миокарда) левого желудочка.
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
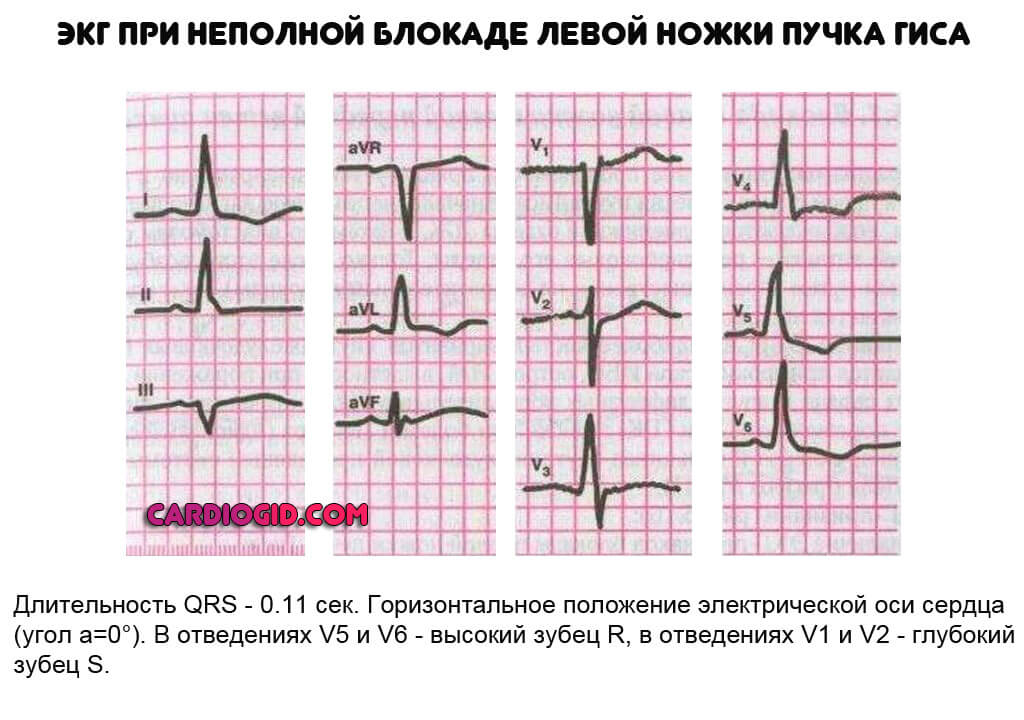
Блокада неполная будет замедлять проведение импульсов по основному стволу, либо же по разделяющимся ветвям. При этом некоторая часть мышечного слоя желудочка левого будет получать возбуждение от импульсов, которые распространяются по правой ножке.
Когда происходит блокада правой ножки начинает, которая сочетается с блокадой левой передней ветви, такую патологию называют двухпочковой блокадой. Такое нарушение внутрижелудочковой проводимости опасно и требует пристального внимания. Как же все происходит? В этот момент распространение нервного импульса идет по ветви задней, вызывая при этом возбуждение сначала отделов задненижних, а затем и переднебоковых. Если же наблюдается неполная блокада – импульсы будут все-таки пробиваться по левой ножке, хоть и медленно.
Причиной такого явления может стать:
- инфаркт миокарда острый трансмуральный;
- аортальные пороки;
- злокачественная гипертензия;
- диффузный кардиосклероз.
На ЭКГ будет отмечаться расширение QRS-комплекса.
Нарушение внутрижелудочковой проводимости: симптомы
Замедление внутрижелудочковой проводимости, как правило, не имеет самостоятельных симптомов. Проявляется клиническая выраженность признаками заболеваниями, ставшего причиной развития нарушения, а также специфическими изменениями на ЭКГ. Обобщая клинику, можно выделить такие симптомы:
- возникновение частых головокружений;
- появление ощущения замирания сердца;
- наличие одышки в состоянии покоя;
- частая и резкая смена эмоционального настроения;
- слабость, адинамия, понижение работоспособности, быстрая утомляемость;
- появление «провалов» в памяти;
- ощущение страха, тревоги, чувства беспокойства;
- брадикардия;
- возможны падения на ровном месте.
На показаниях ЭКГ будут наблюдаться те изменения, которые присущи тому или иному типу нарушения.
Как уже было сказано выше, для диагностики вначале проводится ЭКГ, где при помощи исследования будут выяснены участки отклонения и наличия патологии. Значит, чтобы выяснить полную картину, пациента могут направить к узкоспециализированным специалистам (аритмолог, кардиохирург, кардиолог). Ведь иногда одного ЭКГ бывает недостаточно, чтобы выяснить имеющееся нарушение. Для этого дополнительным методом исследования является электрограмма пучка Гиса, а также и ультразвуковое обследование сердца.
В случае стабильной внутрижелудочковой патологии специфического лечения не требуется. При первичном обследовании, особенно если это касается пожилого пациента, требуется обязательная госпитализация с последующими диагностическими процедурами и назначением терапевтических мероприятий.
В случае выявления заболевания, которое послужило замедлению внутрижелудочковой проводимости, применяются различные методы лечения, например:
- при воспалительных процессах потребуется курс антибактериальной или гормональной терапии;
- при ишемии возможно использование коронаролитиков;
- если диагностируется хроническая сердечная недостаточность, назначаются небольшие дозы мочегонных лекарственных средств и дигиталиса.
В общем, избавиться от этой проблемы можно лишь в том случае, если получится устранить первопричину нарушения. Также в особо сложных случаях (особенно при двухпучковых или трехпучковых блокадах) врач-кардиолог может поставить вопрос о постановке электрокардиостимулятора.
В настоящее время диагностические мероприятия достигли такого масштаба, что постановка диагноза не займет особо много времени, а значит и сократит риски появления возможных осложнений. Чтобы предотвратить последствия на фоне нарушения внутрижелудочковой проводимости, необходимо обязательно раз в год проходить процедуру ЭКГ, а при появлении первых же настораживающих симптомов обязательно обращаться к врачу.
источник
Иногда пациент, получив заключение ЭКГ от врача, может услышать о том, что у него блокада пучка Гиса. Это может вызвать некоторые вопросы у пациента, особенно если речь идет о маленьком ребенке, так как и у детей блокада иногда встречается. Что это такое — болезнь или синдром, есть ли угроза жизни и здоровью, что нужно предпринимать в такой ситуации, мы рассмотрим в данной статье.
На рисунке представлена нервно – мышечная система сердца
Итак, пучок Гиса – это часть сердечной мышцы, которая состоит из атипичных мышечных волокон и включает в себя ствол и две ножки – левую (ее переднюю и заднюю ветви) и правую. Ствол располагается в верхней части перегородки между желудочками, а ножки направляются к правому и левому желудочкам соответственно, распадаясь на мельчайшие волокна Пуркинье в толще сердечной мышцы. Функция этих структур сводится к тому, чтобы передать электрические импульсы, возникающие в правом предсердии к миокарду желудочков, заставив их сокращаться в ритме, соответствующем ритму предсердий. Если проведение импульса частично или полностью нарушено, развивается блокада ножек пучка Гиса. Это один из видов нарушения проводимости, чаще всего протекающий без клинических проявлений и характеризующийся полным или частичным блоком на пути проведения импульсов в желудочках сердца. Встречается у 6 человек из тысячи, а после 55 лет – у 2 человек из ста, чаще у лиц мужского пола.
Выделяют следующие разновидности блокады:
— однопучковая — блокада правой ножки; блокада передней или задней ветви левой ножки;
— двухпучковая — блокада обеих ветвей левой ножки; блокада правой ножки с одной ветвью левой ножки;
— трехпучковая — блокада правой и левой ножек.
Каждая из этих видов блокады может быть полной или неполной. Также блокада может быть постоянной, интермиттирующей (возникающей и исчезающей в процессе записи одной ЭКГ), преходящей (зарегистрированной не на каждой электрокардиограмме), или альтернирующей (смена блокад разных ножек в процессе записи одной ЭКГ).
Вызывать нарушение проводимости внутри желудочков могут такие заболевания, как:
— врожденные и приобретенные пороки сердца – стеноз аортального и митрального клапанов, стеноз легочной артерии, стеноз и коарктация устья аорты, недостаточность клапана аорты, дефект межпредсердной перегородки
— кардиомиопатии, миокардиодистрофии различного происхождения – эндокринного (тиреотоксикоз, сахарный диабет), обменного (анемия), пищевого (алкоголизм, ожирение), аутоиммунного (системная красная волчанка, ревматоидный артрит)
— ишемическая болезнь сердца
— кардиосклероз как исход многих кардиологических заболеваний, приводит к замещению части мышечных волокон рубцовой тканью, в том числе и атипичных мышечных волокон
— миокардит вирусного или бактериального происхождения
— поражение сердца при ревматизме – эндокардит, миокардит
— инфаркт миокарда
— длительно существующая артериальная гипертония, приведшая к гипертрофии миокарда
— интоксикация сердечными гликозидами
— тромбоэмболия легочной артерии
— хронические заболевания легких (хронический обструктивный бронхит, эмфизема легких, тяжелая бронхиальная астма), приводящие к формированию легочного сердца – застою крови в правых предсердии и желудочке с их гипертрофией и расширением
У детей младшего и подросткового возраста неполная однопучковая правая блокада может сопровождать малые аномалии развития сердца (дополнительная хорда в левом желудочке, открытое овальное окно, пролапс митрального клапана), а при отсутствии органического поражения сердца считается вариантом нормы.
Одно- или двухпучковая левая блокада почти всегда связана с приобретенными, а не врожденными заболеваниями сердца и не может быть расценена как вариант нормы.
Правая однопучковая блокада , как правило, ничем себя не проявляет и выявляется случайно при прохождении плановой ЭКГ. Наличие таких жалоб, как одышка, боли в области сердца, ощущения перебоев в работе сердца, повышенная утомляемость, может быть обусловлено основным заболеванием, вызвавшим блокаду.
При передней или задней левой гемиблокаде (одной из ветвей) клинические проявления также минимальны и вызываются основным заболеванием.
Полная левая блокада может проявляться ощущением сердцебиения, головокружением, болями в области сердца. Она может быть вызвана массивными изменениями в сердечной мышце левого желудочка, например, острым инфарктом миокарда.
Трехпучковая блокада вызывается полным или неполным блоком на пути проведения импульса. Неполная блокада характеризуется задержкой импульсов, поступающих к желудочкам и проводимых по нескольким неповрежденным волокнам, а полная – отсутствием проведения импульсов к желудочкам и возникновением в них эктопического (расположенного не там, где нужно) очага возбуждения, при этом происходит полное разобщение предсердий и желудочков, которые сокращаются в своем ритме с частотой 20 – 40 ударов в минуту. Такая частота сокращений значительно ниже нормы и не может обеспечить адекватный выброс крови в аорту. Клинически проявляется частыми головокружениями, ощущением перебоев в работе сердца и склонностью к обморокам вследствие резкого снижения мозгового кровотока (приступы Морганьи – Эдемса – Стокса). Может привести к развитию жизнеугрожающих осложнений или явиться причиной внезапной сердечной смерти.
Данное нарушение проводимости можно выявить при проведении стандартной электрокардиографии. Дальнейшая тактика врача зависит от вида выявленной блокады.
При обнаружении неполной правой блокады и при отсутствии кардиологических заболеваний врач может расценить это как вариант физиологической нормы и не назначать дополнительных методов обследования.
Двухпучковые блокады требуют более детального обследования пациента. Если полная левая блокада выявлена на ЭКГ впервые в жизни, то требуется немедленная госпитализация в стационар, даже если пациент не предъявляет жалоб, так как это состояние обусловлено обширными процессами в миокарде. Давность этих процессов (хронический кардиосклероз или острый инфаркт миокарда, особенно безболевая его форма) лучше выяснить в стационаре под наблюдением врачей. Кроме этого, проявления такой блокады на ЭКГ маскируют ЭКГ – критерии инфаркта миокарда, поэтому врач просто не сможет подтвердить или опровергнуть инфаркт только по кардиограмме. Длительно существующая полная левая блокада при отсутствии ухудшения течения основного заболевания не требует стационарного наблюдения.
Трехпучковая блокада является показанием для экстренной госпитализации в стационар для более полного обследования и решения вопроса о кардиохирургическом лечении.
Признаками блокады на ЭКГ являются:
— блокада правой ножки. В правых отведениях (V 1, V2 ) М – образные комплексы типа Rsr или rSR, в левых отведениях (V5, V6 ) зубец S широкий, зазубренный, комплекс QRS больше 0.12 с
— блокада левой ножки. В левых отведениях (V5,V6, I,) уширенные деформированные желудочковые комплексы без зубца Q с расщепленной вершиной зубца R, в правых отведениях (V1, V2, III,) деформированные комплексы с расщепленной вершиной зубца S, ширина комплекса более 0.12 с
— трехпучковая блокада – признаки правой и левой блокад, признаки атриовентрикулярной блокады I, II, III степени.
Из дополнительных методов обследования в поликлинике или в отделении кардиологии пациенту могут быть назначены рутинные методы диагностики – общие анализы крови, мочи, биохимический анализ крови, а также:
- Суточное мониторирование ЭКГ показано для выявления преходящей блокады в течение суток.
- Чрезпищеводная электрокардиография помогает диагностировать нарушения ритма при неинформативности обычной ЭКГ
- Эхокадиография диагностирует органическую патологию сердца, оценивает фракцию выброса, сократимость миокарда.
- МСКТ сердца (мультиспиральная компьютерная томография) или МРТ сердца (магнитно – резонансная томография) может быть показана в спорных и диагностически неясных случаях для выявления заболеваний сердца.
Специфического медикаментозного лечения данного нарушения проводимости нет. Пациенты с блокадой правой ножки пучка Гиса при отсутствии основного заболевания, в лечении не нуждаются. Пациентам с одно- или двухпучковой блокадой для лечения основного заболевания могут быть назначены следующие группы препаратов:
— витамины – тиамин (витамин В1) с липоевой кислотой, рибофлавин (витамин В2), никотиновая кислота (витамин РР)
— антиоксиданты – убихинон, карнитин, мексидол, предуктал
— седативные препараты растительного происхождения (зверобой, пустырник, валериана, шалфей)
— гипотензивные средства для лечения артериальной гипертонии – ингибиторы АПФ (периндоприл, лизиноприл), антагонисты рецепторов к ангиотензиногену II (лозартан, валсартан), бета – адреноблокаторы (бисопролол, атенолол), антагонисты кальциевых каналов (амлодипин, верапамил). Последние две группы должны назначаться с осторожностью, так как уменьшают частоту сердечных сокращений
— аниангинальные препараты для лечения ишемической болезни сердца – нитраты короткого и продолжительного действия (нитроглицерин, изокет, кардикет, моночинкве)
— антиагреганты для предупреждения тромбообразования в сердце и в сосудах – аспирин, кардиомагнил, тромбо Асс
— липидснижающие препараты для нормализации уровня холестерина – статины (розувастатин, аторвастатин, симвастатин)
— диуретики и сердечные гликозиды при развитии хронической сердечной недостаточности — индапамид, диувер, лазикс; строфантин, дигоксин
— препараты для лечения заболеваний бронхолегочной системы, вызвавших развитие «легочного» сердца – ингаляционные адреномиметики и глюкокортикостероиды (беротек, беродуал, спирива, беклазон)
— антибиотики, нестероидные противовоспалительные препараты при воспалении оболочек сердца – пенициллин; нимесулид, диклофенак
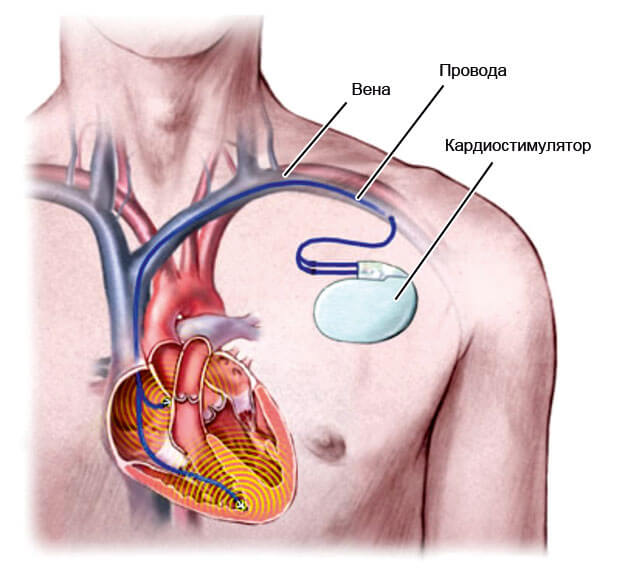
Кроме медикаментозной, применяется хирургический метод лечения блокады, который заключается в установке пациенту электрокардиостимулятора (ЭКС). Полная правая блокада, особенно в сочетании с левой гемиблокадой (блокадой одной ветви левой ножки), и полная левая блокада, развившиеся в остром периоде инфаркта миокарда (10 — 14 дней), являются показанием для проведения временной электрокардиостимуляции посредством введения электрода через центральную вену в правый желудочек. Трехпучковая блокада с полным предсердно – желудочковым блоком, редким ритмом желудочковых сокращений и с приступами Морганьи — Эдемса — Стокса (приступы потери сознания) является показанием для постоянной электрокардиостимуляции (имплантация искусственного водителя ритма или кардиовертера – дефибриллятора).
Пациент с блокадой правой ножки без клинических проявлений и без сердечных заболеваний может вести здоровый образ жизни с привычными физическими нагрузками. При наличии основного заболевания, вызвавшего двухпучковые или трехпучковую блокаду, нужно ограничивать нагрузки и стрессы, больше отдыхать, правильно питаться, избавиться от вредных привычек.
При установке ЭКС пациент должен всегда носить при себе карту владельца кардиостимулятора, избегать близкого воздействия электроприборов и мобильного телефона на зону имплантации. Например, не прислоняться к телевизору, разговаривать по телефону, прижав его к уху на противоположной стороне, располагать фен для волос или электробритву не ближе, чем на 10 см от области имплантации.
Пациент должен посещать врача раз в год для прохождения ЭКГ или чаще, если это назначено лечащим врачом. При установке ЭКС первый визит к врачу – кардиохирургу и аритмологу после выписки состоится через три месяца, затем через полгода, затем дважды в год.
К осложнениям относятся пароксизмальные желудочковые тахикардии, фибрилляция желудочков, асистолия (прекращение сердечной деятельности — внезапная сердечная смерть). Осложнениями основного заболевания у пациента с блокадой могут быть острая и хроническая сердечная недостаточность, тромбоэмболические осложнения (тромбоэмболия легочной артерии, инсульт).
Профилактикой развития осложнений является своевременное обследование, регулярное посещение врача и выполнение всех его предписаний, особенно для пациентов, имеющих заболевания сердца и сосудов.
Подводя итог всему написанному, можно сказать, что блокада пучка Гиса является не болезнью, а симптомом сердечных заболеваний, который либо выявляется на ЭКГ, либо проявляется клинически. Чтобы знать, какие последствия могут быть у того или иного вида блокады, необходимо учитывать, что прогноз зависит от заболевания, приведшего к развитию блока.
При однопучковой правой блокаде и отсутствии сердечной или легочной патологии прогноз благоприятный. При развитии полной блокады левой ножки на фоне инфаркта миокарда прогноз неблагоприятный, так как смертность достигает 40 – 50% в остром периоде инфаркта. Прогноз трехпучковой блокады также неблагоприятный, так как повышается вероятность развития асистолии.
источник
Дифференциальная диагностика наджелудочковой тахикардии с аберрантным проведением и желудочковой тахикардией
Механизмы аберрантного проведения при наджелудочковой тахикардии: блокада ножек пучка Гиса и, намного реже, синдром ВПУ.
При сочетании любой из рассмотренных ранее наджелудочковых тахикардии с блокадой ножек пучка Гиса на электрокардиограмме видны широкие комплексы QRS, как при ЖТ. Например, у больного с синусовой тахикардией, ФП или ТП, пароксизмальной наджелудочковой тахикардией и сопутствующей блокадой ПНПГ или ЛНПГ наблюдают тахикардию с широкими комплексами QRS.
На рис. 20-9, А представлена ФП с быстрым ритмом желудочков в сочетании с блокадой ЛНПГ. На рис. 20-9, Б – пример ЖТ. Эти аритмии трудно различить. Основной признак – нерегулярность ФП в отличие от регулярного ритма при ЖТ. Однако ЖТ также может быть нерегулярной.
Следует помнить, что при наджелудочковой тахикардии с аберрантным проведением блокада ножек пучка Гиса иногда может существовать только во время эпизодов тахикардии. Такую блокаду, связанную с частотой ритма, называют ритмзависимой.
Другой механизм развития тахикардии с широкими комплексами QRS – наджелудочковая тахикардия с синдромом ВПУ . У больных с этим синдромом существует ДПП, соединяющий предсердия и желудочки в обход АВ-узла. У них нередко возникает пароксизмальная наджелудочковая тахикардия с узкими (нормальными) комплексами QRS. Однако иногда, особенно при ФП или ТП, может возникать тахикардия с широкими комплексами QRS из-за проведения по ДПП с очень высокой частотой. Этот вид тахикардии напоминает желудочковую (рис. 20-10).
Синдром ВПУ с ФП следует заподозрить при тахикардии с широкими комплексами QRS с нерегулярностью ритма и очень высокой частотой (короткие интервалы R-R). Продолжительность интервала R-R не более 0,20 с редко бывает при обычной ФП, при этом ритм очень быстрой ЖТ обычно регулярный. Возникновение коротких интервалов R-R связано со способностью ДПП (в отличие от АВ-узла) проводить импульсы чрезвычайно быстро (рис. 20-10, А).
Диагностика синдрома ВПУ с ФП чрезвычайно важна, так как приём сердечных гликозидов может, как ни странно, повысить проводимость по ДПП. В результате возможно увеличение частоты сокращений желудочков с развитием ишемии миокарда, иногда ФЖ. Подобное опасное осложнение также может возникнуть при внутривенном введении верапамила.
Отличить желудочковую тахикардию от наджелудочковой с аберрантным проведением бывает очень сложно.
- Атриовентрикуляриая диссоциация – состояние, когда импульсы к предсердиям и желудочкам приходят из разных источников (см. раздел «Атриовентрикулярная блокада»). У больных с желудочковой тахикардией также наблюдают АВ-диссоциацию (возбуждение желудочков происходит из эктопического источника с высокой частотой, возбуждение предсердий – из синусового узла). В таких случаях частота зубцов Р более низкая, чем частота широких комплексов QRS (рис. 20-11). Часть зубцов Р может быть скрыта в комплексах QRS, поэтому их трудно различать. К сожалению, лишь изредка при ЖТ на электрокардиограмме ясно видна АВ-диссоциация, поэтому её отсутствие не исключает ЖТ. Однако наличие АВ-диссоциации у больных с широкими комплексами QRS и высокой частотой ритма – диагностический признак ЖТ. Кроме того, при ЖТ с АВ-диссоциацией возможен кратковременный «захват» желудочков импульсом из синусового узла. Возникает комплекс QRS нормальной продолжительности – желудочковый захват или при одновременном поступлении импульсов из синусового узла и желудочков – сливной комплекс (рис. 20-12).
- Форма комплексов QRS в отведениях V1 (V2) и V6. Форма комплекса QRS, напоминающая блокаду ПНПГ (rSR’ в отведении V1), – признак наджелудочковой тахикардии, а одиночный широкий зубец R (или комплексы qR, QR, RS в этих отведениях) – признак ЖТ (рис. 20-13). Если форма комплекса QRS напоминает блокаду ЛНПГ, то ширина комплекса QRS не менее 0,04 с, начальный зубец R в отведении V,1 или V3, комплекс QR в отведении V6 свидетельствуют о ЖТ.
- Продолжительность комплекса QRS. Ширина комплекса QRS более 0,14 с при мор- фологии блокады ПНПГ или более 0,16 с при морфологии блокады ЛНПГ предполагает наличие ЖТ (этот критерий становится сомнительным при приёме препаратов, способствующих расширению комплекса QRS, или при гиперкалиемии).
В таблице 20-3 приведены основные признаки отличия ЖТ от наджелудочковой тахикардии при блокаде ножек пучка Гиса.
Иногда невозможно различить желудочковую и наджелудочковую тахикардию с аберрантным проведением с помощью ЭКГ в 12 отведениях. В таких случаях оценивают клинические признаки. Например, при наличии артериальной гипотензии тахикардию считают желудочковой ( см. табл. 20-1 ).
Однако не у всех больных с желудочковой тахикардией возникает гипотензия. Действительно, у отдельных больных с непароксизмальной желудочковой тахикардией в состоянии покоя выявляют лишь незначительные признаки.
Внутривенное введение верапамила не показано при тахикардии с широкими комплексами QRS до установления точного диагноза.
источник
Синусовая тахикардия. Пароксизмальная тахикардия. Блокада левой, правой ножек пучка Гиса. Механизм их формирования, объективные, субъективные ЭКГ-признаки
Синусовая тахикардия представляет собой нарушение ритма, возникающее в синусовом узле и характеризующееся увеличением количества сердечных сокращений в единицу времени. Количество сердечных сокращений колеблется от 90 до 150 в мин. Если число сердечных сокращений достигает максимальных величин (150 ивыше), следует предположить возникновение пароксизмальной тахикардии.
Синусовая тахикардия может иметь физиологический и патологический характер.
Физиологическая тахикардия возникает при сильном волнении, после приема пищи, особенно при употреблении напитков, содержащих кофеин, после физической нагрузки. При подобном механизме тахикардии ритм достаточно быстро восстанавливается самостоятельно. Патологическая тахикардия возникает при различных заболеваниях, ритм в подобных случаях нормализуется после выздоровления. Такими заболеваниями являются гипертиреоз, анемия, миокардиты, шок, инфаркт миокарда. Это же может быть вызвано повышением температуры тела. Больной при наличии у него тахикардии предъявляет жалобы на сердцебиение. ЭКГ характеризуется синусовым ритмом, уменьшением интервала Т-Р.
Пароксизмальная тахикардия относится к группе эктопических аритмий. Это означает, что импульс генерируется не в синусовом узле, а в другом, эктопическом, водителе ритма. Он может продуцировать большое количество экстрасистол, одну за другой; нормальные сокращения в этот период не регистрируются. Сердечный ритм при этом сильно учащается. Количество сердечных сокращений находится в интервале 160–240 в мин. В зависимости от локализации эктопического водителя ритма пароксизмальную тахикардию классифицируют на предсердную, атриовентрикулярную и желудочковую.
Субъективно приступ пароксизмальной тахикардии определяется больным как внезапно возникший приступ сердцебиения. Он сопровождается резкой слабостью больных, болью в области сердца давящего характера, появлением одышки. При исследовании пульса отмечают ритмичный, но очень частый пульс. При проведении ЭКГ отмечаются последовательно возникающие частые экстрасистолы.
Пароксизмальная предсердная тахикардия: поскольку импульс поступает из предсердия, зубец Р сохранен, но может быть деформирован, остальные компоненты ЭКГ не изменены, частота сердечных сокращений увеличена. Пароксизмальная атриовентрикулярная тахикардия: очаг возбуждения располагается в атриовентрикулярном узле, поэтому зубец Р может отсутствовать или быть отрицательным, желудочковые комплексы не изменены, частота сердечных сокращений увеличена. Пароксизмальная желудочковая тахикардия: эктопический очаг локализован в желудочках (пучок Гиса или его ножки), есть расширение и деформация желудочкового комплекса, увеличение частоты сердечных сокращений. Артериальное давление чаще понижено. Причины подобного состояния – миокардиты, инфаркт миокарда, пороки сердца, недостаточность кровообращения, повышение тонуса симпатической нервной системы.
Блокада – нарушение сердечного ритма, связанное с нарушением проведения импульса (замедлением или полным прекращением). Импульс может блокироваться на любом этапе проводящей системы (начиная от синусного узла, предсердий, атриовентрикулярных узлов и заканчивая ножками пучка Гиса).
Блокада ножек относится к внутрижелудочковой блокаде. Блокада на пути импульса может возникать как в левой, так и в правой ножке пучка Гиса.
При этом вначале импульс проходит только по неблокированной ножке, вызывая возникновение возбуждения только в одной половине сердца, а затем уже распространяется и на другую половину. Этиология: чаще всего это инфаркт миокарда, миокардиты, кардиосклероз. Больные жалоб не предъявляют.
ЭКГ выявляется деформация комплекса QRS, линии которых напоминают экстрасистолические сокращения.
Атриовентрикулярная блокада. Эта блокада возникает при нарушении проведения импульса через атриовентрикулярный узел. Атриовентрикулярная блокада классифицируется на неполную и полную.
Неполная подразделяется на блокаду I и II степени. Полная блокада представляет собой блокаду III степени.
ЭКГ-диагностика атриовентрикулярных блокад.При блокаде I степени удлиняется интервал Р-Q, но желудочковый комплекс не выпадает.
Различают два варианта блокады II степени: Мобитц I и Мобитц II.
Мобитц I: каждое сердечное сокращение характеризуется удлинением интервала Р-Q по сравнению с предыдущим. Интервал удлиняется до тех пор, пока одно из сердечных сокращений не выпадает, а вместо него на ЭКГ регистрируется удлиненный интервал R-R.
После этого опять регистрируется серия сокращений с последовательным удлинением интервала Р-Q ивыпадением желудочкового комплекса.
Мобитц II: интервал Р-Q остается постоянным, но блокируется проведение импульсов к желудочкам таким образом, что только каждый второй, третий и последующий импульсы достигают желудочков. Выпадение сердечных сокращений приводит к появлению жалоб гипоксического характера (на головокружение, слабость).
Блокада III степени называется иначе полной поперечной блокадой сердца. При этом полностью нарушено проведение импульсов от предсердий к желудочкам. Предсердия продолжают сокращаться под влиянием синусного узла, а желудочки начинают сокращаться под влиянием импульсов, исходящих из водителей ритма второго или третьего порядка. Эти водители ритма способны генерировать импульсы с низкой частотой, поэтому отмечают уменьшение количества сердечных сокращений в единицу времени. Резкое урежение сердечных сокращений приведет к появлению приступов Морганьи-Адамса-Стокса, иногда заканчивающиеся летальным исходом. На ЭКГ зубцы Р регистрируются с одной частотой, желудочковые комплексы – с другой, причем частота сокращений предсердий выше, чем желудочков. Желудочковые комплексы могут быть деформированными, а могут не отличаться от нормы. Этиология: миокардиты, инфаркт миокарда и др.
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Да какие ж вы математики, если запаролиться нормально не можете. 8306 — 

источник
Б локада левой ножки пучка Гиса — это нарушение нормальной проводимости сигнала от синусового узла к желудочку. Отсюда снижение сократимости, гемодинамические проблемы, гипоксия ишемия и отклонения работы всех внутренних органов.
Поскольку это не самостоятельное заболевание, нужно искать первопричину. С достаточной эффективностью восстановить жизнедеятельность и функциональную активность можно только при условии длительной терапии. В крайних случаях показано хирургическое вмешательство.
Суть отклонения кроется в нарушении проводимости электрического импульса по специальным волокнам.
При нормальном положении вещей сердце способно самостоятельно, автономно работать на протяжении неопределенно долгого периода времени. Подобное обеспечивается генерацией электрического импульса в синусовом узле (естественном водителе ритма).
Далее сигнал движется по специальным волокнам, которые в комплексе названы пучком Гиса. Эта структура имеет разветвленный, древовидный характер. Левая ножка включает несколько волокон.
В зависимости от степени блокады выделяют ее частичную или полную разновидность.
Без нормального движения электрического импульса не может быть сокращения.
Общие формы характеризуются развитием вторичных, адаптивных механизмов.
Поскольку левый желудочек не получает достаточного стимула со стороны синусового узла, он начинает продуцировать сигналы самостоятельно.
- Альтернирующая. В данном случае отклонения есть, но они также непостоянны. Существует различие. Регистрируются всегда, но в каждый момент времени изменения свои: блокада то одного, то другого пучка. Нестабильные формы лечатся сложнее, к ним нужен особый подход. Потому так важна диагностика.
- Постоянная разновидность. Характеризуется стабильностью симптомов и клинической, в том числе объективной картины. Относительная простота диагностики не делает лечение легким.
Исходя из характера отклонения:
- Неполная блокада левой ножки пучка Гиса. Сопровождается выраженной клинической картиной. Несмотря на тяжесть состояния, полноценные сокращения желудочка все еще присутствует, поскольку хотя и в меньшей степени, сигнал проходит. Есть несколько клинических вариантов состояния. Здесь роль играет сколько волокон не участвуют в работе.
- Полная блокада левой ножки пучка Гиса. Импульс не транспортируется вообще.
Указанные классификации играют большую роль в практической деятельности.
Стадирование патологического процесса не выработано с достаточной точностью. Если отталкиваться от национальных рекомендаций отдельных сообществ, можно говорить о четырех степенях тяжести блокады:
| Степень | Описание |
|---|
| Первая или легкая. |